Деятельность большинства людей заключается в долгом пребывании в положении сидя. Уязвимая часть позвоночника — в поясничном отделе. Здесь сосредоточена самая большая нагрузка.
Если у человека малоподвижный образ жизни, при котором он длительное время сидит, межпозвоночные диски испытывают нагрузку в 150 кг. Если человек еще и сутулится, то все 200 кг.
Болит поясница, когда сидишь, из-за нарушения рабочих функций позвоночника и дистрофических процессов.
Болезненные ощущения в поясничном отделе делятся на первичные и вторичные.
Первичные возникают по причине нарушения работы позвонков, межпозвоночных дисков и окружающей их ткани.
Вторичные — по причине травматизма позвоночника, при развитии инфекционных процессов, при новообразованиях и заболеваниях внутренних органов.

Если во время работы вы сидите за компьютером, каждые полчаса делайте упражнения: наклоны, приседания, растяжку. Не сидите на мягком стуле.
При просмотре планшета или чтении электронной книги голова находится в опущенном состоянии, это приводит к боли в шее и пояснице.
Еще одна проблема — обувь. Ненадлежащая фиксация ноги и плоская подошва приводят к давлению на позвоночник.
Если при сидении болит спина, причина может крыться в большом весе. Хватит даже пары лишних сантиметров, чтобы сместить тазовую область и вызвать неприятные ощущения.
Помимо данных причин, боли могут возникнуть из-за следующих факторов:
- растяжение или надрыв мышц;
- смещение межпозвоночных дисков;
- перелом позвоночника;
- нарушения работы нервной системы;
- онкологические заболевания;
- новообразования;
- патология спины;
- остеохондроз.
Причиной болезненных ощущений в спине могут быть следующие состояния:
- Боль в копчике. Патология характеризуется сильной болью, которая усиливается при сидении и ходьбе.
- Ишиас — воспаление седалищного нерва, который идет от позвоночника к нижним конечностям. Пребывание на жестком стуле либо ношение тугого ремня провоцирует возникновение боли.
- Люмбалгия — возникает после физической нагрузки, длительного пребывания в одной позе, переохлаждении.
- Боль в пояснице — сигнализирует о развитии простатита. Усиливается при сидении и половом воздержании.
- Поясничный остеохондроз, который развивается при сидячей работе.
- Межпозвоночная грыжа, провоцируют которую различные заболевания позвоночника.
- Протрузия — выпячивание межпозвоночного диска.
- Новообразование в межпозвоночном канале.
- Артрит.
- Туберкулез позвоночника.
- Воспаление почек.
При возникновении боли проконсультируйтесь с врачом. Диагноз ставится на основании клинического осмотра, а также применения современных методов диагностики. Максимально информативный метод — магнитно–резонансная томография.
Лечебная терапия зависит от причины возникновения боли. Иногда для избавления от неприятных ощущений можно сделать несколько согревающих компрессов либо прибегнуть к массажной терапии.

При патологиях позвоночника врач назначает медикаментозную терапию с использованием обезболивающих, противовоспалительных и увеличивающих кровоток препаратов.
После снятия воспалительного процесса можно применять грязелечение и лазерную терапию. Курс лечения включает от 10 до 15 сеансов. С острой болью можно справиться за 3 процедуры. Терапию необходимо проводить ежедневно.
При отсутствии патологий справиться с болью можно в домашних условиях. Рассмотрим основные способы:
- Человеку нужен покой. Это не значит, что необходимо лечь и несколько дней провести без движения в постели. Длительное пребывание в лежачем положении может ухудшить состояние. Если хочется лечь, то необходимо расположиться на спине и под колени подложить несколько подушек.
- Важный момент — разминка. Подойдут легкие скручивания и растягивания тела, если причина боли в защемлении нерва. Следует избегать сильной физической нагрузки и подъема тяжестей.
- При возникновении травмы в первые сутки необходимо приложить лед. Это позволит снизить развитие воспалительного процесса и снять болезненные ощущения. Для проведения процедуры необходимо положить в полиэтиленовый пакет куски льда и обернуть полотенцем. Подержать в течении 20 минут.
- Облегчить боли в спине поможет прием горячей ванны.
- Применение аппликатора Ляпко. Это специальные резиновые пластины со встроенными шипами, на которых необходимо лежать в течение 20–30 минут.
- Больной пояснице необходимо тепло. Важно укутываться теплым пледом или шерстяным шарфом. Изначально место боли рекомендуется смазать согревающей мазью.
- Сильную боль может провоцировать эмоциональная напряженность. Полезно освоить техники медитации и расслабления.
- Облегчить состояние помогут обезболивающие препараты: Аспирин, Ибупрофен, Парацетамол.
Предотвратить боли в пояснице можно, используя следующие методы. Положение сидя является наиболее вредным для позвоночного столба.
Правильный подбор рабочего места:
- высота стула должна быть такой, чтобы колени находились ниже бедер;
- глубина сиденья равняется 2/3 длины бедра;
- важное условие — высокая спинка и жесткость.
Сидеть необходимо ровно, не откидываться назад и не наклоняться вперед. В любом положении тела стараться держать спину прямо.
Если долго пребываете в одной позе, сделайте гимнастику. Поднимите руки вверх и потянитесь, повисите на турнике, сделайте наклоны.
Замедлить развитие дистрофических изменений помогут хондропротекторы, которые оказывают защитное воздействие на хрящевую ткань. Применяются курсом, исключительно по назначению врача.
Если беспокоит постоянная ноющая боль внизу спины, ежедневно занимайтесь физической нагрузкой. Хорошо подойдет плавание.
источник
Современный век сделал образ человека малоподвижным, большая часть деятельности предполагает длительное время находиться в положении сидя. А позвоночник в поясничном отделе считается наиболее уязвимым, и на него налегает самая большая нагрузка.
Межпозвонковые диски в положении лежа испытывают нагрузку в 50 кг, когда человек стоит – центнер, сидя с прямой спиной около 150 кг, а если ссутулить спину, то 220 кг. А если приходится поднимать тяжелые предметы, то нагрузка увеличивается в несколько раз. В итоге происходит нарушение рабочих функций позвоночника, и начинаются процессы дистрофического характера. Из-за них и возникает боль в пояснице при сидении.
Все боли, возникающие в поясничном отделе можно разделить на первичные и вторичные. К первичным относится болезненность, причиной которой является именно нарушение в работе позвонков, межпозвонковых дисков и окружающей их мышечной массе. Вторичные возникают при травмах позвоночного столба, инфекциях вирусного характера, опухолях и заболеваниях внутренних органов.
Приобретая даже самое дорогое кресло, давление на поясничный отдел снизить не получится. Поэтому при сидении за рабочим местом на протяжении длительного времени возникает боль в спине. Причиной является уменьшение притока крови к дискам, расположенных между позвонков. Необходимо во время работы проводить перерывы и вставать из-за стола.
При работе на планшете или чтении электронной книги голова долго находится в опущенном положении и это становится причиной болезненности не только в шее, но и в спине.
Ношение неправильной обуви также становится причиной болей в спине. В такой обуви происходит неплотная фиксация ноги, которая оказывает дополнительное давление на позвоночный столб, в результате возникают болезненные ощущения.
Когда болит спина при сидении, причиной может стать лишний вес, так как на данную область производится увеличенное давление. Даже несколько лишних сантиметров могут привести к незначительному смещению тазовой области и вызвать болезненность.
Кроме таких привычных причин болезненности в спине, дискомфорт в пояснице могут вызывать и другие факторы:
- растяжение или надрыв в мышечном корсете;
- смещение дисков;
- перелом позвоночника;
- повреждение нервной системы;
- коксартрозом;
- абсцесс эпидурального характера;
- онкологические болезни;
- новообразования;
- патологии спины и остеохондроз.
Заниматься самостоятельным лечением в данном случае нельзя. Чтобы определить, почему болит поясница, особенно после долгого сидения, необходимо обратиться к врачу и пройти обследование.
Начинать обследование необходимо с посещения терапевта, это требуется для исключения возможных болезней, связанных с внутренними органами, так как причины боли не всегда зависят от неправильного образа жизни. Терапевт проверяет наличие таких нарушений, как болезни системы почек, половой системы и желудка.
Также проверяется наличие патологий в спинном мозге, тазобедренных суставах, метастаз, располагающихся в позвоночнике, заболеваний инфекционного характера и возможных воспалительных процессов в связках и суставах позвоночника.
Чтобы установить точный диагноз, проверяется в первую очередь поясница, которая болит, когда сидишь. Для этого пациенту следует пройти обследование рентгенологического характера, МРТ и УЗИ позвоночного столба. Если заболевания и нарушения не выявлены, то причины болезненности все-таки связанны с длительным сидением. В таком случае рекомендуется посещать спортивные секции и бассейн.
После того как терапевт провел обследование, он может отправить больного к невропатологу или ортопеду, чтобы провести уточнение поставленного диагноза.
В данный момент, когда болит поясница и пациент жалуется, что ему больно сидеть, врачи могут выбирать различные методики для лечения. Все зависит от причин, которые их вызывают. В некоторых случаях бывает достаточно применения мануальной терапии и массажа.
Сейчас популярность набирает новая методика – структурная остеопатия. Она включает в себя воздействие на поясничный отдел при помощи рук. Ее назначают больным, которым запрещено проводить массаж.
После длительного нахождения в одном положении, рекомендуется делать регулярные перерывы и вставать со стула. Для замедления процессов дистрофического характера в позвоночном столбе, следует принимать препараты группы хондропротекторов, они помогают защитить хрящевую ткань от разрушения.
Если работа в основном сидячая и способствует малоподвижному образу жизни, то проблемы со спиной и позвоночником возникают часто. Если начали возникать боли, то не следует лечиться самостоятельно, так как можно принести дополнительный вред здоровью.
При положении сидя в течение длительного времени рекомендуется как можно чаще разминаться и правильно подготовить рабочее место. После работы желательно посещать бассейн или ходить в спортивную секцию, также рекомендуется отрегулировать питание и потреблять продукты с большим количеством витаминов.
источник
Длительной гиподинамии – сидения за компьютером, рабочем столом, чтения книги, может возникать выраженная боль в спине – поясничном или грудном отделе. Происходить может по разным причинам, применяются разные методы устранения состояния. Материал ответит на вопрос, почему появляется боль в спине при сидении, как ее устранить, избежать ее повторного возникновения.
Боль появляется по разным причинам, но все вызывают одно или сразу оба из двух явлений, которые провоцируют появление дискомфорта:
- Защемление нерва, при котором боль интенсивная, выраженная, эродирует на разные зоны спины, грудной клетки. Состояние особенно часто поражает пояснично-крестцовый отдел. Защемление могут производить сместившиеся позвонки, межпозвоночные диски, спазмированные мышцы;
- Гипертонус мышц развивается при долгом неподвижном состоянии. Дискомфорт в этом случае разлитой, боли ноющего характера (хотя если спазмированная мышца защемила нерв, то могут быть острыми). Наиболее характерно явление для грудного отдела. Именно такого характера боли чаще всего поражают шейный отдел.
Специфической редкой причиной боли является сдавливание, компрессия сосудов при сильном остеохондрозе, некоторых сопутствующих заболеваниях. Тогда кровяное давление повышается настолько, что может вызывать боль.
Длительная гиподинамия ведет к множеству неприятных явлений. Причем, чем более гиподинамия длительнее, тем вероятнее ее негативные эффекты. Происходит следующее:
- Застой сосудистого, артериального кровообращения;
- Компрессия сосудов, ведущая, потенциально, к недостатку кровоснабжения мозга;
- Постепенно сближение позвонков;
- Высокая нагрузка на межпозвоночные диски;
- Гипертонус мышц, которые пытаются удержать позвонки от сближения, сохраняя их нормальное физиологическое положение;
- Спазм мышц, служащий продолжением гипертонуса.
Каждое из этих явлений само по себе способно привести к возникновению дискомфорта, отдающего не к только спине, но грудной клетке, верхним, нижним конечностям.
В крестцовом отделе позвоночника находится крупный нервный узел. Потому для отдела наиболее характерно защемление нерва. Боль может поражать поясничный отдел. Сама же поясница может болеть по причине защемления нерва, по причине мышечного спазма из-за долгой неподвижности. Тогда симптоматика сопровождается покалыванием, онемением нижних конечностей, слабостью ног.
Грудной отдел наименее подвижен, на участке спинномозговой канал относительно широк, здесь сосредоточено не такое множество нервных окончаний. Потому дискомфорт от защемления нерва для грудной зоны достаточно маловероятен. В этом случае чаще имеет место спазм мышц, который распознается, как ощущение скованности в спине, передающееся в плечи. Однако в отдел может эродировать боль, появившаяся при защемлении нерва в шейном отделе.
Иногда дискомфортные ощущения появляются сразу после того, как человек сел. Это говорит о наличии существующей патологии. Если пациент испытывает боль сразу после того, как садится, то это может свидетельствовать о:
- Травме отдела, в котором сконцентрированы неприятные ощущения;
- Воспалительном процессе позвоночника;
- Наличии обострения хронического заболевания опорно-двигательного аппарата;
- Существовании текущего защемления нерва.
Если вы не можете долго сидеть, так как появляются неприятные ощущения, то это говорит о менее остром процессе в организме. Происходит при наличии хронического заболевания позвоночника в стадии компенсации, слабом мышечном каркасе. Иногда причиной дискомфорта может быть неудобная поза, неподходящий стул, чрезмерные нагрузки на опорно-двигательный аппарат некоторое время назад, боли в мышцах в результате предшествующей физической нагрузки.
Диагностировать состояние грамотно может только врач. Используется несколько методов:
- Сбор анамнеза, анализ симптомов у пациента;
- Мануальный осмотр, пальпация, проверка рефлексов, чувствительности в определенных точках (особенно показано для определения факта защемления нерва);
- Рентгенограмма отражает остеохондроз, иные хронические процессы в позвоночнике;
- КТ, МРТ – более современные, сложные, информативные методы исследования, назначаются при невозможности поставить диагноз иначе;
- Электронейрограмма позволяет оценить состояние нервной ткани;
- Ангиограмма оценивает состояние сосудов, интенсивность тока крови, питание тканей.
Далеко не всегда нужно использование всех этих методов диагностики. Часто диагноз удается поставить по результатам одного лишь мануального осмотра.
Боли в спине в сидячем положении существенно мешают рабочему процессу, доставляют дискомфорт, снижают качество жизни, продуктивность. Способы избавления от них зависят от причин, которые их вызвали. При защемлении нерва нужно освободить пострадавшую нервную ткань, устранить причины защемления. При наличии острого или хронического заболевания, воспалительного процесса, его нужно пролечить медикаментозно. Гипертонус мышц устраняется выполнением массажей, разминки.
Методы, описанные ниже, достаточно эффективны. Препараты не только помогут избавиться от боли, но предотвратят ее появление в будущем.
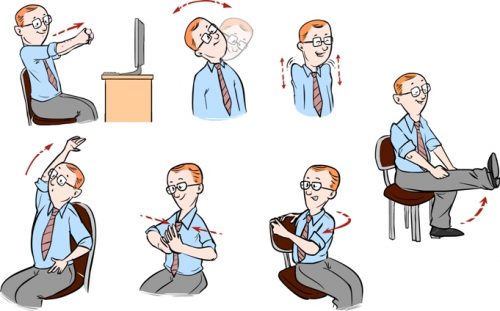
Помогает снять гипертонус мышц, укрепить мышечный каркас, препятствуя возникновению боли повторно. Выполняйте разминку один раз в течение рабочего дня:
- Сесть на стул, сцепить руки замком, разместить на затылке, на вдохе прогибаться максимально назад, на выдохе – наклоняться вперед;
- Сесть на стул, спина прямая, колени разведены, стопы на ширине плеч, поднять руки над головой. Левой рукой обхватить правой запястье, сделать наклон влево, поменять руки, сторону;
- Сесть на стул, руки вытянуть перед собой под прямым углом к телу. Разводите руки на выдохе, сводите на вдохе.
Каждое упражнение выполните по 5 раз (в случае с наклонами – по пять влево, затем вправо). Упражнения способны устранять негативный эффект гиподинамии, снимут дискомфорт, не дадут появиться боли в спине после сидения.
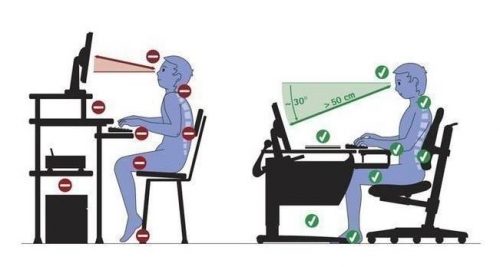
Если придерживаться правильной позы, то нагрузка на позвоночник будет более или менее равномерной. Дискомфорт, неприятные ощущения в этом случае менее вероятны. Правильная поза:
- Сидеть с прямой спиной, не сутулиться, не сгибаться в поясничном отделе;
- Экран компьютера должен быть на уровне глаз, не нужно к нему наклоняться;
- Нормальная высота стула, при которой ваши локти образуют прямой угол, если вы кладете ладони на стол.
Правильно настроенное рабочее место способно значительно снизить вероятность возникновения болей в спине.
Важную роль играет стул. Важно следовать при его подборе нескольким правилам:
- Не стоит сидеть на слишком мягких креслах;
- Высота стула должна быть подходящей;
- «Анатомические» изгибы спинки компьютерных кресел подходят далеко не всем – подберите подходящее кресло;
- Настройте удобно подголовник;
- Если пол не слишком ровный, то компьютерный стул будет откатываться, заставляя вас подтягиваться к столу, оказывая нагрузку на спину – используйте стул на ножках.
Кресла, диваны не являются альтернативой стулу, даже если вы работает за ноутбуком.
Иногда то, что пациенту больно сидеть является признаком патологии. Тогда состояние следует лечить.
Вне зависимости от причин, вызвавших дискомфорт, лучшим выбором для обезболивания будут нестероидные противовоспалительные препараты – Ибупрофен, Нурофен, Ортофен, Диклофенак. Средства принимаются разово при возникновении боли по одной таблетке. Если боль интенсивная, то Диклофенак разово можно колоть внутримышечно, индивидуально дозировано.
Защемление нервов, воспалительные процессы позвоночника лечатся нестероидными противовоспалительными препаратами, назначаемыми к приему курсом до 14 дней, по 2-3 таблетки/сутки. Назначаются НПВС-мази (Диклофенак, Найз) для нанесения на болезненную область 2-3 раза/сутки.
Гипертонус мышц снимает лечебная гимнастика, назначаемая врачом ЛФК, систематический профессиональный массаж, физиотерапия. В случае обнаружения грыжей, запущенного остеохондроза, новообразований, устойчивого защемления требуется хирургическое вмешательство.
Если болит спина после долгого сидения, это может быть признаком серьезной патологии. Потому при возникновении симптома не нужно терпеть дискомфорт – лучше сразу обратиться к врачу.
источник
У многих людей возникает боль в пояснице при сидении. Она бывает разного характера, появляться вследствие разнообразных факторов.
Основной причиной становится малоподвижность, но боль могут вызывать и некоторые заболевания (и довольно серьезные).
Симптоматика возникает у людей с избыточным лишним весом. Например, нагрузка на позвоночные диски при малой подвижности равна 150 кг, при дополнительной сутулости – до 200 кг. При ожирении эти значения намного увеличиваются, плюс происходит смещение тазовой области, что усиливает негативные ощущения. Также боли в пояснице в сидячем положении могут вызвать некоторые патологии:
- онкологические заболевания;
- беременность, протекающая с осложнениями;
- остеомиелит;
- простатит;
- эндометриоз;
- остеохондроз;
- люмбалгия;
- перелом позвоночного столба;
- артриты;
- нарушения ЦНС;
- мочекаменная болезнь;
- протрузия;
- межпозвоночная грыжа;
- различные заболевания спины;
- дисцит;
- туберкулез позвоночника;
- воспаление почек;
- киста яичника;
- опухоли, кисты.

Боль в копчике обычно сильная, становится более сильной при ходьбе или в сидячем положении. Также симптоматика возникает при воспалении седалищного нерва (ишиасе).
Боль может делиться на первичную и вторичную. В первом случае симптоматика затрагивает позвонки, диски, связки или мышцы. Основные причины такой боли – сильные нагрузки, остеохондроз, смещение дисков, сколиоз.
Вторичная симптоматика появляется из-за травмирования позвоночника, различных заболеваний (гинекологических, почек, неврологических), простатита, сосудистых патологий, инфекционные процессы.
У некоторых болит поясница, когда сидишь долго, а спина находится без опоры. Наименьшая на нее нагрузка – в горизонтальном положении. Также причиной может стать неестественная поза. В обоих случаях негативные ощущения появляются постепенно, по нарастающей. Виды болей:
- При остеохондропатии боль двухсторонняя.
- Симптом односторонний бывает при остеохондрозе.
- Внезапно появившаяся интенсивная боль может указывать на кровоизлияния или разрыв аорты.
- Симптоматика может усиливаться при движении. Если боль более сильная, когда человек лежит, а во время ходьбы проходит, это может свидетельствовать о спондилоартропатии.
- При остеохондрозе ситуация противоположная. В положении лежа боли нет.
- Раковые заболевания сопровождаются интенсивной симптоматикой. Боль затяжная, может длиться днями и ночами. При других патологиях – только в одно время суток.
Боль может быть острой или хронической, ноющей, стреляющей, резкой. Иногда отдает в ноги или ягодичные мышцы. Иногда негативные ощущения проходят при ходьбе, в некоторых случаях – наоборот усиливаются.

Затем может быть назначен рентген, МРТ или КТ. Это позволяет оценить состояние позвоночного столба и выявить или исключить многие заболевания. В зависимости от характера боли пациент может быть проверен на наличие раковых патологий (сдается кровь, моча, делается биохимия).
К врачу нужно обращаться, если в положении сидя болит поясница уже длительное время, не проходит в течение трех суток и дольше. Либо если симптоматика начала распространяться на ногу.
Также обследование необходимо после травмирования поясничного отдела. Особенно если появляется онемение конечностей или отдельных участков туловища.
Вылечить боль помогут лекарственные препараты – «Ибупрофен», «Парацетамол». Одновременно назначаются:
- противовоспалительные средства;
- препараты для улучшения кровообращения;
- хондропротекторы;
- миорелаксанты.
Если болит поясница, больно наклоняться и сидеть, то поможет мануальная терапия, массаж. Однако такие методы могут быть противопоказаны пожилым людям и беременным. Также можно воспользоваться другими рекомендациями:
- При защемлении нерва нужно делать разминку – растягивания тела, скручивания, но подъема тяжестей или большой физической нагрузки – избегать.
- Если причина в травмировании, то к ушибленному месту прикладывается лед (в первые сутки) на 20 минут.
- Унять боль в спине помогает горячая ванна.
- Лечь на аппликатор Ляпко на полчаса.
- Если боль вызвана стрессом, то будут полезны расслабление и медитации.
Есть небольшой комплекс упражнений, которые помогают справиться с болью в пояснице (если она не вызвана заболеваниями, а после долгого сидения на стуле):
- Лечь на пол, на живот, упереться на руки и максимально откидывать тело назад. Упражнение повторяется 10 раз.
- Встать к стене лицом на расстоянии 25 см. Руки поднять вверх, смотреть на них, а грудью и подбородком дотянуться до вертикальной поверхности, поворачиваясь по очереди в разные стороны.
- Прислонить к стене правый бок, правую руку вытянуть назад. Затем к ней нужно медленно повернуть тело. На пару минут зафиксировать положение, затем – повтор упражнения (выполнять несколько раз).
- Повисеть пару минут на турнике или шведской стенке.
- Лежа на спине подтянуть коленки. При этом ступни должны быть плотно прижаты к полу. Колени поочередно подтягивать к груди руками с интервалом 20 сек.
- Лечь на спину, лопатки плотно прижать к поверхности. Ноги согнуть, колени вместе и в такой позе наклонять их влево и вправо. В каждом положении фиксировать ноги на 10 секунд.
В некоторых случаях можно согреть поясницу. Однако пользоваться такими мазями можно только по назначению врача. Иначе можно только усилить воспаление и ухудшить состояние. Из методов физиотерапии назначаются грязевые аппликации, лазеро и магнитотерапия.
Если причиной боли стали межпозвоночные диски, травмы или переломы, а медикаментозное лечение и физиотерапия не дали результатов, то проводится хирургическое вмешательство. Оно применяется редко, только по серьезным показаниям.
Если появление боли в позвоночнике не связано с заболеваниями, то значит, симптоматика возникла в связи с неправильным образом жизни. Например, негативные ощущения могут только усилиться от длительного пребывания в положении «лежа». В этом случае нужно просто лечь на спину, а под колени положить подушки.
Чтобы не допустить появления болей в пояснице, когда сидишь на стуле, нужно держать спину прямо, не горбиться. Стул желательно выбирать жесткий.
Нельзя спать на мягком матрасе. Он должен быть средней жесткости. Вместо подушек лучше использовать ортопедические валики. Как сидеть, чтобы не болела поясница: нужно чаще менять позу (желательно через каждые четверть часа). Спать лучше на спине – это полезно для позвоночника.
Чтобы после долгого сидения не болела поясница, нужно вести активный образ жизни. Особенно при малоподвижной работе делать рекомендуются частые небольшие перерывы. Во время них – наклоняться, потягиваться, вертеть телом в разные стороны.
Нельзя допускать сутулости, спина должна иметь опору. При поднятии тяжестей не допускается резких движений. Женщины могут носить не больше 3 кг, для мужчин – до 5-ти кг.
Сумки не рекомендуется носить в одной руке. Нагрузка должна распределяться равномерно на обе стороны.
Обувь на высоких каблуках носится не дольше 2-х часов. Затем ногам дается кратковременный отдых. Желательно постоянно укреплять поясничные мышцы. В этом помогает спортивная ходьба, катание на лыжах, йога, плавание. Для проверки, нет ли искривления позвоночника – периодически вставать к стене.
В норме лопатки, ягодицы и пятки должны прикасаться к вертикальной поверхности. Если имеется небольшое искривление – устранить его можно, постояв у стены в указанной выше позе в течение 5 минут. Также нужно отказаться от вредных привычек (употребления спиртного, табакокурения). Питание должно быть сбалансированным, содержать все нужные микроэлементы и витамины.
Если боли в пояснице вызваны не заболеванием, то вылечить их можно самостоятельно, а потом – обязательно соблюдать профилактику. Когда причиной становится патология, то для устранения негативных симптомов нужно вылечить основное заболевание.
источник

врач-невролог, гомеопат, стаж работы 22 года
✔ Статья проверена врачом
Известный японский ревматолог: «ЭТО ЧУДОВИЩНО! Российские методы лечения суставов и позвоночника вызывают лишь недоумение. Смотрите, чем врачи предлагают лечить спину и суставы в России: Вольтарен, Фастум гель, Диклофенак, Мильгамма, Дексалгин и другими подобными препаратами. Однако эти препараты НЕ ЛЕЧАТ СУСТАВЫ и СПИНУ, они лишь снимают симптомы заболевания — боль, воспаление, отёчность. Теперь представьте, что. » Читать интервью полностью»
В статье – все причины, из-за которых болит поясница, когда сидишь, болезни внутренних органов и позвоночника, как определить болезнь по симптомам, первая помощь, медикаментозное лечение, физиотерапия, упражнения, профилактические советы.
Более 70% жителей планеты испытывают боль в пояснице во время сидения. В большинстве случаев причиной неприятного синдрома становится сидячий образ жизни. Гиподинамия и неправильное положение тела способствует постоянному напряжению мышц поясничного отдела позвоночника. За болевыми ощущениями в спине чаще всего скрывается остеохондроз, но встречаются и другие тяжёлые заболевания. Установить точный диагноз и назначить правильное лечение может только врач.
Как известно, гиподинамия и малоподвижный образ жизни – главный враг здоровья позвоночника и суставов. Во время длительного сидения наблюдается:
- ухудшение кровообращения;
- большая нагрузка на спину;
- нарушение газообмена, питания в хрящевых клетках;
- ухудшение метаболизма;
- повышенное напряжение мышц поясницы.

Как следствие, возникает деформация межпозвонкового диска, сближение позвонков, защемление нервных корешков и спазм мышечных волокон. Все эти патологические изменения становятся основными причинами болей в спине в сидячем положении.
Прогрессирование дегенеративных процессов ускоряется под влиянием провоцирующих факторов:
- ожирение;
- тяжёлые физические нагрузки;
- нарушение осанки;
- воспаление;
- инфекции;
- беременность;
- травматические повреждения мышц и связок, позвоночника.
Одни больные жалуются, что когда посидишь, болит поясница. У других боль присутствует постоянно, а при длительном сидении только усиливается. Причины боли в пояснице настолько разнообразны, что самостоятельно поставить диагноз не представляется возможным.
Болезней, при которых может болеть поясничный отдел позвоночника, в положении сидя, множество – от поражений опорно-двигательного аппарата до заболеваний внутренних органов. В последнем случае болевой синдром носит иррадиирущий характер, когда при раздражении нервных рецепторов поражённого органа, импульс распространяется на область поясницы.
Камни в почках появляются в результате нарушения обменных процессов. Заболевание долго может не выдавать себя и протекать бессимптомно. В последствие больные жалуются, что болит поясница, паховая область. Движение камней способно вызывать сильную боль, которая усиливается во время движения, изменения положения тела, сидя на стуле.

Для избавления от недуга требуется консультация уролога, который проводит обследование и назначает операцию или консервативное лечение. Безоперационная терапия включает:
- диетотерапию;
- употребление достаточного количества жидкости;
- для растворения мочевых камней – Калия цитрат, Уриклар, Блемарен;
- при фосфатных камнях – Метионин, Хлорид аммония;
- полурастительные препараты – Цистон, Канефрон;
- для нормализации обмена веществ – Аллопуринол, Бензбромарон.
В рамках противомикробного лечения назначаются антибиотики, но их подбором занимается врач.
Самолечение и запущенные формы МКБ чревато развитием пиелонефрита, инфицированием почки.
Острое или хроническое поражение почки сопровождается жалобой на тупую ноющую боль в пояснице, которая становится интенсивнее в сидячем положении. Болезнь сопровождается повышением температуры тела, учащением мочеиспускания, слабостью, нарушением аппетита.
Диагноз выставляется урологом, после чего назначается медикаментозное лечение:
- НПВС для купирования боли, снятия воспаления – Диклофенак, Индометацин;
- антибиотики – Амоксициллин, Цефазолин, Гентамицин;
- иммуномодуляторы – Вобэнзим, Галавит.
В случае отсутствия лечения пиелонефрит приводит к развитию тяжёлых осложнений – абсцессу почки, сепсису, почечной недостаточности, бактериальному шоку.
Заболевание характеризуется наличием конкрементов (камней) в желчном пузыре. ЖКБ имеет несколько фаз развития, а при раздражении стенок пузыря острыми гранями камней проявляется болью в правой части живота под рёбрами, которая распространяется на область поясницы, ключицу, плечо справа.

При подозрении на камни в желчном пузыре нужно обратиться к гастроэнтерологу, который лечит патологии желудочно-кишечного тракта. Холецистэктомия (удаление поражённого пузыря) является единственным эффективным методом терапии. На начальных стадиях назначается консервативное лечение:
- препараты, растворяющие камни – Урсосан, Холисал;
- антибиотикотерапия при присоединении инфекции – Амоксициллин, Цефотаксим;
- спазмолитики – Но-Шпа (аналог – Дротаверин), Платифиллин.
Независимо от выбора терапии пациенту рекомендуется придерживаться лечебного питания. При несоблюдении рекомендаций врача возможно присоединения:
- холецистита;
- билиарного панкреатита;
- холангита;
- абсцесса почки;
- эмпиемы.
В тяжёлых случаях не исключено развитие перитонита, который представляет непосредственную угрозу для жизни человека.
Первым признаком воспаления предстательной железы у мужчин является появление ноющей или режущей боли в нижней части живота, нередко переходящей на поясницу и бедро. Причём болит спина сильнее в сидячем положении. Дополнительно возникает затруднение мочеиспускания , нарушение половой функции.

В рамках лечения урологом назначаются:
- антибиотики – Ципрофлоксацин;
- массаж простаты;
- физиотерапия – лечение лазерными лучами, ультразвуком, электромагнитным полем.
Больному даются рекомендации по изменению образа жизни, правильному питанию, оптимальной физической активности.
Нелеченные формы простатита грозят абсцессом простаты, воспаление яичек, везикулит (воспалительный процесс, затрагивающий семенные пузырьки).
О воспалении придатков матки (яичников и маточных труб) у женщин сигнализирует появление пронзительными болями внизу живота, которые отдают в крестцовый отдел, поясничную область, задний проход. Болевые ощущения присутствуют постоянно, усиливаются в сидячем положении.
Заболевание относится к разряду гинекологических патологий и лечится медикаментозно:
- антибиотики – Ампициллин, Азитромицин;
- НПВС – Индометацин, Диклофенак;
- противогистаминные препараты – Супрастин, Тавегил.
При тяжёлом течении болезни, риске заражения крови, антибактериальная терапия проводится в сочетаниях: Гентамицин + Левомицетин, Линкомицин + Клиндамицин. Недолеченные острые формы аднексита переходят в хроническое течение, а также становятся причиной появления:
- холецистита;
- пиелонефрита;
- хронического колита;
- внематочной беременности;
- бесплодию.
Онкологическое поражение клеток парных женских половых желёз проявляется внезапной болью, возникшей со стороны поражения. Болезненность носит тупой характер с иррадиацией в поясницу, особенно, когда больная принимает положение сидя. По мере разрастания новообразования происходит усиление недомогания, незначительное повышение температуры тела, наблюдается плохой аппетит, извращение вкуса, нарушение пищеварения.
При отсутствии противопоказаний, опухоль вырезают. О возможности удаления рака принимает решение онколог совместно с гинекологом. После операции назначается химиотерапия, лучевая терапия. На последних стадиях проводится симптоматическая терапия, которая сводится к приёму обезболивающих средств:
- НПВС при умеренных болях – Кеторолак, Баралгин;
- наркотические анальгетики при невозможности купирования болевого синдрома – Промедол, Морфин.
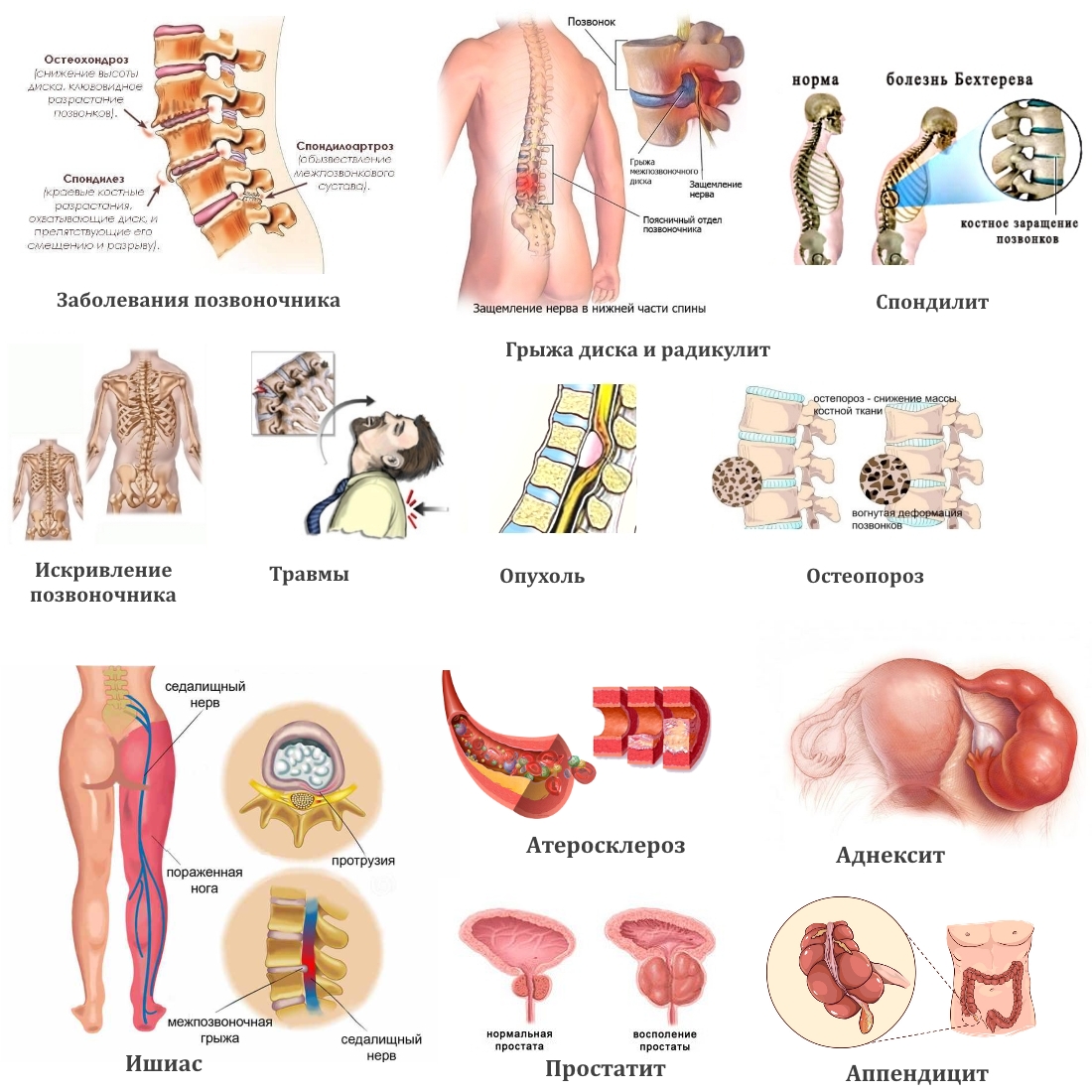
Позвоночный столб – это ось человеческого скелета. Деформации, дегенеративно-дистрофические изменения, дефицит минералов, воспалительные, инфекционные процессы, приводят к различным изменениям в строении и физиологии позвоночника. В результате появляется боль в спине во время или после сидения, а в некоторых случаях больным становится даже трудно сидеть.
В основе деструктивного заболевания позвоночника лежат дегенеративно-дистрофические процессы, возникающие по разным причинам:
- вследствие естественных процессов старения;
- травм;
- неправильного питания;
- нарушения обмена веществ;
- тяжёлой нагрузки на позвоночник.
Остеохондрозу подвержены люди, ведущие малоподвижный образ жизни, с сидячей работой. Боль в пояснице у таких больных свидетельствует о необратимых изменениях в хрящевой ткани, появление остеофитов (костных наростов) на позвонках, которые раздражают нервные окончания.
Дистрофия и разрыв фиброзного кольца межпозвоночного диска приводит к выпячиванию студенистой сердцевины и формированию грыжи позвоночника. Образование оказывает компрессионное воздействие на корешки спинного мозга, что проявляется сильной болью. Чаще грыжи образуются между поясничными позвонками. Во время длительного сидения нагрузка на них возрастает, болевые ощущения усиливаются.
Обязательно прочитайте хорошую статью:
Анкилозирующий спондилоартрит локализуется в пояснично-крестцовом отделе позвоночника. Характерным признаком патологии является боль, скованность в области поясницы и крестца, усиливающиеся в покое, в том числе при сидении в неподвижной позе. Дополнительно выявляется уменьшение подвижности позвоночника, напряжённость мышц спины. По мере прогрессирования патологии боль распространяется и на другие отделы позвоночника, развивается дугообразное искривление в пояснице, хроническая сутулость.
Выраженная деформация позвоночника в пояснично-грудном отделе влечёт асимметрию всего опорно-двигательного аппарата, а также неправильную работу мышечно-связочного аппарата. Такие изменения приводят к болям в спине, которые проявляются не только во время ходьбы, но и в положении сидя. Кроме сколиоза у человека может усилиться поясничный лордоз, что также считается патологическим состоянием, при котором мышцы спазмируются и вызывают болевую реакцию.
Смещение верхнего позвонка по отношению к нижнему появляется, как следствие травм, дегенеративных процессов, искривление позвоночника, несращение дуг позвонков. Основным симптомом является боль в пояснице или крестце, усиливающаяся при длительном сидении, стоянии, ходьбе или подъёме тяжестей.

Патология периферической нервной системы, характеризующаяся сдавливанием спинномозговых корешков, чаще локализуется в пояснично-крестцовом отделе. Заболевание проявляется резкой выраженной болью в пояснице (люмбаго), часто отдающей в ногу, которая усиливается во время наклона или перехода в сидячее положение.
| Характер боли | Причина |
|---|---|
| После долгого сидения |
|
| Не могу встать |
|
| При наклоне вперёд и когда сидишь |
|
| Невозможно (тяжело) сидеть |
|
| Когда садишься |
|
| Болит поясница, когда сидишь и нагибаешься, а при ходьбе проходит |
|
| Больно стоять |
|
| Больно ходить и сидеть |
|
| Болит поясница, когда сижу и лежу, а когда стою, нет |
|
| После сидения на корточках |
|
| Больно сидеть и наклоняться |
|
| Когда сидишь и встаешь |
|
| У женщин |
|
| У мужчин |
|
Постановкой диагноза и лечением патологий позвоночника занимается несколько специалистов:
При необходимости оперативного лечения требуется консультация и участие нейрохирурга.
Обследование начинается с визуального осмотра, выслушивания жалоб пациента. Во время сбора анамнеза уточняется характер питания, образ жизни, профессия, наследственность. Для составления объективной картины болезни назначается аппаратное обследование:
- рентгенография;
- МРТ или КТ;
МРТ — наиболее подробный метод диагностики многих болезней
- электромиография;
- ультразвуковая допплерография;
- спондилография
- дискография.
После получения результатов обследования выставляется окончательный диагноз и определяется, как лечить боль.
Чаще всего болезни позвоночника связаны с дегенеративно-дистрофическими изменениями в тканях, которые длительное время не дают о себе знать. Больной чувствует дискомфорт, болезненные ощущения, но не спешит к врачу. На консультацию, как правило, человек приходит уже с сильной болью, которая указывает на серьёзные необратимые процессы и прогрессирование заболевания.

Чтобы предотвратить развитие тяжёлой стадии болезни, важно своевременно обратиться к врачу. Сделать это необходимо при появлении первых признаков болезни: дискомфорта, неприятных ощущений после длительной ходьбы или сидения. Раннее обращение поможет остановить разрушение позвоночника и предупредить осложнения:
- грыжу межпозвонкового диска;
- стеноз позвоночного канала;
- нарушение чувствительности в конечностях;
- искривление позвоночного столба;
- сращение позвонков, ограничение подвижности.
В последствие каждое из этих состояний может стать причиной инвалидизации и значительного ухудшения качества жизни.
Болевой приступ – это повод немедленного обращения за медицинской помощью. Для облегчения состояния в рамках доврачебных действий, можно провести следующие манипуляции:
- Больного уложить на спину, на жёсткую поверхность, под ноги, согнутые в коленных суставах, подложить подушки, чтобы голень и бедро образовали прямой угол. Эта поза поможет облегчить состояние.
Какую позу принять при боли в пояснице
- Снизить интенсивность боли поможет смена положения. Осторожно повернуться на бок, ноги подтянуть к животу. К пояснице можно приложить на холодный предмет, обёрнутый в ткань, и держать 10 минут.
- Внутрь принять обезболивающие препараты – Кеторолак, Баралгин М.
Параллельно обязательно вызвать бригаду «скорой помощи».
Медикаментозное лечение лежит в основе обезболивающей терапии. Средства назначаются врачом, самолечение в данном случае недопустимо. Доктор подбирает дозировку и лекарства, учитывая сопутствующие болезни, возраст и другие особенности пациента.
Умеренный болевой синдром купируется обезболивающими средствами ненаркотического характера, которые быстро «успокаивают» рецепторы и облегчают состояние:
- Баралгин М – 174 р.
Баралгин М — отличный препарат для купирования боли
- Темпалгин – 80 р.
- Парацетамол – 16 р.
Препараты эффективно борются с болью, устраняют воспалительный процесс:
- Диклофенак (аналоги: Дикловит, Наклофен, Ортофен, Вольтарен, Диклак) – 55 р.
- Индометацин – 44 р.
- Целекоксиб – 180 р.
Целекоксиб — хороший и безопасный НПВП
- Дексалгин – 330 р.
- Мелоксикам (аналоги: Амелотекс, Артрозан, Мовалис) – 70 р.
- Кеторолак (аналоги: Кетанов, Кеторол, Кетопрофен) – 50 р.
- Лорноксикам – 220 р.
- Найз (аналоги: Нимесил, Нимесулид, Нимулид) — 220 р.
- Кетанов – 128 р.
НПВС нельзя применять долгое время во избежание развития побочных действий, например, боль в желудке.
Глюкокортикостероиды применяются при отсутствии терапевтического эффекта от НПВС. Они обладают противоотёчным, противовоспалительным, анальгезирующим, противошоковым действием:
- Преднизолон – 37 р.
- Дексаметазон – 44 р.
- Дипроспан – 195 р.
Эти препараты также добавляют при новокаиновой блокады, которую ставят в экстренных случаях.
Данная группа препаратов назначается для снятия спазмов и расслабления мышечных волокон:
- Мидокалм (аналог – Толперизон) – 305 р.
- Сирдалуд – 246 р.
Сирдалуд поможет снять спазмы в мышцах
- Эсмерон – 1499 р.
Как правило, миорелаксанты назначают вместе с НПВП для усиления обезболивающего эффекта.
Для улучшения нервной проводимости на поражённом участке, а также для лечения болевого синдрома в комплексе с НПВС и миорелаксантами, используются препараты с витаминами группы В:
- Мильгамма (аналог – Комбилипен) – 288 р.
- Нейромультивит – 191 р.
Средства альтернативной медицины улучшают обменные процессы, регенерацию тканей, снимают отёк и облегчают состояние:
- Траумель С – 406 р.
- Цель Т – 1057 р.
- Церебрум композитум Н – 1310 р.
В состав входит несколько действующих веществ.
- Катадолон Форте. Обладает свойствами миорелаксанта и НПВП. Стоит от 910 р.
- Вольтарен Эмульгель – 235 р.
- Кетопрофен – 110 р.
- Финалгон – 380 р.
- Диклофенак – 55 р.
- Долобене – 480 р.
- Найз – 250 р.
Найз — одна из лучших мазей среди НПВП
- Випросал В – 246 р.
- Индовазин – 291 р.
В рамках дополнительной терапии используются трансдермальные препараты. Это пластыри, которые в течение определённого времени «транспортируют» лекарственное вещество в очаг поражения. Самые популярные:
- Перцовый – от 16 р.
- Вольтарен – 158 р.
- Версатис – 920 р.
- Нанопласт – 180 р.
Важной составной частью комплексной терапии при заболеваниях спины является физиотерапия. После курса процедур у больного улучшается кровообращение, нормализуются метаболические реакции на клеточном уровне, ускоряется регенерация тканей.
Перечень эффективных методов:
- магнитотерапия;
- электрофорез;
- лечение лазерными лучами;
- грязевые и радоновые ванны;
- аппликации с парафином.
Большинство из манипуляций проводится в стационарных условиях, но при наличии специализированных приборов, лечение можно продолжать и дома.
Медицинский аппарат, лечебное действие которого основано на импульсном магнитном поле, которое подаётся с помощью 4 катушек индикаторов. Алмаг имеет несколько разновидностей, разработанных для разных видов проблем. Для лечения спины подходит Алмаг 1 и Алмаг +, у которого среди показаний:
- остеохондроз;
- артроз, артрит;
- грыжа, протрузия;
- радикулопатия;
- патологии ЖКТ;
- гинекологические проблемы.
Магнитные лучи проникают на 6-7 см в глубокие слои дермы и обладают накопительным терапевтическим действием. Максимальный эффект заметен к окончанию курса и сохраняется на 2-3 месяца.
За счёт динамической электростимуляции, её воздействия на триггерные точки, медицинское устройство легко справляется с острой болью при поражении позвоночника. Переключаемые режимы позволяют изменять частоту и решать различные проблемы со здоровьем. Аппарат успешно применяется при заболеваниях позвоночника:
- остеоартроз;
- радикулит;
- ишиас;
- миозит;
- травмы позвоночника;
- сколиоз;
- остеохондроз;
- остеофиты.
Лечение должно проводиться полным курсом и только после консультации врача.
Данный метод применяется, как дополнение к основным методам лечения. С помощью приёмов, выполняемых руками опытного мануального терапевта, улучшается функциональность позвоночника и мышц спины, увеличивается подвижность в поясничном отделе. Мануальная терапия оказывает поразительное лечебное действие, но только при условии выполнения её квалифицированным специалистом.
Сеансы ЛФК назначаются в виде комплекса упражнений, подобранного индивидуально для каждого пациента. Чаще всего это упражнения на укрепление брюшного пресса и мышечного корсета спины:
- Лечь на спину, оперевшись на предплечья согнутых рук. Выгнуть спину, имитируя «полумостик», задержаться на 5 секунд. Повторить 5-6 раз.
- Опуститься на спину, ноги согнуть в коленях. Опираясь на стопы и ладони, поднимать таз и грудную клетку как можно выше.
- Перевернуться на живот, опереться на руки, согнутые в локтях. Верхнюю часть туловища приподнять, прогнуться и вернуться в ИП.
Многие люди жалуются, что после того, как посижу, болит поясница. Чаще всего это результат повышенной нагрузки на спину и напряжения мышц спину. Чтобы избежать неприятного синдрома, для работы за компьютером и длительного сидения, рекомендуется использовать ортопедический стул, который выбирают по следующим критериям:
- регулируемые элементы;
- средняя жёсткость сидения и спинки;
- подлокотники не стесняют движения;
- удобная анатомическая спинка;
- во время сидения ступни должны стоять на полу.
При правильном выборе, ортопедический стул обеспечит комфорт во время сидячей работы и «позаботится» о здоровье спины.
Чтобы не заболела поясница во время сидения, необходимо следить за правильным положением тела за столом:
- спина прямая и расслабленная;
- ноги согнуты под прямым углом и стоят на полу;
- спина располагается под углом 110 градусов по отношению к тазу;
- руки прижаты к бокам;
- плечи и шея не напряжены;
- голова расположена прямо.
источник


 МРТ — наиболее подробный метод диагностики многих болезней
МРТ — наиболее подробный метод диагностики многих болезней Какую позу принять при боли в пояснице
Какую позу принять при боли в пояснице Баралгин М — отличный препарат для купирования боли
Баралгин М — отличный препарат для купирования боли Целекоксиб — хороший и безопасный НПВП
Целекоксиб — хороший и безопасный НПВП Сирдалуд поможет снять спазмы в мышцах
Сирдалуд поможет снять спазмы в мышцах Найз — одна из лучших мазей среди НПВП
Найз — одна из лучших мазей среди НПВП