Межпозвоночная грыжа – это патология, при которой происходит выпячивание центральной части межпозвоночного диска между промежутками позвоночника. Данную патологию чаще всего обнаруживают именно в поясничном отделе, потому как на него приходится максимальная нагрузка при ходьбе, сидении и подъёме грузов. Если возникает данная патология, тогда человек страдает от неприятных симптомов.
Особенно ярко проявляются боли при грыже поясничного отдела позвоночника. Из-за них значительно снижается работоспособность человека, ухудшается самочувствие и в целом портится качество жизни. Нередко болезнь возникает на фоне неправильного образа жизни, именно поэтому человек сам может повлиять на вероятность появления недуга.
Нередко грыжи в позвоночнике возникают из-за того, что происходят дегенеративно-дистрофические изменения в дисках. Возникает постепенное обезвоживание фиброзного кольца и последующее истончение. Как итог, может выпячиваться пульпозное ядро в тех местах, которые считаются уязвимыми.
Существует немало факторов, которые увеличивают вероятность появления заболевания. Некоторые из них человек в силах не допустить, именно поэтому важно знать, что именно может привести к патологии.
Сидячий образ жизни: недостаточная подвижность может привести к тому, что у человека начнутся проблемы со здоровьем. В частности будет страдать позвоночник, поэтому крайне важно позаботиться о его состоянии. Достаточно совершать пешие прогулки и заниматься спортом, чтобы уменьшить вероятность появления проблемы.
Ожирение: если у человека имеются лишние килограммы, тогда крайне важно позаботиться о том, чтобы их устранить. Если этого не сделать, тогда могут появиться проблемы со здоровьем. Особая нагрузка оказывается на опорно-двигательный аппарат, их-за чего может нарушиться его функция.
Чрезмерная физическая нагрузка: если у человека сложная работа, которая связана с длительным нахождением на ногах или в пребывании в согнутом положении, тогда можно столкнуться с различными проблемами позвоночника. Также на спину негативно влияет регулярное поднятие тяжёлых предметов.
Наличие вредных привычек: боли при грыже нередко появляются у тех людей, которые ведут неправильный образ жизни. Важно отказаться от курения и принятия алкогольных напитков, если хочется сохранить своё здоровье в нормальном состоянии.
Травмы: нередко человек может не обратить внимания на ушиб, потому как не посчитает его серьёзной проблемой. Даже если неприятные ощущения быстро пройдут, то это вовсе не гарантирует, что со временем они не приведут к ухудшению самочувствия. По этой причине крайне важно позаботиться о том, чтобы при травме сразу пройти обследование и убедиться в отсутствии негативных последствий для здоровья.
Проблемы с осанкой и деформации позвоночника: в подобных ситуациях важно обращаться к врачу, потому как данные состояния нужно обязательно контролировать. Если этого не делать, тогда можно столкнуться со значительными осложнениями, например, с грыжей.
Наследственность: безусловно, данная причина не является основной, но всё-таки она повышает вероятность появления болезни. Если родители страдали от недуга, тогда дети могут тоже с ним столкнуться. Как итог, человек может страдать от болей при грыже, которые можно устранить только при помощи правильного лечения.
Безусловно, боли при грыжепозвоночного отдела не появляются сразу. Болезнь постепенно развивается и приводит к тому, что у человека возникают крайне негативные симптомы. Некоторые люди игнорируют первые проявления недуга, и в итоге сталкиваются с серьёзными негативными последствиями. Правильным решением при первых подозрениях на болезнь посетить специалиста и пройти диагностику.
На первой стадии наблюдается протрузия, при которой частично утрачивается упругость фиброзного кольца. Происходит смещение пульпозного ядра не более чем на 2-3 мм. Симптомы в большинстве случаев не наблюдаются. Можно разве что столкнуться с тем, что незначительно болит грыжа после физической нагрузке или из-за долгого нахождения в неудобном положении.
На второй стадии присутствует экструзия, в этом случая незначительно выпячиваются края межпозвонкового диска, при этом происходит разрыв фиброзного кольца. В этом случае уже наблюдаются негативные симптомы, при этом они не снижают качество жизни.
Во время пролапса межпозвонкового диска значительно выпячивается грыжа в позвоночный канал. Из-за того, что выступают края пульпозного ядра, происходит сдавливание позвонков. Страдают кровеносные сосуды, а также корешки периферических нервов. В данном случае могут наблюдаться интенсивные боли при межпозвоночной грыже поясничного отдела.
На третьей стадии может произойти секвестрация, в данном случае наблюдается выступающая часть пульпозного ядра, которая проникает в спинномозговой канал. Из-за этого становится невозможным полноценное кровоснабжение спинного мозга. Значительно сдавливаются мягкие ткани, и человек отмечает, что у него грыжа сильно болит.
Если у человека появляется грыжа грудной клетки или поясницы, тогда он будет отмечать у себя негативные симптомы. При этом не только будет болеть спина, возможны и другие проявления патологии. Важно подробнее разобраться с тем, какие именно у человека наблюдаются симптомы. В такой ситуации будет значительно проще вовремя выявить проблему и принять меры.
- Головные боли. Они нередко связаны с тем, что происходит сдавление нервных корешков, а также позвоночных артерий. Неприятные ощущения могут возникать в разное время, и чаще всего они распространяются на всю голову. В редких случаях затрагивают только височную и затылочную область.
- Боли в шее. Они объясняются тем, что произошло сдавление грыжей нервных корешков. Подобный признак беспокоит в том случае, если грыжа возникла в шейном отделе.
- Сильный дискомфорт в пояснице. Может появляться резкая и острая боль, которая усиливается во время физических нагрузок и при поднятии тяжёлых предметов. Человек может даже замереть в одной позе и не иметь возможности разогнуться, а тем более повернуться. Подобное нередко наблюдается именно у мужчин, которым уже исполнилось 30 лет.
- Может присутствовать снижение чувствительности кожи, причём подобный признак нередко распространяется на бёдра, голени, стопу и на ягодицы. Человек поначалу ощущает покалывания, но со временем может появиться значительное онемение.
- Проблемы с органами малого таза. Может появиться недержание либо наоборот задержка мочи. Нередко наблюдается проблема с дефекацией, процесс может усложниться или человек вовсе не имеет возможности себя контролировать. У мужчин достаточно часто появляется импотенция.
- Изменение внешнего вида. Человек может побледнеть, страдать от повышенной потливости и от возникновения красных пятен.
- Сдавление спинного мозга. Это опасное состояние, при котором частично или полностью может отсутствовать подвижность ног.
В целом человека из-за регулярных болей при грыже страдает от постоянной слабости, от проблем со сном и от скачков настроения. Он может стать слишком раздражительным, нервным и депрессивным. Чтобы исправить ситуацию, обязательно потребуется начать правильное лечение. В первую очередь потребуется избавиться от неприятных симптомов, чтобы улучшить самочувствие человека.
Как уже можно было понять, появление болей при грыже можно считать обычным явлением. При этом самочувствие человека значительно ухудшается, и требуется принимать специальные препараты для улучшения состояния. Не стоит ждать, пока боли при грыже позвоночника усилятся, нужно сразу же показаться врачу. Также полезно будет рассмотреть, как именно проявляется данный симптом при патологии.
Людей часто интересует, как болит грыжа, при этом ответ зависит от разных факторов. В первую очередь важно определиться, какие именно моменты интересует. При хронической форме течения болезни неприятный симптом носит давящий и ноющий характер.
Признак не вызван прямым воздействием на нервный корешок. Он появляется из-за самой деформации, которая развивается при отсутствии лечения. Из-за боли при грыже позвоночника человеку становится сложно разогнуться и поддерживать нормальную осанку. Гражданин начинает сгибаться, потому как его тревожит дискомфорт, который не проходит.
При острой форме болезни человека тревожит стреляющая боль и сильные покалывания. Они преимущественно происходят тогда, когда произошло физическое перенапряжение либо человек поднял слишком тяжёлый предмет. В такой ситуации следует обезболивать проблемную область, потому как в ином случае человек может временно утратить трудоспособность.
Симптом может быть как опоясывающего характера, так и иметь чёткую локализацию. Нередко неприятное ощущение может отдавать в бедренную область, в ягодицы и в пах. Также из-за дискомфорта может пострадать брюшная область.
Особенности боли при грыже позвоночника и локализация во многом зависят от того, где именно расположена грыжа, какой она имеет размер и в какую сторону направлена. Хуже всего человеку приходится тогда, когда патология расположена в сторону спинномозгового канала. В данном случае если не начать лечение может возникнуть паралич и инвалидность.
Нередко людям требуется принимать обезболивающие при грыже позвоночника, потому как лекарства способны значительно улучшить самочувствие. В большинстве случаев таблетки рекомендованы, когда боль средней интенсивности. В этом случае можно порекомендовать принять Анальгин, Кеторол и Парацетамол. При этом важно учитывать, что данные обезболивающие препараты помогут только на несколько часов. Именно поэтому важно принять меры, чтобы устранить саму проблему.
Если при грыже позвоночника наблюдается острая боль, нередко назначаются человеку уколы, которые способны положительно повлиять на самочувствие. Они быстрее действуют и лучше устраняют неприятный симптом. При этом их можно применять только по назначению врача.
Потребуется обязательно снять воспалительный процесс, потому как именно из-за него наблюдаются негативные признаки. Для этого используют такие препараты, как Ибупрофен, Найз и Диклофенак. Их можно принимать как таблетки, чтобы улучшить самочувствие пациента.
Если человека интересует, как снять боль при грыже позвоночника без пероральных препаратов, тогда стоит рассмотреть такой вариант, как гели и мази. Они действуют локально и не влияют отрицательно на внутренние органы. Может потребоваться использовать Эторикоксиб и Валдекоксиб.
При этом важно понимать, что согревательные процедуры лучше всего проводить после того, как обострение немного утихнет. При этом первые два дня после его применения лучше использовать ментоловые гели и холодные компрессы. С их помощью удастся обезболить проблемный участок и при этом не навредить состоянию человека.
источник
Первое, что приходит в голову большинству пациентов, испытавших впервые боль в спине – грыжа. Этому, в первую очередь, способствует изобилие ложной информации о том, что это самая частая причины подобных болей. Кроме того – распространенность и легкодоступность томографического оборудования, благодаря которому можно обнаружить грыжу межпозвонкового диска. Многие пациенты, решив выяснить причины обострения сразу, самостоятельно отправляются на МРТ-исследование, и конечно же, самостоятельно интерпретируют результат исследования. Пожалуй, схема боль в спине – грыжа – стабильно устоявшаяся схема диагностического поиска не только для пациентов, но зачастую и для врачей.
Всегда ли причиной боли в спине является грыжа? Конечно, нет! Причины болей в спине разделяют на три группы:
- Боли, связанные со сдавлением нервного корешка (радикулопатии)
- Специфические, вызванные иным заболеванием (травма, опухоль, инфекция)
- Неспецифические (скелетно-мышечные, механические боли)
При этом боль, связанная со сдавлением корешка грыжей диска, встречается всего лишь в 4-7% случаев первичного обращения к врачу. Не говоря уже о тех случаях, когда пациент, испытывая боль, применяет самолечение и достигает успеха. Можно предположить, что грыжа диска – относительно редкая патология, но это не так. При сплошном исследовании пациентов в возрасте от 20 до 60 лет, вне зависимо от наличия боли, обнаружено, что 23% пациентов не подозревают о наличии грыжи, и не испытывают какого-либо дискомфорта! Это почти четверть работоспособного населения! Это говорит о том, сама по себе грыжа межпозвонкового диска далеко не всегда дает болевой синдром и вообще хоть какие-то симптомы, т.е. протекает бессимптомно. Большинство же пациентов (более 80% первичных обращений к врачу) испытывают боль, которую относят к скелетно-мышечной боли.
Но что же подразумевается под скелетно-мышечной болью? Это болевые синдромы, связанные с поражением отдельных мышц или мышечных групп (70%), межпозвонковых суставов, дисков или самих позвонков.
К сожалению, неправильная первичная оценка причин болевого синдрома при первичном обращении к врачу, а отчасти собственная инициатива пациента, приводят к тому, что и в дальнейшем причина болевого синдрома интерпретируется «на поводу» у заключения рентгенолога. Грыжа имеет место, но боль развивается по другой причине.
Очевидно, что при различных причинах болевого синдрома, подход к лечению может существенно отличаться. Ключевым вопросом, на мой взгляд, в этот момент является правильная постановка цели лечения. Вопрос, казалось бы, простой, но не для всех очевидный. Во всех абсолютно случаях задача №1 – это снятие боли. Вне зависимости от ее причин. Таким образом, начальный этап лечения – лечение консервативное. При этом на усмотрение врача назначаются анальгетические препараты, блокады, массаж, мануальная терапия и т.д. Единого стандарта по применению той или иной схемы лечения нет. Подбор схемы лечения осуществляется на усмотрение врача, и исходя из особенностей ситуации и коморбидности пациента. На этом этапе многие пациенты задают вопрос: «А это лекарство/методика грыжу лечит?» Нет, не лечит. Грыжа может стать меньше при успешно подобранном консервативном лечении за счет уменьшения отека и мышечного напряжения, но так бывает не всегда. Но это может иметь значение только в том случае, если мы имеем дело с болью, связанной со сдавлением корешка, что бывает не так часто.
Как же все-таки лечить грыжу межпозвонкового диска? На мой взгляд, вначале нужно задать вопрос: «Нужно ли эту грыжу лечить? В ней ли причина жалоб пациента?» Если пациент относится к абсолютному большинству, когда причина болей в спине – скелетно-мышечная боль, то нужно стараться подобрать нужную схему консервативного лечения, что иногда удается не с первой попытки. Если же речь идет о корешковой боли, особенно боли, плохо отвечающей на консервативное лечение, то стоит обратиться за помощью к нейрохирургу.
источник
Заболела спина… Каждый человек хотя бы однажды в жизни ощущал боль, когда тянет поясницу, тяжело стоять или сидеть и постоянно хочется сменить положение тела. Природа появления болевых ощущений может быть разной, одна из наиболее частых – боли при грыже поясничного отдела позвоночника. Характер болевых ощущений напрямую зависит от степени тяжести состояния, места локализации, возраста и общего состояния организма. О причинах формирования грыжевых аномалий в позвоночном столбе, особенностях, симптомах, методах лечения, применении народных средств – эта статья.
Диагноз относится к числу наиболее часто диагностируемых недугов позвоночного отдела, вызывается несколькими причинами. К такой серьезной патологии могут привести:
- частые перегрузки позвоночного столба поднятием избыточных тяжестей;
- долгое вынужденное пребывание в статичной позе;
- некоторые виды травм спины;
- врожденный/приобретенный сколиоз;
- нарушение обмена веществ.
Возраст, когда грыжа позвоночника поясничного отдела диагностируется наиболее часто, находится в диапазоне между 25 и 55 годами.
Непосредственно к заболеванию приводит разрыв кольца межпозвоночного диска, когда желеобразная составляющая выдавливается в пространство между позвонками. Масса поступательно сдавливает нервные окончания, находящиеся в позвоночнике. Неизбежно усиливающиеся боли при межпозвоночной грыже приводят к ограничению двигательной активности, в особо сложных случаях – к инвалидности.
Если начать лечиться вовремя, комплекс лечебных мероприятий медикаментами и специальной гимнастикой поможет забыть о заболевании.
В начальной стадии, когда грыжевое выпадение не достигло внушительных размеров, и не может еще оказывать сильное давление на нервные окончания, человек ощущает нечастые боли в поясничном отделе (название на профессиональном медицинском языке – люмбаго). За врачебной помощи обращаются чаще всего, когда недуг сильно запущен – болит спина, очень сильно и долгое время. Такое состояние требует длительного полноценного наблюдения у специалиста.
Ранние признаки грыжи, образовавшейся в поясничном отделе, начинающиеся проблемы с позвоночником часто проходят не замеченными, человек относит боли и неприятные ощущения в спине к временному состоянию усталости, перенапряжению. Насторожиться нужно, если:
- При повышенных физических нагрузках ощущается тупая боль в пояснице;
- Болевые ощущения возникают от длительного стояния или сидения в одном положении, резких поворотах или наклонах туловища;
- Патологические явления в позвоночном столбе являются наследственными либо врожденными;
- Болезненность возникает в спине при сильном кашле.
Часто пациенты при обследовании сообщают о болевых ощущениях в ноге, постепенно опускающихся от поясницы к колену и ниже. Межпозвоночная грыжа в поясничном отделе постепенно захватывает все новые участки тела и постоянно усиливается. Дополнительными свидетельствами наличия заболевания являются:
- Частые запоры, сменяющиеся поносами;
- Приступы недержания мочи;
- Нарастающая импотенция.
Когда недуг разрастается, острая боль при грыже позвоночника поясничного отдела приобретает «простреливающий» характер, проявляясь в бедре или ноге, при этом человек ощущает онемение одной или обеих нижних конечностей, чувства внезапной слабости в них. Очень часто поводом обращения за квалифицированной помощью становится ощущение, что вместе с болями в спине болит нога.
Если у пациента отмечаются признаки межпозвоночной грыжи, нужно непременно обследоваться как можно подробнее, чтобы уточнить диагноз и не пропустить другие серьезные патологии – нарушения кровообращения в спинном мозге, онкологические новообразования, скрытые последствия травм и ушибов. Если нет уверенности в поставленном диагнозе – можно воспользоваться услугами другого специалиста в частной или государственной клинике.
В медицинском учреждении провести обследование больной спины можно способом ядерно – магнитного резонанса или компьютерной томографией, популярное и наиболее часто применяемое рентгеновское облучение на межпозвоночную грыжу не выявляет.
Особого внимания требуют особые состояния:
- Болевые ощущения в спине, сопровождающие посещения туалета, нарушение/полное отсутствие менструаций;
- Чувство слабости в ногах, особенно при движении;
- Перенесенные в недавнем времени травмы спины;
- Повышенная температура на протяжении нескольких дней;
- Болевые ощущения постоянно нарастают на протяжении длительного времени.
Межпозвоночная грыжа проявляется мгновенно, внезапной болью после чрезмерной перегрузки позвоночника, травмы спины, или резкого поднятия тяжести. Приступу предшествует четко ощутимый щелчок в спине, или хруст в позвоночнике. Если болезненность возникла при таких обстоятельствах – необходимо срочно прибегнуть к врачебной помощи.
До прихода врача нужно оказать пострадавшему помощь:
- Быстро уложить человека на жесткую ровную поверхность (сидеть или полулежать в таком состоянии не рекомендуется);
- Для облегчения боли при грыже поясничного отдела позвоночника из подручных текстильных средств (простыня, скатерть, покрывало) сооружают корсет и накладывают на поясницу;
- Полностью ограничиваются любые движения;
- Можно приложить теплый компресс на больное место.
Все необходимые дальнейшие лечебные манипуляции предпримут медицинские работники.
Первый вопрос, проясняемый врачом при обследовании, заключается в выяснении – как давно диагностировано заболевание, какие боли при грыже поясничного отдела беспокоят пациента, какие методы лечения использовались ранее. Выбор стратегии дальнейшего лечебного процесса и его успешное проведение во многом зависят от правильности определения стадии недуга.
При остром характере болезни лечение проводят в стационаре, с помощью медикаментозного вмешательства, назначаются препараты обезболивающего или противовоспалительного действия. Применяются таблетки, мази, гели, инъекции. Важно помнить, что время действия обезболивающего средства не превышает 5 – 6 часов! Длительность применения зависит силы проявления боли. Прием препаратов осуществляется в строгом соответствии с назначениями лечащего врача и при его постоянном контроле ситуации, так как только доктор может точно определить, как снять боль и проводить дальнейшее успешное лечение.
Если ситуация осложняется расстройством органов таза – проводится операция удаления пораженных межпозвоночных дисков под общим наркозом. Боль купируется с помощью классической, проверенной методики, либо более новой, активной восстанавливающей технике. В чем разница между ними?
Классический прием заключается в рекомендации придерживаться постельного режима на всем протяжении острой фазы болезни. При этом болевые симптомы снимаются при помощи обезболивающих препаратов.
Активная методика предполагает воздействие на недуг специальными упражнениями, направленными на вытягивание позвоночного столба. Это позволяет исключить большую нагрузку на позвонки, при этом болезненность снижается, либо совершенно перестает беспокоить. Подобный метод рекомендован при полном контроле медицинского специалиста, самостоятельные упражнения могут привести к достаточно опасным для здоровья последствиям.
Средства народной медицины оказывают общеукрепляющее, поддерживающее действие с использованием природного материала – трав, ягод, содержащих необходимые при таком заболевании витаминный комплекс и набор необходимых микроэлементов. Для лучшего усвоения и максимального лечебного воздействия на пораженный участок позвоночника, настойки и отвары рекомендуется принимать перед приемом пищи. Для облегчения болей в спине используются компрессы, мази.
В качестве исходного материала для лечебной настойки используют сабельник, костянку, осиновую кору. Например, средство из сабельника составляют следующим образом: 100 гр сабельника +1 л спирта (40%) смешивают, разбавляют водой, дозировка – 3 раза в день до еды.
В качестве облегчающего компресса достаточно распространено применение мази на основе конского жира: его натирают мелкой стружкой, ровным слоем раскладывают на тканевой салфетке и оборачивают больное место, захватывая болевую площадь целиком. Продолжительность воздействия – 2 суток.
Одним из самых действенных методов борьбы с сильной болью считается теплый компресс из красной глины: ее смачивают водой, заворачивают в марлю, затем разогревают до + 40 С, фиксируют на месте грыжи, выдерживают до полного высыхания материала.
Если даже использование народных рецептов позволяет снять боль при грыже на достаточно длительное время, нужно понимать, что такое заболевание, как грыжа, нуждается только в медицинском лечении. Упущенное время при запоздалом обращении к специалисту (вертебрологу, ортопеду, при определенных показаниях – к нейрохирургу) может обернуться тяжелыми последствиями вплоть до частичной или полной парализации частей нижней половины тела.
источник
Поясничный отдел позвоночника – самый встречаемый (80%) среди населения вид локализации межпозвонковых грыж. Патология чаще поражает людей трудоспособного возраста – 25-50 лет. У преобладающей части пациентов патогенез является следствием запущенного остеохондроза, в результате чего диски между поясничными позвонками сплющиваются и выпячиваются. Все это сопровождается воспалением, отеком, механической компрессией нервных корешков и спинного мозга, что вызывает жуткие боли по ходу затронутых нервов.
Заболевание не только психологически изрядно выматывает, но и делает невозможным нормальное выполнение, порой, элементарных физических задач. Тем самым, отдаляя человека от социальной, бытовой и профессиональной сфер деятельности. Ввиду высокой заинтересованности пациентов в выздоровлении, мы подготовили полезный материал об основных методах лечения грыж поясничного/пояснично-крестцового отдела, и о том, какого эффекта от них можно реально ожидать. По традиции, сначала введем в курс дела относительно специфики и стадий самого заболевания.
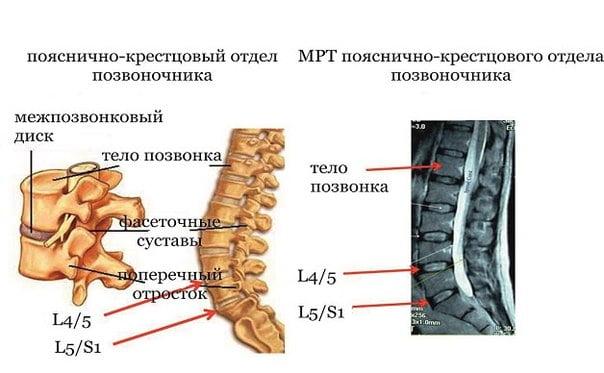
Поясничный отдел включает в себя 5 позвонков (L1, L2, L3, L4, L5), между ними находятся межпозвоночные диски. Каждый диск представлен фиброзно-хрящевым образованием, состоящим из фиброзного кольца (занимает периферическую часть позвонка) и пульпозного ядра, которое находится внутри этого кольца. Фиброзный элемент представляет собой волокнистую соединительную ткань, вроде сухожилия, образующую слои в виде колец. Пульпозный компонент – это хрящевая ткань гелеподобной консистенции, состоящая из воды (на 80%) и коллагеновых волокон.
В целом диск любого отдела, не только поясничного, в первую очередь отвечает за амортизирующие функции, то есть он поглощает и смягчает нагрузки на позвоночник в момент физической активности. Также он поддерживает оптимальную гибкость и опоропрочность позвоночной системы на каждом из уровней.
Грыжа начинает формироваться по причине прогрессирующих дегенеративно-дистрофических процессов в позвоночнике, которые затронули любой из элементов между двумя смежными позвонками. В нашем случае – между поясничными позвонками, например, между костными телами L4 и L5, кстати, поражения на данном уровне чаще всего и определяются. Также распространенная локализация – L5-S1, однако здесь уже поражение диска констатируется между последним поясничным позвонком и первым крестцовым.
Развитию заболевания также может поспособствовать травматический фактор, но этиологическую основу все же чаще составляет именно дегенеративно-дистрофическая патология (остеохондроз). Дегенерации диска образуются на почве нарушенного клеточного метаболизма в конкретной позвоночной зоне, из-за чего он испытывает дефицит питания. В результате межпозвонковая прокладка начинает терять влагу и истончаться, на фиброзном кольце образуются трещины. В дефект кольца перемещается пульпозное ядро, деформируя и выпячивая диск за анатомические ориентиры. Далее происходит разрыв фиброзного кольца, через который студенистый фрагмент выходит наружу – чаще в спинномозговой канал. Это и есть грыжа поясничного отдела позвоночника.
Патогенез принято классифицировать на виды согласно локализации, характеру и степени выпячивания. Локализация очага может быть зафиксирована в ходе диагностики на одном или сразу нескольких уровнях:
Как мы ранее оговорились, наибольшее количество случаев приходится на два последних уровня (около 90%). Эти участки страдают чаще остальных, поскольку не только отличаются высокой мобильностью, но и являются фундаментом позвоночного столба, ежедневно принимая на себя основную долю вертикальной нагрузки.
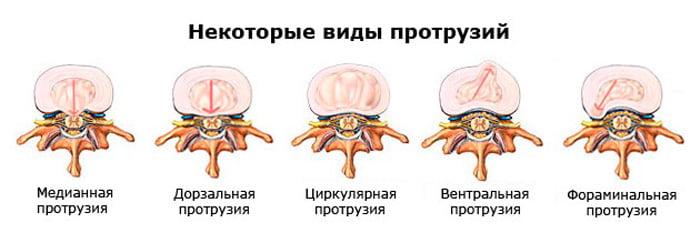
Грыжевые образования в пояснице по характеру выступания, то есть по направлению деформации относительно зон позвоночника, бывают следующих видов:
- передние – выпячиваются кпереди от позвонковых тел (редкие и клинически благоприятные);
- задние – направлены в спинномозговой канал (частые и одни из наиболее опасных, так как вызывают сильные неврологические боли и могут оказывать компрессию на спинной мозг);
- боковые – выступают латерально от позвоночного канала, то есть сбоку – справа или слева (тоже небезопасные и имеют широкое распространение, ущемляют корешки спинного мозга, проходящие через фораминальное отверстие);
- грыжа Шморля – при них происходит вдавливание выбухающей хрящевой ткани внутрь губчатых структур прилежащего позвонка, что может стать причиной разрушения костного тела и компрессионного перелома (поражение в поясничном отделе – редкость, а если и обнаруживается, то по большей мере на участке L2- L3).
Болезнь также классифицируют по степени тяжести, а именно клинической стадии ее формирования от начального до последнего этапа.
- Протрузия, пролапс (1 ст.) – начало развития, смещение диска незначительное, обычно от 1мм до 4 мм. Фиброзное кольцо истончено, его слои имеют небольшие трещины. Однако целостность тыльной части кольца сохранена, поэтому сместившееся к периферии ядро все еще находится в его пределах.
- Экструзия (2-3 ст.) – окончательно сформировавшаяся грыжа, как правило, с размерами более 5 мм. Фиброзный обод разрывается, ядро прорывается сквозь сквозной дефект и свисает каплей в межпозвонковое пространство, удерживаясь за счет продольной связки. В зависимости от размеров провисания, которые могут достигать 12-15 мм, экструзия у разных людей варьирует от средней (5-8 мм) до тяжелой стадии (9 мм и более).
- Секвестрация (4 ст.) – критическая степень, сопровождающаяся фрагментацией провисшего элемента ядра. Оторвавшийся от диска и ядра в частности хрящевой фрагмент (секвестр) попадает в позвоночный канал с возможной миграцией по анатомическим просторам позвоночной системы. Предшествовать секвестрации может любой этап экструзии, наивысшую степень риска имеют люди с образованием более 8 мм. Стадия секвестрации чревата параличом и тяжелым аутоиммунными реакциями, в 80%-90% случаев приводит к инвалидности.
Межпозвоночная грыжа в пояснично-крестцовых сегментах на любой из стадий способна нанести урон как опорно-двигательному комплексу, так и внутренним органам. Нервно-сосудистые образования, проходящие на данном участке, могут раздражаться, пережиматься деформированным диском даже на этапе протрузии.
Первые боли на начальном этапе развития в большей мере обусловлены раздражением и возбуждением болевых рецепторов, которыми снабжены внешние слои фиброзного кольца. Импульсы из ноцирецепторов кольца передаются в спинной мозг по ветвям синувертебрального нерва, что рефлекторно вызывает мышечный спазм в пояснице и иммобилизацию поврежденного отдела.
Саногенетические (защитные) механизмы в дальнейшем, по мере прогрессирования патологии, сменяются прямым повреждением грыжей прилегающего спинномозгового корешка и соответствующего ему нервного узла. То есть происходит уже воспаление, отечность, механическая компрессия конкретно спинальных нервов в нижнем отделе позвоночника. Клиническая картина порождает радикулопатию с ярко выраженным болевым синдромом.
Симптоматика заболевания может доставлять постоянный дискомфорт, порой, невыносимый. У некоторых пациентов она возникает время от времени в более терпимом проявлении. Типичными для заболевания признаками являются:
- болевой синдром в пояснице в комплексе с болью в одной нижней конечности (ощущения в ноге обычно выражены сильнее);
- одностороння боль в одной из ягодиц и относящейся к ней ноге (одновременно правосторонняя и левосторонняя боль практически не встречается);
- болезненный синдром, который появляется в пояснице или ягодичной зоне, затем по нерву крестцового сплетения распространяется на бедро, голень, стопу;
- парестезии (онемения, покалывания, пр.) в нижней конечности, бедрах, паху, ягодицах;
- усиление парестезии и болевых признаков в вертикальном положении, при двигательной активности, в момент сидения;
- сниженный потенциал амплитуды движений в пояснице, сложности при ходьбе, слабость в стопе (синдром «свисающей стопы»), невозможность поднять пальцы стоп или пошевелить ими;
- нарушение осанки из-за боли и ощущения блока в спине, пациент в связи с этим начинает сильно сутулиться;
- вегетативные расстройства в виде побледнения кожных покровов поясницы и ног, появления белых или красных пятен на данных участках;
- в запущенных случаях – недержание мочи и/или кала, стойкая потеря чувствительности ноги (возможен паралич).
Признаки боли на последних стадиях, как правило, носят резкий жгучий и/или простреливающий характер с иррадиацией в зоны, расположенные ниже очага поражения. На ранних стадиях грыжа обычно дает непостоянную тупую и ноющую боль в пояснице.
Для постановки диагноза используются неврологические тесты и инструментальные методы исследования. Тестирование на неврологический статус проводится невропатологом, ортопедом или нейрохирургом. Специалист при первичном осмотре на основании результатов тестов, подразумевающих оценку мышечной силы и сухожильных рефлексов, может заподозрить наличие грыжи люмбальной локализации. Для подтверждения диагноза пациента направляют МСКТ или МРТ обследование.
Иногда КТ/МРТ предшествует рентгенография, которая позволяет выявить свойственные патологии структурные изменения в костных тканях и сужение межпозвонкового промежутка. Но рентген не визуализирует сам диск, спинной мозг, нервно-сосудистые образования, относящиеся к мягким тканям. Поэтому рентгенография может применяться лишь на первом этапе обследования. Она даст понять, имеются ли структурные и позиционные отклонения в телах позвонков и нужно ли дообследовать пациента посредством более информативных методов визуализации.
Наибольшую клиническую ценность в диагностике представляет магниторезонансная томография. МРТ качественно определяет состояние дисков, а также:
- локализацию, характер, размер выбухания;
- разрывы фиброзного кольца;
- степень дислокации студенистого ядра;
- факт сдавления спинного мозга и компрессии нервных ганглиев;
- ширину позвоночного канала;
- свободные секвестры;
- нарушения функций кровоснабжения;
- все сопутствующие патологии на обследуемом опорно-двигательном участке.
За невозможностью пройти МРТ пациенту могут рекомендовать мультиспиральную КТ – многосрезовое сканирование поясничного отдела рентген-лучами. Однако КТ в любом виде уступает возможностям МРТ в достоверности диагноза, в объеме получаемой информации по клинической картине, в безопасности для здоровья пациента.
Среди медикаментозных средств местного и внутреннего назначения, широко применяемых в практике лечения боли на уровне поясницы, известны:
- традиционные нестероидные противовоспалительные препараты (Диклофенак, Индометацин и пр.) – да, эффективны, но больше в купировании боли и воспаления на 1-2 ст. диагноза;
- мощные анальгетики (Кеторолак, Кетонал и пр.) – назначаются при сильных и длительных болях на 2-3 ст., эффективность оценивается как 50/50 (после прекращения, обычно мучения возобновляются);
- опиоидные препараты (Трамадол и др.) – ненадолго прописываются только самым тяжелым пациентам с ужасными и нестерпимыми болями на время подготовки к оперативному вмешательству;
- уколы глюкокортикоидных гормонов или лидокаина в позвоночник – подобные блокады используются в редких случаях, когда обострение боли невыносимое, а обычные НПВС не действуют (такая клиника срочно требует оперативного вмешательства).
Любой обезболивающий медикамент, прием которого осуществляется, не может применяться длительно из-за негативного влияния на функционирование ЖКТ, почек, печени, сердца и сосудов, системы кроветворения. Местные препараты в виде мазей более щадящие, но не располагают достаточной проникающей способностью, чтобы нормально успокоить воспаленный спинальный нерв.
Жить только на одних лекарствах, всячески избегая операции при ее необходимости, – будет пациенту стоить дорого. Это – тупик, который неизбежно ведет к инвалидности по поводу прогрессирующей грыжи, необратимой атрофии нервной ткани и к получению в придачу дополнительных медицинских проблем. Нельзя не сказать, что неконтролируемое использование лекарств вызывает привыкание и в ряде случаев полное отсутствие эффекта.
Пациентам дольно часто врачи назначают препараты из серии хондропротекторов. Хондропротекторы улучшают питание хряща диска, но опять же, если диск еще не деформирован критически. Поэтому хондропротекторные средства целесообразны при изолированном остеохондрозе или протрузиях межпозвоночных L-дисков, в остальных случаях они не работают.
Можно ли держать грыжу под контролем, используя специальные физические упражнения для поясничного отдела? Гимнастические упражнения, чтобы принесли пользу, должны быть рекомендованы опытным реабилитологом, который в руках держит ваш МРТ-снимок и полностью знаком с вашими физическими данными и состоянием здоровья. Первый курс должен осуществляться под бдительным контролем доктора по ЛФК. Самостоятельное апробирование гимнастических чудо-тренировок из интернета чревато увеличением и/или смещением грыжевой массы в опасную зону с усилением неврологического дефицита.
Благотворное воздействие гимнастических упражнений, разработанных индивидуально под каждого пациента, заключается в активизации кровообращения в зоне поражения, укреплении и разгрузке мышц, распрямлении позвонков и увеличении межпозвоночного пространства. Регулярные, правильно спланированные тренировки благоприятствуют уменьшению частоты рецидивов, улучшению двигательных возможностей. Хорошим дополнением к ЛФК станут занятия в бассейне под наблюдением врача-инструктора по плаванию и аквагимнастике.
Однако в острый период заниматься противопоказано до тех пор, пока признаки обострения не будут ликвидированы покоем и медикаментами. Кроме того, физическое воздействие (тракционное в особенности) на поясницу при грыжах крупных размеров (>8 мм), даже с лечебной целью, может принести больше вреда, чем пользы. Поэтому специалисты акцентируют, что таким пациентам прежде всего нужно как можно раньше прооперировать грыжу, а уже после заниматься продуктивным восстановлением костно-мышечной системы и ЦНС посредством лечебной физкультуры.
Массажные тактики нацелены на улучшение трофики тканей (повышение кровотока и лимфооттока, снабжение клеток питанием и кислородом), снятие мышечного напряжения, профилактику атрофии, снижение давления на межпозвоночные диски. К ним запрещено обращаться, как и в случае с ЛФК, в острые периоды болезни. Массажные и мануальные процедуры проводятся строго по показаниям высокого уровня специалистом по части «неврология-ортопедия», так как грыжа грыже рознь.
Любая рефлексотерапия должна выполняться очень осторожно и профессионально, без дергания, скручивания, чрезмерного давления на позвоночник, чтобы не повредить слабый диск еще больше и не направить выпячивание в неблагополучную сторону. Нежелательно по этой же причине использовать всевозможный тактики вправления грыжи, эффект может быть полностью противоположный.
У массажа для данной области много противопоказаний: объемные выпячивания (3 ст.), секвестрация, гипертония, заболевания почек и пр. Массажные техники, если они не противопоказаны, должны рассматриваться исключительно в контексте базового лечебного процесса, а не как единственный способ лечения. Массаж, мануальная терапия – не панацея, они не вылечат грыжу без хирургического вмешательства, но могут быть весьма полезными при «молодой», только зарождающейся грыже. Неоценимую пользу массаж оказывает в восстановлении позвоночника после уже проведенной операции.
Физиотерапевтические сеансы – один из составляющих элементов профилактического лечения. К полному выздоровлению физиопроцедуры не приведут, повернуть вспять деструкцию фиброзно-хрящевой межпозвонковой прокладки тоже не в их полномочии. Но приостановить прогрессирование фиброзно-хрящевых и костных дегенераций в проекции поясничного отдела, используя физиотерапию, вполне достижимо. Ремиссия достигается за счет сокращения отека вокруг пораженного диска, восстановления хорошей циркуляции крови, снятия мышечного гипертонуса.
Электро- и фонофорез, магнитолечение, импульсная терапия, ультразвук, лазеротерапия, электромиостимуляция – стандартные процедуры, рекомендуемые в определенном сочетании людям с таким диагнозом. Скольким пациентам они помогли снизить или полностью убрать болезненные симптомы? Статистика неутешительная. Только 50% людей после полноценных курсов физиотерапии поясничного отдела отмечают заметное и стойкое облегчение.
Примерно в 10% случаев физиотерапия не улучает и не ухудшает самочувствие. И целых 40% людей терпят полное фиаско от физиотерапии, жалуясь на появление и усиление боли. Все дело в том, физиотерапевтические методы в большинстве своем основываются на принципах глубинного разогрева мягких тканей или электрической нервно-мышечной стимуляции. Подобные физиоманипуляции могут содействовать не устранению, а, напротив, увеличению отека на воспаленном нервном стволе, что провоцирует усиление болезненных признаков.
Поясничные, пояснично-крестцовые грыжи позвоночника при неправильном и несвоевременном лечении приводят к нарушению иннервации тазовых органов, мышц нижних конечностей, нарастанию неврологического дефицита. Самым неблагополучным последствием, более распространенным на 3-4 ст., является синдром конского хвоста, который проявляется:
- мучительными интенсивными корешковыми болями;
- периферическим параличом или парезом ног с преобладанием в дистальных отделах;
- выпадением всех видов чувствительности и рефлексов в нижних конечностях и в области промежности;
- тяжелыми расстройствами функций сигмовидной и прямой кишки, мочевыделительного тракта, мужской и женской репродуктивной системы (каловая инконтиненция, неконтролируемое мочеиспускание, импотенция, бесплодие и пр.).
При обнаружении хотя бы одного из перечисленных признаков поражения конского хвоста больной как можно скорее нуждается в нейрохирургическом лечении. Никакие консервативные тактики в данном случае не спасут! От того, сколько прошло времени с момента появления синдрома до операции, всецело будет зависеть прогноз восстановления нервной иннервации и функциональных нарушений.
Восстановить целостность фиброзного кольца и уменьшить размер сформированной грыжи невозможно консервативными тактиками лечения. Симптоматикой поясничных грыж трудно управлять консервативно на запущенных стадиях, так как источник мучительного состояния никуда не девается. По факту нет ни одного пациента, кто при таком серьезном диагнозе избавился бы от грыжи и ее последствий без операции.
Безоперационный подход может быть оправданным только на раннем этапе, когда деформация незначительная и еще не привела к разрыву соединительнотканных волокон диска, поражению нервных окончаний. Только при начальной форме реально добиться стойкой ремиссии за счет проводимой комплексной терапии регулярными курсами в течение всей жизни. Иными словами, консервативное лечение будет производить поддерживающий профилактический эффект благодаря стимуляции кровообращения и метаболизма, что позволит притормозить процессы разрушения и не допустить перехода протрузии в экструзию.
На предпоследней и последней стадиях консервативные методики утрачивают свою актуальность. Как бы этого не хотелось, ими не получится втянуть грыжу обратно, рассосать секвестр, срастить разорванное кольцо. В этом плане все безоперационные способы бессильны. На поздних сроках максимум, чем они могут помочь, так это снизить интенсивность болевого синдрома. Да и то, как показывает практический опыт, в единичных случаях.
- Консервативная терапия не может быть альтернативой хирургическому вмешательству, поскольку она не устраняет грыжу, а оказывает лишь симптоматический эффект.
- За данными клинических наблюдений, не менее 40% пациентов, которых лечили консервативно, имеют неудовлетворительные результаты. Спустя 6-12 месяцев они оперируются по причине неэффективности предыдущего лечения или развившихся осложнений.
- При заболевании 3 стадии и 4 стадии показано оперативное вмешательство (микродискэктомия, эндоскопия). На 4 стадии ввиду высокой угрозы необратимого повреждения спинного мозга и нервных пучков секвестром операцию по удалению секвестра и коррекции диска назначают в экстренном порядке.
- Если неинвазивный подход на 1-2 ст. патологии в течение 6 месяцев не увенчался успехом в борьбе с болью или отмечается прогрессирование на МРТ, целесообразно рассмотреть малоинвазивный способ удаления грыжи (эндоскопию, нуклеопластику).
Начавшиеся симптомы утраты чувствительности – нехороший знак, предвещающий в ближайшем будущем возникновение параплегии. Чтобы можно было избежать драматического исхода в виде паралича, от которого бывает и хирургия не спасает, важно в ограниченные сроки пройти нейрохирургическую операцию.
источник
В российской неврологии боль в спине часто объясняют протрузией или грыжей. Но весь мир думает по-другому, а я стараюсь донести до вас современные мировые взгляды простым языком.
В нашем теле с годами происходят изменения. Кожа малыша нежная, упругая. В 30 лет, как бы мы ни прибегали к косметическим процедурам, она уже не такая. А представьте моряка, который всю жизнь провел в плаваниях: его кожа грубая и морщинистая.
То же самое происходит с нашим позвоночником. В большинстве случаев протрузии и грыжи — естественные возрастные изменения. Если в вашей жизни много провоцирующих факторов, например, ношение тяжелых грузов, то вероятность заполучить большую грыжу увеличивается.
Многочисленными исследованиями установлено, что протрузии дисков встречаются у здоровых людей: в 20 лет — до 40% обследованных (напомню, это пациенты без боли в спине), в 70 лет — до 90%. Кроме того, выраженность изменений на МРТ не связана со степенью болевого синдрома: при большой грыже боли может не быть совсем, а при маленьких протрузиях у пациента может быть сильная боль (потому что причина не в протрузиях, а в другом).
Конечно, вызывает! Примерно в 1-4% от всех случаев боли в спине.
Грыжа приводит не только к боли, но и к другим расстройствам: нарушению чувствительности, изменению рефлексов, иногда снижению мышечной силы. Все это грамотный врач определяет в ходе неврологического осмотра. Если сила мышц достаточная, рефлексы при постукивании молоточком симметричные, не ослабленные, чувствительных нарушений нет, то крайне маловероятно, что боль в спине обусловлена грыжей.
Кроме того, сдавливая спинномозговой корешок на определенном уровне (если Вы почитаете результаты МРТ, увидите, что описаны протрузии и грыжи на уровне, например C3-C5 или L5-S1), грыжа вызывает не просто снижение чувствительности где попало, а в определенных сегментах, и строго определенные изменения рефлексов. Невролог соотносит уровень поражения с данными МРТ.
Все причины боли в спине можно разделить на 3 группы: неспецифические, специфические и корешковые.
Неспецифические — до 85%, обусловлены мышцами, связками, сухожилиями, мелкими суставами.
При неврологическом осмотре нет никаких настораживающих симптомов и признаков поражения нервных корешков, боль усиливаются при движении, уменьшаются в покое, чаще всего связана с неправильным двигательным стереотипом.
Острая боль возникает после неудачного поворота, наклона, вынужденной позы, например, сон в неудобном положении — и наутро невозможно повернуть шею. Хроническая боль часто обусловлена тем, что человек дает слишком большую нагрузку на одни группы мышц и совсем не нагружает другие.
Длительная работа в сидячем положении, ношение ребенка на одном боку — это неверные двигательные стереотипы. Можно бесконечно пить таблетки, но пока вы не поменяете свою двигательную активность, высока вероятность, что боль вернётся. Конечно, активность должна быть с умом.
ни рентген, ни МРТ не нужны, только осмотр врача. Почему? Там либо ничего не обнаружат, либо найдут протрузии/грыжи, не имеющие отношения к делу.
Специфические — до 10%: перелом позвоночника, туберкулез, остеомиелит, абсцесс, стеноз позвоночного канала, новообразование, анкилозирующий спондилит и другие.
Кроме боли в спине могут быть другие симптомы (повышение температуры, похудение) да и сама боль имеет необычные характеристики, например, не зависит от движения или усиливается в покое, ночью.
Анализ крови, рентген, МРТ, ПЭТ-КТ — все зависит от предполагаемой причины.
Корешковые — до 4% (по некоторым данным до 10%), вызваны сдавлением нервного корешка вследствие грыжи.
Может понадобиться МРТ позвоночника, но необходимость в каждом случае определяет врач.
Задача врача — определить, к какой из 3 групп причин относится боль, от этого будет зависеть дальнейшая тактика.
Существует система «красных флагов» ? — симптомов, которые должны вызвать у врача диагностическую настороженность:
- возникновение боли с новыми, необычными характеристиками в возрасте менее 20 или более 55 лет;
- боль, не зависящая от движения, боль в покое;
- усиление боли в ночное время;
- нарастающий со временем характер боли;
- отсутствие облегчения боли или ее усиление после пребывания в лежачем положении;
- локализация боли в грудном отделе позвоночника или в грудной клетке;
- длительное недомогание, лихорадка, необъяснимая потеря массы тела.
- перенесенная в недавнем прошлом травма спины;
- наличие в анамнезе онкологических (злокачественных) заболеваний;
- персистирующая инфекция;
- остеопороз;
- длительный прием кортикостероидов (в том числе в виде ингаляций);
- применение антикоагулянтов;
- внутривенное употребление наркотических препаратов;
- иммунодефицит (в том числе ВИЧ-инфекция), прием иммуносупрессивных препаратов.
- наличие у пациента очаговой неврологической симптоматики (слабость конечностей, онемение, нарушение мочеиспускания и дефекации);
- болезненность при пальпации и перкуссии позвоночника, усиление боли при натуживании;
- выраженная деформация позвоночника;
- пульсирующее образование в брюшной полости.
Наличие этих симптомов (особенно совокупности) у пациента с болью в спине должно заставить врача получше подумать о причине боли и исключить серьезную патологию.
С проведением МРТ при боли в спине есть 2 крайности: делать ее всем подряд «на всякий случай» и не делать исследование тогда, когда оно действительно нужно. Разбираемся вместе с вами.
Если боль в нижней части спины возникла у пациента младше 50 лет, она не иррадиирует в ноги, не сопровождается лихорадкой и неврологический симптоматикой (слабость мышц, нарушение рефлексов и чувствительности, нарушение мочеиспускания и дефекации), в прошлом не было опухолей, то с вероятностью 99% боль носит неспецифический характер и связана с вовлечением мышц, связок, сухожилий, мелких суставов.
Чтобы приблизить эту вероятность к 100% мы оцениваем пациента в динамике и смотрим, уменьшается ли боль после лечения или нет. Если сделать такому пациенту МРТ позвоночника, никакой важной информации мы не получим.
Даже если будут найдены грыжи или протрузии, это ни на что не повлияет.
Во-первых, у пациента без неврологический симптоматики грыжи и протрузии являются случайной находкой и не связаны с болью в спине. Эта мысль так трудно приживается в умах пациентов и коллег, но тем не менее это так.
Во-вторых, находки на МРТ в виде немых, молчащих грыж и протрузий никак не повлияют на лечебную тактику.
Но как же не пропустить другую серьезную патологию? Для этого есть красные флаги ?, которые мы уже обсудили. Врач анализирует все эти настораживающие симптомы (в совокупности, а не по отдельности), после чего принимает решение о необходимости МРТ.
источник

При болях в спине врач-невролог обязательно направит вас на МРТ позвоночника. А оттуда вы, вполне вероятно, выйдете с диагнозом «грыжа поясничного отдела позвоночника» или «протрузия такого-то межпозвонкового диска». Что на самом деле означают эти диагнозы и в чем причина боли в спине? Рассказывает автор метода лечения болей в спине доктор Сергей Бубновский.
Каждый второй пациент с болями в спине на вопрос: «Что вас беспокоит?» — отвечает: «У меня грыжа, доктор!». И в глазах читается такая безысходность и тоска, будто он произнес собственный приговор. При этом имеется в виду грыжа позвоночника — термин, ставший модным в последние лет 20 и объясняющий боли в спине.
У этого пациента и у многих других, обратившихся ко мне с данной проблемой, глаза были полны ужаса. Еще бы! Она — эта грыжа позвоночника — может «выпасть внутрь позвоночного столба, ущемить все нервные окончания, и будешь ходить или под себя, или шаркая ногами». Во всяком случае, так убеждали невропатологи, консультировавшие пациентов ранее и посылавшие их к нейрохирургу.
Раньше острые боли в спине объясняли все больше радикулитом. Причем лечить этот самый радикулит пытались прежде всего терапевтическими методами, к нейрохирургу посылали лишь в крайнем случае. Сейчас при любых болях в спине, даже, казалось бы, с незначительными грыжами межпозвонковых дисков 4–5 мм, больных направляют к нейрохирургу. Почему? Все очень просто: быстро, дорого и с глаз долой.
Гамильтон Холл, всемирно известный хирург-ортопед, специалист по заболеваниям спины, основатель канадского Института спины, в своей книге «Ваш позвоночник» пишет: «Почти всем своим пациентам я объясняю две важные вещи. Во-первых, только менее 2% людей с болями в спине могут выиграть от хирургической операции; 98 из 100%, включая тяжелые случаи, больше выиграют от комбинации физиотерапии, лекарств, упражнений и правильных повседневных движений».
Специалист, заинтересованный, казалось бы, в проведении операции по удалению грыжи позвоночника, предупреждает о достаточно малом проценте успешных исходов операций по удалению грыж позвоночника.
Далее он пишет: «Пытаясь выработать у пациента оптимистическое отношение к грядущей операции, хирург может с излишним энтузиазмом говорить о том, что он приведет вас в „полный порядок“. Откровенно говоря, никакая операция на позвоночнике не дает полной гарантии. И уж во всяком случае нельзя утверждать, что все проблемы, связанные со спиной, снимутся раз и навсегда.
Через неделю или через год после успешной операции может заявить о себе какой-нибудь другой диск или сустав, никогда раньше не представлявший беспокойства. Широко распространено заблуждение, что хирургия — это метод, позволяющий избавиться от всех проблем быстро, раз и навсегда, избежав необходимости заниматься в дальнейшем своей спиной. На самом деле, когда после операции ваша спина становится уже не той, что прежде, у вас более чем достаточно причин заботиться о ней с помощью упражнений и выработки соответствующих привычек».
Со своими пациентами я часто разговариваю о том, понимают ли они суть своих проблем. Это очень важно. Так уж случилось, что мне самому пришлось пройти через несколько операций на опорно-двигательном аппарате. Три из них можно было и не делать. Успешно закончилась только операция, к которой я подошел со знанием дела, понимая, что со мной сделает хирург и что делать после операции в восстановительном периоде.
Если следовать учебнику латинского языка, термин «грыжа» (hernia или cele) означает выпячивание органа или его части через отверстия в анатомических образованиях под кожу или в полость. Например, hernia umbilialis — грыжа пупочная.
Но какая связь между словами «грыжа» и «позвоночник»? Как может произойти «выпячивание позвоночного канала» (термин нейрохирургов), если позвоночный канал образован спереди телами позвонков и межпозвонковыми дисками, а с боков и сзади — дугами позвонков, желтыми связками и межпозвонковыми суставами?
Такое строение позвоночника ассоциируется у меня с кабелем высокого напряжения. Попробуйте повредить провода, проходящие внутри его толстой оболочки, сжав кабель в кулаке. Думаю, без комментариев. А если еще представить, что этот кабель высокого напряжения проходит внутри бетонной трубы, которую в нашем случае представляет позвоночный канал, вопрос о повреждении кабеля даже не возникнет. Так устроен наш позвоночник.
А протрузия или грыжа на самом деле — уже развалившийся межпозвонковый диск (МПД). Высох диск (один из 24 амортизаторов позвоночника) потому, что перестал получать питание из-за спазма мышц этой зоны позвоночника. Сам процесс нарушения целостности позвоночника называется дистрофическим: от дистрофия (dystrophia) — расстройство питания тканей, ведущее к их качественному и количественному изменению.
Питание межпозвонковых дисков происходит не напрямую, как, к примеру, утоление жажды человеком, а опосредованно, через насосную функцию прилегающих к позвоночнику глубоких мышц. Это называется диффузией (пассивной и активной).
Если человек живет чрезмерно аккуратно, не поднимая ничего тяжелей кошелька, сидит немного и не поднимает тяжестей, то для питания межпозвонковых дисков хватает и пассивной диффузии глубокой мускулатуры позвоночника. Я довольно часто вижу снимки магнитно-резонансной томографии (МРТ) людей старшей возрастной группы без дистрофических, а тем более без дегенеративных изменений позвоночника. Но обращаются-то они ко мне по поводу болей в спине, порой довольно сильных. Как правило, мышечная система у таких пациентов практически не функционирует даже при банальных нагрузках.
Людям с активной жизненной позицией нужна активная диффузия, то есть выполнение специальных упражнений для мышц спины (например, подтягивание на турнике). А мы рассматриваем на МРТ дегидратированные (обезвоженные, высохшие) межпозвонковые диски, которые из-за нарушения питания (дистрофии) рассыпались, разрушились, и их элементы (труха) высыпались в межпозвоночные отверстия.
Способна ли труха продавить костный канал? Вряд ли. Изменения контура позвоночного канала, видимые часто на МРТ, связаны, с моей точки зрения, именно с гиперфункцией или разрастанием соединительной ткани канала, происходящим по принципу отложения солей при подагре. На самом деле это следствие, которое выдается за причину.
Но боли-то в спине отчего, если ни кости, ни хрящи не болят, так как не имеют болевых рецепторов? Если никакого выпадения грыжи межпозвонкового диска на самом деле не происходит?
Диск, переставший получать смазку, начинает механически стираться, так как его нельзя вытащить, как подшипник в машине, и смазать отдельно от других частей. Поэтому на снимках МРТ видны его осколки, собирающиеся под задней продольной связкой и «засоряющие» его собственное венозное сплетение, через которое он получает питание. В связи с этим возникают отек окружающих его мягких тканей и боль разной степени выраженности.
И если человек вовремя обратил на это внимание, даже интуитивно — промассировал мышцы спины, выполнил какие-то упражнения на растяжение, то есть включил микроциркуляцию мягких тканей позвоночника, то глубокого «засорения» венозного сплетения в зоне этого диска не произойдет. А фагоциты, защитники внутренней среды организма, эту стружку или кусочки развалившегося диска растворят, переварят, и кровеносные потоки выведут из организма эти шлаки.
Но человек так устроен, что ему проще обратиться к врачу и услышать знакомый диагноз: «У вас грыжа позвоночника», чем понять, что все дело в том образе жизни, который он ведет. К тому же он неправильно оценивает ситуацию, при которой в болевой процесс втягивается не только зона «грыжи», но и нижележащие отделы (нога, стопа), а также вышележащие (область шейного отдела и лопаток) в виде постоянного напряжения мышц, не расслабляющихся даже в покое.
Грыжа межпозвонкового диска — не пуля, которую должен удалить хирург. Это изменения, произошедшие в результате длительного бездействия глубоких мышц позвоночника.
Что же получается? В теоретических медицинских трудах, описывающих строение позвоночника, мы не встречаем в качестве основной причины болей в спине грыжу позвоночника. А вот в работах нейрохирургов, напрямую заинтересованных в проведении операций по удалению этих «грыж», боли в спине объясняются их наличием. Кто прав? Я думаю, тот, от кого больной получает нужный результат.
источник