Ноющая боль в районе копчика — это широко распространённая проблема малоподвижного образа жизни. Для неосведомлённого человека в данной области такие симптомы воспринимаются, как несущественные. Но знайте, что боли в копчике при сидении и вставании означает появление серьёзного заболевания либо травмы.
Если болит копчик когда сидишь причин может быть множество. Копчик является нижним отделом позвоночника человека, который составляют рудиментарные позвонки, плотно сросшиеся друг с другом. К передней части крепятся мышцы и связки, принимающие участие в нормальной работе мочеполовых органов. Ещё на нём располагает пучки мышц большая ягодичная мышца.
Копчиковая кость отвечает за распределение нагрузки. Боль в копчике при сидении и вставании может означать появление довольно серьёзного недуга, чему стоит уделить внимания. Влияние на его состояние могут оказать:
- Травмы, нанесённые копчику при езде на велосипеде по неровным дорогам на твёрдом сидении;
- Ушибы, полученные при падении на ягодицы;
- Повреждения, вызванные перегрузками, воздействующими на копчик, вследствие неправильного положения при сидении на стуле (смещение таза вниз);
Проще говоря, риск получения травмы велик, поэтому при первом появлении дискомфорта в упомянутой зоне, следует обратиться к врачу.
Ещё толчком к появлению болей в копчике когда сидишь или встаешь становятся дегенеративно-воспалительные процессы и заболевания крестца. Статистика зарубежных исследователей показывает, что боли в области копчика чаще беспокоят людей с особым строением копчика: его расположение имеет угол 90 °с резко направленной вперёд верхушкой.
Боль в области копчика можно поделить на 2 класса:
В первом случае источник боли исходит из самого копчика. Она возникает вследствие проблем с суставами, невралгическое отклонение или скопившаяся соль. При кокцигодинии копчик болит когда сидишь или встаешь со стула. Для определения точной проблемы проводится тщательная диагностика.
Аноректальная боль имеет свои особенности: источник находится в прямой кишке или в переделах анального отверстия, но отдаёт она именно в копчик. Источником таких неудобств могут быть шрамы — следствие хирургического вмешательства, воспалительный процесс, вызванный заболеванием, нестабильная работа желудка или кишечника.
Второй класс может стать причиной, при которой болит копчик когда сидишь. Он встречается у пенсионеров и людей пожилого возраста. Неудобство может находиться ощущать в крестце, у анального прохода либо в промежности. Заболевания толстого и тонкого кишечника тоже относятся к причинам боли в копчике при сидении.
В большей части, копчик болит когда встаёшь с кресла или дивана вследствие травмы. Когда вы ударяетесь или падаете, то возникает вероятность образования трещины или перелома, хуже того со смещением. И если болит копчик при вставании — воспринимайте это как знак о присутствии определённых проблем.
Испытывать дискомфорт в копчике при вставании можно после перенесённых на тазе операций или после травмы тазобедренного сустава.
Для правильного ответа на поставленный вопрос, нужно учитывать факторы, которые способны спровоцировать такое состояние:
- Скопившиеся соли;
- Отклонения от нормального состояния мышц в промежности;
- Период беременности;
- Болезненные ощущения в промежности после родов;
- Запор;
- Нарушения функций нервов промежности;
- Последствия перенесённой операции в упомянутой области;
- Нарушения находящихся недалеко от копчика органов;
- Нарушенное кровообращение.
Если вы не знаете что делать, если болит копчик когда сидишь — обратитесь в доктору. Ведь возбуждающим фактором могут выступать проблемы в функциях организма.
Как упоминалось ранее, боль в нижней части позвоночника возникает у женщин и мужчин после долгого сидения, например, на работе и дома за компьютером после неё. Но болевой синдром появляется и при чрезмерно активной жизни.
Люди с сидячей работой часто задаются мыслью: «почему болит копчик когда сидишь». Ответ довольно простой: они не умеют правильно подобрать для себя стул.
Дело в том, что копчиковая кость — это место, где сосредотачиваются множественные нервные окончания. Здесь же сосредотачиваются волокна мышц, отвечающих за работоспособность тазобедренного сустава и ног. Поэтому важно поддерживать стабильный доступ крови к упомянутой части тела и не нарушать связь копчика с центральной нервной системой.
Если неправильно подобрать мебель, произойдет изменение хряща, позвонки начнут смещаться и сдавливать мягкие ткани. Такие факторы вызывают боль в копчике когда долго сидишь. Этим можно объяснить появление тупых болей в области копчиковой кости в конце рабочего дня у работников офисов.
Если размышлять почему болит копчик при сидении, нужно отметить такие факторы, как:
- Нарушения внутренних органов (в том числе и гинекологические болезни);
- Травмы малого таза;
- Копчиковые грыжи;
- Воспаление слизистой оболочки прямой кишки;
- Острое или хроническое воспаление параректальной клетчатки;
- Последствия острого парапроктита.
Любая из перечисленных проблем может протекать с симптомами, которые будет дополнять боль в копчиковой кости. Такими симптомами могут стать выделения из влагалища, геморроидальные шишки, боля при выделении кала (дефекации).
Когда больно сидеть и дискомфорт сосредоточен в поясничной области, то можно задуматься о невралгии. Здесь можно говорить о воспалительном процессе в нервной ткани, выходящей из крестца или поясничной области позвоночника. Скорее всего, пострадала прямая кишка, вследствие острого воспаления или заболевания.
Несвоевременное лечение причины, при которой болит копчик когда сидишь, может способствовать развитию гнойной стадии болезни и повышает риск образования свищей. При таком развитии ситуации, лечение проводится исключительно хирургическим вмешательством.
Если вам больно сесть, эффективно устранить проблему, возможно, при 100% определённом источнике боли. Не проводя диагностику сделать это невозможно. Оставьте свои надежды самостоятельно выявиться проблему и запишитесь на осмотр к врачу. Специалисты в области проктологии рекомендуют пройти обследования:
- Обязательно сделайте рентгенографию копчиковой кости и крестца;
- Пройдите сфинктерометрию (измерение силы анального сфинктера);
- Сдайте анализы на выявление отёчных процессов и воспалений в органах, находящихся рядом с копчиком;
- Сделайте пальпацию прямого кишечника;
- Обязательно пройдите ректоскопию.
Для наиболее точного диагноза вам потребуется посетить травматологическое отделение, урологию, гинекологию и невропатолога.
Зачастую устранить дискомфорт в рудиментарных позвонках получается традиционными методиками, без вмешательства хирургов. Здесь вам помогут:
- Препараты, устраняющие болевой эффект;
- Комплексная терапия, предусматривающая полный покой для пациента;
- Лечебно профилактические упражнения;
- Мануальная терапия;
- Физиотерапия;
- Восстановительные массажи.
Как было упомянуто ранее, если больно садиться, выяснить причину нужно до назначения конкретного лечения. Поэтому выбирается методика исходя из того, присутствуют или нет серьёзные заболевания в организме, являющиеся возбудителем проблемы. Если отклонения в организме обнаруживаются, их обязательно нейтрализуют.
Начальный этап лечения корректирует все выявленные нарушения комбинированного характера. Но заболевшему следует подготовиться к лечению возможного остеохондроза, воспалительных процессов мочеполовых органов либо дисбактериоза: они являются основными причинами появления болезненных ощущений в указанной части позвоночника.
Нужно отметить упражнения, которые заболевший может делать без посторонней помощи. Лечебные профилактические упражнения помогут преодолеть боль, доставляющую неудобства. Но вам стоит придерживаться важных советов по их применению: упражнения не должны сопровождаться спортивной ходьбой, нельзя бегать, прыгать, запрещено применение резких движений и рывков.
Гимнастическая профилактика должна выглядеть так:
- Лягте на спину, выпрямите ноги и удерживайте мяч между ступней; давите на него стопами на протяжении 8 — 10 секунд, прилагая при этом усилие. Манипуляции повторяйте 6 раз, делая перерывы на 20 секунд.
- Удобно устроившись на спине, разведите ноги по сторонам со слегка согнутыми коленями. Руками возьмитесь за внутреннюю сторону коленей. Теперь начинайте сводить коленки вместе, мешая сделать это сопротивлением рук. Рациональное число подходов 10 раз, выдерживая перерывы по 10-15 секунд.
- Примите положение как в упражнении №2 и зажмите коленями мяч. Руки держите на животе. Давите на мяч прилагая усилия на протяжении 10 секунд, не давая животу «выпячиваться» при помощи рук.
- В лежачем положении согните колени и разведите ноги по сторонам, одновременно приподнимая таз на 8 секунд. Так вы будете напрягать мышцы ягодиц. Повторных подходов делайте до 8 с перерывами в 20 секунд.
Если вы задумались, что делать если болит копчик когда сидите, то помните: за болевым симптомом может скрываться довольно опасная проблема, которая при несвоевременном лечении станет толчком к разрушительным процессам в организме. Почувствовав болевые отголоски в копчиковой кости, не затягивайте, ведь можно серьезно заболеть. Как можно скорее пройдите обследования и получите качественную консультацию профессионального врача.
Врач мануальный терапевт, травматолог-ортопед, озонотерапевт. Методы воздействия: остеопатия, постизометрическая релаксация, внутрисуставные инъекции, мягкая мануальная техника, глубокотканный массаж, противоболевая техника, краниотерапия, иглорефлексотерапия, внутрисуставное введение лекарственных препаратов.
Причины боли в крестце у мужчин
Как лечить боли в копчике в домашних условиях
К какому врачу обратиться, когда болит копчик
источник
Причины появления болей в области копчика при сидении и вставании разнообразны. Дискомфорт в нижней части спины провоцируют воспалительные и дегенеративно-дистрофические поражения костных, хрящевых, мягких тканей, связок, мышц и сухожилий. Боли бывают острыми, пульсирующими, режущими или ноющими, давящими, тупыми. Устранить дискомфортные ощущения любой интенсивности можно только после лечения вызвавших их патологии.
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
Копчиком, или копчиковой костью, называется нижний отдел позвоночника, который состоит из 4-5 сросшихся позвонков. Он служит местом крепления связок, мышц, сухожилий, поэтому считать его рудиментом несколько ошибочно. Поражение любой взаимосвязанной с копчиком соединительнотканной структуры приводит к появлению болей.
То, что дискомфортные ощущения локализованы в этой кости, понять несложно. Существует несколько специфических признаков:
- область боли находится между ягодицами;
- наиболее выражена болезненность на участке немного выше ануса, а иногда расположена именно в анальном отверстии;
- даже небольшое надавливание на копчик вызывает неприятные ощущения;
- боль практически всегда появляется при долгом нахождении в положении сидя, особенно на твердом стуле или табурете;
- при подъеме ее интенсивность существенно возрастает.
Другой типичный признак того, что боли локализованы в копчике — их быстрое исчезновение при наклоне вперед. Такую совокупность симптомов называют кокцигодинией. Чаще всего она обнаруживается у женщин старше 40 лет.
Дискомфортные ощущения при сидении или подъеме могут возникать из-за воспалительного или деструктивного процесса, развивающегося в области копчика. Но чаще всего является отраженной. Она распространяется на него из других, поврежденных патологией органов, которые иннервируются общими нервными сплетениями.
Четкая локализация боли в области копчика позволяет довольно быстро диагностировать спровоцировавшую ее патологию. Чаще всего кокцигодиния проявляется при формировании доброкачественных или злокачественных опухолей, воздействия на кость избыточных нагрузок, что характерно при ожирении.
Боль в копчике нередко появляется во 2-3 триместрах беременности. Она естественна и не требует приема анальгетиков — для ее устранения достаточно непродолжительного отдыха. Дискомфорт при сидении или вставании ощущается из-за постоянно увеличивающего объема и веса матки, выработки в организме особых гормонов для подготовки родовых путей.
Травмирование копчика происходит редко, но оно становится самой частой причиной дискомфорта в нем. Интенсивность боли зависит от степени повреждения костных и мягких тканей. При переломе она острая, пронизывающая, иррадиирущая в рядом расположенные участки тела. Даже после, казалось бы, полного восстановления дискомфорт внизу спины сохраняется еще очень долго. Его выраженность повышается в межсезонье, во время острого течения респираторных или хронических заболеваний. Если перелом обычно случается при дорожно-транспортных происшествиях, то менее серьезное травмирование может произойти в следующих ситуациях:
- падение с большой высоты в положении сидя;
- сильный прямой удар в нижнюю часть спины;
- осложненные роды;
- постоянное длительное микротравмирование копчиковой кости при езде на велосипеде или лошади.
В этих случаях боль обычно исчезает после рассасывания гематомы и воспалительного отека. Но при некачественной регенерации тканей она принимает хронический характер, обостряется после физических нагрузок или интенсивных спортивных тренировок.
Подвывих копчиковых позвонков происходит при родах. При прохождении плода по родовым путям кость сдвигается для расширения выхода из таза. Но иногда смещение копчика избыточно, что и становится причиной его подвывиха. Это возможно при стремительных родах или крупном плоде. В группе риска находятся также женщины с узким тазом.
Так называется поражение кожи между ягодицами немного выше копчика. Патология возникает в результате повреждения волосяного фолликула при травмах, переохлаждении, экземе, аллергическом дерматите. Это приводит к закупорке пор кожи между ягодицами. Если бы такой процесс протекал в другой части тела, то сформировался бы только хорошо поддающийся лечению прыщ. А закупорка межъягодичного фолликула из-за повышенной потливости и натирания бельем приводит к инфицированию пор. Формируется киста, наполненная гнойным экссудатом, выводящимся наружу через свищевые ходы. Для пилонидальной болезни характерна следующая симптоматика:
- кратковременные притупленные боли в области копчика, возникающие в положении сидя;
- усиление болей при переохлаждении, физической нагрузке;
- зуд, мацерация (набухания верхнего слоя эпидермиса) кожных структур;
- незначительные выделения в глубинах складки.
Патология визуализируется, как натягивание или втягивание кожи между ягодицами, ее разглаживание. При остром течении болезни возникают признаки общей интоксикации организма.
Боль в крестце может быть спровоцирована тератомой — эмбрионально-клеточной опухолью, развивающейся из эндо-, экзо- и мезодермы. Чаще всего выявляются доброкачественные новообразования, при этом их формирование обнаруживается у ребенка еще до его рождения с помощью УЗИ. Если тератома своевременно не выявлена и не удалена, то возможно ее инфицирование или перерождение в злокачественную опухоль. В последнем случае операции недостаточно — требуется многостадийная химиотерапия. На образование тератомы могут указывать следующие признаки:
- слабость, вялость, сонливость;
- быстрая потеря веса;
- субфебрильная температура (в пределах 37,1—38,0 °C) в течение длительного времени.
Если доброкачественная опухоль небольшого размера, то у человека не возникает каких-либо симптомов вовсе. Крупные тератомы сдавливают расположенные поблизости органы, что приводит к разнообразным клиническим проявлениям. Опухоли злокачественные вызывают сильнейшую боль в копчике, дают метастазы, в том числе в позвоночник.
Наличие лишнего веса — причина болей не только в копчике, но и практически во всех суставах. Избыточная масса тела провоцирует неправильное расположение тазовых костей при сидении. А это — один из провоцирующих факторов подвывиха копчиковой кости. В группу риска входят женщины с индексом массы выше 27,4, мужчины — 29,4. При ожирении нагрузки на позвоночные сегменты существенно возрастают, что нередко становится толчком для развития воспалительных и дегенеративно-дистрофических патологий: артрозов, артритов, спондилоартрозов, остеохондрозов.
Боль в области копчика иногда возникает без какой-либо причины. В нижней части спины ощущается время от времени дискомфорт, но при обследовании не выявляется никаких патологий. Нередко ему предшествуют неврозы или депрессии, поэтому в терапии используются антидепрессанты и успокаивающие средства. В большинстве случаев кокцигодиния возникает внезапно и вскоре исчезает. Если же она приняла хроническую форму, пациентам назначаются физиотерапевтические процедуры, улучшающие состояние структур копчика.
Если в области копчика не обнаружена причина кокцигодинии, то проводится обследование органов малого таза. Их поражение приводит к появлению отраженной боли в нижней точке спины.
Геморрой — патология, характерными признаками которой становятся тромбоз, воспаление, расширение и извитость геморроидальных вен, формирующих узлы около прямой кишки. Он развивается постепенно, поэтому интенсивность болей в копчике при геморрое медленно, но неуклонно возрастает.
Вначале возникает тяжесть и зуд в аноректальной области, расстройства перистальтики. К появлению болезненности предрасполагают:
- употребление жирной пищи, алкоголя, продуктов с большим содержанием соли, специй, пряностей;
- значительные физические нагрузки.
Один из типичных признаков геморроя — появление в кале свежей крови или темных кровяных сгустков. Болезненность в копчике возникает при дефекации, чихании, сидении на твердых предметах, длительном нахождении на ногах. Постоянная потеря крови провоцирует анемию, проявляющуюся в слабости, быстрой утомляемости, бледности кожи, плохом состоянии ногтей и волос.
На начальном этапе формирования злокачественной опухоли дистального отдела толстого кишечника не возникает каких-либо симптомов. Это и становится причиной позднего диагностирования новообразования, осложненного метастазами лечения. Опухоль может прорастать внутрь кишечника или охватывать прямую кишку, распространиться на матку, мочевой пузырь, позвоночные структуры. Патология сопровождается следующей симптоматикой:
- расстройство перистальтики (запор, диарея);
- кишечная непроходимость;
- болезненность в области копчика, усиливающаяся при сидении и вставании;
- кровотечения из заднего прохода;
- появление примесей крови в фекальных массах;
- анемия;
- быстрое похудение.
К образованию опухолей прямой кишки предрасполагают ожирение, болезнь Крона, воспалительные патологии кишечника. Установлена взаимосвязь между частотой их формирования и употреблением большого количества мясных продуктов.
Так называется комплекс симптомов, который возникает при ущемлении седалищного нерва в подгрушевидном отверстии. Причинами развития синдрома становятся предшествующие травмы, анатомические особенности строения мышц, врожденные или приобретенные аномалии позвоночника. Намного реже болезненность в копчике при подъеме ощущается после интенсивных физических нагрузок. Клинически синдром проявляется:
- периферическими парезами (снижением силы) стопы;
- болью по ходу пораженного нерва.
Интенсивность кокцигодинии нарастает, если в результате сдавления седалищный нерв воспаляется. В этом случае боль не локализуется в копчике, а иррадиирует в область паха, бедра, бока, лодыжки.
Эндометриоз характеризуется разрастанием железистой ткани матки за ее пределами. Фрагменты эндометрия проникают в другие органы, претерпевают такие же изменения во время менструального цикла. Клинически это проявляется болями, увеличением пораженных органов, нарушениями менструальной функции. Нередко возникают выделения из молочных желез. При отсутствии лечения значительно повышается вероятность бесплодия.
При эндометриозе болезненность копчика наблюдается при образовании очагов патологии в области, где расположены маточно-крестцовые связки. Это происходит и при повреждении стенок матки. Болезненность усиливается перед менструацией и во время нее, ослабевает или полностью исчезает после завершения цикла.
Ведущий симптом остеохондроза пояснично-крестцового отдела — боль в нижней части спины, иррадиирущая в копчик, крестец. Если сформировалась межпозвоночная грыжа, то интенсивность кокцигодинии возрастает из-за ущемления спинномозговых корешков. Боль усиливается при вставании, сидении, малейшей физической нагрузке, ходьбе. Для остеохондроза с корешковым синдромом характерны и такие признаки:
- ограничение объема движений;
- снижение чувствительности пораженной области;
- уменьшение мышечного объема.
Нередко причиной болезненности копчика становится спондилолистез. Он развивается в результате травмы, дегенеративных изменений позвоночника, опухолей, когда смещается вышележащий позвонок по отношению к нижележащему.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
В основе классификации болей в копчике лежат их локализация, интенсивность и иррадиация в расположенные поблизости участки тела.
Такая боль называется кокцигодинией. Она ощущается и в положении сидя на любой твердой поверхности. Но стоит человеку встать, как боль многократно усиливается. Дискомфортные ощущения локализованы непосредственно между ягодицами и не распространяются на соседние области тела.
Аноректальные боли всегда возникают в положении сидя, а их выраженность при подъеме практически не изменяется. Причины их многочисленны, обычно связаны с протекающим в окружающих тканях воспалительным процессом.
Диагноз выставляется на основании внешнего осмотра пациента, его жалоб, наличия травм, воспалительных или дегенеративно-дистрофических заболеваний в анамнезе.
На источник дискомфорта указать болезненность при пальпации. При надавливании на копчик, пояснично-крестцовые позвонки, области расположения мышц, связок, сухожилий возникают неприятные ощущения различной интенсивности. Если при увеличении механического воздействия выраженность болей не изменяется, то, вероятнее всего, они являются отраженными. Наиболее информативна пальпация через прямую кишку. Таким способом оценивается подвижность структур копчика, исключаются новообразования в толстом кишечнике и влагалище.
С помощью УЗИ можно диагностировать патологии опорно-двигательного аппарата на ранней стадии развития. Исследование проводится для оценки состояния кровеносных сосудов, расположенных около копчика и в органах малого таза. УЗИ — самая безопасная диагностическая процедура, позволяющая с высокой точностью обнаружить опухоли и воспалительные процессы в брюшной полости.
На полученных при МРТ изображениях отчетливо визуализируются мягкие, хрящевые, костные структуры. Диагностическая манипуляция часто используется при неинформативности других процедур.
Исследование помогает выявить причины, приведшие к болезненности копчика. С помощью рентгенографии можно диагностировать поясничный остеохондроз, межпозвоночную грыжу, спондилолистез. Процедура позволяет установить также стадию заболевания, степень поражения тканей, количество возникших осложнений.
Не станет ошибкой обращение к врачу широкого профиля — терапевту. После обследования, выявления причины болей в копчике или при подозрении на определенную патологию пациент будет направлен к другому специалисту. Если больной заранее предполагает, что спровоцировало дискомфорт внизу спины, то целесообразно сразу записаться на прием к травматологу, невропатологу, ортопеду, эндокринологу, вертебрологу.
На приеме врач обычно просит рассказать о том, когда появились боли, об их продолжительности и интенсивности. Выставить диагноз помогает установление факторов, предшествующих болезненности в копчике. Врач расспросит, не было ли недавно сильных ударов в спину, ушибов при падении.
Болезненность копчика не исчезнет, пока не будет вылечена спровоцировавшая ее патология. К терапии практикуется комплексный подход с использованием препаратов, ЛФК, массажных и физиопроцедур.
Для полного устранения острых болей применяются НПВП для парентерального введения: Диклофенак, Мовалис, Мелоксикам, Кеторолак, Ортофен. С болями средней выраженности быстро справляются капсулы, драже, таблетки — Ибупрофен, Кетопрофен, Целекоксиб, Нимесулид, Эторикоксиб. Избавиться от слабых, тянущих, ноющих ощущений можно нанесением мазей и гелей (Фастум, Вольтарен, Найз, Артрозилен, Кеторол).
Боли в копчике часто возникают во время опорожнения кишечника. Человек начинает оттягивать посещение туалета, что приводит к запору, больше неврогенного происхождения. Поэтому врачи назначают пациентам слабительные в таблетках, каплях, жевательных пластинках, порошках для растворения в воде (Гутталакс, Слабилен, Сенаде).
При малоэффективности таблеток и мазей практикуется введение растворов анестетиков (Новокаин, Лидокаин) в мягкие ткани, расположенные около копчика. Если кокцигодиния спровоцирована мышечным спазмом, то удается ее устранить на длительное время.
В аптеке или магазине медтехнике можно приобрести специальное ортопедическое приспособление — подушку, имеющую форму клина или плоского валика. Ее использование снижает интенсивность болей, становится хорошей профилактикой их появления.
Хроническая болезненность копчика нередко осложняется постоянной спазмированностью расположенных около него мышц. Наиболее эффективны методы лечения с использованием физических факторов. Это магнитотерапия, лазеротерапия, УВЧ-терапия, ударно-волновая терапия, дарсонвализация.
На этапе реабилитации врач ЛФК составляет индивидуальную программу занятий лечебной физкультурой. Регулярные тренировки способствуют укреплению мышц и связочно-сухожильного аппарата, ускорению кровообращения и микроциркуляции.
Операции проводятся при неэффективности консервативного лечения в течение нескольких месяцев, при болях, не устраняемых медикаментозно, или при осложненной патологии. В некоторых случаях требуется кокцикотомия, или удаление копчиковой кости.
После проведения основного лечения на этапе восстановления могут использоваться народные средства: настои, отвары, компрессы, растирки, мази домашнего изготовления. Но их применение должно быть согласовано с врачом.
Устранить болезненность помогают НПВП в таблетках. Но применять их дольше недели нельзя, так как они провоцируют изъязвление слизистой желудка. Лучше использовать средства для локального нанесения — обезобливающие мази, гели, кремы. Снизить выраженность болевого синдрома можно с помощью ортопедических подушек и бандажей.
Улучшить самочувствие часто помогает изменение рациона. В ежедневном меню должны преобладать продукты с грубой клетчаткой — злаковые, овощи, фрукты, а вот количество мяса следует минимизировать. Это позволит нормализовать перистальтику, ускорить регенерацию поврежденных тканей.
Если больной не обращается за медицинской помощью при появлении первых симптомов, то в патологию постепенно вовлекаются здоровые ткани и органы. Возникают осложнения, затрагивающие работу многих систем жизнедеятельности — пищеварительной, сердечно-сосудистой. Возможно перерождение доброкачественной опухоли в злокачественную.
Избежать болезненных рецидивов позволит соблюдение всех рекомендаций врача при проведении лечения и в восстановительный период. Нельзя переохлаждаться, подвергать пояснично-крестцовый отдел избыточным физическим нагрузкам. Необходимо регулярно посещать врача для осмотра и оценки состояния органов малого таза.
При своевременно начатом лечении любой патологии, провоцирующей боли в копчике при вставании и сидении, прогноз на полное выздоровление благоприятный.
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
источник
В российской неврологии боль в спине часто объясняют протрузией или грыжей. Но весь мир думает по-другому, а я стараюсь донести до вас современные мировые взгляды простым языком.
В нашем теле с годами происходят изменения. Кожа малыша нежная, упругая. В 30 лет, как бы мы ни прибегали к косметическим процедурам, она уже не такая. А представьте моряка, который всю жизнь провел в плаваниях: его кожа грубая и морщинистая.
То же самое происходит с нашим позвоночником. В большинстве случаев протрузии и грыжи — естественные возрастные изменения. Если в вашей жизни много провоцирующих факторов, например, ношение тяжелых грузов, то вероятность заполучить большую грыжу увеличивается.
Многочисленными исследованиями установлено, что протрузии дисков встречаются у здоровых людей: в 20 лет — до 40% обследованных (напомню, это пациенты без боли в спине), в 70 лет — до 90%. Кроме того, выраженность изменений на МРТ не связана со степенью болевого синдрома: при большой грыже боли может не быть совсем, а при маленьких протрузиях у пациента может быть сильная боль (потому что причина не в протрузиях, а в другом).
Конечно, вызывает! Примерно в 1-4% от всех случаев боли в спине.
Грыжа приводит не только к боли, но и к другим расстройствам: нарушению чувствительности, изменению рефлексов, иногда снижению мышечной силы. Все это грамотный врач определяет в ходе неврологического осмотра. Если сила мышц достаточная, рефлексы при постукивании молоточком симметричные, не ослабленные, чувствительных нарушений нет, то крайне маловероятно, что боль в спине обусловлена грыжей.
Кроме того, сдавливая спинномозговой корешок на определенном уровне (если Вы почитаете результаты МРТ, увидите, что описаны протрузии и грыжи на уровне, например C3-C5 или L5-S1), грыжа вызывает не просто снижение чувствительности где попало, а в определенных сегментах, и строго определенные изменения рефлексов. Невролог соотносит уровень поражения с данными МРТ.
Все причины боли в спине можно разделить на 3 группы: неспецифические, специфические и корешковые.
Неспецифические — до 85%, обусловлены мышцами, связками, сухожилиями, мелкими суставами.
При неврологическом осмотре нет никаких настораживающих симптомов и признаков поражения нервных корешков, боль усиливаются при движении, уменьшаются в покое, чаще всего связана с неправильным двигательным стереотипом.
Острая боль возникает после неудачного поворота, наклона, вынужденной позы, например, сон в неудобном положении — и наутро невозможно повернуть шею. Хроническая боль часто обусловлена тем, что человек дает слишком большую нагрузку на одни группы мышц и совсем не нагружает другие.
Длительная работа в сидячем положении, ношение ребенка на одном боку — это неверные двигательные стереотипы. Можно бесконечно пить таблетки, но пока вы не поменяете свою двигательную активность, высока вероятность, что боль вернётся. Конечно, активность должна быть с умом.
ни рентген, ни МРТ не нужны, только осмотр врача. Почему? Там либо ничего не обнаружат, либо найдут протрузии/грыжи, не имеющие отношения к делу.
Специфические — до 10%: перелом позвоночника, туберкулез, остеомиелит, абсцесс, стеноз позвоночного канала, новообразование, анкилозирующий спондилит и другие.
Кроме боли в спине могут быть другие симптомы (повышение температуры, похудение) да и сама боль имеет необычные характеристики, например, не зависит от движения или усиливается в покое, ночью.
Анализ крови, рентген, МРТ, ПЭТ-КТ — все зависит от предполагаемой причины.
Корешковые — до 4% (по некоторым данным до 10%), вызваны сдавлением нервного корешка вследствие грыжи.
Может понадобиться МРТ позвоночника, но необходимость в каждом случае определяет врач.
Задача врача — определить, к какой из 3 групп причин относится боль, от этого будет зависеть дальнейшая тактика.
Существует система «красных флагов» ? — симптомов, которые должны вызвать у врача диагностическую настороженность:
- возникновение боли с новыми, необычными характеристиками в возрасте менее 20 или более 55 лет;
- боль, не зависящая от движения, боль в покое;
- усиление боли в ночное время;
- нарастающий со временем характер боли;
- отсутствие облегчения боли или ее усиление после пребывания в лежачем положении;
- локализация боли в грудном отделе позвоночника или в грудной клетке;
- длительное недомогание, лихорадка, необъяснимая потеря массы тела.
- перенесенная в недавнем прошлом травма спины;
- наличие в анамнезе онкологических (злокачественных) заболеваний;
- персистирующая инфекция;
- остеопороз;
- длительный прием кортикостероидов (в том числе в виде ингаляций);
- применение антикоагулянтов;
- внутривенное употребление наркотических препаратов;
- иммунодефицит (в том числе ВИЧ-инфекция), прием иммуносупрессивных препаратов.
- наличие у пациента очаговой неврологической симптоматики (слабость конечностей, онемение, нарушение мочеиспускания и дефекации);
- болезненность при пальпации и перкуссии позвоночника, усиление боли при натуживании;
- выраженная деформация позвоночника;
- пульсирующее образование в брюшной полости.
Наличие этих симптомов (особенно совокупности) у пациента с болью в спине должно заставить врача получше подумать о причине боли и исключить серьезную патологию.
С проведением МРТ при боли в спине есть 2 крайности: делать ее всем подряд «на всякий случай» и не делать исследование тогда, когда оно действительно нужно. Разбираемся вместе с вами.
Если боль в нижней части спины возникла у пациента младше 50 лет, она не иррадиирует в ноги, не сопровождается лихорадкой и неврологический симптоматикой (слабость мышц, нарушение рефлексов и чувствительности, нарушение мочеиспускания и дефекации), в прошлом не было опухолей, то с вероятностью 99% боль носит неспецифический характер и связана с вовлечением мышц, связок, сухожилий, мелких суставов.
Чтобы приблизить эту вероятность к 100% мы оцениваем пациента в динамике и смотрим, уменьшается ли боль после лечения или нет. Если сделать такому пациенту МРТ позвоночника, никакой важной информации мы не получим.
Даже если будут найдены грыжи или протрузии, это ни на что не повлияет.
Во-первых, у пациента без неврологический симптоматики грыжи и протрузии являются случайной находкой и не связаны с болью в спине. Эта мысль так трудно приживается в умах пациентов и коллег, но тем не менее это так.
Во-вторых, находки на МРТ в виде немых, молчащих грыж и протрузий никак не повлияют на лечебную тактику.
Но как же не пропустить другую серьезную патологию? Для этого есть красные флаги ?, которые мы уже обсудили. Врач анализирует все эти настораживающие симптомы (в совокупности, а не по отдельности), после чего принимает решение о необходимости МРТ.
источник
Если болит поясница и копчик, то это может быть связано с деформирующими патологиями позвоночного столба. У женщин болевой синдром указывает на болезни органов репродуктивной системы.
Также существует ряд других причин, вызывающих боль в указанной области. Для ее определения нужно пройти обследование.
Причины боли в пояснице и копчике связаны с:
- заболеваниями внутренних органов;
- травмами;
- инфекционными процессами;
- травмами;
- опухолевыми новообразованиями;
- патологиями опорно-двигательного аппарата.
Болевой синдром в области копчика и поясницы возникает при таких патологиях:
- грыжа межпозвоночных дисков. Вначале болезнь заявляет о себе специфическим болевым синдромом, который называют люмбалгией: неприятные ощущения и дискомфорт возникают от стопы к ягодичной мышце при кашле или смехе;
- анкилозирующий спондилоартроз (болезнь Бехтерева). Болевой синдром имеет тянущий характер. После пробуждения наблюдается ограничение подвижности;
- остеохондроз. Боль постоянная, постепенно нарастает;
- деформирующий спондилез. Пациент жалуется на боль в пояснице и онемение этой области, сильную слабость в ногах;
- нестабильность позвоночника. Болезненность усиливается при физических нагрузках, сгибания и разгибания даются с трудом;
- синдром грушевидной мышцы. Боль связана со спазмом этой анатомической структуры. Синдром локализуется ниже поясницы, но выше копчика и может отдавать в пах или ногу;
- гинекологические болезни. У женщин болевой синдром в указанной области вызывают миома матки, кисты, воспалительные процессы яичников, эндометрит;
- геморрой. Боль из-за варикозного расширения вен прямой кишки является резкой и пульсирующей. Она усиливается при продолжительном сидении или при акте дефекации;
- злокачественные опухоли. Также боль в поясничной и крестцовой зонах возникает из-за метастаз и опухолей, развивающихся в соседних органах.
Заподозрить конкретное заболевание можно по характеру локализации боли. Если болит средняя часть поясницы, то это связывают с заболеваниями почек, нарушениями функций простаты у мужчин и эндометриозом – у женщин. Боль в срединной части поясницы возникают у беременных: по мере роста плода происходит перерастяжение мышц брюшины и повышается нагрузка на мышцы спины.
Если болит между копчиком и поясницей, то это связано с геморроем, мышечными спазмами, синдромом раздраженного кишечника.
Дискомфорт и болевой синдром под копчиком характерны для патологических процессов, протекающих в прямой кишке, опущения промежности. Также клиническая картина возникает, если в области заднего прохода остались рубцы от проведенного операционного вмешательства.
Боль над копчиком появляется при болезнях невралгического происхождения, когда воспаляются нервы, отходящие от поясничного и крестцового отделов позвоночника.
Болевой синдром в копчике и пояснице – симптом, который может быть связан со многими болезнями, поэтому для выяснения точной причины может потребоваться ряд диагностических мероприятий.
Если болит поясница в районе копчика, пациенту могут назначить такие исследования:
- физикальный осмотр и пальпация. Это первичный и простой метод оценки состояния пациента позволяет выявить подвижность копчика, наличие геморроя или новообразований;
- УЗИ. Процедура необходима, если подозревают нарушения в функциях внутренних органов (обычно оценивают состояние малого таза);
- рентгенографическое исследование области копчика и поясницы для выявления застарелых и свежих травм позвоночного столба;
- лабораторные анализы крови. По их результатам определяют, протекают ли в организме воспалительные процессы;
- КТ или МРТ. Эти диагностические методы дают точное описание состояния позвоночного столба и структур, расположенных рядом с ним. Томография позволяет выявить новообразования и воспалительные процессы.
Лечение назначают после выявления точной причины появления боли в области копчика и поясницы.
Первое, что делают в домашних условиях при появлении боли, — принимают обезболивающие средства. Интенсивный болевой синдром можно подавить при помощи нестероидных противовоспалительных препаратов в форме таблеток. Это:
Если боль вызвана травмами, можно воспользоваться нестероидными противовоспалительными средствами местного действия. Это мази Найз, Вольтарен, Фастум.
При необходимости специалисты назначают физиотерапевтические процедуры, которые подавляют воспалительный процесс, эффективно подавляют боль, улучшают общее состояние пациента.
Помогут такие манипуляции:
- лазерная терапия;
- лечение грязями;
- ректальная дарсонвализация;
- озокеритотерапия;
- ультравысокочастотное облучение;
- ультразвуковая терапия.
Если нет противопоказаний, назначают лечебную физкультуру. Справиться с болью в копчике и области поясницы помогут такие упражнения:
- сгибание и разгибание ног в положении лежа на спине;
- зажимание мяча между колен в положении лежа;
- поднятие таза из положения лежа с максимально напряженными ягодицами.
Нетрадиционная медицина также предлагает способы борьбы с болевым синдромом. В этом случае эффективны такие рецепты:
- глиняный компресс. 500 г голубой глины смешать с чайной ложкой натурального яблочного уксуса, перемешать. Добавить теплой воды – столько, чтобы консистенция достигла густоты сметаны, нанести полученный состав на проблемный участок. Накрыть сверху полиэтиленом и укрыть теплым шарфом. Оставить на ночь;
- компресс с настоем валерианы. Пропитать хлопчатобумажную салфетку настоем валерианы и приложить к участку, который доставляет боль и дискомфорт. Оставить на ночь;
- нанесение йодной сетки. Если перед сном нанести на больной участок немного йода, то неприятные ощущения притупятся.
Когда болит поясница и отдает в копчик, человек не может вести привычный образ жизни, испытывает сильный дискомфорт. Справиться с этим явлением можно только после определения точной его причины.
источник
Спина в области копчика болит у человека достаточно редко. Если проанализировать данные статистики, то эта проблема занимает только 1% от всех патологий позвоночника. Человек при этом может чувствовать как небольшой дискомфорт, так и отмечать, что ему больно сидеть, и жаловаться на ухудшение состояния здоровья и образа жизни. Иногда копчик просто ноет, и со временем это состояние проходит самостоятельно. Но в некоторых случаях сильная боль в районе копчика у мужчин и женщин свидетельствует о развитии серьезных состояний. Поэтому с таким симптомом лучше пойти к врачу, чтобы определить, серьезна ли причина этого состояния.
Прежде всего, нужно разобраться с анатомией. Копчик – это та часть позвоночника, которая его завершает. По большому счету, копчик является рудиментом, ведь к крестцу он прикрепляется полуподвижным сочленением. То есть у животных эта кость определяет движение хвоста. В процессе эволюции человек от хвоста избавился, но копчик у него остался.
Эту кость формируют несколько хвостовых позвонков, но в анатомии копчик считают единым целым. Он повторяет крестец своей формой и образует чашу таза человека.
В анатомии человека определяется четыре типа копчиковой конфигурации, они отличаются углом и направлением между копчиком и крестцом. Принято считать, что чаще всего идиопатическая боль проявляется при четвертом типе.
Однако хоть копчик и имеет рудиментарное происхождение, все равно его функции важны. К копчику прикрепляется ряд мышц, сухожилий, связок, которые формируют тазовое дно и поддерживают внутренние органы человека. В сидячем положении на копчик и седалищные кости приходится вес человека.
Так называют боль в копчике, которая чаще всего начинает беспокоить человека после сорока лет. Причем, боль в крестцовом отделе позвоночника у женщин отмечается гораздо чаще. У кокцигодинии есть ряд характерных признаков:
- Боль локализуется в конкретном месте: немного выше анального отверстия, между ягодицами либо прямо в анальном отверстии.
- Боль становится сильнее, когда человек встает, или после того, как он длительное время сидел на твердой поверхности.
- Если прикасаться к копчику, чувствуется боль или дискомфорт.
- Болевые ощущения при сидении становятся меньше выраженными, если сделать наклон вперед.
- Вероятно затруднение процесса дефекации.
- У женщин появляются дискомфортные ощущения во время полового контакта.
Если у человека болит копчик, причины этого проявления могут быть связаны с очень разными факторами. Почему болит у мужчин и женщин эта область, можно понять, проанализировав болезни, которыми страдает человек.
- травмирование – вывих и подвывих, перелом;
- опухоли;
- кисты;
- ожирение и лишний вес;
- неустановленные причины боли в копчике у женщин и мужчин.
- Вследствие болезней прямой кишки, а также окружающих тканей – иногда ответом на вопрос, от чего у женщин и мужчин болит копчик, является геморрой, опухоли прямой кишки.
- Синдром грушевидной мышцы может вызвать такие симптомы.
- Иногда определить, почему болит копчик у женщин при сидении, может помочь врач-гинеколог, ведь это может быть связано с заболеваниями женских половых органов, в частности с эндометриозом.
- Боль в крестце и копчике появляется ввиду изменений в пояснично-крестцовом отделе позвоночника.
Чаще всего болевые ощущения в крестцовом отделе позвоночника появляются именно вследствие травмирования. Спровоцировать развитие кокцигодинии может несколько разновидностей травм:
- если человек упал на копчик в позе сидя;
- после прямого удара в область копчика;
- следствие родовой травмы – эта область часто болит после родов;
- хроническое влияние на копчик – подобное происходит с велосипедистами, теми, кто занимается верховой ездой.
От того времени, когда была получена травма, до развития болевых ощущений может пройти определенный период времени. Поэтому очень часто так и не удается обнаружить связь травмы и жалоб на болевые ощущения.
Во время родов часто возникает подвывих. Когда ребенок проходит сквозь родовые пути, постепенно происходит сдвижение копчика, и выход из таза расширяется. Но при определенных обстоятельствах (если таз у женщины узкий, а плод слишком большой, или при стремительных родах) копчик может отодвинуться слишком сильно. И в связи с тем, что эта часть позвоночника становится гипермобильной, появляется ноющая боль в области копчика у женщин. Как правило, неприятные ощущения в районе крестца отмечаются при вставании и сидении.
Болевые ощущения в этой области при беременности связаны с физиологией. Пока женщина вынашивает малыша, все ее связки пребывают в состоянии сильной нагрузки, что и вызывает боль. Так как это состояние не связано с развитием болезни копчика у женщин, то нужно просто «переждать» этот период. Правда, женщина не должна забывать о вероятности развития других серьезных заболеваний в период беременности – это и кисты, и опухоли, и геморрой.
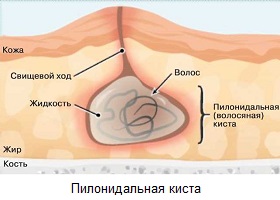
Это заболевание, которое также называют пилонидальной кистой или эпителиальным копчиковым ходом, начинается в волосяном фолликуле кожных покровов спины. Когда под кожу внедряется волос, образуется проход для бактерий. Как следствие, постепенно образуются кисты, которые могут выходить наружу через свищевые отверстия гноем. Если образуется трещина между ягодицами у взрослых, это приносит много неудобств. Однако случается, что при осмотре случайно обнаруживаются эпителиальные ходы, совершенно бессимптомные.
Определяется наследственная склонность к появлению пилонидальных кист. Также вероятность этого заболевания увеличивается у людей, ведущих малоподвижную жизнь, при ожирении, слишком обильном росте волос на теле, несоблюдении личной гигиены.
Как проявляется пилонидальная болезнь:
- в районе кисты развивается очень сильная болезненность;
- когда прорывается гной через свищи, определяются видимые ходы и отверстия;
- над участком, который воспалился, отмечается припухлость и покраснение;
- в некоторых случаях повышается температура.
Чтобы подтвердить этот диагноз, назначают проведение УЗИ и рентгена, иногда необходимо взять пробу того, что отделяется из свищей.
Если эпителиальный ход нагноился, необходимо хирургическое лечение этой проблемы. При большом количестве свищевых ходов в них вводится краситель, чтобы все ходы были обнаружены. В процессе операции иссекают все ходы и свищи, после чего накладывают повязку. Если существует такая необходимость, проводится лечение антибиотиками.
Однако даже после излечения нужно помнить о том, что рецидивы пилонидальной болезни – нередкое явление. Но если операция проведена правильно, скорее всего, от болезни удастся избавиться навсегда.
В этой области могут возникать тератомы – опухоли, которые образуются из зародышевых клеток. Как правило, тератомы имеют доброкачественную природу, в них могут содержаться любые ткани, в том числе ногти и волосы.
У маленьких детей часто находят зародышевые опухоли, причем иногда их определяют даже до рождения в процессе ультразвукового исследования.
Однако в некоторых случаях тератомы беспокоят человека и во взрослые годы. Если опухоль инфицируется или перерождается в злокачественную, то больного беспокоит боль, появляются отеки и краснота, а также чувство инородного тела в области копчика.
Если тератома доброкачественная, практикуется оперативное лечение. При злокачественных образованиях применяется химиотерапия.
Часто в копчике и крестце образуются метастазы опухолей из других органов и тканей — эндометрия, кишечника, шейки матки, мочевого пузыря, яичников.
Поражение метастазами можно определить по таким признакам:
- в прошлом у человека было онкологическое заболевание (не всегда);
- боль, связанная с метастазами, плохо устраняется после приема НПВС;
- чаще всего появление метастазов происходит, когда начинает расти первоначальное образование;
- если появляются метастазы в позвоночнике, это ведет к его разрушению, и следствием становятся патологические переломы;
- беспокоит слабость, субфебрильная температура, человек худеет.
При условии, что индекс массы тела у женщин больше 27,4, у мужчин превышает 29,4, вероятность развития кокцигодинии существенно повышается. Из-за слишком большого веса таз в сидячем положении располагается неправильно, и это приводит к подвывиху копчика. Поэтому при ожирении часто болит поясница и копчик.
Нередко кокцигодиния развивается по невыясненным причинам. Случается, что такие симптомы беспокоят, а потом самостоятельно исчезают. В части случаев боли переходят в хроническую форму. В таком случае назначают лекарства для обезболивания, физиопроцедуры для профилактики.
Если болит крестец, причины могут быть связаны с заболеваниями, не связанными с состоянием позвоночника. Болевые ощущения могут отдавать в области крестца и из-за других заболеваний. Ниже пойдет речь о том, с чем еще могут быть связаны причины боли в крестце, в пояснице у женщин и мужчин.
Это заболевание связано с расширением вен, что располагаются внизу прямой кишки. В зависимости от глубины развития процесса определяют внутренний и внешний геморрой. У части людей есть предрасположенность к развитию геморроя. Если в их жизни присутствуют факторы, являющиеся пусковыми, то геморрой начинает активно развиваться. Речь идет о следующих факторах:
- период беременности;
- рацион питания с недостаточным содержанием клетчатки;
- диарея или запор в хронической форме.
При геморрое больного беспокоит боль в прямой кишке и ягодичной области, зуд в заднем проходе, появление крови. Иногда болевые ощущения бывают очень мучительными. Такое состояние возникает вследствие развития тромбоза геморроидальных вен. После того, как венозный узел выпадает, он закупоривается кровью. В такой ситуации возможно отмирание этого узла и сильное кровотечение. Поэтому если в области заднего прохода не только чешется, но и появилась сильная боль и обильное выделение крови, необходимо сразу обращаться к доктору.
Нередко при геморрое начинают появляться трещины заднего прохода. В такой ситуации человек вынужден терпеть очень неприятные проявления, особенно во время дефекации.
Именно поэтому людям, которые страдают от боли в копчике, часто необходимо проконсультироваться с проктологом и пройти ректоскопию, чтобы определить истинную причину.
В период обострения геморроя важно соблюдать правильную диету. Для того чтобы полностью избавиться от таких проявлений, показано оперативное вмешательство.
При развитии онкологического заболевания прямой кишки изначально человек может не подозревать, что в его организме начался этот процесс. Сигналом об этом, среди прочего, могут быть и болевые ощущения в копчике. Если опухоль развивается внутри просвета кишечника, то основными ее признаками будут кровотечения и затруднения с дефекацией. Но возможен и рост опухоли наружу, когда она поражает прямую кишку, а также может распространяться на матку, мочевой пузырь, крестец, копчик. Так как опухоль затрагивает нервные пути, при этом развиваются сильные боли. Заподозрить развитие онкологии можно в следующих случаях:
- самые сильные боли беспокоят ночью, они имеют грызущий характер;
- когда из прямой кишки идет кровь, в ней заметны кусочки тканей и сгустки;
- имеет место заметная потеря веса, при этом диеты человек не придерживается;
- беспокоит постоянная слабость, отмечается субфебрильная температура тела;
- вне зависимости от позы болит левее копчика;
- ранее человек уже проходил терапию рака кишечника.
Если наблюдаются выше описанные симптомы и особенности, это еще не означает, что в организме развивается злокачественное заболевание. Однако, они должны насторожить и мотивировать безотлагательно обратиться к доктору.
На позвоночник в области поясницы и ниже постоянно приходятся очень сильные нагрузки. Поэтому у большинства людей после 40 лет развивается остеохондроз поясничного отдела и другие заболевания.
Также людей в зрелом и пожилом возрасте часто беспокоят: спондилолистез, межпозвоночная грыжа, искривления позвоночника. Иногда боли внизу позвоночника обуславливает копчиковая грыжа – одна из разновидностей межпозвонковых грыж.
При вовлечении в патологические процессы корешков нервов, развивается корешковый синдром, при котором отмечаются такие симптомы:
- болит нога, чаще всего в области голени;
- время от времени нарастают болевые ощущения в копчике и пояснице;
- чувствуется покалывание и жжение;
- дискомфорт также ощущается в районе прямой кишки и паха.
Чтобы диагностировать болезни позвоночника, нужно провести МРТ. При обнаружении грыж и других серьезных патологий, проводится оперативное вмешательство.
Но в большинстве случаев улучшить состояние помогает консервативное лечение. В период обострения пациенту назначают прием обезболивающих – НПВС, вводят анестетики в поясничный отдел позвоночника. Когда острые проявления удается купировать, проводят физиопроцедуры, массаж, практикуют плавание и лечебную гимнастику. Однако если болит копчик, как лечить в домашних условиях это состояние, должен рассказать врач, а больному нужно действовать строго по этой схеме.
Иногда ответом на вопрос, почему болит копчик, когда сидишь и встаешь, является то, что у человека развивается синдром грушевидной мышцы. Для этого состояния характерна болезненность в районе седалищного нерва, развивающаяся вследствие спазма в области грушевидной мышцы. Она развивается из-за перенесенной травмы, особенностей анатомии мышцы, вследствие непривычных нагрузок при искривленном позвоночнике. Мышца, подверженная спазму, сдавливает нерв, и он может воспаляться. При этом человек переживает не только боли в копчике при сидении и вставании, но и другие проявления:
- ноющие или жгучие болевые ощущения в ноге;
- по наружному боку голени болезненность распространяется вниз;
- болевой очаг — в середине ягодицы;
- неприятные ощущения отдают в пах и копчик.
Этот диагноз ставят сравнительно редко. Его подтверждает проведенная новокаиновая блокада в область этой мышцы. При условии, что болезненность после нее стихнет, можно утверждать, что причина ее была связана со сдавливанием седалищного нерва.
Именно блокада является методом лечения синдрома грушевидной мышцы. Также применяются нестероидные противовоспалительные средства, миорелаксанты.
При этой патологии женской половой системы клетки внутренней оболочки матки внедряются в другие ткани и органы.
Поверхностный слой оболочки матки ежемесячно отторгается и в ходе месячных выходит наружу. Но если вследствие патологии клетки эндометрия оказываются в стенке или шейке матки или других органах, то происходят микрокровотечения, что и вызывает боль при эндометриозе.
Если такие очаги появились в области задней стенки матки, прямой кишки, маточно-крестцовых связок, женщину может беспокоить дискомфорт и болезненность в области копчика. Как правило, такие симптомы усиливаются перед месячными и стихают после них.
Определить этот недуг можно путем проведения УЗИ. При изматывающих симптомах проводят лапароскопическое хирургическое вмешательство. В некоторых случаях боль помогает преодолеть применение оральных противозачаточных или гормональных лекарств.
Также болезненность в области прямой кишки может проявляться при воспалении придатков матки (аднексите).
Также у женщин неприятные ощущения в копчике могут быть первым свидетельством прерывания внематочной беременности. В такой ситуации боли локализируются ниже копчика.
Таким образом, коротко подытожим все причины болевых ощущений в копчике.
| Заболевание | Как проявляется боль? | Какие еще симптомы сопровождают? | Способы диагностики |
| Кокцигодиния | Сильно болит при сидении и вставании. | Чувство тяжести в области копчика. | Проведение осмотра и пальцевого исследования через прямую кишку. |
| Травма копчика | Разная интенсивность боли после падения, удара, тяжелого течения родов | Наличие синяка над копчиком, проявления кокцигодинии. | Проведение МРТ, рентгена, ректального исследования. |
| Опухоли копчика и крестца | Беспокоят острые и ноющие боли, часто по ночам, они плохо купируются применением НПВС. |
|
|
| Пилонидальная киста | Болезненность в месте абсцессаили свища, имеющих «нарывающие» свойства. |
| |
| Геморрой | Очень сильные и острые боли при тромбозе. |
|
|
| Синдром грушевидной мышцы | Иррадирующие болевые ощущения внизу позвоночника, боль развивается в середине ягодицы и по ноге распространяется вниз. |
| Проводят осмотр, новокаиновую блокаду для диагностики. |
| Эндометриоз | Беспокоят хронические тазовые боли, которые становятся боле интенсивными перед месячными и во время них. | При эндометриозе шейки матки – мажущие кровяные выделения перед месячными. | Проведение осмотра, лапароскопии, УЗИ, влагалищного исследования. |
Если болит копчик, к какому врачу обратиться, подскажет терапевт или другой доктор. В любом случае потребуется ряд диагностических исследований, которые помогут установить правильный диагноз. Поэтому получить точный ответ на вопрос, к какому врачу идти, можно непосредственно в поликлинике, для чего важно своевременно пойти на прием к специалисту.
Для диагностики болезней, при которых болит копчик, применяется ряд методов.
Чтобы определить точно источник боли, доктор изначально проводит пальпацию, тщательно исследуя руками ту область, где отмечается болезненность. Когда проводится наружная пальпация, вследствие давления на хвостовую кость боль появляется или усиливается. Дискомфорт вызывает и касание в диаметре примерно 5 см вокруг копчика
Врач может провести и прощупывание этой кости через прямую кишку. Это помогает определить, насколько подвижны сочленения, исключить опухоли во влагалище и прямой кишке.
Проведение рентгена крестцово-копчиковой области дает возможность определить последствия травм, как недавних, так и застарелых. Но нередко эта кость имеет ряд индивидуальных особенностей, не связанных с болезненностью. Следовательно, рентгенография не всегда помогает точно установить диагноз.
Проведение МРТ пояснично-крестцового отдела направлено на исключение патологических изменений в поясничном отделе позвоночника, которые могут приводить к иррадированию болезненности в нижнюю часть позвоночника. Это исследование позволяет выявить или исключить заболевания мочевого пузыря и половой сферы.
При УЗИ органов брюшины можно исключить или подтвердить воспалительные процессы и опухоли.
При подозрении на развитие метастазов проводится сцинтиграфия костей – в организм вводят радиоактивные изотопы, после чего регистрируют их излучения.
Перед тем, как идти на прием к врачу, нужно обдумать ответы на те вопросы, которые ставит специалист в такой ситуации.
- Где именно чувствуется болезненность, и каков ее характер?
- Как определяется ее интенсивность по десятибалльной шкале?
- В каких обстоятельствах боль становится более выраженной – при сидении, вставании, ходьбе, дефекации, половом контакте и др.?
- Когда такие ощущения появились впервые? Не связаны ли они с травмой или операцией?
- Использовал ли больной специальные подушки?
- Сколько времени человек может сидеть от того момента, когда появился дискомфорт?
- Помогают ли анальгетики и другие средства?
- Проявлялись ли затруднения при мочеиспускании?
- Случаются ли затруднения в процессе дефекации, определялась ли примесь крови в кале?
- Когда происходили последние роды, какими они были?
- Имела ли женщина гинекологические заболевания?
- Отмечалось ли резкое колебание массы тела?
- Появляются ли неприятные ощущения в ногах?
- Переносил ли пациент онкологические болезни?
- Если проявляется не только боль, но и высокая температура.
- При кровотечении из прямой кишки.
- При отсутствии эффекта от обезболивающих средств.
- При наличии свищей с гнойным отделяемым, припухшей и покрасневшей коже.
- После перенесенных онкологических болезней.
Конечно же, при появлении неприятных ощущений, у человека возникает вопрос о том, что делать, если болит копчик, когда сидишь. Естественно, что если болит копчик при сидении или возникают неприятные ощущения в крестце и ягодицах при сидении, терапия зависит от той причины, которая спровоцировала такое состояние.
При воспалительных заболеваниях показано антибактериальное лечение.
При доброкачественных опухолях и злокачественных образованиях проводится операция и химиотерапия.
Если человек отмечает, что сидеть на стуле неудобно и больно после вывихов или переломов копчика, требуется ректальное вправление или операция.
Если женщине больно после родов при сидении, помогут специальные упражнения.
Когда очень сильные боли в заднем проходе связаны с геморроем, проводится оперативное вмешательство.
В любом случае, если вы определяете свою проблему, как «больно сидеть на попе», причины нужно обязательно определить. Если в итоге будет поставлен диагноз «кокцигодиния», то практикуются такие методы лечения:
Использование таких лекарств помогает почувствовать себя лучше. Фармпроизводители предлагают большое количество разных НПВС. Это Индометацин, Ибупрофен, Пироксикам, Диклофенак. Как показания к применению, так и негативные действия у этих препаратов похожи. Основной побочный эффект связан с высокой вероятностью развития язвы ЖКТ. Именно в связи с этим нельзя применять такие лекарства дольше пяти дней, а также увеличивать дозу лекарств.
Очень часто людям с кокцигодинией сложно ходить в туалет, так как при натуживании неприятные ощущения усиливаются. Как следствие, возможен так называемый «психологический запор». Поэтому периодически можно использовать слабительные средства, предпочтительно растительной природы, чтобы облегчить дефекацию.
При условии, что обезболивающие таблетки не помогают, в область копчика проводится инъекция местных анестетиков. Эта процедура малоболезненная, и с ее помощью можно устранить спазм тканей, что ведет к устранению кокцигодинии.
Важно учесть, что любые физические воздействия допустимы только в том случае, если острый воспалительный процесс был снят. При кокцигодинии проводят ультрафиолетовую, лазерную, магнитную терапию, дарсонвализацию и парафиновые аппликации. Показано такое лечение, прежде всего, при хронических болевых ощущениях.
Эта операция проводится только в крайних случаях, когда человек вынужден переносить нестерпимые боли, и у него существенно снижается общее качество жизни из-за этого. Операцию проводит, если все другие методы оказались неэффективными, то есть, в крайнем случае. Ведь в период восстановления высок риск инфекционных осложнений. Следовательно, кокцигэктомия – это фактически последний способ преодолеть проблему.
Итак, воспаление копчика, симптомы и лечение которого описаны выше – состояние неприятное, требующее принятия мер для облегчения симптомов. В домашних условиях облегчить кокцигодинию можно, применяя некоторые эффективные методы.
Чтобы уменьшить неприятные ощущения, которые вызывает воспаление копчика у женщин и мужчин, стоит меньше проводить время в сидячем положении. Можно применять специальные подушки, помогающие устранить неприятные ощущения.
Если боль не исчезает в течение нескольких дней, применяют НПВС, однако такие препараты нельзя пить дольше 5 дней.
Воспаление копчика у мужчин и женщин требует пересмотра рациона питания и введения в него продуктов, содержащих большое количество клетчатки, чтобы устранить запоры.
Если проводить правильную терапию, то даже при злокачественных процессах возможно излечение. Но если не проводить терапию, то болевые ощущения могут перейти в хроническую стадию, ухудшая качество жизни и работоспособность. Следовательно, очень важно правильно установить диагноз и провести адекватное лечение.
Образование: Окончила Ровенский государственный базовый медицинский колледж по специальности «Фармация». Окончила Винницкий государственный медицинский университет им. М.И.Пирогова и интернатуру на его базе.
Опыт работы: С 2003 по 2013 г. – работала на должностях провизора и заведующего аптечным киоском. Награждена грамотами и знаками отличия за многолетний и добросовестный труд. Статьи на медицинскую тематику публиковались в местных изданиях (газеты) и на различных Интернет-порталах.
источник