
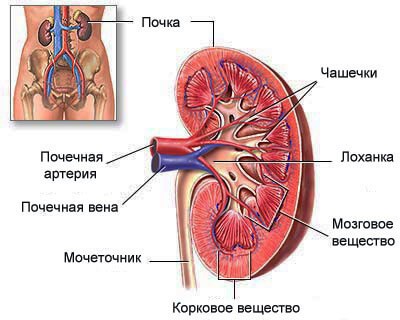
Пиелонефритом называется воспалительный процесс в почке, который захватывает как интерстициальную ткань органа, так и чашечно-лоханочную систему (место, где скапливается моча).
Классификация
- По механизму развития:
- первичный пиелонефрит (заболевание возникло само по себе, ему не предшествовала какая-либо патология мочевыделительной системы);
- вторичный – воспалительный процесс в почках развился на фоне имеющегося нефроптоза (опущение почки), уролитиаза (мочекаменная болезнь) или других болезней почек и мочевыводящих путей.
- По течению:
- острый – воспалительный процесс в почках развился впервые во время вынашивания плода или гестационного периода, поэтому его называют пиелонефритом при беременности либо гестационным пиелонефритом;
- хронический – болезнь имела место до зачатия и проявилась во время беременности (обострение хронического процесса).
- По локализации:
- двухсторонний, когда в процесс вовлечены обе почки;
- односторонний (право- или левосторонний) – во время гестации матка по мере роста сдвигается вправо и «притесняет» правую почку, вследствие этого у будущих мам чаще диагностируется правосторонний пиелонефрит.
- По форме:
- серозный;
- гнойный (наиболее неблагоприятная форма болезни, особенно в период вынашивания плода);
- латентная (без клинических проявлений);
- гипертоническая (с повышением кровяного давления);
- азотемическая (с развитием почечной недостаточности) и прочие.
Кроме того, гестационный пиелонефрит подразделяется на 3 вида:
- пиелонефрит во время беременности;
- пиелонефрит рожениц (то есть возникший в процессе родов);
- пиелонефрит послеродовый или родильниц (клиника послеродового гестационного пиелонефрита проявляется на 4 – 6 день и на второй неделе послеродового периода).
Отчего пиелонефрит так часто возникает во время беременности? Основным предрасполагающим фактором является механический. Растущая матка сдавливает соседние органы, особенно мочеточники, что нарушает отток мочи из чашечно-лоханочной системы почек, она задерживается там и служит благоприятной питательной средой для роста и размножения инфекционных агентов. В связи с этим пиелонефрит чаще развивается во втором и третьем триместрах беременности.
Второй момент, который предрасполагает развитию заболевания, являются гормональные и гуморальные изменения в организме, связанные с беременностью. Вследствие этих факторов верхние мочевые пути претерпевают анатомические изменения (гипотония, гипокинезия, дискинезия чашечно-лоханочной системы). В частности под влиянием гормона беременности – прогестерона, который призван расслаблять не только мускулатуру матки, но и все остальные гладкие мышцы внутренних органов, мочеточники расширяются, удлиняются и искривляются с перегибами, петлеобразованием. Кроме того, ослабляется связочный аппарат почек, что увеличивает нефроптоз.
В-третьих, возросший уровень эстрогенов у беременных дает толчок к росту патогенной флоры, в первую очередь кишечной палочки. Также не стоит забывать и о несколько сниженном иммунитете в гестационный период – что предупреждает отторжение плода материнским организмом как чужеродного объекта.
Гораздо чаще пиелонефритом болеют первобеременные женщины. В 93% случаев в воспалительный процесс вовлекается правая почка из-за декстраротации беременной матки и анатомических особенностей правой яичниковой вены.
Спровоцировать возникновение заболевания у беременных могут определенные факторы:
- предшествующая инфекция мочевыводящих путей (цистит, уретрит, бессимптомная бактериурия либо бессимптомная бактериоспермия партнера);
- аномалии развития мочевыделительной системы;
- мочекаменная болезнь (почечные конкременты усугубляют застой мочи в лоханках почки, что приводит к активизации условно-патогенной флоры и развитию воспалительного процесса);
- воспаления женских половых органов (чаще всего это кольпит и вульвовагинит);
- бактериальный вагиноз;
- низкий уровень жизни (плохое питание и условия проживания, тяжелое и вредное производство);
- сахарный диабет;
- хроническая экстрагенитальная патология (болезни щитовидной железы, сердечно-сосудистые заболевания, эндокринные расстройства).
В первые дни после родов риск возникновения заболевания значительно возрастает, чему способствуют появление новых факторов:
- сокращение (инволюция) матки происходит медленно, что в первые 5 – 6 суток послеродового периода создает компрессию (сдавление) мочеточников;
- сохранение в материнском организме прогестерона (до трех месяцев), что поддерживает дилатацию (расширение) мочеточников и уретры;
- осложнения послеродового периода (поздние кровотечения вследствие гипотонии матки или остатков последа);
- воспаление половых органов;
- урологические расстройства, обусловленные острой задержкой мочи или длительной катетеризацией мочевого пузыря (в первые 2 часа после родов).
- 1 степень (низкий риск)
Данная степень риска присваивается беременным с неосложненным пиелонефритом, который впервые появился в гестационный период. При оказании своевременного и адекватного лечения серьезная угроза здоровью матери и плода минимальна. Течение беременности и родоразрешение без осложнений. - 2 степень (умеренный риск)
В анамнезе женщины имеется хронический пиелонефрит, который до 30% случаев становится причиной осложненного течения беременности. Если осложнения не развиваются, то течение беременности и роды завершаются благоприятно, в противном случае возможны преждевременные роды или выкидыши. - 3 степень (высокий риск)
Высокий риск пиелонефрита присваивается женщинам, у которых течение болезни осложнилось почечной недостаточностью и артериальной гипертензией, либо возникло воспаление единственной почки. Дальнейшее пролонгирование беременности противопоказано.
Гестационный пиелонефрит начинается остро, с признаков интоксикации и урологических симптомов. Выраженность интоксикационного синдрома зависит от формы и длительности заболевания. Кроме того, немаловажное значение имеют вид возбудителя, массивность инфицирования, путь проникновения инфекции, иммунитет женщины, срок гестации.
К ведущим симптомам интоксикации относятся: повышение температуры до 38 – 40 градусов, ознобы и потливость, головная боль, вялость, тошнота и рвота. Кроме того, появляются тянущие или ноющие боли в области поясницы. Если поражена одна почка, боль появляется с ее стороны, если обе, то боль беспокоит с обеих сторон. Возможно появление частого и болезненного мочеиспускания, пациентка может отметить мутную мочу с примесью гноя или хлопьев.

- общий анализ крови (лейкоцитоз, анэозинофилия, анемия, лимфопения, ускоренная СОЭ);
- биохимический анализ крови (повышение креатинина, азота, возможно повышение билирубина, АСТ и АЛТ);
- общий анализ мочи (увеличение лейкоцитов, эритроцитов и цилиндров);
- моча по Нечипоренко;
- моча по Зимницкому (изогипостенурия и никтурия);
- бактериологический посев мочи для идентификации возбудителя и определения его чувствительности к антибиотикам.
Из инструментальных методов ведущую роль играет УЗИ почек, что позволяет не только диагностировать расширение чашечно-лоханочной системы, но и определить карбункул или абсцесс почки, воспаление околопочечной клетчатки. Также применяется хромоцистоскопия и катетеризация мочеточников для восстановления оттока мочи. В послеродовом периоде и в экстремальных ситуациях, когда имеется угроза жизни женщины, назначаются экскреторная урография и динамическая сцинтиграфия.
Заболевание не только таит угрозу в отношении здоровья будущей мамы и течения беременности, но негативно сказывается на росте и развитии плода.
Сроки беременности, в которые возрастает вероятность развития болезни, называют критическими сроками:
- 24 – 26 недель (возникновение угрозы прерывания, обусловленной не только повышенной возбудимостью матки, но и лихорадочным состоянием женщины, болевым синдромом и действием экзотоксинов бактерий кишечной группы);
- 32 – 34 недели – размеры матки максимальны, что существенно влияет на топографию почек и вызывает сдавление мочеточников;
- 39 – 40 недель – накануне родов предлежащая часть плода опускается в малый таз и прижимается к его входу, вызывая компрессию мочевого пузыря, застой мочи в мочевыводящих путях и почечных лоханках;
- 4 – 12 сутки после родов.
Заболевание (особенно при обострении хронического процесса) повышает риск возникновения следующих акушерских осложнений:
- поздний гестоз (до 89% и выше у женщин с хроническим пиелонефритом);
- угроза прерывания и выкидыш в первом триместре;
- преждевременные роды;
- вторичная плацентарная недостаточность;
- анемия;
- аномалии родовых сил;
- кровотечение во время и после родов;
- септицемия (инфицирование крови) и септикопиемия (заражение крови и образование гнойных очагов в организме);
- инфекционно-токсический шок;
- гнойно-септические заболевания после родов;
- острая почечная недостаточность.
В свою очередь, то или иное акушерское осложнение неблагоприятно сказывается на внутриутробном развитии ребенка и приводит к следующим последствиям:
- гипоксия и задержка роста плода (результат гестоза, анемии и плацентарной недостаточности);
- антенатальная гибель плода, в процессе родов или в первые 7 дней жизни (перинатальная смертность достигает 30%);
- внутриутробное инфицирование (в ранние сроки приводит к порокам развития плода);
- длительная желтуха;
- развитие гнойно-септических заболевании после рождения;
- сниженный иммунитет.
Лечением гестационного пиелонефрита занимается врач акушер-гинеколог совместно с урологом (нефрологом). Все будущие мамы с острым процессом или обострением хронического подлежат обязательной госпитализации.
Немедикаментозная терапия
Первым этапом в лечении является восстановление пассажа мочи с помощью следующих мер:
- Постельный режим
Горизонтальное положение и тепло улучшают кровоток в почках и препятствуют застою мочи в почечных лоханках и мочеточниках. Постельный режим назначается на период в 5 – 7 дней (до исчезновения симптомов интоксикации и снижения температуры). При одностороннем процессе женщину укладывают на здоровый бок с согнутыми коленями и несколько поднимают ножной конец кровати. В таком положении матка отклоняется от воспаленной почки и уменьшается давление на мочеточник. В случае двухстороннего пиелонефрита будущей маме рекомендуется принимать (от 3 до 5 раз в день) коленно-локтевое положение, при котором также матка отклоняется и перестает давить на почки и мочеточники. - Диета
При воспалении почек показано обильное кислое питье, до 3 литров в сутки. Целебными свойствами обладают клюквенный и брусничный морсы, отвар (настой) из листьев толокнянки, брусники, хвоща полевого, овса, шиповника, ромашки аптечной. Следует исключить чай, кофе, сладкие газированные напитки, шоколад, жирные, жареные и острые блюда, копчености и соленья, фаст-фуд. Пища должна быть запеченной, тушенной или отварной.
Медикаментозное лечение
- Антибиотикотерапия
Основой терапии заболевания является назначение антибактериальных препаратов. В первые 12 недель назначается ампициллин, оксациллин или пенициллин. Во втором триместре допускается введение антибиотиков цефалоспоринового ряда (кефзол, клафоран) и макролидов (джозамицин, ровамицин) продолжительность до 7 – 10 дней. - Нитрофураны
Начиная со второго триместра к антибиотиками добавляются уроантисептики или нитрофураны (5-НОК, нитроксолин, фурадонин, невиграмон). - Спазмолитики и десенсибилизирующие препараты
Из десенсибилизирующих средств назначаются супрастин, кларитин, в качестве спазмолитиков – но-шпа, папаверин, баралгин. Кроме того, показан прием седативных препаратов (экстракт валерианы или пустырника). - Мочегонные препараты
Для усиления действия антибиотиков назначаются диуретики в малой дозировке (дихлотиазид, фуросемид). - Инфузионная терапия
С целью дезинтоксикации внутривенно капаются реополиглюкин, гемодез, солевые растворы. - Витамины и препараты железа
Оперативное лечение
В случае безуспешности консервативного лечения выполняется хирургическое вмешательство:
- катетеризация мочеточников;
- нефростомия, декапсуляция или резекция почки, а в тяжелых случаях и удаление почки при возникновении гнойно-деструктивного воспаления (апостематозный нефрит, карбункул или абсцесс почки).
Показания к оперативному вмешательству:
- эффект отсутствует после проведения антибиотикотерапии (1 – 2 суток), плюс нарастают признаки интоксикации и воспаления (увеличение лейкоцитоза, СОЭ, креатинина);
- обструкция (закупорка) мочевыводящих путей камнями.
Родоразрешение при гестационном пиелонефрите рекомендуется через естественные родовые пути. В план ведения родов входит назначение спазмолитиков, обезболивающих препаратов и профилактика гипоксии плода. Кесарево сечение проводится только по строгим акушерским показаниям.
источник
Примерно от 6 до 12% беременных сталкиваются с воспалительным процессом в почках, который называют пиелонефритом. Считается, что именно беременность провоцирует это заболевание. Пиелонефрит при беременности представляет опасность не только для будущей мамы, но и для малыша. Чтобы не допустить осложнений, важно вовремя диагностировать болезнь и начать необходимое лечение.
Пиелонефрит при беременности, лечение, которого должно быть незамедлительным, представляет собой воспаление почечных лоханок. Спровоцировать его способны различные микроорганизмы, которые начинают активно размножаться при затрудненном оттоке мочи. Очагом инфекции может стать развивающийся в организме женщины процесс гнойно-воспалительного характера.
Различают первичный и вторичный пиелонефрит.
- О первичном говорят тогда, когда обострение пиелонефрита при беременности произошло впервые и раньше женщина никогда не сталкивалась с данной проблемой;
- Вторичным называют недуг, который беспокоил пациентку и до зачатия, но, на фоне беременности, произошло его обострение.
К основным симптомам болезни относят:
- повышение температуры тела;
- озноб;
- болезненное мочеиспускание;
- болевые ощущения в области поясницы (по каким причинам может беспокоить боли в этой области, читайте в статье Болит правый бок при беременности>>>);
- головная боль (статья по теме: Головная боль при беременности>>>);
- в редких случаях появляется тошнота и рвота (иногда, рвота и тошнота сопровождают женщину в начале беременности, что делать в этом случае, узнайте из статьи Тошнота во время беременности>>>).
- Почему именно беременность является одним из главных факторов, провоцирующих начало заболевания? Дело в том, что с ростом матки, она начинает оказывать давление на окружающие органы и на почки в том числе. Таким образом, в них может произойти нарушение оттока мочи;
- Пиелонефрит на раннем сроке беременности может произойти из-за резкого естественного снижения иммунитета в этот период;
- К тому же, изменение гормонального баланса у беременных может привести к различным нарушениям в работе женского организма.
Зачастую у беременных диагностируют гестационный пиелонефрит. Поразить будущую маму он может в любом триместре. При остром течении, болезнь проявляется интоксикацией всего организма женщины. К предрасполагающим факторам, которые способны привести к его развитию, относят:
- переохлаждение;
- наследственные недуги почек и мочевыводящей системы;
- цистит или пиелонефрит, которые наблюдались до наступления беременности (читайте статью по теме: Цистит на ранних сроках беременности>>>);
- сахарный диабет;
- бактериурия при беременности.
Гестационный пиелонефрит при беременности проявляется такими симптомами:
- температура тела свыше 38 градусов;
- боль в области поясницы, которая увеличивается после длительного стояния или ходьбы;
- повышение артериального давления;
- учащенное мочеиспускание;
- изменение количества и цвета мочи.
Диагностировать заболевание помогает клинический анализ мочи, в котором будет превышено содержание белка, лейкоцитов и бактерий. На основании этого, как правило, и ставится диагноз пиелонефрит при беременности. Что делать, чтобы вылечить недуг, расскажет врач.
После бактериального посева мочи можно определить вид возбудителя и к какому препарату он чувствителен. Позже именно эти медикаменты будут использованы для лечения. Кроме того, врач назначит вам УЗИ и допплерометрию, чтобы определить состояние плода.
Узнав о необходимости использовать антибиотики, вы переживаете, не навредит ли это малышу?
Знайте! Как показали исследования, после 20 недели беременности, когда чаще всего и возникает заболевание, плацента уже достаточно сформирована и может оградить плод от действия антибактериальных препаратов.
К тому же, вред для малыша от их использования будет значительно ниже того, какой может быть оказан ему гестационным пиелонефритом.
При правильном и своевременном лечении, резко снижается риск преждевременных родов — с 50% до 5% — также, падают риски возможных нарушений у ребенка. Поэтому заболевание нуждается в обязательном лечении, иначе пиелонефрит при беременности может вызвать такие последствия для ребенка и мамы:
- гипотермию;
- гипотрофию;
- внутриутробное инфицирование и поражение нервной системы плода;
- преждевременные роды;
- рождение малыша с маленьким весом;
- отслойку плаценты.
Чем лечить пиелонефрит при беременности, может сказать только врач. Самолечение в данном случае может только усугубить состояние женщины и нанести вред ребенку. К разрешенным в данный период антибактериальным препаратам относят:
Важно! Лечение должно проводиться в стационарных условиях под медицинским контролем.
- Независимо от степени болезни, пациентке назначают спазмолитики и обезболивающие препараты. Отказаться от них в некоторых случаях помогает акупунктура;
- Чтобы снизить давление на мочеточники и обеспечить отток мочи, женщине рекомендуется спать на боку, избегая положения на спине;
- На протяжении дня медики советуют становиться в коленно-локтевую позу и задерживаться в ней до 10 минут. Если такие способы не приводят к улучшению состояния будущей мамы, то ей может быть назначена катетеризация мочеточника или дренирование мочи из поврежденной почки;
- Если заболевание сопровождается нагноением, то необходимо удаление фиброзной капсулы или даже больного органа;
- В случае, если заболевание оказалось очень запущенным, врач может принять решение о необходимости искусственного прерывания беременности;
- Общеукрепляющая терапия включает в себя прием успокоительных препаратов и витаминно-минеральных комплексов;
- Очень важными являются соблюдение специальной диеты и питьевого режима. Диета заключается в полном исключении из рациона жирного, жареного, соленого, острого, копченого, различных приправ (а о том, какая диета будет полезна любой маме на протяжении беременности, узнайте из статьи Секреты правильного питания для будущей мамы>>>);
- Если у беременной нет отеков, а артериальное давление находится в пределах нормы, то ежедневно ей рекомендуется выпивать по 2-3 литра жидкости. Для этого подходит негазированная вода, клюквенный или ягодный морс, компот из сухофруктов, кисель. А вот от кофе и крепкого чая на период лечения необходимо полностью отказаться;
- Также беременным не рекомендуются различные мочегонные чаи, особенно, если в их составе есть солодка и толокнянка (подробнее о приеме трав читайте в статье Травяной чай при беременности>>>). А вот отвар овса может оказаться настоящей находкой. Он снимает воспаление и, вместе с тем, не оказывает влияния на тонус матки.
Чтобы его приготовить, необходимо 1 стакан крупы залить 1 литром холодной воды и прокипятить в течение 2 часов. После того, как отвар полностью остынет, его нужно процедить и пить перед едой по 0,5 стакана.
Беременным с диагнозом пиелонефрит необходимо следить за своим питанием и не допускать возникновения запоров. В основе рациона должны преобладать свежие овощи и фрукты, кисломолочные продукты небольшой жирности. В помощь вам будет статья: Овощи при беременности>>>.
Чтобы пиелонефрит не беспокоил будущую маму, ей необходимо соблюдать профилактические правила, которые заключаются в:
- Умеренной физической активности. Ежедневно нужно гулять на свежем воздухе не менее 1 часа;
- Занятиях специальной гимнастикой. Найти курсы для беременных сегодня можно практически в каждом фитнес-центре. Благодаря физическим упражнениям, можно укрепить спинные мышцы, улучшить тонус внутренних органов и, тем самым, предотвратить воспалительные процессы в почках;
- Если до беременности женщина уже болела почечными заболеваниями, то, уже с ранних сроков, ей нужно соблюдать диету, которая способствует оттоку мочи;
- Необходимости соблюдения питьевого режима;
- Опорожнении мочевого пузыря не реже, чем каждые 3-4 часа.
Только внимательно относясь к своему здоровью и соблюдая профилактику пиелонефрита, беременная может предотвратить развитие заболевания. Но, если все же его симптомы появились, необходимо как можно быстрее посетить врача и предпринять необходимые меры для устранения патологии.
источник
В период беременности организм женщины постепенно перестраивается. Но иногда адаптация происходит на пределе возможностей, что создает предпосылки для возникновения гестационных патологий. Симптомы пиелонефрита при беременности также возникают, если материнский организм не смог приспособиться к быстро увеличивающемуся в размерах плоду. Изменение нагрузки на почки и особенности уродинамики в этот период могут привести к болезни, которая не всегда проходит после родов.
Острый пиелонефрит развивается в 3-10% всех беременностей. Чаще всего первичное заболевание возникает во время первой гестации. Это связано с более упругой передней брюшной стенкой. Она не так сильно подвержена растяжению, поэтому растущая матка давит на мочеточники, приводит к их сужению и ухудшению оттока мочи. При повторной беременности первичный пиелонефрит возникает значительно реже.
Для воспаления в чашечно-лоханочной системе необходимы определенные условия.
- Анатомические особенности . Врожденные аномалии строения почек или мочеточников нарушают механизм оттока мочи. До беременности это может не привлекать внимания, но уже на ранних сроках часто появляются признаки застоя мочи и развития воспаления.
- Инфекция . Воспалительные процессы в почках, которые были до зачатия, бессимптомная бактериурия, а также цистит, кольпит и очаги хронической инфекции в организме могут привести к инфицированию почек.
- Нарушения уродинамики . В норме моча стекает по мочеточникам в мочевой пузырь, где постепенно накапливается. Но у беременных женщин под действием прогестерона наблюдается снижение перистальтики мочеточников, умеренное расширение лоханок, ослабление сфинктеров. Поэтому может возникать рефлюкс мочи — обратный заброс. Также на развитие гестационного пиелонефрита влияет турбулентный характер потока мочи. Застой и повышение гидростатического давления приводят к развитию патогенных микроорганизмов.
Возбудителями патологии считаются:
- стафилококки;
- стрептококки;
- протей;
- кишечная палочка;
- энтерококки.
Острая форма характеризуется резким началом, проявляется признаками интоксикации, повышением температуры. Хронический пиелонефрит протекает периодами обострения и ремиссии, является следствием перенесенного острого заболевания. В зависимости от срока гестации признаки патологии имеют свои особенности.
- 1 триместр . Выраженный болевой синдром, который напоминает почечную колику. Основная локализация — в пояснице, но отдает и в нижнюю часть живота, половые органы.
- 2 и 3 триместры . Болевой синдром не так выражен, больше беспокоят нарушения мочеиспускания. Иногда при появлении приступа боли женщина занимает вынужденное коленно-локтевое положение, в котором облегчается ее состояние.
Критический срок для возникновения патологии — это 2 триместр. Быстрое нарастание прогестерона, увеличение матки приводят к появлению первых симптомов. В этот же период могут проявиться первые осложнения. Возможные последствия для плода: внутриутробное инфицирование, задержка развития, мертворождение. На поздних сроках могут развиться следующие осложнения:
- анемия;
- преждевременные роды;
- плацентарная недостаточность;
- гестоз;
- септицемия;
- инфекционно-токсический шок.
Гестоз — опасное осложнение, которое при тяжелом течении может привести к отслойке плаценты и смерти плода, а также развитию ДВС-синдрома у матери. Это состояние возникает на фоне задержки жидкости и формирования отеков, повышения артериального давления. В моче появляется белок, который увлекает за собой часть воды и усиливает проявления гестоза.
Гестоз негативно влияет на функционирование всех систем организма. Отек глазного дна приводит к нарушению зрения. Пропотевание жидкой части крови происходит и в сердечной мышце. Следствием этого становятся нарушение ритма, брадикардия, развитие левожелудочковой недостаточности. Это сказывается на кровоснабжении легких: в легочной ткани также развивается отек, уменьшается вентиляция. Накопление продуктов газообмена приводит к развитию метаболического ацидоза.
Опасность представляет формирование ДВС-синдрома, который может протекать в хронической форме на протяжении беременности. При этом увеличивается вязкость крови, возникает риск тромбоза и эмболии.
Чтобы не допустить развития такого сценария, необходимо обдуманно подходить к беременности. Не всегда пиелонефрит протекает в тяжелой форме. Но есть состояния, при которых невозможно свести риски к минимуму. Беременность запрещена в следующих ситуациях:
- пиелонефрит, который сочетается с азотемией;
- артериальная гипертензия при хроническом пиелонефрите;
- поражение единственной почки;
- гломерулонефрит с гипертонической болезнью или азотемией.
При подозрении на пиелонефрит назначают лабораторные анализы и инструментальные исследования. Обязательно проводятся пробы:
Проводятся общий анализ крови и мочи, исследование по Нечипоренко. При патологии выявляют большое количество лейкоцитов в моче, бактериальных клеток. Также часто обнаруживается повышение концентрации остаточного азота и мочевины.
Инструментальная диагностика проводится только безопасными для ребенка методами, рентгенологические и радиоизотопные способы не применяются. Основу диагностики составляют:
- УЗИ почек с доплером;
- тепловидение;
- цистоскопия;
- хромоцистоскопия.
Лечение пиелонефрита при беременности направлено на улучшение лабораторных показателей, восстановление функции почек и купирование основных симптомов. Используются медикаментозные и немедикаментозные приемы.
Диета должна способствовать увеличению количества мочи, ее подкислению и улучшению оттока. Поэтому необходимо пить клюквенный морс, рекомендуются минеральные воды без газов. В меню ограничивают количество соли, маринованных, жирных и острых блюд. Исключают:
Лечение народными средствами может быть использовано только в комплексе с консервативной терапией. Причиной воспаления почек является бактериальная инфекция, а ее невозможно победить без антибиотиков. Из народных методов в домашних условиях можно применять почечные сборы, отвар толокнянки, брусничника. Отзывы о таком лечении положительные со стороны врачей и пациенток.
Антибиотики назначают с учетом чувствительности к ним возбудителя и срока вынашивания. Используют препараты защищенных аминопенициллинов внутрь или в виде инъекций:
- амоксициллин и клавулановая кислота;
- амоксициллин и сульбактам.
При непереносимости пенициллина назначают цефалоспорины второго и третьего поколений. Но им отдается предпочтение на поздних сроках. Со второго триместра можно назначать макролиды.
Негативные последствия для ребенка несут следующие антибиотики:
- фторхинолоны;
- сульфаниламиды;
- аминогликозиды.
Их используют только в тяжелых случаях по жизненным показаниям со стороны матери. Лечение длится 10-14 дней, а критерием излеченности выступает двухкратный хороший анализ мочи.
Иногда возникает необходимость в хирургическом лечении. Обычно это происходит при неэффективности медикаментозной терапии и при развитии абсцесса или карбункула почки.
В редких случаях течение болезни принимает критический характер, когда сохранение беременности становится невозможным. Прерывание по медицинским показаниям выполняют при таких состояниях:
- пиелонефрит на фоне тяжелого гестоза;
- острая почечная недостаточность;
- острая гипоксия плода;
- неэффективность проводимого лечения и ухудшение состояния.
Выявленный пиелонефрит у беременных приводит к необходимости плановой госпитализации. В первый раз это делают в первом триместре, чтобы определить возможность сохранения беременности и лечебную тактику. Вторая обязательная госпитализация проводится в конце второго — начале третьего триместра, когда увеличивается риск развития осложнений. Это позволяет вовремя принять необходимые меры и уменьшить риски.
источник
Пиелонефрит относится к неспецифичным воспалительным процессам. Поражаются вначале преимущественно канальцевая система почек в результате деятельности болезнетворных бактерий. Воспаление постепенно переходит с ткани почек на паренхимы, лоханки и чашечки, а это чревато рядом осложнений. Пиелонефрит при беременности носит так же название гестационного.
На долю всех случаев возникновения данного заболевания приходится 12% именно на женщин в положении. Опасность этой болезни при беременности заключается в повышении риска мертворождения, выкидыша, инфицирования плода, в появлении у женщины почечной недостаточности. Грамотно выстроенная и своевременная терапия способна уберечь от всех перечисленных осложнений.
Пиелонефрит развивается при беременности часто, а причина тому — это целый ряд совокупных факторов. Так, с началом формирования плода запускается гормональная перестройка, что к 12 неделе влечет понижение тонуса и удлинение мочеточников. Само по себе это уже является высоким риском появления инфекции.
Матка, увеличиваясь постепенно, сдавливает мочеточники. Особенно усугубляется ситуация при многоплодной беременности или в случае узкого таза матери. Постепенно расширяются и яичниковые вены, что еще больше затрудняет мочевыделение. Вследствие анатомических особенностей больше всего подобной проблеме подвержена правая почка.
После нарушения тока мочи начинаются негативные изменения с тканями почек. Происходит растяжение их лоханок, иногда развивается и гидронефроз. Развитию болезнетворных бактерий способствуют эстрогены, которые на момент вынашивания ребенка вырабатываются в огромном количестве. Особенно подвержены данной проблеме женщины, перенесшие цистит или ранее уже страдавшие пиелонефритом, а так же ведущие жизнь с низкой активностью, обладатели низкого иммунитета.
Спектр диагностических методик достаточно широк, так как важно установить характер течения патологии, что напрямую влияет на подбор определенной терапии. Задействует доктор целый комплекс инструментальных и лабораторных исследований:
— Анализы крови, не только биохимический, но и общей. По последнему определяется уровень лейкоцитов. Если наличествует развитый инфекционный процесс, гемоглобин снижен. Биохимическое исследование помогает выявлять количество креатинина и мочевины.
— Анализ мочи. В случае обнаружения крови, лейкоцитов и белка можно говорить о вероятности данного воспалительного процесса. Исследование жидкости проводится так же по Зимницкому или Нечипоренко.
— УЗИ, на котором будет выявлена пораженная почка. Для нее присуще изменение структуры ткани и ее увеличение.
— Бактериологическое исследование мочи. Помогает определить принадлежность к определенной бактерии — возбудителю инфекции, и выявить чувствительность к какому-либо антибиотику.
— Хромоцистоскопия подразумевает обследование почек посредством инструментального метода. Метод применим и для выявления стадии пассажа мочи в верхних выделительных путях.
— Катетеризация мочеточников. Выше этот метод описывался как способ лечения, однако применяют его и при диагностировании. Катетеризация тоже позволяет определить степень пассажа мочи и связанные с этим нарушения. Проводится обследование лишь при мониторировании УЗИ.
В каждом случае подбор диагностических методик определяется лишь после личной консультации у акушера. Важно помнить, что пиелонефрит — это не просто несколько неприятных симптомов, которые достаточно перетерпеть. Лечение важно, так как осложнения, которые он способен повлечь, опасны как для плода, так и для женщины.
Не всегда пиелонефрит при беременности способен давать какие-либо заметные физиологические проявления. Часть женщин не ощущают дискомфорта, а выявляется болезнь в момент обследования случайно. Специфические признаки заметны как на УЗИ, так и при исследовании мочи.
Основная клиническая картина подразумевает целый ряд симптомов:
1.Повышение АД, причем даже незначительное. Так, плохим показателем можно считать даже 130/80 мм. рт. ст.
2.Озноб и зябкость, сосредотачивающиеся в области поясницы.
3. Никтурия и частое мочеиспускание, зачастую болезненное.
4. Тяжесть и боли в пояснице.
5. Отечность кистей, лица, ног.
6. Субфебрильная, но иногда и высокая температура.
7. Слабость, разбитость, головная боль.
Хроническое течение в большинстве случаев не ощущают выраженной симптоматики. Проявления заболевания ограничиваются недомоганиями, болью или дискомфортом в области пораженной почки. Иногда воспалительный процесс затрагивает обе почки, вследствие чего болит вся поясница.
Из-за наличия болевых ощущений многие способны спутать проявление пиелонефрита с угрозой выкидыша. Однако обращаться к доктору следует в любом случае.
Вне зависимости от клинической картины болезни и ее протекания, пиелонефрит лечится при беременности зачастую в условиях стационара. Объяснено это высоким риском осложнений, способных проявиться даже при хроническом течении патологии. Зачастую при лечении важна и помощь нефролога. Не прибегают к условиям стационара лишь в случае раннего выявления, когда терапия успевает предупредить развитие осложнений. Постельный режим — это первое из предписаний, которые должна соблюдать женщина в период обострения.
Специалисты утверждают, что острая стадия болезни зачастую оказывается не так опасна, как хронический пиелонефрит. Не представляет он опасности только если беременной удается контролировать болезнь. Этого можно добиться без задействования лекарственной терапии, если скорректирован рацион, соблюдается питьевой режим, а так же проводится позиционная терапия.
Неплохое влияние оказывает фитотерапия, однако консультация с доктором обязательна, поскольку не все средства позволяется применять в момент вынашивания ребенка.
В обязательном порядке назначается терапия медикаментами, причем основу составляют антибиотики. Именно их прием во время вынашивания нежелателен, но лишь они способны помочь в качественном лечении воспаления. Подбор проводится строго индивидуально, причем основные критерии — это отсутствие негативного влияния на плод, а так же определение типа возбудителя инфекции. Наилучшими средствами считаются следующие группы антибиотиков:
1. Макролидам;
2. Пенициллины;
3. Аминогликозиды;
4. Цефалоспорины.
Антибактериальные средства тетрациклинового ряда и стрептомицины исключаются полностью. Курс приема подобранного препарата не должен превышать 2 недели.
Противомикробные лекарства подбирают для комплексного лечения с антибиотиками, что позволяет сократить время терапии. Вместе с этим назначаются спазмолитики, инфузионная терапия, витаминные препараты, настойки с седативным действием и десенсибилизирующие средства.
Нежелательно применять медикаменты на ранних сроках, ведь в этот период происходит закладка основных важнейших систем организма.
Позиционная терапия — это первое, что проводится при обнаружении пиелонефрита. Важно обеспечить нормальный отток мочи, чтобы не допустить дальнейшего развития воспаления, а так же способствовать лечению. Для этого женщина несколько раз за день должна принимать коленно-локтевое положение на максимально возможный срок, но не более 15 минут. Таким образом матка отклоняется, переставая давить на мочеточники. Если по прошествии суток подобные упражнения результата не дали, проводят катетеризацию пострадавшей почки.
Иногда результата добиться не удается, но тогда катетеризацию заменяют нефростомией, при которой моча дренируется по катетеру прямо из почки. Если ситуация усугублена гнойным течением пиелонефрита при беременности, а так же целым рядом серьезных осложнений, может быть принято решение об оперативном вмешательстве. В данном случае уже присутствует угроза как ребенку, так и матери, поэтому доктора наблюдают за состоянием обоих. Удалить могут как всю почку, так и фиброзную капсулу в ней. Иногда приходится прерывать и беременность, если вероятность септических поражений велика.
Стоит отметить, что столь серьезные последствия заболевание влечет в редких случаях, когда лечение было начато слишком поздно.
Профилактические методы, предотвращающие появление подобной патологии весьма просты. Достаточно не превышать нормы выпиваемой воды (2 л), хорошо и правильно питаться, заниматься или гулять. При обнаружении каких-либо симптомов пиелонефрита при беременности следует обращаться немедленно за помощью. Предупреждение болезни вовремя — это залог отсутствия любых осложнений или угроз неправильного развития плода.
источник
Пиелонефрит при беременности (особенно с гнойно-деструктивными поражениями почек) в последние годы регистрируют намного чаще, чем у беременных в других странах.
Рост распространенности пиелонефрита при беременности и его осложнений связан с неблагоприятными экологическими и социальными факторами, создающими условия для снижения защитных механизмов беременной. Их срыву способствуют также переутомление, авитаминоз, снижение иммунитета, сопутствующие инфекционные заболевания и другие факторы.

Пиелонефрит при беременности относят к заболеваниям, оказывающим неблагоприятное воздействие, как на организм матери, так и на развивающийся плод. Его возникновение может привести к таким серьёзным осложнениям, как гнойно-некротическое поражение почки и сепсис. При пиелонефрите при беременности увеличивается вероятность преждевременных родов, выкидышей, внутриутробной гибели плода и других акушерских осложнений. При обследовании в отдалённые сроки после перенесённого пиелонефрита при беременности у многих женщин обнаруживают хронический пиелонефрит, нефролитиаз, нефросклероз, артериальную гипертензию и др.
Острый пиелонефрит может возникать во время беременности, родов и ближайшего послеродового периода, в связи с чем это осложнение чаще всего называют острым гестационным пиелонефритом.
Выделяют острый гестационный пиелонефрит беременных (обнаруживают чаще всего), рожениц и родильниц (послеродовый пиелонефрит).
До 10% беременных с острым пиелонефритом страдают гнойно-деструктивными формами заболевания. Среди них преобладают карбункулы, их сочетание с апостемами и абсцессы. У большинства беременных развивается односторонний острый пиелонефрит, при этом правосторонний процесс обнаруживают в 2-3 раза чаще, чем левосторонний. В настоящее время пиелонефрит занимает второе место по частоте среди экстрагенитальных заболеваний у беременных. Пиелонефритом при беременности чаще страдают женщины во время первой беременности (70-85%) и первородящие, чем повторнородящие. Это объясняют недостаточностью механизмов адаптации к иммунологическим, гормональным и другим изменениям, присущим организму женщины во время гестационного периода.
Чаще пиелонефрит при беременности возникает во II и III триместрах беременности. Критическими сроками его развития считают 24-26-ю и 32-34-ю нед беременности, что можно объяснить особенностями патогенеза заболевания у беременных. Реже пиелонефрит при беременности манифестирует во время родов. Пиелонефрит родильниц возникает обычно на 4-12-й день послеродового периода.
Причины пиелонефрита при беременности разнообразны: бактерии, вирусы, грибы, простейшие. Наиболее часто острый пиелонефрит во время беременности вызывают условно-патогенные микроорганизмы кишечной группы (кишечная палочка, протей). В большинстве случаев он возникает как продолжение пиелонефрита детского возраста. Активизация воспалительного процесса зачастую происходит в период полового созревания или в начале половой жизни (при возникновении дефлорационного цистита и беременности). Этиологический микробный фактор одинаков для всех клинических форм пиелонефрита при беременности, а инфекцию мочевых путей в анамнезе встречают более чем у половины женщин, страдающих пиелонефритом при беременности.
Бессимптомная бактериурия, обнаруживаемая у беременных. — один из факторов риска развития заболевания. Непосредственно бактериальный агент не вызывает острый пиелонефрит, однако бактериурия у беременных может привести к пиелонефриту при беременности. Бессимптомную бактериурию отмечают у 4-10% беременных, а у 30-80% последних обнаруживают острый пиелонефрит. Бактериурия у беременной — один из факторов риска развития пиелонефрита у родившихся детей. Она опасна для матери и плода, так как может привести к преждевременным родам, преэклампсии и гибели плода. Известно, что моча беременной — хорошая среда для размножений бактерий (особенно кишечной палочки). Именно поэтому особое значение для предупреждения возможных осложнений приобретает своевременное обнаружение и лечение бактериурии.
На частоту возникновения бессимптомной бактериурии у беременных влияет половая активность женщины до беременности, наличие различных пороков развития мочевых путей, нарушение личной гигиены.

В патогенезе пиелонефрита при беременности играют роль различные факторы, при этом механизмы гемо- и уродинамических нарушений могут изменяться в зависимости от сроков беременности. Важная роль в патогенезе пиелонефрита при беременности принадлежит нарушениям уродинамики верхних мочевыводящих путей, причинами которых могут быть как гормональные, так и компрессионные факторы. В ранние сроки беременности отмечают изменение соотношения половых гормонов с последующим нейрогуморальным воздействием на альфа- и бета-адренорецепторы, приводящим к снижению тонуса верхних мочевыводящих путей. Ведущим патогенетическим фактором пиелонефрит при беременности в более поздние сроки беременности считают механическое давление матки на мочеточники.
Кроме вышеперечисленных механизмов, важную роль в развитии пиелонефрита при беременности играют уродинамические изменения верхних мочевыводящих путей, пузырно-мочеточниково-лоханочный рефлюкс, угнетение иммунной системы и генетическая предрасположенность.
Дилатацию ЧЛС отмечают с 6-10-й нед беременности и наблюдают почти у 90% беременных. Именно в эти сроки наступает гормональная диссоциация: содержание в крови эстрона и эстрадиола в значительной степени возрастает на 7-13-й нед, а прогестерона — на 11-13-й нед беременности. На 22-28-й нед беременности увеличивается концентрация в крови глюкокортикоидов. Установлено, что воздействие прогестерона на мочеточник подобно бета-адренергической стимуляции и приводит к гипотонии и дискинезии верхних мочевыводящих путей. При повышении уровня эстрадиола уменьшается альфа-рецепторная активность. Из-за нарушения равновесия гормонов возникает расстройство уродинамики верхних мочевыводящих путей, снижается тонус ЧЛС и мочеточников и замедляется их кинетическая реакция.
Нарушение оттока мочи вследствие атонии мочевыводящих путей приводит к активации патогенной микрофлоры, а возможные при этом пузырно-лоханочно-мочеточниковые рефлюксы способствуют проникновению микроорганизмов в межуточное вещество мозгового слоя почечной паренхимы.
Таким образом, у беременных воспалительные изменения почек вторичны и связаны с нарушением уродинамики верхних мочевыводящих путей вследствие гормонального дисбаланса.
Изменение концентрации эстрогенов способствует росту патогенных бактерий, и прежде всего кишечной палочки, что вызвано снижением функции лимфоцитов. При этом пиелонефрита, как такового, может и не быть, возникает лишь бактериурия. В дальнейшем на фоне нарушения уродинамики верхних мочевыводящих путей развивается пиелонефрит. Нарастание концентрации глюкокортикоидов в крови на 22-28-й нед беременности способствует активизации начавшегося ранее латентного воспалительного процесса в почках.
В поздние сроки беременности к нарушению оттока мочи из почек приводит сдавление увеличенной маткой нижних отделов мочеточников (особенно правого). Нарушения уродинамики мочевыводящих путей во второй половине временности, когда чаще всего возникает острый пиелонефрит, большинство второе объясняют динамическими анатомо-топографическими взаимоотношениями между передней брюшной стенкой, маткой с плодом, тазовым костным кольцом и мочеточниками.
Сдавление мочеточника увеличенной и ротированной вокруг продольной оси вправо маткой способствует дилатации верхних мочевыводящих путей и развитию пиелонефрита. Установлено, что расширение верхних мочевыводящих путей возникает уже на 7-8-й нед. беременности, когда ещё отсутствует механическое воздействие беременной матки на мочеточник. Считают, что чем больше степень дилатации верхних мочевыводящих путей, тем выше риск развития пиелонефрит при беременности. В той или иной степени выраженное расширение чашечно-лоханочной системы и мочеточника до перекреста с подвздошными сосудами наблюдают у 80% беременных и у 95% первородящих.
Нарушение уродинамики верхних мочевыводящих путей у беременных нередко связано с предлежанием плода. Так, например, сдавление мочеточников отмечают у большинства беременных с головным предлежанием плода и не регистрируют при ягодичном или поперечном положении последнего. В некоторых случаях нарушение пассажа мочи из верхних мочевыводящих путей у беременных может быть связано с синдромом правой яичниковой вены. В этом случае мочеточник и правая яичниковая вена имеют общую соединительнотканную оболочку. При увеличении диаметра вены и повышении давления в ней при беременности происходит сдавление правого мочеточника в средней трети, приводящее к нарушению оттока мочи из почки. Расширение правой яичниковой вены может быть связано с тем, что она под прямым углом впадает в почечную вену. Синдром правой яичниковой вены объясняет более часто встречающееся развитие острого правостороннего пиелонефрита у беременных.
Пузырно-мочеточниково-лоханочный рефлюкс один из патогенетических механизмов развития пиелонефрита при беременности. Пузырно-лоханочный рефлюкс отмечают почти у 18% клинически здоровых беременных, в то время как у беременных, ранее перенёсших острый пиелонефрит, распространённость его составляет более 45%.
Исследования последних лет показали, что к несостоятельности пузырно-мочеточникового сегмента и возникновению пузырно-мочеточникового рефлюкса у беременных приводят как гормональная дискорреляция, так и поражение базальных мембран лейомиоцитов мочевыводящих путей на всех уровнях. Разрыв свода чашечки следствие лоханочно-почечного рефлюкса и мочевая инфильтрация интерстициальной ткани почки и мочевого синуса, возникшая в результате этого, сопровождаются острым нарушением кровообращения в почке и гипоксией органа, что также создаёт благоприятную почву для развития пиелонефрита.
В норме при наполнении мочевого пузыря естественным путём до физиологического позыва на мочеиспускание напряжение брюшного пресса и опорожнение мочевого пузыря не вызывает дилатации чашечно-лоханочной системы, т.е. рефлюкса нет.
По данным УЗИ различают следующие типы пузырно-мочеточникового рефлюкса у беременных:
- при напряжении брюшного пресса и наполнении мочевого пузыря до возникновения физиологического позыва или после мочеиспускания отмечают расширение чашечно-лоханочной системы, но в течение 30 мин после опорожнения чашечно-лоханочной системы почки полностью сокращается;
- при напряжении брюшного пресса и наполнении мочевого пузыря до возникновения физиологического позыва или после мочеиспускания отмечают расширение чашечно-лоханочной системы, но в течение 30 мин после опорожнения чашечно-лоханочной системы опорожняется только наполовину от первоначального размера;
- чашечно-лоханочная система расширена до мочеиспускания, а после него ретенция ещё более увеличивается и к первоначальным размерам через 30 мин не возвращается.
При беременности происходит перестройка лимфоидных органов, что связано с мобилизацией супрессорных клеток. Беременность сопровождается инволюцией вилочковой железы, уменьшение массы которой в 3-4 раза по сравнению с исходной происходит уже к 14-м сут беременности. Гипотрофия железы сохраняется более 3 нед после родов.
Существенно снижается не только количество Т-клеток, но и их функциональная активность, что связывают с прямым и опосредованным (через надпочечники) влиянием на неё стероидных половых гормонов. У беременных, страдающих острым пиелонефритом, более выражено снижение количества Т-лимфоцитов и увеличение содержания В-лимфоцитов, чем у женщин с нормально протекающей беременностью. Нормализация этих показателей в процессе лечения может служить критерием выздоровления. У беременных с острым пиелонефритом отмечают не только снижение фагоцитарной активности лейкоцитов и фагоцитарного индекса, но и угнетение неспецифических факторов защиты (снижение содержания компонентов комплемента и лизоцима).
В ближайшем послеродовом периоде не только сохраняются прежние факторы риска развития острого пиелонефрита, что и во время беременности, но и возникают новые:
- медленное сокращение матки, способной еще 5-6 дней после родов создавать компрессию мочеточников;
- гормоны беременности, сохраняющиеся в организме матери до 3 мес после родов и поддерживающие дилатацию мочевыводящих путей;
- осложнения послеродового периода (неполная отслойка плаценты, кровотечения, гипо- и атония матки);
- воспалительные заболевания половых органов:
- урологические осложнения раннего послеродового периода (острая задержка мочеиспускания и длительная катетеризация мочевого пузыря).
Довольно часто острый послеродовый пиелонефрит обнаруживают у родильниц, перенёсших острый гестационный пиелонефрит во время беременности.

источник
Чем опасен пиелонефрит при ранней или поздней беременности, как может навредить ребенку и можно ли вылечить или предупредить
выносить здорового малыша, и уберечь себя от пиелонефрита, поговорим далее в статье.

Развитие почечных патологий для беременной является таким же распространенным явлением, как и заболевания сердечно-сосудистой системы. Процесс изменения в женском организме провоцирует возникновение латентно-протекающие болезни, которые со временем перерождаются в активную острую или хроническую стадию.
Почечная недостаточность активно разрушает нормальный процесс вынашивание здорового ребенка, угнетает материнское здоровье. Риски:
- самопроизвольные прерывания беременности;
- отслойка плаценты;
- роды на ранних сроках;
- инфекция заражает плод;
- рождение мертвых детей;
- тяжелые гестозы.

На стадии планирования беременности женщина должна пройти обследование. В него входит: развернутый и биохимический анализ крови, общий анализ мочи, по Нечипоренко, посев мочи на стерильность. По результатам смотрят уровень белка, эритроцитов и определяют чувствительность к возбудителям инфекции. А также ультразвуковой диагностикой проводят обследование почек и мочеполовой системы.
В случае обострений урологи не дадут одобрения на беременность. Наличие мочекаменной болезни или почечной недостаточности приводят к выкидышам.

- головной болью;
- ноющей болью в пояснице;
- дискомфортом при физических нагрузках;
- плохим самочувствием и вялостью.
Наличие каких-либо признаков зависит от триместра. Для первого периода характерны сильные поясничные боли, которые отдают в низ живота. На более поздних сроках они стихают, однако, появляется отечь и перепады АД, увеличивается количество белка в моче.
Любое заболевание, спровоцированное микробами и бактериями, нуждается в приеме антибиотиков. Они убивают возбудителя, тем самым угнетают процесс воспаления. Нефрологи однозначно утверждают, что данные препараты необходимы. Без уничтожения бактерий, есть риск заражения малыша в утробе матери.

В первый триместр процесс лечения осложняется тем, что не вся группа препаратов разрешена беременной. Многие антибиотики представляют угрозу для плода. В этой ситуации врач должен подобрать грамотную тактику лечения, однако, далеко не каждому это удается. В основном используются природные пенициллины. При легком воспалении назначают ампициллин, для сложного течения – секуропен.
Начиная со 2 триместра, разрешаются препараты более широкого спектра действий. Плод уже сформирован, а защитную функцию на данном этапе выполняет плацента. Выбор группы лекарственных средств зависит от течения заболевания.

Данное заболевание либо проявляет симптомы первичного возникновения, либо развивается сразу достаточно быстро и в острой форме. Пиелонефрит у беременной могут обнаружить на любом сроке беременности начиная с 12 недель. В таком случае больная должна быть немедленно госпитализирована.
Существует две формы заболевания: хроническая и мягко протекающая. Для острого пиелонефрита симптомы таковы:
- внезапное возникновение высокой температуры тела;
- повышается АД, что особенно опасно для беременности в 3 триместре;
- ноет поясница в области почек, появляются почечные колики;
- усталость, ломота в теле;
- головная боль и озноб, резко бросает в пот;
- гестоз первых месяцев выражен тошнотой и рвотой, на поздних сроках происходит интоксикация;
- выкидыш или замирание беременности. Эти проявления касаются второго триместра.
Для беременных больных пиелонефритом проводят терапию по устранению воспалительного процесса, наблюдая за анализами в больничных условиях. Так как самолечение небезопасно. Врачи подбирают допустимый антибиотик. Возможные варианты:

Если данный вариант терапии не дает результатов может быть проведена катетеризация мочеточника или дренирование.
В особо сложных случаях, когда наблюдается нагноение, удаляют либо фиброзную капсулу, либо больной орган. Иногда доктор вынужден принять решение о прерывании беременности.
Кроме лечения, организм беременной нуждается в витаминной поддержке и успокоительных препаратах. Важно соблюдать специальную диету и режим питья. Необходимо выпивать не менее 2 литров в день при условии, что у женщины нет отеков. Для этого подходит не только обыкновенная чистая вода, но и соки, морсы, компоты. От мочегонных чаев и крепкого кофе нужно отказаться.
В период беременности в организме матери хозяйничает прогестерон. Данный гормон влияет на функции почек, в том числе. Осложнения могут настигнуть в любом триместре. Проявляется болезнь в острой и хронической форме. При появлении первых же симптомов необходимо, обратиться к врачу. Обязательно наблюдаться в стационаре, так как данная патология ведет к тяжелым последствиям.

- преждевременные роды;
- угроза выкидыша;
- кровотечение во время родового процесса и после него;
- токсичный шок;
- гестоз;
- плацентарная недостаточность;
- повышение АД;
- отслойка плаценты;
- общее недомогание;
- головные боли.

Попадание инфекции еще в утробе ведет к патологиям при рождении. Таковыми являются:
- Желтуха. Заболевание характерно для многих новорожденных. Оно возникает на 3-5 день жизни и вскоре проходит. Однако инфекция, окутавшая организм грудничка, убивает иммунитет, возникают проблемы на фоне распада токсических элементов. Ферменты печени не способны работать в полном объеме. Желтуха длится долго и с осложнениями.
- Гнойно-септические болезни. Сепсис у новорожденных проявляется высокой температурой, характерной окраской кожи, слабостью, диспепсией. Очаг заболевания – попадание инфекции в кровь.
- Острая дыхательная недостаточность. Первыми признаками заболевания являются: нехватка воздуха, цианоз, удушье. По мере прогрессирования наблюдаются судороги, потеря сознания и гипоксическая кома. Патология способна привести к смерти.
Своевременное лечение увеличивает шансы на выздоровление матери, и здоровое развитие дитя.

- выпивать столько воды, сколько назначил врач;
- проветривать комнату. Гулять на свежем воздухе, когда погода позволяет;
- в домашних условиях выполнять лечебные физические упражнения;
- следить за регулярным мочеиспусканием;
- соблюдать режим дня, питания;
- пропить комплекс витаминов для повышения иммунитета и общего укрепления организма. Выбирая препараты обязательно консультироваться с врачом.
Всегда нужно следить за своим состоянием. Одеваться по погоде, не перемерзать, не нагружать организм большой физической активностью. При появлении любых симптомов незамедлительно обращаться в поликлинику.

Однако такой метод неправильный. При данном заболевании не происходит задержки воды и соли в организме, поэтому ограничивать потребление не стоит. В острой форме заболевания нужно выпивать более 2 литров воды.
Важно следить за нормальной работой кишечника. Запоры влияют на функционирование почек. Для предотвращения неприятных ситуаций необходимо включать в рацион чернослив, сухофрукты, свеклу и другие слабительные продукты. Белок из мясных и рыбных изделий желательно подавать в вареном виде.
- Первые блюда нужно употреблять небольшими порциями. Ограничить супы с крупами и молочными продуктами. В состав включать больше овощей, заправлять нежирной сметаной.
- Мучные изделия разрешены в виде несдобной выпечки. Сухарики из белого и серого хлеба, блинчики и оладьи.
- Мясо и рыбу кушать не более 200 грамм в день. Это должны быть диетические сорта, желательно мясо птицы или кролика, телятина. Блюда употреблять в вареном, запеченном и тушеном виде. Фрикадельки на пару, заливное, рулеты и так далее подойдут к столу.
- Разрешены яйца 1-2 раза в неделю, потребление любых масел, круп, макаронных изделий.
- К сладостям лучше отнестись с особой осторожностью. Набор веса нежелателен.

- любые крема, свежий хлеб и изделия из слоеного теста;
- все бульоны кроме овощных;
- консервы, колбасные изделия;
- сыры, грибы;
- заправки из майонеза, кетчупа и горчицы;
- кофеин, шоколад;
- хрен, редька, редис, лук, чеснок, шпинат, соленья;
- консервация;
- минеральные и алкогольные напитки.
Иногда можно разнообразить свой рацион. Съесть докторскую колбасу, но обязательно в отварном виде. Для заправки салатов прекрасно подойдет бешамель на основе сметаны и сливочного масла.
Если вы планируете беременность, но наблюдаются вероятные проблемы с почками, будьте внимательны. Пройдите диагностику, дополнительно проконсультируйтесь с врачом. Будучи в положении, тактика лечения изменится, а вероятность того, что плод не пострадает – минимален.
источник


