Боли в спине преследуют многих людей, особенно это касается лиц старше 40 лет. В основном люди жалуются на поясничные боли. Характер ее отличается, от тянущей до ноющей, от постоянной до резкой и мимолетной. Каждая разновидность таких ощущений указывает на основную причину ее появления.
Возникновение дискомфорта при наклонах также обозначает наличие некоторых заболеваний позвоночника и не только. Не многие люди обращаются к врачу сразу же после возникновения неприятных ощущений в спине при наклонах вперед. Некоторые терпят, пока не станет усиливаться дискомфорт. Хотя правильным решением будет совершить поход к врачу сразу же после появления болей.
Не всегда у людей есть возможность вовремя обратиться к доктору. Образ жизни порой мешает уделять должное внимание своему здоровью. Однако, это совершенно неправильно. Поскольку причинами болей в пояснице при наклоне вперед могут выступать различные заболевания.
Боль в пояснице бывает разного характера. При наклоне вперед она говорит о:
- радикулите;
- миозите;
- смещении позвонков поясничного отдела;
- грыже;
- заболеваниях почек;
- травмы;
- метастазах при онкологических заболеваниях.
Возможные симптомы помогут определить точную причину появления боли в пояснице при наклоне вперед. В зависимости от характера и локализации неприятных ощущений врач сможет направить человека на диагностику и установить точный диагноз.
По характеру болей они подразделяются на виды:
- Первичная. Бывает в результате травмирования костно-мышечных тканей или из-за изменений в хрящевой ткани.
- Вторичная. Обычно связана с последствиями травм, особенно в области позвоночника. Кроме того, может говорить об инфекции в почках или о симптомах наличия онклогоии. Особенно это касается ощущений при нклоне вперед.
Каждая разновидность говорит о конкретном случае. Точную причину дискомфорта в поясничном отделе сможет специалист.
Если у человека болит поясница после наклона вперед, это, возможно, говорит о том, что мышцы его не подготовлены, ослаблены и при некоторой физической нагрузке реагируют на движение неприятными ощущениями. Особенно такое касается лиц старше 50 лет и тех, кто ведет сидячий образ жизни. Мышцы привыкает держать одно положение и при резком его изменении или наклоне, в особенности вперед, возникает сильный дискомфорт.
Боль бывает не только в пояснице. При некоторых недугах она распространяется и на копчик, зону будер и ягодиц. Такой симптом чаще всего говорит о возможной скованности мышц. В этом случае человеку следует после консультации с доктором, при отсутствии противопоказаний, начать заниматься тренировками в фитнес-центре или хотя бы делать регулярную гимнастику, чтобы укрепить и поддержать мышечный корсет.
Бывает и так, что при смещении позвонков в определенной зоне, человек ощущает боли в спине. В зависимости от локализации ощущений говорят о наличии или отсутствии некоторых заболеваний. Так, например, при остеохондрозе позвоночника, часто возникают боли в спине, причем не обязательно при наклонах. Они бывают и при долгом стоянии на ногах или хождении.
Перенесенные травмы и переломы также могут проявляться в последующем дискомфортом в области поясницы и других отделов позвоночника. Считается, что боль именно при наклоне вперед говорит о поврежденных позвонках. Остеохондроз проявляется деформацией межпозвонкового пространства и самих дисков, и вызывает сильнейший дискомфорт даже в молодом возрасте.
Не только повреждения костных тканях вызывают болевые ощущения в пояснице при наклоне вперед. Также и переохлаждение способствует появлению резких и умеренных болей. При этом боль может возникнуть внезапно, при резком движении или повороте корпуса, а также может быть монотонной и длительной.
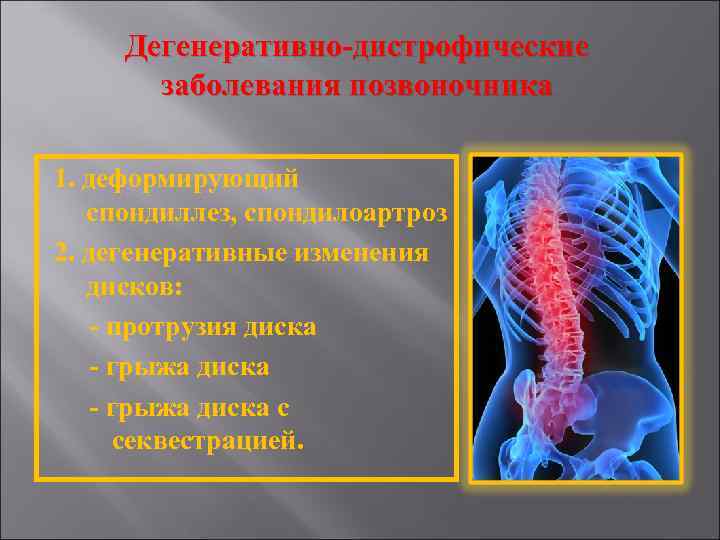
Дегенеративно-дистрофические процессы в позвоночнике могут возникнуть не только в зрелом, но и в молодом возрасте. Многие люди до самой старости не сталкиваются с такой проблемой, а некоторые уже в 15 лет страдают неприятными ощущениями в спине. Все это говорит о разнице в образе жизни людей, а также о наличии каких-либо сопутствующих заболеваний.
Такая патология проявляется, в результате которой происходит дегенерации позвоночника, хрящей и волокон, которые должны быть всегда в стабильном состоянии. При этой проблеме человек чувствует резкую боль при наклоне вперед или назад. Также патологии позвоночника проявляются и в виде ноющих частых или даже постоянных болей при хождении, долгом стоянии на ногах или сидении в одном положении.
В случае, если мышцы человека не достаточно сильны, всю тяжесть веса тела берут на себя позвонки. Тогда и возникают проблемы. Диски начинают сжиматься, постепенно позвоночник также сжимается и пространства между дисками становится все меньше. Из-за этого возникают некоторые недуги, такие как остеохондроз. В том числе клетки могут ослабевать и в результате недостаточного питания их и хрящевой ткани. Это происходит также из-за чрезмерной сдавленности позвоночных дисков и нарушения пространства между ними.
Такие патологические процессы вызывают сильные боли в пояснице при наклоне вперед, назад или в стороны.
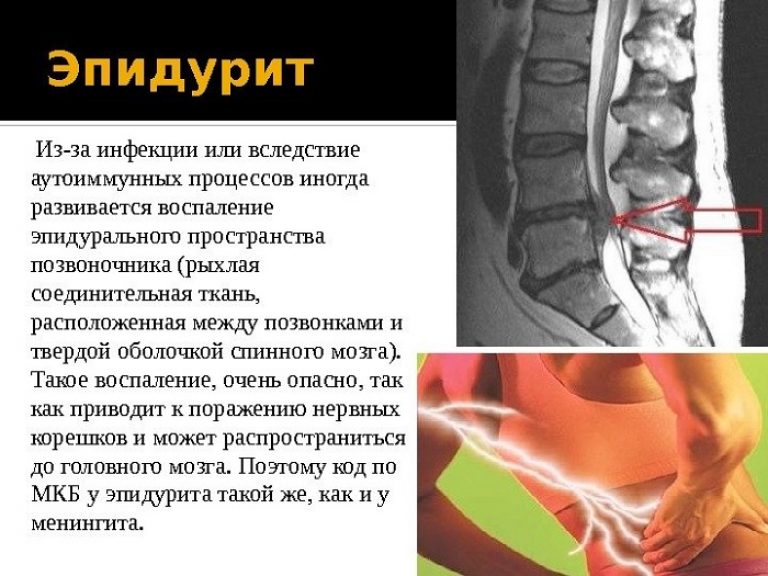
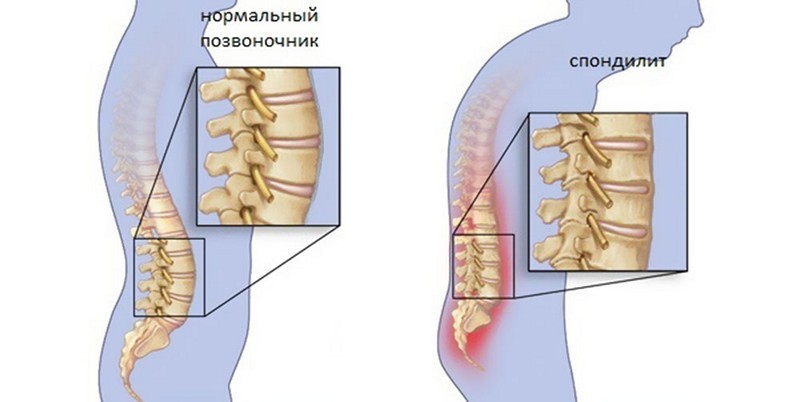
К болям в пояснице при наклоне вперед часто приводят и воспалительные процессы. К ним относятся эпидурит, спондилит. Болезненность при таких патологиях вызывается снижением плотности костной ткани и деформацией позвоночного столба.
При эпидурите возникает воспаление клетчатки гнойного характера, которое возникает в результате многих факторах. К ним относятся:
- туберкулез позвоночника;
- травмы;
- грыжи;
- инфекция;
- аутоимунные заболевания.
Эпидурит бывает нескольких видов. Чаще всего он возникает не только в поясничном отделе, но также может затрагивать и другие отделы позвоночного столба.
Спондилит является хронической болезнью и появляется в результате поражения бактерий в определенном отделе. При этом болезнь является достаточно тяжелой, поскольку нередко носит непредвиденные последствия. Имея данный недуг, человек чувствует жгучие резкие боли в спине, появляется высокая температура, выше 38 градусов, а также появляется нарушенная чувствительность конечностей, в особенности нижних.
Если выявить инфекционно-воспалительные процессы на ранней стадии, то излечение вполне возможно. Следует обратиться к доктору, который назначит необходимые анализы и проведет диагностику заболеваний.
Эпидурит — хроническое заболевание. Оно появляется в результате инфекции или аутоимунных реакций организма. При отсутствии своевременного лечения оно вызывает достаточно тяжелые последствия, вплоть до попадания инфекции в головной мозг.
Причиной возникновения недуга является попадание инфекции в эпидуральную область спинного мозга. Факторы, влияющие на появление болезни следующие:
- грыжа;
- аллергия;
- туберкулез;
- дегенеративные патологии;
- тонзиллит;
- патология в гинекологии;
- травмы спины.
Болезнь появляется в любом возрасте. При этом человек чувствует боли в пояснице, особенно при движениях, наклонах, вперед или назад. Повышается температура выше 38°. Бывают неприятные ощущения в конечностях, по типу скованности и онемения. Боли в спине при этом часто напоминают радикулит.
При этом диагностика данной патологии затруднена, поскольку анализы у человека с хроническим недугом обычно нормальные. Врачи всегда стараются назначить терапевтическое лечение, но в самых тяжелых случаях проводится операция.
Спондилит возникает в результате появления бактерий в теле позвонков. Они разносятся по всему столбу, при этом поражая здоровые области. Чаще всего появляется в результате туберкулеза. Но также оказывают влияние и другие факторы. К ним относятся:
- бактерии в организме;
- актиномикоз;
- снижение иммунитета;
- травмы спины.
При попадании бактерий ткани начинают деформироваться и в результате отмирают. Появляются некротические участки, которые вызывают гнилостные процессы во всем позвоночнике. При этом человек чувствует сильные боли, не может полностью выпрямить спину, чувствует постоянную усталость. Также может отмечаться высокая температура, озноб, слабость.
При этом часто внешние признаки дают о себе знать. Появляется краснота на пораженном участке спины, это место становится теплее, чем остальные зоны.
Обычно врачи стараются излечить недуг с помощью медикаментов и физиопроцедур, но в более тяжелых случаях прибегают к хирургическому вмешательству.
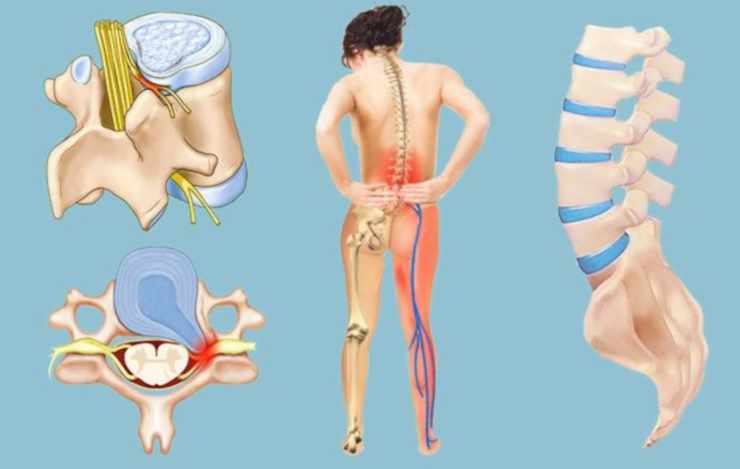
Один из часто встречаемых неврологических болевых синдромов является корешковый синдром. Он появляется в результате компрессии корешков спинномозговых нервных окончаний. Проявляется сильными болями в пояснице в других областях. Так называемый синдром защемления нервных окончаний может появиться у любого человека. Особенно часто это встречается у тех людей, кто имеет остеохондроз. Именно это заболевание является самой распространенной причиной появления данного синдрома.
Во время длительных дегенеративных процессов в позвоночном столбе возникает грыжа. Она разрастается и начинает сдавливать нервные окончания. При этом возникает воспалительная реакция и, как следствие, данный синдром.
Боли в пояснице при наклонах также иногда возникают при новообразованиях, возникающих в клетках позвоночного столба. Опухоли и метастазы иногда достигают спинного мозга и разрастаются в нем, вследствие чего появляется сильная боль в пояснице или в другом отделе спины.
Частыми и основными причинами появления опухоли являются генетические нарушения, однако существуют и другие факторы, влияющие на ее появление. К ним относятся:
- неправильный образ жизни;
- радиактивное излучение;
- «вредная» работа на химическом производстве;
- курение;
- частое попадание на кожу солнечных лучей или посещение солярия.
Опухоли в позвоночнике бывают не только злокачественными. Нередко образуются и доброкачественные образования, которые поддаются лечению и достаточно успешно. В отличие от доброкачественных, онкологические заболевания поражают организм быстро и начинают ускоренно прогрессировать, захватывая все больше здоровых тканей.
Сила боли напрямую зависит от ее причины. При злокачественных образованиях боли начинают носить достаточно тяжелый характер. Локализация неприятных ощущений при этом возникает в любом отделе позвоночника. При болях в пояснице, независимо от, в наклоне или нет, необходимо доверить свое здоровье специалисту, чтобы не пропустить появление какого-либо неприятного недуга.
Радикулопатия или в народе радикулит, развивается в следствие осложнения при наличии остеохондроза. Болезнь вызывает протрузии, грыжи, травмы межпозвоночных дисков. Чаще всего радикулит — не самостоятельный недуг. Он появляется совместно с другими факторами.
Симптомы радикулопатии появляются не сразу. Часто в начале заболевания человек даже не догадывается о существовании у него данной патологии. Изначально она протекает бессимптомно. В дальнейшем, по мере прогрессирования болезни, появляются острые или слабые боли, часто возникающие именно при движении.
В пояснице боли появляются, в основном, при наклонах вперед или назад. Появляются зачастую так называемые «прострелы», отдающие в нижние конечности. Человек не может согнуться и разогнуться, становится сложно передвигаться. Помимо этого, появляется слабость и напряжение мышечного корсета. Бывает и возникает нарушение чувствительности конечностей или некоторых отделов спины, в том месте, которе поражено недугом.
В зависимости от причины появления неприятных ощущений, можно говорить о том, как именно поступить при их появлении. Если боли связаны с сидячим образом жизни и поясница болит при наклонах вперед, но при этом отсутствуют какие-либо отклонения в позвоночнике, то можно говорить о мышечной слабости. В таком случае следует заняться своим здоровьем, начать делать гимнастику, заниматься лечебной физкультурой или посещать тренажерный зал. В любом случае, необходима консультация врача, даже для того, чтобы он смог направить на нужные занятия.
Бывает боль в пояснице при наклонах и в случае чрезмерных физических нагрузок. Часто те, кто занимается в тренажерном зале и использует в своих тренировках тяжелые веса, чувствуют скованность и боли в пояснице при наклонах вперед. В таком случае они связаны с напряжением мышц и снять их можно либо уменьшением интенсивности нагрузок, либо расслабляющим и лечебным массажем данной области.
Если боли в пояснице при наклоне вперед появились в случае болезни, то следует заняться ее лечением, предварительно посетив врача, который, во-первых, установит точный диагноз, а во-вторых, направит на необходимые обследования и назначит лечение.
В сочетании с медикаментами, физиотерапией и иными методами лечения, врачи назначают специальную диету. Ведь если у человека существует недостаток определенной группы минералов и витаминов, это существенно сказывается на состоянии его организма, в том числе и спины.
Данная диета подразумевает наличие в рационе продуктов, содержащих кальций, таких как творог, кефир, молочные продукты. Обязательно наличие в рационе мяса птицы, говядины. Исключить следует лишь жирные сорта мяса и сало. Однако, жиры полностью исключать не следует.
Принимать в пищу рекомендуется дополнительные витаминные комплексы, подобранные с лечащим врачом, в соответствии с потребностями организма.
Существуют специальные упражнения, направленные на снятие болей в пояснице и других отделах позвоночника при наклонах и без. Основные упражнения выполняются в лежачем положении, чтобы еще больше не навредить и без того больной пояснице.
При остеохондрозе позвоночника рекомендуется делать растягивающие движения, но очень аккуратно и плавно, без резких движений. Лежа на спине подтянуть одну ногу, согнутую в колене, к себе и завести ее за противоположное бедро. При этом спину стараться удерживать на полу. Вторая нога лежит на полу, прямая. Лежать в таком положении несколько секунд, затем аккуратно сменить ноги.
Упражнения, направленные на снятие болей в пояснице при наклонах помогают снять мышечное напряжение и укрепить корсет, но выполнение их должно совершаться только после консультации лечащего врача.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
источник
Боль в спине возникает у людей независимо от возраста в результате многих причин. Чаще всего пациенты жалуются на боль в нижнем отделе позвоночного столба – в области поясницы. «Тянущие», «острые» болезненные ощущения в пояснице нередко сопровождают при наклонах туловища вперед.
Разберемся, в чем может заключаться проблема недуга и что допустимо делать в такой ситуации.
Причинами появления болей в отделе поясницы при наклоне вперед могут быть:
- Ведение нездорового образа жизни (недостаточная двигательная активность, нехватка в организме витаминов и минералов, постоянное длительное нахождение в одной позе);
- Травмы спины;
- Развитие злокачественных опухолей;
- Образование межпозвоночной грыжи;
- Радикулит;
- Заболевание органов мочеполовой системы;
- Смещение межпозвоночного диска;
- Переохлаждение организма;
- Заболевание невралгического характера.
У мужчин боль в пояснице при наклоне зачастую развивается при недостаточной физической активности и последующей резкой нагрузкой на позвоночник (подъем тяжестей). В возрасте после 40 лет велика вероятность развития радикулита.
У женщин болит поясница при наклоне вперед, как правило, при цистите, до и в период менструального цикла, внематочной беременности.
«Резкая» боль в пояснице при наклоне может сообщать о серьезных заболеваниях, развивающихся в зоне позвоночного столба.
Остеохондрозом называется процесс разрушения тканей фиброзного кольца межпозвоночного диска.
Частые причины образования: чрезмерная нагрузка на позвоночник, переохлаждение. При отсутствии лечения, болезнь в итоге может привести к инвалидизации пациента и параллельному развитию иных болезней в спине.
Заболевание характеризуется первое время незначительными болями в спине, в дальнейшем ограничивается подвижность, возникает онемение нижних конечностей, происходят изменения в походке и осанке человека. Заболевание поддается лечению.
Возникает грыжа при разрыве мягких тканей межпозвоночного диска, из которого выделяется вещество, растекающееся и давящее на нервные окончания позвоночника.
Болезненность возникает не сразу, обнаруживается грыжа уже сформировавшаяся. Боль не проходит в зависимости от положения тела, характеризуется постоянными «ноющими» ощущениями в области поясницы, а при наклоне боль становится «резкой».
Заболевания воспалительного характера нередко становятся фактором возникновения болезненных ощущений в поясничном отделе. В метастазе боль локализуется в позвоночнике, в результате сдавливания спинного мозга, в дальнейшем существует парализация отдела. Провоцирует боль наличие опухолей в органах малого таза, воспаление молочных желез.
Опухоли позвоночника доброкачественного характера могут увеличиваться в размерах, доставляя пациенту некоторый дискомфорт.
Клетки злокачественных опухолей быстро растут, боль может быть нестерпимой, за несколько лет в результате пациент становится инвалидом, либо наступает фатальный исход.
Нарушение работы внутренних органов также становятся причиной болевых ощущений в нижнем отделе спины при наклонах вперед и разгибании.
Обыкновенно, если болит поясница с левой или с правой стороны при наклоне, то это является симптомом проблемы с почкой. Неприятные ощущения могут отдавать в бедро, локализоваться немного выше поясницы с одной стороны, в паховой зоне, поднимается температура тела, появляется общая слабость организме и сонливость.
Ещё одним характерным признаком проблем мочевыделительной системы становится болезненное мочеиспускание, возникновение резей. Степень болезненности и характер боли зависит от положения тела.
- Цистит. Воспаление мочевого пузыря происходит при попадании в мочевыводящие каналы инфекции. Болезненные тянущие ощущения возникают внизу живота и в области поясницы. В запущенной стадии болезнетворные бактерии попадают в почки, нарушая их функционирование.
Симптомы: изменение цвета урины (возможно с примесью крови), жжение при мочеиспускании, повышенная температура тела, частые позывы к мочеиспусканию. - Пиелонефрит. Развивается при размножении патогенных бактерий в почке в результате переохлаждения, слабого иммунитета. Бактерии попадают в организм через кровь и мочу.
Симптомы: «острая», «давящая» боль в поясничном отделе с одной стороны, болезненность в пояснице становится интенсивнее, когда наклоняешься, поднимается температура тела, возникает периодически тошнота и рвота. - Простатит. Быстро развивающееся заболевание воспаления предстательной железы у мужчин. Острый простатит характеризуется интенсивной симптоматикой и нередко дает серьезные осложнения на близко расположенные органы, либо развивается рак простаты. Признаками хронического простатита являются: боли в промежности и в паховой области, частые позывы в туалет, нарушение мочеиспускания (задержание мочи), проблемы с эрекцией.
Причинами формирования простатита становятся инфекционные заболевания, сидячий образ жизни, слабый иммунитет, нерегулярная сексуальная активность, вредная пища (жирное, сладкое, большое количество специй), чрезмерное увлечение спиртными напитками, курение.
Причиной болей поясницы у женщин при наклонах может быть как предменструальный синдром, так и заболевание репродуктивных органов. Причиной развития болей становятся:
- инфекционные и грибковые заболевания половых органов;
- воспаление слизистой оболочки матки;
- рак шейки матки;
- беременность (вследствие нагрузки на все органы);
- эндометриоз (разрастание эпителия за пределы матки).
Диагностика болей в пояснице, при наклонах и разгибаниях спины, происходит при помощи:
- Рентгенографии;
- Нейромиографии;
- Компьютерной томографии;
- Магниторезонансной томографии;
- Общий и клинический анализ крови;
- Общий анализ мочи.
Советуем посмотреть видео:
Принцип диагностики и лечения индивидуальный, в соответствии с анамнезом пациента.
Лечение подразумевает:
- Соблюдение диеты;
- Режим покоя;
- На начальных этапах какого-либо заболевания отделов спины рекомендовано выполнение упражнений лечебной физкультуры;
- Курсы массажа или мануальной терапии;
- Физиотерапия (электрофорез, иглоукалывание, магнитотерапия, дарсонвализация и некоторые другие методы);
- Использование лекарственных препаратов.
Противовоспалительные препараты в виде средств для наружного применения и инъекционные на негормональной основе или стероидные («Ибупрофен», «Мовалис», «Кетонал», «Гидрокортизон»). - Хондропротекторы восстанавливают частично хрящевую ткань, также оказывают противовоспалительный эффект («Адгелон», «Алфлутоп»).
- Миорелаксанты снимают спазм мышц, в зависимости от концентрации действующего вещества могут полностью блокировать подвижность болезненный участок («Мидокалм»).
- Лекарственные средства для улучшения микроциркуляции, восстанавливающие питание клеток тканей, анальгетики.
Подход в терапии к любому заболеванию должен быть ответственным и индивидуальным. Если боль не проходит в течение 3-4 дней, следует незамедлительно обратиться к участковому врачу.
источник
По статистике, боли справа в пояснице наблюдаются реже, чем сзади или сбоку с левой стороны, но это не означает, что их можно игнорировать. Дискомфорт в этой части спины может говорить о разных заболеваниях, начиная патологическими процессами опорно-двигательной системы, заканчивая расстройствами работы мочевыводящей системы и органов брюшной полости.
Для определения точной причины неприятных ощущений и выяснить почему болит спина следует проконсультироваться со специалистом и пройти комплексное исследование внутренних органов.
Чаще всего боли в пояснице с правой стороны связывают с переутомлением, переохлаждением, сидячей работой и другими бытовыми факторами. Ощущения, которые не связаны с патологическими процессами в организме, имеет невысокую интенсивность, и легко купируются обычными обезболивающими препаратами. Если же болевой синдром имеет острый или постоянный характер, и сопровождаются дополнительными симптомами, необходимо обратить особое внимание на свое здоровье, так как подобные проявления являются тревожным признаком.
Наиболее распространенные причины болевых ощущений в районе поясницы – дегенеративно-дистрофические нарушения в позвоночнике, которые развиваются из-за возрастных изменений, неправильного образа жизни, сидячей работы и других факторов.
Помимо болезней опорно-двигательного аппарата, неприятные ощущения внизу спины в области правого бока могут развиваться при расстройствах работы других систем. Они связаны с тем, что из спинного мозга выходят нервные корешки, которые иннервируют внутренние органы, и возбуждение одной ветви нерва вызывают раздражение других его ветвей. Соответственно, боли при патологиях мочеполовой, респираторной и пищеварительной системы могут иррадиировать в правую часть поясницы.
Заниматься самолечением болей в пояснице или подреберье при ходьбе или наклоне вперед нельзя, так как определить его причину без врачебного вмешательства практически невозможно.
Органы респираторной системы расположены в области грудины, но при распространении патологического процесса боль может ощущаться в правой части спины и поясницы.
Кроме того, при сильном, надсадном кашле мышцы груди и спины перетруждаются и начинают болеть.
Воспалительный процесс в бронхах – одна из причин дискомфортных ощущений в поясничном отделе. Они носят ноющий характер и могут усиливаться при глубоких вдохах, кашле, движениях корпусом. Сопутствующие признаки включают кашель, сначала сухой, а потом с отхождением гнойной мокроты, лихорадку, общую интоксикацию, слабость, ломоту в суставах и костях. При хроническом течении бронхита симптомы могут быть выражены слабо – умеренный кашель и болевой синдром, небольшая температура.
Плеврит характеризуется патологическим процессом и скоплением жидкости в плевре – оболочке, которая окружает легкие. Основные признаки болезни – сухой кашель, одышка и болевые ощущения, локализующиеся за грудиной и отдающие в нижнюю и верхнюю часть спины справа (если очаг поражения локализуется с правой стороны). Как правило, боль связана с дыхательными движениями, но также может усиливаться при кашле, поворотах и наклонах корпуса.

Ощущения имеют тупой или ноющий характер, усиливаются при глубоких вдохах, а наиболее интенсивные приступы наблюдаются при кашле. Болевой синдром сопровождается респираторными проявлениями (кашель с гнойной или ржавой мокротой, дискомфорт в горле и т.д.), температурой и симптомами общей интоксикации – ломота в мышцах и суставах, головные боли, слабость.
В некоторых случаях течение респираторных заболеваний может быть атипичным, а высокая температура отсутствовать – в таких случаях боль выступает одним из наиболее выраженных проявлений патологии. Что делать если боль терпеть невозможно – подскажет только лечащий врач.
Дегенеративно-дистрофические заболевания, переломы и ушибы поясничного отдела – наиболее вероятная причина болевого синдрома в спине, в том числе в ее нижней правой части. Неприятные ощущения в таких случаях связаны с мышечными спазмами и ущемлением нервных волокон, которые наблюдаются при поражениях костных, хрящевых и мягких тканей.
Наиболее распространенное заболевание, которое встречается практически у каждого человека в возрасте от 30 лет и характеризуется разрушением хрящевых тканей. Болевой синдром при остеохондрозе ноющий или тянущий, на начальных стадиях остеохондроза достаточно слабый, но со временем становится более интенсивным. Дискомфорт проявляется и усиливается после длительного пребывания в одной позе, физических нагрузок и резких движений, может сопровождаться ограничением подвижности, скованностью и слабостью в мышцах.
Радикулит – воспаление корешков нервных волокон, которые выходят из спинного мозга, и один из часто встречающихся факторов, способных вызывать дискомфорт в пояснице.
Второй признак – нарушение чувствительности (онемение, покалывание, ползание «мурашек») в области пораженного нерва и нижних конечностей, возможна также слабость в мышцах или нарушения походки.
Грыжа представляет собой осложнение остеохондроза и других дегенеративно-дистрофических процессов в позвоночнике – фиброзное кольцо межпозвоночного диска разрывается, а полужидкое содержимое ядра выходит наружу. Патология характеризуется резкой, простреливающей болью, которая проявляется при неловких движениях, наклонах, поворотах, после физических нагрузок. К ней присоединяются нарушения работы нижних конечностей – слабость, дискомфорт, онемение, в тяжелых случаях возможны расстройства выделительной системы.
Особенность: проявления заболеваний позвоночника, как правило, связаны с двигательной активностью, но в запущенных случаях могут проявляться и в состоянии покоя.
Нейрологические (неврологические) заболевания связаны с нарушением работы нервной системы вследствие воспалений, инфекций или сопутствующих патологий. Если поражение одного или нескольких нервов локализуется в области пояснично-крестцового отдела позвоночного столба, неприятные ощущения и другие симптомы проявляются в нижней части спины.

Неприятные ощущения носят острый или колющий характер, и иногда бывают настолько мучительными, что человек не может обойтись без обезболивающих препаратов.
Вместе с болевым синдромом развивается нарушение чувствительности нижних конечностей, снижение рефлексов, нарушения походки, покраснение или побледнение кожных покровов.
Позвоночный стеноз представляет собой сужение канала, проходящего в центе позвоночного столба, которое вызывает компрессию корешков спинномозговых нервов. Чаще всего патология локализуется в поясничном отделе, проявляется тянущей или жгучей болью в пояснице с иррадиацией в ягодицы и бедра, и иногда проявляется даже в состоянии покоя. Сопутствующие симптомы включают хромоту, снижение рефлексов, частичные или полные параличи, расстройства чувствительности ног.
В число патологий, которые способны вызвать болевые ощущения в правой части поясницы, входят десятки заболеваний, связанных с нарушениями работы мочеполовой, пищеварительной или сердечно-сосудистой системы.
Болезни ЖКТ, которые могут спровоцировать боли в правой части поясницы, включают воспалительные процессы в тонком и толстом кишечнике (колиты, энтероколиты, болезнь Крона и т.д.), иногда подобный симптом наблюдается при пищевых отравлениях.
Правая почка находится в проекции пояснично-крестцового отдела позвоночника, и дисфункции этого органа обычно вызывают дискомфорт в нижней части спины немного ниже линии ребер. При пиелонефритах и других болезнях воспалительного характера боль может быть ноющей или тупой, а при развитии почечной колики (закупорка мочеточника камнем) возникает острый, колющий болевой синдром. Вместе с ним у больных наблюдаются нарушения мочеиспускания, тошнота, общая слабость, повышение температуры.
Болевой синдром в правой части поясницы при заболеваниях репродуктивной системы чаще всего наблюдаются у женщин. Ощущения имеют ноющий и тянущий характер, усиливаются после физических нагрузок, при половом акте и мочеиспускании, сопровождаются расстройствами менструального цикла, психоэмоцинальными нарушениями, ухудшением общего самочувствия. У мужчин подобный симптом может наблюдаться при простатите – боль отдает в пах и бедра, в качестве сопутствующих симптомов выступают расстройства половой функции, частые и болезненные позывы в туалет.
У женщин болевые ощущения в пояснице часто наблюдаются при беременности – в зависимости от характера и сопутствующих проявлений, они могут иметь физиологические или патологические причины.
Патологии опорно-двигательного аппарата часто затрагивают тазово-крестцовую область, так как в этой части тела находится самый крупный сустав, несущий на себе максимальную нагрузку. Большинство из них сопровождается мышечным спазмом и компрессией нервных корешков, что вызывает неприятные ощущения в пояснице, которые могут локализоваться с правой стороны.

Она развивается медленно, но неуклонно, и в итоге приводит к инвалидности. Первый симптом – боль в пояснице, которая проявляется ночью, усиливаются к утру, а после движении стихает.
Со временем неприятные ощущения становятся более выраженными, распространяются по всему позвоночнику, у больного нарушается осанка, изгибы позвоночника усугубляются, или, наоборот, сглаживаются.
Тяжелое заболевание тазобедренного сустава, которое чаще всего диагностируется у молодых мужчин. Начинается оно, как правило, остро, с резкой боли в области таза, которая при локализации патологического процесса с правой стороны отдается в правую часть поясницы. Она имеет острый, мучительный характер, через несколько дней стихает, но вскоре приступы повторяются, а к ним присоединяется атрофия бедренных мышц и нарушение походки.
Характер и интенсивность боли в правой части поясницы зависят от локализации и особенностей патологического процесса, а также индивидуальных особенностей организма – они могут варьироваться от легкого дискомфорта до мучительных ощущений, которые не дают человеку вести привычный образ жизни.
Сильные боли характерны для серьезных, запущенных патологических процессов, которые требуют немедленной врачебной помощи.
Резкие или схваткообразные ощущения, а также «прострелы», чаще всего возникают в двух случаях: при заболеваниях ЖКТ и дегенеративно-дистрофических процессах в позвоночнике (протрузии, грыжи и т.д.). В первом варианте они обычно связаны с приемами пищи, а во втором с двигательной активностью.
Дискомфорт тянущего характера наблюдается при патологиях хронического течения – наиболее он характерен для заболеваний мочеполовой системы. Иногда такой симптом сопровождает начальные стадии заболеваний позвоночника.
Тупой болевой синдром может быть признаком гинекологических заболеваний у женщин, а также патологий респираторной системы.
Иррадиирующие боли в пояснице чаще всего локализуются или отдают в область живота, под ребра или в пах, а при патологиях позвоночного столба могут распространяться на ягодицы и нижние конечности. Иррадиирующие (отдающие) боли – сложное для диагностики явление, так как в некоторых случаях даже сам больной не может точно определить источник неприятных ощущений.
Так как боль в правой части поясницы может быть симптомом нескольких десятков заболеваний, для определения точной причины следует обратиться к специалисту и пройти необходимую диагностику.
- Врачебный осмотр. Первичный осмотр, как правило, проводит врач-терапевт – собирает анамнез и жалобы больного, внешний осмотр и пальпацию пораженной области, после чего назначает дополнительные исследования.
- Анализы. Обязательными для диагностики любых заболеваний являются общие анализы крови и мочи, которые помогают определить характер патологического процесса. При некоторых заболеваниях пациенту могут понадобиться дополнительные анализы – бакпосев, мазки из уретры или влагалища, исследование мокроты и т.д.
- Рентгенография. Обычно рентген назначается при подозрении на патологические процессы в позвоночнике и респираторной системе. При нарушениях со стороны внутренних органов брюшной полости проводится УЗИ.
- КТ и МРТ. Современные методы исследования, которые помогают выявить любые заболевания, начиная травмами и дегенеративными процессами в позвоночном столбе, заканчивая воспалениями и злокачественными опухолями на ранних стадиях.
Исходя из результатов комплексной диагностики, больным назначаются консультации узких специалистов (гастроэнтеролога, вертебролога, гинеколога и т.д.), ставится диагноз и выбирается оптимальная тактика лечения.
Терапия при болях в правой части поясницы зависит от особенностей патологического процесса и общего состояния организма человека. В первую очередь она направлена на устранение неприятных ощущений и улучшения качества жизни больного, для чего применяются медикаментозные препараты, физиотерапия и другие методы.
Медикаментозное лечение. Для купирования болевого синдрома применяются анальгетики (Кетанов, Анальгин), нестероидные противовоспалительные средства (Ибупрофен, Диклак), спазмолитики (Дротаверин, Папаверин). При интенсивных болях, которые не поддаются обычным лекарствам, используются новокаиновые блокады и наркотические обезболивающие препараты.
Упражнения лечебной гимнастики. ЛФК чаще всего назначается больным с патологиями позвоночника или заболеваниями респираторных органов, но может значительно улучшить состояние организма и при других болезнях. Комплекс упражнений разрабатывается индивидуально для каждого пациента, но для достижения терапевтического эффекта его следует выполнять не менее месяца.
Физиотерапия. В качестве физиотерапевтических процедур чаще всего назначается электрофорез с обезболивающими препаратами, УВЧ, магнито- и лазеротерапия, ультрафиолетовое облучение.
Йога. Йогические практики включают немало упражнений, которые направлены на оздоровление отдельных систем и организма в целом. Несмотря на то, что йога считается сравнительно безопасным способом лечения, существуют позы, способные при определенных заболеваниях нанести серьезный вред, поэтому выбирать упражнения следует после консультации со специалистом.
Массаж. Массаж назначается в период после устранения острых симптомов заболеваний (сильная боль, воспалительный процесс). Как и ЛФК, процедура обычно рекомендуется при патологиях позвоночника и респираторных органов, но может назначаться и в других случаях – например, при мочеполовых заболеваниях.
Профилактика болей в пояснице заключается в ведении здорового образа жизни, отказе от вредных привычек и занятиях физкультурой. В рацион следует включить свежие овощи и фрукты, кисломолочные продукты и рыбу, которые благотворно влияют на состояние хрящевых и костных тканей, повышают иммунитет и выводят токсины. Кроме того, нужно своевременно лечить воспалительные и инфекционные заболевания, а при возникновении болевого синдрома в нижней части спины сразу же обращаться к врачу.
источник
Боль в спине, хоть и многолика, и крайне трудно порой определить истинные ее причины, все же возникают порой некоторые особенности, позволяющие сузить круг «подозреваемых» до нескольких. Не зря врач, принимая пациента, самым подробным образом расспрашивает его:
- В каком месте спины болит:
вверху, внизу, слева, справа - Какой именно болью:
тянущей, умеренной, острой, стреляющей, постоянной, приступообразной и др. - В покое или движении
- При каких движениях:
ходьбе, вставании, повороте, наклоне
Если боли в спине возникают при наклоне вперед или назад, то констатируют обычно пояснично-крестцовый радикулит, самая частая причина которому — миофасциальный синдром (мышечное напряжение). Болевой симптом при этом наблюдается в верхней поясничной области и внизу спины.
Мы больше привыкли к тому, что боль провоцируется корешковым синдромом, то есть воспаленным или защемленным в процессе позвоночных деформаций и смещений нервом. Но на самом деле такое бывает достаточно редко, при:
- дорзальной грыже
- смещении позвонков при спондилолистезе
- наклоне оси позвонка из-за подвывиха суставов
- спондилите с остеофитами по краям позвонков
- травмах со смещениями и оскольчатыми переломами
- прорастании опухоли в нерв
- стенозе межпозвоночного канала
Наклон вперед и вниз при таком синдроме крайне затруднителен, так как малейшее движение будет причинять невыносимую боль.
Признаки корешкового синдрома
Как определить, что заболевание так или иначе связано с позвоночником с вовлечением в процесс раздраженного нерва?
Заподозрить такое можно, если боль в пояснице возникает:
- при попытках достать подбородком грудь (симптом Нери)
- при смене горизонтального положения на вертикальное
- при напряжении пресса
- при прощупывании позвоночного столба
- при подъеме вытянутой ноги из лежачего положения вверх (симптом Ласега)
- болит не только в позвоночнике, но и отдается и в другие области спины, а также в конечности
Но если даже имеется раздражение нерва, то не это — главный и единственный источник боли в спине.
Корешковый синдром через несколько дней проходит, а болевые ощущения остаются еще достаточно долго и приобретают хроническую форму. И это происходит именно из-за мышц, в которых нервное раздражение вызвало ответную рефлекторную реакцию — в этом и есть суть миофасциального синдрома
Миофасциальный болевой синдром (МФБС) вызывается многими болезнями и факторами, которые можно условно поделить на первичные и вторичные.
Первичный МФБС — это все патологии позвоночника, нервов и мышечно-связочного аппарата.
К ним можно отнести:
Остеохондроз:
- При наклоне шеи вперед и назад или при повороте может возникать боль — это говорит о шейном остеохондрозе
- Возникновение боли внизу спины при сгибании и разгибании туловища — признак пояснично-крестцового остеохондроза
Боль при наклонах возникает только в период приступов.
Спондилоартроз
Болезненные ощущениях при наклоне вперед появляются поначалу в основном:
- по утрам после сна
- после длительного нахождения в вертикальном или сидячем положении
- после больших нагрузок на поясницу
Затем после небольшой разминки боли проходят
- Если низ поясницы начинает постоянно ныть и не помогают даже двигательные «разогревы», то это значит, что деформация суставов прогрессирует
- Трудность или невозможность согнуться вовсе может означать полную блокировку сустава, спондилит или болезнь Бехтерева
Болезнь Бехтерева
- Характеризуется сильными болями:
- начинает вначале болеть низ спины, особенно болит по ночам
- сгибаться и разгибаться крайне трудно
- Затем из-за постепенного поражения всех хрящей суставов и связок или сращивания позвонков происходит обездвиживание пояснично-крестцового отдела
- Наклоняться вперед, назад, осуществлять повороты туловища влево и вправо становится невозможно
Со временем болезнь Бехтерева (анкилозирующий спондилоартрит) переходит на остальные отделы, вплоть до шейного
Миозит (воспаление мышц)
Причинами его могут быть:
- физическое перенапряжение
- простудные явления
- инфекции
- врожденные аномалии
При остром миозите наклоны и повороты спины причиняют нешуточную боль, поэтому лучше соблюдать в этот период полный покой
Остеопороз
Это заболевание — прямой отголосок нарушенного внутреннего обмена. Из-за недостатка кальция в организме начинается разрушение костных тканей позвонков.Весь скелет (и позвоночник, и конечности) деформируются, из-за чего в спине постоянные ноющие боли, усиливающиеся при наклонах.
Это очень опасное заболевание — если при наклоне спины вдруг возникла резкая боль, то это может говорить о компрессионном переломе. Нужно в этом случае немедленно обратиться к ортопеду и ограничить себя от всяких движений и нагрузок
Травмы и смещения:
- Падение на спину может вызвать ушиб, повреждение связок, переломы, подвывихи
- Родовые травмы у женщин приводят к разрывам связок, подвывихов суставов пояснично-крестцового отдела и таза
- К подвывиху сустава может привести и резкий поворот туловища на 120 °
Появление боли в спине при наклоне после травмы — знак того, что нужно делать рентген позвоночника
Нарушения стабильности позвоночника:
- Сколиоз
- Увеличение кифоза или лордоза:
- постоянная сутулость при неправильной осанке
- поясничный лордоз у беременных
- Слабость мышц и связок
Мышечная слабость приводит к появлению горба на позвоночнике при наклоне. Это в свою очередь дает возможность раздражения спинномозговых нервов и возникновению боли в спине при наклонах.
Исправить этот недостаток достаточно легко: нужно укреплять мышцы спины и брюшного пресса
Вторичный МФБС происходит по причинам, изначально от позвоночника не зависящих.
Такими обстоятельствами могут быть:
- Онкологические заболевания
- Травмы и болезни внутренних органов:
почечнокаменная болезнь может давать боль при наклоне из-за повреждения камнем мочеточника - Инфекционные процессы тазовых органов:
- они бывают по вине гинекологических и урологических болезней
- при таких патологиях болят низ живота и поясницы
- Психоневрологические заболевания
Какой-то единой рекомендации для лечения боли в спине, возникающей при наклоне, разумеется быть не может.
В первую очередь, для выяснения причин стойкого болевого синдрома такого рода следует провести тщательную диагностику:
- Рентгенографию (возможно, контрастную)
- При необходимости, более точное исследование при помощи КТ и МРТ
- Дополнительные приборные исследования:
- электромиографическое
- денситометрическое
- кардиологическое
- Могут также понадобиться лабораторные анализы крови и мочи
При выявления остеохондроза лечение может вестись:
- При помощи стандартных способов приема НПВС в острый период:
- кетопрофена, ибупрофена, диклофенака, индометацина
- мышечных спазмолитиков:
мидокалма, сирдалуда
- В восстановительный период миофасциальный синдром лечится:
- иглотерапией, массажем
- лечебной физкультурой
Когда диагностируется спондилоартроз, болезнь Бехтерева и другие суставные заболевания, то обезболивание здесь тоже ведется при помощи НПВС, но по другим, более интенсивным схемам:
- Лекарство вводится прямо в сустав
- Часто используются костные новокаиновые блокады
- Применяются методы радиочастотной иннервации
- Ведется также борьба по восстановлению подвижности суставов и уменьшению мышечно-связочных контрактур:
- делаются инъекции с суставной жидкостью
- проводится электромиостимуляция
На первых стадиях болезни эффективен прием хондропротекторов:
Хондропротекторы крайне важно принимать при остеохондрозе для предотвращения его развития
При смещениях суставов, родовых травмах самую эффективную помощь может оказать остеопат (разновидность мануального терапевта)
Травмы позвоночника требуют особенно длительного лечение:
- Длительной иммобизизации поврежденного отдела
- Репозицию (вытяжку)
- Механотерапию, лечебную гимнастику и другие восстановительные методы
Остеопороз нуждается в комплексном лечении:
- Прием кальция и биофосфонатов
- Может понадобиться восстановление стабильности позвоночника:
- путем ношения корсетов
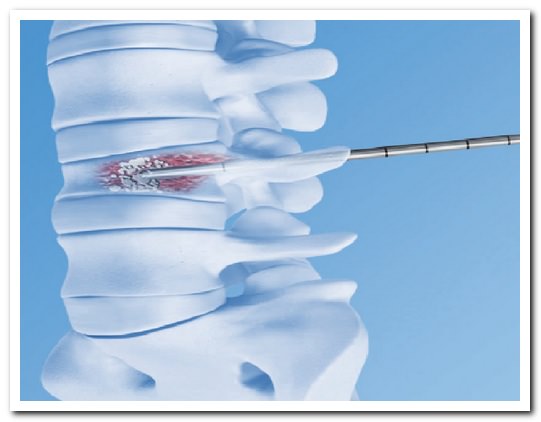
- кифопластики ивертебропластики — современных малоинвазивных методов, укрепляющих и восстанавливающих разрушенные позвонки
Вертебропластика также нередко применяется при лечении опухолей позвонков — гемангиом
Не игнорируйте боли, возникающие в спине при наклонах вниз и других движениях. Своевременное обращение к врачу при таких признаках поможет остановить или устранить полностью опасные заболевания.
источник
Большинству людей возраста старше сорока хорошо знакомо ощущение тянущей боли в области поясницы после смены положения тела. По мнению ученых, дискомфортом в зоне спины человек обязан эволюции, превратившей его в прямоходящее существо.
Причиной неприятных симптомов является неравномерное распределение нагрузки на позвоночник. Поэтому вследствие мышечного напряжения беспокоит поясничная боль при наклоне вперед, которую чаще всего связывают с пояснично-крестцовым радикулитом. Болью могут сигнализировать ряд других заболеваний позвоночника или патологий внутренних органов.
Важно не игнорировать боль. Заниматься самолечением вовсе опасно. Одноразово купировать боль можно болеутоляющими препаратами, после чего необходимо обратиться к специалисту. По характерным признакам он установит причину боли, назначит эффективное лечение для устранения диагностированного заболевания.
С точки зрения медиков, боль при сгибании позвоночника и наклоне вперед — это характерный признак остеохондроза. На ранней стадии обычно удается вылечить заболевание, в то время как при запущенном недуге с осложнениями понадобится хирургическое вмешательство.
Возможные причины неприятности:
- появление микротрещин и разрывов мускулатуры из-за подъема тяжелых грузов либо напряженных спортивных занятий
- поясничный радикулит, к которому приводит смещение либо разрушение межпозвонкового диска
- грыжи пояснично-крестцового отдела, вызывающие сдавливание нервных окончаний
- ослабление мышечного корсета зоны поясницы, возрастное либо вследствие долгого сидения согнувшись
- прогрессирующий остеопороз, проявляющийся разрушением костной ткани
Боль бывает результатом невралгии, проблем с мочеполовой системой, заболеваний органов малого таза, опухолевых и воспалительных процессов, неполадок с нервной системой.
Прежде, чем идти к врачу, попробуйте самостоятельно установить источник болевого синдрома. Если причиной дискомфорта стало состояние позвоночника, то боль усиливается при следующих действиях:
- при касании груди подбородком
- во время напряжения мышц живота
- при подъеме из положения горизонтального в вертикальное, но без сгибания ног
- после поочередного подъема ног вверх
- при прощупывании точек вдоль позвоночной дуги
Для подтверждения патологии позвоночника, вызывающей деформацию нервных корешков, необходим рентген позвоночника или МРТ. Диагностикой других причин болезненной парестезии займется специалист.
- Первичная боль становится следствием дистрофических, а также функциональных изменений хрящевой ткани суставов позвонков и межпозвонковых дисков. Эластичная структура мышц и связок пронизана нервными окончаниями, а резкая боль сигнализирует об их сдавливании
- Вторичная боль. Связывают с последствиями травм позвоночника, появлением опухолей в нем, развитием инфекционных поражений органов малого таза. Усиливающийся при наклонах вперед синдром вторичных болей бывает симптомом онкологии
Чаще всего виновником дискомфорта называют остеохондроз, ведущий к остеоартриту, остеоартрозу, прогрессу остеопороза. Заболевания оборачиваются уменьшением высоты дисков, связывающих позвонки. Механическое разрушение позвонковых структур приводит к постоянным проблемам в спине с усилением болезненности.
Внезапная физическая нагрузка высокой интенсивности бывает причиной мышечного спазма. Из-за долгого пребывания позвоночника в непривычном положении (сидение за компьютером, на корточках, согнутое пополам положение) ограничивается подвижность позвонков. Деформированные при этом мышцы сигнализируют болевым всплеском.
Люди средних лет сталкиваются с проблемой при долгих физических нагрузках, во время стояния, когда возникает желание принять горизонтальное положение. Появление заболевания связано с нестабильностью позвоночного столба из-за поражения межпозвоночных дисков, а также суставных соединений.
Болевые ощущения в спине, распространяющиеся на ягодицы, достигающие стоп, не дающие сидеть или лежать, может вызывать сужение позвоночного канала. Причины связаны с дегенеративными изменениями (разрастания) костной и суставной ткани позвоночника, вызывающими ущемление нерва.
Общей программы лечения болевого синдрома поясничной зоны позвоночника нет. Лечат не конкретно боль, а заболевание ее вызвавшее, но для быстрого эффекта прибегают к методам обезболивания. Затем назначают терапию докучающего недуга. Обезболивающие препараты быстро купируют боль, но проблему не решают, хотя отсутствие дискомфорта улучшает настроение и сон, общее состояние.
При лечении заболеваний позвоночника преимущество отдают нестероидным противовоспалительным средствам (НПВС). Назначают их короткими курсами, но с осторожностью, поскольку препараты имеют обширный список противопоказаний, а также способны вызвать обострение желудочно-кишечных заболеваний.
Кроме таблеток, разрешено применение средств местного воздействия (мази, кремы, гели), позволяющих снять отек и воспаление. Для восстановления разрушенной хрящевой ткани и устранения дискомфорта к комплексному лечению подключают хондропротекторы.
Медикаментозную терапию полезно совмещать с методами физиотерапии, лечебной физкультуры. После снятия остроты синдрома показан массаж. Следует помнить, что при туберкулезных и опухолевых процессах сопутствующие процедуры противопоказаны, а при травмах необходим покой.
Ощущения дискомфорта в спине приносят массу страданий, физических и душевных. За избавление от них приходится долго бороться. Проблему гораздо проще предупредить, для чего старайтесь сидеть меньше, а ходить больше. Если все же сидите, пусть спина будет ровной. Ходите и стойте также с прямой спиной, а сидячую работу прерывайте вставанием, ходьбой, наклонами, разгибаниями.
Если есть необходимость поднять тяжесть, не наклоняйтесь, а присядьте. Сделайте это без поворота корпуса, но спина должна быть прямой. Не забывайте об укреплении мышц спины и живота, они обеспечивают гибкость и поддержку позвоночному столбу. Качайте пресс!
источник
В российской неврологии боль в спине часто объясняют протрузией или грыжей. Но весь мир думает по-другому, а я стараюсь донести до вас современные мировые взгляды простым языком.
В нашем теле с годами происходят изменения. Кожа малыша нежная, упругая. В 30 лет, как бы мы ни прибегали к косметическим процедурам, она уже не такая. А представьте моряка, который всю жизнь провел в плаваниях: его кожа грубая и морщинистая.
То же самое происходит с нашим позвоночником. В большинстве случаев протрузии и грыжи — естественные возрастные изменения. Если в вашей жизни много провоцирующих факторов, например, ношение тяжелых грузов, то вероятность заполучить большую грыжу увеличивается.
Многочисленными исследованиями установлено, что протрузии дисков встречаются у здоровых людей: в 20 лет — до 40% обследованных (напомню, это пациенты без боли в спине), в 70 лет — до 90%. Кроме того, выраженность изменений на МРТ не связана со степенью болевого синдрома: при большой грыже боли может не быть совсем, а при маленьких протрузиях у пациента может быть сильная боль (потому что причина не в протрузиях, а в другом).
Конечно, вызывает! Примерно в 1-4% от всех случаев боли в спине.
Грыжа приводит не только к боли, но и к другим расстройствам: нарушению чувствительности, изменению рефлексов, иногда снижению мышечной силы. Все это грамотный врач определяет в ходе неврологического осмотра. Если сила мышц достаточная, рефлексы при постукивании молоточком симметричные, не ослабленные, чувствительных нарушений нет, то крайне маловероятно, что боль в спине обусловлена грыжей.
Кроме того, сдавливая спинномозговой корешок на определенном уровне (если Вы почитаете результаты МРТ, увидите, что описаны протрузии и грыжи на уровне, например C3-C5 или L5-S1), грыжа вызывает не просто снижение чувствительности где попало, а в определенных сегментах, и строго определенные изменения рефлексов. Невролог соотносит уровень поражения с данными МРТ.
Все причины боли в спине можно разделить на 3 группы: неспецифические, специфические и корешковые.
Неспецифические — до 85%, обусловлены мышцами, связками, сухожилиями, мелкими суставами.
При неврологическом осмотре нет никаких настораживающих симптомов и признаков поражения нервных корешков, боль усиливаются при движении, уменьшаются в покое, чаще всего связана с неправильным двигательным стереотипом.
Острая боль возникает после неудачного поворота, наклона, вынужденной позы, например, сон в неудобном положении — и наутро невозможно повернуть шею. Хроническая боль часто обусловлена тем, что человек дает слишком большую нагрузку на одни группы мышц и совсем не нагружает другие.
Длительная работа в сидячем положении, ношение ребенка на одном боку — это неверные двигательные стереотипы. Можно бесконечно пить таблетки, но пока вы не поменяете свою двигательную активность, высока вероятность, что боль вернётся. Конечно, активность должна быть с умом.
ни рентген, ни МРТ не нужны, только осмотр врача. Почему? Там либо ничего не обнаружат, либо найдут протрузии/грыжи, не имеющие отношения к делу.
Специфические — до 10%: перелом позвоночника, туберкулез, остеомиелит, абсцесс, стеноз позвоночного канала, новообразование, анкилозирующий спондилит и другие.
Кроме боли в спине могут быть другие симптомы (повышение температуры, похудение) да и сама боль имеет необычные характеристики, например, не зависит от движения или усиливается в покое, ночью.
Анализ крови, рентген, МРТ, ПЭТ-КТ — все зависит от предполагаемой причины.
Корешковые — до 4% (по некоторым данным до 10%), вызваны сдавлением нервного корешка вследствие грыжи.
Может понадобиться МРТ позвоночника, но необходимость в каждом случае определяет врач.
Задача врача — определить, к какой из 3 групп причин относится боль, от этого будет зависеть дальнейшая тактика.
Существует система «красных флагов» ? — симптомов, которые должны вызвать у врача диагностическую настороженность:
- возникновение боли с новыми, необычными характеристиками в возрасте менее 20 или более 55 лет;
- боль, не зависящая от движения, боль в покое;
- усиление боли в ночное время;
- нарастающий со временем характер боли;
- отсутствие облегчения боли или ее усиление после пребывания в лежачем положении;
- локализация боли в грудном отделе позвоночника или в грудной клетке;
- длительное недомогание, лихорадка, необъяснимая потеря массы тела.
- перенесенная в недавнем прошлом травма спины;
- наличие в анамнезе онкологических (злокачественных) заболеваний;
- персистирующая инфекция;
- остеопороз;
- длительный прием кортикостероидов (в том числе в виде ингаляций);
- применение антикоагулянтов;
- внутривенное употребление наркотических препаратов;
- иммунодефицит (в том числе ВИЧ-инфекция), прием иммуносупрессивных препаратов.
- наличие у пациента очаговой неврологической симптоматики (слабость конечностей, онемение, нарушение мочеиспускания и дефекации);
- болезненность при пальпации и перкуссии позвоночника, усиление боли при натуживании;
- выраженная деформация позвоночника;
- пульсирующее образование в брюшной полости.
Наличие этих симптомов (особенно совокупности) у пациента с болью в спине должно заставить врача получше подумать о причине боли и исключить серьезную патологию.
С проведением МРТ при боли в спине есть 2 крайности: делать ее всем подряд «на всякий случай» и не делать исследование тогда, когда оно действительно нужно. Разбираемся вместе с вами.
Если боль в нижней части спины возникла у пациента младше 50 лет, она не иррадиирует в ноги, не сопровождается лихорадкой и неврологический симптоматикой (слабость мышц, нарушение рефлексов и чувствительности, нарушение мочеиспускания и дефекации), в прошлом не было опухолей, то с вероятностью 99% боль носит неспецифический характер и связана с вовлечением мышц, связок, сухожилий, мелких суставов.
Чтобы приблизить эту вероятность к 100% мы оцениваем пациента в динамике и смотрим, уменьшается ли боль после лечения или нет. Если сделать такому пациенту МРТ позвоночника, никакой важной информации мы не получим.
Даже если будут найдены грыжи или протрузии, это ни на что не повлияет.
Во-первых, у пациента без неврологический симптоматики грыжи и протрузии являются случайной находкой и не связаны с болью в спине. Эта мысль так трудно приживается в умах пациентов и коллег, но тем не менее это так.
Во-вторых, находки на МРТ в виде немых, молчащих грыж и протрузий никак не повлияют на лечебную тактику.
Но как же не пропустить другую серьезную патологию? Для этого есть красные флаги ?, которые мы уже обсудили. Врач анализирует все эти настораживающие симптомы (в совокупности, а не по отдельности), после чего принимает решение о необходимости МРТ.
источник