По каким причинам возникает сильная головная боль, температура, тошнота? В частых случаях чувство тошноты, головокружения и слабости возникает после сильной физической или умственной нагрузки. При систематическом появлении симптомов необходимо обратиться к врачу, поскольку это может свидетельствовать о том, что развиваются серьезные заболевания. Самолечением заниматься не рекомендовано. Только после тщательной диагностики больного доктор назначит подходящую схему лечения.
Головная боль, температура, тошнота — это симптомы, которые могут указывать как на болезнь, так и на обыкновенную усталость. Существует множество патологий при которых может появиться тошнота, головокружение и быстрая утомляемость. Такая симптоматика часто доставляет дискомфорт и мешает вести полноценный привычный образ жизни, поэтому важно своевременно начать терапию. Если после отдыха общее самочувствие не улучшается, нужно вызвать бригаду скорой помощи. Медицинский персонал выяснит причину такого самочувствия.
Во время головокружения человек ощущает движение окружающих предметов. Может возникнуть и ложное ощущение вращения других людей. В частных случаях головокружение указывает на болезнь, которая связана с системой контроля положения тела. Бывает оно периферическим или центральным. Если такой неприятный симптом возник по причине развития болезни, то головокружение называют центральным. При поражении вестибулярного нерва внутреннего уха головокружение является периферическим.
Неприятный симптом не всегда свидетельствует о том, что развивается патология. Существует несколько причин, исходя из которых может возникнуть такое состояние. А именно:
- Вращение на карусели или вокруг оси тела. При таких условиях головокружение — это нормальная реакция организма на данное воздействие. Когда прекратится стимулирующее действие, улучшится общее самочувствие пациента.
- Побочное действие лекарственного препарата. Многие лекарства вызывают побочный эффект в виде головокружения.
- Снизился уровень глюкозы. При дефиците глюкозы в организме человека может возникнуть слабость и головокружение.
- Сильный стресс провоцирует психогенное головокружение, которое возникает в трудной ситуации.
- Нарушение функционирования вегетативной системы. При таких условиях возникает туманность и предобморочное состояние, головная боль, температура, тошнота — симптомы, которые часто развиваются во время головокружения.
Чрезмерное волнение и страх потерять сознание провоцируют незначительное повышение температуры тела.
Существует множество причин, исходя из которых могут возникнуть такие неприятные симптомы.
- При гипертонии и гипотонии люди часто теряют сознание. Если появился один из признаков головокружения, необходимо быстро присесть, поскольку может произойти обморок.
- Как показывает медицинская практика, такие симптомы часто указывают на то, что наступила беременность. Во время вынашивания малыша признаки часто доставляют дискомфорт женщинам.
- Девушки, которые пытаются снизить вес при помощи диеты попадают в зону риска возникновения головной боли, температуры, тошноты. Диета — это сильный стресс для организма.
- Заболевания нервной системы. Чувство тошноты, головокружения и слабости возникает в процессе развития заболеваний нервной системы. При таких условиях пациенты теряют равновесие и предметы начинают вращаться вокруг больного. Если выявлены нарушения в работе нервной системы, то наблюдается чрезмерная работа сальных желез. Симптомы при болезнях нервной системы могут возникнуть спонтанно. Длительность неприятных ощущений — от минуты до нескольких дней. Если нарушился слух, снизилось артериальное давление, участился пульс, не нужно заниматься самолечением. Высокая температура, тошнота, слабость, головная боль — повод для обращения к врачу. При своевременном посещении больницы лечение осуществляется значительно эффективнее и быстрее.
В процессе развития патологии внутреннего уха может возникнуть головокружение, тошнота и слабость. Среди основных патологий этого органа выделяют:
- проблемы с кровообращением во внутреннем ухе;
- инфекционная болезнь;
- заболевания позвоночника;
- патологии глаз;
- повысилось давление вещества, которое находится во внутреннем ухе.
При эпилепсии, болезни головного мозга, травме часто развивается головокружение. Только после тщательного медицинского исследования доктор может выявить ту причину, которая спровоцировала появление высокой температуры, тошноты, слабости, головной боли. Самолечением заниматься опасно, поскольку это может только усугубить проблемы.
Не рекомендовано систематически применять обезболивающие препараты от мигрени, поскольку необходимо вылечить заболевание, а не маскировать симптомы. Существует несколько эффективных лекарств, которые помогут устранить головную боль, а именно:
- «Парацетамол» — это лучший препарат от мигрени для симптоматической терапии. Принимать его можно как взрослым, так и детям. Лекарство не только обезболивает, но и снимает жар. Обладает противовоспалительным действием, эффективен при вирусной инфекции и зубной боли. Не рекомендовано пить таблетки тем людям, у которых выявлены заболевания почек.
- «Анальгин» — это универсальный препарат, который не рекомендован для систематического лечения. Лекарство необходимо принять один раз до того момента пока не приедет врач. Только доктор должен назначать лекарственные препараты, поскольку в домашних условиях невозможно выявить недуг, который спровоцировал появление мигрени. Благодаря тому что «Анальгин» способен быстро всасывается в кровь таблетки эффективно устраняют симптомы заболевания. При простуде и головной боли лекарство улучшает самочувствие больного.
- «Седальгин». Если тошнота, понос, температура, головная боль возникли по причине нервного истощения, то рекомендовано выпить такие таблетки. В составе препарата присутствует анальгин и кофеин. Действует препарат мягко. Обезболивает и стимулирует, улучшает работу нервной системы, снимает головную боль в кратчайшие сроки. Запрещено пить таблетки при повышенном внутриглазном давлении и в период вынашивания малыша. Беременным женщинам необходимо следить за своим здоровьем особенно тщательно, поскольку самолечение может спровоцировать выкидыш.
- «Налгезин» — противовоспалительный препарат, который эффективно устраняет головную боль и никак не влияет на течение основной болезни. Его задача снять неприятные симптомы.
В обязательном порядке следует посетить врача, и только потом начинать лечение.
При заражении этим вирусом часто появляется температура, тошнота, рвота, головная боль. Чтобы не допустить развития осложнений, важно своевременно обратиться к врачу. Специалист назначит эффективные препараты от заболевания. При помощи «Имодиума» можно устранить симптоматику недуга. Заболевание «покинет» больного спустя 10-11 дней, после чего у больного человека вырабатывается иммунитет к этой инфекции. Повторно заразиться вирусом практически невозможно, исключением являются люди, у которых присутствуют проблемы с защитной функцией организма. Чтобы не допустить повторного развития патологии, важно правильно питаться, вести здоровый образ жизни и регулярно посещать доктора.
В процессе развития гипертонии часто возникает головная боль, озноб, температура, тошнота. При таких условиях следует посетить терапевта, для того чтобы врач назначил эффективные лекарственные препараты. В зависимости от формы недуга, индивидуальных и физиологических особенностей организма пациента специалист назначит лечение. При помощи альфа-адреноблокаторов, мочегонных средств и других препаратов осуществляется комплексная терапия.
Благодаря «Каптоприлу», «Периндоприлу», «Хинаприлу», «Трандолаприлу» осуществляется лечение гипертонии. Длительность курса лечения и дозировка определяется строго врачом в зависимости от тяжести болезни. В частных случаях доктор рекомендует принимать препарат 1,5 недели. Следует знать, что самолечение может навредить и спровоцировать развитие осложнений.
При таком состоянии у пациента значительно ухудшается общее самочувствие и состояние здоровья. Чтобы не спровоцировать развитие осложнений важно своевременно обратиться к врачу. Поводом для беспокойства должны стать следующие симптомы:
- появление необоснованной агрессии;
- отсутствует чувство юмора;
- сильная усталость и чувство слабости;
- беспокоит хроническая головная боль;
- звенит в ушах;
- повышается температура тела.
Сильная тошнота, головная боль, температура 37 — такие признаки часто доставляют дискомфорт, поэтому необходимо осуществить их лечение. Какие факторы провоцируют такое состояние? По причине хронического недосыпа, постоянных стрессов, монотонной и скучной работы возникает подобное патологическое состояние.
Лечение истощения нервной системы осуществляется с применением сосудорасширяющих средств, витаминов, успокоительных и седативных препаратов. В процессе терапии важно правильно и сбалансировано питаться. Врачи рекомендуют придерживаться диеты, но ее недостаточно для того чтобы устранить проблему. Важно принимать лекарства и осуществлять лечение народным средством. Следует отказаться от курения и нормализовать режим дня. Важно исключить из рациона те продукты, которые возбуждают нервную систему. Необходимо кушать часто и небольшими порциями. Благодаря молочным, рыбным, овощным, крупяным блюдам улучшиться иммунитет и общее самочувствие пациента. Овощи и фрукты положительно повлияют на здоровье больного, если включить их в ежедневный рацион.
Ромашковый чай поможет нормализовать работу нервной системы и улучшить самочувствие при головной боли, тошноте, температуре (38 градусов и выше). Для приготовления целебного средства необходимо залить 1,5 ч. л. сухого растения 1,5 ст. кипятка и дать настояться в течение 7 минут. Процедить и пить перед сном. Если в такой напиток добавить ложку меда, то так будет не только вкуснее, а и полезнее. Не рекомендовано включать в рацион мед тем людям, которые склонные к аллергии.
Чтобы улучшить функционирование нервной системы врачи часто назначают народные средства. Запрещено проводить лечение тошноты, рвоты, головной боли, слабости, температуры без предварительной консультации медицинского работника. Среди самых эффективных народных средств, которые помогут улучшить самочувствие больного, выделяют:
- В равных пропорциях соединить отвар пустырника и корня валерианы. Пить несколько раз в день. Дозу определяет врач в зависимости от силы проявления неприятных симптомов. Самолечение может навредить.
- Компот из шиповника. Для приготовления вкусного лекарства необходимо в кипящую воду (1 л) добавить ягоды (350 г) и прокипятить на протяжении 2 минут. В готовый компот добавить мед и употреблять несколько раз в день.
Если во время такого лечения ухудшилось общее самочувствие или появились симптомы головной боли, тошноты, температуры, необходимо обратиться за помощью к специалисту и сообщить ему обо всех неприятных признаках, которые доставили дискомфорт.
Женщины утверждают, что сильная головная боль, температура, тошнота являются распространенными признаками нарушения в работе желудочно-кишечного тракта. Нередко такие симптомы появляются после успешного зачатия. Только врач может определить болезнь, которая спровоцировала развитие неприятных ощущений. Женщины больше нервничают, чем мужчины, и они более эмоциональные, поэтому может возникнуть нервное истощение. При таких условиях следует больше отдыхать и избегать конфликтов. Многие больные утверждают, что тошнота, слабость, обморочное состояние появляются по причине повышенного или пониженного давления, поэтому рекомендовано измерить АД. Если такие признаки присутствуют постоянно, то лучше обратиться к врачу. Люди утверждают, что самолечение редко помогает избавиться от болезни.
источник
Распространенной жалобой на приеме врача являются боли в спине. Они приносят существенный дискомфорт пациентам, ограничивая их активную жизнь. И часто бывает, что боли сочетаются с другими симптомами. Некоторые из них вполне понятны, а другие, например, тошнота и повышенная температура, вызывают тревогу и опасения. О чем свидетельствуют подобные признаки, может сказать врач после полноценного обследования.
Многие люди, почувствовав боли в спине, особенно после физической нагрузки, подумают о мышечном перенапряжении или каких-то проблемах с позвоночником. И это вполне объяснимо: подобный симптом часто появляется при раздражении нервных корешков и мышечном спазме. Но боль в пояснице имеет многообразную природу и далеко не всегда обусловлена лишь патологией позвоночника. Довольно часто в процессе диагностики выявляют различные нарушения во внутренних органах, которые имеют рефлекторную связь с определенными участками на коже спины (зоны Захарьина-Геда). Именно в эти точки и проецируются отраженные боли.
Повышенная температура, как известно, свидетельствует о нарушении общего состояния организма и является результатом интоксикации (чаще бактериально-вирусного происхождения). Она встречается при многих заболеваниях начиная от банальных респираторных инфекций и заканчивая тяжелыми гнойно-септическими состояниями. Нужно отметить, что интоксикационный синдром часто включает ломоту в мышцах и тошноту. А последняя имеет центральный характер, т. е. обусловлена патологической импульсацией из головного мозга. Но, с другой стороны, тошнота – признак заболеваний пищеварительного тракта (функциональных и органических).
Учитывая все вышеперечисленное, сочетание повышенной температуры, тошноты и боли в спине характерно для широкого спектра состояний. К ним можно отнести следующие:
- Патологию позвоночника (спондилиты).
- Заболевания почек (пиелонефриты).
- Болезни органов пищеварения (панкреатиты, колиты).
- Инфекции (грипп, сальмонеллез).
- Хирургическую патологию (аппендицит, перитонит).
- Гинекологические заболевания (аднекситы, эндометриты).
- Урологические проблемы (простатиты).
Каждый случай требует тщательной дифференциальной диагностики, ведь причиной могут быть патологические процессы, представляющие реальную опасность для здоровья и жизни. Поэтому при появлении тревожных симптомов следует немедленно обращаться к врачу.
Состояния, при которых боль в спине сочетается с тошнотой и температурой, очень разнообразны. Какая патология имеет место у конкретного пациента, определит лишь врач.
Клиническая картина любого заболевания складывается из отдельных симптомов. Если пациента беспокоят тошнота и боль в пояснице на фоне повышенной температуры, то врач обязан провести полный осмотр для выявления сопутствующих признаков. И хотя уже по существующим симптомам можно многое сказать, но дополнительная информация зачастую играет решающую роль в диагностическом процессе.
Среди заболеваний осевого скелета необходимо отметить гнойные спондилиты – воспалительный процесс в телах позвонков, распространяющийся и на окружающие ткани (связки, диски, мышцы, нервы). Иногда такую патологию еще называют остеомиелитом, но это слишком обобщенное понятие.
Гнойный спондилит в большинстве случаев развивается остро, но возможно и постепенное начало, например, при туберкулезном процессе. Как правило, характерны следующие признаки:
- Повышение температуры до 38–39 градусов.
- Сильные боли в позвоночнике.
- Общая слабость.
- Тошнота.
В месте поражения отмечают болезненную припухлость, мышечный спазм, возможно покраснение кожи. Нередко возникают неврологические расстройства, связанные с радикулитом: онемение, «ползание мурашек», снижение чувствительности и мышечной силы в ногах. Общее состояние может страдать довольно сильно, вплоть до нарушения сознания.
Боли в поясничной области в сочетании с высокой температурой наталкивают на мысль о воспалении почек. Острый пиелонефрит протекает с яркими клиническими признаками, среди которых необходимо отметить локальные симптомы, свидетельствующие о поражении мочевыделительной системы:
- Дизурические расстройства: учащение мочеиспускания, рези.
- Изменение цвета мочи (мутность) и ее количества.
- Болезненное поколачивание сзади под реберной дугой (симптом Пастернацкого).
Наряду с проявлениями общей интоксикации – температурными «свечами» до 39 градусов и выше, недомоганием, утомляемостью, головной болью и тошнотой – эти симптомы станут определяющими в постановке диагноза.
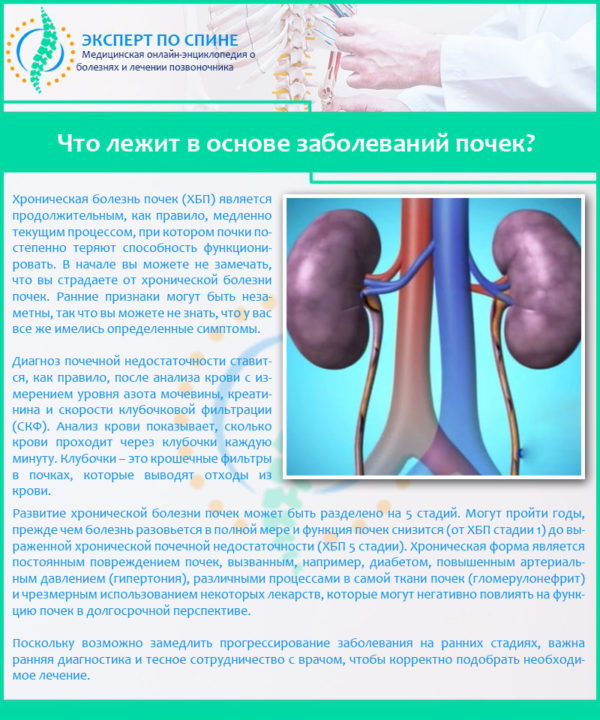
Острая патология может перейти в затяжную форму, а длительное существование хронического пиелонефрита чревато почечной недостаточностью.
Если тошнит и болит поясница, то нельзя забывать о терапевтической патологии пищеварительной системы. С повышением температуры могут протекать панкреатит и язвенный колит. В первом случае клиническая картина характеризуется:
- Опоясывающей болью (в верхних отделах живота и спине).
- Тошнотой и обильной рвотой.
- Метеоризмом.
- Послаблением стула.
При язвенном колите на первое место выступает диарея с патологическими примесями (кровь, слизь, гной). У пациентов болит живот с иррадиацией в спину, может повыситься температура и появиться подташнивание.
Наиболее яркий интоксикационный синдром наблюдается при инфекциях респираторной системы и пищеварительного тракта. Помимо высокой температуры (до 40 градусов), общего недомогания и усталости, грипп сопровождается такими проявлениями:
- Гиперемия и одутловатость лица.
- Заложенность носа.
- Боли в горле и глазных яблоках.
- Повышенная чувствительность к свету.
- Сухой кашель.
- Головные боли.
- Ломота в теле, мышцах и костях.
Также вполне вероятна тошнота и даже рвота (на пике температуры). А вот при сальмонеллезе подобные признаки свидетельствуют не об интенсивности интоксикации, а о непосредственном поражении верхних отделов пищеварительного тракта. Спастические или ноющие боли в животе, сочетаясь с признаками желудочной диспепсии, предшествуют появлению диареи. В стуле можно заметить посторонние включения: зелень, слизь, прожилки крови.
Тяжелые формы инфекций сопровождаются резким ухудшением общего состояния и риском развития токсического шока.
Боли в спине могут появиться из-за хирургической патологии органов брюшной полости. Подобный симптом возникает при аппендиците, если червеобразный отросток имеет атипичное расположение (ретроцекальное). Тогда боли отдают в правую поясничную область или бедро, сопровождаясь тошнотой и незначительным повышением температуры (37–37,5 градусов). При осмотре и пальпации живота характерные симптомы классического аппендицита часто отсутствуют (Щеткина-Блюмберга, Воскресенского и др.). Вместо них, выявляют болезненность по задней стенке живота, напряжение мышц спины.
Более яркая клиническая картина наблюдается при перитоните, который является осложнением многих острых процессов в брюшной полости, в том числе и аппендицита. Боли в животе приобретают разлитой характер, присутствуют явные симптомы раздражения брюшины, температура становится выше, значительно ухудшается общее состояние пациента:
- Бледная кожа с сероватым оттенком.
- Заостренные черты лица.
- Вялость, заторможенность.
- Спутанность сознания.
- Нитевидный пульс.
- Падение давления.
Это обусловлено выраженной интоксикацией из-за активации системного иммунного ответа на воспаление («цитокиновый шторм»). Если при перитоните вовремя не оказать медицинскую помощь, то развивается терминальное состояние, в большинстве случаев оканчивающееся летально.
При воспалительных заболеваниях гинекологической сферы – аднекситах и эндометрите – появляются ноющие или тянущие боли внизу живота, иррадиирующие в поясницу, крестец, прямую кишку. При остром процессе повышается температура, беспокоит слабость, может возникать тошнота. Характерными симптомами можно считать следующие:
- Выделения из влагалища.
- Нарушения менструального цикла.
- Дискомфорт при половом акте.
Гнойный процесс может распространиться на брюшину, став причиной пельвиоперитонита. А при хроническом воспалении у женщин возникают проблемы с зачатием ребенка, поскольку в придатках и матке могут образовываться спайки, мешающие нормальному продвижению и прикреплению плодного яйца.
Острые гинекологические заболевания представляют опасность для самой женщины, а хронические могут привести к бесплодию.
Если болит пояснично-крестцовая зона у мужчин, то нельзя исключать урологическую патологию, прежде всего простатит. Острый процесс сопровождается довольно интенсивными симптомами, включая также и тошноту с температурой, как следствие нарушенного общего состояния. А к локальным признакам относят:
- Задержку мочеиспускания.
- Частые позывы, рези и жжение.
- Выделения из уретры (бесцветные, белые или желтовато-зеленые).
Острый простатит может давать даже септические осложнения, а хроническая форма болезни часто приводит к эректильной дисфункции.
Чтобы понять, из-за чего развиваются симптомы, одного клинического осмотра бывает недостаточно. Необходимо уточнить характер и локализацию патологического процесса, для чего врач назначает лабораторно-инструментальное обследование:
Каждое исследование обосновывается врачом с учетом предварительного заключения. В диагностически сложных случаях потребуется консультация смежных специалистов: невролога, инфекциониста, нефролога, гастроэнтеролога, хирурга, гинеколога, уролога. А после получения всей информации о болезни разрабатывается план лечения.
источник
Болит голова и температура — это частый симптом, который может свидетельствовать как о небольшом недомогании, так и о наличии серьезного заболевания. Обычно это выражается в субфебрильной температуре, которая держится в течение нескольких дней и сопровождается головной болью различной локализации и интенсивности.
Чем вызваны эти симптомы? Как их лечить? Стоит ли беспокоиться? В первую очередь рекомендуется пройти обследование у врача. Нельзя пренебрегать даже небольшим недомоганием, лучше перестраховаться и убедиться, что ничто не угрожает здоровью.
Субфебрильная температура — та, которая держится на небольшой отметке, не превышает 37,5°. Она может свидетельствовать о наличии воспаления, которое не было должным образом вылечено, о других серьезных патологических процессах, быть следствием простого переутомления.

Почему так происходит? Это стандартная защитная реакция иммунной системы на воспалительные процессы. Если все симптомы проходят в течение суток, то беспокоиться не о чем, однако если такое состояние наблюдается дольше, то стоит обратиться к врачу для выяснения причины. Обычно реакция организма обусловлена двумя факторами — составом крови (если там много токсинов или чужеродных веществ) и нарушениями кровообращения. В результате — головная боль и температура.
Когда организм начинает производить антитела против вирусных частиц или борется с бактериальным заражением, наступает резкий скачок температуры. Однако если иммунитет ослаблен, то может наблюдаться субфебрильная температура, а симптоматика будет смазанной.
Список заболеваний, который чаще всего провоцирует жалобы на то, что голова болит, температура и ломота в теле:
- Ангина или бактериальное заражение верхних дыхательных путей.
- Скарлатина.
- Острые респираторные вирусные заболевания.
- Различные штаммы гриппа.
- Менингит.
- Энцефалит.
- Воспаление легких и пневмония.
Например, тот же грипп, который особенно актуален для жителей России.
Признаки гриппа — головные боли, слабость, высокая температура.
Ежегодно до 15% населения переносят грипп. У некоторых болезнь протекает настолько легко, что они ее не замечают. У других она провоцирует различные патологии и развитие более серьезных заболеваний.

Для сравнения: признаки гриппа — это апатия, вялость, слабость, ломота в суставах, мышечные боли, головные боли, повышение температуры. Других симптомов у гриппа нет. Вопреки распространенному мнению, грипп не вызывает боли в горле. Если заболевание подходит под описанную симптоматику, то, скорее всего, это именно грипп, особенно в осенне-весенний период.
Если рассматривать простудные заболевания, то они очень похожи на грипп, однако развиваются гораздо быстрее. Особенность: заложенность носа, боли в горле, а также появление кашля и озноба после повышения температуры. Обычно температура высокая — выше 38°, при простудных заболеваниях не наблюдается рвоты и тошноты. Простудные заболевания лечат симптоматически, главная задача больного — дождаться выздоровления, по возможности уменьшая признаки болезни. Специфического лечения не существует.
-
Менингококковая инфекция. Это заболевание, которое локализовано в тканях оболочек головного мозга. Его вызывает бактериальная инфекция. Характерный признак — нестерпимая головная боль и температура. Боль вызывает резь и слезы в глазах. Температура может держаться небольшой несколько дней. Боль отдает в спину, может болеть шея и конечности. Еще один признак менингита — появление сыпи. При появлении подобной симптоматики, особенно если она сопровождается невнятной речью, потерей сознания или сильными болями, обязательно следует вызвать скорую помощь.
- Гайморит. Заболевание, которое вызвано воспалением в носовых пазухах. Пациенты жалуются на то, что болит голова, температура не проходит несколько дней, сложно дышать. Так происходит из-за скопления бактериальной слизи в пазухах. Голова болит обычно в области лобных долей, так как создается повышенное давление в носовых пазухах. Лечение на ранней стадии заключается в промываниях и приеме соответствующих антибиотиков. Если пациент обратился поздно, то приходится делать прокол и откачивать слизь. Важно не затягивать, чтобы не пришлось терпеть неприятные процедуры.
- Лептоспироз. Это заболевание тоже относится к инфекционным. Проходит в форме лихорадки, температура высокая — больше 39°. Кроме того, что болит голова, температура повышается, возникает тошнота, рвота, наблюдается гиперемия шеи и лица. Обследование внутренних органов показывает увеличенный размер селезенки и печени, а на губах выходит герпес. Через несколько дней, примерно на 5 день, кожа больного приобретает желтый оттенок, могут наблюдаться геморрагические образования или сыпь на теле. Особенность — боль в икрах. Страдают и другие группы мышц. При надавливании боль усиливается. Через неделю возникает мнимое облегчение состояния, но через некоторое время температура снова поднимается. Единственное, что можно сделать, немедленно обратиться к врачу. Это заболевание требует лечения специфическими препаратами и постоянного наблюдения.
Если появилась слабость, температура, голова болит, что делать? В любом случае нужно устранять симптомы.
Если это температура, то понижать ее нужно, только если она поднимается выше 38°. Головную боль можно снять обычным обезболивающим. Затем нужно пройти обследование у врача. Если субфебрильная температура доставляет сильный дискомфорт (все же рекомендуется ее не сбивать), то рекомендуется принять парацетамол или аспирин. Они одинаково эффективны против невысокой температуры. Не стоит пить порошки от простуды, концентрация парацетамола в них очень большая, это плохо для печени. Еще одно средство — ибупрофен. Он помогает бороться с воспалительными процессами.
Рекомендуется выпивать как можно больше чистой воды. При повышенной температуре организм теряет жидкость вдвое быстрее. Кроме того, вода поможет выводить из организма токсины и продукты распада. На время лечения следует полностью отказаться от вредных привычек — курения и алкоголя.
При такой симптоматике стоит постараться соблюдать постельный режим. Все равно головная боль сильно снизит продуктивность любой деятельности. Если температура поднимается выше 39°, нужно вызвать врача и принять парацетамол, ее бессмысленно сбивать, не зная первопричины.
При ознобе не рекомендуется закутываться в теплые вещи, стоит поддерживать максимально привычную терморегуляцию.
Если температура высокая, а головная боль не проходит, назначается темпалгин или аналогичные препараты. Снять боль может только очень сильный анальгетик, который также должен оказывать противовоспалительный эффект. Его принимают согласно назначению несколько раз в день. Кроме медикаментозного лечения нужно употреблять витамин С, его можно получать из лимона и цитрусовых. Если заболевание инфекционное, важно изолировать пациента от здоровых людей.
источник
Было бы замечательно, если бы на следующий день после задержки женщина уже точно знала о наступлении беременности.
Но так бывает крайне редко, и первые симптомы измененного гормонального фона пациентки проявляются по-разному.
Поскольку каждая женщина — это уникальный организм, проявлять себя беременность может тоже по–разному. Возможно и полное отсутствие признаков до 1-2 месяца. Поэтому при первом же подозрении следует обратиться к гинекологу.
Оплодотворение яйцеклетки происходит на протяжении 1 суток до и сутки после овуляции. Первые признаки беременности на ранних сроках женщина может ощутить только после 7-10 дня от наступления овуляции. ХГЧ или хорионический гонадотропин является белком, проявляющимся в моче и крови женщины только после прикрепления эмбриона к матке.
Раньше недели обнаружить какие-то проявления беременности невозможно. Лучше всего сделать тест в первый день предполагаемого дня начала месячных. Впрочем, существует немало другие причин, вследствие которых менструация не наступила. Возможен гормональный сбор, стрессовая ситуация, активные занятия спортом, прием антибиотиков, контрацептивов и других медицинских препаратов либо же смена климата.
У каждой женщины длительность менструального цикла индивидуальна, обычно она составляет от 28 до 36 дней. Отмечая в календарике первый день месячных, вы сможете отследить задержку. Впрочем, иногда у пациенток бывают нарушения менструального цикла при абсолютно здоровом организме. Такой женщине трудно будет выявить у себя первые признаки беременности до задержки.
Многие женщины сталкивались в своей жизни с потребностью измерять базальную температуру. Она дает возможность определить время овуляции. То есть дни, когда есть повышенный риск забеременеть. Высокой базальная температура остается в течение всей лютеиновой фазы, то есть времени до овуляции.
Увеличение базальной температуры во время задержки месячных можно считать первым признаком беременности на ранних сроках. Меряется такая температура посредством обыкновенного градусника, им меряют температуру в прямой кишке. Важно померить БТ сразу, как только вы проснулись и еще находитесь в постели.
Если вы видите на градуснике температуру более 37 градусов Цельсия, значит, можете смело заподозрить беременность. Если зачатия не произошло, базальная температура падает, месячные наступают в положенное время.
Женщины отсутствие менструации в положенный срок воспринимают первым признаком наступления беременности. Однако задержка не всегда связана с этим. Любой недуг или стресс могут изменить гормональный фон. Бывает даже так, что на первых сроках девушка отмечает менструацию. Данное кровотечение, которое происходит на первом сроке беременности, зачастую отличается от стандартных месячных своим оттенком и количество выделений.
Первые показатели – это когда месячные слишком уменьшились, а менструация быстрее закончилась. Если был незащищенный половой контакт, скорее всего с 50% точностью можно назвать такую менструацию началом беременности. Опять же, если в организме женщины произошли другие гормональные изменения, такие скудные месячные могут быть объяснимым признаком.
Основная часть женщин наблюдает тошноту по утрам и плохое самочувствие как первый признак нового состояния. Но такие симптомы бывают также при отравлении, болезнях ЖКТ и печени. При беременности появляется тошнота в основном в утреннее время, хотя возможны проявления в течение дня из-за резкого снижения уровня сахара в крови.
Токсикоз на ранних сроках возникает по причине того, что организм хочет избавиться от вредных веществ. Во втором триместре токсикоз беспокоит из-за потребности женского организма избавиться от «чужеродного организма». Некоторых пациенток токсикоз беспокоит всю беременность. Это так называемый психологический токсикоз.
Отметим, что некоторые пациентки, которые сильно хотят забеременеть, а также те, которые патологически боятся нового состояния, отмечают тошноту по утрам. Но в действительности новая жизнь еще не зародилась.
Вы, возможно, отметите рост уровня гормонов по металлическому привкусу во рту. У вас может измениться привычный вкус продуктов питания. Вас потянет на необычные продукты.
Впрочем, такой симптом чаще проявляется на более поздних сроках.
Во время начала зарождения новой жизни грудные железы готовятся к лактации. Грудь грубеет, женщина ощущает болезненные ощущения. Часто темнеют соски, они становятся более чувствительными. Иногда вены стают более заметными, увеличиваются ареолы вокруг груди. Некоторые беременные отмечают увеличение шишечек на ареоле.
Явный признак – это выделение молозива или желтоватых выделений из сосков. Все же симптомы сугубо индивидуальны, и беременная пациентка, вероятно, не отмечает у себя ни одного из них!
Спустя неделю после имплантации некоторые отмечают более частые походы в туалет по маленькому. Это происходит по причине выделением гормона ХГЧ. Именно он провоцирует увеличение кровоснабжения в органах таза. В результате ощущается переполненность мочевого пузыря даже при незначительном накоплении мочи, особенно часто женщину данная проблема беспокоит по ночам.
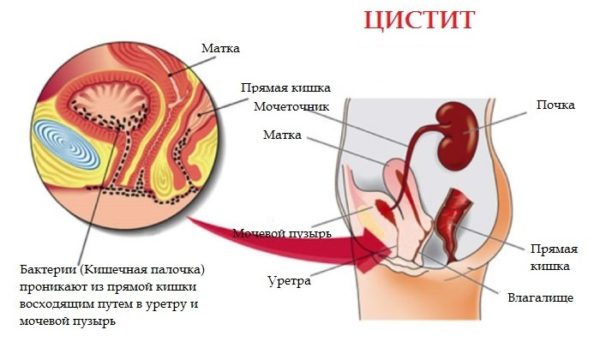
Однако частое мочеиспускание во многих случаях связано с циститом или уретритом. Основное отличие в том, что при таких болезнях ощущается дискомфорт, болезненность и резь во время мочеиспускания.
Приблизительно через 6-12 дней от наступления оплодотворения появляются кровянистые выделения светлого оттенка. Они не похожи на обычные месячные своим цветом. Происходит на этом этапе посадка эмбриона на утробную стенку. Некоторые пациентки не отмечают никаких выделений, это тоже считается нормальным.
Небольшие выделения появляются и тогда, когда плодное яйцо вживается в стенку матки. Замечаются также желтые и розовые кремообразные выделения. Выделения таких оттенков возникают и при эрозии шейки матки, этот недуг усиливается при наступлении беременности.
Из-за протекающих изменений в организме обмен веществ становится более ускоренным для того, чтобы поддерживать организм будущей матери.
Иногда, кажется, что спать или просто отдохнуть хочется постоянно. Особенно клонит ко сну в дневное время. Это работает прогестерон, оказывающий седативное влияние.
Некоторые беременные отмечают увеличение объема цервикальной слизи. Виной тому все тот же гормон прогестерон.
Этот показатель не считают явным.
При нормальном протекании беременности иммунитет снижается. Природа придумала это для того, чтобы организм не отторгал плод как чужеродное тело. Из-за таких гормональных колебаний появляются чихание, заложенность носа, першение в горле.
Иногда повышается температура тела. В данном случае рекомендовано не использовать сильнодействующие препараты. Отдавайте предпочтение средствам народной медицине, чтобы не навредить будущему малышу.
С самого начала наступления нового состояния для организма женщины возникают эмоциональные всплески. Сначала настроение радостное, потом оно меняется, и женщина начинает плакать и расстраиваться по пустякам.
Часто возникает раздражительность и требовательность к окружающим. Из-за этого портятся отношения с близкими людьми.
На раннем сроке некоторые пациентки ощущают боль внизу живота и в области поясницы. Данный признак может провоцироваться циститом, сильными физическими нагрузками или пиелонефритом в том числе.
Такой симптом также может быть вызван угрозой выкидыша. Особенно когда спазм внизу живота сопровождается кровотечением, следует в обязательном порядке обратиться к доктору!
Женщина может не отметить у себя ни одного симптома, а может всю беременность промучиться с токсикозом, бессонницей, частым мочеиспусканием и запорами.
Впрочем, наиболее вероятными признаками являются: увеличение груди, задержка, тошнота, головокружение по утрам. При осмотре гинеколог отмечает увеличение матки с размягчением ее перешейка. Цианоз шейки матки также сможет определить врач.
Чтобы быть на 100% уверенными в наступлении этого долгожданного периода, следует сдать анализ крови и мочи. Тест на беременность, начиная с первого дня предполагаемой менструации, способен показать положительный результат.
Тесты могут дать также ложноотрицательный или ложноположительный результат. Если есть болезни почек, тест просрочен или была использована не утренняя или несвежая моча, он не даст верный результат. Также ложноотрицательным тест может быть в случае питья значительного количества жидкости перед тестом.
Если вы отметили у себя какие-то признаки зарождения в себе новой жизни, сдайте тест. Процедуру нужно проводить с утра со свежей мочой. Лучше подождать несколько дней после наступления задержки, тогда результат будет более показательным.
Уже с первой-второй недели наступления беременности в крови и мочи определяется ХГЧ. Хорионический гонадотропин в крови более достоверен на раннем сроке. Уже на трехнедельном сроке беременности УЗИ позволяет определить в полости матки плодное яйцо.
Если после прочтения статьи вы предполагаете, что у вас характерные для этого заболевания симптомы, то вам стоит обратиться за консультацией к гинекологу.
источник
Любые болевые синдромы нельзя игнорировать. Боль – физиологическая реакция организма на патологические процессы, она становится причиной изменения поведения пациента. На уровне инстинктов ограничиваются движения, которые могут нанести еще больший вред и усугубить течение заболевания. Центральная нервная система отвечает за принятие осознанных действий — обращение к врачу, комплекс мероприятий по самостоятельному лечению.
Еще древние врачи утверждали, что позвоночник – это не только набор позвонков, но и главный каркас организма, от его состояния во многом зависит здоровье человека. Здесь сосредоточено большое количество нервных окончаний как центральной, так и периферийной нервной системы. Большинство внутренних органов нервными волокнами связано с позвоночником, патологические процессы в них отражаются на его состоянии.
Сочетание болей с тошнотой – свидетельство очень серьезных проблем, решение следует принимать как можно скорее. Чем быстрее будут дифференцированы остеопатогенные заболевания от проблем с внутренними органами, тем меньше риски появления негативных последствий, а лечение пройдет быстрее и с меньшими финансовыми потерями. Иногда болезненные ощущения в пояснице вообще не связаны с проблемами позвонков, болевые синдромы иррадируют в эту область от внутренних органов. Рассмотрим две разновидности болей в пояснице с тошнотой — зависящие от состояния позвоночника и не связанные с его проблемами.
Как уже упоминалось выше, никакие болевые синдромы не стоит оставлять без внимания, это специальные сигналы, направляемые организмом в нервную систему в целях самосохранения.
Таблица. Какие подозрения следует обязательно уточнять в медицинских учреждениях?
| Подозрения на болезнь | Краткое описание и алгоритм действия |
|---|---|
| Очень сложное заболевание, в настоящее время не существует медицинских протоколов для эффективного лечения, медицина может лишь замедлить процесс развития болезни и улучшить уровень жизни больного. Если, кроме болей в спине и тошноты, кружится голова, то это верный признак развития тяжелой степени остеохондроза. Часто офисные сотрудники объясняют описанные симптомы малоподвижным сидячим образом жизни, а причина может быть намного опасней. Рвота появляется после того, как процесс деградации зашел очень далеко, деформированные костные ткани сжимают кровеносные сосуды, питающие головной мозг. Недостаток кислорода в некоторых отделах мозга становится причиной появления на фоне болей в спине тошноты. Если симптомы усиливаются во время движений позвоночника, рвотные синдромы становятся крайне сильными при кашле, болит голова, теряется пространственная ориентация, то необходимо как можно быстрее посещать лечебное учреждение. | |
| Тошнота сопровождается болями в позвоночнике, отдающими в грудную клетку – большое подозрение на проблемы с сердцем. Врачи во время постановки диагноза сердечникам отмечают, что при таких состояниях лежащий больной может чувствовать очень сильные порывы к рвоте, особенно в положении лежа. Если симптомы в состоянии полного покоя не проходят на протяжении 10–15 минут, то следует обращаться к врачу. Боли в спине не первичные, а вторичные признаки проблем с сердцем, но они играют важную роль во время точного диагностирования патологий. | |
| Очень опасное инфекционное заболевание, может иметь летальный исход. Только опытный врач может поставить правильный диагноз без данных лабораторных исследований, а такие анализы могут делать не в каждой больнице. Пациенты часто жалуются на боли в спине и тошноту, проблема в том, что такие вторичные симптомы присущи и другим заболеваниям. Нужно настораживаться, если боли усиливаются при попытке двигать головой, появляется увеличенная чувствительность к яркому свету и резко повышается температура тела. Рвотные позывы могут возникать из-за отека слизистых оболочек горла. | |
| Имеются в виду не незначительные повреждения спинного отдела из-за подъема тяжестей или резких наклонов. Одновременно боли в спине и тошнота могут появляться после серьезных аварий или иных чрезвычайных происшествий. В этих случаях травмируются как позвонки и межпозвоночные диски, так и внутренние органы. Травмированные позвонки защемляют нервные волокна или окончания и генерируют болевые сигналы, а травмы внутренних органов становятся причиной появления рвотных позывов. Чем быстрее пациент обратится к врачу, тем меньше риски крайне негативных последствий для здоровья. | |
| Точный диагноз может поставить гастроэнтеролог и лишь на основании полного обследования больного. Такие признаки может иметь колит, воспаление поджелудочной железы, язва желудка и прочие патологии. Проблема в том, что вторичные симптомы очень схожи, а болезни разные и требуют индивидуального подхода в каждом конкретном случае. Ошибки имеют негативные последствия, затягивают лечение болезни и повышают вероятность опасных осложнений. | |
| Боль в спине появляется после физических нагрузок или вследствие нарушении диеты, усиливается во время движений. Тошнота присутствует не всегда, чаще всего возникает из-за движения камней в почках мочевыводящих протоках. При появлении таких симптомов обязательно проведение УЗИ. |
Это общая таблица патологий, вызывающих боли в спине и тошноту, для принятия взвешенного решения рекомендуется более подробно ознакомиться с причинами неприятных ощущений.
Это так называемые вторичные болевые ощущения, проблемные органы располагаются далеко от позвоночника, но связаны с ним нервными окончаниями периферийной системы.
Неприятные ощущения при проблемах с этими органами имеют свои особенности. Как правило, боли лишь с одной стороны позвоночника, распространяются на поясницу, могут подниматься до шейной области, отдавать в ключицу или лопатку. Еще один признак – не только позывы к рвоте, но и довольно сильная рвота с желчью, может повышаться температура.
Такие признаки присущи нескольким заболеваниям.
- Язва желудка. Боли резкие, начинаются сразу после приема пищи. В спине могут быть ноющими или стреляющими. В желудке без пищи увеличивается кислотность, пациент ощущает изжогу. После рвоты самочувствие немного облегчается.
- Прободная язва. Неприятные ощущения появляются внезапно и без видимой причины, боли острые, одновременно в желудке и пояснице. Брюшная стенка напряжена, наблюдается спазм мышц. В зависимости от особенностей болезни болевые ощущения могут дополнительно локализоваться над пупком или в правом боку брюшной полости.
Такие симптомы свидетельствуют о воспалительных процессах в области малого таза. Особенно внимательно рекомендуется следить беременным женщинам, описанная клиника может свидетельствовать о патологиях течения беременности. У мужчин неприятные ощущения в области таза указывают на проблемы с простатой. Если боли сопровождаются повышением температуры, рвотой, необычными выделениями, то это указывает на серьезность патологических процессов и требует немедленного обращения в лечебные учреждения. Такие же вторичные симптомы имеет цистит, киста яичников гонорея, простатит, микоплазмоз и иные заболевания органов малого таза.
Перечень проблем с позвоночником, вызывающих боли одновременно с тошнотой, не очень широк, но все они могут иметь очень негативные последствия и требуют квалифицированного и своевременного лечения.
Неизлечимое заболевание, причиной становится нарушения обмена веществ, большую роль играет наследственность. Провокация болезненных ощущений – разрушение костных тканей и хрящей, деформация позвонков, увеличения их размеров и изменение геометрии. Тошнота появляется только при обострении болезни и сопровождается очень сильными болями. Облегчение после рвоты не наблюдается.
Диагностировать может только врач после проведения МРТ, КТ и иных современных обследований. Лечение длительное и направлено на улучшения уровня жизни, полное излечение в настоящее время невозможно, патологические процессы носят необратимый характер.
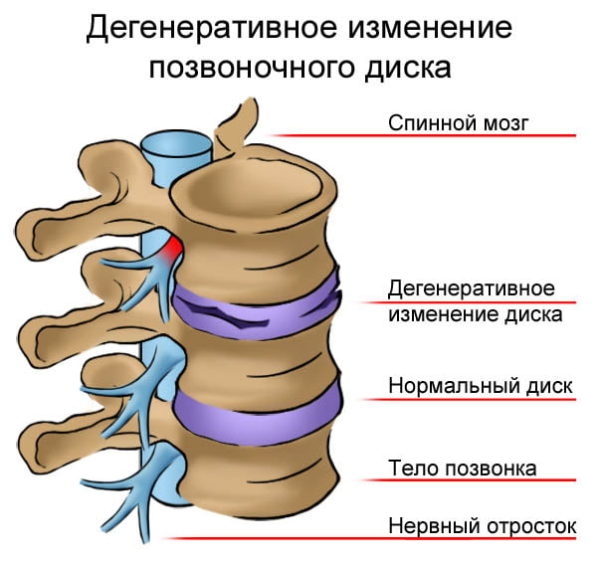
Болезнь появляется в результате разрыва фибринозного кольца. Межпозвоночные кольца изменяют свои размеры, перестают нормально функционировать, диски между собой трутся и раздражают нервные окончания. Есть варианты, когда жидкое содержимое колец попадает в полость позвоночника, что провоцируют очень сильные боли, сопровождающиеся тошнотой и рвотой.
Больному прописывается максимальный покой, назначаются специальные медикаментозные препараты для ускорения и стимулирования процессов регенерации костных тканей. В самых сложных случаях после тщательных обследований и при резком ухудшении состояния здоровья могут назначаться хирургические вмешательства.
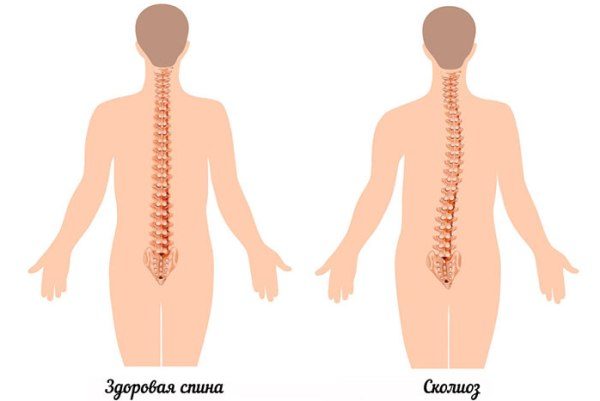
Имеется в виду поясничный сколиоз, именно он провоцирует боли в этой области позвоночника. Причина возникновения болезни – нарушение осанки в детском возрасте или генетические проблемы. Сила болей зависит от степени болезни, если искривление оказывает механическое воздействие на органы пищеварения, то одновременно с болевыми ощущениями может появляться тошнота. Чаще всего такое состояние бывает сразу после приема пищи.
Лечение сколиоза очень тяжелое и длительное. На начальных стадиях применяется лечебная физкультура, корсеты и специальные упражнения. Последние стадии часто требуют оперативного вмешательства.
Если вы хотите более подробно узнать, как лечить сколиоз спины, а также рассмотреть виды, диагностирование и основные правила лечения, вы можете прочитать статью об этом на нашем портале.
Болезнь поражает диски в поясничной зоне, ткани деградируют и воспаляются, процесс может иметь различные стадии развития. Сильные боли, отягощенные тошнотой, наблюдаются на последних стадиях.
Современная медицина не имеет точного определения причин болезни, лечение длительное и по большей части симптоматическое. Полное излечение может быть на первой стадии, во всех остальных случаях негативные тенденции лишь замедляются.
Патология этих органов очень часто становится причиной появления болей в спине, тошнота наступает редко и только в самых тяжелых случаях.
Если вы хотите более подробно узнать, что делать, если болит спина в области почек, а также рассмотреть возможные причины и альтернативные методы лечения, вы можете прочитать статью об этом на нашем портале.
Недуг провоцируется бактериями, попадающими в орган через мочевыводящие пути. Болезнь может быть острой и хронической. Хроническая стадия не характеризуется выраженными негативными ощущениями, протекает вяло, обнаруживается после специальных обследований.
Боли в пояснице с тошнотой появляются на острой стадии пиелонефрита, могут быть тупыми, продолжаться несколько часов. Тошнота наступает сразу после приема пищи, рвота необязательна. Облегчение наступает без применения лекарственных средств. Лечение главного заболевания для современной медицины сложностей не представляет, выздоровление полное, рецидивы крайне редки. Разработаны очень эффективные протоколы. Главное условие – больной должен в точности соблюдать рекомендации врачей.
Если боли в спине и тошнота проявляются одновременно с повышением температуры, то нужно немедленно посещать больницу и пройти комплекс углубленной диагностики для точного определения заболевания. Одновременное наличие трех клинических признаков свидетельствует о серьезных патологиях внутренних органов, чем быстрее начнется лечение, тем успешнее будет его результат. Надо помнить, что часто такие вторичные симптомы имеют онкологические новообразования, они излечиваются на первой стадии, самолечение в этих случаях категорически запрещается.
Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём
источник


Предупреждающие признаки головных болей:
- Боль сохраняется непрерывно в течение более 2 недель.
- Присутствует сыпь на коже или высокая температура тела.
- Ощущается жёсткость шеи или другие признаки раздражения мозговых оболочек.
- Болезненность, возникшая внезапно во время тренировки или изменения позиции.
- Боль не проходит/не стихает после приёма анальгетиков, её сопровождает тошнота.
- Присутствует слабость конечностей или другие неврологические симптомы.
- Наблюдаются изменения в поведении, личности или замедление мышления.
- Боль возникла после травмы в течение от нескольких часов до 2-х недель.
- У людей старше 55 лет возник новый тип головной боли.
- Речь идёт о худшей боли, которую когда-либо испытывал человек с хронической головной болью.
- Имеет/имела место антикоагулянтная терапия.
- Наличие вторичных симптомов:
- тошнота, рвота;
- диплопия;
- болезненность при жевании;
- кружится голова;
- тянет шею;
- умеренно/сильно повышается температура без видимых на то причин.

Предупреждающие признаки вертеброгенных расстройств:
- Первые признаки возникли в возрасте старше 50 лет.
- В анамнезе имеются травмы: тяжёлые травмы в молодом возрасте и лёгкие – в старшем.
- Повышенная температура, инфекции и злоупотребление лекарственными препаратами.
- Опухолевые заболевания в анамнезе, потеря веса.
- Задержка мочи и/или недержание кала.
- Расстройства движения конечностей.
- Нечувствительность на промежности и внутренней поверхности бёдер.
- Прогрессивная мышечная слабость.
- Терапия иммунодепрессантами и кортикостероидами.
- Чувствительность позвоночника на средней линии (тянет позвоночник).
- Боли в лежачем положении, сильные боли в ночное время.
- Часто и сильно кружится голова, присутствует не менее частая тошнота.
Предупреждающие признаки перелома позвоночника:
- Внезапная боль в спине в средней линии, нередко неприятно тянет позвоночник, состояние облегчается в положении лёжа.
- Серьёзные травмы в молодости – дорожно-транспортное происшествие, падение с высоты.
- Незначительные травмы или подъёма тяжестей в случае пожилых людей и при остеопорозе.
- Деформация позвоночника, при которой тянет спину.
Предупреждающие признаки инфекции/опухоли позвоночника:
- Возникновение у людей старше 50 или младше 20 лет.
- Опухолевые заболевания в анамнезе.
- Высокая температура, озноб, потеря веса.
- Недавняя бактериальная инфекция.
- Чрезмерное потребление лекарственных препаратов (в т.ч. наркотиков).
- Люди с ослабленным иммунитетом.
- Боль сохраняется в лежачем положении и в ночное время, не позволяет человеку заснуть или распространяется на переднюю стенку грудной клетки.

С другой стороны, человек может быть не в состоянии делать ничего, настолько усталость пробуждает в ём желание прилечь и уснуть. Таким образом, усталость является частой проблемой и симптомом, связанным со многими заболеваниями. Она часто сопровождает инфекционные (также присутствует высокая температура) и опухолевые заболевания, диабет или заболевания крови. Синдром хронической усталости (Chronic Fatigue Syndrom, CFS) представляет собой сложное расстройство, характеризующееся крайней усталостью и слабостью, не улучшающееся после отдыха и способное ухудшить физическую или умственную деятельность.

Синдром хронической усталости является болезненным состоянием буквально междисциплинарного характера, которое требует сотрудничества нескольких специалистов – невролога, иммунолога, психиатра, психолога, эндокринолога, биохимика, гематолога, оториноларинголога и гинеколога.
Существует ряд общих симптомов заболевания, которые можно рассматривать в качестве критерия для его диагностики. К ним относятся следующие:
- Боль в горле.
- Повышенная температура.
- Болезненные лимфатические узлы.
- Общая слабость.
- Головные, мышечные и суставные боли.
- Длительная усталость после физической нагрузки, например, физических упражнений, физической работы и даже секса.
- Расстройства сна.
- Нервно-психологические трудности (спутанность сознания, забывчивость, беспокойство, депрессия).
Три основные критерия включают обычные признаки инфекции: воспаление горла, высокую температуру и чувствительные лимфатические узлы. При установлении диагноза важен подробный анамнез, направленный на определение возможных обстоятельств, ставших причинами расстройства. В большинстве случаев проводятся лабораторные анализы крови и мочи, а также различные тесты, направленные на исключение других возможных серьёзных заболеваний.
Болевой синдром игнорировать нельзя, если он ярко выражен в области поясницы или лопаток. Ввиду того, что нервных окончаний там сконцентрировано немного, неприятные ощущения могут не сильно беспокоить. Но если болит спина и тошнит, это уже повод для беспокойства.
Такие симптомы специалисты отмечают при следующих заболеваниях:
Дифференцировать заболевание может только врач, но существуют и другие признаки, которые помогут понять, где искать проблему, к какому специалисту обратиться.
Если кроме приступов боли, еще и кружится голова , то можно заподозрить поражение шейного сегмента, деструктивные изменения в костной ткани.
Не стоит списывать такие симптомы на усталость или легкое недомогание после рабочего дня – причина может оказаться серьезным заболеванием, таким, как остеохондроз .
Сотрудники офисов, которые весь день сидят перед мониторами, часто жалуются на то, что ломит спину и тошнит. Объяснение находится простое – это сидячий образ жизни, неправильное питание.
Но причина развития таких симптомов может быть и более серьезной – протузия или грыжа , разрушительные процессы в позвонках.
Постоянно двигаясь, диски выступают за допустимые пределы, что приводит к сдавливанию пучков сосудов, нервных окончаний. Таким образом человек ощущает, что болит спина, голова и тошнит.
Чувство подступающей рвоты объясняется тем, что при сдавливании в головной мозг не поступает достаточное количество кислорода, питательных веществ. При остеохондрозе неприятные ощущения беспокоят по утрам, но наблюдаться могут на протяжении всего дня.
- Если колика усиливается при резких наклонах или поворотах .
- Состояние ухудшается при чихании или кашле.
- Повороты шеей причиняют сильный дискомфорт.
- Часто беспокоят мигрени.
- Наблюдается повышение артериального давления .
- Периодически отмечается дезориентация.
Указанные признаки являются причиной немедленно нанести визит врачу. Остеохондроз нельзя пускать на самотек.
Может болеть спина и при заболеваниях сердца, особенно, если присутствуют неприятные ощущения в грудной клетке.
При диагностике сердечных патологий отмечалось, что пациента даже лежа на спине может тошнить, ощущается першение, болезненность гортани, сильные головные боли.
Если приступ длится более 15 минут в области лопаток, а прием сердечных капель не дает облегчения, следует вызывать медицинскую помощь без отлагательств.
Диагностирование проводится на основании показаний ЭКГ. При этом давление держат под контролем все время, пациенту обеспечивается полный покой.
Спазмы в области спины являются косвенными признаками патологии сердца.
Менингит является опасным инфекционным заболеванием, которое схоже по симптоматике с другими недугами. Это осложняет постановку диагноза во многих случаях, когда пациент жалуется на мышечные боли в спине, иногда может тошнить.
Но характерной особенностью будет болезненность шейного отдела, причем она усиливается при попытке пригнуть подбородок к груди (ригидность мышц).
При менингите отмечаются также:
- повышенная чувствительность к яркому свету,
- повышение температуры тела,
- рвота или рвотные позывы, спазмы;
- отеки слизистых оболочек.
Если кроме тянущих спазмов спине, зафиксирована температура выше 38 градусов, необходимо обратиться к врачу-инфекционисту.
Если болит спина и тошнит, причиной могут быть нарушения работы ЖКТ. Следует обратиться к гастроэнтерологу, который для уточнения диагноза назначит ряд обследований.
- При колите у пациента наблюдаются, кроме дискомфорта в области спины, также вздутие, понос, присутствие в стуле слизи или крови.
- Воспаление поджелудочной железы сопровождается диареей, рвотными позывами и другими расстройствами пищеварения.
- Для язвы желудка характерны болевые ощущения и тошнота, усиливающиеся при употреблении острой, жирной или копченой еды. При длительных диетах состояние может серьезно ухудшиться.
Редко можно заподозрить нарушения в работе ЖКТ, если после спинальной анестезии болит шея и тошнит, поэтому при обращении к специалисту стоит сообщить обо всех манипуляциях, которые проводились с пациентом, но не были зафиксированы в карте или истории болезни.
Сильный дискомфорт поясничного отдела характерен для заболеваний почек, например, пиелонефрита. Боль появляется после массажа спины, или усиливается при длительном пребывании на холоде.
Почечная колика – так называют болевой синдром, который ощущает пациент при выходе камня из почки – может сопровождаться сильными спазмами желудка.
Поэтому, если тянет спину и тошнит, следует записаться на прием к нефрологу. Специалист, который назначит сдать анализы мочи и проведение УЗИ для уточнения диагноза или исключения патологии почек.
Мало кому хочется идти к врачу даже при серьезных недомоганиях. Люди списывают боль на другие факторы – экологию или окружающую среду. Но если кроме болезненных приступов отмечаются другие сопутствующие симптомы, не нужно заниматься самолечением.
Кстати, сейчас вы можете получить бесплатно мои электронные книги и курсы, которые помогут вам улучшить ваше здоровье и самочувствие.
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Появление острой болезненности в спине может сигнализировать о различных патологиях, большая часть которых провоцируется деструктивно-дегенеративными процессами в позвоночнике. Ухудшение общего самочувствия происходит крайне редко, в большинстве случаев по причине интенсивного болевого синдрома, временной обездвиженности или вынужденного положения. При ярко выраженном болевом синдроме может возникать чувство тошноты, доходящее до рвоты. Это обусловлено защитными механизмами человеческого организма, в частности нервной системы.
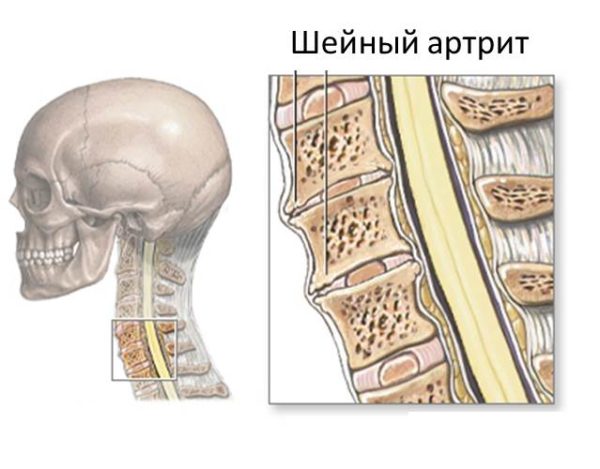
Остеохондроз шейного отдела, помимо болезненности в шее, может вызывать головные боли, приступы слабости и недомогания, головокружения (нередко сопровождающиеся тошнотой), обморочные состояния. Это происходит из-за пережатия позвоночных артерий, снабжающих мозг кровью. Из-за деформации шейных позвонков и межпозвоночных дисков развивается гипоксия головного мозга, которая чревата рядом патологий:
- склерозированием мозговых сосудов;
- хронической гипоксией головного мозга;
- развитием ишемического инсульта;
- ухудшением когнитивных способностей (памяти, мышления, восприятия новой информации, речи).
Дегенеративные изменения в поясничном отделе позвоночника приводят к уменьшению подвижности. Наблюдаются постоянные или периодические боли, усиливающиеся при движении. Могут быть зажаты корешки нервов, отходящих от спинного мозга, что приведет к частичным парезам, декомпенсированной иннервации внутренних органов, радикулопатиям. Поясница — наиболее уязвимая часть позвоночного столба, т. к. на нее приходятся большие нагрузки.

Заболевания органов пищеварительного тракта также могут вызывать данную симптоматику. Если одновременно тошнит и сильно болит спина в области перехода грудного отдела в поясничный, то возможно причина кроется в язвенной болезни желудка или двенадцатиперстной кишки. При этом выраженная болезненность ощущается в животе: в области желудка или кишечника соответственно. Может присутствовать рвота, зачастую после приема пищи. Если боль в спине сопровождается тошнотой и возникает натощак, то причиной может служить обострение гастрита. При этом периодически возникает изжога, провоцируемая забросом желудочного сока в пищевод.
Острая болезненность поясницы, возникшая спонтанно, указывает на мочекаменную болезнь. При этом тошнота может отсутствовать и появляться только при сильных болях. Мочекаменная болезнь провоцирует образование в полости почки конкрементов (камней), которые могут двигаться вместе с мочой по мочеиспускательному каналу, причиняя сильную боль. Если размер конкремента большой, то при его отхождении возможно закупоривание просвета мочеточника. Это приводит к нарушению оттока мочи, ее скоплению и застою, что провоцирует выраженную болезненность в поясничной области спины. Характерная тянуще-колющая боль наблюдается при задержке мочи вне зависимости от этиологии. В медицине существует отдельный термин для описания этого состояния — почечная колика. Нередко боль бывает нестерпимой, облегчение не наступает даже в состоянии покоя, может возникнуть тошнота, начаться диарея или рвота, присутствует выраженное недомогания, слабость, потеря сил.
Кроме того, сильные тянущие и колющие боли в спине могут быть вызваны травмированием мочеточника конкрементами. Даже маленькие песчинки способны поцарапать эпителий, а моча вызовет раздражение, результатом которого станут сильные боли в пояснице, тошнота, ухудшение общего самочувствия. Это состояние сопровождается острой болезненностью при мочеиспускании, т. к. отходящие конкременты травмируют не только мочеточник, но и весь мочеиспускательный канал.
Воспалительные заболевания почек и органов мочевыделения редко дают о себе знать болями в области поясницы. Нефриты вызывают болевой синдром лишь на поздних стадиях, когда начинают развиваться необратимые процессы в паренхиме (образование спаек, отмирание тканей и проч.). Тянущие боли в спине иногда появляются при цистите. Пик болезненности приходится на момент опорожнения мочевого пузыря. Общее состояние характеризуется как угнетенное, появляется выраженная слабость из-за регулярных позывов к мочеиспусканию, может болеть голова, присутствовать тошнота и потеря аппетита.
В женском организме боль в пояснице может появляться в предменструальном периоде. Состояние нельзя назвать нормальным, т.к. в норме менструация безболезненна. Характерные симптомы, возникающие более чем у 15% женщин:
- интенсивная тянущая боль в нижней части живота;
- ноющие боль в пояснице;
- апатия, слабость;
- ухудшение настроения (болит голова, присутствует раздражительность);
- атипичный аппетит (его отсутствие или усиление);
- тошнота (возможна однократная необильная рвота).
Та же симптоматика характерна для климактерического периода (менопаузы). На начальных этапах появляется раздражительность, регулярно болит голова (могут развиться мигрени), ощущаются боли в нижней части спины (пояснице, крестце) и внизу живота.
Во время беременности боли в спине считаются условно-нормальными и обуславливаются естественными физическими изменениями, происходящими в теле женщины, особенно в третьем триместре. Тошнота и рвота более характерны для ранних сроков — до 12 недель, и также считаются условно-нормальным состоянием, имеют медицинское определение — токсикоз беременных. Сочетание тошноты и болей в спине также возможно в первом триместре, но на более поздних сроках считается “тревожным звоночком” и должно насторожить будущую маму. Если к этим симптомам присоединяется тянущая боль в животе, особенно внизу, то возможно наступило осложнение беременности.
При появлении интенсивных болевых ощущений в животе, беременной необходимо проконсультироваться с лечащим врачом-гинекологом. Это позволит выявить патологию на ранней стадии и предупредить развитие осложнений как для плода, так и для матери.
источник


 Менингококковая инфекция. Это заболевание, которое локализовано в тканях оболочек головного мозга. Его вызывает бактериальная инфекция. Характерный признак — нестерпимая головная боль и температура. Боль вызывает резь и слезы в глазах. Температура может держаться небольшой несколько дней. Боль отдает в спину, может болеть шея и конечности. Еще один признак менингита — появление сыпи. При появлении подобной симптоматики, особенно если она сопровождается невнятной речью, потерей сознания или сильными болями, обязательно следует вызвать скорую помощь.
Менингококковая инфекция. Это заболевание, которое локализовано в тканях оболочек головного мозга. Его вызывает бактериальная инфекция. Характерный признак — нестерпимая головная боль и температура. Боль вызывает резь и слезы в глазах. Температура может держаться небольшой несколько дней. Боль отдает в спину, может болеть шея и конечности. Еще один признак менингита — появление сыпи. При появлении подобной симптоматики, особенно если она сопровождается невнятной речью, потерей сознания или сильными болями, обязательно следует вызвать скорую помощь.