Боль в пояснице в англоязычных источниках называют болью в нижней части спины (low back pain). Боли часто способствует напряжение в поясничном отделе позвоночника, ограничение движения и анталгический сколиоз.
Острая боль в пояснице может длиться от нескольких дней до нескольких недель.
Боль в пояснице встречается почти у каждого человека хотя бы один раз в жизни.
Следует отметить, что боль может быть в любой части Вашей спины, но, однако же, боль в поясничном отделе позвоночника возникает наиболее часто. Это связано с тем, что на поясничные позвонки приходится максимальная нагрузка от веса Вашего тела.
Боль в пояснице стоит на втором месте по количеству обращений к врачу, сразу после вирусных инфекций.
Вы можете почувствовать боль в пояснице после поднятия тяжести, резкого движения, после нахождения в течение долгого времени в одной позе или же после травмы позвоночника.
Острая боль в поясничном отделе позвоночника чаще всего вызвана смещением межпозвонкового диска и травмой позвоночника.
- Остеохондроз поясничного отдела позвоночника
- Межпозвонковая грыжа и протрузия межпозвонкового диска
- Спондилоартроз
- Спондилез
- Спондилолистез
- Компрессионный перелом вследствие остеопороза, миеломной болезни, гемангиомы позвонка
- Опухоль в просвете позвоночного канала
Боль может быть разнообразной: острая, тупая, тянущая , жгучая, может сопровождаться покалыванием и мурашками, онемением.
Интенсивность боли в пояснице может значительно различаться — от слабой до нестерпимой боли, мешающей сделать даже небольшое движение. Боль может сочетаться с болью в бедре, болью в голени, болью в стопе.
Сначала Вам необходимо обратиться к врачу-неврологу. Врач задаст Вам вопросы о характере Вашей боли, ее частоте, повторяемости. Врач попытается определить причину боли и начнет лечение простыми методами (лед, умеренные болеутоляющие средства, физиотерапия и необходимые упражнения).
В большинстве случаев такие методы лечения приводят к уменьшению боли в спине.
Во время осмотра врач определит точное положение боли, ее иррадиацию, неврологические рефлексы.
Большинство людей с болью в поясничном отделе позвоночника выздоравливают в течение 4-6 недель.
Диагностика включает в себя магнитно-резонансную томографию (англ. MRI) поясничного отдела позвоночника, компьютерную томографию пояснично-крестцового отдела позвоночника, рентген позвоночника.
Поскольку наиболее частой причиной боли в пояснице является межпозвонковая грыжа пояснично-крестцового отдела позвоночника, то в первую очередь Вам необходимо сделать МРТ поясничного отдела позвоночника. Это исследование также поможет исключить большинство причин болевого синдрома, таких как опухоль в просвете позвоночного канала, туберкулез позвоночника, перелом позвоночника, миеломную болезнь, анатомически узкий позвоночный канал, спонлилолистез, различные виде искривления позвоночника, спондилез и спондилоартроз. Если Ваш невролог не назначил Вам МРТ, то сделайте ее сами. Мощность аппарата МРТ должна составлять 1 Тесла и более.
Не стоит начинать диагностику с рентгеновского снимка и компьютерной томографии, эти методы небезопасны. Их можно сделать в первую очередь только при подозрении на перелом позвоночника.
- Снизьте физическую активность в первые два дня после начала приступа. Это поможет уменьшить симптомы болезни и отек в зоне боли.
- Не сидите с наклоном вперед пока боль полностью не утихнет.
- Принимайте обезболивающие средства только в случае непереносимой боли. Лучше сделать внутримышечную инъекцию, чем выпить обезболивающий препарат. Это защитит стенку Вашего желудка от прямого контакта с противовоспалительным средством. Старайтесь избегать излишнего приема медикаментозных средств. Не применяйте для лечения гормональные средства, если боль в пояснице не связана с аутоиммунным заболеванием.
- Спите в позе эмбриона, положите подушку между ногами. Если Вы обычно спите на спине, то положите подушку под колени
- Общим заблуждением является представление о том, что Вы должны ограничить физическую активность на долгое время. Постельный режим не рекомендуется. Если у Вас нет повышения температуры, потери веса, непроизвольного мочеиспускания и дефекации, то Вы должны оставаться активным столько, сколько можете выдержать. Вы можете уменьшить свою активность только в первые два дня после возникновения боли. Начните делать легкие аэробные упражнения. Ходьба на тренажере, плавание помогут улучшить кровоток к мышцам Вашей спины. Посоветуйтесь с врачом для подбора упражнений, чтобы не вызвать усиления болевого синдрома.
Большинство людей чувствуют себя значительно лучше уже после первой недели лечения.
Через 4-6 недель у значительной части больных боль исчезает полностью.
- Боль в пояснице сочетается с болью в голени и болью в стопе
- Боль не позволяет Вам себя самостоятельно обслуживать
- Боль сочетается с недержанием мочи и кала
- Сочетание боли в нижней части спины с онемением в ягодице, бедре, ноге, стопе, паховой области
- Если у Вас уже была боль в спине раньше
- Если боль длится более 3 дней
- Если Вы принимаете гормоны
- Если боль в пояснице возникла после травмы
- Ранее был поставлен диагноз онкологического заболевания
- Если Вы похудели в последнее время по невыясненным причинам
Текст добавлен в Яндекс Вебмастер 25.01.2012, 15:38
Права защищены.
- Лечение позвоночника, телефон в Москве: +7(495)777-90-03 (многоканальный), +7(495)225-38-03
- метро Нагатинская, улица Нагатинская, дом 1, корпус 21: +7(495)764-35-12, +7(499)611-62-90,
метро Академика Янгеля, улица Академика Янгеля, дом 3: +7(495)766-51-76.
При копировании материалов с нашего сайта и их размещении на других сайтах мы требуем чтобы каждый материал сопровождался активной гиперссылкой на наш сайт:
- 1) Гиперссылка может вести на домен www.spinabezboli.ru или на ту страницу, с которой Вы скопировали наши материалы (на Ваше усмотрение);
- 2) На каждой странице Вашего сайта, где размещены наши материалы, должна стоять активная гиперссылка на наш сайт www.spinabezboli.ru;
- 3) Гиперссылки не должны быть запрещены к индексации поисковыми системами (с помощью «noindex», «nofollow» или любыми другими способами);
- 4) Если Вы скопировали более 5 материалов (т.е. на Вашем сайте более 5 страниц с нашими материалами, Вам нужно поставить гиперссылки на все авторские статьи). Кроме этого, Вы должны также поставить ссылку на наш сайт www.spinabezboli.ru, на главной странице своего сайта.
Справки по телефону в Москве: +7(495)745-18-03.
источник
Позвоночник в буквальном смысле является стержнем, на котором держится наше тело. Каждый отдел позвоночника выполняет свою функцию. С точки зрения физической нагрузки самым задействованным является поясничный отдел. Именно туда приходится большая часть нагрузки при ходьбе, сидении. Он помогает поддерживать любую позу, а потому очень часто именно в нем и возникают проблемы.
Не заметить намечающиеся проблемы с поясницей практически невозможно, потому что главными их симптомами служат боль в спине и нарушение движений.
При любом раскладе болезненные ощущения являются сигналом к тому, что в теле происходят какие-либо разрушительные процессы. Их масштаб и серьезность могут быть разными, как и разными являются ощущения, беспокоящие человека.
Боль в пояснице при ходьбе бывает вполне физиологичной и безопасной. Как уже было сказано чуть выше, позвоночник несет на себе существенную нагрузку, поскольку именно он главным образом отвечает за поддержание вертикального положения тела. Если человеку внезапно пришлось много ходить или долго стоять, находиться в неудобной статичной позе — после таких нагрузок естественным образом возникют определенные дискомфортные ощущения. Они является следствием переутомления мышц, которым слишком долго пришлось работать и находиться в одной позе.
Также вполне безобидной является болезненность, которая чувствуется после нагрузок. Это может быть физическая работа или слишком активное занятие спортом. Достаточно «перебрать» с работой на грядках, поднять тяжелую сумку или взять слишком большой вес в тренажерном зале — дискомфорт в мышцах может беспокоить человека еще некоторое время. Он может появиться вследствие микротравм мышц и связок. Состояние настигает даже профессионального спортсмена, который не рассчитал нагрузку, а уж о нетренированном человеке и речи нет.
Оба этих случая не представляют опасности для здоровья, а лучшим «лекарством» является покой и восстановление сил. Расслабляющая ванна или легкий массаж, качественный отдых и осторожное отношение к своему телу помогут избавиться от беспокойства в спине.
Узким случаем является боль в пояснице у беременных женщин. Для «интересного положения» она так же является физиологичной, ведь во время беременности увеличивается вес тела в целом, а конкретно из-за растущего животика возрастает нагрузка на поясницу. Уменьшить выраженность неприятного симптома помогает ношение бандажа и разгрузка спины: после долгой прогулки беременной женщине полезно постоять в позе кошки с опорой на диван или фитбол.
Бывают ситуации, когда боль во время ходьбы преследует человека постоянно, а объективные причины вроде переутомления отсутствуют. Тогда можно предполагать, что причиной болезненных проявлений в области спины яявляются различные заболевания органов и, непосредственно, позвоночника. Обычно такую симптоматику вызывают следующие заболевания.
- Воспалительные заболевания почек. Например, одним из первых симптомов пиелонефрита является как раз дискомфорт в пояснице. Боль сохраняется и в состоянии покоя, не покидая человека ни в сидячем, ни в лежачем положении. Она не усиливается при движении и зачастую затрагивает только одну из сторон спины
- Остеохондроз – заболевание, при котором происходит истончение межпозвоночных дисков. Подвижность позвоночника при этом нарушается, позвонки начинают сдавливать друг друга, нередко происходит защемление нервов. При остеохондрозе боль может проявляться и во время активности, и после нее, и даже в состоянии покоя
- Грыжа межпозвонковых дисков – заболевание, при котором происходит выпячивание ядра позвонкового диска за пределы позвонкового пространства. Само заболевание развивается вследствие значительных нагрузок на позвоночник. Болезненность особенно усиливается при ходьбе и наклонах
- Нестабильность позвоночника чаще всего омрачает жизнь людей, страдающих лишним весом. Спутником нестабильности позвоночника является постоянная болезненность в спине во время и после ходьбы, не исчезающее чувство усталости и желание прилечь и отдохнуть
- Сужение позвоночного канала – болезнь, возникающая вследствие разрастания суставных и костных структур позвоночника. В узком позвоночном канале постоянно происходит защемление нервов, которое и есть причина дискомфорта
Если очевидных причин нет, а поясница беспокоит практически постоянно: и в момент ходьбы, после нее, обязательно нужно обратиться в поликлинику. Для начала можно прийти к участковому терапевту. Он назначит необходимые диагностические обследования и при надобности направит к узким специалистам.
Самыми информативными методами диагностики при таких симптомах будут МРТ и КТ поясничного отдела. Так же обычно назначают УЗИ внутренних органов, чтобы убедиться, что боль исходит не от них.
Разумеется, дальнейшее лечение будет зависеть от того, какова причина проблем со спиной. Если проблемы касаются органов – последует лечение выявленного заболевания, а для уменьшения боли после активности и во время нее могут назначить обезболивающее. Если же проблемы в позвоночнике – проводится противовоспалительная и восстановительная терапия. Обычно применяет физиолечение, массаж, иглоукалывание, назначается лечебная гимнастика.
В самых крайних случаях требуется проведение хирургической операции. Риск попасть под нож зависит и от самого человека: чем раньше он обратится в больницу из-за беспокоящих его болей, тем быстрее будет выявлена причина и начато лечение, а значит, тем лучше будет прогноз.
источник
Эпизодические или постоянные боли в пояснице часто сигнализируют о постепенном развитии воспалительной или дегенеративно-дистрофической патологии. Чем раньше она будет диагностирована, тем значительно лучше прогноз на полное выздоровление. Болезненные ощущения в пояснично-крестцовом отделе позвоночника провоцируют остеохондроз, грыжи, протрузии, инфекции, патологии внутренних органов.
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
При жалобах пациента на боль в пояснице врач, в первую очередь, подозревает развитие патологии опорно-двигательного аппарата. И только после ее исключения проводится тщательная диагностика для оценки состояния внутренних органов. Дело в том, что поясничные позвонки и межпозвонковые диски иннервируются общими с ними нервными стволами. Поэтому боль, возникающая, например, в области желудочно-кишечного тракта, ощущается именно в нижней части спины.
Это относительно естественные причины болезненности поясницы. Во время тяжелой физической работы или интенсивных спортивных тренировок мышцы подвергаются повышенным нагрузкам. В них скапливается молочная кислота, раздражающая волокна скелетной мускулатуры. Поэтому, помимо болей, чувствуется довольно сильное жжение. Все дискомфортные ощущения исчезают после непродолжительного отдыха в результате выведения молочной кислоты из мышечных тканей.
Если боль в пояснице появляется после каждой нагрузки, а ее выраженность не снижается в течение 1-2 часов, то следует обратиться к врачу. Чрезмерная физическая активность, подъем тяжестей часто становятся причиной микротравмирования дисков и позвонков, развития дегенеративно-дистрофических патологий.
Поясничный остеохондроз 1, 2, 3 степени тяжести — основная причина болезненности поясницы. На начальной стадии возникают слабые дискомфортные ощущения, указывающие на незначительное разрушение межпозвонковых дисков. Если человек на этом этапе обращается к неврологу, то удается полностью купировать патологию и даже частично восстановить поврежденные ткани. Острые, сильные боли, усиливающиеся при наклонах или поворотах корпуса, свидетельствуют о серьезном поражении позвоночных структур.
При остеохондрозе 2 или 3 рентгенографической стадии нередко формируются грыжи или протрузии. Они провоцируют не только пронизывающие боли, но и тяжелые осложнения — корешковый синдром, дискогенную миелопатию.
От дискомфорта в пояснице страдают женщины с аднекситом — воспалительным процессом с одновременным вовлечением яичников и маточных труб (придатков матки). Помимо болей, появляются выделения из влагалища, возникают трудности с наступлением беременности, нарушается менструальная функция.
Подобными симптомами сопровождается течение воспалительного процесса в маточных трубах, формирование кист в яичниках, образование полипов в полости матки.
Так как почки расположены в непосредственной близости от поясницы, то снижение их функциональной активности может клинически проявляться иррадиирущими болями в нижней части спины. На поражение этих бобовидных парных органов указывают расстройства мочеиспускания, обнаружение в моче примесей гноя или крови, ухудшение общего состояния здоровья. Болезненность поясницы часто наблюдается при цистите, в том числе геморрагическом, гломерулонефрите, пиелонефрите, хронической и острой почечной недостаточности.
Это одна из естественных причин дискомфортных ощущений в пояснице. Во время беременности при вынашивании ребенка увеличиваются размер матки и вес плода, что приводит к сдавлению нервных окончаний, расположенных ниже. На поздних сроках беременности в организме женщины начинает вырабатываться особый гормон — релаксин. Под его воздействием расслабляются связки, сухожилия для облегчения прохождения ребенка по родовым путям. Это может значительно усиливать выраженность болезненности.
Распространенная гинекологическая патология, при которой клетки внутреннего слоя стенок матки разрастаются за его пределами. Эндометриоидная ткань чувствительна к вырабатываемым в организме гормонам, поэтому эндометриоз клинически проявляется ежемесячными кровотечениями. Это приводит к развитию воспалительного процесса, один из симптомов которого — боль, иррадиирущая в пояснично-крестцовый отдел позвоночника.
Умеренно выраженные тянущие боли внизу живота возникают у 50% женщин перед началом ежемесячных кровотечений или во время них. Они вполне физиологичны, исчезают сразу по окончании месячных. Дискомфортные ощущения могут распространяться на поясницу и область крестца. Об их патологическом происхождении свидетельствуют сопутствующие симптомы. Это диспепсические расстройства, диарея или запор, частые головные боли, головокружения. В таких случаях у женщин может быть выявлена альгоменорея, или расстройство менструальной функции.
Позвоночник женщин с большой грудью испытывает повышенные нагрузки. А при их неправильном распределении велика вероятность развития деструктивно-дегенеративного процесса. Женщины с большим размером груди также нередко сутулятся, что еще более ухудшает состояние позвоночника.
Боль в пояснице, возникающая в конце рабочего дня, — обычное явление для женщин, которые носят узкую обувь на высоких каблуках. Происходит сдавление крупных и мелких сосудов, расстройство кровообращения в ногах и области таза. Результатом становится нарушение трофики поясничных межпозвонковых дисков, их разрушение. Ситуацию усугубляют повышенные нагрузки на позвоночный столб, а также их неправильное распределение.
Во время естественной менопаузы в организме снижается продукция эстрогенов, регулирующих восстановительные процессы в опорно-двигательном аппарате. Костные ткани теряют способность полноценно усваивать необходимые для их регенерации микроэлементы. Они становятся хрупкими, что предрасполагает к спонтанным переломам. Боль в пояснице при климаксе может быть первым симптомом костной резорбции, развития остеопороза.
Избыточная масса тела — один из факторов, провоцирующих пояснично-крестцовый остеохондроз. Лишний вес становится причиной повышенных нагрузок на межпозвонковые диски, их микротравмирования и дальнейшего разрушения. Люди с избыточной массой тела часто питаются неправильно. В их рационе преобладают высококалорийные продукты, не хватает свежих фруктов и овощей с большим содержанием микроэлементов, витаминов. Сочетание повышенных нагрузок и дефицита полезных веществ предопределяет развитие поясничного остеохондроза.
Изменение генетического аппарата клеток расстраивает регуляцию их роста, деления. Это приводит к патологическому разрастанию тканей, формированию доброкачественных или злокачественных опухолей. Боль в пояснице может возникать не только из-за сдавления новообразованием чувствительных нервных окончаний, позвоночного столба, мягких тканей, кровеносных сосудов. Опухоль «поглощает» много кальция, поэтому в костных структурах возникает дефицит этого микроэлемента, провоцирующий их истончение.
Скелетная мускулатура пояснично-крестцового отдела нередко воспаляется под воздействием низких температур. Развивается миозит — патология, клинически проявляющаяся локальной болью в пораженной мышце. Ее выраженность существенно повышается при движениях и пальпации. В ответ на воспаление повышается мышечный тонус, провоцирующий тугоподвижность поясничного отдела позвоночника.
Первичный диагноз может быть выставлен пациенту на основании подробного описания возникающих симптомов. Для каждой патологии характерен определенный болевой синдром, в том числе его интенсивность, частота, состояния, предшествующие появлению.
Такими болями клинически проявляется поясничный остеохондроз 2-3 степени тяжести. На этом этапе межпозвонковые диски подверглись значительной деструкции, утратили свои амортизационные свойства. Они не смягчают нагрузки во время движения, поэтому в результате нестабильности позвоночных структур сдавливаются мягкие ткани. Возникают сильные боли даже в состоянии покоя. Они усиливаются при поворотах и наклонах, громком смехе, кашле, чихании, сопровождаются ощущением «ползающих мурашек», мышечной слабостью.
Острая боль возникает при ущемлении остеофитом или сместившимся диском спинномозговых корешков. Так проявляется приступ люмбаго, характерный для ревматических патологий, пояснично-крестцового остеохондроза, радикулопатий. Боль настолько острая, пронизывающая, жгучая, что человек не может сделать шаг, чтобы добраться до постели. Он часто не способен разогнуться из-за страха спровоцировать болезненные ощущения.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Тупые, ноющие, давящие боли в пояснице — симптом патологий внутренних органов, в том числе мочеполовой и репродуктивной систем. Подобные дискомфортные ощущения могут свидетельствовать о развивающемся остеохондрозе, спондилоартрозе, спондилоартрите. Они не локализованы, а распространяются на бедра, ягодицы и даже лодыжки. Чаще всего ноющие боли свидетельствуют о протекающем в позвоночнике деструктивном, а во внутренних органах — воспалительном процессе.
Постоянные боли в поясничной области свидетельствуют о хронизации патологии. Они острые, сильные в период рецидивов, иррадиирущие в расположенные рядом части тела. На этапе ремиссии возникают слабые дискомфортные ощущения после переохлаждения, физических нагрузок, обострения других патологи, ОРВИ. Болезненность усиливается при наклонах, поворотах корпуса, подъеме по лестнице, продолжительной ходьбы.
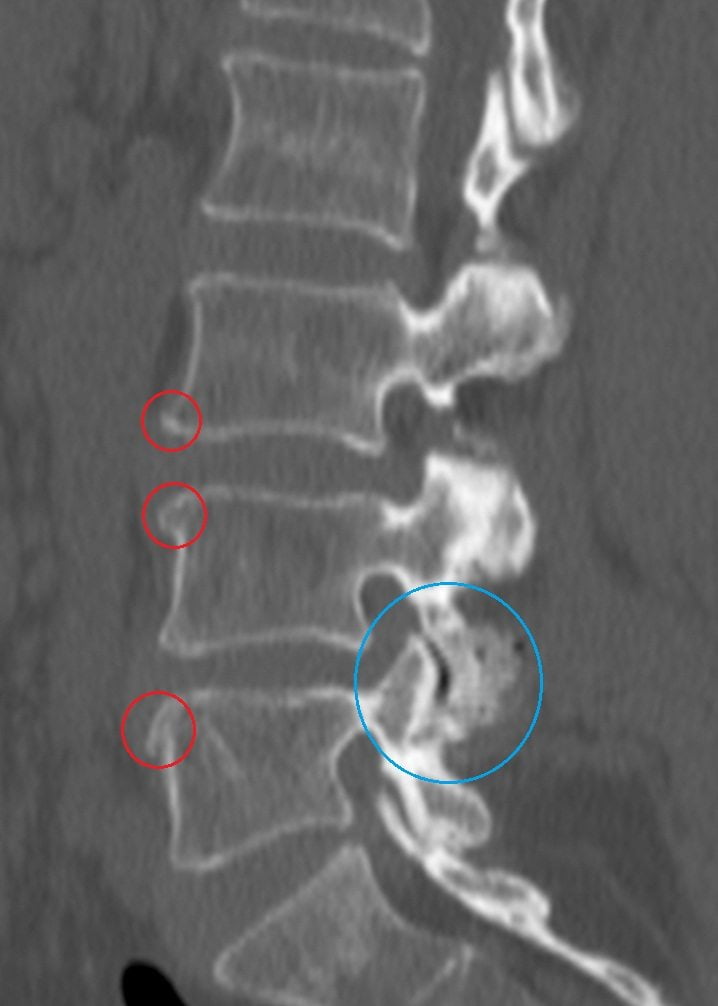
Диагноз выставляется на основании жалоб пациента, его внешнего осмотра, данных анамнеза, результатов инструментальных и биохимических исследований. Наиболее информативна в обнаружении патологий опорно-двигательного аппарата рентгенография. На полученных изображениях хорошо визуализируются деформированные тела позвонков и уменьшение расстояния между ними, сформировавшиеся костные наросты (остеофиты).
При подозрении на грыжевое выпячивание, протрузию, заболевания внутренних органов проводится МРТ, КТ, УЗИ. Эти исследования позволяют обнаружить локализацию патологии, оценить степень воспалительного процесса.
Обязательно назначается проведение общеклинических анализов крови и мочи. При подозрении на системное заболевание (подагра, ревматоидный артрит) показаны биохимические, серологические исследования.
Нередко болезненности поясницы предшествуют травмы — подвывихи позвонков, сильные ушибы, повреждения спинного мозга. В таких случаях целесообразно сразу обратиться к травматологу.
Не станет ошибкой запись на прием к терапевту. Этот врач широкого профиля обладает должными навыками диагностирования заболеваний позвоночника, внутренних органов. После изучения данных исследований он направит пациента к врачу узкой специализации — ревматологу, неврологу, ортопеду для проведения дальнейшей терапии.
При появлении сильной острой боли нужно прилечь на твердую поверхность, приняв такое положение тела, в котором дискомфортные ощущения ослабевают. Можно немного согнуть колени, положив под них подушку или свернутое одеяло. Быстро устранить боль позволит прием любого нестероидного противовоспалительного препарата, например, Кеторола, Найза, Ибупрофена, Диклофенака.
Купировать боль в поясничной области позволит применение препаратов с анальгетическим действием. Но она вскоре появится вновь, если не будет проведена грамотная терапия основной патологии. Многие заболевания внутренних органов хорошо поддаются лечению, в том числе онкологические. А вот полностью восстановить разрушенные межпозвонковые диски и деформированные позвонки при остеохондрозе невозможно. Лечение направлено на достижение устойчивой ремиссии, на этапе которой не возникают боли в пояснице.
Препаратами первого выбора всегда становятся нестероидные противовоспалительные средства (НПВС) в таблетках, капсулах — Кеторол, Найз, Ибупрофен, Целекоксиб, Кетопрофен.
В онкологии используются наркотические анальгетики, например, Трамадол. Если боль вызвана спазмами скелетной мускулатуры, то пациентам назначаются миорелаксанты. Это Мидокалм, Сирдалуд, Баклосан. Снять повышенный тонус гладкой мускулатуры позволяет прием Но-шпы, Дротаверина. В терапии патологий внутренних органов также используются анальгетики Спазмалгон, Баралгин, Максиган.
Средства для наружного применения используются для устранения дискомфортных ощущений в пояснице слабой и средней выраженности. Мази также включают в терапевтические схемы для снижения доз системных препаратов (инъекций, таблеток), уменьшения фармакологической нагрузки на организм.
| Наружные препараты для устранения болей в пояснице | Наименования лекарственных средств | Терапевтическое действие |
| НПВС | Фастум, Вольтарен, Артрозилен, Найз, Кеторол | Противовоспалительное, анальгетическое, противоотечное |
| Согревающие мази, гели | Капсикам, Финалгон, Випросал, Наятокс, Эфкамон | Обезболивающее, местнораздражающее, отвлекающее |
| Хондропротекторы при остеохондрозе | Терафлекс, Хондроксид, Хондроитин-Акос | Стимулирующее регенерацию дисков, анальгетическое, противовоспалительное |
При выборе обезболивающих средств врач учитывает вид патологии, стадию ее течения, интенсивность дискомфортных ощущений. Для устранения острых болей нередко используются медикаментозные блокады с глюкокортикостероидами (Триамцинолон, Дипроспан, Метилпреднизолон) и анестетиками (Лидокаин, Тримекаин). Гормональные препараты довольно токсичны для внутренних органов, поэтому используются не чаще раза в 1-3 месяца.
Купировать сильные боли помогает внутримышечное введение инъекционных растворов НПВС (Ортофен, Мовалис, Ксефокам, Мелоксикам, Диклофенак). Если течение патологии осложнено мышечными спазмами, то применяется Мидокалм, в состав которого входит анестетик Лидокаин.
При диагностировании уже возникших патологий или с целью их профилактики врачи рекомендуют пациентам ежедневные занятия лечебной физкультурой.
Регулярные тренировки способствуют:
- улучшению кровообращения в пояснице;
- укреплению мышечного каркаса спины;
- снижению выраженности болезненных ощущений.
Комплекс упражнений составляет лечащий врач с учетом вида патологии, количества развившихся осложнений, физической подготовки пациента.
Для улучшения кровоснабжения тканей питательными веществами, нормализации тонуса скелетной и гладкой мускулатуры, укрепления мышц пациентам рекомендован массаж:
Оздоравливающие процедуры проводятся не только с лечебными целями, но и для профилактики обострений хронических заболеваний.
Тепловое воздействие на поясницу помогает избавиться от болезненности, но только после купирования острого воспалительного процесса. Используются грелки, мази с местнораздражающим действием, ванны.
Криотерапия — лечение холодом, активирующее адаптационные системы. Это физиотерапевтическая процедура, действие которой основано на ответных реакциях организма на переохлаждении наружного слоя кожи.
Не допустить появления болей в пояснице можно исключением из привычного образа жизни провоцирующих их факторов. Следует отказаться от обуви на высоких каблуках, ограничить в рационе слишком калорийные продукты. Отличной профилактикой любых патологий становятся ежедневные занятия физкультурой, плавание, йога.
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Внешнесредовые причины боли в пояснице достаточно многообразны, но могут быть устранены или, по крайней мере, ограничены длительностью воздействия. Их выявление имеет огромное значение для предупреждения прогрессирования, хронизации болезни и в конечном итоге для предупреждения ранней инвалидизации.
Факторы риска боли в пояснице:
- профессиональные (тяжелые физические работы, статические нагрузки на позвоночник, поднятие тяжестей, монотонный физический труд, включающий в себя частые наклоны вперед и повороты тела; работа, сопровождающаяся вибрационными процессами);
- психосоциальные факторы (у подростков имеют даже большее значение, чем механические, особенно, при затяжном — подостром течении);
- нерациональное питание, курение, нерегулярные занятия спортом;
- индивидуальные физические факторы (большие нагрузки и противоестественное положение тела, стереотипные движения и др.);
- низкие физические нагрузки, увеличение времени просмотра телевизионных передач;
- занятия конкурирующими видами спорта, единоборствами;
- компьютеризированный образ жизни.
Факторы, указывающие на серьезные причины боли в пояснице
Существующая или ранее существовавшая опухоль
Использование кортикостероидов или
Внутривенное употребление наркотиков
Травма (в особенности, серьезное падение или автокатастрофа)
Симптомы инфекции (озноб, жар)
Конституциональные симптомы (потеря веса, ночной пот, анорексия)
Дисфункции кишечника и мочевого пузыря
Отсутствие улучшения при постельном режиме
Боль длится более 6-8 недель
Инфекция, опухоль, грыжа межпозвоночного диска, синдром конского хвоста, стеноз позвоночника
Синдром конского хвоста Инфекция, опухоль
При выявлении более опасных факторов необходимо исключить серьезные причины боли в пояснице.

Боль в пояснице может быть результатом какого-либо ретроперитонеального заболевания (язвенная болезнь двенадцатиперстной кишки, аневризма аорты, рак поджелудочной железы; часто при этом боли локализуются в поясничном отделе спины, но движения в спине полные и не вызывают болезненности!). К другим причинам могут относиться опухоль позвоночника; инфекция; боль, связанная со спондилезом или вызванная механическими факторами; поражение межпозвоночных дисков, спондилоартрит, остеопороз, остеомаляция.
Основные причины боли в пояснице:
- Дегенеративные и структурные— остеохондроз, спондилез, спондилоартроз, повреждения и грыжи межпозвонковых дисков, врожденный или приобретенный в результате патологического перелома спондилолистез (смещение тела позвонка относительно соседнего позвонка), спондилолиз (дефект межсуставной части дужки позвонка в виде одно или двусторонней щели), остеохондропатия позвоночника (болезнь Шейермана-Мау), компрессионные переломы позвонков, спинальный стеноз, травмы (кровоизлияния, переломы, трещины).
- Метаболические— болезнь Педжета, остеопороз, другие метаболические поражения костей (остеомаляция, охроноз, гиперпаратиреоз).
- Воспалительные неинфекционные — спондилоартриты, сакроилеиты, болезнь Бехтерева, псориатический спондилит, реактивные артриты, ревматоидный дисцит, артрит при неспецифическом язвенном колите, болезнь Крона.
- Инфекционные — остеомиелит позвоночника и костей таза, туберкулез позвоночника, сифилис, параспинальный абсцесс, абсцесс эпителиального копчикового хода, дисцит, эпидуральный абсцесс, паравертебральные инфекции.
- Опухолевые— метастазы в позвоночник (рак простаты, молочной железы, легких, щитовидной железы, почки, надпочечников, меланома), миеломная болезнь, опухоли системы крови (лимфома, лейкемия), редкие опухоли (остеосаркома, остеоид-остеома, аневризматическая костная киста, гемангиома и др.), первичная костная неоплазия, гуморальные аффекты опухолей костей.
- Прочие— поражение тазобедренного сустава (остеоартроз, ревматоидный артрит, асептический некроз, туберкулез, остеомиелит), кокцигодиния.
- Поражение спинного мозга — арахноидит (после перенесенного миелита или в послеоперационном периоде), эпидурит, опухоль, туберкулез, абсцесс.
- Патология мягких тканей— перенапряжение пояснично-крестцового отдела, повреждения мышц и связок, миофасциальный синдром, тендиниты, фибромиалгия, ревматическая полимиалгия, седалищный бурсит.
- Заболевания внутренних органов и сосудов — расслаивающая аневризма брюшной аорты, болезни почек и мочевыводящих путей (камни, инфекция, опухоль), панкреатит, пептическая язва, болезни желчных путей, селезенки, кровоизлияние в забрюшинную клетчатку, ретроперитонеальная опухоль, тазовый абсцесс, эндометриоз, воспалительные и опухолевые болезни женских половых органов, простатит, рак простаты.
- Другие (опоясывающий лишай, депрессия, беременность, симуляция).
Наиболее частыми причинами болей в пояснице являются вертеброгенные боли. Они встречаются при самых различных заболеваниях, и поэтому залогом их успешного лечения служит точная диагностика. Под вертеброгенной болью (дорсопатией) понимают болевые синдромы в области туловища и конечностей невисцеральной этиологии, связанные с заболеваниями позвоночника.
Самой частой причиной вертеброгенных болей в пояснице являются дегенеративно-дистрофические поражения позвоночника:
- остеохондроз (протрузия или пролапс межпозвонкового диска, дистрофическое поражение межпозвонкового диска и прилежащих к нему тел позвонков);
- спондилоартроз (артроз дугоотростчатых или фасеточных суставов);
- спондилез (костеобразование под передней продольной связкой).
Вследствие указанных изменений позвоночника может развиться дистрофический спондилолистез и вторичный люмбальный стеноз. В происхождении вертеброгенного болевого синдрома имеет большое значение и функциональное блокирование межпозвонковых суставов с вторичным мышечно-тоническим рефлекторным синдромом.
Остеохондроз — самая частая причина острой боли в пояснице. Причина боли — дегенеративное повреждение межпозвонковых дисков, что в дальнейшем приводит к изменению межпозвоночных суставов и связок. При поражении поясничных межпозвоночных дисков пульпозное (мякотное) ядро диска через трещины в фиброзном кольце выпячивается в форме грыжи в заднебоковом направлении в сторону заднебоковой связки, которая является наиболее слабой, сдавливая корешки спинномозговых нервов. Пульпозное ядро диска может выпячиваться и в сторону позвоночного канала, что приводит к появлению поясничных болей, однако сдавления нервных корешков при этом обычно не происходит. Тем не менее, в данном случае существует определенный риск возникновения синдрома сдавления элементов конского хвоста, который характеризуется тупыми болями в верхних сакральных отделах и парастезиями в ягодицах, половых органах или области бедра с одновременным нарушением функций кишечника и мочевого пузыря.
Недавние исследования показали, что корешковые поясничные боли, обусловленные грыжей межпозвоночного диска, у большинства пациентов полностью исчезают или значительно ослабляются в течение 6-18 мес. Боль при остеохондрозе возникает или усиливается после физической нагрузки (подъем тяжести или неловкий поворот), ослабевает в покое (в положении лежа), распространяется по задней поверхности ноги, сопровождается ограничением движений. В анамнезе у таких пациентов, как правило, уже наблюдались подобные приступы.
При острой боли назначается покой на 2-3 нед. и обезболивающие: нестероидные противовоспалительные препараты, ненаркотические анальгетики. После стихания боли рекомендуется специальный комплекс упражнений, при необходимости — мануальная терапия.
Спондилоартроз часто развивается у пациентов в возрасте старше 50 лет и может сопутствовать остеохондрозу. Основные изменения развиваются в межпозвоночных суставах, что приводит к выраженному ограничению движений. Боль в поясничном отделе позвоночника локализуется паравертебрапьно, обычно тупая, ноющая, провоцируется и усиливается при физической или длительной статической нагрузке (сидением, стоянием), ослабевает в положении лежа, сидя. К рентгенологическим признакам спондилоартроза относят:
- Субхондральный склероз суставных поверхностей;
- Сужение суставной щели вплоть до ее полного исчезновения;
- Костные разрастания в зоне суставов, деформации суставных отростков.
В зарубежных исследованиях рентгенологические параметры при спондилоартрозе часто оцениваются по классификации Kellgren, согласно которой выделяются 4 градации — от 1 (отсутствие остеофитов) до 4 (большие остеофиты, склероз замыкательных пластинок, снижение высоты межпозвоночных дисков вплоть до исчезновения).
В лечении применяются обезболивающие, назначаются специальные упражнения, водолечение, мануальная терапия.
Это сужение спинномозгового канала, которое приводит к ишемии нервных корешков и способствует развитию нейрогенной хромоты. Остеоартропатия дугоотростчатых (межпозвоночных) суставов и межпозвоночных дисков приводит к сужению спинномозгового канала. Избыточная нагрузка на функционально неполноценные межпозвоночные диски может способствовать образованию больших остеофитов. Межпозвоночные суставы гипертрофируются, растущий остеофит деформирует их, а желтая связка утолщается. В результате этих изменений спинномозговой канал и позвоночные отверстия суживаются. Пациенты предъявляют жалобы на постоянную боль в поясничной области, которая иногда принимает сверлящий характер и иррадиирует вниз, в ногу (ложная хромота). Боль усиливается в положении стоя и при ходьбе.
Это смещение позвонка кпереди относительно нижележащего позвонка (обычно позвонок L5 смещается кпереди относительно позвонка S1). Степень смещения бывает разной. Пациенты предъявляют жалобы на боли, которые локализуются в поясничной области, на задней поверхности бедра и ниже, по ходу нижней конечности. Физическая активность усиливает боль. Спондилолистез является очень частой причиной болей в пояснице у пациентов в возрасте до 26 лет и легко поддается диагностике при помощи обычной рентгенографии. Спондилолиз — это одна из форм спондилолистеза, при которой отмечается дефект межсуставной части дужки позвонка без смещения позвонка кпереди. Считается, что данный дефект обусловлен нарушением процессов остеосинтеза и может быть выявлен у молодых спортсменов.
В то же время существуют и другие причины болей в пояснице, о которых должен помнить врач во избежание лечебных ошибок. К ним относятся: неинфекционные воспалительные заболевания (анкилозирующий спондилит, синдром Рейтера, ревматоидный артрит), метаболические поражения костей (остеопороз, остеомаляция), дистрофия дугоотростчатых (межпозвоночных) суставов, патология крестцово-подвздошного сустава, новообразования позвоночника и спинного мозга, инфекционные поражения позвонков и межпозвонковых дисков (туберкулез, бруцеллез, эпидуральный абсцесс), болезни роста (сколиоз), травмы позвоночника и мягких тканей, синдром грушевидной мышцы, заболевания внутренних органов, сопровождающиеся отраженными болями, herpes zoster и т.д.
Спондилоартропатиями обозначается группа заболеваний, которая характеризуется поражением крестцово-подвздошных сочленений и суставов позвоночника. К ним относятся: анкилозирующий спондилит (болезнь Бехтерева), синдром Рейтера, подагра, псориатический артрит, артриты при воспалительных заболеваниях кишечника, реактивные артриты. Болеют чаще молодые мужчины. Боль локализованная, двусторонняя, возникает в покое (усиливается ночью и ранним утром) и уменьшается при движениях. Утром отмечается скованность суставов, которая долго не проходит.
Для всех злокачественных новообразований характерна постоянная, глубокая боль в позвоночнике, интенсивность которой не меняется в течение суток.
Миеломная болезнь — опухолевое заболевание кроветворной ткани. Заболевание обычно начинается в возрасте 50-60 лет и сопровождается болью в позвоночнике и других костях. Выраженное разрушение кости в результате развития опухоли может приводить к спонтанным переломам.
Метастазы в позвоночник чаще всего наблюдаются при раке легкого, молочной и предстательной желез. При первичных опухолях позвоночника симптомы появляются, когда опухоль сдавливает или прорастает в спинномозговые корешки. Помимо выраженного болевого синдрома наблюдается изменение чувствительности, двигательные нарушения, которые неуклонно прогрессируют.
Купирование боли у больных со злокачественными новообразованиями нередко требует назначения наркотических анальгетиков. Однако в начальной стадии заболевания для купирования болевого синдрома легкой и средней степени тяжести возможно использование ненаркотических анальгетиков.
Остеомиелит и туберкулез позвоночника хотя и относятся к редко встречающимся заболеваниям, тем не менее, не следует забывать, что они могут быть причиной постоянной боли в пояснице, не меняющейся в течение суток. Имеются также общие признаки заболевания: лихорадка и интоксикация. Пациентам требуется лечение в специализированных стационарах.
Позвоночный столб состоит из множества сложных суставов между позвонками; губкообразных дисков между их телами, которые служат для амортизации толчков, а также из множества фасеточных суставов. Нарушение функции в любой части позвоночника может отразиться на его функции в целом, а спазм позвоночных мышц лишь усиливает боли. Поскольку большую часть времени человек пребывает в вертикальном положении, значительные силы воздействуют на позвоночник, особенно во время вставания; при этом могут происходить разрывы дисков (их фиброзных колец) у относительно молодых лиц и даже переломы позвонков — у более пожилых.
Чаще всего разрыв дисков происходит в поясничном отделе, особенно это касается последних двух дисков. В типичных случаях через несколько дней после большого напряжения мышц спины у человека внезапно возникает резкая боль (в пояснице) при кашле, чиханье или резком повороте (начало заболевания может быть и более постепенным). Боль может локализоваться в нижнем отделе поясницы (люмбаго), а может иррадиировать в ягодицы и вниз, по ноге (ногам) — тогда говорят об ишиасе, при этом пролабированное ядро диска сдавливает нервный корешок.
Признаки: ограничение сгибания туловища вперед, иногда также ограничение разгибания; боковое сгибание нарушается в меньшей степени, но если нарушается, то односторонне. При пролапсе диска L5/S1 возникает корешковая боль по ходу S, с характерной болью в икроножной мышце, ослаблением подошвенного сгибания, уменьшением чувствительности (при покалывании иголкой) на подошвенной стороне стопы и задней поверхности голени, а также снижением ахиллова рефлекса. При пролапсе диска L4/L5 нарушается разгибание большого пальца, а также снижается чувствительность по наружной поверхности стопы. Если нижние поясничные диски пролабируют в центральном направлении, может возникнуть сдавление конского хвоста.
В большинстве случаев больным показан покой, лежать рекомендуется на твердой поверхности, эффективны обезболивающие средства. Миелография и магнитно-ядерная томография могут подтвердить диагноз, но их применяют тогда, когда планируется декомпрессия с помощью ламинэктомии (например, для декомпрессии конского хвоста) или когда консервативное лечение неэффективно, а симптомы заболевания резко выражены.

Остеоартрит фасеточных суставов (единственные синовиальные суставы в области спины) может вызвать генерализованное сужение поясничного отдела спинномозгового канала или только его латеральных рецессусов (выпячиваний). В отличие от симптоматики пролапсов дисков в поясничном отделе позвоночника признаки этого сужения следующие.
- Боль усиливается при ходьбе, при этом ощущаются боли и тяжесть в одной или обеих ногах, что заставляет больного остановиться («позвоночная перемежающаяся хромота»)
- Боль возникает при разгибании позвоночника.
- Отрицательный симптом Ласега.
- Немногочисленные симптомы поражения ЦНС.
Подтверждение диагноза. Компьютерная (КТ) миелография и магнитно-ядерная томография позволяют визуализировать спинномозговой канал.
Лечение. Декомпрессия спинномозгового канала (удаляют его заднюю стенку) дает хорошие результаты, если неэффективны НСПВП, введение стероидов в эпидуральное пространство и ношение корсета (для предупреждения возрастания поясничного лордоза в положении стоя).
Следует отметить, что сколиоз — это всегда патология. К признакам, подтверждающим наличие сколиоза, относятся: видимая деформация остистых отростков позвонков; асимметрия плеч, лопаток и складок Наталии, которые не исчезают в положении сидя; асимметрия параспинальных мышц; чрезмерный грудной кифоз и деформации в сагиттальной плоскости. Лордоз почти всегда носит вторичный характер и обусловлен либо наклоном таза вперед, либо изменениями в тазобедренных суставах.
Искривления позвоночника могут интерпретироваться как функциональные или анатомические. Функциональные встречаются при мышечном спазме или коротких ногах у ребенка. Анатомические же искривления бывают признаками врожденной или приобретенной патологии.
Поражение позвоночного столба встречается при синдроме Прадера-Вилли, болезни Шейерманна-Мау (ювенильный кифоз), рахите (нефиксированный кифоз, обусловленный слабостью связочно-мышечного аппарата), туберкулезном спондилите, травмах позвоночника.
Одной из частых причин таких болей в пояснице является миофасциальныи болевой синдром, который может осложнять практически любые вертеброгенные боли или наблюдаться вне зависимости от них. Миофасциальныи болевой синдром характеризуется хроническими болевыми ощущениями, которые имеют место в различных триггерных точечных участках мышечной и фасциальной ткани. При этом пациенты жалуются на резкие боли вдоль локальных зон болезненности, которые часто иррадиируют. Данную патологию иногда путают с радикулопатией (корешковыми болями). Триггерные точечные участки наиболее часто локализуются в верхних участках трапециевидной мышцы, на поверхности мышц-разгибателей спины, в мышечной ткани нижних отделов паравертебральных мышц и в ягодичных мышцах. Установление причин болей в пояснице основывается на результатах клинического обследования, данных лучевой диагностики и других параклинических методов исследования.

Фибромиалгию скорее всего следует рассматривать как отдельную нозологическую форму с первичным поражением мышц. Литературные данные указывают на то, что фибромиалгия может быть врожденной, чаще встречается у женщин и может развиться на фоне физической или эмоциональной травмы. При фибромиалгии больные жалуются на разлитую боль, пальпаторно определяются болезненные зоны, причем подобная симптоматика длится, по меньшей мере, 3 месяца. Различные психологические расстройства могут отмечаться у двадцати пяти процентов пациентов, страдающих фибромиалгией.

После небольших травм, произошедших во время выполнения физической работы, занятий спортом появляется постоянная поверхностная разлитая боль в пояснице, которая значительно облегчается местным нанесением обезболивающих — НПВП (гель) или их системным приемом. Помимо выраженного обезболивающего эффекта, эти препараты обладают противовоспалительным эффектом, что сокращает время реабилитации.

Разрыв аневризмы брюшной аорты или кровоизлияние в забрюшинную клетчатку проявляются сильнейшей болью в спине, коллапсом, парезами и нарушениями чувствительности. В анамнезе у пациентов с кровоизлиянием есть указания на прием антикоагулянтов. Излившаяся кровь сдавливает спинномозговые нервы. Обе ситуации требуют экстренной госпитализации.

Заболевания органов малого таза сопровождаются болями в пояснице. Тупая боль в пояснице служит одним из основных симптомов пиелонефрита. Заболевание особенно часто развивается у беременных, сопровождается частым, болезненным мочеиспусканием и появлением мутной мочи, ознобом, повышением температуры тела выше 38 °С. Лечение проводится антибиотиками и уросептиками.
Боль в пояснице может стать ведущим симптомом альгодисменореи и эндометриоза. При этом необходимо обратить внимание на то, что глубокая, ноющая, разлитая боль всегда связана с менструальным циклом. Лечение проводится гинекологом. Для облегчения боли применяются обезболивающие (НПВП, ненаркотические анальгетики).
Боли в спине дифференцируются с аневризмой брюшной аорты, внематочной беременностью, панкреатитом, перфоративной язвой желудка и двенадцатиперстной кишки, пиелонефритом и мочекаменной болезнью, опухолью таза (например, опухолью седалищного бугра), воспалительными заболеваниями придатков у женщин.

источник
В российской неврологии боль в спине часто объясняют протрузией или грыжей. Но весь мир думает по-другому, а я стараюсь донести до вас современные мировые взгляды простым языком.
В нашем теле с годами происходят изменения. Кожа малыша нежная, упругая. В 30 лет, как бы мы ни прибегали к косметическим процедурам, она уже не такая. А представьте моряка, который всю жизнь провел в плаваниях: его кожа грубая и морщинистая.
То же самое происходит с нашим позвоночником. В большинстве случаев протрузии и грыжи — естественные возрастные изменения. Если в вашей жизни много провоцирующих факторов, например, ношение тяжелых грузов, то вероятность заполучить большую грыжу увеличивается.
Многочисленными исследованиями установлено, что протрузии дисков встречаются у здоровых людей: в 20 лет — до 40% обследованных (напомню, это пациенты без боли в спине), в 70 лет — до 90%. Кроме того, выраженность изменений на МРТ не связана со степенью болевого синдрома: при большой грыже боли может не быть совсем, а при маленьких протрузиях у пациента может быть сильная боль (потому что причина не в протрузиях, а в другом).
Конечно, вызывает! Примерно в 1-4% от всех случаев боли в спине.
Грыжа приводит не только к боли, но и к другим расстройствам: нарушению чувствительности, изменению рефлексов, иногда снижению мышечной силы. Все это грамотный врач определяет в ходе неврологического осмотра. Если сила мышц достаточная, рефлексы при постукивании молоточком симметричные, не ослабленные, чувствительных нарушений нет, то крайне маловероятно, что боль в спине обусловлена грыжей.
Кроме того, сдавливая спинномозговой корешок на определенном уровне (если Вы почитаете результаты МРТ, увидите, что описаны протрузии и грыжи на уровне, например C3-C5 или L5-S1), грыжа вызывает не просто снижение чувствительности где попало, а в определенных сегментах, и строго определенные изменения рефлексов. Невролог соотносит уровень поражения с данными МРТ.
Все причины боли в спине можно разделить на 3 группы: неспецифические, специфические и корешковые.
Неспецифические — до 85%, обусловлены мышцами, связками, сухожилиями, мелкими суставами.
При неврологическом осмотре нет никаких настораживающих симптомов и признаков поражения нервных корешков, боль усиливаются при движении, уменьшаются в покое, чаще всего связана с неправильным двигательным стереотипом.
Острая боль возникает после неудачного поворота, наклона, вынужденной позы, например, сон в неудобном положении — и наутро невозможно повернуть шею. Хроническая боль часто обусловлена тем, что человек дает слишком большую нагрузку на одни группы мышц и совсем не нагружает другие.
Длительная работа в сидячем положении, ношение ребенка на одном боку — это неверные двигательные стереотипы. Можно бесконечно пить таблетки, но пока вы не поменяете свою двигательную активность, высока вероятность, что боль вернётся. Конечно, активность должна быть с умом.
ни рентген, ни МРТ не нужны, только осмотр врача. Почему? Там либо ничего не обнаружат, либо найдут протрузии/грыжи, не имеющие отношения к делу.
Специфические — до 10%: перелом позвоночника, туберкулез, остеомиелит, абсцесс, стеноз позвоночного канала, новообразование, анкилозирующий спондилит и другие.
Кроме боли в спине могут быть другие симптомы (повышение температуры, похудение) да и сама боль имеет необычные характеристики, например, не зависит от движения или усиливается в покое, ночью.
Анализ крови, рентген, МРТ, ПЭТ-КТ — все зависит от предполагаемой причины.
Корешковые — до 4% (по некоторым данным до 10%), вызваны сдавлением нервного корешка вследствие грыжи.
Может понадобиться МРТ позвоночника, но необходимость в каждом случае определяет врач.
Задача врача — определить, к какой из 3 групп причин относится боль, от этого будет зависеть дальнейшая тактика.
Существует система «красных флагов» ? — симптомов, которые должны вызвать у врача диагностическую настороженность:
- возникновение боли с новыми, необычными характеристиками в возрасте менее 20 или более 55 лет;
- боль, не зависящая от движения, боль в покое;
- усиление боли в ночное время;
- нарастающий со временем характер боли;
- отсутствие облегчения боли или ее усиление после пребывания в лежачем положении;
- локализация боли в грудном отделе позвоночника или в грудной клетке;
- длительное недомогание, лихорадка, необъяснимая потеря массы тела.
- перенесенная в недавнем прошлом травма спины;
- наличие в анамнезе онкологических (злокачественных) заболеваний;
- персистирующая инфекция;
- остеопороз;
- длительный прием кортикостероидов (в том числе в виде ингаляций);
- применение антикоагулянтов;
- внутривенное употребление наркотических препаратов;
- иммунодефицит (в том числе ВИЧ-инфекция), прием иммуносупрессивных препаратов.
- наличие у пациента очаговой неврологической симптоматики (слабость конечностей, онемение, нарушение мочеиспускания и дефекации);
- болезненность при пальпации и перкуссии позвоночника, усиление боли при натуживании;
- выраженная деформация позвоночника;
- пульсирующее образование в брюшной полости.
Наличие этих симптомов (особенно совокупности) у пациента с болью в спине должно заставить врача получше подумать о причине боли и исключить серьезную патологию.
С проведением МРТ при боли в спине есть 2 крайности: делать ее всем подряд «на всякий случай» и не делать исследование тогда, когда оно действительно нужно. Разбираемся вместе с вами.
Если боль в нижней части спины возникла у пациента младше 50 лет, она не иррадиирует в ноги, не сопровождается лихорадкой и неврологический симптоматикой (слабость мышц, нарушение рефлексов и чувствительности, нарушение мочеиспускания и дефекации), в прошлом не было опухолей, то с вероятностью 99% боль носит неспецифический характер и связана с вовлечением мышц, связок, сухожилий, мелких суставов.
Чтобы приблизить эту вероятность к 100% мы оцениваем пациента в динамике и смотрим, уменьшается ли боль после лечения или нет. Если сделать такому пациенту МРТ позвоночника, никакой важной информации мы не получим.
Даже если будут найдены грыжи или протрузии, это ни на что не повлияет.
Во-первых, у пациента без неврологический симптоматики грыжи и протрузии являются случайной находкой и не связаны с болью в спине. Эта мысль так трудно приживается в умах пациентов и коллег, но тем не менее это так.
Во-вторых, находки на МРТ в виде немых, молчащих грыж и протрузий никак не повлияют на лечебную тактику.
Но как же не пропустить другую серьезную патологию? Для этого есть красные флаги ?, которые мы уже обсудили. Врач анализирует все эти настораживающие симптомы (в совокупности, а не по отдельности), после чего принимает решение о необходимости МРТ.
источник
Боль в пояснице может возникнуть справа, слева, беременности (на ранних и поздних сроках).
Боль в нижней части спины – своеобразная расплата человечества за прямохождение, когда наибольшая нагрузка ложится на поясничный отдел позвоночника, несущий основное бремя массы человеческого тела. Пагубное влияние на позвоночник оказывают и гиподинамия, неправильное питание, ожирение, стрессы. Для многих боль в пояснице (люмбалгия) – настолько привычное явление, что становится частью повседневной жизни. Она может возникнуть только однажды и исчезнуть без следа, а может возвращаться снова и снова. Как правило, большинство пациентов выздоравливают в течение 2–3 месяцев, лишь у небольшого числа больных при жалобах на люмбалгию выявляются серьезные заболевания.
Поясничные боли могут быть различного характера — ноющие, возникающие после длительного сидения или ночного сна, или острые стреляющие боли, которые застают в самой неудобной позе и не дают возможности разогнуться. Боли могут быть связаны с защемлением нервных корешков, раздражением собственных нервов позвоночного столба, а так же отеком и раздражением мышц и связок в зоне иннервации поясничного отдела позвоночника или могут отдавать в поясницу при заболеваниях внутренних органов. Самыми известными поясничными синдромами являются люмбаго и ишиас (люмбоишиалгия).
Причины первичной боли в пояснице обусловлены патологией позвоночного столба – дистрофическими и функциональными изменениями в суставах позвонков, межпозвонковых дисках, мышцах, сухожилиях, связках.
Позвоночник – это ряд позвонков, связанных между собой эластичными тканями – мышцами и связками. Они (кроме костной ткани) содержат нервные окончания и способны стать источником боли в спине.
Вторичный синдром боли в пояснице связан с травматическими поражениями позвоночника, опухолевыми и инфекционными процессами, заболеваниями внутренних органов, в том числе органов малого таза у женщин, остеопорозом и другой патологией. Это своеобразный сигнал тревоги о неполадках в организме. У боли в пояснице множество причин, не обязательно связанных с патологией позвоночника. Особенно распространенные причины постоянной боли в пояснице – доброкачественные и злокачественные заболевания тазовых органов у женщин и мужчин (эндометриоз, миома матки, дисменорея, воспалительные заболевания яичников, поражения крупных сосудов, почек, хронический простатит, некоторые болезни нервной системы).
Наиболее частая причина возникновения боли в пояснице – остеохондроз позвоночника, который проявляется в результате защемления нервных корешков, отходящих от спинного мозга на том или ином уровне.
Боли в спине, остеохондроз позвоночника, грыжа диска, протрузия диска
Существует множество состояний здоровья человека, которые приводят к появлению боли в позвоночнике (спине и пояснице). Некоторые из них являются врожденными, как спина Бифида (spina Bifida), другие формируются с возрастом (остеохондроз, спондилёз, спондилоартроз, остеопороз и т.д.). Однако большинство причин боли в позвоночнике (спине и пояснице) у трудоспособного населения связанны по своему происхождению с однотипными физическими нагрузками на работе (сидение за рулём в автомобиле или сидячая работа за компьютером) и травмами позвоночника.
В амбулаторной практике у пациентов с остеохондрозом позвоночника наиболее часто встречается накопительный механизм возникновения боли в спине. Появлению стойкого болевого симптома в позвоночнике (спине и пояснице) на фоне имеющегося уже остеохондроза предшествует наличие дискомфорта у пациента на протяжении длительного периода времени.
Боли в позвоночнике (спине и пояснице) встречаются гораздо реже у лиц, ведущих спортивный образ жизни. Профилактике развития остеохондроза позвоночника и появления боли в позвоночнике (спине и пояснице) способствуют прежде всего самостоятельные занятия гимнастикой, активный отдых. Это снимает дневную загруженность одних и тех же мышц, связок и суставов поясничного отдела позвоночника.
Сдавление седалищного нерва с возникновением боли в ноге при остеохондрозе позвоночника с грыжей диска.
- мышечный спазм (острый или хронический)
- протрузия или грыжа межпозвонкового диска (с возможным защемлением нерва)
- дегенеративные процессы позвоночника (остеохондроз, спондилёз, спондилолистез)
- болезнь Шеермана-Мау
- болезнь Бехтерева
- стеноз позвоночного канала
- сакроилеит (воспаление крестцово-подвздошного сочленения)
- артроз крестцово-подвздошного сочленения
- артроз межпозвонкового сустава (спондилоартроз) и т.д.
Боли в пояснице при остеохондрозе могут усиливаться при кашле и чихании, при любых движениях, особенно при наклонах туловища вперед. Наряду с болью в пояснице, поясничный остеохондроз может проявляться нарушением чувствительности отдельных участков кожи или мышц нижней половины туловища и ног, ослаблением или исчезновением сухожильных рефлексов ног. Как правило, при остеохондрозе наблюдается искривление поясничного отдела позвоночника. В зависимости от плоскости, в которой происходит искривление, различают сколиозы (искривление вправо или влево), лордозы (выгнутость вперед) и кифозы (сглаживание поясничного отдела или даже выгнутость его назад). В том случае, если при остеохондрозе происходит защемление спинного мозга, наблюдается нарушение мочеиспускания или дефекации, а так же нарушение чувствительности мочевого пузыря или половых органов.
Однако, наиболее часто поясничный остеохондроз проявляется радикулярными болями — т.е. развивающимися в результате защемления нервных корешков, отходящих от спинного мозга на том или ином уровне. Так, один из широко известных поясничных синдромов — люмбаго. Возникает он в момент физического напряжения или в неловком положении тела, а иногда и без видимой причины. Внезапно в течение нескольких минут или часов появляется резкая простреливающая боль («прострел»), часто она жгучая и распирающая («как будто кол воткнули в поясницу»). Больной застывает в неудобном положении, не может разогнуться, если приступ возник в момент поднятия тяжести. Попытки спуститься с кровати, кашлянуть или согнуть ногу сопровождаются резким усилением боли в пояснице и крестце. Если больного попросить встать на ноги, то выявляется резкая обездвиженность всей поясничной области за счет напряжения мышц.
Люмбаго (lumbago; лат. lumbus поясница; синоним прострел) — это приступ внезапной и резкой боли, а так же перенапряжения мышц в поясничной области. Возникает, как правило, в момент физической нагрузки или после неё, и провоцируется перегреванием и последующем охлаждением тела.
Боли в пояснице при люмбаго появляются в начальной стадии дистрофического процесса в межпозвоночном диске, студенистое ядро которого теряет упругость и распадается на отдельные фрагменты. Фрагменты ядра при физическом напряжении и движениях позвоночника оказывают давление на фиброзное кольцо, содержащее чувствительные рецепторы. Раздражение рецепторов в сегменте позвоночника является причиной боли, рефлекторных реакций и тонического напряжения мышц поясничной области.
Характер внезапно появляющейся резкой боли в пояснице — рвущий, пульсирующий, прокалывающий, простреливающий. Больной не может разогнуться, мышцы спины напряжены. Малейшее движение, кашель или физическое напряжение обостряют боль. Надавливание на поясницу причиняет боль. Во время приступа человек становится беспомощным, застывает в вынужденной позе, любая попытка движения усиливает боль, развивается спазм мышц поясничной области. Длительность боли в пояснице от нескольких минут до нескольких часов и суток. В покое и в положении лежа на жесткой поверхности острая боль стихает. Иногда сильная боль исчезает так же внезапно, как и появилась. В этом случае у больных возникает ощущение, что в пояснице «что-то встало на место».
При повторных приступах люмбаго боли нередко появляются в заднем или задненаружной поверхности бедра или голени (люмбоишиалгия), что указывает на вовлечение в патологический процесс соответствующих спинномозговых корешков.
Ишиас развивается в результате защемления корешка, расположенного несколько ниже, чем при люмбаго.
Ишиас (греч. ischiás, от ischíon — таз, бедро, множественное число ischía — седалище), пояснично-крестцовый радикулит, заболевание корешков пояснично-крестцового отдела спинного мозга и, главным образом, седалищного нерва. Этот нерв является крупнейшим в организме человека. Он берет свое начало на пяти различных уровнях спинного мозга в поясничном отделе позвоночника, отделе, несущем на себе основную нагрузку. Затем седалищный нерв спускается вниз по ноге, разделяясь на более мелкие нервы, которые идут в бедро, колено, голень, голеностопный сустав, ступню и пальцы. Из-за большой протяжённости седалищного нерва и его тесной связи со многими органами, заболевания седалищного нерва встречаются очень часто.
Боль при ишиасе бывает самой разнообразной. Среди возможных разновидностей боли и ощущений встречаются стреляющая боль, жжение, покалывание, «мурашки» и онемение одновременно. Боль при ишиасе может быть такой жестокой, что пациент не может спать или выполнять такие необходимые действия, как сидеть, стоять, ходить, наклоняться или поворачиваться.
Простреливающие боли возникают в ягодице и по задней поверхности ноги, как правило на одной стороне тела. Как и при люмбаго, они усиливаются при перемене положения тела. На ноге выявляются особо болезненные для прикосновения участки — это костные выступы по нижнему краю ягодицы и в области колена. Наряду с этим обнаруживаются болезненные узелки в самих мышцах бедра и голени.
Приступы люмбаго и ишиаса склонны повторяться в течение жизни. Поэтому очень важно выявить тип нагрузки или положения тела, которые провоцируют их появление. Это позволит предотвращать развитие приступов. Острые проявления заболеваний купируются анальгетиками, обезболивающими блокадами в область позвоночника, а так же специальными приемами по растяжению позвоночника и ягодичной области.Лечение синдрома должно быть комплексным.
Боль в поясничной области является одним из характерных признаков заболевания почек.
Для патологии почек характерна постоянная «тупая» ноющая боль в реберно-позвоночном углу со стороны больной почки. Часто боль иррадиирует («отдает») в подреберье, область пупка и нижний отдел живота. Описанная боль обусловлена быстрым растяжением почечной капсулы, например при отеке на фоне острого пиелонефрита или заблокированного мочеточника. Между тем многие заболевания — хронический пиелонефрит, гидронефроз, злокачественные опухоли и поликистоз почек — протекают без боли, поскольку сопровождаются очень медленным растяжением почечной капсулы.
— Проводите много времени за рулем автомобиля или компьютером
— Занимаетесь динамическим физическим трудом с резкой сменой положения тела (особенно если ваша специальность связана с тяжелой физической нагрузкой)
— Чрезмерно нагружаете себя в тренажерном зале или фитнес-клубе. Будьте предельно осторожны, если начали тренироваться недавно
— Ведете преимущественно сидячий (офисные работники) или стоячий (продавцы, официанты, служащие уличной рекламы, хирурги) образ жизни
— Увлекаетесь дачными работами
— Страдаете избыточным весом
— Дополнительный риск для женщин
— Вы беременны или недавно рожали
— Достигли постменопаузы, располагающей к развитию остеопороза
— Остеохондроз позвоночника
— Доброкачественные и злокачественные заболевания тазовых органов. (заболевания предстательной железы, в том числе — хронический простатит. Наличие некоторых заболеваний в области таза, например, — опухолей).
— Грыжи межпозвоночных дисков
— Боли в спине, появляющиеся после длительной ходьбы, указывают на возможность стеноза позвоночного канала. Заболевание проявляется синдромом спинальной (псевдоперемежающейся) хромоты. Пациент предъявляет жалобы на боли и судороги в пояснице и ягодицах, появляющиеся при ходьбе. Боль успокаивается в положении сидя или лежа, однако вновь усиливается при возобновлении физической нагрузки.
— Ревматическая полимиалгия — это синдром, развивающийся у пожилых пациентов, начинающийся, как правило, с постепенно усиливающихся болей и скованности в проксимальных отделах верхних конечностей, ревматическая полимиалгия может также проявляться болями в проксимальных отделах нижних конечностей и пояснице.
1. Остеохондроз (дорсопатия) – наиболее частый источник боли в нижней части спины. При обследовании обнаруживают деге неративные заболевания позвоночника – остеоартрит, остеоартроз, остеопороз. Уменьшается высота межпозвонковых дисков, что приводит к нарушениям механического баланса между структурами позвоночного столба – отсюда и постоянная, вполне терпимая, но периодически усиливающаяся боль в пояснице.
2. Мышечный спазм . При выполнении непривычной для вас интенсивной и избыточной физической нагрузки возникла острая боль в пояснице? Предрасполагающий фактор – длительное статическое неправильное положение тела (за компьютером, на корточках, согнувшись пополам во время дачных работ). В результате развивается мышечный спазм, ограничивающий подвижность определенного отдела позвоночника. Зажатые мышцы становятся источником страдания, запускающим порочный круг “боль в пояснице – мышечный спазм – боль”. Такое состояние может сохраняться длительное время и причиняет немало неприятных минут. Внимание! При постоянной боли в пояснице, особенно если она начинает быстро и остро, обратитесь к врачу, чтобы выявить вызвавшие её заболевания и разработать современное и правильное лечение.
3. Грыжа межпозвонкового диска , сдавливающая корешки спинного мозга, особенно часто встречается у мужчин старше 40 лет. Первый симптом неблагополучия – люмбалгия в сочетании с рядом дополнительных признаков: болью по ходу корешка от ягодицы до стопы при кашле, чихании и смехе, трудностями при наклонах и разгибании позвоночника в поясничном отделе (особенно наглядно это проявляется при надевании носков и обуви), усилением неприятных ощущений при поднятии прямой ноги лежа на спине. Эту боль в пояснице часто называют устаревшим термином “радикулит” или просторечным словом “прострел”. Боль усиливается в вертикальном положении и утихает в горизонтальном.
4. Нестабильность позвоночника – типичная проблема женщин среднего возраста. Проявляется болью в спине, усиливающейся при длительной физической нагрузке и стоянии. При этом возникает ощущение усталости и желание прилечь. Заболевание обусловлено поражением диска или межпозвоночного сустава и часто протекает на фоне умеренного ожирения. Таким больным тяжело не согнуться, а разогнуться, делать “лишние” движения.
5. Узкий позвоночный канал. Самый частый симптом – боль в покое в сочетании с болью при ходьбе. Она распространяется по ходу корешка от ягодицы до стопы, при этом больно всегда, даже лежа или сидя, вплоть до того, что сидеть на “больной” ягодице невозможно. Синдром узкого позвоночного канала – следствие дегенеративных изменений, разрастания костных и суставных структур позвоночника, что приводит к ущемлению корешков спинномозговых нервов. Ваши действия. Какова бы ни была причина боли в пояснице, определить ее самому невозможно. Если спина не дает покоя ни днем, ни ночью, лучше своевременно обратиться к специалисту, который подскажет тактику лечения.
При боли в пояснице и люмбаго рекомендуется пройти компьютерную (показывает состояние костных тканей позвоночника) и магнитно-резонансную ( позволяет оценить состояние мягких тканей) томографию и сделать УЗИ внутренних органов.
Одним из методов диагностики, является рентгенография — относительно дешевый метод, и может быть полезен для выявления целого ряда нарушений, от переломов костей до камней в почках. Многие из обнаруживаемых изменений позволяют лишь предположить правильный диагноз, и для его подтверждения могут потребоваться дополнительные исследования. Кроме того, некоторые рентгенологические изменения могут оказаться сопутствующими находками, не являющимися причиной болей.
Всё начинается с неврологического и ортопедического осмотра у врача. При этом осмотре оценивается неврологический статус пациента, а так же выявляются возможные нарушения в биомеханике позвоночника с обязательной оценкой состояния мышц спины и ягодичной области. Уже на этом этапе исследования пациенту с остеохондрозом позвоночника и болями в спине и пояснице может быть поставлен диагноз и подобрано лечение.
Иногда, по результатам неврологического и ортопедического осмотра больного с болевым симптомом на фоне остеохондроза позвоночника, могут быть назначены дополнительно следующие диагностические процедуры:
- рентгенография пояснично-крестцового отдела позвоночника с функциональными пробами
- КТ пояснично-крестцового позвоночника
- МРТ пояснично-крестцового отдела позвоночника
Сдавление нерва грыжей межпозвонкового диска с возникновением боли в ноге при остеохондрозе позвоночника.
Центр межпозвонкового диска занимает студенистообразное пульпозное ядро. Оно окружено и поддерживается фиброзным кольцом, состоящим из волокнисто-хрящевой и соединительной ткани. Подробнее об этом можно прочитать в статье про анатомию позвоночника и спинного мозга человека.
Толщина дисков уменьшается, тела позвонков приближаются друг к другу, уменьшая межпозвонковые отверстия и подвергая опасности находящиеся в них нервы и сосуды (остеохондроз).
Спондилолистез (смещение позвонка) с нестабильностью позвоночника со сдавлением нерва.
Выпячивание дисков (протрузия межпозвонкового диска) с их дальнейшим выпадением в просвет позвоночного канала (грыжа межпозвонкового диска) чаще всего приводят к компрессии нервных корешков, вызывая боли по ходу сдавливаемого нерва (боли, отдающие в ногу, руку, затылок, шею, межрёберные промежутки в зависимости от уровня сдавления нерва) с ослаблением силы мышц в участках их иннервации и нарушением чувствительности.
Часто протрузию или грыжу межпозвонкового диска сопровождает мышечная боль по ходу нерва (по руке или по ноге). При этом сдавливается один или сразу (редко) два нерва.
Помимо сдавления нерва может нарушиться и стабильность позвоночного сегмента. При нестабильности позвоночника происходит смещение позвонка вперёд (антеролистез), либо назад (ретролистез). Для уточнения диагноза может потребоваться проведение рентгенографии пояснично-крестцового отдела позвоночника с функциональными пробами.
Сколиоз позвоночника при защитном спазме мышц спины на фоне остеохондроза позвоночника с грыжей или протрузией межпозвонкового диска.
Чаще всего страдают при этом от сдавления грыжи или протрузии межпозвонкового диска нервные пучки, формирующие седалищный нерв в виду их анатомического местоположения. Седалищный нерв состоящий из волокон L5, S1, S2, SЗ – спинальных нервов.
Стеноз позвоночного канала со сдавлением спинного мозга.
Очаг хронического воспаления в просвете позвоночного канала может приводить к формированию его сужению (стеноз позвоночного канала) и сдавлению проходящих в нём нервов и спинного мозга. Вот почему при стенозе позвоночного канала всегда необходимо проведение полного курсового лечения с применением целого арсенала разных лечебных методик, а в случае не эффективности — оперативное лечение.
Лечение боли в спине, остеохондроза позвоночника, грыжи диска, протрузии диска
В зависимости от тяжести проявлений и причин возникновения боли в спине и пояснице на фоне остеохондроза позвоночника с грыжей диска или протрузией диска у пациента возможны следующие лечебные действия:
- медикаментозная терапия (НПВС, анальгетики, гормоны)
- блокады — инъекции препаратов в полость межпозвонкового сустава, позвоночного канала, в триггерные точки в мышцах
- мануальная терапия (мышечная, суставная и корешковая техника)
- физиотерапия (УВЧ, СМТ и т.д.)
- лечебная гимнастика
- иглоукалывание
- оперативное лечение
При лечении боли в спине и пояснице на фоне остеохондроза позвоночника с грыжей диска или протрузией диска устранение отёчности, воспаления, болезненности, восстановление объёма движений в суставах и мышцах поясницы ускоряется при использовании физиотерапии.
В межпозвонковые суставы (фасеточные суставы) также могут быть произведены лечебные блокады, когда обычное лечение не даёт положительного эффекта. Обычно для этого достаточно низких доз анестезирующего средства и кортизона, вводимого в просвет поражённого сустава.
Применение иглоукалывания очень эффективно при лечении боли в спине и пояснице на фоне остеохондроза позвоночника с грыжей диска или протрузией диска.
При сочетании с правильно подобранным режимом физиотерапии, эти лечебные блокады могут дать хороший и долгосрочный эффект при поясничных болях и болях в крестце при грыже диска или протрузии диска у пациентас остеохондрозом позвоночника.
При лечении боли в ноге и ягодице на фоне остеохондроза позвоночника с грыжей диска или протрузией диска устранение болезненности, покалываний и восстановление чувствительности в ноге при неврите седалищного нерва в случае его сдавления грыжей или протрузией диска ускоряется при использовании физиотерапии.
Ношение полужёсткого пояснично-крестцового корсета при лечении боли в спине и пояснице на фоне остеохондроза позвоночника с грыжей диска или протрузией диска помогает ограничить объём движений в поясничном отделе позвоночника. Это в первую очередь способствует снижению боли в зоне воспаления межпозвонковых суставов и снятию излишнего защитного напряжения и спазма мышц спины.
Вариант полужёсткого пояснично-крестцового корсета помогащего при лечении боли в спине и пояснице на фоне остеохондроза позвоночника с грыжей диска или протрузией диска.
В таком корсете пациент с болями в спине и пояснице на фоне остеохондроза позвоночника с грыжей диска или протрузией диска может передвигаться самостоятельно дома и на улице, и даже сидеть в машине и на рабочем месте. Необходимость в ношении корсета у пациента отпадает, как только проходит боль в спине.
Но нужно помнить, что в период обострения боли в спине и пояснице на фоне остеохондроза позвоночника с грыжей диска или протрузией диска, следует избегать рабочих нагрузок и соблюдать покой. Это временное ограничение, но оно значительно укорачивает время выздоровления и на фоне проводимого лечения не даёт развиться заболеванию позвоночника дальше.
Вариант полужёсткого пояснично-крестцового корсета помогащего при лечении боли в спине и пояснице на фоне остеохондроза позвоночника с грыжей диска или протрузией диска.
Существует несколько видов пояснично-крестцовых полужёстких корсетов. Все они подбираются индивидуально по размеру и могут быть неоднократно использованны в случае повторного появления боли в спине и пояснице на фоне остеохондроза позвоночника, а так же для профилактики возможных обострений болевого симптома.
- Отдохнуть 2–5 дней. Речь идет о постельном режиме на твердой ровной поверхности.
- Носить специальный бандаж, если это необходимо.
- Принимать обезболивающие и снимающие воспаление лекарства – нестероидные противовоспалительные препараты. Наиболее эффективны кетопрофен, диклофенак, ибупрофен и другие. Их выпускают в таблетках, растворах для инъекций и в виде мазей.
- Специалист может назначить миорелаксанты, чтобы снять мышечный спазм.
- Мочегонные и сосудистые препараты – для уменьшения отека нервного корешка и улучшения кровообращения в пораженном участке.
- Прибегнуть к местной терапии мазями и гелями, содержащими обезболивающие, противовоспалительные или согревающие компоненты.
- Пройти курс физиотерапии для закрепления положительного эффекта, когда ваше самочувствие улучшится. Физиотерапевтические процедуры (магнитотерапия, электрофорез, фонофорез), а также массаж и лечебная физкультура снимают мышечное напряжение, улучшают кровообращение и прекращают воспалительный процесс.
- В последнее время в распоряжении врачей появились средства двойного действия – болеутоляющиие и миорелаксирующие (расслабляющие мышцы), что очень важно при лечении болевого синдрома при патологии опорно-двигательного аппарата и мышечного спазма. Это Катадолон (флупиртин), оказывающий тройной эффект – обезболивающий, миорелаксирующий и нейропротективный (защита нервных клеток от повреждений). По сути дела речь идет о принципиально новом подходе к лечению боли в спине.
Если боль в пояснице не связана с серьезными заболеваниями, облегчить ее поможет занятие йогой.
Боль в пояснице справа чаще всего указывают на заболевания половой сферы (главным образом правых придатков яичников и тазовой брюшины), отростка слепого кишечника (аппендикса), правой почки, мочеточника, кишечника, грыжи, заболеваний брюшной стенки.
Боль в пояснице слева также, как и справа, чаще всего указывают на заболевания половой сферы (главным образом левых придатков яичников и тазовой брюшины), левой почки, мочеточника, кишечника, грыжи, заболеваний брюшной стенки.
Также боль в пояснице справа могут провоцировать следующие заболевания:
1. Заболевания позвоночника (поясничных позвонков, крестца, таза):
— Врожденные аномалии: спондилез, спондилолистез, любализация, сакрализация.
— Приобретенные заболевания:
— травмы, повреждения
— воспалительные заболевания (спондилит, сакроилеит, остеомиелит)
— дегенеративные состояния (спондилез, спондилоартроз, утолщение желтых связок)
— опухоли.
2. Заболевания мышц (поясничных и седалищных):
— травматические повреждения, воспалительные заболевания.
3. Заболевания нервной системы пояснично-крестцовой области:
— пороки развития нервной системы, воспалительные болезни (невромиалгия, правосторонний неврит, плексит, радикулит);
— нарушение обмена веществ: общее нарушения обмена веществ организма (диабет, подагра), местное нарушение обменных процессов;
— сдавление нервных элементов (нервных столбов, корешков);
— функциональные заболевания (неврастения, истерия);
4. Заболевания внутренних органов:
— заболевания органов брюшной полости (почек, кишечника);
— органов тазовой области (матки, ее придатков, параметральной клетчатки и брюшины, мочевого пузыря).
Как правило, боли в пояснице носят временный характер и имеют доброкачественное течение. Лишь у немногих боли в спине, являются хроническими в следствии каких-либо тяжелых заболеваний. Чаще всего, резкие и необъяснимые поясничные боли, появляются на фоне выполнения необычной для пациента и интенсивной физической нагрузки.
Если же боли не являются следствием тяжелых физических нагрузок, то следует обратиться к специалистам, например, к мануальному терапевту, к хирургу, к урологу, для более тщательного обследования и постановки диагноза.
Гастроэнтеролог
Инфекционист
Травматолог
Ортопед
Мануальный терапевт
Терапевт
Семейный доктор
Кардиолог
Пульмонолог
Уролог
Нефролог
Гинеколог
Проктолог
Хирург
Врач скорой помощь
Во время беременности все функции организма женщины вынуждены работать с повышенной нагрузкой, обеспечивая правильное развитие малыша. Неудивительно, что в таких жестких условиях выявляются слабые места в здоровье самой будущей мамы. В частности, при росте плода меняется центр тяжести тела самой беременной женщины, и появляются боли в пояснице.
По статистике, частота появления болей в позвоночнике, пояснице и области таза при беременности составляет 30 – 50 %, а в послеродовом периоде достигает 65 – 70 %.
В период беременности бедренно–крестцовые суставы, которые обычно неподвижны, начинают расслабляться под действием гормона релаксина, чтобы ребенок мог легче пройти во время родов. Это, а также увеличенный живот, нарушают равновесие. Чтобы это компенсировать, приходится отводить плечи назад и сгибать шею. Выпячивание живота, чтобы все заметили состояние матери, только усложняет проблему. В результате – сильно выгнутый позвоночник, напряженные мышцы поясницы, а также боль.
Если до беременности у вас были проблемы с опорно–двигательным аппаратом:
— искривление позвоночника;
— остеохондроз;
— слабое развитие мышц, участвующих в наклонах таза,
то вы попадаете в группу риска по появлению поясничных и тазовых болей.
Болезненные ощущения у разных женщин могут появиться в разные периоды беременности. Как правило, это происходит не раньше второго триместра, т.е. приблизительно с пятого месяца (20 недель).
Однако боль в пояснице может возникнуть и раньше. Например, это зависит от образа жизни, который ведет будущая мама.
К восьмому месяцу, когда окончание беременности уже не за горами, боль может усилиться — и не только из-за растущего веса. Но и из-за того, что голова ребенка может давить на поясницу.
На поздних сроках беременности организм женщины готовится к родам, проводя «болевые учения». Некоторые женщины испытывают очень интенсивные боли, другие, напротив, едва их ощущают или не ощущают вовсе. Обусловленные приближением родов боли вы узнаете так: брюшная стенка вдруг помимо вашей воли напрягается и становится заметно более твердой на ощупь, чем обычно. Этот феномен появляется особенно часто, когда вы прикладываете физические усилия, испытываете оргазм или печалитесь и сердитесь, но иногда и без видимых причин. Если потом ваш живот снова становится мягким, то у вас нет оснований для беспокойства.
Боли на поздних сроках беременности свидетельствует о критическом состоянии в том случае, когда шейка матки укорачивается, а маточный зев начинает раскрываться.
1. Боль в пояснице на поздних сроках беременности наблюдается почти у половины женщин. Чаще всего эта боль связана с повышением нагрузки на позвоночник и ослаблением мышц живота из-за их перерастяжения. Обычно такая боль появляется после 5-го месяца беременности, а уменьшается и проходит только после родов. Боль иногда «отдает» в ногу, причем усиливается после физической нагрузки, продолжительной ходьбы, длительного стояния, сидения в неудобной позе. Боль в области лонного сочленения (лобка) и крестцово-подвздошного сочленения (ощущается в области тазобедренных суставов и по передней поверхности бедра) обусловлена незначительным размягчением связок, вызванных изменением гормонального фона у беременных и выработкой гормона релаксина.
Справиться с болями в спине можно с помощью диеты, богатой кальцием, в которую входят молочные продукты, орехи, рыба, мясо, зелень. Если боли в пояснице и тазовых костях беспокоят регулярно, то следует принимать карбонат или лактат кальция. Беременным следует также избегать движений, увеличивающих нагрузку на спину. Поднимая что-либо с пола, надо присаживаться на корточки и напрягать мышцы плеч и ног, но не спины. Сидеть следует, опираясь на спинку стула, и ни в коем случае нельзя садиться «с размаху», резко, так как при этом страдают межпозвоночные диски. Для сна следует выбрать ортопедический матрас, полужесткий и эластичный. Подушка должна быть среднего размера, лучше — анатомической формы, учитывающей естественные изгибы позвоночника. Обувь надо носить удобную с невысоким и устойчивым каблуком. И конечно, незаменимы физические упражнения, укрепляющие мышцы живота, спины, бедер и ягодиц: аэробика, аква-аэробика, плавание.
2. Различные неврологические заболевания, например, грыжа межпозвоночного диска, поясничный радикулит также могут быть причиной боли в пояснице на поздних сроках беременности. Лечение в этом случае предполагает постельный режим, мягкий корсет или бандаж, лечебную физкультуру, изредка — использование обезболивающих средств. Длительные боли в лонном сочленении и нарушение походки — признаки симфизопатии, наследственного заболевания, связанного со значительным растяжением и размягчением лонного сочленения и кровоизлияниями в него. В этом случае лечение проводится стационарно, и вся беременность проходит под неусыпным контролем врача.
3. Периодические боли в пояснице, при которых чувствуется напряжение матки (она как бы «каменеет») встречаются при так называемых ложных схватках Брэкстона-Хикса. Эти «тренировочные схватки» на поздних сроках беременности готовят организм к родам. Однако, если срок беременности меньше 37-ми недель, есть выделения из половых путей, боль ощущается внизу живота, а интервалы между схватками сокращаются, это может свидетельствовать об угрозе прерывания беременности. В такой ситуации необходимо срочно обратиться за медицинской помощью.
Боли в области поясницы могут быть связаны с панкреатитом, пиелонефритом, мочекаменной болезнью (камень в почке подвижен и. травмируя слизистую мочевыводящих путей, вызывает боль).
1. Панкреатит — это воспаление поджелудочной железы. Его развитию благоприятствуют нарушение оттока желчи, несоблюдение диеты, в частности обильная мясная и жирная пища, употребление алкоголя, наследственная предрасположенность, стрессы. Но сразу же надо сказать, что во время беременности это заболевание встречается, к счастью, достаточно редко. Острый панкреатит проявляется острыми болями в верхней части живота (подложечная область, правое или левое подреберье), пояснице, чаще опоясывающего характера. Нередко отмечается рвота, нарушение стула, снижение артериального давления, В этом случае нужно вызвать «скорую помощь» или ехать в больницу самой.
Для диагностики заболевания используются лабораторные исследования крови и мочи, УЗИ, ФГДС (фиброгастродуоденоскопия), МРТ и др. Чаще всего лечение проводится консервативно, в стационаре. Назначается строгая диета, препараты для нормализации функции поджелудочной железы, а также противовоспалительные и обезболивающие средства. При тяжелом течении болезни не исключена операция.
2. При заболеваниях почек боли в пояснице бывают тянущими, ноющими — при пиелонефрите (воспалении почек) или резкими, схваткообразными — при почечной колике, обычно связанной с перемещениями камня из почечной лоханки в мочеточник. При колике боль настолько сильная, что практически нельзя найти такое положение, в котором ее можно было бы терпеть. Иногда боль распространяется по ходу мочеточника, в сторону паха и мочеиспускательного канала. Ослабить ее часто удается с помощью тепла, приложив грелку на область поясницы. Еще один симптом этого заболевания — изменение мочи; она становится мутной, в некоторых случаях появляется примесь крови. Кроме того, при пиелонефрите возможно повышение температуры,
Для установления диагноза проводят УЗИ, лабораторные анализы крови и мочи. Для лечения пиелонефрита назначаются антибактериальные препараты — лучше, если они подбираются индивидуально с учетом чувствительности микроорганизмов, вызвавших воспалительный процесс. Лечение может проходить амбулаторно, но чаще — в стационаре. При почечной колике используются спазмолитики для уменьшения болевых ощущений, обезболивающие препараты, проводится профилактика воспалительного процесса. Если камень небольших размеров, не исключено, что он выйдет самостоятельно, Но если камень крупный и перекрывает просвет мочеточника, то может потребоваться его оперативное удаление.
В ранние сроки беременности женщины, обычно, страдают от болезненных ощущений в области поясницы. Однако эта боль абсолютно может исчезнуть после двадцатой недели беременности. Большинство женщин страдает от боли в пояснице в ранние сроки беременности из-за смягчения поддерживающих связок и дисков и из-за увеличения гормона прогестерона. Если во время беременности женщина заболела какой-либо инфекционной болезнью мочевого пузыря, то это также может быть причиной боли в пояснице. Постоянная боль в пояснице у беременных женщин происходит из-за того, что меняется центр тяжести живота, в котором растет и развивается ребенок.
Лучший способ преодолеть боль в пояснице во время беременности – делать физические упражнения. Чем раньше вы начнёте тренироваться, тем быстрее уменьшите признаки боли в пояснице. Кроме того, вы будете поддерживать ваше тело в тонусе и будете готовы к тому, чтобы во время родов у вас были хорошие потуги, что облегчит роды. Вы должны обращать внимание на свою осанку. Если врач определил, что на признаки боли в пояснице у вас влияет ваша осанка, вам необходимо обратить особое внимание на то, как вы ходите или сидите во время беременности, тогда вам будет легче справиться с болевыми ощущениями, так как осанка играет главную роль особенно на ранних сроках беременности.
Каждый раз, когда вы садитесь или стоите, обращайте внимание на положение вашей спины, она должна быть прямой по отношению к вашим плечам, и ни в коем случае не сутультесь. В последние недели беременности, женщины страдают от боли в пояснице из-за того, что увеличивается живот, ребёнок развивается ещё интенсивнее и женщине приходится сутулиться, чтобы справиться с дополнительным весом. Это может вновь привести к напряжению, которое вызовет боли в пояснице.
Обратите должное внимание на то, чтобы вы получали достаточный отдых и сон. Вам необходимо избегать стрессовых ситуаций, нервного напряжения, которые могут только ухудшить ситуацию с болью в пояснице во время беременности. Другой способ, который поможет вам справиться с болезненными ощущениями в области поясницы – это подключить к основным физическим упражнениям позы йоги. Вам также поможет массаж, но только тот, который разрешается беременным, который тоже эффективен на ранних стадиях беременности. Вы будете в состоянии облегчить вашу боль в пояснице, если будете делать соответствующие упражнения йоги. Однако если ваша боль в пояснице не проходит, и вам трудно заниматься своими повседневными делами, вам необходимо проконсультироваться у доктора, который назначит физиотерапевтическое лечение, которое тоже может уменьшить боль в пояснице.
источник