Если беспокоят боли в пояснице, отдающие в пах, для определения причины синдрома следует обратиться к доктору. Провоцировать явление могут разные факторы: воспалительные очаги и инфицирование, дегенеративные изменения тканей и иные патологии внутренних органов. Только лишь на основании ощущения боли понять, что ее спровоцировало, практически нереально. Необходимо тщательное исследование с применением современных инструментов, а также проверка органических жидкостей в лабораторных условиях. Разберем некоторые возможные инициирующие болезненность факторы.
Чтобы понять, откуда взялись боли в пояснице, отдающие в пах, следует обратиться к квалифицированному доктору. На приеме врач уточнит характер ощущений, область локализации, особенности состояния. Это позволит специалисту предположить первичный диагноз, на основании которого подбирают исследовательские мероприятия. При сильной болезненности и активном распространении ощущений на паховую область у пациента, возможно, обнаружат дегенеративное заболевание или воспалительный очаг. Чаще таковые формируются в позвоночнике. Возможно, поражены внутренние органы. Впрочем, у некоторых боль формируется на фоне избыточных физических нагрузок.
Иногда боли в пояснице, отдающие в пах, беспокоят тех, кто слишком тяжело работает. Трудовая активность может стать причиной выраженного дискомфорта с разными нюансами ощущений. Человек, вынужденный из-за своей работы часто носить тяжелые предметы, подвержен возникновению сильных болей. Чаще такие активизируются при движении. Если прерваться и отдохнуть, постепенно ощущения ослабевают, могут полностью исчезнуть.
Иногда боли в пояснице, отдающие в пах, обусловлены полученной человеком травмой. Отличительная особенность ощущений – обострение при повышении нагрузки на спину, позвоночный столб. Обычно синдром очень острый, а терпеть его сил нет. В промежности ткани могут отекать, а кожные покровы краснеют. У некоторых болезненность постоянна в течение продолжительного времени – сутки и больший срок. Облегчения состояния удается добиться только употреблением обезболивающих препаратов. Пострадавший постоянно неосознанно занимает вынужденную позу, в которой симптоматика несколько ослабевает.
Если боль тянет, возможно, причина в остеохондрозе. Такое в большей степени вероятно, если заболевание охватило нижние участки позвоночного столба. Отличительная особенность – истончение хрящевых тканей, уменьшение их плотности. Эти компоненты опорно-двигательной системы не могут в полной мере справляться с предназначенными им функциями, что и провоцирует болезненность. Стать причиной остеохондроза может избыточный вес. Есть вероятность влияния продолжительных и однообразных нагрузок. Выше риски развития болезни, если человек мало двигается.
Спровоцировать неприятные ощущения может артроз. Такой чаще возникает у женщин, нежели мужчин. Группа риска – люди старше 45-летнего возраста. Возможно поражение одного сустава или нескольких. Диагностика затруднена в силу сходства симптомов со многими другими заболеваниями. При артрозе обычно ощущается ломота в ягодичной зоне, любые нагрузки сопровождаются болью.
Иногда боль становится указывающим на необходимость лечения межпозвоночной грыжи поясничного отдела симптомом. Отличительная особенность – активизация болевых ощущений в момент повышения нагрузки на поясничный участок позвоночного столба. Страдающие этой патологией описывают синдром простреливающим. Постепенно болезненность опускается в нижние отделы живота и охватывает промежность.
Еще одна возможная болезнь, на которую может указывать дискомфорт, – некроз бедренной головки. Чаще заболевание развивается у мужчин. Группа риска – люди в возрасте от 30 до 50 лет. Как правило, болезненность приходит внезапно, ощущается очень резкой. Добиться облегчения можно приемом анальгетиков. При некротических процессах помогают только очень сильные обезболивающие.
Известно, что боли могут беспокоить из-за заболеваний кишечного тракта. Есть вероятность развития выраженного синдрома, распространяющегося на промежность, при воспалении аппендикса, кишечной непроходимости, злокачественных процессах. Некоторых при этом тошнит и рвет, у других наблюдается вздутие живота. Возможно расстройство стула.
У мужчин боли в пояснице, отдающие в пах, могут указывать на проблемы функционирования репродуктивной системы. Около 15 % всех представителей мужского пола – жертвы варикоцеле. Эта болезнь формируется из-за нарушения венозного оттока крови. Патология локализована вблизи семенных канатиков, при этом болезненность распространяется на паховую область, поясничный отдел позвоночника, мошонку. У многих болят яички, причем синдром чаще несимметричный, локализован только слева.
У мужчин боли в пояснице, отдающие в пах, могут быть сигналом онкологического процесса, охватившего простату. Болезненность сопровождает продолжительно развивающийся процесс, протекающий хронически. Чаще ощущается на поздних этапах, когда патология затронула мочевыводящую систему, почки. Болевой синдром от случая к случаю варьируется и по характеру, и по силе. При опорожнении мочевого пузыря отмечается жжение, ослабевает половая сила, а сам интимный акт сопровождается неприятными ощущениями. Зачастую у пациента болит живот.
Боль может указывать на кисту, образовавшуюся в семенном канале. В таком случае диагностируют фуникоцеле. Киста представляет собой плотную оболочку, внутри которой находится жидкость. На фуникоцеле указывает сильная болезненность в одной стороне промежности – справа или слева. Мошонка пациента отекает, у некоторых отек распространяется на ногу с этой же половины тела.
У женщин боли в пояснице, отдающие в пах, могут инициироваться воспалительными процессами, локализованными в малом тазу. При этом четко определить точку синдрома не получается. Больная отмечает, что в пояснице ощущается ломота, а нижняя часть живота болит разлито, полностью. Ощущения становятся особенно сильными, если недавно человек переохладился. Состояние сопровождается жаром, лихорадочностью, ознобом, недомоганием. Как правило, наблюдается общая слабость. Нередко можно видеть специфические влагалищные выделения нездорового оттенка, структуры, объема.
Возможны боли внизу живота ближе к паху, если женщина больна циститом. У многих наших соотечественниц этот патологический процесс развивается в хронической форме, незначительно беспокоит продолжительное время, но внимания к себе почти не привлекает. Если начинается обострение, состояние может резко ухудшиться. Заподозрить рецидив можно, если болезненность локализована в поясничном отделе, распространяется на промежность, сопровождается частыми позывами в туалет, но опорожнение мочевого пузыря не дает ощущения облегчения, беспокоит неприятными ощущениями. Многие женщины отмечают, что даже при опорожненном мочевом пузыре возникают позывы к мочеиспусканию. Выделения становятся нездорового оттенка, меняется запах.
Боли в пояснице, отдающие в пах и ногу, могут указывать на формирование в яичнике кисты. Во многом апоплексия яичника в правой половине туловища по своим проявлениям сходна с воспалением аппендикса. Больную тошнит и рвет. Измерения показывают резкое снижение давления, женщина ощущает сильные боли. Аналогичны проявления и в случае кисты левого яичника, отличие лишь в том, что при такой локализации нет опасности перепутать заболевание с аппендицитом.
Иногда болевой синдром – показатель трохантерита. Термином обозначают формирование воспалительных очагов в бедренных сухожилиях. Группа риска – женщины в периоде климакса. В это время существенно снижается концентрация половых гормонов в кровеносной системе, что приводит к различным нарушениям биохимии. При трохантерите болезненные ощущения могут распространяться на внутренние бедренные участки.
Если возникают очень сильные боли в пояснице, отдающие в пах, куда обращаться, сориентироваться сложно – в таком состоянии разум затуманен. Если боли выраженные, терпеть их сложно, необходимо вызвать бригаду скорой помощи. Врач, приехав на место, осмотрит человека и выпишет препараты, помогающие облегчить состояние, либо решит срочно транспортировать нуждающегося в больницу, где ему окажут помощь. Если боль не настолько сильна, человек считает, что в силах самостоятельно добраться до клиники, необходимо принять меры для временного обезболивания, дабы не страдать, ожидая очереди на прием. Лучше всего в такой ситуации помогают спазмолитики. Классический фармацевтический продукт – «Но-Шпа». Можно принять «Папапверин» или «Дротаверин».
Бывают сопровождающиеся лихорадкой боли в пояснице, отдающие в пах. Что делать при таком синдроме, подскажет врач, к которому человек обратился за помощью. Чтобы несколько облегчить состояние в ожидании совета доктора, можно использовать жаропонижающее. Довольно надежные и безопасные лекарства в аптеках продаются под названиями «Нурофен», «Ибупрофен». Если температура меньше 38 градусов, жаропонижающие строго запрещены. Нельзя ни охлаждать больную зону, ни прогревать ее, если врач не давал такие рекомендации. По возможности необходимо полное спокойствие и постельный режим.
При болях в пояснице, отдающих в пах, лечение должен выбирать квалифицированный доктор. Мужчинам следует попасть на прием к андрологу, женщинам лучше обратиться к гинекологу. В некоторых случаях перенаправят к хирургу, неврологу. Можно записаться на прием к терапевту. Врач оценит состояние больного и проанализирует симптомы, определит, какой специалист поможет точно диагностировать болезнь и подобрать подходящий курс коррекции. Когда узкоквалифицированный доктор осмотрит больного, он выберет актуальные методы исследования состояния. На основании полученных результатов поставят диагноз и выпишут процедуры и препараты.
Чтобы понять, каковы причины боли в пояснице, отдающей в пах, на приеме врач попросит описать особенности явлений. Для постановки диагноза играет роль, какова боль и меняется ли она по мере прогресса состояния. Обязательно нужно проверить температуру тела. Больного опрашивают на предмет жара, озноба, приливов. Врач попросит точно определить очаг локализации ощущений, а также припомнить, тошнило ли больного, была ли рвота. Для уточнения диагноза важно знать, были ли кровотечения, лихорадочное состояние, проблемы с опорожнением мочевого пузыря. При обследовании женщины нужно уточнить цикличность месячных кровотечений, уточнить факт возможного зачатия.
Обывателю не всегда понятно, как отличить боль в пояснице от почек, беспокоящих таким синдромом, поскольку ощущения бывают разлитыми, могут иррадиировать в соседние ткани. Только лишь по собственному впечатлению вряд ли получится сказать, что именно провоцирует синдром. Врач, дабы уточнить диагноз, возьмет образцы крови и урины для проверки и уточнения концентрации разных форменных элементов. Необходимо направить нуждающегося на ультразвуковое исследование – оно поможет определить наличие болезней мочевой, репродуктивной систем. Для выявления половых инфекций сделают посевы. В некоторых случаях показан рентгеновский снимок позвоночного столба, тазовой костной системы. Рекомендована ирригоскопия, иногда показана эндоскопия. При подозрении на остеопороз делают абсорбционную денситометрию.
Есть вероятность формирования болевого синдрома из-за аппендицита. При этом больного лихорадит, рвет. Ощущения острые, реже – ноющие. Отсутствие квалифицированной помощи сопровождается смертельными рисками.
Кроме воспаления органов малого таза, есть вероятность формирования такого очага в кишечном тракте. При этом болезненность сперва ощущается в верхней области живота, постепенно смещается в поясничную зону и охватывает промежность. При отсутствии адекватного лечения высока вероятность язвы. Иногда боль указывает на кишечное инфицирование. При этом ощущения охватывают поясницу, нижний сектор туловища, паховую зону. При дефекации можно видеть включения слизистых выделений, крови. При отсутствии адекватного лечения есть вероятность сепсиса. Если тянущая болезненность сменилась приступами и спазмами, вероятно, это начальная стадия заражения крови.
У некоторых боль указывает на колит. Несмотря на несколько сходные с межпозвоночной грыжей поясничного отдела симптомы, лечение в этом случае будет совсем другим, а составить курс сможет только квалифицированный доктор. При колите беспокоит вздутие живота. Температура тела повышается. Первое время болезненность острая, но может смениться на тупую. Это указывает на трансформацию патологии в хроническую форму.
Есть вероятность специфического болевого синдрома, локализованного в поясничной области, распространяющегося на паховую зону, если сформировались камни в мочевом пузыре. При этом дискомфорт появляется время от времени, описывается больными как тупые ощущения. Реже возникает острая боль, указывающая на перемещение новообразований.
Есть вероятность онкологического заболевания. Боли при этом бывают самые разные, а уточнить состояние может только квалифицированный врач. Поясница, паховая зона становятся очагами разлития болезненности при раковых процессах не только в мочеполовой системе, но и ЖКТ.
Несколько реже диагностируется ДОА тазобедренного сустава. Есть вероятность ревматоидного артрита и стеноза. У некоторых болевой синдром объясняется сколиозом. Возможно распространение резкого дискомфорта на поясницу, нижний участок туловища при инсульте.
ДОА тазобедренного сустава не очень часто встречающаяся патология, и все же вероятность ее развития у современного человека существенно выше нулевой. Группа риска – люди старше сорокалетнего возраста. Чаще среди пациентов с таким диагнозом встречаются женщины. Есть вероятность нарушения жизнеспособности одного сустава, возможно поражение двух сразу. При двусторонней патологии сперва патологические процессы развиваются в одной части тела, затем распространяются на другую. Типичное проявление ДОА – болезненность, локализованная в промежности. Отсюда ощущения распространяются на бедренную боковую плоскость, спереди; у некоторых отдаются в ягодицу, поясницу. Изредка болезненность распространяется даже до колена, но практически никогда – ниже. В очень малом проценте случаев боли охватывают середину голени. Такая локализация позволяет отличить заболевание от травм и грыж.
Усиление болезненности сопровождает движения, попытку подняться из горизонтального, сидячего положения. Наиболее тяжело даются первые несколько шагов, затем ощущения улучшаются. При продолжительном движении боль снова обостряется. В положениях сидя и лежа болезненность слабеет и полностью пропадает.
Лечение ДОА необходимо практиковать под контролем опытного доктора. В целом терапевтический курс сходен с рекомендованными при других хрящевых болезнях. Обеспечивают больной зоне максимальный покой, поскольку прогресс состояния в большинстве случаев ассоциирован с избыточными нагрузками. Больному прописывают обезболивающие препараты и противовоспалительные гормональные и негормональные средства. Могут посоветовать вводить медикаменты прямо в суставную полость – так обеспечивается блокада пострадавшего органа. Чтобы лечение было максимально эффективным, курс дополняют витаминами, минералами и другими биологически активными добавками. Больным рекомендована физиотерапия. Регулярно делают упражнения, позволяющие повысить способность тканей справляться с нагрузками.
Если случай тяжелый, запущенный, пациента, вероятно, направят на операцию.
источник
В российской неврологии боль в спине часто объясняют протрузией или грыжей. Но весь мир думает по-другому, а я стараюсь донести до вас современные мировые взгляды простым языком.
В нашем теле с годами происходят изменения. Кожа малыша нежная, упругая. В 30 лет, как бы мы ни прибегали к косметическим процедурам, она уже не такая. А представьте моряка, который всю жизнь провел в плаваниях: его кожа грубая и морщинистая.
То же самое происходит с нашим позвоночником. В большинстве случаев протрузии и грыжи — естественные возрастные изменения. Если в вашей жизни много провоцирующих факторов, например, ношение тяжелых грузов, то вероятность заполучить большую грыжу увеличивается.
Многочисленными исследованиями установлено, что протрузии дисков встречаются у здоровых людей: в 20 лет — до 40% обследованных (напомню, это пациенты без боли в спине), в 70 лет — до 90%. Кроме того, выраженность изменений на МРТ не связана со степенью болевого синдрома: при большой грыже боли может не быть совсем, а при маленьких протрузиях у пациента может быть сильная боль (потому что причина не в протрузиях, а в другом).
Конечно, вызывает! Примерно в 1-4% от всех случаев боли в спине.
Грыжа приводит не только к боли, но и к другим расстройствам: нарушению чувствительности, изменению рефлексов, иногда снижению мышечной силы. Все это грамотный врач определяет в ходе неврологического осмотра. Если сила мышц достаточная, рефлексы при постукивании молоточком симметричные, не ослабленные, чувствительных нарушений нет, то крайне маловероятно, что боль в спине обусловлена грыжей.
Кроме того, сдавливая спинномозговой корешок на определенном уровне (если Вы почитаете результаты МРТ, увидите, что описаны протрузии и грыжи на уровне, например C3-C5 или L5-S1), грыжа вызывает не просто снижение чувствительности где попало, а в определенных сегментах, и строго определенные изменения рефлексов. Невролог соотносит уровень поражения с данными МРТ.
Все причины боли в спине можно разделить на 3 группы: неспецифические, специфические и корешковые.
Неспецифические — до 85%, обусловлены мышцами, связками, сухожилиями, мелкими суставами.
При неврологическом осмотре нет никаких настораживающих симптомов и признаков поражения нервных корешков, боль усиливаются при движении, уменьшаются в покое, чаще всего связана с неправильным двигательным стереотипом.
Острая боль возникает после неудачного поворота, наклона, вынужденной позы, например, сон в неудобном положении — и наутро невозможно повернуть шею. Хроническая боль часто обусловлена тем, что человек дает слишком большую нагрузку на одни группы мышц и совсем не нагружает другие.
Длительная работа в сидячем положении, ношение ребенка на одном боку — это неверные двигательные стереотипы. Можно бесконечно пить таблетки, но пока вы не поменяете свою двигательную активность, высока вероятность, что боль вернётся. Конечно, активность должна быть с умом.
ни рентген, ни МРТ не нужны, только осмотр врача. Почему? Там либо ничего не обнаружат, либо найдут протрузии/грыжи, не имеющие отношения к делу.
Специфические — до 10%: перелом позвоночника, туберкулез, остеомиелит, абсцесс, стеноз позвоночного канала, новообразование, анкилозирующий спондилит и другие.
Кроме боли в спине могут быть другие симптомы (повышение температуры, похудение) да и сама боль имеет необычные характеристики, например, не зависит от движения или усиливается в покое, ночью.
Анализ крови, рентген, МРТ, ПЭТ-КТ — все зависит от предполагаемой причины.
Корешковые — до 4% (по некоторым данным до 10%), вызваны сдавлением нервного корешка вследствие грыжи.
Может понадобиться МРТ позвоночника, но необходимость в каждом случае определяет врач.
Задача врача — определить, к какой из 3 групп причин относится боль, от этого будет зависеть дальнейшая тактика.
Существует система «красных флагов» ? — симптомов, которые должны вызвать у врача диагностическую настороженность:
- возникновение боли с новыми, необычными характеристиками в возрасте менее 20 или более 55 лет;
- боль, не зависящая от движения, боль в покое;
- усиление боли в ночное время;
- нарастающий со временем характер боли;
- отсутствие облегчения боли или ее усиление после пребывания в лежачем положении;
- локализация боли в грудном отделе позвоночника или в грудной клетке;
- длительное недомогание, лихорадка, необъяснимая потеря массы тела.
- перенесенная в недавнем прошлом травма спины;
- наличие в анамнезе онкологических (злокачественных) заболеваний;
- персистирующая инфекция;
- остеопороз;
- длительный прием кортикостероидов (в том числе в виде ингаляций);
- применение антикоагулянтов;
- внутривенное употребление наркотических препаратов;
- иммунодефицит (в том числе ВИЧ-инфекция), прием иммуносупрессивных препаратов.
- наличие у пациента очаговой неврологической симптоматики (слабость конечностей, онемение, нарушение мочеиспускания и дефекации);
- болезненность при пальпации и перкуссии позвоночника, усиление боли при натуживании;
- выраженная деформация позвоночника;
- пульсирующее образование в брюшной полости.
Наличие этих симптомов (особенно совокупности) у пациента с болью в спине должно заставить врача получше подумать о причине боли и исключить серьезную патологию.
С проведением МРТ при боли в спине есть 2 крайности: делать ее всем подряд «на всякий случай» и не делать исследование тогда, когда оно действительно нужно. Разбираемся вместе с вами.
Если боль в нижней части спины возникла у пациента младше 50 лет, она не иррадиирует в ноги, не сопровождается лихорадкой и неврологический симптоматикой (слабость мышц, нарушение рефлексов и чувствительности, нарушение мочеиспускания и дефекации), в прошлом не было опухолей, то с вероятностью 99% боль носит неспецифический характер и связана с вовлечением мышц, связок, сухожилий, мелких суставов.
Чтобы приблизить эту вероятность к 100% мы оцениваем пациента в динамике и смотрим, уменьшается ли боль после лечения или нет. Если сделать такому пациенту МРТ позвоночника, никакой важной информации мы не получим.
Даже если будут найдены грыжи или протрузии, это ни на что не повлияет.
Во-первых, у пациента без неврологический симптоматики грыжи и протрузии являются случайной находкой и не связаны с болью в спине. Эта мысль так трудно приживается в умах пациентов и коллег, но тем не менее это так.
Во-вторых, находки на МРТ в виде немых, молчащих грыж и протрузий никак не повлияют на лечебную тактику.
Но как же не пропустить другую серьезную патологию? Для этого есть красные флаги ?, которые мы уже обсудили. Врач анализирует все эти настораживающие симптомы (в совокупности, а не по отдельности), после чего принимает решение о необходимости МРТ.
источник
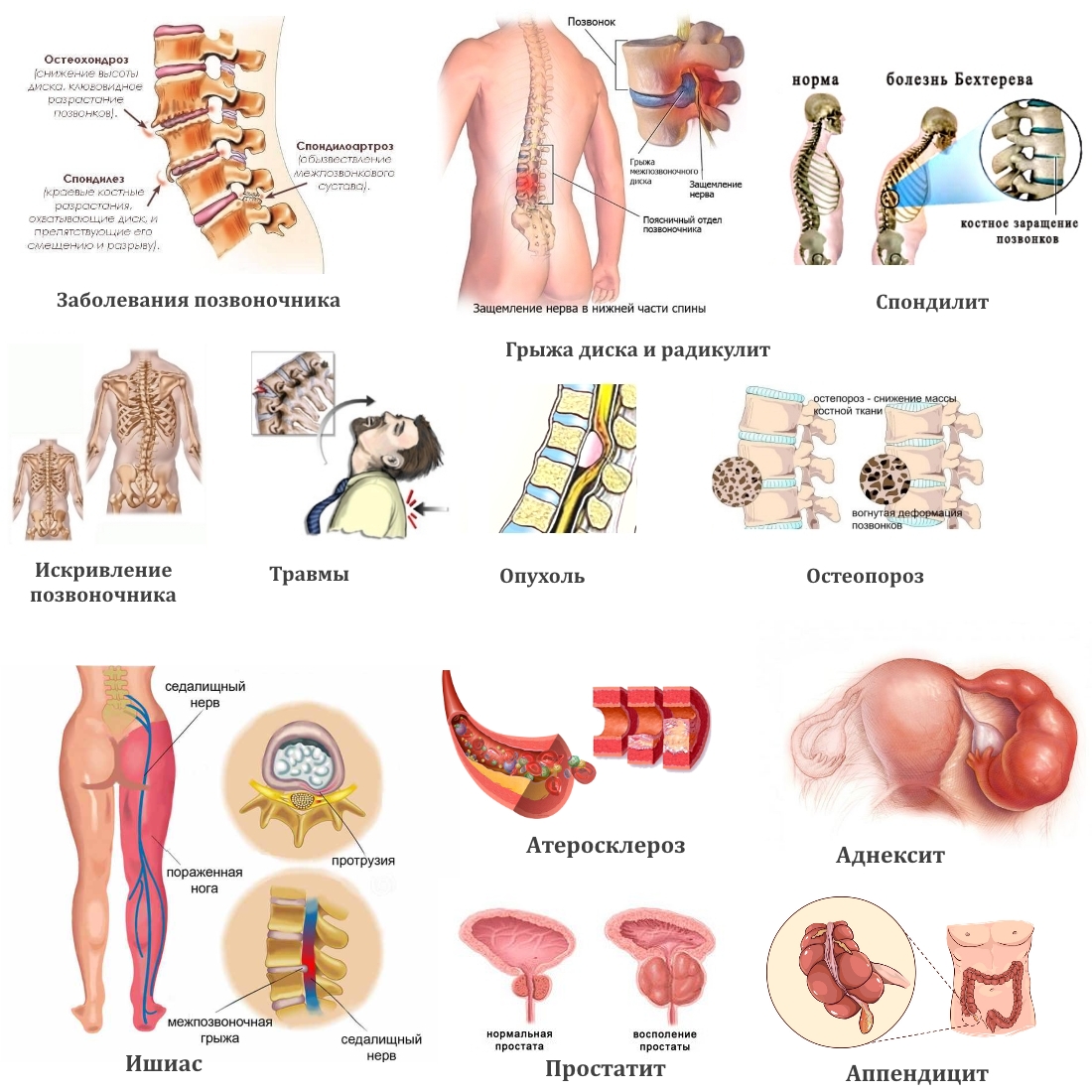
Если боль в пояснице отдает в пах — это тревожный знак, игнорировать который не нужно. Это может привести к нарушению работы опорно-двигательного аппарата, нарушить дисбаланс, общую функциональность организма. Основная проблема — дискомфорт, сопровождающийся болью. Сразу определить причину сложно, рекомендуется обратиться за помощью к специалистам.
Оснований много, это могут быть как внешние факторы, влияющие на человека, так и дегенеративные изменения в позвоночнике, патология внутренних органов. Проблемы наблюдаются у мужчин и женщин, симптоматика разная.
- Физические нагрузки. При регулярной тяжелой работе, нагрузке, поднятии тяжести возникает боль. Она наблюдается и сопровождается при нагрузках, движении. Чем их меньше, тем незначительнее неприятные ощущения, которые вскоре быстро проходят.
- Спортивные нагрузки. Это чрезмерные тренировки, занятия спортом, на фоне чего развивается утомление, приводящее к неудобству.
- Застой продуктов обмена. Они не выводятся в нужном количестве, приводя к увеличению чувствительности нервных окончаний, отдающих постоянным потоком импульсов.
- Получение травмы. Сильную боль в области спины, паха, покраснения при этом можно успокоить анальгетиками, заняв правильную, удобную позу.
Разрушение позвоночных тканей:
- Пояснично–крестцовый остеохондроз. Нарушается плотность тканей, что провоцирует их разрушение. Приводят к этому лишний вес, отсутствие или недостаточное количество физических нагрузок.
- Артроз тазобедренного сустава. Страдают женщины после 40 лет, поражается две ноги, сопровождается ломотой в области ягодиц.
- Стеноз позвоночного канала. Слабость, развитие импотенции, поражение поясницы, ног. Возникает на фоне красной волчанки, болезни Бехтерева.
- Асептический некроз головки бедра. В зоне риска молодые мужчины. Убрать неприятные ощущения помогают наркотические анальгетики.
- Межпозвоночная грыжа. Боль поражает спину, потом опускается в пах, возникает при поднятии тяжести, чрезмерных физических, силовых нагрузках.
Дефективность внутренних органов возникает на фоне почечной колики, сопровождается сухостью во рту, слабостью, тошнотой, рвотой. Сбои в работе кишечника, нестабильная болевая дефекация свидетельствуют о патологии желудочно–кишечного тракта.
На данную проблему мужской и женский организм реагируют по–разному, что позволило сформировать классификацию.
- Воспаление бедренного сухожилия. Трохантерит наблюдается у женщин в период менопаузы. Половые гормоны снижают концентрацию, что приводит к болевому синдрому.
- Киста яичника. Развивается на основании внематочной беременности, апоплексии яичников. Симптомы: слабость, рвота, отсутствие аппетита, снижение артериального давления. Признаком патологии со стороны яичников выступает острый аппендицит.
- Дисменорея, или болезненные критические дни. Женщины от 20 до 45 лет часто жалуются на сильные боли во время месячных, сопровождающиеся головокружением, слабостью, обмороками.
- Цистит. Отличия: неприятный запах мочи с примесями гноя, пустые позывы, повышение температуры тела.
- Ревматическая полимиалгия. Движения скованные, болят мелкие суставы рук, плечевого пояса, мышцы.
- Воспаление матки и придатков. Дискомфорт возникает в паху, переходит в поясницу, из половых путей появляются слизистые выделения с частицами гноя.
- Фуникоцеле. Это киста семенного канатика, неприятные ощущения беспокоят слева или справа, мошонка и часть бедра отекают.
- Рак простаты. Начинается с боли в костях, ломоты.
- Варикоцеле. Поражается левая сторона бедра, страдают мужчины после 30, тянет яичко, мошонка.
Дискомфорт бывает ноющий, тянущий, сильный, острый, тупой, пульсирующий.
Выбирать специалиста нужно в соответствии с симптомами. Если беспокоит боль в спине, происходит иррадиация в пах, увеличены лимфатические узлы, то первоначально нужно обратиться к терапевту, который назначит сдачу анализов. На основании полученных результатов производится распределение к гинекологу, урологу, онкологу, иммунологу.

При остеохондрозе назначит правильное лечение и окажет помощь невролог, который направит к физиотерапевту, терапевту, врачу, что специализируется на лечебной физкультуре. В сложных ситуациях пациента ведет нейрохирург. Если обнаружена грыжа, то поможет хирург.
Лечение возможно только при установлении причин, вызывающих неприятные чувства, комплексной диагностике, использовании правильно подобранных лекарственных средств. Медицинские препараты комбинируются с лечебной физкультурой, специальными упражнениями, можно носить корсет, нужно избегать резких движений, нагрузок до полного восстановления.
Хорошо помогают грязевые ванны, иглоукалывание, электрофорез.

Существует ряд обезболивающих препаратов в виде Нурофена, Диклофенака, Немисулида. Действующий анальгетик — Кетанов, спазмолитик — Мидокалм, хондропротекторы — Артепарон, Мукосат, Хондролон.
Профилактические действия помогут избежать проблемы, устранить потребность обращения к докторам.

Ко вторым относятся нормированные физические нагрузки, спорт, лечебная физкультура, плаванье, массаж. Нужно больше ходить, установить и придерживаться установленного распорядка дня, носить ортопедические принадлежности.
Специалисты рекомендуют избегать нагрузок и переохлаждения, что поможет поддерживать жизненный тонус, регулярно делать гимнастику, не поднимать тяжести, кататься на велосипеде, совершать конные прогулки, вести здоровый образ жизни.
источник
Боли в паху и пояснице – коварное явление, которое может свидетельствовать о целом ряде заболеваний, начиная патологиями опорно-двигательного аппарата, заканчивая нарушениями работы внутренних органов.
Большинство болезней имеют характерные особенности болевого синдрома и сопутствующие проявления, исходя из которых, можно определить причину неприятных ощущений и поставить первичный диагноз.
Что означает боль в пояснице и в паху, и о каких нарушениях могут свидетельствовать подобные симптомы?

Это связано с тем, что внутренние органы брюшной полости, структуры позвоночника, мышцы и мягкие ткани этих участков иннервируются одними и теми же нервами.
Соответственно, при раздражении одной из ветвей нерва болевой синдром ощущается не только в том месте, где находится очаг патологического процесса, но и по ходу нервных волокон.
Такие боли в медицине называются иррадиирующими – в некоторых случаях они серьезно затрудняют постановку диагноза, так как даже сам больной не может точно определить источник неприятных ощущений.
Боли в паху и пояснице могут возникать при заболеваниях позвоночника и патологиях органов мочеполовой, пищеварительной, желчевыводящей системы. Для постановки точного диагноза следует обратиться к врачу и пройти комплексное обследование организма.
Патологии поясничного, крестцового и копчикового отдела позвоночника – наиболее распространенная причина болей в области поясницы и паху. Чаще всего они характерны для людей после 30 лет, но некоторые заболевания (например, сколиоз) диагностируются в любом возрасте, включая детский.
Межпозвоночная грыжа считается последствием другого заболевания дегенеративного характера – остеохондроза. Для нее характерно выпячивание позвоночных дисков с разрушением фиброзного кольца и выходом наружу студенистого содержимого ядра диска.
Боль при межпозвонковых грыжах острая, может проявляться в виде приступов или прострелов. Больному тяжело нагибаться, вставать, порой даже лежать на ровной поверхности.
Зачастую при грыже ущемляются нервы, ведущие в нижние конечности, вследствие чего наблюдается нарушение чувствительности, онемение, ползание «мурашек», иногда парезы и параличи.
Чаще всего артроз тазобедренного сустава диагностируется у женщин в возрасте от 40 лет, и поражает тазобедренные кости и хрящевые ткани. На первых стадиях патология никак себя не проявляет, но позже появляется резкая и острая боль, которая локализуется в области крестца, отдает в бедро, пах и ногу, как правило, в район голени и коленного сустава.
Человек испытывает ощущение ломоты в ягодицах, а дискомфорт в паху усиливается при физических нагрузках, и на поздних стадиях болезни становится невыносимым.
Опасная болезнь, которая сопровождается некротическими изменениями костных тканей головки бедра, вызванных нарушением обменных процессов, и может развиться за несколько дней. Преимущественно патологии подвержены молодые мужчины в возрасте до 45 лет.
Основной симптом – боль в спине с иррадиацией в пах, которая преимущественно проявляется ночью, может продолжаться на протяжении длительного времени. Сопровождается болевой синдром уменьшением объема бедренных мышц, затрудненностью движений и изменениями походки.

Развивается под воздействием остеохондроза, заболеваний опорно-двигательного аппарата и системных недугов, например, болезни Бехтерева.
Проявления стеноза позвоночного канала – боль тупого характера в спине, отдающая в пах, прострелы, нарушение нормальной работы тазовых органов, слабость в конечностях.
Отличить боли в пояснице и паху при заболеваниях опорно-двигательного аппарата от проявлений патологий внутренних органов можно по нескольким критериям – чаще всего они связаны с двигательной активностью, и сопровождаются неврологическими нарушениями (онемение конечностей, ползание «мурашек», прострелы и т.д.).
Протрузии представляют собой осложнения остеохондроза и других дегенеративных болезней позвоночника, которые предшествуют развитию грыжи. Межпозвоночный диск выпячивается за пределы позвоночного столба, но его целостность не нарушается.
На первых стадиях протрузии практически не проявляют себя – возможны слабые тянущие или ноющие боли в области поясницы, которые отдают в пах и в ногу, нарушения чувствительности нижних конечностей. По мере развития патологического процесса болевой синдром усиливается, начинает проявляться даже в состоянии покоя, могут появиться проблемы с мочеиспусканием и дефекацией.
Патологический процесс с локализацией в пояснично-крестцовом отделе позвоночника, который проявляется истончением и разрушением хрящевой ткани, и диагностируется в равной степени у мужчин и женщин. Причины его возникновения – недостаточные или чрезмерные физические нагрузки, избыточный вес, нерациональное питание, слабость мышц.
Сколиоз – заболевание, которое чаще всего проявляется в детском возрасте, и характеризуется искривлением позвоночного столба в разной степени, компрессией нервных волокон и внутренних органов.
Тупая боль в пояснице, отдающая в пах, чаще всего возникает при патологическом процессе, локализующемся в нижнем отделе позвоночного столба (чаще всего при увеличении естественного изгиба данной области). Сопутствующие симптомы включают деформацию позвоночного столба, которую можно заметить невооруженным глазом, нарушения походки и работы внутренних органов.
Сколиоз в той или иной степени присутствует у всех детей без исключения, и для предотвращения неприятных последствий для здоровья родителям нужно уделять особое внимание питанию и физической активности ребенка.
В проекции поясницы и паховой области расположены почки, кишечник, мочевой пузырь, яичники у женщин и яички у мужчин – нарушения их работы часто вызывают иррадиирующие боли.
Кроме того, неприятные ощущения иногда вызывают патологии органов, которые локализуются выше, поэтому причин подобных симптомов может быть очень много.

Она проявляется болью в пояснице и паховой области, концентрируется в правом боку и по характеру напоминает родовые схватки.
Дискомфорт усиливается в ночное время или после физических нагрузок, и часто бывает очень интенсивным и мучительным.
Вместе с болевым синдромом при почечной колике наблюдаются нарушения мочеиспускания, повышение температуры и общая слабость.
Патология характеризуется нарушением процессов вывода содержимого кишечника наружу из-за спазма или пареза (паралича) одного из участков кишечника. Кишечная непроходимость, как правило, начинается с резкой, схваткообразной боли в животе, которая быстро нарастает, отдает в поясницу и пах, и сопровождается тошнотой, рвотой, вздутием живота.
По мере прогрессирования патологического процесса у больного меняются показатели жизнедеятельности – падает артериальное давление, учащается пульс. Кишечная непроходимость опасна для жизни, поэтому лечение исключительно хирургическое.
Аппендицит представляет собой воспаление слепого отростка прямой кишки, которое проявляется ноющей боль в области желудка, иррадиирующей в поясницу и пах. Позже неприятные ощущения смещаются, становятся острыми и локализуются в правой нижней части живота. Вместе с ними у больного появляется рвота, повышается температура тела, развивается общее недомогание. При отсутствии медицинского вмешательства возможно развитие перитонита, который влечет за собой прямую угрозу жизни человека.
Злокачественные опухоли – одна из наиболее опасных причин болей в пояснице и паху. Чаще всего подобные симптомы вызывают новообразования в области брюшной полости, в спинном мозге или почках, но иногда они возникают при отдаленных опухолях с метастазами.
На первых стадиях они не сопровождаются неприятными ощущениями, а болевой синдром наблюдается только тогда, когда новообразования становятся достаточно большими, и начинают давить на нервные окончания. Начальными симптомами рака часто выступает необъяснимая потеря веса, изменения вкусовых предпочтений, нарушения процессов пищеварения, субфебрильная температура.
Иногда боль тупого или ноющего характера внизу живота, иррадиирующая в поясницу или пах, свидетельствует о воспалительных процессах в тонком или толстом кишечнике.
К таким заболеваниям относятся колит, дуоденит, энтерит, болезнь Крона и т.д.– каждое из них имеет собственные симптомы, но общими являются нарушения пищеварительных процессов (тошнота, рвота, понос или запор) и болевой синдром. Боль в этом случае носит сдавливающий или распирающий характер, не имеет четкой локализации, отдается в поясницу и пах.

Кистозные образования могут появляться практически в любом органе, и на первых стадиях протекают бессимптомно, но по мере прогрессирования вызывают боли и другие проявления.
Особенности и характеристики болевого синдрома при данной патологии зависят от локализации кисты – неприятные ощущения в области поясницы и паха наблюдаются при новообразованиях в почках, кишечнике, яичниках у женщин.
Несмотря на то, что кисты являются доброкачественными образованиями, чаще всего они требуют хирургического вмешательства, так как могут привести к серьезным расстройствам работы внутренних органов или развитию рака.
Простатит – распространенное заболевание у мужчин, которое характеризуется воспалительными процессами в предстательной железе. Чаще всего оно развивается вследствие инфекций, попадающих в простату из уретры или почек.
Первыми симптомами простатита являются расстройства мочеиспускательной функции – больной может ощущать жжение и рези, ощущение неполного опорожнения мочевого пузыря, болезненные позывы в туалет. При хроническом течении заболевания возникает ноющая или тянущая боль внизу живота, отдающая в пах, при остром болевой синдром носит острый характер и сопровождается повышением температуры.
Панкреатит – патологический процесс в тканях поджелудочной железы, который может закончиться их некрозом (отмиранием). Болезнь, как правило, начинается остро – человек ощущает сильную боль опоясывающего характера в верхней или нижней части живота, отдающую в поясницу и пах.
Болевой синдром в пояснице, который отдает в пах, может локализоваться как в левой, так и в правой ее части – этот фактор играет немаловажную роль при определении возможной причины неприятных симптомов.
- Дискомфорт в левой части поясницы может свидетельствовать о нарушениях в работе органов и систем, которые расположены слева от позвоночного столба – часть желудка и кишечника, поджелудочная железа, левая почка, яичник у женщин.
- Если болит поясница с левой стороны, причина может заключаться в патологических процессах в правой почке, репродуктивных органах у женщин, реже – в легких и бронхах. Характер болевого синдрома зависит от клинического течения патологий – при острых формах она достаточно сильная, сопровождается ухудшением общего состояния и повышением температуры, при хроническом течении наблюдается постоянные ноющие или тянущие ощущения.
- Резкая приступообразная боль в пояснице слева или справа чаще всего вызывается ущемлением нервных окончаний или деструктивными процессами в межпозвоночных дисках. Как правило, дискомфорт возникает после физических нагрузок, резких движений, изменения положения тела.
Характер и интенсивность болевого синдрома при патологиях позвоночника или внутренних органов зависят от индивидуальных особенностей организма, поэтому ощущения в каждом конкретном случае могут быть разными.
Всвязи с особенностями анатомического строения женского и мужского организма, представительницы слабого пола сталкиваются с болевым синдромом в области поясницы и паха чаще, чем мужчины.
Иногда они (например, при месячных или беременности) они являются физиологической нормой, но чаще свидетельствуют о наличии патологических процессов в организме.

Подобный симптом встречается при аднексите, эндометрите, кольпите, сальпингите и других подобных заболеваниях.
Неприятные ощущения носят тянущий или ноющий характер, проявляются постоянно или в определенные дни, сопровождаются:
- нарушениями менструального цикла,
- выделениями из влагалища неестественного характера (гнойные, пенистые, кровянистые и т.д.),
- иногда повышением температуры и общим недомоганием.
Киста яичника – еще одна распространенная патология, которая диагностируется у каждой третьей-четвертой женщины детородного возраста. Боли при наличии кисты чаще всего носят тянущий или ноющий характер, но могут быть острыми и режущими, отдают в пах и поясницу, и чаще всего возникают при половом акте или после физического напряжения.
В качестве сопутствующих симптомов выступают нарушения менструального цикла и мочеиспускания, психоэмоциональные расстройства (частые смены настроения, депрессии), потеря или набор веса, ухудшение общего самочувствия.
Сильные, мучительные боли, напряжение брюшной стенки и общая слабость могут свидетельствовать о перекруте или разрыве кисты – опасных состояниях, которые требуют немедленной медицинской помощи.
При отсутствии адекватного лечения острого цистита воспалительный процесс в мочевом пузыре может приобрести хроническую форму, которая хуже поддается лечению. Хронический цистит может протекать бессимптомно, с редкими или частыми обострениями – одним из признаков патологии выступает боль разной интенсивности внизу живота, которая отдает в пах и поясницу.
Дисменорея представляет собой нарушение менструального цикла, которое характеризуется болезненным течением месячных. Патология характеризуется сильными болевыми ощущениями внизу живота, которые иррадиируют в поясницу, пах, ноги.
Они имеют схваткообразный или спастический характер, могут быть ноющими и тупыми, часто сопровождаются раздражительностью, депрессией, нарушениями сна и вкусовых ощущений. Кроме того, при дисменорее часто наблюдаются расстройства пищеварения, частые мочеиспускания, повышенная потливость. Обычно симптомы наиболее выражены в первый день менструации или за сутки до ее начала.
Ревматическая полимиалгия представляет воспалительный процесс в тканях опорно-двигательного аппарата, которое развивается после 50 лет, и чаще всего наблюдается у женщин. Как правило, патология развивается внезапно – в определенный момент человек начинает ощущать интенсивные боли в мышцах по всему телу, в том числе в пояснице и паху. Дискомфорт сопровождается скованностью и ограниченностью движений, которые проявляются после любого периода неподвижности – например, утром после сна.
Точные причины развития ревматической полимиалгии неизвестны, поэтому людям после 50 лет нужно внимательно следить за собственным здоровьем и проходить профилактические осмотры у ревматолога.
Чтобы точно определить причину болей в области спины и паха необходимо комплексное обследование организма, которое включает клинические и инструментальные методы диагностики.
- Врачебный осмотр. На первом этапе постановки диагноза проводится сбор жалоб и анамнеза, внешний осмотр больного, пальпация области, в которой локализуются неприятные ощущения, женщинам рекомендуется пройти обследование на гинекологическом кресле.
- Анализы. Обязательным для всех больных с жалобами на боли в пояснице и паху является общий анализ мочи, а также клиническое и биохимическое исследование крови. Они проводятся для выявления инфекционных и воспалительных процессов в организме, после чего могут быть назначены дополнительные анализы: бакпосев, выявление онкомаркеров и т.д.
- Рентген. Обычное рентгенологическое исследование, как правило, проводится при подозрении на дегенеративные изменения в позвоночнике, а для оценки состояния других органов (почек, матки и т.д.) необходима процедура с применением контрастного вещества.
- КТ и МРТ. Наиболее информативные методы диагностики, которые позволяют получить послойное изображение внутренних органов, мягких и костных тканей, мышц, нервных волокон для выявления любых дефектов и патологических процессов.
Помимо вышеперечисленных методик, для постановки точного диагноза врач может назначить ультразвуковое исследование органов брюшной полости, а также эндоскопические процедуры – фиброгастродуоденоскопия, цистоскопия, бронхоскопия и т.д. При наличии новообразований необходимо проведение биопсии, которая подразумевает забор образца ткани опухоли для последующего анализа и выявления злокачественных клеток.
Исходя из результатов обследования, больные направляются на консультацию к узким специалистам (нефрологу, гинекологу, урологу, гастроэнтерологу), после чего им назначают соответствующую терапию.
Так как боли в пояснице и паху чаще всего являются симптомом патологических процессов в организме, заниматься самолечением категорически не рекомендуется – это может привести к серьезным осложнениям.
Самостоятельно бороться с болевым синдромом можно только в том случае, если ощущения не слишком интенсивные, и не сопровождаются тревожными симптомами (высокая температура, рвота, общая слабость и т.д.). Для устранения дискомфорта можно воспользоваться следующими способами:- принять анальгетик, нестероидный противовоспалительный препарат или спазмолитик;
- сделать легкий массаж больного места;
- немного полежать или, наоборот, прогуляться на свежем воздухе;
- выполнить несколько специальных упражнений – например, постоять в позе кошки (встать на четвереньки, опираясь на локти и колени, поднять таз как можно выше).
Детям до 3-х лет, пожилым людям и беременным при болях в пояснице и паху консультация врача требуется незамедлительно – у этих категорий больных патологические процессы развиваются очень быстро, и промедление в некоторых случаях может создать серьезную угрозу для здоровья и жизни.
Тактика лечения болей в пояснице и паху зависит от причины и клинического течения основного заболевания. При воспалительных и инфекционных процессах назначается антибактериальная терапия, при дегенеративных процессах в позвоночнике – прием препаратов, которые устраняют симптомы патологии, лечебная физкультура, мануальная и физиотерапия. В запущенных случаях и при наличии новообразований больным показано хирургическое вмешательство.
Боли в пояснице и паху могут быть первым проявлением серьезных заболеваний, поэтому игнорировать этот симптом нельзя. Чем скорее человек обратится к врачу, тем больше у него шансов на быстрое и полное выздоровление.
источник
Если боль в пояснице сильно отдает в пах, вероятно, началось воспаление или дегенеративный процесс в позвоночном столбе или же во внутренних органах. Стоит ознакомиться с основными причинами, по которым могут появляться болевые ощущения в спине, отдающие в паховую область.
Это один из распространенных факторов, провоцирующих дискомфорт и болезненность. Если вы на работе переносите большое количество тяжестей, во время движения могут возникать сильные боли. Однако, когда физическая активность заканчивается, боль может постепенно уменьшаться и далее полностью исчезнет.
Причины возникновения боли в паху и пояснице нередко кроются в травмах спины. Такая боль отличается тем, что проявляет себя в момент нагрузки и является практически нестерпимой, очень резкой. Область около паха начинает отекать, кожа краснеет и припухает. Боль может не проходить до суток, а больной вынужден принимать сильные обезболивающие, а также часто находится в вынужденной позе, поскольку это несколько уменьшает болевой синдром.
Возникновение тянущих болей в пояснице и в паху нередкое явление, если у вас начался остеохондроз в нижнем отделе спины. Это состояние проявляет себя тем, что хрящевая ткань становится не такой плотной, а сами хрящи – более тонкими и не справляются со своими функциями. Причины могут заключаться в малой подвижности, ожирении, монотонных нагрузках на спину и пр.
Из-за артроза боли в паху и пояснице чаще всего появляются у женщин в возрасте от 45 лет. Заболеванию могут подвергнуться сразу оба сустава или же один. Определить болезнь непросто, она маскируется под массу других. Первые проявления могут заключаться в том, что «ломит» около ягодиц, а боль возникает при минимальных нагрузках.
При грыже боли проявляются в момент нагрузки на поясницу. Они имеют острый «простреливающий» характер, и только спустя время болевой синдром «спускается» в низ живота.
Боль в паху и пояснице часто проявляется у мужчин 30–50 лет, болевой синдром внезапный и резкий. Состояние облегчает только применение обезболивающих, которые отпускаются по рецепту.
Проблема может крыться в патологиях кишечника, примеры – аппендицит, непроходимость или даже онкология. На фоне болей в пояснице с отдачей в пах, случается, возникают рвота, вздутие и боль в животе, нарушение дефекации.
В некоторых случаях выявляются боли в паху и пояснице, причины которых связаны с функционированием мужской половой системы. Существует несколько разновидностей заболеваний, которые могут вызывать болезненные ощущения в паху и пояснице.
Является достаточно распространенным заболеванием, которое возникает примерно у 15% представителей сильного пола. Варикоцеле появляется от того, что нарушается отток крови в венах у семенных канатиков. Мужчины жалуются на то, что болит пах и при этом отдает в поясницу, возникает болевой синдром около мошонки или яичка, чаще левого.
Боли в пояснице чаще всего возникают при длительном и хроническом течении заболевания, когда уже поражены почки или мочевыводящие протоки. Боли имеют разный характер: долгая ноющая, стреляющая или короткая острая. Вместе с тем наблюдается чувство жжения при мочеиспускании, болит живот, нарушается эректильная функция, появляется дискомфорт при половом акте.
Причина того, почему боли в пояснице отдают в пах, может заключаться в фуникоцеле, что означает развитие кисты – полости в оболочке, заполненной жидкостью. При этом выраженно болит одна сторона паха, поражение может настигнуть левый или правый канатик. При осмотре доктор выявляет отечность мошонки, может отекать нога с одной стороны.
Лечение болей в пояснице, отдающих в пах, часто требуется и женщинам. Причины могут заключаться в развитии или обострении различных болезней. Стоит понимать, что самостоятельная диагностика здесь невозможна, и вам потребуется своевременное обращение к квалифицированному специалисту, который тщательно исследует состояние здоровья и назначит медикаменты.
К таковым относятся матка и придатки яичников. Боль не имеет четкой локализации – болит весь низ живота, ломит поясницу. Может отмечаться усиление болей на фоне сильного переохлаждения, когда повышается температура, появляется недомогание и слабость. Часто появляются нехарактерные для здорового организма выделения из влагалища.
Если боль в пояснице справа или слева отдает в пах, у вас появились частые и болезненные позывы в туалет, а сам процесс не приносит облегчения, посещать туалет больно, мочиться хочется даже при пустом мочевом пузыре, то дело, вероятно, в обострении цистита. При этом может существенно меняться цвет и запах урины.
Апоплексия правого яичника бывает похожа на аппендицит, поскольку сопровождается тошнотой, резкой болью, рвотой и снижением давления. С левым яичником ситуация обстоит так же, только из-за локализации боли кисту в этом случае спутать с аппендицитом невозможно.
Если слева или справа болит поясница и отдает в пах, это может быть симптомом воспаления сухожилий бедра, которое иначе именуется трохантеритом. Это явление иногда наблюдается в период климактерического синдрома, когда в крови женщины падает уровень половых гормонов. Боль может отдавать не только в пах, но и внутрь бедра.
Не всегда сразу удается попасть к врачу, если болит поясница и иррадиирует в пах. Иногда приходится искать временное решение, которое позволит ослабить болевой синдром в нижней части тела до посещения клиники. Помочь может прием спазмолитиков, к которым относятся но-шпа и папаверин. Если требуется сбить температуру, можно выпить «Ибупрофен» или «Нурофен», но если температура ниже 38 градусов, сбивать ее не рекомендуется. Греть или охлаждать больное место без указания врача нельзя ни в коем случае. Также стоит обеспечить больному постельный режим.
Как уже стало понятно, причин, по которым появляется боль в паху и слева или справа в пояснице, немало. Самостоятельно определить, требуется в данном случае лечиться у уролога-андролога или гинеколога, у невролога или хирурга, не представляется возможным. Лучшее решение в такой ситуации – записаться на прием к доктору-терапевту. После того как специалист произведет осмотр, он сделает предварительные выводы о состоянии вашего здоровья и назначит нужные виды диагностики. По итогу более подробного обследования станет понятно, к какому специалисту нужно вас перенаправить, и понадобится ли это вообще. Затем уже вам будет назначена адекватная тактика лечения, которая позволит поправить здоровье.
источник
Появление резких болей в позвоночном столбе не всегда свидетельствует о проблемах именно с ним. Если боль в пояснице отдает в пах – это говорит о многих тяжких недугах. Болезни внутренних органов, позвоночника, суставов, связок, мышц и даже онкология, начинаются именно с дискомфорта в спине. Подробнее обо всех особенностях проявления этого недуга будет рассказано далее.
Все причины данной патологии делятся на группы, среди которых выделяют внешние факторы:
- Тяжелая физическая работа по перемещению тяжестей вручную. Болевой синдром повышается именно во время переноски тяжестей, потом постепенно исчезает.
- Сильные спортивные нагрузки. Происходит травмирование мышц, которые не успевают восстанавливаться между тренировками.
- Нарушение процесса вывода продуктов метаболизма. Нервные корешки испытывают постоянные импульсы, отчего и развивается болезненность в пояснице и паху, которая мучает без перерыва и усиливается во время физических действий.
- После травмы. Боли в спине и паху бывают периодически и возникают из-за большой интенсивности нагрузок. Отличаются нестерпимой болью, требующей принять удобную позу. Место травмы отекает и кожа краснеет. Бывает боль длиться по несколько дней и исчезает после обезболивания сильным анальгетиком.
Необратимые изменения в позвоночнике:
- Остеохондроз в области поясницы и крестца. При нем постепенно снижается плотность хрящевой ткани, и межпозвоночные диски разрушаются. Боли в пояснице, отдающие в пах, начинаются при повороте туловища, наклонах.
- Артроз тазобедренного сустава. Его сложно диагностировать. Начинается с болезненных ощущений внизу живота и крестце, снижающихся к бедру и колену. Иногда боль начинается с «ломоты» в ягодицах, повышаясь от резких движений.
- Стеноз позвоночного канала. Происходит сужение спинального канала. Болезненное ощущение внизу живота и крестце провоцирует слабость в мышцах и парестезию в ногах.
- Асептический некроз головки бедра. Наступает внезапно, сильнейшие боли в спине, переходящие в пах, можно остановить наркотическими обезболивающими средствами.
- Межпозвоночная грыжа. Первоначально она дает о себе знать после подъема тяжелых предметов с упором в поясницу. Болевой синдром «стреляющего» вида, спина напрягается, после чего боли начинаются и в паху.
Проблемы с внутренними органами представляются в почечной колике или болезнях кишечника. Почечная колика – ее провоцирует прохождение камня по мочеточнику. Боль локализуется справа от позвоночника, затем опускается вниз, имеет волнообразный тип. Может повышаться после физической нагрузки и чаще проявляется ночью. Боли от поясницы перемещаются в пах на внутренний участок бедер.
Вид рассматриваемого болевого синдрома – это вестник серьезного заболевания. Очень редко это бывает вследствие перенапряжения и утомления.
Помимо распространенных болезней, характеризующихся болями в пояснице и паху, имеются и иные недуги со сходными симптомами:
- Протрузии – это осложнения остеохондроза и других болезней позвоночника, когда диск выпячивается из общего столба, но не разрушается. Начинается с небольших тянущих болей, которые постепенно становятся сильнее.
- Сколиоз – искривление позвоночного столба. Особенно, если он формируется в пояснице.
- Аппендицит – воспаление отростка слепой кишки. Помимо ноющей области вверху живота, она отдает в спину и пах.
- Онкология – боли в рассматриваемой области возникают вследствие образования опухолей в брюшной полости, почках, спинном мозге или других формах рака, осложненного метастазами.
- Воспаление участков кишечника – колит, дуоденит, энтерит. При этом боль имеет сдавливающий или распирающий тип и четко не обозначается очаг возникновения.
- Киста – это полый мешочек, наполненный жидкостью. По мере разрастания он давит на нервные корешки, отчего начинает болеть спина в области почек.
- Панкреатит – воспаление тканей поджелудочной железы, развивается быстро и с острой болью опоясывающего характера.
Важна для диагностики и такая особенность, в какую сторону паха направлена боль. Если в пояснице слева и в паху – значит разрушения в органах, находящихся слева от позвоночника – поджелудочная, часть кишечника или желудка, левая почка. Если болит справа – это патологии в правой почке или органах половой системы. Чаще локализуется в пояснице и паху с обеих сторон позвоночника из-за ущемления нервных корешков или поражении межпозвоночных дисков.
Данная симптоматика относится и к развитию иных заболеваний. Боль в пояснице и паху у мужчин появляется вследствие следующих недугов:
- Онкология простаты. Синдром начинается, когда метастазы переходят на позвоночник. Паховые боли не имеют конкретное место локализации и как бы перемещаются.
- Варикоцеле. Из-за плохого оттока венозной крови в семенном канатике происходит расширение вен с ее застоем. Дискомфорт начинается в паху слева, затем переходят на поясницу.
- Киста семенного канатика. Начинается с тянущей боли в паху только с одной из сторон. Развивается отек мошонки и части бедра.
При воспалительном процессе в простате, боли возникают в паху. Кроме этого, бывает болезненное мочеиспускание, частые позывы, и даже повышение температуры.
Женщины чаще мучается из-за анатомических особенностей организма. Некоторые виды дискомфорта в паху носят временный характер – менструация, беременность. Но могут возникать боли в пояснице вследствие патологии органов:
- Воспаление матки или яичников.
- Киста яичника.
- Цистит в хронической форме.
- Нарушение менструального цикла – дисменорея.
- Воспаление тканей опорно-двигательной системы. Обычно бывает у дам после 50.
- Воспаление бедренных сухожилий. Во время климакса из-за недостатка женских половых гормонов.
Когда болит спина и отдает в пах, то это говорит о развитии патологии и лечиться самостоятельно опасно. Нужно, не откладывая надолго, обратиться к докторам и пройти тщательное обследование с последующим лечением.
Самому можно только снять боль, если она не слишком сильная и не сопровождается иными симптомами – тошнота, рвота, высокая температура, сильная слабость и тому подобное. Для избавления от дискомфорта можно сделать следующее:
- Выпить таблетку анальгетика, НВПС или спазмолитика.
- Помассировать больное место.
- Прилечь или, наоборот, прогуляться на улице.
- Попробовать выполнить специальное упражнение – позу кошки, стать на четвереньки, таз приподнять повыше.
Если больному не стало легче или состояние ухудшилось, нужно вызвать бригаду скорой помощи. Детям до 3-х лет, беременным и пожилым сделать это сразу. В зависимости от причины патологии и назначается лечение.
Игнорировать данный симптом нельзя, иначе это чревато опасными осложнениями. Раннее диагностирование увеличивает шансы на быстрое и полное излечение.
источник