Почему болит крестец у женщины после родов? Боль у женщины после родов в области крестца считается нормальным явлением и проходит в течение 1-2 недель, иногда нескольких месяцев. Если же боль не уходит или еще хуже того усиливается, то причиной боли может быть смещение крестца. Оно может произойти в последние месяцы беременности, во время родов, а также в послеродовый период.
В основном, женщина даже не помнит, что у нее травмирован копчик, а во время беременности происходят естественные физиологические процессы, которые приводят к осложнениям. В период послеродового восстановления боль может быть очень сильной и даже распространяться на весь позвоночник.
Причины боли в крестце после родов могут быть разными и возникнуть как во время вынашивания ребенка, так и в процессе родов. Самыми частыми причинами являются:
- травма копчика или крестца во время родового процесса (причиной служит большой плод или его неправильное расположение);
- смещение крестца – проявляется острой и спазматической, жгучей болью;
- перелом крестца – очень сильные болевые ощущения;
- воспаление застаревшей травмы (вывих, ушиб, перелом);
- сколиоз;
- травмы промежности;
- геморрой;
- инфекции мочеполовой системы;
- недостаток кальция в организме;
- воспаление органов малого таза;
- позвоночная грыжа;
- нарушение работы внутренних органов;
- вывих позвонков крестцового отдела;
- остеохондроз;
- защемление седалищного нерва (боль по типу прострела).
Болевые ощущения могут быть очень сильными или слабыми, постоянными или проявляться в случае длительной нагрузки, или во время дневной ходьбы, все зависит от причины возникновения.
После родов может болеть крестец, а может весь отдел позвоночника. Молодые мамы задаются вопросом: что делать, если после родов болит крестец? Если есть уверенность, что серьезных проблем нет, можно воспользоваться ниже перечисленными советами:
- сделайте холодные компрессы (первые 2 дня после родов);
- нанесите на область копчика йодную сетку;
- пейте достаточное количество воды (во избежание запоров);
- не поднимайте тяжести;
- спите на ортопедическом матрасе;
- не давайте нагрузку на позвоночник (меньше сидите и ходите);
- введите в рацион больше клетчатки;
- употребляйте достаточное количество кальция;
- займитесь специальной гимнастикой;
- не сидите на мягких подушках;
- носите специальный поддерживающий корсет;
- сделайте компресс и настойки жгучего перца (после консультации врача).
Иногда восстановление проходит без врачебной помощи, но если состояние не улучшается, нужно обязательно обратиться к специалистам, гинекологу или вертебрологу .
Сильные ноющие или острые боли во время дефекации, а также в положении сидя, являются признаком смещения крестца. Возможен перелом со смещением костей, поэтому своевременная диагностика боли – залог скорейшего выздоровления. Для определения причины проводится дифференциальное обследование, которое включает в себя исследование крови и рентгенографию, УЗИ, МРТ или КТ.
Лечение будет направлено на устранение боли и это может быть:
- иглоукалывание;
- витаминотерапия;
- физиотерапия;
- массаж;
- обезболивающие препараты;
- гирудотерапия;
- применение противовоспалительных средств (в основном ректальные свечи);
- соблюдение постельного режима;
- мануальная терапия;
- консервативное лечение (при переломах и трещинах);
- оперативное вмешательство (удаление копчика — кокцигэктомия ).
Если сильно болит спина после родов, незамедлительно обратитесь к специалистам, чтобы избежать серьезных осложнений. Ведь у вас впереди, множество приятных моментов общения с малышом, которые ничто не должно омрачать.
источник
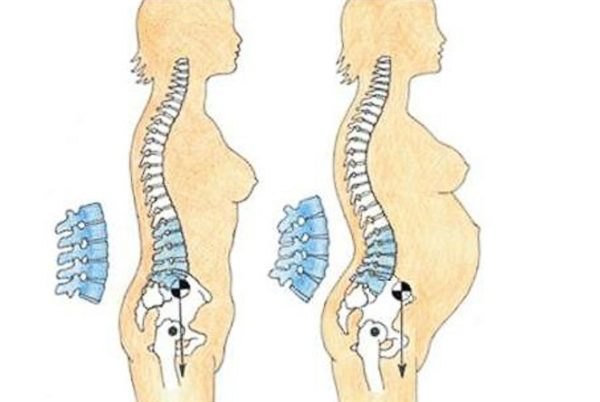
Во время беременности организм женщины полностью перестраивается на то, чтобы выносить и родить ребенка. Меняется гормональный фон, растущая матка смещает внутренние органы. Костная система также настраивается на предстоящие роды: размягчаются связки, раздвигаются кости малого таза. Все это влияет на состояние нижнего отдела позвоночника и мышцы спины. Именно поэтому многие молодые мамы испытывают дискомфорт, даже боли в пояснице. Упражнения и бережное отношение к себе помогут восстановиться быстрее. Однако следует помнить, что некоторые состояния требуют лечения.
Содержание:
- Причины, по которым болит спина
- Физиологические причины
- Патологические причины
- Как предотвратить появление болей в спине
- Что предпринять при появлении боли
Причин, по которым у женщины болит поясница после родов, множество. Большинство из них связано с физиологической перестройкой организма во время беременности и подготовкой его к родам. Сказывается также и образ жизни до и после родоразрешения. Достаточно часто боли в спине носят и патологический характер.
Под действием гормона прогестерона связки и хрящевые ткани размягчаются, чтобы кости могли свободно разойтись, а плод благополучно прошел по родовым путям, не встретив препятствий. Иногда это приводит к тому, что позвонки еще во время беременности «проседают», защемляя нервные окончания. Обратный процесс схождения костей и восстановления хрящевой ткани достаточно длительный, доставляет дискомфорт, некоторые женщины испытывают болезненные ощущения.
Кроме этого, существуют и другие причины, почему болит поясница:
- В норме за беременность женщина набирает 10-13 килограмм. Это достаточно большой скачок в весе за 9 месяцев. Мышцы спины и живота растягиваются, позвоночник испытывает дополнительную нагрузку. После родов мышцы постепенно восстанавливаются, позвоночный столб возвращается в прежнее положение, и дискомфорт уходит.
- Осанка будущей мамы меняется. Женщина держит спину, отклоняясь назад и вверх, что приводит к перенапряжению мышц спины, повышению нагрузки на поясничный отдел позвоночника и боли в этой области.
- В процессе самих родов соотношение тазовых костей претерпевает значительные изменения, чтобы облегчить прохождение ребенка через родовые пути. Так, лонные кости и тазобедренные суставы расходятся, копчик отклоняется назад. Прежнее положение они принимают не сразу. Процесс восстановления нередко сопровождается болевыми ощущениями.
- После родоразрешения распределение нагрузки на позвоночник снова меняется, и происходит это резко. Чтобы «привыкнуть» к прежнему положению, мышцам спины и позвоночному столбу приходится напрягаться, от чего и болит спина.
- Нередко запоры, которые являются частыми спутниками недавно родивших женщин, становятся причиной болей в пояснице. При налаживании стула проходит и дискомфорт.
Спустя 1-2 месяца после родов организм женщины восстанавливается, суставы возвращаются на прежнее место, мышцы и связки приходят в норму, боли постепенно проходят. В этот период важно следить за своей осанкой, не напрягать спину. Как только появляется дискомфорт в области поясницы, грозящий перерасти в боль, лучше все оставить и немного отдохнуть.
При появлении болей в спине не стоит ждать, когда они пройдут сами. Лучше сразу же посетить врача, который установит истинную причину их происхождения. Нередко после родов поясница болит из-за какого-либо заболевания:
- травмы и ушибы позвоночника, полученные до беременности и не беспокоившие долгое время, часто обостряются после рождения ребенка;
- обострение сколиоза или остеохондроза, к которому привел процесс родов;
- межпозвоночные грыжи и воспаления в поясничном отделе позвоночника;
- смещение позвонков во время родов, защемление нервных окончаний, сдавливание сосудов;
- введение эпидуральной анестезии;
- заболевания других органов: кишечника, мочеполовой системы, при которых боли отдают в поясницу;
- обострившиеся болезни почек.
Нередко боль в пояснице становится следствием психо-соматических проблем, которые часто возникают после родов. На общее состояние женщины, в том числе и на появление болей в области поясницы влияет послеродовая депрессия. В этом случае необходимо обратиться к психологу.
Профилактика начинается еще при беременности. Уже в это время нужно выполнять упражнения, направленные на укрепление мышц спины. Следует избегать появления лишних килограммов, при необходимости соблюдать специальную диету. В третьем триместре нельзя перенапрягаться, ведь именно в это время происходит подготовка к родам, велик риск «проседания» позвонков, защемления нервных окончаний.
После рождения малыша соблюдение простых правил поможет избежать осложнений:
- При поднятии тяжестей нельзя нагибаться. Следует брать предметы из положения сидя. В этом случае нагрузка будет правильно распределена, не придется только на спину.
- В уходе за ребенком нужно обеспечить спине максимум комфорта. Так, кроватку, ванночку для купания, пеленальный столик следует подогнать под свой рост, чтобы не нагибаться лишний раз.
- Первые 1-2 месяца после родов спать желательно на жесткой кровати. Неплохо, если и впоследствии это войдет в привычку, ведь жесткая кровать – лучший вариант для здоровья спины.
- Следует помнить, что лишний вес – это дополнительная нагрузка на позвоночник. Правильно подобранная диета поможет сбросить лишние килограммы, набранные при беременности.
- В первые месяцы после рождения многим мамам приходится подолгу носить ребенка на руках. Лучше воспользоваться слингом, который не просто облегчит процесс, но и станет хорошей поддержкой для мышц спины.
- При кормлении малыша (не важно, грудью или из бутылочки) следует выбирать удобное положение, чтобы спина не испытывала дополнительную нагрузку, не уставала. Для этого подойдет мягкое кресло, под спину в области поясницы можно подложить валик. Многие женщины замечают, что кормление грудью в положении лежа вовсе не доставляет дискомфорта.
- Полезными и для мамы, и для малыша станут прогулки на свежем воздухе. Движение тонизирует мышцы, способствует их скорейшему восстановлению. Для этого совсем не обязателен бег. Спокойная прогулка с коляской по парку или скверу не только поможет снять напряжение, но и улучшит настроение.
Если болит спина, необходимо пересмотреть свой режим и привычки. Часто мамы носят малыша в буквальном смысле на животе, выпячивая его вперед. Такая привычка сформировалась во время беременности и кажется удобной. На самом деле, это вредная привычка. Поясничный отдел позвоночника сильно прогибается вперед, мышцы спины, итак натруженные во время беременности, испытывают дополнительную нагрузку, перенапрягаются, женщина испытывает боль в пояснице. Такое положение ведет к искривлению позвоночника, смещению позвонков, защемлению нервных окончаний, появлению межпозвоночных грыж.
Нужно помнить, что таблетки и мази приносят лишь временный эффект, снимая боль, но не устраняя ее причину. А это значит, что болевые ощущения будут возвращаться каждый раз, как закончится действие препарата. Кроме того, лекарственные средства нельзя применять, если женщина после родов кормит ребенка грудью.
Если причина боли в пояснице не связана с заболеванием, необходимо, прежде всего, уделить внимание скорейшему восстановлению опорно-двигательного аппарата. Сразу после родов желательно носить специальный корсет, чтобы помочь мышцам спины и позвоночнику принять правильное положение. Укрепить и восстановить мышцы поможет лечебная гимнастика, которую желательно проводить еще во время беременности с целью профилактики и на протяжении 1-2 месяцев после рождения ребенка.
Чтобы облегчить боль, врачи, как правило, назначают физиотерапию и массаж, направленные на то, чтобы восстановить кровоснабжение и укрепить мышцы спины, вернуть позвоночнику правильное положение. Неплохо справляются с болью в пояснице аппликаторы (например, аппликатор Ляпко или аппликатор Кузнецова), действие которых направлено на улучшение микроциркуляции в тканях.
источник
После изгнания из рая человек обрел способность самостоятельно воспроизводить себе подобных, и женщина должна была рожать детей в муках. Болевые ощущения в процессе родов и боли после родов медики относят к разряду неизбежных. Даже после практически безболезненных родов, которые проводятся под эпидуральной анестезией, женщины в послеродовый период испытывают боли.
Чаще всего тянущие боли после родов в поясничной области и нижней части спины связаны со смещением бедренных суставов, а также с проявлением тех изменений в крестцово-копчиковом отделе позвоночника, которые происходят в течение всей беременности и во время рождения ребенка.

Мы рассмотрим типичные боли после родов и их наиболее частые причины, хотя, безусловно, существует масса клинических случаев, когда симптомы боли после родов носят индивидуальный характер. Например, длительные сильные головные боли после родов мучают рожениц, перенесших регионарную эпидуральную (спинальную) анестезию, при которой обезболивающий роды препарат вводится в область позвоночника на границе поясничного и крестцового отделов. Длящаяся первые трое суток после родов сильная головная боль (с пеленой перед глазами и тошнотой) может быть и признаком преэклампсии – если у будущей мамы во втором и третьем триместре беременности было стойкое повышение артериального давления.
Боли в груди после родов, точнее, боль в грудной клетке с одышкой и кашлем, могут свидетельствовать об инфекционных заболеваниях легких, но это и симптомы легочной эмболии (попадания тромба в легочную артерию). Боли в ногах после родов — в икрах ног — может быть признаком угрожающего жизни тромбоза глубоких вен, при котором наблюдается покраснение кожи, отеки и повышение температуры. А сильные боли после родов в области живота могут быть признаком воспаления матки на месте прикрепления плаценты.
Однако типичные причины боли после родов связаны с тем, что в процессе появления ребенка родовые пути подвергаются сильному механическому воздействию, которое нередко оказывается травмирующим.

Гормоны, которые вырабатываются во время беременности, вызывают расслабление связок и мышц. Это необходимо для нормального развития плода, и за весь период вынашивания ребенка размер матки увеличивается в 25 раз. После родов матка начинает возвращаться в свое «добеременное» состояние. И боли внизу живота после родов, которые многими роженицами определяются как боли в матке после родов, связаны с сокращением размеров матки.
Эти боли чаще всего бывают схваткообразными и при кормлении грудью усиливаются. Все это – абсолютно нормальное явление. Дело в том, что гормон окситоцин, который в большом количестве вырабатывает гипоталамус родившей женщины, попадает в кровь и стимулирует сокращение гладкой мускулатуры матки. Через 7-10 дней после рождения ребенка подобные боли в матке после родов проходят сами собой.
Дно матки после родов располагается примерно на уровне пупка. В течение послеродового периода, то есть за 6-8 недель, матка сокращается до прежних размеров. Но у женщин, имевших во время беременности большой живот, мышечный тонус брюшины может быть ослаблен, что часто становится причиной пупочной грыжи. Именно она провоцирует боль в пупке после родов. Для решения этой проблемы следует показаться врачу-гинекологу, который наблюдал беременность.
Кстати, боль в желудке после родов, а также боли в кишечнике после родов могут возникать вследствие запоров, которыми страдают многие роженицы. Кроме того, боли данной локализации могут беспокоить тех, у кого есть хронические заболевания ЖКТ: в послеродовой период они могут обостриться. Так что без консультации специалиста не обойтись.
Как отмечают медики, причина того, что разные женщины по-разному чувствуют себя после родов, во многом зависит от того, как их организм справляется с изменением или падением уровня гормонов, которые вырабатывались в период вынашивания ребенка.
После родов и выхода плаценты выработка определенных гормонов резко прекращается. К примеру, почти полностью перестает вырабатываться гормон релаксин, который во время беременности способствует увеличению эластичности мышц и расслаблению связок лонного сочленения тазовых костей. Но к нормальному уровню содержания в организме роженицы этот гормон возвращается не сразу, а примерно через пять месяцев после родов.
Поэтому вся опорно-двигательная система женщины после родов к нормальному функционированию переходит постепенно. И некоторые этапы этого процесса вызывают симптомы боли после родов.
Боли в позвоночнике после родов связаны с тем, что релаксин, расслабляя мышцы живота в ходе беременности, ослабляет и связки вокруг позвоночника. Именно повышенная нестабильность позвоночника на протяжении беременности и даже некоторое смещение позвонков приводит к тянущей боли в спине после родов. Эту же причину имеют боли в суставах после родов, в том числе боль в запястье после родов, боли в ногах после родов и боль в коленях после родов.
Боль в пояснице после родов частично является следствием перенапряжения квадратной мышцы поясницы, которая расположена в области задней стенки живота и соединяет подвздошную кость, ребра и поперечные отростки поясничных позвонков. При ее чрезмерных сокращениях или при длительных статических нагрузках и начинаются ощущаться боли в пояснице и во всей спине.
Кроме того, во время беременности мышцы живота растягиваются и удлиняются, а мышцы поясничного отдела, отвечающие за наклон и выпрямление туловища и за стабильность нижней части позвоночника, становятся короче. И это тоже вызывает боль в пояснице после родов. Растяжение связок лобкового сочленения, позвоночника и мышц тазового дна также являются причинами дискомфорта и болезненных ощущений в поясничной области.

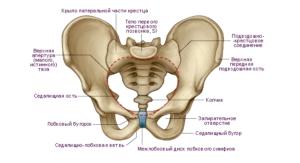
Боль в крестце и копчике после родов женщины обычно не различают и боль в копчике принимают за болевые ощущения в крестце. Между тем, копчиковая кость состоит из нескольких сросшихся рудиментарных позвонков, а крестец – это крупная треугольная кость, которая находится в основании позвоночника, чуть выше копчика. Вместе копчик и крестец составляют нижний неподвижный отдел позвоночника.
От передней и задней поверхностей крестца к тазовым костям идут связки, которые прочно удерживают кости тазового кольца. Но в течение беременности — буквально с самого ее начала — опорно-двигательная система женщины начинает готовиться к родам. Каким образом?
Во-первых, позвонки поясничного отдела от оси позвоночника отклоняются назад. Во-вторых, нижние конечности начинают удаляться от подвздошных костей, и тазобедренные головки даже выходят из вертлужных впадин. В-третьих, кости лонного и крестцово-подвздошного сочленений немного расходятся. Наконец, изменяется дуга загиба копчика, а обычно неподвижная кость крестца незначительно подвигается кзади. Все эти изменения в области костей таза предусмотрены природой и позволяют ребенку покинуть лоно матери.
Если ребенок крупный или его предлежание неправильное, или если роды проходили слишком быстро, то боль в крестце после родов и боль в копчике после родов появляется вследствие чрезмерного давления на сочленения в области таза. Провоцируют боли в тазу после родов и перерастяжение данных сочленений в случае принудительного ручного освобождения прохода для головки ребенка в ходе родов.
Чем больше было перегружено крестцово-копчиковое сочленение, тем сильнее и продолжительнее будут боли в тазу после родов и тем дольше будет процесс восстановления.
Зачастую в жалобах на боль в крестцовой зоне роженицы уточняют, что это боль при дефекации после родов. Действительно, боль данной локализации может становиться сильнее в случае расширения сигмовидной кишки при скоплении каловых масс или в острой фазе хронического колита, которая является осложнением послеродовых запоров. Как избавиться от запоров в послеродовом периоде, мы расскажем чуть позже.
Под действием гормонов, которые «сигналят» всем системам организма роженицы об окончании процесса рождения ребенка, запускается механизм послеродового восстановления. И обычно сразу после родов происходит восстановление лонного сочленения (симфиза), кости которого во время беременности немного расходятся.
Если все в норме, то процесс восстановления обычного анатомического положения данного сочленения идет без ощутимых последствий.
Но если родившая женщина жалуется на боль в лобке после родов, значит соединяющий лобковые кости хрящ травмирован из-за перерастяжения тазового дна (которое происходит при разгибании головы выходящего из лона ребенка). В этом случае вероятно нарушение симметричности правой и левой лобковых костей. Врачи диагностируют эту патологию как симфизит — дисфункцию лобкового сочленения, при котором пациентка чувствует боль в области лобка при ходьбе и вынуждена ходить в развалку.
Если боли очень сильные и отдают во всех костях и сочленениях таза, то это уже не просто растяжение хряща, а разрыв лонного сочленения — симфизиолиз.
Область промежности (regio perinealis) образует дно таза и состоит из мышц, фасций, жировой ткани и кожи. Боли в промежности после родов возникают при ее травмировании – разрыве или рассечении (перинеотомии).
Согласно данным акушерской практики, чаще всего травмы промежности бывают у женщин с хорошо развитой мускулатурой, у пожилых первородящих, при узком влагалище с воспалительными изменениями тканей, при отечности тканей, а также при наличии рубцов после предыдущих родов.
При перинеотомии рассекается только кожа промежности, а при эпизиотомии — промежность и задняя стенка влагалища. Обе эти процедуры делаются при угрозе произвольного разрыва промежности, а также во избежание черепно-мозговых травм новорожденного. При разрыве или разрезе промежности сразу же после родов проводится их ушивание. Наружные шва снимают за день до выписки из роддома, внутренние со временем рассасываются.
При этом хирургическое рассечение промежности лучше разрыва, так как рана получается ровная и чистая и в 95% случаев заживает, как говорят медики, prima intentio (первичным натяжением) — то есть быстро и без последствий.
Однако при этом неизбежны боли в промежности после родов. При соблюдении гигиены рана заживает через пару недель, в течение которых женщине нельзя сидеть, чтобы не нарушить швы. При эпизиотомии швы могут вызывать боль во влагалище после родов, которая будет беспокоить дольше – пока идет процесс заживления внутренних тканей.
Многих женщин боли в паховой области начинают беспокоить еще в период вынашивания ребенка. К боли в паху может приводить рост объемов матки, а также постепенное расхождение костей таза. Кроме того, боли в паху после родов (отдающие в поясницу) могут быть связаны с наличием камня в почке или мочеточнике. Нельзя исключать и такую причину, как воспаление внутренней слизистой оболочки тела матки — эндометрит. Как отмечают гинекологи, острый послеродовой эндометрит возникает при инфицировании матки в процессе родов довольно часто, при этом после проведения кесарева сечения он проявляется почти в 45% случаев.
Для острого послеродового эндометрита характерны такие симптомы, как боли в нижней части живота и в паху, повышение температуры тела, гнойные выделении и маточные кровотечения. При наличии таких признаков следует немедленно обращаться за медицинской помощью.
Кроме того, боли в паху после родов дает генитальный герпес, который был диагностирован у беременной.
Головные боли после родов специалисты связывают с несколькими причинами. В первую очередь, это изменение гормонального фона в послеродовой период: нестабильность уровня эстрогенов и прогестерона. Причем, если роженица не кормит ребенка грудью, то головные боли возникают гораздо чаще, чем у кормящих женщин. Способствует головным болям после родов и прием противозачаточных препаратов, в составе которых есть эстроген.
Негативное влияние на состояние здоровья женщины в послеродовом периоде оказывают стрессы, переутомление, недосыпание и т.д. На фоне гормональных изменений данные факторы могут приводить к тому, что новоиспеченную мамочку будут донимать частые и довольно интенсивные головные боли после родов.
Мышечные боли различной локализации (в пояснице, мышцах таза, ног, спины, грудной клетки и др.) – естественное явление после такого сильного напряжения мышц, которой они испытывают во время появления ребенка на свет. Такие боли проходят естественным образом и ни в какой терапии не нуждаются.
Тем не менее, следует иметь в виду, что все изменения, через которые снова приходится проходить организму родившей женщины, необходимо контролировать и не допускать обострения имеющихся заболеваний. Например, заболеваний позвоночника, половой сферы, ЖКТ, которые могут проявить себя с новой силой после перенесенных во время родов нагрузок.
Мы уже рассказали о гормоне окситоцине, который стимулирует сокращение матки после родов. Кроме того, окситоцин имеет еще одну важнейшую функцию. В период лактации он вызывает сокращение миоэпителиальных клеток, окружающих альвеолы и протоки молочной железы. Благодаря этому вырабатываемое под воздействием гормона пролактина грудное молоко проходит в субареолярные протоки молочной железы и выделяется из сосков.
Молоко появляется в груди после рождения ребенка – сначала в виде молозива. Сроки «прибытия» собственно молока индивидуальные, но акушеры нормой начала лактации считают 48-72 часа после родов. Этот процесс происходит буквально на глазах — путем набухания молочных желез, которое довольно часто сопровождают боли в груди после родов. В дальнейшем процесс выработки молока отрегулируется, и все неприятные ощущения пройдут.

Очень часто после родов месячные у женщин становятся не такими регулярными, как до беременности. И в течение 5-6 месяцев после рождения малыша это не должно быть поводом для беспокойства. Кроме того, первые 4 месяцев после родов регулы могут быть разной интенсивности и продолжительности. Что также не является патологией, так как гормональная перестройка на «добеременный» режим продолжается.
Замечено, что большинство женщин, у которых до беременности была альгоменорея (болезненные менструации), после родов освобождаются от этих болей, или, по крайней мере, боли становятся намного слабее. Но бывает и наоборот — боли при месячных после родов начинаются у тех, кто их раньше не испытывал.
Если есть малейшие опасения по поводу восстановления менструального цикла после родов, в том числе по поводу болей, нужно проконсультироваться с гинекологом.
Боль при мочеиспускании после родов и неприятное жжение во время этого физиологического процесса – весьма распространенное явление в первые дни послеродового периода.
Нередко роженицы сталкиваются и с такими проблемами, как невозможность опорожнить мочевой пузырь в связи с полным отсутствием позывов. У всех этих симптомов есть причины. Дело в том, что пространство для расширения мочевого пузыря после родов увеличилось, либо в ходе родов мочевой пузырь мог быть травмирован, тогда какое-то время позывы могут отсутствовать.
К боли при мочеиспускании после родов приводят отек промежности, а также болезненность швов, наложенных при зашивании разрыва или разреза промежности. В любом случае через 8 часов после завершения родов женщина должна освободить мочевой пузырь. Это крайне важно как для сокращения матки, так и для предотвращения возможного инфицирования мочевыводящих путей.
Если боль при мочеиспускании после родов продолжается и после того, как заживет шов на промежности, то это уже признак неблагополучия: вероятно воспаление мочевого пузыря, которое сопровождается повышением температуры. В этом случае нужно сразу же обращаться за медицинской помощью.
Послеродовое восстановление в норме занимает не менее двух месяцев. Ранее этого срока врачи не рекомендуют возобновлять сексуальные отношения супругов. Тем не менее, даже после этих двух месяцев не менее трети женщин чувствуют физический дискомфорт и даже боль при сексе после родов.
Боль во влагалище после родов может быть вызвана различными местными инфекциями, которые привели к воспалению слизистой оболочки половых органов, и именно это является причиной болезненных ощущений при сексе после родов. А боль в клиторе после родов связана с его отеком и наличием швов в области промежности, особенно после эпизиотомии.
источник
В российской неврологии боль в спине часто объясняют протрузией или грыжей. Но весь мир думает по-другому, а я стараюсь донести до вас современные мировые взгляды простым языком.
В нашем теле с годами происходят изменения. Кожа малыша нежная, упругая. В 30 лет, как бы мы ни прибегали к косметическим процедурам, она уже не такая. А представьте моряка, который всю жизнь провел в плаваниях: его кожа грубая и морщинистая.
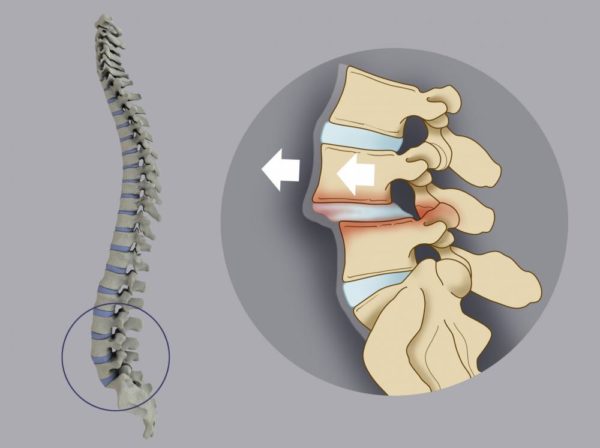
То же самое происходит с нашим позвоночником. В большинстве случаев протрузии и грыжи — естественные возрастные изменения. Если в вашей жизни много провоцирующих факторов, например, ношение тяжелых грузов, то вероятность заполучить большую грыжу увеличивается.
Многочисленными исследованиями установлено, что протрузии дисков встречаются у здоровых людей: в 20 лет — до 40% обследованных (напомню, это пациенты без боли в спине), в 70 лет — до 90%. Кроме того, выраженность изменений на МРТ не связана со степенью болевого синдрома: при большой грыже боли может не быть совсем, а при маленьких протрузиях у пациента может быть сильная боль (потому что причина не в протрузиях, а в другом).
Конечно, вызывает! Примерно в 1-4% от всех случаев боли в спине.
Грыжа приводит не только к боли, но и к другим расстройствам: нарушению чувствительности, изменению рефлексов, иногда снижению мышечной силы. Все это грамотный врач определяет в ходе неврологического осмотра. Если сила мышц достаточная, рефлексы при постукивании молоточком симметричные, не ослабленные, чувствительных нарушений нет, то крайне маловероятно, что боль в спине обусловлена грыжей.
Кроме того, сдавливая спинномозговой корешок на определенном уровне (если Вы почитаете результаты МРТ, увидите, что описаны протрузии и грыжи на уровне, например C3-C5 или L5-S1), грыжа вызывает не просто снижение чувствительности где попало, а в определенных сегментах, и строго определенные изменения рефлексов. Невролог соотносит уровень поражения с данными МРТ.
Все причины боли в спине можно разделить на 3 группы: неспецифические, специфические и корешковые.
Неспецифические — до 85%, обусловлены мышцами, связками, сухожилиями, мелкими суставами.
При неврологическом осмотре нет никаких настораживающих симптомов и признаков поражения нервных корешков, боль усиливаются при движении, уменьшаются в покое, чаще всего связана с неправильным двигательным стереотипом.
Острая боль возникает после неудачного поворота, наклона, вынужденной позы, например, сон в неудобном положении — и наутро невозможно повернуть шею. Хроническая боль часто обусловлена тем, что человек дает слишком большую нагрузку на одни группы мышц и совсем не нагружает другие.
Длительная работа в сидячем положении, ношение ребенка на одном боку — это неверные двигательные стереотипы. Можно бесконечно пить таблетки, но пока вы не поменяете свою двигательную активность, высока вероятность, что боль вернётся. Конечно, активность должна быть с умом.
ни рентген, ни МРТ не нужны, только осмотр врача. Почему? Там либо ничего не обнаружат, либо найдут протрузии/грыжи, не имеющие отношения к делу.
Специфические — до 10%: перелом позвоночника, туберкулез, остеомиелит, абсцесс, стеноз позвоночного канала, новообразование, анкилозирующий спондилит и другие.
Кроме боли в спине могут быть другие симптомы (повышение температуры, похудение) да и сама боль имеет необычные характеристики, например, не зависит от движения или усиливается в покое, ночью.
Анализ крови, рентген, МРТ, ПЭТ-КТ — все зависит от предполагаемой причины.
Корешковые — до 4% (по некоторым данным до 10%), вызваны сдавлением нервного корешка вследствие грыжи.
Может понадобиться МРТ позвоночника, но необходимость в каждом случае определяет врач.
Задача врача — определить, к какой из 3 групп причин относится боль, от этого будет зависеть дальнейшая тактика.
Существует система «красных флагов» ? — симптомов, которые должны вызвать у врача диагностическую настороженность:
- возникновение боли с новыми, необычными характеристиками в возрасте менее 20 или более 55 лет;
- боль, не зависящая от движения, боль в покое;
- усиление боли в ночное время;
- нарастающий со временем характер боли;
- отсутствие облегчения боли или ее усиление после пребывания в лежачем положении;
- локализация боли в грудном отделе позвоночника или в грудной клетке;
- длительное недомогание, лихорадка, необъяснимая потеря массы тела.
- перенесенная в недавнем прошлом травма спины;
- наличие в анамнезе онкологических (злокачественных) заболеваний;
- персистирующая инфекция;
- остеопороз;
- длительный прием кортикостероидов (в том числе в виде ингаляций);
- применение антикоагулянтов;
- внутривенное употребление наркотических препаратов;
- иммунодефицит (в том числе ВИЧ-инфекция), прием иммуносупрессивных препаратов.
- наличие у пациента очаговой неврологической симптоматики (слабость конечностей, онемение, нарушение мочеиспускания и дефекации);
- болезненность при пальпации и перкуссии позвоночника, усиление боли при натуживании;
- выраженная деформация позвоночника;
- пульсирующее образование в брюшной полости.
Наличие этих симптомов (особенно совокупности) у пациента с болью в спине должно заставить врача получше подумать о причине боли и исключить серьезную патологию.
С проведением МРТ при боли в спине есть 2 крайности: делать ее всем подряд «на всякий случай» и не делать исследование тогда, когда оно действительно нужно. Разбираемся вместе с вами.
Если боль в нижней части спины возникла у пациента младше 50 лет, она не иррадиирует в ноги, не сопровождается лихорадкой и неврологический симптоматикой (слабость мышц, нарушение рефлексов и чувствительности, нарушение мочеиспускания и дефекации), в прошлом не было опухолей, то с вероятностью 99% боль носит неспецифический характер и связана с вовлечением мышц, связок, сухожилий, мелких суставов.
Чтобы приблизить эту вероятность к 100% мы оцениваем пациента в динамике и смотрим, уменьшается ли боль после лечения или нет. Если сделать такому пациенту МРТ позвоночника, никакой важной информации мы не получим.
Даже если будут найдены грыжи или протрузии, это ни на что не повлияет.
Во-первых, у пациента без неврологический симптоматики грыжи и протрузии являются случайной находкой и не связаны с болью в спине. Эта мысль так трудно приживается в умах пациентов и коллег, но тем не менее это так.
Во-вторых, находки на МРТ в виде немых, молчащих грыж и протрузий никак не повлияют на лечебную тактику.
Но как же не пропустить другую серьезную патологию? Для этого есть красные флаги ?, которые мы уже обсудили. Врач анализирует все эти настораживающие симптомы (в совокупности, а не по отдельности), после чего принимает решение о необходимости МРТ.
источник
Поясничные боли знакомы практически каждому. Они могут настигнуть в любом возрасте, возникать периодически, быть соединенными связями с определенной патологией или не имеющими отношения к заболеванию. Например, боль в пояснице может породить слишком интенсивно-напряженная тренировка, или если человек сорвал спину, работая на даче, долго находился в сидячем положении, простудился или был на сквозняке. Но есть состояние, которое почти наверняка вызовет поясничные боли у женской части человечества – беременность и роды. Послеродовые тянущие болевые ощущения снизу спины имеют несколько причин.
С эпизодическими не патологическими болевыми состояниями чаще всего можно справиться самостоятельно, при помощи обезболивающих средств. Если же боль серьезно беспокоит, не снимается анаболиками, возникает часто и мешает нормальной жизнедеятельности, необходимо идти к врачу, устанавливать достоверную причину и искать патологию. Причин синдрома боли внизу спины может быть много, и не все они безопасны для общего здоровья организма.
- Его может вызывать целая группа заболеваний или патологий позвоночника.
- Синдром может возникнуть после травмы.
Кстати. Любая боль является симптомом. Поясничная – не исключение. На нее необходимо реагировать, купировать, выясняя, почему она возникла. Чтобы прошел симптом, необходимо избавиться от состояния его породившего.
Состояние беременности и роды – не патологический, а естественный процесс. Однако именно он становится наиболее частой причиной поясничных болей у женщин.
В ходе беременности женский организм претерпевает полную перестройку. Концентрируется на задаче вынашивания и рождения ребенка, подстраивает под нее свои функции и потребности.
В связи с этим изменяется гормональный фон, увеличивается в размерах матка, смещаются, под ее давлением, внутренние органы. На роды настраивается костная система, по возможности размягчаясь и раздвигаясь (кости в малом тазу). Состояние спинных мышц и всего нижнего яруса позвоночника не остается таким, как до беременности.
Важно! Практически любого рода болевые ощущения, возникающие в пояснице при беременности, в родовом процессе и после него (естественные, за исключением патологических), это, скорее, дискомфорт, чем полноценный синдром. Восстанавливающие упражнения, режим, время помогают справиться с ними в большинстве эпизодов. Но некоторые послеродовые состояния, сопровождающиеся стойкой болью, требуют безотлагательного тщательного лечения.
Итак, полная физиологическая перестройка, подготовка тела к родам, процесс разрешения от беремени, восстановление и возвращение организма к прежним показателям – все это стрессы на физиологическом уровне, которые женщина испытывает на протяжении практически одного года, пока длится беременность, родовой процесс и послеродовой период.
Кстати. Именно с перестройкой физиологии бывают связаны боли, особенно следующие за родовыми, которые ощущаются в пояснице. Однако на силе их не может не сказаться образ жизни и наличие заболеваний. Второй причиной являются именно различные патологии, уже имеющиеся у роженицы.
Таблица. Физиологические причины.
Набор веса способствует тому, что растягиваются мышечные ткани на спине и животе, образуя усиленную нагрузку на позвоночник.
Восстановление мышечного тонуса происходит постепенно, вместе с этим уходит боль.
Совет. Восстановление женского организма может произойти через один месяц после родов, а может затянуться на пару месяцев. Должны возвратиться на свое место суставы, вернуться в рабочее состояние связки и мышцы. Важно не перенапрягать поясницу, соблюдать осанку, отдыхать.
Нередко у беременных и родивших женщин основание спины болит из-за имеющегося заболевания. В таком случае не стоит списывать все на физиологию и ждать, пока организм восстановится, а боли пройдут сами. Нужно посетить врача и установить реальную причину болей.
После окончания родов причины могут быть следующие.
- Травмы позвоночника или ушибы, которые присутствовали до беременности либо во время, но до поры женщину не беспокоящие. Они могут обостряться и вызывать боль.
- Процесс обострения имеющегося сколиоза или возникшего ранее, до беременности остеохондроза, активизированный родовым процессом.
Кстати. Боли в пояснице, в отсутствие патологий, может вызвать психосоматика и проблемы, связанные с ней, которые часто возникают в постродовом периоде, например послеродовая депрессия. Здесь не обойтись без помощи психотерапевта.
Чтобы физиологические или патологические боли в пояснице не мучили женщину после родов, необходима их серьезная профилактика, которая начинается вместе с началом беременности либо даже еще во время ее планирования.
Если вы хотите более подробно узнать, как лечить боли в спине при беременности, а также рассмотреть альтернативные методы лечения, вы можете прочитать статью об этом на нашем портале.
Профилактические мероприятия заключаются в диете и выполнении специальных упражнений, укрепляющих спину. Важно избежать набора чрезмерного веса, а также физического перенапряжения, особенно в последние месяцы, когда наиболее вероятно «проседание» позвоночных сегментов.
После родов тоже необходимо соблюдать определенные правила, которые помогут не допустить осложнений и усиления патологий.
- Не поднимать тяжести.
- Если необходимо поднять тяжесть неизбежную (например, ребенка), брать его стараться из сидячего положения, распределяя нагрузку на все суставы, а не только на поясницу.
В конкретном случае, когда в послеродовом периоде болит спина, и это беспокоит и доставляет дискомфорт, можно предпринять некоторые меры, которые, однако, лишь временно могут уменьшить или снять болевые ощущения, не устранив их причину. Скорее всего, боль будет возвратной до тех пор, пока не исчезнет вызвавшая ее причина.
Если вы хотите более подробно узнать, что делать, если при ранних сроках беременности тянет живот, поясницу и болит спина, вы можете прочитать статью об этом на нашем портале.
Если установлено, что боли не патологические, не имеют связи с каким-либо заболеванием, а являются нормальной физиологической реакцией на изменения в организме беременной, необходимо постараться как можно скорее восстановить функционирование в дородовом режиме опорно-двигательного аппарата.
В этом поможет специальный корсет, который рекомендуется носить после родов, и лечебная гимнастика, начатая еще при беременности в качестве профилактической. Она проводится на последних сроках и в течение двух месяцев после родов, по согласованию с врачом.
Если боли сильные и мешают нормальной жизнедеятельности и уходу за ребенком, врач может назначить физиотерапию и курс массажа. Они помогут восстановить кровоснабжение, будут способствовать укреплению спинных мышц и приведению позвоночника в правильное положение.
Совет. Для улучшения микроциркуляции в мышечных тканях спины после родов можно использовать различные аппликаторы (Кузнецова, Ляпко). Их действие не несет опасности для организма, и очень хорошо организует кровоток.
Поясничная зона позвоночника – самый неукрепленный «рубеж» на пути возникновения болевого синдрома. Здесь нет защитных ребер, высока степень подвижности, а нагрузка, особенно после родов и при уходе за ребенком, на данный отдел приходится максимальная.
Поэтому боли в пояснице, в том числе и в постродовом периоде, не стоит игнорировать, а следует сразу же отправляться к врачу и избавляться от их причины.
Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём
- Консультация от 1500
- Диагностика от 0
- Рефлексотерапия от 1000
источник
Я понимаю, что лучше всего это сходить в больницу и узнать точный диагноз. Но пока нет как-то времени, доченька маленькая (4 месяца), оставить ее особо не с кем. Возможно кто-то понимает о чем я говорю и сталкивался с этим. Читать далее →
Девочки, я никогда не думала, что в 31 год стану такой развалиной. Подтянутая девушка, спортсменка в прошлом. Читать далее →
Вот уж не знаю как у вас, но весь день ни лечь, ни сесть, все болит, малыш что-то там делает, иногда больно, копчик отваливается, поясница тянет, живот каменеет, уже и сумки все проверила и бегом достирала и прогладила вещи. Ощущения как при ПМС, гормоны стали работать как-то иначе, а значит в запасе дней 7? ну вроде как и нестрашно, но пессарий-то еще там, да и гинипрал принимаю. Готовлюсь к пятнице, хотя именно в этот день рожать не хочу ))) у. Читать далее →
Ну вот 36+1 недель,а это значит пошла 37 неделя. И ВСЕ болит. Прибавка +12 кг. Далее под катом обо всем Читать далее →
Срок 39,2. Со вчерашнего вечера слегка тянет поясницу, Бускопан и ношпа не помогают. Пробка отошла на той неделе, проходимость в прошлую среду была 2-4 пальца, шейка мягкая.От госпитализации из Жк отказалась, но наряд в роддом есть. Помыла вручную пол, по весила шторы. Боль усиливается, но она постоянная, болит копчик. 15 мин назад вставила Папаверин. Не легче. Боль понемногу набирает обороты. Муж на работе, папа с машиной тоже. Роды вторые. До схваток в роддом не хочу. Оно? Читать далее →
Дорогие девочки, подскажите нормально это или нет(срок 28 неделя, в течении дня можно сказать, что постоянные боли в области копчика, а под вечер добавляется толи поясница, толи почки. сама придумала для себя легенду, что таз расширяется готовится к родам:-) подскажите это норма для этих частей тела, или срочно бежать к врачу. на больничный пока нельзя, скоро долгожданный отпуск:-) Читать далее →
Добеременный вес в комфортном мне состоянии — 52 кг, при росте 166-167 см. Перед беременностью поправилась до 54 кг (юг, вредности, без спорта целое лето) На учет встала поздно, в 18 недель, на то были свои причины (наблюдалась платно с момента задержки, скрининги и прочее, всё проходили как и надо, но на платной основе) В весе набирала стремительно быстро, как и с первой беременностью. Итог : с 54 кг до 76 кг. Фотки меня с пузиком. Вот это в 38 недель Читать далее →
Цикл 28 дней. Этот раз месячные были дольше обычного (7 дней вместо 5) Тест на О показывает слабую вторую полоску. Пошла к врачу в Витроклиник на фолликуляметрию В итоге попросила все там посмотреть. Сразу скажу я ходила к разным врачам на УЗИ до этого , в том числе очень хваленым. И только вчера мне сказали про загиб матки. Я не поверила б, если врач не описал мои симптомы( болит поясница, боли во время ПА и т.д.) Вчера был 15 день. Читать далее →
Девчули! Почему болит копчик? Скоро рожать, понятно, что в области таза творится что-то невообразимое: иногда кажется, что в центре лобковой кости просто разрыв какой-то планируется(((. Поясница, спина повыше – всё болит время от времени. Читать далее →
Ну вот 36+1 недель,а это значит пошла 37 неделя. И ВСЕ болит. Прибавка +12 кг. Далее под катом обо всем Читать далее →
Ну вот, того, что я боялась больше всего, не случилось. А именно я боялась, что роды стремительно начнутся, как только мне снимут акушерский пессарий. Прошла неделя. Тихо. Сегодня только заметила, что какая-то тяжесть внизу появилась. Поясница не болит. Болит только копчик почему-то. Головка у ребёночка низко. Ну когда же, когда. Муж говорит потерпи до весны 🙂 Читать далее →
Девочки стала я какая то вся больная после родов! А еще говорят,что роды оздоравливают.Моя проблема в том,что сильно болит именно не поясница,а что то ниже ,кажется там копчик или крестец?И болит только когда встаю со стула,даже больно выпрямиться,пять минут расхожусь и все нормально.Что это может быть?Боль только после сидения или иногда после сна утром.Может у кого то было?После родов прошло пол года. Читать далее →
И снова привет девочки) декрет дает о себе знать, больше свободного времени, больше здесь пишу. Девочки,всем спасибо, про отеки . мне чудесно помог бруснивер и морс из клюквы, просто шикарно, на утро ножки принцессы Фионы покинули меня. Пришла к врачу, и прибавка оказалась не слишком страшной. И она про отеки сказала, что при такой погоде, это норма. Вот жду анализов мочи, надеюсь в нем все тьфу тьфу, будет хорошо. Послушали сыну трубочкой, он копошился, слушать не давал, бил тетю доктора по. Читать далее →
Ну вот и пошла 41-ая неделя. Уже неделю сижу на сумках, ожидание доводит:((( Читать далее →
Такое ощущение, что кости расходятся((( Так рано еще! В прошлый раз ближе к родам началось, ну или точно после экватора. Я если потружусь физически, потом лягу, расслаблюсь и. встать мне уже не вариант)))) Скриплю как старая телега! Болит между поясницей и копчиком, в общем. У кого так на малом сроке? Норма или к врачу?И к какому? (думаю, может защемление какое еще) Читать далее →
Примерно недель с 12 где то между копчиком и поясницей как будто что то передавливаеться во время лежания на диване а потом вставать очень больно.И происходит это ближе к ночи и болит там только во время лежания на спине и при переворотах ну и еще пару минут когда встаю,потом когда расхожусь вроде нормально.Чем можно помочь себе?Или только роды помогут?Блин а что будет дальше это ведь всего 16 неделек.Еще 13 октября пойду на приём надо ли говорить об этом гине.А ещё. Читать далее →
Девчонки,38 неделя пошла,а уже неделю безумно ноют тазовые кости,область паха и поясницу. А еще бывает прям прострел в области левого бедра. А еще копчик при нажатии ужасно болит. Может у кого тоже так было?Это так болюче организм к родам готовится? P.S. беременность первая)) Читать далее →
Все шло прекрасно, а вчера я испугалась очень сильно. Ночью проснулась от боли и не могу понять как болит и где , но болит сильно. Копчик , поясница , все в левую ногу отдает и немного вниз живота . Выпила ношпу 2 таблетки, хоть она у нас тут запрещена. Засекала боли, они волнами как бы накатывались, то больнее , то слабее, но полностью не отпускало. То через 3 минуты, то через 10 . Не понятно , больно , но не. Читать далее →
Девочки, сегодня ночью не спала, это каторга, дико болит весь таз плюс поясница, копчик и лобок, даже лежа не шевелясь, ощущение что тисками изнутри распирают, дочь опустилась еще ниже, я это чувствую, т.к. вечером шевелилась прям под лобком очень низко, и понимаю, что она готовится на выход, но нормальна ли такая адская боль? Я еле переворачиваюсь с бока на бок, а встать в туалет катастрофа. До этого только тазовые суставы болели, а щас все по кругу : добавился копчик и. Читать далее →
Долго думала писать или не писать..а сейчас за волновалась о своем здоровье.Просто много раз читала,что у многих болят кости и их отправляют на разные процедуры чтоб кости при родах не разошлись. Раньше боль была не постоянной и так сильно не беспокоила,а сейчас стала резкой и плюс постоянной.. не бывает такой минуты,когда мне не болят мои кости, а иногда боль становится острой и неожиданной,что дыхание замирает Болит позвоночник.. начиная чуть выше лопаток и заканчивая самым низом. особенно болят бедра и поясница.. болит копчик. Читать далее →
Пару часов назад начал болеть копчик и поясница как будто онемевшая? Мелкий притихший какой то. Девочки как думаете может быть начало? Срок 39.1 хочется родить уже! Читать далее →
Наконец то. Предпоследний круг перед финишем))) надеюсь, что все пройдет хорошо! Чувствую себя нормально, вес пока удается держать, а вот кости мои бедные. Болят не по децЦцки. Больно когда врач измеряет ВДМ, больно переворачиваться во сне, вставать с кровати, поднимать ногу. Болят кости в промежности, копчик, иногда поясница. надо бы на узи уточнить, симфизит это или нет? Моя Г утверждает, что это нормально. Ноги снова начинают отекать, пока не сильно. Скоро введут иммуноглобулин. Завтра иду на очередную консультацию к эндокринологу. Читать далее →
Невозможно пошевелится: болит копчик, поясница кости таза. Такое ощущение, что мне там все переломали. Лежать кстати тоже не могу, и ходить. Вопрос вот в чем, у кого так было, чем вы спасались. И как долго будет еще болеть (расходится таз)? Если до родов, то я свихнусь, потому что в любом положении мне не удобно и жутко больно( Читать далее →
Ну вот, каждый день к моим недомоганиям прибавляется что-то новое, и то, что было до этого кажется ерундой. И я думаю, что это наверное нормально на таком сроке, но что-то волнительно и спросить не у кого, у врача в ЖК не вариант, т.к сидеть часа 2-3 в живой очереди, чтобы она уделила мне 5 минут своего драгоценного времени не очень хочется. У неё почти на всё один ответ «Если почувствовала себя плохо вызывай Скорую!» Читать далее →
напишу в кратце 6часов схваток,потом лоп пузырь и за 10 минут родился сын стояла перед креслом и тут чувствую маленький сам вылазит,я даже не тужилась на кресле. еле успела я вылезти на кресло, и единственное что было мне не понятно- это был дикий хруст в пояснице. или в копчике и над ним,как будто позвонки внаружу повыскакивали. но у меня было не то состояние чтобы определять где именно оно хрустит. родила и Слава Богу! в итоге у меня разошелся таз.(лобковая кость — диагноз симфизит. Читать далее →
повредила и так расходящийся таз при симфизите резко побежав? появилась таааккя острая боль во всем тазу внизу живота в копчике и пояснице, что не могла нормально ходить, лежать, переворачиваться, вставать с постели, ночь провела ужасно( боль оочень сильная, как будто я все тазобедренные кости сломала, да еще отдает в поясницу, на утро встала кое как и походила, боль более менее утихла по сравнению со вчерашний и ночным. отека и синяков нет, болит только при движениях, наклонах и ходьбе, ну и. Читать далее →
Ну вот съездили мы на узи. Малыш отлично! Развивается хорошо, и всё у него в порядке. Весит примерно 2375г. Соответствует 34-35 неделям. Вроде как не большой. Голову намеряли 31,1см. Хмм. Доминик родился в 36 недель с головой 32см. Надеюсь, всё же рожу. Читать далее →
Добрый день, девочки! У меня вторая беременность, срок 38-39. Первую дочку родила в 41 полную неделю сама, без стимуляции. Вчера перед сном стало прихватывать живот каждые 15-10 минут, часа 3 не отпускало, усиливалось. Потом я как то раз и уснула) проснулась — опять хватает, уже чувствительно — каждые 5 минут, схваткосчиталка писала настойчиво ехать в роддом(он от меня в минуте ходьбы — поэтому я не торопилась). Через 3 часа опять все затихло. Но. Болит/тянет/распирает страшно(( хожу с трудом, поясница и. Читать далее →
Болят кости, тянет мышцы.. не могу ни сидеть долго, ни стоять, ни ходить.. как будто копчик пытается раскрошиться на множество маленьких деталей.. встать со стула в вертикальную позу — для меня настоящее достижение. поясница отваливается. а ведь до родов еще 2 месяца.. что ж будет дальше-то. Читать далее →
Снова сегодня учудила. искренне почти 2 суток просидела безвылазно дома. Утром решила дойти до подружки и выйдя на крылечко подъезда пересчитала копчиком и поясницей все ступеньки. Пошла сразу в больницу все слава Богу обошлось (детеныша испугала только что у него ЧС 154 было) сказали что началось открытие и шейка матки готова к началу родов. Значит мы скоро родим. Про падение ничего не сказали . ? болит спина и копчик выделений нет никаких сейчас. Похоже моему сыну не повезло с мамой. Читать далее →
20 неделя половина пути уже позади. Ну что добавить чувствую себя неуклюжим слоном, аппетит бешеный, дико устаю. В первую беременность до родов скакала, а сейчас всего то 5 месяцев но будто целых 9? Добавились боли в пояснице и копчикЕ. Скоро 2 скрининг увижу малыша? Читать далее →
Сегодня разбудила меня опаясывающая боль в пояснице, которая отдаёт в копчик. Новые ощущения добавились к треникам))) Может сегодня увижу свою принцессу?, засиделась она. Первые роды начались со схваток, но ощущений уже не помню. Пока пишу боль и давление в пояснице наростают . Ждемс. ))) Читать далее →
девочки подскажите пожалуйста, на этой неделе не выносимо тянет «внизу» то есть» там». не могу вставать с постели . одновременная боль берет и с поясницы — копчик сильно болит. к врачу попаду 4 ноября. уже стала себя накручивать а вдруг начало? могу родить на днях или на этой неделе? живот смотрю твердый, но что то я не замечаю чтоб он опустился немного.короче страхов полно. Читать далее →
Что то с первой беременностью я таких болей даже на 9 мес. не испытывала. Спина болит низко, поясница и даже больше в районе копчика. боль напоминает ту, что была во время родов, когда пузырь прокололи схватки не усилились, а спина дико болела — вот сейчас почти так же только приступами — пару раз в день или через день. В нашей консультации врач на это не реагирует — типа а что вы хотели. беременность! Но сегодня с прогулки с дочкой еле. Читать далее →
Второй день тянет низ живота и поясница. Не сильно, но чувствуется.Похожу, вроде перестает. Сплю хорошо, но лежать и переворачиваться уже плохо получается, ноет спина. Вчера начала отходить пробка. Чуть-чуть. Сегодня пока не было. По утрам и днем подташнивает и кружится голова. Постоянно хочется спать, есть, хомячу все подряд. Подружка говорит, что через дня три рожу. Я планирую доходить хотя бы до 20, а 21 ехать сдаваться в РД, а там, конечно, как получится. В начале недели появилась молочница. За всю. Читать далее →
Вот и наступили мои 38 недель. Надеялась на этом сроке родить, но масик у меня неторопливый, никаких признаков не подавал. До сегодняшнего дня. В 4 утра проснулась от дикой боли между поясницей и копчиком. Думала уже, что схватки, но боль не проходит. Решила, что это детеныш туда продвигается. Надеюсь, он не решил головой таз пробивать)) Боль адская. Вчера троллили свекровь: сказали, что едем в город в центральную больницу. Она засуетилась, заохала и пообещала торт испечь, пришлось ее расстроить. Поездка была. Читать далее →
Надеялась, что меня обойдет стороной какая-либо хворь, ну не тут-то было((( Вчера заболело в районе поясницы и ближе к вечеру боль перешла в таз, как будто нерв защемило левее копчика. Намазала это место меновазином, вроде ночью боли не было. А утром расходилась и опять все болит, больно на ногу левую наступать. Срок у меня 28 недель. Я так понимаю лечения сейчас никакого нет((( Девочки, кто с этим сталкивался, как спасались? Я до родов с такими болями не дохожу((( На прием. Читать далее →
Девочки наступили сегодня мои 27 неделек. вот не верится даже. как все быстро идет. и мне кажется, что я очень буду скучать по пузику. ведь совсем скоро, родится мой сыночек. говорю скоро, потому, что действительно скоро. т.к уже убедилась, что недельки очень быстро бегут. Малыш к этому сроку стал очень активным. чувствую его почти всегда. шевеления, пиночки сильные такие уже. да и вообще слава Богу ничего пока не беспокоит, кроме как болей в пояснице, копчике. но у меня работа сидячая. тяжеловато конечно уже! Вот и фото. 24 недельки и 27. по моему разница видна. Читать далее →
Вчера заметила,что начал копчик побаливать при ходьбе. Вечером появилось ощущение как когда месячные должны начаться- боль такая же. Сейчас копчик уже и в лежачем положении болит. да и поясница в общем.Была у Г своего,он сказал,что шейка ещё закрыта. ПДР на 17 стоит. Предвестники родов? Если да,то через сколько ждать пополнения в семействе? Читать далее →
До сих пор болит поясница. еще началось это за неделю до родов и вот до сих пор. не то чтобы болит, но ноет!По началу думала пройдет но уже ведь полгода прошло. Когда рожала мне эпидуралку делали, но делали выше, а болит прям около копчика по бокам кости. что за фигня то?? Читать далее →
В общем. Лежу и чувствую давление на копчик, и такое ощущение, что мне во влагалище вставили домкрат и по тихоньку без болезненно раздвигают там что то.? Так и должно быть перед родами? Треники есть. Частые. Под вечер только начались. Ничего не болит. Поясницу тянуло кактпри месячных 1 раз минут 15. Ребенок шевелится. Пробка так и не отходила. Завтра верней уже сегодня день пдр который мне поставила гиня. Если это начало то я жутко рада) Ждем своего пупсика.) Читать далее →
Похоже придется записываться к гинекологу. После родов всегда М приходили безболезненно, безсимптомно, разве что немного нервной становилась. Цикл у меня 24 дня, на 12 день (с 24 на 25 янв), был один единственный ПА, и что тут началось. С 3 наверно дня после ПА живот вспучился, грудь чувствительная стала, (дочь до сих пор на ГВ), живот внизу ноет, поясница ноет, в области копчика иногда ноет, голова болит, иногда подташнивает, усталость была жуткая, спать все время хотелось, сейчас по-бодрее правда. аппетит. Читать далее →
?Самочувствие-нормально. Только поясница болит после небольшой физической нагрузки☹️также под копчиком боль не проходит. ?Подкупили ещё немного вещей?? ?Вот чего делать с роддомом и врачом,-непонятно. Хочу рожать у того же,с кем и в 1-ый раз,но он теперь только иногда дежурит в роддоме и,вроде,заканчивает принимать роды вообще..он узист,и собирается практиковать только узи..с роддома может вообще уйти к моей пдр..Я имею в виду 2-ой роддом и врача Зубенко Александра Дмитриевича. В течении 2 недель,надеюсь,с ним связаться и все узнать..В том случае,если с ним не получится,-вообще не. Читать далее →
Девочки ведение беременности остеопатом Что касается абсолютно здоровых женщин, остеопат при беременности нужен для: поддержания хорошего самочувствия и крепкого здоровья при повышении нагрузки на организм; подготовки связок матки, костей таза и мышц тазового дна к предстоящим родам, что позволяет снизить вероятность разрывов и повреждений мягких тканей; своевременного выявления смещений матки и костей таза; нормализации маточного кровотока и профилактики угрозы прерывания беременности. Остеопат при беременности необходим для того, чтобы правильно подготовить женщину к родовому процессу, наладить работу всех органов и систем. Читать далее →
источник