С помощью современных методов диагностики — УЗИ, гистероскопии в 6-20% случаев у женщин обнаруживаются полипы в матке, и единственное лечение, предлагаемое врачами — это его удаление. И даже удаление полипов в матке не всегда способствует полному избавлению от новообразований, очень часто происходит рецидив и полипы снова появляются, поскольку любая операция только купирует последствия, но не влияет на причину возникновения патологии.
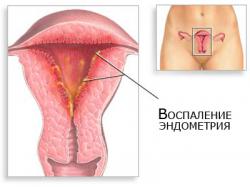
Полипы в матке — это гиперплазия эндометрия, когда на некоторых участках эндометрия происходит разрастание слизистой. Полипы бывают различной формы — округлые, грибовидные, на ножке или толстом основании, а также различного цвета от бледно-розового до темно бардового, бывают многочисленными или одиночными. Считается, что основной причиной их появления служит дисбаланс гормонального фона у женщины, как правило, это избыток эстрогенов и недостаток прогестерона. Также в комплексе с гормональными нарушениями влияние оказывают и различные воспалительные процессы в половых органах, и механические повреждения, травмы во время родов, частые аборты (последствия), диагностические выскабливания.
Существует несколько видов полипов: железистые, фибрознзные, фиброзно-железистые и самые опасные аденоматозные. При обнаружении полипов очень важно проводить гистологическое исследование, чтобы определить состояние клеток полипозной ткани, если в ней присутствуют признаки пролиферации, то есть зарождение онкологических процессов, такие полипы следует удалять вместе с маткой. Это считается начальной степенью рака матки и промедление с операцией может быть очень опасным.
Чаще всего малые размеры полипов никакими симптомами себя не проявляют, однако при полипозе (множественных полипах) или при крупном размере новообразования, симптомы могут быть, поскольку полипы снижают сократительную способность матки, нарушают естественный процесс отторжения слизистой, вызывая кровотечения, что проявляется:
- маточными кровотечениями
- кровяными, коричневыми выделениями в середине цикла
- болями в пояснице и тянущими болями внизу живота, боли при соитии
- также в ряде случаев полип может затруднять зачатие (см. боровая матка для зачатия) или способствовать самопроизвольному выкидышу
Поэтому женщинам, желающим забеременеть в обязательном порядке следует удалять полипы. После радикального лечения и проведения курса послеоперационной гормональной терапии, постепенно происходит восстановление слизистой и нормализуется здоровье женщины. Более подробно о полипах в матке, лечении, симптомах, причинах можно узнать из нашей статьи.
Современный метод, которым наиболее эффективно производят удаление полипов эндометрия — это гистероскопия с последующим выскабливанием шейки матки и полости матки (полипэктомия и кюретаж), а также последующее гистологическое исследование удаленного материала. Также возможно использование раздельного диагностического выскабливания или лазерное удаление полипов.
Такие факторы, как размер полипа, его строение, возраст пациентки, характер эндометрия, причины развития полипа, а также наличие у женщины обменно-эндокринных заболеваний определяют и тактику ведения больной.
Если у женщины фиброзные полипы, они обязательно подлежат удалению.
Если женщине предстоит операция по удалению полипа, ей стоит обратиться в клинику, где для этого используются современные достижения медицинских технологий и врачи высокого профессионального уровня, которые используют лечебную гистероскопию матки для удаления полипа.
Это и современный метод обследования полости матки, и удаления с минимальными осложнениями, без серьезных последствий для организма женщины, это щадящая процедура, поскольку она производится под зрительным контролем оперирующего врача. Для того, чтобы операция была успешной, была хорошая визуализация всей полости и полипа, лучше всего производить гистероскопию после месячных, но не позже 10 дня менструального цикла. За 6 часов до гистероскопии нельзя принимать ни напитки, ни пищу, чтобы не допустить тошноту после операции.
Гистероскопия матки — удаление полипов производится под общей анестезией, реже под местной. Операция по удалению полипа в матке начинается с введения в шейку матки гистероскопа — тоненькой гибкой трубки с видеокамерой на конце, который передает изображение на монитор. Далее производится обследование полости матки, определяется расположение полипа, его размер, количество новообразований, после чего специальным инструментом, имеющимся на гистероскопе, производится удаление полипа, затем удаленные ткани отправляются в лабораторию для исследования.
Полипы на ножке подлежат удалению с помощью «откручивания», а место, где был прикреплено новообразование или ложе полипа обрабатывают криогенным способом или прижигают электрокоагуляцией, а также может быть использован лазер — это производится для разрушения патологических тканей, во избежании повторного разрастания, рецидива заболевания. Длительность гистероскопии от 10 мин до 30 мин, в зависимости от состояния эндометрия.
Читайте о состоянии после проведения гистероскопии.
Почти 30% случаев полипов после удаления снова рецидивируют, поэтому очень важным условием проведения операции является минимальная травматичность и тщательная коагуляция (прижигание) ложа полипа. Когда женщине предлагают простое диагностическое выскабливание без гистероскопии, в этом случае врач работает вслепую и удалить ножку полипа невозможно, поэтому лучше всего производить гистероскопию с последующим выскабливанием. До сих пор во многих медицинских учреждениях еще нет современных гистероскопов и обученного персонала, поэтому раздельное диагностическое выскабливание еще используется, хотя все реже.
Н а сегодняшний день диагностическое выскабливание считается абсолютно бесполезной процедурой в отношении лечения полипов в матке. То есть, сначала надо сделать гистероскопию, «оторвать» полип, ножку прижечь, а потом провести диагностическое выскабливание, но с целью получения остального эндометрия, чтобы убедиться в его «нормальности» или ненормальности.
Выскабливание очень часто производится по срочным показаниям, когда на фоне полипов или гиперплазии эндометрия происходит сильное кровотечение, в этом случае такая вынужденная процедура предотвращает сильную кровопотерю. В этом случае выскабливают не с целью удаления полипа (а зачастую кровотечение возникает внезапно и требует принятия экстренных мер), а с целью гемостаза. При этом методе кюретажа сначала с помощью специальных инструментов производится расширение шейки матки, а затем с помощью металлической петли — кюретки под общей анестезией, производится соскабливание со стенок матки полипов и образцов тканей для последующего исследования.
На сегодняшний день такой метод используется только в Москве, но в скором будущем должно будет использоваться в каждом городе — это прицельное удаление полипов в матке лазером, которое мелодраматично, не оставляет рубцов, при этом сохраняется репродуктивная функция, что особенно важно для женщин, планирующих иметь детей. Поскольку беременность после удаления лазером возможна с большей вероятностью. В центрах, где используются современные технологии, полное обследование и лазерное удаление полипа возможно провести за 3 часа, без пребывания в стационаре, без нарушения трудоспособности, не травмируя полость матки.
Также для более доскональной диагностики возможно использование минигистероскопии или так называемой офисной гистероскопии, которая происходит без травматизации шейки и без наркоза. При этом выбор метода лечения и оценка состояния полости матки женщина производит совместно с лечащим врачом. С помощью такой аппаратуры возможно определять любую патологию матки — миому матки (симптомы миомы матки), гиперплазию эндометрия, внутриматочные синехии.
Это самый эффективный и щадящий метод лечения, поскольку врач контролирует послойно глубину проникновения лазера, предотвращая травмирование, сокращая восстановительный период, сокращаются кровопотери, так как лазер запаивает сосуды, процедура не оставляет рубцов, что благоприятно для будущей беременности, восстановительный период после операции 6-8 месяцев.
Что считается нормальным явлением после удаления полипов матки?
- После гистероскопии женщина может испытывать незначительные боли спазматического характера, когда сокращается матка, как при месячных
- В течение 14-20 дней должны быть незначительные выделения после процедуры
После операции удаления полипов через неделю пациентке обязательно следует пройти плановый гинекологический осмотр, который назначит восстановительную терапию согласно характеру полипа, возраста женщины и на основании главной причины развития новообразования у женщины.
Если операция производится посредством гистероскопии, то риск осложнений минимален, это достаточно безопасная процедура. Но, в любом случае, следует определить истинную причину появления таких новообразований, чтобы провести профилактическое лечение после удаления полипов.
В первые 3 дня после операции следует принимать Но-шпу 3 р/день, для расслабления мускулатуры матки, чтобы исключить такое явление как гематометр — скопление крови в матке от спазма шейки.
Учитывая, что полипы зачастую имеют воспалительную природу, врачи назначают краткие курсы противовоспалительной профилактической терапии после операции
Результаты гистологии, которые готовы примерно через 10 дней, обязательно следует обсудить с вашим лечащим врачом и их следует забрать и сохранить.
Если причиной роста полипов служит гормональный сбой, а полипы железистые и железисто-фиброзные, врачи могут назначать гормональные средства — гестагены, такие как Дюфастон, Норколут, Утрожестан. Гормональные пероральные противозачаточные препараты — Ярина, Жанин, Джес, Регулон, Димиа.
Женщина может также обратиться к гомеопату или фитотерапевту, для возможного назначения ей профилактического лечения такими не традиционными методами. Поскольку лечение народными средствами имеет смысл чаще всего с профилактической целью, после удаления полипов для поддержания иммунитета или гормонального фона. Можно использовать чистотел, боровую матку (см. боровая матка -показания к применению), а также гомеопатические препараты по назначению врача.
Если после операции, как выскабливания, так и гистероскопии возникают следующие симптомы, следует незамедлительно обратиться к врачу:
- Обильное кровотечение
- Выделения с неприятным запахом темного цвета
- Повышение температуры тела
- Боль, продолжающаяся более 2 суток или возникновение острой, сильной боли в животе
Какие могут возникнуть осложнения, последствия после операции удаления выскабливанием?
очень редкое явление, которое возможно, если операция происходила на фоне недолеченной инфекции, воспалительного процесс, а также если нарушились правила антисептики и септики во время операции. В этом случае назначается антибактериальная терапия.
образование прокола стенки матки, что может быть при рыхлых стенках или плохом расширении. Крупные перфорации приходится ушивать, а мелкие зарастают самостоятельно.
Если произошло резкое прекращения кровянистых выделений после операции, возникли сильные боли — это может быть спазмом шейки матки и образование гематометра. В этом случае возможно инфицирование и болевые ощущения, которые снимаются противовоспалительной терапией и приемом спазмолитиков.
Поскольку после удаления новообразования 2-3 недели отмечаются незначительные кровяные выделения, женщине нельзя следующее:
- Принимать горячую ванну, баню, сауну, лучше принимать только душ, так как перегрев способствует кровотечению
- Нельзя принимать ацетилсалициловую кислоту, аспирин, усиливающие кровотечение
- В течение месяца нельзя поднимать тяжелые вещи, заниматься спортом
- Тщательно соблюдать интимную гигиену
- Нельзя спринцеваться и заниматься сексом в течение месяца после операции
источник
После гистероскопии у женщины появляется шанс на рождение ребенка. Очень часто причиной ненаступления, невынашивания беременности становятся полипы, синехии, которые не сразу определяются при других методах исследования. Также увеличивается шанс на удачное проведение экстракорпорального оплодотворения.
Гистероскопия – метод исследования полости матки с помощью специальной оптической системы, которая вводится в полость через шейку матки. Она может быть диагностической и хирургической (гистерорезектоскопия). Диагностическая относится к малотравматичным методам, проводится под полным контролем врача, при помощи оптической системы, которая передает на монитор увеличенное в несколько раз изображение полости матки. Такое увеличение позволяет увидеть мельчайшие изменения во внутреннем слое матки, провести хирургические манипуляции по удалению небольших полипов, небольших сращений, перепонок, поставить диагноз. Лечение нарушений с помощью хирургической гистероскопии позволяет проводить удаление полипа эндометрия, миоматозных узлов, перегородок и плотных сращений, других образований. Гистероскопия позволяет женщинам с доброкачественным новообразованием во внутреннем слое матки легче перенести хирургическое вмешательство, быстро восстановиться после операции, увеличивает шанс на беременность.
Процедура назначается на 7-10 день от начала менструального цикла. Слой эндометрия еще небольшой, хорошо видно изменения и образования в полости матки. Для улучшения видимости расширяется полость матки – под давлением через гистероскоп вводится жидкость или газ внутрь матки. На приборе находится световой датчик, который освещает полость матки, камера на нем передает происходящее на монитор. С помощью прибора врач может внимательно осмотреть цервикальный канал шейки матки, отверстие фаллопиевых труб, внутренний слой матки. С помощью гистероскопии врач может обнаружить причину ненаступления беременности, которую другим способом обнаружить не удалось. Очень часто причиной ненаступления беременности становятся синехии, которые образуются в цервикальном канале или полости матки. Тонкие синехии не всегда можно увидеть при использовании других методов исследования. Гиперплазия эндометрия также не всегда определяется с помощью УЗИ. Симптом гиперплазии эндометрия – обильные менструации, может стать причиной назначения гистероскопии. Диагностическую гистероскопию используют для исследования состояния полости матки у женщин в периоде постменопаузы для исключения развития онкологического заболевания. Женщинам в периоде постменопаузы гистероскопия назначается на любой день. Диагностика может занять около 30 минут, применение хирургической гистероскопии занимает от получаса до двух часов. Диагностическая гистероскопия проводится без применения наркоза, хирургическая проводится под общим наркозом. После манипуляции через несколько часов женщина может идти домой.
Показанием для процедуры служат следующие симптомы и заболевания:
- Обильные, болезненные менструации
- Маточные кровотечения
- Бесплодие
- Эндометриоз
- Гиперплазия эндометрия
- Подозрение на синехии
- Миома
- Полипы
- Неспособность женщины выносить беременность
- Подозрение на онкологию
- Уточнение расположения внутриматочной спирали и ее удаление
- Осмотр матки после оперативного вмешательства
- Удаление остатков плодного яйца после прерывания беременности
Болит возникает чаще всего в области поясницы и живота. Гистероскопия проводится с помощью прибора, диаметр которого составляет не более 3 мм. Введение зонда гистероскопа практически безболезненное, но после проведения манипуляции появятся небольшие тянущие боли. Если болит после гистероскопии, которая проводилась в диагностических целях, то такие боли проходят через несколько часов после манипуляции. Небольшой дискомфорт может ощущаться в течении нескольких дней. Если боли не проходят в течении нескольких дней, если возникают сильные боли – это повод для обращения к врачу за помощью. Чтобы боли после данной процедуры не беспокоили, следует в течении нескольких дней воздержаться от половых контактов, не поднимать тяжелое, не принимать горячий душ, ванну, не ходить в сауну или баню.
Как после любого вмешательства, при котором происходит контакт инструмента со слизистой, выделения появляются из-за травмирования слизистой канала шейки матки, полости матки. После такой операции выделения считаются нормой. Выделения кровянистые, не обильные, продолжаются несколько дней. Если выделения обильные, болезненные, изменился цвет выделений – следует срочно обратиться к врачу. Если проведена диагностическая гистероскопия – выделения чаще всего скудные, быстро проходят. Если проведена хирургическая гистероскопия – выделения будут более обильные в течение нескольких недель. Часто после такого вмешательства назначают кровоостанавливающие препараты. Нередко врачу задают вопрос: «Когда наступит менструация, если проведена гистероскопия?» Выделения после процедуры могут плавно перейти в менструацию, но в большинстве случаев менструация наступает по графику у каждой женщины. В редких случаях она немного задерживается.
Что делать, если после операции полип снова вырос? Полипы часто появляются из-за нарушения гормонального баланса в организме женщины. Удаление полипа не гарантирует прекращение их образования в другом месте слизистой матки. Полипы эндометрия – заболевание, которое характеризуется разрастанием базального (внутреннего) слоя эндометрия. Наиболее частая причина развития полипов – избыток эстрогенов, недостаток прогестерона, также вызвать рост полипов может аборт, преждевременное прерывание беременности, роды с неполным выходом плаценты. Возможно развитие полипов после стресса, при заболеваниях: сахарный диабет, заболевания щитовидной железы, гипертония. Негативную роль играют хронические воспалительные процессы женской половой сферы, резкое падение иммунитета. Если полип снова вырос, следует пройти обследование на уровень половых гормонов. Когда уровень гормонов нарушен, то даже после операции полипы будут снова появляться. В этом случае назначается лечение ОК (оральными контрацептивами), которые будут оказывать влияние на гормональный фон и остановят развитие полипов. Если для удаления полипа была применена гистероскопия, выделения с кровью будут беспокоить в течение нескольких дней. Следует следить за состоянием выделений – они не должны быть обильными, изменять цвет, иметь неприятный запах. В случае появления таких симптомов срочно обратиться к врачу.
Несмотря на то, что гистероскопия считается щадящим методом лечения, при ее применении также развиваются осложнения. После нее последствия бывают следующие:
- Перфорация матки
- Кровотечение
- Побочный эффект от анестезии
- Эндометрит
Последствия в виде перфорации матки возникают редко, чаще всего такое осложнение возникает из-за низкой квалификации врача, в результате прободения стенки матки гистероскопом.
Последствия в виде кровотечения возникают из-за разных причин и факторов, в случае появления обильных выделений женщина должна срочно обратиться к врачу.
Последствия в виде эндометрита или воспаления матки возникают из-за занесенной во время процедуры инфекции, из-за недолеченного до проведения процедуры воспалительного процесса.
Последствия в виде гематометра развиваются из-за спазма матки во время процедуры.
Также осложнением после процедуры считается не полностью удаленный полип, миоматозный узел, что встречается редко.
Очень часто во время гистероскопии удаляется причина ненаступления беременности. Беременность разрешается планировать не ранее шести месяцев после операции. Нередки случаи, когда беременность после данной процедуры наступала раньше и заканчивалась благополучно. Проведение процедуры не гарантирует, что наступит беременность, но увеличивается шанс на зачатие.
ЭКО проводится только после полного восстановления организма женщины после оперативного вмешательства. Если возникли осложнения во время операции, следует отложить проведение ЭКО. ЭКО после такой процедуры предлагают пациенткам, патологии которых не поддаются лечению.
Клиника «Центр ЭКО» города Калининграда проводит обследование женщин с помощью гистероскопии, проводит ЭКО после гистероскопии. «Центр ЭКО» города Калининграда занимается лечением бесплодия, в клинике проходят обследование женщины с невынашиванием беременности, женщины, которые длительное время не могут забеременеть. В «Центр ЭКО» Калининграда есть все условия для обследования семейных пар.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Что за осложнения могут быть после операции по удалению полипов матки?
Основным способом лечения полипов матки является хирургическое удаление новообразований. Оно рекомендуется ведущими специалистами практически при любых полипах, независимо от их гистологического типа и сопутствующей симптоматики. Удаление полипов может быть проведено различными путями, каждый из которых имеет свои преимущества и недостатки.
Существуют следующие методы хирургического удаления полипов матки:
- гистероскопическое рассечение ножки полипа;
- кюретаж;
- лазерное удаление полипа;
- криодеструкция.
Независимо от того, какой вид оперативного вмешательства избрал врач, существует риск появления послеоперационных осложнений. В некоторых случаях лечение этих осложнений может быть даже сложнее, чем сама операция по удалению полипов.
К распространенным осложнениям после удаления полипов матки относятся:
1. перфорация стенки матки;
2. воспалительные осложнения;
3. образование рубцов и спаек;
4. малигнизация;
5. рецидив (повторение) заболевания;
6. гематометра.
Перфорацией называется сквозное отверстие в стенке полого органа, которое приводит к патологическому сообщению между полостью органа и брюшной полостью. Подобное осложнение может встретиться при кюретаже (слепом выскабливании матки), либо при патологиях стенок органа (недостаточное кровоснабжение, рубцовые изменения).
Признаками перфорации матки являются:
- повышение температуры;
- сильные боли внизу живота;
- кровянистые выделения из влагалища;
- бледность;
- понижение артериального давления.
Эти симптомы развиваются в первые часы после проведенного удаления полипов и требуют срочной медицинской помощи. При маленьких перфорациях врач может занять выжидательную позицию и ограничиться остановкой кровотечения. Существует вероятность, что дефект закроется самостоятельно. При крупных разрывах стенки необходимо повторное хирургическое вмешательство для зашивания дефекта. В любом случае будет назначен курс антибиотикотерапии, чтобы предупредить развитие пельвиоперитонита (воспаления тазовой брюшины). Без применения антибиотиков микробы, которые неизбежно попадут из полости матки в брюшную полость, могут вызвать тяжелое воспаление и создать угрозу для жизни пациентки.
Воспалительные и гнойные осложнения после удаления полипов матки встречаются, если не были соблюдены все правила асептики и антисептики. Микробы, попадающие в рану, начинают бурно размножаться, приводя к болям, повышению температуры, и задерживая процесс восстановления тканей. Подобные осложнения могут возникнуть, если у пациентки до операции были инфекции мочеполовых путей с хроническим течением.
Чтобы избежать воспалительных осложнений применяются следующие методы профилактики:
- диагностика и лечение инфекций мочеполовых путей до операции;
- прижигание места прикрепления полипа;
- антибиотикотерапия до или после проведения операции (по необходимости).
Следует отметить, что лазерное удаление полипов матки практически исключает возможность появления воспалительных осложнений, потому что при нем отсутствует прямой контакт инструментов с тканями. Наиболее опасным в этом плане является кюретаж, так как он сопровождается сильным травматизмом здоровой слизистой оболочки матки.
Удаление множественных полипов матки сопровождается замещением нормальной слизистой оболочки на соединительную ткань. Если имеет место чрезмерный рост этой ткани, в полости матки могут образоваться грубые рубцы и спайки. В будущем они зачастую приводят к бесплодию, так как яйцеклетка не имеет возможности прикрепиться к нормальному эндометрию (внутренняя слизистая оболочка матки). Чаще всего спайки и рубцы образуются после кюретажа. Наименьшую же опасность представляют лазерное удаление полипов и их криодеструкция.
Малигнизацией называется злокачественное перерождение тканей полипа. Чаще всего она возникает, если аденоматозный полип не был удален полностью, и в стенке остались патологические клетки. Чтобы избежать этого тяжелого осложнения, перед проведением операции непременно проводят биопсию новообразования. Она помогает определить, не началась ли малигнизация, и способствует выбору наиболее эффективного метода лечения.
В случае малигнизации предпринимаются следующие шаги:
- радикальное удаление полипа (желательно гистероскопическим методом с тщательным удалением подозрительных тканей);
- прижигание места прикрепления новообразования;
- регулярное наблюдение за пациенткой;
- профилактический курс лазеротерапии или химиотерапии (по необходимости);
- удаление матки (по необходимости).
Ни один из методов удаления полипов не дает стопроцентной гарантии, что полипы не образуются снова. Поэтому пациенткам рекомендуется показываться специалисту с частотой раз в полгода и проходить необходимые диагностические процедуры. Чтобы избежать рецидива и повторной операции рекомендуется также лечить причину образования полипов, если ее удалось выяснить.
Лечение основного заболевания при полипах матки может включать:
- коррекцию гормональных нарушений;
- стабилизацию хронических заболеваний (сахарный диабет, заболевания щитовидной железы);
- лечение хронических инфекционных и воспалительных процессов в полости матки.
Гематометра – это скопление крови в полости матки после операции. Оно обусловлено спазмом шейки, из-за чего кровь не может покинуть полость органа естественным путем. Опасность такого состояния заключается в том, что в свернувшейся крови могут развиться опасные микроорганизмы. Кроме того, гематометра подразумевает внутреннее кровотечение, которое может быть упущено врачами и привести к серьезной кровопотере.
Диагностировать гематометру помогают следующие признаки:
- резкое прекращение кровотечения;
- умеренное повышение температуры тела;
- бледность и сухость кожи;
- появление тянущих болей внизу живота;
- скудные бурые выделения из влагалища (свернувшаяся кровь);
- характерная картина при УЗИ (ультразвуковом исследовании).
Для лечения гематометры применяют спазмолитики (медикаменты, снимающие спазм мышц). Шейка матки при этом расслабляется и содержимое матки выделяется естественным путем. В редких случаях приходится прибегать к использованию специального зонда для отсасывания скопившейся крови.
источник
Полипы различных типов и форм могут проявлять себя в виде умеренных и сильных болей. Но некоторые могут проявлять себя бессимптомно и безболезненно. Как только появляется боль, то женщина обращается за медицинской помощью. После обращения проводиться исследование пациентки и решается вопрос, по какой причине возник болевой синдром. Очень важно проводить дифференциальную диагностику, чтобы не поставить ложный диагноз.
- Предменструальный синдром.
- После полового акта с партнером.
- Нагрузки физического характера.
- Патологии со стороны репродуктивной системы женщины.
- Процессы воспаления в области матки и близ лежащих органов.
Это важное клиническое проявление, которое необходимо в быстрые сроки купировать и выяснить причину. Гинеколог после сбора анамнеза, осмотра, обследования и выяснения иных жалоб сможет поставить диагноз. Чем больше и до мелочей расскажете свои жалобы, тем легче будет доктору проводить диагностику и лечение. Боли в пояснице при полипе матки являются исключением. Полип в матке болит низ живота, является типичной картиной. Полипы в матке — болит живот не постоянно, а периодически.
Очень большое количество факторов влияет для постановки диагноза возникновения болей. Полип в матке симптомы боли:
- Локальность болевого синдрома.
- Иные проявления дискомфорта и негативных ощущений.
- Некоторая связь с другими факторами внешнего воздействия.
- Сочетанность данных болей с иными заболеваниями со стороны репродуктивной системы женщины.
Боли при полипах в матке болит живот, то нужно обратиться к гинекологу. Если будете врачу скрывать другие жалобы помимо болей, то можно усложнить диагностику болезни и заработать осложнение болезни. Локальность полипа в матке может быть абсолютно разной. Чтобы выяснить точную локализацию полипа в органе, необходимо провести ультразвуковое исследование:
- Дно органа.
- Стенка внутренняя сзади и спереди.
- Возле маточных труб, а именно – устье.
- Вблизи шейки матки, в области нижнего сегмента.
Если у женщины наблюдаются боли внизу живота, то можно предположить что там располагается полип в матке. Если полип опущено далеко снизу, практически на уровне границы с цервикальным каналом, то болевые ощущения могут наблюдаться в области промежности и половых губ. Очень редко болевые процессы могут иррадиировать на другие участки организма женщины.
Болит ли полип в матке? В большинстве случаев боли при полипе эндометрия матки у женщины наблюдаются спазмирующие. То есть неприятные болевые ощущения, которые то настигают больную, то наоборот стихают. Также боли могут усиливаться, когда больную женщину настигают процессы менструации. Самыми часто встречающимися болями диагностируются у больной:
- Притупленные.
- Сдавливающие.
- Тянущиеся.
- Молниеносно схватывающие.
Может ли болеть в матке при полипе? ДА! Чаще всего доктора диагностируют боли у женщины периодические. Если боли носят иной характер, то, скорее всего, больная страдает от другого патологического процесса. Боли провоцируются у женщины по-разному. Факторы могут быть как из вне, так изнутри. Если полип матки болит — грудь ведет себя клинически обычно.
Практически в большинстве случаев боли появляются не просто так. Существуют некоторые факторы, которые могут повлиять на возникновение и на их интенсивность. Такими движущими силами являются:
- Тяжелые физические нагрузки, подъем тяжелых грузов.
- Посещение различных саун, соляриев, где наблюдаются резкие и высокие температурные показатели.
- Половые акты, чаще всего частые и грубые.
- Некоторые проблемы со стороны процессов менструаций.
- Стрессовое состояние и нервные срывы.
- Травмы внешнего воздействия, чаще всего механические.
- Спортивные нагрузки.
- Воздействие холода и переохлаждения.
Очень большую роль играет чувствительность женщины на боли. То есть, у некоторых он может быть понижен, а у других повышен. Если допустим, у женщины болит сильно в паху или внизу живота, то на самом деле, это слабая боль. И, наоборот, у некоторых очень сильные схваткообразныеные боли, а они спокойно переносят такой процесс. Если диагностирован полип, болит матка, а не новообразование.
Но следует отметить, что боль может возникать далеко не от полипа в матке, а от других патологических процессов. Такими заболеваниями могут быть:
- Эндометриоз.
- Аднексит.
- Процессы появления спаек в области матки и других органов малого таза.
- Аденомиоз.
- Миома матки субмукозного генеза.
- Цервитит.
- Узелок интерстициального происхождения, который растет в направлении полости женского репродуктивного органа.
Если по каким-либо причинам невозможно обратиться в быстрые сроки врача, то необходимо снять или притупить болевой синдром. Для этого существуют некоторые препараты, которые временно купируют боль. Необходимо удостовериться, чтобы не были различные реакции аллергии на них и других противопоказаний. Такими препаратами являются:
- Средства, снимающие спазмы у женщины (ношпа, дротаверин, папаверин и т.п.).
- Применение свеч ректального использования, которые являются противовоспалительными средствами (кетопрофен, диклак).
- Средства, которые являются сильными обезболивающими, применяются исключительно per os (кетанов, кетальгин).
источник

Обращаем ваше внимание, что данный текст готовился без поддержки нашего Экспертного совета.
Полипы являются доброкачественными новообразованиями и не угрожают жизни женщины, но при этом есть определенный риск озлокачествления полипов, поэтому отказываться от их лечения не стоит. К тому же со временем они могут увеличиваться в размерах, вызывая определенные трудности во время зачатия и вынашивания беременности. Само по себе заболевание не исключает вероятность появления ребенка, но при диагностировании бесплодия и обнаружения полипов необходимо устранить все негативные факторы, поэтому их удаление является важным этапом лечения.
Точные причины образования полипов не известны, спровоцировать их появление могут гормональные нарушения, воспалительные процессы, травматические вмешательства и т.п. Часто полипы сопровождают другие гинекологические заболевания, в частности эндометриоз, миому матки.
Диагностика полипов не представляет трудностей. Крупные образования в области шейки матки можно обнаружить во время гинекологического осмотра. Но чаще всего полипы выявляются в ходе УЗИ, при необходимости более детального изучения полости матки или с целью уточнения результатов обследования назначается гистероскопия, которая позволяет тщательно осмотреть эндометрий (внутреннюю оболочку матки) и маточных труб.
При обнаружении полипов врач назначает соответствующее лечение. Консервативная терапия неэффективна при полипах матки, так как лекарственные препараты могут только замедлить их рост и развитие, поэтому в качестве основного метода лечения используются хирургические методики: полипэктомия, гистерорезектоскопия, выскабливание и сочетание этих манипуляций.
Эти оперативные вмешательства выполняются также для лечения других гинекологических заболеваний, в том числе для удаления небольших миоматозных узлов. Хотя наиболее эффективным методом лечения миомы является эмболизация маточных артерий, благодаря которой можно предотвратить рецидив заболевания и добиться превосходных результатов.
Существует множество необоснованных мифов об ЭМА, основанных лишь на непонятных доводах и слухах. Это хорошо изученный и эффективный способ лечения, способствующий не только выздоровлению пациентки, но и полностью сохраняющий функциональность матки. После процедуры женщина продолжает вести активную полноценную жизнь, может забеременеть и родить здоровых детей. Об особенностях и результатах ЭМА вы можете узнать в клиниках лечения миомы.
Из-за бессимптомного течения большинства гинекологических заболеваний рекомендуется тщательнее следить за состоянием своего здоровья и проходить гинекологические осмотры и УЗИ. Всю необходимую информацию вы можете получить, записавшись на приём или на консультации по e-mail .
Гистерорезектоскопия – современный малотравматичный эндоскопический метод, использующийся для лечения множества гинекологических заболеваний. Она относится к малоинвазивным процедурам, позволяющим избежать полостных операций и различных неприятных последствий. Манипуляция назначается строго по показаниям и при отсутствии противопоказаний, поэтому перед ее выполнением необходимо сдать ряд анализов.
В большинстве случаев гистерорезектоскопия осуществляется в плановом порядке примерно на 10 день цикла (через 2-3 дня после окончания месячных). Именно в это время эндометрий тонкий, позволяет детально рассмотреть все обнаруженные образования и снизить риск развития кровотечений после вмешательства. Если необходима экстренная процедура, то срок ее выполнения не принципиален.
Удалять полип матки при гистерорезектоскопии можно под местным или общим обезболиванием. В целом процедура проводится примерно 20-30 минут. Так как полость матки представляет в норме сомкнутую щель, то для полноценного осуществления вмешательства выполняется ее предварительное расширение специальными средами. Затем в полость матки вводят гистерорезектоскоп, у которого есть различные насадки для удаления новообразований, при этом вся процедура выполняется под внимательным контролем, ведь необходимая информация передается на экран монитора. После удаления полипа область его прикрепления прижигается азотом или лазером с целью предупреждения рецидива, также не исключается последующее выполнение выскабливания.
Название «выскабливание» пугает множество женщин, хотя фактически оно напоминает обычную менструацию, так как во время манипуляции проводится удаление только функционального слоя эндометрия, а не всей оболочки, а он в норме отторгается при каждом цикле. Обычное выскабливание осуществляется вслепую и не позволяет оценить результаты процедуры, но если после нее провести гистероскопию, то врач может полноценно проверить свою работу.
В большинстве случаев выскабливание выполняют в плановом порядке за несколько дней до начала менструации, чтобы максимально приблизить процедуру к нормальному циклу, но если планируется совмещение вмешательства с гистероскопией при удалении полипа матки, то лучше всего ее провести после месячных, чтобы максимально точно рассмотреть расположение полипа.
Манипуляция в середине цикла может привести к длительным кровянистым выделениям в послеоперационном периоде, во время менструации также не целесообразно осуществлять процедуру, так как слизистая претерпела некротические изменения и ее дальнейшее гистологическое изучение будет неинформативным.
Перед выскабливанием следует сдать ряд анализов, чтобы исключить осложнения. Вмешательство проводят под внутривенным наркозом, оно длится примерно 15-30 минут. После наступления анестезии врач вводит гинекологическое зеркало, фиксирует и расширяет шейку матки, затем вводят кюретку и выскабливают функциональный слой эндометрия. Полученный соскоб отправляют на дальнейшее исследование.
Гистероскопия и выскабливание являются малотравматичными вмешательствами и после удаления полипов матки и других образований практически не вызывают неприятных симптомов. Через несколько часов после манипуляции пациентку можно уже отправить домой, но не исключается госпитализация на сутки в стационар для наблюдения за ее дальнейшим состоянием. С целью предотвращения послеоперационных осложнений врач назначает различные медикаментозные средства. После удаления полипов матки возникают болезненные ощущения внизу живота, при выраженной болевой реакции назначаются лекарственные препараты (обезболивающие и спазмолитики). В течение нескольких суток возможны кровянистые выделения, при этом обильное кровотечение возможно только на протяжении нескольких часов, в противном случае разовьется анемия с определенными последствиями.
Регулярный менструальный цикл восстанавливается не сразу, некоторые пациентки отмечают быстрое возвращение к норме (через 30-40 суток). Хотя в большинстве случаев он возвращается к норме через 3-4 месяца, при этом изменения могут касаться не только периодичности цикла, но и объемов выделений и их длительности.
Лечение гинекологических заболеваний часто выполняется с целью устранения причин, вызвавших бесплодие. Полипы в матке, как и миоматозные узлы, сами по себе не исключают наступление беременности, но могут вызвать определенные затруднения, в частности препятствовать встрече половых клеток, выходу оплодотворенной яйцеклетки, ее прикреплению, а также вынашиванию ребенка. После удаления образований планировать беременность можно уже через 6 месяцев, в это время организм женщины успевает полностью восстановиться и подготовиться к предстоящему положению.
Методы удаления полипов матки малотравматичны, но после процедур женщина должна тщательно следить за своим здоровьем и своевременно предупреждать врача о необычных симптомах. Если возникают длительные кровотечения и нехарактерные выделения, повышается температура тела, то следует заподозрить развитие негативной реакции после оперативного вмешательства.
Послеоперационные осложнения развиваются крайне редко, но следует знать о возможности их появления. Наиболее часто возникают маточные кровотечения, которые многие пациентки рассматривают как вариант нормы. После удаления полипов матки кровянистые выделения должны продолжаться не больше 7-10 суток, при этом их интенсивность должна постепенно угасать. Если этого не происходит, то необходимо обратиться к врачу.
Не исключаются воспалительные реакции, вызванные занесением инфекции. Это выражается повышением температуры тела, сильными болями внизу живота, выделениями с примесью гноя и неприятным запахом. Чтобы предотвратить возможность развития воспаления, после удаления полипов матки назначают противовоспалительные и антибактериальные препараты.
Из-за спазма шейки матки может появиться гематометра (скопление крови в полости матки), провоцирующая сильные боли и воспаление. С целью предупреждения этой реакции назначаются спазмолитические средства. Крайне редко процедуры вызывают перфорацию матки, перерастяжение ее полости и другие последствия, связанные с нарушениями техники безопасности и методики проведения манипуляций.
Все эти реакции отражаются на результатах лечения и состоянии здоровья, поэтому о возникновении любых подозрительных симптомов следует предупреждать лечащего врача. Он сможет скорректировать тактику лечения, подберет наиболее эффективные мероприятия по устранению последствий и скорейшему восстановлению после проведенных манипуляций.
источник
В современном мире женщинам все чаще приходится сталкиваться с болезнями мочеполовой сферы. Одни патологии с легкостью можно вылечить при помощи консервативных методов. Другие же требуют тщательного обследования и хирургического вмешательства. В данной статье речь пойдет о том, каким способом можно произвести удаление полипа в матке. Отзывы о методах будут описаны ниже. Также стоит сказать о том, как протекает послеоперационный период.
Отзывы медиков и опытных гинекологов говорят о том, что можно не лечить патологию до тех пор, пока образование не достигло больших размеров. Однако бывают случаи, когда даже маленькие наросты вызывают дискомфорт и очень портят жизнь представительнице слабого пола. Какими же должны быть симптомы патологии, чтобы понадобилось удаление полипа в матке? Отзывы врачей и пациентов говорят о следующих признаках:
- постоянные межменструальные мажущие выделения;
- боли и рези в нижней части живота;
- дискомфорт во время полового акта;
- обильные менструальные кровотечения;
- жидкие беловатые выделения из влагалища в больших количествах.
Чаще всего такую клиническую картину дают большие образования. Если вы обнаружили несколько признаков у себя, то стоит как можно скорее посетить гинеколога и сделать необходимое обследование.
Когда же происходит удаление полипа в матке? Отзывы врачей говорят о том, что сначала нужно провести определенную диагностику. На приеме медик запишет ваши жалобы и проведет внешний осмотр. На основании этих данных может быть поставлен предварительный диагноз. Стоит отметить, что полип шейки матки выявляется во время кольпоскопии.
Для обнаружения образования в детородном органе назначаются дополнительные исследования: УЗИ, гистероскопия, метрография и так далее. Обязательно исследуется кровь на определенные онкомаркеры. Этот анализ может показать предрасположенность перерождения новообразования в злокачественную опухоль. Если диагноз подтвердился, то производится удаление полипа в матке. Отзывы врачей говорят о том, что сделать это можно несколькими способами. Рассмотрим их подробно.
Довольно часто этим методом иссекается полип в матке. Удаление отзывы имеет весьма противоречивые. Медики утверждают, что в настоящее время есть более действенные и эффективные методы. Пациентки же предпочитают выбирать данную схему лечения из-за того, что операция проходит очень быстро и через несколько часов уже можно отправиться домой.
Выскабливание производится сразу после окончания менструации. Женщине обязательно вводится обезболивающее средство. Это может быть общая или местная анестезия. Затем врач берет специальный прибор (кюретку) и производит выскабливание полости. Стоит отметить, что в этом случае удаление полипа производится «вслепую». Доктор попросту очищает стенки матки от оставшегося эндометрия и различных наростов. Длится манипуляция не более 10-15 минут. Как только женщина придет в себя после наркоза, она может отправиться домой.
Есть еще один способ того, как произвести удаление полипа в матке – гистероскопия. Эта манипуляция также производится с использованием анестезии. Обезболивание может быть общим или местным.
Во время процедуры женщине во влагалище вводятся специальные расширители, которые раскрывают цервикальный канал и позволяют аппарату пробраться в полость детородного органа. После этого врач внимательно осматривает стенки матки и обнаруживает полип. При таком способе могут быть выявлены и дополнительные образования, которые нельзя заметить во время ультразвукового исследования и ручного осмотра. После диагностики производится удаление полипа в матке. Гистероскопия такого плана длится не более 30-40 минут. После иссечения нароста осуществляется коагуляция его ножки и основания. Это позволяет избежать рецидива патологии.
Удаление полипа матки лазером отзывы имеет только положительные. Этот способ позволяет сократить реабилитационный период и не причинять женщине никакого дискомфорта во время процедуры.
Удаление полипа в матке лазером производится следующим способом. Врач внимательно осматривает полость детородного органа при помощи УЗИ и отмечает место расположения наростов. После этого начинается воздействие лазерными лучами. Обязательно нужно контролировать глубину проникновения.
Несомненный плюс этой методики в том, что после нее не возникает кровотечения. Пациентка может отправиться домой уже через несколько минут после манипуляции.
Итак, мы выяснили, как иссекается полип в матке. Удаление отзывы имеет разные. Медики утверждают, что если есть возможность и необходимая аппаратура, то нужно выбирать лазерный способ воздействия. Однако в настоящее время не все медицинские учреждения могут похвастаться такими средствами. Именно поэтому может производиться разными методами удаление полипа матки.
Гистероскопия отзывы имеет тоже положительные. Данный метод является вторым по популярности. Медики говорят, что плюс этого способа в возможности одновременного проведения диагностики. При осмотре полости матки могут быть выявлены дополнительные образования, которые можно также удалить. Стоит отметить, что при использовании гистероскопического способа появляется возможность провести гистологическое исследование. В этом случае диагноз будет поставлен наиболее точно.
Если нет возможности использовать вышеописанные два способа, то производится обычная чистка. Однако медики утверждают, что такой метод не всегда является эффективным. Некоторые женщины уже через три месяца обращаются к врачу с теми же жалобами. В результате диагностики обнаруживается полип больших размеров на том же самом месте. Это говорит о большой возможности рецидива.
Удаление полипа шейки матки отзывы имеет разные. Медики говорят о том, что в этом случае также может быть использована лазерная терапия. Такое лечение дает положительные результаты и практически не вызывает осложнений. Может быть проведено и другим способом удаление полипа шейки матки. Отзывы женщин говорят о том, что обычное иссечение образования часто приводит к последствиям. Такой способ не стоит выбирать молодым девушкам и тем, кто в будущем собирается рожать детей.
Если вам было произведено удаление полипа в матке, послеоперационный период начинается уже с того момента, как врач закончил манипуляцию. Это время делится на несколько этапов. Практически всем женщинам после процедуры назначается лечение и определенный режим. Только соблюдение всех правил и рекомендаций позволит быстро восстановиться и вернуться к привычному образу жизни. Рассмотрим основные пункты послеоперационного периода.
Удаление полипа в матке последствия может иметь в виде болей в нижней части живота, возникновения спаечного процесса, скопления жидкости в полости детородного органа. Все это становится следствием неправильного лечения или возможного инфицирования. Именно поэтому так важно выбирать проверенные медицинские учреждения для коррекции, а не обращаться к сомнительным врачам.
Помимо этого, во время операции может быть удален не весь полип. В этом случае женщина может испытывать сильные боли в брюшине и обильное кровотечение. Если возникли такие обстоятельства, то нужно немедленно обратиться к медикам за помощью. Скорее всего, понадобится повторное выскабливание и очищение матки.
В послеоперационном периоде обязательно нужно соблюдать режим. Только в этом случае вы сможете быстро и легко восстановиться.
- Пациентке запрещается принимать препараты, разжижающие кровь. К таким средствам относится обычный аспирин и большинство венотоников.
- Следует внимательно наблюдать за выделениями. Послеоперационное кровотечение должно закончиться в первую неделю после процедуры. Если менструация затянулась, то это может говорить о проблеме.
- Запрещается поднимать тяжелые предметы и посещать тренировки. Стоит отложить занятия спортом как минимум на один месяц.
- Половые контакты стоит отменить. Избегайте проникновения во влагалище различных предметов (спринцовки, тампонов и т. п.) в течение месяца после операции.
Так как полип – это исключительно гормональное заболевание, то послеоперационный период должен включать в себя использование гормональных препаратов. Чаще всего назначается курс из трех или шести месяцев. В большинстве случаев используются средства, нормализующие гормональный фон: «Жанин», «Диане», «Логест» и т. п.
Если женщина планирует беременность в ближайшее время, то ей назначаются следующие средства: «Дюфастон», «Норколут», «Утрожестан». Эти препараты способствуют правильной выработке прогестерона и уменьшают концентрацию эстрогенов.
Если представительница слабого пола не планирует в ближайшем будущем рожать детей, то ей могут предложить установить гормональную спираль, например, такую как «Мирена». В этом случае не придется ежедневно пить капсулы.
Послеродовой период обязательно включает в себя противомикробную коррекцию. Чаще всего используются препараты «Вильпрафен», «Наксоджин», «Метронидазол» и т. п. Начинать принимать эти препараты нужно уже сразу после манипуляции. Продолжительность курса выбирает индивидуально врач.
В некоторых случаях женщине может понадобиться несколько противомикробных средств. Перед манипуляцией обязательно сдается анализ на инфекции, передаваемые половым путем. Если обнаружены некоторые из них, то лечение назначается обоим партнерам. В противном случае при первом же половом контакте без предохранения произойдет повторное заражение.
Послеоперационный период подразумевает тщательное наблюдение за здоровьем. Женщине нужно регулярно посещать гинеколога и проходить осмотры. Довольно часто медики назначают ультразвуковую диагностику, которая проводится каждые три месяца. Во время обследования отмечается состояние органа и наличие или отсутствие рецидивов.
Кроме того, женщине нужно сдавать анализ крови. Обязательно при этом учитывается результат гистологии. Если выявлено злокачественное образование, то следует пройти курс химио- и лучевой терапии.
Итак, вам теперь известно, как производится удаление полипа матки. Гистероскопия отзывы имеет положительные, как и лазерная коррекция. Помните, что при появлении образования, которое доставляет дискомфорт, нужно обязательно регулярно обследоваться. В некоторых случаях полип растет очень быстро и в считанные месяцы достигает больших размеров.
Если же образование не приносит дискомфорта, то можно несколько отсрочить его лечение. При этом врач часто назначает курс гормональных и противомикробных препаратов, которые могут привести к обратному преобразованию нароста.
Обследоваться у гинеколога нужно как минимум два раза в год. Такая диагностика позволит своевременно выявить патологический процесс и раньше начать лечение. Проходите регулярные осмотры и всегда будьте здоровы!
источник
Любая женщина проходит гистероскопию. Однако, не каждая проходит резектоскопию. В чем отличие этих понятий?
- В определении. Гистероскопия – это исследование полости матки для выявления новообразований. А резектоскопия – это хирургическое вмешательство, проводимое в связи с обнаружением этих самых образований.
- В способе проведения. При первом варианте используется только гироскоп, а при втором – дополнительные инструменты: скальпель, щипцы и многое другое.
Таким образом, эти две процедуры имеют свои сходства и различия. Однако, причины для их проведения примерно одинаковы:
- Бесплодность.
- Наличие полипов.
- Болезненность во время менструального цикла.
- Несоблюдение норм элементарной гигиены.
Так или иначе, но после гистероскопии диагностической часто необходимо проводить резектоскопию. После гистероскопии матки необходимо производить хирургический метод вмешательства.
После проведения операции, длящейся 6 часов, пациентку в нормальном состоянии выписывают домой. При нарушениях оставляют под медицинским присмотром.
При выписке каждую женщину предупреждают о том, что ей можно делать, а что нельзя. Так, после гистероскопии нельзя:
- Заниматься сексом. Это может спровоцировать проявление обильного кровотечения или осложнений при заживлении. Не допускается интим в течение 7-21 дня.
- Использовать спринцевание или тампоны. Они могут вызвать эрозии или другие нарушения в матке.
- Поднимать тяжести. Это может привести к расхождению швов.
Иногда, сразу после проведения операции, у женщины могут наблюдаться следующие осложнения:
- Кровотечение после гистероскопии. В таком случае, пациентка остается под присмотром врачей для установления и излечения причин.
- Занесение инфекции. Это должно лечиться только в условиях стационара.
- Выявление побочных эффектов после анестезии. Это могут быть головокружения, тошнота, рвота. В таком случае пациентке рекомендуется остаться в стационаре до полного уничтожения данных эффектов.
- Нанесение травмы цервикальному каналу. Пациентка остается до тех пор, пока он не придет в норму.
В любом из этих случаев женщине необходимо заранее позаботиться о взятии выходных на работе во избежание лишних проблем.
После проведения операции гистероскопии возможно появление некоторых, так называемых, побочных явлений. В числе прочего первым симптомом, который нарушает общее состояние женщины и влияет на ее психологическое самочувствие, является болевой синдром.
Разберем, что представляет собой процедура гистероскопии, исходя из этого, будет понятно происхождение болевого синдрома.
Гистероскопия — диагностическая операция для подтверждения или опровержения того, или иного диагноза, а также, уточнения причин проблем длительного бесплодия и их устранения.
Проводится, чаще всего, данный метод исследования, практически, амбулаторно, то есть, без возникновения длительной нетрудоспособности, и сроки проведения могут быть от одного до трех дней. При этом существует стандартная подготовка к данному виду оперативного вмешательства. Женщину извещает о проведении рутинного обследования, забор анализов крови. Далее объясняют процедуру выполнения гистероскопии, при которой, женщина располагается на гинекологическом кресле, немного иного вида, чем привычное для осмотра, проводят обезболивание посредством внутривенного наркоза. 
Учитывая все аспекты выполнения операции гистероскопия, обезболивание, можно отметить, что возникающие после процедуры боли, связаны с некоторыми моментами ее осуществления. Когда пациентки жалуются, что после гистероскопии болит низ живота и поясница, это довольно физиологическая реакция организма на оперативное вмешательство. Это возникает как ответ на применение газа, или жидкости с целью расширения полости матки для лучшего обзора. В результате чего матка сокращается, что сопровождается болями внизу живота.
Также, когда тянет низ живота после гистероскопии – этот момент спровоцирован расширением шеечного канала перед процедурой. Такие же боли характерны после фракционного выскабливания, которое завершает гистероскопию.
Боли носят тянущий характер, локализуются чаще всего внизу живота, возможно в поясничной области, причиняют дискомфорт. В случае, когда болевой порог женщины снижен, и ее ощущения нарушают общее ее состояние, дополнительно врач может назначить нестероидные противовоспалительные обезболивающие средства, такие как Кеторол, Дексалгин и так далее. При этом, после применения препаратов интенсивность боли внизу живота после гистероскопии должна снизиться, а общее состояние женщины улучшиться.
Если боль становится нестерпимой, острой, схваткообразной или постоянной с тенденцией к росту болевых ощущений такие боли не являются допустимыми после такого вида вмешательства как гистероскопия или же гистерорезектоскопия, и требуют скорой медицинской помощи. Так как могут быть вызваны возможными осложнениями проведенного вмешательства, к которым относятся хирургические (перфорация матки, кровотечение), анестезиологические, в результате применения, для расширения полости матки, газа (газовая эмболия). Такие случаи, к счастью, большая редкость, но от них нельзя быть застрахованным. Поэтому, в случае возникновения вышеописанных болей, лучше дополнительно провести в стационаре еще день, другой, для динамического круглосуточного наблюдения.
Часто задаваемым вопросом является: сколько болит живот после гистероскопии? Ответ будет для каждого индивидуален, все зависит от болевого порога женщины. Но есть и общепринятые рамки продолжительности неприятных ощущений. Самая интенсивная боль приходится на первые сутки после операции, но уже после истечения времени влияния наркотических анальгетиков, которые были использованы во время операции. Затем, с каждым днем она будет ослабевать. В норме, после проведенной операции гистероскопия, болит низ живота где-то два – три дня, или даже меньше. Это связано с произошедшей травматизацией тканей и быстрым восстановлением. Во время того, как сокращается матка — тянет живот после гистероскопии. В период, когда матка сократилась и приняла прежние размеры – боль утихла.
Однако, бытует мнение, что боли после гистерорезектоскопии более интенсивные, ввиду того, что это не только диагностика – осмотр, но и удаление патологического очага, чем после диагностической гистероскопии. Здесь не будет точного ответа, так все сугубо индивидуально. Из — за инвазивности метода, когда во время осуществления гистероскопии обнаруживают патологический очаг и производят его удаление с нарушением целостности тканей, боли аргументировано могут быть сильней. Но, учитывая и то, что даже в случае диагностической процедуры происходит выскабливание полости матки, что также травмирует ткань эндометрия и в последствие чего болит поясница после гистероскопии.
В любом случае, независимо от причин, обо всех болезненных ощущениях должен знать лечащий врач. И в этом случае, ним будет проведена дифференцировка происхождения боли и, соответственно назначена обезболивающая терапия или же будет оказана другая медицинская помощь, с целью улучшения общего состояния пациентки.
Но симптом боли не единственное проявление после проведенной гистероскопии. Рассмотрим подробнее в следующей статье длительность и характер выделений.
Методику инструментального исследования полости внутренних органов с помощью эндоскопа в гинекологической области современной медицины называют гистероскопией. Впервые данная манипуляция была успешно выполнена в 1870 году итальянским врачом Панталеони для определения состояния полости матки с использованием трубки с наружным осветительным прибором, похожим на цистоскоп.
Современная гистероскопия считается самой информативной среди всех остальных инструментальных методик для диагностирования и лечения всех внутриматочных патологий. Различают два вида исследования:
- Диагностическое – позволяет выявить патологический процесс внутри матки.
- Операционное – проводят для топической диагностики, прицельной биопсии или хирургического вмешательства в маточной полости.
Как и при любой инвазивной процедуре (связанной с проникновением через кожные покровы или слизистые оболочки), выполнение гистероскопии требует высокой хирургической квалификации специалиста и соблюдения ним всех правил проведения методики. Нарушение этих требований может повлечь за собой серьезные последствия, которые представляют собой не только опасность для здоровья женщины, но иногда и для ее жизни.
Диагностическая процедура назначается при:
- нарушениях цикла месячных в различных периодах жизнедеятельности женщины (ювенильном, репродуктивном, пери-менопаузальном);
- кровяных выделениях в постменопаузальном периоде;
- дифференциальном диагностировании аденомиоза, рака эндометрия, аномалий развития матки, внутриматочных сращений, субмукозной (подслизистой) миомы матки;
- бесплодии;
- наличии в полости матки постороннего тела;
- не вынашивании беременности;
- контрольном исследовании маточной полости после оперативных вмешательств;
- оценивании эффективности гормонального лечения;
- осложненном периоде после родов.
Чаще всего противопоказаниями являются те же причины отказа для любого хирургического вмешательства, это наличие:
- инфекционных заболеваний – гриппа, ангины, воспаления легких, острого пиелонефрита, тромбофлебита;
- острых воспалительных процессов женских гениталий;
- сердечных и сосудистых патологий;
- хронических заболеваний почек и печени;
- распространенного рака шейки матки;
- профузного кровотечения из полости матки.
На сегодняшний день широко распространённо несколько видов данной процедуры: лечебная, диагностическая и плановая гистероскопия.
- Диагностическая назначается женщине при маточном кровотечение. Помните, подобная процедура назначается только после ряда обследований согласно предписаниям лечащего врача.
- Плановая – это контрольное обследование при выявлении проблем со слизистой матки. Также она назначается после прерывания беременности, аномалий матки и прочих патологий, связанных с репродуктивной функцией.
- Лечебная проводится во время удаления нехарактерных новообразований на слизистой оболочке матки. Также встречается достаточно много случаев, когда лечебную гистероскопию назначают для извлечения внутриматочных спиралей или их оставшихся частей. В этом случае могут наблюдаться некоторые нарушения и последствия. В частности, речь идет о кровотечениях после процедуры.
Важно знать: кроме всего вышеперечисленного существует газовая гистероскопия, которая проводится при разрыве шейки матки, так как подобная патология достаточно большая и нет возможности создания других условий для ее решения.
Во время проведения диагностического и оперативного гистероскопирования возможно развитие осложнений, их разделяют на несколько видов:
- Анестезиологический тип – на применяемые анестетические препараты, возможен анафилактический шок.
- Группу осложнений, вызванных средствами для расширения маточной полости – чаще всего возникают при использовании углекислого газа и жидкостей. Возможно нарушение сердечного ритма, метаболический ацидоз и развитие газовой эмболии.
- Хирургическая группа осложнений – перфорация (прободение) матки, кровотечение.
Важно знать: сразу же после окончания проведения процедуры женщина может почувствовать сильную и резкую боль, которая не прекращается в течение долгого времени. Не спешите паниковать, это не признак какого-либо нарушения. Боль связана с тем, что гистероскопии – это серьёзное хирургическое вмешательство.
Какие ощущения после проведения процедуры?
Гистероскопия – достаточно простая и совершенно безболезненная процедура, но определённый порог чувствительности у каждой женщины свой и довольно сложно предположить, то, что чувствует пациентка во время проведения процедуры.
- В первую очередь пациентка помещается на постоянную основу в стационарное отделение больницы, где и будет происходить само проведение процедуры.
- Перед тем как пройти на назначенное исследование ей необходимо сдать все назначенные лечащим врачом анализы. Сюда относится: мазок влагалища, а также общий анализ крови и мочи.
- Далее, нужно будет пройти терапевта для выявления возможных воспалительных процессов или заболеваний других органов.
После прохождения всех вышеперечисленных пунктов пациентка может быть допущена к проведению гистероскопии (естественно, если все показатели находятся в норме).
Важно знать: перед тем, как начать процедуру обязательно нужно будет сделать клизму и полностью очистить от содержимого мочевой пузырь, для избегания неприятных неожиданностей в процессе проведения гистероскопии.
Итак, если все анализы находятся в пределах нормы, а сама процедура прошла достаточно бесполезно и удачно, то никаких неожиданностей и последствий случится не должно. Но, что делать, если что-то пошло не так? – запомните, безусловно, есть шанс того, что даже при успешном проведении исследования могут быть отклонения от установленной нормы. Так, что давайте, разберемся подробней.
Чаще всего паутинку беспокоят неявственные выделения из влагалища. Также может идти кровь, но об этом речь пойдет ниже. С чем могут быть связанны выделения? – спросите вы. Практически все медицинские приборы могут нарушить целостность влагалища и вызвать мелкие механические повреждения из-за чего могут появляется различные выделения.
Как уже упоминалось выше гистероскопия – это серьёзное хирургическое вмешательство, которое может нанести незначительное механическое повреждение женскому половому органу. Но, кроме, нехарактерных выделений у пациенток часто бывают и кровотечения.
Важно знать: запомните, если кровь алого цвета и выделилась в небольшом количестве, то поводов для беспокойства нет, так как это, естественно, после проведения подобной процедуры.
В случае если была сделана диагностическая гистероскопия, то менструация должна наступить в обычное время. Если процедура идет с выскабливанием, то кровотечение в пределах нормы допускается уже в день проведения гистероскопии. Даже, несмотря на то, что данная процедура считается достаточно мало травматичной, все же стоит значительно тщательней следить за общим состоянием всего организма после ее недавнего проведения. После диагностической гистероскопии необходимо соблюдать рекомендации лечащего врача.
Если на протяжении 2 недель постоянно идет кровотечение, то — это уже весомый аргумент для обращения за консультацией у специалиста, к тому же кровотечение может сопровождаться с колющей болью в брюшной области. Помните, невозможно при проведении гистероскопии обойтись без незначительного механического повреждения и это ни в коем случае не вина врача просто используя пулевые щипцы без подобных ситуаций обойтись невозможно. Также причиной кровотечения может выступать инфицирование органа, отвечающего за репродуктивную способность женщины. Это может быть бактериальный шок ил сепсис, которые характерны высокой температурой, выделением гноя с нехарактерным протухшим запахом и не прекращающемся болями в области живота.
Лечение данной проблемы проходит в зависимой от вида, формы и серьёзности травмы. К примеру, если повреждение довольно глубокое, то проводится оперативная лазерная коагуляция. Если же данную процедуру провести невозможно, то назначается оперативное удаление матки (для того чтобы избежать подобной ситуации врач должен проводить всю процедуру аккуратно и не торопясь). Лечение инфицирования достаточно простое – согласно предписаниям и рекомендациям врача назначается курс антибиотикотерапии.
- Анестезиологический тип – на применяемые анестетические препараты, возможен анафилактический шок.
- Хирургическая группа осложнений – перфорация (прободение) матки, кровотечение.
Кровотечение после гистероскопии – это очень серьёзная ситуация, которая ни в коем случае нельзя оставлять без должного лечения и оперативного лечения. В первую очередь выясните, на самом ли деле это отклонение от нормы либо просто характерные последствия после проведения данной процедуры. Если ваши опасения подтвердились, то врач выяснять характер повелений кровотечений, после чего назначает необходимое лечение. Для устранения механического повреждения используется методика устранения отклонений лазером, а при инфекции назначается курс антибиотикотерапии.
Даже, не смотря на то, что гистероскопия считается малоинвазивным и мало травматичным методом диагностики и лечения, 
После того, как уже проведена диагностическая гистероскопия, выделения после операции будут носить кровянистый характер. Это обусловлено раздельным выскабливанием полости матки, завершающей процедуру гистероскопии, с целью получения гистологического материала. В процессе того, как был осуществлен кюретаж, острым хирургическим предметом как бы «срезают» слизистую оболочку матки, в результате чего повреждаются и сосуды, питающие ее. Все происходит почти так же, как и во время стандартной менструации. Нарушение целостности стенки сосудов приводит к кровянистым выделениям, которые длятся до тех пор, пока просвет сосуда не тромбируется.
Как правило, в первый и второй день после операции гистероскопия или гистерорезектоскопия, выделения кровянистые, могут быть довольно обильными, темного цвета. Розовые выделения после гистероскопии матки характерны для третьего – четвертого дня, но они скорее не абсолютно розовые, а с прожилками примесями слизи. Далее, выделения из половых путей становятся все светлее, и, за редкими исключениями, содержат в себе скудные прожилки сукровичного компонента.
Продолжительность выделений зависит от их характеристик. Если это кровянистые выделения после гистерорезектоскопии полипа эндометрия, к примеру, то их длительность составит около двух – трех дней. Затем кровянистые выделения заменяются сукровичными, которые уже в меньшей степени содержат кровь, а имеют в своем составе ее прожилки, компонент свернувшейся крови (но не сгусток!). Этот тип выделений проходит в течение недели. Остальное время, которое занимает около недели, а в сумме получается две — три недели, появляется сукровица, прозрачные, без постороннего запаха желтоватые выделения. Это связанно с расширением и травматизацией канала шейки матки в период операции.
Наличие выделений у женщин после такой операции как гистероскопия, сколько выделения длятся и характер их проявлений как описано выше является нормой. Но если же клиническая картина не вписывается в рамки нормы. Всегда существует риск осложнений протекания послеоперационного периода. Послеоперационный период после гистероскопии может протекать различно. При этом изменение характеристик выделений, возникающий в послеоперационный период после гистероскопии, могут судить о возникновении того или иного состояния, заподозрить возникшее осложнение.
В случае, когда кровянистые выделения приобретают ярко алый цвет, либо имеют вид темных сгустков, а их интенсивность и объем возрастают так, что выделениями пропитывается не только средство личной гигиены, но и появляются кровянистые пятна на постели, это говорит о маточном кровотечении, которое, в срочном порядке нуждается в устранении. послеоперационный период после гистероскопии
Также возможны не обильные, но длительные по продолжительности выделения кровянистого характера – это также является поводом обратиться срочно за медицинской помощью.
Существуют параметры выделений, которые также, могут свидетельствовать об ургентном состоянии женщины. Это желтые, зеленоватые выделения с неприятным запахом, но, как правило, это состояние сопровождается сильной болью внизу живота. Такая симптоматика может натолкнуть на мысль о развитие эндометрита – воспалении слизистой матки и присоединении вторичной инфекции.
Если присутствует мазня после гистероскопии. Сколько идут выделения данного характера? Это часто задаваемый вопрос. Мажущие выделения характерны на третий день после операции и продолжаются, примерно, до седьмого дня. Но если сроки мажущих выделений затянулись, тогда стоит обратиться к лечащему врачу.
Бывает, что звучат вопросы: какие выделения после гистероскопии полипа эндометрия? Или: сколько выделения после гистероскопии с выскабливанием должны продолжаться? Дело в том, что вне зависимости от патологического очага, который был удален (полип эндометрия, полип цервикального канала, или миоматозный узел) характер и период выделений не меняется. Другое дело, если речь идет о диагностической гистероскопии без выскабливания. Когда во время осмотра гистероскопом обнаружен нормальный эндометрий и без патологических структур в других органах репродуктивной системы – выскабливание не проводится. И тогда, соответственно, выделений будет меньше, их продолжительность сократиться. Могут так же возникать кровянистые выделения после гистероскопии.
В случае, когда произведена диагностическая гистероскопия без последующего выскабливания, очередная менструация начнется в запланированный календарем день. Если же было произведено раздельное выскабливание полости матки, тогда дата месячных может сдвигаться на несколько дней от даты, предварительно рассчитанной пациенткой согласно регулярности ее менструального цикла. Но если менструация наступила намного раньше, или намного позже, либо выделения стали более обильными и продолжительными после предшествующей гистероскопии. Это повод обратиться к лечащему врачу.
В данной статье мы рассмотрели некоторые моменты операции гистероскопия, сколько идут выделения, их характер, норму и патологию. Выделения являют собой один из этапов восстановления организма (эндометрия в большей степени) после вмешательства. А как именно проходит регенерация эндометрия после проведенной гистероскопии, и на какие этапы подразделяется, рассмотрим в следующей статье.
Операция гистероскопии, чаще всего, завершается выскабливанием полости матки. После чего происходит, условно, два этапа по восстановлению эндометрия.
Первый этап начинается сразу после проведенной операции и заключается в заживлении микроповреждений слизистой оболочки матки, восстановление мышечного слоя, в случае его повреждения, возобновление функций. При этом, восстановление эндометрия после гистероскопии происходит полностью, а его функциональность подтверждается наступлением запланированной менструации. В норме эндометрий вне любого в него вмешательства, ежемесячно регенерирует подобным образом. Поэтому ответ на вопрос: после гистероскопии быстро ли растет эндометрий? – довольно простой – ровно столько времени, сколько ему необходимо для восстановления после обычной очередной менструации и все зависит от индивидуальной длительности цикла каждой женщины (в среднем три – четыре недели).
Но, к сожалению, случается, когда появляется тонкий эндометрий после гистероскопии матки. Это является большой проблемой для женщин, желающих забеременеть. Данное состояние не является типичным и, скорее всего, связанно с нарушением выработки некоторых гормонов. 
Выполнить гистероскопию, особенно с целью борьбы с бесплодием, только часть дела. Очень важно осуществлять контроль состояния в последующем. С этой целью и разрабатывается дальнейшая тактика ведения пациенток после операции, о которой мы подробно расскажем далее.
Важным моментом является понимание того, что проведенная гистероскопия и дальнейший контроль за состоянием женщины не являются обособленными друг от друга этапами. Так как на пути к лечению, оздоровлению, и в борьбе с бесплодием важна каждая деталь. Ведение пациентки после оздоравливающей, либо диагностической операции включает в себя комплекс мероприятий, направленных на закрепление эффекта и достижения цели, например такой, как материнство.
Так как гистероскопия хоть и малоинвазивная, но все же операция, и как после любого вмешательства, особенно на матку, существуют свои правила поведения и рекомендации которые необходимо выполнять.
- Исключить половую жизнь на четыре недели, что связано с открытой раневой поверхностью в матке и риском инфекционных осложнений.
- Не применять тампоны после гистероскопии, все по той же причине риска инфекционных осложнений из-за нарушения дренажа выделений из половых путей.
- Исключить спорт после гистероскопии. Нельзя поднимать тяжести более трех килограмм. А оздоровительные физические нагрузки стоит отложить на недели три – четыре. Данные ограничения существуют ввиду повышения внутрибрюшного давления, что может усилить кровянистые выделения или привести даже к кровотечению.
- Соблюдать назначенное лечащим врачом антибактериальное лечение после гистероскопии матки, во избежание инфекционных осложнений.
- Исключит сроком на месяц сидячие ванны, сауны, бассейны, парилки и так далее, которые могут спровоцировать кровотечение и поставить под угрозу здоровье и жизнь женщины.
- Не применять вагинальные свечи, таблетки по той же причине, что и при запрете применения тампонов.
- Не использовать аспирин, так как он является антикоагулянтом и снижает свертываемость крови, что также может спровоцировать кровотечение.
- Необходимо контролировать температуру тела путем ее измерения и фиксирования в листе ежедневных наблюдений.
В вышеперечисленные рекомендации не входит вопрос: можно ли пить после гистероскопии? Учитывая то, что алкоголь способствует расширению сосудов, это может спровоцировать кровотечение. А свойство алкоголя притуплять скорость реакции может повредить адекватной оценки возникшего усиленного выделения крови из половых путей, и своевременному обращению за медицинской помощью.
Ранний послеоперационный период включает в себя промежуток времени после окончания операции до момента выписки из стационара. Его ведение заключается в контроле общего состояния женщины, кровопотери, когда присутствуют отягощающие состояние симптомы после гистероскопии. Что нельзя делать или принимать из медикаментов, осуществляется контроль еще и с этой стороны. Так сколько лежат в больнице после гистероскопии? Если состоянию женщины ничего не угрожает, а гистероскопия была лишь диагностической, выписка осуществляется в день проведения операции. В норме, даже в случае гистерорезектоскопии, выписка пациентки из стационара происходит на вторые сутки, но только в том случае, если отсутствуют осложнения.
Поздний послеоперационный период — это промежуток времени с момента выписки женщины из стационара и до выздоровления. Порой, особенно в случае борьбы с бесплодием, восстановительный период длиться до полугода. Это связано с гормональной подготовкой и восстановлением всех функций эндометрия для возможного оплодотворения. Основной вопрос после гистероскопии — когда можно делать ЭКО? Данная процедура требует многогранного обследования, и не зависит только от проведенной гистероскопии. Но проведение ЭКО возможно в этом случае не ранее чем через шесть месяцев.
Реабилитация после гистерорезектоскопии полипа либо миоматозного подслизистого узла матки проходит в том же режиме, что и реабилитация после диагностической гистероскопии, пациентка получает те же общие рекомендации. Но есть нюансы. После хирургического лечения далее назначается медикаментозное лечение гормонотерапия, с целью полного восстановления репродуктивной функции и профилактики рецидивов.
К сожалению, существует вероятность, что возникнет рецидив после гистероскопии полипа. Сколько бы ни было удалено патологической ткани выявленного при гистероскопии полипа, повторное его возникновение может быть спровоцировано спустя уже три месяца воспалительными заболеваниями органов малого таза, частыми выскабливаниями полости матки в анамнезе (частые аборты) и семейная предрасположенность. Повторное появление полипа не зависит от качества проведения гистерорезектоскопии, так как эта операция предусматривает полное удаление патологической ткани. Рецидив подобного образования считается, если полип появился в том же месте спустя три месяца после его удаления, возникновение множественных полипов, либо изменился гистологический тип опухолевидного образования. С целью предупреждения рецидивов пациентка нуждается в медикаментозной терапии и динамическом наблюдении после проведенной гистерорезектоскопии. Кровянистые выделения после гистероскопии с выскабливанием могут беспокоить женщину еще несколько недель, их количество контролируется лечащим врачем.
Многие женщины, идущие на операцию, интересуются, можно ли после гистероскопии приступать к зачатию? Учитывая все вышеуказанные рекомендации, которые даются всем пациентам прошедшим диагностическую гистероскопию или же гистерорезектоскопию беременность можно начинать планировать не ранее чем через шесть месяцев от даты произведенной операции. При этом начало половой жизни можно осуществить уже примерно через месяц, желательно, после того, как самостоятельно завершиться менструация. Но половая жизнь должна быть защищена от беременности, метод контрацепции подбирается индивидуально для каждой женщины лечащим врачом с учетом всех особенностей организма и условий произошедшей операции, особенно, если после гистероскопии возникли осложнения. Какими бывают осложнения, и чем они угрожают жизни и здоровью пациентки, подробно опишем в следующей статье.
Как и любое оперативное вмешательство несет в себе риск возникновения послеоперационных осложнений, так же могут возникнуть осложнения гистероскопии. Конечно, в случае проведения сложной и длительной по времени гистерорезектоскопии возникнут осложнения связанные с затруднениями возникшими интраоперационно. Но, бывают, хоть и крайне редко, тяжелые осложнения, которые могут приводить к экстренным состояниям, когда появляется угроза жизни и здоровью, а порой, даже приводят к инвалидизации женщины.
Ввиду того, что гистероскопия является операцией, с проникновением инструмента в полость матки и воздействием на слизистую матки и сосуды, располагающиеся в ней, расширяющей полость жидкости или газа, могут возникнуть осложнения, связанные именно с этими моментами. А также применение наркотического обезболивания может также спровоцировать ухудшение состояния женщины с угрозой для жизни и здоровья. Осложнения можно условно подразделить на:
- Хирургические;
- Анестизиологические;
- Спровоцированные средой для расширения полости матки;
- Отдаленные последствия.
Гистероскопия опасна перфорацией матки. Это состояние может возникнуть, когда гистероскоп, находясь уже в полости матки, травмирует стенку матки, частично или полностью нарушая целостность органа. В случае, когда нарушается целостность стенки матки, повреждению могут подлежать и близлежащие органы к матке. В этом случае, если обнаружена травматизация, врачи, выполняющие операцию, немедленно ее прекращают, определяя дальнейшую тактику действия и выяснение площади повреждения тканей.
Данное состояние угрожает в первую очередь кровотечением из маточных сосудов поврежденного участка миометрия. А также, возможно, при наличии сквозного отверстия контактирующего с брюшной полостью травматизация кишечника, развитие внутрибрюшного кровотечения, и, в последствие перитонита.
В случае, когда осуществлена перфорация матки, срочно прекращают проведение операции. При этом инструмент, повредивший стенку матки, не удаляют, и, чаще всего, выполняют лапаротомию (вход в брюшную полость срединным доступом) с целью ревизии всех органов брюшной полости, проверки целостности органов, устранения кровотечения хирургическим способом, путем запаивания или перевязки сосудов, ушивания перфорационного отверстия. Бывают, редко, случаи, когда стенка матки повреждена обширно, или же кровотечение из образованного отверстия остановить не возможно. В этом случае производят удаление матки после гистероскопии. Но данные ситуации больше являются казуистикой, так как при любых состояниях всегда происходит борьба врача за детородный орган и полноценное женское здоровье. И только, когда на кону находится жизнь пациентки, тогда прибегают к удалению источника кровотечения. Чаще всего возникают данные осложнения после гистероскопии матки с выскабливанием, где есть острый хирургический инструмент. Но в любом случае это редкость.
Как известно, гистероскопия невозможна без расширения полости матки жидкостью или газом для лучшего обзора всех структур. Но, введение в полость матки газа может спровоцировать очень тяжелое состояние как газовая эмболия. Оно возникает в результате попадание в просвет поврежденных сосудов пузырьков газа, которые, с током крови, могут попадать в сосуды легких или сердце, при этом нарушая процесс гемодинамики (кровообращения). Данное состояние сопровождается снижением артериального давления, одышкой, цианозом (синюшным цвет кожных покровов). Это состояние возникает резко, в процессе операции и лечится только врачами анестезиологами. Именно для этого в любой операционной находится все необходимое для оказания экстренной помощи в условиях появления каких-либо осложнений.
Также, возможно резкое ухудшение состояния и при использовании жидкости во время операции гистероскопия матки. Осложнения, в данном случае, проявляются в результате всасывания жидкости в кровяное русло, развития отека легких или гиперволемии – перегрузки сосудистого русла. В этой ситуации применяют мочегонные средства, чтобы вывести лишнюю жидкость из организма и возобновить работу сердечно-сосудистой системы. А в случае отека легких проводят оксигенотерапию (ингаляцию кислородом).
Данный вид осложнений случается весьма редко и наиболее частой gпричиной возникновения является индивидуальная непереносимость медикаментозных средств, о которой не знала и сама пациентка,так как ранее они не были ней использованы.Любые другие осложнения практически исключены со стороны анестезиологического обеспечения.Так как состояние пациентки, находящейся под действием наркоза, контролируется и врачом анестезиологом, и медсестрой, и специальной аппаратурой, которая в динамике демонстрирует все жизненные показатели (пульс, давление и так далее).
Когда прошла операция гистероскопии или гистерорезектоскопии, и наступил период реабилитации, могут появляться отдаленные последствия ее проведения. Могут возникать синехии после гистероскопии – появление своеобразных спаек в полости матки, которые зависят от индивидуальных особенностей организма, и чаще появляются у женщин, которым нередко проводились вмешательства на матке (аборты, выскабливания).
Воспаление после гистероскопии не является характерным только для данного вида операции. Воспаление слизистой оболочки матки возможно при любом хирургическом вмешательстве на полости матки, особенно, когда пациенткой прием антибиотиков осуществляется не надлежащим образом. Данный вид осложнений может иметь запах после гистероскопии (неприятно пахнущие выделения), зуд после гистероскопии, вздутие живота – все те симптомы, которые могут сопровождать воспалительный процесс. При этом данные симптомы имеет эндометрит после гистероскопии. Болят ноги – как одна из жалоб после операции больше относится к осложнениям, вызванным расширяющими полость матки средами. А более подробно про отдаленные последствия расскажем в следующей статье.
Не всегда диагностическая или лечебная гистероскопия заканчивается полным выздоровлением и достижением желаемого эффекта. Не часто, но бывает, когда после проведенной операции, отдаленно, возникают последствия, которые нарушают нормальное функционирование женской репродуктивной системы и могут вызывать дискомфортные ощущения.
Существуют симптомы, связанные с самой процедурой проведения гистероскопии, которые приносят дискомфорт. Такие последствия гистероскопии матки как кровянистые выделения из половых путей, умеренная болезненность внизу живота или пояснице являются «неотъемлемой частью» так как вызваны проникновением в матку инструмента, расширением цервикального канала, расширением полости матки жидкостью или газом и так далее. Данные последствия после гистероскопии матки невозможно предотвратить или исключить. На них только можно повлиять в какой-то степени, а точнее, допустим, снизить болевые ощущения путем применения нестероидных противовоспалительных обезболивающих препаратов. Кровянистые выделения являются следствием хирургического вмешательства в эндометрий и не могут быть ликвидированы кровоостанавливающими препаратами во избежание инфекционных процессов в полости матки, а также, с целью полного восстановления нормально функционирующего эндометрия.
Поэтому, некоторые из дискомфортных ощущений, причиной которых являются выделения и боль принято считать восстановительным периодом после проведенной гистероскопии, как нормальная реакция организма на проведенное вмешательство. Данные симптомы должны пройти самостоятельно, в результате чего восстановится прежняя цикличность жизни женского организма. При этом перед проведением операции гистероскопия, последствия манипуляции оглашаются врачом предварительно. Также врач обязательно поясняет длительность выделений, болей и что можно применять. Кровомазание после гистероскопии бывает незначительным.
Довольно часто женщинам, при наличии полипа полости матки рекомендуют провести гистероскопию и как диагностику с взятием биопсии, и как лечение, где будет проведено фракционное выскабливание или удаление полипа «лазером», также с дальнейшим гистологическим исследованием полученного биологического материала. При этом пациентка рассчитывает получить в результате полное выздоровление, сохранить репродуктивную функцию. Но, бывает, что через непродолжительное время после удаления вновь появляются симптомы – признаки полипа полости матки, такие как кровомазанье, кровотечения, невозможность забеременеть. В результате обследования у женщины выявляется полип – происходит рецидив. Рецидивом в этом случае считается возникновение одного или множества полипов или других, сходных по гистологии, образований, возникших через три и более месяца после проведенной гистерорезектоскопии. При этом образование может возникать не только в месте локализации предыдущего полипа.
К сожалению, такие ситуации имеют место быть. Рецидив полипа эндометрия после гистероскопии может возникать по разным причинам: наследственная предрасположенность, гормональные нарушения, бесконтрольный прием комбинированных гормональных контрацептивов, частые недолеченные воспалительные заболевания органов репродуктивной системы. В случае если полип рецидивирует снова и снова, даже когда уже проведена гистероскопия, удаление полипа, последствия могут быть разнообразные (озлокачествление, воспаление эндометрия, появление синехий), поэтому в таких случаях необходимо разбираться непосредственно в причинах и устранять именно их. А сама по себе гистероскопия полипа эндометрия, последствия, приносящие женщине дискомфорт, не вызывает.
Гиперплазия эндометрия – это чрезмерное разрастание ткани слизистой оболочки матки, которое носит доброкачественный характер и сопровождается изменением сосудов и желез внутри оболочки. Данная патология сопровождается симптомами обильных месячных, или длительных кровянистых выделений из половых путей в период менструации или после длительной задержки. В таких случаях и назначают пациенткам пройти процедуру гистероскопии с целью диагностики и лечения данного состояния. Бывает, что гиперплазия эндометрия после гистероскопии вновь возникает, но этот момент не связан с самой операцией, методикой ее выполнения и другим. Данное состояние возобновляется вновь по причине нарушения гормонального фона, а точнее, при повышенной продукции эстрогенов – гиперэстрогении. Сама по себе гистероскопия с выскабливанием является диагностикой и устраняет не причину, а следствие, которое возникает из-за гормональных нарушений.
Одним из возможных осложнений, или последствий проведения гистероскопии может быть воспалительный процесс в полости матки – эндометрит. Но и здесь необходимо разобраться в причинах его возникновения. После проведенной операции врач обязательно назначает курс антибактериальных препаратов. В случае нарушения приема антибиотиков, их самостоятельной отмены, а также невыполнения рекомендаций по поводу поддержания личной гигиены, запрета использования тампонов, исключение половых актов на некоторый период и так далее, может возникнуть инфекционный процесс в матке. Который будет сопровождаться нарушением выделений, могут появиться выделения с неприятным запахом, появиться резкая или нарастающая боль внизу живота, повышение температуры тела. Поэтому эндометрит, как прямое следствие гистероскопии явление редкое, и скорее всего, связан с нарушением данных рекомендаций. В случае возникновения подобного состояния необходимо немедленно обратиться к врачу.
К другим последствиям проведенного вмешательства можно отнести жалобы женщин на зуд, чувство дискомфорта и белые творожистые выделения из половых путей, так называемая молочница после гистероскопии. Данная симптоматика возникает из-за, все того же, вмешательства, хоть и стерильного, но инородного тела, нарушающего вагинальную микрофлору. Также прием антибиотиков, и сама операция как стрессовый фактор дает сбой в местном иммунном ответе, в результате чего и возникает «молочница». Но это заболевание легко поддается лечению и дальнейшей коррекции микрофлоры.
В любом случае, операция гистероскопии преследует цель восстановить женское здоровье и осуществить беременность.
Планирование беременности, особенно если возникают какие-то проблемы с ее осуществлением, начинается с тщательного обследования женщины. Естественно, помимо состояния здоровья всех органов и систем, особое внимание уделяется репродуктивному здоровью женщины. И здесь могут быть препятствия в осуществлении цели стать родителями. Для полноценного подхода к этому вопросу в числе прочего используется метод гистероскопии.
Гистероскопия осуществляется с целью диагностики того или иного состояния препятствующего наступлению беременности. 
Как правило, когда не наблюдается никаких осложнений и послеоперационный период протекает гладко, к запланированному зачатию, следуя рекомендациям, можно приступать не раньше чем через шесть месяцев. Так как именно в течение этого периода происходит достаточно полное восстановление эндометрия и функциональная готовность гормонального фона после гистероскопии для обеспечения зачатия и физиологического протекания беременности.
Возможны случаи, когда пациентка забеременела после гистероскопии через два – три месяца, раньше рекомендуемого срока. В такой ситуации вынашивание находится под постоянным динамическим наблюдением, так как не до конца восстановленные функции репродуктивной системы могут не справиться с полученной нагрузкой в виде беременности.
В любом случае, подход к каждой пациентке индивидуален. И если период восстановления протекает нормально, цикл нормализовался по регулярности и по длительности, симптомы, которые, возможно, ранее беспокоили женщину ушли, и установилась овуляция после гистероскопии – можно забеременеть и на третий месяц. Но лучше проконсультироваться непосредственно со своим лечащим врачом.
Период времени, когда уже выполнена гистероскопия, через сколько можно беременеть непосредственно зависит от гинекологической патологии, а не от самой операции. Так как различные виды заболеваний, препятствовавшие беременности, нуждается, помимо хирургического, и в медикаментозном лечении.
В тех ситуациях, когда беременности препятствует полип эндометрия, либо миоматозный узел, спайки и так далее прибегают к гистерорезектоскопии, которая позволяет не только увидеть предполагаемый диагноз и подтвердить его, но и провести хирургическое лечение, устранив причину бесплодия. Во время операции посредством микрохирургического электроинструмента под контролем изображения на мониторе удаляют патологический участок ткани, путем иссечения и измельчения (в случае с большим миоматозным узлом), а затем извлекают удаленную ткань из полости матки. В случае с наличием спаек (синехий) в полости матки, тем же самым инструментом их рассекают, после чего обрабатывают полость специальным гелем, препятствующим в дальнейшем образованию спаек.
В этих случаях желаемая беременность после гистероскопии полипа может планироваться не ранее, чем через полгода, а может и немного больше. Так как подобное состояние хоть и устранено хирургически, но есть необходимость в лечении основной причины. И для профилактики Рецидивов назначают гормональную терапию оральными гормональными контрацептивами курсом на три и более месяцев, и лишь тогда рекомендуют планировать зачатие, после отмены препаратов.
Если же у женщины был выявлен миоматозный узел, который был удален посредством операции гистероскопия матки, беременность не может планироваться сразу. Это объясняется тем, что на месте удаленного узла есть швы, которые нуждаются в периоде заживления, а также, с целью лечения гормонального нарушения, вызвавшего появление узла, назначается длительный курс гормональных препаратов. И все это направлено на восстановление репродуктивного здоровья матки для вынашивания полноценной здоровой беременности.
Данная операция не является обязательной в перечне обследования предстоящему экстракорпоральному оплодотворению, но, ее диагностическая ценность весьма высока. А это влияет на заблаговременное выявление патологий, не заметных посредством УЗ исследования, лечение и оздоровление детородного органа. По данным наблюдения врачей – репродуктологов после проведенной гистероскопии беременность наступает чаще с условием применения вспомогательных репродуктивных технологий. И те, кому была проведена гистероскопия, кто забеременел, являются тому подтверждением.
Очень часто звучит вопрос от пациенток: «Если проведена гистероскопия, через сколько времени беременеть разрешено?». Особенно это интересует пациенток напрямую нацеленных на ЭКО. Также, как и в случае с физиологично наступающим зачатием, ЭКО рекомендуют проводить после операции гистероскопии не ранее чем через шесть месяцев. А после удачной попытки имплантации эмбриона в матку женщину ведут под пристальным наблюдением, и данное наблюдение большей степенью связано не с осуществленной операцией, а с возможной гинекологической патологией в прошлом, ну и, конечно же, с применением вспомогательных репродуктивных технологий.
В любом случае, планирование беременности после гистероскопии или гистерорезектоскопии необходимо производить под чутким руководством лечащего врача, который учитывает все аспекты послеоперационного периода. А что именно включает в себя послеоперационный период, разберем в следующей статье.
Период после операции делится на два периода: ранний послеоперационный период и поздний. Такое разделение необходимо для определения состояния здоровья женщины относительно происходящих процессов соответственно восстановительному периоду.
Данный этап занимает промежуток времени от момента окончания операции до выписки женщины из стационара. Так как выписка из стационара вопрос сугубо индивидуальный и зависит от состояния пациентки после операции, а также от наличия или отсутствия осложнений, этот период у каждой пациентки разный. 
Данный период начинается с момента выписки и продолжается приблизительно в течение шести месяцев. В течение этого времени происходят восстановительные процессы в полости матки, шейке матки, влагалище. На фоне медикаментозной терапии восстанавливается функция яичников. Все эти процессы приводят женскую репродуктивную систему в «форму», с целью полноценного функционирования половых органов и выполнения репродуктивной задачи. Кровянистые выделения сменяются сукровичными, боли в области живота уходят, и женщина может начинать вести привычный ритм жизни, включая половую жизнь и начинать планировать желанную беременность. Важно так же кровомазание после гистероскопии, с целью верификации диагноза.
Беременность после рдв с гистероскопией вполне реальное событие. В большинстве случаев, когда у женщины есть проблемы с зачатием, а также, были эпизоды наличия гинекологических заболеваний с целью успешного зачатия женщине рекомендуют пройти диагностическую гистероскопию. В конце исследования проводят раздельное диагностическое выскабливание, если есть подозрение на изменения эндометрия. При этом в результате, через дней десять пациентка получает гистологическое заключение о состоянии слизистой оболочки матки на клеточном уровне и ее способности к физиологическому вынашиванию. Так как после выскабливания происходит полное обновление эндометрия, то это повышает шансы на возникновение беременности и ее вынашивание.
При этом после гистероскопии беременность наступает, как правило, спустя два — три месяца. Но лучше, конечно, придерживаться общепринятых рекомендаций, и планировать беременность не ранее чем через полгода.
Зачастую женщин волнует целесообразность проведения операции гистероскопия перед криопереносом. Конечно, процедура является весьма успешной при бесплодии и применении в последующем экстракорпорального оплодотворения, хотя панацеей в борьбе с бесплодием не является. Как один из пунктов базового обследования перед ЭКО гистероскопия не является, но врачи – репродуктологи нередко рекомендуют ее проведение. Назначается это с целью диагностики гинекологической патологии и своевременного ее лечения посредством либо гистерорезектоскопия, либо медикаментозной терапии, в целях исключения возникновений осложнений после криопереноса и дальнейшего вынашивания беременности. В этом случае цель оправдывает средства. Так как процедура ЭКО требует длительной подготовки и немалых финансовых расходов, то гистероскопия повышает его результативность.
Не редко, во время диагностической гистероскопии выявляется патология, например спайки полости матки, или полипы эндометрия, которые и являются причиной бесплодия. Данная операция позволяет не только диагностировать патологическое состояние, но и сразу же избавиться от причины не возможного зачатия, путем удаления полипов и рассечения спаек и так далее.
Самый интересующий вопрос женщин, решающихся на операцию гистероскопия: через какое время можно беременеть? Ведь именно этот результат является самым желанным. Учитывая все вышесказанное, можно отметить, что есть те женщины, кто беременел после гистероскопии буквально через месяц – два. Но могут возникать проблемы, которые могут отсрочить наступление беременности даже в период, разрешенный для планирования после проведения операции. Как уже было упомянуто, половую жизнь разрешено начинать уже спустя три – четыре недели, после гистероскопии, но рекомендовано применять средства контрацепции. 
Итак, время, через сколько забеременели после гистероскопии пациентки клиники, в частности , Альтравита, колеблется от трех – шести месяцев до года (в результате применения вспомогательных технологий и естественного зачатия). При этом была выполнена и лечебная и диагностическая гистероскопия матки. Кто забеременел из женщин, не имели осложнений в послеоперационном периоде, а их гинекологическая проблема, препятствующая наступлению беременности, была устранена.
Гистероскопия при замершей беременности или с целью прерывания беременности на малых сроках не производится. Для этого существует прерывание посредством выскабливания полости матки либо медикаментозным способом, в зависимости от сроков беременности. Гистероскопия может быть назначена врачом только в случае, когда уже после произведенного медицинского прерывания беременности есть подозрения на задержку частей плодного яйца, а также для диагностики причин прекращения развития беременности и ее замирания.
В любом случае гистероскопия диагностически важная операция, и назначена может быть только врачом и только по медицинским показаниям.
источник