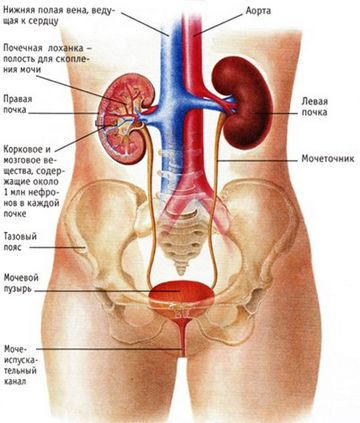
В народе острую боль в пояснице называют «прострелом». В медицине для обозначения данного явления используют термин «люмбаго». Патологию следует отличать от люмбалгии, для которой характерны постоянные ноющие боли в нижней части спины (БНЧС). Об острой боли в пояснице речь идет в том случае, если она длится не более трех недель.
Люмбаго чаще всего возникает у людей с дегенеративными изменениями пояснично-крестцового отдела позвоночника. Появление болей также могут спровоцировать травмы, тяжелая физическая работа, переохлаждение. Гораздо реже люмбаго развивается на фоне тяжелых заболеваний внутренних органов.
Острая боль в пояснице, отдающая в ногу, называется ишиасом. Патология возникает вследствие защемления или воспаления спинномозговых корешков, участвующих в формировании седалищного нерва. В некоторых источниках ишиас называют пояснично-крестцовым радикулитом.
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
По статистике, у 85% пациентов с люмбаго врачи не выявляют каких-либо серьезных заболеваний. В этом случае речь идет о так называемых неспецифических БНЧС. Они развиваются на фоне пояснично-крестцового остеохондроза и протекают в виде мышечно-скелетного болевого синдрома. В международной классификации болезней (МКБ-10) патологии присвоен код М54.5.
Причины острых специфических болей в пояснице — злокачественные новообразования, болезни внутренних органов, поражение центральной нервной системы, воспалительные заболевания или травмы позвоночника.
Симптомы, позволяющие заподозрить специфическую БНЧС:
- появление болезненных ощущений в возрасте менее 15 или более 50 лет;
- не механический характер болей (отсутствие облегчения после отдыха или изменения положения тела);
- постепенное усиление болезненных ощущений со временем;
- сопутствующее повышение температуры тела;
- беспричинное похудание;
- чувство скованности в спине по утрам;
- нарушение мочеиспускания;
- перенесенные в прошлом онкологические заболевания;
- наличие патологических изменений в крови или моче;
- симптомы поражения спинного мозга (расстройства чувствительности, мышечные парезы или параличи).
Специфические БНЧС обычно указывают на инфекционные, ревматические, онкологические, сосудистые, гематологические заболевания, могут появляться при болезнях внутренних органов (желудок, поджелудочная железа) или органов мочеполовой системы (почки). У людей старшего возраста специфические боли могут говорить о развитии остеопороза.
Специфические БНЧС являются причиной люмбаго всего в 8-10% случаев. Еще реже (3-5%) боль и прострелы в пояснице возникают на фоне компрессионной радикулопатии – защемления и повреждения пояснично-крестцовых нервных корешков.
В зависимости от механизма развития выделяют ноцицептивные, невропатические и психогенные боли в спине. Первые возникают вследствие раздражения ноцицепторов – чувствительных нервных окончаний, которые располагаются в определенных структурах позвоночного столба и некоторых внутренних органах.
- локальная. Обычно имеет диффузный, ноющий характер. Локализуется непосредственно в области позвоночника. Интенсивность болезненных ощущений меняется в зависимости от положения тела человека;
- отраженная. Не имеет четкой локализации и не ослабевает при изменении положения тела. Возникает при заболеваниях внутренних органов (желудка, почек, поджелудочной железы).
Таблица 1. Локализация ноцицепторов и причины их раздражения
Локализация
Причина возникновения болей
Невропатические боли развиваются вследствие повреждения (защемления, воспаления, демиелинизирующих заболеваний) спинномозговых корешков или нервов пояснично-крестцового сплетения. Они имеют стреляющий характер и нередко иррадиируют в нижнюю конечность.
Причиной психиалгий чаще всего являются стрессы, депрессии, неврозы, истерические расстройства, посттравматический синдром, вегетососудистая дистония. Психогенные боли могут иметь разные характер и интенсивность.
Односторонняя острая боль в пояснице, которая локализируется слева или справа, обычно имеет невропатическую природу и указывает на невралгию, радикулит или радикулопатию.
Острая боль в области поясницы чаще всего возникает на фоне дегенеративно-дистрофических заболеваний позвоночника. В патологический процесс сначала вовлекаются межпозвоночные диски и фасеточные суставы, затем связки, мышцы, сухожилия и фасции.
Болезненные ощущения, возникающие на фоне заболеваний костно-мышечной системы, обычно имеют механический характер. Это значит, что боли усиливаются при перенапряжении структур позвоночного столба.
Факторы, которые могут спровоцировать острую резкую боль в пояснице:
- переохлаждение;
- травмы спины;
- резкие движения, выполненные без соответствующей подготовки;
- подъем тяжелого груза;
- долгое пребывание в неудобной позе.
При травмах возникновение люмбаго обычно обусловлено механическим повреждением структур позвоночного столба. Длительное сидение в неудобном положении может вызывать мышечный спазм или защемление нервов, которые и приводят к появлению болезненных ощущений. Поднятие тяжестей провоцирует образование грыж межпозвоночных дисков, переохлаждение приводит к невралгии или воспалению нервов, формирующих седалищный нерв.
Некоторые люди жалуются: нагнулся и не могу разогнуться из-за острой боли в пояснице. Подобное явление указывает на пояснично-крестцовый радикулит или образование грыжи межпозвоночного диска. Острая боль в пояснице возникает при наклоне вперед или поднятии тяжестей. В последующем она усиливается при активных движениях ногами, кашле, чихании, натуживании.
Болезненные ощущения в спине, не связанные с физической активностью, указывают за воспалительные заболевания внутренних органов, злокачественные новообразования или их метастазы. А вот острая боль в пояснице, усиливающаяся при движении, обычно говорит о заболеваниях позвоночника, защемлении спинномозговых корешков или поражении периферических нервов.
Не знаете, что делать при острой боли в пояснице и как бороться с ней в домашних условиях? Купировать болевой синдром можно с помощью мазей и сухого тепла. Однако после облегчения самочувствия нужно сходить к врачу. Обследовав вас, специалист поставит диагноз и назначит лечение.
Причина развития патологии — мышечное перенапряжение вследствие тяжелой физической нагрузки, психоэмоциональных расстройств, долгого сидения или лежания в одной позе. Болезненные ощущения возникают из-за раздражения мышечных ноцицепторов молочной кислотой, цитокинами, простагландинами, биогенными аминами, нейрокининами и т. д.
Развитие миофасциальных мышечных синдромов не связано с остеохондрозом позвоночника.
Типичные признаки патологии:
- ноцицептивный характер боли;
- спастическое сокращение мышц спины;
- ограничение объема движений в позвоночнике;
- наличие триггерных зон – уплотнений в мышцах, давление на которые приводит к усилению болей;
- болезненность при пальпации в паравертебральных точках;
- отсутствие неврологических симптомов.
Для миофасциальных болевых синдромов характерна ноющая или резкая острая боль в пояснице. Она усиливается при разгибании позвоночника, поворотах спины, длительном стоянии и положении лежа на животе. Продолжительное мышечное напряжение может вызывать рефлекторное искривление позвоночника с последующим развитием в нем дегенеративно-дистрофических изменений.
Миофасциальные болевые синдромы могут проявляться как острыми, так и хроническими болями.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Чаще всего развивается вследствие раздражения ноцицепторов, расположенных в области фасеточных суставов позвоночника. Реже источником боли выступают твердая мозговая оболочка, футляры спинномозговых корешков, задние или передние продольные связки. Мышечно-тонический болевой синдром обычно возникает на фоне остеохондроза или спондилоартроза пояснично-крестцового отдела позвоночника.
Болезненные ощущения в спине вызывают рефлекторный мышечный спазм. В дальнейшем спазмированные мышцы и сами становится источником болей. Из-за этого ухудшается подвижность в пояснице.
Отличить мышечно-тонический синдром можно по одному характерному признаку. У людей с данной патологией острые боли в спине в области поясницы уменьшаются в положении лежа на боку с согнутыми нижними конечностями.
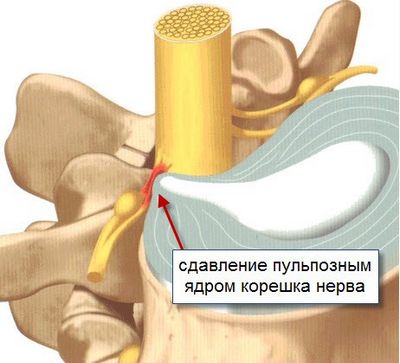
Возникает из-за повреждения одного или нескольких спинномозговых корешков. Проявляется стреляющими или жгущими болями пояснице. У больного нарушается чувствительность и возникают парестезии в зоне, которая иннервируется пораженным корешком. Реже человека беспокоят двигательные расстройства.
Причины радикулярных болей:
- сдавление нервного корешка вследствие острой протрузии диска в центральный канал позвоночного столба;
- дегенеративные изменения позвоночника (спондилез, спондилоартроз, гипертрофия желтой связки, спондилолистез);
- острая грыжа межпозвоночного диска (вещества, которые выходят из студенистого ядра, вызывают асептическое воспаление, отек и ишемию спинномозгового корешка).
Болевой синдром при компрессионной радикулопатии обычно имеет смешанный характер. Он включает признаки ноцицептивной и невропатической болей. Это объясняется тем, что на фоне радикулопатии практически всегда развивается рефлекторный мышечно-тонический болевой синдром.
При повреждении спинномозговых корешков врачи выявляют у человека положительный симптом Ласега. Прямую нижнюю конечность не удается поднять более чем на 30-50 градусов.
При патологии чаще всего повреждается пятый поясничный (L5) или первый крестцовый (S1) спинномозговой корешок.
Согласно статистике, болезни почек являются причиной острых болей в пояснице в 6% случаев. Реже болезненные ощущения в спине возникают вследствие патологий поджелудочной железы, печени, желудка, 12-перстной кишки или органов малого таза.
Симптомы, указывающие на поражение внутренних органов:
- повышение температуры тела;
- озноб, потливость, общая слабость и апатия;
- тошнота, рвота, ухудшение аппетита;
- колебания артериального давления;
- появление отеков на теле;
- нарушение мочеиспускания;
- отсутствие связи между интенсивностью боли и положением тела.
Двухсторонние болезненные ощущения в спине обычно возникают при пиелонефрите и гломерулонефрите – воспалительных заболеваниях почек. Как правило, они тупые, имеют ноющий характер.
Острая боль в левой или правой части поясницы чаще всего указывает на почечную колику. Она иррадиирует по ходу мочеточников в наружные половые органы и внутреннюю поверхность бедра.
Для панкреатита (воспаление поджелудочной железы) характерно появление опоясывающей боли, которая больше выражена с левой стороны.
Причиной острой боли в пояснице у беременных женщин чаще всего является повышенная нагрузка на позвоночник. Болезненные ощущения возникают не раньше пятого месяца беременности и проходят после родов. Боли также могут появляться во время ложных схваток Брэкстона-Хикса.
Не знаете, чем лечить острую боль в пояснице во время беременности? Спросите совета у своего гинеколога. Он подскажет, какое средство можно использовать без риска навредить малышу.
Первое, что следует делать при острых болях в пояснице – это обращаться к невропатологу или врачу-вертебрологу. Опытный врач сможет заподозрить ту или иную патологию уже после беседы с пациентом и его смотра. Для уточнения диагноза он может назначить дополнительное обследование и сдачу некоторых анализов.
Методы, которые могут потребоваться для верификации диагноза:
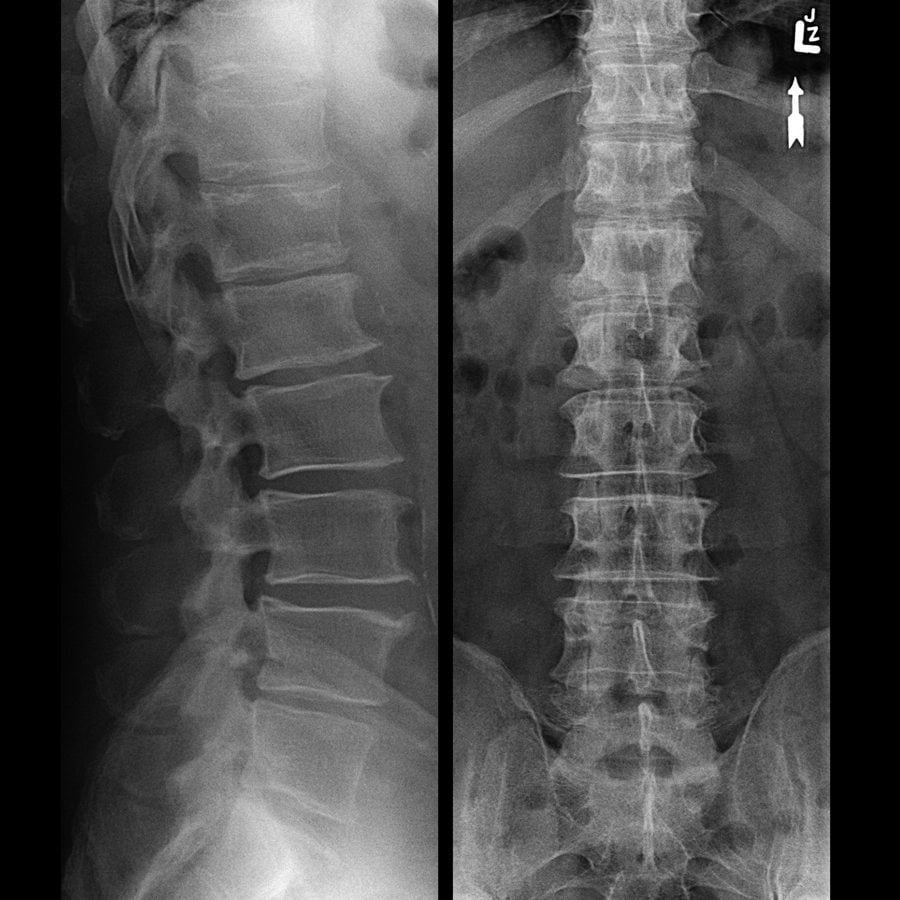
- ренгтенография позвоночника. Информативна в диагностике последних стадий остеохондроза. На рентгенограммах можно увидеть изменение расстояния между позвонками и разрастание остеофитов;
- МРТ позвоночного столба. Методика позволяет выявить практические любые патологические изменения позвонков, межпозвонковых дисков и суставов. Магнитно-резонансная томография позволяет выявить остеохондроз и спондилоартроз даже на начальных стадиях;
- миелография. Суть исследования заключается в рентгенконтрастном исследовании позвоночника. Метод позволяет выявить асбцессы, опухоли, сужение позвоночного канала, грыжи и разрывы межпозвоночных дисков;
- общеклинические исследования. Позволяют выявить признаки воспалительного процесса в крови или моче. Сдача анализов полезна в диагностике болезней почек, поджелудочной железы и т. д.
Старайтесь избегать лечения острой боли в пояснице в домашних условиях. При появлении неприятных ощущений в спине лучше сразу же идите к врачу. Специалист определит причину люмбалгии и назначит вам подходящее лечение.
Что делать при внезапном возникновении люмбаго? Как уменьшить болевой синдром и быстро облегчить самочувствие? Как и чем лучше всего снимать острую боль в пояснице в домашних условиях?
В первую очередь, следует отказаться от тяжелых физических нагрузок и длительного сидения в одной и той же позе. В первые дни заболевания лучше всего придерживаться постельного режима. Кровать должна быть умеренно жесткой. После улучшения самочувствия очень полезно поддерживать умеренную двигательную активность. Это помогает улучшить трофику в тканях и ускорить выздоровление.
Снять острую боль в пояснице помогают препараты из группы НПВС. Они оказывают выраженное противовоспалительное действие. Лекарства используют в виде мазей или таблеток.
Препараты для купирования болевого синдрома:
Для снятия мышечного напряжения и улучшения подвижности позвоночника используют миорелаксанты центрального действия. Многочисленные исследования подтвердили их эффективность в борьбе с острой болью в спине. Наиболее популярными средствами данной группы являются Толперизон, Баклофен и Тизанидин.
Одновременное применение НПВС и центральных миорелаксантов намного эффективней, чем использование лишь одного из этих препаратов.
Лечебная тактика при люмбаго зависит от причины его появления. Если боли возникли вследствие заболеваний внутренних органов, больного госпитализируют в терапевтическое, нефрологическое, гастроэнтерологическое, хирургическое или другое отделение. Там пациента дообследуют и вылечат.
Если боли в пояснице являются неспецифическими, человеку назначают лекарственные препараты и физиопроцедуры. Из последних хороший эффект оказывают рефлексотерапия, массаж, мануальная терапия. При острой боли в пояснице полезны специальные упражнения. Они помогают улучшить подвижность позвоночника, снять мышечный спазм и облегчить самочувствие человека.
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
источник
В российской неврологии боль в спине часто объясняют протрузией или грыжей. Но весь мир думает по-другому, а я стараюсь донести до вас современные мировые взгляды простым языком.
В нашем теле с годами происходят изменения. Кожа малыша нежная, упругая. В 30 лет, как бы мы ни прибегали к косметическим процедурам, она уже не такая. А представьте моряка, который всю жизнь провел в плаваниях: его кожа грубая и морщинистая.
То же самое происходит с нашим позвоночником. В большинстве случаев протрузии и грыжи — естественные возрастные изменения. Если в вашей жизни много провоцирующих факторов, например, ношение тяжелых грузов, то вероятность заполучить большую грыжу увеличивается.
Многочисленными исследованиями установлено, что протрузии дисков встречаются у здоровых людей: в 20 лет — до 40% обследованных (напомню, это пациенты без боли в спине), в 70 лет — до 90%. Кроме того, выраженность изменений на МРТ не связана со степенью болевого синдрома: при большой грыже боли может не быть совсем, а при маленьких протрузиях у пациента может быть сильная боль (потому что причина не в протрузиях, а в другом).
Конечно, вызывает! Примерно в 1-4% от всех случаев боли в спине.
Грыжа приводит не только к боли, но и к другим расстройствам: нарушению чувствительности, изменению рефлексов, иногда снижению мышечной силы. Все это грамотный врач определяет в ходе неврологического осмотра. Если сила мышц достаточная, рефлексы при постукивании молоточком симметричные, не ослабленные, чувствительных нарушений нет, то крайне маловероятно, что боль в спине обусловлена грыжей.
Кроме того, сдавливая спинномозговой корешок на определенном уровне (если Вы почитаете результаты МРТ, увидите, что описаны протрузии и грыжи на уровне, например C3-C5 или L5-S1), грыжа вызывает не просто снижение чувствительности где попало, а в определенных сегментах, и строго определенные изменения рефлексов. Невролог соотносит уровень поражения с данными МРТ.
Все причины боли в спине можно разделить на 3 группы: неспецифические, специфические и корешковые.
Неспецифические — до 85%, обусловлены мышцами, связками, сухожилиями, мелкими суставами.
При неврологическом осмотре нет никаких настораживающих симптомов и признаков поражения нервных корешков, боль усиливаются при движении, уменьшаются в покое, чаще всего связана с неправильным двигательным стереотипом.
Острая боль возникает после неудачного поворота, наклона, вынужденной позы, например, сон в неудобном положении — и наутро невозможно повернуть шею. Хроническая боль часто обусловлена тем, что человек дает слишком большую нагрузку на одни группы мышц и совсем не нагружает другие.
Длительная работа в сидячем положении, ношение ребенка на одном боку — это неверные двигательные стереотипы. Можно бесконечно пить таблетки, но пока вы не поменяете свою двигательную активность, высока вероятность, что боль вернётся. Конечно, активность должна быть с умом.
ни рентген, ни МРТ не нужны, только осмотр врача. Почему? Там либо ничего не обнаружат, либо найдут протрузии/грыжи, не имеющие отношения к делу.
Специфические — до 10%: перелом позвоночника, туберкулез, остеомиелит, абсцесс, стеноз позвоночного канала, новообразование, анкилозирующий спондилит и другие.
Кроме боли в спине могут быть другие симптомы (повышение температуры, похудение) да и сама боль имеет необычные характеристики, например, не зависит от движения или усиливается в покое, ночью.
Анализ крови, рентген, МРТ, ПЭТ-КТ — все зависит от предполагаемой причины.
Корешковые — до 4% (по некоторым данным до 10%), вызваны сдавлением нервного корешка вследствие грыжи.
Может понадобиться МРТ позвоночника, но необходимость в каждом случае определяет врач.
Задача врача — определить, к какой из 3 групп причин относится боль, от этого будет зависеть дальнейшая тактика.
Существует система «красных флагов» ? — симптомов, которые должны вызвать у врача диагностическую настороженность:
- возникновение боли с новыми, необычными характеристиками в возрасте менее 20 или более 55 лет;
- боль, не зависящая от движения, боль в покое;
- усиление боли в ночное время;
- нарастающий со временем характер боли;
- отсутствие облегчения боли или ее усиление после пребывания в лежачем положении;
- локализация боли в грудном отделе позвоночника или в грудной клетке;
- длительное недомогание, лихорадка, необъяснимая потеря массы тела.
- перенесенная в недавнем прошлом травма спины;
- наличие в анамнезе онкологических (злокачественных) заболеваний;
- персистирующая инфекция;
- остеопороз;
- длительный прием кортикостероидов (в том числе в виде ингаляций);
- применение антикоагулянтов;
- внутривенное употребление наркотических препаратов;
- иммунодефицит (в том числе ВИЧ-инфекция), прием иммуносупрессивных препаратов.
- наличие у пациента очаговой неврологической симптоматики (слабость конечностей, онемение, нарушение мочеиспускания и дефекации);
- болезненность при пальпации и перкуссии позвоночника, усиление боли при натуживании;
- выраженная деформация позвоночника;
- пульсирующее образование в брюшной полости.
Наличие этих симптомов (особенно совокупности) у пациента с болью в спине должно заставить врача получше подумать о причине боли и исключить серьезную патологию.
С проведением МРТ при боли в спине есть 2 крайности: делать ее всем подряд «на всякий случай» и не делать исследование тогда, когда оно действительно нужно. Разбираемся вместе с вами.
Если боль в нижней части спины возникла у пациента младше 50 лет, она не иррадиирует в ноги, не сопровождается лихорадкой и неврологический симптоматикой (слабость мышц, нарушение рефлексов и чувствительности, нарушение мочеиспускания и дефекации), в прошлом не было опухолей, то с вероятностью 99% боль носит неспецифический характер и связана с вовлечением мышц, связок, сухожилий, мелких суставов.
Чтобы приблизить эту вероятность к 100% мы оцениваем пациента в динамике и смотрим, уменьшается ли боль после лечения или нет. Если сделать такому пациенту МРТ позвоночника, никакой важной информации мы не получим.
Даже если будут найдены грыжи или протрузии, это ни на что не повлияет.
Во-первых, у пациента без неврологический симптоматики грыжи и протрузии являются случайной находкой и не связаны с болью в спине. Эта мысль так трудно приживается в умах пациентов и коллег, но тем не менее это так.
Во-вторых, находки на МРТ в виде немых, молчащих грыж и протрузий никак не повлияют на лечебную тактику.
Но как же не пропустить другую серьезную патологию? Для этого есть красные флаги ?, которые мы уже обсудили. Врач анализирует все эти настораживающие симптомы (в совокупности, а не по отдельности), после чего принимает решение о необходимости МРТ.
источник
Боль в пояснице может возникнуть справа, слева, беременности (на ранних и поздних сроках).
Боль в нижней части спины – своеобразная расплата человечества за прямохождение, когда наибольшая нагрузка ложится на поясничный отдел позвоночника, несущий основное бремя массы человеческого тела. Пагубное влияние на позвоночник оказывают и гиподинамия, неправильное питание, ожирение, стрессы. Для многих боль в пояснице (люмбалгия) – настолько привычное явление, что становится частью повседневной жизни. Она может возникнуть только однажды и исчезнуть без следа, а может возвращаться снова и снова. Как правило, большинство пациентов выздоравливают в течение 2–3 месяцев, лишь у небольшого числа больных при жалобах на люмбалгию выявляются серьезные заболевания.
Поясничные боли могут быть различного характера — ноющие, возникающие после длительного сидения или ночного сна, или острые стреляющие боли, которые застают в самой неудобной позе и не дают возможности разогнуться. Боли могут быть связаны с защемлением нервных корешков, раздражением собственных нервов позвоночного столба, а так же отеком и раздражением мышц и связок в зоне иннервации поясничного отдела позвоночника или могут отдавать в поясницу при заболеваниях внутренних органов. Самыми известными поясничными синдромами являются люмбаго и ишиас (люмбоишиалгия).
Причины первичной боли в пояснице обусловлены патологией позвоночного столба – дистрофическими и функциональными изменениями в суставах позвонков, межпозвонковых дисках, мышцах, сухожилиях, связках.
Позвоночник – это ряд позвонков, связанных между собой эластичными тканями – мышцами и связками. Они (кроме костной ткани) содержат нервные окончания и способны стать источником боли в спине.
Вторичный синдром боли в пояснице связан с травматическими поражениями позвоночника, опухолевыми и инфекционными процессами, заболеваниями внутренних органов, в том числе органов малого таза у женщин, остеопорозом и другой патологией. Это своеобразный сигнал тревоги о неполадках в организме. У боли в пояснице множество причин, не обязательно связанных с патологией позвоночника. Особенно распространенные причины постоянной боли в пояснице – доброкачественные и злокачественные заболевания тазовых органов у женщин и мужчин (эндометриоз, миома матки, дисменорея, воспалительные заболевания яичников, поражения крупных сосудов, почек, хронический простатит, некоторые болезни нервной системы).
Наиболее частая причина возникновения боли в пояснице – остеохондроз позвоночника, который проявляется в результате защемления нервных корешков, отходящих от спинного мозга на том или ином уровне.
Боли в спине, остеохондроз позвоночника, грыжа диска, протрузия диска
Существует множество состояний здоровья человека, которые приводят к появлению боли в позвоночнике (спине и пояснице). Некоторые из них являются врожденными, как спина Бифида (spina Bifida), другие формируются с возрастом (остеохондроз, спондилёз, спондилоартроз, остеопороз и т.д.). Однако большинство причин боли в позвоночнике (спине и пояснице) у трудоспособного населения связанны по своему происхождению с однотипными физическими нагрузками на работе (сидение за рулём в автомобиле или сидячая работа за компьютером) и травмами позвоночника.
В амбулаторной практике у пациентов с остеохондрозом позвоночника наиболее часто встречается накопительный механизм возникновения боли в спине. Появлению стойкого болевого симптома в позвоночнике (спине и пояснице) на фоне имеющегося уже остеохондроза предшествует наличие дискомфорта у пациента на протяжении длительного периода времени.
Боли в позвоночнике (спине и пояснице) встречаются гораздо реже у лиц, ведущих спортивный образ жизни. Профилактике развития остеохондроза позвоночника и появления боли в позвоночнике (спине и пояснице) способствуют прежде всего самостоятельные занятия гимнастикой, активный отдых. Это снимает дневную загруженность одних и тех же мышц, связок и суставов поясничного отдела позвоночника.
Сдавление седалищного нерва с возникновением боли в ноге при остеохондрозе позвоночника с грыжей диска.
- мышечный спазм (острый или хронический)
- протрузия или грыжа межпозвонкового диска (с возможным защемлением нерва)
- дегенеративные процессы позвоночника (остеохондроз, спондилёз, спондилолистез)
- болезнь Шеермана-Мау
- болезнь Бехтерева
- стеноз позвоночного канала
- сакроилеит (воспаление крестцово-подвздошного сочленения)
- артроз крестцово-подвздошного сочленения
- артроз межпозвонкового сустава (спондилоартроз) и т.д.
Боли в пояснице при остеохондрозе могут усиливаться при кашле и чихании, при любых движениях, особенно при наклонах туловища вперед. Наряду с болью в пояснице, поясничный остеохондроз может проявляться нарушением чувствительности отдельных участков кожи или мышц нижней половины туловища и ног, ослаблением или исчезновением сухожильных рефлексов ног. Как правило, при остеохондрозе наблюдается искривление поясничного отдела позвоночника. В зависимости от плоскости, в которой происходит искривление, различают сколиозы (искривление вправо или влево), лордозы (выгнутость вперед) и кифозы (сглаживание поясничного отдела или даже выгнутость его назад). В том случае, если при остеохондрозе происходит защемление спинного мозга, наблюдается нарушение мочеиспускания или дефекации, а так же нарушение чувствительности мочевого пузыря или половых органов.
Однако, наиболее часто поясничный остеохондроз проявляется радикулярными болями — т.е. развивающимися в результате защемления нервных корешков, отходящих от спинного мозга на том или ином уровне. Так, один из широко известных поясничных синдромов — люмбаго. Возникает он в момент физического напряжения или в неловком положении тела, а иногда и без видимой причины. Внезапно в течение нескольких минут или часов появляется резкая простреливающая боль («прострел»), часто она жгучая и распирающая («как будто кол воткнули в поясницу»). Больной застывает в неудобном положении, не может разогнуться, если приступ возник в момент поднятия тяжести. Попытки спуститься с кровати, кашлянуть или согнуть ногу сопровождаются резким усилением боли в пояснице и крестце. Если больного попросить встать на ноги, то выявляется резкая обездвиженность всей поясничной области за счет напряжения мышц.
Люмбаго (lumbago; лат. lumbus поясница; синоним прострел) — это приступ внезапной и резкой боли, а так же перенапряжения мышц в поясничной области. Возникает, как правило, в момент физической нагрузки или после неё, и провоцируется перегреванием и последующем охлаждением тела.
Боли в пояснице при люмбаго появляются в начальной стадии дистрофического процесса в межпозвоночном диске, студенистое ядро которого теряет упругость и распадается на отдельные фрагменты. Фрагменты ядра при физическом напряжении и движениях позвоночника оказывают давление на фиброзное кольцо, содержащее чувствительные рецепторы. Раздражение рецепторов в сегменте позвоночника является причиной боли, рефлекторных реакций и тонического напряжения мышц поясничной области.
Характер внезапно появляющейся резкой боли в пояснице — рвущий, пульсирующий, прокалывающий, простреливающий. Больной не может разогнуться, мышцы спины напряжены. Малейшее движение, кашель или физическое напряжение обостряют боль. Надавливание на поясницу причиняет боль. Во время приступа человек становится беспомощным, застывает в вынужденной позе, любая попытка движения усиливает боль, развивается спазм мышц поясничной области. Длительность боли в пояснице от нескольких минут до нескольких часов и суток. В покое и в положении лежа на жесткой поверхности острая боль стихает. Иногда сильная боль исчезает так же внезапно, как и появилась. В этом случае у больных возникает ощущение, что в пояснице «что-то встало на место».
При повторных приступах люмбаго боли нередко появляются в заднем или задненаружной поверхности бедра или голени (люмбоишиалгия), что указывает на вовлечение в патологический процесс соответствующих спинномозговых корешков.
Ишиас развивается в результате защемления корешка, расположенного несколько ниже, чем при люмбаго.
Ишиас (греч. ischiás, от ischíon — таз, бедро, множественное число ischía — седалище), пояснично-крестцовый радикулит, заболевание корешков пояснично-крестцового отдела спинного мозга и, главным образом, седалищного нерва. Этот нерв является крупнейшим в организме человека. Он берет свое начало на пяти различных уровнях спинного мозга в поясничном отделе позвоночника, отделе, несущем на себе основную нагрузку. Затем седалищный нерв спускается вниз по ноге, разделяясь на более мелкие нервы, которые идут в бедро, колено, голень, голеностопный сустав, ступню и пальцы. Из-за большой протяжённости седалищного нерва и его тесной связи со многими органами, заболевания седалищного нерва встречаются очень часто.
Боль при ишиасе бывает самой разнообразной. Среди возможных разновидностей боли и ощущений встречаются стреляющая боль, жжение, покалывание, «мурашки» и онемение одновременно. Боль при ишиасе может быть такой жестокой, что пациент не может спать или выполнять такие необходимые действия, как сидеть, стоять, ходить, наклоняться или поворачиваться.
Простреливающие боли возникают в ягодице и по задней поверхности ноги, как правило на одной стороне тела. Как и при люмбаго, они усиливаются при перемене положения тела. На ноге выявляются особо болезненные для прикосновения участки — это костные выступы по нижнему краю ягодицы и в области колена. Наряду с этим обнаруживаются болезненные узелки в самих мышцах бедра и голени.
Приступы люмбаго и ишиаса склонны повторяться в течение жизни. Поэтому очень важно выявить тип нагрузки или положения тела, которые провоцируют их появление. Это позволит предотвращать развитие приступов. Острые проявления заболеваний купируются анальгетиками, обезболивающими блокадами в область позвоночника, а так же специальными приемами по растяжению позвоночника и ягодичной области.Лечение синдрома должно быть комплексным.
Боль в поясничной области является одним из характерных признаков заболевания почек.
Для патологии почек характерна постоянная «тупая» ноющая боль в реберно-позвоночном углу со стороны больной почки. Часто боль иррадиирует («отдает») в подреберье, область пупка и нижний отдел живота. Описанная боль обусловлена быстрым растяжением почечной капсулы, например при отеке на фоне острого пиелонефрита или заблокированного мочеточника. Между тем многие заболевания — хронический пиелонефрит, гидронефроз, злокачественные опухоли и поликистоз почек — протекают без боли, поскольку сопровождаются очень медленным растяжением почечной капсулы.
— Проводите много времени за рулем автомобиля или компьютером
— Занимаетесь динамическим физическим трудом с резкой сменой положения тела (особенно если ваша специальность связана с тяжелой физической нагрузкой)
— Чрезмерно нагружаете себя в тренажерном зале или фитнес-клубе. Будьте предельно осторожны, если начали тренироваться недавно
— Ведете преимущественно сидячий (офисные работники) или стоячий (продавцы, официанты, служащие уличной рекламы, хирурги) образ жизни
— Увлекаетесь дачными работами
— Страдаете избыточным весом
— Дополнительный риск для женщин
— Вы беременны или недавно рожали
— Достигли постменопаузы, располагающей к развитию остеопороза
— Остеохондроз позвоночника
— Доброкачественные и злокачественные заболевания тазовых органов. (заболевания предстательной железы, в том числе — хронический простатит. Наличие некоторых заболеваний в области таза, например, — опухолей).
— Грыжи межпозвоночных дисков
— Боли в спине, появляющиеся после длительной ходьбы, указывают на возможность стеноза позвоночного канала. Заболевание проявляется синдромом спинальной (псевдоперемежающейся) хромоты. Пациент предъявляет жалобы на боли и судороги в пояснице и ягодицах, появляющиеся при ходьбе. Боль успокаивается в положении сидя или лежа, однако вновь усиливается при возобновлении физической нагрузки.
— Ревматическая полимиалгия — это синдром, развивающийся у пожилых пациентов, начинающийся, как правило, с постепенно усиливающихся болей и скованности в проксимальных отделах верхних конечностей, ревматическая полимиалгия может также проявляться болями в проксимальных отделах нижних конечностей и пояснице.
1. Остеохондроз (дорсопатия) – наиболее частый источник боли в нижней части спины. При обследовании обнаруживают деге неративные заболевания позвоночника – остеоартрит, остеоартроз, остеопороз. Уменьшается высота межпозвонковых дисков, что приводит к нарушениям механического баланса между структурами позвоночного столба – отсюда и постоянная, вполне терпимая, но периодически усиливающаяся боль в пояснице.
2. Мышечный спазм . При выполнении непривычной для вас интенсивной и избыточной физической нагрузки возникла острая боль в пояснице? Предрасполагающий фактор – длительное статическое неправильное положение тела (за компьютером, на корточках, согнувшись пополам во время дачных работ). В результате развивается мышечный спазм, ограничивающий подвижность определенного отдела позвоночника. Зажатые мышцы становятся источником страдания, запускающим порочный круг “боль в пояснице – мышечный спазм – боль”. Такое состояние может сохраняться длительное время и причиняет немало неприятных минут. Внимание! При постоянной боли в пояснице, особенно если она начинает быстро и остро, обратитесь к врачу, чтобы выявить вызвавшие её заболевания и разработать современное и правильное лечение.
3. Грыжа межпозвонкового диска , сдавливающая корешки спинного мозга, особенно часто встречается у мужчин старше 40 лет. Первый симптом неблагополучия – люмбалгия в сочетании с рядом дополнительных признаков: болью по ходу корешка от ягодицы до стопы при кашле, чихании и смехе, трудностями при наклонах и разгибании позвоночника в поясничном отделе (особенно наглядно это проявляется при надевании носков и обуви), усилением неприятных ощущений при поднятии прямой ноги лежа на спине. Эту боль в пояснице часто называют устаревшим термином “радикулит” или просторечным словом “прострел”. Боль усиливается в вертикальном положении и утихает в горизонтальном.
4. Нестабильность позвоночника – типичная проблема женщин среднего возраста. Проявляется болью в спине, усиливающейся при длительной физической нагрузке и стоянии. При этом возникает ощущение усталости и желание прилечь. Заболевание обусловлено поражением диска или межпозвоночного сустава и часто протекает на фоне умеренного ожирения. Таким больным тяжело не согнуться, а разогнуться, делать “лишние” движения.
5. Узкий позвоночный канал. Самый частый симптом – боль в покое в сочетании с болью при ходьбе. Она распространяется по ходу корешка от ягодицы до стопы, при этом больно всегда, даже лежа или сидя, вплоть до того, что сидеть на “больной” ягодице невозможно. Синдром узкого позвоночного канала – следствие дегенеративных изменений, разрастания костных и суставных структур позвоночника, что приводит к ущемлению корешков спинномозговых нервов. Ваши действия. Какова бы ни была причина боли в пояснице, определить ее самому невозможно. Если спина не дает покоя ни днем, ни ночью, лучше своевременно обратиться к специалисту, который подскажет тактику лечения.
При боли в пояснице и люмбаго рекомендуется пройти компьютерную (показывает состояние костных тканей позвоночника) и магнитно-резонансную ( позволяет оценить состояние мягких тканей) томографию и сделать УЗИ внутренних органов.
Одним из методов диагностики, является рентгенография — относительно дешевый метод, и может быть полезен для выявления целого ряда нарушений, от переломов костей до камней в почках. Многие из обнаруживаемых изменений позволяют лишь предположить правильный диагноз, и для его подтверждения могут потребоваться дополнительные исследования. Кроме того, некоторые рентгенологические изменения могут оказаться сопутствующими находками, не являющимися причиной болей.
Всё начинается с неврологического и ортопедического осмотра у врача. При этом осмотре оценивается неврологический статус пациента, а так же выявляются возможные нарушения в биомеханике позвоночника с обязательной оценкой состояния мышц спины и ягодичной области. Уже на этом этапе исследования пациенту с остеохондрозом позвоночника и болями в спине и пояснице может быть поставлен диагноз и подобрано лечение.
Иногда, по результатам неврологического и ортопедического осмотра больного с болевым симптомом на фоне остеохондроза позвоночника, могут быть назначены дополнительно следующие диагностические процедуры:
- рентгенография пояснично-крестцового отдела позвоночника с функциональными пробами
- КТ пояснично-крестцового позвоночника
- МРТ пояснично-крестцового отдела позвоночника
Сдавление нерва грыжей межпозвонкового диска с возникновением боли в ноге при остеохондрозе позвоночника.
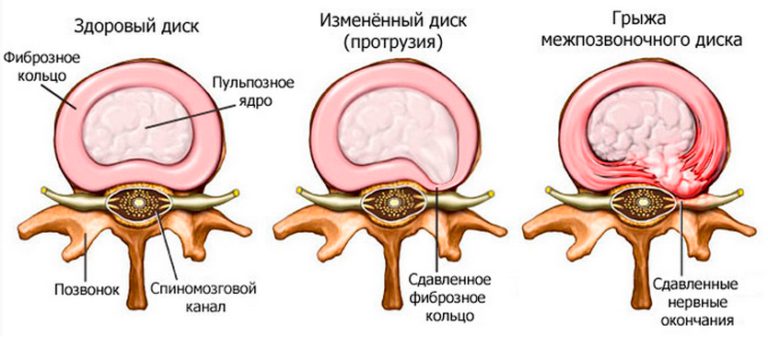
Центр межпозвонкового диска занимает студенистообразное пульпозное ядро. Оно окружено и поддерживается фиброзным кольцом, состоящим из волокнисто-хрящевой и соединительной ткани. Подробнее об этом можно прочитать в статье про анатомию позвоночника и спинного мозга человека.
Толщина дисков уменьшается, тела позвонков приближаются друг к другу, уменьшая межпозвонковые отверстия и подвергая опасности находящиеся в них нервы и сосуды (остеохондроз).
Спондилолистез (смещение позвонка) с нестабильностью позвоночника со сдавлением нерва.
Выпячивание дисков (протрузия межпозвонкового диска) с их дальнейшим выпадением в просвет позвоночного канала (грыжа межпозвонкового диска) чаще всего приводят к компрессии нервных корешков, вызывая боли по ходу сдавливаемого нерва (боли, отдающие в ногу, руку, затылок, шею, межрёберные промежутки в зависимости от уровня сдавления нерва) с ослаблением силы мышц в участках их иннервации и нарушением чувствительности.
Часто протрузию или грыжу межпозвонкового диска сопровождает мышечная боль по ходу нерва (по руке или по ноге). При этом сдавливается один или сразу (редко) два нерва.
Помимо сдавления нерва может нарушиться и стабильность позвоночного сегмента. При нестабильности позвоночника происходит смещение позвонка вперёд (антеролистез), либо назад (ретролистез). Для уточнения диагноза может потребоваться проведение рентгенографии пояснично-крестцового отдела позвоночника с функциональными пробами.
Сколиоз позвоночника при защитном спазме мышц спины на фоне остеохондроза позвоночника с грыжей или протрузией межпозвонкового диска.
Чаще всего страдают при этом от сдавления грыжи или протрузии межпозвонкового диска нервные пучки, формирующие седалищный нерв в виду их анатомического местоположения. Седалищный нерв состоящий из волокон L5, S1, S2, SЗ – спинальных нервов.
Стеноз позвоночного канала со сдавлением спинного мозга.
Очаг хронического воспаления в просвете позвоночного канала может приводить к формированию его сужению (стеноз позвоночного канала) и сдавлению проходящих в нём нервов и спинного мозга. Вот почему при стенозе позвоночного канала всегда необходимо проведение полного курсового лечения с применением целого арсенала разных лечебных методик, а в случае не эффективности — оперативное лечение.
Лечение боли в спине, остеохондроза позвоночника, грыжи диска, протрузии диска
В зависимости от тяжести проявлений и причин возникновения боли в спине и пояснице на фоне остеохондроза позвоночника с грыжей диска или протрузией диска у пациента возможны следующие лечебные действия:
- медикаментозная терапия (НПВС, анальгетики, гормоны)
- блокады — инъекции препаратов в полость межпозвонкового сустава, позвоночного канала, в триггерные точки в мышцах
- мануальная терапия (мышечная, суставная и корешковая техника)
- физиотерапия (УВЧ, СМТ и т.д.)
- лечебная гимнастика
- иглоукалывание
- оперативное лечение
При лечении боли в спине и пояснице на фоне остеохондроза позвоночника с грыжей диска или протрузией диска устранение отёчности, воспаления, болезненности, восстановление объёма движений в суставах и мышцах поясницы ускоряется при использовании физиотерапии.
В межпозвонковые суставы (фасеточные суставы) также могут быть произведены лечебные блокады, когда обычное лечение не даёт положительного эффекта. Обычно для этого достаточно низких доз анестезирующего средства и кортизона, вводимого в просвет поражённого сустава.
Применение иглоукалывания очень эффективно при лечении боли в спине и пояснице на фоне остеохондроза позвоночника с грыжей диска или протрузией диска.
При сочетании с правильно подобранным режимом физиотерапии, эти лечебные блокады могут дать хороший и долгосрочный эффект при поясничных болях и болях в крестце при грыже диска или протрузии диска у пациентас остеохондрозом позвоночника.
При лечении боли в ноге и ягодице на фоне остеохондроза позвоночника с грыжей диска или протрузией диска устранение болезненности, покалываний и восстановление чувствительности в ноге при неврите седалищного нерва в случае его сдавления грыжей или протрузией диска ускоряется при использовании физиотерапии.
Ношение полужёсткого пояснично-крестцового корсета при лечении боли в спине и пояснице на фоне остеохондроза позвоночника с грыжей диска или протрузией диска помогает ограничить объём движений в поясничном отделе позвоночника. Это в первую очередь способствует снижению боли в зоне воспаления межпозвонковых суставов и снятию излишнего защитного напряжения и спазма мышц спины.
Вариант полужёсткого пояснично-крестцового корсета помогащего при лечении боли в спине и пояснице на фоне остеохондроза позвоночника с грыжей диска или протрузией диска.
В таком корсете пациент с болями в спине и пояснице на фоне остеохондроза позвоночника с грыжей диска или протрузией диска может передвигаться самостоятельно дома и на улице, и даже сидеть в машине и на рабочем месте. Необходимость в ношении корсета у пациента отпадает, как только проходит боль в спине.
Но нужно помнить, что в период обострения боли в спине и пояснице на фоне остеохондроза позвоночника с грыжей диска или протрузией диска, следует избегать рабочих нагрузок и соблюдать покой. Это временное ограничение, но оно значительно укорачивает время выздоровления и на фоне проводимого лечения не даёт развиться заболеванию позвоночника дальше.
Вариант полужёсткого пояснично-крестцового корсета помогащего при лечении боли в спине и пояснице на фоне остеохондроза позвоночника с грыжей диска или протрузией диска.
Существует несколько видов пояснично-крестцовых полужёстких корсетов. Все они подбираются индивидуально по размеру и могут быть неоднократно использованны в случае повторного появления боли в спине и пояснице на фоне остеохондроза позвоночника, а так же для профилактики возможных обострений болевого симптома.
- Отдохнуть 2–5 дней. Речь идет о постельном режиме на твердой ровной поверхности.
- Носить специальный бандаж, если это необходимо.
- Принимать обезболивающие и снимающие воспаление лекарства – нестероидные противовоспалительные препараты. Наиболее эффективны кетопрофен, диклофенак, ибупрофен и другие. Их выпускают в таблетках, растворах для инъекций и в виде мазей.
- Специалист может назначить миорелаксанты, чтобы снять мышечный спазм.
- Мочегонные и сосудистые препараты – для уменьшения отека нервного корешка и улучшения кровообращения в пораженном участке.
- Прибегнуть к местной терапии мазями и гелями, содержащими обезболивающие, противовоспалительные или согревающие компоненты.
- Пройти курс физиотерапии для закрепления положительного эффекта, когда ваше самочувствие улучшится. Физиотерапевтические процедуры (магнитотерапия, электрофорез, фонофорез), а также массаж и лечебная физкультура снимают мышечное напряжение, улучшают кровообращение и прекращают воспалительный процесс.
- В последнее время в распоряжении врачей появились средства двойного действия – болеутоляющиие и миорелаксирующие (расслабляющие мышцы), что очень важно при лечении болевого синдрома при патологии опорно-двигательного аппарата и мышечного спазма. Это Катадолон (флупиртин), оказывающий тройной эффект – обезболивающий, миорелаксирующий и нейропротективный (защита нервных клеток от повреждений). По сути дела речь идет о принципиально новом подходе к лечению боли в спине.
Если боль в пояснице не связана с серьезными заболеваниями, облегчить ее поможет занятие йогой.
Боль в пояснице справа чаще всего указывают на заболевания половой сферы (главным образом правых придатков яичников и тазовой брюшины), отростка слепого кишечника (аппендикса), правой почки, мочеточника, кишечника, грыжи, заболеваний брюшной стенки.
Боль в пояснице слева также, как и справа, чаще всего указывают на заболевания половой сферы (главным образом левых придатков яичников и тазовой брюшины), левой почки, мочеточника, кишечника, грыжи, заболеваний брюшной стенки.
Также боль в пояснице справа могут провоцировать следующие заболевания:
1. Заболевания позвоночника (поясничных позвонков, крестца, таза):
— Врожденные аномалии: спондилез, спондилолистез, любализация, сакрализация.
— Приобретенные заболевания:
— травмы, повреждения
— воспалительные заболевания (спондилит, сакроилеит, остеомиелит)
— дегенеративные состояния (спондилез, спондилоартроз, утолщение желтых связок)
— опухоли.
2. Заболевания мышц (поясничных и седалищных):
— травматические повреждения, воспалительные заболевания.
3. Заболевания нервной системы пояснично-крестцовой области:
— пороки развития нервной системы, воспалительные болезни (невромиалгия, правосторонний неврит, плексит, радикулит);
— нарушение обмена веществ: общее нарушения обмена веществ организма (диабет, подагра), местное нарушение обменных процессов;
— сдавление нервных элементов (нервных столбов, корешков);
— функциональные заболевания (неврастения, истерия);
4. Заболевания внутренних органов:
— заболевания органов брюшной полости (почек, кишечника);
— органов тазовой области (матки, ее придатков, параметральной клетчатки и брюшины, мочевого пузыря).
Как правило, боли в пояснице носят временный характер и имеют доброкачественное течение. Лишь у немногих боли в спине, являются хроническими в следствии каких-либо тяжелых заболеваний. Чаще всего, резкие и необъяснимые поясничные боли, появляются на фоне выполнения необычной для пациента и интенсивной физической нагрузки.
Если же боли не являются следствием тяжелых физических нагрузок, то следует обратиться к специалистам, например, к мануальному терапевту, к хирургу, к урологу, для более тщательного обследования и постановки диагноза.
Гастроэнтеролог
Инфекционист
Травматолог
Ортопед
Мануальный терапевт
Терапевт
Семейный доктор
Кардиолог
Пульмонолог
Уролог
Нефролог
Гинеколог
Проктолог
Хирург
Врач скорой помощь
Во время беременности все функции организма женщины вынуждены работать с повышенной нагрузкой, обеспечивая правильное развитие малыша. Неудивительно, что в таких жестких условиях выявляются слабые места в здоровье самой будущей мамы. В частности, при росте плода меняется центр тяжести тела самой беременной женщины, и появляются боли в пояснице.
По статистике, частота появления болей в позвоночнике, пояснице и области таза при беременности составляет 30 – 50 %, а в послеродовом периоде достигает 65 – 70 %.
В период беременности бедренно–крестцовые суставы, которые обычно неподвижны, начинают расслабляться под действием гормона релаксина, чтобы ребенок мог легче пройти во время родов. Это, а также увеличенный живот, нарушают равновесие. Чтобы это компенсировать, приходится отводить плечи назад и сгибать шею. Выпячивание живота, чтобы все заметили состояние матери, только усложняет проблему. В результате – сильно выгнутый позвоночник, напряженные мышцы поясницы, а также боль.
Если до беременности у вас были проблемы с опорно–двигательным аппаратом:
— искривление позвоночника;
— остеохондроз;
— слабое развитие мышц, участвующих в наклонах таза,
то вы попадаете в группу риска по появлению поясничных и тазовых болей.
Болезненные ощущения у разных женщин могут появиться в разные периоды беременности. Как правило, это происходит не раньше второго триместра, т.е. приблизительно с пятого месяца (20 недель).
Однако боль в пояснице может возникнуть и раньше. Например, это зависит от образа жизни, который ведет будущая мама.
К восьмому месяцу, когда окончание беременности уже не за горами, боль может усилиться — и не только из-за растущего веса. Но и из-за того, что голова ребенка может давить на поясницу.
На поздних сроках беременности организм женщины готовится к родам, проводя «болевые учения». Некоторые женщины испытывают очень интенсивные боли, другие, напротив, едва их ощущают или не ощущают вовсе. Обусловленные приближением родов боли вы узнаете так: брюшная стенка вдруг помимо вашей воли напрягается и становится заметно более твердой на ощупь, чем обычно. Этот феномен появляется особенно часто, когда вы прикладываете физические усилия, испытываете оргазм или печалитесь и сердитесь, но иногда и без видимых причин. Если потом ваш живот снова становится мягким, то у вас нет оснований для беспокойства.
Боли на поздних сроках беременности свидетельствует о критическом состоянии в том случае, когда шейка матки укорачивается, а маточный зев начинает раскрываться.
1. Боль в пояснице на поздних сроках беременности наблюдается почти у половины женщин. Чаще всего эта боль связана с повышением нагрузки на позвоночник и ослаблением мышц живота из-за их перерастяжения. Обычно такая боль появляется после 5-го месяца беременности, а уменьшается и проходит только после родов. Боль иногда «отдает» в ногу, причем усиливается после физической нагрузки, продолжительной ходьбы, длительного стояния, сидения в неудобной позе. Боль в области лонного сочленения (лобка) и крестцово-подвздошного сочленения (ощущается в области тазобедренных суставов и по передней поверхности бедра) обусловлена незначительным размягчением связок, вызванных изменением гормонального фона у беременных и выработкой гормона релаксина.
Справиться с болями в спине можно с помощью диеты, богатой кальцием, в которую входят молочные продукты, орехи, рыба, мясо, зелень. Если боли в пояснице и тазовых костях беспокоят регулярно, то следует принимать карбонат или лактат кальция. Беременным следует также избегать движений, увеличивающих нагрузку на спину. Поднимая что-либо с пола, надо присаживаться на корточки и напрягать мышцы плеч и ног, но не спины. Сидеть следует, опираясь на спинку стула, и ни в коем случае нельзя садиться «с размаху», резко, так как при этом страдают межпозвоночные диски. Для сна следует выбрать ортопедический матрас, полужесткий и эластичный. Подушка должна быть среднего размера, лучше — анатомической формы, учитывающей естественные изгибы позвоночника. Обувь надо носить удобную с невысоким и устойчивым каблуком. И конечно, незаменимы физические упражнения, укрепляющие мышцы живота, спины, бедер и ягодиц: аэробика, аква-аэробика, плавание.
2. Различные неврологические заболевания, например, грыжа межпозвоночного диска, поясничный радикулит также могут быть причиной боли в пояснице на поздних сроках беременности. Лечение в этом случае предполагает постельный режим, мягкий корсет или бандаж, лечебную физкультуру, изредка — использование обезболивающих средств. Длительные боли в лонном сочленении и нарушение походки — признаки симфизопатии, наследственного заболевания, связанного со значительным растяжением и размягчением лонного сочленения и кровоизлияниями в него. В этом случае лечение проводится стационарно, и вся беременность проходит под неусыпным контролем врача.
3. Периодические боли в пояснице, при которых чувствуется напряжение матки (она как бы «каменеет») встречаются при так называемых ложных схватках Брэкстона-Хикса. Эти «тренировочные схватки» на поздних сроках беременности готовят организм к родам. Однако, если срок беременности меньше 37-ми недель, есть выделения из половых путей, боль ощущается внизу живота, а интервалы между схватками сокращаются, это может свидетельствовать об угрозе прерывания беременности. В такой ситуации необходимо срочно обратиться за медицинской помощью.
Боли в области поясницы могут быть связаны с панкреатитом, пиелонефритом, мочекаменной болезнью (камень в почке подвижен и. травмируя слизистую мочевыводящих путей, вызывает боль).
1. Панкреатит — это воспаление поджелудочной железы. Его развитию благоприятствуют нарушение оттока желчи, несоблюдение диеты, в частности обильная мясная и жирная пища, употребление алкоголя, наследственная предрасположенность, стрессы. Но сразу же надо сказать, что во время беременности это заболевание встречается, к счастью, достаточно редко. Острый панкреатит проявляется острыми болями в верхней части живота (подложечная область, правое или левое подреберье), пояснице, чаще опоясывающего характера. Нередко отмечается рвота, нарушение стула, снижение артериального давления, В этом случае нужно вызвать «скорую помощь» или ехать в больницу самой.
Для диагностики заболевания используются лабораторные исследования крови и мочи, УЗИ, ФГДС (фиброгастродуоденоскопия), МРТ и др. Чаще всего лечение проводится консервативно, в стационаре. Назначается строгая диета, препараты для нормализации функции поджелудочной железы, а также противовоспалительные и обезболивающие средства. При тяжелом течении болезни не исключена операция.
2. При заболеваниях почек боли в пояснице бывают тянущими, ноющими — при пиелонефрите (воспалении почек) или резкими, схваткообразными — при почечной колике, обычно связанной с перемещениями камня из почечной лоханки в мочеточник. При колике боль настолько сильная, что практически нельзя найти такое положение, в котором ее можно было бы терпеть. Иногда боль распространяется по ходу мочеточника, в сторону паха и мочеиспускательного канала. Ослабить ее часто удается с помощью тепла, приложив грелку на область поясницы. Еще один симптом этого заболевания — изменение мочи; она становится мутной, в некоторых случаях появляется примесь крови. Кроме того, при пиелонефрите возможно повышение температуры,
Для установления диагноза проводят УЗИ, лабораторные анализы крови и мочи. Для лечения пиелонефрита назначаются антибактериальные препараты — лучше, если они подбираются индивидуально с учетом чувствительности микроорганизмов, вызвавших воспалительный процесс. Лечение может проходить амбулаторно, но чаще — в стационаре. При почечной колике используются спазмолитики для уменьшения болевых ощущений, обезболивающие препараты, проводится профилактика воспалительного процесса. Если камень небольших размеров, не исключено, что он выйдет самостоятельно, Но если камень крупный и перекрывает просвет мочеточника, то может потребоваться его оперативное удаление.
В ранние сроки беременности женщины, обычно, страдают от болезненных ощущений в области поясницы. Однако эта боль абсолютно может исчезнуть после двадцатой недели беременности. Большинство женщин страдает от боли в пояснице в ранние сроки беременности из-за смягчения поддерживающих связок и дисков и из-за увеличения гормона прогестерона. Если во время беременности женщина заболела какой-либо инфекционной болезнью мочевого пузыря, то это также может быть причиной боли в пояснице. Постоянная боль в пояснице у беременных женщин происходит из-за того, что меняется центр тяжести живота, в котором растет и развивается ребенок.
Лучший способ преодолеть боль в пояснице во время беременности – делать физические упражнения. Чем раньше вы начнёте тренироваться, тем быстрее уменьшите признаки боли в пояснице. Кроме того, вы будете поддерживать ваше тело в тонусе и будете готовы к тому, чтобы во время родов у вас были хорошие потуги, что облегчит роды. Вы должны обращать внимание на свою осанку. Если врач определил, что на признаки боли в пояснице у вас влияет ваша осанка, вам необходимо обратить особое внимание на то, как вы ходите или сидите во время беременности, тогда вам будет легче справиться с болевыми ощущениями, так как осанка играет главную роль особенно на ранних сроках беременности.
Каждый раз, когда вы садитесь или стоите, обращайте внимание на положение вашей спины, она должна быть прямой по отношению к вашим плечам, и ни в коем случае не сутультесь. В последние недели беременности, женщины страдают от боли в пояснице из-за того, что увеличивается живот, ребёнок развивается ещё интенсивнее и женщине приходится сутулиться, чтобы справиться с дополнительным весом. Это может вновь привести к напряжению, которое вызовет боли в пояснице.
Обратите должное внимание на то, чтобы вы получали достаточный отдых и сон. Вам необходимо избегать стрессовых ситуаций, нервного напряжения, которые могут только ухудшить ситуацию с болью в пояснице во время беременности. Другой способ, который поможет вам справиться с болезненными ощущениями в области поясницы – это подключить к основным физическим упражнениям позы йоги. Вам также поможет массаж, но только тот, который разрешается беременным, который тоже эффективен на ранних стадиях беременности. Вы будете в состоянии облегчить вашу боль в пояснице, если будете делать соответствующие упражнения йоги. Однако если ваша боль в пояснице не проходит, и вам трудно заниматься своими повседневными делами, вам необходимо проконсультироваться у доктора, который назначит физиотерапевтическое лечение, которое тоже может уменьшить боль в пояснице.
источник