Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.
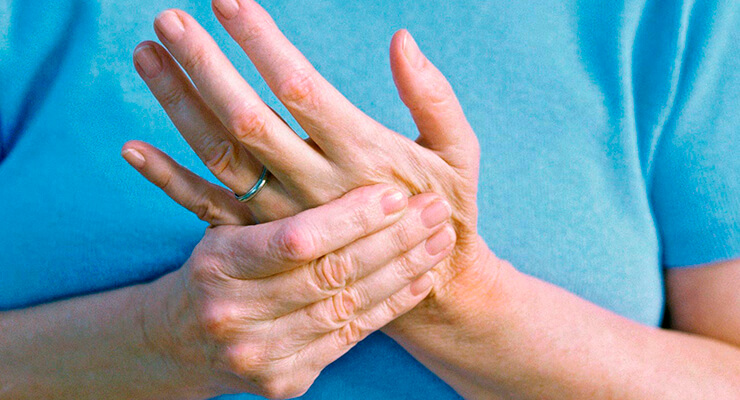
Когда беспокоит внезапная боль в суставах пальцев рук (причины и лечение будут описаны ниже), надо срочно обращаться за помощью к специалисту. Как правило, такой недуг возникает у людей, перешагнувших рубеж в 40 лет. Хотя люди более молодого возраста тоже не застрахованы от этой проблемы.
Причиной возникновения боли в пальцах рук является ряд сопутствующих заболеваний:
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- ревматоидный, псориатический, подагрический и инфекционный артрит;
- вибрационная болезнь;
- остеоартроз;
- стенозирующий лигаментит.
Ревматоидный артрит свойственен людям любого возраста. Женщины подвержены этому заболеванию гораздо чаще, чем мужчины. Болезнь может возникнуть в любом суставе, но особенно часто поражаются мелкие кости кистей и ног. Характерный признак, по которому можно определить данное заболевание, — симметричные боли. Если начинает выкручивать пальцы на одной руке, то незамедлительно боли возникнут и на другой.
Следует отметить такие характерные признаки ревматоидного артрита:
Неприятные ощущения сопровождаются определенной скованностью движений утром и отеками суставов к вечеру.
Присутствует некая зябкость и онемение конечностей.
Под кожей начинают образовываться характерные ревматоидные узелки, которые деформируют пальцы. Последние приобретают вид веретена или шеи лебедя. Важно знать, что ревматоидный артрит — заболевание системного характера. Оно поражает не только суставы пальцев рук, но и внутренние органы, поэтому оставлять без внимания проблему недопустимо.
Почему болят пальцы правой руки и левой, необходимо знать каждому. Причиной может стать подагрический артрит, он возникает в результате чрезмерного употребления жирной мясной пищи и алкоголя. Это приводит к полному нарушению пуринового обмена, в суставах и костях откладываются соли мочевой кислоты. Как правило, данным недугом страдают мужчины старшей возрастной категории (после 40 лет).
Характерными признаками заболевания являются:
- Боли в пальцах рук возникают внезапно, чаще всего в ночное время. В основном поражаются большие, кожа над суставами становится темного цвета.
- Боль в пальцах рук настолько велика, что к ним невозможно притронуться.
- Неприятные ощущения накатывают приступами. Если болезнь запустить, она приобретет хроническую форму, на суставах пальцев начнут появляться бугорки.
Для женщин причиной недуга могут стать чрезмерные нагрузки. Например, при вязании, когда рука долгое время находится в напряжении, сустав у основания пальца воспаляется и даже деформируется.
Псориатический артрит имеет немного другие признаки:
- постоянная боль в пальцах рук;
- отечность суставов, красноватый цвет кожи с синюшным оттенком;
- ногти на руках мутнеют, на них образуются небольшие углубления;
- можно согнуть с большим трудом.
Если болят суставы больших пальцев рук, среднего и мизинца, то, возможно, прогрессирует артрит инфекционный. Он имеет бактериальный или вирусный характер возникновения. Причиной болей является патогенная микрофлора, которая проникает через раны и порезы внутрь сустава. Кроме постоянной ноющей боли, может возникнуть лихорадка и общая интоксикация организма. Если болят фаланги пальцев или даже один палец на руке, нужно как можно скорее обратиться к врачу. При самолечении боль в суставах пальцев рук не пройдет.
Остеоартроз возникает по причине наследственной предрасположенности, травм или нарушениях обмена веществ. Поражаться могут отдельные пальца руки: изнуряющая боль возникает в области большого пальца, среднего пальца, или же болит только мизинец. К недугу могут привести увеличенные физические нагрузки и гормональные перестройки в организме у женщин. В основном болезнь начинает прогрессировать, когда человек находится в преклонном возрасте. Как таковых характерных признаков нет. Если патология прогрессирует и нет никакого лечения, то постепенно начинает менять свою форму первый палец кисти и ногтевые пластины.
При стенозирующем лигаментите поражаются кольцевидные связки суставов. Признаками возникновения данного недуга являются:
- Больно сгибать пальцы, в некоторых случаях они остаются в согнутом положении, а выровнять их достаточно сложно. Боль с суставах пальцев рук не проходит, лечить в этом случае недуг надо комплексно.
- Сгибание и разгибание сопровождается характерным щелчком, так как связка воспаляется и полностью теряет свою эластичность. Боль в суставах пальцев рук не проходит.
Основная причина возникновения вибрационной болезни — это постоянная изнуряющая работа с соответствующими механизмами. Как правило, заболевание проходит 3 стадии:
- периодически немеет, покалывает в области указательного пальца или любого другого;
- наблюдается пониженная чувствительность;
- боль и онемение приобретают постоянный характер, сгибать пальцы рук становится сложнее, присоединяется синдром вазоспазма, при котором пальцы полностью теряют чувствительность и белеют.
Основные факторы появления болей в суставах пальцев:
- разнообразные инфекции, вследствие которых начинается воспалительный процесс в суставах;
- заболевания аутоиммунного характера;
- возрастные изменения суставов;
- травмы, переломы;
- неправильное питание и, как следствие, недостаток полезных микроэлементов, полное нарушение обмена веществ;
- фактор возраста и пола — боли чаще всего возникают у женщин и у людей преклонного возраста (старше 50 лет).
Какими методами можно установить причину появления болей в суставах:
- клинический анализ крови и мочи;
- биохимическое исследование плазмы;
- определение по крови ревматоидного фактора и антистрептококковых тел;
- рентгенография;
- пункция суставов;
- контрастная дискография.
Цель, которую преследует любой метод лечения, — убрать болевые ощущения. Если боли имеют незначительный характер, нет отеков или деформации фаланги пальца, то проблему решают достаточно простым способом: накладывают эластичную повязку и обеспечивают полный покой руке. Если боли возникают по причине травмы, то можно наложить холодный компресс к месту ушиба, после чего смазать его специальным гелем или кремом. Если замечен воспалительный процесс, то придется применить антибиотик. Основанием для его назначения должен стать результат клинического анализа крови и мочи.
При дистрофических изменениях формы пальцев нужно снять отеки хрящей и суставов. В этом могут помочь хондропротекторы и дополнительные мероприятия в виде массажа, физиопроцедур или мануальной терапии.
Если человек испытывает сильнейшие боли, то без употребления обезболивающих средств не обойтись.
Неважно, что это будет, — уколы, мази или таблетки — главное, чтобы результат был быстрым и эффективным.
Народные методы лечения болей в суставах пальцев рук тоже практикуются. С целью усиления или закрепления результата лечения врачи прописывают способы нетрадиционной медицины. Популярные рецепты:
- Водный компресс с медом и алоэ. Его нужно накладывать на место локализации на 3 часа.
- Смесь оливкового и кунжутного масел. Они хорошо питают кожу рук, повышают эластичность суставов, снимают отеки и помогают быстрейшему заживлению ран. Для усиления эффекта в смесь можно добавить несколько капель витамина А.
- Настой из цветков сирени. Сбор заливают спиртом и выдерживают в темном месте не менее 14-ти дней. Затем данным средством смазывают больные суставы пальцев рук.
- Мазь из прополиса тоже готовится просто. Небольшой кусочек смешивается с кукурузным маслом, применяется для больных суставов не менее 2-3 раз в день.
- Мазь из кавказского морозника. Смешивают по 1 ч. л. сухой травы, меда и масла растительного. Все ингредиенты топят на водяной бане до полного растворения меда, после чего смесь остужают и помещают в сосуд из темного стекла. Мазь наносят перед сном в течение 10-ти дней.
- Компресс из яблочного столового уксуса прекрасно снимет болевые ощущения.
При возникновении боли важно своевременно обратиться за помощью к специалисту, чтобы вовремя остановить развитие недуга.
В повседневной жизни многим людям приходится сталкиваться с болью в ногах. Этот симптом далеко не всегда является результатом переутомления и длительной ходьбы. Он может свидетельствовать об определенной патологии опорно-двигательного аппарата. И в этом контексте следует обратить внимание на стопу, в частности, на большой палец, ведь на нем часто появляется шишка-«косточка». Так в народе именуется вальгусная деформация – заболевание, которое может принести достаточно неприятностей и ограничений активному человеку. Почему оно появляется и что необходимо предпринимать для его излечения, подскажет врач.
Стопа играет важную роль в передвижении человека, выполняя опорную и амортизирующую функцию. Ежедневно она подвергается нагрузкам, связанным с перемещением тела в пространстве. Когда человек длительное время находится на ногах, переносит тяжести, да еще в неудобной обуви, это неблагоприятно отражается на состоянии стопы и пальцев. А у женщин, которые любят ходить на высоком каблуке, вальгусная деформация появляется в разы чаще, чем у мужчин. Ситуация усугубляется при таких состояниях:
- Избыточный вес.
- Плоскостопие.
- Травмы стопы.
- Гормональные изменения.
- Врожденные деформации.
- Нервно-мышечная патология.
- Наследственная предрасположенность.
Под воздействием этих факторов происходит смещение большого пальца наружу, а первая плюсневая кость при этом отклоняется внутрь. Из-за неправильного распределения нагрузки нарушается биомеханика стопы, ослабляются связки и мышцы. Возрастает давление на головку плюсневой кости, в суставе развивается артрозоартрит, что способствует образованию плотного нароста сбоку – вот почему появляется «косточка».
Если растет «шишка» около большого пальца стопы, не стоит ждать, пока появятся боли – нужно обращаться к врачу. Только он поможет определить причину и не допустить дальнейшего развития патологии.
Клиническая картина вальгусной деформации зависит от ее стадии. Но многие люди, к сожалению, не обращают внимания на состояние стопы до тех пор, пока не появятся выраженные симптомы. Незначительный дискомфорт в ноге может списываться на длительную ходьбу или неудобную обувь. Но со временем появляются все более серьезные проявления, которые и становятся причиной для обращения к врачу.
Стадия патологического процесса определяется путем измерения суставного угла между большим пальцем и первой плюсневой костью. В соответствии с этим вальгусная деформация проходит несколько стадий:
- Первая: менее 25 градусов.
- Вторая: 25–35 градусов.
- Третья: более 35 градусов.
Вначале беспокоят лишь незначительные неудобства при ношении обуви, которые могут сопровождаться небольшим покраснением и отечностью в области первого плюснефалангового сустава (признаки бурсита). Потом появляются ноющие или жгучие боли после длительной ходьбы, особенно на высоких каблуках. По мере усиления деформации они становятся практически постоянными, из-за чего становится невозможным носить любую обувь. «Косточка» все более выступает, деформируются и другие пальцы стопы. На последней стадии болезненные ощущения сохраняются даже в покое.
При этом заболевании стопа теряет свою физиологическую форму: она заметно уплощается и расширяется. Во время ощупывания около плюснефалангового сустава определяется костный нарост – экзостоз. Кожа над ним уплотнена, отечна, болезненна. Активные движения в большом пальце ограничены, а при пассивном разгибании появляются неприятные ощущения.
«Косточка» на большом пальце – это не только косметическая, но и важная медицинская проблема. Деформация стопы приводит к нарушению всех ее функций.
Чтобы оценить степень патологических изменений в стопе, необходимо провести дополнительное обследование. Оно состоит из инструментальных методов визуальной диагностики. «Косточка» сбоку большого пальца хорошо видна при таком исследовании:
- Рентгенография.
- Магнитно-резонансная томография.
- Компьютерная томография.
На снимках определяется не только деформация костных структур, но и артрозные изменения в плюснефаланговом суставе: сужение суставной щели, неровность ее контура, остеофиты. Обязательна консультация ортопеда-травматолога.
Если растет и болит «косточка» на большом пальце ноги, то нельзя терять время. Сразу после проведения диагностических мероприятий необходимо приступать к лечению. Терапевтическая программа формируется врачом исходя из стадии заболевания и особенностей организма пациента. Она может включать консервативные и хирургические методики.
Проблемы опорно-двигательного аппарата и особенно стопы, требуют правильного распределения нагрузки. Поскольку человек не может вести полноценную жизнь без движений, нужно добиться максимальной коррекции вальгусной деформации именно за счет нормализации давления на структуры стопы. В этом помогают как общие рекомендации по изменению образа жизни, так и ортопедические средства:
- Борьба с лишним весом.
- Специальная обувь.
- Межпальцевые прокладки, вкладыши, валики.
- Корректирующие стельки, супинаторы.
- Бандаж для пальцев стопы.
- Ортезы для большого пальца.
С помощью ортопедической коррекции можно значительно улучшить структуру стопы и уменьшить «шишку» в области большого пальца.
Если при вальгусной деформации беспокоят выраженные боли, то необходимо использовать лекарственные средства. Они также помогают бороться с воспалением и артрозными изменениями в суставе. В основном рекомендуют применять нестероидные противовоспалительные средства (Диклоберл, Фламакс, Нимесил) и хондропротекторы (Дона, Артрон, Терафлекс). Широкой популярностью пользуются местные формы лекарств – мази, гели, крема (Диклак, Троксевазин, Кетонал, Шунгит-крем). Но применение даже таких препаратов должно проводиться по рекомендации врача.
Воспаление, которое сопровождает вальгусную деформацию большого пальца, помогают устранить методы физического воздействия на ткани. Происходит нормализация биохимических процессов, улучшается кровоток в пораженной зоне, что способствует уменьшению локальных симптомов и восстановлению хрящевой ткани. Если появилась «косточка» на стопе, то традиционное лечение может включать такие процедуры:
- Электро- или фонофорез.
- Волновая терапия.
- Лазерное лечение.
- Магнитотерапия.
- Парафинотерапия.
- Бальнеотерапия.
Для каждого пациента специалист назначит оптимальный курс лечения процедурами. Максимальный эффект достигается при сочетании физиотерапии с другими методами.
Эффективным средством для улучшения кровоснабжения тканей, устранения усталости и расслабления мышц послужит массаж стоп. Его можно выполнять даже самостоятельно, предварительно обучившись необходимым приемам. Массируют подошву, наружный свод, а также непосредственно саму «косточку». Движения выполняют снизу вверх: от пальцев к пятке и голени. Используют такие элементы массажа:
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Это рекомендуют проводить перед активными упражнениями, используемыми в лечебной гимнастике, и после них.
При заболеваниях опорно-двигательного аппарата и вальгусной деформации в частности, эффективным средством лечения считают гимнастику. Упражнения помогают восстановить биомеханику стопы, объем движений в пальцах, исправить искривления. Кроме того, при регулярных занятиях исчезают неприятные симптомы, сопровождающие заболевание. В основном рекомендуют выполнять такие упражнения для стопы:
- Захватывание пальцами бумажного листа, мелких предметов.
- Сгибание, разгибание, разведение пальцев.
- Растягивание резинки большими пальцами.
- Вращения в голеностопном суставе.
- Ходьба на наружном крае стопы.
Гимнастика легко проводится в домашних условиях. Каждый пациент должен проявить настойчивость и терпение, ведь исправление деформации – это достаточно длительный процесс.
Полное устранение «косточки» на стопе возможно лишь хирургическим путем. Объем оперативного вмешательства определяется стадией вальгусной деформации. Выполняют вмешательство на мягких тканях или костях, благодаря которому удаляют патологические разрастания и фиксируют пальцы в анатомически правильном положении. После этого необходимо носить специальный ортез и пройти курс реабилитационных мероприятий, включающих массаж и лечебную гимнастику.
Появление «косточки» в области большого пальца должно стать сигналом к изменению образа жизни и проведению коррекции вальгусной деформации. Устранить этот косметический дефект и восстановить нормальную функцию стопы помогут различные методы лечения, которые соответствуют тяжести болезни. Легкость походки и красота ног зависят от бережного отношения к своему здоровью и своевременного обращения к врачу.
Очень часто воспалительные процессы на ногах становятся причиной более серьезных проблем и ведут к хирургическому вмешательству. Воспаление сустава большого пальца ноги в медицине называют подагрой. Этот воспалительный процесс встречается в основном у людей пожилого и преклонного возраста, но бывают и исключения.
- Причины заболевания
- Симптомы
- Диагностика
- Лечение заболевания
- Лечение народными средствами
- Профилактика воспаления сустава
Подагра в наши дни встречается очень часто. Воспаление суставов может негативно влиять на образ жизни человека, поскольку приводит к ограничению движений, болевым ощущениям, ограниченной функциональности конечностей.
Очень часто подобное заболевание может протекать в скрытой форме, и человек может жить и не догадываться о серьезном недуге. К сожалению, при отсутствии лечения данная болезнь всегда ведет к инвалидизации. Поэтому очень важно при первых признаках воспаления суставов, немедленно обращаться к врачу.
Существуют тысячи причин, по которым может возникнуть воспаление суставов. В случае с подагрой наиболее частыми причинами являются:
- незалеченные травмы (как старые, так и недавние);
- переохлаждение;
- ношение неудобной обуви или обуви на высоких каблуках.
Результатом подобных «стрессов» для организма могут стать воспалительные процессы в суставах.
Наличие жжения, болевых ощущений или боли, отек, скованность в движениях и повышенная температура – явные признаки воспалительного процесса. Даже если все эти симптомы сконцентрированы в одном пальце, нормальный образ жизни поддерживать невозможно. Активный образ жизни придется отменить.
Но все равно, отлеживаться дома – не самый лучший способ излечиться. Воспалительные процессы в суставах – это не грипп. В этой ситуации нужна квалифицированная помощь специалиста. Без своевременного оказания медицинской помощи наличие осложнений обязательно. Поэтому не стоит тратить время попусту: нужно идти в больницу.
При воспалении сустава большого пальца ноги наблюдаются такие симптомы:
- визуально заметная деформация сустава;
- наличие припухлости;
- боль и болевые ощущения;
- хруст в суставах при малейшем движении.
В запущенных формах деформацию сустава ноги можно исправить только при помощи хирургического вмешательства.
Часто подагра большого пальца не позволяет человеку нормально передвигаться. Болевые ощущения могут возникать как сами по себе, так и в результате ходьбы.
Диагностировать подагру можно по ряду симптомов, а также с помощью рентгенографии. Опытный врач может установить точный диагноз на основе внешних проявлений, наличия болевых симптомов и обследования при помощи пальпации.
Проведение рентгенографии поможет установить серьезность повреждений хряща и покажет изменения, связанные с деформацией в суставе.
На сегодняшний день существуют различные методики лечения данной проблемы. Интернет кишит всевозможными статьями, как быстро и безболезненно вылечить подагру. Конечно, каждому хочется выпить одну чудодейственную таблетку и выздороветь. К сожалению, в реальной жизни все куда более сложно.
Суставы – дело серьезное, поэтому в случае их воспаления нужно как можно скорее обратиться к врачу. Медикаментозное лечение является достаточно эффективным по современным меркам.
Приписанные доктором препараты, а также некоторые рецепты из народной медицины позволят быстро поставить вас на ноги, причем в буквальном смысле слова.
При обращении в больницу на ранних стадиях заболевания, курс лечения может проходить без приемов лекарственных препаратов, достаточно будет компрессов и физиотерапии. Очень благотворное влияние на течение этого заболевания оказывает мануальная терапия. Временами может понадобиться лечение от воспалений. При наличии хруста в суставе, врач может дополнительно назначить специальные препараты для внутрисуставного введения и электрофорез.
Для лечения воспаления суставов применяют разные группы препаратов:
- противовоспалительные;
- БАДы, которые оказывают восстанавливающее действие и способствуют укреплению суставной ткани (например, коллаген);
- сильнодействующие лекарства (метотрексат);
- медикаменты нестероидной группы (кетопрофен, диклофенак, индометацин, пироксикам);
- стероидные инъекции и препараты.
В комплексе данные медикаменты способны оказывать положительное воздействие. Они снимают болевые ощущения, производят лечение воспаления, обновляют пораженные участки сустава.
Конечно, нельзя отрицать побочное действие такого лечения. Подобные препараты оказывают негативное влияние на пищеварительную систему человека. Стероидная и нестероидная группы обладают наибольшим количеством побочных реакций.
Одновременно с приемом медикаментов врач назначит наложение плотной повязки на сустав с целью его фиксации. Ограничение движения в суставе поможет уменьшить раздражение, вызывающее боль. Если болевые ощущения очень сильные, то вам назначат напросин, вольтарен или индоцин, в некоторых случаях приходится применять стероидные инъекции в виде кортизона.
В случае подагры, лечение будет необходимо только в период обострения. Причем весь курс лечения очень долгий.
Хотя медикаментозное лечение в наше время достаточно эффективно, люди все равно прибегают к «бабушкиным средствам». Благо, народные целители всегда готовы помочь.
Отличным противовоспалительным действием обладают ванны с эфирными маслами календулы, зверобоя, сандала, эвкалипта. Температура воды должна быть не выше 40 градусов, а вся процедура длится не более получаса.
Хорошо помогают противовоспалительные чаи из тимьяна и зверобоя, а также травяные настои из лепестков календулы, листьев бузины и крапивы, семян льна и зверобоя. Подобные снадобья принимать вовнутрь не меньше чем по полстакана ежедневно.
К воспаленному суставу нужно приложить тертый репчатый лук. Подобный компресс держать на больном месте не больше часа и по возможности повторять пять раз в день.
Капустный лист тоже может помочь. Его необходимо прикладывать на пораженный сустав и обматывать пуховым платком.
Можно приготовить настойку из листьев каланхоэ. Для этого понадобится пол-литровая банка, которую наполовину нужно заполнить измельченными листьями растения и залить их водкой или спиртом. Убрать все в темное место на 5-7 дней. Каждый день банку нужно встряхивать. Полученную настойку используют в качестве растирки для пораженного сустава.
- Старайтесь пить больше жидкости. Она способна вымывать лишнюю мочевую кислоту из суставов.
- Следите за тем, какие препараты вы принимаете. Категорически запрещается прием аспирина. Подобные медикаменты могут вызывать осложнения течения болезни.
- Сбалансируйте рацион питания. Исключите продукты, богатые пуринами (сельдь, хамса и сардины; соусы, майонез, кетчуп; внутренние органы животных).
Людям, имеющим генетическую предрасположенность к подобным заболеваниям, стоит поберечь себя. Желательно отказаться от вредных привычек, неправильного питания и ношения неудобной обуви на высоких каблуках.
Народные и традиционные средства лечения – это хорошо, но своевременная профилактика – лучше. Поэтому при обнаружении первых симптомов нужно обратиться за врачебной помощью.
источник
Кисть человека – сложный инструмент, с помощью которого могут выполняться работы, требующие много усилий. Большой палец противопоставлен остальным. С одной стороны, это дает на него дополнительную нагрузку, с другой – позволяет выполнять различные хватательные операции. Когда болит сустав большого пальца на руке, это приводит к снижению функциональности всей кисти на 50%.
Причин для возникновения дискомфорта и разной силы боли много:
- травмы;
- артриты;
- синдромы запястного канала и другие.
Лечение во многом зависит от того, что именно привело к болезненности. Поэтому перед назначением лекарств и повязок обязательно происходит сбор анамнеза.
Важно знать! «Эффективное и доступное средство от боли в суставах реально помогает. » Читать далее.
Проблема чаще встречается у людей, которые длительное время выполняют монотонную работу кистью. Болезнь находят у тех, кто много проводит времени за клавиатурой компьютера. Предпосылкой является нарушение снабжение кровью тканей и нервных окончаний. Из-за этого распространяется воспалительный процесс.
В зависимости от первопричины могут быть выявлены растяжения и разрывы связок, трещины и переломы кости. Для выявления возникшей патологии проводится рентгеновское исследование, по результатам которого назначается иммобилизация.
Если болят пальцы на руке, это может быть признаком аутоиммунных болезней. При них в воспалительный процесс вовлекаются соединительные ткани, которые тоже не получают достаточное количество крови. Примерами таких патологий выступают:
- Ревматоидный полиартрит. Для него свойственно воспаление соединительной ткани сразу в нескольких местах.
- Красная волчанка. Вызывается нарушением работы иммунных механизмов. Происходит формирование антител к собственным тканям и клеткам.
- Ревматизм. Системное заболевание соединительной ткани с локализацией патологии в оболочке сердца.
- Дерматомиозит. Одно из самых тяжелых прогрессирующих заболеваний, затрагивающее соединительную ткань, мышцы, кожные покровы.
Возникают на фоне перенесенных инфекций. Деструктивные изменения происходят на кожных покровах и в суставах. Из-за этого появляется боль в большом пальце руки. Лечение направлено на устранение основного заболевания и стимуляцию иммунной системы. Есть несколько разновидностей артритов:
- Ревматоидный. Предпосылкой являются сильные простуды, стрессы. Болезненность в области большого пальца является часто первым признаком.
- Псориатический. На коже появляются шелушащиеся пятна. Сам палец меняет свою форму, становится багровым.
- Подагрический. Артритвозникает на фоне нарушения обмена веществ. Приступы сильной боли в основном происходят в ночное время.
При такой патологии происходит воспаление суставных сумок и образование в них жидкости. В это время не только болит большой палец, но и развиваются отечность в этой области, покраснение.
Главным признаком этого заболевания является появление припухлости округлой формы. Она довольно мягкая, но с четкими границами. Поэтому врачи быстро ставят нужный диагноз.
Проявление недуга связано с чрезмерными нагрузками, интоксикацией организма. Появляется место, в котором боль локализована. Ее усиление происходит при любой деятельности, требующей участие большого пальца.
Если не начать лечение, сустав приобретает неестественные очертания. Из-за этого возможность выполнения даже простейших действий становится невозможной.
Иногда боль довольно быстро проходит самостоятельно. В некоторых случаях без врачебной помощи не обойтись. К таким ситуациям относятся:
- Сильно болят косточки на пальце руки. От неприятного ощущения невозможно избавиться с использованием обычных обезболивающих препаратов.
- После травмы кроме неприятного ощущения присоединился отек и деформация сустава.
- К симптомам добавляется повышенная температура тела, кожные высыпания.
- Боли в суставах не проходят больше недели при лечении.
На приеме у доктора кроме сбора истории болезни и визуального осмотра проводятся диагностические мероприятия. Одним из эффективных методов является рентгенография. С ее помощью изучают структуру костной ткани. УЗИ используется редко, поскольку из-за особой плотности костей изображение не четкое.
Важно знать! «Эффективное и доступное средство от боли в суставах реально помогает. » Читать далее.
Если длительное время болят суставы больших пальцев кистей рук, назначается компьютерная томография. Она подразумевает использование рентгеновских лучей. Но полученные сведения обрабатываются на компьютере, что дает возможность получить несколько изображений со срезами. В настоящее время методика является самой информативной, применяется при выявлении любых патологий.
Доктор перед назначением лечения выписывает и анализы:
- Для определения тяжелых форм артрита используется общий анализ мочи.
- Выявить степень воспалительного процесса помогает общий анализ крови.
- Биохимическое исследование направлено на выявление повышенного содержания некоторых компонентов, указывающих на характер болезни.
В зависимости от выявленной болезни терапевт может отправить к ревматологу, хирургу, гематологу, травматологу. Они имеют право назначить повторную диагностику.
Если болит большой палец на правой или левой руке, схема лечения включает:
- Назначение медикаментозных средств.
- Проведение массажа.
- Поддержание диеты.
Методы применяются комплексно. Если выявлено аутоиммунное заболевание, то воздействие должно быть направлено и на восстановление правильной работы иммунитета.
Кости содержат огромное количество микроэлементов. Среди них кальций, марганец, цинк, фосфор. Их количественные и качественные характеристики зависят от питания. При преобладании в рационе продуктов с низким содержанием таких элементов костные ткани истончаются, становятся хрупкими.
Боль в суставе может возникнуть из-за недостатка кальция. Он содержится в большом количестве в молочной продукции, петрушке, миндале. Не следует лишать себя сухофруктов, томатов, какао и ягод. Они являются источником калия. Дефицит магния восполнят бобовые, рис.
При боли в суставе рекомендуется есть холодец. При его изготовлении образуется коллаген, благоприятно воздействующий на кости, хрящи и другие ткани. Врачи рекомендуют пить минеральную воду. Отдайте предпочтение негазированным видам, поскольку они богаты микроэлементами.
Лечение таблетками должно подбираться правильно, поскольку при артритах, травмах и аутоиммунных заболеваниях назначаются различные препараты. Если большие пальцы рук болят сильно, выписываются обезболивающие и противовоспалительные лекарства. Последние назначаются обязательно, поскольку боль является признаком воспаления. Чаще назначаются НПВП. Они сразу же и снимают боль.
Антибактериальные средства эффективны только в ситуации, когда первопричина – инфекция. Применяться для лечения могут препараты как широкого, так и узкого действия. Важно четко следовать рекомендациям доктора.
Если боль в большом пальце правой или левой руки связана с нарушением хрящевой ткани, то эффективным будет применение хондропротекторов. Назначаются они для ускорения ее восстановления.
Снять острую боль при артрите можно теплым компрессом из морской соли. Она нагревается в духовке или микроволновой печке. Затем насыпается на ватную прокладку. Следите, чтобы компресс не обжигал кожу. Полученную повязку прикладываем к больному суставу. Полезное свойство соли продолжается около часа. После этого на обработанное место втирается пихтовое масло.
Если есть боль при сгибании большого пальца руки, сделайте мазь из горчицы. Берется 200 мл. медицинского спирта, 50 мл. камфорного масла, 50 гр. сухой горчицы и два белка от яиц. Все компоненты хорошо смешиваются, накладываются на многослойную марлю. Повязку можно оставлять на всю ночь.
Противовоспалительным действием обладают и следующие компрессы:
- Мед и соль. Ингредиенты берутся в равных частях. Сделайте ватный тампон, пропитайте его полученным составом. Приложите к больной области. Закрепите повязкой, оставьте на всю ночь.
- Глина. Она позволяет вылечить болезненный синдром в большом пальце. Купить глину лучше в аптеке. Разводится согласно инструкции. Повязка делается на несколько часов.
- Мел. Его следует превратить в порошок, разбавить кефиром до получения густой кашицы. Распределите смесь по целлофану, приложите к суставу.
Если болит косточка на большом пальце руки, для лечения можно сделать травяной чай. Хорошим обезболивающим действием обладает настойка из корней одуванчика. Столовая ложка компонента заливается 250 мл. горячей воды. Настой должен пропариться на водяной бане. Полученные активные вещества растворяют соли, восстанавливают хрящевые ткани.
Лечение может происходить и с использованием электрофореза. Метод хорошо помогает, если еще есть и отечность. При острой боли откажитесь от физических нагрузок и гимнастики, отдав предпочтение физиотерапии. Щадящим методом является и ультразвук. Он не имеет противопоказаний, поэтому применяется при любых синдромах в большом пальце. Этот способ стимулирует циркуляцию крови, быстро восстанавливает подвижность сустава.
В периоды вне обострений рекомендуется делать гимнастику. Она включает:
- сжимание кисти в кулак,
- касание большим пальцем других пальцев,
- сжимание теннисного мячика.
Если болит большой палец правой руки из-за повреждения коллатеральной связки, используются специальные повязки. Они выбираются в зависимости от тяжести травмы, выраженности боли. При растяжениях покупается простая восьмиобразная повязка на палец и запястье. При значительных травмах применяются средства, которые охватывают и пясть. Они защищают пястно-фаланговый сустав от переизгибания.
Наиболее эффективно комплексное воздействие на причину, которая привела к боли в большом пальце. Для устранения дискомфорта давайте возможность отдохнуть кисти руки. Если у вас есть артрит, используйте специальные инструменты, которые помогут снять нагрузку с пораженной области. Полезными для суставов являются различные водные процедуры.
источник
Трудно представит жизнь человека без маленьких помощников и тружеников – пальцев рук. Они бережно держат чашку кофе, неутомимо пишут, выполняют всю мелкую и трудную работу. Благодаря этой высокой работоспособности пальцы подвержены ряду заболеваний. Чтобы не доводить патологические процессы до необратимых последствий, необходимо знать, почему болят суставы кистей, как их можно вылечить.
Человеческий опорно-двигательный аппарат содержит более 300 суставов. В пальцах рук находятся самые подвижные и мелкие из них. Суставные соединения на концах кистей имеют тонкую синовиальную оболочку и маленькую суставную поверхность, поэтому часто подвергаются разным болезням. Каждый палец на руке состоит из трех суставов (проксимальный фаланговый, средний фаланговый, дистальный межфаланговый) и трех костей (проксимальная, средняя, дистальная фаланга).
Боли могут быть вызваны воспалительным поражением суставов. На фоне переохлаждения рук может возникнуть болезненность, сопровождающаяся синюшностью кожи, которая впоследствии переходит в покраснение. В результате травмы или сдавления лучезапястного сустава возникают боли приступообразного характера. Острые и режущие ощущения, сопровождающиеся чувством прохождения электрического тока по пальцам, могут указывать на шейный остеохондроз.
Длительность симптомов зависит от причины заболевания. Чем дольше игнорировать болевые синдромы в кистях, тем больше нарушается их двигательная активность. Если не лечить первые признаки развивающихся заболеваний пальцев, можно допустить необратимую деформацию суставов, при которой человеку дают инвалидность. Самые опасные осложнения:
- некроз костных тканей;
- остеомиелит (гнойно-некротический процесс, развивающийся в кости);
- остеолиз (полное рассасывание элементов костной ткани);
- генерализованный сепсис (гнойная инфекция.
Как правило, боль в суставах верхних конечностей является признаком развивающихся болезней кистей. Нередко такие симптомы указывают и на проявления заболеваний других органов. Болевой синдром в фалангах – это признак шейного остеохондроза, ишемической болезни сердца, патологий периферических нервов. Если болят суставы пальцев рук, важно быстро определить причину, чтобы выявить возможные факторы риска для здоровья человека.
Причиной болезненности суставов при сгибании фаланг могут быть следующие состояния:
- Защемление спинномозговых нервов. Возникает, когда нервные корешки, отходящие от спинного мозга, сдавливают грыжи, хрящи, опухоли, спазмированные мышцы, сухожилия или другие позвонки.
- Остеоартроз. Происходит дегенерация суставного хряща и развитие на костях остеофитов, что приводит к нарушению подвижности.
- Туннельный синдром. Происходит защемление срединного нерва, который проходит к ладони через запястной канал, ограждающий нервные волокна от сдавливания. Впоследствии может привести к тендовагиниту – воспалительному заболеванию сухожилий и сухожильных влагалищ;
- Стенозирующий лигаментит. Характеризуется блокировкой фаланг в разогнутом или согнутом положении. Чаще болит сустав большого пальца на руке. Патология относится к болезням сухожильно-связочного аппарата.
- Ризартроз. Происходит деформация хрящевых пластин в суставном соединении большого пальца руки после травмы или чрезмерной нагрузки.
- Вибрационная болезнь. Профессиональное заболевание, возникающее при работе с вибрирующим инструментом.
С проблемой отечности сталкиваются и пожилые пациенты, и молодежь. Иногда пальцы рук отекают по причине задержки жидкости в организме, но если они еще и болят, то это может указывать на патологические изменения костных соединений. Причины данного состояния могут быть следующими:
- открытые раны, ссадины, порезы;
- переломы, вывихи, травмы;
- укусы насекомых;
- невропатия лучевого нерва;
- патологии сердца и/или почек;
- фибромиалгия (мышечно-суставные боли);
- полицитемия (патологическое увеличение количества эритроцитов в крови);
- бурсит (воспаление суставной сумки);
- остеомиелит (воспаление костной ткани);
- хронический артрит разного генеза (ревматоидный, подагрический, септический, запущенный, гнойный и другие).
Любая болезнь суставов пальцев рук проявляется болевым синдромом в утренние часы. Чтобы не допустить прогрессирования патологии, необходимо поставить точный диагноз, а для этого пройти соответствующее обследование. Чаще болят пальцы рук по утрам при артритах разного происхождения. Заболевание может иметь не инфекционный характер, а проявиться из-за нарушений работы иммунной системы.
При ревматоидном артрите чаще болят суставные хрящи указательных пальцев, на которых видны уплотнения небольшого размера. При этой патологии может развиться и симметричное поражение суставов на двух руках. Инфекционный артрит затрагивает сразу несколько пальцев и развивается под воздействием вирусов или бактерий. Помимо боли наблюдается по утрам повышение температуры тела, интоксикация всего организма. Болят фаланги в утренние часы и при псориатическом артрите, и при подагре, и при остеоартрозе.
Последнее заболевание, помимо утренних болей, характеризуется скованностью и тугоподвижностью. Чаще остеоартроз наблюдается у женщин среднего возраста, поскольку его развитие связано с колебаниями уровня эстрогена. Подагру можно определить по нестерпимой приступообразной боли по утрам или ночью, сопровождающейся покраснением и отеком сустава.
Стенозирующий лигаментит запястья сопровождается жгучими болями во всех пальцах, кроме мизинца. Жжение и онемение чувствуется не только на окончаниях кисти, но и по всей длине ладони. Симптомы усиливаются ночью, а днем становятся слабее. Остеохондроз шейного отдела тоже сопровождается резкими болями в суставах конечностей, но онемение проявляется только в мизинце.
Панариций (гнойное воспаление тканей кисти) может тоже спровоцировать такой симптом. Возникает болезнь в результате инфекционного заражения. Боль имеет резкий, дергающий характер, постепенно усиливается, особенно по ночам. Фаланги опухают, становятся красными, прикосновения к ним очень болезненны, нередко повышается температура тела. Панариций требует быстрого оказания медицинской помощи, иначе человеку не избежать серьезных осложнений.
При синдроме Рейно сначала ощущается холод и спазм в сосудах, а потом из-за нарушения кровотока человек чувствует резкую боль в пальцах, которые опухают и синеют. На третьей стадии заболевания, когда кровоток налаживается, эта симптоматика проходит. Болевой приступ длится от нескольких минут до получаса. Болезнь Рейно является следствием атеросклероза конечностей, поэтому лечить нужно сначала его.
Почему болят суставы пальцев на руках во время беременности и после родов, точно знают гинекологи. Когда опухают конечности во время вынашивания ребенка, это указывает на следующие патологии:
- наличие суставных заболеваний;
- увеличение уровня релаксина – гормона, отвечающего за размягчение связок;
- защемление срединного нерва;
- нехватка кальция в организме;
- фибромиалгия, вызванная депрессией.
Болезненные ощущения могут быстро проходить, а иногда с каждым днем усиливаются. Часто это происходит на 35 неделе беременности, что связано с быстрым набором массы тела из-за чего происходит сдавление нервных стволов, которые соединяют кисть с рукой. Проблема заключается еще и в том, что женщину преследуют не только суставные боли, но и другие симптомы:
- жжение, зуд ладоней;
- внезапные острые боли в предплечье;
- онемение верхних конечностей.
Появление болезненных симптомов в кистях после любой физической нагрузки – это явный признак заболеваний сосудов. Болевые ощущения сопровождаются онемением суставов, судорогами, быстрой утомляемостью рук. Кожа становится бледной и холодной, волосяной покров редеет, ногтевые пластины утолщаются. Патология через время приобретает хроническую форму, в результате чего становится невозможным нащупать пульс на лучевой артерии, сужается просвет сосудов, нарушается кровоток конечностей. Боли становятся постоянными и появляются вновь даже при малой нагрузке.
С возрастом у человека хрящи истончаются, становятся хрупкими, при движении в них слышится хруст. Если после физической нагрузки появляются боли в кистях, то эта симптоматика может указывать на развивающийся полиостеоартроз. Заболевание характеризуется деструктивными изменениями суставов, которые болят при работе пальцев или перед изменением погоды. Человеку трудно разогнуть и согнуть кисть. Болевой синдром утихает, когда исключается работа руками.
Убрать симптомы заболеваний суставов и полностью излечиться поможет ранняя диагностика. Только опытный специалист (невропатолог, хирург, травматолог) сможет точно установить причину данной симптоматики. Диагноз ставится на основании результатов исследований и анамнеза пациента. При сборе сведений выясняется характер жалоб, время возникновения первых болей, наличие суставных патологий у ближайших родственников. Семейная предрасположенность в развитии артритов и артрозов играет большую роль.
Исследования, которые нужны при жалобах на боли в суставах конечностей:
- рентгенография;
- ультразвуковое исследование;
- компьютерная томография;
- электроспондилография (компьютерная диагностика позвоночника);
- магнитно-резонансная томография;
- контрастная дискография;
- анализы крови и синовиальной жидкости;
- пункция (ввод лекарственного средства в полость шишки);
- биопсия кожи.
Терапевтическая тактика определяется видом патологии, выраженностью симптомов, динамикой воспалительного процесса, особенностями клинического течения заболевания. При назначении медикаментозного лечения принимается во внимание наличие у пациента повышенной чувствительности к активным компонентам препаратов. Комплексное лечение подразумевает назначение хондропротекторов, нестероидных противовоспалительных средств (НПВС), глюкокортикостероидов.
Хронические боли в суставах нередко становятся результатом малоподвижного образа жизни, микротравм или воспалительного процесса. Помимо препаратов для снятия воспаления и гимнастических упражнений хорошо себя зарекомендовал БАД к пище линейки «Глюкозамин-Максимум» от Натур Продукт, который содержит два активных компонента: глюкозамин и хондроитин. Эти вещества являются естественными структурными элементами здоровой хрящевой ткани, непосредственно принимают участие в обменных процессах.
Благодаря своей натуральной природе они хорошо усваиваются и стимулируют обмен веществ в клетках хряща, способствуют восстановлению структуры хрящевой ткани после воспалительного процесса.
Помимо лекарственных препаратов назначается местный массаж, специально разработанные гимнастические упражнения. Отличного терапевтического эффекта удается добиться с помощью акупунктуры и других видов физиотерапевтических процедур. Обязательно назначается диета-стол №10 главные правила которой:
- снижение потребления соли;
- раз в неделю разгрузочные дни на овощах и молокопродуктах;
- рацион без употребления томатов, щавеля, острых блюд, жирных сортов мяса.
При суставных болях врачи рекомендуют проходить санаторно-курортное лечение. Доктора для каждого пациента подбирают индивидуальную программу реабилитации, которая будет максимально эффективна в каждом конкретном случае. В санатории обучают навыкам здорового образа жизни, проводят лечебную гимнастику, физиотерапию, массаж. Как правило, после такого лечения пациент надолго забывает о рецидивах заболевания.
При назначении медикаментов преследуются две цели: купирование воспалительного процесса и устранение болевого синдрома. В основном врачи используют ингибиторы циклооксигеназы (НПВС), а если причина болезни кроется в аутоиммунной патологии, то назначаются препараты стероидной группы. При остром инфекционном процессе могут применяться антибиотики.
Для быстрого облегчения симптомов назначаются медикаменты местного применения (кремы, мази, гели). При дистрофическом поражении суставных поверхностей рекомендуют использовать хондропротекторы. Эффективные препараты для устранения суставных болей:
- Целекоксиб. НВПС группы коксибов. Средство обладает обезболивающим, противовоспалительным, жаропонижающим действием. При артритах назначают по 200 мг 2 раза/сутки не более 5 дней. При неправильной дозировке могут возникнуть нежелательные реакции в виде сонливости, угнетения дыхания, болей в эпигастрии и даже коматозное состояние. Не назначают препарат при бронхиальной астме, колите, пептической язве, патологиях периферических артерий, беременности, лактации.
- Нимесил. Препарат относится к группе негормональных противовоспалительных средств. При болевом синдроме в костно-мышечной системе назначают в дозировке 100 мг 2 раза/день. Лекарство рекомендуется принимать после еды на протяжении 7-15 дней. При длительном лечении могут возникнуть побочные реакции со стороны лимфатической, кровеносной и центральной нервной систем: анемия, тромбоцитопения, головные боли, кошмары, головокружение. Не назначают Нимесил при воспалительных заболеваниях кишечника, язве, склонности к кровотечениям.
- Преднизолон. Синтетический глюкокортикостероидный препарат. Оказывает иммунодепрессивное, противоаллергическое, противовоспалительное действие. Суточная доза для взрослых составляет от 4 до 60 мг внутривенного или внутримышечного введения раствора. Детям до 12 лет вводят не более 25 мг/сутки. Длительность лечения – 5-7 дней. Возможные побочные реакции: нарушение менструального цикла и секреции половых гормонов, задержка жидкости, гипокалиемия, увеличение массы тела и прочие. Противопоказания: язва, склонность к тромбоэмболии, вирусные инфекции, артериальная гипертензия, герпес, сифилис и много других.
- Дексаметазон. Мощный синтетический глюкокортикоид. Обладает десенсибилизирующими, противошоковыми, антитоксическими, противовоспалительными свойствами. При артритах показано пероральное применение по 1-9 мг/сутки. Дозировка делится на 2-3 приема. Длительность лечения – от 3 дней до нескольких недель. Дексаметазон может стать причиной многих нежелательных эффектов, среди которых: тошнота, рвота, брадикардия, аритмия, стероидный сахарный диабет. Противопоказан препарат при повышенной чувствительности к компонентам.
- Метипред. Глюкокортикоидное средство, оказывающее иммунодепрессивное и противовоспалительное действие. При заболеваниях суставов назначают в дозе 4-48 г/сутки. Суточную дозировку принимают однократно. Длительность терапии – 3-7 дней, в зависимости от тяжести болезни. Могут возникнуть побочные реакции в виде нарушения пищеварения, кандидозных поражений пищевода, булимии. Противопоказания к применению Метипреда: туберкулез, непереносимость лактозы, вирусные или бактериальные инфекции.
- Дона. Хондропротектор, содержащий компоненты натурального хряща. Для лечения остеоартроза любой локализации назначается внутрь по 1 пакету порошка, растворенному в стакане воды 1 раз/сутки. Длительность терапии составляет 4-12 недель. Курс повторяют промежутками через 2 месяца. Побочные эффекты возникают редко: нарушение сердечной проводимости, тремор, онемение полости рта, языка. Препарат противопоказан при фенилкетонурии, пациентам с выраженной сердечной недостаточностью, тяжелой патологией печени или почек.
- Терафлекс. Комбинированный хондопротектор, содержащий глюкозамин и хондроитин. При изменениях в суставных тканях назначается для восстановления хряща по 1 капсуле 2 раза/день на протяжении нескольких месяцев (не меньше 6). Могут возникнуть метеоризм, запор, диарея, боли в животе. Противопоказан препарат при почечной недостаточности, беременности, лактации.
При артрите или артрозе пальцев рук одного медикаментозного лечения мало. Специалисты в период ремиссии заболевания предлагают пройти курсы лечебного массажа, количество сеансов которого врач определит индивидуально. Начинается процедура с разминания каждого участка руки. Если пациент сильных болей не ощущает, то на пораженные суставы начинается воздействие уже на первом сеансе.
Подготовительный этап массажа – это разогрев руки от локтя до пальцев спиралевидными движениями. Пациент находится в сидячем положении, рука укладывается на стол, согнутый локоть лежит на опоре, а под кисть подкладывается валик. После разогрева специалист разминает каждый палец по отдельности поглаживающими движениями, не воздействуя на суставы. Для лучшего эффекта делается 2-3 подхода.
Ускорить выздоровление, облегчить симптоматику и обеспечить профилактику осложнений помогают физиопроцедуры. Пациентам, у которых наблюдаются сильные болевые ощущения в пальцах рук, рекомендуется обратить внимание на следующие методики:
- Электрофорез. Лечение основано на глубоком введении под кожу противовоспалительных и обезболивающих лекарственных средств. Происходит процедура под действием постоянного электрического тока. Для подкожного введения часто используют сернокислую магнезию, эуфиллин, мумие, новокаин. Курс лечения – 10 процедур по 25 минут.
- Ультразвуковая терапия. Во время сеанса осуществляется микромассаж тканей с применением ультразвуковых колебаний частотой 800-900 кГц. Ультразвук активизирует обменные процессы, убирает излишки мочевой кислоты, повышает местный иммунитет. Время воздействия – 1-5 минут на одну зону. Сеанс длится 12-15 минут. Курс лечения – 10-12 процедур.
- Микроволновая (СВЧ-терапия). В основе лечения лежит применение электромагнитных колебаний волной до 1 м. Воздействие направлено на восстановление биологических процессов и функциональных систем клеточных структур. Продолжительность воздействия – 8-12 минут. Количество сеансов – от 2 до 12.
- Тепловые процедуры. Включают в себя воздействие тепла на пораженные суставы. Применяют паровые ванны с добавлением эфирных масел, солей или лекарственных трав. Длительность курса – 12-20 процедур по 15-20 минут.
- Баротерапия. Лечение в барокамере с пониженным или повышенным давлением помогает насыщать организм кислородом, что провоцирует мышцы, ткани и суставы быстрее восстанавливаться. Длительность процедуры 60 минут. Полный курс включает в себя 22-25 сеансов.
Воспрепятствовать разрушению суставного хряща в пальцах поможет народное лечение. Самые популярные рецепты:
- Возьмите густой кисломолочный продукт, смешайте с овсяными хлопьями, которые надо предварительно измельчить. Оставьте смесь на больных пальцах на всю ночь, обмотав тканью;
- Пропустите 500 г каланхоэ через мясорубку, залейте 1 л водки, настаивайте 5 дней. После настойку ежедневно втирайте в больные суставы;
- Смешайте 1 ст. л. оливкового масла с несколькими каплями свежевыжатого чеснока. Выпивайте утром натощак
Чтобы не страдать от воспалительных процессов в суставах пальцев и не лечить длительно артрозы и артриты, необходимо придерживаться несложных профилактических мер:
- держать руки в тепле;
- исключить алкоголь, сигареты;
- включить в ежедневное меню больше фруктов и овощей;
- не переносить простуду на ногах;
- убрать привычку «щелкать» пальцами;
- чай и кофе заменить травяными отварами;
- контролировать массу тела.
Имеются противопоказания. Перед применением проконсультируйтесь со специалистом.
источник
Благодаря эволюции, кисть человека, приобрела непростое анатомическое строение, в ней много разных костей и суставов: в одних только пальцах их целых четырнадцать. Каждый палец, кроме большого, состоит из трех фаланговых костей:
- проксимальной, соединенной с пястной костью при помощи пястно-фалангового сустава;
- срединной и дистальной, сочлененных с проксимальной фалангой и между собой двумя межфаланговыми суставами — срединным и дистальным.
Большой палец не имеет срединной фаланги. Пястно-фаланговый сустав каждого пальца руки выполняет три вида движений (сгибание-разгибание, отведение-приведение; ротация). Из-за того, что пястная кость большого пальца подвижна, кисть способна осуществлять захватывающие движения. Межфаланговые суставы имеют лишь одну степень свободы, (сгибание-разгибание). Несмотря на свои небольшие размеры, пальцевые суставы испытывают немало нагрузок и очень подвержены влиянию вредной среды, поэтому на их долю часто выпадают типичные заболевания, при которых болят суставы пальцев рук.
Кисть и пальцы адаптированы к сложным движениям и нагрузкам, поэтому они не должны болеть у здорового человека. Не будем принимать во внимание явные факторы, связанные с насильственными повреждениями: переломы и вывихи. Травма пальца любая всегда проявляется в его деформации, неестественном положении и невозможностью движений
Если болят суставы пальцев рук не из-за травмы это может означать:
- Ревматоидный артрит (первое, что необходимо исключить).
- Деформирующий артроз или полиартроз.
- Воспалительное заболевание сустава (инфекционный, подагрический, псориатический артрит).
- Периартрит (тендинит, лигаментит, синовит, миозит)
- Локтевой неврит
- Шейный остеохондроз.
Способствовать развитию данных недугов могут такие факторы:
- старые травмы;
- дегенеративные дистрофические процессы;
- хронические инфекции;
- нарушения гормонального баланса;
- наследственные факторы;
- работа руками с химикатами, раздражающими веществами;
- постоянные переохлаждение
Рассмотрим порознь все эти болезни и лечение каждой патологии.
Поражение кистей рук, а именно суставов пальцев — главный клинический признак ревматоидного артрита (РА) — болезни, поражающей чаше молодых людей.
Для этой опасной патологии, бьющей не только по суставам, но по всему организму свойственны симптомы:
- Болят суставы на пальцах обеих рук, вне зависимости от движения: в состоянии покоя, ночные часы и по утрам. При разминке пальцев кисти или ручной работе боль постепенно утихает.
- Начинается заболевание с того, что пальцы начинают периодически ныть, затем длительность и интенсивность боли нарастает.
- Суставы на второй стадии сильно распухают (признаки начала ревматоидного синовита).
- Сгибание и разгибания пальцев делаются крайне болезненными, свобода движений ограничена.
- При РА третьей степени появляются:
- выраженные ограничения;
- деформации: пальцы в виде шеи лебедя или бутоньерки;
- гипертрофия и фибротизация мягких тканей, что приводит к появлению множественных ревматоидных узелков.
- При поздней тяжелой форме РА наблюдается:
- анкилоз пальцевых суставов (полное сращение), при которых невозможно их сгибать и разгибать, отводить и приводить;
- контрактуры мышц и сухожилий, проявляющиеся в согнутых или отведенных пальцах: например, мизинец может отклоняться наружу.
Ревматоидный артрит имеет как суставные проявления в виде симметричного поражения пальцев на обеих руках, так и внесуставные (другие серьезные болезни, повышенная температура, маркеры воспалительного и ревматоидного процесса в крови — СОЭ, ревматоидный фактор, реактивный белок и др. показатели).
Лечение РА направлено на терапию боли и подавление ревматоидного процесса:
- Чтобы снять боль, применяют в острый период диклофенак, индометацин, нимесил и др. НПВС в виде инъекций, таблеток и наружных средств (мазей и гелей).
- Базовое основное лечение — антибиотики и иммуносупрессанты (сульфасалазин, метотрексат и др.), которые назначаются на длительное время.
- Дополнительно назначают ЛФК, массаж, физиотерапию (сухое тепло, бальнеотерапию, грязелечение) — все эти методики рекомендуют проводить не только в поликлинике, но и в санаториях.
Санаторно-курортное лечение разрешается в период ремиссии и противопоказано при обострениях ревматоидного артрита.
Деформирующий артроз в отдельном пальце как самостоятельное заболевание наблюдается в основном в виде осложнения вывиха или перелома пальца, когда он остается невправленным или неправильно срастается. Множественное дегенеративное поражение суставов пальцев рук бывает при генерализованной форме полиартроза, когда поражены многие крупные и мелкие суставы.
- Вначале умеренные периодические боли, пальцы становятся немного неловкими, становится трудной работа, требующая филигранной точности и мастерства.
- Затем болит сустав пальца на руке уже при сгибании, разгибании и других движениях. На рентгене начинает прослеживаться отдельные остеофиты в суставах и некоторое сужение щели.
- Суставы по причине разрушения хрящевого слоя и субхондральной кости деформируются и принимают веретенообразную форму. На снимке — множественные остеофиты, межсуставное пространство еще заметно, но неравномерной ширины.
- В поздней стадии резкая ограниченность движений, полное закрытие межсуставной щели, сильные узловые деформации: узлы Гебердена в дистальных фалангах; узлы Бушара — в проксимальных, у основания пальцев, там, где находятся головки пястных костей.
При артрозе нет внесуставных проявлений (изменения формулы крови, других патологий), если только он не протекает как артрозоартрит (такая форма бывает, когда артрит на поздней стадии приводит к артрозу).
- Лечебная гимнастика для кисти, физиотерапия, массаж — основные методы лечения артроза.
- При обострении боли лечащим врачом назначаются препараты противовоспалительного действия.
- При полиартрозе системного характера необходимо также устранить механизм, запустивший процесс:
- наладить хрящевой обмен при помощи хондропротекторов (на первых стадиях);
- установить специализированную диету при артрозе;
- бороться с остеопорозом, если он есть, через нормализацию кальциевого обмена;
- регулировать эндокринную систему, особенно деятельность щитовидной и паращитовидной желез;
- ликвидировать вредные факторы;
- стать активным человеком;
- заняться спортом.
К ним относятся разные виды артрита.
Инфекционный артрит в основном избирает более крупные суставы, но изредка может поражать и пальцевые (один или несколько), тип поражения при этом несимметричный. Суставная симптоматика (боли, отеки) может опаздывать и проявляться, когда острый инфекционный период уже позади.
Инфекционный артрит может принимать опасную форму обострения — гнойный артрит, симптомами которого являются:
- сильное опухание и покраснение пальцев в области суставов;
- анализ синовии определяет мутную коричневую окраску, гнойные и белковые сгустки; возможно ухудшение самочувствия (подъем температуры, тошнота, головная боль).
Лечение инфекционного артрита:
- антибиотик направленного действия (подбирается на основании бактериального посева);
- при острых болях — НПВС, стероиды;
- гнойная форма — вскрытие полости суставов, удаление гноя, промывка;
- физиотерапия, лечебная гимнастика.
Подагра (кристаллическая форма артрита) — болезнь неправильного обмена мочевой кислоты, из-за чего она в виде кристаллов уратов начинает откладываться в мягких тканях сустава.
- мучительные внезапные (чаще всего среди ночи) боли;
- высокая температура;
- выраженная кожная гиперемия большой площади,
- отложения солей уратов в виде подкожных тофусов.
Это заболевание чаще поражает стопы, но возможно и в кистях
При подагре болят суставы больших пальцев рук, преимущественно пястно-фаланговые, так как они — излюбленное место подагры. Могут поражаться и другие пальцы. Обычно подагрой страдают гурманы, предпочитающие мясо.
Лечение подагры напрямую связано с устранением избытка мочевой кислоты при помощи медикаментов и строгой диеты.
- При этой форме артрита главным образом поражаются дистальные, то есть ногтевые, фаланги.
- Отек может захватывать весь палец, из-за чего он утолщается и становится мягким.
Псориатический артрит является суставным проявлением псориаза и обязательно сочетается с его клиническими симптомами, поэтому диагностировать его легко.
Лечение ведется через устранение самого псориаза, что представляет известную трудность, и купирование обострений.
Травмы кисти, большие физические нагрузки часто приводят к периартриту кисти, при котором страдают сухожилия сгибателей и разгибателей и сами мышцы пальцев.
На фото: Тендовагинит кисти.
- Тендинит — воспаление сухожилий имеет почти бессимптомный характер: могут возникать боли в области пястно-фаланговых суставов при сгибании пальцев или напряжении кисти.
- Тендовагинит вызывает воспаление сумки сухожилия (бурсит), возникающего из-за трения сухожилия о поверхность сумки:
- в области пястно-фалангового сустава, там, где находятся сумки сгибателей пальцев, появляется отечность, которая может принять форму гантели;
- хронический тендовагинит переходит в ворсинчато-узелковый;
- заканчивается не леченный тендовагинит обычно разрывом сухожилия.
- Синовит пальцев обычно сопровождается небольшой отечностью без выпота и затруднением движений.
Лечение: инъекции кортикостероидов и режим покоя для больной кисти.
- Лигаментит (воспаление межфаланговых связок) бывает обычно после травм или повышенных нагрузок. Проявляется только небольшими локальными болями при напряжении пальцев или пальпации области связок. Рентгенография болезнь не выявляет.
Лечение: местные стероидные инъекции; иногда, чтобы исключить нагрузки, проводят иммобилизацию пальцев кисти.
- Миозит — это заболевание может поражать короткий сгибатель большого пальца. Симптомы:
- большой палец отекает в области пястно-фалангового сустава;
- движения им делаются болезненными;
- стетоскопом прослушивается хруст (крепитация) в сгибателе.
Лечение боли суставов пальцев рук при миозите:
- на кисть накладывается шина;
- производятся инъекции трианциколона, снимающие боли и отеки.
Неврит локтевого нерва бывает при травмах лучезапястного сустава. Пальцы на эту патологию реагируют ярко и выражено, но не в виде боли, а в невозможности следующих движений:
- Полного сгибания пальцев при их собирании в кулак.
- Царапания мизинцем поверхности стола при плотно прижатой к столу кисти (не сгибается концевая фаланга).
- Приведения большого, безымянного пальца и мизинца (они так и остаются в отведенном положении).
- При полном омертвении нерва и нарушенном кровообращении наступает побеление и онемением пальцев.
- электромиостимуляция;
- иглоукалывание;
- витамины группы В и др.;
- лечение гомеопатией;
- нейрохирургическая операция по восстановлению нерва.
Боли в пальцах при шейном остеохондрозе являются признаком радикулопатии — раздражения спинномозговых позвонковых нервов шейного отдела.
Болевой симптом при шейной радикулопатии напоминает короткий жгучий электрический разряд, идущий от шейного позвонка в руку и пальцы при поворотах, сгибаниях и разгибаниях шеи. Прострелы могут перемежаться с парестезией: покалыванием, жжением, мурашками, онемением.
Лечатся такой болевой синдром при помощи НПВС, миорелаксантов, лечебной гимнастики для шейного отдела (при острых болях рекомендуется ПИРМ).
Первый врач, который должен обследовать боли в суставах пальцах рук, это, конечно, ревматолог, так как, во-первых, ревматоидный артрит поражает вначале именно мелкие суставы, а во-вторых, это врач, к которому можно обращаться при всех болях в суставах до обследования и диагностики.
Вкратце подытожим, какие могут быть болезни при разных симптомах:
- Тянущие ночные, утренние боли, проходящие с началом движений пальцами, с симметричным поражением суставов (поражаются парные пальцы, например, большой, безымянный и мизинец на обеих кистях) и образованием ревматоидный узелков — ревматоидный артрит.
- Боли такого же характера, но нет симметрии (могут поражаться один или несколько непарных пальцев) — инфекционный артрит.
- Резкое внезапный болевой приступ, с температурой, потемнением кожи и распуханием пястно-фаланговых суставов (одного или нескольких) — подагра.
- Невозможно сгибать пальцы, они стали в виде сосисок, а на коже в разных областях (особенно локти, кисти, кожа головы) белые чешуйчатые пятна, похожие на лишай — псориатический артрит.
- Пальцы болят при движениях, из тяжело сгибать и разгибать; они утолщены на кончиках, посередине и у основания; скрючены или отведены в сторону — деформирующий полиартроз.
- Такие же явления с любым одним пальцем — артроз, а если палец большой, ризартроз.
- Отечность, болезненность пальца, вдруг появившаяся после травмы или нагрузок — симптомы периартрита.
- Невозможность совершения отдельных движений, онемение, побледнение кожных покровов пальцев — локтевой неврит.
- Прострелы боли, покалывания, мурашки в пальцах при движениях шеей — шейный остеохондроз или грыжа.
Лечащий врач должен вначале провести кабинетный осмотр, и может назначить следующие обследования:
- Рентгенографию кисти (в большинстве случаев, но особенно при артрозе, когда при помощи рентгена определяют стадию заболевания)
- Артрографию, анализ синовиальной жидкости (при периартрите, гнойном артрите)
- Электронейромиографию (при миозите, неврите локтевого нерва).
- Общий, биохимический, бактериологический анализы крови (при подагре, инфекционном, псориатическом артрите).
- Анализ на ревматоидный фактор, С -реактивный белок (ревматоидный артрит).
- Рентгенография (КТ, МРТ) шейного отдела (при шейном остеоартрозе).
Помимо этого, могут быть назначены и другие специфические обследования для определения причины боли в суставах пальцев.
источник