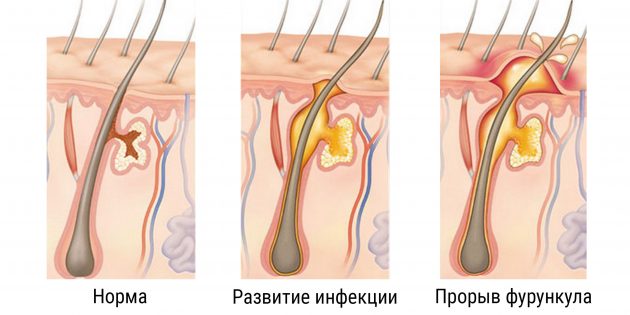
Фурункул — заболевание кожи с гнойным проявлением, в процессе которого наблюдаются боли в месте поражения кожных покровов. Снять боль от фурункулов — главная задача, чтоб облегчить состояние пациента. Болевые ощущения и воспалительные процессы вызывает стафилококк. Важно выявить причину развития болезни, чтобы в будущем избежать повторного появления.
Главные причины возникновения фурункулов:
- недостаток витаминов и минералов;
- снижение иммунитета;
- физическая и психоэмоциональная усталость;
- хронические болезни;
- нарушение правил гигиены;
- сбои в метаболических процессах в организме;
- чрезмерная потливость;
- расчесывание укусов от насекомых;
- заболевания инфекционного и воспалительного характера;
- загрязнение кожного покрова.
Чирей появляется на любом участке кожи, где есть волосяной покров. Частая локализация — задняя поверхность шеи, бедро и ягодицы, тыл кисти, предплечье и лицо. Местонахождение на лице очень опасно, так как возбудитель-стафилококк может вызвать не только фурункулез, но и менингит. Фурункул образуется по такой такой схеме: изначально выражается над уровнем кожи ярко-красного оттенка инфильтрат. Позже появляется небольшой участок, который производит гнойные выделения. Когда гной выйдет наружу, сформируется стержень. В итоге возникает глубокая язва, что кровоточит, а через несколько суток заживает, оставляя рубец. Чирей болит и развивается на протяжении 10-ти дней.
Внешне чирей трудно не заметить. Помимо эстетического неудобства, он еще и сильно болит. При фурункуле не наблюдается резкое ухудшение здоровья, но могут развиваться такие симптомы:
Фурункулы могут стать причиной мигрени, спазмов, упадка сил, потери аппетита.
- поднятие температуры тела;
- быстрая утомляемость и чувство слабости;
- мигрень;
- учащенное сердцебиение;
- тошнота;
- набухание лимфатических узлов;
- спазм мышц.
Если человек обнаружил у себя на теле одновременно больше 3-их чирьев — это повод обратиться к врачу. Потребуется сдать кровь, чтобы определить уровень воспалительного процесса, поскольку не исключена вероятность развития фурункулеза. От фурункула (даже одного) могут появляться многочисленные воспаления. Заболевание нередко прогрессирует и длится на протяжении долгих лет.
В зависимости от стадии протекания воспалительного процесса, характер боли бывает разным. На первой этапе, когда чирей только появляется, чувствуется болезненность при легком прикосновении к месту, где локализуется опухоль. Когда фурункул созревает, поднимается температура и появляются иные симптомы — это вторая стадия. Болевые ощущения на этом этапе становятся резкими и наблюдаются гнойные выделения. Третья стадия характеризуется полным исчезновением неприятного образования, болевых проявлений не ощущается.
Чирей доставляет массу неудобств, чтобы избавиться от неприятной боли, важно принимать меры. Эффективнейший метод — прикладывание компресса. Допускается сделать небольшую повязку или применить смоченную салфетку и приложить к больному месту. Нужно, чтобы компресс был теплый, поэтому используется либо теплая вода, либо грелка. В зависимости от того, где расположен чирей, разрешено применять солевые ванночки, которые качественно преодолевают инфекцию и способствуют облегчению.
Народная медицина богата множеством подручных средств для борьбы с фурункулезом. Первым лекарем станет алоэ. Нужно разрезать напополам листик и прикладывать так, чтобы сок выходил на больное место. Употребление по 1-й чайной ложке сухих дрожжей трижды в день также избавляет от недуга. Лечит фурункулы и куркума. Специя снимает воспалительный процесс и действует как антибиотик, только натуральный. Употребляется вовнутрь 1 ч. л. куркумы с 0,5 ч. л. кипяченой воды несколько раз в день.
Врач-дерматолог назначает медикаментозное лечение. Для этого используются мази, крема и антибиотики. Специалисты не рекомендуют проводить водные процедуры, но разрешается при обширном фурункулезе использовать для ванны марганцовку в виде дезинфекции. Салициловый спирт и «Фурацилин» применяется как антисептики. Раствор новокаина с антибиотиками снимает болезненные ощущения и не допускает дальнейшее развитие фурункула. Облучение ультрафиолетом и УВЧ-терапия дозировано применяются на ранних стадиях недуга.
Дабы предупредить столь неприятное явление, достаточно придерживаться нескольких правил:
- блюсти принципы личной гигиены;
- правильно ухаживать за кожей, соответственно ее типу (жирная, комбинированная, нормальная);
- обрабатывать антисептиками кожные покровы при малейших царапинах или ранениях;
- своевременно лечить все виды заболеваний;
- правильно питаться и употреблять витамины;
- вести здоровый образ жизни.
Профилактика осложнений при фурункулезе лежит в предупреждении разрыва фурункула. Строго запрещено самостоятельно выдавливать чирьи, что может послужить распространением инфекции по всему телу. Самолечение также под запретом, важно вовремя обращаться к доктору, чтобы избежать осложнений и последствий.
источник

Фурункул образовывается на здоровой коже и может появляться повторно, после стафилодермии как глубокой, так и поверхностной. Какие факторы влияют на появления фурункулов?
1. Экзогенные факторы – появление болезненных фурункулов из-за механических травм – частиц пыли, металла, угля, которые создают все условии для развития инфекции. Также сюда можно отнести трение одежды, особенно на ягодицах, пояснице и шее, из-за этого стафилококки повторно внедряются и переходят в патологические формы. Болезненные фурункулы могут появляться из-за чесания ногтями при таких заболеваниях – экзема, нейродерматозы и чесотка. Также необходимо обратить внимание на бытовые и производственные причины, чаще всего эти факторы провоцируют развитие фурункулов.
2. Эндогенные факторы, то есть появление болезненных фурункулов зависит от внутренних проблем с организмом. Проблемы вызваны такими заболеваниями нарушение обмена веществ, наличия у больного сахарного диабета, ожирения, малокровия, гиповитаминоза, заболеваний, как эндокринной, так и нервной системы, алкоголизмом, постоянные перегревания или переохлаждения, которые снижают иммуноспособность организма бороться с разными бактериями, которые провоцируют появление фурункулов.
Фурункулы чаще всего появляются осенью и весной, подвержены им в большинстве случаев взрослые, реже дети. Чаще всего предрасположены к этому заболеванию мужчины.
1. Одиночные фурункулы, когда возникает только один фурункул, и он каждых несколько месяцев повторяется.
2. Одиночные рецидивирующие фурункулы, они повторяются очень часто через короткое время – несколько дней, недель.
3. Фурункулез, когда постоянно появляются фурункулы, один за другим.
Все фурункулы имеют свои стадии развития – стадия появления инфильтрата; стадия нагноения, некроза; последняя стадия, когда фурункул заживает.
1. Сначала волосяной фолликул начинает окружать твердый инфильтрат яркого красного цвета, он имеет нерезкие границы, может сопровождаться покалыванием и не очень большой болью.
2. Затем инфильтрат начинает перерастать в плотную опухоль, она начинает расширяться и появляется боль.
3. Отек окружающих тканей (веки, губы, щеки).
4. На второй стадии фурункул может вырасти до 3 см в диаметре, в его центре начинает формироваться стержень с гноя.
5. Фурункул имеет конусообразную форму, кожа при этом гладкая лоснящаяся.
6. Появление резких болей.
7. Повышение температуры до 38 градусов.
8. Симптоматика интоксикации человек чувствует себя разбитым, появляется головная боль и слабость.
9. После вскрытия пустулы выделяется гной, возможно с кровью и обязательно пробка (стержень). Кода удаляется это все боль, отечность постепенно исчезает, а фурункул начинает рубцеваться за два дня. Сначала может быть сине-красным, затем белым и в конце его почти не видно. Обычно фурункул развивается до 10 дней.
На разных участках тела, кроме подошвы на ногах и ладоней на руках, здесь нет волос. Одиночные фурункулы характерны для затылка, живота, предплечий, ног, ягодиц.
Очень сильную боль можно почувствовать из-за появления фурункула на наружном слуховом проходе, на верхней губе, но нужно знать о том, что такие фурункулы не только болезненные, а и опасны для здоровья, может возникнуть тромбоз как венозного, так и лимфатического пути, при этом образовываются септические флебиты в сосудах мозга.
При удалении фурункулов в области бедра, шее, груди и рядом с лимфоузлами может развиваться лимфангит или лимфаденит. Фурункул очень опасны тем, что могут появляться метастазы в почках, печени и других внутренних органах. К таким осложнениям нужно отнестись предельно серьезно.
1. Самостоятельное выдавливание.
4. Появление фурункулов на коже лица.
5. Появление фурункулов в области носа, внутри носа, в носогубном треугольнике.
Методика будет зависеть о того, на какой стадии развития находится фурункул.
1. Если период инфильтрации, то используется облучение ультрафиолетовым лучом.
2. В стадии, когда фурункул уже созрел, его обкалывают антибиотикам и новокаином. Затем на фурункул накладываются специальные гипсовые съемные лонгеты. Если нужно повторять такую процедуру нужно ежедневно.
3.Стадия выхода стержня. На пораженное место накладывается специальная повязка с азотнокислым серебром. Ее нужно менять ежедневно.
Если вовремя обколоть пораженное место, фурункул быстро пройдет. Ни в коем случаи нельзя самостоятельно выдавливать фурункул, из-за этого инфекция начнет только распространятся, и ваша жизнь окажется под угрозой.
Стержень можно удалять только после того, как он наполнялся. После удаления, кожу вокруг фурункула нужно обязательно обработать спиртом, зеленкой.
Очень хорошо поможет справиться с болезненными фурункулами ихтиол, он является противовоспалительным, кератопластическим, обезболивающим и бактерицидным средством. Его нужно нанести на фурункул и накрыть ватой. Ихтиоловая лепешка, которая образовывается после этой процедуры, очень легко смывается.
В случаи, если болезненный фурункул абсцедирующего характера или является запущенным карбункулом, делается операция, пораженное место разрезают под наркозом, затем врачи выписывают медикаментозное лечение.
Итак, болезненность фурункула объясняется его природной стадией развития и очень важно правильно относится к этому заболеванию, чтобы не возникло тяжелых осложнений.
источник
Фурункулез является распространенной патологией. Нарывы могут появляться на любой части тела. Также может возникать чирей на руке. Вызвать такой недуг могут болезнетворные микроорганизмы. Сами по себе нарывы являются не опасными в том случае, если лечение проходит правильно и своевременно.
Совет. Ни в коем случае нельзя пытаться самостоятельно выдавить или проколоть фурункул на руке или на любой другой части тела.
Фурункул на пальце, на кисти, на ладони руки появляется в том случае, если бактерии проникают в волосяные луковицы, в сальные железы и в окружающие участки эпидермиса, вследствие чего начинает развиваться гнойный процесс. Чаще всего возбудителем является золотистый стафилококк. Причинами появления нарыва могут стать:
- частые острые респираторно-вирусные заболевания;
- ранки или микроповреждения на кожном покрове;
- отсутствие личной гигиены;
- ношение слишком тесной одежды, которая постоянно натирает;
- повышенная функция сальных желез;
- влияния на эпидермис вредных химикатов;
- сахарный диабет;
- плохая работа иммунной системы;
- несбалансированное питание;
- дефицит витаминных веществ;
- отсутствие устойчивости к стафилококку.
Также провоцирующими факторами развития проблемы могут стать резкая смена климатических условий, неврозы, частые стрессы и эмоциональные перенапряжения. По мнению некоторых людей, фурункулезом страдают только те, кто и до этого испытывал определенные проблемы с кожей или имеет хронические кожные заболевания. Но это мнение неверно. Столкнуться с чирьями может каждый человек, независимо от пола и возрастной категории.
Обычно на локтевом суставе или на другом участке руки нарыв проходит за семь-девять дней. Развитие чирья происходит быстро. Вначале на эпидермисе появляется небольшое уплотнение, оно краснеет, опухает, сильно болит, после чего внутри скопляется гнойное содержимое. Когда гноя становится много, нарыв вскрывается, его содержимое изымается наружу. Это может сопровождаться небольшим кровотечением из образовавшейся ранки. На месте гнойника остается шрам, который в норме проходит спустя время. Такие процессы происходят в норме.
Если же нарыв опухает, уплотняется, вокруг него отмечается появление красного ободка, это дополняется сильными болями, местной и генерализованной температурой, это повод к обращению к врачу. Такое состояние является опасным для организма и может спровоцировать следующие осложнения:
- сепсис крови стафилококкового происхождения;
- воспалительный процесс в лимфатических узлах;
- развитие пиелонефрита;
- развитие артрита;
- менингит.
На локтевом сгибе или на другом участке руки на первых этапах чирей можно спутать с прыщем.
Важно! Нельзя давить образование, особенно грязными руками, это может вызвать осложнения.
Выявить гнойное образование можно по следующим симптомам:
- На начальном этапе возникает боль в том месте, где расположен прыщ.
- При надавливании на пораженный участок ощущается уплотнение под кожей.
- Пациент может ощущать пульсацию или «подергивание» в болезненном месте.
- Эпидермис становится окрашенным в бардовый цвет.
- Если человек пытается выдавить гной самостоятельно, на начальной стадии развития это вряд ли получится. Такие манипуляции только усугубят состояние, вызовут более интенсивную боль.
Такие симптомы можно устранить, если своевременно начать лечение.
Фурункул на локте появляется чаще всего, поскольку в этом участке отмечается постоянный контакт с одеждой и при повышенном потоотделении это становится отличной средой для развития бактерий. Гнойник имеет несколько стадий развития:
- Вначале появляется небольшой бугорок, он располагается в дерме.
- Через несколько дней воспалительный процесс становится ярко выраженным.
- Еще спустя время происходит поражение соседних слоев эпидермиса.
- Окрас кожи становится бардовым.
- В пораженном участке накапливается гнойное содержимое.
- В самом образовании виднеется зеленоватая жидкость.
- Через несколько дней по центру нарыва виднеется стержень.
- Когда гнойного содержимого становится очень много, нарыв вскрывается самостоятельно, жидкость вытекает наружу.
- Через три-четыре дня ранка полностью очищается от скопившегося гноя, на ее месте остается шрамик.
- Через какой-то временной промежуток рубец рассасывается самостоятельно.
Такие стадии развития проходят в норме, если человек не вмешается. Но такое случается нечасто, поскольку во многих случаях больной пытается выдавливать содержимое, результатом становится образование ранки. Болезненные ощущения становятся более выраженными, а образование увеличивается в размерах.
При наличии фурункула на руке рекомендуется обратиться к доктору, поскольку только профессионал может назначать грамотное лечение. Вначале следует посетить дерматолога, который занимается лечением болезней кожи. В некоторых ситуациях после консультации дерматолога может понадобиться посещение эндокринолога (если образование вызвано гормональными сбоями) и хирурга (если нарыв очень большой и медикаментозное лечение не помогает либо он находится в таком месте, которое следует избавить от чирья как можно быстрее).
Для постановки правильного диагноза, дерматолог проводит следующие мероприятия:
- осматривает кожный покров;
- осуществляет бактериологический посев;
- проводит дерматоскопию.
После проведенных диагностических мероприятий врач может достоверно поставить диагноз и назначит самое эффективное средство для того, чтобы вылечить фурункул.
С помощью аптечных препаратов можно снять выраженность воспалительного процесса, ускорить созревание нарыва, вытянуть гнойное содержимое, способствовать регенерации кожи. Чаще всего назначаются такие терапевтические мероприятия:
- компрессы и аппликации с применением раствора серебра – это средство назначают для помощи в лечении многих заболеваний кожного покрова;
- мазь, помогающая быстро и эффективно избавиться от нарыва – Димексид, Биопин;
- введение с помощью инъекций в пораженные участки новокаина и антибактериальных препаратов.
Совет. В период лечения следует периодически обращаться за консультацией к лечащему специалисту.
После того, как гнойник созревает, происходит его вскрытие, обязательно проводятся дальнейшие мероприятия по обеззараживанию и по лечению. Поврежденный участок тщательно промывается раствором перекиси водорода. Также назначается аппликация из солевого раствора. Чистая марля или бинт пропитывается в концентрированном растворе соли, прикладывается к ранке, фиксируется лейкопластырем.
В данный этап лечения помочь может и раствор бриллиантового зеленого. С помощью этого средства можно отлично подсушить и обеззаразить ранку. Дополнительно можно делать примочки из отвара ромашки и календулы.
В большинстве ситуаций лечение ограничивается консервативной терапией. к помощи хирурга обращаются только в том случае, если консервативная терапия не приносит желаемого эффекта, либо если требуется быстрое лечение и удаление образования. К хирургу рекомендуется обращаться в следующих ситуациях:
- запущенная стадия болезни с сопутствующими симптомами;
- наличие интенсивно выраженного воспалительного процесса;
- наличие опасности распространения инфекционного процесса в регионарные или периферические лимфатические узлы.
Совет. Не нужно бояться хирургического вмешательства. Процедура обычно проводится с использованием анестезии, поэтому пациент ничего не почувствует.
Соблюдая простые правила и рекомендации, можно предотвратить развитие гнойного образования. Врачи рекомендуют:
- следует систематически выполнять очистку кожи от загрязнений и омертвевших частиц эпителия с помощью скраба и пилинга;
- при чрезмерной жирности кожи пользоваться соответствующими косметическими средствами;
- восстановить обмен веществ;
- скорректировать рацион;
- наладить питьевой режим;
- своевременно проводить лечение кожных заболеваний;
- повышать иммунитет с помощью иммуностимулирующих средств, занятий спортом, закаливаний;
- не переохлаждаться.
Соблюдая указанные рекомендации, можно защитить свой организм от развития фурункулеза.
Баба Нина о России: » Гром грянет в октябре 2018 и деньги упадут с неба.
источник
Очень болит фурункул – симптом того, что он созревает. В простонародье данный вид заболевания называют чиреем. Но для начала немного информации об этом заболевании.
Заболевание фурункулез – это острое гнойно-некротическиое воспаление волосяного фолликула и окружающей его мягкой ткани, вызванное стафилококковой бактерией, известной медицине как Staphylococcus aureus, или золотистый стафилококк. Это одно из самых распространенных гнойных заболеваний кожи. Фурункул может образоваться на здоровом участке кожи, а может быть и результатом такого заболевания, как стафилодермия (ряд гнойно-воспалительных процессов кожного покрова, развивающиеся под влиянием стафилококковых бактерий). Большую роль в формировании фурункулов играют два предрасполагающих фактора: экзогенный и эндогенный.
- Экзогенный фактор обусловлен мелкими механическими повреждениями кожи, трением одежды, расчесыванием ногтями и метеорологическими условиями. Особое внимание уделяется производственным и бытовым факторам, которые могут поспособствовать возникновению фурункула.
- Эндогенный фактор обусловлен истощением организма, нарушением обмена веществ, болезнями ЖКТ (желудочно-кишечного тракта), гиповитаминозом, малокровием, постоянным переохлаждением, нарушением функций эндокринной системы, алкоголизмом и другими. Все это, как в отдельности так и в совокупности, может привести к снижению иммунитета.
Чаще всего фурункулы возникают осенью и весной. Различают несколько стадий патогенеза:
- Одиночный фурункул, который возникает однажды, или же когда он появляется несколько раз в промежутке в несколько месяцев;
- Рецидивирующий одиночный фурункул – постоянные рецидивы, возникающие в промежутке в несколько дней иди недель;
- Фурункулез – появление фурункулов чередой.
Воспалительный процесс имеет три стадии развития и на всех трех стадиях сопровождается болью.
- На первой стадии развивается инфильтрат, с сопутствующим покалыванием и болезненностью. Твердый на ощупь, красного цвета, с нечетко выраженными границами, которые постепенно расширяются, а область припухлости становится болезненной при касании и надавливании.
- На второй происходит некроз и нагноение тканей кожи. Эта стадия начинается на третий – четвертый день формирования. Диаметр фурункула при этом может быть от одного до трех сантиметров. В центре очага появляется гнойный стержень и пустула на его поверхности. На этой стадии может подняться температура тела до 37º-38ºС, сопровождающаяся общим недомоганием и головной болью. Боль становится резкой, а из фурункула выделяется гнойное содержимое и некротический стержень.
- Третья стадия – процесс заживления. После удаления стрежня остается боль в ране, а в течении трех жней образуется рубец, который в начале заживления сине-красного цвета, а потом становится еле заметным. При затяжном течении заболевания возникает инфильтрат, но отсутствуют нагноение и некроз.
Особо опасны места локализации на лице – это может привести к сложным заболеваниям: менингит, тромбоз вен и лимфатических путей, септический флебит сосудов мозга и сепсис.
Локализация рядом с лимфатическими узлами на шее, груди и бедрах может привести к развитию острого стволового лимфангита и лимфаденита. Наблюдаются также метастазы в почки и печень. Все осложнения, связанные с фурункулезом, делают это заболевание весьма опасным. Попытки самостоятельно выдавить фурункул, неправильное лечение, травмы при бритье – все это способствует к появлению осложнений. Фурункулез – это множественно-рецидивирующее высыпание на коже. По течению заболевание бывает хроническим и острым. При остром течении появляется много очагов воспаления, во временном промежутке от недели до месяца. При хроническом – непрерывно появляется небольшое количество фурункулов в короткие временные интервалы, а заболевание длится несколько месяцев.
Существует большое количество методов для лечения. Как правило, больным назначается амбулаторное лечение. При осложненных формах или в случаях когда фурункул на лице – проводится госпитализация. Для того, чтобы обезболить фурункул на стадии созревания, необходимо сделать ватный компресс из димексида, плотно забинтовать на месте поражения и выдерживать по тридцать минут два раза в день. Этот компресс действует не только как обезболивание при фурункулезе, но и стимулирует процесс созревания. Для предотвращения рецидивов, срезают волосы около фурункула, а кожу протирают раствором из 70% спирта + 3% перекиси водорода + 3% борного спирта (1:1:1). Обязательно протирать от края к центру! Больно ли удалять фурункул?
Если после образования фурункула вы обнаружили повышение температуры тела, озноб, а область воспаления становится больше и болезненней, немедленно обращайтесь к врачу и не занимайтесь самолечением.
Сам процесс лечения зависит от стадии развития. Например на первой стадии (период появления инфильтрата) назначают больным ультрафиолетовые облучения. В случаях хирургического вмешательства, проводится обкалывание антибиотическими и обезболивающими препаратами (растворы антибиотиков+новокаин). Пораженную часть тела изолируют и создают покой — накладывают гипсовый лонгет. В случае, если воспалительный процесс не завершается, на фурункул ежедневно накладывают компрессы 1% раствора азотнокислого серебра. Как правило, процедура обкалывания фурункула способствует скорейшему выздоровлению. Образовавшиеся раны, после вскрытия фурункула, промывают раствором перекиси водорода, делают ежедневные повязки, смоченные в гипертоническом растворе натрия хлорида. Это способствует лучшей очистке от некротической массы. Обязательно назначаются повязки с мазью Вишневского, которые меняют каждые два – три дня.
Выдавливание фурункула категорически запрещено! Это может вызвать распространение инфекции в организме, что в свою очередь приводит к развитию сложных заболеваний, угрожающих жизни.
Стержень фурункула удаляется после его полного созревания, то есть в то время, когда он полностью отделился от окружающей его ткани. Окружность фурункула протирают спиртовым раствором метиленовым синим или бриллиантовым зеленым. В лечении применяют ихтиол, как бактерицидное, противовоспалительное и обезболивающее средство. Тщательно смазывают очаг поражения и накрывают ватой, а когда препарат высыхает, образуется «лепешка». Перевязка проводится каждый день. Ихтиол не применяют в случае, когда фурункул уже вскрылся, так как создается препятствие для выхода гнойной и некротической массы. Назначаются антибиотики в виде таблеток или внутримышечных инъекций. Самые распространенные антибиотики: цефалексин, левофлоксацин, ванкомицин, диклоксацин, метронидазол и другие.
Профилактика фурункулов – это в первую очередь соблюдение гигиенических норм. Поддерживайте свое тело в чистоте. Если вы обнаружили маленькую ссадину или травму, то не откладывая обработайте ее йодом или бриллиантовым зеленым спиртом, для предотвращения попадания инфекции в волосяной фолликул. Крайне не рекомендуется использовать спички или другие твердые предметы для очистки слухового прохода, так как это может привести к развитию фурункула в наружном слуховом проходе.
В случаях частых появлений фурункулов необходимо обратиться к врачу.
источник
Первое правило — не трогать гнойник!
Стремление расковырять неэстетичный фурункул стоило жизни многим известным людям. Тому же Жозефу Игнасу Гильотену, которому приписывают изобретение гильотины. Или великому русскому композитору Александру Скрябину. Но не будем о нехорошем раньше времени.
Фурункулами или чирьями называют плотные округлые гнойники-нарывы, иногда вздувающиеся на поверхности кожи.
Выглядит это малоприятно. Примерно вот так (возможны варианты других размеров и степени покраснения эпидермиса вокруг):
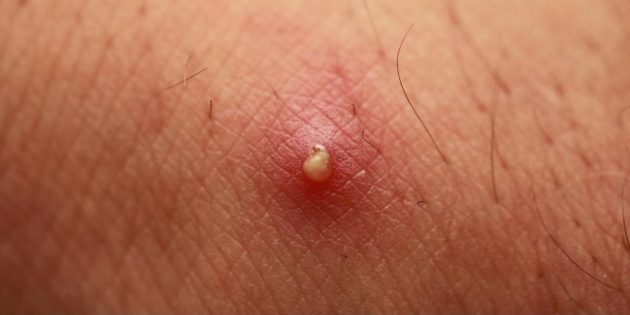
Ощущается ещё неприятнее. В отличие от обычного прыщика, с которым поначалу можно спутать развивающийся нарыв, чирей болит, а кожа рядом с ним выглядит воспалённой и нередко имеет повышенную температуру. И в целом это логично, если понимать, откуда взялась гадость.
Во всём виноваты бактерии Boils — Treatments, Causes, and Symptoms , точнее стафилококки. Они обитают на коже каждого из нас и в большинстве случаев не доставляют особых хлопот. Однако при определённых условиях возможно нарушение мирного договора.
При травмах, механических повреждениях (например, постоянном трении) или снижении кожного иммунитета (его вызывают самые разные причины: от авитаминоза до диабета) стафилококки могут проникнуть под кожу. В частности, в волосяной фолликул — мешочек, из которого растут волоски.
Воспаление развивается в волосяном фолликуле, поэтому в центре фурункула всегда находится волос.
В ответ на агрессию организм отправляет в тот же мешочек лейкоциты — белые кровяные тельца, чья задача — поглотить и переварить обнаглевших микробов. Уничтожая заразу, лейкоциты гибнут сами — так образуется гной.
Умирая, защитники выделяют вещества, вызывающие местную воспалительную реакцию. Поэтому кожа вокруг поля боя отекает, краснеет и становится горячей.
Покраснение и болезненность сохраняются до тех пор, пока фурункул не вскроется и не опорожнится. Стадии этого процесса выглядят примерно так:
Волосяной мешочек тесно связан с кровеносными сосудами. Если неосторожно повредить их (например, пытаясь выдавить гной из недозревшего фурункула, где лейкоциты ещё не одержали победу над микробами), — бактерии могут попасть в кровоток. А это чревато заражением крови.
Вместе с кровью микробы попадают во внутренние органы, из-за чего те начинают сбоить.
Особенно опасны в этом плане фурункулы на лице, шее или волосистой части головы. Инфекция быстро попадает в мозг и может привести к менингиту, тромбозу вен мозга и иным крайне неприятным состояниям.
Лучше — никак. Если у вас появился фурункул, наиболее продуманным решением станет поход к врачу — терапевту, дерматологу или хирургу. Специалист осмотрит нарыв, оценит его расположение и размеры, проанализирует ваше состояние здоровья и по результатам даст рекомендации, как лучше всего лечить фурункул конкретно вам. Вот эти рекомендации и надо будет прилежно выполнять дома.
Если же вы пока не попали к врачу, домашнее лечение может заключаться только в следующем Boils — Treatments, Causes, and Symptoms :
- Используйте тёплые компрессы. Они помогут уменьшить боль и ускорят созревание фурункула. Аккуратно накладывайте марлю, смоченную тёплой водой, 3–4 раза в день на 15 минут.
- Наносите на фурункул антисептические мази с вытягивающим эффектом: ихтиоловую, гепариновую, синтомициновую (какую именно выбрать, лучше посоветоваться с медиком)
Ни в коем случае не вскрывайте нарыв иглой и не выдавливайте гной!
- Если фурункул вскрылся самостоятельно, тщательно промойте ранку антибактериальным мылом, затем обработайте любым антисептиком — можно на спиртовой основе. Нанесите мазь с местным антибактериальным эффектом, например левомеколь или тетрациклиновую, и наложите повязку. 2–3 раза в день промывайте ранку тёплой водой и прикладывайте тёплые компрессы до заживления.
Если у вас, помимо фурункула, наблюдается хотя бы один из следующих симптомов, немедленно обращайтесь за медицинской помощью:
- Лихорадка (подъём температуры тела выше 38,5 °С).
- Увеличение лимфатических узлов.
- Кожа вокруг фурункула отчётливо красная и горячая, а диаметр воспаления превышает 2–3 см и растёт.
- Боль становится слишком сильной, вы не можете о ней забыть.
- Появляются новые фурункулы.
Эти симптомы говорят о том, что инфекция попала в кровь. Чтобы последствия не стали плачевными, необходимо как можно быстрее начать приём антибиотиков. Подобрать их может только врач.
Также особого медицинского внимания требуют люди, у которых фурункул развивается на фоне диабета, проблем с сердечно-сосудистой системой, железодефицитной анемии, любых неполадок в иммунной системе или же приёма подавляющих иммунитет препаратов. В этом случае защитных сил организма может не хватить, чтобы самостоятельно победить инфекцию. Поэтому вам, скорее всего, понадобится дополнительная терапия.
источник
Фурункулом называют гнойный воспалительный процесс, который захватывает волосяной фолликул. Многие люди считают заболевание несерьезным и редко обращаются за квалифицированной помощью, предпочитая самостоятельно бороться с проблемой. Однако при неправильном лечении недуг может приводить к неблагоприятным последствиям. К каким именно – подробнее в статье.
Чем опасен чирей? В зависимости от местонахождения патологического процесса выделяют 3 вида осложнений:
Давайте подробно рассмотрим каждую форму.
Представляет собой гнойное воспаление, захватывающее группу сальных желез с волосяными фолликулами. Заболевание отличается склонностью к обширному распространению и образованию на коже некротизированного очага. Чаще всего появляется при сниженном иммунитет больного или наличии сопутствующих тяжелых болезней.
В стадию развития карбункула на месте фурункула образуется небольшой инфильтрат, который быстро увеличивается в размере с формированием крупного очага. Карбункул имеет вид полушаровидного образования с синюшной окраской и горячей кожей на ощупь в центре очага.
В среднем карбункул созревает около 10-12 суток. Этот период проходит с повышенной температурой тела до 39-40 градусов, упадком сил, слабостью, появлением головных болей.
После этого начинается этап нагноения, и в созревшем карбункуле образуется несколько пустул с отверстиями. Через них некротизированные ткани с гноем и примесью крови выделяются наружу.
С течением времени все больше тканей образования гибнет, и возникает глубокая язва, которая в некоторых случаях добирается до мышц. Эта стадия длится 15-20 дней и заканчивается образованием грубого, спаянного с окружающими тканями, крупного рубца.
Это гнойная полость, глубоко расположенная и содержащая в себе расплавленные некротизированные ткани. Она окружена пиогенной оболочкой и воспалительным инфильтратом. Абсцессы небольшого размера имеют тенденцию к самостоятельному рассасыванию, а крупные очаги увеличиваются в размере и могут прорваться с выделением содержимого полости наружу.
Абсцесс спадается и в дальнейшем заживает, оставляя после себя крупный рубец. Иногда это осложнение принимает затяжное течение: свищ закрывается, но возникает новое обострение, которое приводит к новому вскрытию полости с выделением содержимого гнойника.
Как выглядит абсцесс? На месте фурункула образуется ограниченный отек, покраснение кожи и ее болезненность. С течением времени в очаге появляется флюктуация – симптом наличия гноя в полости. Это сопровождается повышением температуры до высоких значений, слабостью, сниженным аппетитом.
Представляет собой распространенный воспалительный процесс с острым началом. Вызывается стрептококком группы А и поражает кожу и слизистые.
Недуг характеризуется появлением отечного очага ярко-красного цвета и наличием четких границ с признаками лимфостаза. Пациент жалуется на появление жжения, зуда и ощущения распирания и умеренной болезненности при прикосновении или надавливании.
Существует несколько форм рожи:
- Эритематозная: область очага плотная, ярко-красного цвета и с четко очерченными границами (симптом «географической карты») и сильной отечностью.
- Эритематозно-буллезная: появляются крупные пузыри (буллы), с прозрачным содержимым. Буллы образуются спустя 2-3 суток после возникновения эритемы. В дальнейшем пузыри могут самостоятельно вскрываться и не оставляют рубцов.
- Эритематозно-геморрагическая: возникают кровоизлияния, которые бывают как мелкоточечными, так и крупными, сливными.
- Буллезно-геморрагическая: пузыри имеют серозно-геморрагическое содержимое и могут переходить в язвы, после которых на коже остаются грубые рубцы с участками пигментации.
Заболевание протекает с симптомами интоксикации – повышением температуры, слабостью, головными болями. Также обнаруживаются уплотненные и болезненные регионарные лимфатические узлы с ограниченной подвижностью.
Это разлитое гнойное воспаление в подкожно-жировой клетчатке без четких границ, склонное к переходу на окружающие ткани. Заболевание отличается тяжестью течения, и для его возникновения необходимы предрасполагающие факторы: иммунодефицитное состояние, сопутствующая патология (туберкулез, сахарный диабет и др.) или хроническая интоксикация.
Выделяют 5 видов флегмон:
- Серозная: пропитывание клетчатки водянистым экссудатом.
- Гнойная: характеризуется расплавлением тканей с образованием гноя и переходом на соседние здоровые ткани. Для этого типа флегмоны свойственно появление язв, свищей или полостей.
- Гнилостная: происходит разрушение тканей с выделением неприятного запаха. Пораженные ткани становятся грязно-коричневой или темно-зеленой окраски, скользкими. Такая форма вызывает тяжелую интоксикацию организма.
- Некротическая: образуется очаг некроза, который расплавляется или отторгается с обнажением раневой поверхности.
- Анаэробная: характеризуется появлением распространенного серозного воспаления и развитием обширных некротизированных областей с выделением из тканей газовых пузырьков.
Осложнения проявляются в виде лимфаденита, лимфангита и флебита.
Это осложнение в виде поражения лимфоузлов воспалительного характера. Пациенты жалуются на возникновение увеличенных лимфатических узлов, болезненных при прикосновении. При нагноении они становятся плотными, появляются симптомы интоксикации – головная боль, упадок сил, высокая температура.
В зоне воспаленного лимфоузла наблюдается отечность, гиперемия, а также резкая болезненность, усиливающаяся при движении пораженной области.
Это осложнение в виде воспаления капилляров и лимфатических стволов. Характерным симптомом заболевания является общая интоксикация, при которой температура тела достигает 39-40 градусов, появляются головные боли, слабость.
По внешнему проявлению лимфангит может напоминать рожистое воспаление, но в отличие от нее гиперемированные области имеет нечеткие границы. Узкие красные полосы на коже тянутся от воспаленных сосудов к регионарному лимфоузлу. Окружающие ткани отечны, уплотнены и болезненны.
При прикосновении к коже по ходу сосудов определяются болезненные плотные участки по типу шнура или четок.
Это осложнение в виде воспалительного процесса в венозной стенке. В зависимости от поражения оболочек выделяют такие формы:
- Перифлебит: воспаление локализуется в наружной оболочке вены и развивается вследствие распространения инфекции из соседних тканей.
- Эндофлебит: патологический процесс на внутренней венозной оболочке.
- Панфлебит: поражение всех венозных оболочек.
Флебит проявляется болезненностью, отечностью и напряженностью вены. Кожные покровы в этой области краснеют и уплотняются, иногда возникают красные полосы по ходу сосудов. Флебит глубоких вен опасен тем, что могут осложниться образованием тромбов.
Это заболевание с развитием множественных фурункулов. Его возникновение провоцируют иммунодефицитные состояния, тяжелая сопутствующая патология, хронические интоксикации. Имея небольшие размеры, очаги увеличиваются в размере, а на 3 сутки в них накапливается гнойное содержимое.
Оно выделяется с появлением язвы, на дне которой располагается некротический стержень. Пораженная область отечна, она причиняет пациенту сильную боль. Болезнь сопровождают симптомы интоксикации в виде повышенной температуры тела, слабости, снижения аппетита и головных болей.
Представляет собой общий гнойный инфекционный процесс, который возникает по причине попадания микроорганизмов и их токсинов в кровоток. Это тяжелое заболевание, которое может привести к летальному исходу.
Для патологии характерна лихорадка, которая протекает с выраженными ознобами и их сменой на жар и потливость. На фоне этого состояния поражается ЦНС: пациент заторможен или возбужден, наблюдаются головные боли, в некоторых случаях психоз инфекционного характера и кома.
Для сепсиса характерно поражение сердечно-сосудистой, дыхательной, мочевыделительной, пищеварительной систем, отчего состояние еще больше утяжеляется.
Инфекционный процесс может давать метастазы в различные органы и ткани, образуя новый воспалительный очаг. При попадании возбудителя в легкие развиваются пневмонии, абсцессы и гангрены легкого.
При метастазировании в почки – паранефриты, пиелиты. Занесение микроорганизма в органы опорно-двигательной системы развивается остеомиелит, артрит. В головной мозг – гнойный менингит, церебральные абсцессы.
Развитие местных осложнений связывают с тем, что возбудитель фурункула, стафилококк, инфицирует окружающие ткани. Слияние нескольких таких очагов приводит к появлению обширного гнойного поражения кожи.
Отдаленные осложнения возникают в связи с переходом инфекции на сосуды (вены и лимфатические сосуды) или проникновением в лимфоузлы с током лимфы из первичного воспалительного очага.
Если возбудитель проникает в артерии, это грозит пациенту появлением опасных для жизни состояний: метастатического абсцесса, пиелонефрита и сепсиса.
Заболевание имеет несколько вариантов исхода:
- Выздоровление.
- Появление осложнений фурункула.
- Переход в хроническую форму.
Если у человека развился сепсис, это приводит к распространению возбудителя по органам и системам организма с появлением в них новых воспалительных процессов. В некоторых случаях заражение крови приводит к летальному исходу.
Для устранения отечности применяют различные мази – Пантенол, Бепантен, ихтиоловая мазь, мазь Вишневского. Они снимают воспаление, отек.
Также можно воспользоваться рецептами народной медицины. Необходимо взять мякоть алоэ и приложить ее к пораженной области в виде компресса. Повторять их стоит в течение 3-4 дней до исчезновения отечности.
Фурункул способен вызывать тяжелые осложнения, а в некоторых случаях приводить к поражению других органов и систем и даже летальному исходу. Вот почему нельзя пытаться самостоятельно лечить последствия заболевания. Для их терапии требуется помощь квалифицированного специалиста.
источник
Фурункул (чирей) является гнойным воспалением, захватывающим волосяную луковицу, сальную железу и клетчатку вокруг них. Инфекция вызывается гноеродной микрофлорой, чаще всего стафилококком. Эти микробы находятся на поверхности кожи здорового человека и проникают в волосяной фолликул через различные повреждения целостности кожного покрова.
Локализация гнойника может быть самой различной: он развивается там, где на коже есть волосы. Фурункул может возникнуть на лице, на груди, в носу, на конечностях, в области промежности. В процесс может вовлекаться один или несколько фолликулов волоса.
Воспаление развивается в несколько этапов:
- покраснение участка кожи в виде пятна;
- уплотнение и отек;
- формирование некротического стержня в центре гнойника;
- вскрытие фурункула с отхождением гноя и стержня;
- заживление раны с образованием рубца (шрама).
Весь процесс развития не осложненного фурункула до полного заживления длится около 2 недель. Шрам вначале имеет вид красного пятна, а затем бледнеет. После разрешения воспаления в течение какого-то времени может оставаться инфильтрат (уплотнение после фурункула). У некоторых пациентов он может возвышаться над уровнем кожи (остается «шишка»), со временем это проходит.
Осложнения от фурункула ужасно выглядят Безобидным заболеванием фурункул считать нельзя. В ряде случаев он может вызвать серьезные осложнения. Стафилококк при распространении инфекции может стать причиной возникновения тяжелых заболеваний с поражением сердца, легких, мозговых оболочек и других органов. Эти болезни могут угрожать жизни пациента.
Осложнения фурункула могут быть спровоцированы такими факторами:
- позднее начало или неправильное лечение (согревающие компрессы, сдавливающие повязки и т.д.);
- неправильные самостоятельные манипуляции с гнойником (попытки прокола, разреза, выдавливания стержня);
- ослабление иммунитета (особенно после родов, после перенесенного тяжелого заболевания, лечения иммунодепрессантами, при гормональном дисбалансе, ВИЧ-инфекции).
Осложнения фурункула условно делят на 3 группы (по локализации осложнения):
- Местные:
- карбункул – гнойно-воспалительный процесс захватывает группу волосяных луковиц и сальных желез и имеет склонность к распространению;
- абсцесс – глубоко расположенный гнойник с расплавлением пораженных тканей с образованием полости. Он может тоже вскрываться наружу с образованием «дырки», то есть свища для выхода гноя;
- рожа – инфекционно-аллергическое воспаление кожи с подкожной клетчаткой, вызванное стрептококком;
- флегмона – разлитой гнойно-воспалительный процесс в подкожной клетчатке, не имеющий четкой границы (в отличие от абсцесса). Так же, как и абсцесс, флегмона может привести к образованию «дырки» или свища, через который выделяется гной из полости флегмоны.
При образовании абсцесса или флегмоны во внутренних органах свищ может открываться внутри организма (в плевральную или брюшную полости) и обеспечивать дренаж полости гнойника.
- Отдаленные осложнения фурункула – это возникновение воспаления вен (флебиты и тромбофлебиты), лимфатических сосудов (лимфангиты, проявляющиеся покраснением и болезненностью по ходу этих сосудов), увеличение и болезненность близлежащих лимфоузлов (лимфадениты).
- Общие осложнения фурункула:
- фурункулез – множественное образование гнойников один за одним;
- сепсис – попадание патогенных микроорганизмов в кровь и дальнейшее их распространение с возникновением абсцессов во внутренних органах, в головном мозгу.
Могут развиваться осложнения фурункула в виде тяжелых заболеваний – пиелонефрит (воспаление почечных лоханок и мочевыводящих путей), септический эндокардит (воспаление внутренней оболочки сердца), гнойный менингит (воспаление мозговых оболочек), артриты (воспаления суставов) или остеомиелит (расплавление костных тканей с образованием свища) и др.
Чрезмерной опасностью отличаются фурункулы на лице, особенно на верхней губе: они чаще осложняются сепсисом и развитием менингита, остеомиелита челюсти. При распространении инфекции могут воспаляться многие волосяные фолликулы на лице (развивается сикоз). Нередко заболевание принимает хронический рецидивирующий характер. Осложнение фурункула носа может закончиться развитием гнойного синусита.
При возникновении гнойника на лобке после неудачной эпиляции в период беременности осложнения фурункула могут заключаться во внутриутробном инфицировании (или во время родов) новорожденного.
Воспаление при абсцессе кожи Распространение инфекционного воспаления и развитие осложнения фурункула сопровождается местными и общими симптомами: повышением температуры с ознобами и профузным потоотделением, распространением покраснения и инфильтрата, усилением боли, нарастанием симптомов общей интоксикации, нарастанием количества лейкоцитов в крови и СОЭ,
При сепсисе суточные перепады температуры свыше 1 градуса, появляются одышка, учащение сердцебиений, снижается кровяное давление. Менингит, кроме того, проявляется сильнейшей головной болью, рвотой, светобоязнью.
Последствия фурункула в виде пятна или «шишки» лечения не требуют, со временем они исчезают. Все остальные осложнения фурункула лечатся в стационаре. При длительно сохраняющемся инфильтрате врач может назначить физиопроцедуры и антибиотики.
Шрам, особенно грубый, является косметическим недостатком, доставляющим дискомфорт. Избавиться от шрама можно с помощью операции (шрам вырезают и накладывают аккуратный косметический шов). Убрать свищ после дренажа полости гнойника можно также при помощи операции (путем иссечения его). Избавиться от абсцесса и флегмоны можно тоже путем операции
Все гнойные осложнения лечатся с обязательным назначением антибиотиков. В последние годы отмечается выработанная устойчивость стафилококка к антибиотикам. Поэтому оптимальным вариантом является выбор препарата с учетом чувствительности возбудителя к антибиотикам, определяемой при бактериологическом исследовании отделяемого из раны. Предпочтение отдается инъекционному пути введения антибиотиков (внутримышечному и внутривенному).
Для промывания полости гнойника применяются растворы антисептиков (перекиси водорода, фурацилина, риванола). При консервативном лечении абсцесса или флегмоны в полость их могут вводиться антибиотики. Назначается также дезинтоксикационное лечение – внутривенное капельное введение растворов. В комплексное лечение входят иммунокорректоры, витаминно-минеральные комплексы, противоаллергические препараты.
Чтобы избежать развития осложнений, необходимо:
- обращаться за медпомощью с первых дней возникновения фурункула и проводить лечение, назначенное хирургом;
- не следует допускать непрофессионального проведения эпиляции, самостоятельного прокола гнойника и выдавливания его, применения согревающих компрессов и давящих повязок;
- регулярно уделять внимание личной гигиене, оберегать кожу от микротравм, а при их возникновении обеспечить правильную обработку.
источник
Фурункулом называют гнойный воспалительный процесс, который захватывает волосяной фолликул. Многие люди считают заболевание несерьезным и редко обращаются за квалифицированной помощью, предпочитая самостоятельно бороться с проблемой. Однако при неправильном лечении недуг может приводить к неблагоприятным последствиям. К каким именно – подробнее в статье.
Чем опасен чирей? В зависимости от местонахождения патологического процесса выделяют 3 вида осложнений:
Давайте подробно рассмотрим каждую форму.
Представляет собой гнойное воспаление, захватывающее группу сальных желез с волосяными фолликулами. Заболевание отличается склонностью к обширному распространению и образованию на коже некротизированного очага. Чаще всего появляется при сниженном иммунитет больного или наличии сопутствующих тяжелых болезней.
В стадию развития карбункула на месте фурункула образуется небольшой инфильтрат, который быстро увеличивается в размере с формированием крупного очага. Карбункул имеет вид полушаровидного образования с синюшной окраской и горячей кожей на ощупь в центре очага.
В среднем карбункул созревает около 10-12 суток. Этот период проходит с повышенной температурой тела до 39-40 градусов, упадком сил, слабостью, появлением головных болей.
После этого начинается этап нагноения, и в созревшем карбункуле образуется несколько пустул с отверстиями. Через них некротизированные ткани с гноем и примесью крови выделяются наружу.
С течением времени все больше тканей образования гибнет, и возникает глубокая язва, которая в некоторых случаях добирается до мышц. Эта стадия длится 15-20 дней и заканчивается образованием грубого, спаянного с окружающими тканями, крупного рубца.
Это гнойная полость, глубоко расположенная и содержащая в себе расплавленные некротизированные ткани. Она окружена пиогенной оболочкой и воспалительным инфильтратом. Абсцессы небольшого размера имеют тенденцию к самостоятельному рассасыванию, а крупные очаги увеличиваются в размере и могут прорваться с выделением содержимого полости наружу.
Абсцесс спадается и в дальнейшем заживает, оставляя после себя крупный рубец. Иногда это осложнение принимает затяжное течение: свищ закрывается, но возникает новое обострение, которое приводит к новому вскрытию полости с выделением содержимого гнойника.
Как выглядит абсцесс? На месте фурункула образуется ограниченный отек, покраснение кожи и ее болезненность. С течением времени в очаге появляется флюктуация – симптом наличия гноя в полости. Это сопровождается повышением температуры до высоких значений, слабостью, сниженным аппетитом.
Представляет собой распространенный воспалительный процесс с острым началом. Вызывается стрептококком группы А и поражает кожу и слизистые.
Недуг характеризуется появлением отечного очага ярко-красного цвета и наличием четких границ с признаками лимфостаза. Пациент жалуется на появление жжения, зуда и ощущения распирания и умеренной болезненности при прикосновении или надавливании.
Существует несколько форм рожи:
- Эритематозная: область очага плотная, ярко-красного цвета и с четко очерченными границами (симптом «географической карты») и сильной отечностью.
- Эритематозно-буллезная: появляются крупные пузыри (буллы), с прозрачным содержимым. Буллы образуются спустя 2-3 суток после возникновения эритемы. В дальнейшем пузыри могут самостоятельно вскрываться и не оставляют рубцов.
- Эритематозно-геморрагическая: возникают кровоизлияния, которые бывают как мелкоточечными, так и крупными, сливными.
- Буллезно-геморрагическая: пузыри имеют серозно-геморрагическое содержимое и могут переходить в язвы, после которых на коже остаются грубые рубцы с участками пигментации.
Заболевание протекает с симптомами интоксикации – повышением температуры, слабостью, головными болями. Также обнаруживаются уплотненные и болезненные регионарные лимфатические узлы с ограниченной подвижностью.
Это разлитое гнойное воспаление в подкожно-жировой клетчатке без четких границ, склонное к переходу на окружающие ткани. Заболевание отличается тяжестью течения, и для его возникновения необходимы предрасполагающие факторы: иммунодефицитное состояние, сопутствующая патология (туберкулез, сахарный диабет и др.) или хроническая интоксикация.
Выделяют 5 видов флегмон:
- Серозная: пропитывание клетчатки водянистым экссудатом.
- Гнойная: характеризуется расплавлением тканей с образованием гноя и переходом на соседние здоровые ткани. Для этого типа флегмоны свойственно появление язв, свищей или полостей.
- Гнилостная: происходит разрушение тканей с выделением неприятного запаха. Пораженные ткани становятся грязно-коричневой или темно-зеленой окраски, скользкими. Такая форма вызывает тяжелую интоксикацию организма.
- Некротическая: образуется очаг некроза, который расплавляется или отторгается с обнажением раневой поверхности.
- Анаэробная: характеризуется появлением распространенного серозного воспаления и развитием обширных некротизированных областей с выделением из тканей газовых пузырьков.
Осложнения проявляются в виде лимфаденита, лимфангита и флебита.
Это осложнение в виде поражения лимфоузлов воспалительного характера. Пациенты жалуются на возникновение увеличенных лимфатических узлов, болезненных при прикосновении. При нагноении они становятся плотными, появляются симптомы интоксикации – головная боль, упадок сил, высокая температура.
В зоне воспаленного лимфоузла наблюдается отечность, гиперемия, а также резкая болезненность, усиливающаяся при движении пораженной области.
Это осложнение в виде воспаления капилляров и лимфатических стволов. Характерным симптомом заболевания является общая интоксикация, при которой температура тела достигает 39-40 градусов, появляются головные боли, слабость.
По внешнему проявлению лимфангит может напоминать рожистое воспаление, но в отличие от нее гиперемированные области имеет нечеткие границы. Узкие красные полосы на коже тянутся от воспаленных сосудов к регионарному лимфоузлу. Окружающие ткани отечны, уплотнены и болезненны.
При прикосновении к коже по ходу сосудов определяются болезненные плотные участки по типу шнура или четок.
Это осложнение в виде воспалительного процесса в венозной стенке. В зависимости от поражения оболочек выделяют такие формы:
- Перифлебит: воспаление локализуется в наружной оболочке вены и развивается вследствие распространения инфекции из соседних тканей.
- Эндофлебит: патологический процесс на внутренней венозной оболочке.
- Панфлебит: поражение всех венозных оболочек.
Флебит проявляется болезненностью, отечностью и напряженностью вены. Кожные покровы в этой области краснеют и уплотняются, иногда возникают красные полосы по ходу сосудов. Флебит глубоких вен опасен тем, что могут осложниться образованием тромбов.
Это заболевание с развитием множественных фурункулов. Его возникновение провоцируют иммунодефицитные состояния, тяжелая сопутствующая патология, хронические интоксикации. Имея небольшие размеры, очаги увеличиваются в размере, а на 3 сутки в них накапливается гнойное содержимое.
Оно выделяется с появлением язвы, на дне которой располагается некротический стержень. Пораженная область отечна, она причиняет пациенту сильную боль. Болезнь сопровождают симптомы интоксикации в виде повышенной температуры тела, слабости, снижения аппетита и головных болей.
Представляет собой общий гнойный инфекционный процесс, который возникает по причине попадания микроорганизмов и их токсинов в кровоток. Это тяжелое заболевание, которое может привести к летальному исходу.
Для патологии характерна лихорадка, которая протекает с выраженными ознобами и их сменой на жар и потливость. На фоне этого состояния поражается ЦНС: пациент заторможен или возбужден, наблюдаются головные боли, в некоторых случаях психоз инфекционного характера и кома.
Для сепсиса характерно поражение сердечно-сосудистой, дыхательной, мочевыделительной, пищеварительной систем, отчего состояние еще больше утяжеляется.
Инфекционный процесс может давать метастазы в различные органы и ткани, образуя новый воспалительный очаг. При попадании возбудителя в легкие развиваются пневмонии, абсцессы и гангрены легкого.
При метастазировании в почки – паранефриты, пиелиты. Занесение микроорганизма в органы опорно-двигательной системы развивается остеомиелит, артрит. В головной мозг – гнойный менингит, церебральные абсцессы.
Развитие местных осложнений связывают с тем, что возбудитель фурункула, стафилококк, инфицирует окружающие ткани. Слияние нескольких таких очагов приводит к появлению обширного гнойного поражения кожи.
Отдаленные осложнения возникают в связи с переходом инфекции на сосуды (вены и лимфатические сосуды) или проникновением в лимфоузлы с током лимфы из первичного воспалительного очага.
Если возбудитель проникает в артерии, это грозит пациенту появлением опасных для жизни состояний: метастатического абсцесса, пиелонефрита и сепсиса.
Заболевание имеет несколько вариантов исхода:
- Выздоровление.
- Появление осложнений фурункула.
- Переход в хроническую форму.
Если у человека развился сепсис, это приводит к распространению возбудителя по органам и системам организма с появлением в них новых воспалительных процессов. В некоторых случаях заражение крови приводит к летальному исходу.
Для устранения отечности применяют различные мази – Пантенол, Бепантен, ихтиоловая мазь, мазь Вишневского. Они снимают воспаление, отек.
Также можно воспользоваться рецептами народной медицины. Необходимо взять мякоть алоэ и приложить ее к пораженной области в виде компресса. Повторять их стоит в течение 3-4 дней до исчезновения отечности.
Фурункул способен вызывать тяжелые осложнения, а в некоторых случаях приводить к поражению других органов и систем и даже летальному исходу. Вот почему нельзя пытаться самостоятельно лечить последствия заболевания. Для их терапии требуется помощь квалифицированного специалиста.
источник