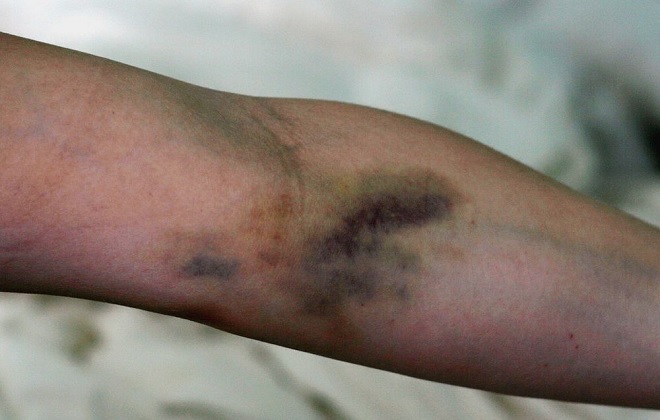
Довольно часто, особенно если катетер стоит длительно, в месте прокола появляется не спадающая гематома, отечность, покраснение кожи и боль. Это проявления флебита, воспаления вены, который относится к довольно частым постинъекционным осложнениям.
Чаще его причина в том, что игла катетера, хоть и незначительно, но все же травмирует вену, раздражая нервные окончания, находящихся в сосуде. Это вызывает спазм, который замедляет кровоток и способствует сгущению крови.
Боль в груди Одышка Головокружение Крайняя усталость. . Если скрининговый экзамен, например, электрокардиограмма или стресс-тест, предполагает наличие сердечного заболевания, которое необходимо изучить дальше, ваш врач может заказать кардиологию. Еще одна причина для процедуры с помощью катода — оценить приток крови к сердечной мышце, если боль в груди возникает после следующего.
Сердечный приступ Коронарная артерия шунтирующая хирургия Коронарная ангиопластика или размещение стента. Могут быть другие причины, по которым ваш врач может рекомендовать кардиологию. Возможные риски, связанные с кардиальной картой, включают. Сгусток крови или повреждение кровеносного сосуда, в которое катетер помещается в инфекцию, где катетер помещается в тело.
- Кровотечение или кровоподтеки, где катетер помещается в тело.
- Боль, где катетер помещается в тело.
- Проблемы с сердечным ритмом.
Более серьезные, но редкие осложнения включают.
К тому же вещества вводимые вену также могут раздражать стенки сосудов и изменять свойства крови. Поэтому обычный постинъекционный флебит может осложниться тромбофлебитом, представляющим из себя не только воспаление, но и образование тромбов, что замедляет кровоток еще больше и может привести либо к закупорке вены, либо к отрыву тромба и тромбоэмболии. А это уже опасное для жизни осложнение.
- Ишемия, боль в груди или сердечный приступ.
- Внезапная блокировка коронарной артерии.
- Разрыв в подкладке артерии.
- Повреждение почки от красителя.
- Инсульт.
Если вы беременны или думаете, что можете быть, сообщите об этом вашему врачу из-за риска травмы плода от сердечной кат. Радиационное воздействие во время беременности может привести к врожденным дефектам. Также обязательно сообщите своему врачу, если вы кормите грудью или кормите грудью.
Существует риск аллергической реакции на краситель, используемый во время сердечной кат. Если у вас аллергия на лекарственные средства, контрастные красители, йод или латекс, обратитесь к врачу. Кроме того, сообщите врачу, если у вас есть почечная недостаточность или другие проблемы с почками.
Флебит может иметь инфекционную природу. Либо во время прокола, либо после в место укола попадает инфекция, что и приводит к воспалению. При развитии процесса, и отсутствии лечения может развиться абсцесс или флегмона, которые уже потребуют хирургического лечения.
Если часто появляются синяки , то причина может быть вовсе не связана с гематомой после катетера. Бывает иная ситуация, когда синяк долго не проходит хоть и редко появляется.
Для некоторых людей, вынуждены лежать неподвижно на кардиостимуляторе на протяжении всей процедуры, может вызвать некоторый дискомфорт или боль. Могут быть другие риски в зависимости от вашего конкретного состояния здоровья. Перед процедурой обязательно обсудите любые проблемы с врачом.
Вам будет предложено подписать форму согласия, которая дает ваше разрешение на проведение теста. Сообщите своему врачу, если у вас когда-либо была реакция на любой контрастный краситель; если у вас аллергия на йод; или если вы чувствительны к аллергию на любые лекарства, латекс, ленту и анестезирующие средства. Вам нужно будет поститься в течение определенного периода времени перед процедурой. Ваш врач расскажет вам, как долго быстро, обычно на ночь. Если вы беременны или думаете, что можете быть, сообщите врачу. Расскажите своему врачу, если у вас есть пирсинг тела на груди или животе. Сообщите своему врачу все лекарства, витамины, травы и добавки, которые вы принимаете. Перед процедурой вас могут попросить остановить определенные лекарства. Ваш врач даст вам подробные инструкции. Сообщите своему врачу, есть ли у вас история кровотечений или вы принимаете какие-либо антикоагулянтные лекарства, аспирин или другие лекарства, которые влияют на свертывание крови. Возможно, вам придется остановить некоторые из этих лекарств перед процедурой. Позвольте вам узнать, есть ли у вас проблемы с почками. Контрастный краситель, используемый во время кардиохирургии, может вызвать повреждение почек у людей с плохой функцией почек. В некоторых случаях анализы крови могут проводиться до и после теста, чтобы убедиться, что ваши почки работают нормально. Ваш врач может запросить анализ крови перед процедурой, чтобы узнать, сколько времени требуется для сгустки крови. Другие анализы крови также могут быть сделаны. Расскажите своему врачу, если у вас заболевание сердечных клапанов. Сообщите своему врачу, если у вас есть кардиостимулятор или любые другие имплантированные сердечные устройства. Вы можете получить успокоительное средство перед процедурой, чтобы помочь вам расслабиться. Если используется успокаивающее средство, вам понадобится кто-то, чтобы отвезти вас домой позже. Исходя из вашего медицинского состояния, ваш врач может запросить другие конкретные препараты.
- Ваш врач объяснит вам процедуру и даст вам возможность задать любые вопросы.
- Внимательно прочитайте форму и задайте вопросы, если что-то неясно.
Кардиологию можно проводить в амбулаторных условиях или в рамках вашего пребывания в больнице.
Первыми симптомами флебита являются боль в месте установки катетера, отечность и легкое покраснение кожи. Обычно эта симптоматика проходит в течение нескольких дней, после того, как устранен травмирующий фактор (сам катетер). Но если появилась выраженная отечность, кожа в месте укола гиперемирована, «горит», а также наблюдается общее повышение температуры тела до высоких цифр, это уже говорит об обострении процесса и требует лечения.
Процедуры могут варьироваться в зависимости от вашего состояния и практики вашего врача. Как правило, кардиальная карта следует этому процессу. Вы можете удалить любые драгоценности или другие предметы, которые могут помешать процедуре. Перед процедурой вы должны очистить мочевой пузырь, а затем переодеться в больничное платье. может побрить область, в которую будет вставлен катетер. Ваши импульсы ниже места введения катетера будут проверены и отмечены так, чтобы кровообращение в конечность можно было проверить после процедуры. будет вводить местный анестетик в кожу, где будет вводиться катетер. Вы можете почувствовать некоторое раздражение на месте в течение нескольких секунд после введения местного анестетика. После того, как местная анестезия вступит в силу, ваш врач вставит оболочку или интродуктор в кровеносный сосуд Это пластиковая трубка, через которую катетер втягивается в кровеносный сосуд и продвигается в сердце. Ваш врач будет продвигать катетер через аорту с левой стороны сердца. Он или она может попросить вас задержать дыхание, кашель или немного переместить голову, чтобы получить четкие взгляды и продвинуть катетер. Вы можете посмотреть этот процесс на экране компьютера. Как только катетер будет на месте, ваш врач будет вводить контрастный краситель, чтобы визуализировать сердце и коронарные артерии. Вы можете почувствовать некоторые эффекты, когда контрастный краситель вводится в катетер. Эти эффекты могут включать ощущение смыва, соленый или металлический привкус во рту, тошноту или кратковременную головную боль. Эти эффекты обычно продолжаются всего несколько секунд. Сообщите врачу, если вы испытываете затруднения при дыхании, потливость, онемение, тошноту или рвоту, озноб, зуд или учащенное сердцебиение. После введения контрастного красителя будет выполнена серия быстрых рентгеновских изображений сердца и коронарных артерий. Вас могут попросить сделать глубокий вдох и удерживать его в течение нескольких секунд в течение этого времени. Очень важно быть очень спокойным, когда принимаются рентгеновские снимки. Как только процедура будет завершена, ваш врач удалит катетер и закроет сайт для вставки. Он или она может закрыть его, используя либо коллаген, чтобы запечатать отверстие в артерии, швы, клип, чтобы связать артерию вместе, либо удерживая давление над областью, чтобы кровоточить кровеносный сосуд. Ваш врач решит, какой метод лучше всего подходит для вас. Если используется укупорочное устройство, стерильная повязка будет отсутствовать над участком. Если используется ручное давление, врач будет оказывать давление на сайт, чтобы сформировать сгусток. Как только кровотечение прекратится, на месте будет помещена очень плотная повязка. Сотрудники помогут вам соскользнуть со стола на носилках, чтобы вы могли попасть в зону восстановления. Если место для вставки было у вас на руке, ваша рука будет поднята на подушки и будет держаться прямо, поместив ее в охрану. Кроме того, плотная пластиковая лента может быть установлена вокруг вашей руки рядом с местом вставки. Группа будет ослаблена с течением времени и удалена, прежде чем вы вернетесь домой.
- Вы можете носить ваши протезы или слуховые аппараты, если используете их.
- Но вы, вероятно, будете бодрствовать во время процедуры.
После кардиологического лечения вас могут отвезти в реабилитационную комнату или вернуться в больничную палату.
Как правило достаточно консервативного лечения, т.е. назначения медикаментозных препаратов. Для этого используют нестероидные противовоспалительные средства (аспирин, диклофенак, целекоксиб), антибиотики, а также гели, обладающие антитромбическим и противовоспалительным действиями.
Как правило, назначают гель Лиотон 1000, который чередуют с Троксевазином. К тому же, на пораженную конечность накладывается эластичный бинт, также способствующий восстановлению кровотока.
Вы останетесь в постели в течение нескольких часов. Позвольте вашей медсестре знать сразу, если вы чувствуете боль в груди или герметичность или любую другую боль, а также любые чувства тепла, кровотечения или боли на месте вставки. Постельное белье может варьироваться от 4 до 12 часов. Если ваш врач разместил закрывающее устройство, ваш постельный режим может быть короче.
В некоторых случаях оболочка или интродуктор могут быть оставлены на месте вставки. Если это так, вы окажетесь на постели, пока ваш врач не удалит оболочку. После снятия оболочки вы можете получить легкую еду. Вы можете почувствовать желание часто мочиться из-за эффектов контрастного красителя и повышенных жидкостей. Вам нужно будет использовать постельное белье или писсуар в постельном режиме, чтобы вы не согнули пострадавшую ногу или руку.
Если же такое лечение оказывается неэффективным и воспалительный процесс прогрессирует переходя гнойный, в данном случае не обойтись без оперативного вмешательства. Оно заключается во вскрытии гнойно-воспалительного очага и удалении части измененной вены.
Также читайте о том, чем грозит гематома после укола и что делать, чтобы снизить риск осложнений.
После периода постельного режима вы можете встать с постели. Медсестра поможет вам в первый раз, когда вы встанете, и можете проверить свое кровяное давление, пока вы лежите в постели, сидя и стоя. Вы должны двигаться медленно, вставая с кровати, чтобы избежать головокружения от длительного периода постельного белья.
Вам может быть дано болевое лекарство от боли или дискомфорта, связанного с местом вставки, или ему нужно лежать ровно и все еще в течение длительного периода. Пейте много воды и других жидкостей, чтобы помочь смыть контрастный краситель из вашего тела.
Установка катетера в мочевой пузырь, или попросту катетеризация, преследует собой следующие цели:
· Выведение мочи из мочевого пузыря (например: во время операции);
· Взятие мочи из мочевого пузыря, для определения места локализации патологического процесса;
После процедуры вы можете вернуться к своему обычному рациону, если только ваш врач не говорит вам об ином. После периода восстановления вы можете быть выписаны домой, если ваш врач не примет иного решения. Во многих случаях вы можете провести ночь в больнице для тщательного наблюдения. Если кардиологическая камера была сделана в амбулаторных условиях и использовалась успокоительная терапия, вы должны заставить другого человека отвезти вас домой.
Когда вы дома, вы должны проверить место вставки на кровотечение, необычную боль, отек, аномальное изменение цвета или изменение температуры. Если вы заметили постоянное или большое количество крови на сайте, которое не может содержаться в небольшой повязке, обратитесь к врачу.
Пирсинг — популярный способ самовыражения среди молодежи. Прокалывают любые части тела. Причем выбор материала для пирсинга тоже огромен (шарики, кольца, полукольца, штанги, бананы, туннели). В настоящее время специализированные магазины представляют широкий ассортимент различных приспособлений и украшений для пирсинга.
Катетеризация или введение специальной медицинской трубки через мочеполовые пути в полость мочевого пузыря, мочеточников и почечных лоханок, является частой процедурой в области урологии. В медицинской практике данная манипуляция производится с целью опорожнения мочевого пузыря от накопившейся жидкости (мочи), которая по разнообразным причинам не имеет возможности самостоятельно выйти.
Катетеры для капельницы предназначены для введения лекарственных препаратов непосредственно в кровоток, без повторного прокалывания вены в течение длительного времени. Представляет собой полую трубочку, вводится в подключичную вену в области ключицы, в вену на руке, в вены на голове у новорожденных.
Что такое варикозная болезнь знает каждый, а примерно четверть населения испытало неприятные проявления этой болезни на себе. Болезнь может появиться и у женщин, и у мужчин. Но все — таки женский варикоз значительно преобладает.
Контрастные водные процедуры являются весьма полезными для человеческого организма и в тоже время малозатратными. Контрастный душ — это поочередное применение холодной и горячей воды, причем колебания температур должны быть от 20 до 45 градусов.
При варикозном расширении вен включение лечебной гимнастики в перечень необходимых лечебных мероприятий чрезвычайно важный вопрос для повышения эффективности борьбы с прогрессированием проявлений варикозной болезни, в том числе, предотвращения её грозных осложнений.
Варикозная болезнь вен нижних конечностей на сегодняшний день является распространенным заболеванием, как у мужчин, так и у женщин. Проблема такой нозологии заключается в несостоятельности клапанов венозных сосудов, вследствие чего происходит неравномерное расширение их стенок, что с течением времени приводит к хронической венозной недостаточности. Важным элементом терапии при данной патологии является компрессия сосудов нижних конечностей и нормализация давления в них. С этой целью применяются эластичные бинты, а также белье из компрессионного трикотажа. Однако последний более удобен в применении, а эффект от его действия не отличается от такового при правильно наложенных бинтах.
Часто пациенты приходят к врачу с жалобой на дискомфорт в области грудной клетки. Есть много причин для возникновения этого симптома. В первую очередь врач задумается о возможной ишемии миокарда, когда происходит недостаточное поступление кислорода к сердечной мышце. Это происходит по многим причинам, прежде всего это повышение холестерина в крови, погрешности в питании, гипертоническая болезнь, наследственные факторы.
Хотя лапароскопия официально считается щадящим хирургическим вмешательством, все же нередки случаи, при которых женщины испытывают боли в животе после операции. В большинстве случаев боль не несет опасности здоровью и прекращается через несколько дней. Но все же иногда болезненные ощущения выступают своеобразным сигналом к немедленному обращению к специалисту.
Боль в животе является одной из самых распространенных жалоб, заставляющих пациентов обращаться за медицинской помощью. Любая боль в животе, особенно остро возникшая должна серьезно насторожить любого человека, особенно если ранее ничего подобного человек не отмечал. В некоторых же случаях боли в животе носят постоянный, часто рецидивирующий характер, беспокоящий пациентов многие годы.
Венозные катетеры широко используются в медицине для введения лекарственных препаратов, а также для забора крови. Этот медицинский инструмент, поставляющий жидкости непосредственно в кровоток, позволяет избежать многочисленных прокалываний вен, если требуется длительное лечение. Благодаря ему можно избежать травмирования сосудов, а следовательно, воспалительных процессов и тромбообразования.
Инструмент представляет собой тонкую полую трубку (канюлю), снабженную троакаром (твердым штифтом с острым концом) для облегчения введения ее в сосуд. После введения оставляют только канюлю, через которую в кровоток поступает лекарственный раствор, а троакар удаляют.
Перед постановкой врач проводит обследование пациента, которое включает:
- УЗИ вен.
- Рентген грудной клетки.
- Контрастная флебография.
Сколько времени занимает установка? Процедура длится в среднем около 40 минут. Анестезия места введения может потребоваться при введении туннельного катетера.
На реабилитацию пациента после установки инструмента требуется около одного часа, швы снимаются – через семь дней.
Венозный катетер необходим, если требуется внутривенное введение препаратов длительными курсами. Его используют при химиотерапии у онкологических больных, при гемодиализе у людей с почечной недостаточностью, в случае длительного лечения антибиотиками.
Внутривенные катетеры классифицируются по многим признакам.
Различают два типа: центральные венозные (ЦВК) и периферические венозные(ПВК).
ЦВК предназначены для катетеризации крупных вен, таких как подключичная, внутренняя яремная, бедренная. Таким инструментом вводят лекарства и питательные вещества, делают забор крови.
ПВК устанавливают в периферические сосуды. Как правило, это вены конечностей.
Удобные катетеры-бабочки для периферических вен снабжены мягкими крыльями из пластмассы, с помощью которых они крепятся на коже
«Бабочка» используется для кратковременных инфузий (до 1 часа), поскольку игла постоянно находится в сосуде и может повредить вену, если держать дольше. Обычно их применяют в педиатрии и амбулаторной практике при пунктировании малых вен.
Размер венозных катетеров измеряется в гейчах и обозначается буквой G. Чем тоньше инструмент, тем больше значение в гейчах. Каждому размеру соответствует свой цвет, единый для всех производителей. Размер подбирается в зависимости от области применения.
| Размер | Цвет | Область применения |
| 14G | Оранжевый | Быстрая инфузия больших объемов препаратов крови или жидкостей |
| 16G | Серый | |
| 17G | Белый | Переливание больших объемов препаратов крови или жидкостей |
| 18G | Зеленый | Плановое переливание эритроцитарной массы |
| 20G | Розовый | Длительные курсы внутривенной терапии (два-три литра в сутки) |
| 22G | Голубой | Длительные курсы внутривенной терапии, онкология, педиатрия |
| 24G | Желтый | |
| 26G | Фиолетовый | Склерозированные вены, педиатрия, онкология |
Существуют портированные и непортированные катетеры. Портированные отличаются от непортированных тем, что снабжены дополнительным портом для введения жидкости.
Одноканальные катетеры имеют один канал и заканчиваются одним или несколькими отверстиями. Применяются для периодического и непрерывного введения лекарственных растворов. Используются и при неотложной помощи и при длительной терапии.
Многоканальные катетеры имеют от 2 до 4 каналов. Применяют для одновременного вливания несовместимых препаратов, забора и , мониторинга гемодинамики, для визуализации строения сосудов и сердца. Их часто используют для проведения химиотерапии и длительного введения антибактериальных препаратов.
| Материал | Плюсы | Минусы |
| Тефлон |
|
|
| Полиэтилен |
|
|
| Силикон |
|
|
| Эластомерный гидрогель |
| |
| Полиуретан |
| |
| ПВХ (поливинилхлорид) |
|
|
Это длинная трубка, которая вводится в крупный сосуд для транспортировки лекарственных препаратов и питательных веществ. Для его установки существует три точки доступа: внутренняя яремная, подключичная и бедренная вена. Чаще всего используют первый вариант.
При установке катетера во внутреннюю яремную вену бывает меньше осложнений, реже случается пневмоторакс, легче остановить кровотечение, если оно возникнет.
При подключичном доступе велик риск пневмоторакса и повреждения артерий.
При доступе через бедренную вену после катеризации пациент будет оставаться неподвижным, кроме того, есть риск инфицирования катетера. Из плюсов можно отметить легкий вход в крупную вену, что важно в случае оказания экстренной помощи, а также возможность установки временного кардиостимулятора
Существует несколько видов центральных катетеров:
- Периферический центральный. Водят через вену на верхней конечности, пока он не достигнет крупной вены у сердца.
- Туннельный. Вводится в крупную шейную вену, по которой кровь возвращается в сердце, и выводится на расстоянии 12 см от места введения через кожу.
- Нетуннельный. Устанавливается в крупную вену нижней конечности или шеи.
- Порт-катетер. Вводится в вену шеи или плеча. Титановый порт устанавливается под кожей. Он снабжен мембраной, которая прокалывается специальной иглой, через которую можно вводить жидкости в течение недели.
Центральный венозный катетер устанавливается в следующих случаях:
- Для введения питания, если поступление его через ЖКТ невозможно.
- При поведении химиотерапии.
- Для быстрого введения большого объема раствора.
- При длительном введении жидкостей или лекарств.
- При гемодиализе.
- В случае недоступности вен на руках.
- При введении веществ, которые раздражают периферические вены.
- При переливании крови.
- При периодических заборах крови.
Есть несколько противопоказаний к катетеризации центральных вен, которые являются относительными, поэтому по жизненным показаниям ЦВК в любом случае будет установлен.
К основным противопоказаниям относятся:
- Воспалительные процессы в месте введения.
- Нарушение свертываемости крови.
- Двусторонний пневмоторакс.
- Травмы ключиц.
Ставит центральный катетер или интервенционный радиолог. Медсестра готовит рабочее место и пациента, помогает врачу надеть стерильную спецодежду. Чтобы предотвратить осложнения, важна не только установка, но и уход за ним.
После установки он может стоять в вене несколько недель и даже месяцев
Перед установкой необходимы подготовительные мероприятия:
- выяснить, нет ли у пациента аллергии на лекарства;
- провести анализ крови на свертываемость;
- прекратить приема некоторых препаратов за неделю до катетеризации;
- принимать кроворазжижающие лекарства;
- выяснить, нет ли беременности.
Процедура проводится в стационаре или амбулаторно в следующем порядке:
- Дезинфекция рук.
- Выбор места катетеризации и дезинфекция кожи.
- Определение расположения вены по анатомическим признакам или с помощью ультразвуковой аппаратуры.
- Проведение местной анестезии и выполнение разреза.
- Уменьшение катетера до необходимой длины и промывание его в физрастворе.
- Направление катетера в вену с помощью проводника, который затем удаляется.
- Фиксация инструмента на коже лейкопластырем и установка колпачка на его конце.
- Наложение повязки на катетер и нанесение даты установки.
- При введении порт-катетера для его размещения формируют полость под кожей, разрез зашивают рассасывающейся нитью.
- Проверяют место введения (не болит ли оно, нет ли кровотечения и отхождения жидкости).
Правильный уход за центральным венозным катетером очень важен для предотвращения гнойных инфекций:
- Не реже одного раза в три дня необходимо обрабатывать отверстие введения катетера и менять повязку.
- Место соединения капельницы с катетером нужно обернуть стерильной салфеткой.
- После введения раствора стерильным материалом обернуть свободный конец катетера.
- Стараться не прикасаться к системе для инфузий.
- Ежедневно менять инфузионные системы.
- Запрещается перегибать катетер.
Сразу после процедуры проводится рентген, чтобы удостовериться в правильной установке катетера. Место пункции нужно проверить на кровотечение, порт-катетер – промыть. Перед тем как прикасаться к катетеру и перед сменой повязки руки тщательно моют. Наблюдают за пациентом на предмет инфицирования, для которого характерны такие признаки, как озноб, отеки, уплотнение, покраснение места введения катетера, выделение жидкости.
- Держать место пункции сухим, чистым и перевязанным.
- Не трогать катетер немытыми и непродезинфицированными руками.
- Не купаться и не мыться с установленным инструментом.
- Не давать никому до него дотрагиваться.
- Не заниматься деятельностью, способной ослабить катетер.
- Ежедневно проверять место пункции на признаки инфицирования.
- Промывать катетер физраствором.
Катетеризация центральной вены может привести к осложнениям, среди которых:
- Пункция легких со скоплением воздуха в плевральной полости.
- Скопление крови в плевральной полости.
- Пункция артерии (позвоночной, сонной, подключичной).
- Эмболия легочной артерии.
- Ошибочное расположение катетера.
- Пункция лимфатических сосудов.
- Инфицирование катетера, сепсис.
- Нарушение сердечного ритма при продвижении катетера.
- Тромбоз.
- Повреждение нервов.
Периферический венозный катетер устанавливается по следующим показаниям:
- Невозможность принимать жидкость перорально.
- Переливание крови и ее компонентов.
- Парентеральное питание (введение питательных веществ).
- Необходимость частого введения в вену лекарственных препаратов.
- Наркоз при хирургическом вмешательстве.
ПВК нельзя использовать, если требуется вводить растворы, раздражающие внутреннюю поверхность сосудов, необходима высокая скорость инфузии, а также при переливании больших объемов крови
Периферический венозный катетер можно вводить только в периферические сосуды и нельзя устанавливать в центральные. Обычно его ставят на тыльной стороне кисти и на внутренней стороне предплечья. Правила выбора сосуда:
- Хорошо просматриваемые вены.
- Сосуды, находящиеся не на доминирующей стороне, например, для правшей нужно выбирать на левой стороне).
- На другой стороне от места хирургического вмешательства.
- Если имеется прямой участок сосуда, соответствующий длине канюли.
- Сосуды с большим диаметром.
Нельзя ставить ПВК в следующие сосуды:
- В вены ног (высок риск тромообразования из-за низкой скорости кровотока).
- На места сгибов рук, около суставов.
- В вену, расположенную близко к артерии.
- В срединную локтевую.
- В плохо просматриваемые подкожные вены.
- В ослабленные склерозированные.
- В глубоко залегающие.
- На инфицированные участки кожи.
Постановка периферического венозного катетера может осуществляться квалифицированной медсестрой. Есть два способа взять его в руку: продольный захват и поперечный. Чаще используется первый вариант, позволяющий более надежно зафиксировать иглу по отношению к трубке катетера и не дать ей уйти в канюлю. Второй вариант обычно предпочитают медсестры, привыкшие проводить пункцию вены иглой.
Алгоритм постановки периферического венозного катетера:
- Место пункции обрабатывается спиртом или спирт-хлоргексидиновой смесью.
- Накладывают жгут, после наполнения вены кровью натягивают кожу и устанавливают канюлю под небольшим углом.
- Производится венепункция (если в камере визуализации появилась кровь, значит, игла находится в вене).
- После появления крови в камере визуализации прекращается продвижение иглы, ее теперь нужно извлечь.
- Если после извлечения иглы вена потерялась, повторное введение иглы в катетер недопустимо, нужно вытащить катетер полностью, соединить его с иглой и вновь ввести.
- После того, как игла будет извлечена, а катетер окажется в вене, нужно поставить заглушку на свободный конец катетера, зафиксировать его на коже специальной повязкой или лейкопластырем и промыть катетер через дополнительный порт, если он портированный, и присоединенную систему, если непортированный. Промывание необходимо после каждого вливания жидкости.
Уход за периферическим венозным катетером осуществляется примерно по тем же правилам, что и за центральным. Важно соблюдать асептику, работать в перчатках, избегать прикосновений к катетеру, чаще менять заглушки и промывать инструмент после каждой инфузии. Необходимо следить за повязкой, менять ее каждые три дня и не пользоваться ножницами при смене повязки из лейкопластыря. Следует внимательно наблюдать за местом пункции.
Хотя катетеризация периферических вен считается менее опасной, чем центральных, при несоблюдении правил установки и ухода, возможны неприятные последствия
В наши дни последствия после катетера возникают все реже, благодаря усовершенствованным моделям инструментов и безопасным и малотравматичным методикам их установки.
Из осложнений, которые могут случиться, можно выделить следующие:
- синяки, отеки, кровотечения в месте введения инструмента;
- инфицирование в области установки катетера;
- воспаление стенок вен (флебит);
- образование тромба в сосуде.
Внутривенная катетеризация может привести к различным осложнениям, таким как флебит, гематома, инфильтрация и другие, поэтому следует строго соблюдать технику установки, санитарные нормы и правила ухода за инструментом.
источник
В медикаментозной терапии врачи предпочитают использовать внутривенное введение различных препаратов. Это обусловлено тем, что благодаря такому методу можно получить быстрый и необходимый результат. Однако довольно часто после катетера, который ставят для удобства введения лекарства, возможен риск возникновения флебита. Флебит на руке после катетера является воспалительным процессом, он локализуется на стенках вен в результате их травматического воздействия при лечении определенного заболевания. Если не лечить данное состояние, то через некоторое время поврежденные сосуды начнут разрушаться. Итак, что такое флебит, почему воспаляются вены и какие используют в таком случае терапевтические мероприятия.
Флебит вены на руке возникает не только из-за катетера, но и после любой перфорации вены: внутривенная инъекция, инфузия, то есть проведение капельницы. Среди многих воспалительных процессов, происходящих в сосудах и заболеваний, связанных с ними, постинъекционный флебит считается самой распространенной формой.
Когда в вену вводят лекарство, возникает спазм сосудов, что провоцирует благоприятное проникновение внутрь инфекции. Эти действия могут привести к воспалению в сосудистых стенках. Затем немного замедляется кровообращение, ухудшаются химические показатели крови, истончаются стенки сосудов, формируются застойные явления, в плазме обнаруживаются возбудители инфекции. Вероятность возникновения сгустков крови увеличивается в разы, что является серьезным осложнением заболевания — тромбофлебитом.
Флебит, возникающий после капельницы, имеет несколько разновидностей:
- перифлебит (когда вместе с поврежденной веной воспаляются подкожные ткани);
- панфлебит (повреждаются все венозные слои);
- эндофлебит (характеризуется изменениями, происходящими внутри вены).
Обычно флебит заявляет о себе в течение 24 часов после проведения внутривенного введения лекарства. У больного на месте установки катетера или укола появляется покраснение. Оно проходит с извлечением катетером. Однако воспалительный процесс может продолжать обостряться и сопровождаться следующими симптомами:
- из-за скопления крови на месте укола происходит утолщение вен и выпячивание их наружу;
- мягкие ткани утолщаются, что становится заметным при пальпации;
- возникают сильные боли, которые отдают в пальцы руки;
- распухает рука (причем, через несколько часов после инъекции), появляется сильная отечность;
- посинение пораженного места;
- заметно увеличиваются локтевые и подмышечные лимфоузлы.
Состояние пациента продолжает ухудшаться, повышается температура тела, на 3-4 день конечность перестает сгибаться и разгибаться в локтевом суставе. Если не начать лечению, то патология начнет распространятся на соседний сосуд. Возможно также нагноение венозных стенок.
Лечение флебита после уколов в вену, а также инфузий, проводится консервативными методами. В сложных или запущенных ситуация прибегают к радикальному методу терапии — хирургическому вмешательству.
Вид лечения зависит в первую очередь о того, сколько времени прошло после начала воспалительного процесса. Если больной обратился к врачу на 1-3 стуки, то еще применима медикаментозная терапия. Но в любом случае необходимо безотлагательное лечение постинъекционного флебита, иначе не избежать печальных последствий.
Чтобы снизить риск возможных осложнений, постинъекционный флебит необходимо лечить при первых признаках проявления патологии. Консервативные методы лечения состоят из следующих действий:
- употребление нестероидных противовоспалительных препаратов;
- для предотвращения заражения крови используют антибактериальные средства;
- чтобы уменьшить вязкость крови и предотвратить образование тромбов, больному назначают антикоагулянты.
На первых стадиях флебита на руке требуется лишь купировать боль и снять воспаление. Если же процесс длится долго и присоединилась бактериальная инфекция, в таком случае применяется комплексное лечение.
Помимо внутреннего приема препаратов применяется лечение наружными: мазями и гелями, содержащие гепарин и троксерутин. Эти средства уменьшают воспаление и улучшают венозную проходимость.
Ускорить процесс выздоровления при флебите активно помогает нетрадиционная медицина, а именно мази и компрессы.
Известно несколько наиболее эффективных народных средств для лечения воспаления вен:
- Компресс из меда. Возьмите мед, тонким слоем нанесите его на воспаленное место и зафиксируйте тканью.
- Капустный лист. Как известно, капустный лист способен снимать воспаление. Помойте капустный лист, ошпарьте его горячей водой, намажьте медом и нанесите на проблемное место.
- Йодная сетка. На сегодняшний день медикам сложно объяснить тот факт, что банальная йодная сетка способна снимать воспаление и боль.
- Спиртовой компресс. Необходимо кусочек ватки смочить в спирте и нанести сверху вазелин. Приготовленный компресс положить на пораженный участок кожи и зафиксировать его бинтовой повязкой.
Народную терапию можно использовать только в качестве дополнительного лечения, она не заменяет медикаментозное, в частности, если дело касается острой формы заболевания.
Если медикаментозная терапия не дает положительных результатов в борьбе с флебитом и болезнь протекает длительное время, то разумным решением будет хирургическое вмешательство. Это происходит тогда, когда пораженная область воспалена, начинается нагноение, формируются кровяные сгустки, возникает постинъекционный тромбофлебит.
Операция проводится в стационарных условиях. Под местным наркозом больному удаляют образовавшееся нагноение. На следующий день после операции рекомендовано руку обмотать эластичным бинтом и стараться не беспокоить конечность.
Если не лечить флебит, особенно его острую форму, то может возникнуть осложнение процесса воспаления (например, заражение крови) и привести к летальному исходу.
При флебите поражается венозная стенка, на которой в течение времени накапливаются вредные вещества, поэтому питание должно быть исключительно рациональным. Следует избегать следующих продуктов:
- жирные, консервированные и копченые продукты питания;
- газированные и спиртные напитки;
- фаст-фуды;
- свежая выпечка и кондитерские изделия;
- шоколад;
- чипсы;
- маргарин и сливочное масло.
Круг употребляемых продуктов необходимо увеличить теми, которые разжижают кровь, помогают избежать образования тромботических масс в просветах сосудов: лимон, свёкла, корень имбиря, ягоды клюквы, чеснок
Каждому человеку следует серьезно относиться к своему здоровью: рационально питаться, вести здоровый образ жизни, проводить своевременные профилактические мероприятия при имеющихся хронических заболеваниях.
В качестве профилактических мероприятий сосудистых патологий врачи рекомендуют:
- гулять на свежем воздухе при любой погоде;
- отказаться от всех вредных привычек;
- заниматься спортом и жить по режиму;
- рационально питаться;
- не забывать смазывать венотониками то место, где вводят иглу, если проходите лечение с использованием внутривенных уколов или инфузий.
Легкомысленное отношение к флебиту чревато серьезными последствиями. Любое подозрение на венозное воспаление — это повод обратиться к врачу. Если вовремя принять меры, то гарантия полного выздоровления пациента будет высокой.
источник
В отношении медикаментозного лечения в народе давно бытует мнение, что «одно лечим, другое калечим». И это действительно так, поскольку большинство лекарств имеют ряд побочных эффектов, пагубно влияющих на здоровье. Даже, на первый взгляд, безобидное внутривенное введение лекарственных средств способно привести к воспалению вен. Данный воспалительный процесс носит название постинъекционный флебит. Рассмотрим подробнее, что представляет собой патология, по какой причине воспаляются вены и какие терапевтические методы наиболее эффективны.
Постинъекционный, или постинфузионный, флебит — это воспаление венозных стенок, являющееся осложнением внутривенной инъекции или инфузии.
Среди всех разновидностей сосудистой патологии постинъекционный флебит признан самой распространенной формой.
Введение лекарственного средства через вену вызывает спазм сосудов, провоцируя сужение венозного просвета, а также проникновение инфекции, и приводит к воспалению стенок вены. Этот процесс сопровождается значительным замедлением кровообращения, ухудшением химических показателей состава крови, истончением тканей сосудистых стенок, формированием застойных явлений, обнаружением в плазме возбудителей инфекции. Все это увеличивает риск появления кровяных сгустков, приводя к серьезному осложнению флебита – тромбофлебиту.
Для флебита, вызванного инфузией, характерны следующие виды:
- перифлебит — воспаление подкожных тканей в месте повреждения сосуда;
- панфлебит — поражение всех венозных слоев;
- эндофлебит — патологическое изменение внутренней сосудистой оболочки.
Обычно воспаление вен после инъекции локализуется на руках или нижней части ног, однако флебит может развиться на любом участке тела.
Постинъекционный флебит образуется вследствие повреждения вены при внутривенном уколе или катетером, устанавливаемом для проведения инфузий.
Риск развития флебита зависит от множества факторов. Основными среди них являются следующие:
- размер (длина и диаметр) иглы, через которую вводили лекарство;
- использование низкокачественного сырья для изготовления катетера, шприцов;
- установка прибора (катетера) на длительное время;
- несоблюдение санитарных ном при проведении процедуры;
- игнорирование асептических правил;
- неправильно рассчитанная доза и высокая концентрация вводимого лекарственного средства;
- попадание инфекции (кандиды, стрептококки, стафилококки) из-за несоблюдения стерильности.
Кроме того, флебит вены на руке может быть вызван очень быстрым введением лекарственного препарата (особенно растворов кальция/калия хлорида, глюкозы, доксициклина гидрохлорида) или слишком концентрированного вещества.
После катетера, долгое время находящегося в вене, часты случаи попадания инфекции, что еще больше осложняет воспаление и течение флебита.
Согласно статистике развитие флебита на руке чаще всего спровоцировано самостоятельной установкой капельниц дома (при выведении пациентов из запоя, игнорировании стационарного лечения, во время срочной неотложной помощи и др.). В группе риска также находятся люди с наркотической зависимостью, очень часто делающие инъекции в местах, далеких от стерильности. В таких случаях процесс воспаления обычно начинается с поражения внутреннего слоя сосуда (эндофлебита) с дальнейшим прогрессированием патологии.
Флебит после капельницы или катетеризации вен заявляет о себе в течение суток после осуществления процедуры и сопровождается следующими симптомами венозного воспаления:
- утолщение за счет скопления крови в месте укола и выпячивание вены наружу (проявляется через 2-3 часа после инъекции;
- боль при движении конечности;
- одеревенение (уплотнение) мягких тканей, обнаруживаемое при пальпации;
- появление резкой пульсирующей боли, отдающей в пальцы, плечо, бедро (в зависимости от того, куда делали уколы);
- отечность и припухлость области инъекции (появляется спустя несколько часов);
- покраснение пораженного места спустя 24 часа, в последующем – появление бордового оттенка и посинение;
- возрастание отечности на 2 сутки, опухание пораженной области, включая окружающие ткани.
Игнорирование выше указанных симптомов флебита приводит к тому, что на 3-4 сутки конечность перестанет сгибаться/разгибаться в коленном/локтевом суставе, развивается гиперемия и инфильтрация сосудистых стенок, увеличивается температура тела (спустя некоторое время может достичь 39-40°С).
В дальнейшем признаки венозного воспаления только усиливаются:
- воспаляются лимфатические узлы в области подмышек и локтей;
- образуется нагноение стенок сосудов, поражая близлежащие артерии.
При такой запущенной стадии флебита назначается операция по иссечению гноя.
Кроме того, постинфузионный флебит протекает на фоне общего недомогания, заметного снижения физической активности, ярко выраженного болевого синдрома.
При обнаружении выше указанных симптомов флебита стоит сразу же обратиться в лечебное учреждение. Лечением сосудистых патологий занимается врач флеболог.
Опытный специалист при тщательном визуальном осмотре, на основании жалоб пациента и наличия ярко выраженных признаков постинъекционного флебита сможет поставить диагноз.
Однако для установления точного диагноза при венозном воспалении (часто флебит путают с флегмоной конечностей) необходимы дополнительные обследования:
- общий анализ крови и мочи;
- исследование крови на свертываемость;
- рентгенография и УЗИ пораженного участка.
Выяснение полной клинической картины флебита поможет специалисту назначить своевременное и грамотное лечение, а пациенту избежать тяжелых осложнений венозного воспаления.
Лечение постинъекционного флебита в основном проводится с помощью консервативной терапии, однако в сложных случаях прибегают к более радикальным способам — хирургическому вмешательству.
Выбор метода лечения при флебите напрямую зависит от того, сколько времени прошло с момента обнаружения первых признаков венозного воспаления. Если пациент обратился ко врачу на 1-3 сутки с начала развития флебита, применяется медикаментозный способ лечения.
Во избежание осложнений воспаления венозных стенок (флегмоны/тромбоэмболии) лечение постинфузионного флебита проводится в условиях стационара под обязательным контролем сосудистого хирурга, особенно если обнаруживается острый период болезни.
Консервативное лечение при флебите назначается с целью антибактериальной обработки и дезинтоксикации пораженного места, а также купирования очага воспаления, усиления циркуляции крови и восстановления венозных стенок.
Для лечения постинъекционного флебита назначаются лекарственные препараты:
- нестероидные противовоспалительные средства — Ибупрофен, Бутадион, Нимесил и т.п.;
- ангиопротекторы, укрепляющие сосуды и усиливающие кровоток – Троксевазин, Гепарин;
- антикоагулянты непрямого действия для уменьшения вязкости крови и предотвращения образования тромбов — Аспекард, Варфарин;
- фибринолитики для растворения кровяных сгустков (при осложненном течении) – Урокиназа, Стрептокиназа;
- антибактериальные препараты — сульфаниламиды, тетрациклины, макролиды – для исключения риска заражения крови.
Лечение флебита с помощью выше обозначенных лекарственных средств осуществляется с помощью таблеток, препаратов местного применения (мазей/гелей/кремов), а также внутримышечных и внутривенных инъекций.
Если очень сильное воспаление при флебите, то прибегают к эндолимфатическому введению иглы катетера для ускорения лечебного действия препаратов.
В качестве местных лекарств для устранения флебита практикуют марлевые повязки с раствором серебра, гепариновой мазью, полуспиртовых компрессов.
При раннем обращении по пациента (на 1-2 сутки) по поводу флебита часто назначают физиотерапевтические процедуры. Однако при усилении воспаления вен (обычно на 3 сутки) гипертермические процедуры строго противопоказаны. Разрешается прикладывание холода на область повреждения.
При неэффективности медикаментозного лечения при флебите прибегают к хирургическому методу. Это происходит, когда пораженная область еще больше воспаляется, начинается нагноение и формирование кровяных сгустков. Операция при флебите вен на руках выполняется в стационаре при местном обезболивании и сводится к удалению образовавшихся гнойников. Восстановительный период после подобной манипуляции длится около 2-3 недель.
Врачи рекомендуют на второй день после операции обматывать конечность эластичным бинтом, а также обеспечить покой и класть на возвышение пораженную руку (ногу).
Обратите внимание, что если сделан хирургический надрез, то физиотерапевтические процедуры для лечения воспаления вен на руках запрещены.
Игнорирование лечения постинфузионного флебита или самолечение недопустимо, так как возможно осложнение процесса воспаления, угрожающее смертью пациента.
Для ускорения процесса выздоровления при постинъекционном флебите часто используют средства нетрадиционной медицины — мази и компрессы на основе компонентов растительного происхождения. Однако лечение воспаления сосудистых стенок можно осуществлять только после консультации с врачом и тестирования на отсутствие аллергической реакции.
Предлагаем воспользоваться самыми эффективными рецептами, купирующими венозное воспаление:
- Медовый компресс. Смажьте жидким медом область воспаления и обмотайте натуральной тканью (лен, ситец).
- Прикладывание капустного листа. Тщательно вымытый и ошпаренный кипятком капустный лист сомните, намажьте медом и приложите к месту воспаления. Зафиксируйте бинтом.
- Отвар из свекольной ботвы хорошо снимает воспаление. 50 г высушенного листа красной свеклы залейте 1 л кипящей воды. Дайте настояться в течение часа. Принимайте по утрам на голодный желудок по 150 мл настоя.
- Отвар из листьев смородины или рябины. Заваренное выше указанным способом сырье принимайте при венозном воспалении 2-3 раза в день по 100 мл.
Обратите внимание, что средства народной медицины при воспалении сосудистых стенок после инъекции являются дополнительными мерами профилактики и не способны заменить основное лечение флебита с помощью лекарственных препаратов.
От постинъекционной формы флебита не застрахован ни один пациент. Поэтому каждый человек должен ответственно относиться к состоянию своего здоровья и вести здоровый образ жизни.
Что делать, чтобы избежать образования флебита. Для профилактики сосудистых воспалений врачи рекомендуют следующие мероприятия:
- регулярные прогулки на свежем воздухе в любое время года;
- отказ от вредных привычек;
- ежедневные физические нагрузки (пробежки, гимнастические элементы, аэробная и кардионагрузка);
- соблюдение принципов правильного питания;
- исключение из рациона жирной, соленой, острой пищи;
- соблюдение режима дня (обязателен полноценный отдых и сон).
Если вы проходите лечение с применением внутривенных уколов и капельниц, смазывайте место введения иглы венотониками (Венорутон, Троксевазин и др.) для профилактики воспаления сосудистых стенок.
Помните о том, что флебит не прощает легкомысленного отношения. Поэтому при подозрении на венозное воспаление, сразу обращайтесь за помощью к специалистам. Вовремя принятые меры по устранению флебита гарантируют полное выздоровление.
источник
Вены у меня плохие, игла вылетает, приняли решение ставить катетер, т.к. наверное до родов теперь в роддоме. Боюсь дико
а куда вам ставили? в руку?
мне по две капельницы в день и по два укола внутривенно, но вводят все через одну дурку. Последние два дня выпадает игла, рука надувается, то не попадают, вот и решили катетер ставить.
Ну тоже самое, что и кровь когда из вены берут, вот иглу вставляют в вену, такое ощущения и есть, только не удобно с ним ходить, руку сгибать, там иголка же несколько см.
Ну у меня было 2 опыта, 1 горький.
Первый раз после операции ставили его, было норм 2 суток с ним была.
А второй раз это было жестко поставили плохо, к вчеру спасали руку. Опухла сильно, болела ну вообщем ужасно было. И потом синяк на 3 мес. был на всю руку… как поставят.
катетер ставили КАК обычная игла при заборе крови, единственное что в край центре после операции лежала там анастазиологи говорили, ЧТО КАТЕТЕР НЕ БОЛЕЕ 3-Х ДНЕЙ СТОЯТЬ ДОЛЖЕН, ЗАКУПОРИВАЕТСЯ то ли игла то ли вена не поняла я… уточните у врача.
а еще все от вен зависит. и от профессионализма медсестер конечно. но это лучше, чем каждый раз прокалывать руку, а капельницы они любят каждый день ставить до родов. У нас магнезию всем подряд капали, не важно, кто и как потом рожал)
я за время Б так к ним привыкла, что и не чувствовала боли.Скорее неприятно и дискомфорт, чем больно(((мне и в запястье ставили.
один раз уколят и свободны. единственное что у катетера тоже есть срок нахождения в руке.
а так. смотря куда поставят. на кисти — неудобно. в локтевом сгибе привыкните. в шею… самое поганое.
куда в шею. 
а это где найдут. там и вена. а найти наши дотора могут много. если им надо. помню в больнице в питере женщине катетер ставить хотели со стороны спины. ибо она вообще дуршлак была. так и не поставили. в ногу присобачили. куда умудрились — не понятно. а мне ставили видимо в подключичную. там еще когда открывали или вливания делали нельзя было дышать. поганые ощущения.
ща настроим девушку на лирический лад))))))))))))))))))))))))))))))))
автор. не бойтесь. все у вас будет хорошо. лучше катетер. чем каждый день как под дыроколом.

Настроим, настроим… это мы умеем
Нормально, обойдется все, будет болеть- попросишь мазь гепариновую — намажешь после удаления
мне уже ничего не добавит оптимизма, я дура видео ввода катетера посмотрела
Ой, Малика, здРЯ ты это сделала — просто отвернись на момент процедуры и все — ощущения при вводе — ТОЧНО ТАКИЕ же как при обычном внутривенном — а тебе уже не привыкать
источник