Краткое содержание: Боль в шее довольно часто сопровождается болью в руке. Причины боли в шее и боли в руке могут, как совпадать, так и различаться. Наиболее частой причиной боли в шее и руке одновременно является грыжа или протрузия диска шейного отдела позвоночника.
По большей части боль в шее и руке возникает вследствие травмы или растяжения, но бывают случаи, когда боль в шее и руке является симптомом опасного для жизни состояния, такого, например, как инфаркт.
Боль — это ощущение, которое вызывается стимуляцией рецепторов, известных как ноцицепторы. Эти рецепторы распространены по всему телу и располагаются как на поверхности, так и внутри органов и тканей. Сигналы от этих рецепторов затем передаются по нервам в головной мозг, где воспринимаются как болевое ощущение. Боль в шее и руке, как и боль в любой области тела, связана либо со стимуляцией рецепторов, либо со стимуляцией самого нерва, либо со стимуляцией болевых центров, расположенных в головном мозге.
Ноцицепторы стимулируются повреждённой тканью внутри и вокруг неё. Например, повреждение мышцы руки приводит к воспалению, что, в свою очередь, стимулирует болевые рецепторы (ноцицепторы). Повреждение нерва, например, его компрессия, также может вызвать боль. Нервы, которые иннервируют руки, выходят из шейного отдела позвоночника (шеи). По этой причине проблема, возникшая на этом уровне, может привести к боли, которая может ощущаться вдоль всего пути нерва — в шее, плече, руке и пальцах руки.
Так как другие органы, такие как, например, оболочка сердца (перикард) также иннервируются нервами шейного отдела позвоночника, повреждение этих органов также может вызвать боль в шее и руке. Важно отметить, что боль в шее и руке обычно возникает вместе с болью в плече. Поэтому боль в шее, руке и плече часто оценивается вместе.
Не всегда возможно определить, связана ли боль в шее с болью в руке, даже если они возникли одновременно. Необходимо рассмотреть следующие факторы:
- если боль в шее и боль в руке возникли в одно и то же время, то, скорее всего, они имеют одну и ту же причину;
- если уменьшение боли в одной области (например, при массировании шеи или руки) приводит к уменьшению боли в другой, то, скорее всего, они взаимосвязаны;
- если усиление боли в одной области (например, при сильном надавливании) приводит к усилению боли в другой, то, скорее всего, они взаимосвязаны.
Перенапряжение шеи и/или руки является одной из наиболее распространённых причин боли в шее и руке. Это относится не только к тем действиям, которые требуют значительной физической силы, например, перенос тяжёлых предметов. Даже такое обычное действие как работа за компьютером с использованием мыши и клавиатуры может стать причиной перенапряжения. Перенапряжение мышц также может возникнуть в том случае, если Вы находитесь в положении, при котором напрягаются мышцы, которые удерживают голову в вертикальном положении, мышцы плеча, которые стабилизируют руку, или мышцы самой руки.
Травматизация шеи, плеча или руки является ещё одной очевидной причиной боли в шее и руке. Травма шеи и/или руки может возникнуть в результате падения, нападения, тупой или острой силовой травмы, чрезмерного растяжения и/или скручивания руки или шеи. Тяжёлая травма может привести к разрыву мышц, сухожилий или связок, а также к перелому одной или более костей руки, плеча и/или шеи.
Мышечный спазм — это непроизвольное сокращение части мышцы или всей мышцы, при этом мышца может оставаться спазмированной долгое время. Мышечный спазм также часто называют судорогой. Хотя перенапряжение, чрезмерное использование и травма являются наиболее распространёнными причинами мышечного спазма, он также может возникнуть по некоторым другим причинам, таким как неправильная осанка, обезвоживание, дефицит минеральных веществ, плохое кровообращение и даже как побочный эффект приёма определённых лекарственных средств. Мышечный спазм может привести к отражённой или иррадиирующей боли, которая может возникнуть далеко от поражённой области.
Компрессия нерва при остеохондрозе шейного отдела позвоночника ( грыжей или протрузией межпозвонкового диска, спондилезе, спондилоартрозе и стенозе позвоночного канала) — это ещё одна распространённая причина боли в шее и руке. Компрессия может возникнуть на уровне позвоночника, в том месте, где нервы выходят из спинного мозга и направляются к руке.
Компрессия нервного корешка на уровне шейного отдела позвоночника также называется сдавлением или защемлением нерва. При стенозе (сужении) позвоночного канала отверстия, через которые проходят нервы, сужаются, что приводит к защемлению спинномозгового нерва частью кости. Сдавление шейного нервного корешка (шейная радикулопатия) возникает на уровне шейного отдела позвоночника и может вызывать множество различных симптомов. Для грыжи или протрузии шейного отдела позвоночника характерны такие симптомы, как головокружение, скачки артериального давления, головные боли, боль в плече, руке, шее, онемение пальцев руки.
Компрессия также может возникнуть по ходу нерва. Два наиболее распространённых типа включают синдром запястного канала на уровне запястья и синдром локтевого канала на уровне локтя. Тем не менее, эти состояния приводят к боли в руке, но не вызывают боль в шее.
Инсульт обычно вызывает онемение, покалывания и слабость на одной стороне тела. Боль не очень характерна для инсульта, но в некоторых случаях она возникает. Также боль в шее, плече и руке может возникнуть в период восстановления после инсульта. Такая боль называется постинсультной. Другой возможной причиной боли в шее и руке является болезнь периферических артерий, при которой артерии, кровоснабжающие руку сужаются, что приводит к недостаточному кровоснабжению тканей руки.
Боль в шее и руке, особенно с левой стороны, является распространённым симптомом сердечного приступа. В некоторых атипичных случаях боль в шее и руке может быть одним из нескольких присутствующих симптомов, при этом боль в груде может быть минимальной или даже полностью отсутствовать. Болезни сердца необходимо рассматривать как возможную причину боли в шее и руке, если она сопровождаются чрезмерным потоотделением, тошнотой и головокружение у людей с повышенным риском развития заболеваний сердца. При подозрении на сердечный приступ пациент должен быть немедленно госпитализирован.
К другим причинам боли в шее и руке относятся:
- адгезивный капсулит («замороженное плечо»);
- разрыв вращательной манжеты плеча;
- целлюлит в руке;
- флебит;
- опоясывающий лишай.
Диагностика боли в шее и руке может включать:
- сбор анамнестических данных, составление истории болезни;
- медицинский осмотр и неврологический осмотр;
- рентгенографию;
- компьютерную томографию (КТ);
- магнитно-резонансную томографию (МРТ);
- электромиографию, которая позволит Вашему врачу проверить здоровье мышц и нервов, которые контролируют Ваши мышцы.
В зависимости от результатов, Ваш врач направит Вас к профильному специалисту. Лечение боли в шее и руке может включать:
- терапию холодом и теплом;
- упражнения, растяжку и физиотерапию;
- приём обезболивающих препаратов;
- ношение шейного воротника ( только после травмы);
- вытяжение позвоночника;
- массаж;
- госпитализацию, если причиной боли в руке и шее стали такие серьёзные состояния, как инфаркт или инсульт;
- хирургическое лечение (требуется редко).
Статья добавлена в Яндекс Вебмастер 2017-07-12 , 16:37
источник
Болью в области груди сопровождаются не только заболевания сердца, но и патологии иного происхождения. Это могут быть травмы, болезни позвоночника, органов дыхания, пищеварительной или нервной системы и прочие. В любом случае распознать это может только врач с помощью инструментальных исследований.
Как уже говорилось, дискомфорт в груди может иметь разные причины. Заболевания сердца определяют по некоторым характерным признакам. Следует знать, что «сердечник» нередко не испытывает никаких неприятных ощущений. В то же время человек с другими патологиями может жаловаться, что ему трудно дышать, болит сердце. Однако эти симптомы не будут иметь никакого отношения к кардиологическим заболеваниям.
1. Сжимающие, давящие боли за грудиной, отдающие в спину, руку, шею, челюсть, особенно в левую сторону. Сопровождаются одышкой, потливостью, тошнотой.
2. Боли возникают после нагрузок, физических или психологических, проходят при отдыхе и после приема нитроглицерина.
3. Возникает одышка при нагрузках, даже при повседневной не слишком тяжелой работе, во время приема пищи, при нахождении в положении лежа. Накануне приступа человек может спать сидя или мучиться бессонницей.
4. Повышенная усталость от обычной работы может преследовать человека за несколько месяцев до приступа.
5. Мужчины могут страдать эректильной дисфункцией в течение нескольких лет до того, как им будет поставлен диагноз «ишемическая болезнь сердца».
6. Отеки — один из характерных признаков нарушения работы сердца. Первое время они незначительны, но постепенно становятся более заметными, особенно это видно по кольцам на пальцах и по обуви. При появлении отеков необходимо пройти обследование у кардиолога или терапевта.
7. Ночные апноэ, или остановка дыхания во сне, и храп могут сигнализировать о предрасположенности к сердечному приступу.
Признаки сердечного приступа могут отличаться. Классическая клиническая картина при инфаркте разворачивается, как правило, следующим образом:
ощущение тяжести, давящая или сжимающая боль в центре груди, за грудиной и в руке;
иррадиация боли в левую руку, шею, нижние зубы, горло, спину;
головокружение, потливость, бледность кожи, тошнота, иногда рвота;
ощущение тяжести в животе, жжение в груди, напоминающее изжогу;
страх смерти, тревожность, сильная слабость;
нестабильный и частый пульс.
Сердечный приступ продолжается примерно полчаса, его невозможно купировать нитроглицерином.
Ишемическая болезнь проявляется приступами стенокардии. В этом случае как болит сердце? Симптомы обычно следующие:
При ишемии сердца больные жалуются на неприятные ощущения в груди: давление, тяжесть, переполнение, жжение. Боль может отдавать в плечи, лопатку, руки, шею, нижнюю челюсть, горло. Возникает обычно при физических и эмоциональных нагрузках и прекращается в покое.
Боль — главный признак перикардита, или воспаления наружной оболочки сердца. Она ощущается в середине груди, иногда отдает в спину, шею, руку, усиливается при глотании, вдохе, кашле, а также в лежачем положении. В сидячем положении или при наклоне вперед наступает некоторое облегчение. Дыхание у больных обычно поверхностное. Как правило, это тупая или ноющая боль в области сердца, но иногда она бывает острой и режущей. При перикардите наблюдается субфебрильная температура и учащенное сердцебиение.
При воспалении сердечной мышцы на боль жалуются до 90% пациентов. Это колющая, давящая или ноющая боль в области сердца, которая не зависит от физической активности, но может усиливаться спустя день после наргузки. От нитроглицерина она не проходит.
При патологиях клапанов симптомы никак не отражают тяжести заболевания. Человек может не иметь никаких жалоб, но при этом тяжело болеть. Признаки могут быть следующими:
затрудненное дыхание, одышка во время повседневных дел и при нагрузке, а также в состоянии лежа;
дискомфорт (тяжесть, давление) в груди при нагрузке, вдыхании холодного воздуха;
головокружение, общая слабость;
нарушения ритма: нерегулярный пульс, учащенное сердцебиение, перебои в работе сердца.
При заболеваниях клапанов может развиться сердечная недостаточность с характерными признаками: отеками ног, вздутием живота, прибавкой в весе.
Практически у всех пациентов с таким диагнозом присутствует болевой синдром. Особенно он выражен при гипертрофической кардиомиопатии. Боль изменяется с течением болезни. Сначала она длительная, с физическим нагрузками никак не связана, от нитроглицерина не прекращается, локализуется в разных местах. В дальнейшем наблюдается спонтанная боль или приступы после нагрузки, которые купируются нитроглицерином, хотя и не всегда. Характер боли бывает разным. Она имеет конкретную локализацию или занимает обширную площадь, присутствует постоянно или только при нагрузках, проходит от нитроглицерина, но может и не пройти.
Существует много видов аритмий, характеризующихся нарушением ритма сердца. При некоторых из них отмечаются боли в сердце, которые отдают в левую часть туловища и в руку.
Пороки сердца, врожденные или приобретенные, могут никак не проявляться годами, но могут сопровождаться и болевыми ощущениями. Как правило, это постоянные ноющие, колющие или режущие боли, к которым присоединяются отеки ног и повышенное АД.
Боль возникает обычно в левой части груди и не связана с нагрузками. Она носит давящий, щемящий или ноющий характер и от нитроглицерина не проходит. Кроме этого, возможны ночные и утренние головные боли, головокружения, предобморочные состояния, частое сердцебиение, ощущение нехватки воздуха.
При этой патологии возникает ощущение сдавления в груди, одышка при нагрузках, мышечная слабость, быстрая утомляемость, сердцебиение. С развитием коронарной недостаточности присоединяется ночная одышка, головокружения, обмороки при резкой смене положения тела, приступы сердечной астмы и стенокардии.
Это опасное состояние требует срочной помощи. Сильная боль в области сердца, которая усиливается при вдохе, — это ранний признак ТЭЛА. В отличие от стенокардии, боль не иррадиирует в другие места. У больного появляется синюшность кожи, резко падает давление, он страдает сильной одышкой и сердцебиением. Нитроглицерин в данном случае не поможет.
Мучительные, внезапно возникающие боли в груди распирающего характера — расслоение аорты. Интенсивная боль может привести к потере сознания. Пациенту требуется срочная медицинская помощь.
При аневризме аорты грудного отдела отмечаются невыраженные, реже сильные, пульсирующие или ноющие боли в груди и в спине. При разрыве аневризмы больной испытывает невыносимую раздирающую боль, возможен шок и смерть, если вовремя не оказать помощь.
1. Межреберная невралгия. Ее часто принимают за сердечную боль, но на самом деле есть существенные отличия. При межреберной невралгии боль колющая, острая, усиливающаяся при глубоком вдохе и выдохе, поворотах туловища, резких движениях, кашле, смехе, чихании. Она может отпустить через несколько минут, но может продолжаться до нескольких часов и суток. Человек точно указывает место боли, ее локализация точечная, в левой или правой стороне груди между ребрами. При стенокардии она жгучая, ломящая, но не острая, не зависит от положения тела, точное место указать нельзя, обычно показывают на всю грудь.
2. Остеохондроз грудной и шейный. Его легко спутать со стенокардией. Человеку кажется, что болит сердце, немеет рука, обычно левая, и область между лопатками, боль отдает в спину, верх живота, усиливается при дыхании и движении. Особенно она напоминает сердечную, если возникает ночью, при этом человек испытывает страх. Главное отличие от стенокардии — нитроглицерин не помогает.
4. Нарушения в работе ЖКТ. Боли, вызванные патологиями пищеварительной системы, более продолжительные, чем сердечные, сопровождаются тошнотой, рвотой, изжогой, зависят от приема пищи. Острый панкреатит иногда принимают за инфаркт: сильные боли с тошнотой и рвотой. Боли при спазме желчного пузыря и протоков могут отдавать в левую часть груди, поэтому кажется, что сердце болит. Что выпить, чтобы узнать точно? Если помогли спазмолитики, то проблемы с органами ЖКТ.
5. Болезни легких. При пневмонии могут возникать боли, напоминающие сердечные. При плеврите возникает острая боль, она ограниченная, усиливается при кашле и вдохе.
В первую очередь необходимо успокоиться и сесть. Паника только усугубит состояние.
Попробовать изменить положение тела. Если стало легче, возможно, болит не сердце. Если боль не отступила, а продолжает нарастать и носит сжимающий или давящий характер, не исключено, что это стенокардия.
В комнате нужно открыть окно, чтобы поступал свежий воздух.
Ничто не должно стеснять дыхания, поэтому воротник одежды необходимо расстегнуть или раздеться до пояса.
Положить под язык одну таблетку нитроглицерина, при стенокардии боль должна достаточно быстро отступить. Если через 15 минут она не прошла, принять еще одну таблетку и вызвать скорую помощь. Если это инфаркт — нитроглицерин не поможет.
Даже если приступ удалось купировать, на следующий же день необходимо отправиться в больницу для обследования. И, конечно, не нужно заниматься самолечением.
источник
Заболевания сердечно-сосудистой системы и вызванные ими осложнения – основная причина смертности молодых людей. Появление ноющей боли в области сердца, отдающей в спину, – характерный признак кардиальных и некардиальных патологий. Проведение дифференциальной диагностики на ранних этапах объясняется разной тактикой лечения. Инфаркт миокарда, расслаивающая аневризма аорты, аритмии высокого класса сопровождаются угрозой для жизни человека, поэтому требуют неотложной терапии, тогда как имея хронические патологии позвоночника, обходятся плановым лечением.
Особенности чувствительной иннервации грудной клетки обусловлены большим количеством внутренних органов и близким расположением магистральных нервных пучков.
Кроме того, в медицине используют понятие перекрещивания зон наружной и висцеральной (от внутренних органов) чувствительности с формированием областей Захарьина-Геда. Поэтому появление резкой боли в сердце со стороны спины бывает обусловлено такими состояниями:
- травмы шеи, грудной клетки или позвоночника с защемлением нервных волокон;
- заболевания пищевода – опухоли, дивертикулы (патологические выпячивания мышечной стенки), стриктуры (сужения, вызванные перенесенным воспалением), варикозное расширение вен или разрыв (перфорация) стенки;
- грыжа пищеводного отверстия диафрагмы;
- остеохондроз – дегенеративно-дистрофическое заболевание с поражением межпозвоночных дисков и позвонков. Характеризуется патологическим разрастанием костной ткани, усиленной нагрузкой на позвоночник с развитием корешкового болевого синдрома, чаще всего в грудном отделе и пояснице;
- межреберная невралгия – болевые ощущения, которые возникают по ходу нерва (чаще всего в межреберных промежутках), связанные с механическим воздействием (спазмированная мышца или разрастание костной ткани давит на нервное волокно, раздражая его);
- инфаркт миокарда – острое состояние, характеризующееся некрозом (отмиранием) части мышечной массы сердца вследствие нарушения кровотока по венечным сосудам. Чаще возникает после отрыва атеросклеротической бляшки, развития тромба (кровяного сгустка) или спазма артерии;
- расслаивающая аневризма аорты – нарушение целостности сосудистой стенки, связанное с просачиванием крови между слоями и дальнейшей деструкцией артерии. Патология характеризуется острым приступом, при котором болит сердце и отдает в спину;
- стенокардия – вариант ишемической болезни сердца, когда наблюдают сдавливающую боль за грудиной с иррадиацией в спину, лопатку и левую руку после физической нагрузки. Нарушение возникает вследствие транзиторного уменьшения кровотока в коронарных сосудах;
- острый бронхит, трахеит – воспалительные заболевания слизистой оболочки дыхательных путей.
У пациентов пожилого возраста, с искривлениями позвоночника, сахарным диабетом кардиоваскулярные патологии протекают атипично: сердце болит со стороны спины.
Кардиалгия («cardia» – сердце, «algia» – боль) – болевое ощущение в области грудной клетки, связанное с сердечными заболеваниями различной этиологии. Пациентам, у которых болит сердце и спина, проводят первичную дифференциальную диагностику для определения неотложности и специфичности медицинской помощи.
- связь приступа с физической нагрузкой – появление боли, одышки и усиленного сердцебиения по окончании упражнений свидетельствует о сердечной патологии. Возникающая боль в спине и сердце после резкого поворота туловища или головы чаще связана с защемлением нервов;
- дыхательного акта – патологии дыхательной системы характеризуются усилением болевого синдрома на вдохе и при кашле;
- приема пищи – увеличение боли наблюдают при употреблении горячей, холодной и твердой пищи у больных с патологией пищевода;
- характера боли – приступообразная колющая – при стенокардии, постоянная интенсивная режущая – свойственна для аневризмы аорты, тупая длительное время – хронических воспалительных и невоспалительных заболеваний сердца;
- зоны иррадиации – распространение неприятного ощущения в левую руку, лопатку и нижнюю челюсть характерны для инфаркта, локализация в верхней правой части грудной клетки – расслаивающей аневризмы аорты.
Кроме того, берут во внимание анамнез (историю развития) заболевания, нарастание клиники и сопутствующие симптомы.
Для заболеваний пищевода характерны дисфагия (нарушение глотания), ощущение постороннего тела за грудиной, изжога, налет на языке.
При межреберной невралгии наблюдают постоянство болевого синдрома: интенсивность не снижается ночью, в отличие от остеохондроза. Отмечают нарушение чувствительности при выраженном сдавливании нерва: на протяжении нескольких часов немеет конечность. Резкое защемление нервного корешка обуславливает характерную позу больного: наклонившись вперед, пациент придерживается рукой за один бок (пораженная сторона).
Острые сердечные патологии (стенокардия и инфаркт миокарда) отличаются неожиданным возникновением боли, чаще слева от грудины. Дополнительно отмечают нарушение ритма сердца (тахикардию), потерю сознания, ощущение страха смерти, выраженную одышку.
Эффективность лечения зависит от постановки правильного диагноза, поэтому используют клинический осмотр врача и дополнительные инструментальные и лабораторные методы исследования:
- электрокардиография (ЭКГ) – вид регистрации электрической активности сердца, который применяют для диагностики стенокардии и инфаркта миокарда. Наиболее информативная – запись во время острого приступа боли;
- эхокардиография (ЭХО-КГ) – ультразвуковой метод визуализации камер сердца и магистральных сосудов. Используют для диагностики расслаивающей аневризмы аорты, пороков клапанного аппарата и нарушений гемодинамики после инфаркта;
- рентгенография органов грудной клетки – для диагностики переломов ребер, острого бронхита. Исследование брюшной полости с применением контраста помогает установить диагноз грыжи пищеводного отверстия диафрагмы. Не проводят женщинам во время беременности из-за вредного воздействия ионизирующего излучения на развитие плода;
- рентгенография позвоночника в шейном, грудном и поясничном отделах – для диагностики травматических повреждений или остеохондроза;
- фиброгастродуоденоскопия – эндоскопический метод визуализации полых органов желудочно-кишечного тракта, с помощью которого оценивают изменения слизистой оболочки пищевода и желудка.
Лабораторная диагностика подразумевает определение увеличенного количества лейкоцитов (неспецифических маркеров воспаления) и тропонинов (резко повышенные – маркер инфаркта миокарда).
Назначает терапию лечащий врач после анализа результатов исследований и постановки корректного диагноза.
При сильной невралгической боли прописывают такие группы препаратов:
- нестероидные противовоспалительные средства – «Диклофенак», «Нимесил», «Мовалис» (гели – для местного применения, порошок – для приготовления перорального раствора);
- диуретики – для снятия отека («Фуросемид», «Гидрохлортиазид», «Спиронолактон»);
- снижение мышечного спазма – «Мидокалм»;
- улучшение обменных процессов – витамины группы В («Нейрорубин»).
При кардиалгии (стенокардия или инфаркт) применяют такую тактику лечения:
- сосудорасширяющие средства: «Нитроглицерин» – по таблетке под язык;
- антиагрегантные препараты (снижающие вязкость крови): «Ацетилсалициловая кислота», «Клопидогрель», «Тикагрелор»;
- кислородотерапию.
При инфаркте используют антикоагулянтные средства («Гепарин», «Эноксапарин»). Восстанавливают кровоток через поврежденный участок с помощью чрескожного коронарного вмешательства (постановка стента).
При болях другого происхождения, в зависимости от диагноза, применяют такую схему терапии:
- острый бронхит или трахеит – жаропонижающие и противокашлевые препараты, ингаляции с растворами антисептиков. При необходимости – антибактериальная терапия;
- расслаивающая аневризма аорты – срочное хирургическое вмешательство;
- заболевания пищевода – антисекреторные препараты («Ранитидин», «Пантопрозол»); разрывы, дивертикулы и грыжи требуют оперативного лечения.
Пациентам, у которых боль в спине отдает в сердце, неспецифическую терапию начинают после исключения острой ишемии миокарда, расслоения аорты или разрыва пищевода.
Появление боли с локализацией в области грудины бывает вызвано патологиями сердца и структур, расположенных сзади от перикарда. Определение основной причины с помощью детализации болевого синдрома (характера, интенсивности, иррадиации и связи с дыханием, физическими нагрузками и приемом пищи) помогает выбрать дальнейшую диагностическую тактику.
Чаще боль подобной локализации характерна для ишемии миокарда или повреждения нервных волокон. Больным, у которых ноет сердце либо спина, назначают подтверждающие определенный диагноз инструментальные и лабораторные процедуры, после чего подбирают адекватную терапию, направленную на ликвидацию и симптома, и причины появления боли.
Для подготовки материала использовались следующие источники информации.
источник
Боль в области сердечной мышцы — одна из наиболее распространенных причин вызова скорой помощи. Но лишь в 20–30% случаев кардиологические проблемы подтверждаются. В основном виновниками дискомфорта становятся заболевания опорно-двигательного аппарата и неврологического профиля.
Чтобы помочь медикам быстро выявить причину недомогания, важно обращать внимание на 3 момента, когда болит сердце: куда отдает, интенсивность ощущений и их характер. Данные параметры помогут оперативно принять правильное решение.
Заболевания кардиологического профиля известны своей коварностью. Они могут развиваться стремительно или постепенно, сопровождаясь отдышкой, периодической аритмией и повышенной утомляемостью. Однако основным симптомом является боль. Ее интенсивность напрямую зависит от типа заболевания и степени его развития.
Сердце имеет массу болевых рецепторов, которые срабатывают при повреждении мышечных волокон. Обычно это вызвано недостатком поступления питательных веществ, гипоксией или воспалительными процессами. Именно о таких повреждениях и сигнализирует боль в сердце, куда отдает при этом — важный диагностический признак.
При кардиологических патологиях дискомфорт сосредоточен в загрудинном пространстве, возникая откуда-то изнутри. При этом типичное смещение влево наблюдается не всегда. Характерно, что при боли в сердце сложно четко идентифицировать ее источник либо точку возникновения. Обычно ощущения располагаются в определенной области, но без четкой локализации.
Если болит сердце, куда отдается боль — важный диагностический критерий. При кардиологических заболеваниях иррадиация присутствует практически всегда.
Дело в том, что сердце располагается на стыке шейного и грудного отдела хребта. Здесь сосредоточено огромное количество нервных волокон, отвечающих за передачу импульсов из тех или иных областей. Поэтому сигналы рецепторов миокарда зачастую передаются и на соседние узлы.
Но куда может отдавать боль в сердце? Обычно она распространяется на такие участки:
- нижняя челюсть;
- шея;
- плечо;
- рука;
- эпигастральная область;
- левое подреберье.
Также не стоит забывать о ее характере. Обычно это сжимающие и давящие ощущения, сопровождаемые приступами паники (страх смерти), одышкой, тяжелым дыханием и т. д. Но в некоторых случаях болевой синдром носит острый, жгущий или колющий характер.
Такая локализация болевых ощущений может иметь десятки причин, включая проблемы кардиологического профиля. Так, боли в сердце отдающие под лопатку и/или в спину характерны для инфаркта миокарда. Болевой синдром имеет острый либо жгущий характер и сопровождается такими симптомами:
- ощущение тяжести в груди;
- учащенное дыхание;
- пациенту тяжело лежать, ему постоянно хочется сесть;
- отсутствие адекватной реакции на стандартные кардиологические препараты.
Если отдача не ограничена спиной и распространяется на левую руку, шею, челюсть — возможно, это приступ стенокардии. Боль тупая, сдавливающая, ноющая или режущая, но не острая. Для данного состояния характерен страх смерти, появляется тяжелое дыхание, одышка. Снять приступ помогает прием нитроглицерина.
Причиной болевого синдрома в области сердечной мышцы с иррадиацией под лопатку часто выступает перикардит. Ощущения имеют однообразный характер: боль тупая, давящая. Для перикардита характерен жар.
Не стоит забывать, что боль в сердце, отдающая в левую часть спины либо в лопатку, может быть признаком остеохондроза, межреберной невралгии, радикулита и т. д.
Возможные места иррадиации болей в сердце
Данный признак характерен для многих патологий кардиологического профиля. Но чаще это встречается при стенокардии, миокардите, кардиомиопатии и т. д.
При воспалении миокарда болевой синдром имеет ноющий и колющий характер, и не исчезнет после приема нитроглицерина. Также дискомфорт усиливается при физических нагрузках. Для этого заболевания характерны такие дополнительные признаки:
Кардиомиопатия сопровождается колюще-ноющими болями, длящимися по несколько часов. Что характерно, они не снимаются нитроглицерином. Отличить данную болезнь от других патологий можно по наличию приступов аритмии.
Такой тип распространения дискомфорта характерен для приступов стенокардии при ишемической болезни сердца, а также для миокардита. Данные заболевания имеют разную природу, но механизм передачи ощущений у них схожий.
Когда боль в сердце отдает в шею, пациенты нередко путают это ощущение с другими проблемами. К примеру, лица, страдающие от приступа стенокардии, часто обращаются к стоматологу из-за боли в челюсти и горле, ссылаясь на проблемы с зубами. Давящий же дискомфорт в области сердца обычно списывается на переутомление или стресс.
Болевой синдром с передачей в верхнюю часть живота характерен для перикардита и проблем с артериями. Однако если при воспалении перикарда, дискомфорт дополнен жаром и может усиливаться при кашле, то с патологиями сосудов дела обстоят сложнее.
Аневризма аорты и ее расслоение обычно проходят без иррадиации. Болевой синдром чаще возникает в загрудинном пространстве. Но в медицинской практике встречались пациенты, поступившие с жалобами на боль в желудке и изжогу. Впоследствии это оказалось серьезной проблемой с аортой.
Дополнительную информацию о симптомах болезней сердца смотрите в следующем видео:
источник
Многие люди испытывают боли в груди необязательно по причине какой-либо сердечной болезни. Часто это происходит из-за другого недуга. Если болит сердце, это может быть вызвано заболеваниями опорно-двигательного аппарата, дыхательными, пищеварительными и иными болезнями. Однако, поставить точный диагноз может лишь врач, проведя обследование больного.
Но любой человек, у которого наблюдались подобные признаки, должен понимать, если болит сердце что делать и как распознать, что это действительно сердечный недуг. Это необходимо знать, чтобы при некоторых серьезных патологиях своевременно обратиться к специалисту. Признаки недуга могут отличаться, обязательно нужно научиться распознавать их. Самое основное — следует различать сердечные и несердечные боли. С этой целью нужно знать, какова длительность, интенсивность приступа. Помимо этого, желательно иметь сведения о других заболеваниях, симптомы которых аналогичны сердечным.
Первые симптомы сердечного приступа
Дискомфортные ощущения в груди могут появится по различным причинам. Чтобы понять, что болит сердце, желательно узнать несколько характерных симптомов. Далеко не всегда приступы сопровождаются неприятными ощущениями. Одновременно с этим люди с другими недугами сетуют на то, что им тяжело дышать, болит в левой части груди. Но все это не является следствием кардиологических болезней.
Самые ранние признаки, которые говорят о том, что работа мотора человеческого организма нарушена, чаще всего появляются на несколько месяцев, а то и лет до первого приступа. Поэтому каждый должен знать, как и где болит сердце. Ранние признаки болезни, которые должны насторожить, таковы:
- Болезненные ощущения за ребрами. Они отдают в спину, руку, шею, зубы. Чаще всего затронута левая сторона. Одновременно с тем бывает одышка, тошнота, повышенная потливость.
- Дискомфорт после физической активности, стрессов, который исчезает после отдыха либо таблетки нитроглицерина.
- Одышка появляется даже при умеренной нагрузке, несложной работе, во время еды и даже в лежачем положении. Перед началом приступа пациент может сидя спать или страдать от бессонницы.
- Сильная усталость от привычных дел может начаться задолго до первого приступа.
- У представителей сильного пола иногда развивается эректильная дисфункция за нескольких лет до постановки диагноза ИБС.
- Отечность. Этот симптом считается самым основным свидетельством нарушений сердечной работы. Сначала отеки практически незаметны, со временем становятся больше. Это заметно, когда человек снимает обувь или кольца с пальцев. Если наблюдаются отеки, следует обратиться к специалисту и пройти обследование.
- Остановка дыхания во время ночного сна, а также храп. Эти признаки свидетельствуют о предрасположенности к приступу сердечной болезни.
Признаки коронарных заболеваний
Сердечные приступы протекать могут по-разному и то, как болит сердце, симптомы у женщин и мужчин в разных ситуациях моет быть различным. В случае инфаркта миокарда все происходит приблизительно так:
- Появляется чувство тяжести, болит в центральной части груди, руке.
- Дискомфорт распространяется на левую руку, шею, горло, нижнюю челюсть.
- Кружится голова, появляется потливость, кожа бледнее, тошнит.
- В животе возникает чувство тяжести, в груди жжет.
- Тревожное состояние, слабость.
- Учащенный пульс.
Течение инфаркта может быть иным. Признаки иногда совсем отсутствуют. Иногда больной говорит, что испытывает дискомфорт в груди, иногда подобные симптомы отсутствуют и процесс может протекать безболезненно. Признаки обширного инфаркта: одышка, синева губ, и т.д. очень похожи на симптомы острой сердечной недостаточности.
Продолжительность подобного приступа приблизительно тридцать минут. Нитроглицерин не помогает совсем.
Основное проявление ИБС — приступы стенокардии. При этом происходят боли в сердце, симптомы у женщин и мужчин одинаковы. Среди них:
- учащенное сердцебиение;
- одышка;
- нарушения работы сердца;
- непостоянный пульс;
- кружится голова, тошнит;
- слабость, потливость.
При ишемической болезни пациенты говорят о том, у них жжет, давит в груди. Возникает чувство переполнения. Часто неприятные ощущения передаются в руку, шею, горло. Чаще всего наблюдаются при физической активности, стрессе и прекращаются, когда человек остается в покое.
При стенокардии покоя боли в сердце, причины которых различны, появляются в любое время, даже ночью. Подобная форма считается неблагоприятной.
Воспалительные сердечные заболевания
Перикардит — воспаление наружной сердечной оболочки, основным симптомом которого является тупая боль в области сердца. Болит обычно в центре груди, в некоторых случаях отдает в руку, спину, шею. При глотании, кашле и т.д. дискомфорт усиливается. В положении лежа становится хуже, сидя — лучше. Хотя характер болезненности обычно тупой и ноющий, в некоторых случаях она бывает острой. Перикардит также характерен учащенным сердцебиением.
Воспаление миокарда — одна из причин, почему болит сердце, на это жалуется примерно 90 процентов людей. Ее форма может быть различной, она появляется вне зависимости от физических нагрузок, но через некоторое время после этого может стать сильнее. Нитроглицерин не помогает.
Заболевания клапанов сердца
Если в наличии болезнь клапанов, о ее серьезности невозможно судить по симптомам. Пациент может ни на что не жаловаться и при этом находиться в тяжелом состоянии. Основные симптомы:
- Одышка, которая наблюдается не только при высокой нагрузке, но даже во время самых привычных дел и в лежачем положении;
- Дискомфортные ощущения в груди при нагрузке, дыхание на холодном воздухе;
- Слабость, головокружение;
- Нарушение сердечного ритма. Это, в частности, неравномерный пульс, частое сердцебиение, нарушения в работе сердца.
Подобная патология нередко приводит к сердечной недостаточности. Тогда появляются следующие симптомы: отекают ноги, вздувается жиаот, увеличивается масса тела.
Почти все люди, у которых есть такая патология, жалуются на болезненные ощущения. С развитием заболевания то, как болит сердце, симптомы меняются. В первое время боль длительная, не зависит от физической активности, нитроглицерин не помогает. Чувствуется в различных местах. Далее она носит спонтанный либо приступообразный характер после нагрузки и чаще всего проходит после приема таблетки нитроглицерина. Ее характер бывает различным, локализация у нее точная, но иногда она распространяется по большой площади. Нитроглицерин помогает не всегда.
Отмечается несколько видов аритмий. Для них характерны изменения сердечного ритма. Есть несколько разновидностей недугов, при которых отмечаются сердечные боли, отдающие в левую руку.
Эти заболевания могут быть приобретенными или унаследованными. Долгое время они могут никак о себе не говорить. Иногда болит сердце, что делать, должен подсказать врач. Такая боль обычно носит ноющий, режущий или колющий характер. Сопровождается повышенным давлением.
Пролапс митрального клапана
Ноющие или давящие болевые ощущения, появляющиеся слева, не вызываются физической активностью. Они не прекращаются после приема нитроглицерина. Помимо того, утром и вечером могут отмечаться головокружения, учащенное сердцебиение, болеть голова. Возможна одышка, предобморочное состояние.
При подобном заболевании наблюдается давящее ощущение в груди. Отмечается сильное сердцебиение, слабость, утомляемость, одышка при физической активности. Со временем добавляется одышка во время ночного сна, головокружения. Если внезапно изменить положение тела, может случиться обморок. Возможны приступы астмы и стенокардии.
Тромбоэмболия артерии легкого
Это весьма серьезное состояние, при которой нужна неотложная помощь. Первый признак заболевания — колющая боль в области сердца, которая становится сильнее при вдохе и не отдается в другие места. У пациента синеет кожа, снижается АД, появляется одышка, учащенное сердцебиение. Нитроглицерин не действует.
Внезапные, очень сильные болевые распирающие ощущения в груди становятся следствием расслоения аорты. Они иногда столь мучительны, что человек может потерять сознание. Больной нуждается в неотложной медицинской помощи.
Если имеется аневризма аорты, наблюдается ноющая или пульсирующая боль в сердце, что делать должен решить специалист. Если происходит разрыв аневризмы, боль становится невыносимой. Если не принять мер, может случиться летальный исход.
1). Межреберная невралгия. Многие люди, ощущающие подобную боль в области сердца, принимают ее за сердечную. Однако, в действительности они отличаются. При невралгии болевые ощущения носят острый, колющий характер. Они усиливаются при кашле, глубоком дыхании, резких поворотах тела и т.д. Это может довольно скоро пройти, иногда боль длится несколько часов. Пациент может точно определить место неприятных ощущений, оно расположено между правыми ребрами. В случае стенокардии человек испытывает жгучее, ломящее чувство, которое не проходит при изменении положения туловища. Точного места определить невозможно.
2). Остеохондроз. Это заболевание достаточно прост принять за стенокардию. Человек уверен, что у него болит сердце, симптомы следующие: происходит онемение левой руки, при движении становится больнее. Особенно все это похоже на стенокардию, когда приступ случается во время ночного сна. Основное отличие — нитроглицерин не действует.
3). Болезни ЦНС. В подобной ситуации пациенты нередко обращаются с жалобами. Однако, симптомы бывают различными. Это может быть регулярная, кратковременная, острая или ноющая боль в области сердца. Неврозы, как правило, характеризуются разнообразными вегетативными нарушениями. Человек может испытывать тревожное чувство, у него появляется бессонница или, напротив, повышенная сонливость. Руки мерзнут или холодеют, начинает болеть голова, многое другое. Часто пациенты, страдающие неврозами, обращаются с жалобами, рассказывая о многочисленных симптомах, которых в действительности не испытывают. А «сердечники» весьма сдержанно делятся своими ощущениями. Иногда сложно понять, что у больного — ИБС или кардионевроз, так как кардиограмма изменений не показывает.
4). Нарушения функционирования желудочно-кишечного тракта. Однако, в данном случае боли в сердце симптомы имеют несколько иные. Они продолжаются дольше, при этом человека тошнит, рвет, у него появляется изжога. Интенсивность обусловлена приемом еды. Нередко симптомы острого панкреатита схожи с инфарктом миокарда. Иногда обострения заболеваний желчного пузыря отдают в левую половину груди и создается впечатление, что боли в сердце. Чтобы понять, в чем проблема, следует принять спазмолитики. Если наступило облегчение, значит у больного есть заболевания ЖКТ.
5). Легочные болезни. Болевые ощущения, похожие на сердечные, иногда появляются при воспалении легких. Такое может быть и при плеврите. Но в этом случае боль острая, усиливающаяся при вдохах и кашле.
Каждый человек, почувствовавший в груди болезненные ощущения, думает, что ему далее делать. Если есть предположения, что болит сердце, нужно предпринимать неотложные меры. Ведь причина может быть серьезной, в частности инфаркт миокарда или приступ стенокардии. Поэтому делать нужно следующее:
- Следует успокоиться и сесть. Стрессовое состояние лишь ухудшит положение.
- Нужно постараться принять другое положение. Если после этого наступает облегчение, есть вероятность того, что причина в другом. Если же болезненные ощущения увеличиваются, появляется давящая боль в области сердца, есть риск того, что это стенокардия.
- Рекомендуется открыть доступ свежему воздуху и отворить окно.
- Чтобы дыхание не было стеснено, нужно сделать одежду свободнее, расстегнуть воротник
- При подозрении на стенокардию нужно взять таблетку нитроглицерина и положить ее под язык. Если в течение четверти часа облегчение не пришло, нужно взять еще одну таблетку. Следует позвонить и вызвать неотложную помощь. При инфаркте лекарство не действует.
Если даже боль в области сердца, причины которой должен установить специалист, прошла, нужно в ближайшее время сходить в больницу и обследоваться. Самолечение недопустимо.
В Нижнем Новгороде вы можете пройти профилактическое обследование в «Дорожной клинической больнице», где работают профессионалы своего дела.
источник
Любые дискомфортные ощущения в груди – тревожные симптомы, свидетельствующие о каком-то сбое в организме человека. Опасность представляет и боль в спине в области сердца. Это может быть признаком серьезной сердечно-сосудистой патологии, которая напрямую угрожает жизни.
Даже редкие и непродолжительные боли со спины в области сердца могут быть признаком начала одного из заболеваний, часть из которых затрагивает сердечно-сосудистую систему. К ним относятся:
- расслоение аорты;
- инфаркт миокарда;
- перикардит;
- стенокардия.

Боль со стороны спины в области сердца также может вызвать тромб, который может нарушить нормальный кровоток и спровоцировать инфаркт миокарда. В этом случае боль давящая, отдает в левую руку, шею, челюсть или грудную клетку. Приступы продолжительные, в списке сопутствующих симптомов – одышка, тошнота, холодный пот.
Провокатором воспаления сердечной сумки (перикардита) становятся вирусные инфекции. Для заболевания характерна острая колющая боль, которая приходит вместе с субфебрильной лихорадкой и слабостью.
Для стенокардии характерно медленное развитие болезни. Возникает она из-за избыточного отложения жировых бляшек в артериях. Боль в области спинного отдела появляется после стрессов или физической активности. Болезненность кратковременная, но «сжимающая». Чем дальше развивается болезнь – тем сильнее становится симптоматика.

Так, иллюзию боли в области сердца создают воспалительные процессы в поджелудочной или желчном пузыре, желудочные спазмы, гастрит или сильная изжога. Болевой симптом отдает под левую лопатку, усиливаясь в лежачем положении или при наклонах.
Лжесердечная боль – распространенный признак травм грудного отдела или ребер. При ущемлении нерва дискомфорт появляется во время движения, поднятия рук, неудобной лежачей позы.
Болезненность в районе левой лопатки может появляться также при:
- плеврите;
- бронхиальной астме;
- пневмотораксе;
- остеохондрозе;
- грыже пищеводного отверстия диафрагмы;
- воспалении мышц в области поясницы.
Ещё одна возможная причина тревожной симптоматики – паническая атака, сопровождающая не только дискомфортом в груди, но и острой нехваткой воздуха. Степень проявления – явление сугубо индивидуальное. Часто повторяющиеся атаки отличаются постепенным ухудшением общей клинической картины.
Место локализации болей, степень выраженности и некоторые другие особенности позволяют предположить истинную причину появления симптоматики. Обо всех признаках необходимо рассказать врачу, поставить себе диагноз самостоятельно – задача сложная.
Во время дыхания «в работу» вовлечены не только легкие: в процессе задействованы диафрагма, ребра, грудные и спинные мышцы. Если какой-то из этих органов выходит из строя, болезненные ощущения могут появиться при вдохе или резком выдохе.
При концентрации боли в области лопатки в процессе дыхания можно заподозрить проблемы:
- с околосердечной сумкой;
- ребрами;
- плеврой;
- позвоночником;
- межреберным пространством;
- диафрагмой.
Чем глубже дыхание – тем активнее работают диафрагма и легкие. Даже незначительное повреждение может сопровождаться резким и сильным болевым уколом.
Боль в сердце, которая отдает в спину и появляется при поворотах корпуса или движениях – один из очевидных признаков патологий, затронувших костно-мышечный аппарат. Сюда можно отнести:
- остеохондроз;
- травмы;
- дегенеративно-дистрофические болезни;
- миозит;
- невралгию.
В зоне особого риска – люди, которые регулярно испытывают избыточную нагрузку на спину или ведут недостаточно активный образ жизни. При неблагоприятных условиях заподозрить можно лопаточно-реберный синдром, при котором резкие движения сопровождает громкий хруст.

При этом простой усталостью оправдать дискомфорт можно не всегда. Повышается риск развития следующих патологий:
- хронического напряжения спинных мышц;
- пиелонефрита из-за смещения почек;
- остеохондроза.
Если уже ранее наблюдались проблемы с сердцем или имеются хронические заболевания этого органа, для надежности обращаться лучше к кардиологу.

Одна из самых распространенных ошибок касается остеохондроза и кардиопатии. В обоих случаях боль может быть любой интенсивности, отзываясь в плечах, руке или шее, но есть и отличия. Так, при остеохондрозе боль возникает при резких движениях и может продолжаться на протяжении долгого времени. Для стенокардии характерны кратковременные приступы после волнений или перенапряжения.
Боль в сердце в большинстве случаев снимается с помощью таблетки нитроглицерина. При других патологиях препарат не принесет нужного эффекта.
Инфаркт миокарда может замаскироваться под обострение хронического заболевания желудочно-кишечного тракта. Если проблема связана с желудком, то дискомфорт обычно появляется в течение 1-1,5 часов после приема пищи. Также появляются дополнительные признаки – отрыжка, рвота, тошнота или ощущение тяжести в животе.
Болезненные ощущения в груди и спине часто появляются при пневмонии, особенно если воспалительный процесс развивается в левом легком. В этом случае наблюдаются также:
- температура;
- слабость;
- сильный кашель;
- шумы в легких;
- асимметрия грудной клетки.
Приступообразная или ноющая боль с онемением конечностей – возможный признак невралгии. Если поражение затронуло нервные окончания вблизи грудной клетки, ощущения напоминают сердечный приступ. Учесть нужно тот факт, что для невралгии характерны длительные приступы, усиливающиеся при ходьбе или наклонах туловища влево или вправо.
Указать на то, к какому врачу нужно идти, может наличие хронических заболеваний или похожие жалобы в анамнезе. Если же боль в области сердца появилась впервые, а сопутствующих симптомов, указывающих на другую болезнь нет, то обращаться лучше сразу к кардиологу. Также могут понадобиться консультации гастроэнтеролога, ортопеда или невролога.
Определить, какое лечение необходимо, специалист сможет только после проведения ряда диагностических мероприятий. Боль – всего лишь симптом, который будет повторяться неоднократно до тех пор, пока не будет ликвидировано основное заболевание.
источник
Именно высокая активность делает область шеи и плечевых суставов уязвимой перед механическим воздействием и дегенеративными изменениями.
Причины болей в шее, отдающих в плечо и руки (правую или левую), могут быть как патологическими, так и физиологическими. К последним относятся боли после сна в неудобной позе, переохлаждения, длительных нагрузок на позвоночник.
Однако существуют факторы, влияющие на появление симптома, которые требуют детального исследования и обязательного лечения.
Ирина Мартынова. Закончила Воронежский государственный медицинский университет им. Н.Н. Бурденко. Клинический ординатор и невролог БУЗ ВО \»Московская поликлиника\».Задать вопрос>>
Дегенеративная болезнь, которая характеризуется длительным течением и приводит к ограничению подвижности сустава.
Характер и локализация боли
Для артроза характерны хронические ноющие болевые ощущения в плече, которые иррадиируют в область шеи.
Усиление болевого синдрома наблюдается в ночные часы и при движениях рукой, особенно при отведении ее назад.
Дополнительные симптомы
Симптомы артроза в начале его развития малозаметны. Обычно на начальном этапе болезни человек отмечает незначительную болезненность при движениях. По мере прогрессирования недуга боль усиливается и появляются следующие признаки:
- боль в шее отдает в руку;
- хруст в суставе при движении;
- ограничение подвижности в суставе;
- отечность в области пораженного сустава;
- покраснение кожи над больным суставом.
Диагностика и лечение
Для диагностики патологии используют:
- рентгенографию в 2-х проекциях;
- УЗИ;
- артроскопию;
- МРТ и КТ;
- сцинтиграфию;
- термографию;
- общие анализы крови и мочи;
- биохимическое исследование крови.
Врач-ревматолог — городская поликлиника, Москва. Образование: ФГБНУ НИИР им.В.А.Насоновой, Астраханская государственная медицинская академия.
- НПВП внутрь и местно;
- кортикостероиды, путем введения в полость сустава;
- обезболивающие препараты;
- хондропротекторы.
Также широко используют методы физиотерапии.
В редких случаях показана хирургическая операция по замене разрушенного болезнью сустава.
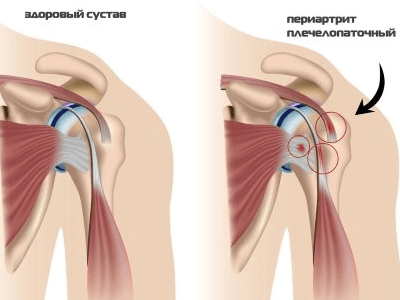
Характер и локализация боли
Заболевание характеризуется нарастающими болями — вначале тупыми, ноющими, затем острыми, постоянными. Интенсивность зависит от степени деформации сустава. При заболевании лопаточно-торакального сустава болезненность локализуется на задней поверхности плеча, при поражении акромиально-ключичного сустава боль ощущается в плече спереди. Поражая оба сустава, болезнь вызывает болевой синдром с обеих сторон плеча.
Боль иррадиирует в шею, спину, руку и грудную клетку.
Дополнительные симптомы
Существуют и другие признаки плечевого артрита, такие как:
- отечность ткани вокруг сустава;
- локальное повышение температуры в области поражения;
- болезненность, усиливающаяся при движениях;
- деформация сустава;
- субфебрильная температура;
- вялость, сонливость, усталость;
- признаки интоксикации.
Диагностика и лечение
Диагностика и лечение плечевого артрита проводится аналогичными методами, как и при артрозе.
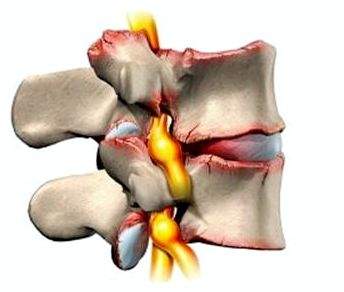
Характер и локализация боли
Локализация и характер болевого синдрома напрямую связаны с местом развития дегенеративного процесса и сдавливания нервных корешков.
Чаще всего боль локализуется в шее, подзатылочной области и в верхних конечностях и является сильной, острой.
Отдает в спину, голову, руки, грудь, область сердца, чаще всего односторонняя.
Дополнительные симптомы
Вместе с болью пациенты часто жалуются на:
- покалывание, чувство «мурашек», онемение рук, спины;
- утрату чувствительности отдельных участков кожи;
- понижение мышечного тонуса и уменьшение силы в руках;
- изменение цвета кожи;
- похолодание рук;
- отечность;
- гипертонус мышц нижних конечностей;
- мышечные спазмы;
- головокружение и головную боль;
- шум/звон в ушах;
- расстройства пищеварения;
- ощущение инородного тела в горле.
Диагностика и лечение
Выявить заболевание можно при помощи рентгенографии, компьютерной и магнитно-резонансной томографии.
Лечение проводится медикаментозно и при помощи физиопроцедур.
Из медикаментов используют:
- НПВП в форме мазей, таблеток (капсул) и растворов для введения внутрь;
- обезболивающие препараты;
- хондропротекторы;
- миорелаксанты;
- витаминные препараты;
- глюкокортикостероиды.
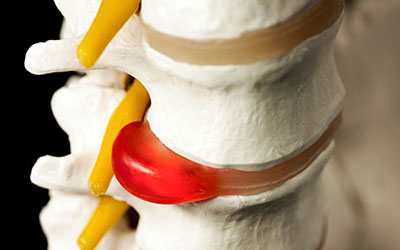
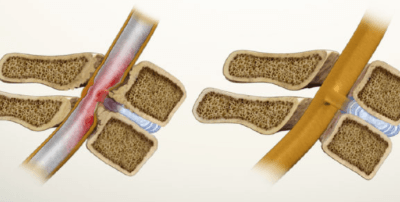
Вытекая через трещины фиброзного кольца в позвоночный канал, пульпозное ядро оказывает давление на нервные корешки, вызывая тем самым мучительные боли.
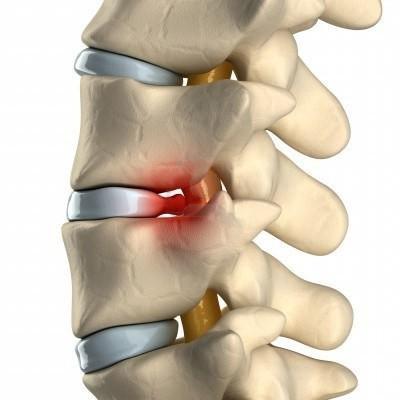
Боль локализуется в шее, плече и руке. Характеризуется как острая, становится интенсивнее при повороте головы, чихании, кашле. Болит шея и плечо меньше при заведении руки за голову.
Дополнительные симптомы
При развитии грыжи между позвонками шейного отдела отмечаются следующие клинические признаки:
- головные боли;
- головокружение;
- слабость и утомляемость;
- повышение АД;
- мышечная слабость верхних конечностей;
- онемение, покалывание кожи;
- повышенное потоотделение;
- бледность кожного покрова.
В редких случаях у пациента может развиться тяжелый паралич.
Диагностика и лечение
Диагностические мероприятия по выявлению межпозвонковой грыжи включают в себя:
- рентгенографию;
- КТ и МРТ;
- инвазивную КТ-миелографию.
Лечение проводится НПВП, обезболивающими средствами и глюкокортикоидами.
В редких случаях прибегают к оперативному лечению.
Характер и локализация боли
Шейный плексит характеризуется наличием приступообразных острых болей в шее, которые в некоторых случаях могут отдавать в затылок.
Также может возникать сильная боль в области ключицы, распространяющаяся в руку.
Дополнительные симптомы
К другим симптомам шейного плексита относятся:
- мышечная слабость в шее;
- икота;
- нарушения дыхательных функций;
- мышечная слабость в руках;
- побледнение и похолодание кожи рук;
- отечность рук;
- ломкость ногтевых пластин на пальцах верхних конечностей.
Диагностика и лечение
Диагностика проводится при помощи:
- неврологического осмотра;
- общего анализа крови;
- электронейромиографии;
- МРТ и КТ.
Лечение направлено в первую очередь на ликвидацию причины воспаления. Для этих целей используют как антибактериальные, так и противовирусные лекарственные средства.
Также прибегают к хирургическому лечению.
- гипогликемические средства;
- гипоурикемические препараты;
- анальгетики;
- витаминные препараты.
Эффективными методами лечения плексита считаются физиотерапия и ЛФК.
Характер и локализация боли
Периартрит характеризуется нарастающей острой болью. С течением болезни боль начинает беспокоить пациента не только при движениях, но и в состоянии покоя. Боль локализуется с одной стороны (у правшей — в суставе правого плеча, у левшей — в суставе левого).
Также болевой синдром усиливается при прикосновении к суставу.
Дополнительные симптомы
Кроме болевого синдрома, заболевание имеет следующую клиническую картину:
- развивается тугоподвижность больного сустава;
- боль из ноющей (в начале заболевания) перерастает в сверлящую и постоянную;
- болезненность в плече, руке и шее сопровождается мигренью, головокружением.
Диагностика и лечение
Чаще всего для диагностики периартрита прибегают к рентгенографическому исследованию, УЗИ, МРТ, КТ, артрограмме и клиническому анализу крови. Также проводят дифференциацию с тромбофлебитом вен верхних конечностей, диффузным васкулитом, дерматитом, опоясывающим лишаем и прочими заболеваниями.
Острый периартрит лечится нестероидными противовоспалительными средствами, проводятся блокады с глюкокортикоидами. Из физиопроцедур прибегают к электрофорезу, парафиновым аппликациям.
Важнейшим условием лечения является иммобилизация воспаленного сустава.
Заболевание, которое представляет собой совокупность дегенеративных изменений, таких как:
- образование остеофитов;
- гипертрофию межпозвоночных суставов;
- гипертрофию связочного аппарата;
- воспаление мягких тканей.
Характер и локализация боли
Спондилез протекает с острой болью в шее и плече, которая исчезает через неделю. Также отмечаются боли в затылке, которые появляются при поворотах головы.
Боль разлитая, ощущается в плечах, руках, нижней челюсти, иногда иррадиирует в уши и глаза.
Дополнительные симптомы
Основными симптомами, кроме болевого синдрома, являются:
- двигательные ограничения в шее;
- мышечное напряжение шеи;
- обмороки и предобморочные состояния.
Диагностика и лечение
Основными методами диагностики считается рентгенографическое исследование позвоночного столба.
Лечение проводится нестероидными препаратами, миорелаксантами, поливитаминами и корректорами микроциркуляции.
Характер и локализация боли
Больные миалгией часто предъявляют жалобы на сильную мышечную боль в руках, плечах и шее.
Дополнительные симптомы
- скованность движений в утренние и вечерние часы;
- снижение умственной и физической активности;
- усталость;
- спастические боли;
- судороги в мышцах;
- ощущение тяжести в теле;
- психоневрологические расстройства;
- атрофия мышц.
Диагностика и лечение
После проведения осмотра и сбора анамнеза специалист, как правило, рекомендует следующие диагностические мероприятия:
- общее и биохимическое исследование крови;
- ревмопробы;
- электромиографию;
- рентгенографию;
- КТ и МРТ;
- биопсию мышечной ткани.
Лечение миалгии направлено в первую очередь на устранение болевого синдрома, для чего используют различные анальгетики, анестетики и миорелаксанты.
Характер и локализация боли
Не имеет четкой локализации и описывается пациентами как ноющая, давящая.
Иногда возможны резкие долгосрочные боли.
Дополнительные симптомы
- повышенный мышечный тонус;
- слабость в верхних и нижних конечностях;
- нарушение работы органов таза.
Диагностика и лечение
Для диагностики используют рентгенографию, МРТ и КТ.
Лечение заболевания с умеренной симптоматикой проводится медикаментами, физиопроцедурами и массажем.
Нередко причинами болей в шее, плече и руке становятся различные искривления позвоночного столба.
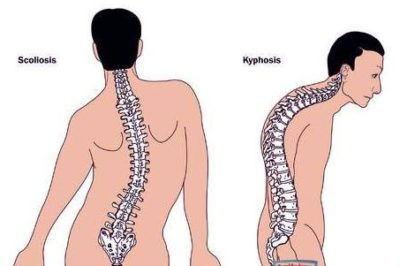
Боль при искривлении позвоночника не имеет четкой локализации, и, чаще всего, болит шея, вся спина, грудина, руки и поясница.
Дополнительные симптомы
Основным симптомом искривления позвоночника считается асимметрия позвоночного столба. Также наблюдается повышенная усталость, ограничение подвижности, дисфункции внутренних органов и систем органов.
Диагностика и лечение
Диагностика искривления позвоночника проводится путем осмотра пациента и рентгенографического исследования позвоночного столба.

Характер и локализация боли
Характер боли зависит от вида полученной травмы. Так, например, при ушибе боль описывается как умеренная, тупая. При вывихе и переломе боль сильная, острая, усиливается при попытках двигать рукой и плечом.
Дополнительные симптомы
Симптоматика также зависит от вида травмы. Чаще всего травму сопровождают:
- отечность и покраснение кожи над областью повреждения;
- образование гематомы;
- визуальная асимметрия плечевых суставов (при переломах и вывихах) и пр.
Диагностика и лечение
Диагностика сводится к осмотру, пальпации и рентгенографии.
Лечение назначается травматологом в зависимости от того, какая травма предшествовала возникновению боли.
Такое состояние характеризуется возникновением спонтанной боли, сосредоточенной в шее и плече, интенсивность которой нарастает при поворотах головы.
Диагностикой и лечением данного состояния занимается травматолог.
Состояние, для которого характерна выраженная тупая боль, локализованная в месте поражения и иррадиирущая в руку.
Пораженное сухожилие воспаляется, становится чувствительным к прикосновениям, иногда кожа над ним краснеет.
Диагностика и лечение
Диагностика включает в себя рентгенографическое исследование, иногда прибегают к МРТ или КТ.
Лечение проводится нестероидными препаратами (местными, инъекционными и в форме таблеток), обезболивающими средствами. Иногда показано хирургическое вмешательство.
Среди болезней, одним из симптомов которых выступает боль в шее, плече и руке, выделяют:
- стенокардию;
- заболевания щитовидной железы;
- паротит («свинку»);
- ожог пищевода;
- абсцесс диафрагмы;
- диафрагмальный плеврит;
- язвенную болезнь желудка и 12-перстной кишки;
- системную красную волчанку;
- склеродермию;
- инфекционные заболевания;
- онкологические патологии и пр.
Боль в шее и плече справа, которая отдает в руку, также требует внимания, так как может указывать на патологии печени, правого легкого и желчного пузыря.
Левосторонние боли могут говорить о повреждении левого легкого или селезенки.
Немедленно обратиться за медицинской помощью необходимо, если:
- боль в левом плече сопровождается чувством сдавливания в груди;
- боль в шее и в руке сопровождается спутанностью сознания;
- болезненность в шее и плече нарастает и не купируется анальгетиками;
- имеет место открытый перелом плеча.
При возникновении боли в шее, плече и руке специалисты рекомендуют организовать пациенту физический и эмоциональный покой, обеспечить неподвижность шеи или сустава. Также можно принять таблетку обезболивающего препарата, например, Анальгина или Ибупрофена. Если нет противопоказаний, можно помассировать больной участок, сделать несколько гимнастических упражнений на сгибание/разгибание сустава, повороты шеи.
Боль в шее, которая отдает в руку, может быть признаком серьезных заболеваний.
Обязательно посмотрите следующее видео по теме
Не выяснив причину возникновения симптома, избавиться от него очень трудно. Врачи настоятельно рекомендуют не заниматься самодиагностикой и самолечением, ведь в некоторых случаях такая тактика опасна для жизни.
источник