Боль в спине – симптом явных неполадок внутри организма. Каких именно – сразу не скажешь. Они могут быть связаны с опорно-двигательным аппаратом или отражать состояние внутренних органов; являться реакцией на нервные раздражители или на инфекционно-воспалительный процесс.
Особенность проявления боли может навести на мысль о ее причине.
Резкая прерывистая боль, которая чаще проявляется при движении – признак ущемления нервных корешков и сердечных болей; в более редких случаях – последствия воспалительного процесса, сколиоза, остеохондроза или результат иррадиации боли от внутренних органов.
Ноющая тупая больсвидетельствует о проблемах с позвоночником или повреждении прилегающих мягких тканей (остеохондроз, фибромиалгия, межпозвонковая грыжа). Реже тупой болью может отдаваться язвенная болезнь желудка или ишемия сердца.
Сильная, почти нестерпимая боль может навести на мысль об инфаркте (сопровождается потерей сознания, аритмией, скачками артериального давления), панкреатите (вздутый живот и дополнительные симптомы со стороны ЖКТ), невралгии (затруднения с дыханием), протрузии (выпячивание) межпозвонкового диска.
Существуют и особые болевые ощущения, которые можно идентифицировать на основании субъективного восприятия:
- колющая боль – воспалительные заболевания внутренних органов (пиелонефрит, плеврит, холецистит, язвенная болезнь);
- с эффектом жжения – признак ишемической болезни сердца, стенокардии;
- тянущая боль – возможное проявление миофасциального синдрома (резкий спазм мышечных волокон).
На деле определиться с причиной боли намного сложнее. В области лопаток сходятся нервные окончания от ряда внутренних органов, поэтому причины того, что у вас болит спина в области позвоночника между лопатками, могут быть самыми неожиданными: как говорится, болит пятка, а отдает в голову.
При вдохе вовлекаются в работу 12 пар ребер, грудина, прилегающие отделы позвоночника и пояса верхних конечностей, диафрагма, легкие, трахея и бронхи, десятки контролирующих мышц, связок и фасций, а также оказывается влияние на расположенные в области груди сердце и прилегающую часть ЖКТ. Однозначно и сразу ответить, что из всего этого разнообразия провоцирует болезненные ощущения под лопаткой при вдохе невозможно.
- Воспалительные и дегенеративные патологии тканей позвоночного столба (остеохондроз, спондилоартроз) приводят к деградации хрящевых дисков, а в тяжелых случаях и самих позвонков. Поврежденные ткани становятся чувствительными и отзываются болью при любом неосторожном движении, в том числе при глубоком вдохе. Эта проблема носит название межреберной невралгии.
- Врожденные или приобретенные патологии строения позвоночника (сколиозы, кифозы) лишают позвоночник его амортизирующей функции. Происходит ослабление мышечного корсета и прямохождение превращается в проблему. При этом нервные корешки, которые отходят от спинного мозга при любом неосторожном движении ущемляются и провоцируют боль различной степени интенсивности.
- Пневмония, плеврит (оболочка легких при воспалении утолщается и становится более чувствительной, что провоцирует характерные болезненные ощущения при вдохе) и проблемы с сердцем в качестве одного из симптомов имеют загрудинную боль в области лопаток, которая усиливается при вдохе. Воспаления дыхательной системы при этом чаще всего сопровождаются кашлем, повышенной температурой и одышкой.
- Сердечные патологии. Самая страшная – инфаркт миокарда, которому предшествует приступ стенокардии.
- Чем глубже дыхание, тем ниже опускается диафрагма, оказывая давление на прилегающие печень, поджелудочную железу, желудок. Наличие патологий в этой зоне (язва желудка, панкреатит, холецистит) может отражаться коликой в грудном отделе.
Боль не всегда располагается по центру или охватывает весь грудной отдел. Она может смещаться в область левой или правой лопатки.
Если болит спина в области лопаток слева, это может говорить о патологиях сердца. Боль в ограниченной зоне подлопаточной области свидетельствует о перикардите (воспалении околосердечной сумки). Если она расходится от лопаток на всю левую половину тела, следует подозревать стенокардию или даже инфаркт. В более редких случаях левосторонняя боль может быть следствием язвы желудка.
Если болит спина в области правой лопатки – это говорит об отдающей (иррадиирующей) боли при коликах желчного пузыря. Закупорка протоков желчными камнями провоцирует спазм и нестерпимую боль режуще-колющего типа. Очень часто эта проблема сопровождается тошнотой и рвотой. Более редкий вариант правосторонней подлопаточной боли – заболевания почек. При остром нефрите или пиелонефрите спина болит в области правой лопатки с восходящим направлением болезненных ощущений в правое плечо и шею. Дополнительно проблема сопровождается частым мочеиспусканием и “грызущей” болью в области поясницы.
На заметку! При патологиях позвоночного столба может болеть спина в области лопаток, как справа, так и слева – все зависит от локализации патологического процесса.
Такой тип боли – результат самой распространенной патологии позвоночного столба – остеохондроза. Проблема характеризуется тупой ноющей болью, которая становится сильнее к вечеру и может исчезать после длительного сна.
На ранних этапах развития патологии болезненные ощущения в области лопаток и шеи могут возникнуть вследствие перенапряжения мускулатуры. При слабом мышечном корсете позвоночные структуры деформируются – появляются шейный и/или грудной сколиоз, кифоз, что при отсутствии своевременных мер может стать причиной невралгии, нарушения мозгового кровообращения, затрудненного дыхания, а также межпозвонковой грыжи и преждевременного износа дисков – спондилоартроза.
На заметку! Шейно-грудной остеохондроз заметно «помолодел». Если раньше он считался болезнью пожилых людей, то теперь ему подвержены даже школьники младших классов. Очень часто можно обнаружить, когда у ребенка болит спина в области лопаток и шеи от постоянного сидения за уроками или длительного времяпровождения за компьютером.
Кроме того, спина болит в области лопаток и шеи при артрите плечевого сустава, стенозе (сужении) спинномозгового канала. Нехарактерные причины болезненных ощущений в шейно-лопаточной зоне:
- лимфаденит, вызванный ангиной (болит горло и спина в области лопаток);
- острая герпетическая инфекция;
- резкий приступ желчекаменной болезни, отдающий в правую лопатку и далее – в шею;
- острый тиреоидит;
- стенокардия (инфаркт);
- панкреатит;
- онкологическое поражение легких с метастазами;
- хронический миофасциальный синдром.
С учетом вышеперечисленного, среди причин подлопаточных болей можно выделить несколько групп:
- нарушение образа жизни;
- травмы;
- инфекционно-воспалительный процесс;
- заболевания внутренних органов.
Причины патологии позвоночного столба, которые мы можем контролировать:
- недостаток питания и микроэлементов (дефицит кальция, фосфора, магния, цинка, кремния, белка приводит к деградации хрящевой и костной ткани);
- малоподвижность (наблюдаются мышечные спазмы, ослабление мышечного корсета провоцирует искривление позвоночника, грыжи);
- тяжелый труд с неправильным перераспределением нагрузки (провоцирует преждевременное изнашивание скелетных структур, мышечные боли и травмы);
- частые переохлаждения (запускает развитие воспалительного процесса в тканях).
На заметку! Отдельно стоит упомянуть гормональный фон организма. При сбоях эндокринной системы может наблюдаться активная потеря организмом кальция. Именно поэтому болит спина в области лопаток у женщин, спортсменов-бодибилдеров, людей, проходящих лечение стероидами. При вынашивании ребенка ситуация также может усугубиться. На фоне дефицита микроэлементов возрастает нагрузка на мышечно-связочный аппарат, поэтому у многих женщин спина болит в области лопаток даже после родов.
Следует помнить, что боль в спине – всего лишь симптом внутренней проблемы, и порядок лечебных мер должен быть напрямую связан с ее устранением. Если вы обнаружили, что у вас болит спина в области лопаток и позвоночника, следует обязательно обратиться к терапевту. Он поможет разобраться с симптомами и направит на лечение к узкому специалисту. Если боль вызвана заболеванием внутренних органов, потребуется диагностическое обследование с выявлением точного диагноза и назначением соответствующего лечения.
Чем скорее вы обратитесь к врачу, тем больше вероятности успешного решения проблемы и быстрого восстановления после болезни.
При остром воспалительном и дегенеративном процессе костно-хрящевых структур назначают консервативное медикаментозное лечение обезболивающими препаратами, противовоспалительными средствами (гормональной и негормональной природы), хондропротекторами, сосудорасширяющими препаратами, миорелаксантами, витаминно-минеральными комплексами.
Исключив основную причину боли, можно заняться восстановлением функциональной активности опорно-двигательного аппарата. Для этого применяют лечебную гимнастику, массаж, физиопроцедуры.
Самое безболезненное и верное решение для предотвращения болей в области спины – это выполнение следующих профилактических мероприятий:
- Уделите внимание гигиене сна, особенно, если у вас ночью болит спина в области лопаток или шеи. Приобретите ортопедический матрас, удобную подушку. Ровная, в меру жесткая спальная поверхность поддерживает анатомическую форму изгибов, снимает мышечные спазмы и предотвращает искривление позвоночного столба.
- Следите за осанкой в любой ситуации. Если собственных усилий для этого недостаточно, воспользуйтесь корректирующим корсетом.
- Оборудуйте свое рабочее место удобным креслом с ортопедическим эффектом. Дополнительно можно использовать специальные валики под спину и шею.
- При длительной сидячей работе старайтесь делать регулярные пятиминутные перерывы. Несколько приседаний и махов руками помогут слегка расслабить мышечные зажимы и спазмы.
- Придерживайтесь сбалансированной диеты. Это обеспечит опорно-двигательную систему необходимым запасом питательных веществ.
Но самое главное – двигайтесь. Только постоянная физическая активность позволит поддерживать работоспособность тела в первозданной форме. Помните: то, что не используется – деградирует.
источник
Боль в позвоночнике между лопаток – одно из самых распространенных явлений.
Правда, в связи с тем, что они не сильные в связи с малоподвижностью этого участка, многие считают их просто маленьким неудобством, которое помучает немного и пройдет.
Люди очень удивляются, если в результате обнаруживается довольно-таки немаленький «букет» серьезных заболеваний.
К такому симптому могут привести и болезни внутренних органов:
- Ишемическая болезнь сердца.
- Стенокардия.
- Тяжелые заболевания легких и легочной плевры.
- Заболевания печени.
- Холецистит.
- Гепатиты.
- Язва.
- Так называемые «профессиональные болезни».
- Артроз плечевого сустава.
- Артрит плечевого сустава.
- Опухоли.
- Менингит.
- Туберкулез.
- Полиомиелит и множество инфекционных заболеваний.
Читайте так же о причинах возникновения и лечения межреберной невралгии и шейного остеохондроза.
Бывает, что спина немеет, кажется, что по ней бегут мурашки или вы тянете на себе тяжелый груз. И она приносит немалый дискомфорт, ведь эти симптомы носят крайне неприятный характер.
Ярко выраженный симптом сильно влияет на способ жизни и активность человека, на качество его физических возможностей.
Боль может быть вызвана следующими факторами:
- Образ жизни.
- «Офисная», сидячая работа.
- Нерегулярность и недостаточность физических нагрузок (отсутствие зарядки, различных спортивных секций).
- Чрезмерные физические нагрузки, особенно если они выпадают человеку с нетренированным телом.
- Избыточный вес тела.
- Травмы.
- Резкое напряжение в связи поднятием тяжестей.
Если вы работаете в неудобной позе, то необходимо просто сменить ее и немного размяться.
Для этого лучше всего сделать несколько круговых движений плечами, повернуться несколько раз, а также сдвинуть и раздвинуть лопатки.
Если боль происходит из-за дистрофически измененных сухожилий и связок, то нужно иметь в виду, что в тканях отлаживаются иногда соли кальция при нарушении полноценного питания.
Такие повреждения могут образовываться из-за механических травм и хуже поддаются лечению.
Для этого стоит приобрести мяч для тенниса.
Необходимо положить мяч на пол и лечь на него спиной, потом начать «кататься» на нем вдоль позвонка с обеих сторон. Эту процедуру необходимо проделывать на протяжении примерно 3, можно до 5 минут. Но вот затягивать дольше опасно, это чревато усилением боли. Для улучшения процессов необходимо проводить процедуру 3-4 недели.
Дополнить все это можно легким массажем-растиранием по позвоночнику и упражнениями, указанными выше.
- Наклон головы вперед при одновременном надавливании на лоб пальцами рук, которые необходимо держать сплетенными. Потом давление рук на затылок, левый висок, потом правый. Руки и голова должны противодействовать друг другу. Каждое движение – 10 сек.
- Лежа на спине, сгибаем ноги в коленях. Потом прижимаем левой рукой на колено правой ноги, которая противодействует руке. Держим так до полной усталости. Потом меняем руку. Упражнение укрепит мышцы спины.
- С положения лежа, сгибаем одну ногу в колене, обхватываем ее руками и стараемся прижать к груди. Удерживаем до усталости. Потом то же самое с другой ногой. Потом сгибаем обе ноги, прижимаем их к груди и стараемся раскачиваться на своем позвоночнике. Это поможет растянуть мышцы. Делаем только на твердой поверхности.
Такой курс проводится на протяжении 3-4 дней.
Воспаленная область нуждается также в наружных препаратах:
- гидрокортизоновая мазь;
- Фастум-гель;
- индометациновая мазь;
- Диклакгель.
Когда воспаление спадает, можно использовать наружные препараты, раздражающие нервные окончания: «Звездочка», Меновазин и другие. На третьей неделе стоит перейти на препараты, которые воздействуют на сосуды, такие как Никрофлекс.
При лечении в стационаре, болевой синдром снимают используя комплексный метод лечения. При этом используются медикаменты, физиотерапия и лечебная физкультура. Врач рассчитывает необходимый комплекс для каждого пациента в индивидуальном порядке.
Из лекарств используют не содержащие стероидов противовоспалительные препараты: кетонал, нимика, мовалис и др.
Физиотерапевтические процедуры включают в себя:
- Ультразвуковая терапия.
- Электрофорез нимида и лидазы.
- Вытяжение.
- Массажи.
- Электротерапия.
- Лазерное воздействие.
- Иглорефлексотерапия.
- Мягкие методы терапии мануальной.
- Санаторно-курортное лечение.
Курс лечения острых болей в позвоночнике между лопатками составляет 7-10 сеансов. Хронические боли проходят через 10-12 сеансов.
При болях в спине обычно обращаются к следующим специалистам:
- травматолог;
- пульмонолог;
- ревматолог;
- мануальный терапевт;
- невролог;
- массажист;
- кардиолог.
- После проведения курса лечения, необходимо исключить различные физические нагрузки.
- Ежедневно заниматься гимнастикой, включая в нее упражнения для укрепления спинных мышц.
- Стараться избегать переутомления мышц грудного отдела и поднятия больших тяжелых вещей.
- Поддерживать свою физическую форму, быть активным.
- Учиться правильным движениям.
- Следить за осанкой.
Боль может возникать в связи с дегенеративно-дистрофическими патологиями позвоночника – вертеброгенные цервикалгия и торакалгия, цервикоторакалгия.
Такой симптом может наблюдаться при межреберной невралгии или перегрузке грудных мышц.
Одна из главных причин – увеличение матки, из-за чего женщине, меняя позу, необходимо задействовать дополнительные мышцы, которые при подобных действиях мы не используем активно.
Это может быть связано с остеохондрозом, искривлением позвоночника или даже просто с неудобной позой для сна.
Это может означать, что у вас появились болезни в дыхательных органах, в системе кровообращения, в мочеполовой системе или в нервной системе.
источник
В российской неврологии боль в спине часто объясняют протрузией или грыжей. Но весь мир думает по-другому, а я стараюсь донести до вас современные мировые взгляды простым языком.
В нашем теле с годами происходят изменения. Кожа малыша нежная, упругая. В 30 лет, как бы мы ни прибегали к косметическим процедурам, она уже не такая. А представьте моряка, который всю жизнь провел в плаваниях: его кожа грубая и морщинистая.
То же самое происходит с нашим позвоночником. В большинстве случаев протрузии и грыжи — естественные возрастные изменения. Если в вашей жизни много провоцирующих факторов, например, ношение тяжелых грузов, то вероятность заполучить большую грыжу увеличивается.
Многочисленными исследованиями установлено, что протрузии дисков встречаются у здоровых людей: в 20 лет — до 40% обследованных (напомню, это пациенты без боли в спине), в 70 лет — до 90%. Кроме того, выраженность изменений на МРТ не связана со степенью болевого синдрома: при большой грыже боли может не быть совсем, а при маленьких протрузиях у пациента может быть сильная боль (потому что причина не в протрузиях, а в другом).
Конечно, вызывает! Примерно в 1-4% от всех случаев боли в спине.
Грыжа приводит не только к боли, но и к другим расстройствам: нарушению чувствительности, изменению рефлексов, иногда снижению мышечной силы. Все это грамотный врач определяет в ходе неврологического осмотра. Если сила мышц достаточная, рефлексы при постукивании молоточком симметричные, не ослабленные, чувствительных нарушений нет, то крайне маловероятно, что боль в спине обусловлена грыжей.
Кроме того, сдавливая спинномозговой корешок на определенном уровне (если Вы почитаете результаты МРТ, увидите, что описаны протрузии и грыжи на уровне, например C3-C5 или L5-S1), грыжа вызывает не просто снижение чувствительности где попало, а в определенных сегментах, и строго определенные изменения рефлексов. Невролог соотносит уровень поражения с данными МРТ.
Все причины боли в спине можно разделить на 3 группы: неспецифические, специфические и корешковые.
Неспецифические — до 85%, обусловлены мышцами, связками, сухожилиями, мелкими суставами.
При неврологическом осмотре нет никаких настораживающих симптомов и признаков поражения нервных корешков, боль усиливаются при движении, уменьшаются в покое, чаще всего связана с неправильным двигательным стереотипом.
Острая боль возникает после неудачного поворота, наклона, вынужденной позы, например, сон в неудобном положении — и наутро невозможно повернуть шею. Хроническая боль часто обусловлена тем, что человек дает слишком большую нагрузку на одни группы мышц и совсем не нагружает другие.
Длительная работа в сидячем положении, ношение ребенка на одном боку — это неверные двигательные стереотипы. Можно бесконечно пить таблетки, но пока вы не поменяете свою двигательную активность, высока вероятность, что боль вернётся. Конечно, активность должна быть с умом.
ни рентген, ни МРТ не нужны, только осмотр врача. Почему? Там либо ничего не обнаружат, либо найдут протрузии/грыжи, не имеющие отношения к делу.
Специфические — до 10%: перелом позвоночника, туберкулез, остеомиелит, абсцесс, стеноз позвоночного канала, новообразование, анкилозирующий спондилит и другие.
Кроме боли в спине могут быть другие симптомы (повышение температуры, похудение) да и сама боль имеет необычные характеристики, например, не зависит от движения или усиливается в покое, ночью.
Анализ крови, рентген, МРТ, ПЭТ-КТ — все зависит от предполагаемой причины.
Корешковые — до 4% (по некоторым данным до 10%), вызваны сдавлением нервного корешка вследствие грыжи.
Может понадобиться МРТ позвоночника, но необходимость в каждом случае определяет врач.
Задача врача — определить, к какой из 3 групп причин относится боль, от этого будет зависеть дальнейшая тактика.
Существует система «красных флагов» ? — симптомов, которые должны вызвать у врача диагностическую настороженность:
- возникновение боли с новыми, необычными характеристиками в возрасте менее 20 или более 55 лет;
- боль, не зависящая от движения, боль в покое;
- усиление боли в ночное время;
- нарастающий со временем характер боли;
- отсутствие облегчения боли или ее усиление после пребывания в лежачем положении;
- локализация боли в грудном отделе позвоночника или в грудной клетке;
- длительное недомогание, лихорадка, необъяснимая потеря массы тела.
- перенесенная в недавнем прошлом травма спины;
- наличие в анамнезе онкологических (злокачественных) заболеваний;
- персистирующая инфекция;
- остеопороз;
- длительный прием кортикостероидов (в том числе в виде ингаляций);
- применение антикоагулянтов;
- внутривенное употребление наркотических препаратов;
- иммунодефицит (в том числе ВИЧ-инфекция), прием иммуносупрессивных препаратов.
- наличие у пациента очаговой неврологической симптоматики (слабость конечностей, онемение, нарушение мочеиспускания и дефекации);
- болезненность при пальпации и перкуссии позвоночника, усиление боли при натуживании;
- выраженная деформация позвоночника;
- пульсирующее образование в брюшной полости.
Наличие этих симптомов (особенно совокупности) у пациента с болью в спине должно заставить врача получше подумать о причине боли и исключить серьезную патологию.
С проведением МРТ при боли в спине есть 2 крайности: делать ее всем подряд «на всякий случай» и не делать исследование тогда, когда оно действительно нужно. Разбираемся вместе с вами.
Если боль в нижней части спины возникла у пациента младше 50 лет, она не иррадиирует в ноги, не сопровождается лихорадкой и неврологический симптоматикой (слабость мышц, нарушение рефлексов и чувствительности, нарушение мочеиспускания и дефекации), в прошлом не было опухолей, то с вероятностью 99% боль носит неспецифический характер и связана с вовлечением мышц, связок, сухожилий, мелких суставов.
Чтобы приблизить эту вероятность к 100% мы оцениваем пациента в динамике и смотрим, уменьшается ли боль после лечения или нет. Если сделать такому пациенту МРТ позвоночника, никакой важной информации мы не получим.
Даже если будут найдены грыжи или протрузии, это ни на что не повлияет.
Во-первых, у пациента без неврологический симптоматики грыжи и протрузии являются случайной находкой и не связаны с болью в спине. Эта мысль так трудно приживается в умах пациентов и коллег, но тем не менее это так.
Во-вторых, находки на МРТ в виде немых, молчащих грыж и протрузий никак не повлияют на лечебную тактику.
Но как же не пропустить другую серьезную патологию? Для этого есть красные флаги ?, которые мы уже обсудили. Врач анализирует все эти настораживающие симптомы (в совокупности, а не по отдельности), после чего принимает решение о необходимости МРТ.
источник
Если человека внезапно начинает беспокоить боль в спине между лопаток или между ребер посередине, ее появление практически сразу же связывают с проблемами с позвоночником — нервных корешков связок, нарушениями позвоночного столба, межпозвоночных дисков и др. Однако нельзя исключать, что такие проявления могут свидетельствовать и о других болезнях органов грудной клетки. Речь может идти о заболеваниях дыхательной системы, сердца, желудка, органов средостения.
Характер такой боли может быть очень разной: иногда человек жалуется, что у него колет слева или колет справа, проявляется острая жгучая боль, которая стремительно нарастает или быстро проходит. Иногда это ноющая боль, усиливающаяся со временем. Она может переходить в хроническую, доставляющую неудобство в течение продолжительного времени. При хронических проявлениях обязательно нужно установить диагноз, так как такой симптом может быть свидетельством серьезного заболевания органов грудной клетки.
В некоторых случаях сильно болит спина между лопатками только после серьезных физических нагрузок или после того, как человеку пришлось очень долго пребывать в неудобной позе.
Важно понимать, что боль и прострелы между лопатками являются не болезнью, а только симптомом. Поэтому при появлении таких признаков нужно не купировать их мазями, уколами или другими средствами, а постараться выяснить ту причину, которая их спровоцировала.
Когда пациент обращается с такими жалобами к специалисту, ему нужно постараться подробно описать эти проявления, детализируя особенности. Важны сопутствующие признаки, сопровождающие дискомфорт и боль между лопатками: следует указать, есть ли температура, кашель, отдает ли боль в другие органы, случается ли, что при кашле болит в грудной клетке и др. Когда возникает боль, важно и то, какие факторы ее провоцируют. Специалисту будет намного легче установить диагноз и назначить нужные исследования, если он будет знать все подробности.
Каждый человек должен осознавать, что при несвоевременном установлении причины того, почему болит в области легких и между лопаток, часто приходится проходить очень много серьезных и дорогостоящих исследований, а позже – практиковать разные схемы лечения. Некоторые из них в итоге оказываются безрезультатными, при этом нанося вред организму ввиду проявления побочных эффектов.
Именно поэтому человеку нужно понимать, какие причины могут спровоцировать состояние, когда давит, болит, немеет, печет в области лопаток, и для каких болезней характерен этот синдром. Об этом и пойдет речь в статье ниже.
Если при кашле болит спина в области лопаток или отмечается боль при нагрузках, речь может идти о межпозвоночной грыже.
Однако причины боли в спине в области лопаток с этой болезнью связаны не так часто, ведь грыжа в грудном отделе позвоночника развивается редко, так как нагрузка на этот отдел не такая существенная, как на шейный и поясничный.
Исключить или подтвердить эту патологию можно, проведя КТ или МРТ.
Изменения, которые происходит при этой патологии, связаны с тем, что внешняя часть межпозвоночного диска (фиброзное кольцо) выступает вследствие надрыва. Одновременно уменьшается расстояние между позвонками, и нервные корешки защемляются. Фиброзное кольцо трескается, и в него выступает пульпозное ядро.
Если врач диагностирует такую грыжу, пациенту назначают прием противовоспалительных препаратов, лечебную физкультуру, физиотерапию, рефлексотерапию. При тяжелом течении заболевания проводится хирургическое вмешательство.
При межпозвоночной грыже грудного отдела позвоночника болит обычно только в одной точке. Иногда болевые ощущения иррадируют и чувствуются в груди, что напоминает признаки заболеваний сердца или легких.
Если продолжительное время межпозвоночную грыжу не лечить, вероятно развитие искривления позвоночника, расстройства функций органов таза, парапареза ног, хронического болевого синдрома.
Перенапряжение спины может спровоцировать болевые ощущения в области лопаток. Подобное состояние не считают болезнью. Но если человек постоянно подвергается серьезным нагрузкам, поднимает тяжести или же продолжительное время пребывает в сидячем положении, у него всерьез возрастает вероятность сколиоза, остеохондроза, межпозвоночных грыж.
Часто болит спина под лопатками у людей, которые виду особенностей своей работы вынуждены продолжительное время пребывать в одной и той же позе по несколько часов. Нередко на то, что болит спина справа или ноет спина слева, жалуются водители, швеи, хирурги, работники офисов и др.
Если у людей таких профессий происходит переохлаждение вследствие работы кондиционера, то их может беспокоить так называемый прострел, когда боль в спине ниже лопаток или в позвоночнике ниже становится очень интенсивной. В такой ситуации необходимо лечение НПВС, а также разогревающими гелями или мазями. Показан в такой ситуации и массаж.
Чтобы не допустить таких неприятных проявлений, нужно избегать сквозняков, практиковать физическую активность и лечебную гимнастику. Рекомендуется также регулярно проходить курсы профилактического массажа.
При этом заболевании, как правило, боль развивается в одной стороне грудной клетки. Однако иногда человек жалуется и на то, что ему болит под лопаткой слева или с другой стороны. Причины такого явления связаны со сдавливанием нервных корешков в грудном отделе, что происходит при переохлаждении, сильных нагрузках, травмах, остеохондрозе грудного отдела, инфекциях.
Боль под лопаткой сзади слева или справа усиливается при кашле, при надавливании, она может проявляться как ночью, так и днем. Если у человека постоянно мерзнет спина, причины этого явления связаны с межреберной невралгией.
Это состояние часто принимают за проявления остеохондроза или сколиоза. Поэтому очень важно, чтобы диагностикой занимался квалифицированный специалист.
Как правило, спина ноет, и неприятные ощущения становятся сильнее, если человек двигается, подвергается физической нагрузке. При миозите применяют согревающие, обезболивающие мази. Но для организма это состояние не является опасным.
Если проанализировать данные статистики, то окажется, что сколиозом страдает примерно половина людей. Это могут быть разные степени развития заболевания – скручивание или искривление позвоночного столба. Наиболее часто поражается грудной отдел в сочетании с поясничным или шейным. При сколиозе изменяется форма грудной клетки. Могут появляться болевые ощущения по центру между лопатками. Но чаще есть чувство, что болит лопатка справа или слева. Бывает, что такие ощущения беспокоят постоянно, но часто боль проявляется периодически, вследствие сильного напряжения или после того, как человек находился в одном положении – стоя или сидя – очень долго. Для сколиоза характерна и повышенная утомляемость мышц спины.
Причины развития сколиоза могут быть очень разными. Это заболевание часто развивается на фоне врожденных патологий костей и связок. Также оно может быть следствием приобретенных патологий, связанных с сильными физическим нагрузками, сидячей работой. Если речь идет о школьниках, сколиоз может быть связан с сидением за партой.
В случае если человека беспокоит боль справа сзади под лопаткой или такие же ощущения в других областях спины, важно обратиться к врачу и сделать боковой и прямой рентген. Ведь на ранних стадиях болезни то, что спина искривлена, может быть мало заметным. Однако когда болезнь прогрессирует, то искривление становится заметным, если смотреть на позвоночник сзади. При этом руки и плечи могут быть на разной высоте, и это часто заметно визуально.
Лечение сколиоза продолжительное и интенсивное. Наиболее эффективно в данном случае ношение корсета, регулярный массаж и специальная лечебная гимнастика.
Микобактерией туберкулеза заражено практически 90% людей. И если происходит травма сустава или спины, и при этом иммунитет ослаблен, на месте ушиба может развиваться туберкулезный очаг. Подобное возможно и как следствие переохлаждения. Но этот диагноз установить сложно, так как даже не рентгене туберкулезный очаг не всегда распознают своевременно. Как следствие, нередко правильный диагноз устанавливают тогда, когда заболевание прогрессирует, развиваются разные осложнения, а больной страдает от сильных болевых ощущений.
При туберкулезе позвоночника боли очень сильные и жгучие – человеку кажется, что горит спина. Часто пациенты жалуются на сверлящие или скручивающие болевые ощущения в одной точке. Если очаг развивается в грудном отделе, то болит в грудной клетке – в ней чувствуется жар, ломота, жжение.
Важно понимать, что туберкулез позвоночника – болезнь очень серьезная. И если она развивается в позвоночнике, то очаги в легких обнаруживают не всегда. То есть очаг в позвоночнике может быть самостоятельным.
Заблуждением являются убеждения по поводу того, что туберкулез поражает только определенные слои населения и локализуется исключительно в легких. Поэтому при первых же подозрениях на развитие этого недуга важно обращаться к специалисту и проходить все обследования.
Часто ответом на вопрос, почему болит между лопатками спина, является распространенная проблема – остеохондроз. Так как начальные стадии остеохондроза в настоящее время очень часто проявляются даже у школьников, то необходимо признать, что остеохондроз – очень серьезная проблема для людей разных возрастных категорий.
Остеохондроз может затрагивать шейный, грудной и поясничный отделы позвоночника. Сильная боль проявляется в том отеле, который поражен. При шейном остеохондрозе – в верхней части, причины боли между лопатками в спине могут быть связаны с поражением грудного отдела, при поясничном — болевые ощущения появляются внизу.
У многих людей болит спина между лопатками из-за остеохондроза вследствие малоподвижного образа жизни. Как следствие, дистрофические изменения в позвоночнике происходят у людей в молодом возрасте.
Вокруг пораженных позвонков в тканях, которые их окружают, развивается воспалительный процесс, и в итоге у человека болит позвоночник между лопатками, а также беспокоит боль в позвоночнике слева и справа. Боль в позвоночнике между лопаток при остеохондрозе появляется также из-за защемления нервных корешков.
При остеохондрозе больного беспокоят такие симптомы:
- постоянно болит позвоночник посередине спины или в других местах, иногда болит позвонок при нажатии;
- чихание, резкая смена положения, кашель при остеохондрозе грудного отдела вызывает болевые ощущения;
- когда человек выпрямляет плечи, чувствуется хруст между лопатками или хрустит грудная клетка;
- беспокоит боль в груди, как будто между грудной клеткой посередине «стоит кол»;
- так как уменьшается подвижность ребер, человеку трудно сделать глубокий вдох, и потому он начинает «дышать животом»;
- чувствуется слабость, ограничивается движение в руках, возможно покалывание или ощущение онемения в верхних конечностях.
Лечение боли в позвоночнике посередине спины, связанной с остеохондрозом, проводят путем применения консервативных методов — применением противовоспалительных и обезболивающих лекарств, физиотерапии, лечебной гимнастики, массажа, мануальной терапии, вытяжения позвоночника, рефлексотерапии. Если все методы лечения оказываются неэффективными, больному показано хирургическое вмешательство.
Если оценить симптомы спондилоартроза, то эта болезнь многими из них напоминает остеохондроз. При этом заболевании беспокоит боль в спине, которая становится интенсивной, когда человек наклоняется назад или поворачивается в стороны. Может появляться также хруст в грудной клетке при движении. Иногда при обострениях боль настолько сильна, что человек делает вывод: «Не могу двигаться». При спондилоартрозе разрушается хрящ и происходит его замена костной тканью. Поэтому характерным признаком болезни являются костные выступы на позвонках.
Болезнь может протекать в хронической форме. Диагностировать заболевание и отличить его от остеохондроза можно только после проведения МРТ, рентгена или КТ
Не всегда причины жжения между лопатками связаны непосредственно с патологиями, развивающимися в позвоночнике. Болевые ощущения и жжение в спине, в области лопаток может сопровождать ряд заболеваний органов ЖКТ, сердца, желчного пузыря, поджелудочной железы. Боль в грудной клетке и в области лопаток может быть связана и с онкологическими заболеваниями.
Причины боли в легких и между лопатками иногда связаны и с заболеваниями сердца. Такой симптом может свидетельствовать о стенокардии, инфаркте миокарда, ИБС. Если причины боли в грудном отделе позвоночника связаны со стенокардией, то она, как правило, не продолжается больше пяти минут. После приема нитроглицерина болевые ощущения стихают. Но если боль сильная и продолжается дольше пяти минут, и при этом резко понижается кровяное давление, выступает холодный пот, бледнеет кожа, это может свидетельствовать о серьезном состоянии. В таком случае нужно быстро вызывать скорую помощь.
Иногда, если у человека болит или печет спина, причины этого явления могут быть связны с язвенной болезнью желудка, холециститом, панкреатитом. При развитии этих заболеваний болеть может в грудном отделе и сзади, и спереди. Подобные ощущения могут беспокоить и при онкологических процессах поджелудочной железы, желудка.
Такой симптом, как боль при вдохе в спине и в груди, которая сопровождается повышенной температурой тела и кашлем, может свидетельствовать о патологиях легких. Плеврит или пневмония, при которых возможна боль при глубоком вдохе справа или боль в легких при вдохе сзади, развиваются после переохлаждения, перенесенных гриппа или ОРВИ. Очень серьезным состоянием является атипичная форма пневмонии, когда воспалительный процесс в легких вызывают хламидии или микоплазма. При такой форме пневмонии температура повышается только до субфебрильных показателей. Но при этом постоянно проявляется боль в грудной клетке при глубоком вдохе слева или боль в грудной клетке справа при вдохе. Если человек понимает, что ему больно дышать, так как при вздохе, особенно глубоком, постоянно появляются неприятные болевые ощущения, необходимо пройти исследование, чтобы оценить состояние легких.
Основной критерий, за которым можно отличить патологию легких от других заболеваний, это наличие кашля и повышенной, пусть и незначительно, температуры тела.
Болевые ощущения между лопатками могут беспокоить и в связи с другими причинами:
- остеопороз с переломами тел позвонков, который может развиваться вследствие резкого снижения количества эстрогенов в период менопаузы или продолжительного приема стероидных гормонов;
- переломы вследствие сильных нагрузок;
- метастазы в позвонки при раке желудка;
- болезнь Бехтерева (анкилохирующий спондилоартрит) – системная болезнь, которая чаще всего поражает мужчин, и для которой характерно поражение позвонков на фоне воспаления и окостенение связок, в связи с чем, позвоночник становится негибким.
Поэтому если на протяжении определенного периода человека беспокоит боль, неприятные ощущения между лопатками, лучше не затягивать с обращением к врачу, чтобы не пропустить развитие серьезного заболевания.
Образование: Окончила Ровенский государственный базовый медицинский колледж по специальности «Фармация». Окончила Винницкий государственный медицинский университет им. М.И.Пирогова и интернатуру на его базе.
Опыт работы: С 2003 по 2013 г. – работала на должностях провизора и заведующего аптечным киоском. Награждена грамотами и знаками отличия за многолетний и добросовестный труд. Статьи на медицинскую тематику публиковались в местных изданиях (газеты) и на различных Интернет-порталах.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Боль в спине между лопатками – достаточно часто встречающийся симптом. Подчеркнем: это именно симптом, то есть характерное клиническое проявление и распространенная жалоба, а не самостоятельное заболевание. Боль в межлопаточной области может служить признаком множества различных патологий. Зачастую несвоевременное распознание глубинной причины возникновения боли между лопаток приводит к длительным обследованиям и применению разных схем терапии, которые, тем не менее, не приносят желаемого облегчения. Именно поэтому наиболее верным будет начать описание этого симптома с перечисления списка заболеваний, для которых он характерен.
Болевой синдром в этой области может отличаться широким разнообразием. Боль может быть резкой и острой, а может быть хронической, ноющей и распирающей. Иногда данные ощущения могут проявляться чувством груза на спине, ползающих мурашек, замороженности или онемения. Но во всех перечисленных вариантах неизменным остается одно – эти симптомы всегда неприятны, и иногда доставляют человеку весьма ощутимый дискомфорт. В некоторых ситуациях, когда выраженность симптома особенно высока, он способен оказывать немалое влияние на повседневную жизнь человека, ограничивая его физические возможности.
Основные факторы, способные спровоцировать появление боли между лопаток:
- отсутствие регулярных физических нагрузок (занятия в бассейне или спортзале, зарядка);
- малоактивный образ жизни;
- сидячая работа;
- бег, прыжки, резкое поднятие тяжестей, особенно нетренированным человеком;
- различные травмы (удары в спину или по спине, падения, автомобильные аварии и т.д.).
Перечислим основные заболевания, одним их характерных признаков которых является симптом боли в межлопаточной области:
- механические повреждения структур грудного или шейного отдела позвоночника;
- остеохондроз грудного отдела позвоночного столба;
- сколиозы в грудном отделе;
- кифозы;
- кифосколиозы;
- спондилоартрозы;
- протрузия диска грудного отдела позвоночника;
- грыжа межпозвоночного диска в грудном отделе;
- грудной или шейный радикулит;
- плечелопаточные периартрозы;
- межреберная невралгия;
- ишемическая болезнь сердца и стенокардия;
- патология органов средостения;
- патологии плевры и легких (пневмония, плеврит);
- инфекционные болезни (полиомиелит, туберкулез);
- профессиональные условия труда на фоне системных заболеваний соединительной ткани.
Очевидно, что различного рода смещения отдельных позвонков, травмы, вывихи и подвывихи позвоночного столба, возникшие в результате механических воздействий на него (падения с высоты, дорожные аварии и т.п.), обязательно будут сопровождаться целым комплексом симптомов, одним из которых является боль в межлопаточной области. Подобные механические повреждения позвоночника всегда несут в себе значимую угрозу, причем зачастую непосредственно для жизни пациента. В случае повреждения спинного мозга они могут сопровождаться полной или частичной потерей чувствительности в разных областях тела, а также снижением двигательной активности вплоть до полного паралича.
Диагностика подобных состояний заключена в рентгенологическом исследовании, магнитно-резонансной томографии (МРТ), компьютерной томографии (КТ) спинного мозга и т.д. Лечение данной патологии на первых стадиях – хирургическое, а впоследствии пациенту показан очень длительный курс реабилитационных мероприятий.
Боль между лопатками при механических повреждениях позвоночника чаще всего вторична, и в острых периодах травмы не является ведущим симптомом.
Эта локализация обретает особую значимость при учете того, что грудной отдел позвоночника является относительно малоподвижным. По этой причине в нем достаточно редко происходят вышеописанные дистрофические изменения, что зачастую подтверждается на рентгенологических обследованиях. Следовательно, боль между лопатками чаще всего не связана с остеохондрозом именно грудного отдела позвоночного столба. Совсем другое дело – шейная область. Сочленения межпозвоночных суставов в ней намного более подвижны, а значит, существует намного больше возможностей для возникновения микротравм, дегенеративных нарушений и отложения кальциевых солей. Остеохондроз шейного отдела проявляется болями в мышцах шеи, скованностью и болью при поворотах головы, головокружениями, головными болями, нарушениями мозгового кровоснабжения, повышением внутричерепного давления. Боль при данной патологии часто не ограничивается только областью шеи. В большинстве случаев она распространяется вниз, захватывает воротниковую зону, и способна иррадиировать (то есть отдавать) в межлопаточную область.
Диагностика остеохондроза во многом основана на сборе жалоб пациента, а также на результатах рентгенографии и МРТ шейно-грудного отдела позвоночного столба. Лечение остеохондроза – весьма длительный процесс, зачастую так и не приносящий стабильных положительных результатов. Основное внимание в терапии данной патологии уделяется мануальным воздействиям, физиотерапевтическим процедурам и коррекции образа жизни пациента.
Сколиоз традиционно считается результатом небрежного отношения к собственному здоровью, и неправильного образа жизни. Если подолгу сидеть или стоять в неправильных позах, которые вызывают перенапряжение отдельных групп околопозвоночных мышц, неправильно поднимать тяжести или наклоняться, со временем этот мышечный спазм становится привычным. В дальнейшем это начинает постепенно менять нормальную осанку человека – спазмированные мышцы тянут за собой костные структуры позвоночника вправо или влево, заставляя их принимать патологическое положение. Кроме того, сколиоз может быть и врожденным заболеванием. Особенно опасно возникновение таких нарушений в детском возрасте. Мышечно-связочный аппарат спины у детей еще не развит в достаточной мере, чтобы долго противостоять давлению, структуры позвоночника гибкие и податливые, что в комплексе приводит к очень быстрому развитию сколиотических изменений.
Диагностика сколиоза обычно не представляет особых трудностей. Зачастую патологическое искривление позвоночника вправо или влево заметно невооруженным взглядом, а для уточнения степени изменений вполне достаточно рентгеновского снимка. Лечение сколиоза – не всегда простая задача, особенно если он возник уже в зрелом возрасте. В случае появления его у ребенка при ранней диагностике сколиоз поддается исправлению достаточно легко. Ношение ортопедического корсета и гармоничное развитие мышечного каркаса весьма быстро приводят к возвращению позвоночника в нормальное положение. У взрослых пациентов те же самые процедуры необходимо применять намного дольше, а в особо тяжелых случаях – прибегать к оперативному вмешательству.
Несомненно, такие «перекосы» в осанке и нарушения в анатомии позвоночного столба ведут за собой появление болевого синдрома от перенапряженных мышц и сдавленных нервных путей. В случае, если сколиоз возник в грудном отделе позвоночника, данные болевые ощущения преимущественно будут локализоваться именно в межлопаточной области.
Кифоз – чрезмерное искривление верхнего отдела позвоночника в направлении спины. Грудной отдел позвоночного столба в норме должен изгибаться кзади, но когда этот изгиб принимает патологически выраженную кривизну, то говорят о возникновении кифоза, который клинически проявляется синдромом «круглой спины». В относительно простых случаях это выглядит как сутулость, а в более сложных – характеризуется образованием горба. Плечи пациента в этом положении будут наклонены вперед и вниз, а грудная клетка сужена.
Данное заболевание можно заподозрить при наличии видимой глазом деформации грудной клетки в направлении спереди назад. Для подтверждения диагноза используется рентгенография, которая также позволяет определить степень выраженности патологии. Причины возникновения межлопаточных болей при кифозе практически полностью повторяют таковые при сколиозах, равно как и схемы лечения.
Для диагностики используется рентгенографический метод, а иногда МРТ или КТ. Во многих случаях данное заболевание поддается лечению. На ранних стадиях болезни возможна механическая коррекция при помощи наложения ортопедических аппаратов. При более выраженных нарушениях показано хирургическое вмешательство.
Спондилоартроз – это одна из форм остеоартроза, то есть дегенеративных изменений суставов. При данной патологии поражаются преимущественно суставы позвоночника. В первую очередь дистрофическим изменениям подвергаются суставные хрящи. Они начинают истончаться, и постепенно теряют свои эластические свойства. Со временем данные нарушения распространяются на околосуставные участки кости. В результате данного процесса образуются шиповидные костные выросты.
Диагностика спондилоартроза основана на сборе жалоб пациента и применении рентгенографических методов. При необходимости проводят магнитно-резонансную томографию. Лечение данного заболевания — длительное, и медикаментозная терапия применяется только на его ранних стадиях. В более сложных случаях показано хирургическое вмешательство.
Болевые ощущения в межлопаточной области при спондилоартрозе грудного отдела позвоночника на начальных этапах обусловлены нарушениями в межпозвоночных хрящах. Потеря подвижности, отложения солей кальция, разрушение хрящевой ткани – всё это причины возникновения болевого симптома между лопатками. В дальнейшем, при прогрессировании основного заболевания, образование костных выростов грубо повреждает окружающие ткани, кровеносные сосуды и нервные волокна, что, соответственно, ведет к усилению болевых ощущений.
Протрузией называется выпячивание межпозвоночного диска за пределы позвоночного столба без разрывов окружающего его защитного кольца из соединительной ткани. По сути, протрузия – это грыжа межпозвоночного диска в ее начальной стадии. Обычно межпозвоночная протрузия имеет размер не более 6 мм. В грудном отделе позвоночника данная патология встречается намного реже, нежели в поясничном или шейном. Но ее появление в этой области может обуславливать возникновение болевого синдрома между лопаток.
Предварительный диагноз протрузии межпозвоночного диска ставится либо клинически, то есть на основе жалоб больного, либо при рентгенографии. Подтверждается он при помощи МРТ или КТ. Эти же обследования позволяют точно определить локализацию выпячивания, его размеры, и подтвердить целостность соединительнотканной капсулы. На ранних этапах развития протрузия диска еще поддается консервативной терапии, включающей мануальные методы, физиопроцедуры и т.д. Но радикальных результатов обычно добиваются только при помощи хирургического вмешательства на позвоночнике.
Грыжа межпозвоночного диска считается одной из наиболее сложных и опасных патологий опорно-двигательного аппарата. Причиной ее возникновения может служить большое количество самых различных факторов: травмы, неправильная осанка, неразвитость мышечного корсета, чрезмерные нагрузки на позвоночный столб, возрастные изменения, излишний вес и т.д. Достаточно часто грыжа межпозвоночного диска развивается как осложнение остеохондроза позвоночника.
Грыжа диска образуется при разрушении оболочки межпозвоночного диска. Вследствие этого, его содержимое выпячивается наружу за пределы позвоночного столба, либо в спинномозговой канал. Основная опасность при этом заключена в пережатии спинномозговых корешков или сдавлении спинного мозга. Боль в позвоночнике между лопаток при данном заболевании возникает как по причине повреждения нервных волокон, так и по причине потери пораженным межпозвоночным суставом способностей к движению и компенсации нагрузок.
Диагностика грыжи основана, в первую очередь, на данных магнитно-резонансной томографии позвоночника. Этот метод позволяет с высокой достоверностью определить размеры и локализацию патологического процесса. В остром периоде при лечении грыжи диска мануальная терапия и массаж не только малоэффективны, но в большинстве случаев полностью противопоказаны! Также пациентам с грыжей диска нельзя принимать горячие ванны, посещать бани или сауны. Это может дать временную иллюзию положительного эффекта, но в дальнейшем наступает ухудшение состояния. На ранних этапах грыжу межпозвоночного диска лечат консервативно, однако если консервативная терапия не дает результата в течение 3-х месяцев, то в таких случаях ставится вопрос о хирургическом вмешательстве.
Боль в межлопаточной области является одним из признаков грыжи межпозвоночного диска в грудном отделе, но, как и в случаях механических повреждений позвоночника, не является ведущим симптомом. Поэтому ее коррекция выполняется уже после лечения основного заболевания.
При радикулите инструментальные методы обследования, такие как рентген или МРТ, малоинформативны. В основном диагноз устанавливается по комплексу характерных симптомов, одним из которых и является боль между лопаток. Лечение радикулита консервативное, и заключается в местном применении противовоспалительных и обезболивающих препаратов. Но окончательное излечение с устойчивым положительным эффектом, конечно, может дать только терапия основного заболевания, которое стало причиной развития радикулита.
Плечелопаточный периартроз (капсулит, синдром «замороженного плеча») – состояние болезненной мышечной скованности в верхнем плечевом поясе. Этот синдром достаточно часто появляется у больных, которые страдают остеохондрозом шейного отдела. Причиной развития болезни являются дистрофические изменения в мягких тканях, которые окружают плечевой сустав. Эти изменения обусловлены длительным нарушением нервной проводимости в данной области по причине повреждения нервных корешков в результате остеохондроза. В некоторых случаях непосредственной причиной развития плечелопаточного периартроза служат травмы руки и самого плечевого сустава, физические перенапряжения, усиленные, часто повторяющиеся движения в плечевом суставе, переохлаждения и т.д. Основной симптом – сильная боль в суставе, которая усиливается при поднимании руки выше горизонтального уровня или поворотах плеча. Боль может отдавать в шею, в руку, в спину, в межлопаточную область или лопатку. Такое распространение болевого синдрома вынуждает пациента избегать болезненных движений, что усугубляет течение процесса еще больше. Чаще периартроз плечевого сустава встречается у женщин.
Диагностика плечелопаточного периартроза основана на жалобах пациента и данных осмотра. Больные жалуются на сверлящие и ноющие боли, мешающие выполнять повседневную домашнюю работу. При осмотре обращает на себя внимание односторонность поражения, невозможность полностью отвести руку вбок, боль при поворотах плеча, небольшая припухлость и умеренная болезненность при ощупывании, симптом закладывания руки за спину. На рентгенограмме отмечаются солевые отложения вокруг пораженного сустава.
Лечение плечелопаточного периартроза в остром периоде предусматривает местное применение обезболивающих средств вплоть до новокаиновой блокады. В дальнейшем лечение заключается в приеме стероидных и нестероидных противовоспалительных препаратов.
Межреберная невралгия – достаточно распространенное заболевание, которое обусловлено воспалительными процессами в межреберных нервах. Межреберные нервы выходят из спинного мозга и, располагаясь в промежутках между реберными костями, следуют вокруг нашего тела в направлении спереди назад. Они отвечают, в первую очередь, за иннервацию грудной клетки и правильность выполнения ею дыхательных движений. Вследствие относительно близкого расположения этих нервов к поверхности тела, они довольно часто подвержены патологическим воздействиям. Это может быть переохлаждение, травмы, ушибы и т.д. Зачастую повреждения межреберных нервных стволов происходят при трещинах и переломах ребер. Кроме того, нарушения в этих нервных волокнах могут быть вызваны ущемлениями их корешков в месте выхода из позвоночного столба в силу различных заболеваний позвоночника.
Диагностика межреберной невралгии основана на характерном симптомокомплексе: очень часто болевые ощущения не локализуются в одной области (например, между лопаток), а распространяются по ходу межреберных нервов, и называются опоясывающими. Лечение межреберной невралгии симптоматическое – применяются противовоспалительные препараты, рекомендовано снизить нагрузки на пораженную сторону тела. В случаях, если невралгия обусловлена травмами ребер, грудной клетки или патологиями позвоночника, для достижения стойкого положительного эффекта необходимо лечить основное заболевание.
Диагностика ИБС, прежде всего, основана на выполнении электрокардиографического исследования и сбора жалоб больного. Лечение при данной патологии длительное, включающее в себя применение большого числа препаратов, призванных улучшить кровоснабжение сердечной мышцы. Основной целью терапии является недопущение острой сосудистой катастрофы – инфаркта миокарда.
В подобных случаях необходимо применять комплексную диагностику органов средостения, и сосредотачиваться на терапии основного заболевания.
Плевра – это тонкая оболочка, окружающая наши легкие со всех сторон. Она, как и сами легкие, может быть подвержена различным заболеваниям. Наиболее часто встречающиеся – это пневмония (воспаление легких) и плеврит (воспаление плевры). Для данных воспалительных процессов характерен целый ряд симптомов, таких как повышение температуры, кашель и т.д. Одним из них являются болевые ощущения. Если патологический процесс располагается ближе к задней поверхности легких или плевры, то основные болевые ощущения будут отмечаться в области спины и между лопаток. Поэтому при сочетании кашля и боли между лопаток нелишним будет пройти флюорографию.
Диагноз плеврита и пневмонии ставится при помощи объективного обследования пациента, его жалоб и рентгенографического уточнения локализации процесса. Лечение состоит в симптоматической терапии и введении антибиотиков.
Два этих инфекционных заболевания характеризуются тем, что во многих случаях способны поражать костные структуры, в том числе позвоночник. При подобных патологиях одним из симптомов может стать боль между лопаток. Диагностика данных заболеваний основана на выявлении в организме инфекционных агентов, а лечение – на скорейшем их уничтожении.
Давно замечено, что стойкую боль между лопатками отмечают преимущественно люди, чья профессиональная деятельность связана с длительным напряжением мышц верхнего плечевого пояса. К работе, которая имеет подобную специфику, можно отнести профессии машинистки, швеи, водителя, конструктора и т.д. При этом специалисты утверждают, что далеко не все представители таких профессий отмечают у себя возникновение данного симптома. Обследования показывают, что подобные жалобы чаще встречаются только у тех, кто имеет дисплазию соединительной ткани – врожденное заболевание, которое характеризуется в том числе «размягчением» связок и их неспособностью выдерживать длительные физические нагрузки.
Иногда женщины жалуются на возникновение данного симптома во время беременности. В подобных случаях боль между лопаток является следствием возросшей нагрузки на позвоночник, изменяющегося центра тяжести тела, а значит, и нехарактерного для обычного состояния перенапряжения спинных мышц.
Боль между лопаток может быть острой и хронической. В остром периоде пациенты испытывают жгучую боль в межлопаточной области, которую зачастую характеризуют как «кол в позвоночнике». При вдохе боль между лопаток усиливается, как и при наклонах или поворотах туловища, опускании, поднимании или поворотах рук, наклонах шеи или головы. В хроническую стадию боль переходит после одного или, что чаще, после нескольких острых периодов, и становится практически постоянной, влияя на качество жизни пациента.
Анатомическая причина боли кроется, чаще всего, в мышцах межлопаточной области, а в более тяжелых случаях – в их сухожилиях, связках и местах их прикрепления к позвонкам.
Боль, исходящая из мышц, как правило, проявляется ощущением напряжения между лопатками, груза и тяжести в верхней части спины. При этом простая разминка, легкий массаж или всего лишь шевеление плечами заставляют эти болезненные симптомы исчезнуть.
Боль, источником которой служат сухожилия, нервные окончания и надкостница, ощущается совсем по-другому. Такие боли носят ломящий, давящий, а иногда кинжальный характер. Они редко проходят после смены положения тела, и способны распространяться по всему позвоночнику или отдавать в область сердца. Часто подобные боли заставляют человека просыпаться среди ночи и принимать сердечные препараты. Разновидностью таких болевых ощущений является чувство онемения, замороженности или ползания мурашек.
Поскольку боль между лопаток провоцируется целым рядом заболеваний, то и обращаться при появлении данного симптома необходимо к докторам разных специальностей. Причем в каждом случае следует выбирать того специалиста, в профессиональную компетенцию которого входит диагностика и лечение заболевания, спровоцировавшего боли между лопатками. Предположить заболевание, ставшее причиной боли между лопаток, сравнительно несложно – для этого необходимо подумать и проанализировать, какие еще имеются симптомы у человека, и на основании такой полной клинической картины поставить предварительный диагноз. А далее уже на основании предположительного диагноза обращаться к врачу, в сферу компетенции которого и входит диагностика и лечение выявленной патологии. Ниже мы рассмотрим, к врачам каких специальностей следует обращаться при боли между лопатками в зависимости от других сопутствующих имеющихся у человека симптомов.
Необходимо обращаться к врачу ортопеду-травматологу (записаться) или вертебрологу (записаться), если человека беспокоит боль между лопаток в течение довольно длительного времени, носит чаще всего тупой, тянущий, ноющий характер, но может периодически давать «прострелы», причем боль усиливается или возникает после движений (особенно резких) в грудном или шейном отделе позвоночника, после физического напряжения, стояния или сидения в неподвижной позе и т.д., а помимо боли может иметься скованность и ограниченность движений в позвоночнике, сутулость или видимое искривление позвоночника в правую или левую сторону (так, что одно плечо выше другого). Кроме того, боль может распространяться в руку, по межреберным промежуткам, в область сердца или лопаток, вызывая в этих участках тела не только болевое, но и пощипывающее, покалывающее и немеющее ощущение. Необходимо знать, что при наличии описанной клинической картины, соответствующей различным заболеваниям позвоночника, может потребоваться помощь не только ортопеда-травматолога, но и врачей других специальностей, так как в патологический процесс вовлекаются не только костные структуры позвонков, но и нервы, и мышцы. Именно поэтому зачастую, помимо ортопеда или вертебролога, при наличии вышеописанных симптомов дополнительно необходимо обращаться к неврологу (записаться) (который занимается лечением ущемленного и раздраженного нерва и связанных с этим болей) и мануальному терапевту (записаться) (который снимает мышечные блоки и возвращает структуры позвоночника к нормальному расположению).
Если боль только отдает в область между лопаток, а локализуется в плечевом суставе и усиливается при подъеме руки выше уровня горизонта и поворотах плеча, носит характер сверлящей или ноющий, то подозревается плечелопаточный периартроз. В таком случае необходимо обращаться к врачу ортопеду-травматологу.
К врачу-неврологу необходимо обращаться при признаках ущемления или раздражения нервов (межреберная невралгия, грудной радикулит), если человек ощущает сильную боль между лопаток, которая отдает в руку или по ходу межреберных промежутков грудной клетки, причем в области боли ощущается онемение, покалывание, похолодание кожи, снижение чувствительности, ослабление тонуса мышц, ограниченность движений рукой и торсом, боль усиливается при движении и заставляет ходить и сидеть в неудобной позе, а иногда на коже в области болевой чувствительности появляются элементы сыпи.
Если боль локализуется между лопаток, сочетается с какими-либо симптомами со стороны легких, бронхов (кашель, одышка и т.д.), пищевода (изжога, трудности при глотании, рвота, метеоризм и т.д.), диафрагмы (затруднения при глубоком вдохе-выдохе, чувство сдавления легких и т.д.), а также с другими совершенно различными признаками, не позволяющими понять, какой именно орган оказался поражён патологическим процессом, то следует обращаться к врачу-хирургу (записаться), так как подобная картина может свидетельствовать о заболевании органов средостения (пищевода, бронхов, сердца, диафрагмы, нервных стволов и т.д.), требующих оперативного лечения.
Если боль между лопаток сочетается с длительно непроходящим кашлем с отхождением мокроты или без, постоянной субфебрильной температурой, ночными потами, сильной слабостью и какими-либо еще симптомами, то это свидетельствует о туберкулезе. В таком случае необходимо обращаться к врачу-фтизиатру (записаться).
Если человека беспокоят боли в области между лопатками, которые сочетаются с лихорадкой, головными болями, насморком, болями в животе, поносом, потливостью, а иногда с сильной чувствительностью и параличами различных групп мышц, то это свидетельствует о полиомиелите. В такой ситуации следует в срочном порядке обращаться к врачу-инфекционисту (записаться).
Если боль между лопаток возникает внезапно или после физического, психического эмоционального напряжения, носит характер давящей, сжимающей, отдает в подмышку или левую руку, сочетается с одышкой, учащенным сердцебиением, холодным потом, сильным страхом смерти, то это свидетельствует о нетипичном течении стенокардитического приступа или инфаркта миокарда. В такой ситуации следует немедленно вызывать «Скорую помощь», госпитализироваться в стационар для лечения неотложного состояния, без адекватной терапии способного привести к смертельному исходу.
Так как боль между лопаток провоцируется различными патологиями, то и перечень обследований, которые может назначить врач в каждом конкретном случае, может быть различным. Причем перечень обследований, назначаемых врачом, зависит от сопутствующей симптоматики и предполагаемого им на этом основании заболевания. Рассмотрим, какие анализы и обследования может назначить врач при боли между лопаток, сочетающейся с различными другими симптомами.
Итак, когда боль между лопаток появилась в результате травмы, врач назначает рентген или томографию позвоночника и органов грудной клетки, а также производит УЗИ этих же органов (записаться). Далее, при необходимости, врач может назначать редко применяющиеся исследования, дающие специфическую информацию.
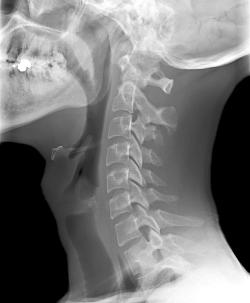
- Рентген позвоночника (записаться);
- Компьютерная томография позвоночника;
- Магнитно-резонансная томография позвоночника (записаться);
- Миелография (записаться);
- Дискография (записаться);
- Электронейрография;
- Электромиография (записаться);
- Электрокардиография (записаться);
- Гастроскопия (записаться).
Все вышеперечисленные методики обследования используются в диагностике заболеваний позвоночника, но они никогда не назначаются сразу. Ведь диагностика заболеваний позвоночника осуществляется поэтапно, для чего сначала назначают наиболее простые методики, позволяющие создать как бы общую картину патологического процесса. А далее врач отталкивается уже от первичных полученных данных и назначает исследования следующего этапа, которые позволяют прицельно выявить специфические для какого-либо определенного заболевания изменения и, тем самым, поставить окончательный диагноз.
При диагностике патологии позвоночника, в первую очередь, всегда назначают обзорный рентген позвоночника и прицельный рентген грудного отдела в нескольких видах (спереди, сбоку и т.д.). Рентгеновские снимки позволяют диагностировать заболевания, обусловленные нарушением строения и положения костных структур, например, остеохондроз, сколиоз, кифоз, кифосколиоз и спондилоартроз. Если по результатам рентгена выявлен кифоз, сколиоз или кифосколиоз, то другие обследования не назначаются, так как в них нет необходимости.
Если же по результатам рентгена выявлен остеохондроз, то дополнительно, для оценки состояния спинного мозга и выявления бессимптомной межпозвоночной грыжи, назначается магнитно-резонансная томография (записаться). Если при остеохондрозе присутствует защемление нервов, то для оценки степени и локализации их повреждений назначаются электронейрография и электромиография.
Если по результатам рентгена выявлен спондилоартроз, то дополнительно назначается компьютерная и магнитно-резонансная томография, так как они позволяют уточнить нюансы повреждений не только костных, но и мягкотканных структур позвоночника.
Если же по результатам рентгена не выявлено поражения костных структур позвоночника, то заподазривается протрузия или грыжа межпозвоночного диска. И в таком случае для выявления данных заболеваний назначается магнитно-резонансная томография, так как она позволяет оценить нарушения хрящевых, мышечных, связочных структур позвоночника, и поставить диагноз грыжи или протрузии межпозвоночного диска. Если магнитно-резонансную томографию провести невозможно, то назначают и производят старое и относительно опасное исследование – миелографию.
После выявления протрузии или грыжи межпозвоночного диска для оценки состояния самого диска назначается дискография, а для оценки степени нарушений состояния нервных пучков – электронейрография и электромиография. Кроме того, если грыжа межпозвоночного диска дает боли в области сердца – врач назначает ЭКГ для того чтобы понять, обусловлены сердечные боли патологией позвоночника или имеет место сердечная болезнь. Если же грыжа межпозвоночного диска дает боли в области желудка – врач назначает гастроскопию, так же для того, чтобы выяснить, имеется ли желудочная патология.
Когда боли отдают между лопаток, а локализуются в плечевом суставе, усиливаются при повороте плеча или подъеме руки выше уровня горизонта, носят характер сверлящих или ноющих – врач подозревает плечелопаточный периартроз, и назначает какие-либо из следующих анализов и обследований:
- Рентген плечевого сустава (записаться);
- Компьютерная томография плечевого сустава;
- УЗИ плечевого сустава (записаться);
- Магнитно-резонансная томография;
- Электромиография;
- Электронейрография.
В первую очередь и в обязательном порядке производится рентген или компьютерная томография сустава (метод выбирается в зависимости от возможностей медицинского учреждения) для выявления патологических изменений костных структур. Затем назначается УЗИ, а при наличии технической возможности его заменяют магнитно-резонансной томографией, которая проводится с целью выявления патологических изменений в мягких тканях сустава – хрящах, связках, сухожилиях, мышцах. На этом диагностика плечелопаточного периартроза заканчивается, но если имеется повреждение каких-либо нервов, то для выяснения степени такого поражения назначается электромиография и электронейрография.
- Общий анализ крови (записаться);
- Рентген позвоночника;
- Магнитно-резонансная томография позвоночника;
- Спондилограмма;
- Электрокардиография (ЭКГ).
В основном радикулит и межреберная невралгия диагностируются на основании характерной симптоматики и данных осмотра, полученных врачом самостоятельно. Однако необходимо выяснить, какая причина спровоцировала эти состояния, и именно для этого назначается рентген и магнитно-резонансная томография позвоночника, позволяющие диагностировать остеохондроз, грыжи и протрузии межпозвоночного диска, сколиозы, кифозы и иные патологии, способные вызывать раздражение или ущемление нервов. Для исключения наличия дистрофических изменений в позвоночнике врач может назначить спондилографию. А если на фоне межреберной невралгии или радикулита имеются боли в сердце – врач назначает ЭКГ, чтобы понять, имеются ли патологические изменения в сердце, или же неприятные ощущения в нем – всего лишь отражение раздражения или ущемления нервов.
Когда боль ощущается между лопаток и сочетается с различными многоплановыми симптомами со стороны различных органов (кашель, одышка, изжога, трудности при глотании, рвота, метеоризм, затруднения при глубоком вдохе-выдохе, чувство сдавления легких и т.д.) – подозревается патология органов средостения. В таком случае врач назначает рентген, магнитно-резонансную томографию и УЗИ грудной клетки (записаться), чтобы сориентироваться относительно характера и сути имеющегося заболевания. Далее, в зависимости от данных, полученных от УЗИ, томографии и рентгена, может назначаться эзофагогастроскопия, бронхоскопия (записаться) и другие обследования, позволяющие окончательно выявить причину болей и поставить точный диагноз.
Когда боль между лопаток сочетается с кашлем с отхождением мокроты или без, одышкой, невозможностью глубоко вдохнуть и выдохнуть, повышенной температурой тела, потливостью, хрипами, учащенным пульсом, симптомами интоксикации (головная боль, слабость, вялость, ломота в мышцах и т.д.) – врач подозревает пневмонию или плеврит, и назначает следующие анализы и обследования:
- Общий анализ крови;
- Общий анализ мокроты (записаться);
- Микроскопия мокроты;
- Биохимический анализ крови (С-реактивный белок, общий белок и др.);
- Аускультация грудной клетки (прослушивание легких и бронхов при помощи стетофонендоскопа);
- Рентген грудной клетки (записаться);
- Компьютерная томография грудной клетки;
- УЗИ плевральной полости (записаться);
- Плевральная пункция (записаться) с отбором плевральной жидкости для биохимического анализа (определение концентрации глюкозы, белка, количества лейкоцитов, активности амилазы и лактатдегидрогеназы);
- Анализ крови на ВИЧ (записаться);
- Анализ кала на яйца глист.
В первую очередь всегда назначается общий и биохимический анализы крови, анализы мокроты, анализ на ВИЧ, кал на яйца глист, аускультация грудной клетки и рентген грудной клетки. При наличии технической возможности рентген заменяется компьютерной томографией. Эти простые обследования позволяют поставить диагноз в подавляющем большинстве случаев, и не назначать каких-либо еще обследований. Но если диагноз поставить не удалось после первичного обследования, дополнительно назначается УЗИ плевральной полости и плевральная пункция.
- Микроскопия откашливаемой мокроты;
- Проба Манту (записаться);
- Диаскин-тест (записаться);
- Квантифероновый тест (записаться);
- Анализ крови, мокроты, бронхиальных смывов, лаважной жидкости или мочи на наличие микобактерий туберкулеза методом ПЦР (записаться);
- Исследование промывных вод с бронхов;
- Общий анализ крови;
- Общий анализ мочи;
- Рентген грудной клетки;
- Флюорография грудной клетки (записаться);
- Компьютерная томография;
- Бронхоскопия со сбором лаважа;
- Торакоскопия (записаться);
- Биопсия легких (записаться) или плевры.
Вышеперечисленные обследования не назначаются все и сразу, так как диагностика туберкулеза предполагает сочетания определенных анализов и их поэтапное проведение. Так, в первую очередь назначают общий анализ крови и мочи, а также микроскопию откашливаемой мокроты. После этого назначают либо рентген (записаться), либо томографию, либо флюорографию грудной клетки (врач назначает какой-либо один метод, доступный для выполнения в медицинском учреждении). Далее в обязательном порядке назначают какой-либо один из следующих тестов для определения наличия микобактерий в организме – проба Манту, диаскин-тест, квантифероновый тест, анализ крови, мокроты, бронхиальных смывов, лаважной жидкости или мочи на наличие микобактерий туберкулеза методом ПЦР. Наиболее точные результаты дает метод ПЦР, но он дорог, а потому используется редко. По соотношению точности/стоимости наилучшими являются диаскин-тест и квантифероновый тест, которые в настоящее время применяются во многих медицинских учреждениях. Все произведенные исследования обычно позволяют поставить диагноз туберкулеза, но в некоторых случаях это не удается. Тогда врач назначает торакоскопию или бронхоскопию со сбором лаважной жидкости. Но если и в этом случае однозначно поставить диагноз не удается, то назначается биопсия легких и плевры.
Когда боли между лопатками сочетаются с лихорадкой, головными болями, насморком, болями в животе, поносом, потливостью, а иногда с сильной чувствительностью, параличами различных мышц – врач подозревает полиомиелит и назначает следующие анализы и обследования:
- Общеклинический анализ спинномозговой жидкости;
- Реакция связывания комплемента с кровью больного;
- Выявление наличия антител (записаться) к вирусу полиомиелита в слизи глотки, крови, каловых массах методом ИФА;
- Выявление вируса полиомиелита в крови методом ПЦР.
Для диагностики полиомиелита обычно обязательно проводят исследование спинномозговой жидкости, в которой выявляется повышенная концентрация белка и глюкозы, но отсутствуют лейкоциты. Кроме того, назначается какой-нибудь один из трех анализов для выявления вируса полиомиелита в организме (реакция связывания комплемента, ПЦР или ИФА).

От мышечной боли избавиться достаточно несложно. Если чувство тяжести или напряжения между лопатками возникло во время работы – смените позу и выполните несколько простых гимнастических упражнений. К примеру, круговые движения плечами, сведение и разведение лопаток. Можно попробовать следующее: в положении стоя или сидя обнимите себя руками, чтобы лопатки максимально разошлись. Затем сделайте глубокий вдох, чтобы лопатки еще больше раздвинулись, и задержите дыхание на 5-10 секунд. Механизм лечебного воздействия этих упражнений заключен в том, что растяжение мышц снимает их спазм, а, следовательно, и боль, которая вызвана этим спазмом.
Мышечную боль отлично снимает массаж болезненных участков. Можно даже массировать себя самостоятельно: то левой, то правой рукой проминая доступные мышцы. Достаточно эффективным в таких случаях может быть аппликатор Кузнецова, который удобно использовать в рабочих перерывах.
Боли, исходящие из дистрофически измененных сухожилий и связок, поддаются лечению намного труднее. Лигаментозы (болезни связок) и тендинозы (болезни мышечных сухожилий) развиваются благодаря длительному воздействию местных травмирующих факторов. В некоторых случаях хроническое нарушение питания в пораженной области может приводить к обызвествлению тканей, то есть к отложению в них солей кальция. Кроме того, повреждается также богатая нервными окончаниями надкостница остистых отростков позвонков в местах крепления к ним связок. Поэтому о полном исчезновении болезненных симптомов говорить в ряде случаев не приходится.
Какие способы лечения такой боли можно применять в домашних условиях? Начать лучше с самомассажа околопозвоночной области в грудном отделе. С этой целью удобно использовать теннисный мяч. Вам нужно лечь на пол и «покататься» спиной по мячу вдоль линии остистых отростков позвонков с одной и с другой стороны. Продолжительность первой процедуры не должна превышать 3-5 минут, иначе боль может усилиться. В дальнейшем время массажа можно увеличивать, ориентируясь на срок появления мышечной усталости. Чтобы биохимические процессы в поврежденных тканях изменились в лучшую сторону, массаж необходимо проводить на протяжении минимум трех-четырех недель дважды в день: утром и вечером. Кроме этого, возможно применять легкое разминание промежутков между позвоночными остистыми отростками, и упражнения для растяжения мышц, которые описаны выше.
Медикаментозное лечение в домашних условиях
Если при проведении первого сеанса массажа вы ощутили резкую боль в массируемой области, то массаж следует на некоторое время отложить. В подобных случаях показан прием противовоспалительных препаратов (Вольтарен, Диклофенак, Ортофен) в течение трех-четырех дней. В пораженную область втирайте препараты для наружного применения подобного же действия (индометациновая или гидрокортизоновая мазь, гель Диклонак или Фастум). Далее, по мере ослабевания болевых ощущений, в течение двух недель целесообразно использовать средства, раздражающие нервные окончания («Звёздочка», «Эфкамон», Меновазин), а начиная с третьей недели – мази, которые оказывают выраженный эффект на кровеносные сосуды, к примеру, Никофлекс.
Но если на протяжении первой недели после начала лечения вы не отмечаете положительных изменений в вашем самочувствии, то необходимо обязательно обратиться к врачу!
Терапия болей в межлопаточной области в стационаре
Для снятия болей между лопаток применяют комплексный подход, включающий в себя медикаментозные средства, физиотерапевтические методы, а также лечебную физкультуру. Для каждого конкретного пациента врач назначает наиболее рациональную комбинацию перечисленных методов, и подбирает индивидуальную схему их применения.
Из лекарственных препаратов широко применяют нестероидные противовоспалительные средства (НПВС), обладающие высокой эффективностью при подобных болях: кетонал, нимика, мовалис и др.
Наряду с лекарственной терапией применяются следующие физиотерапевтические методы:
- электрофорезновокаина и лидазы
- ультразвуковая терапия;
- магнитотерапия;
- различные виды электротерапии;
- лазерное воздействие;
- вытяжение;
- массажи;
- иглорефлексотерапия;
- мягкие методы мануальной терапии;
- бальнеологическое (санаторно-курортное) лечение.
Снятию болей между лопаток способствуют занятия лечебной физкультурой – на спаде болевого синдрома она назначается в обязательном порядке. Проходя курсы лечебной физкультуры, пациент осваивает те упражнения, которые он сможет в дальнейшем выполнять каждый день во избежание возобновления боли.
Курс лечения болей между лопатками в острой стадии составляет 7-10 комплексных лечебных сеансов. Острый болевой синдром обычно устраняется за 2-3 сеанса лечения. Хронические боли в межлопаточной области, как и другие хронические заболевания, лечатся труднее, и требуют большего количества сеансов. Курс терапии болей между лопаток в хронической стадии составляет 10-12 комплексных лечебных сеансов.
Помните, что все описанные методы лечения являются временными мерами, которые призваны облегчить состояние больного, и снять боль лишь на некоторый период. Еще раз подчеркнем, что боль в межлопаточной области – не самостоятельное заболевание, а симптом. А значит, для достижения успешного и стойкого терапевтического эффекта в первую очередь необходимо уделить внимание лечению основной патологии!
К каким врачам нужно обратиться, если у вас возникла боль между лопатками:
- травматолог;
- невролог;
- ревматолог;
- кардиолог;
- пульмонолог;
- мануальный терапевт;
- массажист.
источник