Боль, онемение и дискомфорт в области руки может возникнуть внезапно, без видимых причин. Симптомы могут исчезать или появляться вновь, распространяясь по всей руке и на кончики пальцев. В других ситуациях боль со временем только усиливается, заставляя отказаться от привычного образа жизни. Разобравшись с причинами патологии, можно избавиться от физических страданий.
Нервные волокна, расположенные в различных частях тела человека, позволяют нормально функционировать всем органам и системам. О любых неполадках нервная система сигнализирует болью или онемением. Поэтому, когда происходит химическое либо физическое воздействие на нервную структуру, человек сразу это ощущает.
Невропатии проявляются несколькими симптомами.
- Чаще всего болеть рука начинает внезапно, после пробуждения.
- Болезненность усиливается при попытке пошевелить рукой.
- Боль ощущается в отдельных очагах или по ходу всей руки.
Иногда, вследствие патологии, могут блокироваться любые движения. Это происходит при возникновении сильной боли либо нарушении передачи импульса по ходу лучевого нерва. Полная либо частичная парализация на различных участках руки характеризуется утратой двигательной функции локтевого сустава, а также в фалангах пальцев или области запястья.
Когда поражается нерв в подмышечной впадине, то при попытке поднять руку, кисть повисает, а человек не может полностью разогнуть локтевой сустав. При этом кончики пальцев теряют чувствительность. Подобные симптомы полностью отсутствуют, если патология возникает в средней части плеча.
Когда нарушается функция лучевого нерва в нижней части плеча, пальцы и кисть могут утратить возможность разгибаться. Также снижается или полностью исчезает чувствительность тыльной части кисти и пальцев. Необходимые тесты помогают специалистам определить, где возник патологический очаг.
При невропатии, а также когда начинает болеть рука, если защемило нерв, человек может ощущать общее недомогание, слабость, головокружение. Усиление симптомов происходит во время увеличения интенсивности движения. Чтобы успешно лечить невропатии и другие состояния, связанные с болезненными ощущениями в руке, следует выяснить причину заболевания.
Болеть рука может вследствие механического или химического воздействия на лучевой нерв. Распространенной причиной возникновения невропатии является физическое сдавливание нервных волокон, ответственных за функции в руке. Это может происходить при различных обстоятельствах.
- Наложенный кровоостанавливающий жгут, отек внутренних тканей руки нарушают функцию лучевого нерва.
- Такая же ситуация возникает, если человек во время сна долго лежит на руке, когда имеет место сильное переутомление, алкогольное или наркотическое опьянение. После пробуждения возникает резкая и сильная боль. Могут быть ограничены движения.
- Повышенная физическая нагрузка, травмы провоцируют отек тканей в области лучевого нерва. При таких ситуациях рука будет болеть до устранения отека. Оказываемое давление на нерв искажает его функцию. Кисть и вся рука утрачивают привычную работоспособность.
- Еще одной причиной появления неврологической боли в руке может быть отравление или инфекционные заболевания. Интоксикация свинцом, алкоголем, тяжелые формы гриппа вызывают онемение и боль в руке, когда возникает искажение функции нерва при воздействии химических соединений или токсинов.
- Сложная анатомическая структура лучевого нерва делает его уязвимым для невропатии. Иннервация рук берет свое начало в позвоночнике и спинном мозге. Защемление нервных волокон в области позвоночника приводит к тяжелым последствиям.
Чаще всего защемление нерва происходит при шейном остеохондрозе, артрозах, артритах, межпозвоночной грыже. Заболевания практически всегда дают о себе знать не сразу, поскольку развиваются на протяжении продолжительного промежутка времени. Защемление усиливается при физических и неравномерных нагрузках.
Болеть рука и кисть могут с высокой интенсивностью при различных травмах: переломы, вывихи, растяжения. При этом стоит знать, что человек может не ощутить боль сразу после травмы. Травмированная рука может начать болеть спустя продолжительное время. Перелом на фоне остеопороза возникает без значительных физических воздействий и обнаруживается лишь на рентгеновском снимке.
Спровоцированные травмой отеки в руке оказывают давление на нерв. Болеть рука будет при длительной иммобилизации (обездвиживании во время использования гипсовой повязки). Продолжительная неподвижность руки вызывает застой крови и лимфы, сдавливая нервные волокна.
Диагностика патологий, связанных с появлением боли по ходу лучевого нерва, должна проводиться специалистами медицинских учреждений. Это позволит в короткие сроки пройти необходимый курс терапии, восстанавливая функции нервно-мышечной системы руки. Если существует необходимость, проводятся дополнительные медицинские исследования.
Лечение состояний, связанных с неврологической болью в руке, может проводиться консервативными и хирургическими методами. К оперативному вмешательству прибегают только при травмах. Консервативная терапия включает использование медикаментов, физиотерапевтические процедуры, гимнастику и специальные упражнения. Устранение боли в руке необходимо начинать с ликвидации провоцирующих причин.
Следует выбирать удобное положение тела во время отдыха. Недопустимо спать, оказывая давление на больную руку. Если причиной появления болей стали чрезмерные физические нагрузки, необходимо их исключить или снизить. Особого внимания требуют состояния, связанные с защемлением нервных волокон, а также осложнения, вызванные инфекционными заболеваниями.
Если боль в руке возникает в утренние часы, плохо работает кисть, можно выполнить упражнения, которые помогут улучшить кровообращение. При невропатии полезен массаж с применением лекарственных средств. В последнее время популярностью пользуются лечебные пластыри. Упражнения и массаж успешно используют во время реабилитации после снятия гипсовой повязки.
Основными лекарственными препаратами, которые используют при неврологических патологиях, являются нестероидные противовоспалительные средства в комбинации с витаминами группы В. Кроме этого, снять спазм, улучшить кровообращение, помогают миорелаксанты. Такие же препараты используются, когда защемило нерв.
Заболевания при своевременной диагностике быстро поддаются лечению. В отдельных случаях терапия может занимать значительный период, смены методов лечения.
Необходимые лекарственные средства для лечения неврологических болей подбирает врач с учетом установленного диагноза, возраста, хронических заболеваний и способа применения. Терапия проводится под контролем специалиста. Врачом может быть рекомендован электрофорез, компрессы, прогревание, иглоукалывание.
Применять лекарственные препараты самостоятельно, также как и средства народной медицины, недопустимо. В исключительных случаях не более трех дней могут применяться безрецептурные препараты. Следует понимать, что самолечение в таких ситуациях может осложнить диагностику, усугубить течение заболевания.
источник
Болезни периферической нервной системы, при которых происходит сдавление нерва в костно-мышечном канале, объединены под названием «туннельный синдром». Их отличительный признак – односторонность, симметричные поражения являются исключением. Частота высока – около трети от всех болезней периферических нервов. Страдают этим синдромом люди трудоспособного возраста, поэтому основная задача врачей – помочь им справиться с болезнью как можно скорее. Своевременная диагностика вкупе с инновационными методами лечения позволяют многим больным продолжать заниматься своей профессией.
Опасность туннельных синдромов в том, что сдавление нерва никогда не проходит бесследно. Без лечения в месте сдавления разрастается соединительная ткань, оболочка нерва теряет миелин, а центральный аксон подвергается перерождению. Восстановить функцию нерва, который был сдавлен длительное время, удается не всегда. Консультироваться нужно при первых признаках болезни, чтобы сохранить нерв живым.
Природа предусмотрела для нерва мышечно-костное или мышечно-фиброзное ложе. Причины сдавления разные:
- врожденная узость костного канала;
- отек из-за постоянной перегрузки;
- ненормальное разрастание костей или акромегалия;
- воспаление расположенных рядом суставов;
- воспаление сухожилий;
- дегенеративные изменения костей – артрозы и артриты;
- слишком большая костная мозоль после перелома;
- эндокринные и метаболические болезни, при которых нарушается питание тканей – сахарный диабет, микседема.
Каждый периферический нерв на своем протяжении проходит узкие места, в которых может сдавливаться. Это касается в первую очередь срединного нерва руки, которому приходится преодолевать три туннеля – на запястье, предплечье и в нижней трети плеча. Локтевой нерв может сдавливаться в области локтевого сустава и под ладонной связкой. На ноге может сдавливаться запирательный, латеральный кожный, седалищный, большеберцовый и подошвенно-пальцевой нервы.
Это самый распространенный туннельный синдром, когда срединный нерв сдавливается в области запястья. Женщины страдают от него в 3 раза чаще мужчин из-за того, что у них костный канал для нерва намного меньше мужского. Этот синдром может развиваться не только от повреждений и травм, но и после удаления молочных желез по поводу рака. У оперированных женщин плохо циркулирует лимфа, и запястный канал сильно отекает. Сильные отеки могут появиться в этом месте также при беременности, менопаузе или климаксе.
Болезни и изменения гормонального фона – это предрасполагающие факторы, которые «готовят почву» для сдавления нерва. Непосредственным же толчком служат монотонные движения, повторяющиеся изо дня в день на протяжении нескольких лет. Движения кисти чаще всего неудобные, нефизиологичные, при которых слишком сильно напрягаются мышцы. Как правило, это движения, необходимые в определенной профессии. Страдают швеи, полировщицы, музыканты. В последние годы запястный канал все больше страдает у программистов, которые регулярно нажимают на кнопки компьютерной клавиатуры.
Через карпальный канал (то же самое, что запястный) срединный нерв проходит к кисти на двух уровнях: через лучезапястный сустав и над ним. Над суставом проходит чувствительная часть срединного нерва, которая на самой кисти разделяется на мелкие веточки, причем эти разветвления у каждого человека разные – концентрированные или рассыпные. Внутри лучезапястного сустава проходит мышечная ветвь, которая идет к большому пальцу и позволяет сжать кисть в кулак.
Первый признак синдрома – распирающие ночные боли в кисти. «Мурашки» бегают по всем пальцам кисти, кроме мизинца. Боль выматывающая и мучительная, может отдавать в предплечье или плечо. Человек просыпается посреди ночи от боли, приходится вставать, чтобы растереть руку, опустить ее и потрясти. Когда рука опускается вниз, боль стихает, но при попытке поднять возобновляется. Так приходится провести иногда несколько часов. Кисть отекает, женщины не могут носить привычные кольца. Если постучать по запястью, боль усиливается. Становится трудно отводить большой палец. Простая домашняя работа – отжимание белья, вязание, шитье – вызывает боль и в дневное время.
Если срединный нерв сдавлен в верхней части предплечья, то предплечье очень сильно болит. Это бывает у тех, кому по роду работы приходится часто поворачивать кисть вверх и вниз, удерживая пальцами какой-то предмет. Это водители, резчики, доярки ручного доения, маляры, художники. Впервые боль беспокоит после переноски тяжестей, когда основная нагрузка приходится на предплечье, обычно после поднятия тяжелой коробки или ящика. Если сжать кисть в кулак и резко повернуть ее книзу, боль мгновенно усилится. Затруднения вызывают письмо и подъем руки вверх. Могут подвергнуться атрофии мышцы у основания большого пальца.
Сдавление срединного нерва в нижней трети плеча носит название «паралич влюбленных». Возникает это состояние у тех, на чьем плече долго и безмятежно спит человек. Конечно, это не настоящий паралич, а все те же боль, онемение и нарушение движений.
Происходит у тех, кто часто сгибает руку в локте – велосипедистов, программистов и прочих. Часто локтевой нерв поражается у очень худых женщин. В этом случае боль и онемение начинаются с мизинца, распространяясь на всю кисть. Мышцы на тыльной стороне кисти между большим и указательным пальцами истончаются, начинают хуже работать. В сырую холодную погоду боли становятся практически невыносимыми.
Боли, онемения, «мурашки» и нарушения движения руки могут вызываться не только сдавлением нервов в этих костных каналах. Есть еще болезни плечевого нервного сплетения, позвоночные грыжи, уплотнения в мышцах и другие состояния, при которых болят руки. Поэтому самое разумное – сразу обратиться к специалисту, а не пытаться разобраться самостоятельно.
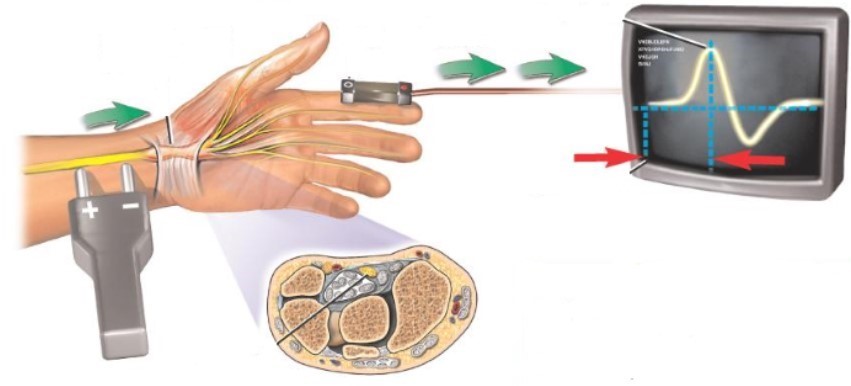
Диагностика при болях в руке может занять 2-3 дня. В первую очередь, это осмотр специалистом-неврологом, а также обычные клинические методы (анализы, рентген, МРТ) и особые приемы, позволяющие точно выяснить степень поражения нерва – электромиография и электронейрография.
Эти методы исследуют электрическую активность мышц и скорость прохождения нервного импульса. Соединив результаты обоих методов, можно понять, сохранил ли нерв свою функцию или переродился, заместился соединительной тканью. От результатов обследования зависит метод лечения.
источник
Болезни нервов руки: почему дергается нерв. Неврит, невропатия, воспаление, защемление, повреждение, переохлаждение нерва и их лечение
Нервы проходят через всю руку, отвечая за то, чтобы сигналы головного мозга поступали к нашей верхней конечности. Если с нервом что-то случается (травма, порез, ушиб, разрыв, воспаление, защемление, переохлаждение), возникает боль, нарушается чувствительность руки и кисти, немеет вся рука или ее часть. Может полностью нарушиться двигательная функция конечности. Лечение зависит от того, что именно привело к появлению возникших неприятных симптомов.
Повреждение нервов руки – достаточно частое явление, которое может привести к болезненности, ограничению подвижности и прочим неприятным симптомам. Главная причина – частичный и полный разрыв нерва в руке, вызванный травмой.
Наиболее тяжелый вариант – оголение поврежденного нерва, что возможно в случае открытых переломов или огнестрельных ранений (нередкое явление во время боевых действий). С закрытыми повреждениями прогноз на восстановление более благоприятный.
Основная проблема, которая сопровождает поражение нервов руки – их плохая способность к сращению. В отличие от той же кости, нерв долго не срастается и в ряде случаев может замещаться соединительной тканью, что ведет к полной потере чувствительности пострадавшего участка.
Итак, если человек повредил нервы на руке, то в пострадавшей конечности будет наблюдаться потеря чувствительности, нарушение способности к движению. В пограничной зоне, рядом с поврежденным нервом, чувствительность снижается, могут беспричинно возникать ощущения жжения, боли, онемения. Мышцы охватывает паралич.
Место повреждения можно выявить и при визуальном осмотре. Там развиваются воспалительные процессы, кожа краснеет, появляется отек тканей. Затем это же место становится холодным на ощупь и приобретает нездоровый сине-фиолетовый оттенок. Со временем пострадавший участок подвергается трофическим расстройствам, которые характеризуются истончением кожных покровов, повышенной хрупкостью кровеносных сосудов и т.п.
Если нерв поврежден в области от локтя до подмышечной впадины, то будет наблюдаться паралич разгибательной кости. Рука будет висеть плетью. Если травма пришлась на ту часть руки, которая расположена ниже локтя, то двигательная активность конечности сохранится с частичной потерей чувствительности 1-3 палец руки.
Помимо травмы нерва, различают его защемление, причинами которого могут стать:
Воспаление тканей руки по причине их переохлаждения,
Наиболее часто встречающаяся ситуация – защемление лучевого нерва в руке. При этом боль будет распространяться по плечу, предплечью и кисти. Болевой синдром обычно ярко выражен, но потеря чувствительности будет частичной, ограниченная двигательная активность сохраняется, но сопровождается сильными неприятными ощущениями.
Ущемление нервов руки может быть диагностировано травматологом или хирургом на основании визуального осмотра и рентгеновского снимка.
Если защемление произошло в кисти, то будут наблюдаться:
Онемение (защемило нерв – немеет рука),
частичная потеря чувствительности,
ограничение двигательной активности,
слабость в поврежденной конечности,
сильная боль в пораженном месте, отдающая вверх до самого плечевого сустава.
То есть, если защемило нерв, болит рука — но продолжает двигаться. Подвижность в целом сохраняется – больной может поднять руку вверх, отвести ее назад, согнуть в локте, отвести в сторону.
Защемление – самая распространенная причина того, почему дергается нерв на руке.
В ночное время симптомы будут более выраженными – боль может усилиться, как и онемение, чувство покалывания, подергивания и т.п.
Для начала врач попробует устранить причину, вызвавшую защемление, иначе лечение не имеет смысла. Следующим этапом станет обезболивание и назначение местных противовоспалительных препаратов.
массаж поврежденной конечности,
Но еще раз обращаем ваше внимание: все процедуры по лечению защемленного нерва должны проводиться только после того, как устранена его причина. То есть снята опухоль, вправлен вывих и т.п.
Чаще всего встречается невропатия лучевого нерва руки и неврит лучевого нерва руки. Попробуем разобраться, в чем их отличие.
Как говорят сами медики, главное, чем неврит отличается от невропатии, — степень выраженности симптомов болезни. Есть еще промежуточная стадия – невралгия нервов руки.
Самая легкая форма болезни. Развивается у людей, отличающихся повышенной чувствительностью и невротизированностью. Такие люди очень остро реагируют на боль и другие неприятные симптомы, тогда как на их месте другой человек мог бы не обратить на них внимание ввиду слабой выраженности ощущений. То есть болезни как таковой на данной стадии нет. Она скорее существует в голове у пациента. Но, интересно, что такой пациент, считающий, что у него действительно есть проблемы с нервами руки, сам их и порождает – нервная система реагирует таким образом, что рука утрачивает чувствительность или даже перестает двигаться.
Лечение симптоматическое. Главное – успокоить расшалившиеся нервы пациента и убедить его, что он абсолютно здоров. Тогда и с рукой у него будет все в порядке. Либо назначить безвредные препараты, убедив его, что они быстро снимут все симптомы. Так обычно и происходит.
Болезненность нерва по ходу его движения в руке. Может возникать как самопроизвольно, так и в процессе прощупывания нерва, а также в результате движения руки. Главный признак данной болезни – именно боль в руке. Нерв сохраняет свои функции и структуру, отсутствуют такие симптомы, как обездвиживание, потеря чувствительности и т.п. Приступообразные боли локализуются именно в том месте, где в руке находится нерв.
Воспаление, сопровождающееся дегенеративными процессами лучевого нерва. Поражение нерва приводит к тому, что он не может больше выполнять свои функции.
Больной не может согнуть и разогнуть руку в суставах по своему желанию,
Боль при насильственном разгибании пальцев,
Ярко выраженный болевой синдром.
Чувствительность кожи при этом может сохраняться.
Лечение и диагностикой занимает врач невропатолог.
Он назначит рентген, компьютерную томографию, электронейрографию, может привлечь к постановке диагноза травматолога, а для разработки плана восстановительных мероприятий – ортопеда.
Воспаление лучевого нерва руки лечится комплексно в зависимости от тяжести протекающих патологических процессов.
Если это хроническое воспаление, то не обойтись без лечения антибиотиками. Используются при лечении невралгии и неврита также следующие средства:
Нестероидные противовоспалительные препараты, среди которых можно выделить Кетопрофен, Напроксен и другие.
Анальгетики (применяются при выраженном болевом синдроме). Это может быть даже новокаиновая блокада, если пациент не может выносить боль.
Средства для иммобилизации больной руки, то есть для фиксирования ее в неподвижном состоянии.
Препараты, запускающие процессы регенерации тканей – Актовегин, Прозерин и другие. Они также помогают поддерживать мышцы пострадавшей конечности в тонусе, не допуская их трофических изменений.
Витамины и средства для улучшения микроциркуляции крови.
Массаж и лечебная гимнастика, плавание.
Пациентам, у которых диагностирован лучевой неврит, лечение также может назначить хирург. Он проведет операции, направленные на иссечение сдавливающей нерв рубцовой ткани руки или на сшивание нерва (если наблюдается его разрыв).
Застуженный нерв руки болит не сам по себе. Причина боли – начавшееся в переохлажденных тканях воспаление.
Симптомы переохлаждения нерва:
Боль в плече и руке, по степени интенсивности бывает как ноющая, так и острая,
Отечность застуженных тканей,
Онемение пальцев руки и снижение их чувствительности,
Боль усиливается, если человек пытается напрячь мышцы руки.
Переохлаждение вызывает воспаление, а это уже невралгия или неврит (см. информацию выше).
То, насколько быстро нерв восстановит свои функции, зависит от тяжести его поражения. При разрыве нерва лечение требуется длительное, и при этом даже постоянный контроль высококлассного специалиста не гарантирует стопроцентный благоприятный исход, поскольку, как мы уже писали выше, нервы очень плохо срастаются и имеют тенденцию замещаться рубцовой тканью.
В случае, когда болезнь вызвана воспалением прилегающих тканей, выздоровление может наступить уже через 7-10 дней, как только воспалительный процесс будет снят, отек уйдет и нерв перестанет сдавливаться.
Защемление нерва руки также уходит быстро, если удается быстро избавиться от причины, его вызвавшей – вправить вывих, снять спазм мышц и т.п.
Своевременное лечение паталогических процессов в тканях руки,
Закаливание и здоровый образ жизни.
Почувствовав, что с рукой что-то неладно, не идите в аптеку за «каким-нибудь средством от боли». Отправляйтесь сразу к невропатологу, чтобы не запустить болезнь и ликвидировать ее на ранней стадии.
При травме руки также незамедлительно обратитесь в травмпункт для грамотной диагностики и назначения своевременного правильного лечения.
Не пренебрегайте назначениями врача и не занимайтесь самолечением. В случае с нервами руки это может стоить дорого, вплоть до приобретения инвалидности.
источник
Неврологическая патология – одно из наиболее распространенных заболеваний верхних конечностей, нарушающих их функцию. Воспаление нервов руки приводит к изменению микроструктуры нервных тканей, снижению чувствительности.
Любая боль прежде всего сигнализирует о неполадках в организме. Болезненный воспалительный процесс периферической нервной системы называют невритом. Часто поражение верхних конечностей обозначают как нейропатию лучевого нерва. Болезнь возникает в результате сдавления нервных окончаний, характеризуется болью, потерей чувствительности, нарушением функций, иногда параличом конечности.
Рука связана с центральной нервной системой пучками срединного, лучевого и локтевого нерва. Воспалительный процесс, распространяющийся сразу на несколько пучков нервных окончаний, называют полиневритом.
Заболевание приводит к нарушению функций мышц разгибателей. Дальнейшее воспаление сопровождается угасанием сухожильных рефлексов. В зависимости от того, какой нерв подвергается воспалению, страдает функция соответствующего участка руки. Сдавление корешков периферических нервов может наблюдаться как на выходе из позвоночного столба, так и на всем протяжении верхней конечности.
Как правило, болезнь развивается из-за ущемления нерва на руке. Причиной воспаления могут выступать травмы верхних конечностей, нарушения техники проведения инъекций, раны на руке, физическое перенапряжение кисти. Есть другие и факторы, которые могут спровоцировать возникновение заболевания нервных пучков:
- изменения гормонального фона;
- алкогольная интоксикация или действие отравляющих веществ;
- ОРВИ, герпес, корь и другие;
- нарушение работы сосудистого русла;
- пневмония или туберкулез;
- эндокринные заболевания.
Работа срединного нерва совместно с пучками лучевого и локтевого обеспечивает как чувствительную, так и двигательную функцию руки. Например, поражение нервов под мышкой может развиться от постоянной травматизации области, если человек передвигается с помощью костылей. Неврит срединного пучка характерен для пианистов, которым приходится многократно сгибать и разгибать пальцы.
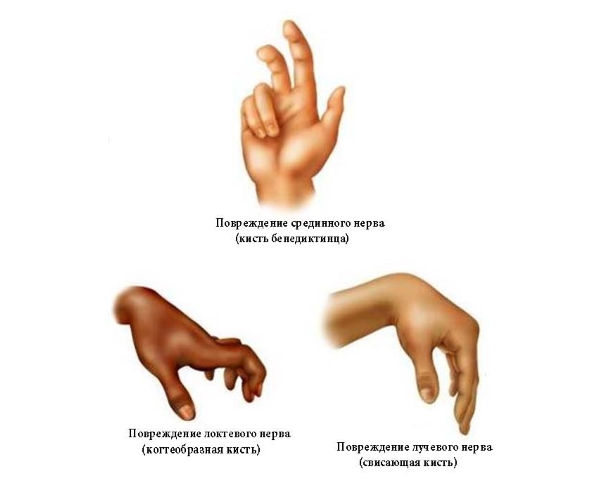
Поражение локтевого пучка сказывается на чувствительности пальцев рук (4 и 5 пальцы). Фаланги пострадавших пальцев не разгибаются, кисть становится похожей на лапу животного. Поражение в области лучевого пучка приводит к нарушению работы локтевого сустава, «падению» кисти при выпрямленной руке.
Воспаление нервных окончаний характеризуется потерей чувствительности и нарушениями функции движения. Тип неврита определяют по причинам возникновения, виду пораженных нервных пучков и их количеству. При локальном неврите поражается один нерв. Полиневрит руки включает в себя воспаление сразу нескольких нервных пучков – срединного, локтевого и лучевого.
Имеется множество заболеваний, характеризующихся болями верхних конечностей, поэтому диагностика невралгий несколько затруднена и базируется на исключении возможных причин. Чтобы поставить правильный диагноз и начать лечение, врач должен определить основное заболевание, в результате которого возник болевой синдром.
Обычно при невралгиях верхних конечностей в процесс вовлекаются нервные волокна срединного, лучевого и локтевого пучков. В этом случае боль присутствует по всей руке. Неприятные ощущения в плече или предплечье свидетельствуют об односторонней невралгии.
При диагностике учитывают анамнез, жалобы и симптомы пациента, проводят внешний осмотр. При этом врач ставит некоторые тесты, помогающие определить локализацию процесса. Чтобы провести полноценное лечение, важно определить степень поражения мышц, в этом случае проводят электромиографию.
Клиника зависит от того, какие функции изначально выполняли нервные окончания, насколько они поражены, а также их локализация. Волокна периферических нервов бывают трех типов: вегетативные, двигательные и чувствительные. Поражение каждого из них имеет характерные симптомы:
- воспаление вегетативных волокон проявляется изменением кожных покровов и отечностью, возникновением трофических ран;
- нарушение движения включает в себя парезы, параличи, отсутствие рефлексов;
- снижение чувствительности характеризуется онемением, покалыванием (“ползание мурашек”).
Основные симптомы – это боль, онемение конечности, скованность движений. К тому же возникают специфические проявления в зависимости от локализации воспаления.
Поражение лучевого нерва приводит к двигательным нарушениям руки в области локтя и кисти. Отмечается уменьшение чувствительности, парестезии, снижение разгибательного рефлекса. Если симптомы нарушения отмечаются в нижней трети плеча, возникает скованность движения в кисти и пальцах, немеет тыльная сторона ладони.
При патологии срединного нерва болит внутренняя поверхность предплечья и пальцы, снижается чувствительность в половине ладони. Невозможно выполнить движение кистью, первые три пальца не сгибаются. Воспалительный процесс срединного пучка приводит к атрофии мышцы основания большого пальца.
Заболевание локтевого нерва влечет за собой потерю чувствительности другой половины ладони: 4-го и 5-го пальцев. Наблюдается слабость приводящих и отводящих пальцы мышц. Сдавление нервных волокон локтевого пучка происходит в костно-мышечном канале, образуется туннельный синдром.
Самостоятельное лечение любых форм неврита недопустимо. Для снятия болевого синдрома можно принять НПВП (нестероидные противовоспалительные препараты). Больной руке нужно создать условия покоя, зафиксировав ее в полусогнутом виде. Для выяснения причин болезни с целью получить адекватное лечение следует обратиться к специалисту: неврологу, невропатологу, травматологу, ортопеду.
Лечение неврита комплексное, подбирается индивидуально для каждого пациента. Включает в себя следующие пункты:
- обезболивающие и противовоспалительные средства;
- противоотечные препараты;
- медикаментозные блокады;
- антибиотики при инфекционной этиологии заболевания;
- препараты для улучшения проходимости кровеносного русла;
- витаминотерапия.
Лечение довольно длительное, но НПВП назначают на короткое время из-за побочных явлений. После снижения болевого синдрома их заменяют мазями с обезболивающим и согревающим эффектом. Возможно наложение медикаментозных компрессов по ходу срединного и локтевого нерва.
После стихания острого периода широко используются физиотерапевтические процедуры. Это может быть электрофорез с гидрокортизоном и лидокаином, ультразвук, амплипульс, а также иглоукалывание. Назначают специальные упражнения для увеличения амплитуды движения в руке и укрепления мышц.
Чтобы не допустить появления неврита, нужно пытаться избегать травм и переохлаждений, своевременно лечить возникшие инфекционные и хронические заболевания. Следует помнить о возможности проведения вакцинаций, особенно в сезон эпидемий вирусных инфекций. Для поддержания иммунитета полезно использовать закаливание, вести здоровый образ жизни, заниматься спортом.
Особенно важны гимнастика и спорт для людей умственного труда, например, офисных и других работников, которые большую часть времени проводят в сидячем положении.
Не последнюю роль в профилактике невритов играет правильное сбалансированное питание. Рацион должен содержать в полном объеме витамины и микроэлементы. Главное – нельзя запускать заболевание, ведь своевременно начатое лечение обычно оказывается успешным.
источник
Радиальный нерв – один из самых длинных лучевого сплетения, который обеспечивает нервными клетками мышцы и кожу плеча, предплечья и кисти. Считается неким гибридом из-за того, что не только проводит чувствительность к тканям и мышцам руки человека, но и обладает двигательными окончаниями. Защемление нерва в руке (радиальная нейропатия) считается патологическим состоянием и происходит в повседневной жизни довольно часто. Проявляется болезненными ощущениями при разгибании, например, запястья, пальцев рук или предплечья. Может это происходить из – за сдавливания лучевого нерва во сне (при сильном алкогольном опьянении), при переломах плечевой кости руки, при инфекциях и интоксикациях организма, долгих передвижениях на костылях, профессиональных заболеваниях. К профессиональным заболевание можно отнести именно защемление кисти руки, происходит это из–за того, что кисть принимает вынужденное расположение довольно долгое время. Как правило это парикмахеры, художники, программисты и др.
Расположение нервов в руке берут своё начало с заднего пучка плечевого сплетения. Лучевой нерв имеет волокна, входящие в состав плечевых сплетений. В большей части в составе верхнего плечевого ствола и в меньшей степени среднего и нижнего. Наиболее широкая часть его приходится на уровне подмышечной впадины, а в области середины плеча становится более узким, так как несет иннервацию к кисти, запястью и предплечью. У этого нерва имеются ветви такие, как суставная, задний кожный и нижний латеральный кожный нерв плеча, мышечные, задний кожный предплечья, поверхностная и глубокая ветви. Нерв руки человека образует много связей с соседними нервами.
Факторами риска, как правило, являются:
- переломы плеча и иногда предплечья;
- интоксикация организма алкоголем или свинцом;
- ущемление нерва во время сна;
- долговременное нахождение человека на костылях;
- имеется «паралич медового месяца», в этом случае радиальный нерв защемляется от того, что партнер долгое время лежит на внутренней стороне плеча.
- так же ущемление происходит при объятии человека, сидящего на соседнем сидении, если при этом рука обнимающего зажата между спинкой сиденья и непосредственно спиной партнера;
- к ущемлению может вести вывихи лучевой кости;
- радиальная нейропатия развивается из–за длительного ношения тугих браслетов или наручников;
- патология может развиваться за счет сдавливания доброкачественными новообразованиями, находящимися на соседних тканях, злокачественные опухоли в таких местах встречаются редко;
- защемление нерва в кисти руки проявляется при операциях, передавливании крючками или во время проведения операции в месте, где проходит радиальный нерв;
- еще ущемление нервных окончаний в кисти встречается довольно часто и считается профессиональным заболеванием.
Данный вид патологии может быть первичным и вторичным. Первичный – при переломах или вывихах, вторичный – это, например, отек, опухоли, разрастающиеся в соседних тканях.
Если сдавливание случилось в районе плеча, то сразу же нарушается разгибательная функция плеча, предплечья и кисти. Кисть свисает «плетью», пальцы принимают вынужденное согнутое положение. Если сдавливание произошло в нижней части плеча и в верхней предплечья, то трехглавая мышца сохраняет свои функции, но происходит паралич фаланг пальцев. Отек тканей и посинение кисти может происходить за счет поражения трехглавой мышцы, из–за защемления в районе лучезапястного сустава. Но это происходит довольно редко. К симптомам защемления в лучезапястном суставе относят онемение кисти руки или наоборот, резкие боли.
Состояние человека характеризуется слабостью в мышцах кисти, может болеть и плечевой сустав, жжением и покалыванием в пальцах, затруднением в привидении и отведении большого пальца, онемением тыльной части ладони. Затруднено разгибание предплечья, плечо постоянно болит. Если пальпировать по месту боли, будет ощущаться усиление болевого синдрома по ходу нерва. Наблюдаются мышечные атрофии.
При защемлении лучевого нерва лечение должно быть обязательно своевременным и профессиональным. Для начала нужно выяснить причину и область защемления. Делится лечение на консервативный способ и оперативный. Консервативный способ заключается в снятии болевого синдрома и на восстановление самого поврежденного участка. До назначения медикаментов, а лучше при первых признаках избегать физических нагрузок. Лечебный и восстанавливающий процесс занимает долгое время. Лечить нужно начинать с самых первых признаков защемления.
При медикаментозном лечении назначаются противовоспалительные препараты, противоотечные и обезболивающие препараты, витаминотерапия, препараты, препятствующие образованию рубцов. Часто присоединяются к комплексу лечения физиопроцедуры, иглоукалывание, массажи.
Если во время трех месяцев эффективность от проведенного медикаментозного лечения отсутствует, то принимают решение сделать операцию.
В случае разрыва концов нервной ткани ее сшивают. Если обнаружена при диагностики защемления опухоль, то рекомендуют ее удалить. Проводятся операции с выделением из рубцов, то есть нервы выделяются, освобождаются и за счет более лучших условий восстанавливают его, этот метод называется невролизом. Нейрорафия – операционный метод лечения, суть его заключается в том, что концы нервов сопоставляют и сшивают их, используя микронейрохирургическую технику. При оперативном вмешательстве могут быть обнаружены спайки, прилежащие к тканям. В этом случае показано их рассечение и предотвращение защемления нерва в руке.
Защемление в руке можно лечить и в домашних условиях, но обязательно после консультации врача. Для этого доктор может прописать упражнения для восстановления работоспособности руки. Физические упражнения будут направлены на сгибание и разгибание пальцев руки. Массаж по ходу болевого синдрома, можно втирать разогревающие мази. Можно принимать травяные ванны на основе шалфея, топинамбура и душицы. Но перед этим стоит убедиться об отсутствии аллергии на травы. Хорошо помогают финики при невралгических недугах, принимать их нужно небольшими количествами после еды в течении месяца. Но помните, финики обладают большим количеством фруктозы, возможно этот вариант так же подойдет не всем.
Нервное защемление руки достаточно частое явление и при первых симптомах стоит обратить на это внимание и как можно быстрее обратиться к врачу.
Если лечение было проведено адекватно и вовремя, то можно добиться следующих результатов:
- в первую очередь снятие болевого синдрома в месте защемления и по ходу нерва;
- отсутствие рецидивов или долгой ремиссии;
- повышение работоспособности, физической активности;
- улучшение кровообращения в месте ущемления;
- полное или хотя бы частичное восстановление передачи импульса по нервной ткани;
- если имелся воспалительный процесс, то полное его исключение.
Первым диагностическим решением, когда происходит защемление в руке – это неврологический осмотр. Врач проводит тесты на выявление общей работоспособности руки и силы мышц, исследование сенсорной сферы. Что бы диагностировать синдром свисающей кисти, врач просит пациента встать и протянуть руки параллельно друг другу перед собой. Может попросить отвести большой палец в сторону, для выявления супинации – руки опускаются вдоль тела, а кисти разворачиваются так, чтобы ладони «смотрели» вперед. Определение чувствительности и функциональные пробы проводят для дифференцировки невропатии радиального нерва от невропатии локтевого и серединного нервов.
При диагностировании ущемления нерва используют – электромиографию, он основан на исследовании на биоэлектрической активности мышц и нервно – мышечной передачи. Еще один метод исследования невропатии лучевого нерва является электронейрография, исследуют замедление проведения нервного импульса.
При диагностике следует обязательно выявить из–за чего произошло защемление руки, назначаются консультации врачей ортопеда, травматолога, эндокринолога. Обязательно назначается рентген плеча, предплечья и кисти. Назначаются лабораторные исследования крови и мочи.
В мероприятиях по профилактики невропатии входит следующее:
- в первую очередь нужно следить за своим весом. ИМТ (индекс массы тела) здорового человека не должен превышать 25, если индекс превышает этой отметки, то диагностируется уже ожирение. Следует незамедлительно приводить вес в норму, в противном случае избыток массы тела может быть потенциальной причиной невритов;
- активный образ жизни, так же залог здоровья. Это имеет так же прямое отношение к предотвращению ущемлений. Особенно касается людей имеющих сидячую работу за компьютером;
- избегать сквозняков и резких перепадов температур, одеваться соответственно погоде. Профилактика гриппа и ОРЗ;
- спальное место должно быть оборудовано ортопедическим матрасом и подушками;
- избегать одностороннего сдавливания, например, если долгое время носить сумку на одной стороне, то это так же может привести к ущемлению;
- своевременное обращение за медицинской помощью.
Болезнь нужно всегда предупреждать, нежели потом лечить!
источник
Среди посттравматических осложнений или повреждений, связанных с профессиональной деятельностью, защемление нерва в руке встречается часто. Состояние сопровождается болью, слабостью мышц конечности, ограниченностью подвижности. При первых симптомах дискомфорта следует обратиться к врачу. Специалист сможет определить причину защемления, назначить тактику лечения, и порекомендует восстановительную гимнастику.
Чаще всего повреждается лучевой нерв в запястье руки. Основными причинами состояния служат следующие факторы:
- несвоевременно выявленные и вылеченные травмы,
- неудачные операции,
- привычный вывих суставов кисти,
- занятия видами спорта, где основная нагрузка приходится на руки,
- длительное пребывание конечности в напряженном состоянии,
- профессиональная деятельность,
- регулярное поднятие тяжестей.
Защемленный нерв запястья не влияет на двигательную функцию всей руки, конечность свободно поднимается-опускается, отводится в стороны.
В области лучезапястного сустава находится участок нервной ветки, который обеспечивает чувствительность, и приводит в движение конечность. Если нерв зажат, появляются следующие признаки:
- ноющая, непроходящая, стреляющая боль, отдающая в плечо, локоть или пальцы,
- мышечная слабость, особенно при попытке захвата или удержания предмета,
- частичная или полная утрата двигательных функций,
- чувство онемения кожи или покалывания в фалангах.
Защемление лучевого нерва в кисти диагностирует хирург. Врач выясняет причину возникновения состояния, присутствие или отсутствие перенесенных травм или костных заболеваний, оценивает двигательную функциональность. Чтобы поставить точный диагноз, доктор назначает ряд таких диагностических процедур, как:
- компьютерная или магнитно-резонансная томография,
- рентгенография,
- электромиография,
- тест-исследование на нервную проводимость.
Благодаря этим методам можно получить такие результаты:
- состояние суставов на руке,
- характер повреждений окружающих мягких тканей, которое могло повлечь защемление,
- скорость перемещения нервных импульсов,
- сократительную способность мышц.
Если защемило нерв в лучезапястном суставе, медики рекомендуют следующие препараты, снимающие невралгическую боль и воспаление:
Для стимуляции обменных процессов в клетках нервов рекомендуется употребление витаминов группы В. Полезен прием хондропротекторов, которые способствуют восстановлению хрящевой ткани суставов кисти. Все препараты должен назначать врач, самолечением заниматься опасно. Если медикаментозное лечение неэффективно, назначается хирургическое вмешательство, цель которого — высвободить защемленный нерв.
Устранить защемление нерва кисти руки или пальца можно с помощью следующих физиотерапевтических процедур:
- магнитотерапии,
- лазеротерапии,
- электрофореза,
- тепловых обертываний озокеритом или парафином,
- индуктотермии,
- массажа,
- остеопатии — воздействия пальцами на активные точки,
- мануальной терапии.
Эффективность лечебного воздействия на лучезапястный нерв следующая:
- снимает мышечный спазм,
- устраняет боль и воспаление,
- способствует регенерации поврежденных тканей,
- восстанавливает подвижность,
- насыщает ткани кислородом,
- улучшает кровообращение и процессы метаболизма.
Процедуры рефлексотерапии должен проводить только специалист, самолечение может спровоцировать осложнения.
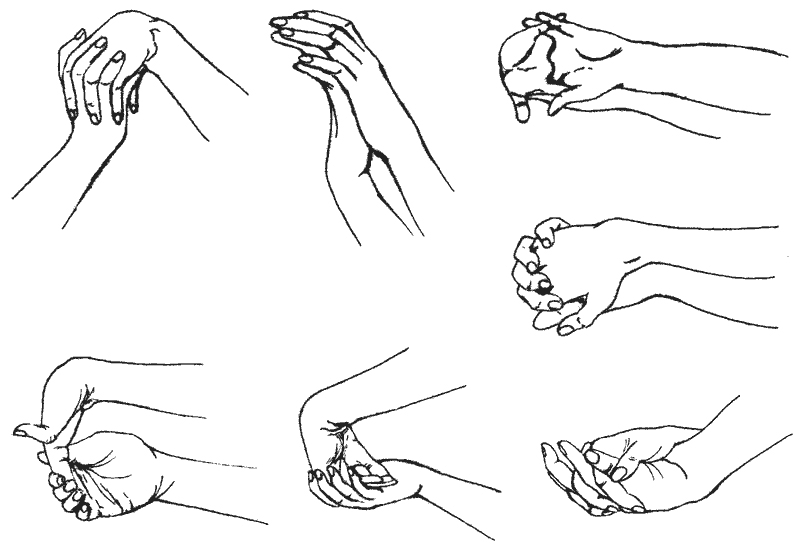
В период реабилитации рекомендуется выполнение простых упражнений:
- сжимание-разжимание пальцев в кулак,
- сгибание-разгибание запястья,
- вращательные движения кистью,
- разведение фаланг в стороны и сведение,
- вращение большим пальцем,
- поочередное поднятие фаланг, когда ладонь лежит на твердой поверхности,
- имитация игры на пианино,
- подтягивание запястья к дистальным фалангам, имитируя движения гусеницы.
Чтобы предотвратить невралгию лучезапястного сустава, следует своевременно лечить травмы кисти и инфекционные заболевания. Людям, чьи профессии сопряжены с нагрузкой на руки — поварам, официантам, пианистам, художникам рекомендуется укреплять мышечно-связочный аппарат запястья специальными упражнениями и в рабочее время разминать руки. А также следует контролировать вес, поскольку ожирение негативно сказывается на состоянии суставов. Необходимо избегать переохлаждений, придерживаться диеты и не совершать резких движений руками после периода покоя.
источник
Невропатия лучевого нерва руки – самое частое заболевание периферических нервов. Как правило невропатия провоцируется продолжительной компрессией, способная привести к нарушению функций нерва. Для её возникновения достаточно неправильно положить руку во время сна (отлежал руку).
Невропатия (нейропатия) лучевого нерва руки может развиваться в результате перегрузок и травм. Патология актуальна для таких специалистов, как: спортивные доктора, ортопеды, травматологи. Лечение заболевания определяет специалист, который может назначить различные методы восстановления. Это могут быть массаж и различные упражнения.
Невропатия лучевого нерва руки (неврит лучевого нерва) – патологическое состояние, где повреждается один из трех главных нервов. Если рассматривать с точки зрения функциональности, то лучевой нерв влияет на двигательную активность верхних конечностей: сгибание и разгибание рук, фаланг пальцев кисти. Кроме того, нерв контролирует способность отводить в сторону большие пальцы кисти. Волокна лучевого нерва взаимодействуют с нервными образованиями плеча и предплечья. Повреждаться могут, как левая, так и правая рука.

Для того чтобы установить верный диагноз врачу может потребоваться лишь проведение неврологического осмотра. В некоторых случаях необходим более широкий спектр диагностики. Лечение невропатии лучевого нерва руки может ограничиваться применением медикаментов и выполнение гимнастических упражнений.
В международной классификации невропатия лучевого нерва имеет свой отдельный шифр: код по МКБ-10: G56.3.
Невропатия лучевого нерва руки в зависимости от места воспаления способна повреждать такие области:
– Подмышечная впадина. Происходит паралич разгибательных мышц предплечья. Кроме того, появляется ослабление сгибания и атрофируется трехглавая мышца;
– Средняя треть плеча. Это наиболее распространенная форма заболевания;
– Место локтевого суставного сочленения. Данная локация невропатии принято называть «синдром теннисного локтя». Происходят дистрофические изменения в области крепления связок в локтевом суставе. Невропатия поражает также разгибательные мышцы кисти и пальцев. По прогнозу, нейропатия может перейти в хроническую форму;
– Область запястья. Клиническая картина патологии будет зависеть от места компрессии нерва.
Имея этиологические факторы невропатию лучевого нерва руки можно подразделить на несколько видов:
– Посттравматическая невропатия лучевого нерва;
– Токсический тип нейропатии;
– Метаболическая разновидность неврита;
– Компрессионно-туннельная форма заболевания.
Одна из главных причин появления невропатии лучевого нерва руки – это длительное сдавливание. Это может произойти из-за следующих факторов.

– сдавливание верхних конечностей костылями;
– долгое сдавливание руки жгутом;
– длительное резкое сгибание локтя во время бега;
– введение инъекций в область плеча. Это возможно только при аномальной локации нерва;
В некоторых случаях лучевая невропатия руки является следствием:
– Алкогольного отравления при долгих запоях;
– Нарушения гормонального фона у женщин и беременности;
– Интоксикации организма свинцом;
– Прошедших инфекционных заболеваниях;
– Развития сахарного диабета.
Причиной нарушения лучевого нерва верхних конечностей может быть профессиональная деятельность человека. К примеру, среди больных огромное количество людей чья деятельность связана с физическим ручным трудом.
Помните!
Есть случаи, когда невропатия лучевого нерва конечностей возникает у профессиональных спортсменов. Длительное напряжение рук может привести к нарушению в работе нервных образований.
Клиническая картина невропатий лучевого нерва верхних конечностей будет зависеть от места компресси нерва.
Первый тип невропатии лучевого нерва руки

– Свисание кисти при поднимании руки;
– Сомкнуты первый и второй пальцы;
– Появляется сложность в разгибании кисти;
– Теряется чувствительность у пальцев, появляется состояние онемения.
Второй тип невропатии лучевого нерва
Наверное, самая распространенная лучевая невропатия рук. Возникает при случайном повреждении нерва:
– длительное неудобное положение руки;
При сильном сдавливании в области средней части предплечья могут быть такие симптомы невропатии, как чувство онемения кисти с тыльной стороны. Кроме того, нет возможности разогнуть пальцы. Однако, разгибательные движения в предплечье сохраняются.
Третий тип лучевой невропатии верхних конечностей
Данное заболевание подразумевает повреждение заднего отростка нерва. Это проявляется в повреждении верхней конечности в районе локтя. Довольно часто можно наблюдать хроническое течение нейропатии из-за ослабления связок сустава и изменений в работе мышц кисти. Если разгибать локоть, то ощущаются болевые ощущения в мышцах предплечья. Также, ощущается боль при движении кисти.
Есть также общие симптомы при невропатии лучевого нерва руки
Наблюдая каждый тип невропатии, могут возникнуть сопутствующие и основные симптомы. Основные симптомы были перечислены выше.
– отечность в месте поражения;
– возникновение трудностей при совершении двигательных действий руками;
– нарушенная координация движения руками;
Если имеются подобные симптомы и признаки, следует срочно принять меры и начать лечение невропатии лучевого нерва кисти.
Главным методом при невропатии лучевого нерва является неврологический осмотр. Однако, чтобы максимально точность диагностировать заболевание, требуется комплексное обследование.
Чтобы определить правильное лечение, требуется выяснить, в каком именно мете возникло повреждение верхней конечности. На этом этапе стоит определить, какой из нервов получил повреждение.
Когда специалист определит, что имеет дело с лучевым нервом, он назначит необходимый комплекс мероприятий, который будет направлен на определение места поражения.
Что используется ля диагностики?
Инструментальные диагностические мероприятия включают в себя:
– рентгенографию больной конечности.
При постановке диагноза лечащий врач учитывает характер и причины заболевания, среди которых можно особо выделить токсическое, ишемическое, посттравматическое, компрессионное поражение.
Дополнительные консультации таких специалистов, как : ортопеда, эндокринолога, травматолога. Врач дает направление на сдачу анализов на биохимический состав крови, а также проверяется уровень сахара в крови.
Лабораторные исследования могут включать в себя:
Методы лечения невропатии лучевого нерва руки определяются причиной её появления и местом, где возникло поражение. Если болезнь возникла при инфекционных заболеваниях или интоксикации, то можно проводить медикаментозное лечение нейропатии лучевого нерва.
Если это перелом, то в дамм случае ведется иммобилизация верхней конечности и прочие мероприятия, чтобы устранить травму. При разрыве нерва при переломе необходимо выполнить хирургическую операцию (сшивание).
Если лучевая невропатия руки появилась из-за внешних факторов, то на период лечения стоит полностью их убрать. К примеру, сон в неудобной позе, применение костылей, активная физическая нагрузка на конечность и т.п.
Как правило, при таких заболеваниях пациент лечится амбулаторно. Госпитализация потребуется в том случае, если больному необходимо ввести сильнодействующий или наркотический анальгетик.
При медикаментозной терапии могут использоваться следующие препараты:
– нестероидные противовоспалительные средства. Они необходимы, чтобы устранить боль и остановить воспалительный процесс;
– антихолинэстеразные средства. Препараты необходимы, чтобы максимально эффективно провести импульс по нерву;
– сосудорасширяющие препараты. Усилить приток крови и максимально улучшить питание мышц и нерва.
– различные биостимуляторы и витамины группы B. Ускоряют регенерацию нерва.
Медикаментозное лечение невропатии лучевого нерва руки необходимо проводить с дополнением различных физиопроцедур.
К приоритетным методам лечения лучевого можно отнести массаж и лечебную физкультуру. Помните, что физические упражнения должны подбираться индивидуально с учетом особенностей организма.
Есть ситуации, когда невропатия лучевого нерва руки довольно плохо поддается консервативному лечению и больному можно рекомендовать проведение хирургическое вмешательство, чтобы устранить компрессию.
Если лечение было проведено вовремя и правильно, то восстановление функции лучевого нерва наступает за 1-2 месяца. Все будет зависеть от глубины и степени поражения. Есть ситуации, когда заболевание становится хроническим и обостряется периодически.
Чтобы не возникла невропатия лучевого нерва, необходимо придерживаться нескольких несложных рекомендаций.
Профилактические мероприятия включают в себя:
– избегание каких-либо травм и переломов верхних конечностей;
– занятие удобной позы для сна;
– отказ от вредных привычек, к примеру, от распития алкогольных напитков;
– недопущение ситуации, при которой понадобится долго сжимать руку жгутом, наручниками или костылями;
– раннее диагностирование и устранение болезней, которые провоцируют возникновение подобного нарушения;
– регулярное прохождение всестороннего обследования в медицинском центре.
Прогноз описываемой патологии преимущественно благоприятный, в особенности при проведении комплексной терапии и соблюдении всех рекомендаций лечащего врача. Недуг не приводит к осложнениям, однако, это не означает, что не возникнут последствия болезни-провокатора.

источник
Защемление нерва в руке — патология, в большинстве случаев носящая временный характер. Обычно она развивается под воздействием внешних факторов. Иногда ее возникновению способствуют хронические заболевания суставов. Для полного устранения неприятного состояния требуется комплексное лечение.
Признаки патологии проявляются в зависимости от локализации защемления. Наиболее распространенный симптом — онемение отдельных участков кожных покровов, пальцев рук. Болевые ощущения иногда отсутствуют.
Основные симптомы защемления нерва в правой или левой руке:
- ограничение разгибательной и сгибательной функции руки и ее пальцев;
- болевые ощущения — локализуются в области суставов и вызваны хроническим заболеванием или появляются в результате травмы руки, усиливаются при резком движении;
- нарушение кровообращения — сопровождается чувством онемения конечности, которое постепенно сменяется болезненностью;
- мышечная слабость или чрезмерное напряжение мышц;
- онемение в области мизинца, безымянного или большого пальцев, реже — всех пальцев одновременно.
При отсутствиях улучшений и при отказе от обращения к специалисту признаки ущемления нерва в руке усиливаются. Длительное присутствие патологии способно привести к некротическим процессам в тканях, но данное осложнение возникает достаточно редко.
Все методы обследования направлены на определение места защемления нерва и причины развития симптома. Патология способна возникнуть в области плеча, локтя или запястья или в процессе воздействия заболеваний позвоночника. Для получения полной информации о возникшем состоянии назначается несколько видов диагностики:
- медицинский осмотр — оценка состояния руки, ее двигательной активности, определение наличия защемления плечевого, локтевого или лучезапястного нервов по жалобам пациента и сопутствующим признакам;
- рентген руки и позвоночника — выявление возможных патологий суставов, в том числе в результате травм;
- МРТ пораженной конечности, шейного и грудного отдела позвоночника — определение локализации защемленного нерва, состояния суставов, прилегающих мягких тканей и сосудов, возможного наличия опухолей;
- электромиография — оценка степени поражения мышц;
- исследование проводимости лучевого, плечевого и локтевого нервов — определение их состояния и мышечных волокон руки, степени функциональности.
Полученные результаты свидетельствуют о состоянии суставов конечности и позвоночника, наличии в них дегенеративных процессов, месте защемления нерва и степени тяжести симптома. По данной информации определяется, что делать с рукой и как ее лечить.
Все лечебные процедуры направлены на устранение признаков защемления, облегчение состояния пациента, восстановление проводимости нервных импульсов. В первую очередь назначается курс медикаментозной терапии, состоящей из следующих видов препаратов:
- нестероидные противовоспалительные средства — снимают воспаление, уменьшают проявление болевого синдрома;
- миорелаксанты — снимают мышечные спазмы, что облегчает состояние пациента и нормализует подвижность конечности;
- обезболивающие — необходимы при сильных приступах боли;
- разогревающие мази и гели — улучшают местное кровоснабжение, снимая мышечный спазм и устраняя онемение;
- хондопротекторы, препараты кальция — назначаются при дегенеративных процессах в суставах;
- витамины группы В, магний — улучшают состояние нервных и мышечных волокон, восстанавливают их функциональность.
Курсы физиотерапии состоят из 5–15 процедур и быстро восстанавливают защемление в руке:
- магнитотерапия;
- иглоукалывание;
- лазеротерапия;
- электрофорез;
- тепловые обертывания;
- грязелечение.
Дополнительно могут назначаться курсы массажа и мануальной терапии. Такие процедуры должен выполнять специалист — при наличии определенных навыков достигнуть положительного результата можно уже после первого сеанса.
При устранении основных симптомов защемления следует начинать лечебную гимнастику, которая заключается в выполнении махов руками, вращательных и сгибательно–разгибательных движениях кистью. При поражении пальцев нужно осуществлять их сжимание и разжимание.
В период лечения запрещается сильно нагружать руку. Нельзя носить тяжелые сумки, заниматься активными видами спорта и домашними делами, которые приносят дискомфорт пораженной конечности. Возобновить двигательную активность разрешается только после снятия основных симптомов патологии.
Профилактика защемления нервов руки заключается в соблюдении следующих рекомендаций:
- Регулярная умеренная физическая нагрузка. Способствует улучшению кровообращения, укреплению мышц, предотвращает заболевания суставов.
- Проведение разминки во время сидячей работы. Несколько раз за рабочий день следует выполнять легкую зарядку, устраняющую застойные процессы в тканях.
- Избегание переохлаждений. Нередко защемление в руке спровоцировано ношением одежды, не соответствующей погодным условиям, или нахождением на сквозняках.
- Своевременное лечение заболеваний суставов. Ухудшение любых болезней опорно-двигательного аппарата можно предотвратить путем регулярного прохождения лечения — это избавит и от возможных осложнений патологии.
Дополнительно для поддержания общего иммунитета и улучшения функциональности суставов и нервных волокон следует регулярно пропивать курсы поливитаминов — особенно это актуально в весенне-зимний сезон. В том случае, если нерв руки защемило, следует немедленно обращаться к специалисту — это ускорит процесс выздоровления и предотвратит развитие неприятных симптомов.
источник