Трещины на руках — это линейные разрывы кожи пальцев, межпальцевых промежутков, ладоней, тыла кисти и запястья. Они имеют разную глубину и, как правило, расположены вдоль линий залегания эластических волокон кожи (по линиям Лангера).
Наиболее часто трескаются межпальцевые промежутки и кожа с наружной или внутренней стороны пальцев в тех метах, где они чаще всего сгибаются, так как кожа здесь наиболее тонкая и испытывает максимальное натяжение во время привычных движений кисти. Однако, несмотря на то, что кожа ладони имеет дополнительный слой клеток и достаточно прочна, на ней тоже могут возникнуть довольно глубокие трещины.
Растрескивание рук обычно достаточно болезненно и вызывает значительный дискомфорт, ограничивая ручной труд, сковывая мелкую моторику кисти и мешая в быту. Если проблема носит хронический характер, то она вынуждает отказываться от некоторых профессий (повара, хирурга, массажиста, парикмахера). Трещины на пальцах рук повышают риски бактериальных инфекций кожи и подкожной клетчатки и даже могут приводить к заражению крови.
При ежедневном использовании антибактериального мыла, чистящих и моющих средств в быту (без перчаток) кожа пересушивается от частого мытья с агрессивными моющими средствами или антисептиками:
- Ручная стирка порошками или даже детским мылом
- Мытье посуды с Фэри и прочими средствами с высокой концентрацией ПАВ
- Обработка сан. узлов агрессивными средствами (к примеру, Доместосом — крайне агрессивным средством с высокой концентрацией хлора, приводящего к отравлениям см. как бытовая химия влияет на здоровье).
приводят к тому, что эластичность кожи падает, и она легко лопается в местах наибольшего натяжения.
Способствует образованию трещин ознобление кистей на холодном воздухе, ветру, при частом контакте с холодной водой, льдом или антифризом. Очень часто поражается сгибательная поверхность пальцев, например, большого пальца руки. Трещины могут быть множественными или одиночными, более или менее глубокими (см. лечение трещин на пятках).
- соприкосновением кожи рук с химически агрессивными веществами (кислотами, щелочами)
- аллергенами (хлорсодержащими средствами, стиральными порошками, хозяйственным мылом, удобрениями, клеями, лаками, красками, а также некоторыми средствами по уходу за кожей).
- разновидностью контактных дерматитов становятся лучевые или радиационные поражения кожи.
Различают острую и хроническую форму заболевания. При хроническом контактном дерматите кожа утолщается, становится бугристой и сухой и также легко растрескивается.
Аллергическим контактным дерматитом хотя бы раз в жизни страдает каждый пятидесятый житель планеты. Также это наиболее частое профессиональное заболевание кожи.
При развитии контактного дерматита сначала происходит первичный контакт с аллергеном и подготовка организма к развитию аллергического ответа. А при повторном контакте развивается собственно клиника кожного воспаления с покраснением, отечностью, кожным зудом, образованием пузырей, мокнущими поверхностями и трещинами.
Наиболее частые грибковые поражения кожи рук – это кандидоз и дерматофития. Их развитию способствует не только заражение грибками, но и ослабление иммунитета, частое применение местных антибактериальных средств или системных антибиотиков (см. как правильно пить антибиотики).
- Кандидоз рук – это поражение кожи грибками рода Кандида. Наиболее часто поражается пространство между пальцев (типичное место – складка между 3 и 4 пальцем). Эта патология чаще настигает женщин, ведущих домашнее хозяйство, или является результатом производственных вредностей при ручном труде. При развитии болезни между пальцами появляется покраснение, опрелость, трещины с белым налетом, утолщение кожи, которая сильно чешется.
- Дерматофития кистей нередко поражает только одну руку. Вызывается грибами трихофитии и эпидермофитии. Часто сочетается с поражением стоп или паховых складок. Может тянуться от нескольких недель до нескольких лет. Пациентов беспокоит:
- кожный зуд и болезненные трещины кожи
- различные высыпания на руках:
- пузыри, узелки (дисгитротический вариант, см. дисгитротичекая экзема)
- шелушение и ороговение ладонных складок, трещины и очаги кольцевидной формы и красного цвета на ладонях, тыле и боковых поверхностях пальцев (сквамозно-гиперкератозный вариант).
Гиповитаминозы А, С, Р дают сухость кожи и ее шелушение с легким образованием трещин. Более часто кожа трескается при авитаминозах, то есть тяжелом дефиците витаминов:
- РР (пеллагре) на фоне голодания, когда кожа не только иссыхает, трескается, но и шелушится и слезает пластами в виде перчаток;
- В1 (сухой форме бери-бери), когда легко трескается истонченная атрофичная кожа.
Атопический дерматит – частый спутник современного человека, особенно детей. При этом на коже кистей с ладонной или тыльной стороны появляются краснота, шелушение, сопровождающиеся выраженным зудом. В результате расчесов кожа мокнет, трескается. При хроническом процессе появляются участки утолщений кожи с подчеркнутым кожным рисунком (лихенификации), трещины принимают хроническое течение, достаточно болезненны.
Экзема на руках в варианте сухой экземы также может давать трещины кожи рук. Помимо этого отмечаются очаги шелушения кожи, утолщения, корки. Типичны сильный зуд и боль от трещин. Наиболее болезненными и глубокими трещины становятся при хроническом процессе, при длительно незаживающих дефектах кожи на подушечках пальцев.
Псориаз дает очаги покрасневшей плотной сухой кожи на ладонях, между пальцами или на тыле кистей. Кожа в зоне очагов (бляшек) растрескивается. Трещины, как правило, мелкие и множественные. Мозолевидные бляшки окружены ободком, а в центре содержат много мелких узелков, углубленных в кожу. Бляшки могут располагаться по отдельности, а могут сливаться между собой. Если поскоблить такую бляшку, то на ее поверхности выступают капельки крови, что позволяет отличать псориаз от других кожных поражений.
Также при псориазе может шелушиться, огрубевать и трескаться кожа пальцев. Болезненные трещины доставляют дискомфорт, а руки выглядят неэстетично.
Синдром Рейтера (уретрит у мужчин, воспаление глаз, реактивное поражение суставов) дает также кожные симптомы:
- красные бугорки или пятна на ладонях и подошвах,
- участки утолщения и избыточного ороговения ладоней и стоп (гиперкератоз),
- сухость и растрескивание этих участков.
Заболевание вызывается хламидиями, реже синдром Рейтера – результат инфицирования шигеллами (дизентерия), сальмонеллами, иерсиниями и появляется на фоне воспаления кишечника.
Такое наследственное заболевание, как ихтиоз, протекает в нескольких вариантах, при которых увеличивается кожное ороговение. Кожа напоминает чешую рыбы и легко трескается на любом участке тела.
Гипотиреоз или снижение продукции гормонов щитовидной железы – исход тиреоидитов, удаления или лучевой терапии щитовидной железы. При этом состоянии угнетаются обменные процессы и нарушается питание кожи, которая делается сухой, утолщенной несколько отечной и может трескаться на ладонях и пальцах, хотя более характерны изменения коленей и локтей.
Сахарный диабет нарушает кровоснабжение, а значит, и питание рук. Кожные расстройства при этом предствлены не только трофическими язвами, но и повышенной сухостью и трещинами кожи.
Синдром Шегрена – редкое системное заболевание, при котором снижена работа слезных, слюнных и потовых желез. Последнее может приводить к сухости рук и их растрескиванию.
Предупредить развитие трещин кожи рук гораздо проще и разумнее, чем лечение этих болезненных образований. Конечно, хронические кожные заболевания предотвратить трудно, но вот воздействия неблагоприятных алиментарных факторов вполне можно предусмотрительно избежать или уменьшить.
- Не использовать антибактериальные средства — Мыть руки надо теплой водой с неагрессивным мылом или гелем. Разумно пользоваться теми средствами, которые имеют нейтральную рН или содержат смягчающие кожу вещества (глицерин). А вот использование антибактериального мыла или антисептиков сказывается на коже рук крайне негативно, не только пересушивая ее, но и нарушая бактериальное равновесие кожи, уничтожая и смывая не только вредные бактерии, но и защитный слой. После мытья руки положено высушивать мягким полотенцем, уделяя внимание коже межпальцевых складок. Электросушилки нежелательны из-за пересушивания кожи.
- Перчатки — При работе с водой, моющими средствами или стиральным порошком целесообразно пользоваться резиновыми перчатками. Строительные же перчатки или рукавицы защищают руки при физической работе от механических повреждений, ожогов и ряда химикатов. В холодное время года перед выходом на улицу имеет смысл надевать перчатки или варежки, оберегая руки от ознобления или обморожения.
- Крема — В зимнее время целесообразно пользоваться жирными кремами или естественными жирами, восстанавливающими защитную пленку на руках. Такой же тактики придерживаются при работе руками в воде. Летом кисти стоит беречь от излишнего солнечного облучения. Здесь помогут солнцезащитные кремы с защитным фактором от 15.
- Маски для рук — Грамотный уход за руками включает помимо защитных кремов питательные маски: на ночь крем для наносится под хлопчатобумажные перчатки, создающие эффект компресса.
- Не голодайте – от нормального рациона зависит количество синтезируемых организмом гормонов и поступающих в него витаминов.
- Регулярный уход — При выборе средств для ухода за руками не так важен выбор профессиональной косметики, как регулярность ухода.
При глубоких болезненных трещинах, если придерживаться следующих рекомендаций, уже через 1-2 недели вы почувствуете облегчение:
- Дерматологи рекомендуют при возникновении трещины «заклеить» ее суперклеем БФ 6 (продается в аптеке, 40-80 рублей). Это совершенно безопасно и эффективно. На чистые сухие руки следует нанести несколько капель на повреждение и несколько минут подождать, пока он застынет.
- Трещинки быстрее заживут, если края травмы будут зафиксированы таким образом.
- В течении 5-7 дней никакого другого лечения производить не следует.
- Спустя неделю можно пользоваться увлажняющими и питательными кремами.
Эти крема в своем составе имеют флорализин — вытяжка из мицелия грибов, комплекс биологически активных веществ, жирные кислоты, ферменты с коллагеозной активностью, витамины, фосфолипиды. Эти крема очень популярны среди пациентов, страдающих псориазом, дерматитами:
- Крем «Зорька» (продается в ветеринарных аптеках цена 60-70 руб), состав: флорализин, вазелин, пентол, сорбиновая кислота, авиационный керосин.
- Крем «Сила леса» (около 500 руб), состав: флорализин, пентол, вазелин, отдушка, сорбиновая кислота.
Не смотря на то, что Зорька — это ветеринарный препарат, флорализин применяется как косметическое средство для лечения сухости и шелушения кожи, при трещинах на руках, ногах, быстро заживляет любые раны. Крем Зорька награжден Золотым и Платиновым знаком качества 21 века.
Среди косметических кремов, заживляющих трещины рук, можно выбирать те, в составе которых присутствую:
- витамины А, F и Е
- ланолин, Д-пантенол
- масла: ромашки, морковное масло, арахисовое масло, облепиховое масло, масло чайного дерева, масло жажоба, миндаля, плодов оливкового дерева, календулы
- экстракты: подорожника, ромашки, лиственницы сибирской, прополиса, черной сосны, сосны обыкновенной, авокадо, виноградных косточек, мать-и-мачихи
- эфирные масла : лимона, белой пихты, листьев мяты, хвои сибирской пихты, клубней офиопогона японского, липосомы с экстрактом зародышей пшеницы.
спрей, эмульсия или мазь Пантенол, кремы Д-пантенол, Бепантен, спрей Пантесол. Эти препараты содержат витамин В, облегчающий регенерацию кожи и заживление трещин. Также в Д-пантеноле содержится хлоргексидин, который обеззараживает трещины. |
Стимулятора обмена веществ метилурацил + антибиотик хлорамфеникол. При трещинах, осложненных бактериальной инфекцией. Противопоказан при лактации, ограничен в применении при беременности, с осторожностью у детей (хлорамфеникол может вызывать падение уровня эритроцитов и лейкоцитов). |
Это препарат природного происхождения, полученный из маточного щелока Поморийского озера. Обладает противомикробным, противовоспалительным действием, улучшает регенерацию тканей. |
Это продукт жизнедеятельности пчел – спрей, мазь, Апилак, Апилак гриндекс также помогают восстанавливать целостность кожного покрова рук. |
в виде мази, геля, раствора ускоряет усвоение тканями глюкозы и улучшает проникновение в клетку кислорода. |
Оно не только смягчает кожу, но и стимулирует ее заживление. Можно также использовать оливковое масло. |
|
|
|
- Мед и оливковое (облепиховое масло ) — потребуется 1 чайная ложка масла и 3 ч. ложки меда, перемешивается, на ночь наносится на руки, одеваются хлопчатобумажные перчатки.
- Овсяные хлопья, желток, мед — 1 чайная ложка хлопьев, желток перемешиваются, затем добавляется немного подогретого меда (теплый), также наносится на руки на ночь.
- Банан, мед, облепиховое масло — 1 чайную ложку масла смешать с медом, размять банан, сделать кашицу. Нанести смесь на руки на 40 минут, затем смыть.
- Картофель, молоко — натереть на терку сырой картофель, добавить немного молока, нанести смесь, одеть перчатки, смыть через 1-2 часа.
Их применяют для снижения риска инфицирования трещин. Однако, надо помнить, что это краткосрочная вынужденная мера. Это растворы Хлоргексидина, Мирамистина, перекиси водорода. Также применяются спиртовые красители бриллиантовый зеленый или Фукорцин.
- Актовегин изготавливается из телячьей крови, улучшает обмен сахаров в клетках, стимулирует окисление в тканях за счет адекватного поступления кислорода.
- Метилурацил в виде мази, таблетках сочетает свойства анаболика и противовоспалительного.
- Радевит – мазь на базе комплекса витаминов (А, Д, Е).
Если причиной трещин на пальцах рук является грибковое заболевание, то следует помнить, что при тяжелых грибковых инфекциях местного лечения недостаточно и местные препараты в виде растворов, мазей или кремов надо дополнять приемом системных препаратов (см. противогрибковые препараты в таблетках).
- Антисептики (Хлоргексидин, Бромид домифена, йодсодержащие препараты) обладают противогрибковым действием, связываясь с белками грибов.
- Клотримазол (мазь), кремы Кандид, Кандид Б нарушают нормальное функционирование стенки клеток грибов, что ведет к их разрушению.
- Бифоназол либо подавляет рост грибов либо убивает их, меняя проницаемость клеточной стенки.
- Фентиконазол (крем Ломексин) – синтетическое производное имидазола.
- Миконазол (крем) чаще всего используют при кандидозе.
- Кетоконазол (крем Низорал) мешает образованию липидов, входящих в стенку грибковых клеток.
- Натамицин (крем Пимафуцин, мазь Пимафукорт) – противогрибковый антибиотик.
- Антигистаминные препараты: все зудящие дерматозы требуют назначения антигистаминовых средств в таблетках, каплях (см. список таблеток от аллергии). На сегодня наиболее рационален прием препаратов двух последних поколений антигистаминов, которые незначительно угнетают ЦНС и ли не оказывают тормозного действия. Применяют Астемизол, Вкривастин, Лоратадин, Терфенадин, Цетиризин, Левокбастин.
- Местные противозудные средства: гель Псилобальзам, Фенистил, кремы Ла-кри, Гистан.
- Гормональные средства : для местной терапии чаще всего пользуются мазями и кремами, содержащими глюкокортикоиды, с противовоспалительным и ранозаживляющим эффектом. Это очень сильные препараты, использовать которые можно только по назначения врача, только короткими курсами, в тяжелых случаях, с постепенной отменой препарата. Эффект от их применения очень быстрый, но при частом или длительном использовании возможны рецидивы и привыкание к препарату, в этом случае уже ничего помогать не будет, лучше избегать использования гормональных средств (см. список гормональных мазей и прочих кожных заболеваниях).
Фторированные глюкокортикостероиды это: лексаметазон, бетаметазон, флуметазон, флутиказон, триамцинолон, клобетазол. Они более сильные и обладают более выраженными побочными действиями.
Нефторированные: бутират и ацетат гидрокортизона, фурпат мометазона, метилпреднизолона ацепонат.
Мази различаются по силе эффекта:
- Слабые (Преднизолоновая и Гидрокортизоновая), но при этом имеют более высокий риск развития системного действия на организм, поэтому они противопоказаны для применения у детей.
- Средней активности : Лоринден, Локакортен, Латикорт, Локоид, Эсперсон, Фторокорт, Триакорт, Афлодерм.
- Сильные: Элоком, Адвантан, Синафлан, Флуцинар, Синалар, Целестодерм, Белодерм, Кутивейт.
- Максимально сильной считается Дермовейт на основе клобетазола.
Для лечения псориаза лучше использовать негормональные крема и мази, использованию местных глюкокортикоидов лучше избегать. Если использовать кортикоиды, то лучше в комбинациях (бетаметазон или мометазон с салициловой кислотой, бетаметазон с хлорамфениколом). Помимо этого местно используются следующие виды лекарственных средств (см. мази от псориаза).
- Дитранол тормозит разрастание клеток эпителия и тормозит формирование бляшек.
- Салициловая кислота мешает излишнему ороговению кожи.
- Средства на базе амии большой помогают восстанавливать эпителии и мешают ороговению кожи. Аммифурин содержит фурокумарины, которые уменьшают кератинизацию тканей и предотвращают растрескивание кожи. Эти вещества повышают чувствительность кожи к свету и эффективны совместно с PUVA-терапией (облучением кожи с очагами псориаза специальной лампой). Препарат выпускается в таблетках, принимается курсами.
- Препараты дегтя стимулируют обновление кожи, Коллоидин, Берестин, Лосьон Альфозил, Антипсорин, Лесовая жидкость, Антраминовая мазь, Антрасульфоновая мазь.
- Мази на основе солидола — Карталин, Магнипсор, Цитопсор, Акрустал, Антипсор.
- Листья алоэ улучшают питание и заживление тканей.
При дисгормональных заболеваниях (гипотиреозе, сахарном диабете) показано лечение основного заболевания и тщательный уход за кожей рук.
Таким образом, при грамотном уходе за руками и своевременно начатом лечении кожных или обменных нарушений можно благополучно избежать всех неприятных и болезненных моментов, которые связаны с трещинами на руках.
источник
Трещина в кости на руке не так опасна, как перелом. Речь идет о нарушении целостности костной структуры – но не полном, а частичном. Однако игнорировать данную травму нельзя. Она сопровождается острейшей болью – до заживления пользоваться конечностью практически невозможно. При отсутствии должного внимания и лечения она приводит к серьезным последствиям. Специалисты склонны относить ее к одному из видов переломов.
Получить данную травму можно вследствие механического воздействия непосредственно на пострадавшую точку. При этом сила нагрузки превышает прочность ткани кости.
При трещине в руке симптомы напрямую зависят от ее типа. Такие травмы делят по количеству на одном участке – множественные и одиночные. Также классификация осуществляется по расположению относительно осевой оси:
Данные повреждения случаются в различных ситуациях:
- бытовых или производственных несчастных случаях;
- ДТП;
- падениях на улице (ямы, гололед);
- драках;
- тренировках и так далее.
Существует множество факторов, повышающих риск получения данной травмы:
- невнимательность при перемещении в пространстве;
- низкая плотность ткани костей;
- спортивное оборудование плохого качества;
- повышение интенсивности физических занятий;
- превышение или недобор нормы содержания в организме жиров;
- питание, в котором недостает кальция и прочих минералов;
- прием стероидных или гормональных препаратов;
- менопауза или нарушения цикла;
- заболевания щитовидной железы.
Главные признаки полученной трещины кости руки – это невыносимые боли на поврежденном участке, усиливающиеся во время касаний и движений. Если рука находится в спокойствии, болезненные ощущения притупляются, но при этом становятся покалывающими, пульсирующими.
В поврежденной области образуется отечность. Иногда она увеличивается в размерах молниеносно и держится так вплоть до суток. Образуется гематома – при некоторых травмах довольно обширная. Двигать или просто шевелить рукой трудно – особенно в области травмы. Причины – острые боли и опухшие в травмированной области ткани. Даже в состоянии покоя есть ограниченное число удобных позиций, при которых болезненные ощущения уменьшаются.
Узкий специалист направит пострадавшего на рентгеновское исследование. На основании его результатов получится адекватно определить трещину кости руки, а также оценить степень ее тяжести. Врач назначит подходящее лечение. Своевременное обращение к врачам уберегает от более серьезных последствий инцидента.
Как только была получена трещина кости руки, к поврежденной области прикладывают любой холод для снятия болевого синдрома и предотвращения отечности. Далее следует оперативно обращаться к докторам. Главные правила при лечении травм такого характера:
- абсолютный покой;
- отсутствие физических нагрузок;
- по мере возможности, пребывание в постели.
Сроки и строгость соблюдения указанных правил строго индивидуальны и определяются лечащим врачом – в зависимости от состояния здоровья пациента и характера травмы. Травмированное место фиксируют. Применяется бинтование эластичными материалами, или накладываются гипсовые лонгеты. Сколько именно придется ходить в гипсе при трещине руки, зависит от состояния организма – общее и в области повреждения.
Назначаются обезболивающие лекарственные препараты, принадлежащие группе противовоспалительных нестероидных средств. Специалисты рекомендуют подобрать рацион, способствующий улучшению регенерации хрящевой ткани. В первое время добавляются:
В дальнейшем рекомендуются продукты, содержащие кальций:
При необходимости доктор поможет подобрать комплексы из витаминов и минералов.
Скорость заживления трещины быстрее, нежели в случае перелома, лечение подобных травм не столь интенсивное. Сроки реабилитации зависят от состояния организма, а также от возраста пострадавшего. Чем крепче пациент, тем быстрее поправляется.
В то же время с возрастом процессы репарации замедляются, и реабилитационный период требует больше времени. В среднем, острый период завершается через четыре-шесть недель. Полностью восстановиться получается примерно через полгода.
Как правило, прогнозы благоприятные. Если следовать всем советам врача, появление осложнений маловероятно.
Гематома же, загнаиваясь, иногда приводит к гангрене. Этих осложнений можно избежать, вовремя и грамотно занявшись лечением.
У ребенка, особенно в первый год жизни, симптомы трещины кости руки – не редкость. Дети ведут более активный образ жизни, чем взрослые. Они еще не умеют правильно управлять собственным телом. При этом косточки в маленьком организме недостаточно крепкие, чтобы справляться с постоянными нагрузками. Ситуация усугубляется непрерывным ростом.
Бывают случаи, когда повреждения такого рода задевают одновременно несколько соседних костей. Довольно часто при этом повреждаются сосуды, вызывая появление гематом. Кости, как правило, повреждаются по типу «зеленой веточки» — то есть без последствий для надкостницы.
Признаки трещины кости руки у детей примерно те же, что и у взрослых: треснутая кость испытывает боль, область опухает, шевелить рукой тяжело. К детским травмам требуется повышенное внимание: малыши активно развиваются и растут. Им нужно постоянное движение. Трещины могут привести к очень тяжелым последствиям – гораздо более серьезным, нежели у взрослых.
Существуют детские травматологические пункты и отделения при медицинских учреждениях. При малейших подозрениях следует показать поврежденную руку доктору, сделать рентгеновский снимок травмированной области и начать лечение.
Конкретные меры посоветует врач, изучив анализы и осмотрев пациента. В целом, они подобны подходам к взрослым травмам – с учетом особенностей детской психики и развития малыша. В случае быстрого медицинского вмешательства последствия для здоровья ребенка будут минимальными, а восстановление займет меньше времени.
Строганов Василий Врач травматолог-ортопед с 8-ми летним стажем.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Существует довольно много жизненных обстоятельств, при которых можно получить различные травмы. Нередким явлением в травматологии является трещина в кисти руки. Ее можно получить, как в обычных повседневных условиях, так и при различных катастрофах, авариях. Но кроме того, существует ряд условий, которые предрасполагают к таким травмам. Их нужно знать и учитывать для того, чтобы уметь предотвращать подобные несчастные случаи.

По статистике, трещина в кисти руки чаще всего встречается у лиц пожилого и преклонного возраста. Это связано с повышенной ломкостью костей, нарушением обменных процессов, которые предрасполагают к ломкости костей. Также это связано с нарушением координации, кровообращения, в связи с чем пожилые люди часто падают, ударяются. В старческом возрасте случается примерно 45% переломов кисти. Примерно 35% всех трещин кисти приходится на лиц зрелого возраста – от 25 до 45 лет. При этом они чаще всего получают травмы в чрезвычайных ситуациях (до 70% случаев), в связи с профессиональной деятельностью – до 18% случаев, дома. На отдыхе – примерно 10%. На другие причины приходится примерно 2%. При этом резко возрастает количество травм в праздники, особенно в новогоднюю ночь, в период с 1 по 10 мая. В этот период скорые помощи, отделения травматологии работают в усиленном, экстренном режиме. В среднем, частота переломов и трещин кисти в этот период возрастает в 2,5-3 раза. Примерно 15% травм приходится на лиц подросткового и юношеского возраста — от 12 до 25 лет, и только 5 процентов – на детей в возрасте до 12 лет.

Трещину в кисти руки можно получить в любом возрасте, и при любых обстоятельствах. Естественно, основной причиной являются травмирующие обстоятельства, при которых происходит физическое разрушение кости, нарушение ее целостности. В качестве основной причины рассматривают травму, которая может возникнуть при сильном толчке, сжатии, ударе, растяжении, давлении. Травма может произойти в обычных бытовых условиях, в повседневной жизни, чаще всего по неосторожности, неаккуратности. Травма может быть получена при проведении различных работ дома, на приусадебном участке, на даче.
Травму можно получить и в ходе профессиональной деятельности, на работе. Особенно часто травмы случаются на производстве, при физических нагрузках. Часто трещины случаются у тренеров, инструкторов, спортсменов. Травму можно наблюдать профессиональных спортсменов, которые неправильно выполняют физические упражнения, которые тренируются в интенсивном режиме, особенно при подготовке к соревнованиям, непосредственно на соревнованиях, турнирах, эстафетах, выступлениях.
И разумеется, различные аварии, чрезвычайные ситуации, несчастные случаи, катастрофы являются частыми причинами травмы в кисти руки. Трещину можно получить при пожаре, наводнении, землетрясении, обрушении здания, при сильных ураганах, цунами.
Причиной может быть остеопороз – заболевание костной системы, при котором нарушается структурное состояние костей, они становятся хрупкими, ломкими. Причиной может стать повышенная ломкость костей, возникающая в связи с нарушением кальциево-фосфорного обмена в организме, при недостатке витамин, минералов, особенно, при недостатке витамина Д. при этих состояниях кости также утрачивают эластичность, упругость. Повышенная ломкость может наблюдаться и в связи с перенесенными инфекционными заболеваниями, туберкулезом костей, после химиотерапии и антибиотикотерапии, на фоне рахита, при нарушениях углеводного обмена, недостатке в организме органических веществ.
Ломкость костей повышается и с возрастом, в старости, когда развиваются дегенеративные процессы, возрастные изменения костной и мышечной ткани, дистрофия, недоедание. Причиной может быть нарушение нейрорегуляторных, иммунных, реже – гормональных процессов.

Основные факторы риска – условия окружающей среды, при которых на организм человека может подействовать фактор повреждающего характера. Риск резко возрастает в условиях чрезвычайных ситуаций, при авариях, при высоких физических нагрузках, в экстремальных ситуациях. Это может быть зона военных действий, локальных конфликтов, зоны в которых повышенный риск развития катастроф, чрезвычайных ситуаций. Если у человека в анамнезе есть остеопороз, туберкулез костей, рахит, другие заболевания опорно-двигательного аппарата. Также группу риска образуют пожилые люди, часто болеющие инфекционными заболеваниями, люди с недостаточным питанием, недоеданием, гиповитаминозами.
Трещины кисти часто получают туристы, в особенности те, которые предпочитают экстремальные виды спорта, такие, как серфинг, подводное плавание, скалолазание, альпинизм, и другие. Сюда относят людей различных естественно научных профессий, исследователей, которые часто вынуждены жить и работать в экстремальных условиях: геологи, географии, биологи, экологи, зоологи, вулканологи, океанологи. Травму может получить и обычный турист, который движется по незнакомым тропам особенно в горах, на водопадах, в пещерах.

В основе патогенеза лежит собственно разрушение кости, развитие трещины в области кисти, нарушение анатомической и морфологической целостности кисти. Есть несколько вариантов патогенеза. Во-первых, может произойти смещение кости, с образованием осколков. Во-вторых, перелом может быть как в одном месте, так и в нескольких.
Особенно опасны множественные травмы с образованием осколков. Со смещением костей (появляется риск повреждения мягких тканей, кровеносных сосудов, нервов). На месте трещины кисти может прорваться кожа, что также опасно осложнениями, в особенности, попаданием инфекции, что влечет за собой воспалительные, инфекционные, гнойно-септические процессы, гангрену. Нередко трещины кисти сопровождаются ушибами, гематомами, растяжениями или разрывами сухожилий, мышц, связок. Опасно образование экссудата (жидкости).

В качестве основных симптомов трещины в кисти руки выступает невозможность пошевелить кистью, боль в области кисти, отечность. Возникает ощущение нарушения целостности кисти, раздробленности при прощупывании. Трещины сопровождаются болью непосредственно в тот момент, когда произошла сама трещина. Но бывают случаи, когда человек не ощущает, что кость треснула.
Ограничение подвижности – не всегда верный признак трещины. В некоторых случаях, наоборот, развивается, неправильная (чрезмерная подвижность конечности). Дает о себе знать смещение, неправильное положение кости, смещение, опухлость, уплотнение. В качестве симптомов трещины в кисти рассматривают искривление не только кисти, но и самой конечности. Возможно массивное кровоизлияние при нарушении целостности кожных покровов, образуются гематомы под кожей (в связи с повреждением мягких тканей).
Обычно первым признаком трещины является резкая боль в области кисти. Часто боль сопровождается хрустом, невозможностью пошевелить кистью, рукой. При открытой трещине кисти нарушается целостность кожи, из раны торчит осколок кости, происходит кровотечение, появляется отек. При закрытой трещине кожа становится холодной, бледной, синей, онемевшей, нарушается чувствительность.
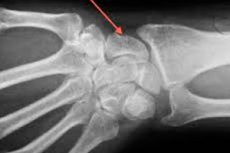
Трещина кости запястья сопровождается болью, нарушением целостности кости. Иногда повреждаются внутренние мягкие ткани, нервы и кровеносные сосуды, появляется гематома, отечность, покраснение.
Зачастую такие травмы являются следствием ударов, резкого давления и наблюдаются при различных несчастных случаях, авариях.
Человеку при трещине костей запястья, нужно оказать первую помощь. В первую очередь необходимо устранить смещение (если оно есть). После этого следует провести фиксацию (соединение) костей. Накладывается шина, или тугая повязка. Важно, чтобы произошло соприкосновение костей и дальнейшая иммобилизация (обеспечение покоя). Для этого и накладывают гипс.

Последствия и осложнения зависят от вида трещины. Так, при открытой трещине могут возникнуть такие осложнения, как смещение, отек, болевой шок. При закрытой трещине кисти, может развиться повреждение кровеносных сосудов, нервов. Появляется кровотечение, невралгия. Прогрессирующая невралгия может закончиться снижением чувствительности, параличом, атрофией, некрозом. При присоединении инфекции есть риск развития воспалительного, инфекционного процесса, рожистого воспаления, гангрены, бактериемии, сепсиса.
Время заживления также отличается, в зависимости от вида трещины, причины, индивидуальных особенностей человека, возраста. Однозначно у молодых людей трещина заживает быстрее, чем у стариков. Сколько заживает трещина в кисти руки, зависит и от состояния костей, наличия или отсутствия осложнений, сопутствующих патологий. В среднем, если нет осложнений, трещина в кисти руки, заживает от 1 до 3 месяцев. При осложнениях этот процесс может затягиваться до полугода и более.

Основой правильного лечения лежит правильная диагностика. Трещину в кисти руки можно определить в ходе осмотра в травматологическом пункте. Опытному травматологу достаточно прощупать руку, чтобы определить трещину, особенности ее расположения, размеры. Но по протоколу. Каким бы опытным не был специалист, нужны валидные и надежные методы постановки диагноза. Поэтому применяют лабораторные и инструментальные методы диагностики. К примеру, рентгенографический метод исследования поможет полностью визуализировать патологию и просмотреть на снимке все особенности трещины. Только получив результаты рентгена, врач может окончательно констатировать диагноз и имеет право назначить соответствующее лечение. В диагностике трещины в кисти руки, рентген является основным методом диагностики.

Лабораторные методы малоинформативны, поэтому их применяют редко. Анализы практически никогда не назначаются для диагностики тещины в кисти, кроме случаев развития осложнений. Также в редких случаях могут назначаться для контроля эффективности терапии.
Стандартными анализами является клинический анализ крови, мочи, кала. В травматологии иногда применяют такие методы, как ревмопробы, анализ на С-реактивный белок, биохимические исследования. В основном имеют прогностическое значение, позволяют выявить предрасполагающие (отягощающие факторы), такие как остеопороз, рахит, и т.д. также они позволяют оценивать, насколько эффективно проводимое лечение, либо применяются при осложнениях.

Основным методом инструментальной диагностики является рентгенологическое (рентгенографическое) исследование. Также применяются такие методы, как компьютерная и магнитно-резонансная томография (КТ; МРТ). Это довольно значимые информативные методы. Дают возможность визуализировать трещину, рассмотреть ее основные характеристики. Но они применяются редко, в связи с высокой стоимостью. Также применяют УЗИ костей, мягких тканей, но редко.
Суть дифференциальной диагностике состоит в необходимости точно определить вид трещины, ее локализацию. Есть много видов трещин, которые проявляются примерно одинаково, но требуют различных подходов к лечению. Чем точнее будет дифференцирован перелом, тем проще и эффективнее подобрать лечение.
Лечение проходит в несколько этапов. Так, на первом этапе назначается стандартное симптоматические лечение. По сути, это неотложная помощь пациенту. Следует снять основные симптомы, такие как боль, отек, разрыв мягких тканей, сосудов. Следует предотвратить вероятность развития осложнений, таких, как нарушение целостности кожных покровов, воспаление, инфицирование.
Затем, на втором этапе проводят иммобилизацию кости. Важны мероприятия, направленные на сращивание треснувших костей кисти. В этом случае используют гипс. Суть состоит в обеспечении неподвижного положения кости для дальнейшего ее срастания.
При необходимости применяется и медикаментозная терапия: обезболивающие, противовоспалительные, противоинфекционные средства.
После снятия гипса для восстановления чувствительности и подвижности, может потребоваться реабилитация (восстановительная терапия). Это в основном, медикаментозная терапия в сочетании с двигательной активностью, массажем, ЛФК.
Дозировка: выдавить мазь размером с горошину, нанести на область трещины, на кисть. Растереть до полного впитывания.
Способ применения: только наружно, на кожу.
Меры предосторожности: нельзя наносить на слизистые оболочки. Также не наносить на поврежденную кожу (при открытых переломах, ранах нельзя).
Побочные эффекты: возможные аллергические реакции. При передозировке – жжение, покраснение.
Дозировка: по одной таблетке 2-3 раза в день. Курс лечения составляет от 3 до 7 дней, в зависимости от тяжести патологии
Способ применения: глотнуть, запить водой.
Меры предосторожности: нужно с осторожностью принимать пациентам со склонностью к кровотечениям, поскольку анальгин сильно разжижается кровь. Не совмещается с антикоагулянтами.
Побочные эффекты: кровотечения при пониженной свертываемости крови.
Дозировка: по одной таблетке 2-3 раза в день. Курс лечения составляет от 5 до 10 дней.
Способ применения: глотнуть, запить водой.
Меры предосторожности: проконсультироваться с врачом перед началом лечения.
Побочные эффекты: не известны.
Дозировка: по одной таблетке 2-3 раза в день. Курс лечения составляет от 5 до 10 дней.
Способ применения: глотнуть, запить водой. Можно разжевывать, рассасывать, держа под языком (так препарат действует быстрее).
Меры предосторожности: проконсультироваться с врачом перед началом лечения.
Побочные эффекты: сонливость, снижение концентрации внимания.
Витамины применяются в основном после снятия гипса, в процессе восстановительного лечения. Назначают витамины группы В – 60 мг в сутки, С – 1000 мг, А – 420 мг, Е – 45 мг. Особенно важен витамин С, поскольку он снимает последствия перелома, ускоряет восстановительные процессы.
Применяются различные методы физиотерапевтического лечения. Наиболее эффективны они в процессе реабилитации, после снятии гипса. Они позволяют обменные процессы, питание тканей, вернуть чувствительность, нормализовать кровообращение. Основными методами физиотерапевтического лечения является лечение ультразвуком, микротоками, волнами различной длины, электрофорез, массаж, криопроцедуры, тепловые процедуры, электропроцедуры.
Одним из основных реабилитационных методов является электромиостимуляция (повышает электрическую активность скелетной и гладкой мускулатуры, нормализуют электрический потенциал, что важно для восстановления чувствительности и подвижности после длительной иммобилизации). Аналогичными свойствами обладает акупунктура, только она дополнительно снимает боль.
Нужно учитывать, что ни одна процедура не будет эффективна без лечебной физкультуры. Нужно применять средства активной и пассивной гимнастики.
При помощи многочисленных и разнообразных методов народного лечения можно эффективно дополнять стандартную терапию.
В качестве основы берут примерно 30-40 грамм белой глины. Добавляют детский крем (примерно такое же количество). Готовят массу однородной консистенции. Масса должна быть такой, чтобы она легко наносилась на кожу и застывала (по консистенции примерно, как сметана). Наносят на 15-20 минут на кисть, в том месте, где есть трещина, после чего смывают и наносят жирный крем (любой) или противовоспалительную мазь.
В качестве основы берут примерно по 20-30 грамм голубой глины и очищенного прожаренного песка, смешивают между собой. Заливают небольшим количеством заранее приготовленного теплого растительного отвара (почки и листья березы, цветки липы, листья крапивы). Готовят массу однородной консистенции (как сметана). Непосредственно перед нанесением на трещину кисти добавляют по 2-3 капли концентрированного эфирного масла эвкалипта. Наносят на 15-20 минут, после чего смывают и наносят жирный крем (любой), или мазь.
Берут примерно в равных долях молотые сухие водоросли и очищенную серу пищевую, смешивают с медом до образования однородной консистенции. Хорошо перемешивают, так, чтобы не оставалось никаких комочков. Если не получается размешать, можно мед предварительно растопить на слабом огне, либо на водяной бане.
Перед нанесением на кисть добавляют 2-3 капли эфирного масла гвоздики, еще раз тщательно перемешивают, и наносят на 10-15 минут. Рекомендуется также наложить сверху сухое тепло. Смывают теплой водой, наносят сверху крем увлажняющий.
Смешивают в равных долях голубую глину и порошок молотой костной муки (примерно по столовой ложке каждого компонента), добавляют примерно 2 столовые ложки сливок и 1 столовую ложку глицерина. Все это тщательно перемешивают, до однородной консистенции, наносят на кисть. Лучше использовать под компресс. Примерно через 40-50 минут смывают в теплой воде.

Обычно сначала применяется медикаментозное лечение, накладывается гипс. А лечение травами применяется тогда, когда гипс уже снят и требуется восстановление.
Ромашка лекарственная применяется в виде отваров и настоев внутрь, повышает иммунитет, устраняет вирусную инфекцию, предотвращает инфицирования. Применяется также в составе кремов, мазей, масок, для компрессов и лечебных ванночек.
Применяют отвар из кардамона. Оказывает успокаивающее и укрепляющее воздействие, отвечает за снятие раздражения, воспаления, снимает боль, повышает мышечную и кожную чувствительность. Столовую ложку семян заливают стаканом кипятка. Применяют настой (заливают спиртом, настаивают сутки и пьют по столовой ложке трижды в день). Отвар пьют по стакану в сутки. Можно применять в виде аппликаций, компрессов, примочек, ванночек.
Для устранения воспаления, отека, применяют календулу. Смешивают в равных долях цветки, соцветия (семена) и листья календулы обыкновенной, заливают кипятком (200-250 мл), настаивают минимум час, используют для местных ванночек, компрессов в течение суток. Можно добавлять по вкусу мед или сахар и пить. Снимает воспалительный процесс, боль. Предотвращает развитие инфекции, облегчает состояние.
Для лечения и восстановления после трещины в кисти применяют не только традиционные медикаментозные, средства, но и гомеопатию. Широкое применение нашли различные эфирные масла, которые применяют в основном в виде аппликаций и местных ванночек.
Для того, чтобы сделать аппликацию, нужно приготовить теплый раствор, затем окунуть в него ткань, отжать и приложить на кисть. Сверху накладывается слой сухой ткани, сверху – сухое тепло.
Для проведения ванночек готовят раствор, делают его теплым, можно слегка горячеватым. Окунают туда руку с трещиной. Держать не менее 15 минут. Затем руку вытаскивают, не вытирают, а только слегка промакивают. Сверху рекомендуется нанести сухое тепло. Рекомендуется применять следующие растворы, приведенные ниже.
На литр теплой воды добавляют примерно 3-5 капель эфирного масла апельсина. Снимает боль, покраснение, стимулирует кожную чувствительность. Устраняет спазм, повышает тонус ослабленных мышц, расслабляет напряженные участки.
На литр воды добавляют примерно 3-4 капли эфирного масла ванили и гардении. Используют для снятия боли и повышения тонуса скелетной мускулатуры.
На литр воды добавляют по 1-2 капли масла жасмина, гиацинта и нероли. Расслабляет, нормализует мышечный тонус, нормализует кровообращение, повышает мышечную и кожную чувствительность. Оказывает противовоспалительное действие, предотвращает риск развития инфекции.
Примерно на литр теплой воды требуется 2 капли эфирного масла сандала, 2 капли масла розы и 3 капли масла кедра. Снимает воспаление, повышает чувствительность, тонизирует. Охлаждает, снимает жжение, зуд, которые часто возникают после снятия гипса.
На литр воды добавляют по 2-3 капли масел шафрана, лаванды и ладана. Предотвращают развитие аллергических и воспалительных реакций, нормализует кровообращение, стимулирует нормальный сосудистый тонус, чувствительность кожи, тонус мышц.
В основном трещины и переломы лечат при помощи гипса. Методы хирургического лечения применяют в том случае, если трещина неправильно срослась, либо если лона затрагивает нервы, сосуды, мягкие ткани. Также потребность возникает при развитии осложнений, например, некроза, воспалительных, инфекционных процессов.
В основе профилактики лежит нормальное сбалансированное питание, употребление витамин, минералов. Также важно избегать воздействия устранение всех возможных факторов риска, которые могут привести к трещине. Кроме того, для повышения прочности костей, требуется регулярное выполнение физических упражнений, подвижный образ жизни, при необходимости – принимать препараты кальция, фосфора, витамин Д.

Прогноз зависит от тяжести состояния, локализации и размера трещины, а также от индивидуальных особенностей: состояния костей, возраста пострадавшего. Если своевременно выявить трещину и наложить гипс, прогноз будет благоприятным. Обычно трещина в кисти руки поддается лечению, и не оставляет неблагоприятных последствий.
В настоящее время в травматологии растет значимость такой патологии, как трещина кости руки. Чаще всего эта патология диагностируется в ходе рентгенологического исследования, и требует довольно длительного лечения и дальнейшей реабилитации.
источник
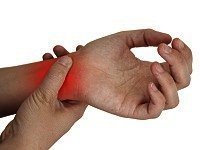
- Травмы, вывихи или переломы.
- Тендинит. Профессиональная болезнь людей, вынужденных совершать однообразные движения. Например, это швеи, пианисты и «труженики клавиатуры».
- Синдром Рейно. Сосуды сужаются, из-за чего к пальцам кровь поступает очень плохо, что приводит к их онемению.
- Системная красная волчанка. Воспаляются суставы кистей, из-за чего появляются боли, отёки и воспаления.
- Ревматоидный артрит. Недуг начинается с незначительных болей в области лучезапястных суставов и в основании пальцев. Когда болезнь прогрессирует и не лечится, то это чревато появлением ревматоидных узелков.
- Подагрический артрит. В суставах скапливаются ураты — соли мочевой кислоты, что приводит к отёкам и сильным болевым ощущениям.
- «Писчая судорога». Это спазм, возникающий тогда, когда человек долго пишет или печатает.
- Синдром «щёлкающего пальца». Проблема возникает из-за постоянного перенапряжения кисти руки. Из-за этого человек не может разогнуть палец, а когда он прилагает усилие, то сначала можно услышать щелчок, а потом – почувствовать боль.
- Асептический некроз. Плохая циркуляция крови в районе костной ткани приводит к постепенному её отмиранию. Такое явление можно часто наблюдать при переломах.
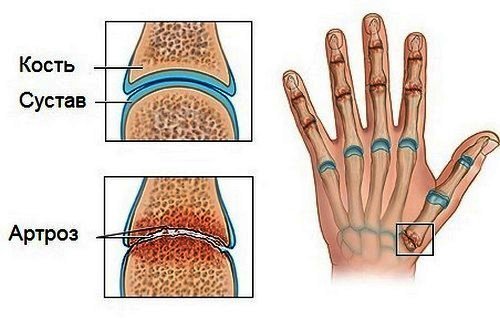
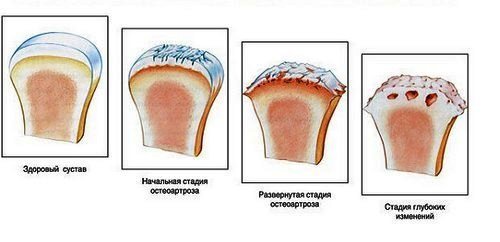
- Деформирующий остеоартроз. В основном, заболевание является следствием переломов пальцев и запястных костей. Ревматоидный артрит и полиартроз могут являться первопричинами.
- Болезнь де Кервена. У большого пальца есть разгибатель, если оболочки его сухожилий воспаляются, то можно услышать хруст, почувствовать боль и увидеть отёк.
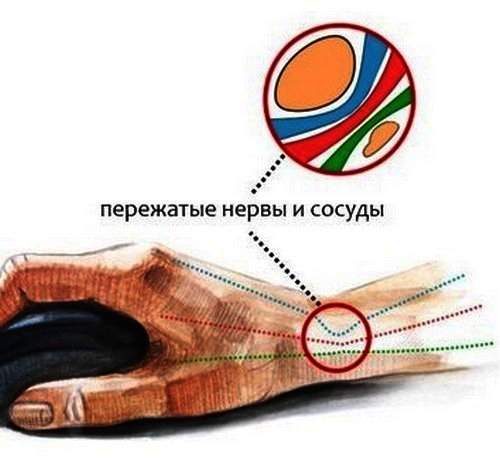
- Синдром запястного канала. Постоянное сдавливание срединного нерва провоцирует отёк и воспаление окружающих его тканей, вследствие чего пальцы немеют, снижается их двигательная активность. У недуга есть второе название – «туннельный синдром».
- Перитендинит. Воспаление сухожилий и связок, сопровождающееся болевыми ощущениями, усиливающимися при движении руками или надавливании.
- Бурсит. Возникает при чрезмерных нагрузках на запястья, что приводит к накоплению жидкости в суставной сумке. Из-за этого кисть отекает, появляются болевые ощущения.
Это случается не так уж и редко, причём по любой из обозначенных выше причин, и самой специфичной из них является «писчая судорога», ведь все правши пишут правой рукой. Не исключено, что болевые ощущения возникли по причине травмы или перелома.
Дело в том, что при конкретном заболевании болят обе кисти, если же проблемы возникли только с правой рукой, то это значит, что она подверглась серьёзному воздействию, но человек этого в суматохе не заметил (что маловероятно), либо она является основной (ведущей, рабочей, доминирующей).
То есть, если в процессе трудовой или иной деятельности практически все движения совершаются правой рукой, то это часто провоцирует появление перитендинита, синдрома запястного канала и иных недугов, возникновение которых вызвано внешними факторами.
Если неожиданно появились ноющие боли, которыми оказалась поражена только левая кисть, то это очень нехороший симптом, свидетельствующий о скором инфаркте или сердечном приступе. При этом болевые ощущения возникают под лопаткой и за грудиной слева, а также появляется отдышка и ощущение сжатия груди. В указанной ситуации нужно немедленно вызывать скорую помощь.
Также, боль возникает по причине того, что человек постоянно перенапрягает левую руку, но в целом, причины её появления сопряжены с профессиональной деятельностью, если исключить некоторые заболевания, поражающих кисти обеих рук.
Основными причинами принято считать: перенапряжение, травмы и инфекционные заболевания. Если человек испытывает сильную боль при сгибании/разгибании, то он должен обеспечить кистям полную или частичную неподвижность или снизить нагрузку.
Важно! Имеет смысл вызвать врача или отправиться к нему на приём, поскольку такие явления на пустом месте не возникают. Может статься так, что источником проблемы стала некорректная работа опорно-двигательного аппарата.
Передавливание нервных окончаний и есть истинная причина онемения. Часто это происходит потому, что человек слишком долго находится в однообразном положении: из-за защемления кровь практически перестаёт поступать к кистям. Чтобы ликвидировать это явление, необходимо просто сделать несколько интенсивных движений.
Но иногда процесс сопровождается болью, что может быть симптомом атеросклероза, остеохондроза или сосудистых заболеваний. Немеющие от руки (кистей до локтей) – это признак того, что повреждены запястные каналы. Облитерирующий эндартериит – болезнь, поражающая сосуды конечностей, одним из симптомов которой также является онемение.
Всякое болевое ощущение появляется неспроста, и если это не разовый случай, то стоит обратиться к специалисту (хирургу, травматологу, невропатологу или ревматологу).
Сначала врачи исключают причины, представляющие опасность для жизни, например, травмы позвоночника. После, проводятся мероприятия, позволяющие определить: по какой причине пациент испытывает болевые ощущения.
Если болят пальцы, то не исключено, что это – теносиновит. Проблемы с мизинцами и безымянными пальцами возникают нечасто, а болят и немеют они, в основном, из-за травмы или защемления локтевого нерва. А вот большой, указательный и средний могут доставлять неудобства из-за защемления нервов шейного отдела или запястья.
Отёк – это накопление жидкости в тканях, из-за чего кисти или пальцы увеличиваются в размерах. Такое явление обычно наблюдается в утренние часы, но если отёки не спадают или появляются с завидным постоянством, то причинами этого могут быть:
- Лимфедема.
- Артроз и артрит.
- Ревматизм.
- Сердечная недостаточность.
- Заболевания органов дыхания.
- Аллергическая реакция.
- Побочный эффект от медицинских препаратов.
- Болезнь почек.
- Травма.
- Беременность.
- Неправильное питание.
Если у человека разболелась одна кисть или сразу обе из-за чрезмерных нагрузок, то нужно обязательно сделать перерыв или заняться другой деятельностью. Когда руки отекают, не стоит носить украшения (кольца и браслеты) вплоть до устранения причин отёков.
При любых симптомах желательно посетить врача, ведь только квалифицированный специалист может поставить точный диагноз. Не стоит злоупотреблять болеутоляющими препаратами, поскольку это не решит проблему, а лишь усугубит положение больного. Всякое лечение – это поэтапный процесс и для полного выздоровления требуется:
Если болевые ощущения в кистях рук возникают из-за любых травм, то необходимо повреждённой конечности обеспечить полный покой и позаботиться о приёме противоотёчных и обезболивающих препаратов.
Последствия переломов, растяжений, вывихов и иных повреждений кистей устраняются только медработниками. После пациенту потребуется реабилитация, которая может подразумевать физиотерапию, лечебную гимнастику, массажные процедуры, приём кальцийсодержащих препаратов, корректировку рациона и пр.
В этой ситуации медикаментозное лечение направляется на снятие отёков и купирование болевого синдрома. Разумеется, все препараты назначаются только после диагностики.
Например, подагра лечится с применением поддерживающих лекарственных средств. Но стоит отметить, что лечение подагры не будет успешным, если пациент не пожелает соблюдать диету. Гормональная терапия может быть применена для лечения более серьёзных заболеваний, например, ревматоидного артрита.
Для ликвидации воспалительных процессов и обезболивания могут быть использованы препараты, как для внутреннего, так и для наружного применения, причём первые прописываются тогда, когда лечение мазями и гелями было неэффективным.
В качестве наружных средств лечения могут использоваться любые мазеподобные и гелеобразные противовоспалительные препараты: «Вольтарен Эмульгель», «Фастумгель», «Найз» и пр.
Для снятия боли пациенту назначаются таблетированные препараты:
- «Анальгин».
- «Кетонал».
- «Кеторолак».
- «Найз» («Нимесулид»).
- «Ибупрофен».
- «Диклофенак».
Если боль острая, то пациенту прописываются внутримышечные препараты:
- «Кетопрофен».
- «Кетолак».
- «Мелоксикам».
Лекарственные средства, применяемые перорально на протяжении 10 дней и более, могут навредить желудку. Поэтому врачи рекомендуют использовать дополнительные препараты защищающих органы ЖКТ, например, это может быть «Маалокс» или «Альмагель».
Нередко для этого используются хондропротекторы, хотя, есть люди, относящиеся к ним недоверчиво. В состав хондропротекторов входит глюкозамин и хондроитин.
Приём таких препаратов позволяет укрепить связки и частично восстановить хрящевую ткань, но главное: они способствуют выработке жидкости, благодаря которой суставы функционируют.
Особо популярными являются: «Терафлекс», «Хондролон» и «Дона». Чтобы снять боль и спазмы можно принимать «Сирдалуд», «Баклофен» и «Мидолкам», но только с согласия врача.
Если медикаментозное лечение будет заведомо неэффективным, то проблема может быть решена посредством хирургического вмешательства. Операции проводятся при:
- Инфекционных заболеваниях, например, теносиновитах, бурситах и артритах (требуется произвести зачистку тканей, поражённых инфекцией).
- Неправильно сросшихся костях после переломов.
- Разрывах связок.
При суставных болезнях также назначаются инъекции в сустав, что позволяет «доставить лекарство» прямо к месту назначения. Процедура непростая, но эффективная, а для инъекций могут быть использованы гормональные препараты – «Гидрокортизон» и «Синвиск».
Лечение практически любой болезни должно быть комплексным. Поэтому чаще всего врачи прописывают приём препаратов перорально и применение противовоспалительных и обезболивающих гелей.
Также, пациенту могут быть рекомендованы физиотерапевтические процедуры, например, электрофорез, магнитотерапия и пр. Лечебная гимнастика и массажные процедуры назначаются после выхода из острой стадии.
Важно! Что касается народной медицины, то её рецепты следует применять на практике исключительно после того, как было снято обострение, и только при условии, что врач одобрил применение, к примеру, смеси калины и водки.
источник