Воспаление сухожилий плечевого сустава или тендинит надостной мышцы: лечение, симптомы, формы и стадии заболевания
Тендинитом называется воспаление сухожилий и других мягких тканей суставов. Если воспаляются сухожилия плеча, это – тендинит плечевого сустава.
Плечевой сустав должен обеспечивать большой набор движений. Схематично его строение можно описать следующим образом: головка плечевой кости погружена в суставную впадину лопатки, образуя сочленение. Кости окружены сухожилиями и связками. Функционирование плечевого сустава обеспечивают мышцы: надостная, малая круглая, подостная, подлопаточная и двуглавая мышца (бицепс). Первые четыре формируют вращательную манжету. Бицепс отвечает в основном за сгибание в локте. Определенные внешние воздействия, вызывают микротравмы сухожилий этих мышц. Если не происходит коррекции состояния, процесс быстро распространяется, захватывая все новые участки. Это вызывает изменения и разрушения тканей сухожилия, возникает тендинит плеча.
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Как видно из определения тендинита, причиной его возникновения является воспалительный процесс. А вот факторы, способствующие возникновению воспаления чрезвычайно многообразны. Сюда, относятся:
- Все виды деятельности, связанные с возможными травмами и большими физическими нагрузками на руки и плечи. Они повышают вероятность микротравм связок плеча, а это вызывает воспаление.
- Пожилой возраст. С возрастом эластичность сухожилий уменьшается. В этой группе тендинит чаще наблюдается у женщин, объясняется это гормональными перестройками в период климакса.
- Болезни: опорно-двигательного аппарата, инфекционные, эндокринные, аутоиммунные, аллергические, простудные.
- Длительная неподвижность, вызванная переломами и вывихами.
- Остеохондроз шейного отдела позвоночника.
- Неправильная осанка.
- Депрессивные и стрессовые состояния, приводящие к спазмам мышц, что повышает нагрузку на связочный аппарат.
Узнайте все о строении плечевого сустава, группе плечевых мышц, а также о возможных проблемах с этим сочленением из данной лекции:
Рассмотренные факторы риска показывают, что необходимо предпринять для профилактики тендинита плеча. Требуется исключение больших нагрузок на руки и плечи, в случае невозможности это сделать из-за профессиональной деятельности, разумно чередовать нагрузки и расслабления, чтобы сухожилия успевали восстанавливаться. Во время спортивных тренировок и соревнований обязательна тщательная разминка, чтобы нагрузкам подвергались разогретые мышцы. Ориентируясь на рассматриваемую в статье проблему это особенно актуально в таких видах спорта, как гребля, поднятие тяжестей, теннис, метание диска и копья и им подобным. Если во время работы или тренировки возникает боль, необходимо временно их прекратить, если же подобные ситуации наблюдаются регулярно, разумнее отказаться от такой деятельности.
Невозможно повернуть время вспять, но и в пожилом возрасте можно иметь здоровые суставы. Для этого необходимо выполнять физические упражнения, разумно дозируя нагрузки. Это укрепляет мышцы и увеличивает эластичность сухожилий. Физкультура должна стать неотъемлемым элементом образа жизни. Подобные рекомендации актуальны для людей всех возрастов. Если какие-то из вышеперечисленных болезней уже есть, необходимо относиться к ним серьезно и упорно лечить. Чтобы избежать простудных и инфекционных заболеваний следует оберегать себя от сквозняков, переохлаждения, инфекций. Следить следует не только за физическим, но и за психическим здоровьем.
- надостной и двуглавой мышц;
- вращательной манжеты плеча, содержащей надостную, подостную, подлопаточною и малую круглую мышцы;
- плеча — патологическим процессом охвачены сухожилия всех мышц плечевого сустава;
- кальцифицирующий – воспаления возникают вокруг тех участков, где отложились соли кальция, чаще всего это сухожилие надостной мышцы;
- посттравматический.
По форме течения, процесс бывает острый и хронический.
Подробнее о болях в плечах и лопатке и их причинах смотрите в данном видео:
- Боль в области плеча – основной симптом. Она может иметь разный характер, усиливается к вечеру и при движении.
- Затрудненность движений. По тому, какое движение ограничено, можно определить, сухожилие какой мышцы воспалено. Ели затруднено вращение плеча наружу – малая круглая мышца, если вращение плеча внутрь – подлопаточная. Если затруднено поднятие рук, удержание груза – двуглавая мышца (бицепс).
- Кожа плеча может иметь участки, в которых наблюдается покраснение и отечность (последняя встречается довольно редко).
- На сухожилии могут образовываться легко прощупываемые фиброзные узелки.
- Во время движения плечевой сустав может издавать хруст и скрип. Это признак кальцифицирующего тендинита определенные участки сухожилия окостеневают.
Тендинит плечевого сустава имеет три стадии развития.
Характеризуется несильной болью, которая проходит самостоятельно. Подвижность не ограничена.
Из-за интенсивных болей появляется затрудненность движений. Через какое-то время в состоянии покоя боль обычно проходит. На рентгеновских снимках фиксируются начальные изменения.
Боль появляется независимо от того есть движения в суставе или он находится в покое, мучительный приступ длится до 8 часов. Невозможно совершать определенный тип движений в плечевом суставе. На рентгеновских снимках фиксируются изменения, характерные для этой стадии заболевания.
Как видно, симптомы усиливаются от первой к третьей стадии.
Диагноз устанавливается на основе:
- жалоб пациента и проведения специальных двигательных тестов;
- осмотра пациента для выявления гиперемии, отечности, наличия фиброзных узелков;
- результатов общего анализа крови (при воспалительных процессах повышается СОЭ и содержание лейкоцитов);
- результатов рентгенологического, ультразвукового, КТ и МРТ исследований;
- применения артроскопии, позволяющей непосредственно осматривать эндоскопическим методом пораженные участки;
- действия блокады в область вращательной манжеты (при тендините совместное введение анальгетиков и кортикостероидов снимает боль.)
Тактика лечения определяется стадией заболевания. Поскольку на первой стадии симптомы незначительны, люди часто совершенно не обращают на них внимания, а именно в этот период лечение наиболее простое и действенное. Оно заключается в обязательном снижении нагрузки, щадящем двигательном режиме для плечевого сустава, если тендинит имеет посттравматическую природу, накладывают холодные компрессы. Холод показан только непосредственно после травмы. Снижение нагрузки не означает полной неподвижности сустава, неподвижность может вызвать появление спаек сухожилий и закончиться их полной атрофией. Полезно выполнять комплекс упражнений ЛФК, ориентируясь на свое самочувствие. Если тендинит не является посттравматическим, то холод не используют.
Для облегчения состояния назначают обезболивающие препараты. Если причиной является инфекция, назначаются противовоспалительные препараты, наиболее используемы — найз, мовалис, кеторол, нурофен, наклофен, ревмоксиб. Курс лечения короткий, чаще 5-7 дней, возможно назначение антибиотиков. Обычно выполнение этих рекомендаций бывает достаточно, чтобы нормализовать состояние.
Если болезнь перешла во вторую стадию назначают инъекции обезболивающих и противовоспалительных препаратов, блокаду плечевого сустава. Когда острая боль проходит, добавляются физические упражнения, их порекомендует специалист по ЛФК. Может быть назначен лечебный массаж. Для него существуют противопоказания, например, при наличии инфекции массаж категорически противопоказан.
Для усиления эффективности лечения часто добавляют специальные мази и гели, которые наносят наружно на болезненный участок плеча. Это может быть Диклак гель, Дип Рилиф, Ибупрофен, Фастум гель, Вольтарен.
В комплекс лечебных мероприятий включают физиолечение. Физиотерапевтические процедуры улучшают кровоток в мягких тканях, результатом этого является ускорение метаболизма: поступает больше питательных веществ и ускоряется вывод продуктов жизнедеятельности, все это ведет к устранению воспалений.
Обычно назначают следующие процедуры:
- Магнитотерапия — воздействие переменным магнитным полем на повреждённый участок. Первичное действие заключается в прогревании тканей.
- Лазерная терапия – воздействие монохроматическим электромагнитным излучением.
- Фонофорез – введение лекарственных веществ при помощи ультразвука, лечебный эффект от лекарства усиливается действием ультразвука.
- Электрофорез — ведение лекарств с помощью постоянного тока.
- Ударно-волновая терапия – воздействие механических волн на поврежденные ткани, которое приводит к разрушению солевых отложений. Эту процедуру назначают при кальцифицирующем тендините.
Если заболевание запущено, и все консервативные методы не помогают, используют хирургические методы. Обычно это наблюдается в третьей стадии развития плечевого тендинита. Хирургические вмешательства приводят к временной потере трудоспособности и требует довольно длительного реабилитационного периода. Существует риск послеоперационных осложнений.
Если тендинит не лечить, он приобретает хроническую форму, в этом случае соединительная ткань может атрофироваться, а плечевой сустав полностью потерять подвижность. В такой ситуации велика вероятность того, что любое лечение не даст результата.
Поскольку тендинит широко распространен, народная медицина предлагает свои рецепты для облегчения этого недуга.
Используются отвары, настойки, чаи и мази, оказывающие противовоспалительное, антимикробное, общеукрепляющее и обезболивающее действие.
Лечение суставов Подробнее >>
Посмотрите данное видео, если хотите узнать, как проводится лечение при плечевом тендините:
Рекомендуется накладывать на больное плечо компрессы из:
- Тертого картофеля.
- Измельченного чеснока, в который добавляется эвкалиптовое масло.
- Измельченного лука, смешанного с морской солью.
Отвар из ягод черемухи, имбирный чай с сассапарелем и спиртовой раствор перегородок грецкого ореха, настоянные на спирте, принимают внутрь.
Народные средства помогают в борьбе с симптомами болезни, но нельзя ограничиться только ими.
Тендинит плеча, конечно, не приговор, однако, если его не начать лечить на первой стадии, он может быстро прогрессировать и существенно ухудшить жизнь. Сустав плеча может даже полностью потерять подвижность, последствие — инвалидность. В наше время, тендинит захваченный вовремя, излечивается. Однако это требует неукоснительного соблюдения всех указаний лечащего врача длительное время. Наградой же за это будет возможность двигаться легко и свободно, не испытывая боли.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Часто человека беспокоит плечевой сустав, боль при поднятии руки — симптом не из приятных. Плечевой сустав — один из наиболее уникальных суставов тела человека по своему строению и функциям. Он способен выполнить больше всех типов движений, однако не может долго выдерживать сильной физической нагрузки и неестественного обращения. На это сустав отвечает воспалительными процессами, которые приводят к отеку и разрывам сухожилий или мышц.
Чаще всего с этой проблемой могут столкнуться люди, которые:
- не обращают внимания на осанку;
- тяжело работают физически;
- занимаются спортом на профессиональном уровне;
- мало двигаются.
По механизму распространения определяют несколько видов боли.
Боль, распространяющуюся от плечевого сустава по всей поверхности руки и усиливающуюся при повороте шеи. В этом случае часто ставят диагноз межпозвоночной грыжи, которая является следствием повреждения межпозвонковых дисков. Происходит разрыв фиброзного кольца, из-за чего некоторая часть пульпозного ядра смещается, зажимая при этом корешки нервов.
Тревожит плечевой сустав, боль при поднятии руки вверх, при отводе назад или в сторону. Может развиваться незаметно для человека, которому в запущенной стадии безумно больно даже подносить ложку ко рту. Врачи называют это состояние капсулитом.
Острая боль после выполнения какой-либо непривычной работы. Например, если человек весь день шпаклевал потолок (положение рук при таком действии неестественно и непривычно), на следующий день он может почувствовать дискомфорт.
Тендобурсит — внезапно появившаяся острая боль в районе шеи и надплечья. Возникает вследствие воспаления или микротравмы.
Плечи во многих случаях могут болеть при непривычно больших нагрузках, а особенно когда руки поднятые. Внезапная боль является причиной многих заболеваний. Главное — определить ее характер и тип.
- Остеохондроз — боль становится сильнее, когда поворачиваешь голову, особенно ночью. Она может охватывать всю поверхность руки, в тяжелых случаях человек даже не может ее поднять.
- Артрит — боль при воспалившемся суставе.
- Артроз — во многих случаях возникает у людей более пожилого возраста. Человек чувствует сильную боль в плече, когда поднимает руку. Это нарушение, скорее всего, может быть вызвано ушибами или вывихами.
- Неврит — заболевание, при котором резкая боль появляется вследствие воспалительных процессов, опухолей или микротравм.
- Повреждения плеча: переломы, вывихи. Если вовремя их не вылечить, то возможны хронические последствия.
- Синдром «столкновения». Боль, которая возникает внезапно, когда поднимаешь руку. Эту болезнь провоцирует отложение солей кальция, и в большинстве случаев ей страдают люди в возрасте от 30 до 50 лет.
- Растяжение связок. Может быть вызвано тяжелыми физическими упражнениями. Боль, сопровождающая заболевание, усиливается, когда прощупывают мышцу.
- Тендинит. Развивается, когда человек тяжело работает физически, из-за того, что сухожилия постоянно трутся о суставную поверхность. При этом будет чувствоваться постоянная ноющая боль.
- Тендинит бицепса. Это заболевание воспалительного характера сухожилия двуглавой мышцы плеча. Боль интенсивная, становится сильнее при прощупывании бицепса. Возможен разрыв сухожилия, следствием этого будет вздутие, напоминающее шарик.
- Бурсит. Появляется вследствие высокой нагрузки на сустав или повреждения околосуставной сумки. При этом человек ощущает острую, резко возникающую боль и не может спать на больном плече. Также возможен отек.
- Периартроз. Боль возникает постепенно, без явных на то причин. Она может быть жгучей и резкой. При этом мерзнут руки.
- Миалгия. Человеку тяжело выполнять все виды движений руками, он чувствует постоянную боль. Причинами этого заболевания могут быть переохлаждение или вирусные инфекции.
- Отраженная. Часто при возникновении боли в плечевом суставе страдает совершенно другой орган. Например, это может проявляться при сердечной недостаточности, нарушении работы печени, воспалении легких, инфаркте миокарда. При таких заболеваниях у человека появляется боль от плечевого сустава и до локтевого, тяжесть в дыхании и головокружение.
Для точного диагноза необходимо обратиться в поликлинику, но зная, при каких движениях болит сустав, вы сможете понять, какое именно сухожилие повреждено.
- Когда человек отводит руку в сторону, то супраспинальное сухожилие.
- При повороте верхней части плеча наружу с прижатым к телу локтем — инфраспинальное.
- При повороте верхней части плеча вовнутрь с прижатым к телу локтем — подлопаточное.
- При повороте предплечья внутрь боль в области двуглавой мышцы плеча — нарушение работы бицепса.
Поэтому лучше всего, перед тем как ехать в больницу, определить точный характер боли и почему она возникает, чтобы врачу легче было поставить правильный диагноз.
Причины боли в плечевом суставе, когда поднимаешь руку:
- Неправильная осанка.То, что многие не следят за своей осанкой, чаще всего приводит к многочисленным проблемам со здоровьем, в том числе и болям в плечевом суставе. В этом случае к врачу можно не обращаться, а просто исправить положение спины, тогда можно избавиться и от болевых ощущений.
- «Замерзшее плечо». Также это заболевание называют синдромом плечелопаточного периартрита. При этом нарушении человек не может выполнять все виды движения плеча. Появляются ноющие, постоянные болевые ощущения, которые усиливаются при попытках выполнить большинство манипуляций. Первым признаком этого заболевания является дискомфорт при поднятии руки вверх, далее, если не позаботиться о лечении, боль может распространиться по всей поверхности. В запущенной стадии человеку не удается самому одеться (без сильных болевых ощущений), приготовить еду, водить машину и даже полноценно спать. Чаще всего синдром возникает вследствие травм, гипертиреоза или диабета.
- Травма вращающей манжеты плеча. Это повреждение мышц и сухожилий, которые располагаются непосредственно вокруг самого сустава. Они держат плечевой сустав в нужном положении и помогают человеку осуществлять контроль над тем, какие движения он выполняет. Всевозможные травмы манжеты могут провоцировать возникновение боли при поднятии руки (особенно когда поднимаешь ее выше самого сустава, например, при расчесывании), ротации и во время сна. В запущенном состоянии человек не может поднять руку.
- Тендинит и бурсит. Они обычно возникают из-за перенапряжения околосуставной сумки или травмы плечевого сустава. В большинстве случаев ими страдают те, кто профессионально занимаются спортом, а в особенности играми с мячом, метанием копья и т.д. Воспаление может начаться и у человека, который не особо нагружает руки. В этом случае боли можно не почувствовать, но воспаление все равно будет. В дальнейшем, если не давать рукам отдыхать, заболевание будет развиваться и становиться сильнее, забирая пространство для выполнения движений в плечевом суставе.
- Разрыв сухожилий или мышц. В этом случае человек чувствует очень сильную боль, возникающую при попытке поднять руку. Разрывом сухожилий чаще всего страдают люди после 40 лет, а в молодом возрасте он становится последствием серьезной травмы. Для того чтобы этого избежать, нужно соблюдать здоровый образ жизни и систематически выполнять спортивные упражнения.
- Нестабильность сустава. Причины травмы или просто износ тканей. При этом нарушении человек чувствует некий дискомфорт при движениях плеча, бывает даже несильную боль. В тяжелых случаях приводит к вывиху. При этом наблюдается неестественное положение руки, сильная боль и отечность.
- Нарушение акромиально-ключичного сустава. Причины: растяжения связок или смещение самого сустава. Чаще всего этим страдают мужчины в возрасте от 20 до 50 лет, а в особенности те, кто активно занимается спортом.
Большинство людей чаще всего не акцентируют внимание на боли в плечевом суставе, и она проходит сама по себе. Поэтому не многие спешат в больницу, почувствовав дискомфорт.
Но следует помнить, что если болевые ощущения беспокоят вас больше недели и становятся только сильнее, то необходимо срочно идти к врачу.
Доктор осмотрит больную руку, задаст вам ряд вопросов и может назначить некоторые методы диагностики (рентгенография или МРТ). Также врач, возможно, отправит сдавать анализ крови, после чего сможет точно сказать диагноз и определить лечение.
Воспаление плечевого сустава встречается достаточно часто, ведь именно это сочленение является одним из самых подвижных в скелете человека.
Состоит плечевой сустав из акромиально-ключичного и плечевого отдела.
Воспаление может развиваться под воздействием определенных негативных факторов, к которым мы отнесем:
- Развитие инфекционного заболевания.
- Перенесенную травму.
- Аллергию.
- Чрезмерные нагрузки на плечевой сустав.
- Переохлаждение.
Воспаление носит еще название артрит плечевого сустава, и чаще всего встречаются у спортсменов в силу того, что их плечи постоянно подвергается серьезным нагрузкам, и получают часто травмы.
Артрит плечевого сустава — серьезный диагноз и заболевание ни в коем случае нельзя пускать на самотек и не лечить. Проблема не просто в воспалительном процессе, но и в том, что начинается деформация ткани суставов, а это приводит к инвалидности.
Кроме того отметим, что воспаление в области плечевого сустава способствует следующим негативным факторам:
- изменения связок,
- истончение капсулы,
- истончение суставного хряща,
- деформация суставов при тяжелой стадии.
В медицине воспаление плечевого комплекса рассматривается как следствие нескольких основных заболеваний:
- Артрит,
- Остеоартртоз,
- Остеоартрит,
- Ревматоидный артрит,
- Посттравматический артрит.
Первым и наиболее явным симптомом воспалительного процесса в плечевом суставе выступает боль.
Болевые ощущения возрастают во время движения, боль можно охарактеризовать, как проникающую вглубь.
Если ощущается боль в задней части плеча и болевой синдром усиливается при изменении погоды, это указывает на метеозависимость.
Если боль есть в передней части плеча, это указывает на воспаление акромиально-ключичного сустава.
Из-за того что боль может быть достаточно сильной, начинается ограничение подвижности плеча.
Пациенту сложно поднять руку, дотянуться до верхних полок или самостоятельно надеть верхнюю одежду. Кроме того из симптомов можно отметить появление щелчка или ощущения дробление при любом движении.
Со временем воспаление приводит к тому, что любые движения рукой сопровождается острым болевым синдромом, появляются:
- Раздражительность,
- Депрессия,
- Потеря аппетита.
Что касается диагностики, то для начала врач проводит пальпирование пораженной области.
Такой метод позволяет выявить, насколько мышцы атрофировались, а также определить двигательные возможности пациента. Особое внимание врач обращает на присутствия хруста при движении плечевого сустава.
Лечить воспаления в области плечевого сустава всегда необходимо комплексной терапией.
Основными направлениями в лечении будут:
- снятие воспалительного процесса его уменьшения и полное исключение,
- уменьшение и купирования болевого синдрома,
- устранение первопричины возникновения воспаления.
В некоторых случаях используется не только лечение терапевтическими методами, но и хирургическое вмешательство, если процесс воспаления и деформация сустава зашли слишком далеко.
Однако если проблема находится на начальной стадии, необходимости в оперативном лечении нет, достаточно лечить консервативными методами.
На начальной стадии широко используются физиотерапевтические процедуры и упражнения. К таким методам можно отнести:
- использование теплых согревающих компрессов,
- разнообразные упражнения из лечебной физкультуры,
- использование активных добавок таких, как сульфаты хондроиттина и аминоглюкозы,
Отдельно отметим, что после первичного осмотра, врач отправляет пациента на диагностическое аппаратное обследование, рентгенографию, лабораторные исследования крови, МРТ – все они помогают определить межсуставные расширения щели сустава.
Кроме того, воспаление в суставе может спровоцировать развитие синовита, и в этом случае на рентгене можно будет увидеть это заболевание из-за большого количества жидкости, которая выделяется синовиальной оболочкой.
Симптомы синовита позволяют врачу правильно выбрать тактику и лечить заболевание немедленным удалением всей жидкости из пораженного сустава.
Обязательное пунктирование позволяют сразу изучить синовиальную жидкость на микробную флору, это дает возможность выбрать подходящую антибактериальную терапию.
В данном случае не лишним будет напомнить о том, что промедление терапии приводит к разрушению хрящевой ткани, соответственно, через некоторое время лечить придется уже артроз плечевого сустава. Болезнь будет развиваться, и прогрессировать, а симптомы становиться более яркими и тяжелыми.
В лечении обязательно используются обезболивающие средства при болях в суставах. Очень редко это препараты анальгетики, чаще всего применяются нестероидные противовоспалительные средства, которые обеспечивают у пациентов не только снижение болевого синдрома, но и снижения воспаления и отека сустава.
Таким образом увеличивается двигательная функция плеча. Помимо этого медикаментозное лечение должно быть направлено на восстановление обмена веществ в пораженном хряще.
Учитывая, что комплексное лечение должно искоренить причины появления воспаления и боли в плечевом суставе, нужно готовиться к тому, что процесс терапии будет занимать длительное время.
Начинать лечить плечо рекомендуется после того, как проявляются первые симптомы, не запуская процессы, и не давая болезни возможность развиваться дальше.
Что касается упражнений комплекса ЛФК, то они должны отвечать определенным требованиям, быть мягкими и щадящими. Особенно полезно совершать вращения плечами и другие простые движения.
Как мы уже говорили, при запущенной стадии болезни необходимо будет проведение оперативного вмешательства. Самая часто применяемая операция на плечевом суставе, это остеотомия.
Такое хирургическое вмешательство подразумевает замену кости в области суставов, это помогает полностью исправить деформацию. Кроме того, операция замедляет повреждение хряща в будущем.
Если мы говорим о том, что сустав уже деформировался и практически полностью разрушен, то необходимо будет проведение эндопротезирования плечевого сустава. Другими словами — производится замена суставов.
источник
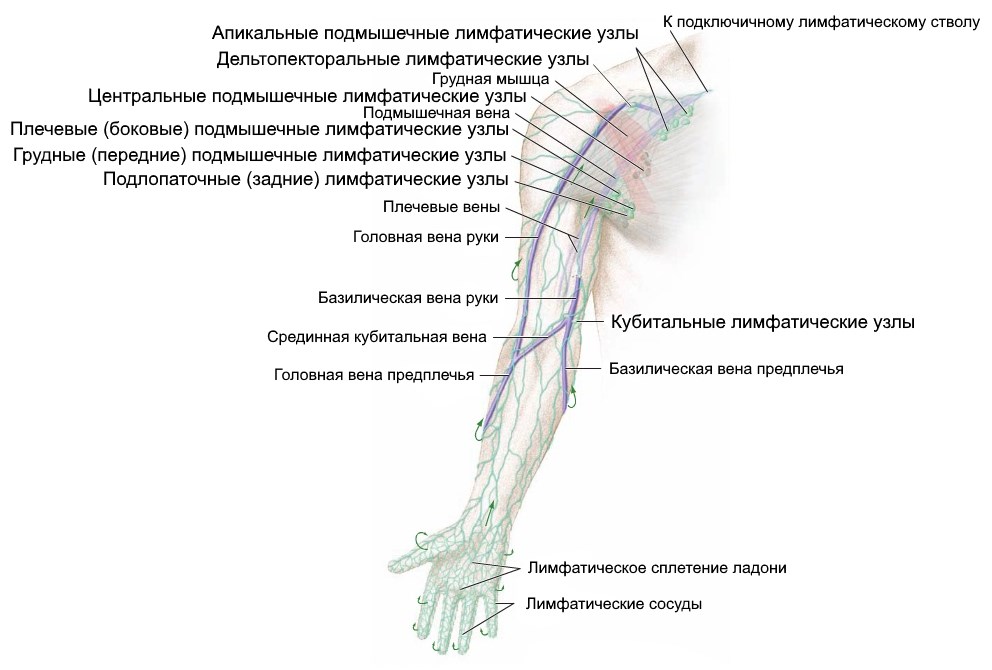
Частью всей лимфатической системы являются лимфоузлы верхних конечностей. Они выполняют те же функции, что и остальные группы звеньев иммунитета, т. е. призваны защищать организм человека от чужеродных патогенных микроорганизмов. Далее рассмотрим расположение лимфоузлов на руках, их строение, размер, а также возможные заболевания, при которых они воспаляются.
Лимфоузлы на руке объединены в несколько групп, которые находятся рядом с крупными кровеносными сосудами:
- Локтевые делятся на медиальные и поверхностные кубитальные. Медиальные расположены на руке выше локтя с внутренней стороны. В них лимфатическая жидкость направляется из предплечья, а затем — в подмышечные впадины. Поверхностные кубитальные находятся в передней части локтевого сустава.
- Подмышечные находятся непосредственно под рукой, в подмышечной впадине и примыкают к внутренней стороне грудных мышц.
- Надключичные и подключичные расположены между подмышечными впадинами и грудиной, связаны с подмышечными лимфоузлами. Отвечают за работу щитовидной железы. Имеют очень маленький размер, поэтому в здоровом состоянии прощупать их невозможно.
- Срединные находятся на кисти руки со стороны ладони.
- Латеральные локализуются на запястье, прям посередине.
Лимфоузлы на пальцах рук отсутствуют. Лимфа через сосуды пальцев попадает в локтевые узлы, а затем поднимается вверх по руке.
Лимфатические узлы верхней конечности имеют несколько структурных элементов:
- Поверхностная зона, состоящая из фолликулов.
- Зона глубокой коры (паракортикальной), которая расположена на стыке коркового и мозгового слоёв.
От внешней оболочки узла в паренхиму входят пучки соединительной ткани. Они выглядят как пластины, перегородки и тяжи, образующие основу органа. Через них лимфатическая жидкость течет по лимфатическим синусам коркового и мозгового слоев. Таким образом происходит фильтрация лимфы и крови от патогенных микроорганизмов.
Функции лимфатических узлов на руках:
- Иммунная. Лимфоузлы являются фильтром и барьером для различных патогенов (бактерий, вирусов, грибков, злокачественных клеток). При их попадании в организм звенья иммунитета реагируют воспалением, т. е. увеличивается число лимфоцитов.
- Фильтрация лимфы и крови.
- Формирование антител и макрофагов при различных заболеваниях.
- Поддерживающая функция – лимфоузлы на руках также регулируют объем межтканевой жидкости.
- Узлы контролируют обменные процессы в организме.
Воспаление лимфоузлов на руке выше локтя или ниже (ближе к запястью) может свидетельствовать о наличии различных патологий. Некоторые из них не представляют опасности для организма, другие же говорят о наличии серьезного заболевания:
- Лимфома Ходжкина – злокачественное заболевание самой лимфатической системы. При этом лимфоузлы на руках увеличиваются в размере, сильно болезненны при нажатии, их становится видно на теле. Также присутствуют другие симптомы: озноб, ломота в теле, повышение температуры, отсутствие аппетита, слабость. Эти симптомы могут говорить и о наличии инфекционного заболевания, поэтому при их появлении необходимо незамедлительно обратиться в медицинское учреждение для комплексной диагностики. Лимфома Ходжкина хорошо поддается лечению на ранних стадиях.
- Лимфостаз. Бывает врожденный и приобретенный. Во втором случае в группе риска находятся женщины, которые перенесли хирургическое вмешательство на молочной железе, поэтому лимфостаз часто возникает в подмышечных лимфоузлах. При этом отекает вся рука, узлы подмышками увеличиваются и болят.
- Травмы (вывихи, растяжения связок, переломы, ушибы) провоцируют отек, из-за которого возможно увеличение лимфоузлов на руках.
- Инфекционно-воспалительные заболевания. Наиболее распространенный фактор возникновения воспалительного процесса. Причиной являются раны и другие открытые повреждения кожного покрова, а также инфекционные заболевания, передающиеся воздушно-капельным и половым путем.
- Ожирение.
- Онкологические заболевания как самой лимфатической системы, так и других органов. Лимфоузлы рук резко реагируют на наличие раковых клеток.
- Атрофия мышц, застой жидкости в верхних конечностях.
Диагностические мероприятия включают в себя несколько этапов:
- Сбор анамнеза, изучение симптоматики.
- Внешний осмотр и пальпация.
- Анализы крови: общий, биохимический, на сахар, на онкомаркеры (при подозрении на онкологию), на венерические заболевания (СПИД, сифилис и др.).
- УЗИ лимфоузлов.
- Тонкоигольная биопсия (пункция) для анализа клеточного состава тканей. Проводится при подозрении на злокачественный процесс.
После постановки диагноза врач выбирает направления лечения.
Лечение выбирается исходя из вида и специфики причины, вызвавшей лимфаденит на руках. Так, инфекционные заболевания лечатся при помощи антибиотиков, противовирусных или противогрибковых препаратов (в зависимости от вида возбудителя).
При ожирении необходимо предпринять ряд действий, направленных на снижение веса. Иногда требуется коррекция гормонального фона.
Лимфостаз лечится при помощи противовоспалительных препаратов, а также применяется физиотерапия.
В случае онкологических заболеваний необходимо хирургическое вмешательство, а затем – химио-, радио- и лучевая терапия.
Воспаление лимфоузлов на руках не является самостоятельным заболеванием. При первых признаках лимфаденита необходимо незамедлительно обратиться к врачу, потому что любое заболевание проще вылечить на начальных этапах возникновения.
источник
Частью лимфатической системы организма, служащей защитой органов тела, очищая, протекающую через неё лимфу от мусора, бактерий, инфекции, коллоидных образований, нуклидов, являются лимфатические узлы верхней конечности.
Лимфатические узлы (железы) состоят из мышечных волокон и соединительной тканевой капсулы, благодаря чему они имеют возможность сокращаться, чтобы перемещать прозрачную жидкость, называемую лимфой. Железы маленькие по размеру, розоватого цвета, в здоровом состоянии мягкие на ощупь. Лимфоузлы на руках выполняют важную роль, очищая лимфу, протекающую через них из всех областей организма.
Лимфа — чистая, живая вода (лимфа — греческое название) является частью микроциркуляционной системы. Протекая по организму, на пути следования захватывает из тканей органов, крови, соединительной ткани нерастворимые частицы, коллоидные растворы, нуклиды, бактерии и другие посторонние вещества. В теле человека имеются свыше 500 желёз – фильтров, очищающих лимфу. Расположены они обычно в подвижных местах (например, локтевые). Существуют участки тела, по которым лимфа течёт в противоположном направлении силы тяжести. Подвижные части увеличивают скорость течения потока.
Исследования показывают, что железы объединены в группы. Групп найдено несколько сотен, расположение по телу симметрично, но на правой стороне большее количество. Располагаются скопления рядом с кровеносными сосудами, их разветвлениями и внутренними органами. По кровеносной и лимфатической системе из желёз происходит распространение белых кровяных телец, становящихся на пути инфекций. Владея информацией о месте, где находятся лимфоузлы, можно определить размер, состояние, своевременно обратиться в поликлинику при обнаружении патологии.
Узлы внутри представляют собой лабиринт, называемый лимфатическими синусами, по которым течёт лимфа, а вместе с ней в железу попадают бактерии и различные чужеродные частицы. В состав лимфатической системы входят сосуды, капилляры, узлы.
Лимфа, протекающая через железы и сосуды, представляет собой прозрачную жидкость, состоящую из воды, белков, ферментов, витаминов и органических продуктов распада. Она очищается фильтрами, на руках это железы верхних конечностей. В процессе очищения и уничтожения инфекции случается, что узел набух, но через некоторое время приходит в нормальное состояние. Железы в составе лимфатической системы отвечают за иммунитет организма.
Кроме иммуннозащитной функции и фильтрации лимфы, железами выполняется формирование антител, лимфоцитов, макрофагов, поддержание в норме объёма межтканевой жидкости и крови; участие в обмене веществ таких, как белки, жиры, углеводы. Регулирование работы лимфатической системы происходит за счёт гормонов и нервной системы.
На руках имеются надключичные и подключичные лимфоузлы, находящиеся выше подмышек и переходящие в подмышечные. Они располагаются по парам: один находится над ключицами, напарник, соответственно, под ключицей. По размеру они маленькие и не прощупываются.
Расположение следующей группы – это лимфоузлы на локтях. К локтевым и подмышечным лимфатическим узлам от предплечья лимфа течёт по поверхностным и глубоким сосудам, имеющимся на руке.
Расположение узлов на руке следующее:
- Медиальные, ниже локтя с внутренней стороны, в них лимфа приходит из предплечья и медиальной половины кисти; направляются в подмышечные и локтевые железы.
- Срединные, около кисти со стороны ладони.
- Латеральные – запястье, расположение посреди. Сосуды от 3, 4 и 5-го пальцев входят в локтевой лимфоузел, сосуды пальцев 1 и 2 входят в середину запястья.
- Поверхностные кубитальные, передняя поверхность локтевого сустава в локтевой ямке. Лимфатический узел принимает глубокие лимфатические сосуды, состоящие из капилляров мышц, надкостницы, сухожилий, капсул суставов и входящие в вены и глубокие артерии верхних конечностей в области сустава локтя.
- На плече находятся лимфоузлы надключичные и подключичные.
На пальцах узлов нет. Лимфа, протекающая по сосудам пальцев, как сказано выше, поступает в лимфоузел на локтях. Сосуды выходят из сплетений в коже ладони, пальцев, поднимаются вверх по руке.
Лимфатические узлы на руках подлежат обязательному обследованию в связи с тем, что в случае заболевания, их легко прощупать и определить степень набухания на ранней стадии. С возрастом происходят изменения в состоянии желёз: расположение и форма становятся другими. Вместо круглого шарика оказывается образование сегментного или ленточного вида в результате слипания узлов.
Существует высокая степень возможности заболевания некоторыми опасными болезнями как лимфома Ходжикина. Тогда узлы увеличиваются в размере, становятся болезненными при прикосновении. У человека появляются следующие симптомы:
- ломота
- озноб
- повышается температура
- потливость
- слабость
- отсутствует аппетит
Эти симптомы можно спутать с симптомами гриппа, но грипп, как вирусная инфекция, проходит быстро. Симптомы болезни Ходжикина сохраняются долго, поэтому рекомендуется срочное обращение к врачу.
Заболевание лимфатической системы может проявиться на верхних конечностях в опасной болезни Лимфостаз. Эта болезнь бывает врожденной и приобретённой. Предрасположенность к этой болезни высокая у женщин после операции молочной железы, железы на руках воспаляются:
- Часто опухание желёз на руках происходит в подмышечной области.
- Сопровождается болью при прикосновении, повышается температура.
- Отекает вся рука.
При болезни Лимфостаз рук следует носить бандаж из компрессионного трикотажа; можно сделать пневмокомпрессию аппаратом ЛфК или пройти курс лимфодренирующего массажа (ручной). Для профилактики есть комплекс упражнений, выполняется в домашних условиях. Для замедления процесса можно принимать антибиотики в первые дни болезни (до четырнадцати дней). Это будет способствовать уменьшению опухоли, приостановки процесса воспаления.
Причинами воспаления лимфатических узлов на руках становятся также:
- Повреждения и травмы лимфатической системы такие, как, вывихи, переломы, растяжения, ушибы.
- Онкология, инфекционное заболевание организма, последствия после операции, в частности, операции на молочных железах, ожирение.
- Увеличение веса может спровоцировать воспаление лимфатических узлов на руках. Важное условие, чтобы вес не увеличивался.
- Продвижение лимфы по сосудам осуществляется мышечными сокращениями. Узлы могут опухнуть вследствие бездеятельности верхних конечностей в течение длительного времени. Активное действие вызовет сокращение мышц, что ускорит течение лимфы по сосудам, опухоль исчезнет.
Если воспалилась железа около большого пальца, это гигрома. Лечение только хирургическое. Нельзя давить, может разорваться оболочка, жидкость попадёт в сустав или ткань, что грозит нагноением.
Руки отражают систему органов человека. Повреждение суставов рук повлечёт за собой воспаление паховых и подмышечных лимфатических узлов. Увеличение паховых желёз приведёт к болезни горла . Существует и обратная связь. Болезнь какого-нибудь органа отражается на увеличении размера и набухании лимфоузла на верхних конечностях.
Нередко случается, что воспаляются лимфатичесие сосуды, приводящие к гнойным заболеваниям верхних конечностей и возникновению гнойных лимфаденитов на лимфатических узлах.
источник
Остеохондроз и воспаление лимфоузлов – явление редкое, но возможное. Увеличенные лимфоузлы на шее, под ключицей или под мышкой свидетельствуют о развивающихся нарушениях лимфо- и кровотока в организме человека или же являются признаком воспаления. В любом случае увеличение размеров лимфатических узлов требует внимания со стороны специалиста, возможно, понадобится инструментальное и лабораторное обследование.
Всем известно, что лимфоузлы расположены во всех анатомических зонах человеческого организма. Они подразделяются на поверхностные и глубокие, соответственно располагаются непосредственно под кожей или в глубине мышечной или соединительной ткани. Поверхностные группы лимфатических узлов могут легко прощупываться самим человеком или доктором. Это является вариантом нормы и не должно вызывать беспокойства.
Глубокие лимфатические узлы незаметны при внешнем осмотре, иногда выявляются в процессе инструментального осмотра (УЗИ, томография). Соответственно, увеличение глубоких лимфоузлов нельзя рассматривать как вариант нормы, скорее всего, это свидетельствует о системных или локальных нарушениях.
При остеохондрозе наблюдаются дистрофические изменения межпозвоночных дисков, в результате чего просвет между позвонками значительно уменьшается. По мере прогрессирования заболевания происходит постепенное сдавление проходящих в непосредственной близости от деформированных позвонков – нарушается лимфо- и кровоотток.
Кроме того, при остеохондрозе, и особенно при его обострении могут развиваться явления радикулита – увеличение лимфатических узлов будет следствием локального воспалительного процесса. Особенно вероятно такое развитие ситуации при шейном остеохондрозе – увеличиваются в размерах узлы на шее, под и над ключицей, реже в зоне под мышкой.
Необходимо подчеркнуть, что воспаление лимфатических узлов при длительном течении остеохондроза – явление достаточно редкое. Для пациента важно не впадать в крайность и не списывать все на заболевание позвоночника. Откладывание визита к врачу, попытки самостоятельной диагностики могут привести к поздней диагностике совершенного другого заболевания. Вполне возможно, что драгоценное время будет упущено и даже интенсивное лечение не принесет желаемого облегчения.
Увеличение лимфоузлов при остеохондрозе характеризуется следующими отличительными признаками.
- Узлы увеличены только на шее, под или над ключицей, реже – под мышкой, другие группы лимфоузлов в патологический процесс не вовлекаются.
- Лимфатические узлы не болят, не спаяны с окружающими тканями и достаточно подвижны, кожа над ними не изменена.
- Не увеличиваются размеры печени и селезенки.
- Температурная реакция отсутствует или выражена в минимальной степени.
- Симптомы общей интоксикации отсутствуют.
- Пациента в большей степени беспокоят симптомы остеохондроза (болит спина в пораженном отделе позвоночника и ограничение подвижности).
- Скомпрометированные участки позвоночника обычно болят или постоянно (боль ноющего характера), или боль возникает внезапно (так называемый прострел).
Наиболее часто воспаление лимфоузлов развивается при шейном остеохондрозе, что связано с особенностями строения анатомической зоны. Во-первых, именно в шее проходит большое количество магистральных лимфатических и кровеносных сосудов, нарушение кровотока не может остаться незамеченным и пройти бесследно. Во-вторых, частота встречаемости шейного остеохондроза у современных жителей намного выше, чем вероятность развития такой патологии в другом отделе позвоночника.
Намного реже встречается лимфоаденопатия при остеохондрозе, которая располагается под мышкой. Это также связано с особенностями анатомического строения зоны. Отток лимфы и крови из подмышечной области легко перенаправляется по дополнительным ветвям при механическом препятствии в виде остеохондроза, то есть внутренние изменения достаточно легко компенсируются.
Необходимо понимать, если болят лимфоузлы именно в подмышечной зоне, следует как можно скорее обратиться к доктору и исключить ряд заболеваний. Скорее всего, причина лимфоаденопатии кроется не в остеохондрозе.
Для человека, далекого от медицины, эти детали наиболее важны, так как позволяют своевременно заподозрить другой заболевание и, следовательно, в кратчайшие сроки обратиться за медицинской помощью.
Следует обратиться за помощью к специалисту, если:
- лимфатические узлы на шее или под мышкой сильно болят;
- боль имеет острый (режущий или дергающий) характер;
- лимфоузлы значительно увеличены в размерах (несколько сантиметров);
- увеличены несколько лимфатических узлов в виде пакета;
- кожа над ними изменена – красная, лоснящаяся;
- при воспалении лимфоузла возникает «красная дорожка» к очагу поражения;
- наблюдаются признаки общей интоксикации (температурная реакция);
- отмечаются симптомы раковой интоксикации (похудение, анемия, отсутствие аппетита).
Причина такого увеличения лимфатического узла, в большинстве случаев, связана с инфекционной патологией. Необходимо обратить внимание на следующие моменты в развитии заболевания:
- наличие контакта с больным животным (сельскохозяйственным или грызуном);
- ссадины и царапины, нанесенные кошкой;
- наличие контакта с инфекционным больным.
Даже если на этом фоне наблюдается обострение остеохондроза, причина локальной лимфоаденопатии кроется в каком-то другом заболевании.
Какие именно исследования понадобятся, а в каких нет необходимости – решать будет доктор. В большинстве случаев информативны:
- общеклинический анализ крови;
- иммунограмма;
- серологические исследования для выявления иммуноглобулинов к микробным агентам;
- УЗИ измененного лимфатического узлы (на шее или под мышкой – другие области мало доступны датчику);
- пункция измененного лимфоузла, если другие исследования не информативны.
В результате комплексной диагностики будет установлено, является ли увеличение лимфатического узла признаком остеохондроза или же причина лимфоаденопатии какое-либо другое заболевание.
Если болит лимфоузел при остеохондрозе, то лечить нужно не его, а основной процесс, то есть непосредственно остеохондроз. Терапия должна быть комплексной, направленной на все имеющиеся нарушения, тогда уменьшаться будет выраженность всех признаков, в том числе и размеры лимфатических узлов. Не желательно заниматься самолечением, прогревать лимфоузел, покрывать его йодной сеткой и прочее, поскольку это может привести к нежелательным последствиям.
источник
Лимфатические узлы не только препятствуют распространению в организме патогенных микробов, но и отвечают за синтез лейкоцитов. Эти образования принимают участие в формировании иммунного ответа, однако они не всегда могут справиться с инфекцией. Если сил организма недостаточно для борьбы с заболеванием, узлы одними из первых реагируют на недуг. Локтевые лимфоузлы воспаляются в ответ на патологический процесс в конечностях.
Лимфоузлы на руках локализируются возле двух самых крупных суставов: локтевого и плечевого. Сеть разветвленных сосудов несет к ним лимфу с пальцев, ладоней, запястья и предплечья с плечом. Локтевые узлы называются кубитальными и их разделяют на две группы:
- поверхностные (локализируются рядом с медиальной подкожной веной руки);
- глубокие (размещаются около плечевой артерии, на дне локтевой ямки).
При нормальном телосложении здоровые лимфоузлы прощупать сложно. Однако у детей и взрослых с признаками недовеса удается пропальпировать их очертания. В норме узлы гладкие, упругие, перекатываются под кожей. Пальпация не вызывает болезненных ощущений у пациента, а на близлежащих участках кожи отсутствуют признаки покраснения.
К факторам, которые способствуют увеличению лимфатических узлов, относится ряд инфекционных болезней. Недуги бактериальной, вирусной и грибковой природы могут вызвать воспаление лимфоузлов руки. Иногда патологический процесс распространяется на близлежащие ткани и сосуды. К таким заболеваниям относятся:
Однако не только наличие инфекции в организме может спровоцировать кубитальный лимфаденит. Воспалительный процесс может перекинуться на лимфатические узлы с близлежащих пораженных участков. Таким образом, локтевые узлы могут быть увеличены в размерах вследствие воспаления сосудов (флебит) и суставов (артрит) руки.
Одной из частых причин воспаления лимфоузла в руке является болезнь кошачьих царапин. Недуг имеет название доброкачественный лимфоретикулёз и развивается в результате занесение в полость раны бактерий с кошачьих когтей. Руки чаще других частей тела подвергаются травмам со стороны домашних животных. Однако этому редко придают значение. Необработанная царапина способна вызвать воспаление локтевых узлов спустя два дня.
Клинические признаки локтевого лимфаденита схожи с протеканием обычного воспалительного процесса. Однако специфическая локализация лимфатического узла сказывается на функционировании всей конечности. К характерным признакам лимфаденита относятся:
- сильные пульсирующие боли в области воспаления (может пропадать при согнутых конечностях);
- ухудшение общего состояния;
- слабость в конечностях;
- повышение температуры тела;
- отек и покраснение воспаленного участка;
- узлы увеличены в размерах и свободно пальпируются;
- отмечают высокую температуру кожи в области локтя;
- изменение текстуры и плотности лимфоузла;
- спаянности узла с окружающими его тканями.
Протекание воспалительного процесса непосредственно рядом с суставом сказывается на его функциональных возможностях. Масштабные отеки могут ограничивать локоть в движении, а сильная болезненность – полностью вывести конечность из строя. Тугоподвижность сустава остро чувствуется на сгибах и может осложниться дистрофическими процессами в костной и хрящевой ткани.
Важно! Боль в области лимфатического узла часто списывают на патологии в суставах или перенапряжение руки
Локтевые лимфатические узлы увеличиваются в размерах и воспаляются под воздействием ряда факторов. Кубитальные лимфоузлы реагируют на патологические процессы ниже и выше сустава, инфекции и близлежащие травмы. Недуги, вызывающие увеличение узла и симптомы лимфаденита, включают в себя:
- инфекционные заболевания, поражающие организм целиком (туберкулез, лейкемия, токсоплазмоз);
- заболевания опорно-двигательного аппарата (артрит, артроз, остеопороз);
- болезнь кошачьих царапин (доброкачественный лимфоретикулез);
- близлежащие травмы (ушибы, раны);
- гнойные воспаления, поражающие локтевой сустав (абсцесс);
В большинстве случаев причина развития лимфаденита кроется в инфекционном процессе или близлежащей патологии. Однако увеличение локтевых лимфоузлов могут сопровождать и недуги, вызванные воздействием физических и химических факторов. Узлы могут воспалиться на фоне обморожения конечностей или массивных ожогов в области предплечья и локтя.
Какие обследования придется пройти при увеличении и воспалении лимфоузлов в области локтевого сустава
Направление дополнительных исследований зависит от предположительного диагноза, который поставил терапевт. Основная цель более тщательной диагностики при помощи лабораторных анализов и медицинского оборудования – выяснение причины недуга. Ознакомиться с заболеванием-первопричиной помогают дополнительные обследования:
- ультразвуковая диагностика (для определения размеров и локализации воспаленного узла);
- компьютерная и магнитно-резонансная томография (с целью изучения структуры лимфоидной ткани и оценки патологического процесса);
- клинический и биохимический анализ крови (для выявления чужеродных бактерий и вирусов);
- биопсия узла (для гистохимического анализа тканей узла);
- тест на онкомаркеры (для выяснения, есть ли следы признаки процессов в основе лимфаденита).
Дополнительные исследования увеличивают шансы на постановку правильного диагноза и дают возможность выяснить, почему узлы воспалились. Анализируя результаты, врач выписывает необходимое лечение или перенаправляет пациента к доктору, специализирующемуся на недуге-первопричине.
Важно! Обращение к лечащему врачу обязательно после выявления первых симптомов заболевания
Обследованием пациента и назначением терапии занимается доктор, специализирующийся на заболевании, которое стало причиной лимфаденита. Симптомы воспалительного процесса исчезают после излечения от недуга-первопричины. Однако процесс выздоровления врачи ускоряют с помощью фармакологических средств, воздействующих на симптомы воспаления. От патологии кубитального лимфоузла лечат:
- инфекционист (в случае инфекционного процесса в организме);
- хирург (при гнойной форме лимфаденита или близлежащих абсцессах);
- ортопед (при патологии в локтевом суставе);
- онколог (если причиной воспаления стал опухолевый процесс);
Патологии вблизи локтевого сустава часто приобретают форму гнойного воспаления и требуют хирургического вмешательства. Поэтому для лечения воспаления кубитального лимфоузла может потребоваться консультация нескольких врачей. Однако своевременное обращение к доктору дает возможность купировать недуг на ранних стадиях при помощи консервативной терапии.
Лимфоузел на руке воспаляется с ярко выраженной клиникой, поэтому часть лечения направлена купирование симптомов. Однако суть терапии кубитального лимфаденита лежит в избавлении от заболевания, ставшего причиной. Для борьбы с недугом применяют консервативные и хирургические методы. В лечении фармакологическими средствами применяют группы препаратов:
Антибиотики и антибактериальные средства
Для борьбы с причиной недуга бактериальной, вирусной или грибковой природы
После операции при гнойном лимфадените:
Диоксидин 0,5% нанести на ватный тампон и тампонировать рану
Для устранения болевых ощущений в области сустава и лимфоузла
Кетолонг по 1 таблетке 1-3 раза в сутки
Для устранения признаков воспалительного процесса (повышение температуры, болезненность, покраснение, отечность)
Дексаметазон взрослым по 1 таблетке 2 раза в день во время или после еды.
Вольтарен Эмульгель мазать 3-4 раза в день на воспаленный сустав при артрите
Если причиной лимфаденита стала аллергическая реакция или она возможна на прием антибиотиков
Супрастин взрослым по 1 таблетке 3-4 раза в день во время приема пищи
Гнойный кубитальный лимфаденит – это воспалительное заболевание, которое приводит к образованию абсцесса при отсутствии лечения. В процесс вовлекается суставная полость, поражаясь множественными гнойными очагами и теряя свои функциональные возможности. Своевременная фармакологическая терапия и физиотерапия предотвращают возникновение осложнений. Сформировавшиеся абсцессы подвергаются хирургическому вмешательству.
Воспаление кубитальных лимфоузлов нередко сопровождается образованием абсцессов и аденофлегмон. В таких случаях консервативного лечения недостаточно и необходимо провести иссечение. Операция представляет собой проделывание надреза с целью высвобождения скопившегося гноя. Полость промывают, обрабатывают антисептиками и дренируют. В некоторых случаях необходимо иссечение целого лимфоузла. Пораженный узел с участками некроза вырезают, захватывая ткани выше и ниже удаленного органа. Следует помнить, что лимфаденопатия при осмотре отличается от абсцесса отсутствием флюктуации.
источник
Суть патологического процесса при артрите заключается в аутоиммунном воспалении, которое распространяется по организму, и приводит к поражению внутренних органов и систем, развитию внесуставных проявлений. В числе системных осложнений — воспаление лимфоузлов (лимфаденит). Увеличение лимфоузлов затрудняет лечение артрита, ухудшает общее самочувствие пациента. В статье обсудим: причины и характер поражения лимфоузлов при артрите, с чем можно перепутать, что делать, какой врач занимается диагностикой и лечением, возможности терапии.
Артрит это системное аутоиммунное заболевание, вызванное нарушением функций иммунной системы, которая начинает воспринимать собственные ткани, как чужеродные. В ответ на угрозу повреждения или действие раздражителя иммунные клетки начинают вырабатывать специальные регуляторные белки — провоспалительные цитокины, которые играют ключевую роль в реакции воспаления, приводят к разрушению тканей. Далее из первичного очага цитокины разносятся по организму, с током крови проникают в периферические органы лимфатической системы, вызывая их воспалительное поражение.
Увеличение лимфатических узлов наблюдается при инфекционном артрите, вследствие попадания патогенных микроорганизмов через лимфатическую сеть с током крови, которая оттекает от первичного очага. Чаще страдают подколенные и локтевые лимфоузлы, реже — шейные, подмышечные, околоушные, пахово-подвздошные, надключичные.
Увеличение лимфоузлов свидетельствует о неблагополучии в зоне, которую обслуживает лимфатический узел. Подобная проблема чаще связана с инфекцией или высокой активностью воспаления, когда происходит поражение органов лимфатической системы, других частей тела.
Увеличение лимфатических узлов в шейной области, возникшее на фоне артрита, часто принимают за аневризму сонных артерий, срединные и боковые кисты шеи, кинкинг-синдром, узлы и кисты щитовидной железы, патологии слюнных желез. Лимфаденит подмышечных лимфоузлов имеет сходную клинику с такими заболеваниями, как:
- Гидраденит. Это поражение апокриновых желез подмышечных впадин. Характеризуется односторонним, реже двусторонним образованием отдельных плотных узелков небольшого размера. Они быстро растут, достигая 1.5 см, сопровождаются зудом, болезненностью, покраснением и отечностью кожи в месте поражения. К общим признакам относят: повышение температуры тела, недомогание, болезненность.
- Добавочная молочная железа. Это аномальное скопление железистой ткани в виде отдельной доли, дольки или полноценной лишней груди. Встречается исключительно у женщин. Проявляется наличием объемного болезненного образования, эластичным на ощупь. Его размеры увеличиваются перед менструальным циклом, в период грудного вскармливания.
- Мастит. Воспаление ткани молочной железы, сопровождается распирающей болью в груди, набуханием, покраснением, ознобом, лихорадкой, уплотнением в груди.
Поражение паховых лимфатических узлов характерно для патологий прямой кишки, заболеваний мочеполовой системы воспалительного и гнойного характера, венерических болезней (тропический бубон, первичный сифилис). Так как, увеличение лимфоузлов — симптом широкого круга заболеваний, то важно выявить в качестве ведущих другие признаки первичной патологии.
Если воспалились лимфоузлы у больных с артритом, то лечение должен назначать врач после комплексного обследования и выяснения точного диагноза. Временно облегчить состояние помогут теплые компрессы: повязку, смоченную теплой водой, приложить к больному месту.
Чтобы снизить высокую температуру тела, нейтрализовать боль разрешается принять обезболивающее или нестероидные противовоспалительные препараты в таблетках. Они оказывают анальгетическое, жаропонижающее и болеутоляющее действие. Далее потребуется консультация терапевта. При остром начале болезни, интенсивной боли, которая не поддается лечению лекарствами, других жизненно угрожающих симптомах необходимо вызвать бригаду скорой помощи.
Пациент с жалобами на суставную боль, утреннюю скованность, снижение объема движений в первую очередь обращается к семейному доктору, который проводит исследование первого уровня, направляет на консультацию к ревматологу. При необходимости к диагностике привлекаются специалисты других областей: инфекционисты, отоларингологи, гастроэнтерологи, травматологи, нейрохирурги, ортопеды, эндокринологи, сосудистые хирурги.
При первичном обращении врач выслушивает жалобы, изучает историю болезни, назначает дополнительные исследования. В лабораторной диагностике показательным является анализ крови, включающий оценку скорости оседания эритроцитов, наличие С-реактивного белка, ревматоидного фактора, anti-CCP. При необходимости проверяют анализы, которые отражают работу внутренних органов. Характерные для артрита изменения подтверждают с помощью рентгенографии, компьютерной томографии, магнитно-резонансной томографии, артроскопии. Выявить происхождение увеличенных лимфоузлов при артрите позволяет биопсия лимфатического узла, анализ крови, исследование костного мозга.
Ортопед • Стромально-васкулярная фракция
Стаж 11 лет
Ортопед • Стромально-васкулярная фракция
Стаж 23 года
Невролог • Иглорефлексотерапевт
Стаж 13 лет
Массажист • Кинетрак
Стаж 14 лет
Физиотерапевт
Стаж 33 года
Невролог • Мануальный терапевт
Стаж 7 лет
Ортопед • Стромально-васкулярная фракция
Стаж 5 лет
Ортопед • Стромально-васкулярная фракция
Стаж 6 лет
Ортопед • Стромально-васкулярная фракция
Стаж 5 лет
Невролог • Мануальный терапевт
Стаж 9 лет
Терапевт • Иглорефлексотерапевт
Стаж 41 год
Невролог • Иглорефлексотерапевт
Стаж 13 лет
Массажист • Мануальный терапевт
Стаж 6 лет
Невролог • УЗД • Мануальный терапевт
Стаж 18 лет
Невролог • Мануальный терапевт
Стаж 9 лет
Мануальный терапевт • Реабилитолог
Стаж 7 лет
Массажист • Реабилитолог
Стаж 29 лет
Ортопед • Невролог
Стаж 23 года
Физиотерапевт
Стаж 31 год
Мануальный терапевт • Массажист
Стаж 5 лет
Лечение артрита проходит под наблюдением ревматолога. Терапию важно начинать, как можно раньше, так как естественный ход болезни предполагает осложнения со стороны внутренних органов и систем. Лечение комплексное, где определенное место занимают медикаменты, физиотерапия, реабилитационные мероприятия, при отсутствии положительной динамики — хирургия. При использовании всех возможностей удается достичь ремиссии или затихания основных процессов, улучшить качество жизни, избавить пациента от боли, воспаления, предупредить усугубление поражения суставов.
В медикаментозном лечении больных артритом, осложненным воспалением лимфоузлов, как препараты первой линии используют:
- Нестероидные противовоспалительные средства. Уменьшают проницаемость сосудистых стенок, тормозят воспаление, обезболивают, снижают общую температуру до нормальной.
- Глюкокортикостероиды. Действуют на всех стадиях воспалительного процесса, в меньшей степени обладают анальгетическим, противоаллергическим, противошоковым действием. Назначают внутрь, местно, внутрисуставно или в виде пульс-терапии.
- Влияющие на ход заболевания. Подавляют активность основных процессов через влияние на иммунную систему, замедляют прогрессирование воспаления, изменяют течение артрита, облегчают тяжесть симптомов.
- Биологические препараты. Содержат в составе человеческий иммуноглобулин, который достигая определенных мишеней блокирует воспалительный сигнал. Как результат — уменьшает воспаление, избавляет от боли, отёков, тормозит повреждения в суставах.
В схему лечения больных артритом попадают и другие препараты: антидепрессанты, миорелаксанты, обезболивающие, противомикробные в соответствии с чувствительностью выявленного возбудителя, вазодилататоры, антиагреганты. Пероральную терапию дополняют местным лечением. Используют компрессы холодом или теплом, мази от боли в суставах. В зависимости от клиники болезни назначают нестероидные противовоспалительные, охлаждающие, согревающие мази, крема или гели.
Конкретные лекарства и схему введения ревматолог рекомендует каждому больному индивидуально. Обычно начинают с более слабых препаратов в таблетированной форме. При отсутствии эффекта или в случае сильных болей назначают внутривенные, внутримышечные или внутрисуставные инъекции.
Необходимость в операции возникает на поздних стадиях ревматоидного артрита в случае отсутствия эффекта от консервативной терапии. По показаниями выполняют: удаление синовиальной оболочки, артропластику на костях, сухожилиях, связках суставов, полное удаление пораженного сустава или замену на искусственный.
Проблему нагноения лимфатического узла при артрите решают вскрытием, дренированием и дезинфекцией очага с последующим назначением антибактериальной и дезинтоксикационной терапии.
Важная роль в комплексном лечение артрита и его осложнений — лимфоузлов, принадлежит нефармакологическим методам коррекции. В сочетании с медикаментозной терапией на раннем этапе хороший лечебный эффект может дать ношение ортезов. Это специальные приспособления, предназначенные для уменьшения нагрузки на пораженный сустав, коррекции и активизации его функций, уменьшения боли. Ортезы широко используют в реабилитационном периоде после операции на суставах.
В остром периоде необходимо создание покоя для области поражения, проведение лекарственного электро- и фонофореза, УВЧ-терапии, магнито- и лазеротерапии. Для уменьшения суставной боли, признаков воспаления, восстановления двигательной активности назначают массаж, лечебную гимнастику. Благоприятное воздействие на костно-суставной аппарат оказывает санаторное и курортное лечение, лечебный душ и ванны, водолечение, использование лечебных грязей.
источник