Иммунизация против столбняка обязательна к проведению для всех: детей и взрослых. Именно благодаря этой прививке миллионы людей имеют защиту от столь опасного заболевания.
Тем не менее, противостолбнячная вакцина, как и любая другая, не лишена побочных эффектов. И шишка после прививки столбняка – один из таких примеров. Речь пойдёт именно об этой проблеме и её решении.
Причиной, по которой люди заражаются столбняком, является столбнячная палочка (или Clostridium tetani, по-латински), попадающая в кровь.
Микроорганизм в процессе жизнедеятельности начинает выделять множество токсинов, которые угрожают человеку нарушением дыхания, мышечными судорогами и расстройством нервной системы. В целях профилактики всем детям ставят комбинированную вакцину, содержащую в себе столбнячный анатоксин.
К типам комбинированных вакцин можно отнести:
От столбняка не существует естественного иммунитета. Поэтому всем детям, которые достигли трёхмесячного возраста, проводится первая иммунизация. Дальнейшие две вакцинации следуют с промежутком в 45 дней.
Ревакцинация проходит в 18 месяцев жизни (то есть, спустя год после третьей прививки). Следующие ревакцинации ставят в 7 и в 14 лет. Затем через каждое десятилетие до конца жизни.

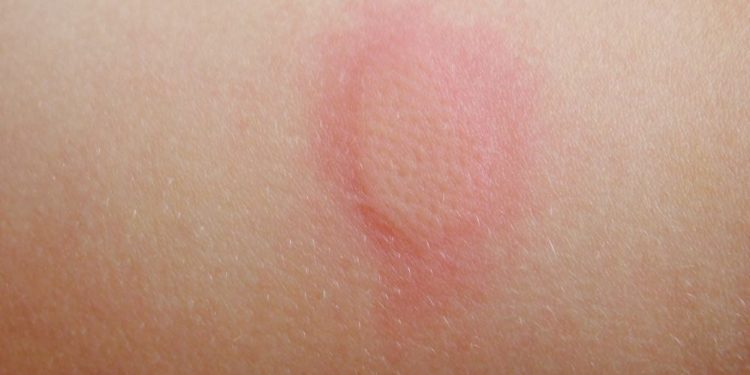
Припухлость образуется за счёт введённого под кожу анатоксина вакцины, который адсорбируется на гидроксиде алюминия. Благодаря ему вирусные клетки долго удерживаются в организме, создавая необходимый иммунный отклик.
Поэтому очень важно вводить вакцину в ту область, где мышечные ткани лучше всего развиты. Именно в таких местах всасывание компонентов препарата происходит наиболее быстро. Для детей, которые не достигли полуторогодовалого возраста, самым подходящим местом для инъекции является бедро.
Затем прививку ставят в область плеча или под лопатку. Окончательное решение по месту инъекции принимает врач, проводящий осмотр. Как уже упоминалось, наиболее оптимальной областью для введения прививки от столбняка считается мышца.
Но если препарат введён недостаточно глубоко, а только под кожу – он слишком медленно проникает в кровь. Это и является главной причиной образования шишки на месте инъекции. Вакцина скапливается в области прокола и рассасывается дольше обычного.
Наличие неприятных ощущений после прививки от столбняка вызвано такими причинами, как:
- гидроксид алюминия в вакцине. Это вещество призвано удерживать анатоксин в месте инъекции, обеспечивая его постепенное всасывание в кровь. Несмотря на свою безвредность, гидроксид алюминия может являться причиной неприятных реакций в месте прививки;
- противококлюшный компонент. Входит в состав комплексных вакцин от столбняка. Он вызывает побочные реакции в немногих случаях, так как несёт в себе ослабленные, но всё ещё живые бактерии коклюша;
- неправильное хранение и перевоз вакцин;
- введение вакцины в подкожную жировую клетчатку. Если по тем или иным причинам инъекция была поставлена не в область мышц, то высока вероятность возникновения уплотнения, покраснения или отёка. К счастью, все они проходят со временем.
Нормальным считается отёк диаметром менее 8 сантиметров, а уплотнение –до 5 сантиметров. Превышение этих норм является причиной для прохождения консультации у врача. Вообще, болевые ощущения в области руки после вакцинации от столбняка – это наиболее распространённая реакция организма. Она является нормальной и не должна вызывать каких-либо опасений.
Самый частый вопрос пациентов, страдающих от боли в месте вакцинации, – как долго может длится эта нежелательная симптоматика? Если были соблюдены все правила иммунизации, то боль должна пройти через пару дней после процедуры.
Но если вакцина попала под кожу и образовала шишку, то неприятные ощущения могут затянуться на месяцы. Здесь помогут компрессы и неаспириновые болеутоляющие препараты.
Также детям можно порекомендовать рассасывающие мази (это может быть Троксевазин или Спасатель детский). Не навредит и однократная доза препарата Нурофен. Но только педиатр сможет подобрать наиболее подходящие средства для эффективного и быстрого рассасывания опухоли.
Взрослые тоже рекомендуется использовать мази. Справиться с неприятными ощущениями после прививки смогут противовоспалительные препараты (например, Найз или Ибупрофен).
Прививка от столбняка для большинства людей проходит без серьёзных осложнений. Тем не менее, для некоторых людей могут иметь место множество побочных эффектов и осложнений.
Как уже упоминалось, возникновение опухоли на месте прививки – не более чем результат попадания вакцины под кожу. Несмотря на то, что процесс рассасывания может занимать месяцы — это не является поводом для волнения и не требует вмешательств.
Только в случае когда негативная симптоматика длится дольше положенного, следует обратиться к врачу. Больше внимания стоит уделить другим состояниям человека, которые могут быть вызваны вакциной от столбняка.
К наиболее опасным осложнениям можно отнести:
Вышеназванные побочные эффекты служат серьёзным поводом для беспокойства и требуют скорейшего врачебного вмешательства. Взрослые люди, как правило, легче переносят иммунизацию от столбняка по сравнению с детьми. Реакция каждого ребёнка индивидуальна и если после прививки опухла и болит область укола, то это нормально.
Помимо этого, у ребёнка может наблюдаться:
К тяжёлым симптомам, требующим незамедлительного внимания, относят:
- судороги;
- сильный насморк;
- явные кожные реакции;
- изменения в работе миокарда;
- рвоту и диарею.
Но подобные осложнения у детей – достаточно редкое явление. Некоторые люди опасаются, что если намочить шишку после прививки, то может возникнуть множество проблем. На самом деле, место укола разрешается мочить водой.

- употреблять алкоголь в течение недели после иммунизации;
- посещать сауны или бани в течение пяти дней после прививки;
- натирать место инъекции, наносить туда косметические средства;
- принимать тяжёлые физические нагрузки на вышеуказанный период.
Врач аллерголог-иммунолог о том, почему после прививки опухает и болит и место укола:
Прививка от столбняка — наиболее простой и проверенный способ для защиты человека от этой болезни. Хотя данная вакцина и не лишена побочных эффектов, всегда есть возможность приобрести нужное средство, способное облегчить состояние пациента после иммунизации.
Возникновение шишки после прививки – малая цена за риск заражения столбняком. Особенно учитывая то, что уплотнение всегда проходит самостоятельно.
источник
Не все препараты можно вводить внутримышечно, а в терминальных состояниях (оказание медицинской скорой помощи) без внутривенных инъекций не обойтись.
Иногда после инъекции или капельницы наблюдаются такие явления:
- место укола краснеет, вокруг него «растекается» гематома, которая может охватить всю руку;
- возникают уплотнения на сгибе локтя;
- рука отекает, болит и не сгибается;
- на предплечье по ходу вены заметна красная полоса, а сама вена выпячивается, и к ней больно притронуться.
С некоторыми постинъекционными осложнениями легко справиться в домашних условиях, другие нужно лечить амбулаторно под контролем врача. При необходимости пациента госпитализируют, и если консервативная терапия не помогает, проводят операцию (вскрытие абсцесса, удаление тромба из вены и др.).
Чаще всего осложнения после внутривенного укола возникают из-за нарушения правил асептики и антисептики и ошибок во время процедуры: неверно подобранного диаметра и длины иглы, объема и скорости введения лекарства. Некоторые растворы (хлористый кальций и калий, Доксициклина гидрохлорид, раствор глюкозы 40 %) при быстром введении вызывают спазм сосуда, сужение его просвета и воспаление сосудистых стенок — флебит. Кровоток в пораженной вене замедляется, и со временем в ней могут образоваться кровяные сгустки — тромбы; большое количество хлористого кальция под кожей может спровоцировать некроз (отмирание) тканей.
Воспаления возникают и по другим причинам. Они связаны с особенностями препаратов, состоянием здоровья пациентов или длительным лечением:
- Ряд препаратов, например, Анальгин, Кеторол®, Диклофенак, магнезия способны вызвать асептическое воспаление вены.
- Когда игла прокалывает сосуд насквозь или не достигает его, и лекарство попадает под кожу, а не в вену, в жировой ткани или в мышце руки образуется гематома. Небольшое скопление крови под кожей рассасывается без лечения, но обширные гематомы иногда нагнаиваются.
- Даже «маленькие» иглы способны травмировать вены и спровоцировать осложнения у людей с ослабленным иммунитетом, онкологических больных, диабетиков. Риск осложнений возрастает у инъекционных наркоманов.
- Воспаление вен руки развивается при вынужденной длительной постановке внутривенного катетера (например, для химиотерапии); его иногда провоцирует некачественный материал катетера.
Таким образом, полностью «застраховаться» от постинъекционных осложнений невозможно, особенно если уколы или капельницы делаются не в больнице, а дома (например, для срочной детоксикации, при терминальных состояниях). Однако, если вовремя заметить воспаление и начать терапию, с ним можно справиться.
В большинстве случаев врач без труда устанавливает причину осложнения, если это инфекция или последствия попадания препарата под кожу. Однако в некоторых случаях для уточнения диагноза понадобятся инструментальные исследования и анализы:
- «шишка» на месте укола может оказаться гематомой, но это может быть и тромб в вене, который грозит в случае отрыва закупорить важную артерию;
- уплотнение на сгибе локтя нужно дифференцировать между гематомой и набухшим лимфоузлом.
Если на второй день после капельницы или внутривенного укола отек не спадает, у вас повысилась температура, вы чувствуете себя вялым и разбитым, немедленно обратитесь к врачу! Чтобы уточнить причину воспаления, он назначит вам дополнительные обследования:
- ангиографию вен и артерий руки для диагностики флебита, тромбофлебита, других заболеваний сосудов, связанных или не связанных с инъекцией;
- анализ крови (он «расскажет», есть ли в организме воспаление) и коагулограмму, чтобы выяснить, нормально ли у вас свертывается кровь.
Иногда в результате УЗ исследования и лабораторных анализов выясняются факторы риска, которые спровоцировали острую реакцию вены на инъекцию или тромбоз вены. Это может быть сужение сосудов на фоне атеросклероза или нарушение свертываемости крови, вызванное еще не выявленным внутренним заболеванием.
Для местной терапии постинъекционных гематом применяют мази и гели с диклофенаком, гепарином (Гепариновая мазь, Лиотон® гель), троксерутином (Троксевазин®, Индовазин®). Эти препараты обладают свойством разжижать кровь, и, проникая сквозь кожу, они рассасывают уплотнение и снимают боль.
- Их нельзя применять при язвенно-некротических процессах в коже и людям с повышенной проницаемостью сосудов.
- Даже для местного лечения их с осторожностью используют при заболеваниях с пониженной свертываемостью крови и склонностью к кровотечениям. Не рекомендуется одновременно принимать таблетки Аспирина, Диклофенак, Ибупрофен и другие НПВС, которые снижают свертываемость крови.
На невскрывшиеся абсцессы накладывают компрессы с мазью Вишневского. Действенное средство при отеке без нагноения — полуспиртовые компрессы на основе Димексида (50 % Димексида и 50 % воды). Пропитанную раствором марлевую салфетку накладывают на воспаленную зону, укутывают полиэтиленом и обвязывают тканью. Процедуру проводят полчаса.
Когда под кожу попадает хлористый кальций, лучше обратиться за первой помощью к врачу. Он обколет участок вокруг места укола раствором Новокаина, чтобы уменьшить концентрацию раздражающего вещества в тканях и не допустить некроза. После этого лечение продолжают дома — компрессами из Димексида или с мазью Вишневского.
Если через сутки отек не уменьшился, появились температура и слабость, продолжать лечение без консультации с врачом нельзя: возможно, вам необходимы антибиотики, антигистаминные препараты или хирургическое лечение. Единственное, что вы можете делать дома, — четыре-пять раз в день накладывать на воспаленное место холодные компрессы. Чтобы рука меньше болела, носите ее на перевязи.
Гнойный абсцесс вскрывают амбулаторно в манипуляционном кабинете, промывают, накладывают повязку и назначают антибиотики. Флебиты, вызванные внутривенными инъекциями и капельницами, обычно лечат в стационаре. В больнице врачам проще предупредить опасные осложнения (тромбоэмболию, флегмону) или вовремя оказать помощь, если они возникнут.
Постинъекционный флебит на начальных стадиях лечат консервативно. В зависимости от симптомов при асептическом воспалении местно применяют:
- мази на основе гепарина, троксерутина, диклофенака;
- полуспиртовые компрессы и компрессы с мазью Вишневского.
При развитии гнойного воспаления абсцесс на руке вскрывают, иссекают края раны и назначают заживляющее лечение, например, губчатыми повязками с препаратами серебра (Biatain Ag и др.). Они представляют собой готовые «подушечки» 10 х 10 или 15 х 15 см, пропитанные лекарственным раствором, которые накладывают на рану раз в несколько суток.
В зависимости от тяжести заболевания или наличия сопутствующих нарушений здоровья назначают разжижающие кровь препараты (антикоагулянты), противовоспалительные средства (Ибупрофен, Диклофенак, Нимесулид и др.). При необходимости прописывают антибиотики и лекарства для купирования аллергии.
источник
Существуют заболевания, при которых обычные инъекции могут быть неэффективны. В этих случая ставят капельницу. Плюс капельного вливания в том, что лекарство поступает в кровь в течение длительного времени. Еще один положительный момент, препарат, вводимый капельным методом, начинает действовать быстрее, что может быть очень важно при оказании неотложной помощи. Однако встречаются и неприятные последствия капельного вливания. В данной статье рассмотрим вопрос: если опухла рука после капельницы что делать и как снять отек.
Одной из самых распространенных причин отекания, является попадание лекарственного препарата не в вену, а в мягкие ткани руки. Это может произойти если игла сдвинулась в процессе, либо если медсестра изначально поставила капельницу неправильно. Отёк при этом появляется мгновенно, рука распухает от самого локтя. При этом конечность может увеличиться в 2 — 3 раза. В последствии появляются болевые ощущения и скованность движений.
Еще одним осложнением после укола может стать постинъекционный инфильтрат (шишка). В месте введения лекарства появляется подкожное уплотнение, которое в последствии рассасывается самостоятельно. Однако если шишка большая, следует все-таки принять некоторые меры для снятия припухлости.
Иногда при несоблюдении правил асептики может развиться абсцесс. Если после внутривенного укола опухла и покраснела рука, повысилась температура, а место отека вызывает болезненные ощущения, возможно под кожей образовалась гнойная полость (абсцесс). В этом случае необходимо срочно обратиться к хирургу, ведь такой вид отека самостоятельно не рассасывается.
При использовании некоторых медицинских препаратов может возникнуть аллергическая реакция. Она обычно протекает в виде крапивницы или отека Квинке. Чаще всего аллергическая реакция становится заметна через 20 — 30 минут после инъекции. Аллергия зачастую возникает на анальгетики, антибиотики (группа пенициллина), сульфаниламидные препараты.
Если отек рук после капельницы, появился в результате попадания лекарства в мягкие ткани или просто образовалась шишка, то сами по себе они не опасны, однако приносят некоторый дискомфорт. Если принять определенные меры, они рассосутся в течении 3-5 дней.
Наиболее опасным осложнением после укола является абсцесс. При несвоевременном лечении может вызвать серьезные осложнения.
Если сразу же после укола в вену опухла рука и лекарственный препарат начал попадать в ткани, вместо вены, необходимо позвать медсестру. Она поправит иглу и даст необходимые рекомендации по снятию отечности. Это может быть как медикаментозная помощь, так и народные рецепты. При образовании уплотнения (шишки) можно применять те же средства.
Из медикаментов обычно назначают:
- Троксивазин;
- Лиатон;
- Гепариновая мазь;
- Магнезия в ампулах для компресса;
- Декзаметозон;
- Детралекс;
- Димексид.
Мази наносятся каждые 60 минут. Компресс с магнезией меняют по мере высыхания. Также на месте отекания рисуют йодную сетку.
Самостоятельно можно применять такие народные средства:
- спиртовой компресс – смешать спирт с водой в равных пропорциях, можно также использовать водку. Смочить раствором кусочек ваты или марли, положить на припухлость, сверху полиэтиленовый пакет и снова слой ваты. Замотать бинтом, выдерживать 5-6 часов;
- компресс из капустных листьев – помять лист так, чтобы он начал немного сочиться. Прикладывать к отеку и приматывать бинтом. Менять по мере высыхания;
- компресс из алоэ – лист разрезать на две части, прикладывать на место припухлости;
- компрессы из морковки, картофеля и огурца. Выбранный овощ потереть на терке, завернуть в один слой марли. Когда высохнет, поменять;
- компресс с мазью Вишневского – нанести мазь на несколько слоев марли, сверху накрыть полиэтиленом и зафиксировать бинтом. Держать около 6 часов;
- медовые лепешки – 1 ст.л. меда растопить на водяной бане. Смешать с мукой или ржаным хлебом. Прикладывать к месту припухлости на ночь. При легком отеке руки после капельницы можно просто намазать медом.
При развитии аллергической реакции на вводимый препарат, необходимо принять антигистаминное средство (Супрастин, Диазолин, Лоратадин). А на отечное место можно наложить холодный компресс.
В случае возникновения абсцесса самолечением лучше не заниматься. Врач назначит необходимый курс терапии, а в некоторых, особо запущенных случаях, может понадобиться хирургическое вмешательство.
Легкие припухлости руки после капельницы не опасны. Они могут сходить самостоятельно или при помощи некоторых народных средств. Однако если отек не рассасывается в течение длительного времени, сопровождается болезненными ощущениями, повышением температуры тела, то необходимо обратиться к врачу. Некоторые серьезные осложнения могут быть очень опасными, поэтому требуют своевременного лечения.
Любая инъекция является инвазивной медицинской процедурой. И, естественно, как и любое другое вмешательство в живой , она может спровоцировать возникновение нежелательных последствий. К таким осложнениям можно отнести гематому, опухоль после укола в вену или мышцу, абсцесс, повреждение нервных окончаний, аллергическую реакцию.
Давайте коротко рассмотрим виды данных осложнений, обсудим их причины, а также выясним, какие методы их лечения имеются:
Основные осложнения после инъекций
Гематома (попросту — синяк). Это обычно небольшое кровоизлияние от укола, развивается под кожей в области в ведения лекарства. Происходит вследствие повреждения кровеносного сосуда от слишком быстрого вливания лекарственного препарата. Также гематома, иногда сопровождающаяся небольшой опухолью в месте укола, может появиться от повреждения сосуда иглой при ее неудачном введении.
Обычно синяк не доставляет больших неудобств, быстро проходит. Поэтому специального лечения не требует.
Опухоль, шишка (постинъекционный инфильтрат). Нередко после инъекции наблюдается это осложнение, в виде подкожного уплотнения в месте введения лекарства. Чаще всего такие опухоли от укола рассасываются сами собой. Если же шишка большая, плохо «расходится» ей можно помочь. Существуют как медицинские препараты, так и народные средства. О них я расскажу чуть позже.
Нужно сказать, что длительно не рассасывающаяся (2-3 недели) шишка — является поводом для беспокойства, так как при неблагоприятных обстоятельствах, она может развиться в такое осложнение, как абсцесс.
Абсцесс (нарыв). Обычно развивается по причине проникновения с кровью гноеродных микробов. Они попадают в из области поврежденного при уколе кожного покрова. Абсцесс представляет собой воспалительный процесс, характеризующийся расплавлением кожи и развитием гнойной полости. , охраняя от воспаления здоровые ткани, инкапсулирует участок гнойного воспаления. При этом образуется отек, покраснение кожи, болезненное уплотнение (шишка).
Если имеются признаки абсцесса, нельзя медлить. Нужно срочно показать воспаление врачу. Самостоятельно не лечите абсцесс ни теплыми, ни холодными компрессами. должен проводить только врач. Причем, может быть как оперативным (вскрытие гнойника, вычищение омертвевших тканей, установка дренажа), так и консервативным, с помощью специальных мазей и лекарственных препаратов.
— Повреждение нерва (нервных окончаний). Это осложнение чаще всего происходит не от укола в вену или подкожной инъекции, а после внутримышечного введения лекарственного препарата. Встречается, к счастью, нечасто. проводится врачом. Обычно назначают курс приема витаминов группы В.
— Аллергическая реакция на введенное лекарство. реагирует на препарат практически сразу. Появляются характерные проявления аллергии — зуд, припухлость, отечность, покраснение на месте укола. Могут также наблюдаться общие проявления — , слезотечение и др. проводит врач. Также лекарственный препарат, вызвавший реакцию, заменяют другим лекарством.
Как лечить уплотнения, шишки от инъекции?
В первую очередь, следует убедиться, что шишка от укола в вену, мышцу или подкожно, не имеет признаков абсцесса. Если при этом повышается температура, наблюдается отечность, пульсирующая боль, заниматься лечением самостоятельно нельзя. Нужно обратиться к врачу, чтобы избежать развития очень тяжелых последствий.
Если признаки гнойного воспаления отсутствуют, можно справиться с уплотнением на месте укола самостоятельно, используя лекарственные препараты или народные средства.
Тут лучше приобрести специальные мази, в состав которых входит гепарин или троксерутин. Хорошо рассасывают шишки от внутривенных, внутримышечных уколов аптечные препараты димексид, метилурацил. Также можно воспользоваться (при боли) препаратами спазмалгон, кетанов и т. д.
Можно сделать спиртовой компресс, предназначенный для эффективного рассасывания подкожного уплотнения. Для его приготовления нужно развести водку с димексином в пропорции 1х4. Чтобы не обжечь кожу, место наложения компресса смажьте жирным кремом. Потом смочимте плотный кусочек ткани приготовленным средством, приложите к больному месту, сверху накройте пленкой, закрепите повязкой.
И, конечно же, не следует забывать о простом средстве против припухлостей от уколов — сеточке из йода. Нарисуйте с помощью спички сеточку йодом по поверхности кожи, где имеется шишка.
Хорошим средством является многолетний алоэ. Помойте лист растения, измельчите до состояния кашицы. Выложите на сложенный в несколько раз кусок марли или бинта, приложите к больному месту. Закрепите пластырем или повязкой.
— Хорошим средством является лист лопуха или капусты. Помните чистый листик в ладонях, приложите к шишке.
Конечно, существует множество способов устранения шишек от инъекций. Но все же, самый лучший способ — профилактика их возникновений. Чтобы свести риск осложнений к минимуму, пользуйтесь лишь качественными шприцами. Также очень важны выбор места, глубина и скорость введения препаратов. Будьте здоровы!
Синяк после укола в вену может иметь разный оттенок в каждом конкретном случае: лиловый или темно багровый. При рассасывании такового цвет меняется на зеленый или желтый. Как правило, подобное осложнение после инъекции исчезает самостоятельно, по истечении одной или нескольких недель. Чтобы ускорить процесс рассасывания, необходимо применение специальных мазей и народных средств.
Например, можно довериться в данном вопросе проверенной медсестре. Большинство людей перед посещением того или иного специалиста узнают отзывы у своих знакомых, друзей или родственников. Именно «легкая рука» медсестры указывает на ее профессионализм, и это немаловажно: болевой синдром после процедуры не возникает, так же, как и видимые следы на коже.
В любом случае необходимо контролировать процесс проведения инъекции и следить за своими ощущениями. Если возникла боль, стоит сказать об этом медсестре, которая делает укол. В данном случае можно косвенно считать, что иглой травмировалась задняя венозная стенка.
Иным методом профилактики подобного осложнения считается правильное прикладывание ватки на место укола и верное положение руки. Так, ватка должна плотно прижимать место, где проводилась инъекция, а рука должна быть согнутой в локтевом суставе. Такое положение рекомендовано задержать на 5-10 минут, чтобы не образовалась гематома. Если укол сделали ребенку, который в силу своей неподвижности не сможет выдержать руку в таком положении, ему накладывают тугую повязку.
Иными профилактическими мероприятиями, которые помогут избежать образования синяка, считаются:
- использование достаточного количества асептического средства;
- правильный выбор места, где нужно ввести лекарственный препарат;
- использование иглы соответствующей длины;
- использование трехкомпонентного одноразового шприца;
- медленное введение иглы.
Не всегда синяк рассасывается самостоятельно. Рекомендовано посетить специалиста, если гематома не исчезает на протяжении длительного времени, а также, если появилось уплотнение, гиперемия или заметная опухоль. Такие симптомы могут сигнализировать об образовании абсцесса.
Совместно с гематомой после укола могут возникнуть следующие патологические состояния, которые имеют свои причины:
- Опухолевидное новообразование или шишка. Иными словами – постинъекционный инфильтрат, который выглядит, как подкожное уплотнение в области введения иглы. Как правило, подобные шишки исчезают самостоятельно, но только, если их размер небольшой. При значительном увеличении инфильтрата необходимо применение специальных мазей или народных средств, которые помогут быстро рассосать новообразование.
- Нарыв или . Причиной этому выступает проникновение в организм патогенных микроорганизмов вместе с кровью. В данном случае происходит развитие воспалительного процесса и образование полости, которая содержит гной. Защитные силы иммунитета человека препятствуют распространению воспаления на здоровую ткань, инкапсулируя область с гноем. По этой причине и образуется шишка, то есть абсцесс, кожный покров над которым краснеет.
- Травмирование нерва. Редко такое осложнение возникает на фоне проведения внутривенной инъекции. Зачастую, оно наблюдается после введения препарата в мышцу.
- Признаки аллергической реакции организма на вводимый лекарственный препарат. Симптомы такого патологического состояния следующие: зудящий синдром, отек, краснота кожи в области проведения инъекции. Кроме местной реакции может возникать слезотечение и .
- И синяк, возникший после укола в вену, и другие осложнения требуют специфического лечения.
Из медикаментозных средств, которые часто назначают специалисты для лечения постинъекционных синяков, можно выделить такие, как мазь Троксерутин и Гепариновая мазь, Бадяга, Синяк–ОФФ и др. Использовать местные препараты рекомендовано 2 раза в день, смазывая место с гематомой. Можно прибегнуть и к народным средствам, которые не менее действенны в терапии синяков:
- Капуста и . Из капустного листа необходимо получить сок, слегка отбив его кухонным молоточком. После отбивания на лист накладывают тонкий слой меда, после чего прикладывают компресс к пораженному месту, забинтовывают и выдерживают до утра. Процедура делается перед сном.
- Йод. Против постинъекционных синяков хорошо помогает йодная сетка, но только, если у человека не наблюдается индивидуальной непереносимости данного компонента. Рисовать сетку необходимо несколько раз в день.
- Мед и хрен. Компоненты смешивают в соотношении 1 ст. ложка меда на 1 ч. ложку натертого хрена, после чего добавляют к массе растительное масло, яичный желток, муку. После замешивания мягкого теста к больному месту прикладывают лечебный компресс, накрывая сверху полиэтиленом и, выдерживая до утра. Процедура проводится перед сном.
- (тертая) и мед. Смешать компоненты в соотношении 2:1. Компресс прикладывают на гематому несколько раз в день.
Если во время инъекции произошло повреждение нерва, лечение, как правило, заключается в приеме витаминов группы B. При образовавшемся абсцессе могут назначить как консервативную терапию, которая требует применения мазей, так и оперативное лечение, в ходе которого гнойник вскрывают, очищают мертвые ткани, устанавливают дренаж.
В любом случае синяк после проведения инъекции – не естественное явление. Если маленькая гематома не нуждается в специфическом лечении, то синяк внушительного размера требует незамедлительной врачебной помощи. Только так можно предотвратить негативные последствия.
Видео вас познакомит как в домашних условиях избавиться от синяков после внутривенных инъекций:
источник
Многие препараты предназначены только для внутривенного введения. Кроме того, подобные уколы необходимы при купировании острых состояний. В то же время при некоторых условиях этот метод введения лекарства может стать причиной появления нежелательных реакций. Если после укола в вену болит рука, делать повторные инъекции в ту же область не рекомендуется, т.к. это может усугубить ситуацию.
Наиболее часто болит вена после укола в случаях, когда при введении препарата была нарушена техника антисептики или проведения процедуры. Если место укола покраснело и начало вздуваться, проблема может крыться в недостаточной обработке спиртом места введения инъекции. В этом случае высок риск занесения инфекции. Если рука болит и опухла, после укола проблема может крыться в следующих нарушениях проведения процедуры:
- неправильный выбор длины и диаметра иглы;
- слишком большой объем препарата;
- высокая скорость введения раствора;
- травмирование вены.
Кроме того, спровоцировать образование гематомы, а иногда и абсцесса может прокалывание насквозь или недоведение иглы до сосуда, из-за чего препарат вводится не в вену, а в жировую клетчатку или под кожу. Быстрое введение некоторых растворов способно спровоцировать воспаление и спазм стенок сосудов, а также сужение их просвета. К ним относятся:
- Доксициклина гидрохлорид.
- Хлористый калий.
- Хлористый кальций.
- Раствор глюкозы 40%.
Кроме того, при введении растворов таких лекарств, как Диклофенак, Кеторол и Анальгин, возможно развитие воспаления вены асептического характера. В этом случае вена надувается, что приводит к появлению боли. Рука может начать болеть после внутривенного укола, если человек не держал положенное время ватку на месте введения препарата.
В этом случае высок риск появления неприятных ощущений и гематомы.
Если пациенту ставились капельницы через внутривенный катетер, который не снимался длительное время, после ее устранения могут появляться нежелательные реакции. Если вена вздулась и заболела после устранения катетера, это свидетельствует о повреждении и воспалительном поражении стенки сосуда.
Если место незначительно надувается или отекает после проведения укола, а также при возникновении небольших гематом, никакого лечения не требуется. Такие дефекты исчезают за 1-3 дня. Для ускорения процесса можно прикладывать холодные компрессы к месту инъекции.
Крупные гематомы могут инфицироваться, что может стать причиной формирования флегмоны или абсцесса. Таким образом, при образовании такого дефекта необходимо обратиться к врачу для назначения лечения. Для ускорения рассасывания гематомы рекомендовано применение препаратов, содержащие компоненты, разжижающих кровь. Часто назначаются гели и мази, включающие такие вещества, как гепарин, диклофенак, троксерутин и т.д. Данные активные компоненты в больших дозах содержатся в таких препаратах, как:
При формировании абсцесса может быть рекомендовано накладывание мази Вишневского. Такие компрессы ускорят вскрытие абсцесса. Если имеется сильный местный отек, желательно накладывать на пораженную область марлю, смоченную в 50% водном растворе Димексида.
Поверх компресса прикладывается полиэтилен, препятствующий быстрому высыханию ткани.
Кроме того, при флегмонах и абсцессах, сформировавшихся после укола, может потребоваться прохождение курса терапии антибиотиками. Это особенно важно, если после укола возникли признаки общей интоксикации, в т.ч. слабости, повышения температуры, озноба и т.д.
Если под кожу был случайно введен хлористый кальций, место отека и покраснения врач должен обколоть раствором Новокаина. Это позволит подавить токсическое действие препарата на мягкие ткани и снизит риск некроза.
При выявлении признаков флебита, т.е. выраженного воспаления стенки вены, пациент должен проходить лечение в стационаре, чтобы снизить риск развития осложнений, в т.ч. флегмоны и тромбоэмболии.
При крупных абсцессах и флегмонах, сопряженных с высоким риском появления сепсиса, может потребоваться хирургическое лечение. В этом случае сначала скальпелем вскрывается полость дефекта, удаляется гной и выполняется обработка антисептиком. После этого накладывается стерильная повязка.
Чтобы снизить риск появления нежелательных реакций, важно соблюдать правила проведения внутривенных инъекций. Важно правильно проводить антисептическую обработку, подбирать объем и диаметр иглы, контролировать скорость введения раствора и т.д.
Чтобы избежать появления неприятных ощущений, сразу после инъекций следует оставить ватку прижатой к месту введения препарата и согнуть руку в локте. В таком положении руку нужно задержать на 15 минут. Это снизит риск формирования гематомы. При наличии склонности к появлению синяков после уколов нужно на кожу нанести йодную стенку.
В ряде случаев, чтобы избежать возникновения крупных гематом и других осложнений, рекомендуется прикладывать холодные компрессы. В профилактических целях можно применять мази, содержащие разжижающие кровь вещества.
источник
Внутривенные инъекции являются неотъемлемой частью выполнения диагностических процедур и лечения многих заболеваний. Многие пациенты хорошо переносят данную процедуру. Но есть такие, у которых в силу индивидуальных особенностей или других факторов, возникают осложнения в виде болевого синдрома в руке. Что делать в ситуации, если после укола в вену болит рука, необходимо знать заранее, чтобы избежать серьезных осложнений.
Причин из-за чего после укола болит рука, может быть несколько. Чаще всего нежелательные последствия случаются в результате вливания некачественных лекарственных препаратов, нарушений норм асептики и ошибок в ходе манипуляции.
Вливание в вену медикамента ненадлежащего качества: с истекшим гарантийным периодом, нарушением технологии производства, целостности упаковки. Также несоблюдение условий хранения и т.д. может приводить к появлению различных реакций у больного, в том числе к болям в руке. К примеру, изготовленный раствор низкого качества, или нарушение пропорций разведения лекарства способны «сжечь» венозный сосуд.
Если у пациента заболела рука после инъекции в кровоток, то это может говорить о нарушении медицинской сестрой техники процедуры, а именно:
- использование тупой, неподходящей по своему назначению иглы;
- проставление инъекции в неподходящее место;
- многократное введение укола в одно и тоже место;
- поломка иглы в процессе венопункции;
- игнорирование правил обработки области укола.
Как, правило, внутривенные процедуры делают в медучреждениях медицинские работники. Чтобы избежать неприятных последствий процедуры, медицинская сестра должна строго придерживаться основных требований при проставлении укола:
- следить внимательно за подготовкой лекарственного средства. Больной должен получать тот препарат, который назначает врач;
- выполнять асептические и антисептические нормы;
- надевать стерильные перчатки перед манипуляцией, извлекать воздушные пузырьки из шприца (для этого нужно, предварительно собрав их в один крупный, легким стуканьем пальца по инструменту, вытеснить);
- соблюдать технику проведения манипуляции.
Если после внутривенной процедуры может болеть рука, это указывает на следующие возможные патологические состояния:
- внезапное повышение температурной отметки тела, лихорадочное состояние относится к фебрильным реакциям организма. Это случается при вливании в вену растворов плохого качества;
- резкие боли в сердце, удушье, приступ кашля, цианоз верхней половины тела могут свидетельствовать о масляной или воздушной эмболии. Развивается при случайном внедрении в кровоток масляных составов, рассчитанных для внутримышечного или подкожного вливания, или воздуха из шприца;
- головокружение, коллапс, сбои ритма сердца – могут быть следствием быстрого вливания лекарства;
- если распухла рука, опухает место пункции, наблюдается болезненный отек. Это может произойти вследствие вливания раствора не в кровеносный сосуд, а в окружающие ткани. Случается, по причине того, что плохо зафиксированная игла сдвинулась в ходе манипуляции;
- когда болит вена после укола, имеется уплотнение в районе прокола, то это может свидетельствовать о возможном воспалении мягких тканей в зоне укола – инфильтрат, абсцесс, некроз кожи;
- боль пульсирующего характера после инъекции, высокая температура, сильная отечность (рука как будто вздулась, а спустя 2 суток после укола еще больше надувается), покраснение, а затем и посинение, выпячиваются и вздуваются вены – перечисленные признаки являются симптомами постинъекционного флебита;
- гематомы на области укола возникают у пациентов, имеющих ломкие сосуды или проблемы со сбоями в системе гемостаза;
- зуд, краснота, сыпь после инъекции могут говорить об аллергической реакции на введенный препарат. Такие симптомы, как учащенное дыхание, рвотные позывы, зуд кожных покровов, снижение артериального давления, потеря сознания, цианоз говорят о развитии анафилаксии, очень опасной формы реакции.
В основном специалист без особых проблем выявляет причину осложнения, если это инфекция или последствия неправильного проведения венопункции. Но в ряде ситуаций для точного диагностирования необходимо комплексное обследование пациента:
- твердый сгусток на участке пункции может быть гематомой. Но это может быть и тромб в сосуде, который опасен тем, что в случае отрыва способен перекрыть важную артерию;
- образование в локтевом углублении необходимо дифференцировать между гематомой и воспаленным лимфатическим узлом.
Если на следующие сутки после капельницы либо внутривенного укола отек не проходит, наблюдается повышенная температура, общее недомогание, то требуется срочная врачебная помощь. Для уточнения причины воспалительного процесса, специалист назначает дополнительную диагностику:
- рентгеноскопическое исследование вен и артерий руки для диагностики флебита, тромбофлебита, прочих патологий сосудов, связанных или не связанных с венопункцией;
- общий анализ крови, который выявляет имеется ли в организме воспалительный процесс;
- гемостазиограмму для определения показателей свертываемости крови.
Многое в профилактике от гематом зависит от техники проведения уколов. Потому всегда необходимо обращаться к квалифицированным медицинским работникам.
С целью профилактики образования синяков после внутривенных уколов необходимо:
- использовать шприцы для инъекций, состоящие из трех компонентов (с резиновым уплотнителем). С помощью такого инструмента раствор вливается равномерно, без образования кровоподтеков;
- вливать средство равномерно, в медленном темпе, плавно, без остановки и рывков;
- вводить иглу при инъекции не до конца;
- обрабатывать зону пункции 2-мя проспиртованными ватными шариками (до укола и после него);
- использовать только качественные инструменты и расходные материалы.
Пациент также может предотвратить образование синяков, придерживаясь некоторых правил:
- удерживать ватный тампон в области пункции не меньше 10 мин., немного прижав его;
- не растирать область инъекции;
- доверять выполнение внутривенных инъекционных манипуляций только специалистам;
- использовать по рекомендации врача аптечные и народные средства, ускоряющие рассасывание гематом.
источник
Современные вакцины, в отличие от препаратов предыдущих поколений, вызывают гораздо меньше осложнений. Прививки в руку ставят в основном аппаратом, иногда обычным уколом.
Однако иногда возникает ряд побочных эффектов, которые не особо опасны, но доставляют немало неприятных минут.
К ним относится и боль в руке вакцинации.
Чаще всего, неприятныу симптомы появляются не сразу, а через некоторое время.
- Сперва пациента начинает беспокоить боль: слабая вначале, постепенно она нарастает и из точки укола распространяется по всей руке.
- Зона укола краснеет и воспаляется, кожа становится горячей на ощупь.
- Иногда на месте инъекции появляется припухлость, реже – абсцесс. Если отек не превышает 4-5 см в диаметре и спадает через 2-3 дня – беспокоиться повода нет.
- Чувствительность конечности нарушается, рукой больно шевелить.
Все вышеописанные симптомы называются поствакцинальными реакциями и не требуют особого лечения, но только в том случае, если через 2-3 суток после процедуры пациент приходит в норму.
Причин может быть несколько:
- Если у пациента есть аллергия на вводимый препарат. Помимо боли могут отмечаться и другие симптомы: крапивница, зуд, повышение температуры, отек гортани, в тяжелых случаях – анафилактический шок. Прививку от гриппа нельзя делать людям, страдающим от аллергии на куриный белок.
- Образование синяка. Если укол был сделан неумело и иголка попала в мягкие ткани, задев крупный сосуд и полость вены, на коже появляется гематома.
- При использовании тупой иглы есть риск образования тромба с последующим воспалением – тромбофлебитом. Помимо режущей боли в месте укола, пациент жалуется на высокую температуру и нарушение подвижности конечности.
- Повреждение нерва во время процедуры может привести к невриту.
- Рука может ныть, если медработник использовал для укола старую иглу, которая сломалась во время процедуры и повредила мягкие ткани.
- Образование абсцесса. Этот острый воспалительный процесс сопровождается не только повышением температуры, но головокружением, слабостью, образованием полости с гнойным содержимым. Причина развития гнойника – проникновение в ранку вирусов и бактерий (чаще всего стафилококков и стрептококков) из-за нарушения целостности асептических повязок или некачественной стерилизации используемых инструментов.
ВНИМАНИЕ! Вакцинирование, конечно же, не сравнить с операцией, но поберечь все же стоит. Избегайте ситуаций, при которых место укола может травмироваться или запачкаться. Особо проследите за детьми. Не носите тесную одежду из синтетических тканей, царапающую кожу или тесную. Не мочите конечность и не расчесывайте место укола – так можно занести инфекцию. Откажитесь на некоторое время от спиртного и не посещайте места массового скопления людей.
Если рука болит более 3-х дней, гноится и плохо функционирует – обратитесь за консультацией к доктору. Назначенная им медикаментозная терапия может включать в себя:
- Раствор «Димексид» (смешивают со спиртом и делают компрессы на больное место).
- Гепариновая мазь (быстро снимает боль и воспалительный процесс).
- Мазь Вишневского (наносят толстым слоем на зону поражения под стерильную повязку).
В особо тяжелых случаях назначают заживляющие мази («Траумель»), противоотечные мази («Меновазин», «Троксерутин»), обезболивающие препараты («Анальгин», «Нурофен»), антибиотики и антигистаминные средства.
Нарыв на пальцах рук – распространенная проблема, возникающая вне зависимости от возрастной и половой принадлежности человека. Нарыв чаще всего располагается в области…
Народная мудрость хранит немало рецептов, способных помочь, но важно помнить, когда и каким можно воспользоваться.
- Воспаление и отек помогает снять йодная сетка. Обмакните ватную палочку в жидкость и нарисуйте сетку на месте укола. Делайте так 2-3 раза в сутки.
- Возьмите несколько свежих листьев капусты, разомните как следует, чтобы обильно выступил сок, приложите массу к зоне укола и прикройте марлевой повязкой на 15-20 минут.
- Одну ложку растопленного сливочного масла смешайте с таким же количеством меда, добавьте куриный желток и размешайте как следует. Сформируйте из смеси лепешки и прикладывайте к больному участку, предварительно разогрев каждую. Сверху обязательно утеплите марлей или целлофановым пакетом. Делайте такой компресс каждый день на 2-3 часа (7-10 дней).
- Хорошо помогает алоэ. Можно выдавить сок или же приложить к воспаленному месту свежий листок.
- Приложите к зоне поражения половинку свежего картофеля или компресс из разжеванного ржаного хлеба с сахарным песком.
ВНИМАНИЕ! Медовые компрессы можно использовать даже детям и беременным женщинам. Небольшое количество меда растапливают на водяной бане, смешивают с горстью муки и получившуюся массу накладывают на кожу. Она должна быть очень теплой, но не горячей. Время компресса – 20-30 минут. Можно подложить между кожей и массой тонкий слой марли, чтобы не обжечься. Прогревать место укола можно только в том случае, если есть болезненность, но отсутствует воспаление.
Прививка – распространенная медицинская манипуляция, через которую хоть раз да проходил каждый человек. Большинство пациентов забывают об этом сразу, у других возникают некоторые осложнения. Но не стоит впадать в панику – с ними легко можно справиться.
источник
Появление отека на верхней конечности может свидетельствовать о протекании самых разных заболеваний. Особо опасной является та ситуация, когда опухает только одна конечность.
Иногда человек замечает, что у него опухла рука. Если его не беспокоят иные тревожные симптомы, этот признак не удостаивается пристального внимания. Это неправильно. Внезапное отекание одной из верхних конечностей нередко свидетельствует о наличии серьезных патологических состояний.
Ситуация, когда конечность отекает от локтя до кисти, может произойти в любом возрасте. Если размах сбоя, произошедшего в организме, небольшой, то этот дефект спустя время проходит самостоятельно. Если конечность, опухшая от локтя до кисти, постепенно увеличивается в размере, необходимо незамедлительно обратиться к доктору.
На вопрос, отчего верхняя конечность отекает от локтя до кисти, ответить несложно. Существует несколько причин появления этого дефекта.
- Усиление проницаемости сосудистых мембран.
- Уменьшение уровня белка в крови.
- Уменьшение уровня электролитов в крови.
- Поражение лимфатических сосудов.
- Удаление лимфатических сосудов.
- Снижение функции клапанов вен.
- Уменьшение циркуляции крови (объясняется протеканием сердечных патологий).
- Протекание почечных аномалий.
Сами по себе кисти верхних конечностей отекают крайне редко. Чаще всего одновременно отекают и иные части тела человека. В этом случае отекание кисти свидетельствует о наличии заболеваний:
Наиболее страшной причиной отекания кисти является развитие лимфедемы. Для этого патологического состояния характерно поражение лимфососудов. Они утрачивают способность к выведению лимфы. На этом фоне появившаяся отечность стремительно увеличивается и приводит к изменению оттенка на кожном покрове.
Есть и более безобидные причины отекания кисти. К появлению отечности может привести увеличение массы тела. Также этот дефект может появиться по причине гормональных изменений в организме. Чаще всего это происходит во время вынашивания плода.
Лечить опухшую кисть, если причиной появления отечности стала инфекция, можно при помощи антивовоспалительных медикаментов.
Если травма исключена, то чаще всего запястье отекает на фоне:
- препятствия для вывода из тканей лимфы;
- препятствия для вывода из тканей крови;
- поражения сосудистых стенок (это способствует изменению состава лимфы и крови);
- поражения головного мозга;
- поражения спинного мозга.
К более безобидным факторам, спровоцировавшим появление отечности, следует отнести хронический недосып и “обычную” усталость. Иногда отек появляется по причине того, что человек принял некорректное положение во время сна. У некоторых людей запястье отекает на фоне злоупотребления алкогольной продукцией или нездоровой, жирной пищей.
У метеозависимых людей запястья могут отекать при чересчур жаркой погоде. На этом фоне происходит застаивание лимфы и ее вывод становится проблематичным.
Иногда верхняя конечность отекает после укола в вену. Появление отечности можно объяснить возникновением осложнений. Существует несколько осложнений после укола в вену.
- Гематома (небольшое кровоизлияние после укола в вену образуется в подкожном пространстве).
- Постинъекционный инфильтрат (после укола в вену появляется небольшое подкожное уплотнение).
- Абсцесс (после укола в вену развивается гнойная полость).
- Повреждение нервных окончаний.
- Аллергия.
Наименее опасным осложнением после укола в вену является гематома. Синяк образуется на фоне травмирования кровеносного сосуда. Это происходит по причине того, что медик слишком быстро вводит лекарственное средство. Иногда специалист не совсем корректно вводит иглу. В этом случае синяк вызывает слабые болезненные ощущения.
Обычно гематома не доставляет человеку сильного дискомфорта. Поэтому специально ничего делать не нужно.
Иногда конечность распухает от самого локтя после капельницы. Если рука начинает раздуваться от локтя во время капельницы, это говорит о том, что иголка не находится в вене, а препарат поступает в мягкие ткани верхней конечности. Первое, что нужно делать, когда рука во время капельницы раздувается от самого локтя, это позвать медсестру.
Для купирования появившейся после капельницы отечности от локтя до кисти нужно сделать спиртовой компресс. Также можно “изобразить” на конечности йодную сетку.
Лечить отечность, если рука опухла от самого локтя, можно при помощи:
Смазывать пострадавшую конечность желательно каждые полчаса.
Подкожное уплотнение, образовавшееся после укола в вену, специально лечить не нужно. Обычно этот дефект проходит самостоятельно. Если шишка, образовавшаяся после укола в вену, пугает человека своими размерами и болезненными ощущениями, то следует сделать йодную сеточку. Обычно инфильтрат исчезает после 2-3 процедуры.
Если шишка, появившаяся после укола в вену, не рассасывается в течение 14-20 дней, то следует незамедлительно обращаться за помощью к доктору. Этот симптом может свидетельствовать о стремительно прогрессирующем абсцессе.
На фоне проникновения в человеческих организм гноеродных микробов у человека развивается абсцесс. Микробы проникают в организм из области поврежденного после укола кожного покрова.
Абсцесс – это сложное воспаление. Лечить его нужно незамедлительно, поскольку иначе существует серьезный риск развития заражения крови. Лечится абсцесс только хирургическим путем. При операции специалист проделывает следующее:
- производит вскрытие гнойника;
- вычищает мертвые ткани;
- устанавливает дренаж.
После этого больному назначается консервативное лечение. Оно предполагает назначение специальных мазей. Также больному назначаются противовоспалительные медикаменты.
Повреждение нервных окончаний чаще всего наблюдается после укола в мышцу. Встречается такое осложнение довольно редко. Терапию назначает тот же доктор, который делал укол. Обычно человеку назначается прием витаминов группы В.
Достаточно опасным постинъекционным осложнением является аллергическая реакция. Человеческий организм реагирует на введенный медикамент почти моментально. Помимо отечности, появляются и иные признаки аллергии. Место укола может изменить оттенок и начать сильно чесаться. Иногда у человека появляется аллергический насморк. Лечение должно быть срочным. Иначе существует риск развитие отека Квинке.
Если кисти опухают по причине прогрессирования почечных аномалий, то врач может назначить прием мочегонных препаратов. Достаточно сильным эффектом обладает Верошпирон. Прием этого лекарства способствует выведению жидкости, а руки человека приобретают нормальный вид.
Злоупотреблять применением таких средств, как Лазикс и Фуросемид, не стоит. Их длительный прием способствует выведению из организма калиевых запасов. Это способствует развитию сосудистых и сердечных патологий.
Если опухшая конечность сильно болит, необходимо обратиться за помощью к сосудистому хирургу. Если этот симптом сопровождается усилением пульса и повышением температуры, это может свидетельствовать о развитии флебита.
источник
Сделала сама себе укол,так как нахожусь в др.стране,и к врачу не могу пойти в плечо,уже второй день ноет эта рука,что это может быть?
Узнай мнение эксперта по твоей теме
Психолог, МАК-терапевт. Специалист с сайта b17.ru
Психолог, Психоаналитический терапевт. Специалист с сайта b17.ru
Психолог. Специалист с сайта b17.ru
Психолог. Специалист с сайта b17.ru
Психолог, Кризисное консультирование. Специалист с сайта b17.ru
Психолог, -консультант. Специалист с сайта b17.ru
Психолог. Специалист с сайта b17.ru
Психолог, Аналитический психолог. Специалист с сайта b17.ru
Психолог, Консультант. Специалист с сайта b17.ru
Психолог, Дианалитик. Специалист с сайта b17.ru
а что за укол? мне как то от столбняка под лопатку сделали, я целую неделю мучилась.. про травму свою на фиг сразу забыла..
В нерв попали. Ничего страшного, пройдет, хотя отходить может даже и неделю.
подержите минут 10-20 спиртовую повязку. У меня так было, врач сказал сделать так, прошло.
Я колола Аллокин-Альфа,это по гинекологии от герпеса.2 укола хорошо сделала в правую руку,а 3-й решила в левую,и кожу не оттянула как нужно(не удобно было) и вот болит уже 2-й день,ноет.отдает больше в вену.нажимая на руку,такое чувство,что она вся в синяках
у нас некоторым делали укол от грипп в плечо,так сейчас у всех рука болит.
такая же ситуация,еще температура присутствует
мне медсестра колит Аллокин — 3 укола норм сделали, а 4й в плечо сегодня сделали и теперь ноит мышца под плечом.
Колола аллокин 2 укола в плечо при согнутой в локте руке, 3 укол сказали опусти руку болезненный был голова сразу заболела , тоже не понятно толи 2 до этого не правильно кололи, разные медсестры
Сделала укол против гриппа,плечо начало болеть. Онемело место укола, боль отдает подлапатку. Это нормально?
Мне показалось врачиха воздух из иглы не выпустила, когда уже в доконца выжимала у нее в шприце забурлило, будто воздух.
Уколола сама себе в предплечье и теперь именно эта ячасть руки не поднимается ни в бок ни вперёд что делать??
Модератор, обращаю ваше внимание, что текст содержит:
Страница закроется автоматически
через 5 секунд
Пользователь сайта Woman.ru понимает и принимает, что он несет полную ответственность за все материалы частично или полностью опубликованные им с помощью сервиса Woman.ru.
Пользователь сайта Woman.ru гарантирует, что размещение представленных им материалов не нарушает права третьих лиц (включая, но не ограничиваясь авторскими правами), не наносит ущерба их чести и достоинству.
Пользователь сайта Woman.ru, отправляя материалы, тем самым заинтересован в их публикации на сайте и выражает свое согласие на их дальнейшее использование редакцией сайта Woman.ru.
Использование и перепечатка печатных материалов сайта woman.ru возможно только с активной ссылкой на ресурс.
Использование фотоматериалов разрешено только с письменного согласия администрации сайта.
Размещение объектов интеллектуальной собственности (фото, видео, литературные произведения, товарные знаки и т.д.)
на сайте woman.ru разрешено только лицам, имеющим все необходимые права для такого размещения.
Copyright (с) 2016-2019 ООО «Хёрст Шкулёв Паблишинг»
Сетевое издание «WOMAN.RU» (Женщина.РУ)
Свидетельство о регистрации СМИ ЭЛ №ФС77-65950, выдано Федеральной службой по надзору в сфере связи,
информационных технологий и массовых коммуникаций (Роскомнадзор) 10 июня 2016 года. 16+
Учредитель: Общество с ограниченной ответственностью «Хёрст Шкулёв Паблишинг»
источник