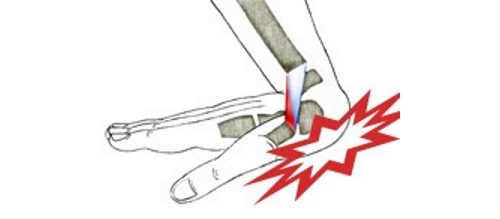
Даже если человек имеет спокойную офисную работу, всё равно ко концу дня он может столкнуться с тем, что болят кисти рук. Причины и лечение этого недуга, который может быть симптомом многих серьезных заболеваний – тема этого обзора от Invaworld.
Порой неприятные ощущения в суставах настолько беспокоят, что человек буквально не может найти себе места и облегчения ни днем, ни ночью. Есть 12 основных причин, по которым болят руки в кистях, рассмотрим их подробнее:
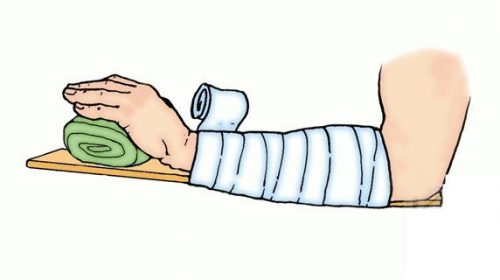
Наши руки постоянно в работе, так что не удивительно, что именно они чаще всего и травмируются, особенно при тяжелом немеханизированном труде. После тяжелого рабочего дня вы можете даже не сразу понять причину, по которой ломит кисти рук. При повышенном напряжении вывих или растяжения могут сказаться не сразу. Только спустя какое время вы обнаружите отёк или деформацию пальца. В кисти очень много мелких и тонких костей, которые довольно легко ломаются при неосторожном движении. Предположить перелом можно по ограниченности двигательной активности или напротив, п неестественной подвижности. Иногда даже можно услышать хруст, это очень тревожный симптом. В любом случае, травму нельзя оставлять без лечения. Необходимо обратиться в травмпункт, где сделают снимок и наложат фиксирующую повязку. Если этого не сделать, кости могут срастись со смещением, а это существенно ограничит функциональность вашей конечности.
Для лечения вывихов и растяжений помимо фиксирующей повязки врач порекомендует физиотерапию. В любом случае, до выздоровления следует ограничить подвижность конечности, а для полной реабилитации после восстановления – регулярно делать массаж и несложные упражнения.
Причиной воспаления может стать какая-то профессиональная работа, связанная с однообразными движениями. Таким недугом часто страдают музыканты, вышивальщицы, операторы механизмов и спортсмены. При монотонной нагрузке боль проявится не сразу, а спустя какое-то время. Появляется слабость и болит кисть или обе кисти, может появиться отёк. Чтобы справиться с тендинитом необходимо дать конечности отдохнуть хотя бы несколько дней. Врач порекомендует нестероидные средства против воспаления и физиопроцедуры. Можно поделать в домашних условиях прогревание в тёплой воде.
Что делать, если болят кисти рук и вы заметили воспаление и сильный отек после недавней травмы. Срочно обратитесь к врачу! Причиной может быть отмирание костной ткани, которое грозит не просто вашему здоровью, но и жизни! Несвоевременное лечение некроза может привести к необходимости ампутации кисти.
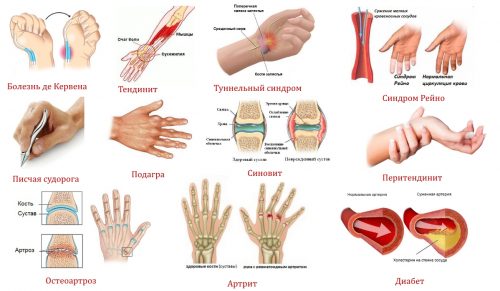
От чего еще болят кисти рук и какие заболевания могут привести к этому симптому? Некоторые из них могут стать следствием профессиональной деятельности человека или признаком какого-то системного нарушения.
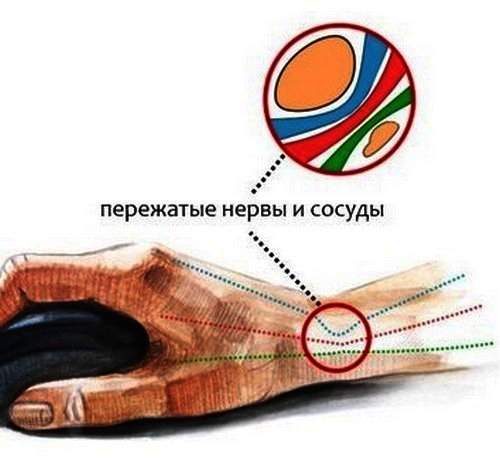
Еще одно следствие профессиональной деятельности, по которой болит рука в кисти – это туннельных синдром, его еще называют синдромом запястного канала. Причина болезненных ощущений в сдавливании нервного канала, который проходит как раз в этой области. Такое часто случается у профессиональных теннисистов и компьюторщиков. При таком симптоме показана фиксация конечности до снятия симптомов и даже хирургическое вмешательство.

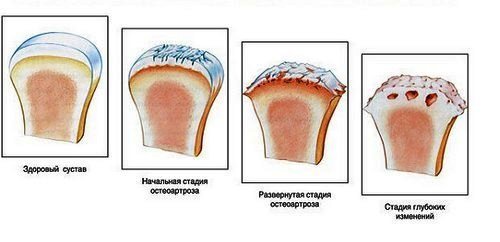
Это заболевание может быть следствием ранее перенесенной травмы, особенно – если не было проведено правильного лечения. Причиной деформации хрящевой ткани может быть и нарушенный обмен веществ, а также ряд общих системных недугов. Характерным признаком остеоартроза является хруст в суставах и скованность кисти. При таком заболевании трудно выполнять работу с мелкими предметами. Лечение заключается в медикаментозных прерпаратах-хондропротекторах, средствах от воспаления и лечебной гимнастике и массаже.
Почему могут болеть кисти рук и большие пальцы в суставах? Причиной может быть воспаление сухожилия в большом пальце, так называемая болезнь Де Кервена. Диагноз поставить не сложно: нужно прижать большой палец к ладони и потянуть его в сторону мизинца. Если заболел в основании – все понятно.
А если подвижность большого пальца сильно ограничена и при его разгибании слышно характерное пощёлкивание, то поможет в решении этой проблемы хирургическая операция, при которой отек синовиальной оболочки лечат иссечением связки.
При таких серьезных болезнях, как подагра, кисти рук также подвержены поражению. Суставы воспаляются и распухают, человек испытывает сильную пульсирующую боль, которая может длиться несколько дней. Приступы купируют препаратами типа Диклофенака, а в общем лечении врачи порекомендуют соблюдение строгой диеты и отказа от алкоголя. Для снижения уровня мочевой кислоты в крови показаны специальные медикаменты.
Почему болят кисти рук по утрам? Не исключено, что причиной является ревматоидный артрит, особенно если вы чувствуете скованность в кистях и запястьях. Лечение артрита – комплексное, с использование гормональных препаратов, противовоспалительных лекарств и физиопроцедур.

При острой реакции на холод или стрессовую ситуацию может проявиться синдров Рейно, при котором кожа рук становится бледной и немеют пальцы.
Люди, испытывающие большое напряжение во время работы, могут страдать и от писчей судороги, при которой сводит пальцы рук.
Лечение таких проблем заключается в физио и психотерапии, расслабляющих процедурах.
Даже если вы заметили только начинающийся отек на кисти – немедленно снимите все браслеты и кольца. При травме зафиксируйте конечность и охладите ее с помощью льда или холодных продуктов из морозилки, но не держите холод слишком долго, как можно быстрее обратитесь к врачу.
При возникновении первых неприятных ощущений при повторяющихся движениях снизьте нагрузку и прервитесь на отдых и массаж.
Немедленно обратитесь за медицинской помощью при появлении скованности, отеке и покраснении кожных покровов.
Чтобы не допускать «профессиональных» последствий, делайте гимнастику для рук, самомассаж, используйте защитные приспособления.
источник
Боли в кисти руки – распространенная жалоба, с которой пациенты обращаются к врачам. Это отдельный симптом, а не самостоятельный диагноз. В процесс терапии требуется комплексный подход и воздействие на первопричину, вызывающую боль. Симптоматическое лечение приносит облегчение временно, поэтому самолечение обезболивающими лекарствами не рекомендовано. При первых признаках боли рекомендовано обращаться к опытным специалистам.
Артралгия ухудшает качество жизни пациентов. Важно своевременно выявить точную причину, которая вызывает боль и направить усилия на ее устранение. Выделяют несколько основных групп причин, вызывающих боль:
- При воспалительной причине возникают жалобы на чувство скованности в конечностях, уменьшение подвижности пораженной кисти. Воспалительный процесс сопровождается отеков, покраснением кожных покровов над пораженным суставом.
- При механических причинах боль обусловлена травматическими поражениями или дегенеративными заболеваниями. Пациент чувствует облегчение, когда рука находится в состоянии покоя. Возникают сопутствующие симптомы в виде скованности и нарушений чувствительности.
Наиболее частыми причинами боли в кистях рук становится развитие:
- ревматоидного артрита
- подагры
- остеоартроза
- артрита
- травматических поражений
- синдрома щелкающего пальца
- тендинита
- аутоиммунных заболеваний
Лечение любого состояния, которое вызывает боль, требует комплексного подхода и соблюдения указаний лечащего врача. Для достижения лучшего результата рекомендовано соблюдать все указания лечащего врача.
Боль возникает у пациентов с переломами, вывихами, растяжениями. Сопровождается отеками, покраснением кожи, ограничением подвижности. При переломе к перечисленным симптомам присоединяется кровоизлияние (гематома), видимая деформация пальцев или костных элементов кисти. Пораженную кисть фиксируют при помощи шины, используют обезболивающие лекарства, доставляют пациента с больницу или травматологический пункт. Если отсутствует возможность добраться самостоятельно рекомендовано вызвать Скорую помощь.
Боль в запястье часто проявляется при регулярных силовых нагрузках на верхние конечности: захватах, изгибов запястий. В группу риска попадают гольфисты, теннисисты, спортсмены, которые занимаются греблей. Разрывы и растяжения связок часто обусловлены:
Если повреждений не обширное, будет чувство дискомфорта в пораженной конечности. Когда нарушена целостность связок возникают жалобы на острую боль, нарушения функциональности.
Избыточная нагрузка может спровоцировать развитие тендинита. Это воспалительный процесс, поражающий оболочку сухожилия. Возникает под воздействием микро повреждений, травм, растяжений, инфекционных заболеваний, ревматоидного артрита. Для ускорения процесса выздоровления пораженная кисть находится в состоянии покоя.
- Для уменьшения боли пользуются горячими или холодными компрессами, препаратами из группы нестероидных противовоспалительных средств.
- При выраженном воспалении рекомендуют кортикостероиды.
- При инфекционной природе заболевания рекомендовано использование антибактериальных средств.
Пациентам с тендинитом также показана лечебная физкультура, разработка пальцев рук и всей кисти под наблюдением врача-реабилитолога.
Туннельный синдром является распространенной патологией, при которое пациенты жалуются на болевые ощущения, нарушения чувствительности, чувство покалывания в верхних конечностях. Поражает большие, указательные, средние и безымянные пальцы. Возникает из-за давления на нервы, проходящие в узких каналах на запястьях. Болезнь развивается постепенно, симптомы усиливаются в ночное время суток. В группу риска попадают беременные женщины в 2-3 триместре беременности.
В некоторых случаях синдром проходит самостоятельно. Если улучшение не наступает пораженную конечность обездвиживают при помощи шины, ортеза. Для уменьшения боли и воспалительного процесса пользуются нестероидными противовоспалительными средствами, кортикостероидами для внутримышечного введения. Дополнительно рекомендована физиотерапия, курс массажа, аккупунктуры. При неэффективности консервативных мер и сохранении симптомов более полугода показано хирургическое вмешательство.
Остеоартроз наблюдается при изнашивании суставных хрящей. В группу риска попадают пациенты старших возрастных групп. При поражении кистей рук возникают жалобы на боль, поражающую мелкие суставы кистей, пястно-запястный сустав больших пальцев рук, локтевые и плечевые суставы. Боль усиливается в процессе физической активности, при надавливании, значительно ограничена подвижность.
Чаще всего болезнь поражает средний сустав, основание больших пальцев, суставы, расположенные возле кончиков пальцев. Наблюдается уменьшение гибкости и подвижности, образуются шишки, проявляется боль и припухлость. У основания больших пальцев, в месте его присоединения к кисти, также образуются небольшие образования – шишки. Пациент теряет возможность к выполнению простых движений кистями рук: письму, открывание замков и т.д. часто боль проходит самостоятельно, однако деформация и узелковые образования сохраняются.
Асептические некрозы часто развиваются в качестве осложнения неудачной терапии переломов костей запястий. На 1 стадии развивается резорбция в области отломков, на 2 – кистозная перестройка, уменьшается объем кости. На 3 – кость теряет форму и кортикальный слой. В группу риска попадают мужчины молодого и среднего возраста. Причиной нетравматической формы болезни является продолжительное использование медикаментов из группы кортикостероидов.
Характерным симптомом является интенсивная боль, которая иррадирует на окружающие ткани. На начальных этапах боль незначительная, усиливается при перемене погоды, интенсивных физических нагрузках, уменьшается в состоянии покоя. Болезнь отличается внезапным началом. По мере прогрессирования болезни боль интенсивная, постоянная, нарастающая.
Болезнь де Кервена также может стать причиной интенсивной боли в кистях рук. Патологический процесс поражает сухожилия, проходящие в каналах на запястьях со стороны больших пальцев. Наблюдается утолщение и опухание оболочек, которые окружают сухожилие. Среди предрасполагающих факторов, которые могут вызвать заболевание, выделяют регулярные нагрузки на кисти рук. Многие виды ручного труда приводит к монотонным движениям в кистях рук и суставах больших пальцев, что запускает патологической процесс.
В процессе терапии пораженная конечность должна находиться в состоянии покоя. На начальных стадиях достаточно избегать деятельности, спровоцировавшей болезнь де Кервена, чтобы ускорить процесс выздоровления. Чтобы зафиксировать запястье пользуются шинами, ортезами, при боли и воспалении вводя кортикостероиды. При тяжелом течении болезни требуется оперативное вмешательство, в процессе которой расширяют канал, по которому проходят сухожилия.
Писчие спазмы сопровождаются нарушением моторных функций ведущих рук, которые проявляются в процессе письменной активности. Проявляется в виде дискомфорта, тонических спазмов, дрожи, слабости, болевых ощущений. Для постановки точного диагноза исследуют неврологический статус, проводят церебральную магнитно-резонансную томографию. Писчие спазмы возникают у людей, чья профессиональная деятельность связана с написанием большого количества текстов. Причины бывают:
- Первичными – неврологический дефект отсутствует, относятся к категории профессиональных неврозов.
- Вторичными – обусловлены расстройствами нервной регуляции мышечного тонуса при поражения центральной нервной системы и периферических нервов.
В зависимости от клинической формы спазмы бывают судорожными, паретическими, дрожательными и невральными. Болезнь сопровождается спазмами мышц кисти, дисфункцией волокон нервных стволов, мышечной слабостью. При судорожной форме повышается тонус мелких мышц кисти, в руках возникает неловкость и тяжесть.
Синдром щелкающего пальца – патологическое состояние, поражающее сухожилия в кистях рук. В процессе сгибания пораженного пальца к ладоням сухожилия застревают и пальцы начинают щелкать. Причина патологического процесса до конца не изучена. Заболевание проявляется в виде болевых ощущений в пальцах, скованности, щелчков, образования небольших шишек на ладонях рук у основания больших пальцев. В некоторых случаях специфическая терапия не требуется и синдром проходит самостоятельно.
Подагрический артрит развивается при повышении концентрации мочевой кислоты в организме. Подобное нарушение обусловлено дисфункцией почек, избыточным поступлением пуринов вместе с пищевыми продуктами. Когда концентрация мочевой кислоты увеличивается, ее соли откладываются в суставах и внутренних органах. Пораженный сустав перестает функционировать должным образом, наблюдается его постепенная деструкция. Помимо кистей и пальцев рук, патологический процесс поражает нижние конечности, локти, колени, ступни.
Болезнь обостряется в ночное время суток, сопровождается:
- покраснением кожных покровов в месте поражения
- опуханием суставов
- образованием узелков желтого цвета: тофусов – отложений солей мочевой кислоты, которые могут лопаться с последующим развитием сильной боли
- повышением температуры тела
- нарушением аппетита, тошнотой, изжогой, повышением артериального давления
Двигательная активность и прикосновения к суставам усугубляют клиническую картину. В дневное время симптомы уменьшаются, в вечернее – усиливаются. Спустя 3-5 дней симптомы уменьшаются, могут повторяться через 6-9 месяцев. Приступу предшествует чувство покалывания в суставах кистей рук.
Ревматоидный артрит – аутоиммунный процесс, который приводит к прогрессированию воспалительного процесса и разрушение пораженного сустава. Заболевание возникает и в молодом, и в пожилом возрасте, сопровождается интенсивной болью в пораженных участках. Наблюдается симметричное развитие патологического процесса: РА затрагивает одни и те же суставы на обеих конечностях. Сустав деформируется, пальцы искривляются и теряют подвижность.
- симметричным поражением мелких суставов кистей
- утренней скованностью, обусловленной уменьшением объема двигательной активности и изменениями в мышечных тканях
- нарушениями сна
- повышением температуры тела
- повышенной утомляемостью, слабостью, нарушением аппетита, снижением массы тела
- образованием ревматоидных узлов
Ревматоидный артрит может протекать в серопозитивной и серонегативной форме. В первом случае в крови определяются ревматоидные факторы, во втором они отсутствуют на фоне симптомов ревматоидного артрита.
Системная красная волчанка – тяжелая болезнь, при которой иммунитет воспринимает собственные клетки как чужеродные и начинает борьбу с ними. Наблюдается выработка веществ, повреждающих кожные покровы, суставы, кожные покровы. В группу риска попадают женщины. В 50% случаев клиническая картина начинает проявляться в 18-30 лет. Триггером выступает вирусная инфекция при генетических дефектах иммунной системы. Отличается волнообразным течением с последующим вовлечением новых органов и тканей. Пациент жалуется на:
- чувство слабости
- снижение массы тела
- повышение температуры тела
- острое воспаление кожных покровов, суставов
У пациентов с системной красной волчанкой наблюдаются дерматологические и гематологические, нефрологические, неврологические признаки болезни. Нарушается функционирование сердечно-сосудистой системы и органов зрения. Со стороны опорно-двигательной системы болезнь затрагивает запястья и мелкие суставы верхних конечностей. Развивается артралгия, полиартрит, в который симметрично вовлечены суставы. Повреждаются мышцы, развивается диффузная миалгия.
Синдром Рейно – патологической процесс, который сопровождается приступообразными спазмами кровеносных сосудов. Спазмы провоцирует холод, вибрации, сильный стресс. Возникают жалобы на болевые ощущения в месте развития спазмов, нарушения чувствительности, ощущение мурашек. Болезнь отличается приступообразным течением и стадийностью. Затрагивает периферические сосуды: кисти рук, реже – стопы и нос. Симптомы проявляются симметрично на обоих кистях. Наблюдается нарушение притока крови к рукам, кожные покровы бледнеют, нарушается чувствительность. При длительном течении болезни развиваются трофические нарушения.
Для постановки точного диагноза требуется проведение дифференциальной диагностики, чтобы исключить системную красную волчанку и склеродермию. Делают общий анализ крови, проводят ультразвуковую диагностику почек, реовазографию, плетизмографию, исследуют капилляры на ногтевом ложе. В ходе терапии пользуются сосудорасширяющими препаратами, а также средствами для профилактики тромбообразования. При неэффективности консервативных мер показано хирургическое вмешательство.
Отсутствие качественной, своевременной помощи чревато осложнениями:
- присоединением вторичной инфекции
- повышением концентрации лейкоцитов, развитием воспалительного процесса
- гидроартрозом
- гнойным артритом
- периартритом
- дисфункцией почек, мочевого пузыря
- почечнокаменной болезни, подагрического нефрита
Есть вероятность трансформации патологического процесса в хроническую стадию. Тяжелое течение патологического процесса приводит к нарушениям трудоспособности, значительному ухудшению качества жизни.
Если пациента беспокоят боли в кисти руки рекомендовано обращаться к ревматологу. В зависимости от анамнеза и клинических проявлений может потребоваться консультация невролога, травматолога, хирурга, ортопеда.
Для постановки точного диагноза проводят очный осмотр пораженной кисти. Пациента опрашивают, собирают анамнез, в том числе, семейный. Рекомендовано проведение дополнительных диагностических исследований:
- ручного мышечного тестирования
- рентгенографии
- ультразвукового исследования
- магнитно-резонансной томографии
За постановкой точного диагноза рекомендовано обращаться в том случае если:
- болевые ощущений беспокоят более 48 часов
- наблюдаются отек или деформация кисти, ее подвижность ограничена
- боль усиливается в процессе физической активности
- возникают жалобы на нарушения чувствительности
Самолечение чревато усугублением симптомов и прогрессирование первопричинного фактора, вызывающего боль.
Врач подбирает соответствующую схему терапии в зависимости от причины, провоцирующей болевые импульсы. Самолечение недопустимо, поскольку может усугубить клиническую картину. Неправильно подобранная терапия приводит к прогрессированию болезни, увеличивает риск развития осложнений. Основные цели терапии:
- воздействие на первопричину симптома
- нормализация функционирования пораженной кисти
- уменьшение болевых ощущений
Медикаментозная терапия подразумевает использование:
- Обезболивающих и противовоспалительных лекарств. Их применяют в минимальной эффективной доза на протяжении ограниченного времени. При сильной боли совмещают сразу несколько лекарственных форм: внутривенное вливание в сочетании с гелем для наружного нанесения или пероральный прием таблеток совместно с мазью или кремом.
- При прогрессировании аутоиммунного процесса пересматривают рацион, направляют усилия на восстановление микробиома кишечника. По мере необходимости, пользуются кортикостероидами.
- Наружно наносят кремы, мази, гели с обезболивающими веществами.
- При инфекционной природе болезни показано использование антибактериальных средств.
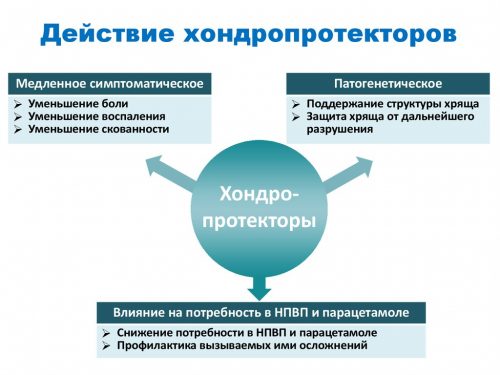
- Для восстановления хрящевой ткани, уменьшения боли и воспаления пользуются хондропротеткорами. Предпочтение отдают комбинированным лекарствам, в состав которых входит хондроитин, глюкозамин, коллаген, активная сера.
- Для уменьшения острого воспалительного процесса пользуются кортикостероидами.
Подбор препаратов, дозировку, кратность и длительность использования определяет врач индивидуально для каждого пациента. Медикаментозное лечение дополняют физиотерапией, средствами народной медицины, умеренными физическими нагрузками. Важно пересмотреть рацион питания. Могут быть использованы новокаиновые блокады.
Для уменьшения боли в кистях рук пользуются физиотерапевтическими методиками: электрофорезом, магнитотерапией, лазерным лечением, УФО. Массаж и лечебные упражнения восстанавливают поврежденные структуры, ускоряют выздоровление. Рекомендовано регулярно выполнять зарядку для кистей рук: вращательных движений, сжиманий-разжиманий, перебираний пальцами мелких предметов, сгибанием и разгибанием фалангов пальцев.
Для профилактики болевых ощущений в кистях необходимо придерживаться рекомендаций:
- Исключить из рациона избыточное количество соли.
- При первых тревожных признака: боли, нарушениях чувствительности, покалывании обращаться за консультацией к врачу, уменьшить нагрузку на кисти.
- Захватывать предметы всей кистью: при захвате пальцами могут повреждаться запястья.
- Отдавать предпочтение умеренной физической активности для разработки и укрепления кистей рук.
- Всю деятельность, сопряженную с использованием компьютера или ноутбука, чередовать с отдыхом. Каждые 60-70 минут приседать, разминать шею, пальцы, встряхивать кисти рук.
- Отказаться от вредных привычек: курение и злоупотребление спиртными напитками провоцирует сужение сосудов и нарушения кровообращения.
- При использовании вибрирующих инструментов пользуются специальными перчатками, которые поддерживают кисти, а также прокладками, поглощающими вибрацию.
- Не допускать переохлаждений, в холодное время года пользоваться перчатками.
- При активной физической активности пользоваться защитой для верхних конечностей.
- Воздерживаться от подъема тяжестей.
- Избегать переохлаждений.
Боль в кистях и запястных суставах – симптом, который не следует оставлять без внимания. Он может указывать как на травматические поражения, так и на опасные аутоиммунные процессы. Терапию доверяют опытному, квалифицированному врачу. Самолечение может усугубить клиническую картину и спровоцировать осложнения.
источник
- Травмы, вывихи или переломы.
- Тендинит. Профессиональная болезнь людей, вынужденных совершать однообразные движения. Например, это швеи, пианисты и «труженики клавиатуры».
- Синдром Рейно. Сосуды сужаются, из-за чего к пальцам кровь поступает очень плохо, что приводит к их онемению.
- Системная красная волчанка. Воспаляются суставы кистей, из-за чего появляются боли, отёки и воспаления.
- Ревматоидный артрит. Недуг начинается с незначительных болей в области лучезапястных суставов и в основании пальцев. Когда болезнь прогрессирует и не лечится, то это чревато появлением ревматоидных узелков.
- Подагрический артрит. В суставах скапливаются ураты — соли мочевой кислоты, что приводит к отёкам и сильным болевым ощущениям.
- «Писчая судорога». Это спазм, возникающий тогда, когда человек долго пишет или печатает.
- Синдром «щёлкающего пальца». Проблема возникает из-за постоянного перенапряжения кисти руки. Из-за этого человек не может разогнуть палец, а когда он прилагает усилие, то сначала можно услышать щелчок, а потом – почувствовать боль.
- Асептический некроз. Плохая циркуляция крови в районе костной ткани приводит к постепенному её отмиранию. Такое явление можно часто наблюдать при переломах.
- Деформирующий остеоартроз. В основном, заболевание является следствием переломов пальцев и запястных костей. Ревматоидный артрит и полиартроз могут являться первопричинами.
- Болезнь де Кервена. У большого пальца есть разгибатель, если оболочки его сухожилий воспаляются, то можно услышать хруст, почувствовать боль и увидеть отёк.
- Синдром запястного канала. Постоянное сдавливание срединного нерва провоцирует отёк и воспаление окружающих его тканей, вследствие чего пальцы немеют, снижается их двигательная активность. У недуга есть второе название – «туннельный синдром».
- Перитендинит. Воспаление сухожилий и связок, сопровождающееся болевыми ощущениями, усиливающимися при движении руками или надавливании.
- Бурсит. Возникает при чрезмерных нагрузках на запястья, что приводит к накоплению жидкости в суставной сумке. Из-за этого кисть отекает, появляются болевые ощущения.
Это случается не так уж и редко, причём по любой из обозначенных выше причин, и самой специфичной из них является «писчая судорога», ведь все правши пишут правой рукой. Не исключено, что болевые ощущения возникли по причине травмы или перелома.
Дело в том, что при конкретном заболевании болят обе кисти, если же проблемы возникли только с правой рукой, то это значит, что она подверглась серьёзному воздействию, но человек этого в суматохе не заметил (что маловероятно), либо она является основной (ведущей, рабочей, доминирующей).
То есть, если в процессе трудовой или иной деятельности практически все движения совершаются правой рукой, то это часто провоцирует появление перитендинита, синдрома запястного канала и иных недугов, возникновение которых вызвано внешними факторами.
Если неожиданно появились ноющие боли, которыми оказалась поражена только левая кисть, то это очень нехороший симптом, свидетельствующий о скором инфаркте или сердечном приступе. При этом болевые ощущения возникают под лопаткой и за грудиной слева, а также появляется отдышка и ощущение сжатия груди. В указанной ситуации нужно немедленно вызывать скорую помощь.
Также, боль возникает по причине того, что человек постоянно перенапрягает левую руку, но в целом, причины её появления сопряжены с профессиональной деятельностью, если исключить некоторые заболевания, поражающих кисти обеих рук.
Основными причинами принято считать: перенапряжение, травмы и инфекционные заболевания. Если человек испытывает сильную боль при сгибании/разгибании, то он должен обеспечить кистям полную или частичную неподвижность или снизить нагрузку.
Важно! Имеет смысл вызвать врача или отправиться к нему на приём, поскольку такие явления на пустом месте не возникают. Может статься так, что источником проблемы стала некорректная работа опорно-двигательного аппарата.
Передавливание нервных окончаний и есть истинная причина онемения. Часто это происходит потому, что человек слишком долго находится в однообразном положении: из-за защемления кровь практически перестаёт поступать к кистям. Чтобы ликвидировать это явление, необходимо просто сделать несколько интенсивных движений.
Но иногда процесс сопровождается болью, что может быть симптомом атеросклероза, остеохондроза или сосудистых заболеваний. Немеющие от руки (кистей до локтей) – это признак того, что повреждены запястные каналы. Облитерирующий эндартериит – болезнь, поражающая сосуды конечностей, одним из симптомов которой также является онемение.
Всякое болевое ощущение появляется неспроста, и если это не разовый случай, то стоит обратиться к специалисту (хирургу, травматологу, невропатологу или ревматологу).
Сначала врачи исключают причины, представляющие опасность для жизни, например, травмы позвоночника. После, проводятся мероприятия, позволяющие определить: по какой причине пациент испытывает болевые ощущения.
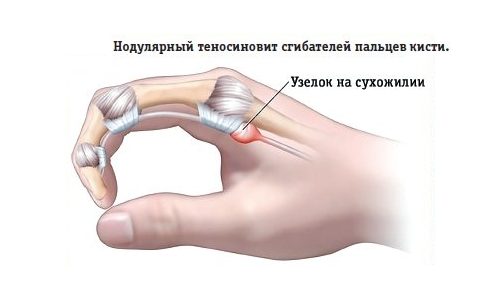
Если болят пальцы, то не исключено, что это – теносиновит. Проблемы с мизинцами и безымянными пальцами возникают нечасто, а болят и немеют они, в основном, из-за травмы или защемления локтевого нерва. А вот большой, указательный и средний могут доставлять неудобства из-за защемления нервов шейного отдела или запястья.
Отёк – это накопление жидкости в тканях, из-за чего кисти или пальцы увеличиваются в размерах. Такое явление обычно наблюдается в утренние часы, но если отёки не спадают или появляются с завидным постоянством, то причинами этого могут быть:
- Лимфедема.
- Артроз и артрит.
- Ревматизм.
- Сердечная недостаточность.
- Заболевания органов дыхания.
- Аллергическая реакция.
- Побочный эффект от медицинских препаратов.
- Болезнь почек.
- Травма.
- Беременность.
- Неправильное питание.
Если у человека разболелась одна кисть или сразу обе из-за чрезмерных нагрузок, то нужно обязательно сделать перерыв или заняться другой деятельностью. Когда руки отекают, не стоит носить украшения (кольца и браслеты) вплоть до устранения причин отёков.
При любых симптомах желательно посетить врача, ведь только квалифицированный специалист может поставить точный диагноз. Не стоит злоупотреблять болеутоляющими препаратами, поскольку это не решит проблему, а лишь усугубит положение больного. Всякое лечение – это поэтапный процесс и для полного выздоровления требуется:
Если болевые ощущения в кистях рук возникают из-за любых травм, то необходимо повреждённой конечности обеспечить полный покой и позаботиться о приёме противоотёчных и обезболивающих препаратов.
Последствия переломов, растяжений, вывихов и иных повреждений кистей устраняются только медработниками. После пациенту потребуется реабилитация, которая может подразумевать физиотерапию, лечебную гимнастику, массажные процедуры, приём кальцийсодержащих препаратов, корректировку рациона и пр.
В этой ситуации медикаментозное лечение направляется на снятие отёков и купирование болевого синдрома. Разумеется, все препараты назначаются только после диагностики.
Например, подагра лечится с применением поддерживающих лекарственных средств. Но стоит отметить, что лечение подагры не будет успешным, если пациент не пожелает соблюдать диету. Гормональная терапия может быть применена для лечения более серьёзных заболеваний, например, ревматоидного артрита.
Для ликвидации воспалительных процессов и обезболивания могут быть использованы препараты, как для внутреннего, так и для наружного применения, причём первые прописываются тогда, когда лечение мазями и гелями было неэффективным.
В качестве наружных средств лечения могут использоваться любые мазеподобные и гелеобразные противовоспалительные препараты: «Вольтарен Эмульгель», «Фастумгель», «Найз» и пр.
Для снятия боли пациенту назначаются таблетированные препараты:
- «Анальгин».
- «Кетонал».
- «Кеторолак».
- «Найз» («Нимесулид»).
- «Ибупрофен».
- «Диклофенак».
Если боль острая, то пациенту прописываются внутримышечные препараты:
- «Кетопрофен».
- «Кетолак».
- «Мелоксикам».
Лекарственные средства, применяемые перорально на протяжении 10 дней и более, могут навредить желудку. Поэтому врачи рекомендуют использовать дополнительные препараты защищающих органы ЖКТ, например, это может быть «Маалокс» или «Альмагель».
Нередко для этого используются хондропротекторы, хотя, есть люди, относящиеся к ним недоверчиво. В состав хондропротекторов входит глюкозамин и хондроитин.
Приём таких препаратов позволяет укрепить связки и частично восстановить хрящевую ткань, но главное: они способствуют выработке жидкости, благодаря которой суставы функционируют.
Особо популярными являются: «Терафлекс», «Хондролон» и «Дона». Чтобы снять боль и спазмы можно принимать «Сирдалуд», «Баклофен» и «Мидолкам», но только с согласия врача.
Если медикаментозное лечение будет заведомо неэффективным, то проблема может быть решена посредством хирургического вмешательства. Операции проводятся при:
- Инфекционных заболеваниях, например, теносиновитах, бурситах и артритах (требуется произвести зачистку тканей, поражённых инфекцией).
- Неправильно сросшихся костях после переломов.
- Разрывах связок.
При суставных болезнях также назначаются инъекции в сустав, что позволяет «доставить лекарство» прямо к месту назначения. Процедура непростая, но эффективная, а для инъекций могут быть использованы гормональные препараты – «Гидрокортизон» и «Синвиск».
Лечение практически любой болезни должно быть комплексным. Поэтому чаще всего врачи прописывают приём препаратов перорально и применение противовоспалительных и обезболивающих гелей.
Также, пациенту могут быть рекомендованы физиотерапевтические процедуры, например, электрофорез, магнитотерапия и пр. Лечебная гимнастика и массажные процедуры назначаются после выхода из острой стадии.
Важно! Что касается народной медицины, то её рецепты следует применять на практике исключительно после того, как было снято обострение, и только при условии, что врач одобрил применение, к примеру, смеси калины и водки.
источник
Чаще всего это физические травмы. Почти половина зарегистрированных случаев боли в запястье связана именно с этой причиной.
- растяжения;
- вывихи и подвывихи;
- разрывы связок;
- переломы.
Боль во всех этих случаях очень схожая, и бывает сложно поставить верный диагноз. Ошибиться может даже рентген. На физическое повреждение указывает характер боли: она очень острая и становится сильнее при движении конечностью. Часто на месте травмы видны гематома, припухлость. Человеку трудно свободно двигать запястьем.
Иногда даже травматолог со стажем не в состоянии моментально ответить на такой вопрос пациента. Тем более, не ответит сам пациент. Нет никакого домашнего метода для определения характера травмы, нужно срочно обращаться за медицинской помощью.
Изредка о наличии закрытого перелома можно догадаться по деформированному суставу, что бросается в глаза. Также запястье может двигаться странно, как на шарнирах, да и гематома в таком случае выражена обширно.
Если же случился открытый перелом, нужно срочно найти человека, который окажет доврачебную помощь – остановит кровотечение и наложит шину.
Ревматоидный артрит обычно протекает долго, доставляя специфический дискомфорт, но в случаях неожиданного обострения – можно остаться на всю жизнь с неподвижным запястьем.
Когда сустав воспален, его размеры начинают увеличиваться, а искаженная форма сдавливает сухожилия так, что запястье перестает слушаться и двигаться. Причем это случается, как правило, с обоими запястьями сразу.
Если кисть болит, а травм и ушибов не было, значит, значит надо искать ее в сосудах и в сердце. Либо подозреваем инфекцию в своем организме.
Иммунитет тоже может быть виноват, как и эндокринная система. Удивительно, что самые разные по своей специфике заболевания и состояния вызывать боли в запястьях:
- злокачественные новообразования в руках;
- подагра;
- венерические заболевания;
- туберкулез;
- закупорка артерий;
- псориаз.
В этом случае причиной может быть артроз кисти и суставов пальцев рук.
Если постоянно нагружать лучезапястный сустав, он неизбежно деформируется, хрящевая ткань износится, и в области запястья возникнет острая боль. Она будет проявляться при надавливании, а также при попытке пошевелить запястьем.
Сустав будет двигаться неправильно, ограниченно. Чтобы избежать этого неприятного заболевания, рекомендуется регулярно делать лечебную гимнастику для рук, особенно тем людям, кто часто подвергается работам, связанной с участием рук и их напряжением.
Перитендинит – еще одно медицинское словцо для определения причины боли. При этом недуге сухожилия в запястье воспаляются, и надавливать на него очень больно. Отекшее запястье даже поскрипывает при попытке согнуть его. Человеку с перитендинитом трудно захватывать предметы, опухшее запястье не слушается и болит.
Запястье легко можно перетрудить. Если профессия человека связана с постоянной работой рук и напряжением кистей, рано или поздно запястья попросятся «в отпуск». Особенно такое «наказание» преследует людей, кто активно пользуется клавиатурой и мышкой, сидя в офисе или у себя дома. В современном мире таких людей масса, и, как правило, многие из них периодически страдают болями в запястье.
Синдром такой боли имеет название «туннельный». Его особенность в том, что сухожилие отекают, а вместе с ним страдает и нерв, пролегающий рядом. Сначала ощущения приходят в виде слабой, ноющей боли в переутомленной руке. Затем рука начинает регулярно выдавать различные «фокусы»: то она немеет, то тяжелеет, то не может нормально захватить предмет. Если человек продолжает при этом нагружать свое запястье, оно непременно ответит усиленной болью и еще более частыми проблемами с подвижностью.
Это страшное заболевание в основном поражает мужчин, именно они занимаются тяжелым физическим трудом, изнашивающим руки. К 35 годам уже вполне реально измотать руки до синдрома Кинбека. Что же он представляет и чем страшен?
Это некроз костей в запястье, а простыми словами – омертвение. Человек может долго не замечать у себя данного заболевания, пока оно вдруг не заявит о себе внезапной острой болью. Две недели запястье будет жутко болеть, после чего боль пойдет на спад. Самое неприятное в том, что спустя какое-то время обострение будет возвращаться, а боль будет становиться все сильнее, особенно при попытке сделать что-то поврежденной рукой.
Не нужно пытаться играть в волшебника или телепата. Понять, что случилось с суставом может только опытный доктор. Он назначит обследование и пропишет лечение в зависимости от диагноза и возраста больного.
При возможности необходимо получить консультацию:
Если терпеть боль до приема нет сил, можно нанести на кисть любую обезболивающую мазь, но все же лучше не трогать ее. Прикладывать сухое тепло ни в коем случае нельзя – от него воспаление может быть только сильнее.
Боль в запястье чаще всего возникает в правой руке, т.к. правая рука испытывает намного больше нагрузок по сравнению с левой рукой. Особенно это заметно у правшей, выполняющих работу, связанную с нагрузками на кисти рук.
Боль в запястье левой руки часто связана с сильными нагрузками в спорте, либо с травмами кисти. Чаще всего, левая кисть не так сильно перетруждается как правая, поэтому причину боли стоит искать либо в травматологии, либо в ревматологии.
Чтобы не пострадать от внезапной неожиданной боли в кистях рук, необходимо:
- регулярно выполнять ручную гимнастику, которая укрепит мышцы;
- реже захватывать предметы одними пальцами, чаще – всей кистью;
- давать запястьям отдохнуть, не перегружать их, особенно если первые отголоски боли уже появились;
- при занятиях спортом пользоваться защитными повязками на запястья;
- после каждого часа работы на клавиатуре разминать руки;
- стараться не поднимать слишком тяжелые предметы без надобности;
- никогда не заниматься самолечением, если речь идет о запястьях.
источник
Руки — часть тела, ежедневно испытывающая различные физические нагрузки. Большая их доля приходится на кисти. Люди часто не обращают внимания на перенапряжения. Но если болит кисть руки, это свидетельствует о наличии травматических или патологических проблем. Причины разные. Это может быть и перенос тяжелых предметов, и банальный набор текста на компьютере.
При утихании болевых синдромов по утрам и их возобновлении днем исключают хронические травмы и остеоартроз.
При более сильной боли ночью проверяют защемление нервов, исключая хронические травмы и подагру. Единичные приступы могут быть обусловлены травмами, полученными на спортивных тренировках или растяжениями.
При неприятных ощущениях в большом пальце возможна хроническая травма. Она наиболее характерна для работающих с компьютерной мышью. Возможно возникновение теносиновита.
При онемении безымянного пальца и мизинца возможно защемление локтевых окончаний или действие хронической травмы.
Одновременная боль в большом, указательном и среднем пальцах говорит о защемлении нервов шейного отдела или запястья.
О воспалительных процессах и переломах свидетельствуют опухания суставов фаланги. При множественных отеках исключаются ревматоидный артрит и подагра.
Неприятные ощущения в левой кисти в комплексе с иными симптомами может свидетельствовать о начале сердечного приступа.
У беременных женщин кисти могут воспаляться из-за гормональных изменений в организме.
Все причины можно условно свести в 2 группы:
- Травматизм.
- Воспаления лучезапястных сочленений.
- Патологии внутренних органов.
Сотрудники различных производств сталкиваются с вывихами и подвывихами. Часто они вправляют их самостоятельно. Вначале болевой синдром снимается, но затем он может вернуться и усилиться с возникновением неприятной симптоматики, способной перевести заболевание в хроническую форму.
При тяжелых растяжениях рука сильно опухает, ей становится невозможно пошевелить, появляются острые боли.
К воспалениям лучезапястных сочленений относятся следующие патологии:
- Асептический некроз. Возникает при не до конца вылеченном открытом переломе кисти из-за нарушения кровоснабжения, приводящего к отмиранию клеток.
- Болезнь де Кервена. Наиболее характерна для людей, совершающих резкие хватательные движения или частые сгибания кисти. Также проявляется при поворотах запястья, держании или хватании предметов, сжатии руки в кулак. Очаг боли локализован преимущественно у основания большого пальца.
- Тендинит. Возникает воспаление сухожилий кисти из-за сильной нагрузки на них. Это заболевание относится к профессиональным, характерным для людей, выполняющих однотипные движения руками: профессиональных спортсменов, грузчиков и носильщиков, музыкантов и работников ателье.
- Туннельный синдром. Возникает из-за сдавливания срединного нерва, расположенного между поперечной связкой кисти и костными стенками, вследствие ушиба, приводящего к отеку и онемению руки. Характеризуется синюшностью эпителия в зоне повреждения.
- Писчая судорога. Характерна для людей, имеющих проблемы с шейными позвонками или часто пишущих. Сопровождается тремором рук при напряжении кистей.
- Подагра. Образуются кисты и опухоли при откладывании солей урины на суставах. Во время приступа отмечаются острые боли, покраснение кожи.
- Отек синовиальных оболочек пальцев. При их разгибании слышатся щелчки. В некоторых случаях происходит полное обездвиживание.
- Остеоартроз кисти. Возникает при неправильном срастании сломанных ранее суставов или разорванных сухожилий. Боль возникает при сгибании кисти (возможен хруст) и в состоянии покоя.
- Артрит. Аутоиммунное заболевание с постоянными или периодическими неприятными ощущениями. Наблюдается покраснение кожных покровов. Может отмечаться отечность суставов.
- При ревматоидном типе предыдущей патологии ощущается боль в лучезапястной кости и основании пальцев рук. Поражение симметричное, сковывающее движения. Вовлеченные в этот процесс сухожилия разрушаются, замещаясь рубцовой тканью, а в наиболее «узких местах» рвутся. Боль на тыльной стороне свидетельствует о начале процессов, способствующих возникновению подобных разрывов. На поздних стадиях становятся видны ревматоидные узелки.
- Артроз. В отличие от предыдущего заболевания является хроническим, связанным с динамикой суставного хряща.
- Синдром Рейно. Отмечается онемение пальцев, которые становятся бледными из-за стресса и холода.
- Системная красная волчанка. Начинается с воспаления мелких суставов. Болевые синдромы могут быть непродолжительными, а могут сопровождаться отеками и покраснениями, не проходящими длительное время. Возникают нарушения движения кистей, атрофия.
- Перитендинит. Воспалительный процесс, происходящий в зоне перехода мышцы в сухожилие кисти. Встречается как профессиональное заболевание у людей, работа которых связана с постоянным напряжением пальцев или кистевой части руки: сотрудники колбасных цехов, рубщики мяса, продавцы, рабочие автозаводов, упаковщики. Высокий риск имеется при частых и повторяющихся движениях руками, совершаемых с некоторой силой. Часто встречается у новичков в деле. Отмечается ноющая боль, активизирующаяся при малейшем движении.
- Колющие боли могут наблюдаться при сахарном диабете, эндокринных патологиях, артериальной гипертензии, аритмии.
- Суставные заболевания также вызывают ломоту в руке.
Кроме того, причиной боли в ладонях и кистях могут быть остеохондроз и межпозвоночные грыжи.
При возникновении неприятных ощущений в кисти человек задается вопросом, что делать в такой ситуации, почему возникла проблема, как ее устранить. Прежде всего нужно посетить поликлинику. При травматической этиологии обращаются к травматологу. Если боль суставная, то идут к ортопеду. При неясной причине возникающих синдромов обращаются к терапевту, который направит на сдачу анализов и выпишет направление к специалисту узкого профиля.
Если боль обусловлена хроническими травмами или растяжениями, ее снимают симптоматически вместе с отечностью, разрабатывая пальцы для предупреждения контрактуры.
При хронической травме изменяют график работы, переоборудуют рабочее место. Так, при запястном синдроме нужно использовать коврики для мыши с валиком для опоры руки, массировать поврежденную зону и делать периодические перерывы.
В качестве противовоспалительных средств используют НПВП. Уколы и таблетки отрицательно действуют на желудок, поэтому их применяют, если мази и гели не помогают. Воспаленные зоны можно помазать следующими препаратами:
Мазь, таблетки и уколы в основном имеют одни и те же торговые названия.
Инъекции применяют для купирования острой боли.
При длительном курсе приема лекарств (более 3 дней — уколы и 10 дней — таблетки) врач назначает препараты, защищающие ЖКТ от побочных действий НПВП: Ранитидин, Альмагель и др.
Для лечения заболеваний, поражающих связки и суставы, используют хондропротекторы, содержащие глюкозамин и хондроитин сульфат:
Мышечную боль и спазмы снимают миорелаксантами:
Для уменьшения болевых проявлений назначают витамины группы В.
При теносиновитах, бурситах, инфекционных артритах, разрывах крупных связок и переломах осуществляют операции.
Иногда лекарство вводят непосредственно в больной сустав с помощью инъекций.
Острую боль купируют гормональными средствами: Гидрокортизон, Кеналог.
Подвижность улучшают гиалуроновой кислотой: Ферматрон, Синвиск.
В домашних условиях для лечения растяжений и хронических травм используют народные средства. При системных заболеваниях, воспалительных процессах, разрывах связок, переломах их применяют только в комплексном лечении, консультируясь этому по вопросу с врачом.

Уменьшают интенсивность воспалительных процессов, облегчают боль и разогревают суставы с помощью компресса из водки и меда.
Для снятия боли, отечности и напряжения в теплые ванны добавляют травы и эфирные масла сирени, крапивы, розмарина, калины.
Она заключается в прикладывании льда при ушибах. То же действие осуществляют и при подозрении на перелом с дополнительным обездвиживанием кисти.
При вывихе кисть обездвиживают с помощью твердого предмета типа фанеры или дощечки, после чего обращаются к травматологу.
При травме запястья используют твердую шину. Если произошел вывих большого пальца, его фиксируют также наложением шины.
Для укрепления мышц кистей рук выполняют специальные упражнения.
При монотонной работе с повторяющимися движениями нужно периодически делать перерывы. Если таковые не предусмотрены, необходимо менять позу и положение кистей.
Если человек имеет дело с вибрирующими предметами, то следует использовать специальные перчатки. Нагрузку при занятиях спортом уменьшают соответствующей экипировкой.
Кисти не переохлаждают, употребление кофеина сводят к минимуму, отказываются от курения, что способствует лучшему поступлению крови и не дает сужаться сосудам.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Запястье – это участок, соединяющий кисть руки с костями предплечья. Оно образовано восемью многогранными костями, уложенными в два ряда.
Поскольку запястье отвечает не только за множество движений в руке, но и принимает на себя силовые нагрузки на верхние конечности, этот участок особенно уязвим. И чем раньше будет установлена причина боли, и приняты правильные меры, тем больше шансов сохранить подвижность в нем.
В рамках данной статьи разберемся в причинах боли в запястьях, расскажем о методах самостоятельной диагностики и отличительных признаках заболеваний, а также приведем максимально возможный список других причин боли в запястьях.
Боль в запястьях может быть сильной и почти незаметной, усиливаться по ночам или беспокоить круглые сутки; при движениях пальцами в районе запястья и тыла кисти может ощущаться поскрипывание – все это важные диагностические признаки. Все они, в совокупности с информацией о возможной причине боли, помогают поставить правильный диагноз и выбрать подходящий метод обследования.

Во всех случаях будут беспокоить:
- острая боль в запястном суставе;
- ограничение подвижности;
- припухлость запястья.
Перелом или вывих запястья
Чаще всего перелому подвергаются ладьевидная и полулунная кость, это будет заметно на рентгеновском снимке.
В тяжелых случаях пострадавший будет жаловаться на острую боль в запястье, а при осмотре можно будет заметить очевидную деформацию сустава, его патологическую подвижность, кровоподтек и значительную припухлость.
Для легкой степени перелома характерно только наличие отека и незначительный дискомфорт в запястье. В данном случае возможны диагностические ошибки, и оставление перелома без внимания. Последствием такого невнимания к боли в запястье становится полная потеря подвижности в суставе.
Растяжение запястья
Растяжению или разрыву могут подвергаться как связки, удерживающие вместе кости запястья, так и соединяющие предплечье с кистью.
Растяжение запястья характеризует острая боль в суставе, невозможность выполнять прежний объем движений рукой, нестабильность сустава. Постепенно нарастает отек места повреждения.
Первая помощь
На данном этапе важно предупредить развитие осложнений: болевого шока, потери крови или еще большей травматизации пострадавшей конечности.
- Если перелом открытый, и из раны течет кровь: в первую очередь, нужно остановить кровотечение.
- На место перелома накладывается лед (его нужно завернуть в ткань) – он снимет острую боль, предупредит отек и уменьшит кровотечение.
- На рану, если она имеется, накладывается стерильная марлевая повязка.
- После этого конечность нужно зафиксировать шиной (или прибинтовать ее к небольшой дощечке), чтобы предупредить смещение обломков кости, дальнейшую травматизацию и боль.
- Далее необходимо обратиться к врачу (вызвать «Скорую помощь» или явиться в травмпункт самостоятельно).
Внимание! Будьте осторожны при использовании обезболивающих средств!
- Спреи для местного применения (распыляемые на кожу) нельзя использовать на открытые раны. Иначе препарат попадет в общий кровоток в значительной концентрации, и может привести даже к гибели человека.
- Местные обезболивающие препараты действуют очень короткое время. Многократное их использование нежелательно из-за возможности развития передозировки.
- Обезболивающие таблетки (порошки) могут вызвать обострение имеющейся у пострадавшего язвыжелудка, вести к желудочному кровотечению и прочим нежелательным последствиям. Возможность их применения до приезда скорой помощи лучше уточнить у пострадавшего.
Диагностика
Для диагностики боли в запястье вследствие травмы производятся рентгеновские снимки в специальных проекциях.
Лечение
При переломах костей запястья без смещения, на конечность накладывают гипс на 1-6 месяцев, в зависимости от вида перелома. Повторный (контрольный) рентгеновский снимок делается после снятия гипсовой повязки.
Важно! Боли в запястье, спустя много времени после травмы, могут быть признаком остеоартроза (осложнения несросшегося перелома ладьевидной кости запястья). При этом будет отмечаться боль при напряжении сустава, повороте ладони верх и вниз, и ограничение подвижности.
Как и в случае с любой болью в запястье, нужно обязательно показаться врачу.

Вследствие таких нагрузок чаще всего возникают тендиниты. Эти заболевания распространены больше других из-за анатомической узости оболочек, через которые проходят сухожилия запястья. Достаточно небольшого раздражения этих сухожилий, чтобы в них возникли уплотнения.
Диагностическим признаком возникшего тендинита будет крепитация – это ощущение потрескивания в сухожилии, идущем от запястья к пальцам, при движении. Воспаляться могут сразу несколько сухожилий. Заболевание развивается постепенно, о чем будут говорить нарастающие со временем боли по ходу сухожилий.
Из других симптомов тендинита важно отметить:
- боль при движении пальцами или кистью;
- ощущение потрескивания в сухожилиях;
- значительные сложности с захватом предметов больной рукой.
Диагностика
Для диагностики данного заболевания проводится врачебный осмотр и оценка характера и локализации боли, степени подвижности в суставе, а также присутствие потрескивания в сухожилиях запястья. Этого бывает достаточно.
При неэффективности проводимого лечения, или наличии сомнений в правильности диагноза (подозрения на переломы и др. заболевания костей), выполняется рентгенография (рентгеновский снимок) запястья.
Лечение
При болях в запястье, вызванных тендинитом, необходимо обеспечить суставу полный покой и зафиксировать его шиной или лонгетой. Дальнейшее лечение проводится у врача.
Синдром запястного канала (сокр. СЗК) – так называется заболевание, чаще всего беспокоящее беременных женщин во втором-третьем триместре беременности.
Основная причина возникновения СЗК кроется в нарастающей массе тела женщины и отеках, особенно выраженных во второй половине беременности. Отеки на руках чаще всего приводят к сдавливанию срединного нерва.
Симптомы данного заболевания затрагивают от 20 до 60% беременных женщин. Они могут быть слабо выраженными, или доставлять серьезный дискомфорт. Как правило, с рождением малыша боли проходят. В редких случаях боли в запястье при СЗК продолжаются еще несколько месяцев.
Симптомы СЗК:
- боль в запястье, ощущение зуда, жжения, покалывания или дрожи в пальцах;
- симптомы усиливаются ночью, хотя могут беспокоить и днем;
- дискомфорт ощущается на ладонной поверхности четырех пальцев (от большого до безымянного) и самой ладони. Если онемение присутствует в мизинце и передается на тыл кисти, это говорит о другом заболевании;
- слабость в пальцах при захвате предметов, особенно большого;
- онемение может распространяться дальше ладони, если затронуты ветви срединного нерва. Может отмечаться похолодание кисти, побледнение кожи вследствие сужения сосудов, повышенная чувствительность к холодным температурам;
- общее ухудшение самочувствия, наличие отеков на ногах и руках.
Диагностика
Для постановки диагноза проводится ряд проб на пассивное сгибание и разгибание конечности, постукивание по ходу нерва и др. В качестве дополнительного метода исследования делают электромиографию. Данное исследование заключается в записи электрических импульсов в мышцах, что позволяет выявить участок пораженного нерва, или выявить отличную от СЗК причину болей в запястьях.
Боль в запястьях при беременности: помощь и лечение
Во время очередного ночного обострения боли в запястьях попробуйте сменить положение тела для сна. Далее приведем ряд простых правил, которые помогут вам снизить дискомфорт:
- избегайте подкладывания руки под голову во время сна;
- для возвращения чувствительности при онемении и ослабления боли потрясите руками;
- днем можно попробовать выполнять несложные упражнения: регулярно сжимать и разжимать пальцы кисти (этот прием можно проводить, если он не усиливает боли);
- постарайтесь отказаться от работы, связанной с постоянными движениями пальцами рук (печати на клавиатуре, игры на пианино и т.д.);
- во время сидения перед телевизором попробуйте придать рукам возвышенное положение (например, положите их на спинку дивана).
Внимание: если вышеприведенные меры не приносят облегчения, нужно обязательно показаться врачу. Оставленный без внимания и полноценного лечения, СЗК может привести к необратимому повреждению срединного нерва и тяжелым нарушениям функций всей руки.
Врач может порекомендовать прием витаминов, питающих нерв, а также ношение специальной шины на запястье по ночам. Такая шина будет удерживать запястье в удобном положении, и уменьшать напряжение мышц и давление на нерв.
В случае крайней необходимости проводится операция, при которой делается надрез косой связки запястья, что приводит к освобождению срединного нерва от сдавливания.
Боль в запястье при ежедневной работе за компьютером 
Боль в запястье проявляется больше в правой руке у правшей. Беспокоит постоянный дискомфорт в запястном суставе, ослабление силы захвата, онемение кистей, особенно ладоней.
Такое заболевание получило название туннельного синдрома или СЗК (см. описание выше).
Важно! В механизме сдавливания нерва запястья большую роль играют заболевания позвоночника. Грыжи межпозвоночных дисков и остеохондроз характеризуются повреждением нервов, идущих от спинного мозга, в том числе к рукам.
Для профилактики туннельного синдрома рекомендуется соблюдать ряд правил:
- выбирать удобную позу посадки, правильно располагать перед собой монитор и клавиатуру;
- использовать удобные клавиатуру и мышь, источник дополнительного освещения;
- делать перерывы в работе с разминкой мышц;
- при возникновении устойчивой боли в запястье нужно исключить физические нагрузки на больную руку на 2 недели и обеспечить покой конечности при помощи шины.
Туннельный синдром может возникнуть не только как профессиональное заболевание. Мы уже говорили, что данное заболевание часто беспокоит беременных женщин во второй половине беременности. Также СЗК может быть следствием сахарного диабета, артрита, или сопровождать предменструальный синдром.
Боль в запястье у телефонистов, портных, пианистов, а также при регулярном выкручивании мокрого белья
Профессиональное заболевание, чаще встречающееся у взрослых женщин, занимающихся игрой на пианино, работой на телефоне, постоянным выкручиванием мокрого белья или половой тряпки, называется стенозирующий теносиновит (или тендовагинит). Болезнь не только причиняет сильную боль в запястье, но и способна привести к потере трудоспособности.
Тендовагинит поражает сухожильную сумку мышц, управляющих движениями большого пальца. Боль в запястье беспокоит на стороне первого пальца руки (в месте расположения шиловидного отростка). Кожные покровы в этой области бывают воспалены и болезненны к прикосновению. С течением времени на этом месте образуется рубцовая ткань. Ее можно прощупать через кожу как плотную припухлость, похожую на апельсиновую косточку.
Важно! При стенозирующем теносиновите отсутствует крепитация (поскрипывание) при движениях пальцами.
Диагностика
Существует четыре отличительных симптома тендовагинита:
- при пассивном разгибании большого пальца боль отсутствует;
- при сжимании кисти в кулак и ее пассивном отведении в сторону локтя, боль отдает в шиловидный отросток, а иногда в кончик большого пальца или вверх до локтя;
- локальная болезненность ощущается при надавливании рядом с шиловидным отростком, на расстоянии до 1,5 см в направлении большого пальца;
- возникновению заболевания предшествуют избыточные и необычные движения большого пальца.
Лечение
Лечение проводится в зависимости от первопричины тендовагинита.
Если тендовагинит вызван общим заболеванием организма (бруцеллезом, гонореей, ревматизмом и др.), проводится лечение основного заболевания. В отношении локальных проявлений, упомянутых выше, применяется иммобилизация конечности (фиксация запястья лонгетой на 10-12 дней), физиотерапевтическое и медикаментозное лечение без госпитализации в стационар.
В сложных, неподдающихся лечению случаях, прибегают к оперативному лечению.
Боль в запястье у крановщиков, столяров, рубщиков, слесарей, работников с отбойными молотками 
Заболевание поражает запястья не симметрично: у правшей, например, больше страдает правая рука.
Симптомы
Началу заболевания предшествует травма запястья, боль беспокоит в течение 1–2 недель.
Затем в течение нескольких месяцев заболевание никак не дает о себе знать.
Активный период заболевания может продолжаться несколько лет. При этом беспокоят стойкие боли в лучезапястном суставе, не прекращающиеся в любое время суток, и усиливающиеся при ручной работе. Надавливание на пораженную кость запястья сопровождается болезненной чувствительностью.
Диагностика
Для распознавания заболевания проводится рентгенография (рентгеновский снимок). При сомнениях в точности диагноза выполняют магнитно-резонансную томографию (МРТ).
Лечение
На начальной стадии заболевания достаточно бывает полностью освободить пострадавшую конечность от физических нагрузок, наложив на нее гипсовую повязку на три недели. В покое возможно восстановление пораженной кости силами самого организма: прорастание новых кровеносных сосудов и восстановление питания тканей.
В случае успеха гипс снимают, и приглашают больного на контрольные рентгеновские снимки каждые 4-6 недель.
Также доктор может назначить прохождение физиотерапевтических процедур: новокаиновые блокады, парафинотерапия и др., целью которых является усиление кровотока в пострадавшей конечности и скорейшее выздоровление.
При неэффективности проводимых мероприятий может потребоваться хирургическое лечение.
Полезная информация
Какие вопросы можно обсудить с врачом в связи с болезнью Кинбека?
1. Какая у вас стадия заболевания?
2. Какой вид лечения сейчас предпочтительнее: консервативный или хирургический?
3. Как эта болезнь скажется на вашей дальнейшей профессиональной деятельности?
4. Как скоро можно будет приступить к своей работе, придется ли ее менять?
5. Какой режим соблюдать, находясь на больничном: что можно, а что нельзя?
6. Как меры можно предпринять самостоятельно при усилении болей?
Боль в запястьях, помимо вышеперечисленных причин, может являться следствием:
- развития воспалительных изменений в костях и тканях (возрастной остеоартрит, ревматоидный артрит с поражением обоих запястий, псориатический артрит, туберкулез);
- отложения солей мочевой кислоты (подагра) или кальция (псевдоподагра);
- заболеваний позвоночника (сдавливание корешков спинномозговых нервов);
- инфекционного заболевания (гонорея, бруцеллез);
- различных опухолей верхней конечности;
- наследственной предрасположенности к поражению связок;
- алкоголизма;
- приема противоэпилептических средств;
- врожденной узловатости пальцев;
- болезни Пейрони (заболевание мужчин);
- выпячивания сухожильного влагалища (ганглии, синовиальные кисты или гигромы);
- наличия такого заболевания, как курковый палец;
- нарушения проходимости артерии плеча в области локтя (контрактура Фолькманна, сопровождающая нарушением кровообращения);
- переломов верхних конечностей (например, после перелома плечевой кости в области надмыщелка);
- заболеваний сердечно-сосудистой системы (боли за грудиной, отдающие в левую руку, могут быть признаком сердечного приступа или инфаркта миокарда);
- перенапряжения запястья, работы в неудобном положении.
В дополнение к вышесказанному, более подробно остановимся на еще одном заболевании запястья – перитендините с характерным симптомом для самодиагностики – слегка уловимым поскрипыванием.
Перитендинит (тендосиновит, теносиновит)
Заболевание поражает сухожилия лучезапястного сустава и длинную мышцу большого пальца, вследствие чего нарушается подвижность большого и указательного пальцев.
Причины
Перитендинит может быть следствием бактериальной инфекции или ревматизма.
Диагностика
Самостоятельно это заболевание можно определить по совокупности следующих признаков:
- боль в запястье;
- припухлость тыльной стороны запястья (надавливание в этой зоне причиняет боль);
- при активном шевелении пальцами появляется ощутимое на ощупь, а иногда даже на слух, нежное поскрипывание («замшевая» крепитация).
Похожие симптомы вызывает ряд других заболеваний:
- туннельный синдром;
- миотендинит предплечья;
- воспалительные заболевания лучезапястного сустава;
- лучевой стилоидит (поражающий лучевую кость предплечья).
Для уточнения заболевания делается рентгеновский снимок, который покажет утолщение мягких тканей над шиловидным отростком запястья со стороны большого пальца при перитендините.
Лечение: проводится у врача.

Когда боль в запястье возникла после травмы руки любого характера и происхождения (падение на руку, выкручивание кисти, случайное или намеренное придавливание дверью, падение тяжелого предмета и т.д.), имеет различную интенсивность (от сильной до слабой), сочетается с отеком, то необходимо обязательно обратиться к врачу-травматологу (записаться), а его отсутствие – к хирургу (записаться). Можно обратиться к травматологу или хирургу как в поликлинике, так и в травмпункте.
Если боль в запястье возникла вследствие частых высоких физических нагрузок на руку (работа на телефоне, игра на пианино, портняжный труд, подъем тяжестей, игра в гольф, теннис, частое выкручивание тряпок или белья и т.д.) и сочетается с ощущением потрескивания (крепитации) при движении кистью или пальцами, трудностями при попытке захватить любой предмет поврежденной кистью или сжать ее в кулак, ощущении препятствия при сгибании-разгибании большого пальца (после преодоления препятствия слышится щелчок), то подозревается тендинит (воспаление сухожилий) или тендовагинит (воспаление сухожильных влагалищ мышц). В таком случае необходимо обращаться к врачу травматологу-ортопеду, а в его отсутствие – к хирургу.
Если у любого человека (часто у беременных женщин и людей, постоянно работающих за компьютером) в области запястья ощущается боль, которая сочетается с зудом, жжением, покалыванием и дрожью в пальцах (большом, указательном, среднем, безымянном) на стороне ладони, трудностью при попытке схватить любой предмет кистью, отеками на ногах и руках, возможно с онемением предплечья, похолоданием, побледнением и чувствительностью к низким температурам кожи кисти, то подозревается синдром запястного канала (туннельный синдром), и в таком случае необходимо обращаться к врачу-неврологу.
Если через несколько месяцев после травмы запястья появляются стойкие боли в самом запястье, присутствующие постоянно, усиливающиеся при работе руками и надавливании на кости запястья, то подозревается болезнь Кинбека. В таком случае необходимо обращаться к врачу ортопеду-травматологу. Чаще всего болезнь Кинбека возникает у людей, работа которых связана с постоянной нагрузкой на кисти (например, у крановщиков, столяров, рубщиков, слесарей, работников с отбойными молотками).
Если присутствует боль в запястье, сочетающаяся с припухлостью тыльной стороны запястья, слышимым нежным поскрипыванием при шевелении пальцами, а также нарушением подвижности большого и указательного пальцев, то подозревается перитендинит (болезнь де Кервена), и в таком случае необходимо обращаться к врачу травматологу-ортопеду.
Если боли в запястье волнообразны (то усиливаются, то уменьшаются), присутствуют в течение длительного промежутка времени, сочетаются с припухлостью, покраснением и разгорячением (на ощупь горячая) тканей в области суставов запястья, ограничением подвижности и ощущением скованности кисти, возможно имеются боль, покраснение, припухлость и ограничение движений в других суставах, то подозревается артрит. В таком случае необходимо обращаться к врачу-ревматологу.
Если в запястье появляются периодические приступы болей длительностью от нескольких часов до недель, сочетающиеся с покраснением, отеком и разгоряченностью тканей запястья, а после завершения приступа запястье может стать деформированным, то подозревается подагра или псевдоподагра, и в таком случае необходимо обращаться к врачу-ревматологу.
Если человек страдает жгучими, стреляющими болями, идущими от шеи, через заднюю или переднюю поверхность руки и запястье к среднему или безымянному пальцу, сочетающимися с уменьшением силы мышц руки и запястья, возможно онемением кисти, то подозревается корешковый синдром, и в таком случае необходимо обращаться к врачу-неврологу.

Если боль в запястье связана с видимым и хорошо прощупываемым через кожу округлым образованием, похожим на опухоль, болезненным при надавливании на него, то подозревается гигрома, и в таком случае необходимо обращаться к врачу травматологу-ортопеду или хирургу.
Если боли в запястье обусловлены курковым пальцем, согнутым в суставах так, будто лежит на спусковом крючке, то необходимо обращаться либо к ортопеду (записаться), либо к хирургу.
Если появляется боль в запястье в сочетании с изменением цвета, нарушением чувствительности кожи кисти, отсутствием пульса на лучевой артерии, неустраняемым сгибанием кисти в запястье и пальцев в суставах, то подозревается контрактура Фолькмана, и в таком случае следует обращаться либо к врачу-ортопеду, либо к хирургу.
Поскольку боль в запястье обуславливается различными патологиями, то при наличии данного симптома врач может назначать разнообразные обследования и анализы. В каждом случае перечень анализов и обследований определяется тем, какое именно заболевание предполагает врач на основании всей имеющейся у человека совокупности клинических симптомов. Таким образом, очевидно, что фактически выбор анализов и обследований при боли в запястьях зависит от того, какие еще симптомы присутствуют у человека, так как именно они и позволяют врачу поставить предположительный диагноз. Ниже мы укажем, какие обследования и анализы может назначать врач при боли в запястьях в зависимости от других имеющихся симптомов.
Если боли в запястье той или иной интенсивности возникли после любого травматического воздействия (падение на руку, выкручивание кисти, случайное или намеренное придавливание дверью, падение тяжелого предмета и т.д.) и сочетаются с отеком, то врач производит осмотр и назначает рентген (записаться) и УЗИ (записаться) для выявления возможных переломов, растяжений, разрывов связок, сухожилий и т.д.
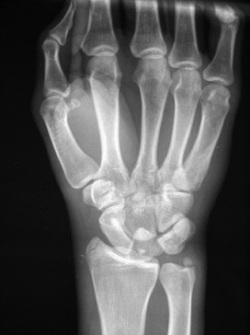
- Выслушивание треска и похрустывания при движении кистью и пальцами с помощью фонендоскопа;
- Прощупывание (пальпация) области поражения;
- Рентген кисти и запястья (записаться);
- Магнитно-резонансная томография (записаться) кисти и запястья.
В обязательном порядке производится ощупывание запястья и выслушивание треска и хруста фонендоскопом, позволяющие в совокупности с характерными симптомами поставить точный диагноз. В сомнительных случаях может назначаться магнитно-резонансная томография. Кроме того, для исключения возможного перелома, трещин или иных повреждений костей врач всегда назначает рентген.
Когда у человека (особенно часто наблюдается у беременных женщин и людей, постоянно работающих за компьютером) имеется боль в запястье, сочетающаяся с зудом, жжением, покалыванием и дрожью в пальцах руки (большом, указательном, среднем, безымянном) со стороны ладони, трудностями при попытке взять любой предмет в руку, возможно отеком на руках и ногах, онемением предплечья, а также похолоданием, побледнением и высокой чувствительностью к низким температурам кожи кисти, то врач подозревает синдром запястного канала (туннельный синдром) и назначает следующие обследования:
- Биохимический анализ крови (записаться);
- Анализ крови на наличие ревматоидного фактора (записаться);
- Неврологическое обследование (определение чувствительности, силы мышц в зоне поражения и т.д.);
- Электромиография (записаться);
- Электронейрография;
- Рентген запястья;
- УЗИ запястья (записаться);
- Томография (компьютерная и магнитно-резонансная) запястья.
Для диагностики собственно синдрома запястного канала врач производит неврологическое обследование, которое заключается в покалывании, постукивании по определенным точкам, просьбам совершить какое-либо движение и т.д. На основании того, какие человек испытывает ощущения, как совершает определенные движения и определяется поражение нервов и, соответственно, ставится диагноз. В принципе, на этом обследование может быть закончено, так как диагноз выставлен. Однако при наличии возможностей врач может назначить электромиографию и электронейрографию для оценки скорости и активности проведения нервных импульсов, а также для оценки реакции мышц на нервные сигналы.
Кроме того, с целью выяснения причин и природы туннельного синдрома врач может назначать биохимический анализ крови, анализ крови на ревматоидный фактор, рентген, УЗИ и томографию запястья и кисти.
Когда через несколько месяцев после травмирования кисти возникают стойкие боли в запястье, не стихающие ни днем, ни ночью, усиливающиеся при работе руками и надавливании на запястье, то врач подозревает болезнь Кинбека, и для ее подтверждения назначает УЗИ и рентген запястья и кисти. Дополнительно, если возникает необходимость в дополнительных данных о состоянии тканей, то назначается магнитно-резонансная томография. Кроме того, если в медицинском учреждении имеется техническая возможность, то томография назначается сразу вместо УЗИ.
Когда боль в запястье сочетается с припухлостью с тыльной стороны запястья, нежном поскрипывании, слышимом при шевелении пальцами, нарушением подвижности большого и указательного пальцев, то врач подозревает перитендинит (болезнь де Кервена), и для его диагностики проводит неврологические пробы. Диагноз ставится именно на основании неврологических проб, каких-либо дополнительных анализов или инструментальных обследований не требуется. Врач проводит следующие неврологические пробы:
- Надавливание на сухожилие большого пальца (безболезненно);
- Ощупывание области шиловидного отростка (бок запястья со стороны мизинца) позволяет выявить плотное округлое образование, представляющее собой утолщенную тыльную связку;
- Пациента просят положить руки ладонями на стол и отклонить кисть сначала в сторону большого пальца, а затем мизинца (пораженная рука в сторону мизинца отклоняется на 20 – 30 градусов меньше, чем здоровая, причем движение сопровождается болью);
- Пациента просят поставить кисти на ребро ладонями друг к другу и затем отставить большой палец вверх, как жест «отлично» (на больной руке палец отставляется меньше, чем на здоровой);
- Пациента просят положить большой палец на ладонь и прикрыть его сверху другими четырьмя пальцами, после чего отвести кисть в сторону мизинца (движение вызывает резкую боль в области поражения);
- Пациента просят взять какой-либо мелкий предмет (ручку, спичечный коробок и т.д.) большим и указательным пальцами (человек испытывает боль при удержании предмета в пальцах).

- Общий анализ крови (записаться);
- Анализ крови на ревматический фактор и С-реактивный белок;
- Биохимический анализ крови;
- Цитологический и микробиологический анализ внутрисуставной жидкости, полученной путем пункции пораженного сустава (записаться);
- Рентген и увеличительный рентген в двух плоскостях запястья;
- Артрография запястья;
- Томография запястья;
- УЗИ запястья;
- Сцинтиграфия запястья.
Врач в первую очередь назначает общий анализ крови, биохимический анализ крови, анализ крови на ревматоидный фактор и С-реактивный белок, цитологический и микробиологический анализы внутрисуставной жидкости, а также рентген запястья. Именно эти исследования позволяют поставить диагноз артрита, а также определить его природу (псориатический, ревматоидный и т.д.). Все остальные исследования считаются дополнительными, и выполняются только при необходимости или при наличии технической возможности у медицинского учреждения. Например, УЗИ позволяет оценить состояние тканей рядом с суставом и наличие выпота в суставной полости, сцинтиграфия дает возможность понять, насколько активно воспаление и как на него реагирует костные структуры запястья.
Когда в запястье ощущаются периодические болевые приступы, длящиеся от нескольких часов до недель, сочетающиеся с покраснением, отеком и горячей наощупь тканью запястья, а также возможной деформацией запястья после окончания приступа, то врач подозревает подагру или псевдоподагру. В данной ситуации назначаются следующие анализы и обследования:
- Общий анализ крови;
- Биохимический анализ крови (мочевая кислота, общий белок, белковые фракции, серомукоид, фибрин, сиаловые кислоты, гаптоглобин, билирубин (записаться), мочевина, креатинин, холестерин, АсАТ, АлАТ, амилаза);
- Рентген суставов (записаться);
- Микроскопия, бактериологический посев (записаться) и биохимическое исследование суставной жидкости, полученной в результате пункции;
- Пункция выростов над суставом запястья с микроскопическим исследованием содержимого;
- Биопсия (записаться) синовиальной оболочки лучезапястного сустава;
- УЗИ почек (записаться).
В первую очередь врач назначает общий и биохимический анализы крови, а также исследование суставной жидкости и содержимого выростов над суставами, так как именно эти анализы – самые важные для постановки диагноза подагры и псевдоподагры. Так, в суставной жидкости при подагре обнаруживаются ураты (соли мочевой кислоты), а при псевдоподагре – пирофосфаты кальция, что считается однозначным подтверждением заболевания. Кроме того, в содержимом выростов при подагре также обнаруживают ураты, что является однозначным свидетельством в пользу этого заболевания. Если имеются сомнения в диагнозе псевдоподагры, то дополнительно назначают биопсию синовиальной оболочки лучезапястного сустава. Далее, если выявлена подагра, то дополнительно назначается УЗИ почек с целью оценки их состояния и выявления уратных камней. Рентген назначают при обоих заболеваниях, но не для их выявления, а для исключения других патологий, а также оценки выраженности патологических изменений в тканях организма.
Когда у человека жгучие, стреляющие боли, идущие от шеи к среднему или безымянному пальцу через заднюю или переднюю поверхность руки и запястье, сочетающиеся со снижением мышечной силы руки и запястья, иногда и с онемением кисти, то врач подозревает корешковый синдром и назначает следующие обследования:
- Неврологические пробы (необходимы для выявления того, какой именно корешок поражен, и заключаются в выполнении пациентом определенных движений, которые и оцениваются врачом);
- Электронейромиография (записаться);
- Рентген позвоночника (записаться);
- Компьютерная томография позвоночника (записаться);
- Магнитно-резонансная томография.
Диагноз корешкового синдрома ставится на основании неврологических проб и подтверждается данными электронейромиографии. После этого для выяснения причины корешкового синдрома врач назначает рентген и магнитно-резонансную томографию позвоночника. Однако, если имеется техническая возможность, то рентген заменяют компьютерной томографией.
- Общий анализ крови;
- Биохимический анализ крови;
- Общий анализ мочи;
- Микроскопия, цитология и бактериологический посев суставной жидкости;
- Мазки из половых путей;
- Обнаружение патогенных микробов в крови методом бактериологического исследования и ИФА;
- Проба Манту (записаться) и Пирке;
- УЗИ запястья;
- Рентген запястья;
- Томография (компьютерная или магнитно-резонансная) запястья;
- Сцинтиграфия запястья;
- Биопсия синовиальной оболочки.
В первую очередь для диагностики инфекционного артрита назначаются и выполняются УЗИ и рентген. Если данные УЗИ позволяют заподозрить артрит, а на рентгене еще нет характерных изменений, так как патологический процесс протекает короткий промежуток времени, то дополнительно назначается томография и/или сцинтиграфия. Далее для выявления микроба, являющегося возбудителем инфекционного артрита, назначается и проводится микроскопия, цитологическое и бактериологическое исследование суставной жидкости, анализ крови методами ИФА и бакпосева, мазки из половых органов и пробы Манту и Пирке. В случае сомнений в диагнозе и необходимости получения дополнительных данных врач назначает биопсию синовиальной оболочки лучезапястного сустава.
Когда боли в запястье связаны с видимым глазом и нащупываемым под кожей округлым образованием, похожим на опухоль, которое болезненно при давлении на него, то врач подозревает гигрому и назначает УЗИ и рентген. УЗИ необходимо для подтверждения гигромы, а рентген выполняется с целью исключения патологии костей. Если УЗИ дает сомнительные результаты, то назначается магнитно-резонансная томография или пункция гигромы. На практике чаще выполняется пункция гигромы, так как томография – слишком дорогостоящий метод, который в медицинских учреждениях не может использоваться так часто, как того хотелось бы.
Когда боль в запястье сочетается с согнутым пальцем, как будто он лежит на спусковом крючке – врач ощупывает кисть, производит неврологические пробы и на их основании ставит диагноз. Для получения информации о состоянии тканей может назначаться УЗИ и рентген.
Если боли в запястье сочетаются с изменением цвета кожи и нарушением чувствительности кисти, непрощупываемым пульсом на лучевой артерии, сгибанием против воли руки в запястье и пальцев, то врач диагностирует контрактуру Фолькмана на основании характерных признаков. Для оценки состояния тканей, суставов и костей врач назначает УЗИ, допплерографию сосудов (записаться), рентген.
Профилактика
Нижеприведенные советы помогут вам предупредить повреждения и боль в запястьях:
- регулярно выполняйте упражнения, укрепляющие мышцы запястья;
- при появлении первых симптомов дискомфорта в запястьях, прекратите или видоизмените физическую нагрузку на них;
- уменьшите скорость выполнения повторяющихся движений, а также прилагаемое при этом усилие;
- чаще изменяйте свое положение (к примеру, смените позу, когда держите в руках книгу, чтобы нагрузка пришлась на другие группы мышц);
- захватывайте предметы всей кистью, захват только пальцами вредит запястью;
- при работе с вибрирующими инструментами пользуйтесь специальными перчатками, поддерживающими кисть, а также применяйте поглощающие вибрацию прокладки;
- соблюдайте правила предосторожности при работе с инструментами, прячьте острые предметы от детей;
- во время занятий спортом используйте предохранительные приспособления на запястье;
- организуйте свое рабочее место: сделайте его удобным, уберите все лишнее;
- каждый час работы за компьютером делайте 5-10 минутные перерывы, приседайте, разминайте пальцы и встряхивайте кисти;
- для предупреждения падений носите удобную, устойчивую обувь, убирайте посторонние предметы с пола, воздерживайтесь от передвижений по квартире до полного высыхания пола после влажной уборки;
- воздерживайтесь от подъема тяжелых предметов – лучше несколько раз вернуться, чтобы перенести груз по частям;
- обратите внимание на свое хобби и домашние дела – нет ли в них повторяющихся движений с нагрузкой на запястья?
Диета
1. Питательная диета, поддерживающая в хорошей форме наши запястья, должна содержать витамин Д и кальций (последний содержится в молоке, йогурте и сыре, капустеброкколи и др. темно зеленых овощах).
2. Употребляйте орехи и жирные сорта рыбы, в них в достаточном количестве содержатся омега-3 жирные кислоты.
3. Следите за своим весом, проводите профилактику отеков при беременности (правильное питание и питьевой режим позволяют свести данную проблему к минимуму).
Физические упражнения 
Алкоголь
Алкоголь губительно действует на опорно-двигательный аппарат человека. Мужчинам врачи не рекомендуют употреблять свыше двух порций, а женщинам – одной порции алкоголя в сутки.
Курение
Курение и употребление табачных изделий повышают риск развития остеопороза, препятствуют достаточному кровоснабжению тканей и их восстановлению после травм.
Предостережения
Недопустимо без назначения врача заниматься самолечением боли в запястье!
Домашние или симптоматические методы направлены только на избавление от симптомов. Листья лопуха и капусты, навоз опасны своей непроверенной эффективностью. А использование мазей на основе змеиного и пчелиного яда — отсутствием целенаправленного действия на причину и потерей драгоценного времени, которое можно было потратить на профессиональное лечение. Неграмотное лечение может привести к обострению заболевания или необратимой потере функции движения в руке.
Тепловые процедуры на сустав также могут ухудшить состояние. Недопустимо греть сустав при его воспалении, в подобном случае скорее помогут холодные компрессы. Обо всем этом нужно сначала проконсультироваться с врачом!
Будьте внимательны к БАДам. Как правило, пищевые добавки могут претендовать лишь на дополнение к основному лечению, но никак не исключают его.
Автор: Пашков М.К. Координатор проекта по контенту.
источник