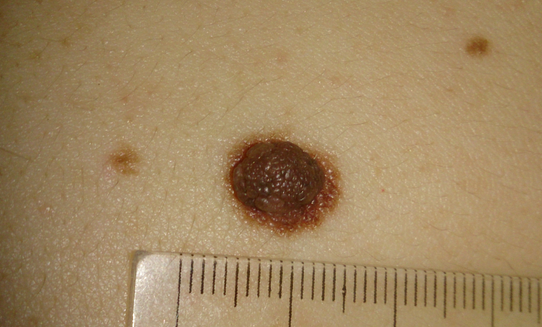
Многих интересует вопрос, есть ли боли при меланоме кожи? Да, такой недуг вызывает болезненные ощущения. Как и любое онкозаболевание, рано или поздно оно даст о себе знать болью как в самом пораженном органе, так и в любой другой части тела человека, которая находится недалеко от очага. Чтобы понять, почему появились боли, нужно оценить размер новообразования, глубину прорастания под кожу, а также масштабы ее распространения на ближайшие ткани и лимфоузлы. Врач оценивает необходимость вырезания околоопухолевых лимфоузлов, чтобы проверить их на наличие злокачественных клеток. Удаление лимфоузла также помогает предотвратить дальнейшее развитие раковой опухоли.
Боли чаще дают о себе знать на поздних стадиях онкологии, но бывают случаи, когда перерождающиеся родинки сразу начинают болеть, воспаляться, кровоточить и зудеть. Традиционно выделяют пять стадий развития заболевания: от 0 до IV. На III этапе онкобольной ощущает пульсирующую боль на месте новообразования, могут начаться кровотечения из невуса, что также сопровождается болезненностью и дикомфортом. На IV этапе, когда метастазы распространяются в отдаленные органы (легкие, печень, ЖКТ), боль ощущается во всем теле, а лечение уже будет неэффективным.
| Стадия меланомы T | Толщина (глубина прорастания) | Размер края резекции |
| Tis | «Рак на месте»: опухоль не прорастает в дерму | 0,5–1 см |
| T1 | Менее 1 мм | 1 см |
| T2 | 1–2 мм | 1–2 см |
| T3 | 2–4 мм | 2 см |
| T4 | Более 4 мм | 2 см |
Также ширина края резекции зависит от того, на какой части тела находится меланома. Если опухоль расположена на лице, важен косметический эффект. Врач может захватить меньше здоровой кожи, но это повышает риск рецидива. Данный вопрос нужно заранее обсудить с хирургом.
Другие виды операций, которые выполняются при меланоме:
- Биопсия сторожевого лимфоузла (сентинель-биопсия). Сторожевым называют ближайший к опухоли лимфатический узел. Он представляет собой первый рубеж, который предстоит преодолеть раковым клеткам, распространяющимся лимфогенным путем. Если опухоль проникла в него, есть вероятность, что она распространилась и в другие близлежащие лимфоузлы. Для того чтобы обнаружить сторожевой лимфатический узел, хирург вводит в ткани, окружающие меланому, специальный краситель. Лимфоузел, который первым прокрашивается, и является сторожевым. Его нужно удалить и отправить на исследование в лабораторию. Существует и более современный метод обнаружить сторожевой лимфоузел: вместо красителя в ткань вводят специальный слабый радиофармпрепарат и следят за его распространением при помощи гамма-камеры.
- Лимфодиссекция. Во время этой операции вместе с меланомой удаляют все регионарные лимфоузлы. Например, если опухоль находится на ноге, врач может удалить лимфоузлы в области паха. Лимфодиссекция может приводить к такому тяжелому осложнению как лимфедема — отек, вызванный нарушением оттока лимфы.
- Ампутация. Иногда, если опухолью поражена целая часть тела, например, палец, её приходится ампутировать.
Существует еще операция Мооса, но в настоящее время она критикуется многими врачами и применяется редко. Суть метода в том, что врач удаляет меланому тонкими слоями. Каждый слой осматривают под микроскопом. Как только раковые клетки перестают обнаруживаться, считается, что злокачественная ткань полностью удалена.
Если меланома имеет толщину менее 0,75 мм, можно ограничиться широким иссечением без удаления лимфатических узлов. Такую операцию выполняют под местной анестезией.
При толщине меланомы 0,76 см и более нужно проводить сентинель-биопсию. Если раковые клетки в сторожевом лимфатическом узле не обнаружены, операцию заканчивают. Если же сторожевой лимфоузел поражен опухолевым процессом, диагностируют меланому III стадии и выполняют лимфодиссекцию. Регионарные лимфатические узлы удаляют под наркозом.
При метастатической меланоме (IV стадия) об излечении от рака речи не идет, но пациенту можно помочь. Активное паллиативное лечение помогает продлить жизнь и избавить от мучительных симптомов. Можно удалить хирургическим путем первичную опухоль, регионарные лимфатические узлы, метастазы в других органах. Однако даже если обнаружено всего 1–2 метастаза, скорее всего, есть и другие, просто они настолько малы, что пока незаметны.
Врачи Европейской клиники проводят комплексное лечение меланомы на любой стадии по современным стандартам. Помимо хирургических методов, мы используем современные химиопрепараты, таргетные препараты. На I и II стадиях от опухоли можно избавиться в 99% случаях. При некурабельной меланоме можно улучшить состояние и продлить жизнь. Для того чтобы получить наиболее эффективное и современное лечение, не обязательно ехать за границу. Звоните, мы знаем, как помочь.
источник
Меланома кожи — одна из наиболее злокачественных опухолей человека, зачастую, с непредсказуемым течением. На тему меланомы в сети сейчас можно найти огромное количество «статей». Подавляющее большинство из них не имеют автора, огромное количество написано людьми без медицинского образования. Чтение таких материалов может привести неподготовленного человека к неврозу.
Очень часто в интернете я отвечаю на вопросы, которые связанны с тем или иным признаком меланомы. Чаще всего люди находят у себя один из симптомов и ставят себе смертельный диагноз. Главное, что я хочу сказать в этой статье — один единственный признак меланомы, сам по себе, ещё не является поводом для паники и подозрений в отношении этого заболевания.
Теперь необходимо привести все признаки, по которым неопытный человек может заподозрить у себя меланому.
Список, который приведён в книге одного из крупнейших специалистов в этой области — Валентина Вадимовича Анисимова «Меланома кожи (ч.2)», представляется мне наиболее полным:
- горизонтальный рост невуса
- вертикальный рост невуса над окружающими тканями
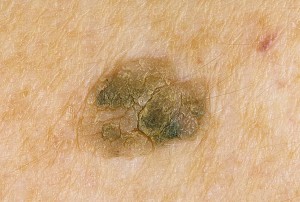
- появление асимметрии или неправильности очертаний (фестончатости) краев невуса, т. е. изменение его формы.
- полное или частичное (неравномерное) изменение окраски невуса, появление участков так называемой связанной депигментации.
- появление чувства зуда и жжения в области невуса.
- изъязвление эпидермиса над невусом.
- мокнутие поверхности пигментного невуса.
- кровоточивость с его поверхности.
- выпадение волосяного покрова на поверхности невуса.
- воспаление в области невуса и в окружающих его тканях.
- шелушение поверхности невуса с образованием сухих „корочек”.
- появление мелких точечных узелков на поверхности невуса.
- возникновение дочерних пигментированных или розоватых образований (сателлитов) в коже вокруг невуса. 14) изменение консистенции невуса, определяемое пальпаторно, т. е. его размягчение или разрыхление.
- появление блестящей глянцевой поверхности невуса.
- исчезновение кожного рисунка на поверхности невуса.
Теперь, когда мы перечислили 16 признаков меланомы я попробую показать, как работает этот список.
Думаю, что если Вы не в первый раз читаете о меланоме в интернете, Вы уже нашли у себя один из симптомов.
К счастью, в большинстве случаев, их должно быть несколько, либо скорость изменений должна быть высокой. Теперь мы подробно разберём их все:
Почти у любого человека почти все родинки хоть немного увеличиваются в течение жизни. Неужели меланома у всех? Думаю нет.
В то же время, если точно родинка увеличилась на несколько миллиметров за несколько месяцев — нужно срочно показать её онкологу.
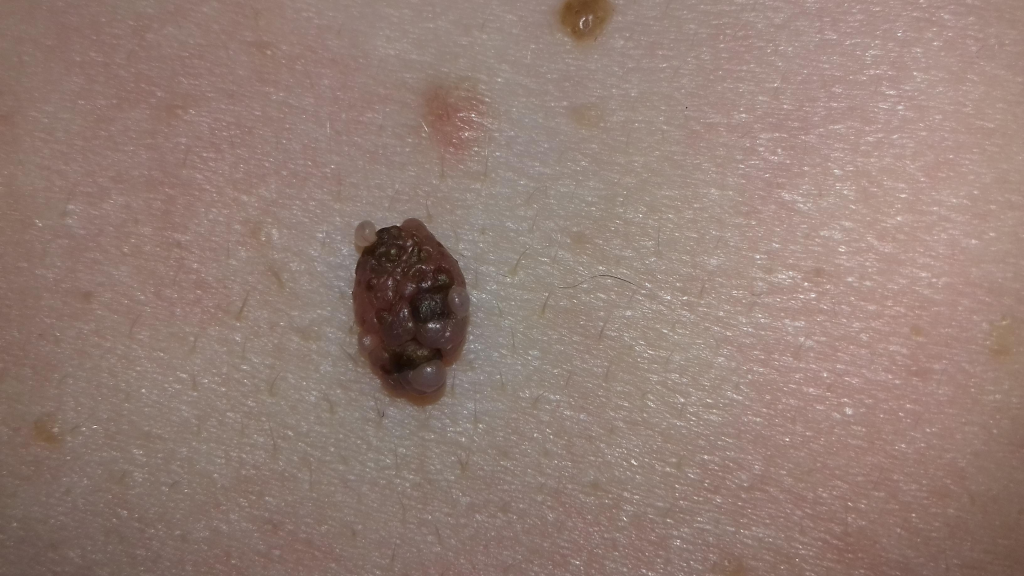
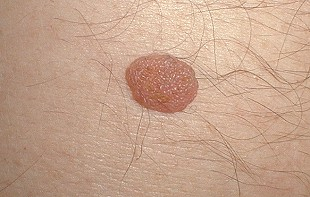
Признаки 2 и 12 — «вертикальный рост невуса над окружающими тканями», «появление мелких точечных узелков на поверхности невуса»
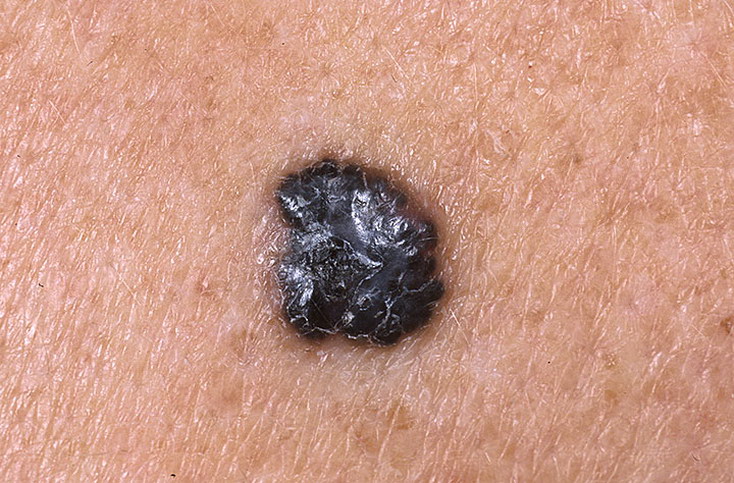
Очень часто люди в панике спрашивают у меня: «Моя родинка растёт в высоту и на ней появляются наросты! Я умираю. «. Если всё выглядит как на картинке ниже — нужно срочно показаться онкологу — это, скорее всего, меланома.
В то же время существует отдельный вид образований кожи — папилломатозные невусы. Ещё их иногда называют бородавчатыми. Нередко на их поверхности возникают небольшие папилломатозные узелки, которые человек без опыта может легко отнести к признаку №2 или №12. На фото ниже — типичный пример вполне доброкачественной родинки с появившимися узелками на поверхности:
Более детально о росте и увеличении родинок я рассказываю в этой статье
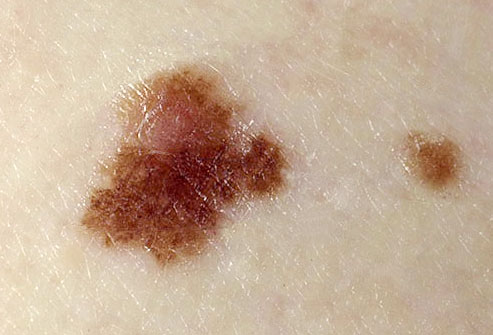
Если невус стал асимметричным по двум осям, весь его край стал фестончатым или стал напоминать береговую линию на географической карте — самое время сходить к онкологу.
Однако, если приглядеться к любой родинке на теле с помощью увеличительного стекла даже небольшой силы — Вы не найдёте идеальных окружностей или ровных линий. Ни в одном невусе пигмент не распределяется 100% равномерно.
О родинках с неровными краями подробнее можно прочитать здесь
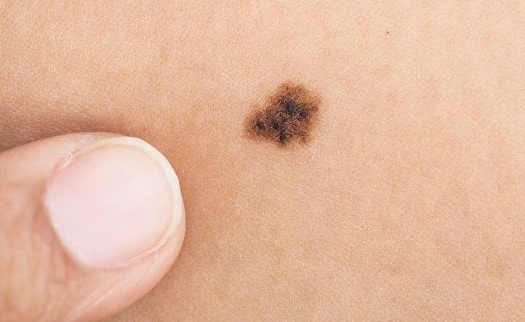
Признак 4 «неравномерное изменение окраски невуса (родинки), появление участков так называемой связанной депигментации»
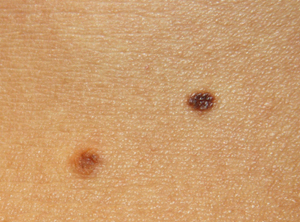
Для меланомы характерно неравномерное распределение пигмента. Если это меланома, депигментация (более светлый участок) будет такой же неправильной формы, как и сама родинка:
У доброкачественного невуса (родинки) в норме тоже может быть неравномерное распределение пигмента, однако выражено оно будет не так сильно:
Депигментация может окружать родинку. Чаще всего это встречается у гало-невусов:
Более подробно я разбираю родинки с неравномерной окраской в отдельной статье
Да, действительно зуд и жжение могут быть признаками меланомы. Однако, чесаться может любой участок тела, в том числе и абсолютно доброкачественная родинка. При отсутствии других признаков — все опасения беспочвенны.
Более подробно об этом признаке можно прочитать в этой статье
По моему опыту, изъязвление появляется в основном у меланом на поздних стадиях, когда особых сомнений в диагнозе уже нет. Более актуален этот симптом, на мой взгляд, для базальноклеточного рака кожи (базалиомы). Это заболевание значительно менее грозное, от него люди умирают крайне редко.
Для доброкачественной родинки изъязвлённая поверхность и мокнутие тоже возможны — сразу после травматизации:
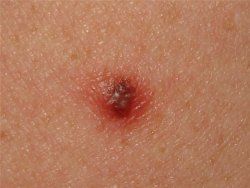
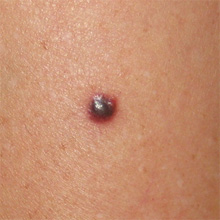
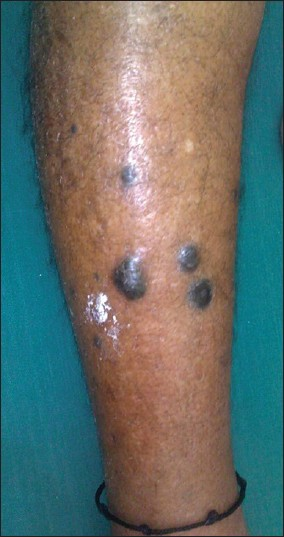
Да, действительно одной из частых особенностей меланомы является спонтанная кровоточивость без предшествующей травмы родинки. Даже один этот признак заставит любого онколога серьёзно усомниться в доброкачественности родинки.
Однако, в моей практике несколько раз попадался достаточно редкий вид новообразований кожи — пиогенная гранулёма. Эти образования возникают очень быстро, кровоточат, однако, при этом являются на 100% доброкачественными:
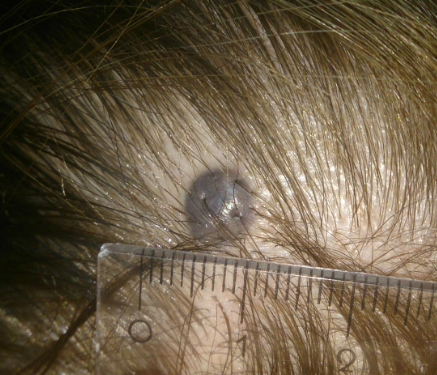
Этот признак может говорить о том, что родинка стала злокачественной. Если родинка 5 мм или больше и с её поверхности исчезло одновременно несколько волос и они не думают появляться. Более того, если та же родинка начала расти и выросла в 2 раза за 2 месяца — это уже 2 тревожных сигнала одновременно и такую родинку стоит, не откладывая, показать онкологу.
Кроме этого, я должен отметить, что в моей практике один раз встретилась меланома, поверхность которой была покрыта волосами.
Вместе с тем, существует огромное количество родинок, поверхность которых не покрыта волосами и при этом они являются полностью доброкачественными. Также часто люди паникуют, если из родинки рос один волос и он вдруг выпал. Пожалуйста, не отчаивайтесь — он должен появиться не позже, чем через 2-3 недели.
О волосяном покрове на родинках я написал эту статью
Покраснение, отёчность тканей вокруг родинки может быть следствием прорастания клеток меланомы в окружающую кожу.
Однако, необходимо помнить, что в случае воспаления сальной железы, которая находится под родинкой или рядом с ней, могут образовываться «прыщики». Если такой очаг воспаления располагается рядом с родинкой, Вы увидите симптомы воспаления — покраснение и болезненность. Как отличить «прыщик» от признака меланомы? Очень просто — подождать 1-2 недели и он должен пройти сам.
Воспаление родинки — нередкое явление. Его я разбираю в этой статье
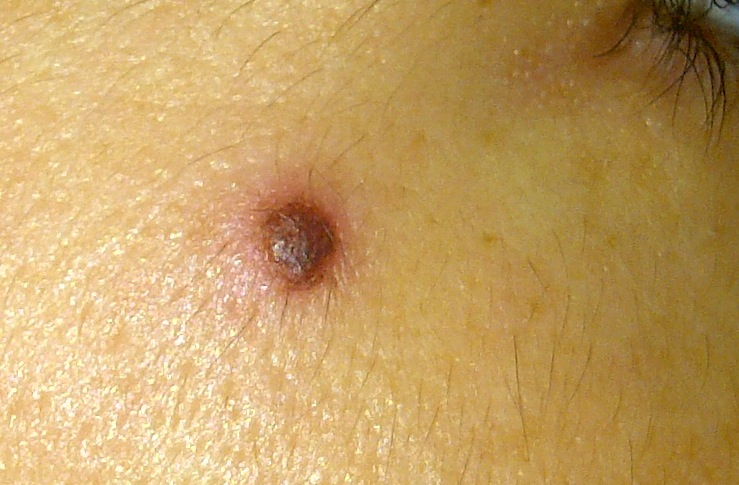
Да, поверхность меланомы (или базалиомы) может быть покрыта корочками, которые образуются из-за мокнутия или кровоточивости. И это действительно тревожный признак.
В то же время существует ещё один вид новообразований — кератопапилломы (кератомы). На поверхности таких образований регулярно появляются корочки, которые затем отваливаются.
Признак 13 «возникновение дочерних пигментированных или розоватых образований (сателлитов) в коже вокруг невуса»
На поздних стадиях меланома может давать внутрикожные метастазы, которые проявляются в виде образований чёрного цвета вокруг первичного опухолевого очага.
Вместе с тем, очень часто люди принимают за этот симптом обычное появление новой родинки рядом с уже существующей. В этом, в подавляющем большинстве случаев нет ничего страшного:
Признак 14 — «изменение консистенции невуса, определяемое пальпаторно, т. е. его размягчение или разрыхление»
К сожалению, не могу прокомментировать этот признак. Все меланомы, которые встречались в моей практике были достаточно плотными и ни один из пациентов не отмечал размягчения.
Клетки меланомы особым образом преломляют и отражают лучи света. Следствием этого может быть появление глянцевой поверхности у родинки.
Одновременно с этим существует отдельная разновидность кожных новообразований — голубые невусы. Эти родинки очень часто имеют глянцевую поверхность и являются при этом абсолютно доброкачественными:
Чаще всего на поверхности меланомы нет кожного рисунка. Это связано с тем, что клетки опухоли утрачивают свои обычные функции и занимаются только одним — постоянным делением. В результате, после перерождения родинки кожный рисунок исчезает.
В то же время существует огромное количество доброкачественных родинок, на поверхности которых нет кожного рисунка:
Не вижу смысла в дальнейшем детальном разборе всех признаков. Все они могут быть трактованы двояко — как в пользу меланомы, так и в пользу доброкачественных изменений. Только наличие сразу двух признаков или быстрое наступлений изменений может указывать на злокачественность родинки.
Думаю, что мне удалось наглядно показать Вам, что каждый из этих признаков по отдельности не может однозначно говорить о меланоме.
Не впадайте в панику, если после прочтения страшилок в интернете нашли у себя признак меланомы! Скорее всего, всё хорошо.
Наличие только одного из 16 симптомов с очень маленькой вероятностью будет говорить о злокачественности родинки. Каждый из них по отдельности может встречаться у доброкачественных новообразований.
Если симптом развился в течение нескольких месяцев — нужно обязательно показаться онкологу.
Вероятность меланомы очень высока, если признаков больше одного — в этом случае обязательно покажитесь онкологу. К этому врачу также стоит прийти, если у Вас остались хотя бы малейшие сомнения в том, что Ваша родинка доброкачественная.
Если у Вас остались вопросы — Вам поможет:
источник
Дата создания: Октябрь 24, 2017
Дата изменения: Декабрь 21, 2017
После удаления меланомы пациент подвержен риску рецидива заболевания. Также возможно образование новых опухолей. Меланома, развившаяся после удаления родинки, подлежит обследованию и как можно более оперативному удалению.
У некоторых людей после операции меланомы опухоль может быть полностью уничтожена. Однако всегда будет сохраняться риск рецидива заболевания.
У других пациентов меланома может оказаться неоперабельной, и в этом случае нужно быть готовым к проведению иммунотерапии, таргет-терапии, использованию химиопрепаратов и других методов лечения, направленных на сдерживание опухолевого роста и увеличение продолжительности жизни.
Научиться жить с раком нелегко, поскольку человек вынужден полностью менять свой образ жизни. В этом случае очень важно разработать вместе с врачом такой план:
- Ориентировочный график необходимых обследований и тестов.
- Расписание исследований, которые могут понадобиться, например, скрининг других типов опухолей и раннее выявление возможных осложнений.
- Список возможных побочных эффектов лечения.
- На что нужно обращать особое внимание и когда обращаться к врачу.
- Индивидуально подобранная диета и частота приема пищи.
- Режим физической активности и перечень возможных ограничений.
По завершении терапии врачи по-прежнему будут внимательно наблюдать за пациентом. Наряду с риском развития рецидива меланомы, могут возникнуть и другие осложнения. Послеоперационный мониторинг за состоянием пациента будет включать:
- регулярный осмотр кожи и состояния лимфатических узлов – самостоятельно и врачом;
- в зависимости от стадии заболевания могут понадобиться контрольные инструментальные исследования (рентген, ПЭТ, КТ и др.);
- в ряде случаев для предотвращения рецидива меланомы кожи могут применяться методики с использованием лучевой терапии (местное облучение зоны опухолевого дефекта), а также протоколы с применением иммунных препаратов.
В некоторых случаях после оперативного лечения меланомы для предотвращения местного рецидива опухоли используются протоколы с применением облучения зоны опухолевого дефекта. Такой подход хоть и не гарантирует снижения частоты отдалённого метастазирования, но, по статистике, уменьшает вероятность развития местного рецидива.
В последнее время активно внедряются в практику методики с применением радиотерапии с модулированной интенсивностью, что позволяет максимально фокусировать облучение с минимальным повреждением здоровых тканей.
Использование стереотаксической радиохирургии при метастатической меланоме даёт возможность облучать непосредственно ткань вторичной опухоли, что ограничивает темпы её злокачественного роста.
Применение иммунопрепаратов и использование target-терапии при лечении распространённых опухолей в 70% случаев позволяет перевести клетки опухоли в «отключённое» состояние. При этом снижается интоксикация, повышается качество и продолжительность жизни.
Частота проведения контрольных осмотров зависит от стадии опухолевого процесса. После иссечения меланомы на ранних стадиях физикальный осмотр проводится каждые 6–12 месяцев в течение нескольких лет. При отсутствии тревожных симптомов периоды между визитами к врачу могут быть продлены. И, наоборот, при наличии у пациента большого количества родинок частота осмотров может быть увеличена.
Для более толстых меланом или тех, которые были распространены за пределы кожи, типичный график осмотров может включать физикальные обследования каждые 3–6 месяцев в течение нескольких лет, после чего визиты к врачу могут стать реже.
Жизнь после удаления меланомы должна включать тщательный самоконтроль. Для самостоятельного обследования кожных покровов разработан алгоритм ABCDE:
| A | Asymmetry. Асимметрия | Отсутствие симметрии родинок является предупреждающим сигналом. |
| B | Border. Граница | Доброкачественное родимое пятно, в отличие от меланом, имеет гладкие границы. Края меланомы, как правило, неравномерны, они могут быть зубчатыми или зазубренными. |
| C | Color. Цвет | Большинство доброкачественных образований имеет однородный цвет, чаще коричневых тонов. Предупредительным сигналом является изменение окраски или смена оттенка родинки. |
| D | Diameter. Диаметр | Доброкачественные родинки обычно имеют меньший диаметр, чем злокачественные. Меланомы, как правило, имеют больший диаметр, чем ластик на кончике карандаша (¼ дюйма или 6 мм). |
| E | Evolving. Развитие | Доброкачественные родинки выглядят одинаково в течение долгого времени. Любое изменение (по размеру, форме, цвету, высоте или другому признаку) или появление каких-либо новых симптомов (кровотечение, зуд, корочка) представляет опасность. |
Есть целый ряд рекомендаций, которые позволят снизить риск рецидива меланомы или её прогрессирование:
- ограничить воздействие ультрафиолетовых лучей (солнце, солярий);
- ежемесячное исследование кожных покровов (ABCDE);
- полноценный рацион;
- отказ от курения;
- занятия физической культурой;
- поддержание нормального веса.
До сих пор нет научных доказательств, что прием биологически активных добавок (БАД), в том числе витаминов, микроэлементов и растительных компонентов, помогает снизить риск развития рецидива или предотвратить появление метастазов после лечения меланомы. Однако в некоторых случаях эти добавки могут быть рекомендованы в качестве дополнения к пищевому рациону. В каждом случае, принимая решение по этому поводу, желательно проконсультироваться с врачом.
У пациентов с меланомой кожи после операции довольно часто возникают вопросы:
- Возникнет ли рецидив после удаления родинки?
- Каковы шансы, что меланома вернётся?
- Как я буду знать, если рак вернётся?
- Что я буду делать, если он вернётся?
- Когда он вернётся?
В связи с этим лечение после удаления меланомы должно включать психологическую помощь специалистов и поддержку близких родственников. Многим из них следует помочь научиться жить с неопределенностью. Несмотря на отсутствие видимых признаков рецидива в данное время, пациенты должны понимать, что заболевание может возобновиться в любой момент.
Фонд рака кожи (Skin Cancer Foundation) рекомендует проводить исследование кожных покровов каждый месяц. Особенно это касается пациентов, прошедших лечение по поводу меланомы. Такой подход дает возможность обнаружить рецидив и выявить минимальные изменения кожи на самых ранних этапах, тем самым увеличивая шансы на проведение своевременной терапии.
Для осмотра необходимы источник света, 2 зеркала, фен, 2 стула, схема тела, карандаш.
Этап 1 Нужно проверить лицо, особенно нос, губы, рот и уши (переднюю и заднюю их поверхность). Рекомендуется использовать одно или два зеркала, чтобы получить четкое представление о характере изменений. Этап 2 Тщательный осмотр кожи головы с использованием фена и зеркала для более тщательной визуализации каждой области. Этап 3 Внимательная проверка рук: ладоней и тыльных поверхностей, кожи между пальцами и под ногтями. Осмотр продолжать до запястья, чтобы рассмотреть переднюю и заднюю часть предплечья. Этап 4 Стоя перед зеркалом в полный рост, продолжить осмотр плечевой зоны, область локтей и всех поверхностей предплечий. Не забывать осмотреть подмышки. Этап 5 Далее надо сосредоточиться на шее, груди и туловище. Женщины должны поднимать грудь, чтобы осмотреть кожу под молочными железами. Этап 6 Стоя спиной к большому зеркалу, использовать ручное зеркало, чтобы осмотреть заднюю поверхность шеи, плеч, верхнюю часть спины и те части верхних конечностей, которые не удалось рассмотреть на предыдущих этапах. Этап 7 Используя оба зеркала, осмотреть нижнюю части спины, ягодиц и заднюю поверхность обеих ног. Этап 8 Осмотр проводится в положении сидя: каждую ногу по очереди установить на другой стул или кресло. Использовать ручное зеркало, для осмотра гениталий. Проверка передних и боковых поверхностей обеих ног, бедер и голеней, лодыжек, тыльных поверхностей стоп, кожи между пальцами и под ногтями. Тщательный осмотр подошв стоп и пяток.
Такое регулярное исследование кожных покровов позволит выявить патологические изменения на самых ранних этапах.
Развитие метастазов после удаления меланомы можно обнаружить после осмотра онколога и проведения специальных исследований (УЗИ, ПЭТ-КТ, МРТ). Вот почему после лечения меланомы крайне важным является регулярное наблюдение специалиста. При прогрессировании заболевания и появлении распространённых форм может возникнуть вопрос: сколько живут после удаления меланомы, осложнённой метастазами в другие органы? На сегодняшний день, с появлением новых прогрессивных методик, лечение метастатических форм меланомы позволяет значительно увеличить продолжительность и качество жизни.
Иммунотерапия метастатической меланомы с применением ингибиторов иммунных точек успешно используется при метастатической меланоме в случаях, когда опухоль не может быть удалена хирургическим способом.
источник
Рецидив меланомы диагностируется тогда, когда возле шрамов после удаления опухоли снова возникают образования. Вторичное проявление опаснее первого: оно в большинстве случаев заканчивается летальным исходом. Повторное развитие рака кожи происходит сразу после лечения или спустя десятки лет. Предрасположенность к такой болезни у мужчин выше, чем у женщин.
Существует несколько предположений, почему случаются рецидивы:
- При проведении лечения было выполнено неполное удаление злокачественной опухоли. Раковые клетки очень агрессивны, они с быстро разрастаются и образуют новый очаг.
- Повторяется процесс метастазирования. Раковые клетки со скоростью распространяются по всему организму вместе с лимфатическим током. Они могут «оседать» где угодно и формируют вторичные очаги.
- Развивается воспалительный процесс в лимфатических узлах.
К провоцирующим факторам относится ослабленный иммунитет, пожилой возраст, некачественно проведенная операция по удалению первичной опухоли. Повторное развитие меланомы случается в 30% случаях. Каждый третий больной попадает в группу риска.
Самый опасный период – 32 месяца после лечения. Если в это время рецидив не случился, это не значит, что опасность полностью миновала. Очень часто вторичные опухоли появляются на теле пациента, спустя 7-10 лет после иссечения опухоли. Через 15 лет рецидив случается только у 7% больных, но через 25 лет болезнь возвращается к уже 11% пациентам.
Существует 6 групп рецидива меланомы, у каждой свои особенности развития клинической картины.
| Группа | Характеристика |
| I | На поверхности кожи рядом с послеоперационным рубцом формируются узлы круглой формы, имеющие четкие границы |
| II | Очаги опухоли появляются в подкожной клетчатке. На поверхности кожи образования имеют неправильную форму и локализуются вблизи рубца |
| III | После неполного удаления меланомы на пораженном участке образуются инфильтраты опухоли, свидетельствующие о том, что опухоль начала повторно разрастаться на том же месте |
| IV | Отмечается миграция клеток образования из эпидермиса в клетчатку. Внешне подобные изменения проявляются в виде полициклических проявлений. В большинстве случаев они формируются на месте рубца |
| V | Появляются узлы, имеющие широкое основание и ножку. Они образуются из метахронных опухолей |
| VI | Наблюдается наличие признаков сразу всех групп |
Бывают симптомы, по которым можно определить начало процесса метастазирования. Вблизи рубца, образовавшегося на коже после первой операции, появляются пятна коричневого цвета. Если в лимфатических узлах происходит процесс метастазирования, они воспаляются, увеличиваются в размерах. Ухудшается общее состояние. При обнаружении этих проявлений необходимо незамедлительно обратиться к онкологу.
Рецидивирующую меланому лечат так же, как и первичную опухоль. Пациент снова показана операция, химиотерапия и лазерное облучение.
Если диагностируется горизонтальное разрастание повторной опухоли и толщина ее не превышает трех миллиметров, производят хирургическое иссечение новообразования с близлежащими тканями на расстоянии 7 см от центра опухоли. Рецидив удается излечить хирургическим путем в 95% случаев.
Если во время проведения диагностики удается выявить рецидивирующую меланому, формирующуюся вертикально (вглубь кожи), для большего терапевтического эффекта подключают химиотерапию и лучевое облучение. Когда размер опухоли не больше 5 мм, вторичное новообразование может быть удалено лазером. Направленный пучок света позволяет сделать небольшой разрез, свести к минимуму все послеоперационные риски и сократить восстановительный период вдвое.
Когда на этапе проведения диагностического обследования удается выявить наличие метастаз в лимфатических узлах, производится лимфаденэктомия – удаление воспаленного узла.
Если метастазы первичной опухоли распространяются по внутренним системам организма кровотоком, то вторичные образования формируются одновременно в легких, печени, головном мозге. Удалить их хирургическим путем невозможно, поэтому пациент обречен.
Полностью предотвратить повторное развитие рака кожи трудно. Специалисты рекомендуют пациентам стараться устранять факторы провокаторы. Они должны:
- защищать кожу от воздействия солнечных лучей:
- перед выходом на улицу в любое время года наносить на открытые участки тела солнцезащитные кремы;
- закрывать себя полностью одеждой;
- голову прикрывать головным убором;
- выбирать для прогулок время, совпадающее с неактивными фазами солнца;
- стараться не травмировать участок, на котором было произведено удаление меланомы;
- содержать в чистоте место разреза;
- соблюдать режим отдыха и работы;
- правильно питаться;
- наблюдаться у онколога на предмет раннего выявления признаков рецидива;
- немедленно обращаться к врачу, если на поверхности кожи в любом месте появились очаги покраснения, шелушения, зуда.
Важно строго соблюдать все рекомендации лечащего врача и постоянно укреплять иммунитет. Только так можно избежать повторного развития меланомы.
Ремиссия, продолжительность которой раньше составляла 10 лет, приравнивалась к полному излечению. Сегодня статистика показывает, что количество рецидивов, случившихся после этого срока, растет. Пока ученые связывают этот факт с плохой экологией.
источник
Меланома – это злокачественное новообразование из пигментных клеток, которые в предназначены защищать организм от ультрафиолетовых лучей. В какой-то момент происходит перерождение пигментных клеток, и они из защитников превращаются в агрессоров. Точная причина злокачественного перерождения меланоцитов неизвестна.
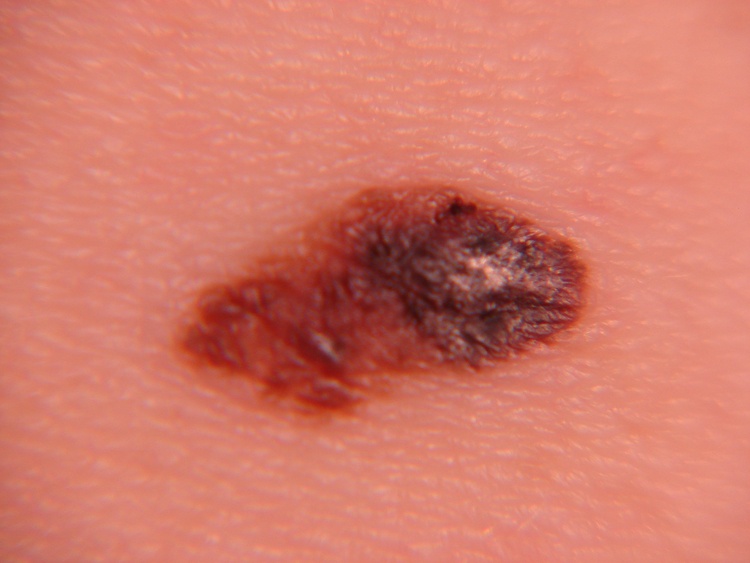
Поскольку новообразование является злокачественным, то само его появление уже является показанием к хирургическому вмешательству. Удаление злокачественной опухоли – процедура обязательная.
Меланома – очень агрессивное новообразование, которое быстро начинает метастазировать. Если не удалить ее во время, она стремительно распространяется по всему организму. Наличие очагов-отсевов раковой опухоли во внутренних органах свидетельствует о переходе заболевания в четвертую стадию и об очень неблагоприятном прогнозе.
Любое образование кожи, имеющее признаки меланомы, должно быть тщательно исследовано и, при наличии злокачественных клеток, удалено в кратчайшие сроки.
Это важно! Единственным противопоказанием к операции в данном случае является четвертая стадия рака и высокий риск послеоперационных осложнений. Если опухолевые очаги начали расти во внутренних органах, то удаление первичного очага – паллиативная операция, которую могут не проводить.
При резекции опухоли главное – соблюдение правила абластики. Это значит, что все атипичные клетки в обязательном порядке должны быть удалены из очага.
Учитывая то, что меланома – поверхностное новообразование, удалить её можно двумя способами: с помощью лазера или классической операции.
Это относительно новый метод резекции новообразований. Основными его преимуществами являются:
- Безболезненность и бескровность;
- Стерильность;
- Минимальный риск послеоперационных осложнений;
- Небольшой шрам или отсутствие каких-либо остаточных явлений;
- Меньшее количество противопоказаний;
- Скорость проведения процедуры занимает всего несколько минут.
Однако у данного способа лечения есть свои недостатки. Лазерное удаление применяют только на первой стадии заболевания. К тому же, при резекции отсутствует возможность гистологического исследования удаленной ткани.
Перед операцией необходимо пройти все обследования, чтобы точно установить диагноз и стадию заболевания. Для этого сдают общий и биохимический анализы крови, проводят биопсию новообразования и гистологическое исследование взятого материала, делают УЗИ органов брюшной полости и малого таза, рентген легких.
Специальной подготовки к самой операции не требуется. Рекомендуется не загорать хотя бы неделю до проведения процедуры. Операция проводится амбулаторно под местной анестезией.
Кожу вокруг новообразования обкалывают анестетиком, после начала его действия проводят саму процедуру.
Манипулятор располагают над меланомой и включают. Лучи лазера воздействуют точно на клетки новообразования, не повреждая здоровые ткани.
Через несколько минут атипичные клетки разрушаются, и процедура считается оконченной.
После операции остается небольшой дефект тканей, размеры которого не превышают размеры удаленной опухоли. Место вмешательства нельзя подвергать воздействию воды и ультрафиолетовых лучей в течение месяца. Рекомендуется прикрыть его лейкопластырем.
Это классический вид удаления злокачественных опухолей, который используется при резекции онкологических новообразований. Имеет ряд преимуществ:
- Возможность проведения операции на любой стадии (за исключением случаев с растущими метастазами);
- Возможность проведения полного комплекса исследований удаленного материала;
- Вместе с опухолью можно удалить пораженные лимфатические узлы.
Данный метод – это полноценная хирургическая операция, после которой остается достаточно большой рубец. Кроме того, после обычного удаления чаще возникают осложнения.
Комплекс обследований не отличается от того, что проводят перед лазерной резекцией меланомы. Дополнительно проводят аллергические пробы на общие анестетики. Перед операцией рекомендуется лечь в стационар для наблюдения и сбора полного анестезиологического анамнеза.
Анестезиолог проводит общую анестезию, чтобы пациент во время операции находился без сознания. Хирург скальпелем удаляет не только ткани меланомы, но и близлежащие лимфатические узлы, а также по 2 см здоровых тканей с каждой стороны.
Часть здоровой ткани сразу отправляется на экстренную гистологическую экспертизу. Результаты ее приходят еще во время операции. Если в исследуемом образце нет атипичных клеток, то рану можно зашивать. Если есть – необходимо продолжить удаление тканей.
Рану зашивают, оставляя в ней дренаж и сверху накладывают асептическую повязку. После этого больного выводят из наркоза.
После операции как минимум неделю необходимо провести в стационаре.
Всё это время на месте проведения операции будет находиться стерильная повязка, которую врач меняет ежедневно, обрабатывая кожу антисептиками.
Через 2-3 дня врач извлечет дренаж, через 7-10 дней – снимет швы. После этого пациента выписывают.
Кожу в месте проведения операции еще как минимум месяц необходимо обрабатывать растворами такими, как зеленка, бетадин или хлоргексидин и закрывать повязками.
Период реабилитации после лазерного удаления составляет приблизительно 4 недели, после хирургического иссечения – несколько месяцев до полного заживления тканей. После классического пособия необходим прием антибиотиков.
Если стадия заболевания выше первой, после операции необходимо пройти курс дополнительного лечения. Для этого используют лучевую, биологическую или химиотерапию. В каждом конкретном случае последующее лечение назначает врач. Длиться такая терапия может год и даже больше.
После полного завершения лечения пациент должен посещать онколога не реже, чем раз в полгода. Это необходимо для отслеживания появления рецидива.
Особой диеты после данной операции не существует. Больному разрешается употреблять любые продукты. Необходимо следить за тем, чтобы количество употребляемых калорий покрывало энергетические траты организма. Особый упор нужно сделать на белковую пищу.
Кроме того, важно следить за достаточным уровнем железа, магния, калия и витаминов в организме. Однако применять их в виде добавок не следует. Лучше употреблять свежие фрукты и овощи, продукты, богатые витаминами и микроэлементами.
Это важно! Онкологическим больным нельзя употреблять любые биологические добавки. Если в организме осталась хотя бы одна измененная клетка, БАДы будут стимулировать ее размножение и провоцировать рост злокачественной опухоли.
После лазерного удаления опухоли риск возникновения осложнений минимален. Возможно появление ожога первой или второй степени на месте проведения манипуляции.
Если хирургическое иссечение проведено с соблюдением всех правил оперативного вмешательства, то осложнения также маловероятны. Возможно расхождение швов, выпадение дренажа, септические осложнения такие, как: нагноение раны, абсцесс в месте проведения, флегмона или сепсис. Если оставлены опухолевые клетки, неизбежен рецидив заболевания.
После удаления рецидивы возникают достаточно часто – примерно в 10% случаев, если брать статистику длительного наблюдения после хирургического иссечения меланомы.
Пока еще сложно отслеживать статистику по возвращению заболевания после лазерного удаления, поскольку это достаточно новый метод и возможность рецидива через 10 и более лет еще отследить нельзя.
Предполагается, что лазерное удаление надежнее защищает от возможности повторения заболевания.
источник
Хочу поделиться нашей историей.
Территориально мы в Украине, г Харьков (второй по величине в Юкрейн, если шо).
Итак, в сентябре 2013 у папы диагностировали меланому. Вырезали родину сверху на спине в левой части. Вырезали — и отправили домой. Лечение на этом закончилось. Потом у нас был год спокойной жизни.
2014 декабрь — первые метастазы в лимфоузлы (снова слева). Прооперировали, вырезали, отправили домой. Хорошего дня-лечение закончилось.
2015 сентябрь — на КТ показали какие-то отсевы под ключицей, где лимфоузлы. Что за отсевы — не совсем понятно. Папа поехал со снимками и заключением томографа к врачу-онкологу. Тот посмотрел, никакого обследования вообще больше не назначил (не брали ни-че-го) и на следующий день собрал консилиум из врачей. На консилиуме «изучили» историю болезни и сказали, что это метастазы меланомы и они неоперабельны. Сказали вот так, дословно:»у вас есть несколько месяцев. Идите домой и живите сколько Бог даст». Мы в дикой панике нашли хирургов, прооперировали (операция длилась 7часов). По гистологии оказалось, это не метастазы и не нужно было резать. Это ваще какие-то воспаленные лимфоузлы или не знаю шо. Но иммунитет посадили, мышцу повредили и теперь постоянно болит рука. Сама в шоке , что мы так поспешили с операцией. Действовали на эмоциях.
2016 октябрь — обнаружены метастазы в лёгком (снова слева). Вырезали. Отправили домой. Хорошего дня-лечение закончилось.
2018 апрель — папу на скорой привозят в больницу, подозрение на инсульт. Что-то капают, не знают от чего. На выходных аппарат МРТ не работает, ждём 2 дня и в понедельник обнаружена большая достаточно опухоль в лобной части(снова слева). Очень большой отёк мозга, капаем препараты, его снимающие. Врачи говорят, скорее всего это метастазы, но они не могут точно сказать без биопсии. Эти же врачи говорят, что так как очаг всего один во всем теле , необходимо срочно вырезать . Это наш единственный шанс. Через 2 дня прооперировали. Папа перенёс, тяжеловато, но через 2 недели выписали и ещё через 2 недели папа ездит на велосипеде и ходит в лес набрать воду из родника. Так как вы и подумали, нас отправили домой, хорошего дня-лечение закончилось.
Сказали, что через 3 месяца нужно сделать повторное МРТ и сходить к онкологу.
В июле 2018 резко хуже. Мы идём на МРТ, показывает рецидив, снова метастазы в головном мозге, теперь их 3 и снова отёк. Мы в панике, почти опустили руки.
Сейчас капаем препараты, которые снимают отёк и обезболивающее 2-3 раза в день. Уже никуда без него.
В данный момент ждём анализ на мутацию гена Braf и потом решим как действовать дальше. У нас в Украине зарегистрирован Зелбораф, не знаю если кто-то работает с Тафинлар или нет.
У нас очень мало здесь компетентных врачей. Перелёты папе сейчас запрещены, поэтому мы хотим действовать максимально эффективно и быстро.
Вадим, Вам многие пишут про свой опыт. Может есть кто-то с такой же проблемой (ну а вдруг), кто мог бы порекомендовать хорошего специалиста в Харькове — Киеве — Украине , знакомого с меланомой и с современными методами ее лечения ?
И еще вот чего хочу спросить. Вот скажем, есть мутация гена и таргетная терапия поможет. Я тут начиталась, что препарат если действует, то временно. До года — это лучшие прогнозы и потом леки не действуют против этой заразы. А что дальше-то делать? Кейтруду и прочие иммунотерапевтичесие препараты? Вдруг есть у вас в «коллекции» какие-то положительные примеры.
Большое спасибо автору! Ответ я, естественно, написал — чего тут мудрить то? Зелбораф желательно заменить на Тафинлар+ Мекинист. И не важно, зарегистрированы лекарства в Украине или нет. Дальше Кейтруда/Опдиво. Документы не просил, т.к подозреваю, что ни до них сейчас.
Этот случай добавляю вот сюда : Лечение меланомы. Откуда берутся метастазы в лимфоузлы под номером 13. С одной стороны, 1 год — это не те сроки, по которым я собираю информацию, но с другой, имеется сам факт отсутствия БСЛУ и последствия.
Кларк 4, Бреслоу 2 мм. Возвращаемся к первому пункту и додумываем что может произойти дальше. Хорошего дня-лечение закончилось.
Порадовало определение BRAF.
Ну в общем как-то так. Снова реалии.
Взято из группы, т.е. отвечать тут «фигурант» не будет.
Очень интересно-показательный случай, который вобрал в себя сразу несколько «терминов»:
— своевременное удаление родинок, тем более после травм
— откуда берется меланома без первичного очага
— метастазирование меланомы только в лимфоузлы через очень длительный период после выявления/образования.
Добрый вечер! Подскажите пожалуйста, как действовать. У моего отца в марте обнаружили увеличенный лимфоузел, до этого был простужен и долго болел. Обратились к онкологу, тот взял пункцию из узла-по результатам «ничего страшного», направили к гематологу?! Гематолог отправил к хирургу удалять. Удалили — гистология показывает метастаз меланомы, перепроверяем стекла подтверждают эту дрянь! Возвращаемся к онкологу, т.к.оказывается несколько лет назад отец задел мочалкой родинку на спине, покровила и всё. Ругалась очень — ничего не говорил даже!! Так вот, говорю врачу посмотрите родинку на спине, какая-то она подозрительная. Еле уговорила, дальше направление на консультацию к другому онкологу (мы находимся в МО), там после осмотра назначают операцию по иссечению «нашей красавицы».
Результаты: злокачественная/инвазивная меланома кожи спины с компонентом меланомы in situ и участками полной регрессии.pR0 ( с глубиной инвазии менее 0.2 мм). Основной диагноз T1N2M0 4 стадия.
Мрт ГМ, КТ БП и ГК чисто, анализы крови в порядке. Назначили иммунотерапию по 5млн ЕД 2р в нед.,через 3месяца повторно КТ,МРТ. Извините за длинное письмо.очень нужен совет, у кого похожая ситуация.заранее спасибо.
Либо лимфодиссекцию делать и потом за Опдиво идти, либо сразу адъювантную терапию начинать.
Скорее сразу второй вариант, т.к. для III стадии первая линия терапии это Опдиво сейчас.
Уточните, пожалуйста, где находится лимфоузел и более точно, сколько лет прошло после травмы родинки.
И еще, вы пишите про один л/у, а в диагнозе стоит N2. Может все-таки лимфодиссекцию уже сделали и все л/у удалили , из которых два оказались с мтс?
Касательно похожей ситуации:
Вот это: «меланома кожи спины с компонентом меланомы in situ и участками полной регрессии.pR0 ( с глубиной инвазии менее 0.2 мм)» уникальная ситуация (как минимум очень редкая). И судя по всему, если бы лимфоузел увеличился еще через пару лет, то диагнозом стала бы «меланома без первичного очага».
«Оно» вообще полностью постепенно «регрессировало» бы и все.
Я тоже прочтения форума думала,что стадия 3, но в заключении стоит 4-я . л/у подмышкой слева, слева на спине была и меланома. Точно не знаю сколько л/у удаляли, в гистологии было: конгломерат лимфоузлов в единой капсуле. мне кажется удаляли только воспалённые л/у, т.к.до операции не знали что это. Отец говорит лет 5 назад повредил родинку((
Этот случай однозначно добавляется в мою коллекцию под № 14.
На счет стадии: Может конечно я и ошибаюсь, но лимфоузлы однозначно регионарные и если учитывать то, что первичный очаг найден и отдаленные мтс отсутствуют, то почему IV стадию ставят?
И по поводу «ожидания и наблюдения»: пример вообще показательный — меланома однозначно изначально была не in situ, а имела вполне конкретную инвазию (по этому мтс в лимфоузле и появился). Потом начинает происходить «регресс» и , в результате, на момент удаления мы имеем полный бардак и «непонятки».
источник