Боль под мышкой у женщины (справа или слева) может быть признаком самых разных патологий. Чаще всего такой симптом связан с воспалительными процессами в подмышечных лимфоузлах и потовых железах, а также с травмами. Однако боли также могут иррадиировать в подмышечную ямку из близлежащих органов и нервных окончаний. В этом случае диагностировать патологию становится гораздо сложнее. Какие недуги могут сопровождаться болевым синдромом в подмышечной ямке? И к какому врачу необходимо обращаться? Эти вопросы мы рассмотрим в статье.
Причиной боли под мышкой у женщин могут стать следующие заболевания и состояния:
- увеличение и воспаление лимфатических узлов;
- воспалительный процесс и нагноение потовых желез;
- циклические гормональные изменения в женском организме;
- новообразования молочной железы;
- атерома;
- опоясывающий герпес;
- аллергия;
- травмы мышц.
Установить точную этиологию болевого синдрома может только врач. Поэтому при возникновении неприятных ощущений в подмышечной впадине необходимо срочно обращаться за медицинской помощью.
Далее мы подробно рассмотрим наиболее распространенные заболевания, при которых возникает боль под мышкой с правой стороны.
При этом состоянии отмечается увеличение лимфоузлов. Лимфаденопатия не является самостоятельным заболеванием. Это лишь один из симптомов инфекционных и воспалительных патологий. Увеличение лимфоузлов — это ответ иммунной системы организма на проникновение бактерий или вирусов.
В норме размер подмышечных лимфатических узлов составляет не более 1 см. При их увеличении возникает боль вследствие растяжения тканей.
Лимфаденопатия может быть одним из проявлений следующих болезней:
- гриппа;
- кори;
- ангины;
- инфекционного мононуклеоза;
- туберкулеза;
- краснухи;
- бруцеллеза;
- фелиноза (болезни кошачьей царапины).
При этих патологиях появляется отечность лимфоузлов и боль под мышкой у женщин. Лимфаденопатия при инфекциях сопровождается следующими симптомами:
- повышением температуры;
- потливостью;
- слабостью;
- ухудшением общего самочувствия.
Чтобы избавиться от лимфаденопатии, необходимо вылечить основную патологию. Пациенткам назначают курс терапии антибактериальными и противовирусными препаратами. После выздоровления лимфоузлы уменьшаются до нормальных размеров.
Однако существуют и более опасные причины лимфаденопатии. Это может быть признаком онкологического процесса в лимфатической системе: лимфомы, лимфосаркомы, болезни Ходжкина. При этих патологиях у пациентки отмечается небольшое, но постоянное повышение температуры тела, слабость, беспричинное похудение, увеличение печени и селезенки. Это ранние признаки онкологических болезней. В таких случаях нельзя медлить с обращением к врачу. При заболеваниях лимфатической системы необходимо пройти курс лечения химиопрепаратами и лучевую терапию.
Также причиной отечности и боли в лимфоузле под мышкой могут стать аутоиммунные болезни (системная красная волчанка, ревматоидный артрит). При таких патологиях отмечаются суставные боли и высыпания на лице. Заболевания носят хронический характер. Очень важно вовремя начать лечение, это поможет избежать тяжелых осложнений на сердце и почки. Необходимо пожизненно принимать цитостатики и кортикостероиды. После достижения ремиссии боли и отечность лимфоузлов исчезают.
При этом заболевании лимфатический узел воспаляется и нагнаивается. Возникает боль под мышками у женщин при нажатии на пораженный участок. Причиной воспаления является проникновение инфекции.
Сначала появляется небольшое болезненное уплотнение под кожей. Затем пораженная область приобретает темно-красный цвет и становится горячей на ощупь. Болевой синдром при этом сильно выражен. В дальнейшем на воспаленной коже появляется белая головка. Этот признак указывает на созревание гнойника. Абсцесс обычно прорывается самостоятельно, после этого боли исчезают и наступает облегчение.
Лимфаденит также сопровождается следующей симптоматикой:
- повышением температуры;
- ухудшением общего состояния;
- ознобом.
Лечением этой патологии занимается врач-хирург. Назначают пероральные антибиотики, а также местные антибактериальные мази, которые ускоряют прорывание гнойника. В тяжелых случаях проводят вскрытие и дренаж воспаленного лимфоузла.
Боль под правой мышкой у женщин (как, собственно, и под левой) может быть признаком гидраденита. В народе это заболевание называется «сучье вымя». Патология похожа по своим проявлениям на лимфаденит, но при гидрадените воспаляется не лимфоузел, а потовые железы в подмышечной впадине. Чаще всего это заболевание вызывают стафилококки.
Воспаление развивается постепенно. Сначала появляется небольшая припухлость под мышкой, зуд и дискомфорт. Затем кожа краснеет и возникает шишка конусовидной формы. Это образование чрезвычайно болезненно. В течение 10 -15 дней формируется гнойник, который в дальнейшем самостоятельно прорывается.
Довольно часто воспалению и нагноению подвергается не одна потовая железа, а сразу несколько. Под мышкой появляются множественные болезненные образования. Гидраденит сопровождается следующей дополнительной симптоматикой:
- высокой температурой;
- слабостью;
- головной болью.
Пациентке назначают курс антибиотикотерапии. Также показано местное лечение мазями с ихтиолом, левомеколем и синтомицином. В запущенных случаях гнойник вскрывают.
Гидраденит очень часто рецидивирует. Поэтому врачи дополнительно назначают курс иммуномодуляторов и витаминов. Рекомендуется придерживаться диеты с ограничением жирной пищи, регулярно обмывать подмышечные впадины и обрабатывать кожу дезинфицирующими средствами. Это поможет избежать рецидива воспаления.
Ноющая боль под мышками у женщин может быть связана с гормональными колебаниями во время месячного цикла. Такой симптомокомплекс называется масталгией. Боли носят периодический характер. Они возникают во второй фазе менструального цикла, незадолго до начала месячных.
Боль локализуется в области молочных желез и отмечается как с правой, так и с левой стороны. Неприятные ощущения иррадиируют в подмышечную область. Чаще всего они выражены нерезко и не причиняют особых неудобств. Однако в некоторых случаях болевой синдром может быть довольно интенсивным.
Масталгия сопровождается следующей симптоматикой:
- нагрубанием молочных желез во второй половине менструального цикла;
- небольшим увеличением подмышечных лимфоузлов (в редких случаях);
- исчезновением болей после начала менструаций;
- колебаниями настроения (раздражительностью, плаксивостью).
Этот симптомокомплекс не является патологией. Под воздействием естественных гормонов у пациентки нагрубают молочные железы и ухудшается отток лимфы. Это и приводит к возникновению болевого синдрома.
Масталгия отмечается у многих женщин на протяжении всего репродуктивного периода. Этот симптом исчезает только во время менопаузы. Однако если при климаксе пациентка проходит курс заместительной гормональной терапии, то у нее могут возникать циклические боли в груди, отдающие в подмышечную область.
Что делать, если перед месячными беспокоят боли под мышкой? У женщин небольшой дискомфорт в этот период считается естественным явлением. Однако если болевой синдром выражен сильно и нарушает самочувствие, то необходимо пройти курс лечения. Пациенткам назначают анальгетики, препараты с эстрогенами, седативные средства. Также показан прием диуретиков, это поможет нормализовать отток лимфы. Женщинам, страдающим масталгией, рекомендуется ограничить потребление жидкости.
Причиной боли под мышкой у женщин могут стать онкологические патологии молочных желез. На раннем этапе опухоли никак себя не проявляют и протекают бессимптомно. Новообразования выявляются случайно во время прохождения маммографии. Появление болевого синдрома указывает на запущенную стадию заболевания.
Боль локализуется в области молочных желез и иррадиирует в подмышечную впадину со стороны поражения. В отличие от масталгии болевой синдром носит постоянный характер и не связан с месячным циклом. При пальпации прощупывается плотное образование в груди и в подмышечной ямке.
Рак молочных желез сопровождается также следующими симптомами:
- Сосок становится втянутым, на его поверхности можно обнаружить язвочки и чешуйки.
- Появляются патологические выделения из груди, не связанные с лактацией.
- Меняется цвет кожи в области пораженной молочной железы. Эпидермис становится неровным и напоминает по внешнему виду лимонную корку.
- Грудь выглядит отекшей и деформированной.
- Нередко увеличиваются подмышечные и надключичные лимфоузлы.
Сначала возникает небольшая ноющая боль под мышкой справа или слева (в зависимости от расположения опухоли). По мере роста новообразования интенсивность болевого синдрома нарастает. Появляется сильная отечность подмышечной ямки, которая может распространяться на верхнюю конечность.
Консервативные методы лечения эффективны только на самых ранних стадиях патологии. Если у пациентки отмечается выраженный болевой синдром, то это обычно свидетельствует о значительном разрастании новообразования. В этих случаях лечение рака груди может быть только хирургическим.
Боль под мышкой у женщины (справа или слева — не суть важно) может быть вызвана кистой сальной железы — атеромой. Это образование под кожей имеет вид шарика, заполненного жировым содержимым. Оно подвижно и имеет четкие контуры.
Подмышечная область богата сальными железами. Киста образуется в результате их закупорки. Этому способствует плохая гигиена, повышенная потливость, злоупотребление жирной пищей и прием некоторых лекарств. Атерома относится к доброкачественным новообразованиям. Но в редких случаях она может перерасти в опасную опухоль.
На начальных стадиях атерома не сопровождается болезненностью и не причиняет особых неудобств пациентке. Однако киста легко инфицируется и нагнаивается. При проникновении бактерий на поверхности новообразования образуется белая головка. Боль под мышкой справа или слева обычно появляется на стадии нагноения атеромы.
Гнойник долго созревает и часто прорывается самостоятельно. Но в таких случаях атерома, как правило, рецидивирует спустя некоторое время. Поэтому ее рекомендуется удалять хирургическим путем вместе с капсулой. Только в этом случае от кисты можно избавиться полностью.
Ни в коем случае нельзя пытаться самостоятельно выдавить нагноившуюся атерому. В домашних условиях невозможно полностью удалить кисту вместе с капсулой, но можно очень легко занести инфекцию в образовавшуюся ранку.
Боль справа под мышкой и в ребрах может быть признаком опоясывающего герпеса. Этим заболеванием страдают женщины, переболевшие в прошлом ветрянкой. Возбудитель патологии (вирус Herpes zoster) навсегда остается в организме человека. Его повторная активизация и приводит к возникновению опоясывающего лишая.
Вирус поражает нервные окончания. В начале заболевания появляются ноющие боли под мышкой и в области ребер. Затем на коже образуются розовые пятна. Через несколько дней они превращаются в пузырьки, заполненные жидкостью. У пациентки повышается температура и ухудшается самочувствие. Боли резко усиливаются, становятся жгучими и нестерпимыми.
Пациенткам назначают противовирусные препараты («Ацикловир», «Фамвир»), а также обезболивающие средства («Диклофенак», «Ибупрофен»). Для обработки высыпаний на коже используют противогерпетические мази («Зовиракс», «Герпетад», «Виворакс»).
Важно помнить, что больная с опоясывающим лишаем может передать вирус окружающим воздушно-капельным или контактным путем. У заразившегося человека болезнь протекает в форме ветряной оспы.
Боль под мышками у женщины (справа или слева — неважно) может быть спровоцирована использованием дезодорантов. Аллергические реакции отмечаются у женщин с индивидуальной непереносимостью компонентов парфюмерных средств.
При аллергии на эпидермисе образуются красные пятна, раздражение и зуд. Кожа в области подмышек особенно нежная, поэтому высыпания часто сопровождаются болевым синдромом. Пациенткам показано пероральное и местное применение антигистаминных препаратов. Во время лечения необходимо временно отказаться от использования дезодорантов.
Чаще всего такую реакцию вызывают дезодоранты, содержащие соли цинка и алюминия. Аллергикам следует избегать применения подобных средств.
Тянущая боль под мышкой у женщин может быть связана с травматизацией. Мышцы и связки в этой области очень подвержены растяжению. Их можно легко повредить при поднятии тяжестей, резких движениях руками и даже при неудобном положении тела во время сна.
При растяжении подмышечных мышц и связок болевой синдром носит постоянный характер и усиливается при движении и нажатии. Рекомендуется как можно меньше нагружать поврежденную руку. В первые 3 дня на пораженную область накладывают холодные компрессы. В дальнейшем применяют гели и мази для купирования боли и заживления тканей («Диклофенак», «Лиотон», «Вольтарен»). На этапе восстановления показана лечебная гимнастика и физиопроцедуры.
К какому врачу нужно обращаться при появлении у женщины боли под мышкой? Справа или слева ощущается дискомфорт — не имеет значения. В любом случае, как мы выяснили, такой симптом может указывать на множество заболеваний. Сначала необходимо посетить терапевта. При необходимости врач общей практики выдаст направление к специалисту узкого профиля.
Для уточнения этиологии болевого синдрома пациентке могут назначить следующие обследования:
- анализ крови на гормоны гипофиза и яичников;
- тест на онкомаркеры;
- МРТ;
- рентген плечевых костей;
- маммографию;
- УЗИ молочных желез;
- исследование крови на антитела к инфекциям;
- допплерографию лимфатических сосудов;
- биопсию увеличенного лимфоузла;
- анализ крови на иммуноглобулин Е (при подозрении на аллергию).
Выбор необходимых методов исследования зависит от предполагаемого диагноза.
Что делать при боли под мышкой справа (или слева)? Этот симптом может быть вызван самыми разными причинами. Самолечение в данном случае недопустимо, ведь болевой синдром может быть признаком опасных патологий. Необходимо посетить врача, пройти все необходимые диагностические тесты и вылечить основное заболевание. Ведь боль всегда сигнализирует о неблагополучии в организме.
Если болевой синдром выражен очень сильно, то на доврачебном этапе можно принять следующие меры:
- Выпить таблетку обезболивающего противовоспалительного средства, например «Ибупрофена».
- При травмах можно приложить к подмышечной впадине холод.
- Если боль под мышками вызвана раздражением эпидермиса, то можно нанести на воспаленную кожу мазь «Бепантен» или бальзам «Спасатель». Однако такие средства не рекомендуется применять при воспалении лимфоузлов или потовых желез.
Непосредственно перед посещением врача не следует принимать большие дозы обезболивающих лекарств. Это может смазать клиническую картину и затруднить постановку диагноза.
Чтобы предотвратить появление болевого синдрома в подмышечной впадине необходимо соблюдать следующие рекомендации:
- Применять только гипоаллергенные гигиенические средства (мыло, дезодоранты).
- Содержать подмышечные ямки в чистоте.
- Избегать чрезмерного пребывания на жаре, так как это способствует усиленному потоотделению.
- Сбривать волоски в подмышечной впадине нужно очень осторожно. Даже небольшие порезы и царапины могут стать воротами для проникновения инфекции.
- Во вторую фазу менструального цикла не следует употреблять большое количество жидкости. Это поможет избежать масталгии.
Женщинам старше 40 лет необходимо ежегодно проходить маммографическое обследование и сдавать кровь на онкомаркеры. В этом возрасте повышается риск возникновения рака молочных желез. Регулярное обследование поможет предотвратить развитие опасных опухолей.
источник
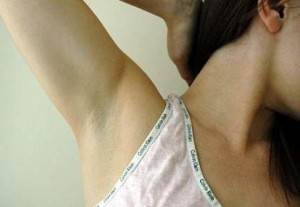
Подмышка или подмышечная область получила свое название от старославянского «под мышцей», анатомически она ограничена плечевым суставом и грудной клеткой. В этой области сосредоточено множество потовых и сальных желез, а также волосяных фолликул. Там же находятся крупнейшие скопления лимфатические тканей – лимфатические подмышечные узлы.
Если болит под мышкой, чаще всего, причиной недомогания становится закупорка выводных протоков желез, воспаление волосяных фолликул, лимфоузлов или патология органов грудной клетки.
Болеть подмышечной области справа и слева может по самым разным причинам и характер боли, соответственно, может тоже быть разным: острые или тупые боли, постоянные или периодические, сильные, тянущие, режущие, возникающие в покое или при движениях рукой, сопровождающиеся зудом или покраснением кожи.
Все эти характеристики помогают заподозрить причину патологии и установить диагноз.
Иногда боль в подмышках может возникнуть и без патологии:
- масталгия – это состояние характерно только для женщин репродуктивного возраста. Боли в подмышечной области возникают из-за гормональных изменений в организме, они являются вторичными и появляются из-за уплотнений в молочных железах. Неприятные ощущения дают о себе знать за несколько дней до менструации и исчезают во время или после критических дней. Интенсивность болевых ощущений может колебаться от легкого дискомфорта до резкой боли при любом движении. Вылечить такие боли достаточно сложно, так как их основная причина – гормональный дисбаланс;
- послеоперационные боли – боли в подмышечной области после операций на грудной клетке могут беспокоить еще в течение 1-4 месяцев, в зависимости от сложности оперативного вмешательства. Чаще всего такие боли возникают у женщин, перенесших мастэктамию или резекцию части молочной железы. При этом повреждаются нервные окончания, иннервирующие подмышечную область и на их восстановление необходимо от нескольких недель до 2-4 месяцев, во время которых и беспокоят боли.
Самые частые причины боли в подмышечной впадине – это патологии непосредственно этой области.
- Травмы подмышечной области – достаточно резко поднять руку, неудачно наклониться или поднять что-то тяжелое и можно растянуть мышцы или связки плечевого сустава и груди. А удар по плечу или падение на руку может вызвать не только гематому мягких тканей, но и сильное растяжение мышц или связок. Боли в этом случае неинтенсивные, тянущие, постоянные, усиливающиеся при движении, особенно при отведении руки или попытках поднять что-то тяжелое.
- Аллергия – аллергические реакции могут возникнуть на вещества, содержащиеся в антиперспиранте или любом другом косметическом средстве, используемом для обработки кожи подмышек. При аллергии кожа краснеет, отекает, появляется зуд и шелушение, могут увеличиться лимфатические узлы и возникнуть общие аллергические реакции – заложенность носа, кашель или высыпания на лице и теле.
- Лимфаденит – еще одна из самых распространенных причин боли в подмышечной области. Воспаление лимфатических узлов может быть неспецифическим: вызывается любыми болезнетворными микроорганизмами или специфическим: туберкулезным, сифилитическим. Обычно болит под мышкой из-за острого воспалительного неспецифического процесса в лимфоузлах. У больного поднимается температура тела, возникает озноб, слабость, головная боль и другие симптомы недомогания. Затем появляется припухлость и болезненность в подмышечной области, где легко можно прощупать плотные, болезненные лимфоузлы. Если лимфаденит не лечить, воспалительный процесс может локализоваться, вокруг образуется плотная капсула из соединительной ткани, а внутри – лимфоузел будет постепенно расплавляться. Такое течение болезни характерно для специфического туберкулезного или сифилитического воспаления. При заражении стафилококками, стрептококками или другими патогенными микробами, инфекция чаще распространяется по всему телу, вызывая общую интоксикация организма и поражение соседних лимфатических узлов и органов.
- Гидраденит или сучье вымя – инфекционное заболевание, в большинстве случаев вызываемое стафилококком. Развивается воспаление из-за повреждения кожных покровов, несоблюдения правил личной гигиены и резкого снижения иммунитета. Стафилококки, кишечная палочка, стрептококки и другие микроорганизмы, находящиеся на коже человека, проникают в потовые железы и вызывают их воспаление. При этом закупориваются выводные протоки желез, их содержимое скапливается внутри и под кожей развивается воспалительный процесс. В начале заболевания появляется зуд и жжение в подмышечных областях, затем кожа краснеет, появляется припухлость, узлы увеличиваются, становясь похожими на вымя собаки. С развитием процесса болезненность усиливается, гнойники увеличиваются в размерах, становятся отечными и горячими на ощупь, мешают отводить руку или вообще двигать ей. Ухудшается и общее состояние больного – повышается температура тела, появляется слабость, головная боль, тошнота и рвота. Если вовремя не начато лечение, гнойник может сам вскрыться, образуя полость, полную гноя или воспаление распространиться на соседние потовые и сальные железы, волосяные фолликулы и подкожно жировую клетчатку.
- Фолликулит – воспаление волосяного фолликула может возникнуть из-за повреждения кожных покровов при депиляции, бритье или травме подмышечной области. Воспаляться могут один или несколько фолликул, вызывая сильное покраснение кожи, отечность и болезненность под мышкой. В устье фолликула образуется полость, заполненная гноем, которая может самостоятельно вскрыться. Одна из разновидностей заболевания – стафилококковый сикоз, который часто встречается у больных, страдающих от эндокринных заболеваний, нарушения обмена веществ или патологии нервной системы. Характерная особенность стафилококкового сикоза – хроническое рецидивирующее течение и большая зона поражения.
- Фурункул – это воспаление волосяного фолликула, сальной железы и окружающей их соединительной ткани. Причиной развития фурункула под мышкой может быть травматическое повреждение кожи, трение одеждой, несоблюдение правил личной гигиены, снижение иммунитета и заболевания эндокринной системы. При попадании бактерий в волосяной фолликул развивается воспалительный процесс, распространяющийся на сальные железы и соединительную ткань. Начавший развиваться фолликул представляет собой небольшое, болезненное уплотнение в подмышечной области. При распространении процесса у больного проявляются признаки интоксикации – повышение температуры тела, озноб, слабость, головная боль и так далее, а на месте воспалительного инфильтрата может возникнуть карбункул или оно распространиться на соседние волосяные луковицы и у больного разовьется фурункулез.
- Карбункул – воспалительный процесс, затрагивающий более глубоколежащие слои – подкожно-жировую клетчатку. Чаще всего при карбункуле возникает некроз тканей, образуется полость, наполненная гноем. Если в подмышечной области образуется карбункул, состояние больного сильного ухудшается, болезненное образование мешает поднимать и двигать рукой, больной ощущает сильную боль, слабость и озноб.
Кроме вышеперечисленных причин, боль под мышкой может быть связана с заболеваниями органов грудной клетки:
- Мастопатия – боли под мышкой у женщин могут быть вызваны патологией молочных желез. Беременность, кормление грудью, операции становятся причиной изменений в молочных железах и вызывают тянущие и ноющие боли в подмышечной впадине, которые исчезают со временем.
- Заболевания сердечно-сосудистой системы – колющие или тянущие боли подмышкой иногда возникают при ишемической болезни сердца, инфаркте миокарда. Патология сердечно-сосудистой системы сопровождаются одышкой, болью в груди, учащением сердцебиения или затруднением дыхания.
- Заболевания нервной системы – невралгии, невроз или вегетососудистая дистония также могут вызывать боли в подмышечной области.
- Остеохондроз – шейный или грудной остеохондроз может стать причиной сильных болей в подмышечной области. При остеохондрозе из-за дегенеративных процессов в межпозвоночных дисках, позвоночные столбы смещаются, нарушая иннервацию подмышечной области и вызывая сильные боли при повороте головы, наклонах или движении рукой.
- Новообразования – в редких случаях регулярно возникающие или постоянно присутствующие боли в подмышечной области связаны с доброкачественными и злокачественными опухолями мягких тканей. Самостоятельно диагностировать такие новообразования очень сложно, поэтому при появлении тупых, тянущих или ноющих болей, уплотнения в области подмышки и общего ухудшения состояния, нужно срочно обратиться за медицинской помощью.
Если боль под мышкой слева не связана с воспалительными заболеваниями кожи и подкожно жировой клетчатки или лимфаденитом, необходимо исключить заболевания сердечно-сосудистой системы. Болеть под мышкой слева может при ишемической болезни сердца, стенокардии или инфаркте миокарда. Чаще всего такие боли являются отраженными и кроме них больного беспокоят и другие симптомы, позволяющие диагностировать патологию органов сердечно-сосудистой системы. Но иногда слабость и ноющая боль в подмышечной области слева становятся первыми симптомами инфаркта миокарда – смертельно опасного заболевания.
Справа под мышкой может болеть по всем вышеперечисленным причинам, кроме инфаркта миокарда, за очень редким исключением. Боль в правой подмышке, если нет никаких воспалительных изменений и увеличения лимфатических узлов, чаще всего возникает из-за остеохондроза шейного отдела или невралгии. Для этих заболеваний характерно резкое усиление боли при движении, а также уменьшение объема движений – шевелить рукой становится все труднее и больной инстинктивно старается ею не двигать.
Если болит под мышкой, прежде чем начинать лечение, нужно определить причину патологии. Своевременное обращение к врачу поможет не только избежать осложнений, но и упростить процесс лечения.
А до обращения к врачу нужно:
- внимательно осмотреть подмышечную область – воспалительные изменения, покраснение или отек легко заметить даже при самом поверхностном осмотре;
- провести пальпацию пораженной области – при лимфадените в подмышечной впадине можно нащупать плотные, болезненные увеличенные лимфоузлы с одной или, чаще, двух сторон. А вот если нащупывается плотное, безболезненное и не смещающее образование под мышкой, необходимо как можно скорее провести обследование и исключить новообразования, туберкулез или сифилис;
- тщательно соблюдать гигиену подмышечной области – если на коже подмышечной впадины появилось раздражение, покраснение или гнойник, нужно не реже 3-4 раз в день обрабатывать подмышки теплой водой с мылом, слабым раствором марганцовки, перекисью водорода или другими антисептическими средствами;
- исключить раздражающие и травмирующие факторы – чем бы не была вызвана боль под мышкой, нужно постараться как можно меньше травмировать эту область: не пользоваться роликовыми антиперсперантами, не проводить эпиляцию и не брить подмышечную впадину. Также нужно избегать облегающей эту область одежды, грубых, раздражающих кожу тканей и стараться меньше двигать рукой.
Если боль в подмышечной области не проходит, нужно срочно обращаться за медицинской помощью:
- посетить терапевта и исключить лимфаденит, мастопатию или остеохондроз. Обычно для этого бывает достаточно осмотра и консультации врача. Также такое обследование очень важно для обследования сердечно-сосудистой системы, патологии нервной системы и эндокринных органов;
- сдать анализы крови и провести дифференциальный диагноз на сифилис, туберкулез и некоторые другие заболевания, проверить уровень гормонов в крови;
- посетить хирурга – при наличие любых образований в подмышечной области необходима консультация хирурга, который сможет определить вида заболевания и назначить соответствующее обследование и лечение – антибиотикотерапию, физиолечение, мази и компрессы или хирургическое вскрытие и удаление образования;
- компьютерная томография, рентген и УЗИ помогают определить почему болит в подмышечной области, если видимых причин для возникновения патологии нет. К сожалению, сегодня рак молочных желез, легких и других внутренних органов встречается очень часто, поэтому не стоит пренебрегать подобными методами обследования.
Если у вас болит в области подмышки справа или слева и вы точно не знаете причину недомогания, ни в коем случае нельзя:
- греть больное место – при гнойном воспалении это может ускорить процесс и стать причиной распространения инфекции по организму и даже вызывать септический шок, также очень опасно греть новообразования;
- использовать любые мази, компрессы или растирания – это может не только сильно ухудшить состояние, но и стать причиной вторичного инфицирования;
- массировать пораженную область или растирать ее;
- принимать антибиотики или болеутоляющие – прием антибактериальных препаратов может сильно изменить клиническую картину болезни и затруднить постановку правильного диагноза, а из-за обезболивающих или снотворных препаратов есть риск «проспать» инфаркт миокарда, приступ стенокардии или «прорыв» фурункула.
При любой болезненности в подмышечной области нужно обращаться за медицинской помощью, это поможет избежать развития осложнений и даже может спасти вашу жизнь!
источник
Хотя это и не самый распространенный тип боли, подмышечные впадины или подмышки могут страдать от различных болей, начиная от тревоги, рака или инфаркта (в случае боли в левой подмышечной впадине). Чтобы прояснить любые сомнения и узнать, как лучше всего лечиться, в этой статье вы поймете, каковы 9 наиболее распространенных причин боли в подмышках и когда вам действительно нужно беспокоиться.
Одной из наиболее распространенных причин боли в подмышках является воспаление лимфатических узлов, которые также называют лимфатическими узлами и представляют собой небольшие органы, которые составляют лимфатическую систему. В свою очередь эта система действует на защиту организма, вырабатывая антитела.
В итоге, подмышки чувствительны, но не всегда болезненны. Это указывает на то, что наше тело пытается защитить себя от инородного тела, инфекции или бактерий. Их размер может варьироваться, и когда они вырастут, они могут напугать вас.
Если узлы на подмышках действительно являются защитной системой организма от какой-либо несерьезной инфекции, они должны исчезнуть по мере того, как ваше тело набирает силу. Можно приложить пакет со льдом, чтобы уменьшить дискомфорт. При любом подозрении на что-либо более серьезное необходимо обязательно обратиться к врачу.
Поскольку подмышечные впадины имеют большую концентрацию лимфатических узлов, вероятность возникновения боли в области вызвана инфекцией в области. Она может быть вызвана загрязнением, бактериями и грибами. На этих местах распространен сильный зуд и ощущение жжения в подмышечной впадине, и может присутствовать покраснение.
Когда боль в подмышечной области вызвана инфекциями, она напоминает укус. Кроме того, область становится опухшей, так как лимфатические узлы набухают и становятся воспаленными.
Зуд является еще одной причиной боли в подмышках и воспаления, которое вызывает боль под рукой. Область также становится опухшей, и могут быть зуд и затемнение области. Эта проблема называется фолликулит, который является воспалением в корне волос. Депиляция, трение с тканями и микроорганизмы являются одними из тех, кто отвечает за боль.
В более тяжелых случаях фолликулит должен лечиться у дерматолога, и может потребоваться небольшое хирургическое вмешательство.
Да. Но прежде чем отчаиваться, потому что у вас комок или боль под мышкой, важно рассмотреть все другие возможности и симптомы рака.null
Боль в подмышках может свидетельствовать о раке молочной железы, чаще встречается у женщин. Хотя мужчины также могут иметь болезнь. В этом случае, помимо боли, в области появляется твердый узелок, который вызывает чувствительность.
В этом случае этоможет иррадиировать в руку. Другими симптомами рака молочной железы являются возможные выделения из груди, изменение размера груди, цвет соска, потеря веса и боль в костях.
В дополнение к самоанализу, диагноз может быть сделан только доктором и маммографией.
Лимфомы — это характерные раковые образования для атакующих лимфоцитов. Одним из наиболее распространенных симптомов является появление уплотнения, которое является комом в подмышечной области и сопровождается другими возможными симптомами, такими как лихорадка, зуд и сыпь.
Они различаются между лимфомой Ходжкина и неходжкинской лимфомой, согласно которой первая встречается редко, а вторая чаще встречается у пожилых людей.
Комы подмышечной впадины могут быть одним из симптомов рака крови или лейкоза, хотя обычно он не вызывает боли. Однако есть и другие симптомы, вызванные снижением уровня тромбоцитов, которые также следует принимать во внимание как усталость, отсутствие аппетита, потеря веса, повышение температуры тела без видимой причины, появление пурпурных пятен, анемия и боль под ребрами.
Поскольку они также являются общими симптомами других заболеваний, прежде чем беспокоиться, необходимо проконсультироваться со специалистом, чтобы сдать необходимые экзамены.
Начало менструального цикла является еще одной причиной у женщин. Причина в том, что все женское тело становится более чувствительным в этот период, но это должно закончиться, как только заканчивается менструальный цикл.
Чрезмерное напряжение при занятиях спортом или другими видами деятельности может вызвать боль под мышкой из-за возможного напряжения мышц. В этих случаях ганглии не образуются, и больше ощущается вокруг подмышечной впадины, и может даже создавать трудности при поднятии рук. Если растяжение не было серьезным, может быть достаточно отдыха в течение нескольких дней. В более тяжелых случаях врач может назначить обезболивающие и другие лекарства для облегчения.
Менее распространенная, но возможная — боль, вызванная болезнью кошачьей царапины. Это происходит, если животное царапает или кусает подмышки. Это заболевание передается только в том случае, если кошка владеет бактерией Bartonella henselae, поскольку она размножается, заражая кровеносные сосуды.
Помимо боли, скованности и отека подмышек, другими симптомами являются красные пятна, лихорадка, головная боль, отсутствие аппетита, проблемы со зрением и отек мозга. Поэтому важно, чтобы ваша кошка была вакцинирована. Что касается лечения, то оно должен быть назначено специалистом.
Как только боль в подмышках сохраняется, важно обратиться за медицинской помощью, так как лечение будет варьироваться в зависимости от причины проблемы. Когда дело доходит до инфекций, специалист обычно назначает антибиотик, средство, которое будет зависеть от источника воспаления.
Тревога может проявляться по-разному у каждого человека, и некоторые могут испытывать физические симптомы, которые вызывают жесткость мышц, и это может отражаться дискомфортом в подмышках. Чтобы выяснить, является ли боль в подмышках симптомом беспокойства, также обратите внимание на другие признаки, такие как стресс, чувство опасности, трудности с концентрацией внимания, сердцебиение, тахикардия, затруднение дыхания и другие признаки.
Если подмышечная впадина сильно чешется, источником проблемы может быть аллергия, вызванная дезодорантом / антиперспирантом. В этом случае вам нужно поменять продукты или даже использовать домашние смеси, например, магнезиальное молоко. Безалкогольные и парфюмерные продукты могут быть менее агрессивными.
Причины боли в правой и левой подмышечной впадине одинаковы с некоторыми исключениями. Наиболее тревожной является возможность сердечного приступа, поскольку одним из симптомов является боль в левой руке, которая может распространиться в подмышечные впадины. Если это сердечный приступ, очень вероятно, что у человека появятся другие симптомы — такие как боль в груди, одышка, тошнота и сердцебиение.
Если есть подозрение на инфаркт, необходимо немедленно обратиться за медицинской помощью.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Любые резкие или произведенные с чрезвычайным усилием движения рукой могут приводить к появлению болей в области подмышки. Чаще всего причиной возникновения подобных болевых ощущений служит растяжение мышц и связок плечевого сустава.
Это может происходить в случае, если вы сильно, или очень резко потянулись, например, к поручню в общественном транспорте, при поднятии тяжестей и т.д. Кроме того, к подобным последствиям может приводить даже ночной сон в неудобной позе с запрокинутой рукой.
Болевые ощущения в такой ситуации обычно носят не очень выраженный, но постоянный характер. Боль усиливается при движениях в плечевом суставе, иногда несколько ограничивая свободу движений в нем.
Возникновение боли подмышкой может часто встречаться у женщин, которые перенесли операции на молочной железе. При хирургическом вмешательстве в данной области неизбежно происходит повреждение нервов, окружающих железу. Это приводит к временной потере чувствительности в районе грудной клетки, а также к отраженным болям в подмышке, которые распространяются туда по ходу нервных волокон.
После оперативных вмешательств болезненные ощущения иногда могут беспокоить пациентку довольно длительное время. На протяжении нескольких дней после хирургического воздействия боль обычно имеет острый характер. В таких случаях женщине иногда даже назначаются сильнодействующие обезболивающие препараты. Спустя некоторое время интенсивность боли в области груди и подмышкой уменьшается, но могут возникать зуд и онемение кожи. При нормальном течении постоперационного периода неприятные ощущения вскоре должны исчезнуть.
Кроме того, боль в подмышечной впадине может быть вызвана установленными в операционной ране дренажами.

В таких случаях боль подмышкой является вторичной, отдающей из области груди. Связаны эти болезненные ощущения с тем, что в молочной железе перед менструацией могут формироваться уплотнения. Если это происходит в верхних или наружных долях молочных желез, то боль из области уплотнений может иррадиировать и в подмышку, на одноименной стороне тела. Хотя чаще всего это явление носит двусторонний характер, и обусловлено нарушениями оттока лимфы, причиной которых как раз и является нагрубание молочных желез перед менструацией.
Изредка может наблюдаться увеличение лимфоузлов в подмышечной области, но в большинстве случаев это не приносит пациентке ощутимых неудобств. Такие увеличенные лимфоузлы — как правило, мягкие, единичные и безболезненные.
Боль при масталгии может носить различный характер и интенсивность. Обычно она ноющая и выражена не очень ярко. Лишь в редких случаях болевые ощущения бывают настолько сильны, что у женщины возникают затруднения при совершении движений руками.
Такие симптомы характерны для женщин, находящихся в репродуктивном периоде. Масталгические боли могут нарастать с возрастом, а при наступлении менопаузы постепенно исчезают. Кроме того, масталгия может возникать в связи с нарушениями гормонального обмена. Зачастую боли подмышкой встречаются и у женщин в старшем возрасте, уже после наступления менопаузы. Это обусловлено приемом лекарственных препаратов, содержащих гормоны.
Раковые опухоли молочной железы на ранней стадии обычно протекают бессимптомно, и не вызывают болевых ощущений. Обычно злокачественные новообразования в молочной железе диагностируются еще до появления клинических симптомов. Происходит это либо при плановой маммографии, либо когда женщина сама приходит на осмотр к врачу, обнаружив появление уплотнения в груди.
Факторы риска образования рака молочной железы:
- первые роды после 30 лет;
- отсутствие беременностей и родов в жизни пациентки;
- курение, особенно в том случае, если эта привычка появилась в юном возрасте;
- семейный анамнез, отягощенный по опухолевым заболеваниям у кровных родственников;
- раннее начало менструаций (до 12 лет);
- позднее появление менопаузы (после 55 лет);
- ранее возникший рак женских половых органов;
- травмы молочной железы в анамнезе;
- сахарный диабет;
- ожирение;
- гипертоническая болезнь;
- непрерывное употребление гормональных препаратов с целью лечения или контрацепции на протяжении более 10 лет;
- злоупотребление алкоголем.
В некоторых случаях о возникновении новообразования в области груди могут говорить и болевые ощущения, возникающие подмышкой, или несколько ниже ее. Также может появляться уплотнение в подмышечной ямке, не исчезающее на протяжении менструального цикла.
Кроме того, для опухолевых заболеваний молочной железы характерны следующие симптомы:
- втяжение соска;
- определение опухолевидных образований или уплотнений в ткани одной или обеих молочных желез;
- изменение цвета или структуры кожного покрова груди (лимонная корочка);
- выделения из соска любого характера, не связанные с кормлением грудью или беременностью;
- появление эрозий, корочек, чешуек или изъязвлений в области соска или ареолы;
- беспричинно возникшая деформация, отеки, уменьшение или увеличение размеров молочной железы;
- увеличение надключичных или подмышечных лимфоузлов.
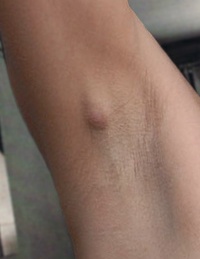
Основным симптомом лимфаденопатии служит увеличение размера лимфатических узлов. Оно может затрагивать только одну область человеческого тела, а может быть и генерализованным. Кроме того, могут наблюдаться дополнительные симптомы:
- потеря веса;
- ночная потливость;
- длительное, но не слишком сильное повышение температуры тела;
- увеличение печени;
- увеличение селезенки;
- часто возникающие инфекции верхних дыхательных путей (тонзиллиты, ангины, фарингиты и т.п.).
Возникновение лимфаденопатии в подмышечных впадинах связано с такими заболеваниями, как:
- туберкулез;
- злокачественные заболевания шеи и головы;
- лимфома;
- краснуха;
- неспецифические инфекционные поражения;
- болезнь кошачьей царапины;
- рак молочной железы;
- наличие силиконовых имплантатов грудных желез;
- меланома;
- бруцеллез.
Воспаление лимфатических узлов, вызванное инфекционными поражениями, носит название лимфаденита. Чаще всего при данном заболевании поражаются подмышечные, а также паховые узлы.
Начало этой патологии связано с увеличением, уплотнением и появлением болезненности соответствующих узлов. Они остаются подвижными, не спаянными с кожей и между собой. Далее, при прогрессировании воспаления, в пораженной подмышечной области формируется монолитный, плотный и очень болезненный комплекс воспаленных лимфоузлов. Кожные покровы над ним становятся неподвижными, красными и горячими. Впоследствии кожа истончается, и приобретает вишневую окраску. Со временем (при созревании гнойника) появляются колебания воспаленной области, а затем гной прорывается наружу. Потом гнойник постепенно очищается, все симптомы заболевания стихают, и наступает выздоровление.
Кроме этого, для лимфаденита характерны также следующие общие признаки:
- лихорадка;
- ознобы;
- головные боли;
- повышенная потливость;
- общее недомогание.
В некоторых случаях попадание инфекции может вызывать хронический лимфаденит. Он проявляется образованием малоболезненных увеличенных лимфатических узлов, которые со временем рубцуются, и постепенно превращаются в твердые узелки.
Подробнее о лимфадените
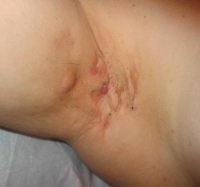
Начало патологического процесса — постепенное. В области воспаления наблюдается ощущение зуда, отечность и нарастающие болевые ощущения. Затем в подмышке формируется весьма болезненная, плотная на ощупь припухлость, имеющая в диаметре от нескольких миллиметров до 2 сантиметров. Постепенно ее размеры увеличиваются, также, как и интенсивность болевых ощущений. Кожа в месте поражения приобретает багрово-красный оттенок. Центр припухлости постепенно размягчается, на нем образуется конусоообразное выпячивание. Впоследствии гнойник вскрывается с выделением гнойного содержимого. Цикл развития отдельного гнойника составляет 10-15 дней. После отхождения гноя на месте воспаления образуется втянутый рубец.
Зачастую в воспалительный процесс вовлекаются и соседние потовые железы. В этом случае в подмышке формируется очень болезненная обширная воспаленная область, кожа над которой становится красной и бугристой. При последовательных поражениях все новых и новых потовых желез заболевание затягивается на месяц и более. Кроме того, оно имеет высокий шанс повторного возникновения.
Кроме болевых ощущений в подмышке, гидраденит также сопровождается следующими симптомами:
- общая интоксикация организма;
- выраженная слабость и утомляемость;
- повышение температуры тела;
- головные боли.
Атерома, или киста сальной железы – это опухолевидное образование, которое возникает в результате закупорки протоков сальных желез.
Признаком возникновения атеромы является поверхностно расположенное плотно-эластичное подвижное образование с четкими контурами. Кожу над этим образованием невозможно собрать в складку. Болевые ощущения в подмышечной впадине развиваются при нагноении атеромы, которая находится в этой области. К болезненности также присоединяется отек, повышение как местной, так и общей температуры, и появление флюктуации этого образования. При нагноениях атерома может самостоятельно прорываться наружу. В этом случае происходит выделение гноя с салообразным содержимым.
Начинаясь с маленького шаровидного образования, киста сальной железы при самостоятельном вскрытии может превратиться в язву. Второй вариант ее развития – это осумковывание плотной соединительной капсулой, и образование твердой шаровидной безболезненной опухоли. В достаточно редких случаях атерома может дать начало злокачественному новообразованию.
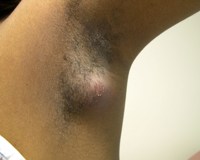
Способствуют возникновению фурункула следующие причины:
- загрязнения и микротравмы кожи (часто – при неосторожном бритье);
- повышение пото- и салоотделения;
- нездоровый рацион питания;
- нарушения обмена веществ;
- падение активности иммунитета и т.п.
Образование фурункула начинается с появления на коже единичных элементов болезненной сыпи на фоне покраснения, с гнойной точкой в центре (так называемым, стержнем фурункула). После отторжения некротизированных тканей и гноя происходит заживление с образованием рубца. Появление множественных фурункулов на разных стадиях развития процесса называется фурункулезом. Сопутствующее гнойно-некротическое воспаление кожи, подкожной жировой клетчатки и сальных желез, расположенных вокруг волосяных мешочков, приводит к образованию карбункула.
Подробнее о фурункулах и фурункулёзе
Пиодермия – это гнойное поражение клеток кожи, которое возникает в результате внедрения в нее гноеродных бактерий. Чаще всего возбудителями пиодермии являются стафилококки и/или стрептококки.
Факторы, предрасполагающие к развитию пиодермии, – это:
- мелкие травмы (уколы, порезы, расчесы);
- загрязнения кожи;
- переохлаждение или перегревание;
- нарушения функций внутренних органов;
- поражения центральной нервной системы;
- патологии обмена веществ;
- высокая индивидуальная чувствительность к возбудителям гноеродных инфекций.
Клинические проявления пиодермии будут зависеть от локализации процесса, его глубины и размеров поражения. Если воспаление захватывает подмышечные впадины, то в них наблюдается покраснение кожи. В центре области воспаления часто заметна желтая точка, которая периодически может давать скудное гнойное отделяемое. Также в месте поражения отмечается болезненность, и иногда небольшой зуд. Общее состояние пациента, как правило, не изменено, сохраняется нормальная температура тела.
У детей пиодермия протекает несколько более выражено. Обусловлено это тем, что ребенок неосознанно расчесывает те места, в которых образуются гнойнички. За счет этого происходит распространение инфекции на другие области тела.
Подробнее о пиодермии
ИБС (ишемическая болезнь сердца) – это патология, которая вызвана нарушениями деятельности сердечной мышцы, обусловленными поражением сосудов, снабжающих ее кислородом.
Болевые ощущения при ИБС чаще наблюдаются за грудиной, и связаны с повышенными физическими нагрузками или стрессовыми ситуациями. В некоторых случаях такие боли отдают в подмышку с левой стороны.
Также характерными симптомами при ишемической болезни сердца служат:
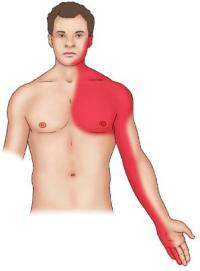
Помимо боли, инфаркт миокарда также проявляется:
- резкой бледностью кожных покровов;
- ощущением сжатия и тяжести в грудной клетке;
- появлением одышки;
- развитием головокружений, и иногда потерей сознания.
Отличие приступов стенокардии при ишемической болезни сердца от болей при инфаркте миокарда состоит в том, что в последнем случае они не проходят даже после приема нитроглицерина.
Боли в подмышке могут быть обусловлены различными причинными факторами, поэтому при их появлении необходимо обращаться к врачам разных специальностей. Понять, к врачу какой специальности нужно обращаться в каждом конкретном случае, можно по сопутствующим боли в подмышке симптомам, так как именно они позволяют предположить патологию, вызвавшую данное неприятное ощущение.
Если боли в подмышке появляются на фоне резких и сильных движений рукой, и возникли они после того, как человек сильно потянулся, поднимал тяжести, спал с запрокинутой рукой в неудобной позе и т.д., то они, вероятнее всего, обусловлены растяжением мышц и связок плечевого сустава. В такой ситуации боли усиливаются или возникают при любых движениях, в которые вовлекается плечевой сустав, причем болевое ощущение ограничивает свободу движений. Если имеется подозрение на то, что боль в подмышке спровоцирована растяжением мышц и связок плечевого сустава, то следует обращаться к травматологу-ортопеду (записаться). Если по каким-либо причинам попасть к травматологу невозможно, то следует обращаться к врачу-хирургу (записаться).
Если боль в подмышке возникает на фоне перенесенной в прошлом операции на молочных железах, плечевом суставе или в областях, близких к подмышечной впадине, то она обусловлена именно этими хирургическими вмешательствами. Постоперационные боли возникают вследствие того, что в ходе хирургического вмешательства повреждаются нервы. Подобные боли обычно проходят через некоторое время после операции, а на их месте остаются зуд и онемение кожи, которые также впоследствии бесследно исчезают. Но в некоторых случаях даже спустя длительное время после операции боли в подмышке могут периодически возникать, и в таких ситуациях необходимо обращаться к врачу-хирургу и неврологу (записаться) одновременно.
Если боли в одной или обеих подмышках появляются периодически у женщин, причем они возникают за несколько дней до менструации, а после начала месячных проходят, то они носят название масталгий, и фактически являются формой предменструального синдрома (ПМС). Боли могут иметь различную интенсивность (слабые, умеренные, сильный настолько, что трудно двигать руками) и характер (тянущие, колющие и т.д.). Соответственно, при возникновении таких болей женщинам следует обращаться к врачу-гинекологу (записаться) или хирургу. Если имеется возможность, желательно также обратиться к врачу-флебологу (записаться) или лимфологу (записаться), которые занимаются диагностикой и лечением нарушений тока лимфы. Но поскольку врачи этих специальностей принимают только в крупных медицинских центрах или частных клиниках, то фактически попасть к ним на прием весьма затруднительно, вследствие чего и рекомендуется обращаться к докторам более широких специальностей – гинекологам и хирургам, которые также могут заниматься терапией застоев лимфы. Если, помимо болей в подмышке, имеются еще и уплотнения в молочной железе, то следует также обратиться за консультацией к маммологу (записаться).
Если женщину беспокоят боли в подмышке или немного ниже, которые присутствуют постоянно, а не появляются и исчезают в соответствии с менструальным циклом, и, возможно, сочетаются с уплотнением в подмышечной впадине, втяжением соска, кожей в виде лимонной корочки на груди, выделениями из сосков, наличием уплотнений или видимых образований в молочных железах, эрозиями, корочками или чешуйками в области соска и/или ареолы, деформацией, отеком или изменением размеров молочной железы, то следует обращаться к врачу-онкологу (записаться), так как подобная симптоматика свидетельствует о злокачественном новообразовании груди.
Если боли в подмышках появляются на фоне использования дезодорантов, содержащих соединения алюминия или цинка, то следует обратиться к врачу-аллергологу (записаться), так как в этом случае наиболее вероятна аллергическая реакция на компоненты косметического средства.
Если боль в подмышке сочетается с появлением видимых, плотных и увеличенных лимфатических узлов, кожа над которыми красная и горячая или через нее виден гной, а также могут иметься озноб, лихорадка, головные боли, потливость и общая слабость, то речь идет о лимфадените, а значит, следует обращаться к врачу-хирургу. При необходимости хирург может направить человека на консультацию к онкологу, если у него появятся подозрения на наличие злокачественного новообразования.
Если боль в подмышке обусловлена фурункулом (болезненное красное выпячивание с белой точкой в центре – гнойным стержнем) или болезненной припухлостью багрово-красного цвета с конусообразным выпячиванием (гидраденитом), то следует обращаться к хирургу, так как лечение гнойно-воспалительных процессов входит в сферу его профессиональной компетенции.
Если боль в подмышке возникла вследствие воспаления плотного, эластичного подвижного образования, имеющего в подмышечной впадине, которое становится красным, отечным, набрякшим и сильно болезненным, хотя ранее было совершенно безболезненное, то следует обращаться к хирургу, так как в подобной ситуации необходимо удалить воспаленную атерому.
Если боль в подмышке сочетается с покраснением и зудом кожи и наличием в середине очага красноты желтой точки, из которой периодически выделяется гной, то следует обращаться к врачу-дерматологу (записаться), так как именно этот специалист занимается диагностикой и лечением пиодермии.
Если человек чувствует, что у него появилась боль за грудиной или в сердце, которая отдает в левую подмышку, часто возникает после стресса ил физической нагрузки, сочетается со слабостью, одышкой, отеками ног и ощущением перебоев в работе сердца, то следует обращаться к врачу-кардиологу (записаться), так как подобная симптоматика свидетельствует об ишемической болезни сердца. Если же боли в сердце, отдающие в левую подмышку – очень сильные, сочетаются с головокружением, головной болью, одышкой, резкой бледностью и не купируются приемом нитроглицерина, то следует срочно вызывать «Скорую помощь» и госпитализироваться в больницу, так как в этом случае речь идет об инфаркте миокарда.
Если боль в подмышке связана с увеличившимися, но не воспаленными лимфатическими узлами, которые стали хорошо заметны в виде выпячиваний под неизменным, нормального цвета кожным покровом, то следует обращаться к врачу-инфекционисту (записаться) или онкологу, так как симптомы лимфаденопатии могут быть обусловлены инфекционными заболеваниями либо злокачественными опухолями. К инфекционисту нужно обращаться, если, помимо болей и увеличенных лимфатических узлов в подмышке, имеется длительная субфебрильная температура (не выше 37,5 o С), сильная потливость по ночам, увеличена печень или селезенка и часто возникают инфекции верхних дыхательных путей (тонзиллиты, фарингиты, трахеиты и т.д.). В остальных случаях лимфаденита нужно обращаться к врачу-онкологу.
Поскольку боли в подмышке могут быть обусловлены различными заболеваниями и состояниями, врач при их наличии назначает разные перечни анализов и обследований, конкретный список которых определяется сопутствующими симптомами, позволяющими заподозрить патологию, спровоцировавшую появление данного неприятного симптома. Ниже мы рассмотрим, какие анализы и обследования может назначить врач при подозрении на различные заболевания, вызывающие боли в подмышке.
Когда боль в подмышке обусловлена растяжением связок и мышц плечевого сустава (боль появилась после резкого и сильного движения рукой, боль усиливается при движениях и ограничивает свободу движения в суставе), врач может назначить следующие анализы и обследования:
- Общий анализ крови;
- УЗИ плечевого сустава (записаться) и окружающих его связок и мышц;
- Магнитно-резонансная томография (записаться);
- Артроскопия плечевого сустава (записаться);
- Рентгенография плечевого сустава (записаться).
На практике чаще всего врач ограничивается общим осмотром области повреждения и назначением анализа крови и УЗИ плечевого сустава, так как эти манипуляции в подавляющем большинстве случаев позволяют диагностировать растяжение связок и мышц. Другие исследования, такие, как магнитно-резонансная томография, артроскопия или рентгеноскопия назначаются только в тех случаях, когда при помощи УЗИ и осмотра не удалось с точностью подтвердить растяжение связок и мышц и имеются подозрения на более серьезную травму плечевого сустава, например, перелом, вывих и т.д.
Когда боли в подмышечной области связаны с перенесенной в прошлом операцией, врач в первую очередь обычно назначает УЗИ плечевого сустава и мягких тканей подмышки, чтобы посмотреть, имеются ли какие-либо рубцы или деформации после хирургического вмешательства. Если же у врача возникают подозрения на более серьезное повреждение плечевого сустава, то назначается артроскопия, рентгенография и магнитно-резонансная томография.
Когда у женщин боли в одной или обеих подмышках появляются за несколько дней до менструации и стихают или полностью проходят после начала месячных, сочетаются с нагрубанием и увеличением молочных желез, болями или уплотнениями в груди, носят различный характер и интенсивность, врач заподазривает масталгию, как форму предменструального синдрома (ПМС), и может назначить следующие анализы и обследования:
- Общий анализ крови;
- Анализ крови на концентрацию тиреотропного гормона (ТТГ), трийодтиронина (Т3) и тироксина (Т4);
- Анализ крови на концентрацию эстрадиола, фолликулостимулирующего гормона (ФСГ), лютеинизирующего гормона (ДГ), тестостерона;
- Анализ крови на концентрацию онкомаркеров (записаться) (раково-эмбриональный антиген (РЭА), бета-2 микроглобулин, НЕ-4, СА-72-4, СА 15-3, СА-125, СА-19-9, тканевой полипептидный антиген (ТПА), тумор-М2-пируваткиназа (ПК-М2));
- УЗИ молочных желез (записаться);
- Маммография (записаться).
На практике врачи часто вовсе не назначают анализов, так как диагноз ПМС выставляют на основании характерных жалоб и симптомов, имеющихся у женщины. Наиболее часто врачи назначают только общий анализ крови и анализ на концентрацию гормонов щитовидной железы (записаться), так как патология этого органа может провоцировать нарушение оттока лимфы и, как следствие, боли в подмышечных впадинах и в молочных железах перед менструациями. Однако если молочные железы нагрубают очень сильно, боли в подмышках также весьма интенсивны, врач обычно назначает маммографию, УЗИ молочных желез и анализ крови на онкомаркеры, чтобы исключить возможные опухолевые процессы в тканях грудей. При этом главными онкомаркерами для рака молочной железы являются СА 15-3 и тканевой полипептидный антиген, а все остальные – вспомогательные. Анализы на концентрацию половых гормонов в крови (эстрадиол, ФСГ, ЛГ, тестостерон) обычно назначаются только в том случае, когда врач и пациентка желают детально обследоваться и попытаться выяснить, связан ли ПМС с гормональным дисбалансом.
Когда женщин беспокоят боли в подмышке или немного ниже, присутствующие постоянно, а не появляющиеся и исчезающие в соответствии с циклом и, возможно, сочетающиеся с уплотнением в подмышечной впадине, втяжением соска, кожей в виде лимонной корочки на груди, выделениями из сосков, наличием уплотнений или видимых образований в молочных железах, эрозиями, корочками или чешуйками в области соска и/или ареолы, деформацией, отеком или изменением размеров молочной железы, врач заподазривает рак молочной железы и назначает следующие анализы и обследования:
- Маммография;
- Магнитно-резонансная или компьютерная томография;
- УЗИ молочных желез;
- Анализ крови на концентрацию онкомаркеров (раково-эмбриональный антиген (РЭА), бета-2 микроглобулин, НЕ-4, СА-72-4, СА 15-3, СА-125, СА-19-9, тканевой полипептидный антиген (ТПА), тумор-М2-пируваткиназа (ПК-М2));
- Биопсия (записаться) тканей подозрительного выявленного новообразования с последующим гистологическим исследованием;
- Цитологическое исследование выделений из соска.
На практике врачи, как правило, назначают маммографию и УЗИ молочных желез при подозрении на рак груди, так как именно эти методы исследования оказываются наиболее информативными, простыми и недорогими, в то же время позволяя выявляться опухоль в подавляющем большинстве случаев. Если имеются выделения из сосков, то их направляют на гистологическое исследование, которое заключается в изучении биологического материала под микроскопом. И если в выделениях из сосков присутствуют опухолевые клетки, то диагноз рака молочной железы считается точным.
Магнитно-резонансная и компьютерная томография менее информативны по сравнению в маммографией, а потому, учитывая дороговизну проведения таких исследований, их назначают крайне редко при подозрении на рак молочных желез.
После того, как по результатам УЗИ молочной железы и маммографии будет выявлено новообразование, врач назначит биопсию, в ходе которой производится забор тканей из области опухоли с целью их дальнейшего изучения под микроскопом. Если врач увидит в забранных тканях опухолевые клетки, то ставится диагноз рака молочной железы и принимается решение о тактике терапии.
Кроме того, после выявления опухоли по результатам УЗИ и маммографии, врач может назначить анализы на онкомаркеры. Это делается для того, чтобы знать уровень этих веществ в крови до начала лечения и затем, в процессе терапии, периодически повторно определять концентрацию онкомаркеров с целью оценки эффективности проводимого лечения.
Когда боль в подмышках появляется на фоне применения дезодорантов, что свидетельствует об аллергии, врач может назначить общий анализ крови и анализ крови на концентрацию иммуноглобулина Е. Общий анализ крови необходим для оценки общего состояния человека, а концентрация иммуноглобулина Е позволит судить о том, истинная аллергия у человека или же просто банальное раздражение с псевдоаллергическим воспалением. Ведь при истинной аллергии необходимо принимать антигистаминные препараты и быть морально готовым к тому, что может обнаружиться аллергическая реакция и на другие вещества. А при псевдоаллергической реакции для полного излечения достаточно просто прекратить применение раздражающего агента.
Когда боли в подмышке возникают на фоне выпячивания плотных и увеличенных лимфатических узлов, покрытых красной горячей кожей, сочетающихся с ознобом, температурой, головными болями, потливостью и общей слабостью, врач назначает следующие анализы и обследования:
- Общий анализ крови;
- УЗИ лимфатических узлов (записаться) и тканей подмышечной области;
- Компьютерная или магнитно-резонансная томография пораженных узлов;
- Допплерография лимфатических сосудов;
- Рентгеноконтрастная лимфография;
- Биопсия воспаленного лимфатического узла.
Как правило, врачи в первую очередь назначают общий анализ крови и УЗИ пораженных лимфатических узлов и тканей подмышечной области, так как именно эти исследования позволяют оценить состояние пораженных органов и понять, обусловлен лимфаденит серьезными заболеваниями, или нет. Если нет подозрений на какое-либо серьезное заболевание, то другие исследования при лимфадените не проводятся. Но если врач подозревает какое-либо серьезное заболевание, спровоцировавшее лимфаденит (например, туберкулез, сифилис, злокачественные опухоли и т.д.), то он назначает и другие обследования из приведенного выше перечня.
Когда боли в подмышке обусловлены фурункулом, врач может назначить только общий анализ крови для оценки состояния организма, после чего провести его удаление хирургическим методом.
Когда боли в подмышке связаны с появлением болезненной багрово-красной припухлости с конусообразным выпячиванием, врач подозревает гидраденит и назначает только общий анализ крови и анализ крови на сахар, после чего производит вскрытие гнойника хирургическим методом. После вскрытия гнойника его содержимое направляют в бактериологическую лабораторию с целью производства посева для выявления возбудителя, спровоцировавшего нагноение потовой железы. Анализы крови в такой ситуации необходимы для оценки общего состояния организма и в последующем решения вопроса о том, какие антибиотики необходимо принимать человеку.
Когда боли в подмышке связаны с воспалением плотного, эластичного, подвижного и ранее не болезненного уплотнения в подмышечной впадине, врач подозревает атерому, и в этом случае может назначить только общий анализ крови и УЗИ, которых обычно достаточно для диагностики заболевания. После проведения УЗИ и анализа крови проводится хирургическое удаление атеромы с последующим гистологическим исследованием патологического образования. Гистология необходима для исключения того, что опухоль имеет злокачественную природу или представляет собой метастаз.
Когда боль в подмышке возникает на фоне покраснения и зуда кожи с наличием в очаге красноты желтой точки, из которой выделяется гной, врач обычно не назначает каких-либо специальных анализов и обследований, так как диагноз основывается на характерной клинической картине. Для оценки общего состояния организма могут быть назначены общий и биохимический анализ крови, а также анализ крови на сахар.
Когда боль в подмышку отдает, а основной очаг боли находится за грудиной в области сердца, сочетается с одышкой, слабостью, отеками ног и ощущением перебоев в работе сердца, возникает приступами (особенно после физической нагрузки или стресса), то врач назначает следующие анализы и обследования:
- Общий анализ крови;
- Биохимический анализ крови (глюкоза, холестерин, триглицериды, липопротеины высокой плотности, липопротеины низкой плотности, индекс атерогенности, АсАТ, АлАТ);
- Электрокардиограмма (ЭКГ) (записаться);
- Суточное мониторирование ЭКГ по Холтеру (записаться);
- Функциональные нагрузочные пробы (велоэргометрия (записаться), беговая дорожка, добутаминовый тест, дипиридамоловый тест, чреспищеводная электростимуляция сердца);
- Сцинтиграфия;
- Эхокардиография (Эхо-КГ) (записаться);
- Коронарография (записаться).
На практике в первую очередь обычно назначают общий и биохимический анализ крови, электрокардиограмму, суточное мониторирование ЭКГ по Холтеру и функциональные нагрузочные пробы, так как этих исследований обычно достаточно для диагностики ишемической болезни сердца. Далее, если заболевание протекает в тяжелой форме или необходимо уточнить степень его тяжести, врач может назначить и другие обследования из приведенного выше перечня.
Когда боли в подмышке связаны с появлением видимых, увеличенных, но не воспаленных лимфатических узлов, врач назначает следующие анализы и обследования:
- Общий анализ крови;
- Общий анализ мочи;
- Биохимический анализ крови (глюкоза, мочевина, креатинин, билирубин, общий белок, АлАТ, АсАТ, белковые фракции);
- Анализ крови на ревмофактор и циркулирующие иммунные комплексы;
- Анализ крови на сифилис (записаться);
- Анализ крови на ВИЧ (записаться);
- Анализ крови на наличие антител (ИФА) или возбудителей (ПЦР) кори, гепатитов (записаться), цитомегаловирусной инфекции (записаться), вируса Эпштейна-Барр, болезни кошачьих царапин, бруцеллеза;
- Проба Манту, или диаскинтест (записаться), или квантифероновый тест (записаться);
- УЗИ печени (записаться) и селезенки;
- УЗИ подмышечной области;
- Биопсия увеличенных лимфатических узлов.
На практике в первую очередь врач назначает общий анализ крови и мочи, биохимический анализ крови и УЗИ селезенки (записаться), печени и подмышечной области. Если по результатам этих анализов будет выявлен воспалительный процесс, то дополнительно назначаются анализы крови на ревмофактор и циркулирующие иммунные комплексы, анализ крови на сифилис, ВИЧ, на наличие антител или возбудителей инфекций, а также проба Манту, чтобы выявить конкретное инфекционное заболевание, ставшее причиной лимфаденита. Проба Манту может быть заменена более современными и точными диаскинтестом или квантифероновым тестом.
Если же по результатам общего анализа крови и мочи, биохимического анализа крови и УЗИ печени, селезенки и подмышечной области будет выявлен опухолевый процесс, то врач назначит пункцию увеличенных лимфатических узлов с последующим изучением полученного биологического материала под микроскопом. Микроскопия тканей увеличенного лимфатического узла позволяет определить наличие и тип опухолевых клеток и определиться с локализацией и видом основного злокачественного новообразования, давшего метастазы в лимфоузлы.
Автор: Пашков М.К. Координатор проекта по контенту.
источник