Некомфортное расположение туловища в период отдыха – наиболее безопасная причина отекания руки. Нередко это происходит, если надолго запрокинуть руки за голову. При этом нарушается циркуляция крови в конечностях. В период сна интенсивность работы сердечно-сосудистой системы значительно снижается, поэтому кровь не способна полноценно поступать в руки.
В некоторых случаях онемение руки вызвано неправильным выбором подушки. Если она слишком высокая, то происходит перегибание позвоночника в области шеи. Это также может вызывать нарушение циркуляции крови. В результате в конечностях наблюдается онемение.
Быстро снять такое неприятное ощущение поможет массаж. Постарайтесь интенсивно растирать мышцы рук, совершать пощипывающие движения. Таким образом удастся восстановить нарушенный кровоток.
Если вы часто задаетесь вопросом, что делать, если онемела рука, вероятно, причина кроется в серьезном заболевании. Среди них выделяют:
1. Проблемы с позвоночником. Эти заболевания часто сопровождаются головокружением, потерей сознания, а также головными болями. Чаще всего руки затекают при остеохондрозе. Это совокупность отклонений, вызванных нарушением обмена веществ в хрящевой и костной тканях.
2. Нарушения в работе сосудистой системы. Наибольшую опасность представляет ишемический инсульт. Он вызывается нарушением кровообращения в одной из областей головного мозга. Такое заболевание сопровождается повышением давления и головокружением.
3. Синдром запястного канала. Это заболевание вызывается защемлением нерва, расположенного в кисти руки. При этом синдроме наблюдается не только онемение руки, но и покалывание во всех пальцах, кроме мизинца. Нередко ощущения бывают настолько сильными, что пациент может просыпаться ночью.
Лечение онемения, вызванного заболеваниями, должно назначаться исключительно врачом. Поэтому в первую очередь следует пройти обследование и выяснить точную причину такого симптома.
| Часто бывает по утрам трудно проснутся, но что если мы уже встали а наша рука никак не хочет просыпаться. Мы крутим и трясем рукой, щиплем ее изо всех сил, но она совершенно онемела. Выглядит забавно, но нам не до смеха ведь нашу конечность как будто колит тысячи иголок, знакомое ощущение правда. Обычно родители говорят нам что это из за недостатка крови, сосуды оказались пережатыми и часть тела начала отмирать, а когда кровь возвращается в руку или ногу она как бы оживает. Тоже самое происходит когда мы долго сидим поджав под себя ноги или на корточках. Но ведь мы знаем, что если мозг лишить притока крови он умирает всего через 5 минут. Почему тогда мы всегда просыпаемся вовремя? Почему мы никогда не слышали о невезучих людях, которые лишились конечностей во сне или после скучной лекции? Дело в том что большинство тканей из чего сделаны наши руки и ноги, например мышцы и кожа, могут жить без крови гораздо дольше. Рука или нога могут прожить до 6-ти часов вовсе без притока крови и не умереть, но если подумать это не так уж удивительно. Мы знаем что умелый хирург может пришить оторванный палец или даже целую руку, через несколько часов после аварии. Главное положить оторванный кусок на лед, низкая температура замедляет жизненные процессы в клетках, чтобы они медленнее тратили кислород. Но есть один тип клеток который потребляет просто огромное количество энергии и кислорода, это нервные клетки. Вот почему наш мозг так легко можно убить, каждый день наш огромный компьютер потребляет 120 грамм глюкозы или пол чашки сахара. Это почти 1/4 энергии которую использует человек за день. А ведь нервные ткани в отличие от мышц еще и не умеют запасаться топливом. На самом деле когда мы отлеживаем руку или ногу, мы вовсе не рискуем ее потерять. Да если пережать сосуды приток крови замедляется. но мы же не надели на руку жгут. Кровь все равно поступает в конечность просто ее меньше и первыми страдают самые прожорливые потребители кислорода нервы. Когда нервы начинают задыхаться они отправляют в мозг случайные сигналы, особенно шумно бьют тревогу рецепторы боли ноцицепторы. Обычно мы сразу это чувствуем и меняем позу чтобы восстановить кровоток. Но если мы спим нервы со временем тоже засыпают и конечность немеет. вместо этого начинает срабатывать нейроны в позвоночнике и мозге, просто чтобы запомнить тишину. То есть мурашки находятся вовсе не в отсиженной ноге, а сообщение об ошибке в нашем собственном мозге. А вот когда нервы начинают просыпаться они посылают в мозг сильные всплески электричества и вот тогда мы чувствуем мучительные уколы тысячи иголок. Так опасно это или все таки нет? Зависит от того надолго ли мы лишили нервы кислорода, если мурашки, иголки, онемения проходят за несколько секунд или минут, то нервы повреждены лишь чуть чуть. Если бы кровоток был нарушен дольше боль была бы достаточно сильной чтобы проснуться. Но бывает что человек не реагирует на боль. Вот почему хирурги следят чтобы люди под наркозом не пережали себе сосуды. А иногда человек сам себя кладет под наркоз с помощью алкоголя или наркотиков, это называется Невропатия Оучевого Нерва или Сонный паралич. Если пьяница уснул в неловкой позе например упершись подмышкой на спинку скамейки, лучевой нерв сжимается на много часов и частично отмирает, на следующий день онемение долго не проходит и может вернуться позже, а также дело может дойти до операции. В особо тяжелых случаях например в полной отключке или если человека заставляют сохранять неудобную позу. конечности могут отмереть целиком. Так стал инвалидом солдат которого заставляли часами сидеть на корточках. тема ответы последнее сообщение ЗАО МЦК 24 Щеголева 08.04.2018 20:35 Сверление зубов без наркоза 28 Alex Невропатии лучевого нерва являются самыми частыми заболеваниями периферических нервов. Обычно они провоцируются длительной компрессией, которая приводит к нарушению функций нерва. А большинство больных описывают свое заболевание словами – «отлежал руку». Лучевой нерв обеспечивает такие движения верхней конечности: разгибание в лучезапястном и локтевом суставах, разгибание фаланг I-III пальцев, отведение большого пальца в сторону, повороты кисти. Этот нерв иннервирует трехглавую мышцу по задней поверхности плеча, переходит на наружную сторону предплечья и заканчивается на тыльной части I-II и половине III пальца руки. Обычно компрессия лучевого нерва происходит в местах, где его нервный ствол проходит рядом с костями, фиброзными частями мышц и связками. Его сдавление вызывает нарушение двигательных функций иннервируемых ним зон и утрату чувствительности. В этой статье мы ознакомим вас с причинами, симптомами и методами диагностики и лечения невропатий лучевого нерва. Это информация поможет вам вовремя заподозрить развитие этого недуга и начать его своевременное лечение. Основной причиной развития невропатий лучевого нерва является его сдавление. Оно может происходить при разных обстоятельствах:
Иногда невропатии лучевого нерва провоцируются следующими состояниями:
Клиническая картина невропатий лучевого нерва во многом зависит от места компрессии нерва. Поражение нерва происходит в области подмышечной впадины. Такой тип невропатий лучевого нерва наблюдается редко и называется «костыльным параличом». Он характеризуется появлением паралича разгибательных мышц предплечья, ослаблением их сгибания и атрофией трехглавой мышцы. Первый тип невропатии лучевого нерва проявляется следующими симптомами:
Поражение нерва происходит из-за его прижатия в области средней трети плеча (обычно во время крепкого сна). Иногда компрессия нерва в этой области может происходить при длительной фиксации руки по время наркоза, использовании жгута для остановки кровотечения, переломе плечевой кости или длительном нахождении в неудобной позе. В более редких случаях невропатия провоцируется инъекцией в наружную поверхность плеча, отравлением свинцом или инфекционными заболеваниями (грипп, сыпной тиф и др.). Такой тип невропатий лучевого нерва наблюдается чаще, чем остальные, и это факт объясняется тем, что именно в этом месте он огибает плечевую кость по спирали («спиральному каналу», который ограничивается мышцами плеча и плечевой костью). Второй тип невропатии лучевого нерва проявляется следующими симптомами: Поражение происходит в области локтя и вызывается компрессией заднего отростка лучевого нерва. Оно вызывается мышечными перегрузками или переломами плечевой кости. Такой тип невропатий часто наблюдается у спортсменов-теннисистов и называется синдромом «теннисного локтя». Из-за дистрофических изменений в области крепления связок локтевого сустава и разгибательных мышц кисти и пальцев заболевание становится хроническим. Третий тип невропатии лучевого нерва проявляется следующими симптомами:
Данные, полученные при электронейромиографии, позволяют уточнить степень повреждения нервных волокон. Для постановки диагноза «невропатия лучевого нерва» проводятся следующие мероприятия:
Тактика лечения невропатии лучевого нерва определяется причиной ее возникновения и местом поражения. При инфекционных заболеваниях или интоксикациях проводится их медикаментозное лечение, а при переломах – иммобилизация конечности и другие мероприятия для устранения травмы. При разрывах нерва во время переломов выполняется хирургическая операция по его сшиванию. Если невропатия лучевого вызывается внешними факторами (сон в неудобное позе, использование костылей, активная мышечная деятельность), то на время лечения их рекомендуется полностью устранить. В большинстве случаев больные с таким заболеванием лечатся амбулаторно, и госпитализация показана только тем пациентам, которые нуждаются в введении сильнодействующих или наркотических анальгетиков. В план медикаментозной терапии могут включаться следующие препараты:
Медикаментозное лечение невропатий лучевого нерва обязательно должно дополняться физиотерапевтическими процедурами:
Важное значение в восстановлении лучевого нерва и утраченных функций руки имеет лечебная физкультура и массаж. Комплекс физических упражнений должен подбираться индивидуально, а нагрузка – увеличиваться постепенно. Хороший результат дает применение пружинных или резиновых приспособлений для разработки движений суставов и гимнастика в воде.
Все упражнения выполнять по 10 раз.
В редких случаях невропатия лучевого нерва плохо поддается консервативному лечению и больному может рекомендоваться проведение хирургическое вмешательство для устранения его компрессии. При своевременно начатом лечении восстановить функции лучевого нерва удается за 1-2 месяца. Сроки и степень восстановления нерва во многом зависят от глубины и степени его поражения. В некоторых случаях заболевание становится хроническим и периодически обостряется. Невропатии лучевого нерва в большинстве случаев вызываются компрессией нерва. Эти заболевания сопровождаются нарушениями движений кисти и пальцев, чувствительности и болезненными ощущениями. Для их лечения могут применяться консервативные методики, а при травмах или неэффективности медикаментозных средств и физиотерапии, больному проводится операция по сшиванию нерва или устранению его компрессии. Для лечения невропатии лучевого нерва необходима консультация невролога. После осмотра и изучения жалоб больному назначается электронейромиография и общеклинические анализы крови, мочи. Дополнительно необходимо лечение у массажиста, физиотерапевта, специалиста по лечебной физкультуре. Первый канал, программа «Жить здорово» с Еленой Малышевой, в рубрике «Про медицину» разговор о поражениях лучевого нерва (с 34:00): Елена Малышева. Поражение лучевого нерва Согласно медицинской статистике, неврит лучевого нерва является наиболее распространенной патологией верхних конечностей. Симптомы неврита лучевого нерва Заболевание характеризуется нарушением функции лучевого нерва. Проявляется это как снижение чувствительности отдельных участков руки. Если нерв поражен сильно, это может привести к парезу и параличу мышц-разгибателей предплечья, разгибателей кисти и разгибателей фаланг пальцев. С течением времени происходит постепенное угасание сухожильного рефлекса трицепса, ослабевание карпорадиального рефлекса. Какими симптомами будет сопровождаться болезнь, зависит от того, какой уровень нерва был поврежден. Чем выше этот уровень, тем более выражены симптомы и тем обширнее нарушение двигательной функции руки. Существуют характерные для заболевания признаки, которые проявляются в зависимости от локализации повреждения. Поражена подмышечная впадина или верхняя треть плеча. Признаки:
Поражена средняя треть плеча. Симптомы аналогичны предыдущей ситуации, но человек может разгибать предплечье, чувствительность задней поверхности плеча тоже сохраняется. Признаки повреждения:
Повреждена нижняя треть плеча или верхняя треть предплечья. Плечо и предплечье сохраняют свои двигательные функции, как правило. Признаки:
Поражение нижней трети предплечья или запястья. При этом повреждаются поверхностные ветви лучевого нерва. Признаки:
При диагностике заболевания врач проводит специальные тесты, которые позволяют определить, какие двигательные функции нарушены, а какие сохранены. По этим признакам ставится предварительный диагноз и назначается соответствующее лечение. Неврит лучевого нерва может развиться по разным причинам. Врачи указывают на наиболее распространенные из них:
Поскольку лучевой нерв является смешанным, чаще диагностируется именно его поражение, по сравнению с поражениями других нервов верхних конечностей. Это обусловлено анатомическими особенностями строения лучевого нерва. В силу поверхностного его расположения нерв может поражаться даже вследствие переохлаждения руки, например, во время сна на улице, на земле. Диагностика неврита лучевого нерва На основании жалоб пациента и характерной клинической картины опытный врач уже может поставить предварительный диагноз. Кроме того, врач обязательно проводит диагностическое тестирование. Эти тесты позволяют визуально оценить, какая часть нерва повреждена, насколько сильно и т. д. Для этого врач просит больного выполнить ряд упражнений, по характеру выполнения которых и оценивает состояние пациента. Так, следующие признаки позволяют сделать предварительные выводы о заболевании:
При этом больной может разгибать предплечье и локоть, область плеча не теряет чувствительности. Есть еще несколько диагностических тестов, по которым врач оценивает состояние больного. Для этого последний тоже должен выполнить ряд упражнений:
Но для подтверждения диагноза врач направляет больного на электронейромиографию. Эта процедура дает объективную картину и позволяет поставить окончательный диагноз. После курса лечения больного повторно направляют на эту процедуру, чтобы проследить динамику и оценить эффективность лечения. Как лечить неврит лучевого нерва
Так, в зависимости от причины болезни, может быть назначено соответствующее лечение. Неврит инфекционного характера. Назначение:
Неврит посттравматического характера. Назначают следующую схему лечения:
Неврит в результате атрофии мышц. В первую очередь нужно лечить то заболевание, которое стало причиной неврита. При неврите любой этиологии показаны и другие лечебные мероприятия:
Если больной вовремя обратился за медицинской помощью, этих консервативных методов может быть достаточно, чтобы вылечить человека. Если же запустить болезнь, может потребоваться хирургическое вмешательство. Операция заключается в сшивании нервов, которые повреждены. Лечите болезнь как можно раньше, чтобы избежать осложнений. источник Часто бывает по утрам трудно проснутся, но что если мы уже встали а наша рука никак не хочет просыпаться. Мы крутим и трясем рукой, щиплем ее изо всех сил, но она совершенно онемела. Выглядит забавно, но нам не до смеха ведь нашу конечность как будто колит тысячи иголок, знакомое ощущение правда. Обычно родители говорят нам что это из за недостатка крови, сосуды оказались пережатыми и часть тела начала отмирать, а когда кровь возвращается в руку или ногу она как бы оживает. Тоже самое происходит когда мы долго сидим поджав под себя ноги или на корточках. Но ведь мы знаем, что если мозг лишить притока крови он умирает всего через 5 минут. Почему тогда мы всегда просыпаемся вовремя? Почему мы никогда не слышали о невезучих людях, которые лишились конечностей во сне или после скучной лекции? Дело в том что большинство тканей из чего сделаны наши руки и ноги, например мышцы и кожа, могут жить без крови гораздо дольше. Рука или нога могут прожить до 6-ти часов вовсе без притока крови и не умереть, но если подумать это не так уж удивительно. Мы знаем что умелый хирург может пришить оторванный палец или даже целую руку, через несколько часов после аварии. Главное положить оторванный кусок на лед, низкая температура замедляет жизненные процессы в клетках, чтобы они медленнее тратили кислород. Но есть один тип клеток который потребляет просто огромное количество энергии и кислорода, это нервные клетки. Вот почему наш мозг так легко можно убить, каждый день наш огромный компьютер потребляет 120 грамм глюкозы или пол чашки сахара. Это почти 1/4 энергии которую использует человек за день. А ведь нервные ткани в отличие от мышц еще и не умеют запасаться топливом. На самом деле когда мы отлеживаем руку или ногу, мы вовсе не рискуем ее потерять. Да если пережать сосуды приток крови замедляется. но мы же не надели на руку жгут. Кровь все равно поступает в конечность просто ее меньше и первыми страдают самые прожорливые потребители кислорода нервы. Когда нервы начинают задыхаться они отправляют в мозг случайные сигналы, особенно шумно бьют тревогу рецепторы боли ноцицепторы. Обычно мы сразу это чувствуем и меняем позу чтобы восстановить кровоток. Но если мы спим нервы со временем тоже засыпают и конечность немеет. вместо этого начинает срабатывать нейроны в позвоночнике и мозге, просто чтобы запомнить тишину. То есть мурашки находятся вовсе не в отсиженной ноге, а сообщение об ошибке в нашем собственном мозге. А вот когда нервы начинают просыпаться они посылают в мозг сильные всплески электричества и вот тогда мы чувствуем мучительные уколы тысячи иголок. Так опасно это или все таки нет? Зависит от того надолго ли мы лишили нервы кислорода, если мурашки, иголки, онемения проходят источник Боль в руке от плеча до локтя довольно часто застает нас врасплох. Вроде бы ничем не спровоцированные, но такие резкие и неожиданные, эти боли выбивают из колеи и надолго могут стать источником беспокойства.
Причин боли в левой или правой руке может быть множество. Все их можно разбить на группы по этиологии заболевания:
Самая распространенная причина – травмы плеча, полученные как в результате неудачного падения, так и удара. Наиболее часто этому подвержены спортсмены, у которых нагрузки на плечи значительно увеличены. При травмировании правой или левой руки возможно смещение плечевой кости. Если при этом разрывается сухожилие, плечо может быть выведено из строя полностью. В более преклонном возрасте причинами травм плеча становятся нарушение обмена кальция, износ костной и мышечной ткани.
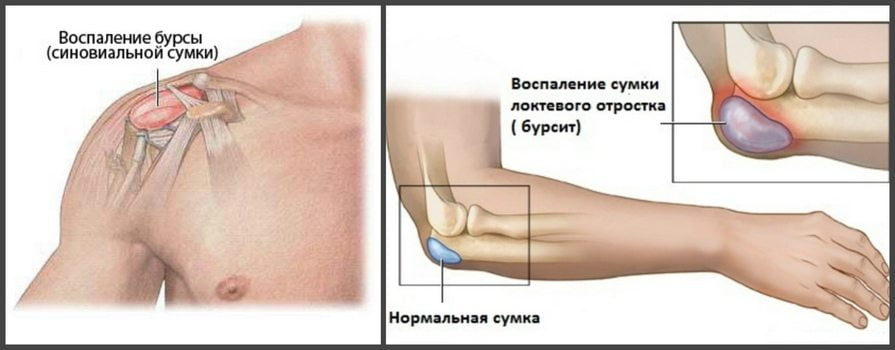
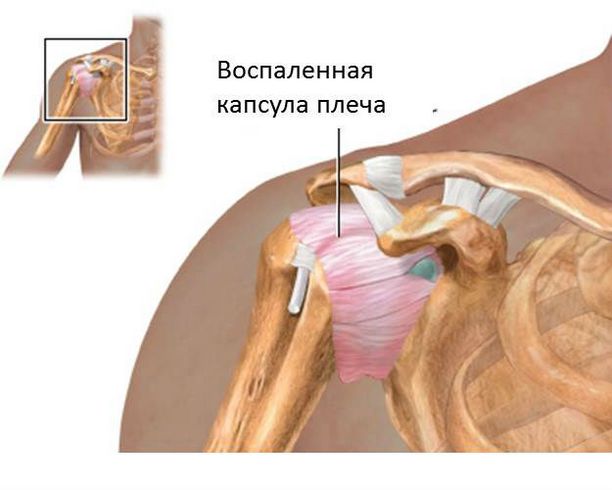
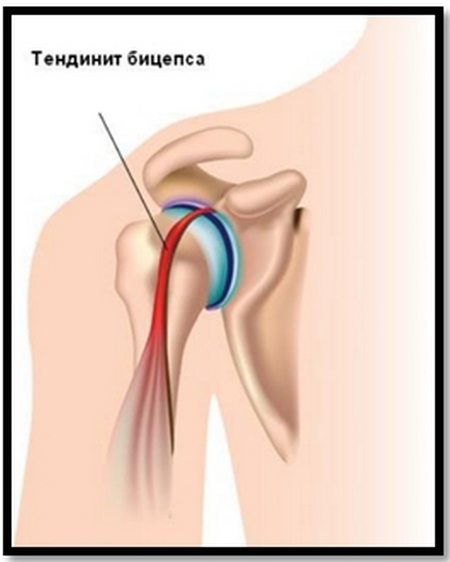
При травмах плеча, даже незначительных, обязательно нужно пройти курс лечения. Обеспечить травмированному сочленению покой, при необходимости поддержать здоровье медикаментозно. Безалаберное отношение к состоянию плечевого сустава может выйти боком в более зрелом возрасте, когда восстановление тканей происходит медленнее, чем в юности. «Замороженное» плечо – синдром, при котором мышцы плечевого пояса перестают выполнять свои функции – они как будто «замораживаются». Это приводит к резкому ограничению подвижности плечевого сустава – движения рук вверх и в сторону практически неосуществимы, завести руку за спину также невозможно. Болевые ощущения возникают во время движения. Склонны к развитию капсулита диабетики и пожилые люди. Причем для женщин эта вероятность гораздо выше, чем для мужчин. Болит обычно на не доминантной руке и отдаёт в локоть. При капсулите значительно снижается размер капсулы, окружающей сочленение, в близлежащих тканях развиваются адгезивные изменения, что и вызывает боль от плеча до локтя. При появлении первых болевых симптомов в руке выше локтя до плеча и даже малейшем ограничении подвижности необходимо пройти лечение. В самом начале достаточно консервативных методов лечения, основанных на приеме нестероидных противовоспалительных препаратов, физиопроцедурах и лечебной физкультуре. Если капсулит не лечить, он может привести к полной потере подвижности плечевого сочленения. В дальнейшем болезнь подлежит только хирургическому лечению. Это заболевание связано с воспалительным процессом в сухожилиях бицепса. Развивается, как правило, на фоне выполнения однотипных движений плечевого сустава. Обычно, про такие боли говорят – «руку перетрудил». Для тендинита характерна сильная боль в области плеча, способная переходить на локоть, покраснение кожи и припухлость больного сочленения. Кожа в месте воспаления гиперемирована.
Кроме тяжелых физических нагрузок, тендинит вызывает отложение солей кальция в сухожилиях. Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим. Первое, что делают при тендините – обеспечивают полный покой воспаленному сочленению. Для этого накладывают бандаж, повязку или лангету на пространство от локтя до плеча. Интенсивность физических нагрузок сильно снижают. Дальнейшее лечение основано на приеме противовоспалительных нестероидных препаратов, при необходимости врач может назначить антибиотики (при инфекционном тендините). Физиопроцедуры, а впоследствии и лечебная физкультура, помогут восстановить работу сустава.
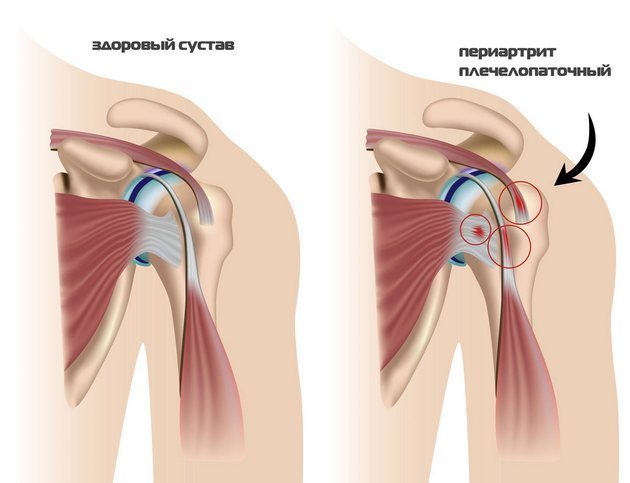
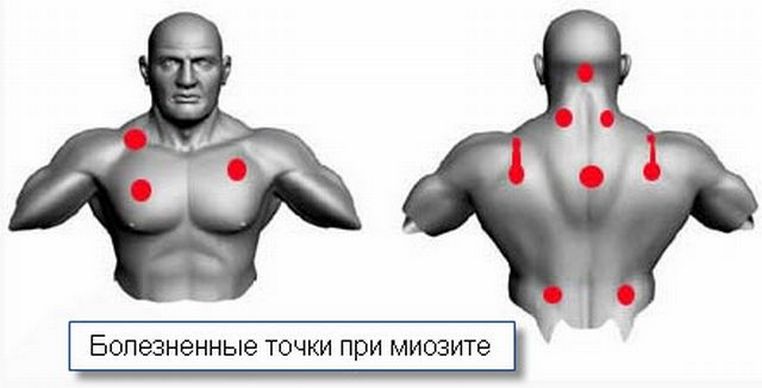
Характерными признаками являются простреливающие, ноющие боли в плечевом суставе. Острые болевые ощущения связаны с воспалительным процессом в связках сухожилий и околосуставных тканях. Заболевает, как правило, только доминантная рука. Боль от локтя отдает в пространство между лопатками, даже малейшее движение вызывает приступ. Если не лечить плечелопаточный периартрит – боль станет сверлящей, ухудшится подвижность сустава. Для этого заболевания характерно онемение пальцев руки. При прогрессировании болезни добавляются еще и неврологические признаки – ухудшение основных рефлексов, потеря чувствительности. В первую очередь, нужно обратиться к врачу. Плечелопаточный периартрит не стоит лечить самостоятельно. Лечит данное заболевание врач-ревматолог или невролог. При плечелопаточном периартрите назначается традиционное лечение – курс противовоспалительных нестероидных препаратов, физиолечение, ЛФК. Главное — не затягивать обращение к врачу, тогда лечение будет достаточно быстрым и успешным. Боль, мышечная слабость, атрофия мышц – все это признаки миозита. Воспаление мышц (миозит) могут вызвать самые разнообразные факторы – травмы, переохлаждение, перенесенные инфекции, токсины, поступающие в организм с пищей, водой и воздухом, профессиональная деятельность, связанная с повышенными нагрузками на мышцы. В некоторых случаях спровоцировать миозит могут и стрессы. Для миозита характерна ноющая боль в мышцах пораженной руки, начинающаяся сверху и отдающая в локоть. Под кожей прощупываются плотные узелки и тяжи. Довольно часто миозит сопровождается лихорадкой, с ознобом, повышением температуры. Кожа в очаге воспаления краснеет и отекает. Лечение миозита может отличаться в зависимости от причин, его вызвавших: если появление миозита спровоцировано какими-то заболеваниями, то сначала лечат основное заболевание. Есть и общепризнанные методы, направленные на снижение болевого симптома:
Также хорошо помогает справиться с заболеванием лечебная гимнастика, коррекция рациона – в пище должно быть как можно больше легко усваиваемых белков. Когда причиной миозита является переохлаждение или перенапряжение мышц, то обязательно нужно обеспечить полный покой пострадавшей руке. Если болит рука от плеча до локтя, диагностировать заболевание, может только специалист. Поэтому нужно обращаться за помощью как можно скорее, не дожидаясь, что заболевание начнет прогрессировать или перейдет в стадию, когда вылечиться можно только хирургическим путем. источник Боль в руке от плеча до локтя может беспокоить по разным причинам. Неудобное положение во время сна или длительная однообразная работа рукой способны вызывать кратковременные болезненные ощущения, связанные с перенапряжением мышц или растяжением связок и сухожилий. При длительном дискомфорте, когда постоянно болит рука от плеча до локтя, причина не всегда кроется в самой конечности и требует серьезного внимания. Боль в руке от плеча до локтя возникает по разным причинам. Причинные факторы по локализации патологического процесса можно классифицировать:
Факторы, провоцирующие возникновение боли в мышцах, суставах и сухожилиях рук:
Это воспалительное заболевание мышц, которое возникает под воздействием различных факторов. Проявляется болью, мышечной слабостью на начальных этапах и, как результат, атрофией мышц. Причины миозита весьма разнообразны: инфекция, травмы, охлаждения, воздействие токсинов и профессиональных факторов. Основным симптомом заболевания является ноющая боль в руке, жжение, гиперемия (покраснение) кожных покровов и отек в месте поражения. В мышцах прощупываются плотные узелки и тяжи. У больного ухудшается общее состояние – развивается лихорадка, возникает озноб.
На последней стадии артроза в отсутствие лечения рука не поднимается, не отводится в сторону, сустав опухает и увеличивается. Мышцы плеча атрофируются, отмечается наличие контрактур в плечевом суставе, синдром «замороженного плеча». Причиной патологии является нарушение кровообращения, когда сустав и ткани, окружающие его, не получают достаточного питания. В отличие от артроза при периартитре патологический процесс не затрагивает хрящевые структуры сустава. Плечелопаточный периартрит всегда сопровождается болью в плече, отдающей в шею и руку. Болевые ощущения могут быть настолько интенсивными, что будят больного по ночам и мешают нормально двигаться. Характер боли варьируется от простреливающей до жгучей, ноющей.
Плексопатия – это патология воспалительного характера, затрагивающая ветви нервного сплетения, располагающегося в плече вблизи подключичной артерии. Степень поражения нервных волокон при плексопатии может варьироваться от локального воспаления отдельных нервных пучков до распространения воспалительного процесса по всей длинной ветви нерва, иннервирующего мышцы руки и кожные покровы от плеча к локтю запястья и до кончиков пальцев. При плексопатии болевые ощущения беспокоят в области плечевого сустава, ключицы, в шее, лопатке, руке (чаще до локтевого сгиба, реже – до кисти).
Диагностику боли в руке от плеча до локтя проводит врач-невролог или терапевт. Если после опроса и осмотра больного врач выясняет, что причина боли – заболевания внутренних органов, направляет его на консультацию к профильным специалистам, которые попытаются устранить источник боли, а не станут просто бороться с симптомами патологии.
Лечение заболевания направлено на устранение причины болевого синдрома, уничтожение патогенной микрофлоры и ликвидацию симптомокомплекса болезни.
Чтобы предупредить появление боли в руке и плече, не следует:
Состояние, когда болит рука от плеча до локтя, – клинический признак многих заболеваний. Появление упорных болей в плече требует незамедлительного обследования у специалистов и назначения соответствующего лечения, направленного на устранение причины выявленной патологии.
источник Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам. У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования. Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter. Предплечье представляет собой зону верхней конечности (руки), начиная от локтя и заканчивая запястьем. Кости предплечья окружены мышечной тканью, сухожилиями и связками, которые контролируют двигательную активность кисти и пальцев. Практически во всех тканевых структурах предплечья, включая надкостницу, находится множество чувствительных рецепторов, соответственно боли в мышцах предплечья могут быть вызваны любым фактором, касающимся этой части тела. Для того, чтобы разобраться, что же может болеть в antebachium – предплечье, необходимо понять, какие мышцы участвуют в его работе. Мышцы предплечья иннервируются срединным локтевым и лучевым нервом. В наружном фасциальном пространстве находятся плечелучевая мышца, а также длинная, короткая мышца, разгибающая запястье. Также в передней зоне расположены мышцы, образующие четыре соединяющиеся слоя:
Заднее фасциальное пространство предплечья содержит 2 слоя мышц:
Боли в мышцах предплечья может быть спровоцированы как травматическим повреждением, заболеваниями опорно-двигательного аппарата, мышечно-тоническими синдромами, так и неврогенными причинами.
Основные причины боли в мышцах предплечья — это провоцирующие факторы, касающиеся непосредственно мышечной ткани, а не суставов или сосудистой системы. Считается, что растяжение мышц, связок, их разрыв, чаще всего сопровождается типичными болевыми ощущениями, характерными для симптоматики повреждения мышц. Следует отметить, что за последние десятилетия другие состояния и заболевания стали также довольно распространенными этиологическими причинами, с которыми сталкиваются врачи в рамках комплексных диагностических мероприятий. Если ранее лидировали травматические повреждения мышц, то в настоящее время перечень факторов, провоцирующих боль в предплечье, выглядит таким образом:
Выделяют следующие причины боли в мышцах предплечья:
Причины боли в мышцах предплечья часто кроются в мышечно-тонических синдромах, таких как:
Причины боли в мышечной ткани предплечья также могут быть такими:
Обобщая можно сказать, что боль в мышцах antebachium (предплечья) возникает в результате травматических, неврологических, вертеброгенных, нейрорефлекторных, васкуляторных, инфекционных заболеваний и нарушений.
источник По мнению практикующих врачей, лечение пациентов с болями в плече вызывает много затруднений. Одна из главных причин этих болей — спазм мышц плечелопаточной области. Прикрепляясь к плечевой кости, эти мышцы постоянно принимают активное участие в повседневной деятельности руки. Вот почему в них очень часто появляются болезненные уплотнения. Спазмированию мышц способствует также остеохондроз позвоночника, поэтому без соответствующего лечения боли в плече могут сохраняться на протяжении всей жизни человека. К сожалению, плечевой сустав не имеет хороших и надежных собственных связок и фиксируется мышцами, принимающими участие в его движениях. Это объясняет, почему при изменении тонуса мышц плечелопаточной области через некоторое время возникает поражение плечевого сустава, а изменения в суставе в свою очередь вызывают изменение тонуса и спазм мышц. Основной жалобой пациентов при поражении надостной мышцы является сильная боль в плече и надплечье, возникающая при подъеме руки вверх и в сторону в положении стоя. Это же движение значительно легче выполняется в положении лежа на спине. Человеку трудно становится поднять руку и голову, чтобы расчесать волосы, почистить зубы или побриться. В ряде случаев боли, носящие, как правило, тупой характер, могут распространяться на предплечье. При достаточной активности болезненных участков мышц боли нарушают сон. Некоторые больные жалуются на хруст или щелканье в области плечевого сустава. Это связано с тем, что болезненное натяжение мышцы нарушает нормальное скольжение головки плечевого сустава. После ее расслабления хруст и щелканье исчезают. Основная функция надостной мышцы — отводить плечо. Дополнительно она препятствует смещению головки плечевой кости вниз и натягивает капсулу плечевого сустава, предохраняя ее от ущемления. Причины спазма: — многократное опускание и подъем руки при покраске стен, мытье окон и т.д.; Как найти пораженный мускул. Поиск надостной мышцы осуществляется в удобном положении лежа на спине или сидя на стуле, рука с пораженной стороны опущена и приведена к туловищу. Здоровая рука, обхватывая противоположное надплечье спереди, пальпирует через толщу трапециевидной мышцы надостную, лежащую на кости лопатки сверху. При пальпации лучше глубоко надавливать пальцами, прижимая надостную мышцу к лопатке. Лежа на спине, заведите предплечье с пораженной стороны под поясницу. Растяжение надостной мышцы достигается смещением кисти в сторону противоположной лопатки до появления чувства легкого натяжения. Лежа на спине, поместите кисть больной руки на противоположное плечо. Здоровая рука обхватывает локоть больной руки и удерживает его на уровне плеч. Растяжение достигается приближением локтя к противоположному плечу. Меры профилактики: — при переноске тяжелых предметов используйте тележку или другие приспособления, устраивайте перерывы, постарайтесь предварительно размяться; — пользуйтесь саморастяжением мышцы, если возникает ее напряжение; Хоть раз в жизни каждый человек в той или иной степени испытывал неприятную, тупую, ломящую или щемящую боль или легкие покалывания (боль тысячи игл) и онемение руки, распространяющееся до IV—V пальцев. Кроме того, боли могут отдавать в затылок, лопатку и грудную клетку. Иногда боли и немение появляются одновременно в двух руках. Ночью они могут быть столь сильными, что нарушают сон. Больные вынуждены спать, сидя в кресле. Все эти неприятные ощущения связаны со спазмами лестничных мышц. Необычное распространение болей обусловлено тем, что между I ребром и самими лестничными мышцами располагаются сосуды и нервы, обеспечивающие кровоснабжение и связь с центральной нервной системой всей руки. В напряженном состоянии мышцы способны сдавливать и раздражать нервы и сосуды. Иногда сдавливание сосудов руки может приводить к ее отеку. Основные функции лестничных мышц: наклонять голову вперед и в сторону, приподнимать верхнюю часть грудной клетки при подъеме и подтягивании тяжелых предметов, глубоком вдохе. Также они являются вспомогательными дыхательными мышцами. — перегрузка мышц при поддержании неудобного положения шеи во время продолжительных телефонных разговоров, вязанья, шитья на коленях и т.д., при чтении, просмотре телевизионных программ в положении лежа; К ним относятся заболевания органов дыхания, вызывающие затруднение вентиляции легких и продолжительный кашель (бронхиальная астма, пневмония, плеврит, эмфизема легких и т.д.), нарушения слуха и зрения, внутренних органов (ишемическая болезнь сердца, инфаркт миокарда, холецистит и т.д.), вызывающие рефлекторное напряжение мышц; — неправильное дыхание, вызывающее активизацию и перегрузку вспомогательных дыхательных мышц, в том числе и лестничных. Как найти пораженный мускул. Поиск спазмированных мышц лучше проводить сидя за столом. Положив больную руку на стол, здоровой рукой пальпируйте надключичную область и прилегающую к ней переднебоковую область шеи. Под пальцами будут ощущаться тугие болезненные тяжи, идущие косо вниз от средней и нижней части шеи к I—II ребрам. Пальпацию следует проводить осторожно, постепенно углубляясь. При обнаружении болезненных участков лестничных мышц возникает характерная боль, сопровождающаяся немением. Лягте на спину, расположив шею и верхнюю часть спины на подушке так, чтобы голова была запрокинута назад и наклонена в здоровую сторону. Больную руку заложите под ягодицу. В зависимости от поворота головы усиливается растяжение той или иной лестничной мышцы: при повороте головы в больную сторону растягивается преимущественно передняя лестничная мышца (рис. 65 а), при нормальном положении — средняя (рис. 65 б), при повороте головы в здоровую сторону — задняя лестничная мышца (рис. 65 в). Меры профилактики: — создайте надлежащие условия труда, исключающие перегрузку мышц (установите монитор на уровне глаз, используйте лестницы-стремянки и другие приспособления, исключающие запрокидывание головы, оборудуйте рабочее место креслом с подлокотниками, если работа связана с телефонными разговорами — оборудуйте рабочее место микрофоном и наушниками, измените высоту стула или стола так, чтобы, работая за столом, вам не приходилось отводить локти при перемещении рук); — читайте и смотрите телепередачи только в положении сидя; — для сна используйте только одну мягкую подушку, толщина которой позволяла бы удерживать голову и шею в нейтральном положении. Тело и плечи должны находиться на постели; — научитесь правильно дышать (см. часть 3); Немало беспокойств нам доставляют боли в лице, вызывающие сложности в диагностике и лечении у многих врачей. Часто они бывают непохожи на боли, спровоцированные известными заболеваниями: мигрень, невралгия тройничного нерва, гайморит и т.д. Одной из причин нетипичных лицевых болей может быть спазм грудино-ключично-сосцевидной мышцы. Как правило, подозрение о спазме этой мышцы возникает тогда, когда не было обнаружено убедительных данных, подтверждающих то или иное заболевание. Для ее поражения характерны неподвижность шеи, а также ломящие, давящие, распирающие боли в виске, глазной орбите, щеке, некоторых участках лба, задней части языка и глотки, ухе и наружном слуховом проходе, в области темени и затылочного выступа. Кроме того, эти боли могут сопровождаться другими симптомами: подташниванием, снижением остроты зрения, слезо- и носотечением, покраснением конъюнктивы глаза, ощущением больного горла, головокружением и др. Эти симптомы отчетливо усиливаются при щипковой пальпации указательным и большим пальцами болезненного, напряженного участка. Основная функция грудино-ключично-сосцевидной мышцы — при двустороннем сокращении сгибать шею, выдвигать голову вперед, опуская подбородок на грудную клетку. Кроме того, участвует в фиксации головы при жевании и разговоре, является вспомогательной дыхательной мышцей. Одностороннее сокращение мышцы поворачивает и запрокидывает голову в противоположную сторону, а совместно с трапециевидной мышцей она сгибает шею на стороне сокращения. Как найти пораженный мускул. Поиск спазмированной мышцы лучше проводить, сидя в кресле. Грудино-ключично-сосцевидная мышца получила свое название за то, что она идет косо вверх от грудины и ключицы к сосцевидному отростку височной кости, пересекая всю переднюю и боковую поверхность шеи. Она накрывает собой все мышцы и поэтому является самой выступающей мышцей, рельеф которой виден издалека. Повернув голову в здоровую сторону, вы сделаете спазмированную мышцу доступной для пальпации. Захватив выступающую мышцу большим и указательным пальцами, осторожно ощупывайте ее и, перетирая между пальцами, постепенно передвигайтесь вверх или вниз. Обнаружив место болезненности и спазма и надавив на него, вы обнаружите все беспокоящие вас симптомы, характерные для поражения грудино-ключично-сосцевидной мышцы. Растяжение. Выполняется так же, как растяжение задней лестничной мышцы (рис. 65 в). Меры профилактики: те же, что и для лестничных мышц. источник |

 Онемение, изменение цвета кожи, болезненность в левой или правой руке — так могут проявляться неврологические нарушения, заболевания сердца и сосудов, а также болезни опорно-двигательной системы. Прежде, чем лечить боль и устранить ее причины, потребуется пройти диагностику.
Онемение, изменение цвета кожи, болезненность в левой или правой руке — так могут проявляться неврологические нарушения, заболевания сердца и сосудов, а также болезни опорно-двигательной системы. Прежде, чем лечить боль и устранить ее причины, потребуется пройти диагностику. Автор статьи: Сергей Владимирович, приверженец разумного биохакинга и противник современных диет и быстрого похудения. Я расскажу, как мужчине в возрасте 50+ оставаться модным, красивым и здоровым, как в свои пятьдесят чувствовать себя на 30. Подробнее об авторе.
Автор статьи: Сергей Владимирович, приверженец разумного биохакинга и противник современных диет и быстрого похудения. Я расскажу, как мужчине в возрасте 50+ оставаться модным, красивым и здоровым, как в свои пятьдесят чувствовать себя на 30. Подробнее об авторе. [1], [2], [3], [4]
[1], [2], [3], [4]