Шунтирование сердца: что это такое, сколько живут. Шунтирование сердца: сколько живут после операции (отзывы, статистика)
Современная медицина позволяет делать сложные операции и в буквальном смысле возвращать к жизни людей, лишившихся всяческой надежды. Однако подобное вмешательство связано с определенного рода рисками и опасностями. Именно таким является шунтирование сердца. Что это такое? Сколько живут люди после операции, об этом мы поговорим подробнее.
Что же представляет собой шунтирование сердца? Сколько живут после операции? А главное, что говорят о ней люди, которым посчастливилось получить второй шанс на совершенно новую жизнь?
Шунтирование — операция, сделанная на сосудах. Именно она позволяет нормализовать и восстановить кровообращение во всем организме и в отдельно взятых органах. Впервые такое хирургическое вмешательство было проведено в мае 1960 года. Успешная операция в исполнении американского врача Роберта Ханса Геца прошла в медицинском колледже имени А. Эйнштейна.
Шунтирование — искусственное создание нового пути для тока крови. Операция на сердце в данном случае проводится с использованием сосудистых шунтов, которые специалисты находят во внутренней грудной артерии самих пациентов, нуждающихся в хирургическом вмешательстве. В частности, для этой цели медики используют либо лучевую артерию на руке, либо большую вену на ноге.
Таким образом и происходит шунтирование сердца. Что это такое? Сколько живут после него люди — это главные вопросы, которые интересуют страждущих, сталкивающихся с проблемами сердечно-сосудистой системы. На них мы и постараемся ответить.
Как утверждают многие специалисты, оперативное вмешательство — это крайняя мера, прибегать к которой необходимо лишь в исключительных случаях. Одним из подобных проблем считается ишемическая или коронарная болезнь сердца, а также сходный по симптомам атеросклероз.
Напомним, что это заболевание также связано с избыточным количеством холестерина. Однако в отличие от ишемии данный недуг способствует созданию своеобразных пробок или бляшек, полностью перекрывающих сосуды.
Хотите знать, сколько живут после шунтирования сосудов сердца, и стоит ли делать подобную операцию людям в преклонном возрасте? Для этого мы собрали ответы и советы специалистов, которые, надеемся, помогут вам разобраться.
Так, опасность коронарной болезни и атеросклероза заключается в чрезмерном накоплении в организме холестерина, избыток которого неизбежно сказывается на сосудах сердца и перекрывает их. В результате они сужаются и перестают снабжать организм кислородом.
Для того чтобы вернуть человека к нормальной жизнедеятельности, медики, как правило, советуют провести шунтирование сердца. Сколько живут после операции пациенты, как она проходит, сколько длится процесс реабилитации, как изменяется режим дня человека, перенесшего шунтирование — обо всем этом необходимо знать тем, кто только задумывается о возможном хирургическом вмешательстве. А главное, нужно получить позитивный психологический настрой. Для этого будущим пациентам незадолго до операции стоит заручиться моральной поддержкой близких родственников и провести беседу со своим лечащим врачом.
Сердечное шунтирование, или сокращенно АКШ, условно разделяется на 3 вида:
В частности, такое разделение на виды связано со степенью поражения сосудистой системы человека. То есть, если у пациента наблюдается проблема лишь с одной артерией, нуждающейся во введении единственного шунта, то это одиночное, с двумя — двойное, а с тремя — тройное шунтирование сердца. Что это такое, сколько живут после хирургического вмешательства люди, можно судить по некоторым отзывам.
Перед операцией пациент обязан пройти коронарографию (метод диагностики коронарных сердечных сосудов), сдать ряд анализов, получить кардиограмму и данные ультразвукового обследования.
Сам подготовительный дооперационный процесс начинается примерно за 10 дней до объявленной даты шунтирования. В это время вместе со сдачей анализов и проведением обследования пациента обучают особой технике дыхания, которая впоследствии поможет ему восстановиться после операции.
Длительность АКШ зависит от состояния больного и сложности хирургического вмешательства. Как правило, операция осуществляется под общим наркозом, а по времени она занимает от 3 и до 6 часов.
Такая работа очень трудоемкая и изматывающая, поэтому бригада специалистов может выполнять лишь одно шунтирование сердца. Сколько живут после операции (статистика, приведенная в статье, позволяет узнать это) зависит от опыта хирурга, качества проведения АКШ и восстановительных возможностей организма пациента.
После оперативного вмешательства пациент обычно попадает в реанимацию, где проходит короткий курс восстановительных дыхательных процедур. В зависимости от индивидуальных особенностей и возможностей каждого, пребывание в реанимации вполне может растянуться на 10 дней. Далее прооперированный отправляется на последующее восстановление в специальный реабилитационный центр.
Швы, как правило, тщательно обрабатываются антисептиками. В случае успешного заживления их снимают примерно на 5—7 день. Часто в области швов возникает ощущение жжения и тянущей боли. Примерно через 4—5 дней все побочные симптомы проходят. А спустя 7—14 дней пациенту уже можно самостоятельно принимать душ.
О количестве успешных операций и людях, которые перенесли подобное и полностью изменили свою жизнь, говорят различные исследования, статистика и социологические опросы как отечественных, так и иностранных специалистов.
Согласно проводимым исследованиям, касающихся шунтирования, смертельный исход наблюдался всего у 2 % пациентов. За основу этого анализа принимались истории болезни примерно 60 000 больных.
По данным статистики, наиболее сложным является послеоперационный процесс. В данном случае процесс выживаемости после года жизни с обновленной системой дыхания составляет 97 %. При этом на благоприятный исход оперативного вмешательства у пациентов влияет масса факторов, включая индивидуальную переносимость наркоза, состояние иммунной системы, наличие других заболеваний и патологий.
В этом исследовании эксперты также воспользовались данными из истории болезней. На этот раз в эксперименте принял участие 1041 человек. По данным теста примерно 200 исследуемых пациентов не просто благополучно перенесли вживление в их организм имплантатов, но и умудрились дожить до девяностолетнего возраста.
Помогает ли при пороках шунтирование сердца? Что это такое? Сколько живут с пороком сердца после операции? Подобные темы также интересуют пациентов. Стоит отметить, что при тяжелых сердечных аномалиях хирургическое вмешательство способно стать приемлемым выходом и значительно продлить жизнь таким пациентам.
Чаще всего АКШ помогает людям жить без проблем на протяжении нескольких лет. Вопреки ошибочному мнению, созданный при оперативном вмешательстве шунт не закупоривается даже спустя десять лет. По словам израильских специалистов, вживляемые имплантаты способны прослужить 10—15 лет.
Однако, прежде чем соглашаться на такую операцию, стоит не только проконсультироваться со специалистом, но и детально изучить отзывы тех людей, чьи родственники или знакомые уже воспользовались уникальным методом шунтирования.
Например, одни пациенты, перенесшие операцию на сердце, утверждают, что после АКШ у них произошло облегчение: стало проще дышать, а боль в грудной области исчезла. Следовательно, им очень помогло шунтирование сердца. Сколько живут после операции, отзывы людей, фактически получивших второй шанс, — информацию об этом вы найдете в данной статье.
Многие утверждают, что их родственники долго приходили в себя после наркоза и восстановительных процедур. Есть пациенты, которые говорят, что перенесли операцию 9—10 лет назад и в настоящее время хорошо себя чувствуют. При этом инфаркты больше не повторялись.
Желаете узнать, сколько живут после шунтирования сосудов сердца? Отзывы людей, перенесших подобную операцию, помогут вам в этом. К примеру, некоторые утверждают, что все зависит от специалистов и их уровня квалификации. Многие удовлетворены качеством таких операций, проведенных заграницей. Встречаются отзывы отечественных медработников среднего звена, лично наблюдавших пациентов, перенесших это сложное вмешательство, которые уже на 2—3 день были в состоянии передвигаться самостоятельно. Но в целом все сугубо индивидуально, а каждый случай следует рассматривать отдельно. Случалось, что прооперированные вели активный образ жизни по прошествии более 16—20 лет после того, как им сделали аортокоронарное шунтирование сердца. Что это такое, сколько живут после АКШ люди, теперь вы знаете.
По словам кардиохирургов, после шунтирования сердца человек может прожить 10—20 и более лет. Все сугубо индивидуально. Однако, считают специалисты, для этого необходимо регулярно посещать лечащего врача и кардиолога, обследоваться, следить за состоянием имплантатов, соблюдать особую диету и вести умеренную, но ежедневную физическую активность.
По утверждениям ведущих докторов, в оперативном вмешательстве могут нуждаться не только люди преклонного возраста, но и более юные пациенты, например, с пороком сердца. Они уверяют, что молодой организм быстрее реабилитируется после операции и процесс заживления происходит динамичнее. Но это вовсе не означает, что стоит опасаться делать шунтирование в зрелом возрасте. По мнению экспертов, операция на сердце — это необходимость, которая позволит продлить жизнь как минимум на 10—15 лет.
Резюме: как видите, сколько лет живут после шунтирования сердца люди, зависит от многих факторов, включая индивидуальные особенности организма. Но то, что шансом на выживание стоит воспользоваться — неоспоримый факт.
источник
Одним из осложнений стентирования коронарных сосудов является появление кардиалгии после операции. К причинам развития болевого синдрома относятся: распространенный атеросклероз, ишемическая болезнь или закупорка стента (рестеноз). Возобновление приступов по типу стенокардии требует дополнительного обследования для исключения повторного инфаркта миокарда.
Стентирование считается достаточно эффективным способом восстановления коронарного кровообращения при поражении венечных артерий сердца. Эта операция может убрать последствия атеросклероза, но не его причину (курение, гипертония, дислипидемия, возраст).
Поэтому приступы стенокардии могут вернуться в раннем и позднем послеоперационных периодах, особенно, если больной не прекратил курение, прием алкоголя, не соблюдает диету, пренебрегает рекомендациями по приему медикаментов.
Реже болевой синдром бывает связан с повреждением стенки артерии в период операции, неправильным подбором стента по размеру, формированием ложной аневризмы. Возможна также послеоперационная закупорка установленного сосудистого каркаса. Ее риск повышается при:
- высокой свертывающей активности крови;
- нарушении функции печени и почек;
- сахарином диабете (наиболее распространенный фактор);
- артериальной гипертонии;
- мерцательной аритмии.
Повторное сужение просвета (рестеноз) бывает связано с анатомическими особенностями артерий (меньше 2,5 мм в диаметре) и распространенным атеросклерозом (больше 20 мм по протяженности).
Сама техника операции, которая включает раздавливание атеросклеротической бляшки с внедрением ее частей в стенку артерии, может служить источником повторного тромбообразования в этой зоне. После пластики артерия спадается в ответ на растяжение (отрицательное ремоделирование), иногда ее просвет вне стента становится меньше, чем до операции.
Для предупреждения осложнений используют специальные лекарственные покрытия стентов и особые материалы, которые с течением времени могут рассасываться, что уменьшает риск воспалительного процесса в послеоперационном периоде. Также всем пациентам назначается антикоагулянтная терапия, сосудорасширяющие средства.
А здесь подробнее о реабилитации после шунтировании.
Болевой синдром в сердце может протекать по типу кардиалгии, которая бывает при стенокардии. Особенность иннервации сердца состоит в частом возникновении иррадиирующих (отраженных) болей. Для них характерно распространение на левую половину туловища, руку, под лопатку, область плечевого сустава.
Нельзя исключить появление болевых ощущений в шейно-грудном отделе позвоночника, связанных с остеохондрозом, часто воспринимающихся, как кардиалгия. При этом признаки, связанные с ущемлением корешков спинного мозга, усиливаются при поворотах тела, дыхании, поднятии рук. При ишемии миокарда приступ начинается на фоне высокой нагрузки – физической активности или психоэмоционального напряжения, снимается Нитроглицерином.
Для того чтобы установить точную причину боли, рекомендуется проведение ЭКГ в режиме мониторирования, УЗИ с допплерографией, рентгенографии органов грудной клетки, коронарной ангиографии. При подозрении на рецидив инфаркта миокарда исследуют содержание миоглобина и креатинфосфокиназы в крови.
При отсутствии осложнений стентирования болевые ощущения продолжаются не более 2 — 4 недель, при этом допускается появление незначительного дискомфорта в грудной клетке или эпизодического покалывания, тупых или ноющих болей.
При возобновлении приступов стенокардии требуется углубленное клиническое и инструментальное обследование, потому что рецидивы ангинозной боли расцениваются как повышенный риск повторного инфаркта сердечной мышцы. Они могут означать и наступление рестеноза в месте установленного стента.
Места локализации и основные признаки приступа стенокардии
На интенсивность неприятных ощущений в сердце могут повлиять:
- полный отказ от курения и злоупотребления спиртными напитками;
- правильное питание с исключением жирной пищи животного происхождения, частично гидрогенизированных масел (маргарин, соусы, десерты промышленного изготовления), сладостей;
- в меню в обязательном порядке должны входить: рыба, орехи, бобовые, нежирное мясо, молочные продукты низкой жирности, цельнозерновые каши, свежие и отварные овощи;
- дозированная физическая активность для улучшения адаптации сердечной мышцы к наличию стента;
- контроль и коррекция артериального давления, содержания сахара и холестерина в крови.
Смотрите на видео о реабилитации в кардиологии:
Обязательным условием поддержания адекватной проходимости коронарных сосудов является применение:
- антикоагулянтов (Варфарин);
- антиагрегантов (Тромбо Асс, Плавикс, Курантил);
- вазодилататоров (Кардикет, Моночинкве, Диакордин);
- гиполипидемических средств (Симгал, Липримар).
Правильно подобранная медикаментозная терапия улучшает реологические свойства крови и снимает спазм коронарных сосудов, уменьшая таким образом причины возникновения боли в сердце после стентирования. При необходимости для купирования приступов может быть дополнительно рекомендован Нитроглицерин вместе с таблеткой Аспирина.
Если боли в сердце после стентирования не проходят, то необходимо срочное обращение к кардиологу. Он назначает обследование и по его результатам принимается решение – продолжать лечение препаратами или нужна повторная операция. Если больной не соблюдает рекомендации отказа от курения и алкоголя, приема препаратов для разжижения крови, то в хирургическом лечении может быть отказано.
Все устанавливаемые в сердечные артерии стенты являются биоинертными, поэтому отторжения металлической конструкции произойти не может. Основные осложнения связаны с рестенозом. Это состояние означает повторное сужение коронарной артерии и проявляется возобновлением приступов стенокардии. У пациентов возникает боль за грудиной при ходьбе или эмоциональной нагрузке. Для того, чтобы определить причину ухудшения состояния, необходима консультация кардиолога, ЭКГ.
Если стент в сердце забился тромботическими массами, то следует обратиться к кардиохирургу. Самостоятельно восстановить проходимость артерии невозможно. Для того чтобы как можно дольше служил стент, требуется:
- отказ от курения, злоупотребления алкоголем;
- ограничение холестеринсодержащих продуктов (жирное мясо, субпродукты), снижение до нормы при помощи препаратов (Зокор, Липримар);
- прием медикаментов, уменьшающих свертываемость крови (Плавикс, Аспирин);
- избегать перегревания и обезвоживания (горячий цех, загорание на открытом солнце, сауна);
- снимать спазмы сосудов при боли в сердце Нитроглицерином.
Грудина после операции на сердце может болеть, если через нее проходил доступ к операционному полю. Кость постепенно срастается, но боль может появляться и при похолодании, смене сезонов. Если было проведено стентирование, то оно не предусматривает рассечения костной ткани. В этом случае загрудинная боль может быть признаком возобновления стенокардии.
Причина, возможно, и не связана с сердцем, а боль является проявлением воспаления в местах соединения ребер с грудиной. Для постановки диагноза необходим врачебный осмотр кардиолога, ЭКГ и рентгенография.
Стенокардия после стентирования возникает из-за сужения или частичной закупорки другой коронарной артерии или самого стента. Это бывает при:
- распространенном атеросклеротическом поражении сосудов;
- наличии у пациента факторов риска – курение, алкоголизм, сахарный диабет, высокий холестерин, гипертония;
- систематическом нарушении диеты, рекомендаций по физической активности;
- игнорировании применения препаратов для разжижения крови, снижения давления, уровня холестерина.
Есть вероятность осложнений самого стентирования: повреждение внутренней оболочки при установке стента, несоответствия стента по размеру при экстренной операции, перемещении частей тромба в мелкие сосудистые ветви.
Для снятия приступов стенокардии используется Нитроглицерин в таблетках или аэрозоли. Его принимают в количестве 1-3 штук с интервалом в 5-10 минут. В том случае, если этого недостаточно, то рекомендуется разжевать таблетку Аспирина и вызвать скорую помощь. Такие симптомы бывают началом инфаркта миокарда.
Сама операция стентирования не может изменить уровня артериального давления. Оно бывает нормальным, низким или высоким. После установки стента всего лишь облегчается движение крови по ранее заблокированному сосуду.
Низкое артериальное давление после инфаркта и стентирования может объясняться такими причинами:
- нарушение сократительной способности сердечной мышцы (особенно при обширном поражении сердечной мышцы);
- реакция на препараты, снижающие давление.
Самостоятельно повышать показатели препаратами опасно. Лечение назначает кардиолог, оно может включать сердечные гликозиды (Дигоксин), медикаменты, укрепляющие миокард (Милдронат, Предуктал).
Стентирование не может изменить показатели давления, поэтому при наличии гипертонической болезни она продолжает беспокоить и после операции. Вызывать рост показателей может также курение, сопутствующие заболевания почек, сахарный диабет. При этом важно учитывать, что установка стента является операцией, а значит, и стрессом для организма.
Высокое давление отрицательно сказывается на сердечном кровообращении, поэтому рекомендуется поддерживать цифры на уровне 130-140/85-90 мм рт. ст. Для этого кардиологом назначаются препараты (Пренеса, Хартил, Вазар), которые следует принимать постоянно. Контроль давления проводится не менее 2 раз в день.
Возникновение одышки после стентирования опасно, если она сочетается с приступами боли в сердце. Это может означать повторную закупорку стента или несоответствие его размеров коронарной артерии. Для постановки диагноза нужна консультация кардиолога и обследование – ЭКГ, коронарография (при необходимости).
Если помимо одышки нет других жалоб со стороны сердца, отеков и тахикардии, то это может быть вегетативной реакцией. Тогда будет достаточно успокаивающих средств. Самолечение после стентирования противопоказано.
Одышка после стентирования
Рестеноз коронарной артерии, в которой был установлен стент, означает ее повторную закупорку. Механизм появления осложнения связан с разрастанием внутренней оболочки артерии. Чаще встречается:
- у женщин;
- при сахарном диабете и ожирении;
- в мелких венечных артериях;
- при протяженном поражении атеросклерозом.
Проявляется рестеноз возобновлением приступов стенокардии, они даже могут становиться сильнее или более частыми. Для лечения требуется обращение к кардиохирургу. Восстановление кровотока может включать повторное стентирование, шунтирование.
При успешно проведенной операции состояние пациентов улучшается, ощущения после стентирования включают:
- возрастание переносимости физической нагрузки – можно пройти большее расстояние без боли и одышки, сердцебиения;
- снижается потребность в Нитроглицерине для снятия приступа;
- нормализуется работоспособность.
А здесь подробнее о стентировании сосудов мозга.
Боль в сердце после инфаркта и последующего стентирования коронарных сосудов может быть связана с возобновлением стенокардии. Она опасна тем, что часто является предвестником повторного инфаркта миокарда. Причиной болевого синдрома также бывает закупорка тромботическими массами стента или повреждение артерии в период операции.
При нормальном течении периода восстановления состояние больного стабилизируется на протяжении месяца. Для предотвращения осложнений нужен полный отказ от вредных привычек, правильное питание, дозированная физическая активность, прием рекомендованных медикаментов.
Смотрите на видео о стентировании сосудов сердца:
Принимать алкоголь после инфаркта скорее не рекомендуется вообще. Хотя некоторые утверждают, что не только можно, а и нужно для женщин и мужчин даже после стентирования. Сколько можно выпить пива, красного вина и водки?
Проводится стентирование после инфаркта с целью восстановления сосудов и снижения осложнений. Реабилитация проходит с применением лекарств. Лечение продолжают и после. Особенно после обширного инфаркта необходим контроль за нагрузкой, артериальным давлением и общая реабилитация. Дают ли инвалидность?
Употреблять кофе после инфаркта можно далеко не всем. Собственно, как и не всем сердечникам оно запрещено. Так можно ли пить кофе после инфаркта, гипертоникам, при аритмии?
Если проводится коронарография сосудов сердца, то исследование покажет особенности строения для дальнейшего лечения. Как делают ее? Сколько длится, вероятные последствия? Какая нужна подготовка?
Начинается ЛФК после инфаркта с первых дней. Комплекс упражнений постепенно увеличивается. Для этого врачи определяют степени ЛФК, к которым готов пациент после инфаркта миокарда и стентирования, если такое было.
Очень важна реабилитация после шунтирования сосудов сердца. Важны рекомендации врача по диете, питанию, правилах поведения в послеоперационный период при коронарном шунтировании. Как организовать жизнь после? Оформляется ли инвалидность?
Если воспалилась аневризма аорты, операция может спасти жизнь. Пациенту стоит знать, какие проводят операции, важные показатели к хирургическому вмешательству, реабилитация и прогноз после, последствия вмешательства. А также об образе жизни и питании после. Какие есть виды замены аорты, протезирование аневризмы и осложнения после. Сколько идет эндоваскулярное протезирование.
Опасный для жизни тромбоз почечной артерии сложно поддается лечению. Причины его появления — пороки клапанов, удар в живот, установка стента и прочие. Симптомы схожи с острой почечной коликой.
Для предотвращения повторного инсульта, при повышенном давлении и прочих проблемах с артериями рекомендуется выполнить стентирование сосудов мозга. Зачастую операция существенно повышает качество жизни.
источник
Операция аортокоронарного шунтирования артерий стала распространенной процедурой, выполняемой с целью восстановления здоровья людей, страдающих ишемической болезнью сердца. которым не помогла лекарственная терапия, есть высокий риск инфаркта миокарда или ухудшение состояния требует проведения операции по жизненным показаниям.
По определению Всемирной организации здравоохранения: ИБС — представляет собой острую или хроническую дисфункцию сердца, возникшую вследствие относительного или абсолютного уменьшения снабжения миокарда артериальной кровью. Более чем в 90 % случаев, анатомической основой ИБС является поражение коронарных артерий сердца (артерий снабжающих сердечную мышцу кровью, а, следовательно, и кислородом). При атеросклерозе эти артерии покрываются изнутри слоем жировых отложений, которые в дальнейшем затвердевают и становятся частично непроходимыми, и к мышце сердца поступает меньше крови.
Такое снижение кровотока у больного человека проявляется появлением болей, в начале при физической или эмоциональной нагрузке, а в дальнейшем по мере прогрессирования заболевания, и в покое. Боль в груди — так называемая стенокардия (грудная жаба), характеризуется ощущением давления в области грудины. Боли сопровождаются чувством дискомфорта, отдают в левое плечо, руку или обе руки, шею, челюсть и зубы.
В этот момент больные чувствуют затруднение дыхания, страх, перестают двигаться и застывают в неподвижной позе до прекращения приступа. Следует так же отметить, что встречаются так же и безболевые формы течения данного заболевания, в прогностическом плане они представляют большую опасность, так как выявляются на более поздних стадиях заболевания.
Одним из самых грозных исходов данного заболевания является возникновение сердечного приступа, в результате которого погибает часть сердечной мышцы или возникает инфаркт миокарда. Смертность от сердечной недостаточности, спровоцированной данным заболеванием, остается ведущей причиной смертности во всем мире.
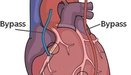
Шунтирование — это операция, при которой берут участок вены, обычно подкожной (крупной) вены ноги, и подшивают к аорте. Второй конец этого отрезка вены подшивают к ветви коронарной артерии. Таким образом, для крови создается путь в обход пораженного или закупоренного участка коронарной артерии, и количество крови, которое поступает в сердце, увеличивается. С этой же целью для шунтирования почти всегда берётся внутренняя грудная артерия или/и артерия из предплечья, чаще левого (а. radialis). Использование артериальных или венозных шунтов всецело зависит от частных клинических случаев.
Целью операции аортокоронарного шунтирования является улучшение кровотока, направленного к сердечной мышце. Основной стратегической задачей, решаемой хирургами, является создание нового русла, обеспечивающего полноценное снабжение артериальной кровью сердечной мышцы в зоне пораженного коронарного сосуда. В результате данной операции значительно снижается риск возникновения инфаркта миокарда в последующем и улучшение качества жизни больного за счёт полного отсутствия приступов загрудинных болей (стенокардии), одышки, снижении потребности в медикаментах и улучшения физической выносливости.
Обычно больного госпитализируют за один день до операции. Этого вполне достаточно для полноценного обследования до операции. В это же время Вы получите инструкции о том, как следует очищать легкие от слизи, научат разным методикам откашливания и упражнениям, для глубокого дыхания. Вы сможете познакомиться с хирургом, кардиологом, анестезиологом, которые будут заботиться о Вас во время и после операции.
Это совершенно нормальное состояние. Ваше волнение уменьшится, если Вы осознаете необходимость и своевременность данной операции. Поговорите с врачами, задайте все интересующие Вас вопросы. В случае необходимости они дадут Вам легкое успокоительное.
За день до операции Вас посетит хирург, чтобы обсудить с Вами детали предстоящей операции и ответить на все Ваши вопросы. Анестезиолог обследует Вас, расскажет о том, как будут сохраняться жизненно важные функции организма во время операции. Он также задаст Вам вопросы относительно Вашего здоровья, ранее перенесенных операций и Вашей чувствительности к некоторым медикаментам, которые могут применяться во время операции. После лёгкого обеда медсестра (или медбрат) проведет подготовительные процедуры, побреет Вас и даст слабительное.
До того, как Вас отвезут в операционную, отдайте свои личные вещи (очки, зубные протезы, часы, украшения и контактные линзы) членам семьи или медсестре. Примерно за час до операции Вам дадут лекарство, которое значительно снизит тревогу и создаст сонливое состояние. Как только Вы окажетесь в операционной, анестезиолог введет Вам анестезирующие препараты, чтобы Вы крепко спали и не чувствовали боли во время операции.
Операция шунтирования коронарных артерии обычно продолжается от 3 до 6 часов. Продолжительность операции зависит от её сложности и индивидуальных особенностей пациента. Поэтому невозможно заранее точно сказать, сколько времени продлится та или иная операция. Закономерно, чем больше артерий необходимо шунтировать, тем дольше будет длиться операция.
Что происходит сразу после операции?
Когда операция закончится, Вас перевезут в отделение интенсивной терапии. Там Вы проснётесь. Вполне вероятно, что проснувшись, Вы не сразу сможете двигать руками и ногами. Не исключено, что неосложнённый ход операции и хорошее состояние сразу после нее позволят врачам разбудить вас уже в операционной. Первое время после пробуждения вы не будете чувствовать своих конечностей и вряд ли будете властны над их движениями. В этом нет ничего необычного, это нормальное следствие анестезии. Через небольшой промежуток времени чувствительность и координация движений восстановится.
Разрез, обеспечивающий доступ к сердцу, будет выполнен по середине грудной клетки, т.е. он пройдёт по средней линии грудины. Второй разрез или разрезы обычно выполняют на ногах. Именно там хирурги возьмут часть вены, которая будет использована для шунтирования. Если потребуется сделать несколько шунтов, на Вашей ноге (или ногах) будет несколько разрезов. По возможности в нашей клинике используется эндоскопический способ забора шунтов через разрезы размером в 1 — 2 см. При заборе артерии разрез будет выполнен на предплечье. В случае, если Вам предложат использовать данную артерию, хирург проведет дополнительные исследования, исключающие возникновение каких-либо осложнений, связанных с забором данной артерии. Поэтому один из разрезов может располагаться на руке, обычно на левой (у правшей) или на правой у левшей. Забор артерии проводится также с помощью эндоскопа через разрез в два см.
Вены с ног берутся не во всех случаях, но очень часто. Дело в том, что вены ног обычно бывают относительно «чистыми», т.е. не пораженными атеросклерозом. Кроме того, эти вены длиннее и крупнее чем иные доступные для взятия вены организма. Наконец, после взятия отрезка вены из ноги обычно не возникает каких-либо проблем в дальнейшем. Кровообращение не нарушается. В первые недели после операции у больного может немного побаливать нога особенно при ходьбе или длительном стоянии. Со временем это неудобство проходит, и больной чувствует себя совершенно нормально.
К различным частям Вашего тела будут прикреплены провода и трубки, которые помогут Вам быстро и легко оправиться после операции. Маленькие трубочки (их называют катетерами) будут введены в сосуды на Ваших руках, шее или бедре. Катетеры используются для внутривенного введения лекарств, жидкостей, взятия крови для анализа, постоянного наблюдения за кровяным давлением. Их постановка и использование не будет сопряжены для Вас с какими-либо болевыми ощущениями. Кроме катетеров, одна или несколько трубочек будут введены в полость Вашей грудной клетки. Они помогут отсасывать жидкость, которая скапливается там после операции.
Электроды, присоединённые одним концом к монитору у вашей кровати, а другим Вашему телу, помогут медперсоналу следить за ритмом и частотой сокращений вашего сердца по данным ЭКГ. Кроме того, к нижней части грудной клетке могут быть прикреплены тоненькие провода, с помощью которых в случае необходимости, будет производиться стимуляция сердца. Наконец, когда Вы проснётесь после операции, у Вас во рту будет специальная дыхательная (зндотрахеальная) трубка. Боли она не причинит, но разговаривать Вы не сможете.
Медсестра покажет Вам, каким образом Вы сможете обращаться к окружающим, если Вам это потребуется. Когда Вы сможете дышать самостоятельно, дыхательную трубку удалят. Обычно это происходит в течение первых суток после операции. Не исключено, что дыхательную трубку удалят уже в операционной после Вашего пробуждения, что облегчит и ускорит период вашего нахождения в палате интенсивной терапии.
Несомненно, что обстановка в отделении интенсивной терапии покажется Вам немного необычной. Во-первых, не так-то просто следить за временем в помещении, в котором постоянно горит свет, а персонал все время занят какой-то деятельностью. Во-вторых, в Вашем организме останутся следовые эффекты от препаратов, введенных в момент операции, которые обеспечивали полноценный наркоз. Нельзя скидывать со счетов и состояние эйфории, вызванной осознанием того, что такая сложная операция для Вас уже позади. В этих условиях Ваши ощущения могут Вас обмануть.
Вы можете почувствовать себя дезориентированными и сбитым с толку. Ощущение дезориентации может усугубиться воздействием обезболивающих препаратов. Именно поэтому вполне вероятно, что некоторое время ваши руки будут фиксированы, чтобы Вы ненароком не навредили процессу Вашей послеоперационной реабилитации. Чувство растерянности и дезориентации, которое появится у Вас, будет временным.
Ничего серьёзного не произойдет, все проблемы разрешатся в течение одного или двух дней, после чего Вас переведут в более спокойную палату. Как только Вы сможете нормально отдыхать, у Вас восстановится ясность мыслей, чередование сна и бодрствования снова станет нормальным.
У всех больных после операции шунтирования повышается температура — это совершенно нормальное явление. Иногда из-за повышения температуры Вы будете обильно потеть ночью или даже днем. Температура может держаться в течение трёх или четырёх дней после операции.
В ранний послеоперационный период от Вас потребуется строгого соблюдения ряда рекомендаций. Во-первых, о любых изменения вашего самочувствия в худшую сторону Вы должны немедленно известить дежурную медсестру. Во-вторых, вы должны самостоятельно или с помощью ухаживающих вести четкий контроль потребляемой и выделяемой вами жидкости, делая записи, которые необходимы Вашему лечащему доктору. В-третьих, от Вас потребуются определенные усилия и постоянные упражнения со специальным аппаратом, направленные на восстановление нормального дыхания и профилактику послеоперационного воспаления лёгких.
Для усиления эффекта дыхательных упражнений Вам порекомендуют каждый час упражняться с аппаратом «Трифлоу». Кроме этого, для стимуляции откашливания медицинский персонал будет делать вам массирующие движения над поверхностью легких с элементами постукивания. Этот приём создаёт внутреннюю вибрацию, которая усиливает выделение секрета в лёгких и облегчает откашливание. Многие больные боятся кашлять после операции, считая, что это им повредит или замедлит заживление раны.
Такой опасности нет, откашливание очень важно для Вашей реабилитации после операции. Некоторым больным легче кашлять, если они прижимают к груди ладони рук или специальный валик. Вам необходимо будет проконсультироваться с вашим хирургом о сроках, когда вам можно будет ложиться на бок.
Вы сможете глотать жидкость через час после того, как из Вашего горла вынут дыхательную трубку. Как быстро после этого Вы сможете перейти на протертую пищу, а затем и к нормальной диете предсказать трудно: у всех больных это происходит по-разному, и зависит от индивидуальных особенностей — обычно это происходит на первый или второй день после операции. Наиболее полные рекомендации вы сможете получить у вашего лечащего врача.
В каждом конкретном случае уровень рекомендуемой активности будет индивидуальным. На второй — третий день после операции Вам разрешат только сидеть на стуле или ходить по комнате. Позже Вам позволят выходить из палаты. По мере приближения дня выписки Вам порекомендуют ходить по лестнице или долго гулять по коридору. Сразу же после операции у Вас не будет сил умыться самому, но уже через полторы — две недели больным разрешают принять душ и вымыть голову.
Первое время надо лежать на спине. Но если Вы будете долгое время неподвижно лежать на спине, в ваших легких может скапливаться секрет, поэтому уже на первый день после операции Вас несколько раз посадят на край кровати, а на второй день в кресло утром и вечером. Дальнейшая активность зависит от Вашего состояния, а на третий день Вам разрешат пойти в туалет.
Большинство больных жалуются на неприятные ощущения, но сильных болевых ощущений Вам помогут избежать с помощью современных обезболивающих препаратов. Неприятные ощущения вызываются разрезом и мышечными болями. Вам будет легче, если Вы подберёте себе удобное положение и будете настойчивы в активизации своего состояния. Если Вы почувствуете сильную боль, сообщите врачу или сестре. Вам будет сделано адекватное обезболивание. Боль после операции не обязательное состояние и ни в коем случае не должна препятствовать Вашей активности и восстановлению. Но если Вы почувствуете сильную боль, сообщите врачу или среднему медперсоналу, и Вам будет сделано адекватное обезболивание.
Вскоре после операции с разреза на Вашей груди снимут повязку. Воздух будет способствовать подсыханию и заживлению послеоперационной раны. Число и длина разрезов на ногах у разных больных могут быть разными в зависимости от того, какое количество венозных шунтов планировалось выполнить Вам. У кого-то разрезы будут только на одной ноге, у кого-то – на обеих, у кого-то возможен разрез на руке. В начале Вам будут промывать швы антисептическими растворами и делать перевязки. Где-то на 10 — 12 сутки при благополучном заживлении, швы будут сняты, а так же будет удален страховочный электрод.
Позднее можно будет аккуратно промыть область разрезов водой с мылом. Вы можете иметь тенденцию к отеку голеностопных суставов или же ощущать жжение в том месте, откуда были взяты участки вен. Это жжение будет чувствоваться, когда Вы будете стоять или в ночное время. Постепенно с восстановлением кровообращения в местах забора вен данные симптомы исчезнут.
Вам будет предложено носить эластичные поддерживающие чулки или бинты, что улучшит кровообращение в ногах и уменьшит отек. Не следует однако забывать, что полноценное сращение грудины будет достигнуто через несколько месяцев, поэтому Вам надо будет обсудить со своим лечащим врачом, когда Вам можно будет наращивать нагрузку на плечевой пояс.
Обычно после операции аортокоронарного шунтирования больные проводят в клинике 14 — 21 дней. Но сроки вашего пребывания могут варьироваться. Как правило, это связано с профилактикой сопутствующих заболеваний, а так как данная операция потребует у больного затрат больших усилий всего организма — это может спровоцировать обострение хронических болезней. Постепенно Вы будете замечать улучшение общего состояния и прилив сил.
Довольно часто больные чувствуют при выписке страх и растерянность. Иногда это происходит потому, что они боятся покинуть больницу, где чувствовали себя в безопасности под присмотром опытных врачей. Они думают, что возвращение домой сопряжено для них с риском. Вы должны помнить, что врач не выпишет Вас из клиники до тех пор, пока не будет уверен в стабилизации Вашего состояния и в том, что дальнейшее выздоровление должно проходить в домашних или санаторных условиях.
Обычно больных отвозят домой их родственники. Если Вам предстоит поездка на автобусе, поезде или в самолёте проинформируйте Вашего лечащего врача, и он Вам даст полноценные рекомендации в каждом из этих случаев.
Врач объяснит Вам, как следует питаться, чтобы снизить риск развития заболеваний сердца и сосудов. Очень важно сократить количество потребляемой соли и насыщенных жиров, которых больше всего в животных жирах. Не думайте, что после перенесённой операции у Вас не будет никаких проблем связанных с сердцем. Если Вы не внесете существенных изменений в свой рацион питания и образ жизни (отказ от курения, занятия оздоровительной гимнастикой), риск развития рецидива заболевания останется очень высоким. У Вас снова появятся те же самые проблемы с новыми пересаженными венами, какие были с Вашими собственными коронарными артериями. Вы столкнитесь с теми же самыми проблемами, которые сделали необходимой первую операцию. Не допускайте, чтобы это случилось повторно. Помимо соблюдения определённых правил при выборе продуктов питания, следите и за своим весом. Умеренность и здравый смысл — вот чем следует руководствоваться при выборе еды и питья.
Вам нельзя курить. За последнее десятилетие накоплен убедительнейший материал, свидетельствующий о вреде, наносимом курением сердцу, легким и другим органам. Курение- это та причина смерти, которой легче всего избежать. Следует помнить, что курение может стать причиной смерти не только от болезней сердца. но и от рака. Даже самым здоровым людям не рекомендуется курить. Еще меньше поводов тянуться за сигаретой у тех, кто подвержен риску коронарной болезни. Если Вы курите — БРОСАЙТЕ.
Вполне нормально, что после выписки Вы будете чувствовать себя ослабленными. Хотя Вы можете приписывать эту слабость операции на сердце или сердечному заболеванию, на самом деле все дело в ослабленности Ваших отвыкших от работы мышцах, особенно крупных. Известно, что если уложить даже молодого человека в постель на неделю, он потеряет примерно 15 % своей мышечной силы.
Поэтому нет ничего удивительного в том, что больной более старшего возраста, пролежавший в больнице две недели или больше, быстро устает и чувствует себя слабым, когда возвращается домой и пытается вернуться к нормальным обязанностям. Лучшим способом восстановления мышечной силы являются упражнения. После операции особенно эффективны прогулки пешком, но старайтесь не переусердствовать. Основным критерием дозированных нагрузок служит частота пульса, он не должен превышать в начальном периоде 120 ударов в минуту при нагрузках.
В случае если показатель вашего пульса по каким-то причинам превысил данное число, вы должны сменить темп, сесть и дать организму передышку. Помимо чисто физического воздействия возвращение домой может подействовать на Вас и психологически. Нередко пациенты жалуются на депрессию. Эти ощущения могут быть вызваны эмоциональной разрядкой после операции. Больным иногда кажется, что их выздоровление идёт слишком медленно. Они могут испытывать тоску, им кажется, что время остановилось. Если Вам покажется, что Вы впадаете в депрессию, лучше всего будет обсудить это состояние с Вашим супругом, родственниками, близкими друзьями, психологом или с врачом.
Вы должны принимать только те лекарства, которые выпишет Ваш лечащий врач. Не принимайте те лекарства, которые принимали до операции, если только их не пропишут. Не принимайте лекарства, которые продаются без рецепта, без согласования с вашим лечащим врачом.
Свяжитесь с Вашим врачом при появлении признаков инфекции (покраснении послеоперационного рубца, выделениях из него, температуре, ознобе), усилении утомляемости, одышке, отеках, избыточной прибавке веса, изменении частоты ритма сокращений сердца или каких-то других признаках или симптомах которые покажутся Вам опасными.
Больные, выполнявшие сидячую работу, могут возобновить её в среднем через шесть недель после выписки. Тем, кто занят на тяжёлой работе, приходится ждать дольше.
Вы должны придерживаться следующих правил:
1. Вставать по утрам в привычное время.
2. Купаться или принимать душ по мере надобности.
3. Всегда переодеваться в другую одежду, не ходить весь день по .дому в ночной одежде. Вы должны думать о себе как о здоровом и активном человеке, а не как о тяжелобольном.
4. После периодов активности, после завтрака и обеда следует полежать и отдохнуть. Периоды отдыха после повышенной активности очень полезны, поэтому, прогулявшись утром (на несколько кварталов от дома), вернитесь и немного поспите.
Особенно полезна для Вас ходьба, которая ускорит Ваше выздоровление. Помимо пеших прогулок, у Вас не должно быть проблем с выполнением работы по дому. Вы можете ходить в театр, ресторан, в магазины, посещать друзей, ездить на машине и подниматься по лестницам. В некоторых случаях врач может прописать Вам более строгий график постепенного увеличения нагрузки, который будет частью Вашего общего реабилитационного процесса. Следуя такой программе, через несколько недель после операции, Вы сможете проходить по 2 — 3 км в день.
Обычно для таких прогулок нужно выходить на улицу, но если будет очень холодно или слишком жарко, попробуйте набрать нужные километры в закрытом помещении. Экстремальная температура окружающей среды приводит к тому, что организм затрачивает больше усилий для выполнения той же работы. Будет неразумным перегружать свой организм длинными прогулками, если стоит очень холодная или жаркая погода.
Вы сможете возобновить половую жизнь, когда Вам этого захочется. Но следует учитывать что полноценное сращение грудины будет достигнуто через 3 — 4 месяца, поэтому в сексе предпочтительны позиции максимально снижающие нагрузку на грудину (например, партнер сверху). Если возникнут какие-то проблемы, следует обратиться к врачу.
Вы сможете управлять автомобилем, как только Ваше физическое состояние позволит Вам сделать это. Обычно лучше подождать несколько недель после выписки. Но если вождение автомобиля является вашей профессией, обсудите с Вашим лечащим врачом сроки вашего восстановительного периода, так как в процессе управления машиной грудина испытывает определенные нагрузки в момент поворота руля.
Насколько часто Вы будете посещать врача после операции, зависит от Вашего состояния и от рекомендаций врача. Обычно больным назначают дату последующей консультации при выписке. Когда Вы вернетесь домой из клиники, Вам нужно будет договориться о посещении своего домашнего врача или участкового кардиолога по месту жительства.
Как правило, операция шунтирования коронарных артерий позволяет больным вернуться к нормальному образу жизни. Цель операции состоит в возвращении на работу или, если Вы уже на пенсии, к полноценной жизни. После операции у Вас может появиться желание что-то изменить в вашем образе жизни. Разумным будет отказаться от курения, чтобы снизить риск развития сердечного приступа. Бросьте курить, постоянно контролируйте уровень кровяного давления, следите за Вашим весом, сократите потребление соли, насыщенных жиров — все это поможет Вам надолго сохранить здоровье и избежать новых проблем.
Некоторые врачи рекомендуют своим больным работать в течение строго ограниченного времени. Если Вы постоянно будете думать о том, что Вам может не хватить времени на завершение работы, Вы постоянно будете оказываться в ситуациях, способствующих стрессу и росту раздражительности, что может довести Вас до сердечного приступа.
Иногда можно уменьшить ощущение нехватки времени, сознательно замедлив темп работы или постаравшись не придавать этой проблеме большого значения. Если Вы понимаете, что та или иная ситуация может вызвать у Вас раздражение, постарайтесь избежать ее или, если это возможно, развейте свои опасения, обсудив проблему с людьми имеющими к ней отдаленное отношение.
По мере того, как Вы будете поправляться после операции, Вы сможете в полной мере оценить ее благотворное влияние. Увеличение кровотока в Ваших коронарных артериях будет означать уменьшение боли, ослабление или полное исчезновение стенокардии. Вы увидите, что Вам нужно всё меньшее количество лекарств, может быть, сможете вообще отказаться от их приема, а физическая нагрузка будет все меньше утомлять Вас. Качество Вашей жизни несомненно улучшится.
В памятке частично использованы материалы Виталия Милёхина, г. Москва.
Сотрудник Центра д-р медицины, приват-доцент, старший врач-кардиохирург Евгений Потапов оперативно ответит на Ваши вопросы и обсудит план Вашего лечения с директором клиники.
Для получения консультации Вы можете позвонить по телефонам: +49 30 45932065 или +49 1621034983 или послать запрос, заполнив форму.
источник
Аортокоронарное шунтирование является серьезнейшей операцией, проводимой с целью восстановления кровотока в миокарде. Операция сопровождается рассечением грудной клетки по средней линии, а затем скреплением грудины скобами. Второй разрез делается в месте, откуда берется сосуд, используемый в качестве шунта. Это могут быть нижние конечности или предплечье. АКШ характеризуется высокой травматичностью и требует строгого соблюдения всех врачебных рекомендаций в восстановительном периоде. Несмотря на все сложности, не следует бояться этого вмешательства, так как методика используется уже давно, а метод рассечения грудины является основным способом доступа у кардиохирургов.
Вены, расположенные в нижних конечностях, используют при шунтировании наиболее часто. Это обусловлено 2-мя причинами. Во-первых, они менее подвержены атеросклерозу. Во-вторых, они наиболее длинные и крупные. Серьезных нарушений кровообращения в конечности вследствие вмешательства практически не бывает. Однако некоторое время могут беспокоить несильные боли в ноге при ходьбе или при продолжительном стоянии. Также в месте, откуда производился забор вены, может ощущать жжение. Эти симптомы должны в скором времени пройти.
Болевые ощущения при любом вмешательстве зависят от величины разреза. В данном случае этот показатель индивидуален у каждого пациента и зависит от количества и длины требуемых шунтов.
Наложенные швы снимают спустя 8-10 суток. До снятия область разреза обрабатывают антисептическими растворами, а после – теплой водой и мылом.
Чтобы избежать боли после шунтирования необходимо провести профилактику развития воспалительных процессов. С этой целью применяют воздействие магнита и ультрафиолета.
Нормальной является небольшая отечность. Чтобы ее избежать и облегчить состояние, рекомендуется носить компрессионные чулки в течение 1,5-2 месяцев. Ноги желательно удерживать в приподнятом состоянии.
Обращаться к врачу незамедлительно следует, если болит нога после шунтирования на фоне усиления отечности и изменения цвета кожного покрова.
Если болит грудь после шунтирования, а также присутствуют болевые ощущения в шее, плечах, спине, необходимо принимать обезболивающие препараты, выписанные врачом. Болей, напоминающих те, которые были до операции, быть не должно.
Обязательным является ношение корсета до момента сращения грудины. На это уйдет 4-6 недель – бандаж приводит к появлению дискомфорта у некоторых пациентов, однако необходимо выдержать этот период.
Правильное сращение грудины – важный момент. Несращение грудины – одно из возможных осложнений, которое сопровождается постоянными болями и ограничением подвижности. Оно требует дополнительного вмешательства.
На любом боку можно спать спустя 10-15 дней после операции. В период заживления грудины не рекомендовано разводить руки в стороны в плечевых суставах. Чтобы обеспечить правильное сращение следует держать руки и плечи немного впереди.
Если болит сердце после шунтирования, не следует откладывать визит к кардиологу. Сжимающие, давящие боли могут указывать на стенокардию, несостоятельность установленного шунта (осложнение позднего периода). Боли могут появляться при прогрессировании бляшек, которые ранее были незначительными. В любом случае, все это несет угрозу для жизни пациента и требует проведения обследования.
Предупредить боли после шунтирования поможет грамотная обработка раны.
Обработка должна проводиться ежедневно. Сначала это делает медперсонал в больнице, затем пациент. Используются антисептические препараты, назначенные врачом, а после заживления раны – теплая вода и мыло. Можно применять мягкие губки, желательно одноразовые. Принимать душ рекомендуется сидя, чтобы избежать головокружений.
Каждый день следует осматривать рану. Если появились признаки воспаления (гиперемия, припухлость, боли, выделение экссудата) следует сразу сказать об этом врачу.
Измерение температуры тела является обязательной частью мониторинга самочувствия пациента. Небольшое повышение температуры на протяжении нескольких дней после операции допускается. Однако при температуре выше 37,9 градусов нужен осмотр врача.
Боли после шунтирования не следует терпеть. Врач всегда дает список препаратов, которые могут использоваться для обезболивания в постоперационном периоде. Если по какой-то причине они не помогают, нужно сказать об этом специалисту. Если боли не беспокоят, то принимать лекарства не следует.
Специалисты настаивают на необходимости ранней активизации пациентов после операции. Продолжительный постельный режим приводит к ослаблению мышц, поэтому процесс восстановления будет замедляться. После аортокоронарного шунтирования требует постепенное, ежедневное наращивание активности.
Физические нагрузки должны подбираться в соответствии с самочувствием пациента. Если после шунтирования болит грудина, появляется одышка, сильная усталость, следует делать перерывы и отдыхать. Не нужно заниматься “на износ”, это не приведет к скорейшему восстановлению.
Лучшим вариантом физической нагрузки для пациентов после операций на сердце является ходьба. Прогулки следует совершать по ровной местности, в хорошую погоду. Не следует гулять сразу после еды.
Важен полноценный отдых. Необходимо спать ночью не менее 8 часов, однако некоторые пациенты жалуются на невозможность нормально засыпать, что связано с периодическим появлением болевых ощущений. В таких случаях перед отходом ко сну следует принять обезболивающее.
Ведение сексуальной жизни не запрещается, однако следует избегать положений, при которых создается давление на грудную клетку, а также упора на руки.
- До заживления грудины запрещается поднимать тяжелые предметы массой более 5 кг (лучше ограничить вес 2,5-3 кг).
- Нельзя открывать, закрывать раздвижные двери, окна.
- Запрещается передвигать мебель, мыть полы.
- В течение 3 месяцев запрещается плавать.
- В течение дня обязательно нужно делать перерывы для отдыха.
Шунтирование – операция, которая позволяет восстановить нормальный кровоток и устраняет симптоматику, вызванную его нарушением. Поэтому боли в сердце после шунтирования должны исчезать.
Помимо исчезновения приступов операция позволяет получить следующие результаты:
- снижение риска инфаркта;
- улучшение физического состояния;
- восстановление трудоспособности;
- снижение риска внезапной смерти и увеличение продолжительности жизни.
Боли после шунтирования могут быть связаны с развитием осложнений.
Инфаркт – одно из наиболее тяжелых из них. Для снижения его риска необходимо соблюдать рекомендации специалистов на этапе подготовки к операции: отказаться от вредных привычек, обеспечить организму полноценный отдых. Инфаркт может возникнуть в течение нескольких часов или суток после вмешательства. Его признаками являются боли в груди после шунтирования, ощущение жжения, давления.
В позднем периоде могут наблюдаться такие последствия как атеросклеротическое поражение шунта, тромбоз, окклюзия.
Однако серьезные осложнения возникают крайне редко.
Наиболее часто боли после шунтирования связаны с тем, что пациент не соблюдает рекомендаций врача. Отказаться от курения и алкоголя, а также следовать диете – обязательные условия нормального восстановления.
Снизить воздействие атеросклероза на сосуды можно при помощи диеты. Диета для пациентов с сердечно-сосудистыми заболеваниями предполагает полное исключение любых жирных блюд. Нежирные сорта птицы, рыбы, молочной продукции разрешаются. Следует употреблять больше свежих овощей и фруктов. Специалисты рекомендуют завтракать кашей с отрубями. От сливочного масла, мороженного следует отказаться. Также обязательно следует исключить потребление соли, сладостей, сдобы.
Снижение веса – обязательное условие восстановления для тех, у кого наблюдается повышенная масса тела. Лишний вес приводит к повышению артериального давления, увеличивает нагрузку на сосуды, вызывает одышку и т.д.
Первые несколько дней боли после шунтирования, незначительная отечность являются нормой.
Симптомы, которые являются поводом для строчного обращения к врачу:
- воспаление области наложения шва;
- повышение температуры тела;
- общая слабость;
- резкое увеличение массы тела (может свидетельствовать о скоплении жидкости), отечность;
- одышка;
- сильная боль в грудине;
- тахикардия.
Информация о проведенной операции направляется в районную поликлинику, где обслуживается пациент. Посетить кардиолога следует сразу после возвращения домой. Пациент может выбрать и частную клинику для регулярных осмотров. Главное, чтобы они были постоянными и позволяли отслеживать динамику восстановления. Постоянный контроль очень важен, так как может потребоваться внесение корректив в лечение.
Плановый контроль назначается и в клинике, в которой была проведена операция. Обычно консультация проводится через 1-3 месяца после вмешательства.
Особого внимания со стороны специалиста требует состояние пациентов с сахарным диабетом, почечной недостаточностью и другими состояниями, которые могут вызвать сложности в ходе восстановления. Таким пациентам при ухудшении самочувствия необходимо сразу обращаться за помощью.
В любом случае, наличие опытного специалиста, который может ответить на все вопросы, для пациента после АКШ очень важно.
источник
Ученые изучили генетическую нестабильность, которая обеспечивает быструю эволюцию раковых клеток.
Ученые выяснили, как можно помочь большему количеству пациентов с колоректальным раком.
Процесс, который управляет размером и положением митохондрий в клетке, участвует в прогрессировании опухолей.
Точная лучевая терапия в высоких дозах для лечения метастатических поражений увеличивает выживаемость без прогрессирования заболевания.

Кровотечение после операционного вмешательства может проявляться от пары часов до нескольких дней. Причиной чаще становится не врачебная ошибка, а недостаточная скорость свертываемости крови пациента из-за использования лекарственных средств, стимулирующих кровоток возросшего артериального давления. Чтобы не допустить послеоперационные осложнения аортокоронарного шунтирования, важно соблюдать выданные врачом рекомендации по подготовке к процедуре и после ее проведения.
Устанавливаемые вены или артерии изымаются хирургами из тела больного для создания альтернативного пути кровоснабжения сердечной мышцы. Обычно материал берется из нижних конечностей и предплечья. Это создает временные трудности в восстановлении кровотока в месте изъятых сосудов. Когда проводится аортокоронарное шунтирование, последствия могут проявиться в виде тромбоза глубоких вен. Свидетельствуют о негативных изменениях болевые ощущения и отек ног после аортокоронарного шунтирования, которые возникают спустя несколько дней после вмешательства. Внимательное отношение врачей позволит заметить отклонения на ранней стадии и устранить их без вреда для здоровья пациента. Во многих ситуациях последствия легко предупредить, если провести профильное введение препаратов, благоприятно воздействующих на текучесть крови.
Операция АКШ – сложная процедура, требующая высокого мастерства от проводящего ее хирурга. Суть метода проста. Одним концом экспроприированный из другой области шунт вшивается в аорту. Второй конец уходит в коронарный сосуд под сужающимся местом. Несмотря на высокую квалификацию хирургов может возникнуть нарушение сердечного ритма сразу после операции или в постреабилитационный период. Если осложнения АКШ выражены таким образом, терапия состояния включает лекарственные средства антиаритмического действия, в тяжелых случаях – электрическую кардиоверсию.
Тяжелейшим последствием негативного характера является инфаркт миокарда, характерный для раннего периода восстановления после операции. Произойти инфаркт может в первые несколько часов или дней. Должна насторожить сильная боль в груди после АКШ, давление, жжение в центре грудины, не проходящие после принятия препаратов. Атеросклероз поражает большие площади сосудов. Комплексный подход в лечении и постоянный контроль состояния больного после процедуры шунтирования не всегда способны предотвратить осложнение. Объясняется это активизацией вызывающих воспалительный процесс клеток, обуславливающих рост способности крови к свертыванию.
Спровоцированные изменения в сосудистой сетке могут привести к атеротромбозу. В медицинской статистике отмечены случаи, когда во время АКШ миокард не получает должного снабжения кровью, что вызывает инфарктное состояние. Важно прислушиваться к советам врачей на этапе подготовки к операции: исключить вредные привычки, давать организму полноценный отдых при нагрузках, приучая себя к режиму. Инфаркт после АКШ можно предотвратить, снизив вызывающие его факторы риска.
Наблюдения за практикой проведения операций способствуют формированию статистики. В 40 % низкое давление после АКШ, нарушение кровоснабжения мозга приводят к развитию инсульта в первые сутки после хирургического вмешательства. В 60 % случаев осложнений инсульт происходит в первую неделю восстановительного периода. Сигнализирует о нем онемение конечностей, сложности с движениями и артикуляцией. Способствовать развитию негативного состояния может и дооперационное состояние пациента, если в анамнезе присутствует атеросклероз коронарных артерий и мозговых сосудов.
Отправляя больного на аортокоронарное шунтирование, риски врач обозначает сразу. В числе часто встречаемых осложнений – сужение шунтов, атеросклероз установленных сосудов и тромбоз. Наблюдается состояние в первый год после процедуры у 20% пациентов, у остальных сосуды сужаются спустя 7-10 лет. Это требует повторного проведения операции, освобождения кровотока от закупоривающих сосуды атеросклеротических бляшек. Здесь многое зависит от пациента. Чем тщательнее больной придерживается врачебных рекомендаций, тем дольше сохраняется операционный результат.
Если прошла АКШ операция, последствия вмешательства зависят от врача и пациента. Выше перечислен не полный список возможных осложнений. Следует отметить заражение раны, несостоятельность швов, медиастинит, диастаз грудины, перикардит. Часть состояний вызывает серьезную опасность для жизни. Должна настораживать аритмия после АКШ, низкое или высокое давление, болевые симптомы. Статистика фиксирует цифру смертельного исхода после операции на сердце в пределах 3%. Это не большой показатель, учитывая сложность врачебных манипуляций. В медицине выделяют факторы, провоцирующие развитие осложнений. В их числе:
- Наличие в анамнезе стенокардии, инфаркта. Патология свидетельствует о повреждении сердечной мышцы и сосудистой сетки до операции, что не может способствовать быстрой реабилетации и беспроблемному восстановительному периоду.
- Существенное осложнение аортокоронарное шунтирование дает при стволовых поражениях левой коронарной артерии, дисфункции левого желудочка. Этот фактор в числе первых отмечается врачом при обследовании и направлении на проведение операции.
- Сердечная недостаточность с выраженным хроническим характером.
- Атеросклероз сосудов периферии, артерий.
- Согласно исследованиям, риск осложнений выше у женщин.
- Легочные заболевания в хронической форме.
- Сахарный диабет.
- Почечная недостаточность.
Несколько дней в реанимации после операбельного вмешательства способствуют первичному восстановлению пациента. Тянущая боль в грудине после АКШ объясняется хирургическими разрезами и наложением швов. Чтобы не возникло загнивание раны и инфицирование, проходит обработка антисептиками. Некоторое время пациент будет испытывать дискомфорт, жжение, но вскоре они проходят. Через пару недель при успешной реабилитации разрешается принять душ.
Нарушенные вмешательством кости заживают дольше – до 7 недель. Этот срок рекомендуется носить эластичные чулки, избегать физических нагрузок, чтобы не спровоцировать нежелательные осложнения. Анемия восполняется правильным питанием с включением продуктов, содержащих железо. Важно учиться правильно дышать, чтобы не вызвать застои в легких. Нормальным считается кашель после АКШ, врачи учат больного откашливаться, возвращая способность легким к самостоятельному функционированию.
Не настораживают врачей отеки ног после АКШ, которые должны пройти в течение 2-х недель. Если отечность сохраняется, назначаются дополнительные исследования, профильные препараты и процедуры. В дальнейшем возможна небольшая припухлость в месте изъятия вен, так как сеть сосудов еще плохо справляется с оттоком крови. Для выяснения состояния назначается дуплексное сканирование, лимфография, ультразвуковая диагностика, обследование почек, сдача анализов мочи и крови.
Самостоятельно ставить диагнозы о запрете или разрешении проведения АКШ нельзя. Направление на операцию даст профессиональный врач после прохождения пациентом тщательного обследования, выявления рисков развития негативных реакций во время процедуры и в восстановительный период. Лучший вариант из возможных – предотвратить ишемическую болезнь. Если сделать это невозможно, следует внимательно отнестись к рекомендациям медиков, чтобы результаты шунтирования не были нарушены возникшими осложнениями.
К моменту оперирования нужно тщательно готовиться. Первая беседа с врачом должна пройти доверительно. Необходимо предупредить о перенесенных заболеваниях, хронических болезнях. Внимательность следует проявить в выборе медицинского учреждения, где выполняется операция. Клиника Ассута славится уровнем оказания неотложной помощи и операциями, проводимыми в плановом режиме. Высокая квалификация кардиохирургов, современное оборудование, отработанная техника ведения тяжелых больных – факторы успешного лечения.
Уделить внимание следует послеоперационному периоду. Пройдя АКШ, стоит принимать выписанные врачом лекарственные препараты, посещать процедуры восстановительной терапии, вести здоровый образ жизни. Первые дни возможно головокружение после аортокоронарного шунтирования, боль в груди, небольшая отечность. Вскоре негативные симптомы пройдут, организм начнет восстанавливать силы. После операции многие пациенты живут полноценно длительный срок, превышающий несколько десятилетий. Поэтому бояться последствий и осложнений не стоит, профессиональный врач сделает все возможное, чтобы снизить риск развития патологических реакций.
Аортокоронарное шунтирование – статистика, «за» и «против»
При первичном аортокоронарном шунтировании статистика смертности составляет 1-5%. Операция продлевает жизнь, улучшает ее качество, нормализует самочувствие.
Пациенты русскоязычных стран выбирают доктора Давида Лурье — опытного кардиолога, помогающего обрести здоровье людям с серьезными осложнениями в работе сердечной мышцы. Запишитесь на прием в клинику Ассута.
Отправляя форму Вы соглашаетесь с политикой конфиденциальности
источник