Боль в руке от плеча до локтя довольно часто застает нас врасплох. Вроде бы ничем не спровоцированные, но такие резкие и неожиданные, эти боли выбивают из колеи и надолго могут стать источником беспокойства.
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
Причин боли в левой или правой руке может быть множество. Все их можно разбить на группы по этиологии заболевания:
- системные заболевания, связанные с генетическими патологиями сочленений, патологическими процессами в костях (остеопороз) либо развитием раковых клеток;
- неврологические заболевания – параличи, невропатия;
- поражения внутренних органов, такие как радикулит, патологии печени, стенокардия, инфаркты.
- травмы.
Самая распространенная причина – травмы плеча, полученные как в результате неудачного падения, так и удара. Наиболее часто этому подвержены спортсмены, у которых нагрузки на плечи значительно увеличены. При травмировании правой или левой руки возможно смещение плечевой кости. Если при этом разрывается сухожилие, плечо может быть выведено из строя полностью. В более преклонном возрасте причинами травм плеча становятся нарушение обмена кальция, износ костной и мышечной ткани.
Обратите внимание: сильнее всего при травмах страдают суставы левого плеча, т. к. мышцы на них более слабые (соответственно у левшей — правого).
При травмах плеча, даже незначительных, обязательно нужно пройти курс лечения. Обеспечить травмированному сочленению покой, при необходимости поддержать здоровье медикаментозно. Безалаберное отношение к состоянию плечевого сустава может выйти боком в более зрелом возрасте, когда восстановление тканей происходит медленнее, чем в юности.
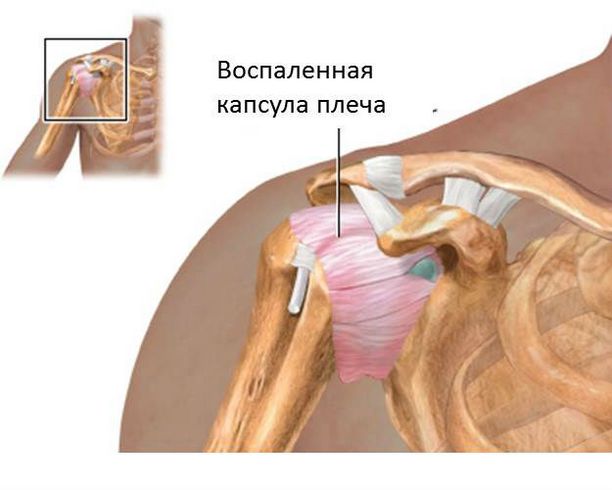
«Замороженное» плечо – синдром, при котором мышцы плечевого пояса перестают выполнять свои функции – они как будто «замораживаются». Это приводит к резкому ограничению подвижности плечевого сустава – движения рук вверх и в сторону практически неосуществимы, завести руку за спину также невозможно. Болевые ощущения возникают во время движения.
Склонны к развитию капсулита диабетики и пожилые люди. Причем для женщин эта вероятность гораздо выше, чем для мужчин. Болит обычно на не доминантной руке и отдаёт в локоть.
При капсулите значительно снижается размер капсулы, окружающей сочленение, в близлежащих тканях развиваются адгезивные изменения, что и вызывает боль от плеча до локтя.
При появлении первых болевых симптомов в руке выше локтя до плеча и даже малейшем ограничении подвижности необходимо пройти лечение. В самом начале достаточно консервативных методов лечения, основанных на приеме нестероидных противовоспалительных препаратов, физиопроцедурах и лечебной физкультуре. Если капсулит не лечить, он может привести к полной потере подвижности плечевого сочленения. В дальнейшем болезнь подлежит только хирургическому лечению.
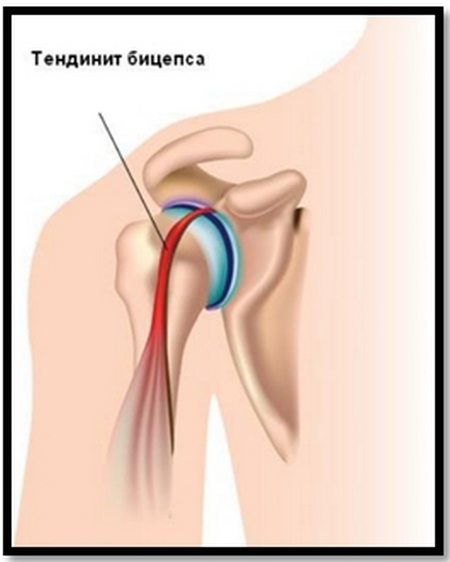
Это заболевание связано с воспалительным процессом в сухожилиях бицепса. Развивается, как правило, на фоне выполнения однотипных движений плечевого сустава. Обычно, про такие боли говорят – «руку перетрудил». Для тендинита характерна сильная боль в области плеча, способная переходить на локоть, покраснение кожи и припухлость больного сочленения. Кожа в месте воспаления гиперемирована.
- женщины в период менопаузы, когда на фоне гормональных изменений в организме развиваются и болезни суставов и всей опорно-двигательной системы. Для мужчин это менее характерно и проявляется в возрасте старше 40 лет;
- строители;
- спортсмены-профессионалы.
Кроме тяжелых физических нагрузок, тендинит вызывает отложение солей кальция в сухожилиях.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Первое, что делают при тендините – обеспечивают полный покой воспаленному сочленению. Для этого накладывают бандаж, повязку или лангету на пространство от локтя до плеча. Интенсивность физических нагрузок сильно снижают. Дальнейшее лечение основано на приеме противовоспалительных нестероидных препаратов, при необходимости врач может назначить антибиотики (при инфекционном тендините). Физиопроцедуры, а впоследствии и лечебная физкультура, помогут восстановить работу сустава.
Следует помнить – лечение тендинита плечевого сустава – процесс довольно длительный и может занимать от нескольких недель до нескольких месяцев.
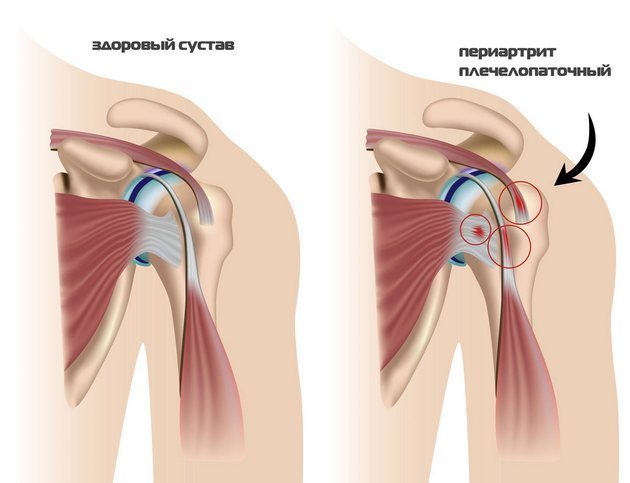
Характерными признаками являются простреливающие, ноющие боли в плечевом суставе. Острые болевые ощущения связаны с воспалительным процессом в связках сухожилий и околосуставных тканях. Заболевает, как правило, только доминантная рука. Боль от локтя отдает в пространство между лопатками, даже малейшее движение вызывает приступ.
Если не лечить плечелопаточный периартрит – боль станет сверлящей, ухудшится подвижность сустава.
Для этого заболевания характерно онемение пальцев руки. При прогрессировании болезни добавляются еще и неврологические признаки – ухудшение основных рефлексов, потеря чувствительности.
В первую очередь, нужно обратиться к врачу. Плечелопаточный периартрит не стоит лечить самостоятельно. Лечит данное заболевание врач-ревматолог или невролог. При плечелопаточном периартрите назначается традиционное лечение – курс противовоспалительных нестероидных препаратов, физиолечение, ЛФК. Главное — не затягивать обращение к врачу, тогда лечение будет достаточно быстрым и успешным.
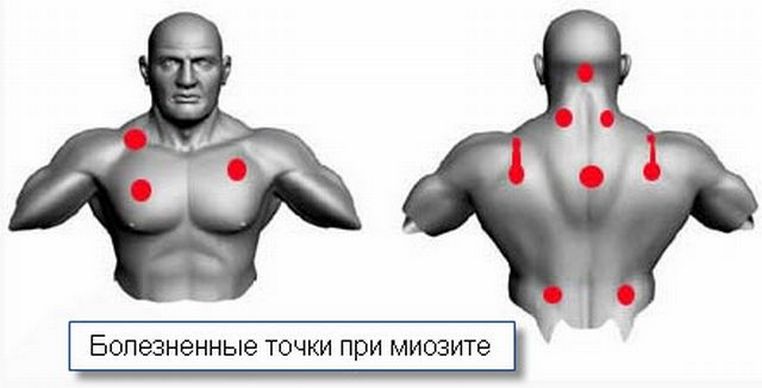
Боль, мышечная слабость, атрофия мышц – все это признаки миозита. Воспаление мышц (миозит) могут вызвать самые разнообразные факторы – травмы, переохлаждение, перенесенные инфекции, токсины, поступающие в организм с пищей, водой и воздухом, профессиональная деятельность, связанная с повышенными нагрузками на мышцы. В некоторых случаях спровоцировать миозит могут и стрессы.
Для миозита характерна ноющая боль в мышцах пораженной руки, начинающаяся сверху и отдающая в локоть. Под кожей прощупываются плотные узелки и тяжи. Довольно часто миозит сопровождается лихорадкой, с ознобом, повышением температуры. Кожа в очаге воспаления краснеет и отекает.
Лечение миозита может отличаться в зависимости от причин, его вызвавших: если появление миозита спровоцировано какими-то заболеваниями, то сначала лечат основное заболевание.
Есть и общепризнанные методы, направленные на снижение болевого симптома:
- сухое тепло;
- прием обезболивающих средств;
- массаж (при отсутствии противопоказаний);
- физиотерапевтические процедуры.
Также хорошо помогает справиться с заболеванием лечебная гимнастика, коррекция рациона – в пище должно быть как можно больше легко усваиваемых белков.
Когда причиной миозита является переохлаждение или перенапряжение мышц, то обязательно нужно обеспечить полный покой пострадавшей руке.
Если болит рука от плеча до локтя, диагностировать заболевание, может только специалист. Поэтому нужно обращаться за помощью как можно скорее, не дожидаясь, что заболевание начнет прогрессировать или перейдет в стадию, когда вылечиться можно только хирургическим путем.
источник
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.
Нет, наверное, человека, который ни разу в жизни не испытывал болезненные ощущения в локтевом суставе. Как правило, болевой синдром появляется на фоне каких-либо заболеваний, но иногда он может возникнуть без видимых причин.
Зачастую с болью в локтевом суставе сталкиваются тот, кто ведет активный образ жизни, занимается спортом, любит отдыхать на природе и постоянно путешествует, выбирая сложные маршруты.
Люди, занимающиеся тяжелым физическим трудом, также входят в группу риска и нередко испытывают дискомфорт в локтевом суставе.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Локтевой сустав относится к сложным суставам и состоит из 3 видов костей (локтевой, лучевой и плечевой), которые сочленены между собой одной суставной сумкой.
Сустав фиксируется связочным аппаратам, который обеспечивает правильное направление локтя. Сустав окружен мышцами, сухожилиями, кровеносными сосудами, нервными волокнами и т.д.
Причиной появления боли может стать обычное падение, из-за которого возможен ушиб локтевого сустава. При этом достаточно часто наблюдаются серьезные повреждения, такие как трещина или перелом кости.
Дело в том, что сустав очень чувствителен к различному физическому или механическому воздействию.
Кроме этого, боль в локте, а также немного выше и ниже него (а зачастую от кисти и вплоть до плеча), может быть вызвана следующими причинами:
- Болезненные ощущения выше или ниже локтевого сустава могут быть вызваны грудным или шейным остеохондрозом, протрузией межпозвонковых дисков или грыжей в этих участках позвоночника. В этом случае болевые ощущения также наблюдаются в области шеи, между лопатками. Локоть болит как при при сгибании и разгибании, так и во время отдыха. Каких-либо видимых изменений нет. При прогрессировании патологии сгибание руки затруднено, при этом прикосновение к предплечью больным практически не ощущается.
- Жгучая боль в локтевом суставе характерна для подагры. Как правило, болевой синдром наблюдается ночью, локоть опухает, кожные покровы вокруг него гиперемированы. Повышается температура тела, сопровождающиеся тошнотой и потерей аппетита.
- Сильная или умеренная боль наблюдается при ревматоидном артрите или полиартрите. Пациент может совершать поврежденной рукой вращательные движения, но с трудом сгибает конечность. Кожа в районе сустава опухшая и гиперемирована. Болевой синдром наблюдается даже в состояние покоя.
- Сильная боль может быть при вывихе, который возможен при ДТП, после падения на локоть или верхнюю конечность. Сустав опухает, кожные покровы над ним краснеют. Часто в таких случаях болит вся рука от локтя до запястья
- Несильные болевые ощущения при сгибании локтевого сустава характерны для артроза. Дискомфорт усиливается при попытке согнуть конечность. Рука может не разгибаться до конца, любое движение затрагивающее сустав сопровождается хрустом.
- Болезненные ощущения в локте и самой конечности может свидетельствовать о разрыве сухожилия, которое повреждается при травме или подъеме тяжелых предметов. Конечность отекает, больной не в состояние ей двигать, повреждается бицепс. В таких случаях также болят мышцы руки выше и ниже локтя.
- Сильные боли в правом или левом локте руки могут указывать на перелом конечности. Во время травм слышен хруст, конечность не подвижна, из-за разрыва кровеносных сосудов видны гематомы под кожей.
- Болезненные ощущения в локтевом и коленом суставе характерны для хондрокальциноза. При этом суставы отекают, конечность сгибается с трудом. Страдать может один или несколько суставов сразу.
- Острая боль в локте характерна для костных наростов — остеофитов, которые формируются из-за чрезмерных физических нагрузок или аномалии метаболизма кальция. Новообразования повреждают прилегающие ткани во время движения и вызывают сильные болевые ощущения.
- Ноющая боль в локтевом суставе может свидетельствовать о воспалении локтевого нерва. При этом наблюдаются нарушения двигательной функции кисти, онемения пальцев рук и потеря ими чувствительности.
- Также такой характер боли может указывать на опухоль. Первыми симптомами в этом случае будет не боль, а слабость, потеря массы тела. При прогрессировании заболевания боль будет носить постоянный характер, и усиливаться ночью. Анальгетики при этом не помогают.
- Боли при сгибании верхней конечности характерны для воспаления сухожилия — тендинита. Болезненные ощущения проходят во время отдыха и усиливаются при различных движениях. При пальпации поврежденного сухожилия также наблюдается болевой синдром. Слышен хруст при движении. Сустав опухает, кожа над ним горячая и гиперемирована.
- Если болит локоть левой руки, то это может свидетельствовать об инфаркте миокарда. При этом наблюдаются сильные заргудинные боли и под левой лопаткой. Боль может иррагировать в шею, в эпигастральную область, в лопатку и в левую руку.
Появление болевого синдрома в локте должно насторожить человека, так как это может свидетельствовать о различных патологиях, а установить точный диагноз может только специалист.
При появлении боли стоит обратиться к терапевту или педиатру по месту жительства, и он уже после осмотра выпишет направление к узкопрофильному специалисту: травматологу, ревматологу или неврологу.
Специалист проведет визуальный осмотр больного, пальпирует болезненный сустав, соберет анамнез.
В постановке диагноза помогает:
- УЗИ;
- Рентгенография;
- Артроскопическая хирургия;
- Компьютерная и магнитно-резонансная томография и др.
В обязательном порядке назначают:
В первую очередь необходимо знать, что можно сделать, если локоть болит в суставе из-за травмы.
Если болезненные ощущения появились из-за травмы, приложите что-нибудь холодное. Это поможет уменьшить боль, припухлость и остановить кровотечение.
Придайте конечности такое положение, в котором болевые ощущения минимальные.
Иммобилизируйте конечность, если любое движение доставляет боль. Обратитесь к доктору, он выяснит причину патологии и назначит адекватное лечение.
Так как при обращении к врачу пациент испытывает боль ему, в первую очередь выписывают анальгезирующие средства. Которые могут быть в таблетках, уколах или в виде мази.
Обычно назначают нестероидные противовоспалительные препараты, такие как Вольтарен, Мовалис, Найз, Ибупрофен.
При сильных болях могут быть назначены кратковременные курсы глюкокортикостероидов, например Дипроспан, которые делают прямо в сустав.
Далее в зависимости от основного заболевания, которое вызвало боль в локте, подбирают соответствующее лечение:
- при подагре первые 2 недели назначают НПВС, для купирования острых приступов выписывают Колхицин. Также снижает уровень мочевой кислоты Аллопуринол;
- при артрозе к НСПС и ГКС добавляют хондропротекторы;
- при неврите показаны нестероидные противовоспалительные средства, никотиновая кислота и витамины группы В, например Мильгамма;
- при наличии контрактур назначают Мидокалм;
- при появлении межпозвонковых грыж, возможно, понадобится хирургическое вмешательство.
Хороший эффект при терапии патологий локтевого сустава достигается после курса физиолечения. В зависимости от вида болезни и ее стадии пациенту могут назначить:
- магнитотерапию;
- электрофорез;
- парафиновые и грязевые аппликации;
- баротерапию;
- озокерит и др.
Курс физиолечения подбирается индивидуально, в зависимости от заболевания, сопутствующих патологий, самочувствия больного.
Как правило, для улучшения состояния необходимо провести 10 сеансов.
Положительный эффект наблюдается от курса массажа.
Полезны регулярные физические нагрузки, которые способствуют укреплению мышц, снижают выраженность болевого синдрома, улучшают кровоснабжение и трофику поврежденного сосуда, нормализуют общее самочувствие пациента.
При сильных болях пациенту могут назначить постельный режим. Некоторым больным может понадобиться помощь психолога.
В домашних условиях можно делать аппликации с глиной. Для этого глину нагревают до температуры 45 градусов. Пораженный сустав обрабатывают водкой, накладывают на него марлю в несколько слоев, а сверху 1 см подогретой глины. Укутываю все тканью и шерстью. Держат компресс 1 час.
Купировать болевой синдром и снять отек помогут компрессы с морской солью. Для этого ее нужно поместить в льняной или хлопчатобумажный мешочек, который затем в течение 20 минут поддержать на паром. Этого вполне достаточно, чтобы соль прогрелась до температуры 65 градусов.
Теплый мешочек с солью накладывают на область пораженного сустава и по мере того как он будет остывать боль начнет стихать. Спустя несколько секунд отеки почти полностью спадут.
Можно принимать в течение 30 минут горячие ванны с солью. Ванну готовят из расчета 1 столовую ложку соли на 1 литр горячей воды. Людям, страдающим артериальной гипертензией рекомендуется принимать теплые ванны.
Профилактика болей в суставе заключается в ограничении чрезмерных физических нагрузок. Зато обычная утренняя гимнастика пойдет на пользу, так как поможет укрепить мышцы, а ведь именно от них напрямую зависит работоспособность суставов.
Нужно беречь суставы от различных травм. При занятиях спортом, в которых существует большая вероятность повреждения локтя, например при катании на роликах, необходимо использовать специальные налокотники.
Немаловажную роль играет сбалансированное питание, поддержание нормальной массы тела. При необходимости можно принимать аптечные витаминно-минеральные комплексы, содержащие кальций.
Важно следить за своим душевным состоянием, учиться преодолевать стрессовые ситуации и, разумеется, регулярно посещать врача для выявления заболеваний на ранних стадиях.
Боль в локтевом суставе – достаточно распространенная жалоба, вынуждающая людей обращаться за медицинской помощью. Причин, способных вызвать боль в локте, огромное множество. Именно поэтому крайне важно правильно поставить диагноз, от которого будут зависеть как методы лечения, так и успешность лечения.
Причина №1: Артрит (воспаление) локтевого сустава
№2: Артроз сустава
№3: Подагра
№4: Латеральный эпикондилит, или «теннисный локоть»
№ 5: Медиальный эпикондилит, или «локоть гольфиста»
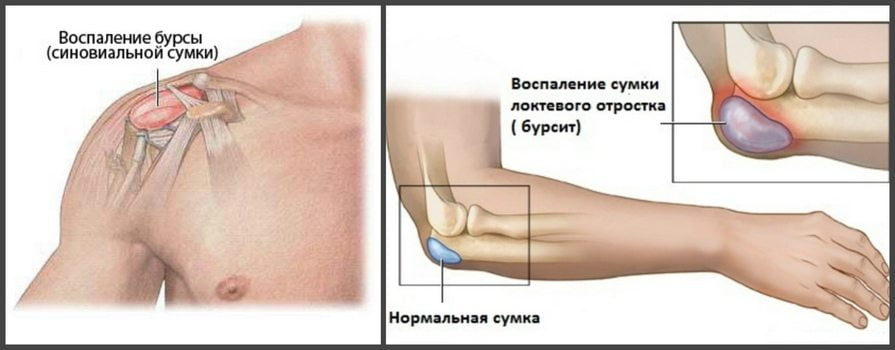
№6: Бурсит
№7: Туннельный синдром
№8: Синдром лучевого нерва
№9: Перелом или трещина кости
№10: Дислокация (вывих)
Когда следует обратиться к врачу?
Эта болезнь может вызывать сильную боль в локте не только при его сгибании, но и при вытягивании руки.
- боль сначала может развиваться на внешней стороне сустава, постепенно захватывая весь сустав
- боль усиливается при вращательных движениях предплечья или вытягивании руки
- на более поздних стадиях развития заболевания боль не проходит даже во время сна или отдыха
- может появиться отечность в области сустава
- ограниченность движений руки
- сустав становится жестким
- он также начинает хрустеть
Причины: наиболее часто причиной болей при артрите выступают ревматоидный и остеоартрит:
- ревматоидный артрит поражает синовиальную оболочку внутри сустава, а когда она отекает и пространство внутри сустава сужается, происходит постепенное разрушение кости и мягких тканей.
- остеоартрит поражает хрящ, который находится на окончаниях костей, образующих суставное сочленение. Разрушение хряща приводит к тому, что кости начинают тереться друг о друга, вызывая сильную боль. Также на костях могут появиться шиповидные отростки – остеофиты.
В свою очередь, причиной остеоартрита может стать травма.
- ограничение активности
- прием обезболивающих препаратов (ацетаминофен, ибупрофен – для краткосрочного облегчения боли, инъекции кортикостероидов или прием анти-малярийных препаратов и лекарств, содержащих соли золота – для продолжительного обезболивающего эффекта)
- физиотерапия
- артроскопия (удаление отростков с кости)
- синовэктомия (удаление пораженной синовиальной оболочки)
- остеотомия (удаление части кости с целью уменьшить давление на сустав)
- артропластика (замена сустава)
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Артроз локтя — достаточно редкое заболевание, для которого также характерна боль в данной области.
- умеренная боль в области локтевого сустава, которая, в основном, ощущается при сгибании/разгибании сустава
- ограниченность движения
- хруст в суставе (при запущенных стадиях)
- травма
- перенесенный ранее артрит (воспаление) локтя
- чрезмерная регулярная нагрузка на сустав
- гормональные сбои в организме, приводящие к изменению состояния хрящей и костей
- физический осмотр
- рентген (на рентгене часто видны остеофиты – шиповидные наросты на костях, формирующих сустав)
- мануальная терапия
- прием препаратов-хондропротекторов
- парафинотерапия
- электрофорез
- магнитотерапия
- массаж
- инъекции гиалуроновой кислоты
- прием НПВП
- хирургическое лечение, в том числе протезирование сустава (в запущенных случаях)
Данное заболевание обычно поражает сустав большого пальца на ноге, но может поразить и локти.
- скопление большого количества мочевой кислоты;
- прием препаратов, повышающих уровень мочевой кислоты (циклоспорин, ниацин, аспирин в малых дозах, медикаменты для лечения туберкулеза и др.).
- специальная диета (для снижения уровня мочевой кислоты);
- прием препаратов (обезболивающие, НПВП, кортикостероиды).
Эта болезнь также известна под названием «теннисный локоть» — наиболее распространенная причина боли в области локтевого сустава. Интересно, что большинство пациентов с таким диагнозом никогда не играли в теннис.
- боль распространяется по внешней стороне сустава;
- пациенту трудно захватывать объекты;
- иногда появляется отечность или повышенная температура в больной области.
- повреждение мышц предплечья
- интенсивная нагрузка на мышцы предплечья
- возраст (наиболее часто такой диагноз ставится пациентам в возрасте 30-50 лет)
- иногда причины могут быть неизвестны
Для диагностики латерального эпикондилита могут использоваться:
Лечение латерального эпикондилита в 80-95% обходится без хирургического вмешательства и включает:
- покой
- прием нестероидных противовоспалительных препаратов (аспирин, ибупрофен)
- замену спортинвентаря (для теннисистов и других спортсменов)
- физиотерапию
- ношение фиксатора на руке
- внутримышечные инъекции стероидов (кортизон)
- экстракорпоральную ударно-волновую терапию (ЭУВТ)
- хирургическое лечение может представлять собой открытую или артроскопическую хирургию.
Узнать больше о лечении данного заболевания можно в этой статье.
Болезнь схожа с латеральным эпикондилитом. Опять же, несмотря на название «локоть гольфиста», медиальный эпикондилит часто наблюдается у тех, кто не имеет ничего общего с гольфом.
Характерные особенности: боль ощущается вокруг суставного сочленения и особенно сильно с внутренней стороны.
- сильная нагрузка на мышцы и сухожилия предплечья
- травма или повреждение сустава
- износ сухожилий, приводящий к дегенерации и рубцеванию тканей, что, в свою очередь, оборачивается хрупкостью сухожилий
- нестероидных противовоспалительных препаратов (ибупрофен)
- инъекций кортизона
- экстракорпоральной ударно-волновой терапии
- физиотерапии
- электростимуляции
- ионофореза
- коррекции нагрузки во время активной деятельности
Хирургические методы лечения включают удаление омертвевших тканей сухожилия и «перешивание» сухожилия на другое место.
Бурсит локтевого сустава дает о себе знать болью в задней его части. Инфекция сумки локтевого сустава усложняет лечение заболевания.
- боль при локтевом бурсите чувствуется в задней части сустава
- наблюдается отечность и жесткость в этой области
- травма
- продолжительное давление на сустав
- инфекция
- некоторые заболевания, включая ревматоидный артрит и подагру
- локтевые накладки
- пересмотр активной деятельности
- прием препаратов (ибупрофен, другие НПВП, антибиотики в случае инфекции)
Это заболевание развивается из-за защемления локтевого нерва, который огибает локтевой сустав по внутренней стороне руки.
- боль может быть «стреляющей» и распространяться по всему предплечью
- может ощущаться онемение или пощипывание в пальцах рук.
- защемление нерва может быть вызвано тем, что нерв располагается слишком близко к кости. К примеру, если поставить локти на стол, кость будет сильно давить непосредственно на нерв;
- удержание локтя в согнутом положении на протяжении долгого времени может вызвать натяжение нерва и привести к появлению болезненных ощущений.
- для диагностики локтевого туннельного синдрома врач проверит крепость мышц, раздражительность нерва на разгибание и сгибание локтя и оценит сопутствующие этому ощущения пациента;
- для подтверждения диагноза и определения степени развития заболевания может быть назначена электромиография или исследование скорости проведения импульса.
- изменение положений локтя во время соприкосновения с твердыми поверхностями
- удержание руки в прямом положении во время сна
- хирургия по перемещению нерва или изменению формы медиального надмыщелка плечевой кости
- ограничение нагрузки на локоть после хирургии
Это достаточно редкое заболевание, характеризующееся сдавливанием лучевого нерва, вследствие чего появляются болезненные ощущения в локте. Достаточно часто это заболевание путают с латеральным эпикондилитом.
- боль развивается в задней части локтевого сустава,
- он становится жестким, а его двигательная активность ограничивается,
- боль усиливается при разгибании руки или захватывании предметов.
- синдром лучевого нерва развивается из-за сдавливания лучевого нерва, например, по причине того, что сам лучевой туннель слишком узок;
- повторяющиеся действия, производимые с усилием или включающие постоянное сгибание и разгибание запястья, а также сильный удар могут привести к развитию заболевания.
Диагностика в данном случае может быть ошибочной, поскольку даже с помощью разных тестов выявить различия между синдромом лучевого нерва и «теннисным локтем» очень трудно. На основе физического осмотра и расспроса пациента о характере боли, а также по результатам электромиограммы или теста на скорость проходимости нерва может быть поставлен диагноз синдром лучевого нерва.
- избегание действий, провоцирующих усиление боли
- использование пластикового фиксатора для обездвиживания локтевого сустава на время сна
- лечебные упражнения (ЛФК)
- хирургия
Они могут возникать вследствие падений, столкновений, аварий и т.д. Наиболее распространены трещины и переломы локтевого отростка и лучевой головки.
- сильная боль при переломе локтевого сустава развивается мгновенно
- сустав обездвиживается
- невозможность напрячь руку
- кровоподтеки в области сустава
- онемение одного или нескольких пальцев рук
Причины: прямой удар или непрямая травма
Диагностика: физический осмотр и рентген
- наложение повязки или гипса (если кость не раздробилась на кусочки)
- хирургия (для открытых и закрытых переломов)
Этот состояние наблюдается в том случае, когда кости, образующие сустав, меняют свое положение.
- острая боль в локте
- отечность
- невозможность сгибать руку
- невозможность прощупать пульс в области запястья
- онемение руки
Причины: наиболее распространенной причиной смещения является падение на руку; также причиной болевых симптомов в локтевом суставе может выступать трава, полученная, например, в ДТП.
Диагностика: физический осмотр и рентген (+ артериограмма, если есть подозрение на повреждение артерий).
- вправление вывиха и предшествующий ему прием обезболивающих
- наложение фиксирующей повязки
- прикладывание льда
Если вы не знаете, что является причиной боли в области локтевого сустава и как ее лечить, вам необходимо обратиться к врачу. Лечение таких болей назначается в зависимости от причины, вызвавшей ее. При наличии следующих симптомов рекомендуется в кратчайшие сроки обратиться к медикам:
- невозможность поднимать и удерживать в руке предметы;
- удар или травма, после которых стала очевидной деформация сустава;
- боль в суставе особенно сильно беспокоит по ночам или во время отдыха; болезненные ощущения не уходят в течение нескольких дней;
- невозможность напрячь или расслабить руку;
- имеются признаки инфекции (жар, покраснение в области сустава).
Очевидно, причинами развития боли могут выступать различные факторы. Своевременное обращение к медикам – самое правильное решение при возникновении любых болей в области суставов.
Вылечить артроз без лекарств? Это возможно!
Получите бесплатно книгу «Пошаговый план восстановления подвижности коленных и тазобедренных суставов при артрозе» и начинайте выздоравливать без дорогого лечения и операций!
Дерматологи, артрологи и другие специалисты, занимающиеся лечением заболеваний суставов, могут подтвердить, что у обращающихся к ним пациентов приходится диагностировать самые различные формы проявления боли в верхних конечностях в области от плеча до кисти.
- Особенности болей в руке
- Причины боли в руке и симптомы заболевания
- Механическая травма
- Миозит
- Грыжа межпозвонкового диска в шейном отделе
- Артроз
- Артрит
- Эпикондилит
- Плексит
- Заключение
Обычно боль дает о себе знать с одной стороны, будучи локализована в правой или левой руке. Но иногда у некоторых больных боль присутствует в обеих конечностях. Болевой синдром поражать может поражать все отделы конечностей от ключевого сочленения до лучезапястного сустава. Обычно неприятные ощущения ограничены определенным участком и не провоцируют осложнение в виде иррадиации боли в другие области.
Если боли возникают в плече до локтя, то они довольно быстро проходят, и для этого не требуется применения медикаментов. Более болезненной является хроническая боль, когда неприятные ощущения на протяжении длительного времени беспокоят человека, периодически доставляя дискомфорт обострениями. Возникающие в верхней конечности боли могут иметь разные причины и локализацию: обычно их ощущают в зоне от плеча до локтя, но в некоторых случаях они могут возникать и до кисти, приобретая ноющий, тянущий, жгучий, простреливающий или сверлящий характер.
Для постановки точного диагноза и исключения других со схожей симптоматикой заболеваний специалисты учитывают следующее:
- Клиническую картину болезни, с которой можно ознакомиться во время визуального осмотра и посредством пальпации;
- Жалобы пациента;
- Данные анамнеза больного;
- Результаты лабораторных исследований крови;
- Сведения, полученные после проведения рентгенографии, компьютерной и магнитно-резонансной томографии.
Но при этом даже обычный человек может составить собственную гипотезу о том, какие причины вызывают боль в руке от плеча до кисти. Для этого нужно лишь знать о наиболее часто диагностируемых заболеваниях костно-мышечной системы и их характерных симптомах.
Травма очень неприятна для организма, поскольку оказывает разрушающее воздействие на строение всех составляющих верхних конечностей — кости, сухожилия, мышечные волокна и связки. Чаще всего специалистам приходится диагностировать такие виды травм, как перелом костей, вывих плечевого, локтевого и лучезапястного сустава, а также разрывы сухожилий, мышц и связок.
В случае с переломами и вывихами человек ощущает в руке до локтя, часто в левой, острую резкую боль с покалыванием, что обычно вызывает присутствующий провоцирующий внешний фактор. Желание подвигать рукой неизбежно приводит к обострению боли. Примечательно, что перелом часто сопровождается болью, которая возникает не только в месте повреждения, но и на участке имитации осевой нагрузки. В зоне перелома левой руки до локтя приходится часто наблюдать припухлость и отечность, а также покраснение кожи. Следствием перелома является нарушение работоспособности травмированной конечности, которая может быть полностью обездвижена. Обязательными симптомами переломов специалисты называют следующие:
- Присутствие крепитации — характерного хруста;
- Патологическая подвижность — конечность начинает двигаться в тех местах, где отсутствует сустав.
- Возможность визуально выделить костные отломки;
- Неестественное положение руки.
В случае с вывихом левой руки у больного можно диагностировать первые три симптома, но при этом травмированная рука принимает неестественную позу.
Когда разрывается сухожилие, можно услышать характерный хлопок — это результат повреждения волокна. После травмы визуально можно отметить, как мышцы приобрели иную форму. Повреждение связочного аппарата неизбежно приводит к появлению болевого синдрома, проявляющего себя во время движения, а также в состоянии покоя. Изменения затрагивают и наружные контуры сочленения. На участке, где произошло повреждение, присутствуют признаки отечности, иногда возникают гематомы. Фактически растяжения связок и сухожилий следует считать также микроскопическими разрывами элементов.
Переломы левой руки обычно сопровождаются следующими симптомами:
- Полное обездвиживание пальцев конечностей;
- Онемение руки в месте ниже места повреждения.
При получении ушибов боль наиболее ярко себя проявляет в момент получения повреждения, но постепенно она сходит на нет. Сразу же на месте травмы приходится наблюдать припухлость, которая усиливается болями при пальпации, может присутствовать гематома, быстро меняющая свой цвет.
Подобное поражение скелетной мускулатуры неизбежно сопровождается воспалительным процессом и может предусматривать разнообразные симптомы в зависимости от конкретной ситуации. Но в любом случае при миозите приходится наблюдать постоянные боли в зоне воспаления, которые начинают усиливаться по мере дальнейшего развития заболевания. Характерным симптомом является покраснение кожи над пораженным отделом конечности.
Желание совершить движения конечностью приводит к обострению боли, поскольку это заставляет сокращаться мышечные волокна. На фоне хронического спазма мускулатуры возникает существенная скованность движений в суставе.
По мере дальнейшего прогрессирования патологии мышечные волокна продолжают слабеть. В результате человеку становится все сложнее выполнять обычные повседневные действия. В таком состоянии он уже не способен поднять больной рукой чашку, держать ручку и писать правой рукой. Ему требуется помощь при одевании и выполнении гигиенических процедур. Одним из неприятных осложнений миозита является полная атрофия скелетной мускулатуры в месте поражения.
Практически всегда при возникновении дегенеративных изменений межпозвоночного диска приходится наблюдать боль, которая отдает в руку. Многие пациенты жалуются на потерю чувствительности в дистальных отделах кистей. Дополнительным симптомом может быть мышечная слабость и скованность движений в верхних конечностях. Помимо боли в руке, признаком межпозвоночной грыжи шейного отдела является возникновение головной боли и головокружения, вызванного повышением кровяного давления.
Одним из часто диагностируемых нарушений является дегенеративно-дистрофическое поражение лучезапястного, локтевого или плечевого сустава. Артроз неизбежно приводит к обострению боли в суставе, которая приобретает ноющий характер. Эта болезнь сопровождается болью на участке сочленения. Также при наличии дистрофического повреждения хрящевой ткани ощущаются боли в момент выполнения движения, при значительных нагрузках, непривычных видах деятельности, но в состоянии покоя боли начинают проходить.
Характерным симптомом артроза является присутствие громкого звука от сухого хруста, за которым чаще всего больные ощущают боль. Также определить артроз можно по постепенному уменьшению частоты движений в поврежденном участке руки.
Это заболевание является патологическим процессом, сопровождаемым воспалением, и может приобретать острую или хроническую форму, беспокоя частыми рецидивами. Артрит инфекционного типа создает неудобства человеку тем, что вызывает интенсивную боль. По результатам визуального осмотра можно обнаружить припухлость сочленения, покраснение кожи, локальное повышение температуры. Также присутствуют признаки интоксикации организма:
- повышенная температура;
- головная боль;
- жар;
- озноб.
В процессе развития ревматизма в суставах руки воспалительные процессы наблюдаются на обеих конечностях симметрично. Также присутствуют признаки устойчивой отечности, больной ощущает постоянную острую боль, напоминающую зубную, обостряющуюся во второй половине ночи. При развитии псориатической формы артрита у больного возникают приступы псориаза, которые могут появляться до или во время артралгии. В состоянии покоя болевой синдром в суставах обостряется, а днем при активной физической активности ослабевает.
Этот недуг имеет воспалительную природу, распространяется на участке сочленения мышц к надмыщелкам плечевой кости. Эпикондилит проявляет себя в виде боли ноющего характера, которая обостряется во время разгибания и сгибания локтевого и лучезапястного сочленения. При этом заболевании пассивные движения имеют устойчивую амплитуду, а при их выполнении больной не ощущает дискомфорта. Иногда возникают жалобы на жжение снаружи локтя. В большинстве своем боли диагностируют на ведущей половине тела. Но при этом известны случаи, когда болезнь обнаруживалась на обеих верхних конечностях.
Это заболевание сопровождается воспалением нервных волокон в месте присоединения к плечевой кости, провоцирующем скованность движения больной руки. В результате это приводит к полному параличу. Неспособность выполнять движения обусловлены возникающей острой болью.
Также присутствуют признаки слабой мышечной слабости. В результате у человека не хватает сил, чтобы поднять и удержать нетяжелые вещи.
Еще одна черта — патология моторики кисти, из-за чего пациент не может писать.
Если плексит переходит в тяжелую форму, то это приводит к развитию атрофии мышечных тканей.
Боль, возникающая от плеча до кисти, может существенно ограничить подвижность конечностей. Поэтому не стоит рассчитывать, что неприятные ощущения пройдут сами собой. Следует понимать, что вызывать подобное патологическое состояние могут различные причины, указывая на развитие того или иного заболевания. Учитывая разную симптоматику этих проявлений, в каждом случае требуется индивидуальное лечение. Поэтому в самом начале необходимо пройти полное обследование, чтобы специалист мог определить причину и поставить точный диагноз. Без этого невозможно восстановить функцию верхней конечности.
источник
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Руки – это одна из самых уязвимых частей тела, так как на них приходится основная нагрузка при повседневных делах и подъеме тяжелых предметов. При случайном падении человек также стремится опереться на руки. Именно поэтому верхние конечности часто подвергаются различным травмам и ушибам.
Однако не только травмы могут стать причиной боли в руке между локтем и кистью, но и патологические состояния, которые требуют обязательного врачебного вмешательства. Характер боли может быть разным – ноющим, пульсирующим, тянущим и т.д.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Боль в руке от локтя до кисти может появиться по следующим причинам:
- механические травмы. Ушибы, вывихи, переломы, растяжения являются самой распространенной причиной возникновения болезненности в руке;
- воспаление сухожилий. Возникают в результате интенсивных занятий спортом;
- синдром запястного канала;
- болезни позвоночника и суставов.
После удара по руке или падения нередко происходит ушиб, растяжение или разрыв связок. Если удар был очень сильный, возможен вывих или перелом. Последствия таких травм имеют разные симптомы – для ушибов характерна сравнительно непродолжительная боль и сохранение подвижности локтевого сустава. В случае перелома нарушается не только подвижность конечности, но невозможно пошевелить даже пальцами.
Небольшие ушибы не представляют опасности, но если болезненность не проходит, а только усиливается, и увеличивается отек – возможно, все-таки сломана кость. При ушибе необходимо сразу приложить лед к больному месту, чтобы предотвратить развитие гематомы. Если перелома нет, и боль постепенно стихает, нужно сделать фиксирующую повязку из эластичного бинта и обеспечить поврежденной руке покой.
Сильный ушиб грозит появлением обширной гематомы, поэтому рекомендуется пользоваться противовоспалительными и рассасывающими мазями. Опасность гематом заключается в том, что в глубинных слоях кровотечение продолжается, сдавливая соседние участки. По мере роста гематомы боль в руке от кисти до локтя усиливается, и нарушается двигательная функция конечности.
Травмированная рука может болеть из-за растяжения или разрыва связок. В этом случае наблюдается боль при пальпации и покраснение. Кожа в месте растяжения горячая и отечная. Болевой синдром при разрыве связок настолько силен, что легко заподозрить перелом. Правильный диагноз может поставить только врач на основе рентгенологического исследования.
Перелом лучевой или локтевой кости происходит в том случае, когда связка растягивается до предела, но не разрывается. Вместо этого она разламывает кость, к которой крепится.
Характерными признаками, которые отличают переломы от простого растяжения, являются следующие:
- рука болит постоянно, боль не проходит даже в состоянии покоя;
- пальцы не слушаются, ими невозможно двигать;
- во время удара был слышен хруст, а не хлопающий звук, как при растяжении связок;
- некоторые участки кожного покрова рядом с местом ушиба немеют, в них нарушается чувствительность;
- иногда имеет место значительное смещение, которое заметно меняет естественную конфигурацию руки.
При вывихе также возможна деформация руки. Скрытые переломы и трещины обычно заявляют о себе во время физических нагрузок, но могут проявляться и в состоянии полного покоя. В этом случае нужно сделать рентген и проконсультироваться с врачом, чтобы не допустить осложнений и проблем с опорно-двигательным аппаратом в дальнейшем.
Иногда при резком и неудачном движении рукой может произойти растяжение сустава. Например, сгибание и разгибание, слишком энергичные маховые движения травмируют сустав. Вследствие этого появляется отечность, искажается форма руки, страдает ее двигательная функция. Сустав болит, а при попытке вытянуть конечность в сторону растяжения боль становится еще сильнее. Во избежание воспалительного процесса и деформации необходимо срочно обратиться к врачу и пройти лечение.
Весьма неприятная ноющая боль может появляться, когда задеты нервные окончания. Сильный ушиб, повлекший повреждение нерва, способен спровоцировать болевой шок. Некоторое время спустя боль приобретает ноющий характер, и может длиться довольно долго. В руке как будто происходит сжатие, ее выкручивает и ломит. Отсутствие адекватной терапии чревато распространением боли на соседние области – шею, лопатки, плечи.
Если даже несильный удар по руке провоцирует боль, причина в слабости мышц. Чтобы укрепить руки, рекомендуется выполнять специальные комплексы упражнений – сжимать и разжимать пальцы, встряхивать и вращать руками и пр. Очень полезен массаж и рефлексотерапия – они хорошо укрепляют и расслабляют верхние конечности. Чтобы чувствовать себя защищенным от последствий травм, нужно соблюдать осторожность в быту и на работе, уклоняться от грубых физических воздействий.
Синдром запястного канала, как еще называют туннельный синдром – это неврологическое заболевание, которое характеризуется сдавлением нерва, проходящего через запястье. При этом болит рука от локтя до кисти, включая даже пальцы. Туннельным синдром называется из-за того, что суставы, сухожилия и кости образуют форму канала, в котором расположен нерв.
Несмотря на защищенность костно-фиброзной структурой, нерв, тем не менее, может пострадать при дефектах стенок окружающего канала. При перенапряжении связок и сухожилий ухудшается кровоснабжение тканей, и наблюдается дефицит питательных веществ. Если это происходит постоянно, туннельные стенки деформируются – отекают, утолщаются и становятся рыхлыми. Туннель с нервом внутри сужается, и компрессия на нервный ствол растет. Вследствие этого нарушается его способность передавать сигналы к движению.
В редких случаях туннельный синдром возникает из-за отека самого нерва. Такое состояние развивается в результате интоксикации организма соединениями мышьяка, ртути, солями тяжелых металлов. К туннельной невропатии может приводить длительное лечение антибиотиками, мочегонными, сосудорасширяющими препаратами.
Характерным симптомом заболевания является постепенное усиление боли. Сначала человек чувствует лишь легкий дискомфорт в области защемленного нерва, но по мере сужения канала нерв сдавливается все сильнее, и появляются новые симптомы – пораженный сустав плохо двигается, тонус мышц в пораженной зоне снижается.
- возраст старше 50 лет;
- профессиональная деятельность, связанная с монотонными движениями рук. Туннельный синдром часто встречается у парикмахеров, наборщиков текстов, теннисистов, музыкантов;
- генетическая предрасположенность к заболеваниям опорно-двигательного аппарата;
- эндокринные нарушения – сахарный диабет, дисфункция щитовидной железы или гипофиза;
- работа, требующая поднятия тяжестей. Спортсмены-бодибилдеры, грузчики, каменщики и такелажники в процессе выполнения профессиональных обязанностей могут подвергаться микротравмам суставов и связок;
- аутоиммунные болезни – красная волчанка, вирус иммунодефицита человека и пр.
Воспаление сухожилий – тендинит возникает из-за травмирования или воспаления и сопровождается дегенеративными и дистрофическими изменениями. Заболевание чаще встречается у мужчин, что напрямую связано с их профессиональной деятельностью. Именно постоянные и однотипные физические нагрузки приводят к растяжению и травмам сухожилий.
Как правило, чаще болит правая рука, так как на нее приходится основная нагрузка. Воспаление развивается постепенно – сначала чувствуется дискомфорт в моменты напряжения пораженной области. По мере прогрессирования воспаление проявляется все сильнее, и руки от локтя до кисти болят даже при незначительных движениях.
В области пораженной связки наблюдается покраснение и отечность, температура кожного покрова резко повышается, двигательная активность руки снижается. При отсутствии лечения в сухожилиях образуются кальцинаты, и движения сопровождаются характерными звуками – хрустом и щелчками. При пальпации могут прощупываться уплотнения, обусловленные разрастанием фиброзной ткани или отложением солей.
Тендинит локтевого сустава, или локоть теннисиста, характеризуется острой болью, которая усиливается при сгибании-разгибании, вращении или поднятии какого-либо предмета. Действия, связанные с напряжением руки, удаются с большим трудом – даже повернуть кран или тугую дверную ручку становится сложной задачей. Отличительным признаком тендинита является отсутствие боли в состоянии покоя.
В качестве лечебных мероприятий применяются фиксирующие повязки, прием противовоспалительных препаратов, в том числе местного действия, а также ограничение физической активности пораженной конечности.
Артрит – это общее название болезней суставов, характеризующееся воспалением суставного хряща и капсулы без серьезных структурных изменений. В отличие от артрита, при артрозе эти изменения присутствуют: объем синовиальной жидкости в суставе уменьшается, суставная щель сужается, увеличивается трение, и начинают разрастаться остеофиты.
Причинами возникновения артрита являются следующие:
- нарушенный обмен веществ – наличие у пациента подагры, сахарного диабета;
- тяжелые инфекции ЖКТ, дыхательной системы и мочевыводящих путей, вызывающие реактивный артрит;
- травмы локтя – вывихи, переломы, растяжения связок;
- системные заболевания группы коллагенозов – красная волчанка, ревматоидный артрит, и пр.;
- новообразования костей;
- туберкулез;
- сифилис;
- сепсис;
- идиопатический артрит, при котором причина остается невыясненной.
Острый воспалительный процесс в суставе правой или левой руки проявляется болью, покраснением и отечностью мягких тканей пораженной области. Кожа над суставом горячая, амлитуда движений ограничена. Самым выраженным симптомом при артрите является боль, характер и интенсивность которой зависит от причины возникновения недуга. Для ревматических артритов характерен резкий болевой синдром, сковывающий движения. Если сустав воспаляется из-за подагры, боль ноющая и тупая, отдающая в предплечье.
Артрит проявляется и другими симптомами – слабостью во всем теле, повышением температуры, головной болью, тошнотой и рвотой. При туберкулезном артрите наблюдается кровохарканье, при сепсисе – гнойные очаги в различных участках, при новообразованиях – истощение.
Возникновение артроза может быть вызвано следующими причинами:
- частое травмирование сустава в молодом возрасте – повреждения менисков, переломы лучезапястной кости, вывихи, разрывы связок;
- недостаток жидкости в рационе;
- общие хронические заболевания – тонзиллит, гастрит, холецистит и др.;
- наследственность;
- ревматоидный артрит;
- патологии эндокринной системы;
- частые простуды, переохлаждение;
- отравление токсическими веществами;
- тяжелый физический труд.
Следует отметить, что локтевой сустав нечасто подвергается развитию артроза, поскольку нагрузка на него сравнительно небольшая. В колене, голеностопе и тазобедренном суставе артроз появляется гораздо чаще. Тем не менее, болезнь встречается, и поражает в основном людей старше 45 лет. В группе риска женщины в период гормональной перестройки организма, теннисисты и гольфисты, а также люди, работа которых связана с постоянной нагрузкой на локоть.
С прогрессированием артроза болевые ощущения не проходят даже в состоянии покоя, скрип и хруст при движении руки усиливаются. Кроме того, происходят заметные изменения внешнего вида локтя – на нем появляются бугорки и неровности вследствие разрастания остеофитов и увеличения объема внутрисуставной жидкости. Давление на больной сустав усиливается, и мучительная боль не прекращается даже ночью. Хрящ разрушается полностью, суставная щель отсутствует, и деформации сустава видны невооруженным глазом. В запущенных случаях рука становится короче, и человек не может выполнить даже элементарные действия.
Лечение артритов и артрозов всегда комплексное, и включает следующие мероприятия:
- лекарственную терапию;
- физиотерапевтические процедуры;
- ЛФК и массаж;
- хирургическое вмешательство.
Для снятия боли и воспаления применяются средства на основе НПВС – Аспирин, Диклофенак, Ибупрофен, Индометацин. Гормональные препараты используются как в форме таблеток, так и в виде прямых инъекций в сустав. Чтобы защитить суставы от разрушений, назначаются хондропротекторы – Артра, Дона, Терафлекс. Для внутрисуставного введения используют так называемые «жидкие протезы» — Остенил, Ферматрол, Синвиск и отечественный препарат Гиастат.
Основным направлением терапии артроза является сдерживание боли и увеличение подвижности локтевого сустава. Приоритетное значение имеют упражнения для разработки больного сустава и ограничение нагрузки на руку. В тяжелых случаях применяется хирургическое вмешательство.
После того, как в процессе обследования выяснилось, почему болит рука, назначается лечение:
- антибактериальное, поскольку воспаление может быть вызвано инфекцией;
- противовоспалительное. Наиболее значимая часть терапии, так как позволяет облегчить состояние пациента при выраженном болевом синдроме;
- гормональное. Если заболевание протекает тяжело, дает осложнения, применяются стероидные гормоны.
При переломах, гнойном бурсите, тендините и некоторых других заболеваниях проводится операция. Действенным методом хирургического лечения является бурсэктомия, в ходе которой иссекается локтевая сумка, а затем накладывается шина. В период иммобилизации происходит формирование новой синовиальной сумки, что позволяет навсегда забыть о болезни.
Операция делается под местной анестезией, шов после разреза заживает быстро и почти не оставляет следов. Преимущество бурсэктомии и в том, что госпитализация требуется лишь в случае некоторых общих заболеваний (например, сахарного диабета).
Не менее эффективной является такая альтернатива бурсэктомии, как аспирация содержимого синовиальной сумки. Применив местную анестезию, производится пункция специальной иглой, затем вводится катетер со сжатой грушей на конце. Из полости сумки таким образом откачивается жидкость, и полное иссечение уже не требуется.
Патологическая жидкость, которая скапливается в суставной сумке, бывает нескольких видов:
В первых двух случаях серьезной опасности для пациента нет, однако гнойное содержимое может приводить к заражению крови и даже к ампутации конечности. Чтобы не допустить подобного развития событий, необходимо обращаться к врачу при первых признаках болезни.
Если дискомфорт и боль в левой или правой руке долго не проходят, несмотря на консервативное лечение, врач может назначить артроскопию или открытую операцию. Артроскопия – наиболее эффективный метод лечения при боковом эпикондилите, ревматоидном и остеоартрите. При наличии свободных тел (фрагментов) в суставной жидкости артроскопия также может назначаться.
Показаниями для открытой операции являются:
- медиальный эпикондилит;
- сложный перелом;
- эндопротезирование сустава;
- декомпрессия нерва локтя.
В некоторых случаях проводят артроскопию в сочетании с открытой операцией.
Если Вы почувствовали, что заболела рука, стоит уменьшить физические нагрузки и дать конечности отдых. При травмировании руку нужно зафиксировать в наиболее комфортном положении, и постараться не напрягать ее до осмотра врачом. Облегчить состояние можно с помощью холодного компресса, который прикладывается к месту ушиба. В случае постоянных болей необходимо обратиться к специалисту, чтобы избежать осложнений и ухудшения качества жизни.
Валентина — 18.08.2018 — 13:54
Моя спина.ру © 2012—2019. Копирование материалов возможно только с указанием ссылки на этот сайт.
ВНИМАНИЕ! Вся информация на этом сайте является лишь справочной или популярной. Диагностика и назначение лекарств требуют знания истории болезни и обследования врачом. Поэтому мы настоятельно рекомендуем по вопросам лечения и диагностики обращаться к врачу, а не заниматься самолечением. Пользовательское соглашениеРекламодателям
Лопатка — кость, имеющая треугольную форму. Она состоит из тела, клювовидного отростка, оси, акромиального отростка, шейки, суставной впадины, которая совместно с головкой плечевой кости образует плечевой сустав.
Лопатка имеет довольно много мышц.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Она выполняет защитную и двигательную функции в организме человека.
Перелом лопатки — серьезная травма, которая чаще всего происходит при падении непосредственно на плечо, спину, а также при получении сильного удара в область кости или падения.
Наиболее часто подобному повреждению подвержены мужчины до 45 лет, у которых травмы возникают по причине профессиональной деятельности, занятий спортом, при участии в ДТП.
Для такой травмы нужна немалая сила. В основном, патологическое состояние сопровождают и другие травмы.
В зависимости от локализации травмы различают такие виды перелома лопатки:
- оси;
- суставной впадины;
- шейки;
- клювовидного отростка;
- акромиального отростка;
- верхнего и нижнего углов;
- продольные, поперечные, многоосколочные переломы;
- дырчатые (при пулевом ранении).
Самым распространенным видом повреждения лопатки является перелом суставной впадины и акромиона.
Такие травмы требуют специального лечения, после которого пострадавшего еще некоторое время могут беспокоить боли.
Основные симптомы перелома лопатки:
- припухлость;
- сильная боль при движении;
- хруст;
- иногда в подмышечной впадине ощущаются острые края линии повреждения;
- свисающее вниз плечо;
- утолщение задней части лопатки;
- боль при глубоком вдохе;
- деформация плеча.
При травме могут затрагиваться и другие органы. Это приводит к несвоевременному обнаружению травмы кости, что часто способствует неправильному срастанию.
Основная проблема в диагностике перелома лопатки заключается в позднем распознавании патологии.
Как правило, повреждение кости сопровождается травмами других жизненно важных органов, которые в первую очередь надлежит лечить.
После того, как жизни больного ничего не угрожает, доктор может диагностировать перелом лопатки. Бывает так, что время упущено и кость успевает срастись со смещением.
Диагноз перелома лопатки ставится на основании рентгенограммы в передне-задней проекции, а при необходимости — в других проекциях.
Также для подтверждения повреждения лопатки используют метод компьютерной томографии, который помогает с точностью определить характер травмы.
Своевременно оказанная первая помощь при переломе лопатки — залог дальнейшего успешного лечения.
Первое, что нужно сделать — обеспечить неподвижность руки.
Для этого конечность со стороны повреждения подвешивают на используемую в таких случаях косынку, а в подмышки подкладывают валик или просто шар ваты. Вместо косынки можно использовать специальную повязку.
Для уменьшения болевого синдрома пострадавшему дают один из самых эффективных обезболивающих препаратов и в положении сидя отправляют в лечебное учреждение.
Первая помощь при травме способна не только уменьшить страдание больного, но и не допустить повреждения нервов, сосудов, разрывов мышц, кожи, смещения отломков.
Запрещено самостоятельно исправлять положение кости, вправлять ее.
Лечение любого вида перелома лопатки начинается с введения обезболивающего средства в место травмы.
В лечении осколочных переломов без смещения, как правило, применяется консервативный метод. Изначально проводится иммобилизация.
При переломе лопатке применяются:
- повязки Дезо;
- укрепляющих гипсовых бинтов;
- отводящих шин;
- торакобрахиальных гипсовых повязок.
Дополнительно при при переломе лопатки назначается ЛФК для пальцев, кисти, локтя.
Выздоровление наступает через 4-5 недель после травмы, а полная работоспособность — через 2 месяца.
Перелом шейки часто сопровождается смещением. Поэтому доктор назначает лечение на скелетном вытяжении. Такой метод лечения продолжается 1 месяц.
Затем конечность кладут на специальную подушку и выполняют лечебные упражнения. Курс гимнастики — 2 недели.
При переломе акромиального отростка со смещением и шейки без смещения используется гипсовая торакобрахиальная повязка или отводящая шина.
Иммобилизация в таком случае длится от 4 до 6 недель.
Хирургический метод лечения назначается в сложных случаях, когда налицо вероятность грубого нарушения функции плечевого сустава.
Как правило, такое состояние способно возникнуть при переломах с сильным смещением отломков.
Операцию выполняют под местной анестезией. Больной ложится на живот, ему отводят руку в сторону. По наружному краю лопатки выполняют разрез, разделяющий мышцы.
Затем открывают шейку лопатки, скрепляют отломки специальными пластинами из высокопрочного материала.
После операции на 1,5 месяца накладывается торакобрахиальная повязка.
Перелом лопатки способен привести к нарушению двигательной функции руки.
Если повреждение произошло в суставной впадине кости, покрытой хрящом, где есть соприкосновение с головкой плечевой кости, то можно ожидать вывихов в плечевом суставе. Причина — невозможность удерживать отломками суставной впадины головку плечевой кости.
Переломы подобного рода часто сопровождаются повреждениями хряща, который, в свою очередь, провоцирует возникновение артроза плечевого сустава.
При повреждении шейки лопатки часто возникает боль и вывихи.
Перелом самого тела лопатки со смещением способен вызвать ее деформацию, что препятствует нормальному скольжению лопатки по ребрам.
В результате может появиться постоянные болевые ощущения и хруст во время движения. Такие последствия часто возникают при срастании перелома лопатки со смещением.
После хирургического вмешательства также могут возникнуть осложнения в виде:
- привычных вывихов;
- артрозов;
- синдрома соударения;
- ограничения движения;
- невропатии;
- атрофии мышц.
Хирургическое лечение в некоторой степени не позволяет развиться нежелательным осложнениям, которые довольно трудно поддаются лечению.
Для эффективного лечения повреждений лопатки огромную роль играет правильная реабилитация, способная уменьшить боли и наладить работу руки. Она включает в себя, прежде всего, лечебную физкультуру.
После проведения всех необходимых манипуляций, когда рука зафиксирована, на 2 день можно приступать к ЛФК, которая заключается в выполнении упражнений для пальцев, лучезапястного сустава, мышц плеча.
В некоторых случаях, если после накладывания повязки Дезо прошло 10 дней, руку больного, согнутую в локте укладывают на косынку.
Таким образом пострадавший выполняет упражнения для пальцев, локтя, лучезапястного и плечевого суставов. Если после травмы прошло около 2 недель — можно выполнять маховые движения рукой.
Перелом шейки лопатки требует уложения руки на отводящую шину сроком на 30 дней. В этом случае, также на 2 день можно приступать к выполнению простых упражнений для пальцев, локтя, лучезапястного сустава.
При закрытых переломах физкультура назначается на 4-5 день, при открытых — необходимо дождаться заживления раны.
После сращения перелома лопатки еще некоторое время необходимо продолжать выполнять упражнения для рук. При этом можно с успехом использовать гимнастическую палку или гимнастическую стенку.
Постепенно нужно увеличивать и нагрузку, и амплитуду движений.
При регулярных занятиях, которые необходимо поводить довольно часто — до 6 раз в день полное выздоровление наступает в течение периода времени от 2 до 2,5 месяцев.
Вовремя оказанная помощь, направленная на уменьшение страданий больного, на сохранение от повреждений нервов, сосудов, кожи, мышц, а также повторного смещения отломков способна уберечь от тяжелых осложнений.
А правильно назначенное лечение в сочетании с лечебной гимнастикой позволит максимально быстро восстановить работу лопатки после перелома.
Боль под левой лопаткой — явление достаточно частое. Она может быть вызвана просто неудобным положением тела или неловким движением (мышцу потянуло), а может быть признаком более тяжелых заболеваний, например, инфаркта миокарда. Наблюдается она как у мужчин, так и у женщин, и даже дети иногда жалуются на покалывание под левой лопаткой сзади.
Давайте же вместе разберемся, чем может грозить нам боль под лопаткой слева. Начнем с того, что вспомним, какие органы находятся в этой области. Ведь чаще всего, какой орган рядом, тот и болит. Хотя бывает и так, что боль иррадиирует по ходу нервных волокон далеко от патологического очага.
Посмотрим на наше тело сзади: левая лопатка лежит на ребрах, формирующих грудную клетку, и между каждым ребром находится межреберный нерв и межреберные сосуды в специальной выемке. Их соединяют между собой межреберные мышцы и связки.
Центральнее от лопатки находится позвоночный столб, внутри которого расположен спинной мозг. От него-то и отходят межреберные нервы. Лопатка сзади окружена хорошо развитыми мышцами спины. Вместе с реберным каркасом слева она защищает с левой стороны легкое, сердце, желудок, поджелудочную железу и селезенку, а также важнейший сосуд нашего тела, вернее грудную его часть, — аорту.
Исходя из такого краткого анатомического обзора, все причины боли под левой лопаткой можно разделить на две большие группы:
- Боли, связанные с патологией опорно-двигательного аппарата и мышечные боли, в том числе неврогенного характера.
- Боли, связанные с патологией внутренних органов (сердечно-сосудистая патология, болезни органов дыхания, заболевания желудочно-кишечного тракта и селезенки).
Чтобы узнать, почему болит под левой лопаткой, следует пройти комплексное обследование, которое, исходя из конкретных жалоб и данных осмотра, назначит лечащий врач. Ведь боли при разных заболеваниях будут различаться по характеру, интенсивности и провоцирующим факторам.
Если спина болит под левой лопаткой сзади, то чаще всего, причиной является патология позвоночника, например остеохондроз или межпозвоночная грыжа, или сколиоз грудного отдела позвоночника.
- При остеохондрозе, грыже и других дегенеративных заболеваниях позвоночного столба (спондилез, спондилолистез, спондилит и тому подобных) сдавливаются корешки спинномозговых нервов, при этом появляется сильная боль. Она может быть постоянной, а может быть в виде прострелов, всегда иррадиирует под лопатку на стороне поражения. А в позвоночнике появляется неприятное ощущение, будто в него «вбили кол».
- Боль иррадиирует под левую лопатку и при патологии шейного отдела позвоночника, так как к ней подходят некоторые ветви шейных спинномозговых нервов.
- Причиной сильной боли под левой лопаткой может быть и левосторонний плече-лопаточный периартрит, так как акромиальный отросток лопатки и суставная впадина непосредственно участвуют в образовании и укреплении плечевого сустава.
- Ноющая боль под левой лопаткой сзади появляется при лопаточно-реберном синдроме. Она, как правило, располагается по внутреннему краю лопатки, одновременно очень сильно болит в области шейного отдела позвоночника и в плечевом суставе на стороне поражения. Причиной этой патологии является переохлаждение, травма или перенапряжение.
- Еще одной причиной является межреберная невралгия слева. Отличить такую боль несложно, так как она распространяется обычно по всему межреберному промежутку. При этом трудно поворачивать туловище, часто наблюдаются парестезии — ползание мурашек по коже пораженного межреберья. Человек становится раздражительным, что еще больше усугубляет патологический процесс.
- Онкологические заболевания. Опухоль может располагаться непосредственно в лопатке, и тогда кость подлежит удалению (скапулэктомия).
В других случаях раковый процесс отмечается в спинном мозге или позвоночнике, при этом происходит сдавление грудных спинномозговых корешков, и боль иррадиирует в лопаточную область.
Острая боль под левой лопаткой может быть обусловлена такими серьезными заболеваниями, как стенокардия (грудная жаба) и инфаркт миокарда, а также миокардит, перикардит и расслаивающая аневризма аорты.
- При стенокардии приступ возникает резко после физической нагрузки и сопровождается давящей болью за грудиной, иррадиирующей под левую лопатку, в левую руку и даже в левый угол нижней челюсти. В покое приступ обычно купируется. В тяжелых случаях требуется прием лекарственных препаратов. У «сердечников со стажем» в кармашке всегда имеется нитроглицерин на всякий случай.
При инфаркте миокарда нитроглицерин не поможет. Это главное отличие некроза сердечной мышцы, обусловленного резким нарушением кровообращения в сердечной мышце.
Боль под правой лопаткой сзади со спины также может говорить о болезнях внутренних органов.
Боль при инфаркте жгучая, отдает под левую лопатку, а при заднем инфаркте она может быть единственным проявлением данного заболевания. Снять такой приступ может только инъекционное введение «сердечных» препаратов и анальгетиков.
- При миокардите и перикардите боль обычно носит ноющий характер, нередко сопровождается повышением температуры и ночными ознобами. Воспаление сердечной мышцы и сердечной сумки чаще бывает инфекционного характера. Бактерии попадают в сердце с током крови.
- Расслаивающая аневризма восходящей аорты приводит к повышению нагрузки на клапан между левым предсердием и желудочком, при этом развивается недостаточность аортального клапана и венозный застой в легких. В тяжелых случаях нарастает сердечно-легочная недостаточность и развивается отек легких. Сосудистая стенка в зоне аневризмы тонкая, поэтому велик риск кровотечения в грудную полость.
- При высоко расположенных язвах желудка и гастроэзофагеальном рефлюксе может отмечаться тупая тянущая боль под левой лопаткой, часто она сопровождается жжением, нарастающим в ночные часы.
Такие пациенты должны пить не менее 2,5 литров воды и кушать малыми порциями, но почаще. При язве характерной является связь боли с приемом пищи. Чаще всего пациента беспокоят приступы боли натощак — тупые, ноющие. Спровоцировать болевой синдром может прием раздражающих желудочную слизистую продуктов, например, чеснок, лук и кофе.
- Резкая колющая боль под левой лопаткой или в эпигастральной области (как ножом кольнули) может быть следствием прободения язвы.
Прободением или перфорацией язвы называется значительное истончение стенки желудка в зоне язвенного дефекта с образованием отверстия в его дне, через которое в брюшную полость попадает желудочное содержимое. При прободной язве в тяжелых случаях развивается перитонит (воспаление брюшины).
- При панкреатите боль носит опоясывающий характер и редко бывает односторонней. Приступ развивается после злоупотребления жирной, жареной и соленой пищи, сопровождается рвотой, метеоризмом и другими симптомами диспепсии (нарушения пищеварения). Иногда его можно купировать только наркотическими анальгетиками.
При левосторонней пневмонии (воспаление легких) боль умеренной интенсивности, сопровождающаяся кашлем с мокротой и хрипами в легких, также будет беспокоить в зоне левой лопатки. При этом нередко отмечаются «свечки» температуры.
Плеврит (воспаление плевры) может быть сухим или гнойным. Оба вида этой патологии сопровождаются выраженной болью при дыхании, при этом человек бережет пораженную сторону: дыхание становится более поверхностным.
При гнойном плеврите обязательно выполняется пункция с последующим анализом отделяемого и дренированием плевральной полости.
Крайне редко боль в области лопатки слева появляется при травмах селезенки. Ее повреждение приводит к внутрибрюшному кровотечению. При неполном, так называемом двухфазном разрыве сначала человек чувствует себя замечательно, однако отмечает дискомфорт в области нижнего угла левой лопатки. Эта патология всегда требует экстренного хирургического вмешательства.
Обследование назначается в зависимости от того, какое заболевание доктор считает причиной боли в лопатке в каждом конкретном случае.
- При патологии опорно-двигательной системы в области левой лопатки в первую очередь выполняется рентгенографическое исследование позвоночника, а также МРТ (подробнее здесь) или КТ (подробнее здесь).
- Для диагностики сердечно-сосудистых заболеваний назначают ЭКГ и ультразвуковое сканирование сердца.
- При подозрении на патологию органов желудочно-кишечного тракта проводят эзофагогастродуоденоскопию и УЗИ органов брюшной полости.
- Болезни легких также диагностируют по выявленным изменениям на рентгенограмме.
- Поставить диагноз при травме селезенки помогает тщательный сбор анамнеза, ультразвуковое исследование и обзорная рентгеноскопия брюшной полости.
Выбор метода лечения боли под левой лопаткой будет зависеть только от причины ее появления.
Ведь недостаточно купировать боль приемом анальгетика: при неустраненной причине она снова вернется.
Для каждого заболевания, разработаны свои схемы лечения. В них обязательно входят рекомендации по режиму и питанию. Подробно расписана медикаментозная терапия. Многообразие лекарственных препаратов позволяет комбинировать их наиболее успешно при данном конкретном заболевании.
При неэффективности консервативной терапии показано хирургическое вмешательство. А при некоторых заболеваниях (прободная язва, межпозвоночная грыжа больших размеров, разрыв селезенки) оно будет единственно возможным способом лечения.
источник