Побочные эффекты прививки от клещевого энцефалита появляются при наличии индивидуальной непереносимости к активным веществам препарата, несоблюдении правил вакцинации, нарушении инструкции после укола. Покраснение, припухлость, незначительный дискомфорт к осложнениям не относятся – обычная реакция организма на введение постороннего вещества, повреждение кожного покрова.
Прививка от клещевого энцефалита является обязательной для определенной категории населения. Ежегодно санэпиднадзор обновляет информацию относительно эпидемиологической ситуации на территории России. Люди, находящиеся в опасной зоне, должны пройти вакцинацию, вне зависимости от того, живут они там постоянно либо пребывают временно.
Перед осуществлением процедуры нужно ознакомиться с перечнем прямых, относительных противопоказаний. При игнорировании этот момента возникают серьезные осложнения, вплоть до летального исхода.
Прямые противопоказания к вакцине от клещевого энцефалита:
- туберкулез;
- сахарный диабет;
- эпилепсия;
- недостаточность сердечно-сосудистой системы;
- инфекционное поражение почек;
- ревматизм;
- заболевания крови;
- онкология;
- эндокринные патологии;
- повышенная склонность к аллергии, особенно на куриные яйца;
- воспаление соединительной ткани.
Относительные противопоказания к вакцине от клещевого энцефалита:
- повышенная температура тела;
- перенесенное вирусное, респираторное заболевание менее 14-30 дней тому назад, в зависимости от вида применяемой вакцины;
- аллергическая сыпь;
- беременность;
- лактация;
- детский возраст до 1 года;
- плохое самочувствие неясной этимологии;
- менструация у женщин.
Относительные противопоказания связаны с ослаблением иммунитета под воздействием различных факторов. Введение вакцины от клещевого энцефалита предусматривает мгновенную реакцию иммунитета с последующей выработкой антител к возбудителю. Если система ослаблена, снижаются защитные функции, появляются осложнения, снижается либо не наступает желаемый эффект. По этой причине нельзя ставить прививку от клеща при простуде, вирусной, бактериальной инфекции.
При угрозе инфицирования младенцам вводят вакцину в возрасте от 6 месяцев. Предварительно требуется осмотр педиатра, аллерголога.
После прививки нельзя мочить водой место укола сутки. При попадании влаги развивается аллергическая реакция. Появляется отек, масштабное покраснение, припухлость, жжение, зуд. Часто наблюдается общее ухудшение самочувствия.
- купаться в ванной;
- принимать душ;
- посещать баню, сауну;
- переохлаждаться;
- перегреваться.
На следующие сутки приступают к обычному образу жизни при отсутствии осложнений, хорошем самочувствии. Ребенок должен находиться под постоянным контролем взрослых трое суток.
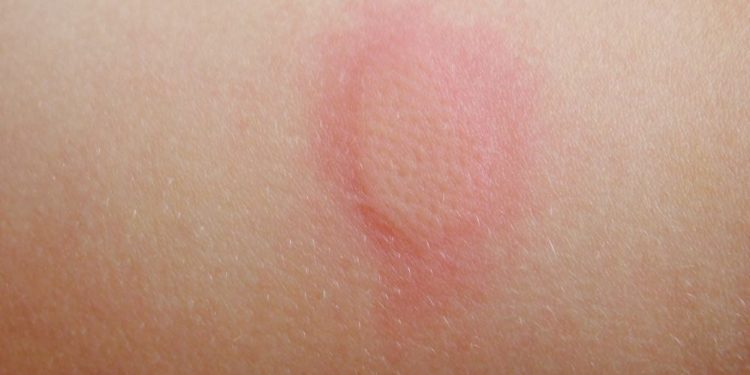
Обычная реакция организма на прививку от клещевого энцефалита: покраснение в месте укола, припухлость, уплотнение, жар по всему предплечью, незначительный зуд, боль. Состояние нормализуется в течение 2 дней, покраснение и уплотнение проходит в течение недели.
Реакция на прививку от клещевого энцефалита у детей выражена ярче, практически всегда повышается температура тела до 38 градусов Цельсия.
Появляются в первые сутки после укола:
- слабость;
- недомогание;
- снижение трудоспособности;
- сонливость или бессонница;
- раздражительность;
- тошнота;
- головная боль;
- повышение температуры;
- высыпания на коже;
- боль, ломота в мышцах;
- отекание конечностей.

Болит рука после прививки максимум 3 дня, если состояние не нормализуется, болезненные ощущения относят к осложнениям от прививки. Самочувствие приходит в норму в течение недели, если держится температура дольше 2 дней, нужно обратиться за помощью к специалисту.
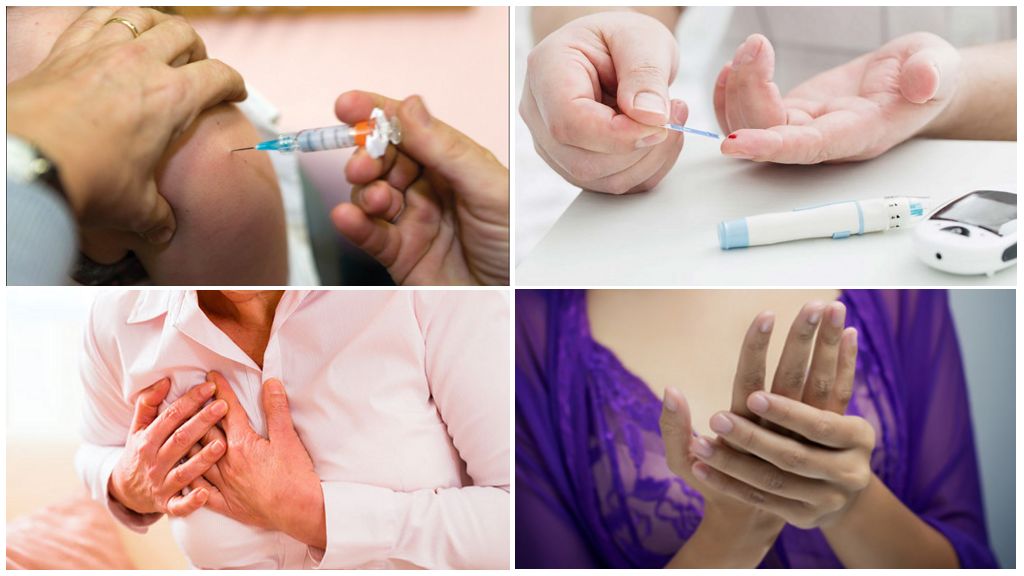
Аллергия на прививку проявляется местной реакцией: покраснение, припухлость, отек, зуд, уплотнение, общей – тошнота, рвота, головокружение, слабость, потеря сознания, нарушение сердечного ритма, изменение артериального давления, затруднение дыхания. В тяжелых случаях приводит к отеку Квинке, смерти. Часто такие последствия прививки от клещевого энцефалита появляются при отсутствии первичного обследования пациента врачами, незнании больного об аллергии на компоненты вакцины.
Отличаются от симптомов у взрослых силой проявления. Побочные эффекты у детей ярче выражены, появляются в первые сутки после укола. Плохое самочувствие наблюдается около 3 суток.
- повышенная температура тела;
- аллергическая сыпь;
- отек плеча;
- слабость;
- лихорадка;
- тошнота;
- рвота;
- боль, ломота в мышцах.
К серьезным осложнениям относят потерю сознания, галлюцинации, бред, нарушение координации движения, нехватка кислорода, сухой кашель. Такие симптомы свидетельствуют о сильной аллергической реакции на препарат, развиваются в течение 1 часа. Если температура от прививки от клещевого энцефалита у ребенка держится больше 3 дней, сообщают педиатру.
Если покраснела и опухла рука, ничего делать не надо. Это нормальная реакция организма. Запрещается использовать местные противовоспалительные, антигистаминные, противоаллергические средства, греть.
Если поднялась температура, разрешается применять жаропонижающие препараты. Детям дают Ибупрофен, Нурофен, Парацетамол, взрослым – любое средство с аналогичным действием.
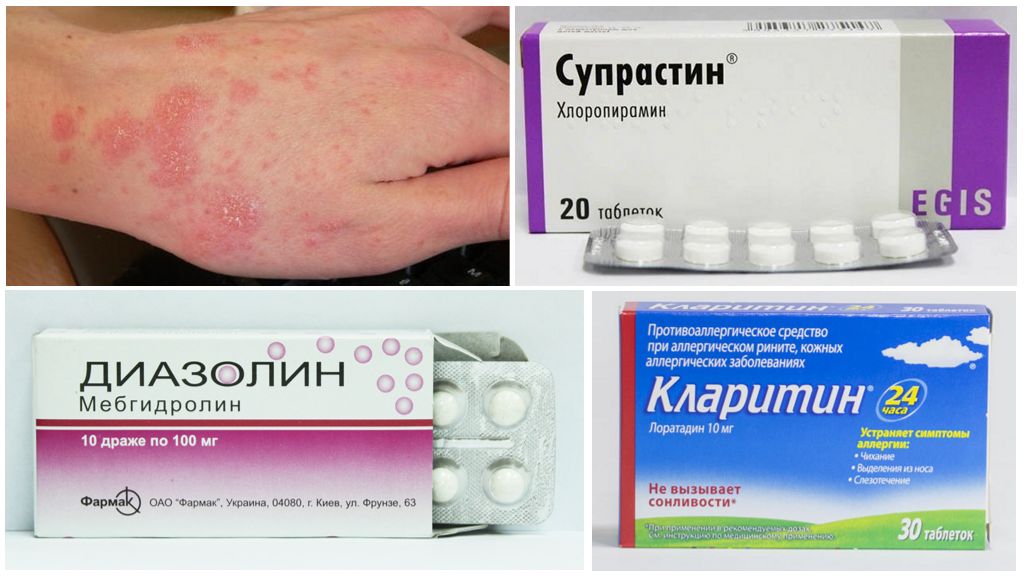
Если поставили прививку, появилась сыпь, ухудшается самочувствие, рекомендуется принять антигистаминный препарат – Кларитин, Диазолин, Супрастин, Эль-Цет, Эдем, др. Пить таблетки нужно максимум 5 дней. При повышенной склонности к аллергии, а также детям любого возраста, следует принимать антигистаминные лекарства за 2 суток до укола, 5 дней после.
При возникновении трудностей с дыханием, головокружения, изменении сердечного ритма, артериального давления следует немедленно вызывать скорую помощь.
Побочные эффекты от вакцины намного слабее, нежели симптомы, последствия, осложнения клещевого энцефалита. Прививка является единственным надежным способом профилактики смертельно-опасного заболевания. Полный курс уколов защищает максимум 3 года, затем схему повторяют при необходимости. Заболеть энцефалитом после прививки можно, но таких случаев чрезвычайно мало.
Последствия, осложнения при введении вакцины зависят от качества препарата, квалификации специалиста, соблюдения правил хранения средства. Легче переносятся импортные препараты, от клещевого энцефалита прививка делается после болезни вирусной, бактериальной этимологии через 2 недели. Отечественную вакцину вводят только через 30 дней полного выздоровления.
При наличии прямых противопоказаний к введению профилактического препарата, соблюдают обычные правила безопасности:
- ношение специальной одежды в местах возможного заражения;
- применение репеллентов;
- тщательный осмотр тела каждых 2 часа;
- своевременное обращение к медикам после укуса клеща.
Отправлять возбудителя инфекции на обследование в лабораторию нужно в течение 2 суток после извлечения. Клеща помещают в стеклянную банку на влажную ватку.
Как альтернативный вариант принимают таблетки вместо прививки с иммуностимулирующим, иммуномодулирующим воздействием. Противовирусным эффектом обладают средства – Йодантипирин, Афлубин, Ремантадин. Принимают по схеме, указанной в инструкции.
источник
Многие годы пытаетесь избавиться от ПАРАЗИТОВ?
Глава Института: «Вы будете поражены, насколько просто можно избавиться от паразитов принимая каждый день.
Сегодня очень остро стоит вопрос о необходимости прививок от клещевого энцефалита. Такой способ защиты от укуса клеща является самым эффективным.
Заблаговременная вакцинация убережёт не только вас, но и ваших близких.
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Вакцина вводится под кожу, оставляя небольшую рану. Через неё легко могут попасть возбудители инфекционного заболевания, а вода сохраняет в себе различные микробы.
Поэтому на вопрос: «Можно ли мочить прививку от клещевого энцефалита?» Большинство врачей отвечают – нет. Врачебным рекомендациям необходимо следовать около двух дней.
Сам энцефалит – довольно тяжёлый недуг, который влечёт за собой воспаление головного мозга. А там и множество неприятностей:
Толчком для развития такого недуга является укус клеща. Заражённые насекомые при укусе со слюной заносят инфекцию в организм человека.
Не думайте, что все клещи опасны. Такое мнение – заблуждение. Но обезопасить себя все-таки стоит, поскольку болезнь может довести до инвалидного кресла и даже стать причиной смерти.
Симптомы могут оставаться незаметными на протяжении двух недель. Больной думает, что он просто простыл. В этот период наблюдаются головные и мышечные боли, возможна лихорадка.
Затем инфекция прогрессирует и здесь уже признаки энцефалита проявляются более ярко:
- сильная головная боль;
- высокая температура тела;
- медленная реакция на внешние раздражители;
- слабость;
- боль в шее;
- рвота.
Если вы заметили на себе укус клеща, первым делом обратитесь к врачу. Специалист сможет аккуратно и без последствий для вашего здоровья извлечь его.
К тому же только врачи смогут определить, заразен ли клещ и остановить развитие возможных осложнений.
Прививка от клещевого энцефалита рекомендуется исключительно всем, вне зависимости от возраста.
Есть категория людей, которым очень важно проводить своевременную вакцинацию:
- люди, которые работают на природе;
- если человек переезжает в район с влажными климатическими условиями и в лесные зоны;
- заядлые рыболовы и охотники.
Заблаговременная иммунизация обезопасит отдыхающего от возможного заражения.
Наилучший период проведения прививки – в октябре и ноябре, поскольку до клещевого сезона в запасе будет полгода. Организм сможет адаптироваться и выработать необходимый иммунитет от энцефалита.
Иногда люди прививаются за месяц до периода клещевой активности. Но такой способ не даёт высокой гарантии защиты.
Сегодня вакцинацию можно сделать практически в любом медицинском учреждении, прививка не отнимает много времени.
Наиболее популярные виды вакцин.
| Название | Возрастная группа | Схема |
| ЭнцеВир | Взрослые, дети от трёх лет | · В назначенный день · Через год после второй дозы · Вторую вакцину вводят спустя полмесяца после первой дозы |
| Энцепур (взрослый) | Взрослые | · В назначенный день · Вторую вакцину вводят спустя неделю после первой · Третью спустя полмесяца после второй · Четвертую через год-полтора |
| Энцепур (детский) | Дети 1–12 лет | Смотрите схему для взрослых |
| ФСМЕ-ИММУН (Джуниор) | Дети 1–16 лет | · В назначенный день · Вторая вакцина через полмесяца после первой · Третья через 9–12 мес. от второй |
| ФСМЕ-ИММУН (Инжект) | С 17 лет | Смотрите схему для взрослых |
Все мы помним о том, что нельзя чесать прививку и практически каждый из нас задавался вопросом: можно ли мыться после прививки?
Введение любой вакцины нарушает целостность кожного покрова. На коже появляется небольшая ранка. Через такую микротравму в организм легко могут проникнуть различные бактерии и инфекции.
Мочить место после прививки от клещевого энцефалита не рекомендуется. Категорически запрещается в течение первых двух дней:
- париться в бане;
- принимать горячие ванны;
- тереть кожу при помощи мочалки.
Если вы случайно намочили прививку, не волнуйтесь. Просто аккуратно промокните кожу, используя сухую салфетку либо полотенце.
Сколько врачей, столько и мнений. Если одна половина против любого попадания влаги на прививку, то другая говорит о том, что можно мыться после вакцинации. Главное, не подвергать кожу механическому воздействию и распариванию.
Дело в том, что кожа после проведения вакцинации и без того болезненная и воспалённая. Высокая температура воды может только ухудшить воспаление, а затем и вызвать лихорадку, отёчность и другие неприятности.
Если у вас заметная реакция на вакцину, кожа сильно припухла и болит, то мойтесь по частям. За день хуже вам не станет от таких водных процедур. Зато вы будете спокойны, что не спровоцировали развитие осложнений.
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Естественно, не стоит расслабляться и идти купаться на пляж либо в бассейн сразу после вакцинации. Но если просто примете душ без мочалки, то хуже вам от этого не станет.
На страницах форумов можно увидеть множество высказываний типа «Мочила прививку, мылась под душем. Купайтесь, ничего не произойдёт». Стоит помнить, что клещевым энцефалитом заболевают немногие из укушенных.
Статистика гласит, что заражению подвергаются приблизительно пять процентов из тех, кто обнаружил на коже клеща.
Есть ряд причин, по которым может быть отказано в проведении вакцинации:
- беременность;
- аллергия на продукты питания;
- эпилепсия;
- инфаркт;
- злокачественная опухоль;
- высокая температура, особенно вызванная острыми либо хроническими инфекциями;
- наличие туберкулёза;
- бронхиальная астма;
- сахарный диабет;
- заболевание крови;
- нарушение работы почек.
Ответ – нет. Алкоголь – это токсины. После прививки от клещевого энцефалита организм начинает активную борьбу с вирусом. Если вы выпьете, то организму придётся вынести колоссальную нагрузку и одновременно заниматься ещё и с выведением токсинов.
Употребление спиртного сводит на нет всю эффективность вакцины. Очень опасно принимать алкоголь в первые три дня с момента вакцинации, поскольку организм в это время сильно перегружен.
Если вы не сдержались и «приняли немного на грудь», то здесь уже важно качество и количество выпитого.
Несмотря на невысокий градус, самым опасным в этой ситуации является пиво (в особенности дешёвое и крепкое). У настоящего пива в состав входят натуральные компоненты, а не разведённый спирт с добавками. К тому же пиво чаще всего выпивают в большем объёме, нежели крепкие напитки.
Рекомендуется немного воздержаться от употребления спиртных напитков, дабы не навредить самому себе. Десять суток – это небольшой срок, ведь на другой чаше весов собственное здоровье.
Альвеококкоз – это распространенное паразитарное заболевание. На нашей планете есть множество природных очагов гельминтоза, которые циркулируют среди дикой фауны. Среди них:
- страны Центральной Европы;
- прерии Южной Америки;
- Северная Канада и Аляска;
- Средняя Азия;
- Республики Закавказья;
- Дальний Восток;
- Западная Сибирь;
- Волго-Вятский район;
- Поволжье;
- Чукотка.
В природе популяцию возбудителей заболевания – паразитов поддерживают лемминги, песцы, лисицы, мыши полевки, ондатры, бобры, выдры, нутрии. Среди людей альвеококкоз печени диагностируются довольно часто и составляет 8-10 человек на 100 тысяч населения. Учитывая особую опасность данного заболевания, высокий процент смертельных исходов и его распространенность на территории России, есть необходимость информировать население о его причинах, симптоматике, течении и вероятном прогнозе лечения.
Возбудителем заболевания альвеококкоз является личинка цепня Эхинококкус Мультикулярис — альвеококк. Это ленточный паразит, в строении которого различают:
- головку или сколекс, снабженную 30-32 крючьями для лучшей фиксации в организме хозяина;
- 2-5 члеников, в которых у половозрелых самок формируется шаровидная матка с яйцами.
Альвеококк в процессе развития превращается в личинку, имеющую 6 крючьев.
По своему характеру альвеококкоз печени имеет много общих черт с таким заболеванием, как альвеолярный эхинококкоз. Их возбудители принадлежат к одному семейству. Но в отличие от него при альвеококкозе образуются многокамерные патологические кисты, которые носят название ларвоцисты.
Ларвоцисты состоят из скопления пузырьков, в каждом из которых развивается от 1 до 3-х головок паразита. Пузырьки-камеры растут путем почкования кнаружи, поражая при этом ткани органа, в который попали с током крови.
В центре пораженных тканей образуются некротические очаги. Диаметр одной ларвоцисты достигает 15 см, в редких случаях они разрастаются до гигантских размеров – 35 см, вызывая быструю смерть хозяина.
Зрелая паразитическая киста альвеококк представляет собой скопление камер, плотно прижатых друг к другу и заполненных желтоватой или темной вязкой жидкостью, на срезе она похожа на ноздреватый сыр или пористый хлеб.
Среди людей альвеококкоз печени чаще всего поражает молодых и среднего возраста мужчин, которые промышляют охотой.
В организме, вышедшая из пузырька-камеры личинка, попадает с током крови в печень, где начинает размножаться, формируя ларвоцисту. Паразитарный узел подобно раковой опухоли прорастает в кровеносные и лимфатические сосуды, в сальники, диафрагму, ткани поджелудочной железы, в почки, надпочечники и легкие. Часть пузырьков-камер мигрирует по организму и поражает отдаленные органы и ткани, чаще всего – головной мозг.
Попадая в легкие, развивается альвеококкоз легких.
В диких очагах окончательным хозяином личинок гельминта альвеококка являются теплокровные животные-хищники.
Если населенный пункт располагается близко к лесу или реке, то паразиты поселяются в кишечнике домашних животных – собак и кошек. С их испражнениями яйца паразитов попадают в окружающую среду и создают очаги обсеменения.
Есть несколько путей попадания яиц гельминтов в организм человека:
- Фекально-оральный. Паразиты попадают из очагов обсеменения в рот при сборе грибов, ягод, трав, при употреблении воды из неизвестных источников.
- Контактно-бытовой. Гельминты попадают в организм при снятии шкур с диких животных, при разделке туш, из шерсти зараженных животных (редкий, но возможный путь передачи).
- Аспирационный. Яйца могут попасть в легкие при вдыхании пыли из зараженных мест.
Человек и грызуны являются промежуточными хозяевами для альвеококков. В их организме альвеококк созревает в ларвоцистах.
Шакалы, лисы, собаки, песцы заражаются, поедая грызунов. В их тонком кишечнике из пузырьков-камер выходят головки-сколексы паразитов, которые цепляются за стенки кишечника и растут, формируя членики с яйцами.
Цикл от времени попадания в организм хищников до выделения ими яиц паразитов с испражнениями составляет 30-35 дней.
При фекально-оральном и контактном способе передачи яйца паразитов попадают в тонкий кишечник человека. Вышедшие из них личинки, внедряются в стенки органа и попадают в кровеносные и лимфатические сосуды, по которым мигрируют в органы, оседают там и начинают образовывать многокамерные ларвоцисты.
Альвеококкоз правой доли печени – тяжелое заболевание и тяжесть течения его связана с тем, что паразитарные кисты формируются в организме человека несколько лет. Постепенно пузырьки-камеры заменяют собой ткани пораженного органа.
Альвеококкоз появляется на стадиях, когда нарушаются физиологические процессы – обмен веществ в клетках, кровоток, функциональная работа тканей, а также появляются метастатические вторичные очаги.
Альвеолярный эхинококкоз и его патология связаны с рядом процессов, происходящих в организме человека:
- Личинки гельминтов выделяют во внутренние полости организма продукты своей жизнедеятельности — токсины, из-за чего возникают различные аллергические реакции и лихорадочные состояния.
- Растущая ларвоциста сильно сдавливает окружающие ткани, в результате чего нарушается нормальное функционирование пораженного органа. Если очаг находится в печени, то у человека проявляется механическая желтуха, в мозге – признаки энцефалита или менингита. Большинство диагностированных случаев альвеококкоза в мире связано с токсическим поражением печени.
- Снижение иммунитета вследствие того, что антитела крови начинают уничтожать пораженные клетки.
- Возникновение новых ларвоцист при метастазировании их в другие органы и ткани организма.
Ларвоцисты – узловые кистоподобные образования, в которых идет воспалительно-некротический процесс. У них нет плотной наружной капсулы, благодаря чему они активно нарастают, вытесняя здоровые ткани.
Соединительная ткань печени вокруг пузырьков образует фиброзные участки. На этом фоне у больных часто возникают абсцессы, развивается холецистит, а в запущенных случаях дело заканчивается циррозом печени.
Когда рост ларвоцист достигает максимума, то альвеококкоз уже не поддается лечению.
В течении болезни альвеококкоз, выделяют 3 периода:
Альвеококкоз бывает медленнотекущим, быстро прогрессирующим и злокачественным. Зафиксированы случаи, когда доклиническая бессимптомная стадия альвеококкоза длилась от 5 до 10 лет. В это время сенсибилизация, т.е. повышение чувствительности организма к токсинам гельминта, может привести к появлению крапивницы и кожного зуда.
На ранних стадиях у больного наблюдается увеличение печени, тяжесть и тупая боль с правой стороны, нередко возникают приступы тошноты. Лабораторные биохимические исследования крови в этот период показывают увеличение общего количества белка и гамма-глобулинов. Со стороны общеклинического анализа крови наблюдается повышение СОЭ.
В клинический период врачи обнаруживают асимметрию живота пациента.
При пальпации области печени нащупывается плотный узел с неровной поверхностью. Если он занимает центральное положение, то пальпация не дает результатов.
Больного мучают приступы печеночной колики, различные нарушения со стороны пищеварения – изжога, чувство переполненности в желудке, отсутствие аппетита. Если имеет место распад и некроз тканей, то пациенты жалуются на боли в правом подреберье, повышение температуры, слабость и апатию.
В период разгара болезни при пальпации нащупываются множественные узлы – каменистая плотность печени. Биохимические исследования крови показывают признаки воспаления.
Большинство наблюдаемых больных с альвеококкозом и в разгар болезни остаются в удовлетворительном состоянии. В термальную стадию болезни состояние пациентов становится очень тяжелым – они сильно теряют вес, страдают от различных осложнений, у них наблюдается состояние иммунодефицита.
Диагностика альвеококкоза строится с учетом групп риска. Под подозрение попадают жители эндемичных районов, которые занимаются:
- охотой;
- сбором дикорастущих ягод и трав;
- выделкой шкурок диких животных;
- разделыванием туш дичи;
- выращиванием животных на зверофермах.
На ранних стадиях болезнь альвеококкоз ставится на данных аллергических тестов, которые показывают положительную реакцию с эхинококковым антигеном. Тест носит название реакция Касони и проводится внутрикожно.
Больному вводится стерильный фильтрат жидкости, взятый из эхинококкового пузыря, находящегося в легких или печени крупного рогатого скота. Через 20 минут проба оценивается положительно, если на коже появляется беловатый пузырек, вокруг которого образуется зона покраснения. Через 1-2 суток пузырек превращается в инфильтрат.
После этого диагноз уточняется с помощью лабораторных исследований:
- Иммулогических серологических реакций – РИГА, РЛА, иммуноферментного анализа.
- Полимеразных цепных реакций с выделением участков ДНК альвеококка. Тест обладает высокой специфичностью.
- Общего анализа крови, показывающего эозинофилию, увеличение СОЭ. На протеинограмме отмечается увеличение общего белка, снижение альбуминов, повышение гамма-глобулинов
- Биохимического анализа крови с печеночными пробами, в которых отмечается увеличение билирубина за счет прямой фракции, повышение тимоловой пробы, ЩФ.
- Общего анализа мочи, в котором возможны протеинурия, гематурия, лейкоцитурия и другие отклонения.
Одновременно с лабораторными тестами проводится рентгенография брюшной полости, ультразвуковое исследование, допплеровское сканирование печени. У пациентов обнаруживается альвеозный паразитарный узел, определяются его размеры и местоположение.
Более точные данные специалисты получают при обследовании на компьютерном томографе.
При необходимости диагностики сложных и спорных случаев течения болезни могут применяться лапароскопические исследования с забором биоматериала (если на 100% исключен эхинококкоз) и исследование печени с применением радиоизотопов.
С целью исключения метастазирования в головной мозг пациентам назначают магнито-резонансную томографию.
Альвеококкоз при диагностике нуждается в дифференциации от опухолевых заболеваний, поликистоза и цирроза печени, гемангиомы и туберкулеза.
Лечение альвеококкоза и эхинококкоза имеют схожий протокол. При установке точного диагноза больного госпитализируют в стационар.
Основной метод лечения патологии – хирургический. Он применяется, если нет признаков прорастания паразитарных узлов в соседние органы и ткани, а также при отсутствии метастазирования ларвоцист.
При полосной операции удаляется пораженная доля печени с максимальным сохранением здоровых тканей. В 15% случаев у пациентов возможно полное иссечение паразитарного узла.
В случаях, когда резекция пораженного участка невозможна, проводят частичное вылущивание узла, выводят дренаж и осуществляют химиотерапию инфильтрата трипафлавином и раствором формалина.
Хорошие результаты показывает криогенная терапия, обкалывание узла и введение в кровеносные сосуды печени противопаразитарных препаратов. В ряде случаев паразитарная каверна подшивается и заполняется гранулятом.
Если имеет место сдавливание желчных протоков, проводится их стентирование. В послеоперационный период у трети пациентов наблюдаются осложнения. Смертность доходит до 15%.
После хирургического вмешательства пациентам назначается длительный курс противопаразитарных препаратов – левамизола, мебендазола и прочих.
Эффективней альвеококкоз лечится при помощи албендазола, который прописывают в терапевтической дозе – 20 мг на 1 кг веса больного в сутки. Пациенты принимают препарат в течение 2-4 лет под строгим контролем лечащего врача из-за его высокой токсичности.
Кроме того, в зависимости от результатов терапии врач производит коррекцию лечения. Если у пациента с альвеококккозом наблюдаются нарушения функционального состояния, то проводится симптоматическое лечение той или иной патологии.
Большие возможности для лечения заболевания открыли достижения в трансплантологии. Пациенты, перенесшие ортотопическую пересадку печени, получают возможность жить качественно и полноценно.
Больные, перенесшие данное заболевание, находятся на пожизненном диспансерном наблюдении. Раз в полгода они проходят УЗИ-обследование брюшной полости, при необходимости и другие виды инструментальных исследований, чтобы исключить возможные рецидивы. Контролируются общеклинические и биохимические анализы крови.
Бессимптомное течение альвеококкоза в большинстве случаев не позволяет диагностировать заболевание на ранних стадиях. Как правило, в стационар попадают пациенты, которым поздно проводить радикальное лечение.
Прогноз заболевания серьезный – без противопаразитарной терапии наблюдается 70-80% смертей в первые 10 лет. Основные причины летальных исходов – гнойные осложнения, перитониты, желудочные и кишечные кровотечения, метастазирование ларвоцист в головной мозг.
Самое частое осложнение альвеококкоза – механическая желтуха, которая возникает из-за сдавливания желчно-выводящих путей. Среди других можно назвать:
- лихорадки, сопровождающиеся сильными ознобами и проливными потами;
- прорывы ларвоцист в полость с возникновением перитонитов;
- абсцессы при присоединении бактериальных инфекций;
- свищи в печени, легких и плевре;
- аспирационную пневмонию;
- хронический громерулонефрит;
- почечную недостаточность;
- расширение кровеносных сосудов желудка и кишечника с кровотечениями;
- прорастание паразитарного узла через сальник и диафрагму в средостение, легкие и сердце.
Особой тяжестью отмечаются злокачественные альвеококкозы с метастазированием в головной мозг. В зависимости от локации ларвоцисты у пациентов наблюдаются очаговые или системные поражения нервной системы, неукротимая рвота, головокружения, парезы.
Скоротечный альвеококкоз с летальным исходом чаще фиксируется у пациентов с иммунодефицитными состояниями, беременных женщин и больных с тяжелыми хроническими сопутствующими заболеваниями.
Профилактика заболевания сводится к выполнению правил личной гигиены:
- Мыть руки после посещения леса и перед приемом пищи на пикниках.
- Тщательно мыть ягоды и обдавать их кипятком перед употреблением в пищу.
- Следить за состоянием здоровья домашних животных. Делать им прививки и периодически показывать ветеринару.
В эндемических очагах альвеококкоза рекомендуется проводить дератизацию, с целью уничтожения мелких грызунов, являющихся промежуточными хозяевами личинок гельминтов, два раза в год в профилактических целях осуществлять скрининг домашних животных с назначением курса дегельминтизации.
Несмотря на достижения современной науки, альвеококкоз остается серьезной медицинской и хозяйственной проблемой. Для лечения больных необходимы специально оборудованные отделения, оснащенные инновационным диагностическим оборудованием. Отдельное внимание надо уделить подготовке специалистов – хирургов, реаниматологов, врачей-лаборантов, медицинских сестер.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Здравствуйте. Сделала первую прививку от клещевого энцефалита 28 марта 2011 года. После этого 1 апреля заболела. Насморк горло. После добавились дикие головные боли в лобной части иногда височной. Боли уже длятся неделю. Помогают от них лишь обезболивающие и то ненадолго. Может ли это быть от прививки, либо это просто совпадение?
В обязательном порядке обратитесь для личной консультации к врачу невропатологу. Необходимо исключить осложнения после произведенной прививки.
Мне 39 лет.
В мае поставила прививку от КЭ. Долго болела рука, общее состояние ухудшилось, головные боли, утомляемость, похудела.
Может ли быть после прививки от клещевого энцефалита осложнение на сердце (тахикардия, сердечная недостаточность)?
Обычно, вакцины, применяемые для профилактики развития клещевого энцефалита, не вызывают осложнений со стороны сердечно-сосудистой системы (местные реакции возможны). Однако, в том случае, если вакцинация проводилась в период обострения любых хронических заболеваний, она могла привести к появлению подобных жалоб. Вам обязательно нужно пройти тщательное обследование для выявления точных причин ухудшения Вашего состояния. Для этого, необходимо пройти осмотр и обследование у терапевта, кардиолога и эндокринолога.
В школе моей дочери первокласснице поставили прививку от клещевого энцефалита.В тот день к ночи температура подскочила до 39.6 градусов,и вот уже 3 день после прививки температура колеблется в пределах до 37.5 и присоеденилась головная боль,что делать?помогите..
Подобная температурная реакция — вполне обычная реакция иммунной системы на вакцинацию, она может возникнуть при введении любой вакцины. Если головная боль интенсивная, приступообразная, обязательно покажите ребенка врачу (если не получится показать ребенка педиатру в поликлинике, вызывайте врача скорой помощи). Более подробно о различных побочных эффектах, которые могут возникнуть при введении вакцин, Вы можете прочитать в нашем тематическом разделе: Вакцина и вакцинация.
Здравствуйте распишу мой случай поточнее ,моей дочке первокласснице в среду 10 октября сделали прививку от клещевого энцефалита ночью в тот день поднялась температура до 39.6 гр.,на сл день 11 числа температура колебалась от 37.5 до 38.5 ,затем 12 октября вродебы стало получше и температура не превышала 37.4 градуса,но сильно беспокоила головная боль,сегодня же температура 37.7, 38.1 в общем снова стала повышаться,врачи говорят пить побольше жидкости,супрастин по 1 т -3 раза и анаферон,но почему же становится не лучше,а хуже может нужно системы какие то. помогите прошу вас. спасибо заранее .Добавлю что живём мы в маленьком посёлке нормальной квалифицированной помощи ждать не от кого,до города 7 часов на поезде,может ей системы какие нужно делать?спасибо.
Уточните пожалуйста какую именно вакцину (название препарат полностью) ввели вашей дочери? При вакцинации могут возникать негативные реакции в виде местной реакции (место введения вакцины), а так же общей реакции (температура, слабость и др. признаки). В том случае, если в течении 3 дней, на фоне симптоматического лечения: антигистаминные препараты (супрастин), антиперетиков (нурофен, парацетамол), обильного питья, состояние не улучшиться необходимо будет проконсультироваться с врачом педиатром-инфекционистом, для проведения личного осмотра и назначения адекватного лечения. Подробнее о вакцинации читайте в цикле статей перейдя по ссылке: Вакцинация.
источник
Прививание от энцефалита – необходимость для тех, кто весной и летом проводит много времени на природе. Подходить к вакцинации следует ответственно, а это значит, что после прививки от клещевого энцефалита нельзя делать некоторые вещи.

Ставить прививку не рекомендуется при наличии некоторых хронических и острых заболеваний:
- недостаточность сердечно-сосудистой системы;
- сахарный диабет;
- заболевания почек;
- туберкулез;
- ревматизм, эпилепсия;
- заболевания крови;
- нарушения эндокринного характера;
- воспалительные болезни соединительных тканей;
- злокачественные опухоли;
- разного рода аллергии, особенно на куриный белок.
Не рекомендуется ставить прививку, если у человек есть склонность к инсультам. С осторожностью прививки ставят при наличии болезней печени.
Острые респираторные болезни, беременность, инфекции и гепатит – временное противопоказание к прививке.
В случае применения сильнодействующих препаратов на постоянной основе сначала нужно получить консультацию специалиста. В случае беременности ставить прививку можно не раньше, чем через 3 недели после рождения ребенка. Ставить прививку в детском возрасте можно лишь с 1 года, а в некоторых случаях требуется срок от 1.5 до 3 лет.
Некоторые реакции организма после прививки от клещевого энцефалита можно считать нормальными:
- Болезненные ощущения. Если после прививки от клещевого энцефалита болит рука, то не стоит переживать – патология появляется у 45% пациентов. В течение 3 дней она должна пройти. Припухлость, уплотнения и покраснения эпидермиса в зоне инъекции относятся к нормальным симптомам. Для нормального заживления места укола нельзя допускать наложения поверх него пластырей.
- Повышение температуры. После прививки от клещевого энцефалита часто поднимается температура. В течение 3 дней симптом обычно проходит, а термометр не показывает отметку выше 38,5 градусов. В редких случаях она может достигать 39 градусов у взрослых. У детей при такой реакции лучше проконсультироваться с врачом.
- Аллергические реакции. Незначительная сыпь, зуд, небольшой насморк – всё это допустимые реакции организма на введение антител. Можно использовать антигистаминные препараты для коррекции состояния. Если симптомы сохраняются в течение продолжительного времени, возможно, имеет место непереносимость вакцины.
Общее недомогание в течение 1-3 суток и головные боли относятся к нормальным последствиям вакцинации. В мышцах могут возникать болезненные ощущения. Иногда увеличиваются лимфатические узлы.
Не считаются отклонениями от нормы и такие проявления, как: диарея, тошнота, рвота, аритмия. У детей может наблюдаться потеря аппетита и проблемы со сном на фоне повышенной гиперактивности. Иногда развивается лихорадочное состояние, если поднимается температура после прививки от клещевого энцефалита.
источник
Каждый год в новостях с пугающей частотой появляются сведения о том, сколько человек заболело клещевым энцефалитом. И если бы не вакцинация от этого заболевания статистика бы приняла пугающие масштабы. Прививка от клещевого энцефалита — единственная надежная защита современного человека от этого смертельно опасного заболевания. Но, как и всякая другая прививка, прививка от клещевого энцефалита имеет побочные эффекты. Давайте разберемся, что опаснее для любителей погулять в парке и по лесу — грозная болезнь или прививка, вокруг которой скрестили свои шпаги сторонники и противники вакцинации.
Следует различать, какая реакция на прививку от клещевого энцефалита является нормальной, а какая — патологией и требует обращения к врачу.
На сегодняшний день в России разрешены несколько взаимозаменяемых вакцин, применяющихся для иммунизации:
- отечественная, инактивированная вакцина клещевого энцефалита очищенная концентрированная сухая;
- отечественная ЭнцеВир;
- австрийская ФСМЕ-Иммун Инжект/Джуниор;
- немецкая Энцепур Взрослый и Детский.
При вакцинации импортными вакцинами намного реже развиваются негативные последствия после прививки от клещевого энцефалита.
О каких негативных реакциях может идти речь после прививки? Все нормальные побочные реакции делятся на местные и системные. К наиболее распространенным местным реакциям в месте укола относятся:
- краснота и отек;
- покраснение и уплотнение;
- болезненность и припухлость.
Также к местно проявляющимся реакциям относят крапивницу и увеличение регионарных лимфоузлов. Местные реакции проявляются у 5% прививаемых. Обычно они проходят сами собой в течение, максимум, 5 дней.
К общим послевакцинальным реакциям относят:
- сыпь по телу;
- повышение температуры;
- нарушения сна и аппетита;
- беспокойство;
- болит голова;
- головокружение;
- посинение слизистых и кожи;
- похолодание конечностей.
Наиболее часто системные реакции проявляются повышением температуры больше 37,5°С на российские вакцины. Также для отечественных вакцин существует рекомендация о присутствии привитых в течение часа в медицинском учреждении после прививки в связи с риском аллергических реакций. Обычно наиболее сильная негативная реакция развивается на первую прививку, а все последующие переносятся легче.
Поэтому, если после прививки от клещевого энцефалита болит голова, держится температура 37,5, наблюдается ломота во всем теле, можно принять обезболивающее или аспирин и подождать. В течение 3-5 дней такая реакция пройдет сама собой. Если же она не проходит, тогда следует обратиться к врачу, так как это, скорее всего, какое-либо заболевание не связанное с иммунизацией.
В некоторых случаях причиной того, почему болит рука, может стать неправильное введение препарата неопытным медработником. Прививка ставится в дельтовидную мышцу и если была нарушена техника введения, может развиться болезненность. Тем более неприятное чувство и даже ограничение подвижности руки может возникнуть, если медработник попал в нерв.
Чтобы уменьшить риск развития побочных реакций, следует внимательно отнестись к процессу подготовки к вакцинации. Что нельзя делать:
- Скрывать от врача информация о перенесенных недавно заболеваниях будь то простая простуда или обострение пиелонефрита. После каждого простудного или вирусного заболевания или обострения хронического должен пройти срок, в течение которого нельзя ставить никакие прививки. Нарушение этого правила может повлечь за собой негативные последствия.
- Нельзя ставить прививку, если утром вы почувствовали недомогание. Заболевание помноженное на падение иммунитета, вызванное вакцинацией может закончиться тяжелым осложнением.
- Если вы приобрели вакцину от клещевого энцефалита самостоятельно, необходимо придерживаться правил хранения и транспортировки, с которыми вас должен ознакомить провизор или фармацевт. В противном случае вакцина может потерять свою эффективность.
- Тем более нельзя прививаться вакциной с истекшим сроком годности. Однако этого, вероятно, не допустит и медработник, который будет делать прививку.
Также существует ряд рекомендаций о поведении после прививки:
- Некоторое время, пока идет формирование иммунитета и общий иммунитет снижен, постарайтесь не гулять в общественных местах и уменьшите контакты с больными людьми.
- Не трите зону укола мочалкой, особенно в первый день после укола, чтобы не инфицировать место инъекции.
- Приостановите на пару дней занятия спортом, чтобы не давать лишнюю нагрузку на сердце.
- На 10 дней после прививки исключите алкоголь. Он может помешать формированию иммунитета. Эта рекомендация относится одинаково и к крепким напиткам и к пиву.
Что касается побочных эффектов у детей, то они в целом такие же, как и у взрослых. Поэтому одинаковыми являются и правила подготовки. Вдобавок, если взрослый может спокойно отнестись к некоторым побочным явлениям, то детям рекомендуется при наличии жалоб дать жаропонижающее, обезболивающее или антигистаминное средство для облегчения состояния.
Существует перечень осложнений от прививки клещевого энцефалита, которые встречаются очень редко, но, тем не менее, перечислены в инструкции к препарату. Это осложнения характерные для реакции организма на любую прививку и встречаются они в одном случае на несколько миллионов прививок. Поэтому если вы собираетесь на турбазу, на базу отдыха и, тем более, для отдыха в лес в палатке прививку от клещевого энцефалита нужно делать обязательно. Шанс заболеть серьезной формой энцефалита намного выше, чем осложнение от прививки. О каких осложнениях после прививки энцефалита идет речь:
- сердечные патологии;
- сосудистые патологии;
- отек Квинке.
Что касается аллергии на прививку, то нужно обращать внимание на такие явления, как сильный отек (больший 8 см), сильный зуд в месте укола, лихорадка. Так как вакцинация от клещевого энцефалита подразумевает 2 или 3 укола (согласно выбранной схемы), то после развития сильной аллергической реакции на первую прививку, последующие уже не делаются.
Чтобы уменьшить риск возникновения осложнений перед вакцинацией обязательно необходимо посетить врача и рассказать ему о всех недавних заболеваниях. Сделать это лучше заранее, чтобы не произошло такой ситуации, когда еще вчера закончился антибиотикотерапии от бронхита, а уже завтра собрались на турбазу и срочно нужно поставить прививку. Конечно, наиболее часто людей интересует вопрос можно ли ставить прививку от клеща после простуды. Врачи не рекомендуют делать этого в течение месяца после полного излечения отечественной вакциной и в течение двух недель — импортной. После менингитов не рекомендуется вакцинироваться в течение 6 месяцев, после опоясывающего герпеса — 3-5 месяцев. Не прививают онкобольных без разрешения онколога. Является ограничением тяжелая неврологическая патология.Противопоказанием также являются бронхиальная астма, патологии соединительной ткани, аллергия на куриный белок), перенесенные инфаркт и инсульт.
Многих интересует такой побочный эффект от прививки от клещевого энцефалита, как повышение температуры. Это наиболее часто встречаемая реакция организма. Температура от прививки от клещевого энцефалита может подняться в течение первого дня после укола и продержаться до 5 дней. Температура на прививку от клеща может не превышать 37,5 градусов — в этом случае прием жаропонижающих не требуется. Если температура превысила это значение, тогда можно принять жаропонижающее. Проверьте себя — нет ли других признаков заболевания, нехарактерных для вакцинации — насморка, боли в горле, респираторных проявлений. Вполне возможно, что это вирус — в этом случае температура будет держаться дольше.
Вообще повышение температуры после вакцинации — явление обычное, показывающее, что вакцина стимулирует иммунитет, а значит выполняет свою основную цель. Если повысилась температура после прививки от клеща у ребенка паниковать не стоит. Вполне достаточно дать жаропонижающее и обильно поить ребенка водой. Как бы там ни было, болезнь намного опаснее, чем послевакцинальные осложнения. При клещевом энцефалите тяжелые поражения нервной системы могут привести к параличу и даже к летальному исходу. Например, если у пострадавшего от нападения инфицированного клеща начнется очаговая форма заболевания, в 23% случаев происходят инвалидизация или гибель.
источник
Современные вакцины, в отличие от препаратов предыдущих поколений, вызывают гораздо меньше осложнений. Прививки в руку ставят в основном аппаратом, иногда обычным уколом.
Однако иногда возникает ряд побочных эффектов, которые не особо опасны, но доставляют немало неприятных минут.
К ним относится и боль в руке вакцинации.
Чаще всего, неприятныу симптомы появляются не сразу, а через некоторое время.
- Сперва пациента начинает беспокоить боль: слабая вначале, постепенно она нарастает и из точки укола распространяется по всей руке.
- Зона укола краснеет и воспаляется, кожа становится горячей на ощупь.
- Иногда на месте инъекции появляется припухлость, реже – абсцесс. Если отек не превышает 4-5 см в диаметре и спадает через 2-3 дня – беспокоиться повода нет.
- Чувствительность конечности нарушается, рукой больно шевелить.
Все вышеописанные симптомы называются поствакцинальными реакциями и не требуют особого лечения, но только в том случае, если через 2-3 суток после процедуры пациент приходит в норму.
Причин может быть несколько:
- Если у пациента есть аллергия на вводимый препарат. Помимо боли могут отмечаться и другие симптомы: крапивница, зуд, повышение температуры, отек гортани, в тяжелых случаях – анафилактический шок. Прививку от гриппа нельзя делать людям, страдающим от аллергии на куриный белок.
- Образование синяка. Если укол был сделан неумело и иголка попала в мягкие ткани, задев крупный сосуд и полость вены, на коже появляется гематома.
- При использовании тупой иглы есть риск образования тромба с последующим воспалением – тромбофлебитом. Помимо режущей боли в месте укола, пациент жалуется на высокую температуру и нарушение подвижности конечности.
- Повреждение нерва во время процедуры может привести к невриту.
- Рука может ныть, если медработник использовал для укола старую иглу, которая сломалась во время процедуры и повредила мягкие ткани.
- Образование абсцесса. Этот острый воспалительный процесс сопровождается не только повышением температуры, но головокружением, слабостью, образованием полости с гнойным содержимым. Причина развития гнойника – проникновение в ранку вирусов и бактерий (чаще всего стафилококков и стрептококков) из-за нарушения целостности асептических повязок или некачественной стерилизации используемых инструментов.
ВНИМАНИЕ! Вакцинирование, конечно же, не сравнить с операцией, но поберечь все же стоит. Избегайте ситуаций, при которых место укола может травмироваться или запачкаться. Особо проследите за детьми. Не носите тесную одежду из синтетических тканей, царапающую кожу или тесную. Не мочите конечность и не расчесывайте место укола – так можно занести инфекцию. Откажитесь на некоторое время от спиртного и не посещайте места массового скопления людей.
Если рука болит более 3-х дней, гноится и плохо функционирует – обратитесь за консультацией к доктору. Назначенная им медикаментозная терапия может включать в себя:
- Раствор «Димексид» (смешивают со спиртом и делают компрессы на больное место).
- Гепариновая мазь (быстро снимает боль и воспалительный процесс).
- Мазь Вишневского (наносят толстым слоем на зону поражения под стерильную повязку).
В особо тяжелых случаях назначают заживляющие мази («Траумель»), противоотечные мази («Меновазин», «Троксерутин»), обезболивающие препараты («Анальгин», «Нурофен»), антибиотики и антигистаминные средства.
Нарыв на пальцах рук – распространенная проблема, возникающая вне зависимости от возрастной и половой принадлежности человека. Нарыв чаще всего располагается в области…
Народная мудрость хранит немало рецептов, способных помочь, но важно помнить, когда и каким можно воспользоваться.
- Воспаление и отек помогает снять йодная сетка. Обмакните ватную палочку в жидкость и нарисуйте сетку на месте укола. Делайте так 2-3 раза в сутки.
- Возьмите несколько свежих листьев капусты, разомните как следует, чтобы обильно выступил сок, приложите массу к зоне укола и прикройте марлевой повязкой на 15-20 минут.
- Одну ложку растопленного сливочного масла смешайте с таким же количеством меда, добавьте куриный желток и размешайте как следует. Сформируйте из смеси лепешки и прикладывайте к больному участку, предварительно разогрев каждую. Сверху обязательно утеплите марлей или целлофановым пакетом. Делайте такой компресс каждый день на 2-3 часа (7-10 дней).
- Хорошо помогает алоэ. Можно выдавить сок или же приложить к воспаленному месту свежий листок.
- Приложите к зоне поражения половинку свежего картофеля или компресс из разжеванного ржаного хлеба с сахарным песком.
ВНИМАНИЕ! Медовые компрессы можно использовать даже детям и беременным женщинам. Небольшое количество меда растапливают на водяной бане, смешивают с горстью муки и получившуюся массу накладывают на кожу. Она должна быть очень теплой, но не горячей. Время компресса – 20-30 минут. Можно подложить между кожей и массой тонкий слой марли, чтобы не обжечься. Прогревать место укола можно только в том случае, если есть болезненность, но отсутствует воспаление.
Прививка – распространенная медицинская манипуляция, через которую хоть раз да проходил каждый человек. Большинство пациентов забывают об этом сразу, у других возникают некоторые осложнения. Но не стоит впадать в панику – с ними легко можно справиться.
источник
Энцефалитный клещ представляет собой маленькое паукообразное насекомое, которое причиняет множество проблем как окружающей среде (растительному, животному миру), так и людям, живущим в сельской местности. Особую опасность для человека представляет как раз клещ из семейства иксодовых, переносящий энцефалит. Термин «энцефалитный» означает, что паукообразное является переносчиком вируса энцефалита. Само членистоногое питается кровью теплокровных животных, в том числе и людей.
Термин «энцефалитный» не означает название другой разновидности насекомого. Зачастую укус клеща становится главной причиной возникновения опасных болезней, развитие которых нередко приводит к инвалидности или летальному исходу. Но далеко не все клещи могут быть переносчиками патологий.
Если насекомое из рода иксодовых выпило крови животного, зараженного вирусом энцефалита (например, крота, полевой мыши, землеройки и так далее), происходит не только его инфицирование. Вирус имеет способность распространяться генетическим способом, то есть заражению подвергается также потомство клеща (личинки). Кроме этого приобретенный однажды такого рода вирус остается с насекомым на всю его оставшуюся жизнь, и оно в таком случае будет считаться возбудителем энцефалита. Само заболевание представляет серьезную угрозу для здоровья человека и характеризуется образованием воспалительных процессов в головном мозге. Однако помимо такой вирусной патологии клещи могут распространять и другие недуги (пятнистую лихорадку, боррелиоз, геморрагическую лихорадку и т. д.).
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Достоверно убедиться в том, энцефалитный клещ клещи или нет вас укусил или еще только пойман на вашей одежде, не получится, так как внешние признаки зараженного паразита ни чем не отличаются от обычного неинфицированного паразита. Заболевание, поражающее головной мозг, в большинстве случаев, переносят таежный и европейский лесной. Размерные характеристики клеща могут быть различными, в связи с тем, что они напрямую зависят от стадии развития, на которой находится насекомое, и его видовой принадлежности. Например, личинка (нимфа) насекомого имеет размер всего 0,5 мм, в то время как взрослая половозрелая самка достигает 4,5 мм. Самцы бывают несколько меньше и составляют не более 3,5 мм.
Для развития и роста клещам необходима постоянная подпитка в виде крови. Представители мужского пола обычно быстро насыщаются и в скором времени самостоятельно покидают тело своего «хозяина». Особи женского пола в отличие от самцов, особенно готовящиеся к выведению потомства, могут достаточно долго не покидать носителя (до 14 дней). При этом размер самок постепенно увеличивается от постоянно поглощаемой крови.
Достаточно кратковременного контакта клеща с человеком, чтобы возбудитель заболевания, который находится в слюне кровососа, попал в организм укушенных людей.
Узнать о том, является ли паукообразное переносчиком какого-либо вируса, можно только после проведения специального исследования клеща, укусившего человека. При этом сам паразит должен находиться в неповрежденном состоянии, то есть лучше не пытаться самостоятельно его извлечь, а сделать это при помощи специалиста в больнице. На сегодняшний день существуют точные методы диагностики, позволяющие установить, является ли насекомое носителем инфекции.
Характерные признаки энцефалита после укуса клеща, зараженного вирусом, отсутствуют. Определить, инфицирован ли паразит, можно только в лабораторных условиях. Поэтому в случае обнаружения на своем теле паукообразного животного необходимо незамедлительно обратиться к врачу и получить медицинскую помощь.
Попадая вместе со слюной насекомого в образовавшуюся при укусе рану, вирус, вызывающий клещевой энцефалит, начинает интенсивно размножаться, но на начальных стадиях развития не проявляет себя. Первичные признаки укуса клеща начинают возникать только через 1-1,5 недели после инфицирования, однако в организме, имеющем слабый иммунитет, клиническая картина патологического процесса появляется уже на 2-3 сутки.
Симптомы энцефалита после укуса клеща проявляются остро и напоминают симптоматику гриппа. В связи с этим возникают следующие состояния:
- чувство постоянного недомогания;
- лихорадочное состояние, сопровождающееся увеличением температуры тела до 39,8°С;
- ломота в мышцах и суставах;
- чрезмерная усталость, не проходящая на протяжении всего дня;
- тошнота, которая сопровождается частыми рвотными позывами;
- периодически возникающие головные боли.
В данном случае появление лихорадки приходится на активное размножение возбудителя заболевания в крови зараженного, поэтому повышение температуры может иметь стойкий характер и длиться от 6 до 10 суток. Если на этом этапе прогрессирование вируса останавливается, то в дальнейшем организм больного достаточно быстро восстанавливается и получает иммунитет к энцефалиту, а болезнь будет иметь легкую лихорадочную форму. В редких случаях патологический процесс не прекращает своего развития, в результате чего недуг принимает хроническое течение. Вследствие этого у зараженного клещевым энцефалитом происходит поражение нервной системы, головного мозга, внутренних органов и их структур, в которых в данный момент интенсивно размножается возбудитель заболевания.
При хронической (менингеальной) форме протекания болезни укус энцефалитного клеща симптомы вызывает следующие:
- возникновение светобоязни;
- увеличение температуры тела, которое может достигать отметки в 40°С;
- сильные головные боли;
- ригидность (повышение тонуса) затылочных мышц, то есть больной не способен делать наклоны головой в связи с чрезмерным напряжением шейных мышц.
В ходе менингеального развития энцефалита возникает поражение тканей мозга человека, в результате чего последствия имеют необратимый характер и могут провоцировать смерть пациента.
В зависимости от области расположения воспаленных структур внутреннего органа клиническая картина, сопровождающая прогрессирование вирусной болезни, бывает различной. Симптомы после укуса клеща:
- развитие менингоэнцефалитической формы недуга вызывает появление у больного галлюцинаций, нарушений сознания, психических расстройств, приступов эпилепсии (спонтанное возникновение судорог по всему телу человека), паралича (временная либо постоянная потеря подвижности тех или иных частей тела) и парезов (значительное ослабление мышечного тонуса, вследствие которого человек с большой трудностью выполняет даже самые незначительные двигательные функции);
- полиомиелитическая форма поражения головного мозга сопровождается образованием стойкого паралича мышц шеи и рук, что приводит к инвалидности;
- в случае протекания полирадикулоневротической формы признаки укуса энцефалитного клеща выражаются в виде возникновения дистрофических изменений в системе периферических нервов зараженного, при этом наблюдается появление болезненных ощущений, вялости как в нижних, так и в верхних конечностях, чувства мурашек, интенсивных болей в паху, а также нарушений чувствительности в ногах, а затем и руках.
В связи с тем, что признаки, сопровождающие развитие воспаления головного мозга, могут быть схожими с симптоматикой других заболеваний, диагностика энцефалита должна проводиться комплексно. Поэтому с целью постановки диагноза применяют следующие исследования:
- При обращении пациента с укусом клеща врач производит общий осмотр больного и выслушивает его жалобы. При этом доктор расспрашивает человека о том, какие места он посещал до обнаружения на своем теле паразита.
- Серологическое обследование. Представляет собой лабораторное изучение изъятых из тела пациента парных сывороток крови, в ходе которого осуществляется их сравнение на наличие иммуноглобулинов группы M и G. Данная методика диагностики патологического процесса не является окончательной, так как присутствие в плазме крови таких белковых соединений может свидетельствовать о развитии другого вируса или инфекции.
- Спинномозговая пункция. В области поясничного отдела позвоночника обследуемому делают прокол специальным шприцем, с помощью которого берется образец спинномозговой жидкости для последующего его анализа. На основании проведения такого исследования подтвердить наличие у человека энцефалита достаточно трудно, но оно дает возможность установить возникновение гнойных воспалений, кровотечений и других поражений центральной нервной системы.
- Вирусологический способ обнаружения болезни. На сегодняшний день данная диагностическая методика является одной из самых точных, поскольку ее проведение способно выявить присутствие вируса в ликворе (спинномозговой жидкости), а также в крови зараженного.
- Молекулярно-биологическое исследование укусившего человека клеща на наличие возбудителя энцефалита. В том случае, если паукообразное укусило человека, и он смог самостоятельно без повреждения его извлечь, то выбрасывать насекомое нельзя. Паразита необходимо поместить в какую-либо стеклянную емкость с возможностью поступления в нее воздуха и отнести в соответствующее медицинское учреждение. При развитии у укушенного болезни молекулярно-биологическое изучение клеща может стать определяющим моментом в постановлении точного диагноза.
Диагноза клещевого энцефалита проводится только после осуществления комплексного исследования пациента.
Подбором тактики и схемы лечения энцефалита должен заниматься соответствующий специалист. Самостоятельно пробовать избавиться от проявлений патологического процесса не разрешается, иначе воспаление головного мозга примет более запущенный характер при отсутствии должной терапии. Борьба с клещевым энцефалитом подразумевает:
- госпитализацию пациента и назначение ему строго постельного режима, который должен длиться на протяжении всего курса лечения;
- симптоматическую терапию, существует множество медикаментов позволяющих значительно снизить степень его интоксикации вредными веществами и уменьшить выраженность неврологических проявлений заболевания;
- противовирусную терапию (внутримышечное введение в организм больного специальных гамма-глобулинов, препятствующих дальнейшему развитию вируса) целесообразно применять только при начальных стадиях прогрессирования энцефалита — это связано с тем, что на запущенных этапах протекания болезни специфические гамма-глобулины начинают самостоятельно вырабатываться организмом инфицированного.
Энцефалитный клещ, а точнее заболевание, которое он может переносить, представляет серьезную опасность не только для здоровья, но и для жизни человека. Поэтому в случае обнаружения у себя укуса какого-либо представителя семейства иксодовых насекомых следует незамедлительно обратиться к специалисту и осуществить ряд анализов с целью возможной диагностики патологии.
источник