Каждый человек хоть раз в жизни ощущал боль в большом пальце руки, но не придавал им большого значения. Однако данный симптом может стать тревожным «знаком» травмы, неврологического, обменного или воспалительного заболевания. В Сомали большой палец называют дедушкой, в Малайзии – братом. Дайверы используют этот палец как команду к срочному всплытию, а военные – для приказа контроля за тылом. Большой палец кисти противопоставлен другим, он располагается под углом, а его объем движений значительно больше. Подобные физиологические особенности позволяют первому пальцу играть важную роль не только в хватательных движениях, но и в мелкой моторике.
Анатомически большой палец состоит из двух фаланг (костных оснований), суставных и связочных аппаратов. Последние ограничивают подвижность суставов и укрепляют их капсулы. Движение первого пальца обеспечивают мышцы-сгибатели, разгибатели, а также отводящие и приводящие мышечные пучки.
Из-за повышенной нагрузки, которая ложится на этот палец, возможно возникновение множества патологий различного характера:
- травмы первого пальца (переломы, трещины, вывихи);
- повреждения связочного аппарата («большой палец лыжника»);
- «недуг пианистов» или болезнь де Кервена (стенозирующий лигаментит);
- неврологические расстройства (туннельный синдром);
- заболевания суставов (артрозы, артриты);
- увеличение и воспаление околосуставных сумок (бурсит, гигрома);
- системные воспалительные заболевания (ревматизм);
- обменные нарушения (подагра, контрактура Дюпюитрена);
- наследственные недуги и аутоиммунные состояния (болезнь Рейно).
Рассмотрим каждую из возможных причин недуга.
Травматизация
Перелом большого пальца руки возникает при сильном ударе, неудачном падении или попадании пальца в работающий механизм. В момент травмы можно услышать характерный «хруст», после чего возникает резкая боль в большом пальце руки и жжение. В зоне поражения также появляются отечность и кровоизлияние. Палец обездвижен, его ось нарушается, а сам он принимает неанатомическое (искривленное) положение. Встречается травма чаще у детей, баскетболистов, боксеров, у работников завода и пожилых людей.
Вывих – смещение суставных поверхностей – проявляется болью в момент травмы и ее усилением при попытке движения в суставе. Палец отекает, бледнеет, а в зоне поражения наоборот краснеет. Зачастую вывихи наблюдаются у спортсменов – волейболистов – и при сильном падении на руку.
Повреждения связок
Частым повреждением связочного аппарата большого пальца является разрыв коллатеральной связки, соединяющей кости в основании пальца (можно нащупать связку под большим пальцем, оттянув последний до упора). Подобное повреждение часто называют «пальцем лыжника», что связано со способом получения травмы: падением на руку, в которой зажата лыжная палка.
Это интересно! Хроническое повреждение коллатеральной связки также известно под названием «рука егеря». Это связано с тем, что шотландские егеря практиковали умерщвление кроликов посредством «сворачивания шеи», травмируя тем самым связку большого пальца.
Обычно при повреждении коллатеральной связки ощущается боль у основания пальца, отечность, гематома. Возможно онемение фаланг, а также нарушение хватательных движений (иногда возникают сложности с удержанием предметов).
Болезнь де Кервена
Причиной недуга считается сужение «ложа», в котором располагаются сухожилия первого пальца. Обычно возникает заболевание у людей с повышенной нагрузкой на большой палец: пианистов, работников офиса и пр. Развивается патология постепенно: нарастает боль в большом пальце, запястье; подвижность пальца ограничена, возникает местная отечность. Иногда утрачиваются движения не только пальца, но и всей кисти.
Неврологические расстройства
Вариантом неврологических расстройств является туннельный синдром. Связана патология со сдавлением срединного нерва связками и сухожилиями запястья. Заболевание относят к профессиональным, т.к. чаще всего недуг встречается у сурдопереводчиков, барабанщиков, живописцев, любителей боулинга и киберспорта.
Проявляется поражение болью в большом, указательном и среднем пальцах, покалываниями и онемением в указанных зонах. При этом усиление болезненности вызывает даже непродолжительное сгибание кисти.
Заболевания суставов
Артроз большого пальца руки – ризартроз – может быть следствием нарушения обмена веществ, травм, образа жизни и врожденных патологий суставов кисти. Зачастую страдают суставные поверхности на уровне запястья: больные ощущают «похрустывание» во время вращений пальцем, уменьшается объем движений, иногда появляется видимая деформация пораженной области. Пациентов беспокоят ноющие боли в суставе большого пальца руки, которые возникают после ручного труда (на поздних стадиях заболевания болезненность становится постоянной).
Патология околосуставных сумок
При бурсите большого пальца кисти воспаляется и увеличивается околосуставная сумка. Появляется теплая и красная «припухлость», а также болезненность, усиливающаяся при ощупывании пораженного участка. Если причиной бурсита послужило ранение, возможно инфицирование околосуставной сумки с развитием гнойного воспаления. В таких случаях состояние пациента резко ухудшается: возникает лихорадка, слабость и головокружение.
Следствием бурсита большого пальца может стать гигрома. Возникает она на уровне запястья в виде опухолевидного образования, наполненного вязкой жидкостью. При давлении на гигрому появляется болезненность, распространяющаяся на кисть. В покое возможно полное отсутствие болей. Причиной патологии являются травмы, женский пол (20-35 лет) и наследственная предрасположенность.
Причиной ревматизма может быть бактериальная флора (стрептококк) и/или наследственная предрасположенность. Проявляется ревматизм обычно на крупных суставах, но также часто поражаются кисти рук. Как правило, суставные поверхности воспаляются симметрично с двух сторон, возникает выраженная болезненность, а общее состояние сопровождается лихорадкой, потливостью и апатией. Заболевание также сочетается с поражением сердца, мозговых сосудов и кожи. Последнее характеризуется образованием ревматических узелков вокруг суставов, мелкоточечными кровоизлияниями и прочим.
Недуг является расстройством обмена мочевой кислоты. Проявления схожи с ревматизмом, однако поражение имеет характер атак (приступов, которые провоцирует частое употребление мяса) по типу одностороннего моноартрита (один сустав, одна сторона). При этом на кистях, стопах, ушах и лице могут появляться отложения мочевой кислоты – тофусы.
Контрактура Дюпюитрена
Боль в большом пальце руки в некоторых случаях может вызывать контрактура Дюпюитрена. Сутью заболевания является разрастание рубцовой ткани вокруг ладонных сухожилий. В итоге появляется плотный рубец ладони, пальцы сгибаются без возможности разогнуть – кисть утрачивает свои функции. Причиной могут быть нарушения обмена веществ, травмы, наследственная предрасположенность и сахарный диабет.
Синдром Рейно
Синдром Рейно является недугом, связанным со спазмом артерий. Провоцируют заболевание переохлаждение, травмы, стрессы, а также аутоиммунные заболевания. Проявляется синдром сначала кратковременными спазмами сосудов, затем продолжительными с отечностью, посинением пальцев, а также образованием язв и очагов некроза (отмирания тканей). Чаще поражаются 2-4-ый пальцы, в редких случаях возможен спазм сосудов большого пальца.
Каждый из отмеченных недугов требует индивидуального терапевтического подхода и всегда нужно консультироваться со специалистом, ведь только он может выписывать лекарства.
- Травматизация. В случае вывиха необходимо вправление суставных поверхностей и обездвиживание. При переломе производится сопоставление костных отломков и наложение гипсовой повязки от кончика пальцев до локтевого сустава.
- Повреждения связок. При полном разрыве коллатеральной связки требуется оперативное вмешательство, в ходе которого к кости на специальный «анкер» подшивается поврежденный связочный аппарат. Место обездвиживается, после чего связка «приживается».
- Болезнь де Кервена. Больному накладывается на руку гипсовая или пластиковая шина (сроком на полтора месяца), после чего показано ношение специального бандажа для большого пальца. При болевом синдроме назначаются противовоспалительные препараты (Нурофен, Диклофенак). Если консервативное лечение неэффективно, проводится операция по частичному иссечению сухожилий.
- Неврологические расстройства. При туннельном синдроме кисть стабилизируется с помощью ортеза (рекомендуется дневное и ночное ношение). Если беспокоит болезненность, назначаются противовоспалительные средства (Ибупрофен, Напроксен). При безрезультатности терапии, возможно оперативное рассечение поперечной связки кисти.
- Заболевания суставов. При артрозах применимы нестероидные противовоспалительные (Индометацин) и обезболивающие (Кеторолак) препараты. Также показаны хондропротекторы (Терафлекс), физиотерапия (электро-, фонофорез) и лечебная физкультура.
- Патология околосуставных сумок. При бурситах применимы антибиотики широкого спектра действия (Цефтриаксон, Амоксиклав) и противовоспалительные препараты (Нимесил). Возможен прокол бурсы и промывание ее антисептиками. В крайних случаях показано удаление сумки с капсулой.
- Ревматизм. При ревматизме применяют антибиотики (Азитромицин, Амоксициллин), противовоспалительные препараты (Нурофен, Диклофенак), а также аминохинолоны (Плаквенил). При этом требуется лечение очагов инфекции в организме: ангины, гаймориты и кариес.
- Подагра. Острый приступ подагры купируется противовоспалительными средствами (Индометацин, Фенилбутазон). Тогда как постоянное лечение проводится Аллопуринолом и диетой с ограничением мяса, щавеля, какао-продуктов и кофе.
- Контрактура Дюпюитрена лечится тепловыми процедурами; надеванием на ночь специальной лонгеты, разгибающей пальцы, и блокадами с кортикостероидными препаратами (Гидрокортизон). Однако радикальным лечением является лишь реконструктивная операция.
- Синдром Рейно. Лечение недуга может быть консервативным с использованием сосудорасширяющих препаратов (Фентоламин) или оперативным. Последнее включает удаление нервных волокон, провоцирующих спазм сосудов кисти.
Учитывая, что боль в большом пальце руки может иметь множество причин, необходима всесторонняя профилактика:
- Предотвращение травм первого пальца (переломов, трещин, вывихов).
- Контроль и ранняя диагностика повреждений связочного аппарата (особенно у характерных отраслей: лыжный спорт, скандинавская ходьба и пр.).
- Профилактика профессиональных недугов посредством зарядки для кистей (у пианистов, писателей, офисных работников).
- Своевременное обнаружение и лечение обменных заболеваний. При подагре – строгая диета с ограничением поступления пуринов – предшественников мочевой кислоты (мяса, алкоголя, шоколада и пр.).
- Модификация образа жизни: избавление от лишнего веса, введение кардио-нагрузок, ограничение тяжелого физического труда и исключение вредных привычек (курения и употребления алкоголя).
- Санация очагов хронической инфекции: тонзиллиты, гаймориты, кариозные зубы и пр.
Болит большой палец? Проконсультируйтесь с врачом с целью исключения серьезной патологии!
источник
Чаще всего это физические травмы. Почти половина зарегистрированных случаев боли в запястье связана именно с этой причиной.
- растяжения;
- вывихи и подвывихи;
- разрывы связок;
- переломы.
Боль во всех этих случаях очень схожая, и бывает сложно поставить верный диагноз. Ошибиться может даже рентген. На физическое повреждение указывает характер боли: она очень острая и становится сильнее при движении конечностью. Часто на месте травмы видны гематома, припухлость. Человеку трудно свободно двигать запястьем.
Иногда даже травматолог со стажем не в состоянии моментально ответить на такой вопрос пациента. Тем более, не ответит сам пациент. Нет никакого домашнего метода для определения характера травмы, нужно срочно обращаться за медицинской помощью.
Изредка о наличии закрытого перелома можно догадаться по деформированному суставу, что бросается в глаза. Также запястье может двигаться странно, как на шарнирах, да и гематома в таком случае выражена обширно.
Если же случился открытый перелом, нужно срочно найти человека, который окажет доврачебную помощь – остановит кровотечение и наложит шину.
Ревматоидный артрит обычно протекает долго, доставляя специфический дискомфорт, но в случаях неожиданного обострения – можно остаться на всю жизнь с неподвижным запястьем.
Когда сустав воспален, его размеры начинают увеличиваться, а искаженная форма сдавливает сухожилия так, что запястье перестает слушаться и двигаться. Причем это случается, как правило, с обоими запястьями сразу.
Если кисть болит, а травм и ушибов не было, значит, значит надо искать ее в сосудах и в сердце. Либо подозреваем инфекцию в своем организме.
Иммунитет тоже может быть виноват, как и эндокринная система. Удивительно, что самые разные по своей специфике заболевания и состояния вызывать боли в запястьях:
- злокачественные новообразования в руках;
- подагра;
- венерические заболевания;
- туберкулез;
- закупорка артерий;
- псориаз.
В этом случае причиной может быть артроз кисти и суставов пальцев рук.
Если постоянно нагружать лучезапястный сустав, он неизбежно деформируется, хрящевая ткань износится, и в области запястья возникнет острая боль. Она будет проявляться при надавливании, а также при попытке пошевелить запястьем.
Сустав будет двигаться неправильно, ограниченно. Чтобы избежать этого неприятного заболевания, рекомендуется регулярно делать лечебную гимнастику для рук, особенно тем людям, кто часто подвергается работам, связанной с участием рук и их напряжением.
Перитендинит – еще одно медицинское словцо для определения причины боли. При этом недуге сухожилия в запястье воспаляются, и надавливать на него очень больно. Отекшее запястье даже поскрипывает при попытке согнуть его. Человеку с перитендинитом трудно захватывать предметы, опухшее запястье не слушается и болит.
Запястье легко можно перетрудить. Если профессия человека связана с постоянной работой рук и напряжением кистей, рано или поздно запястья попросятся «в отпуск». Особенно такое «наказание» преследует людей, кто активно пользуется клавиатурой и мышкой, сидя в офисе или у себя дома. В современном мире таких людей масса, и, как правило, многие из них периодически страдают болями в запястье.
Синдром такой боли имеет название «туннельный». Его особенность в том, что сухожилие отекают, а вместе с ним страдает и нерв, пролегающий рядом. Сначала ощущения приходят в виде слабой, ноющей боли в переутомленной руке. Затем рука начинает регулярно выдавать различные «фокусы»: то она немеет, то тяжелеет, то не может нормально захватить предмет. Если человек продолжает при этом нагружать свое запястье, оно непременно ответит усиленной болью и еще более частыми проблемами с подвижностью.
Это страшное заболевание в основном поражает мужчин, именно они занимаются тяжелым физическим трудом, изнашивающим руки. К 35 годам уже вполне реально измотать руки до синдрома Кинбека. Что же он представляет и чем страшен?
Это некроз костей в запястье, а простыми словами – омертвение. Человек может долго не замечать у себя данного заболевания, пока оно вдруг не заявит о себе внезапной острой болью. Две недели запястье будет жутко болеть, после чего боль пойдет на спад. Самое неприятное в том, что спустя какое-то время обострение будет возвращаться, а боль будет становиться все сильнее, особенно при попытке сделать что-то поврежденной рукой.
Не нужно пытаться играть в волшебника или телепата. Понять, что случилось с суставом может только опытный доктор. Он назначит обследование и пропишет лечение в зависимости от диагноза и возраста больного.
При возможности необходимо получить консультацию:
Если терпеть боль до приема нет сил, можно нанести на кисть любую обезболивающую мазь, но все же лучше не трогать ее. Прикладывать сухое тепло ни в коем случае нельзя – от него воспаление может быть только сильнее.
Боль в запястье чаще всего возникает в правой руке, т.к. правая рука испытывает намного больше нагрузок по сравнению с левой рукой. Особенно это заметно у правшей, выполняющих работу, связанную с нагрузками на кисти рук.
Боль в запястье левой руки часто связана с сильными нагрузками в спорте, либо с травмами кисти. Чаще всего, левая кисть не так сильно перетруждается как правая, поэтому причину боли стоит искать либо в травматологии, либо в ревматологии.
Чтобы не пострадать от внезапной неожиданной боли в кистях рук, необходимо:
- регулярно выполнять ручную гимнастику, которая укрепит мышцы;
- реже захватывать предметы одними пальцами, чаще – всей кистью;
- давать запястьям отдохнуть, не перегружать их, особенно если первые отголоски боли уже появились;
- при занятиях спортом пользоваться защитными повязками на запястья;
- после каждого часа работы на клавиатуре разминать руки;
- стараться не поднимать слишком тяжелые предметы без надобности;
- никогда не заниматься самолечением, если речь идет о запястьях.
источник
Боль в запястье — это довольно распространенная проблема, на которую многие не обращают внимания. Причины, которые вызываю боль в запястье могут быть как сигналом о серьезных заболевания, на пример артрита, так и реакцией на усталость или чрезмерную нагрузку.
Мы часто относимся без должного внимания к состоянию своих рук. Наиболее частыми очевидными причинами, вызывающими боль в запястье являются:
- артриты;
- артрозы;
- туннельный синдром;
- вывихи, растяжения связочного аппарата;
- переломы;
- нарушения кровоснабжения окружающих запястный сустав тканей.
Патологические состояния нужно распознавать своевременно, поскольку лечение будет более эффективным на ранних стадиях. Почему не все обращаются за медицинской помощью своевременно? Скорее всего по причине отсутствия базовых знаний о вероятных последствиях. Попробуем исправить хотя бы немного это положение.
Запястье — это группа суставов, которая расположена между кистью и предплечьем. Если говорить медицинским языком, то запястье — это лучезапястный сустав, состоящий из восми костей:
- ладьевидной кости;
- кости-трапеции;
- трапециевидной кости;
- полулунной кости;
- трехгранной кости;
- гороховидной кости;
- крючковидной кости;
- головчатой кости.
Для наглядности рассмотрим картинку с костями запястья:
Часто боль в запястье может возникать из-за травм. Связки состоит из множества отдельных волокон, степень повреждения зависит от количества поврежденных структур, характера травмы (разрыв или растяжение). Связочный аппарат соединяет костные структуры и мышечные волокна. Поэтому любые движения вызывают боль. Частые растяжения и разрывы связочного аппарата — это причина №1 болей в запястье руки у активных людей молодого возраста, занимающиеся спортом.
Незначительное растяжение связок обычно вызывает небольшой дискомфорт и отек, в то время как серьезные травмы или полный разрыв могут вызвать:
- сильный болевой синдром;
- обширный отек окружающих тканей;
- наличие гематомы (кровоподтека или синяка);
- ограничение подвижности в запястном суставе;
- небольшой хруст при движении.
Необходим рентгеновский снимок для исключения перелома луча в типичном месте.
Сухожилия — это волокнистые образования, которые как канаты притягивают мышцы к суставу. Они облечены в специальную капсулу, которая предохраняет их от проникновения патогенной флоры, разрыва и травмы.
Однако полностью нарушение целостности не исключено. При воспалении фасции сухожилия развивается тенденит, и это вторая по частоте причина боли в запястье руки. Болезнь проявляется постоянной тупой болью с небольшой отечностью окружающих сустав тканей. Движения полностью сохранены.
Тендовагинит — это, можно сказать профессиональное заболевание, часто встречающееся у людей, оказывающих постоянную нагрузку на запястье. Например: у музыкантов (пианистов, гитаристов и т.д.), домохозяек (если постоянно выкручивать тряпки, белье), механиков и т.д.
Тендовагинит поражает мышцы, которые приводят в движение большой палец. Симптомы:
- воспаленная кожа в районе большого пальца, со временем кожа напоминает апельсиновую корку;
- сильная боль в запястье при надавливании.
Синдром запястного канала чаще всего возникает во втором-третьем триместре беременности. Симптомы:
- боль в запястье, жжение при движениях;
- онемение;
- тремор руки;
- симптомы более выражены в ночное время.
Встречается не только перелом луча в типичном месте. При сильных ударах, особенно при опоре на ладонь во время падения могут образовываться трещины в пястных костях. Необходимо обязательно провести рентгеновское обследование пораженного сустава при наличии обширного отека, гематомы (участка кожи синюшного или багрового цвета) и отсутствии возможности совершать привычные движения в запястье.
Синдром запястного канала — это одна из самых распространенных причин болевого синдрома. Патология заключается в поражении (защемлении) срединного нерва, прозодящего в достаточно узком канале в запястье. Характерные симптомы этого состояния:
- чувство покалывания или онемения в мизинце и безымянном пальце на стороне поражения, возникает при совершении мелких движений: когда вы держите чашку или ложку, читаете газету или печатаете на клавиатуре компьютера;
- боль захватывает участок от плеча и до мизинца;
- появляется ослабление физического усилия в пораженной конечности (особенно это затрагивает ладонь и пальцы);
- снижение чувствительности на тыльной и внутренней стороне ладони.
Причиной этой болезни может стать длительная монотонная работа в положении, при котором происходит зажим запястья. Туннельный синдром запястья встречается у водителей, программистов, парикмахеров и у представителей других профессий, связанных с ручным трудом.
Артрит или остеоартроз проявляются — болью, дискомфортом, потерей привычной подвижности и ловкости движения. Первичный признак — возникновение боли в запястье руки после выполнения определенных операций. Например, ощущается напряженность и покалывание, усталость и тремор после резки овощей или выполнения рутинной работы, такой как штопка носка. После отдыха неприятные ощущения проходят сами по себе.
Но по мере развития патологического процесса интенсивность болевого синдрома нарастает. Если не обращать внимание на боль в запястье, может развиться запущенная стадия заболевания. Поэтому важно как можно ранее обращение в поликлинику для проведения исследований, которые помогут выяснить, почему ощущаются эти симптомы.
Остеоартроз — это поражение хрящевой ткани, которая разрушается и не обеспечивает скольжения головок входящих в сустав костей.
Проявляется болезнь в пожилом возрасте. В более раннем периоде может быть следствием травм или постоянного напряжения. Проявляется сильной болью, скованностью движений, отеком и гиперемией окружающих тканей. Пальпация болезненная. Это самая очевидная причина боли в запястье у пожилых людей, страдающих от артритов и поражения хрящевой ткани.
В отличие от остеоартрита, ревматоидный артрит является системным заболеванием, которое может привести к развитию патологий в различных частях тела. Пораженные суставы деформируются, отекают и болят постоянно. Обычно поражается одновременно оба запястных сустава с присоединением болезненности в межфаланговых сочленениях кистей рук.
Гигрома — это доброкачественная опухоль которая возникает в районе запястья. Ганглий (так тоже называют гигрому) возникает вследствие травм, больших нагрузок, оперативного вмешательства. Симптомы:
- сначала образуется незначительная припухлость в области запястья;
- на начальном этапе дискомфорта нет, образование мягкое и упругое на ощупь;
- со временем образование увеличивается в размерах;
- появляется боль в запястье при движениях.
Помимо перечисленных выше патологий боль в запястье руки может быть вызвана некоторыми соматическими заболеваниями. Среди них можно выделить:
От болей в лучезапястном суставе не застрахован никто. К группе риска можно относятся такие категории:
- дети раннего возраста;
- люди, которые ведут малоподвижный образ жизни;
- люди, активно занимающиеся спортом;
- представители профессий, связанных с выполнением монотонных, однообразных механических движений руками;
- профессиональные спортсмены, занимающиеся художественной гимнастикой, теннисом, волейболом и тяжелой атлетикой;
- пожилые люди с начинающимся остеопорозом;
- беременные женщины (особый риск возникает во втором триместре за счет значительного сдвига гормонального баланса).
Следует обратиться за медицинской помощью в том случае, если боль повторяется чаще, чем 1 раз в неделю. Также следует немедленно вызвать скорую помощь, если случилась травма. Особенно в том случае, если отсутствует подвижность и есть значительный отек с гематомой. Не стоит задумываться над вопросом о том, когда обращаться к врачу при наличии подобного синдрома. Чем раньше будет проведена диагностика и назначено лечение, тем выше вероятность того, что патологические изменения удастся не только остановить, но и повернуть вспять.
Есть правило: если боль в одном и том же месте повторилась два раза подряд, значит, есть патология тканей. Это реальный повод для того, чтобы пройти обследование и на ранней стадии выявить существующую проблему. Многим людям именно это помогает восстановить здоровее запястного сустава и сохранить свою трудоспособность.
Для выявления точной причины, вызвавшей боль в запястье руки, необходим целый ряд обследований. Первоначально назначается рентгеновский снимок, на основании которого исключается перелом, трещина и деформация устава и костей. При недостаточной результативности этого метода может быть проведена магнитная резонансная томография.
Артроскопия в отношении запястного сустава применяется крайне редко в виду возможности травмы нервных волокон, которые в этой области проходят в большом количестве.
Клиническая и функциональная диагностика с целью поиска причин боли в запястье руки может включать в себя использование компьютерной томографии, в ходе которой можно визуально оценить состояние всех тканей.
Могут применяться методы электромиограммы и установления степени нервной проводимости. Это функциональные тесты, позволяющие оценить степень поражения тканей.
При отсутствии адекватного лечения происходит усугубление патологического процесса. Может произойти полная деструкция (разрушение) тканей. В этом случае восстановить подвижности кисти можно будет только при помощи эндопротезирования. Ответить однозначно на вопрос о том, какие могут быть осложнения, невозможно, поскольку все зависит от того, какая ткань была поражена патологией. Но есть общие аспекты прогрессирования симптомов.
Постепенно вы будете чувствовать усиление боли, снижение подвижности. Будет нарастать деформация сустава. На фоне всех этих изменений может развиваться асептический некроз костной ткани. Это опасное состояние, которое моет перейти в сепсис и окончиться смертью человека.
Не менее грозные осложнения имеют травмы. Это может быть разрыв кровеносных сосудов, массированная кровопотеря. При открытых типах переломов происходит мгновенное инфицирование. Гнойные раны лечить гораздо сложнее.
Современные методы лечения включают в себя разнообразные методики, но все зависит от заболевания, которое вызвало боль в запястье руки. Для устранения этого симптома необходимо убрать его причину. Для устранения боли в запястье необходимо лечить основное заболевание, которое стало причиной этого симптома. При сильном болевом синдроме можно принять таблетку нестероидного противовоспалительного средства:
На область сустава можно приложить холод (пакет со льдом).
При переломах и трещинах обязательно проводится иммобилизация кисти (накладывается шина или гипс, который ограничивает движения). В случае разрыва связок требуется хирургическая операция по их соединению. В настоящее время медицина располагает множеством способов восстановления сустава. Это крепежные винты, трансплантация костной ткани и установка искусственного сустава.
При тяжелых состояниях могут применяться кортикостероидные препараты.
Они значительно снижают отечность и ускоряют процесс регенерации. Но длительное применение невозможно, поскольку они провоцируют вымывание кальция из костной ткани. Допускается внутрисуставное введение:
- Кортизона;
- Дексаметазона;
- Преднизолона или других препаратов.
Великолепные результаты дает методика мануальной терапии, которая включает в себя:
- акупунктуру;
- массаж;
- лечебную физкультуру;
- остеопатию.
Боль в запястье руки может сигнализировать о серьезном заболевании, поэтому если она долго беспокоит и/или усиливается следует обратиться к врачу.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Запястье – это участок, соединяющий кисть руки с костями предплечья. Оно образовано восемью многогранными костями, уложенными в два ряда.
Поскольку запястье отвечает не только за множество движений в руке, но и принимает на себя силовые нагрузки на верхние конечности, этот участок особенно уязвим. И чем раньше будет установлена причина боли, и приняты правильные меры, тем больше шансов сохранить подвижность в нем.
В рамках данной статьи разберемся в причинах боли в запястьях, расскажем о методах самостоятельной диагностики и отличительных признаках заболеваний, а также приведем максимально возможный список других причин боли в запястьях.
Боль в запястьях может быть сильной и почти незаметной, усиливаться по ночам или беспокоить круглые сутки; при движениях пальцами в районе запястья и тыла кисти может ощущаться поскрипывание – все это важные диагностические признаки. Все они, в совокупности с информацией о возможной причине боли, помогают поставить правильный диагноз и выбрать подходящий метод обследования.

Во всех случаях будут беспокоить:
- острая боль в запястном суставе;
- ограничение подвижности;
- припухлость запястья.
Перелом или вывих запястья
Чаще всего перелому подвергаются ладьевидная и полулунная кость, это будет заметно на рентгеновском снимке.
В тяжелых случаях пострадавший будет жаловаться на острую боль в запястье, а при осмотре можно будет заметить очевидную деформацию сустава, его патологическую подвижность, кровоподтек и значительную припухлость.
Для легкой степени перелома характерно только наличие отека и незначительный дискомфорт в запястье. В данном случае возможны диагностические ошибки, и оставление перелома без внимания. Последствием такого невнимания к боли в запястье становится полная потеря подвижности в суставе.
Растяжение запястья
Растяжению или разрыву могут подвергаться как связки, удерживающие вместе кости запястья, так и соединяющие предплечье с кистью.
Растяжение запястья характеризует острая боль в суставе, невозможность выполнять прежний объем движений рукой, нестабильность сустава. Постепенно нарастает отек места повреждения.
Первая помощь
На данном этапе важно предупредить развитие осложнений: болевого шока, потери крови или еще большей травматизации пострадавшей конечности.
- Если перелом открытый, и из раны течет кровь: в первую очередь, нужно остановить кровотечение.
- На место перелома накладывается лед (его нужно завернуть в ткань) – он снимет острую боль, предупредит отек и уменьшит кровотечение.
- На рану, если она имеется, накладывается стерильная марлевая повязка.
- После этого конечность нужно зафиксировать шиной (или прибинтовать ее к небольшой дощечке), чтобы предупредить смещение обломков кости, дальнейшую травматизацию и боль.
- Далее необходимо обратиться к врачу (вызвать «Скорую помощь» или явиться в травмпункт самостоятельно).
Внимание! Будьте осторожны при использовании обезболивающих средств!
- Спреи для местного применения (распыляемые на кожу) нельзя использовать на открытые раны. Иначе препарат попадет в общий кровоток в значительной концентрации, и может привести даже к гибели человека.
- Местные обезболивающие препараты действуют очень короткое время. Многократное их использование нежелательно из-за возможности развития передозировки.
- Обезболивающие таблетки (порошки) могут вызвать обострение имеющейся у пострадавшего язвыжелудка, вести к желудочному кровотечению и прочим нежелательным последствиям. Возможность их применения до приезда скорой помощи лучше уточнить у пострадавшего.
Диагностика
Для диагностики боли в запястье вследствие травмы производятся рентгеновские снимки в специальных проекциях.
Лечение
При переломах костей запястья без смещения, на конечность накладывают гипс на 1-6 месяцев, в зависимости от вида перелома. Повторный (контрольный) рентгеновский снимок делается после снятия гипсовой повязки.
Важно! Боли в запястье, спустя много времени после травмы, могут быть признаком остеоартроза (осложнения несросшегося перелома ладьевидной кости запястья). При этом будет отмечаться боль при напряжении сустава, повороте ладони верх и вниз, и ограничение подвижности.
Как и в случае с любой болью в запястье, нужно обязательно показаться врачу.

Вследствие таких нагрузок чаще всего возникают тендиниты. Эти заболевания распространены больше других из-за анатомической узости оболочек, через которые проходят сухожилия запястья. Достаточно небольшого раздражения этих сухожилий, чтобы в них возникли уплотнения.
Диагностическим признаком возникшего тендинита будет крепитация – это ощущение потрескивания в сухожилии, идущем от запястья к пальцам, при движении. Воспаляться могут сразу несколько сухожилий. Заболевание развивается постепенно, о чем будут говорить нарастающие со временем боли по ходу сухожилий.
Из других симптомов тендинита важно отметить:
- боль при движении пальцами или кистью;
- ощущение потрескивания в сухожилиях;
- значительные сложности с захватом предметов больной рукой.
Диагностика
Для диагностики данного заболевания проводится врачебный осмотр и оценка характера и локализации боли, степени подвижности в суставе, а также присутствие потрескивания в сухожилиях запястья. Этого бывает достаточно.
При неэффективности проводимого лечения, или наличии сомнений в правильности диагноза (подозрения на переломы и др. заболевания костей), выполняется рентгенография (рентгеновский снимок) запястья.
Лечение
При болях в запястье, вызванных тендинитом, необходимо обеспечить суставу полный покой и зафиксировать его шиной или лонгетой. Дальнейшее лечение проводится у врача.
Синдром запястного канала (сокр. СЗК) – так называется заболевание, чаще всего беспокоящее беременных женщин во втором-третьем триместре беременности.
Основная причина возникновения СЗК кроется в нарастающей массе тела женщины и отеках, особенно выраженных во второй половине беременности. Отеки на руках чаще всего приводят к сдавливанию срединного нерва.
Симптомы данного заболевания затрагивают от 20 до 60% беременных женщин. Они могут быть слабо выраженными, или доставлять серьезный дискомфорт. Как правило, с рождением малыша боли проходят. В редких случаях боли в запястье при СЗК продолжаются еще несколько месяцев.
Симптомы СЗК:
- боль в запястье, ощущение зуда, жжения, покалывания или дрожи в пальцах;
- симптомы усиливаются ночью, хотя могут беспокоить и днем;
- дискомфорт ощущается на ладонной поверхности четырех пальцев (от большого до безымянного) и самой ладони. Если онемение присутствует в мизинце и передается на тыл кисти, это говорит о другом заболевании;
- слабость в пальцах при захвате предметов, особенно большого;
- онемение может распространяться дальше ладони, если затронуты ветви срединного нерва. Может отмечаться похолодание кисти, побледнение кожи вследствие сужения сосудов, повышенная чувствительность к холодным температурам;
- общее ухудшение самочувствия, наличие отеков на ногах и руках.
Диагностика
Для постановки диагноза проводится ряд проб на пассивное сгибание и разгибание конечности, постукивание по ходу нерва и др. В качестве дополнительного метода исследования делают электромиографию. Данное исследование заключается в записи электрических импульсов в мышцах, что позволяет выявить участок пораженного нерва, или выявить отличную от СЗК причину болей в запястьях.
Боль в запястьях при беременности: помощь и лечение
Во время очередного ночного обострения боли в запястьях попробуйте сменить положение тела для сна. Далее приведем ряд простых правил, которые помогут вам снизить дискомфорт:
- избегайте подкладывания руки под голову во время сна;
- для возвращения чувствительности при онемении и ослабления боли потрясите руками;
- днем можно попробовать выполнять несложные упражнения: регулярно сжимать и разжимать пальцы кисти (этот прием можно проводить, если он не усиливает боли);
- постарайтесь отказаться от работы, связанной с постоянными движениями пальцами рук (печати на клавиатуре, игры на пианино и т.д.);
- во время сидения перед телевизором попробуйте придать рукам возвышенное положение (например, положите их на спинку дивана).
Внимание: если вышеприведенные меры не приносят облегчения, нужно обязательно показаться врачу. Оставленный без внимания и полноценного лечения, СЗК может привести к необратимому повреждению срединного нерва и тяжелым нарушениям функций всей руки.
Врач может порекомендовать прием витаминов, питающих нерв, а также ношение специальной шины на запястье по ночам. Такая шина будет удерживать запястье в удобном положении, и уменьшать напряжение мышц и давление на нерв.
В случае крайней необходимости проводится операция, при которой делается надрез косой связки запястья, что приводит к освобождению срединного нерва от сдавливания.
Боль в запястье при ежедневной работе за компьютером 
Боль в запястье проявляется больше в правой руке у правшей. Беспокоит постоянный дискомфорт в запястном суставе, ослабление силы захвата, онемение кистей, особенно ладоней.
Такое заболевание получило название туннельного синдрома или СЗК (см. описание выше).
Важно! В механизме сдавливания нерва запястья большую роль играют заболевания позвоночника. Грыжи межпозвоночных дисков и остеохондроз характеризуются повреждением нервов, идущих от спинного мозга, в том числе к рукам.
Для профилактики туннельного синдрома рекомендуется соблюдать ряд правил:
- выбирать удобную позу посадки, правильно располагать перед собой монитор и клавиатуру;
- использовать удобные клавиатуру и мышь, источник дополнительного освещения;
- делать перерывы в работе с разминкой мышц;
- при возникновении устойчивой боли в запястье нужно исключить физические нагрузки на больную руку на 2 недели и обеспечить покой конечности при помощи шины.
Туннельный синдром может возникнуть не только как профессиональное заболевание. Мы уже говорили, что данное заболевание часто беспокоит беременных женщин во второй половине беременности. Также СЗК может быть следствием сахарного диабета, артрита, или сопровождать предменструальный синдром.
Боль в запястье у телефонистов, портных, пианистов, а также при регулярном выкручивании мокрого белья
Профессиональное заболевание, чаще встречающееся у взрослых женщин, занимающихся игрой на пианино, работой на телефоне, постоянным выкручиванием мокрого белья или половой тряпки, называется стенозирующий теносиновит (или тендовагинит). Болезнь не только причиняет сильную боль в запястье, но и способна привести к потере трудоспособности.
Тендовагинит поражает сухожильную сумку мышц, управляющих движениями большого пальца. Боль в запястье беспокоит на стороне первого пальца руки (в месте расположения шиловидного отростка). Кожные покровы в этой области бывают воспалены и болезненны к прикосновению. С течением времени на этом месте образуется рубцовая ткань. Ее можно прощупать через кожу как плотную припухлость, похожую на апельсиновую косточку.
Важно! При стенозирующем теносиновите отсутствует крепитация (поскрипывание) при движениях пальцами.
Диагностика
Существует четыре отличительных симптома тендовагинита:
- при пассивном разгибании большого пальца боль отсутствует;
- при сжимании кисти в кулак и ее пассивном отведении в сторону локтя, боль отдает в шиловидный отросток, а иногда в кончик большого пальца или вверх до локтя;
- локальная болезненность ощущается при надавливании рядом с шиловидным отростком, на расстоянии до 1,5 см в направлении большого пальца;
- возникновению заболевания предшествуют избыточные и необычные движения большого пальца.
Лечение
Лечение проводится в зависимости от первопричины тендовагинита.
Если тендовагинит вызван общим заболеванием организма (бруцеллезом, гонореей, ревматизмом и др.), проводится лечение основного заболевания. В отношении локальных проявлений, упомянутых выше, применяется иммобилизация конечности (фиксация запястья лонгетой на 10-12 дней), физиотерапевтическое и медикаментозное лечение без госпитализации в стационар.
В сложных, неподдающихся лечению случаях, прибегают к оперативному лечению.
Боль в запястье у крановщиков, столяров, рубщиков, слесарей, работников с отбойными молотками 
Заболевание поражает запястья не симметрично: у правшей, например, больше страдает правая рука.
Симптомы
Началу заболевания предшествует травма запястья, боль беспокоит в течение 1–2 недель.
Затем в течение нескольких месяцев заболевание никак не дает о себе знать.
Активный период заболевания может продолжаться несколько лет. При этом беспокоят стойкие боли в лучезапястном суставе, не прекращающиеся в любое время суток, и усиливающиеся при ручной работе. Надавливание на пораженную кость запястья сопровождается болезненной чувствительностью.
Диагностика
Для распознавания заболевания проводится рентгенография (рентгеновский снимок). При сомнениях в точности диагноза выполняют магнитно-резонансную томографию (МРТ).
Лечение
На начальной стадии заболевания достаточно бывает полностью освободить пострадавшую конечность от физических нагрузок, наложив на нее гипсовую повязку на три недели. В покое возможно восстановление пораженной кости силами самого организма: прорастание новых кровеносных сосудов и восстановление питания тканей.
В случае успеха гипс снимают, и приглашают больного на контрольные рентгеновские снимки каждые 4-6 недель.
Также доктор может назначить прохождение физиотерапевтических процедур: новокаиновые блокады, парафинотерапия и др., целью которых является усиление кровотока в пострадавшей конечности и скорейшее выздоровление.
При неэффективности проводимых мероприятий может потребоваться хирургическое лечение.
Полезная информация
Какие вопросы можно обсудить с врачом в связи с болезнью Кинбека?
1. Какая у вас стадия заболевания?
2. Какой вид лечения сейчас предпочтительнее: консервативный или хирургический?
3. Как эта болезнь скажется на вашей дальнейшей профессиональной деятельности?
4. Как скоро можно будет приступить к своей работе, придется ли ее менять?
5. Какой режим соблюдать, находясь на больничном: что можно, а что нельзя?
6. Как меры можно предпринять самостоятельно при усилении болей?
Боль в запястьях, помимо вышеперечисленных причин, может являться следствием:
- развития воспалительных изменений в костях и тканях (возрастной остеоартрит, ревматоидный артрит с поражением обоих запястий, псориатический артрит, туберкулез);
- отложения солей мочевой кислоты (подагра) или кальция (псевдоподагра);
- заболеваний позвоночника (сдавливание корешков спинномозговых нервов);
- инфекционного заболевания (гонорея, бруцеллез);
- различных опухолей верхней конечности;
- наследственной предрасположенности к поражению связок;
- алкоголизма;
- приема противоэпилептических средств;
- врожденной узловатости пальцев;
- болезни Пейрони (заболевание мужчин);
- выпячивания сухожильного влагалища (ганглии, синовиальные кисты или гигромы);
- наличия такого заболевания, как курковый палец;
- нарушения проходимости артерии плеча в области локтя (контрактура Фолькманна, сопровождающая нарушением кровообращения);
- переломов верхних конечностей (например, после перелома плечевой кости в области надмыщелка);
- заболеваний сердечно-сосудистой системы (боли за грудиной, отдающие в левую руку, могут быть признаком сердечного приступа или инфаркта миокарда);
- перенапряжения запястья, работы в неудобном положении.
В дополнение к вышесказанному, более подробно остановимся на еще одном заболевании запястья – перитендините с характерным симптомом для самодиагностики – слегка уловимым поскрипыванием.
Перитендинит (тендосиновит, теносиновит)
Заболевание поражает сухожилия лучезапястного сустава и длинную мышцу большого пальца, вследствие чего нарушается подвижность большого и указательного пальцев.
Причины
Перитендинит может быть следствием бактериальной инфекции или ревматизма.
Диагностика
Самостоятельно это заболевание можно определить по совокупности следующих признаков:
- боль в запястье;
- припухлость тыльной стороны запястья (надавливание в этой зоне причиняет боль);
- при активном шевелении пальцами появляется ощутимое на ощупь, а иногда даже на слух, нежное поскрипывание («замшевая» крепитация).
Похожие симптомы вызывает ряд других заболеваний:
- туннельный синдром;
- миотендинит предплечья;
- воспалительные заболевания лучезапястного сустава;
- лучевой стилоидит (поражающий лучевую кость предплечья).
Для уточнения заболевания делается рентгеновский снимок, который покажет утолщение мягких тканей над шиловидным отростком запястья со стороны большого пальца при перитендините.
Лечение: проводится у врача.

Когда боль в запястье возникла после травмы руки любого характера и происхождения (падение на руку, выкручивание кисти, случайное или намеренное придавливание дверью, падение тяжелого предмета и т.д.), имеет различную интенсивность (от сильной до слабой), сочетается с отеком, то необходимо обязательно обратиться к врачу-травматологу (записаться), а его отсутствие – к хирургу (записаться). Можно обратиться к травматологу или хирургу как в поликлинике, так и в травмпункте.
Если боль в запястье возникла вследствие частых высоких физических нагрузок на руку (работа на телефоне, игра на пианино, портняжный труд, подъем тяжестей, игра в гольф, теннис, частое выкручивание тряпок или белья и т.д.) и сочетается с ощущением потрескивания (крепитации) при движении кистью или пальцами, трудностями при попытке захватить любой предмет поврежденной кистью или сжать ее в кулак, ощущении препятствия при сгибании-разгибании большого пальца (после преодоления препятствия слышится щелчок), то подозревается тендинит (воспаление сухожилий) или тендовагинит (воспаление сухожильных влагалищ мышц). В таком случае необходимо обращаться к врачу травматологу-ортопеду, а в его отсутствие – к хирургу.
Если у любого человека (часто у беременных женщин и людей, постоянно работающих за компьютером) в области запястья ощущается боль, которая сочетается с зудом, жжением, покалыванием и дрожью в пальцах (большом, указательном, среднем, безымянном) на стороне ладони, трудностью при попытке схватить любой предмет кистью, отеками на ногах и руках, возможно с онемением предплечья, похолоданием, побледнением и чувствительностью к низким температурам кожи кисти, то подозревается синдром запястного канала (туннельный синдром), и в таком случае необходимо обращаться к врачу-неврологу.
Если через несколько месяцев после травмы запястья появляются стойкие боли в самом запястье, присутствующие постоянно, усиливающиеся при работе руками и надавливании на кости запястья, то подозревается болезнь Кинбека. В таком случае необходимо обращаться к врачу ортопеду-травматологу. Чаще всего болезнь Кинбека возникает у людей, работа которых связана с постоянной нагрузкой на кисти (например, у крановщиков, столяров, рубщиков, слесарей, работников с отбойными молотками).
Если присутствует боль в запястье, сочетающаяся с припухлостью тыльной стороны запястья, слышимым нежным поскрипыванием при шевелении пальцами, а также нарушением подвижности большого и указательного пальцев, то подозревается перитендинит (болезнь де Кервена), и в таком случае необходимо обращаться к врачу травматологу-ортопеду.
Если боли в запястье волнообразны (то усиливаются, то уменьшаются), присутствуют в течение длительного промежутка времени, сочетаются с припухлостью, покраснением и разгорячением (на ощупь горячая) тканей в области суставов запястья, ограничением подвижности и ощущением скованности кисти, возможно имеются боль, покраснение, припухлость и ограничение движений в других суставах, то подозревается артрит. В таком случае необходимо обращаться к врачу-ревматологу.
Если в запястье появляются периодические приступы болей длительностью от нескольких часов до недель, сочетающиеся с покраснением, отеком и разгоряченностью тканей запястья, а после завершения приступа запястье может стать деформированным, то подозревается подагра или псевдоподагра, и в таком случае необходимо обращаться к врачу-ревматологу.
Если человек страдает жгучими, стреляющими болями, идущими от шеи, через заднюю или переднюю поверхность руки и запястье к среднему или безымянному пальцу, сочетающимися с уменьшением силы мышц руки и запястья, возможно онемением кисти, то подозревается корешковый синдром, и в таком случае необходимо обращаться к врачу-неврологу.

Если боль в запястье связана с видимым и хорошо прощупываемым через кожу округлым образованием, похожим на опухоль, болезненным при надавливании на него, то подозревается гигрома, и в таком случае необходимо обращаться к врачу травматологу-ортопеду или хирургу.
Если боли в запястье обусловлены курковым пальцем, согнутым в суставах так, будто лежит на спусковом крючке, то необходимо обращаться либо к ортопеду (записаться), либо к хирургу.
Если появляется боль в запястье в сочетании с изменением цвета, нарушением чувствительности кожи кисти, отсутствием пульса на лучевой артерии, неустраняемым сгибанием кисти в запястье и пальцев в суставах, то подозревается контрактура Фолькмана, и в таком случае следует обращаться либо к врачу-ортопеду, либо к хирургу.
Поскольку боль в запястье обуславливается различными патологиями, то при наличии данного симптома врач может назначать разнообразные обследования и анализы. В каждом случае перечень анализов и обследований определяется тем, какое именно заболевание предполагает врач на основании всей имеющейся у человека совокупности клинических симптомов. Таким образом, очевидно, что фактически выбор анализов и обследований при боли в запястьях зависит от того, какие еще симптомы присутствуют у человека, так как именно они и позволяют врачу поставить предположительный диагноз. Ниже мы укажем, какие обследования и анализы может назначать врач при боли в запястьях в зависимости от других имеющихся симптомов.
Если боли в запястье той или иной интенсивности возникли после любого травматического воздействия (падение на руку, выкручивание кисти, случайное или намеренное придавливание дверью, падение тяжелого предмета и т.д.) и сочетаются с отеком, то врач производит осмотр и назначает рентген (записаться) и УЗИ (записаться) для выявления возможных переломов, растяжений, разрывов связок, сухожилий и т.д.
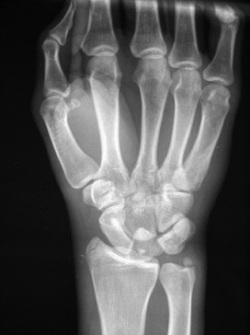
- Выслушивание треска и похрустывания при движении кистью и пальцами с помощью фонендоскопа;
- Прощупывание (пальпация) области поражения;
- Рентген кисти и запястья (записаться);
- Магнитно-резонансная томография (записаться) кисти и запястья.
В обязательном порядке производится ощупывание запястья и выслушивание треска и хруста фонендоскопом, позволяющие в совокупности с характерными симптомами поставить точный диагноз. В сомнительных случаях может назначаться магнитно-резонансная томография. Кроме того, для исключения возможного перелома, трещин или иных повреждений костей врач всегда назначает рентген.
Когда у человека (особенно часто наблюдается у беременных женщин и людей, постоянно работающих за компьютером) имеется боль в запястье, сочетающаяся с зудом, жжением, покалыванием и дрожью в пальцах руки (большом, указательном, среднем, безымянном) со стороны ладони, трудностями при попытке взять любой предмет в руку, возможно отеком на руках и ногах, онемением предплечья, а также похолоданием, побледнением и высокой чувствительностью к низким температурам кожи кисти, то врач подозревает синдром запястного канала (туннельный синдром) и назначает следующие обследования:
- Биохимический анализ крови (записаться);
- Анализ крови на наличие ревматоидного фактора (записаться);
- Неврологическое обследование (определение чувствительности, силы мышц в зоне поражения и т.д.);
- Электромиография (записаться);
- Электронейрография;
- Рентген запястья;
- УЗИ запястья (записаться);
- Томография (компьютерная и магнитно-резонансная) запястья.
Для диагностики собственно синдрома запястного канала врач производит неврологическое обследование, которое заключается в покалывании, постукивании по определенным точкам, просьбам совершить какое-либо движение и т.д. На основании того, какие человек испытывает ощущения, как совершает определенные движения и определяется поражение нервов и, соответственно, ставится диагноз. В принципе, на этом обследование может быть закончено, так как диагноз выставлен. Однако при наличии возможностей врач может назначить электромиографию и электронейрографию для оценки скорости и активности проведения нервных импульсов, а также для оценки реакции мышц на нервные сигналы.
Кроме того, с целью выяснения причин и природы туннельного синдрома врач может назначать биохимический анализ крови, анализ крови на ревматоидный фактор, рентген, УЗИ и томографию запястья и кисти.
Когда через несколько месяцев после травмирования кисти возникают стойкие боли в запястье, не стихающие ни днем, ни ночью, усиливающиеся при работе руками и надавливании на запястье, то врач подозревает болезнь Кинбека, и для ее подтверждения назначает УЗИ и рентген запястья и кисти. Дополнительно, если возникает необходимость в дополнительных данных о состоянии тканей, то назначается магнитно-резонансная томография. Кроме того, если в медицинском учреждении имеется техническая возможность, то томография назначается сразу вместо УЗИ.
Когда боль в запястье сочетается с припухлостью с тыльной стороны запястья, нежном поскрипывании, слышимом при шевелении пальцами, нарушением подвижности большого и указательного пальцев, то врач подозревает перитендинит (болезнь де Кервена), и для его диагностики проводит неврологические пробы. Диагноз ставится именно на основании неврологических проб, каких-либо дополнительных анализов или инструментальных обследований не требуется. Врач проводит следующие неврологические пробы:
- Надавливание на сухожилие большого пальца (безболезненно);
- Ощупывание области шиловидного отростка (бок запястья со стороны мизинца) позволяет выявить плотное округлое образование, представляющее собой утолщенную тыльную связку;
- Пациента просят положить руки ладонями на стол и отклонить кисть сначала в сторону большого пальца, а затем мизинца (пораженная рука в сторону мизинца отклоняется на 20 – 30 градусов меньше, чем здоровая, причем движение сопровождается болью);
- Пациента просят поставить кисти на ребро ладонями друг к другу и затем отставить большой палец вверх, как жест «отлично» (на больной руке палец отставляется меньше, чем на здоровой);
- Пациента просят положить большой палец на ладонь и прикрыть его сверху другими четырьмя пальцами, после чего отвести кисть в сторону мизинца (движение вызывает резкую боль в области поражения);
- Пациента просят взять какой-либо мелкий предмет (ручку, спичечный коробок и т.д.) большим и указательным пальцами (человек испытывает боль при удержании предмета в пальцах).

- Общий анализ крови (записаться);
- Анализ крови на ревматический фактор и С-реактивный белок;
- Биохимический анализ крови;
- Цитологический и микробиологический анализ внутрисуставной жидкости, полученной путем пункции пораженного сустава (записаться);
- Рентген и увеличительный рентген в двух плоскостях запястья;
- Артрография запястья;
- Томография запястья;
- УЗИ запястья;
- Сцинтиграфия запястья.
Врач в первую очередь назначает общий анализ крови, биохимический анализ крови, анализ крови на ревматоидный фактор и С-реактивный белок, цитологический и микробиологический анализы внутрисуставной жидкости, а также рентген запястья. Именно эти исследования позволяют поставить диагноз артрита, а также определить его природу (псориатический, ревматоидный и т.д.). Все остальные исследования считаются дополнительными, и выполняются только при необходимости или при наличии технической возможности у медицинского учреждения. Например, УЗИ позволяет оценить состояние тканей рядом с суставом и наличие выпота в суставной полости, сцинтиграфия дает возможность понять, насколько активно воспаление и как на него реагирует костные структуры запястья.
Когда в запястье ощущаются периодические болевые приступы, длящиеся от нескольких часов до недель, сочетающиеся с покраснением, отеком и горячей наощупь тканью запястья, а также возможной деформацией запястья после окончания приступа, то врач подозревает подагру или псевдоподагру. В данной ситуации назначаются следующие анализы и обследования:
- Общий анализ крови;
- Биохимический анализ крови (мочевая кислота, общий белок, белковые фракции, серомукоид, фибрин, сиаловые кислоты, гаптоглобин, билирубин (записаться), мочевина, креатинин, холестерин, АсАТ, АлАТ, амилаза);
- Рентген суставов (записаться);
- Микроскопия, бактериологический посев (записаться) и биохимическое исследование суставной жидкости, полученной в результате пункции;
- Пункция выростов над суставом запястья с микроскопическим исследованием содержимого;
- Биопсия (записаться) синовиальной оболочки лучезапястного сустава;
- УЗИ почек (записаться).
В первую очередь врач назначает общий и биохимический анализы крови, а также исследование суставной жидкости и содержимого выростов над суставами, так как именно эти анализы – самые важные для постановки диагноза подагры и псевдоподагры. Так, в суставной жидкости при подагре обнаруживаются ураты (соли мочевой кислоты), а при псевдоподагре – пирофосфаты кальция, что считается однозначным подтверждением заболевания. Кроме того, в содержимом выростов при подагре также обнаруживают ураты, что является однозначным свидетельством в пользу этого заболевания. Если имеются сомнения в диагнозе псевдоподагры, то дополнительно назначают биопсию синовиальной оболочки лучезапястного сустава. Далее, если выявлена подагра, то дополнительно назначается УЗИ почек с целью оценки их состояния и выявления уратных камней. Рентген назначают при обоих заболеваниях, но не для их выявления, а для исключения других патологий, а также оценки выраженности патологических изменений в тканях организма.
Когда у человека жгучие, стреляющие боли, идущие от шеи к среднему или безымянному пальцу через заднюю или переднюю поверхность руки и запястье, сочетающиеся со снижением мышечной силы руки и запястья, иногда и с онемением кисти, то врач подозревает корешковый синдром и назначает следующие обследования:
- Неврологические пробы (необходимы для выявления того, какой именно корешок поражен, и заключаются в выполнении пациентом определенных движений, которые и оцениваются врачом);
- Электронейромиография (записаться);
- Рентген позвоночника (записаться);
- Компьютерная томография позвоночника (записаться);
- Магнитно-резонансная томография.
Диагноз корешкового синдрома ставится на основании неврологических проб и подтверждается данными электронейромиографии. После этого для выяснения причины корешкового синдрома врач назначает рентген и магнитно-резонансную томографию позвоночника. Однако, если имеется техническая возможность, то рентген заменяют компьютерной томографией.
- Общий анализ крови;
- Биохимический анализ крови;
- Общий анализ мочи;
- Микроскопия, цитология и бактериологический посев суставной жидкости;
- Мазки из половых путей;
- Обнаружение патогенных микробов в крови методом бактериологического исследования и ИФА;
- Проба Манту (записаться) и Пирке;
- УЗИ запястья;
- Рентген запястья;
- Томография (компьютерная или магнитно-резонансная) запястья;
- Сцинтиграфия запястья;
- Биопсия синовиальной оболочки.
В первую очередь для диагностики инфекционного артрита назначаются и выполняются УЗИ и рентген. Если данные УЗИ позволяют заподозрить артрит, а на рентгене еще нет характерных изменений, так как патологический процесс протекает короткий промежуток времени, то дополнительно назначается томография и/или сцинтиграфия. Далее для выявления микроба, являющегося возбудителем инфекционного артрита, назначается и проводится микроскопия, цитологическое и бактериологическое исследование суставной жидкости, анализ крови методами ИФА и бакпосева, мазки из половых органов и пробы Манту и Пирке. В случае сомнений в диагнозе и необходимости получения дополнительных данных врач назначает биопсию синовиальной оболочки лучезапястного сустава.
Когда боли в запястье связаны с видимым глазом и нащупываемым под кожей округлым образованием, похожим на опухоль, которое болезненно при давлении на него, то врач подозревает гигрому и назначает УЗИ и рентген. УЗИ необходимо для подтверждения гигромы, а рентген выполняется с целью исключения патологии костей. Если УЗИ дает сомнительные результаты, то назначается магнитно-резонансная томография или пункция гигромы. На практике чаще выполняется пункция гигромы, так как томография – слишком дорогостоящий метод, который в медицинских учреждениях не может использоваться так часто, как того хотелось бы.
Когда боль в запястье сочетается с согнутым пальцем, как будто он лежит на спусковом крючке – врач ощупывает кисть, производит неврологические пробы и на их основании ставит диагноз. Для получения информации о состоянии тканей может назначаться УЗИ и рентген.
Если боли в запястье сочетаются с изменением цвета кожи и нарушением чувствительности кисти, непрощупываемым пульсом на лучевой артерии, сгибанием против воли руки в запястье и пальцев, то врач диагностирует контрактуру Фолькмана на основании характерных признаков. Для оценки состояния тканей, суставов и костей врач назначает УЗИ, допплерографию сосудов (записаться), рентген.
Профилактика
Нижеприведенные советы помогут вам предупредить повреждения и боль в запястьях:
- регулярно выполняйте упражнения, укрепляющие мышцы запястья;
- при появлении первых симптомов дискомфорта в запястьях, прекратите или видоизмените физическую нагрузку на них;
- уменьшите скорость выполнения повторяющихся движений, а также прилагаемое при этом усилие;
- чаще изменяйте свое положение (к примеру, смените позу, когда держите в руках книгу, чтобы нагрузка пришлась на другие группы мышц);
- захватывайте предметы всей кистью, захват только пальцами вредит запястью;
- при работе с вибрирующими инструментами пользуйтесь специальными перчатками, поддерживающими кисть, а также применяйте поглощающие вибрацию прокладки;
- соблюдайте правила предосторожности при работе с инструментами, прячьте острые предметы от детей;
- во время занятий спортом используйте предохранительные приспособления на запястье;
- организуйте свое рабочее место: сделайте его удобным, уберите все лишнее;
- каждый час работы за компьютером делайте 5-10 минутные перерывы, приседайте, разминайте пальцы и встряхивайте кисти;
- для предупреждения падений носите удобную, устойчивую обувь, убирайте посторонние предметы с пола, воздерживайтесь от передвижений по квартире до полного высыхания пола после влажной уборки;
- воздерживайтесь от подъема тяжелых предметов – лучше несколько раз вернуться, чтобы перенести груз по частям;
- обратите внимание на свое хобби и домашние дела – нет ли в них повторяющихся движений с нагрузкой на запястья?
Диета
1. Питательная диета, поддерживающая в хорошей форме наши запястья, должна содержать витамин Д и кальций (последний содержится в молоке, йогурте и сыре, капустеброкколи и др. темно зеленых овощах).
2. Употребляйте орехи и жирные сорта рыбы, в них в достаточном количестве содержатся омега-3 жирные кислоты.
3. Следите за своим весом, проводите профилактику отеков при беременности (правильное питание и питьевой режим позволяют свести данную проблему к минимуму).
Физические упражнения 
Алкоголь
Алкоголь губительно действует на опорно-двигательный аппарат человека. Мужчинам врачи не рекомендуют употреблять свыше двух порций, а женщинам – одной порции алкоголя в сутки.
Курение
Курение и употребление табачных изделий повышают риск развития остеопороза, препятствуют достаточному кровоснабжению тканей и их восстановлению после травм.
Предостережения
Недопустимо без назначения врача заниматься самолечением боли в запястье!
Домашние или симптоматические методы направлены только на избавление от симптомов. Листья лопуха и капусты, навоз опасны своей непроверенной эффективностью. А использование мазей на основе змеиного и пчелиного яда — отсутствием целенаправленного действия на причину и потерей драгоценного времени, которое можно было потратить на профессиональное лечение. Неграмотное лечение может привести к обострению заболевания или необратимой потере функции движения в руке.
Тепловые процедуры на сустав также могут ухудшить состояние. Недопустимо греть сустав при его воспалении, в подобном случае скорее помогут холодные компрессы. Обо всем этом нужно сначала проконсультироваться с врачом!
Будьте внимательны к БАДам. Как правило, пищевые добавки могут претендовать лишь на дополнение к основному лечению, но никак не исключают его.
Автор: Пашков М.К. Координатор проекта по контенту.
источник


