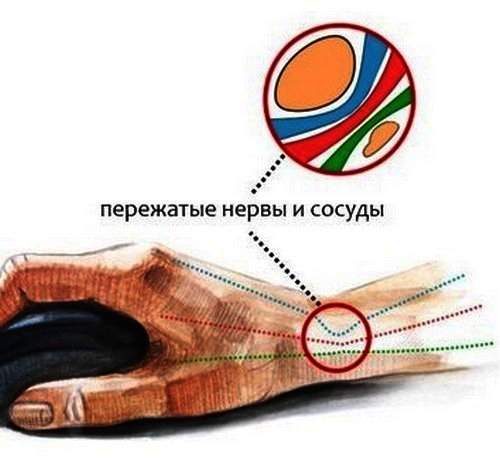
Боль в запястье свидетельствует о травме или развитии серьёзного заболевания, так как отдел верхней конечности отвечает за вращательные функции кисти. После ушиба, при возникновении сильного дискомфорта необходимо оказать квалифицированную первую помощь.
Болеть запястье может из-за травмы или развития заболевания
Лучезапястный сустав расположен в основании кисти, состоит из 8 костей – лучевой, локтевой и пяти пястных, соединяет кисть и предплечье. Благодаря особому строению костей, кисть может двигаться во всех трёх плоскостях. Более подробно состав запястья можно увидеть на фото.
Запястье отвечает не только за вращение и другие движения кисти, на него приходится основная часть силовых нагрузок верхних конечностей, поэтому боль разной степени интенсивности возникает на этом участке руки часто.
После падения с упором на верхние конечности, прямом ударе по кисти часто возникает сильная боль, которая свидетельствует о переломе, вывихе или растяжении, подобные травмы часто диагностируют у ребёнка, спортсменов, во время гололёда. В любом случае человек будет ощущать дискомфорт острого характера, меняется подвижность сустава, на запястье быстро возникает отёк.
Типы травм запястья руки и их симптомы:
- При переломе часто слышен характерный хруст, после чего возникает резкая боль. Визуально можно увидеть деформацию сустава, несвойственную ему подвижность, на повреждённом участке появляется заметная припухлость, гематома.
- При вывихе наблюдается только незначительный болевой синдром и отёчность запястья. Но подобные симптомы могут быть и при лёгком переломе, дифференцировать травмы можно только при помощи рентгеновского снимка.
- Растяжение или разрыв связок правой или левой руки – частая травма после тренировки с большой нагрузкой на руки. Патология характеризуется нестабильностью сустава, острым приступом боли, отёчностью повреждённого участка.
Боль в запястье может возникнуть на фоне патологий позвоночника – остеохондроз, межпозвоночная грыжа.
При вывихах запястье опухает
Неприятные ощущения в области запястья часто носят профессиональный характер, появляются у спортсменов, людей, которым приходится много работать руками.
От чего болит запястье:
- Тендинит – профессиональное заболевание спортсменов, развивается из-за чрезмерных и регулярных нагрузок на запястье. Эту патологию диагностируют чаще других, поскольку оболочки, сквозь которые проходят сухожилия кисти, очень узкие, любое раздражение провоцирует появление шишек и уплотнений. Основной симптом – характерное потрескивание в сухожилиях, которые идут от запястья к пальцам, дискомфорт усиливается при нагрузке, постепенно появляется выраженный болевой синдром, человеку становится сложно захватывать большие предметы.
- Тендовагинит – заболевание встречается у пианистов, людей, которым часто приходится выкручивать бельё или тряпки, без надлежащего лечения человек может остаться инвалидом. При патологии поражается мышцы, которые отвечают за подвижность большого пальца. Болезнь сопровождается воспалением и покраснением кожи в области первого пальца, со временем эпидермис приобретает структуру апельсиновой корки, сильная боль возникает при надавливании на шиловидный отросток.
- Синдром запястного канала (СЗК) – это заболевание часто диагностируют при беременности во II, III триместре. Причина – увеличение массы тела, отёчность приводит к сдавливанию срединного нерва. Симптомы – боль, жжение в запястье при сгибании, тремор, слабость, онемение пальцев. При этом дискомфорт мизинец не охватывает, неприятные ощущения усиливаются по ночам.
- Туннельный синдром – ноющая или пульсирующая боль в запястье правой руки – частая проблема программистов, людей которые много времени проводят с компьютерной мышью. В течение дня мышцы страдают из-за чрезмерных и однообразных нагрузок, сухожилия и нервы начинают опухать, что и становится причиной появления дискомфорта.
- Однообразная работа может стать причиной развития перитендинита – воспалительного процесса в связках и сухожилиях, который характеризуется припухлостью, скрипом в суставах, болью, усиливающейся при прикосновении к поражённому участку.
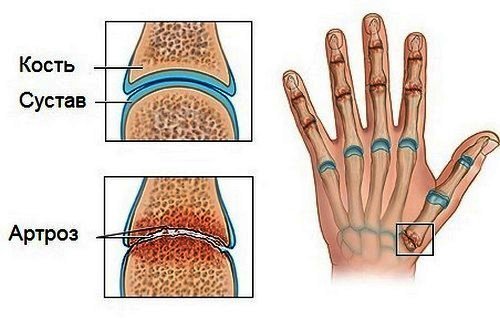
Часто после снятия гипса с запястья человека начинают беспокоить сильные боли в повреждённой кисти руки – это проявления остеоартроза, одного из осложнений перелома. Основные симптомы – сильный дискомфорт при движении, вращении, снижение подвижности, часто сустав ломит при смене погоды.
Причины появления боли в запястье:
- Гигрома (ганглий) – новообразование доброкачественного характера, формируется в районе лучезапястного сустава. Причины развития заболевания до конца не изучены, но часто опухоль возникает из-за чрезмерных физических нагрузок, после травм, операций на кисти. На начальном этапе заболевания появляется небольшая припухлость на запястье, новообразование имеет упругую и мягкую консистенцию, дискомфорт отсутствует. По мере развития заболевания опухоль увеличивается в размерах, что становится причиной появления боли при повороте, сгибании кисти.
- Артроз лучезапястного сустава имеет посттравматическое происхождение, возникает после вывихов и переломов. Заболевание сопровождается суставным хрустом во время движения, в состоянии покоя дискомфорт появляется редко. Подвижность сустава снижается минимум на треть, при этом его внешний вид практически не меняется.
- Артриты – инфекционные поражения сустава, боль локализуется в запястье или в районе указательного и безымянного пальца. Неприятные ощущения усиливаются в состоянии покоя, во время сна, утром кисти могут быть совсем неподвижными, косточки суставов опухают, кожа вокруг них становится горячей, краснеет. Постепенно кисть деформируется, теряет свои двигательные функции.
Гигрома — доброкачественное образование
СЗК может быть проявлением сахарного диабета, артрита, часто появляется у женщин перед месячными. Тендовагинит бывает следствием бруцеллёза, гонореи, ревматизма.
Диагностикой и лечением боли в запястье занимается травматолог, хирург, спортивный врач. При подозрении на гигрому необходимо посетить онколога. Если дискомфорт носит длительный и хронический характер, потребуется консультация ревматолога, артролога.
Тактика лечения зависит от причины, которая спровоцировала появление боли в запястье. При переломе костей придётся носить гипс минимум месяц, максимум – полгода, в зависимости от степени тяжести травмы, возраста пациента.
Если человек упал на руку, у него возникла сильная боль, конечность опухла, нужно оказать первую помощь, которая направлена на фиксацию повреждённого сустава, уменьшение дискомфорта.
Как оказать первую помощь:
- При открытом переломе необходимо остановить кровотечение, для этого немного выше раны нужно наложить жгут, обязательно указать время наложения.
- Устранить кровотечение, уменьшить проявление боли при травме поможет лёд – его нужно завернуть в несколько слоёв тонкой ткани, подержать на ушибленном месте четверть часа.
- Рану необходимо прикрыть стерильной повязкой.
- Травмированную конечность следует зафиксировать при помощи шины, лангетки, или небольшой дощечки – это поможет предотвратить смещение костных обломков.
- Обратиться в травмпункт, вызвать скорую помощь.
При ранах на запястье нужно наложить повязку
Для устранения неприятных ощущений в запястье чаще всего используют препараты для местного применения – мази, гели, таблетки и уколы назначают при запущенных, хронических и тяжёлых формах заболевания. Дополнительно обязательно используют методы физиотерапии – электрофорез, грязевые аппликации, магнитотерапию, УВЧ, массаж.
Основные группы лекарственных средств:
- обезболивающие препараты – Тайленол, Кетанов;
- противовоспалительные средства нестероидной группы – Ортофен, Ларфикс, назначают при артритах, остеоартрозе;
- хондропротекторы – Артра, Терафлекс, таблетки и мази назначают при артрозе для восстановления подвижности суставов;
- антиревматические препараты – Арава, Имуран, необходимы для предотвращения развития необратимых изменений в суставах при артритах;
- препараты кальция – Кальцемин, необходимы при переломах;
- кортикостероиды – Преднизолон, Целестон, быстро устраняют боль при артритах и артрозе;
- комбинированные средства – гель Долобене устраняет отёки, воспалительные процессы, обезболивает, Диклак обладает жаропонижающим и противоревматическим действием.
Если медикаментозная и физиотерапия не приносит облегчения, то пациенту рекомендуют сделать операцию.
Тайленол — действенный обезболивающий препарат
Если развилась боль в руке, при этом признаков перелома и растяжения нет, избавиться от неприятных ощущений можно самостоятельно в домашних условиях при помощи средств нетрадиционной медицины.
Эффективные методы борьбы с болью в запястье:
- При сильной хронической боли в суставах необходимо измельчить 5 крупных зубчика чеснока, добавить 500 мл яблочного уксуса, 50 мл водки, 150 мл воды. Убрать жидкость в холодильник на 14 суток, ежедневно взбалтывать 3 раза. Процедить, добавить 15 капель эвкалиптового масла, втирать в запястье дважды в день на протяжении двух недель.
- При тендовагините следует приготовить мазь из равного количества измельчённых соцветий ромашки и обычного детского крема без добавок. Средство наносить перед сном, сверху фиксировать повязкой.
- Для устранения воспаления следует 10 г измельчённого зверобоя насыпать в термос, залить 220 мл кипятка, оставить на 30 минут. Пить 3 раза в сутки по 100 мл. Продолжительность терапии – 2 недели.
- При растяжении смешать в равных пропорциях чесночный и лимонный сок, раствором пропитать отрез стерильной марли, зафиксировать на запястье. Держать до тех пор, пока температура повязки не сравняется с температурой тела.
- При гигроме соединить 50 мл винного уксуса и сырое яйцо, тонкую ткань пропитать в жидкости, приложить к опухоли, держать 2 часа.
Отвар зверобоя помогает снять воспаление
Самый простой способ избавиться от боли и воспаления в суставах – повязать на левое запястье красную шерстяную нить. При воспалительном процессе замедляется движение крови в капиллярах, шерсть является источником небольшого заряда статического электричества, что приводит к ускорению движения крови – боль, отёчность исчезает.
Временная боль в запястье может быть причиной утомительной и однообразной работы кистью. Но если дискомфорт носит постоянный характер, сопровождается другими неприятными симптомами, необходимо пройти обследование, начать медикаментозное лечение. В противном случае кисть может полностью потерять двигательные функции, что негативно скажется на вашей работоспособности.
Оцените статью 
источник
Чаще всего это физические травмы. Почти половина зарегистрированных случаев боли в запястье связана именно с этой причиной.
- растяжения;
- вывихи и подвывихи;
- разрывы связок;
- переломы.
Боль во всех этих случаях очень схожая, и бывает сложно поставить верный диагноз. Ошибиться может даже рентген. На физическое повреждение указывает характер боли: она очень острая и становится сильнее при движении конечностью. Часто на месте травмы видны гематома, припухлость. Человеку трудно свободно двигать запястьем.
Иногда даже травматолог со стажем не в состоянии моментально ответить на такой вопрос пациента. Тем более, не ответит сам пациент. Нет никакого домашнего метода для определения характера травмы, нужно срочно обращаться за медицинской помощью.
Изредка о наличии закрытого перелома можно догадаться по деформированному суставу, что бросается в глаза. Также запястье может двигаться странно, как на шарнирах, да и гематома в таком случае выражена обширно.
Если же случился открытый перелом, нужно срочно найти человека, который окажет доврачебную помощь – остановит кровотечение и наложит шину.
Ревматоидный артрит обычно протекает долго, доставляя специфический дискомфорт, но в случаях неожиданного обострения – можно остаться на всю жизнь с неподвижным запястьем.
Когда сустав воспален, его размеры начинают увеличиваться, а искаженная форма сдавливает сухожилия так, что запястье перестает слушаться и двигаться. Причем это случается, как правило, с обоими запястьями сразу.
Если кисть болит, а травм и ушибов не было, значит, значит надо искать ее в сосудах и в сердце. Либо подозреваем инфекцию в своем организме.
Иммунитет тоже может быть виноват, как и эндокринная система. Удивительно, что самые разные по своей специфике заболевания и состояния вызывать боли в запястьях:
- злокачественные новообразования в руках;
- подагра;
- венерические заболевания;
- туберкулез;
- закупорка артерий;
- псориаз.
В этом случае причиной может быть артроз кисти и суставов пальцев рук.
Если постоянно нагружать лучезапястный сустав, он неизбежно деформируется, хрящевая ткань износится, и в области запястья возникнет острая боль. Она будет проявляться при надавливании, а также при попытке пошевелить запястьем.
Сустав будет двигаться неправильно, ограниченно. Чтобы избежать этого неприятного заболевания, рекомендуется регулярно делать лечебную гимнастику для рук, особенно тем людям, кто часто подвергается работам, связанной с участием рук и их напряжением.
Перитендинит – еще одно медицинское словцо для определения причины боли. При этом недуге сухожилия в запястье воспаляются, и надавливать на него очень больно. Отекшее запястье даже поскрипывает при попытке согнуть его. Человеку с перитендинитом трудно захватывать предметы, опухшее запястье не слушается и болит.
Запястье легко можно перетрудить. Если профессия человека связана с постоянной работой рук и напряжением кистей, рано или поздно запястья попросятся «в отпуск». Особенно такое «наказание» преследует людей, кто активно пользуется клавиатурой и мышкой, сидя в офисе или у себя дома. В современном мире таких людей масса, и, как правило, многие из них периодически страдают болями в запястье.
Синдром такой боли имеет название «туннельный». Его особенность в том, что сухожилие отекают, а вместе с ним страдает и нерв, пролегающий рядом. Сначала ощущения приходят в виде слабой, ноющей боли в переутомленной руке. Затем рука начинает регулярно выдавать различные «фокусы»: то она немеет, то тяжелеет, то не может нормально захватить предмет. Если человек продолжает при этом нагружать свое запястье, оно непременно ответит усиленной болью и еще более частыми проблемами с подвижностью.
Это страшное заболевание в основном поражает мужчин, именно они занимаются тяжелым физическим трудом, изнашивающим руки. К 35 годам уже вполне реально измотать руки до синдрома Кинбека. Что же он представляет и чем страшен?
Это некроз костей в запястье, а простыми словами – омертвение. Человек может долго не замечать у себя данного заболевания, пока оно вдруг не заявит о себе внезапной острой болью. Две недели запястье будет жутко болеть, после чего боль пойдет на спад. Самое неприятное в том, что спустя какое-то время обострение будет возвращаться, а боль будет становиться все сильнее, особенно при попытке сделать что-то поврежденной рукой.
Не нужно пытаться играть в волшебника или телепата. Понять, что случилось с суставом может только опытный доктор. Он назначит обследование и пропишет лечение в зависимости от диагноза и возраста больного.
При возможности необходимо получить консультацию:
Если терпеть боль до приема нет сил, можно нанести на кисть любую обезболивающую мазь, но все же лучше не трогать ее. Прикладывать сухое тепло ни в коем случае нельзя – от него воспаление может быть только сильнее.
Боль в запястье чаще всего возникает в правой руке, т.к. правая рука испытывает намного больше нагрузок по сравнению с левой рукой. Особенно это заметно у правшей, выполняющих работу, связанную с нагрузками на кисти рук.
Боль в запястье левой руки часто связана с сильными нагрузками в спорте, либо с травмами кисти. Чаще всего, левая кисть не так сильно перетруждается как правая, поэтому причину боли стоит искать либо в травматологии, либо в ревматологии.
Чтобы не пострадать от внезапной неожиданной боли в кистях рук, необходимо:
- регулярно выполнять ручную гимнастику, которая укрепит мышцы;
- реже захватывать предметы одними пальцами, чаще – всей кистью;
- давать запястьям отдохнуть, не перегружать их, особенно если первые отголоски боли уже появились;
- при занятиях спортом пользоваться защитными повязками на запястья;
- после каждого часа работы на клавиатуре разминать руки;
- стараться не поднимать слишком тяжелые предметы без надобности;
- никогда не заниматься самолечением, если речь идет о запястьях.
источник
Боли в кисти руки – распространенная жалоба, с которой пациенты обращаются к врачам. Это отдельный симптом, а не самостоятельный диагноз. В процесс терапии требуется комплексный подход и воздействие на первопричину, вызывающую боль. Симптоматическое лечение приносит облегчение временно, поэтому самолечение обезболивающими лекарствами не рекомендовано. При первых признаках боли рекомендовано обращаться к опытным специалистам.
Артралгия ухудшает качество жизни пациентов. Важно своевременно выявить точную причину, которая вызывает боль и направить усилия на ее устранение. Выделяют несколько основных групп причин, вызывающих боль:
- При воспалительной причине возникают жалобы на чувство скованности в конечностях, уменьшение подвижности пораженной кисти. Воспалительный процесс сопровождается отеков, покраснением кожных покровов над пораженным суставом.
- При механических причинах боль обусловлена травматическими поражениями или дегенеративными заболеваниями. Пациент чувствует облегчение, когда рука находится в состоянии покоя. Возникают сопутствующие симптомы в виде скованности и нарушений чувствительности.
Наиболее частыми причинами боли в кистях рук становится развитие:
- ревматоидного артрита
- подагры
- остеоартроза
- артрита
- травматических поражений
- синдрома щелкающего пальца
- тендинита
- аутоиммунных заболеваний
Лечение любого состояния, которое вызывает боль, требует комплексного подхода и соблюдения указаний лечащего врача. Для достижения лучшего результата рекомендовано соблюдать все указания лечащего врача.
Боль возникает у пациентов с переломами, вывихами, растяжениями. Сопровождается отеками, покраснением кожи, ограничением подвижности. При переломе к перечисленным симптомам присоединяется кровоизлияние (гематома), видимая деформация пальцев или костных элементов кисти. Пораженную кисть фиксируют при помощи шины, используют обезболивающие лекарства, доставляют пациента с больницу или травматологический пункт. Если отсутствует возможность добраться самостоятельно рекомендовано вызвать Скорую помощь.
Боль в запястье часто проявляется при регулярных силовых нагрузках на верхние конечности: захватах, изгибов запястий. В группу риска попадают гольфисты, теннисисты, спортсмены, которые занимаются греблей. Разрывы и растяжения связок часто обусловлены:
Если повреждений не обширное, будет чувство дискомфорта в пораженной конечности. Когда нарушена целостность связок возникают жалобы на острую боль, нарушения функциональности.
Избыточная нагрузка может спровоцировать развитие тендинита. Это воспалительный процесс, поражающий оболочку сухожилия. Возникает под воздействием микро повреждений, травм, растяжений, инфекционных заболеваний, ревматоидного артрита. Для ускорения процесса выздоровления пораженная кисть находится в состоянии покоя.
- Для уменьшения боли пользуются горячими или холодными компрессами, препаратами из группы нестероидных противовоспалительных средств.
- При выраженном воспалении рекомендуют кортикостероиды.
- При инфекционной природе заболевания рекомендовано использование антибактериальных средств.
Пациентам с тендинитом также показана лечебная физкультура, разработка пальцев рук и всей кисти под наблюдением врача-реабилитолога.
Туннельный синдром является распространенной патологией, при которое пациенты жалуются на болевые ощущения, нарушения чувствительности, чувство покалывания в верхних конечностях. Поражает большие, указательные, средние и безымянные пальцы. Возникает из-за давления на нервы, проходящие в узких каналах на запястьях. Болезнь развивается постепенно, симптомы усиливаются в ночное время суток. В группу риска попадают беременные женщины в 2-3 триместре беременности.
В некоторых случаях синдром проходит самостоятельно. Если улучшение не наступает пораженную конечность обездвиживают при помощи шины, ортеза. Для уменьшения боли и воспалительного процесса пользуются нестероидными противовоспалительными средствами, кортикостероидами для внутримышечного введения. Дополнительно рекомендована физиотерапия, курс массажа, аккупунктуры. При неэффективности консервативных мер и сохранении симптомов более полугода показано хирургическое вмешательство.
Остеоартроз наблюдается при изнашивании суставных хрящей. В группу риска попадают пациенты старших возрастных групп. При поражении кистей рук возникают жалобы на боль, поражающую мелкие суставы кистей, пястно-запястный сустав больших пальцев рук, локтевые и плечевые суставы. Боль усиливается в процессе физической активности, при надавливании, значительно ограничена подвижность.
Чаще всего болезнь поражает средний сустав, основание больших пальцев, суставы, расположенные возле кончиков пальцев. Наблюдается уменьшение гибкости и подвижности, образуются шишки, проявляется боль и припухлость. У основания больших пальцев, в месте его присоединения к кисти, также образуются небольшие образования – шишки. Пациент теряет возможность к выполнению простых движений кистями рук: письму, открывание замков и т.д. часто боль проходит самостоятельно, однако деформация и узелковые образования сохраняются.
Асептические некрозы часто развиваются в качестве осложнения неудачной терапии переломов костей запястий. На 1 стадии развивается резорбция в области отломков, на 2 – кистозная перестройка, уменьшается объем кости. На 3 – кость теряет форму и кортикальный слой. В группу риска попадают мужчины молодого и среднего возраста. Причиной нетравматической формы болезни является продолжительное использование медикаментов из группы кортикостероидов.
Характерным симптомом является интенсивная боль, которая иррадирует на окружающие ткани. На начальных этапах боль незначительная, усиливается при перемене погоды, интенсивных физических нагрузках, уменьшается в состоянии покоя. Болезнь отличается внезапным началом. По мере прогрессирования болезни боль интенсивная, постоянная, нарастающая.
Болезнь де Кервена также может стать причиной интенсивной боли в кистях рук. Патологический процесс поражает сухожилия, проходящие в каналах на запястьях со стороны больших пальцев. Наблюдается утолщение и опухание оболочек, которые окружают сухожилие. Среди предрасполагающих факторов, которые могут вызвать заболевание, выделяют регулярные нагрузки на кисти рук. Многие виды ручного труда приводит к монотонным движениям в кистях рук и суставах больших пальцев, что запускает патологической процесс.
В процессе терапии пораженная конечность должна находиться в состоянии покоя. На начальных стадиях достаточно избегать деятельности, спровоцировавшей болезнь де Кервена, чтобы ускорить процесс выздоровления. Чтобы зафиксировать запястье пользуются шинами, ортезами, при боли и воспалении вводя кортикостероиды. При тяжелом течении болезни требуется оперативное вмешательство, в процессе которой расширяют канал, по которому проходят сухожилия.
Писчие спазмы сопровождаются нарушением моторных функций ведущих рук, которые проявляются в процессе письменной активности. Проявляется в виде дискомфорта, тонических спазмов, дрожи, слабости, болевых ощущений. Для постановки точного диагноза исследуют неврологический статус, проводят церебральную магнитно-резонансную томографию. Писчие спазмы возникают у людей, чья профессиональная деятельность связана с написанием большого количества текстов. Причины бывают:
- Первичными – неврологический дефект отсутствует, относятся к категории профессиональных неврозов.
- Вторичными – обусловлены расстройствами нервной регуляции мышечного тонуса при поражения центральной нервной системы и периферических нервов.
В зависимости от клинической формы спазмы бывают судорожными, паретическими, дрожательными и невральными. Болезнь сопровождается спазмами мышц кисти, дисфункцией волокон нервных стволов, мышечной слабостью. При судорожной форме повышается тонус мелких мышц кисти, в руках возникает неловкость и тяжесть.
Синдром щелкающего пальца – патологическое состояние, поражающее сухожилия в кистях рук. В процессе сгибания пораженного пальца к ладоням сухожилия застревают и пальцы начинают щелкать. Причина патологического процесса до конца не изучена. Заболевание проявляется в виде болевых ощущений в пальцах, скованности, щелчков, образования небольших шишек на ладонях рук у основания больших пальцев. В некоторых случаях специфическая терапия не требуется и синдром проходит самостоятельно.
Подагрический артрит развивается при повышении концентрации мочевой кислоты в организме. Подобное нарушение обусловлено дисфункцией почек, избыточным поступлением пуринов вместе с пищевыми продуктами. Когда концентрация мочевой кислоты увеличивается, ее соли откладываются в суставах и внутренних органах. Пораженный сустав перестает функционировать должным образом, наблюдается его постепенная деструкция. Помимо кистей и пальцев рук, патологический процесс поражает нижние конечности, локти, колени, ступни.
Болезнь обостряется в ночное время суток, сопровождается:
- покраснением кожных покровов в месте поражения
- опуханием суставов
- образованием узелков желтого цвета: тофусов – отложений солей мочевой кислоты, которые могут лопаться с последующим развитием сильной боли
- повышением температуры тела
- нарушением аппетита, тошнотой, изжогой, повышением артериального давления
Двигательная активность и прикосновения к суставам усугубляют клиническую картину. В дневное время симптомы уменьшаются, в вечернее – усиливаются. Спустя 3-5 дней симптомы уменьшаются, могут повторяться через 6-9 месяцев. Приступу предшествует чувство покалывания в суставах кистей рук.
Ревматоидный артрит – аутоиммунный процесс, который приводит к прогрессированию воспалительного процесса и разрушение пораженного сустава. Заболевание возникает и в молодом, и в пожилом возрасте, сопровождается интенсивной болью в пораженных участках. Наблюдается симметричное развитие патологического процесса: РА затрагивает одни и те же суставы на обеих конечностях. Сустав деформируется, пальцы искривляются и теряют подвижность.
- симметричным поражением мелких суставов кистей
- утренней скованностью, обусловленной уменьшением объема двигательной активности и изменениями в мышечных тканях
- нарушениями сна
- повышением температуры тела
- повышенной утомляемостью, слабостью, нарушением аппетита, снижением массы тела
- образованием ревматоидных узлов
Ревматоидный артрит может протекать в серопозитивной и серонегативной форме. В первом случае в крови определяются ревматоидные факторы, во втором они отсутствуют на фоне симптомов ревматоидного артрита.
Системная красная волчанка – тяжелая болезнь, при которой иммунитет воспринимает собственные клетки как чужеродные и начинает борьбу с ними. Наблюдается выработка веществ, повреждающих кожные покровы, суставы, кожные покровы. В группу риска попадают женщины. В 50% случаев клиническая картина начинает проявляться в 18-30 лет. Триггером выступает вирусная инфекция при генетических дефектах иммунной системы. Отличается волнообразным течением с последующим вовлечением новых органов и тканей. Пациент жалуется на:
- чувство слабости
- снижение массы тела
- повышение температуры тела
- острое воспаление кожных покровов, суставов
У пациентов с системной красной волчанкой наблюдаются дерматологические и гематологические, нефрологические, неврологические признаки болезни. Нарушается функционирование сердечно-сосудистой системы и органов зрения. Со стороны опорно-двигательной системы болезнь затрагивает запястья и мелкие суставы верхних конечностей. Развивается артралгия, полиартрит, в который симметрично вовлечены суставы. Повреждаются мышцы, развивается диффузная миалгия.
Синдром Рейно – патологической процесс, который сопровождается приступообразными спазмами кровеносных сосудов. Спазмы провоцирует холод, вибрации, сильный стресс. Возникают жалобы на болевые ощущения в месте развития спазмов, нарушения чувствительности, ощущение мурашек. Болезнь отличается приступообразным течением и стадийностью. Затрагивает периферические сосуды: кисти рук, реже – стопы и нос. Симптомы проявляются симметрично на обоих кистях. Наблюдается нарушение притока крови к рукам, кожные покровы бледнеют, нарушается чувствительность. При длительном течении болезни развиваются трофические нарушения.
Для постановки точного диагноза требуется проведение дифференциальной диагностики, чтобы исключить системную красную волчанку и склеродермию. Делают общий анализ крови, проводят ультразвуковую диагностику почек, реовазографию, плетизмографию, исследуют капилляры на ногтевом ложе. В ходе терапии пользуются сосудорасширяющими препаратами, а также средствами для профилактики тромбообразования. При неэффективности консервативных мер показано хирургическое вмешательство.
Отсутствие качественной, своевременной помощи чревато осложнениями:
- присоединением вторичной инфекции
- повышением концентрации лейкоцитов, развитием воспалительного процесса
- гидроартрозом
- гнойным артритом
- периартритом
- дисфункцией почек, мочевого пузыря
- почечнокаменной болезни, подагрического нефрита
Есть вероятность трансформации патологического процесса в хроническую стадию. Тяжелое течение патологического процесса приводит к нарушениям трудоспособности, значительному ухудшению качества жизни.
Если пациента беспокоят боли в кисти руки рекомендовано обращаться к ревматологу. В зависимости от анамнеза и клинических проявлений может потребоваться консультация невролога, травматолога, хирурга, ортопеда.
Для постановки точного диагноза проводят очный осмотр пораженной кисти. Пациента опрашивают, собирают анамнез, в том числе, семейный. Рекомендовано проведение дополнительных диагностических исследований:
- ручного мышечного тестирования
- рентгенографии
- ультразвукового исследования
- магнитно-резонансной томографии
За постановкой точного диагноза рекомендовано обращаться в том случае если:
- болевые ощущений беспокоят более 48 часов
- наблюдаются отек или деформация кисти, ее подвижность ограничена
- боль усиливается в процессе физической активности
- возникают жалобы на нарушения чувствительности
Самолечение чревато усугублением симптомов и прогрессирование первопричинного фактора, вызывающего боль.
Врач подбирает соответствующую схему терапии в зависимости от причины, провоцирующей болевые импульсы. Самолечение недопустимо, поскольку может усугубить клиническую картину. Неправильно подобранная терапия приводит к прогрессированию болезни, увеличивает риск развития осложнений. Основные цели терапии:
- воздействие на первопричину симптома
- нормализация функционирования пораженной кисти
- уменьшение болевых ощущений
Медикаментозная терапия подразумевает использование:
- Обезболивающих и противовоспалительных лекарств. Их применяют в минимальной эффективной доза на протяжении ограниченного времени. При сильной боли совмещают сразу несколько лекарственных форм: внутривенное вливание в сочетании с гелем для наружного нанесения или пероральный прием таблеток совместно с мазью или кремом.
- При прогрессировании аутоиммунного процесса пересматривают рацион, направляют усилия на восстановление микробиома кишечника. По мере необходимости, пользуются кортикостероидами.
- Наружно наносят кремы, мази, гели с обезболивающими веществами.
- При инфекционной природе болезни показано использование антибактериальных средств.
- Для восстановления хрящевой ткани, уменьшения боли и воспаления пользуются хондропротеткорами. Предпочтение отдают комбинированным лекарствам, в состав которых входит хондроитин, глюкозамин, коллаген, активная сера.
- Для уменьшения острого воспалительного процесса пользуются кортикостероидами.
Подбор препаратов, дозировку, кратность и длительность использования определяет врач индивидуально для каждого пациента. Медикаментозное лечение дополняют физиотерапией, средствами народной медицины, умеренными физическими нагрузками. Важно пересмотреть рацион питания. Могут быть использованы новокаиновые блокады.
Для уменьшения боли в кистях рук пользуются физиотерапевтическими методиками: электрофорезом, магнитотерапией, лазерным лечением, УФО. Массаж и лечебные упражнения восстанавливают поврежденные структуры, ускоряют выздоровление. Рекомендовано регулярно выполнять зарядку для кистей рук: вращательных движений, сжиманий-разжиманий, перебираний пальцами мелких предметов, сгибанием и разгибанием фалангов пальцев.
Для профилактики болевых ощущений в кистях необходимо придерживаться рекомендаций:
- Исключить из рациона избыточное количество соли.
- При первых тревожных признака: боли, нарушениях чувствительности, покалывании обращаться за консультацией к врачу, уменьшить нагрузку на кисти.
- Захватывать предметы всей кистью: при захвате пальцами могут повреждаться запястья.
- Отдавать предпочтение умеренной физической активности для разработки и укрепления кистей рук.
- Всю деятельность, сопряженную с использованием компьютера или ноутбука, чередовать с отдыхом. Каждые 60-70 минут приседать, разминать шею, пальцы, встряхивать кисти рук.
- Отказаться от вредных привычек: курение и злоупотребление спиртными напитками провоцирует сужение сосудов и нарушения кровообращения.
- При использовании вибрирующих инструментов пользуются специальными перчатками, которые поддерживают кисти, а также прокладками, поглощающими вибрацию.
- Не допускать переохлаждений, в холодное время года пользоваться перчатками.
- При активной физической активности пользоваться защитой для верхних конечностей.
- Воздерживаться от подъема тяжестей.
- Избегать переохлаждений.
Боль в кистях и запястных суставах – симптом, который не следует оставлять без внимания. Он может указывать как на травматические поражения, так и на опасные аутоиммунные процессы. Терапию доверяют опытному, квалифицированному врачу. Самолечение может усугубить клиническую картину и спровоцировать осложнения.
источник
Боль в запястье — это довольно распространенная проблема, на которую многие не обращают внимания. Причины, которые вызываю боль в запястье могут быть как сигналом о серьезных заболевания, на пример артрита, так и реакцией на усталость или чрезмерную нагрузку.
Мы часто относимся без должного внимания к состоянию своих рук. Наиболее частыми очевидными причинами, вызывающими боль в запястье являются:
- артриты;
- артрозы;
- туннельный синдром;
- вывихи, растяжения связочного аппарата;
- переломы;
- нарушения кровоснабжения окружающих запястный сустав тканей.
Патологические состояния нужно распознавать своевременно, поскольку лечение будет более эффективным на ранних стадиях. Почему не все обращаются за медицинской помощью своевременно? Скорее всего по причине отсутствия базовых знаний о вероятных последствиях. Попробуем исправить хотя бы немного это положение.
Запястье — это группа суставов, которая расположена между кистью и предплечьем. Если говорить медицинским языком, то запястье — это лучезапястный сустав, состоящий из восми костей:
- ладьевидной кости;
- кости-трапеции;
- трапециевидной кости;
- полулунной кости;
- трехгранной кости;
- гороховидной кости;
- крючковидной кости;
- головчатой кости.
Для наглядности рассмотрим картинку с костями запястья:
Часто боль в запястье может возникать из-за травм. Связки состоит из множества отдельных волокон, степень повреждения зависит от количества поврежденных структур, характера травмы (разрыв или растяжение). Связочный аппарат соединяет костные структуры и мышечные волокна. Поэтому любые движения вызывают боль. Частые растяжения и разрывы связочного аппарата — это причина №1 болей в запястье руки у активных людей молодого возраста, занимающиеся спортом.
Незначительное растяжение связок обычно вызывает небольшой дискомфорт и отек, в то время как серьезные травмы или полный разрыв могут вызвать:
- сильный болевой синдром;
- обширный отек окружающих тканей;
- наличие гематомы (кровоподтека или синяка);
- ограничение подвижности в запястном суставе;
- небольшой хруст при движении.
Необходим рентгеновский снимок для исключения перелома луча в типичном месте.
Сухожилия — это волокнистые образования, которые как канаты притягивают мышцы к суставу. Они облечены в специальную капсулу, которая предохраняет их от проникновения патогенной флоры, разрыва и травмы.
Однако полностью нарушение целостности не исключено. При воспалении фасции сухожилия развивается тенденит, и это вторая по частоте причина боли в запястье руки. Болезнь проявляется постоянной тупой болью с небольшой отечностью окружающих сустав тканей. Движения полностью сохранены.
Тендовагинит — это, можно сказать профессиональное заболевание, часто встречающееся у людей, оказывающих постоянную нагрузку на запястье. Например: у музыкантов (пианистов, гитаристов и т.д.), домохозяек (если постоянно выкручивать тряпки, белье), механиков и т.д.
Тендовагинит поражает мышцы, которые приводят в движение большой палец. Симптомы:
- воспаленная кожа в районе большого пальца, со временем кожа напоминает апельсиновую корку;
- сильная боль в запястье при надавливании.
Синдром запястного канала чаще всего возникает во втором-третьем триместре беременности. Симптомы:
- боль в запястье, жжение при движениях;
- онемение;
- тремор руки;
- симптомы более выражены в ночное время.
Встречается не только перелом луча в типичном месте. При сильных ударах, особенно при опоре на ладонь во время падения могут образовываться трещины в пястных костях. Необходимо обязательно провести рентгеновское обследование пораженного сустава при наличии обширного отека, гематомы (участка кожи синюшного или багрового цвета) и отсутствии возможности совершать привычные движения в запястье.
Синдром запястного канала — это одна из самых распространенных причин болевого синдрома. Патология заключается в поражении (защемлении) срединного нерва, прозодящего в достаточно узком канале в запястье. Характерные симптомы этого состояния:
- чувство покалывания или онемения в мизинце и безымянном пальце на стороне поражения, возникает при совершении мелких движений: когда вы держите чашку или ложку, читаете газету или печатаете на клавиатуре компьютера;
- боль захватывает участок от плеча и до мизинца;
- появляется ослабление физического усилия в пораженной конечности (особенно это затрагивает ладонь и пальцы);
- снижение чувствительности на тыльной и внутренней стороне ладони.
Причиной этой болезни может стать длительная монотонная работа в положении, при котором происходит зажим запястья. Туннельный синдром запястья встречается у водителей, программистов, парикмахеров и у представителей других профессий, связанных с ручным трудом.
Артрит или остеоартроз проявляются — болью, дискомфортом, потерей привычной подвижности и ловкости движения. Первичный признак — возникновение боли в запястье руки после выполнения определенных операций. Например, ощущается напряженность и покалывание, усталость и тремор после резки овощей или выполнения рутинной работы, такой как штопка носка. После отдыха неприятные ощущения проходят сами по себе.
Но по мере развития патологического процесса интенсивность болевого синдрома нарастает. Если не обращать внимание на боль в запястье, может развиться запущенная стадия заболевания. Поэтому важно как можно ранее обращение в поликлинику для проведения исследований, которые помогут выяснить, почему ощущаются эти симптомы.
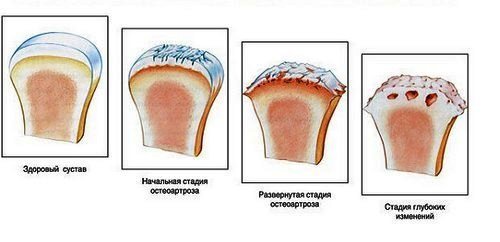
Остеоартроз — это поражение хрящевой ткани, которая разрушается и не обеспечивает скольжения головок входящих в сустав костей.
Проявляется болезнь в пожилом возрасте. В более раннем периоде может быть следствием травм или постоянного напряжения. Проявляется сильной болью, скованностью движений, отеком и гиперемией окружающих тканей. Пальпация болезненная. Это самая очевидная причина боли в запястье у пожилых людей, страдающих от артритов и поражения хрящевой ткани.
В отличие от остеоартрита, ревматоидный артрит является системным заболеванием, которое может привести к развитию патологий в различных частях тела. Пораженные суставы деформируются, отекают и болят постоянно. Обычно поражается одновременно оба запястных сустава с присоединением болезненности в межфаланговых сочленениях кистей рук.
Гигрома — это доброкачественная опухоль которая возникает в районе запястья. Ганглий (так тоже называют гигрому) возникает вследствие травм, больших нагрузок, оперативного вмешательства. Симптомы:
- сначала образуется незначительная припухлость в области запястья;
- на начальном этапе дискомфорта нет, образование мягкое и упругое на ощупь;
- со временем образование увеличивается в размерах;
- появляется боль в запястье при движениях.
Помимо перечисленных выше патологий боль в запястье руки может быть вызвана некоторыми соматическими заболеваниями. Среди них можно выделить:
От болей в лучезапястном суставе не застрахован никто. К группе риска можно относятся такие категории:
- дети раннего возраста;
- люди, которые ведут малоподвижный образ жизни;
- люди, активно занимающиеся спортом;
- представители профессий, связанных с выполнением монотонных, однообразных механических движений руками;
- профессиональные спортсмены, занимающиеся художественной гимнастикой, теннисом, волейболом и тяжелой атлетикой;
- пожилые люди с начинающимся остеопорозом;
- беременные женщины (особый риск возникает во втором триместре за счет значительного сдвига гормонального баланса).
Следует обратиться за медицинской помощью в том случае, если боль повторяется чаще, чем 1 раз в неделю. Также следует немедленно вызвать скорую помощь, если случилась травма. Особенно в том случае, если отсутствует подвижность и есть значительный отек с гематомой. Не стоит задумываться над вопросом о том, когда обращаться к врачу при наличии подобного синдрома. Чем раньше будет проведена диагностика и назначено лечение, тем выше вероятность того, что патологические изменения удастся не только остановить, но и повернуть вспять.
Есть правило: если боль в одном и том же месте повторилась два раза подряд, значит, есть патология тканей. Это реальный повод для того, чтобы пройти обследование и на ранней стадии выявить существующую проблему. Многим людям именно это помогает восстановить здоровее запястного сустава и сохранить свою трудоспособность.
Для выявления точной причины, вызвавшей боль в запястье руки, необходим целый ряд обследований. Первоначально назначается рентгеновский снимок, на основании которого исключается перелом, трещина и деформация устава и костей. При недостаточной результативности этого метода может быть проведена магнитная резонансная томография.
Артроскопия в отношении запястного сустава применяется крайне редко в виду возможности травмы нервных волокон, которые в этой области проходят в большом количестве.
Клиническая и функциональная диагностика с целью поиска причин боли в запястье руки может включать в себя использование компьютерной томографии, в ходе которой можно визуально оценить состояние всех тканей.
Могут применяться методы электромиограммы и установления степени нервной проводимости. Это функциональные тесты, позволяющие оценить степень поражения тканей.
При отсутствии адекватного лечения происходит усугубление патологического процесса. Может произойти полная деструкция (разрушение) тканей. В этом случае восстановить подвижности кисти можно будет только при помощи эндопротезирования. Ответить однозначно на вопрос о том, какие могут быть осложнения, невозможно, поскольку все зависит от того, какая ткань была поражена патологией. Но есть общие аспекты прогрессирования симптомов.
Постепенно вы будете чувствовать усиление боли, снижение подвижности. Будет нарастать деформация сустава. На фоне всех этих изменений может развиваться асептический некроз костной ткани. Это опасное состояние, которое моет перейти в сепсис и окончиться смертью человека.
Не менее грозные осложнения имеют травмы. Это может быть разрыв кровеносных сосудов, массированная кровопотеря. При открытых типах переломов происходит мгновенное инфицирование. Гнойные раны лечить гораздо сложнее.
Современные методы лечения включают в себя разнообразные методики, но все зависит от заболевания, которое вызвало боль в запястье руки. Для устранения этого симптома необходимо убрать его причину. Для устранения боли в запястье необходимо лечить основное заболевание, которое стало причиной этого симптома. При сильном болевом синдроме можно принять таблетку нестероидного противовоспалительного средства:
На область сустава можно приложить холод (пакет со льдом).
При переломах и трещинах обязательно проводится иммобилизация кисти (накладывается шина или гипс, который ограничивает движения). В случае разрыва связок требуется хирургическая операция по их соединению. В настоящее время медицина располагает множеством способов восстановления сустава. Это крепежные винты, трансплантация костной ткани и установка искусственного сустава.
При тяжелых состояниях могут применяться кортикостероидные препараты.
Они значительно снижают отечность и ускоряют процесс регенерации. Но длительное применение невозможно, поскольку они провоцируют вымывание кальция из костной ткани. Допускается внутрисуставное введение:
- Кортизона;
- Дексаметазона;
- Преднизолона или других препаратов.
Великолепные результаты дает методика мануальной терапии, которая включает в себя:
- акупунктуру;
- массаж;
- лечебную физкультуру;
- остеопатию.
Боль в запястье руки может сигнализировать о серьезном заболевании, поэтому если она долго беспокоит и/или усиливается следует обратиться к врачу.
источник
- Травмы, вывихи или переломы.
- Тендинит. Профессиональная болезнь людей, вынужденных совершать однообразные движения. Например, это швеи, пианисты и «труженики клавиатуры».
- Синдром Рейно. Сосуды сужаются, из-за чего к пальцам кровь поступает очень плохо, что приводит к их онемению.
- Системная красная волчанка. Воспаляются суставы кистей, из-за чего появляются боли, отёки и воспаления.
- Ревматоидный артрит. Недуг начинается с незначительных болей в области лучезапястных суставов и в основании пальцев. Когда болезнь прогрессирует и не лечится, то это чревато появлением ревматоидных узелков.
- Подагрический артрит. В суставах скапливаются ураты — соли мочевой кислоты, что приводит к отёкам и сильным болевым ощущениям.
- «Писчая судорога». Это спазм, возникающий тогда, когда человек долго пишет или печатает.
- Синдром «щёлкающего пальца». Проблема возникает из-за постоянного перенапряжения кисти руки. Из-за этого человек не может разогнуть палец, а когда он прилагает усилие, то сначала можно услышать щелчок, а потом – почувствовать боль.
- Асептический некроз. Плохая циркуляция крови в районе костной ткани приводит к постепенному её отмиранию. Такое явление можно часто наблюдать при переломах.
- Деформирующий остеоартроз. В основном, заболевание является следствием переломов пальцев и запястных костей. Ревматоидный артрит и полиартроз могут являться первопричинами.
- Болезнь де Кервена. У большого пальца есть разгибатель, если оболочки его сухожилий воспаляются, то можно услышать хруст, почувствовать боль и увидеть отёк.
- Синдром запястного канала. Постоянное сдавливание срединного нерва провоцирует отёк и воспаление окружающих его тканей, вследствие чего пальцы немеют, снижается их двигательная активность. У недуга есть второе название – «туннельный синдром».
- Перитендинит. Воспаление сухожилий и связок, сопровождающееся болевыми ощущениями, усиливающимися при движении руками или надавливании.
- Бурсит. Возникает при чрезмерных нагрузках на запястья, что приводит к накоплению жидкости в суставной сумке. Из-за этого кисть отекает, появляются болевые ощущения.
Это случается не так уж и редко, причём по любой из обозначенных выше причин, и самой специфичной из них является «писчая судорога», ведь все правши пишут правой рукой. Не исключено, что болевые ощущения возникли по причине травмы или перелома.
Дело в том, что при конкретном заболевании болят обе кисти, если же проблемы возникли только с правой рукой, то это значит, что она подверглась серьёзному воздействию, но человек этого в суматохе не заметил (что маловероятно), либо она является основной (ведущей, рабочей, доминирующей).
То есть, если в процессе трудовой или иной деятельности практически все движения совершаются правой рукой, то это часто провоцирует появление перитендинита, синдрома запястного канала и иных недугов, возникновение которых вызвано внешними факторами.
Если неожиданно появились ноющие боли, которыми оказалась поражена только левая кисть, то это очень нехороший симптом, свидетельствующий о скором инфаркте или сердечном приступе. При этом болевые ощущения возникают под лопаткой и за грудиной слева, а также появляется отдышка и ощущение сжатия груди. В указанной ситуации нужно немедленно вызывать скорую помощь.
Также, боль возникает по причине того, что человек постоянно перенапрягает левую руку, но в целом, причины её появления сопряжены с профессиональной деятельностью, если исключить некоторые заболевания, поражающих кисти обеих рук.
Основными причинами принято считать: перенапряжение, травмы и инфекционные заболевания. Если человек испытывает сильную боль при сгибании/разгибании, то он должен обеспечить кистям полную или частичную неподвижность или снизить нагрузку.
Важно! Имеет смысл вызвать врача или отправиться к нему на приём, поскольку такие явления на пустом месте не возникают. Может статься так, что источником проблемы стала некорректная работа опорно-двигательного аппарата.
Передавливание нервных окончаний и есть истинная причина онемения. Часто это происходит потому, что человек слишком долго находится в однообразном положении: из-за защемления кровь практически перестаёт поступать к кистям. Чтобы ликвидировать это явление, необходимо просто сделать несколько интенсивных движений.
Но иногда процесс сопровождается болью, что может быть симптомом атеросклероза, остеохондроза или сосудистых заболеваний. Немеющие от руки (кистей до локтей) – это признак того, что повреждены запястные каналы. Облитерирующий эндартериит – болезнь, поражающая сосуды конечностей, одним из симптомов которой также является онемение.
Всякое болевое ощущение появляется неспроста, и если это не разовый случай, то стоит обратиться к специалисту (хирургу, травматологу, невропатологу или ревматологу).
Сначала врачи исключают причины, представляющие опасность для жизни, например, травмы позвоночника. После, проводятся мероприятия, позволяющие определить: по какой причине пациент испытывает болевые ощущения.
Если болят пальцы, то не исключено, что это – теносиновит. Проблемы с мизинцами и безымянными пальцами возникают нечасто, а болят и немеют они, в основном, из-за травмы или защемления локтевого нерва. А вот большой, указательный и средний могут доставлять неудобства из-за защемления нервов шейного отдела или запястья.
Отёк – это накопление жидкости в тканях, из-за чего кисти или пальцы увеличиваются в размерах. Такое явление обычно наблюдается в утренние часы, но если отёки не спадают или появляются с завидным постоянством, то причинами этого могут быть:
- Лимфедема.
- Артроз и артрит.
- Ревматизм.
- Сердечная недостаточность.
- Заболевания органов дыхания.
- Аллергическая реакция.
- Побочный эффект от медицинских препаратов.
- Болезнь почек.
- Травма.
- Беременность.
- Неправильное питание.
Если у человека разболелась одна кисть или сразу обе из-за чрезмерных нагрузок, то нужно обязательно сделать перерыв или заняться другой деятельностью. Когда руки отекают, не стоит носить украшения (кольца и браслеты) вплоть до устранения причин отёков.
При любых симптомах желательно посетить врача, ведь только квалифицированный специалист может поставить точный диагноз. Не стоит злоупотреблять болеутоляющими препаратами, поскольку это не решит проблему, а лишь усугубит положение больного. Всякое лечение – это поэтапный процесс и для полного выздоровления требуется:
Если болевые ощущения в кистях рук возникают из-за любых травм, то необходимо повреждённой конечности обеспечить полный покой и позаботиться о приёме противоотёчных и обезболивающих препаратов.
Последствия переломов, растяжений, вывихов и иных повреждений кистей устраняются только медработниками. После пациенту потребуется реабилитация, которая может подразумевать физиотерапию, лечебную гимнастику, массажные процедуры, приём кальцийсодержащих препаратов, корректировку рациона и пр.
В этой ситуации медикаментозное лечение направляется на снятие отёков и купирование болевого синдрома. Разумеется, все препараты назначаются только после диагностики.
Например, подагра лечится с применением поддерживающих лекарственных средств. Но стоит отметить, что лечение подагры не будет успешным, если пациент не пожелает соблюдать диету. Гормональная терапия может быть применена для лечения более серьёзных заболеваний, например, ревматоидного артрита.
Для ликвидации воспалительных процессов и обезболивания могут быть использованы препараты, как для внутреннего, так и для наружного применения, причём первые прописываются тогда, когда лечение мазями и гелями было неэффективным.
В качестве наружных средств лечения могут использоваться любые мазеподобные и гелеобразные противовоспалительные препараты: «Вольтарен Эмульгель», «Фастумгель», «Найз» и пр.
Для снятия боли пациенту назначаются таблетированные препараты:
- «Анальгин».
- «Кетонал».
- «Кеторолак».
- «Найз» («Нимесулид»).
- «Ибупрофен».
- «Диклофенак».
Если боль острая, то пациенту прописываются внутримышечные препараты:
- «Кетопрофен».
- «Кетолак».
- «Мелоксикам».
Лекарственные средства, применяемые перорально на протяжении 10 дней и более, могут навредить желудку. Поэтому врачи рекомендуют использовать дополнительные препараты защищающих органы ЖКТ, например, это может быть «Маалокс» или «Альмагель».
Нередко для этого используются хондропротекторы, хотя, есть люди, относящиеся к ним недоверчиво. В состав хондропротекторов входит глюкозамин и хондроитин.
Приём таких препаратов позволяет укрепить связки и частично восстановить хрящевую ткань, но главное: они способствуют выработке жидкости, благодаря которой суставы функционируют.
Особо популярными являются: «Терафлекс», «Хондролон» и «Дона». Чтобы снять боль и спазмы можно принимать «Сирдалуд», «Баклофен» и «Мидолкам», но только с согласия врача.
Если медикаментозное лечение будет заведомо неэффективным, то проблема может быть решена посредством хирургического вмешательства. Операции проводятся при:
- Инфекционных заболеваниях, например, теносиновитах, бурситах и артритах (требуется произвести зачистку тканей, поражённых инфекцией).
- Неправильно сросшихся костях после переломов.
- Разрывах связок.
При суставных болезнях также назначаются инъекции в сустав, что позволяет «доставить лекарство» прямо к месту назначения. Процедура непростая, но эффективная, а для инъекций могут быть использованы гормональные препараты – «Гидрокортизон» и «Синвиск».
Лечение практически любой болезни должно быть комплексным. Поэтому чаще всего врачи прописывают приём препаратов перорально и применение противовоспалительных и обезболивающих гелей.
Также, пациенту могут быть рекомендованы физиотерапевтические процедуры, например, электрофорез, магнитотерапия и пр. Лечебная гимнастика и массажные процедуры назначаются после выхода из острой стадии.
Важно! Что касается народной медицины, то её рецепты следует применять на практике исключительно после того, как было снято обострение, и только при условии, что врач одобрил применение, к примеру, смеси калины и водки.
источник