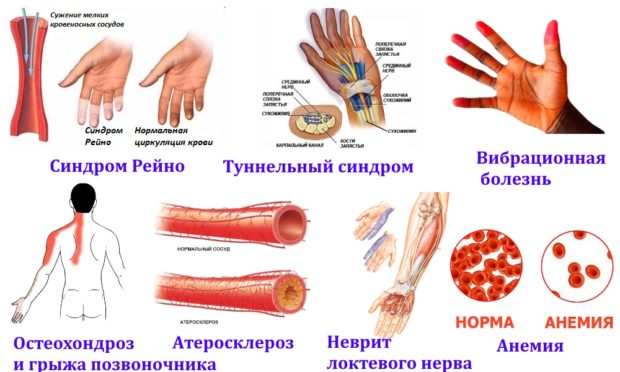
- Почему возникает боль в ногах?
- Как купировать болевой синдром при атеросклерозе?
- Особенности использования Папаверина
- Как использовать Дротаверин?
- Эффективен ли Спазмолгон?
- Особенности использования Пентоксифиллина
Многие годы безуспешно боретесь с ХОЛЕСТЕРИНОМ?
Глава Института: «Вы будете поражены, насколько просто можно снизить холестерин просто принимая каждый день.
Атеросклеротические изменения в сосудах нижних конечностей провоцируют постепенное сужение их просвета до возникновения полной закупорки. Патологический процесс приводит к нарушению кровотока, развитию ишемии, болевого синдрома.
Отсутствие своевременной медицинской помощи может спровоцировать опасные последствия: варикозное расширение вен, тромбофлебит, язвы. Поэтому пациенты нуждаются в проведении комплексного лечения, чтобы облегчить состояние. В рамках консервативной терапии широко применяются обезболивающие при атеросклерозе нижних конечностей.
Ишемия при атеросклерозе развивается на фоне уменьшения местного кровотока вследствие сужения просвета сосудов холестериновыми бляшками. Нарушенная микроциркуляция провоцирует временную дисфункцию или стойкое повреждение дистальных отделов ног (стоп и голеней), появление усталости и болезненности.
Развитие перемежающейся хромоты – основный признак ишемических изменений. Пациенты отмечают возникновение болезненности во время ходьбы, которая локализована в ягодицах, икроножных мышцах, в области поясницы.
Запущенная ишемия ноги при атеросклерозе приводит к появлению гангрены, при которой консервативное лечение будет неэффективным. При выраженном некрозе тканей спасти жизнь пациенту сможет только ампутация конечности.
Выделяют следующие стадии ишемического поражения конечностей:
- Ишемия напряжения. Характерно возникновение симптоматики только при интенсивных физических нагрузках;
- I степень. Пациенты отмечают снижение чувствительности, ограниченность движений;
- II степень. Полная потеря чувствительности дистальных отделов ног, ограничение активных движений;
- III степень. Возникновение некроза.
На начальных стадиях заболевания эффективно купировать болевой синдром позволяют спазмолитики. Данные лекарственные средства приводят к устранению спазма мышечной ткани, расположенной внутри кровеносных сосудов. Поэтому увеличивается просвет пораженных сосудов, нормализуется микроциркуляция в тканях ног.
Широко применяют следующие обезболивающие препараты при атеросклерозе сосудов нижних конечностей:
Следует детальнее рассмотреть каждый их медикаментов.
Лекарственное средство из группы миотропных спазмолитиков представляет собой опиумный алкалоид, который приводит к расслаблению гладкомышечных волокон. Как результат снижается тонус мускулатуры, улучшается кровоток.
Папаверин выпускается в следующих лекарственных формах:
- Таблетки. Спазмолитик можно принимать до 4 раз в сутки, разовая дозировка для взрослого варьирует от 40 до 60 мг;
- Раствор для внутримышечного введения. Препарат вводится под контролем врача до 4 раз в сутки по 2 мл. Во время местного использования спазмолитик приводит к улучшению периферического кровотока, трофических процессов;
- Суппозитории. Средство вводится ректально до 3 раз в сутки. Данную форму можно использовать только у взрослых.
Во время приема Папаверина возможны такие побочные реакции:
- Тахикардия, гипотония, атриовентрикулярная блокада;
- Метеоризм, тошнота, запоры, снижение моторики органов пищеварительного тракта, повышенная активность трансаминаз печени;
- Сонливость;
- Аллергические реакции;
- Повышение количества эозинофилов в кровяном русле.
Препарат приводит к расслаблению гладкой мускулатуры сосудов и внутренних органов. Как результат уменьшается выраженность спастической боли, расширяются сосуды, снижается артериальное давление. Благодаря сосудорасширяющему действию спазмолитик улучшает кровоток, снабжение тканей ног кислородом и питательными веществами.
Препарат выпускается в форме пероральных таблеток и раствора для внутримышечного введения. Дротаверин следует принимать после трапезы, запивая средство небольшим количеством воды. Для купирования болевого синдрома при атеросклерозе назначают по 1-2 таблетки трижды в сутки. Внутримышечно вводят по 40-80 мг препарата до 3 раз в день.
Дротаверин может приводить к возникновению следующих побочных реакций:
- Головные боли и головокружение;
- Нарушение сна;
- Запоры;
- Чувство жара;
- Аритмии;
- Тахикардия;
- Гипотония вплоть до коллапса при внутримышечном введении;
- Аллергические реакции;
- Воспаление, болезненность и зуд на месте инъекции.
В состав препарата входят Фенпивериния бромид, Метамизол натрия, Питофенон гидрохлорид. Поэтому лекарство обладает выраженным спазмолитическим и обезболивающим эффектами. Препарат выпускают в форме таблеток и раствора для инъекций.
Обезболивающие таблетки при атеросклерозе нижних конечностей позволяют быстро и эффективно устранить умеренный болевой синдром. При сильной боли рекомендуют использовать инъекционный Спазмолгон.
Дозировка препарата определяется в каждом случае индивидуально лечащим врачом. Суточная доза для взрослых при атеросклерозе не должна превышать 6 таблеток.
Для снижения холестерина наши читатели успешно используют Aterol. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Препарат обычно хорошо переносится, однако в редких случаях развиваются такие побочные эффекты:
- Боли в области эпигастрия, рвота и тошнота;
- Обострение заболеваний желудка;
- Аллергические реакции;
- Развитие злокачественной экссудативной эритемы;
- Аритмия, повышение давление, тахикардия;
- Головные боли, головокружение, снижение зрения;
- Развитие патологий почек, нарушение мочеиспускания;
- Снижение количества тромбоцитов, эритроцитов, лейкоцитов в периферической крови.
Побочные реакции обычно развиваются при длительной терапии Спазмолгоном или в рамках внутривенного введения.
Обеспечить безболезненную ходьбу поможет спазмолитик из группы пуринов. Пентоксифиллин приводит к улучшению микроциркуляции и реологических свойств крови, расширению сосудов.
Препарат широко применяют у пациентов со снижением периферического кровотока, развивающимся на фоне диабетической ангиопатии или атеросклероза нижних конечностей.
Пентоксифиллин выпускают в форме драже, таблеток, капсул, концентрата для приготовления парентерального раствора. Дозировку и длительность терапии спазмолитическим средством определяет врач на основании клинической картины, сопутствующих патологий, результатов диагностических мероприятий.
Во время приема Пентоксифиллина могут развиваться следующие побочные реакции:
- Головные боли, головокружения;
- Нарушение сна;
- Тревожность;
- Ощущение жара, покраснение кожи лица;
- Повышенная ломкость ногтевых пластин;
- Снижение аппетита, моторики пищеварительных органов;
- Развитие холестатического гепатита;
- Нарушение зрения;
- Аритмия, боли в области сердца, тахикардия;
- Гипотония;
- Аллергические реакции;
- Возникновение кровотечений из пищеварительных органов, сосудов, слизистых;
- Повышение активности трансаминаз печени.
Использовать обезболивающие и спазмолитические препараты на фоне некротических изменений в нижних конечностях необходимо только после консультации с врачом. Ведь в таких случаях самолечение может только усугубить патологический процесс, спровоцировав возникновение гангрены, летальный исход.
Важно помнить, что успешная терапия атеросклероза сосудов ног возможна только при своевременном начале лечения, выполнении всех рекомендаций врача.
Тромбоз вен ног – очень опасное заболевание, при котором происходит внутрисосудистое свертывание крови с образованием тромбов. Эти тромбы могут вызвать закупорку вен или же, оторвавшись, перекрыть просвет легочных артерий, куда попадают по току крови.
Венозные тромбы мягкие, эластичные, но рыхлые, поэтому они легко отрываются.
С током крови, тромб, который оторвался от венозной стенки, движется по направлению из большого круга кровообращения к малому, поэтому может попасть в легочные артерии.
- Как самостоятельно обнаружить начало заболевания?
- Диагностика и терапия тромбозов
- Традиционное лечение тромбозов нижних конечностей
- Избавление от недуга народными средствами
В зависимости от пораженных вен ног различают:
- тромбофлебит поверхностных вен;
- тромбоз глубоких вен (флеботромбоз).
По характеру течения тромбоза выделяют три стадии заболевания:
Флеботромбоз в хронической стадии часто не проявляет себя внешне, поэтому часть пациентов может даже не подозревать о наличии у них этой болезни.
Основными признаками острого тромбоза (поверхностных и глубоких вен) являются:
- остро возникшая боль в мышцах голени;
- боль при прикосновении к мышцам ног или их сдавливании;
- местное покраснение кожи;
- отечность ноги.
Эти симптомы отличаются в зависимости от времени, когда произошла закупорка, а также от анатомического расположения вены, в которой происходит процесс. Тромбофлебит поверхностных вен обычно развивается при варикозном расширении. При флеботромбозе страдают чаще глубокие вены голени. При этом связь с варикозной болезнью не наблюдается.
Признаки закупорки вен при флеботромбозе и тромбофлебите сходны:
- сильная боль в месте проекции тромбированной вены. При тромбофлебите пострадавшую вену можно распознать даже самостоятельно обычным прощупыванием. При флеботромбозе возникает резкая боль в мышцах голени и бедра, но при этом тромбы в венах не прощупываются;
- больной ощущает, что мышца «разбухает». Происходит отек стопы, голени и бедра (в зависимости от того, какая вена поражена);
- посинение или покраснение кожи над пораженной веной;
- лихорадка, озноб;
- спустя 1-2 суток на ноге появляется выраженная сеть поверхностных вен.
Самостоятельно в домашних условиях можно определить болевые симптомы, которые позволят заподозрить острый тромбоз:
- Симптом Мозеса. Двумя ладонями обхватить больную голень и несильно сдавливать спереди назад. Пациент с тромбозом будет ощущать усиление боли. В то же время, сдавливание мышцы голени с боков усиления боли не вызывает;
- Симптом Хоманса. Выполнить тыльное сгибание стопы (ее поднятие в направлении к передней поверхности голени). При тромбозе больной ощутит усиление боли;
- Симптом Ловенберга. Наложить манжетку тонометра на голень и нагнетать давление в ней. У пациентов с тромбозом глубоких вен появится боль уже при показаниях 80-100 мм рт.ст., когда у здоровых даже при давлении в 150-180 мм рт.ст. боли не возникает.
Эти симптомы не являются специфичными, но они могут указать на возможную причину.
Учитывая то, что внешние признаки тромбозов не очень специфичны, для постановки правильного диагноза и, соответственно, назначения адекватного лечения требуются дополнительные методы исследования:
- Анализы крови (клинический анализ крови, коагулограмма, определение D-димера).
- Дуплексное ультразвуковое исследование вен.
- Флебография.
- МРТ (магнито-резонансная томография).
- Радионуклидная сцинтиграфия.
- Флеботонометрия.
Анализы крови дают клиническую характеристику системе свертывания крови (количество тромбоцитов, гематокрит, протромбиновое и тромбиновое время, содержание фибриногена). D-димер является современным диагностическим признаком распада фибрина (вещества, входящего в состав тромба).
Дуплексное ультразвуковое исследование позволяет визуализировать структуру вен, выявить тромб, определить состояние кровотока.
Для снижения холестерина наши читатели успешно используют Aterol. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Флебография (рентгенография сосудов после введения в них контрастного вещества) дает возможность распознать флотирующие тромбы, а при дуплексном УЗИ головку такого тромба обнаружить удается редко.
Магнито-резонансная томография используется для визуализации тромбов и вен. Радионуклидная сцинтиграфия – редко выполняемая процедура исследования кровотока в венах, которая выполняется с помощью введения в кровь радиоактивного вещества.
Флеботонометрия применяется для оценки изменения давления в венах во время движения.
Этот метод позволяет узнать функциональные характеристики клапанов вен.
Из всего разнообразия дополнительных методов исследования наиболее предпочтительным и по своей простоте, и по эффективности, и с финансовой точки зрения является дуплексное ультразвуковое исследование.
При возникновении острых тромбозов необходимо обратиться к врачу для назначения антикоагулянтной терапии, а иногда – и хирургического вмешательства. Тромб в ноге может вызвать грозное осложнение – тромбоэмболию легочной артерии (ТЭЛА).
При ТЭЛА тромб, который оторвался от стенки вены, из ног через сердце попадает в легкие, закупоривая их артерии, что может вызвать смерть пациента. Тромбы сами по себе рассасываются крайне редко, а вот последствия, к которым они могут привести, очень серьезны.
Лечение тромбозов ног в обязательном порядке включает:
- антикоагулянтную терапию – для предотвращения дальнейшего образования тромбов. В качестве антикоагулянтов при тромбозах назначают гепарин, низкофракционные гепарины, непрямые антикоагулянты;
- тромболитическое лечение – для рассасывания тромба. Для этого применяют ферментные препараты (стрептокиназу, целиазу);
- лечение антиагрегантами – для уменьшения «слипания» тромбоцитов и повышения текучести крови. Назначаются антиагреганты (Курантил, Трентал, Реополигюкин);
- улучшение оттока из вен производится путем «постурального» дренажа (поднятия конечностей выше головного конца тела), эластического бинтования.
В составе комплексного лечения назначаются мази от тромбов на ногах. Мази снимают воспаление, уменьшают боль, способствуют рассасыванию тромбов. Чаще всего используют мази с гепарином, конским каштаном, дегтем (Гепатромбин, Лиотон, Венолайф, мазь Вишневского). Мази втирают перед бинтованием, используют для растираний и компрессов.
Если вероятность развития ТЭЛА очень высока, показано оперативное лечение. Среди наиболее распространенных видов оперативных вмешательств при остром тромбозе вен нижних конечностей выделяют:
- пликацию нижней полой вены;
- удаление тромба из вены (тромбэктомию);
- установку кава-фильтра;
- при тромбофлебитах показана операция перевязки большой подкожной вены для недопущения распространения тромбообразования на глубокие вены.
Все оперативные вмешательства при тромбозах выполняются для того, чтобы не допустить попадания тромба, который оторвался, в легкие.
После острого периода наступает период выздоровления. При адекватной профилактике повторных тромбообразований может наступить полное выздоровление. В большинстве случаев, к сожалению, болезнь не уходит навсегда, а иногда чревата своими последствиями: дальнейшим распространением тромбоза, абсцедированием, ТЭЛА (тромбоэмболией легочной артерии).
Поэтому после выписки из стационара с целью недопущения возникновения последствий тромбозов эффективными являются те мероприятия, которые больному легко делать самостоятельно, используя средства народной медицины.
Диета – основа любой терапии, в том числе и противотромботической.
Известно, что некоторые продукты могут усиливать процесс свертывания крови. Исключение таких продуктов из ежедневного рациона может реально уменьшить вероятность образования тромбов. К таким продуктам относят:
- сладкие блюда;
- жирное мясо, печень;
- овощи, фрукты и ягоды: картофель, капуста, помидоры, цитрусовые, бананы, гранат, манго, орехи, салат, щавель;
- алкоголь.
Существует множество продуктов, которые действуют как аспирин, то есть способны разжижать кровь, делать ее более жидкой.
Регулярное употребление этих продуктов на фоне антиагрегантной терапии может усилить противосвертывающий эффект:
- жиры – оливковое, льняное, рыбий жир;
- морепродукты и рыба;
- крупы – овсяная, ячневая, гречневая, проросшая пшеница;
- фрукты и ягоды – имбирь, лимон, артишок, инжир, клюква;
- семечки тыквы и подсолнечника;
- перец, хрен, лук, чеснок, уксус.
Фитотерапия очень хорошо зарекомендовала себя в качестве народного средства лечения тромбозов и тромбофлебитов ног. Травы позволяют снизить свертывание крови, улучшить микроциркуляцию, укрепить сосудистую стенку, утолить боль.
Применяют травы и травяные сборы внутрь (в виде чаев, настоев, настоек, отваров) и наружно (в виде примочек, компрессов, мазей). Для этого используют полынь, ромашку, почки березы, бессмертник, софору, чистотел, донник, конский каштан и другие.
Некоторые лекарственные травы, например конский каштан, входят в состав официальных мазей (Венитан, Эскузан, Аэсцин).
Еще одним признанным эффективным народным средством лечения тромбоза является гирудотерапия (лечение пиявками). Когда пиявки прокусывают стенку вены, они выпускают в кровь человека особое вещество — гирудин, которое может делать кровь более жидкой, не позволяя образовываться тромбу.
При регулярном использовании пиявок, в крови человека накапливается такое количество гирудина, которое способно растворять уже образовавшиеся в венах тромбы.
Вы уже давно мучаетесь от тяжесть в ногах и отеков, которые усиливаются к концу дня, постоянных головных болей, мигреней, сильной отдышки при малейшей нагрузке и плюс ко всему этому ярко выраженная ГИПЕРТОНИЯ? Знаете ли Вы, что все эти симптомы могут свидетельствовать о повышенном уровнь ХОЛЕСТЕРИНА в вашем организме, который может приводить к ТРОМБАМ?
Судя по тому, что Вы сейчас читаете эти строки — борьба с патологией не на вашей стороне. А теперь ответьте на вопрос: вас это устраивает? Разве все эти симптомы можно терпеть? А сколько денег и времени вы уже «слили» на неэффективное лечение СИМПТОМОВ, а не самого заболевания? Ведь правильней лечить не симптомы заболевания, а само заболевания! Согласны?
Именно поэтому мы рекомендуем ознакомиться с новой методикой Е. Малышевой, которая нашла эффективное средство в профилактике ТРОМБОВ, путем ЛЕЧЕНИЯ повышенного холестерина. Читать интервью…
Нарушения кровообращения в ногах – явление достаточно распространенное. Существуют различные заболевания, связанные с поражением артерий и вен нижних конечностей. Из наиболее часто встречающихся можно назвать следующие:
- варикозное расширение вен;
- флебит;
- тромбофлебит;
- атеросклероз сосудов ног;
- тромбоз;
- эндартериит.
Уже на ранней стадии можно заподозрить начало болезни по ряду признаков:
- ноги быстро устают;
- их сводит судорогой;
- ломота в ногах;
- боли при подъеме по лестнице;
- отеки и тяжесть в ногах;
- ощущения жжения по ходу вен;
- сосудистые звездочки;
- расширенные вены на ногах, видимые глазу.
Для того чтобы лечить сосуды на ногах, нужно обращаться в больницу. Врач назначит обследование и поставит точный диагноз. Такие заболевания трудно поддаются лечению и требуют большого терпения. Лечиться, скорее всего, придется в течение всей жизни. Наиболее эффективен комплексный подход, который включает следующие мероприятия:
- Коррекция питания и образа жизни.
- Прием медикаментов.
- Применение наружных средств, таких как кремы, гели, мази.
- Ношение компрессионного трикотажа.
- Оперативные методы.
- Лечение народными средствами.
Чтобы сосуды были здоровыми, необходимо правильно питаться и вести подвижный образ жизни. Питание должно быть сбалансированным, то есть включать все необходимые для организма элементы в оптимальных соотношениях. Принимать пищу нужно регулярно, маленькими порциями и не переедать в вечернее время. Рекомендуется отказаться от жирных и жареных блюд, от продуктов, содержащих вредный холестерин, а также от спиртных напитков. Важно употреблять больше зелени, овощей и фруктов.
Гиподинамия – один из главных врагов сосудов. Для улучшения состояния вен и артерий и кровообращения в целом нужно быть подвижным: больше ходить пешком, совершать вечерние прогулки, заниматься плаванием, физическими упражнениями и др. Нежелательно долго находиться в одной позе. Если на работе приходится сидеть или стоять, нужно менять положение ног, двигать ими, напрягать мышцы, вращать ступнями. В то же время нужно избегать больших нагрузок на ноги. При длительных перелетах или переездах в автомобиле необходимо надевать компрессионные колготки или чулки.
От вредных привычек необходимо отказаться в первую очередь. Ничто так не вредит сосудам ног, как курение.
Если не выполнять эти правила, лечение с помощью медикаментов или народных средств не даст положительного результата.
Чистка сосудов от холестериновых бляшек происходит с использованием лекарственных препаратов следующих групп:
- Статины (Ловастатин, Правастатин, Симвастатин).
- Фибраты (Безафибрат, Клофибрат).
- Никотиновая кислота.
- Секвестранты желчной кислоты (Квестран, Колестид).
Все эти препараты имеют противопоказания и не предназначены для самостоятельного использования.
При варикозе назначают кроворазжижающие таблетки, антиоксиданты, лекарства, повышающие эластичность сосудов, противоотечные средства:
- Из антикоагулянтов широко известны Кардиомагнил и Аспирин, обладающие анальгезирующим, противовоспалительным и жаропонижающим действием. Они подавляют функцию тромбоцитов и уменьшают риск возникновения тромбов. Для наружного применения на ранних стадиях болезни используют гепариновую мазь, которая улучшает микроциркуляцию, предупреждает появление тромбов и растворяет уже имеющиеся.
- Из венотоников чаще всего назначают Детралекс, Флебодиа 600 и Венарус. Препараты обладают противовоспалительным действием, повышают тонус сосудов и уменьшают их растяжимость, предотвращают венозный застой и образование тромбов, улучшают отток лимфы.
- Аскорутин – известный антиоксидант. В его составе находится аскорбиновая кислота и рутин, которые улучшают обмен веществ и питание тканей. Это лекарство снимет отеки и воспаления, укрепляет венозные стенки.
При тромбофлебите назначают Гливенол и Венорутон. Вместе с ними можно принимать антикоагулянты. В некоторых случаях не обойтись без антибиотиков.
Существует многочисленные народные рецепты для оздоровления сосудов нижних конечностей. Народными средствами вряд ли вылечить варикоз, тромбофлебит и атеросклероз ног, но применять их можно для профилактики, на ранних стадиях болезни, в дополнение к основному лечению.
- Крапивный чай. При варикозе рекомендуется пить чай из крапивы. Утром стаканом кипятка залить щепотку измельченной травы и настаивать час. Выпить полученный настой в три приема в течение дня. Лечиться нужно полгода, после каждого месяца делая двухнедельный перерыв.
- Компресс из чеснока. Для этого рецепта потребуется чеснок с белой шелухой. Его нужно очистить и измельчить, затем смешать с маслом сливочным, которого должно быть в 2 раза больше, чем чеснока. Нанести смесь на пораженные вены и наложить непромокаемую повязку на всю ночь.
- Настой из чеснока с медом. Взять 350 г меда и 250 г очищенного и измельченного чеснока и смешать. Дать настояться две недели. За 40 минут до еды принимать по столовой ложке три раза в день. Лечение рассчитано на один-два месяца.
- Капуста с медом. Свежий капустный лист смазать медом и накладывать на ногу каждый вечер в течение двух месяцев.
- Плоды конского каштана. Очистить ядра от кожуры и истолочь в порошок. 50 грамм порошка залить растительным маслом, чтобы получилась смесь с консистенцией мази. Наносить на больные места, слегка втирая.
- Грецкие орехи. Залить оливковым маслом грецкие орехи и оставить на 40 суток. Плоды должны быть незрелыми (зелеными). Когда ореховое масло будет готово, смазывать им пораженные места.
- Мазь домашнего приготовления. Потребуется пшено, свиное сало (прокрученное через мясорубку и разбавленное водой), хозяйственное мыло и репчатый лук (белый). Все компоненты (по 200 граммов) перемешать и оставить на сутки. Когда настоится, прикладывать полученную мазь к пораженным венам на ночь в виде компрессов.
- Каждое утро натощак выпивать стакан кипяченой горячей воды для очищения сосудов.
- Приготовить отвар из коры рябины. Для этого залить водой (пол-литра) 200 грамм коры. Поставить на огонь. Когда закипит, убавить и держать около 2 часов. Когда отвар будет готов, остудить и процедить. Принимать за полчаса до еды по столовой ложке три раза в сутки. Хранить отвар в холодном месте. Пить, пока не закончится.
- Для выведения холестерина используют корни одуванчика. Их нужно высушить и измельчить. Принимать по чайной ложке перед каждым приемом пищи. Курс лечения – полгода.
- Очищенный чеснок (50 г) растолочь в ступке до состояния кашицы, залить водкой (1 стакан) и убрать в темное место (но не в холодильник). Периодически взбалтывать в течение недели. Капать в ложку по 10 капель и разводить водой. Пить трижды в день. Когда настойка закончится, сделать двухмесячный перерыв и повторить лечение.
Заболевания сосудов ног опасны осложнениями и могут привести к инвалидности и даже к смерти, если своевременно не начать лечиться. При первых же признаках нарушения кровообращения нужно обращаться к врачу, но ни в коем случае не запускать болезнь и не заниматься самолечением. Для профилактики и на ранних стадиях болезни можно пользоваться народными средствами, но при этом обязательно вести здоровый образ жизни и советоваться с доктором. Поддерживать и укреплять сосуды ног нужно постоянно, поскольку болезни сосудов могут быстро прогрессировать, и тогда они приведут к необратимым последствиям.
источник
Периодически каждый из нас чувствует несильную боль в ногах, но, как правило, не обращаем внимания на нее никакого внимания. И делаем это совершенно напрасно, ведь речь может идти совсем не об усталости или обычном недомогании, а о серьезном заболевании. Одно из них — атеросклероз сосудов нижних конечностей, самая распространенная патология, которая развивается в зрелом возрасте – приблизительно к 65-70 годам.
Под атеросклерозом ног подразумевают болезнь, при которой происходит целый ряд изменений – нарушение прохождения крови по периферическим сосудам, возникновение трофики тканей и т. д. Чаще всего атеросклероз поражает крупные артерии брюшной и грудной полости. Именно это и приводит к патологическим изменениям в подколенной, большеберцовой и бедренной артериях, просвет в которых уменьшается больше, чем на 50-55%.
На развитие болезни может уйти более десяти лет, на протяжении которых она будет тихонько сидеть внутри.
Специалисты выделяют несколько стадий развития патологии сосудов ног. Первая – доклиническая – сопровождается сильно выраженным нарушением липидного обмена (липоидозом). Боли в нижних конечностях есть, но возникают они только после ходьбы на дальние расстояния и больших физических нагрузок.
Нормальные сосуды и подверженные заболеванию
На второй стадии начинают давать о себе знать первые признаки атеросклероза — ноги болят после прохождения 250-1000 м. Третьему периоду (критической ишемии) характерны ярко выраженные симптомы болезни. Болевой синдром появляется уже через 50 м пешего пути. Ну а на последней (четвертой) стадии кожу ног поражают трофические язвы, некрозы (почерневшая кожа) и гангрена, а сильный дискомфорт в ногах возникает даже в спокойном состоянии, в том числе и в ночное время.
Важно. Если атеросклероз нижних конечностей лечение не началось даже на этом этапе, дело может закончиться гангреной с ампутацией ног.
Факторы, провоцирующие развитие этой болезни, могут быть самыми разными. Нам удалось собрать воедино основные причины:
- Курение – главная причина атеросклероза. Содержащийся в табаке никотин приводит к спазмам артерий и мешает крови проходить по сосудам. Это прямой путь к тромбофлебиту и атеросклерозу;
- Лишний вес;
- Частое употребление в пищу блюд, богатых животными жирами, и повышение уровня холестерина;
- Проблемы со здоровьем — сахарный диабет, снижение выработки гормонов половых гормонов и щитовидной железы, артериальная гипертензия и прочие;
- Генетическая предрасположенность;
- Хроническое переживание стрессов;
- Повышенное артериальное давление.
- Возраст;
- Принадлежность по половому признаку – чаще атеросклерозом ног болеют мужчины;
- Сниженная двигательная активность;
- Большие психоэмоциональные нагрузки;
Как мы уже говорили, атеросклероз сосудов нижних конечностей долгое время никак себя не проявляет, а потом сразу же появляется целый ряд серьезных проблем. Неужели нет ни единого признака, благодаря которому можно было бы вовремя распознать начинающуюся болезнь? Конечно же, есть. Все они перед вами:
- Онемение стоп;
- Перемежающаяся хромота;
- Редко – эмболия или острый тромбоз;
- Постоянная зябкость и чувство внутреннего холода;
- Синюшность и бледность кожных покровов;
- Судороги – особенно часто мучают ночью;
- Болевые ощущения – от слабых до очень сильных;
- Отсутствие пульсации на лодыжке, в подколенной ямке и на бедре;
- Трофические явления, которые проявляют себя расслаиванием ногтей и появлением язв на пальцах ног и пятках, а также выпадением волос на голенях;
- Боли в конечностях, усиливающиеся во время ходьбы;
- Цианоз (багровость) кожи.
Своевременная и правильная диагностика при атеросклерозе сосудов нижних конечностей играет важную роль, ведь с ее помощью можно узнать о причинах болезни и назначить правильное лечение. В больнице вам обязательно должны провести следующие консультации и процедуры:
- МР-ангиография;
- МСКТ-ангиография;
- Измерение давления с вычислением лодыжечно-плечевого индекса;
- Периферическая артериография;
- Дуплексное сканирование (УЗДГ) периферических артерий;
- Определение пульсации артерий конечностей;
- Консультация сосудистого хирурга.
Также медики отмечают наличие или отсутствие трофических нарушений на ногах, устанавливают проходимость сосудов с помощью ДС и УЗДГ и прослушиваю систолический шум над стенозированными артериями.
Не лишним будет провести и еще один маленький тест. Больному нужно поднимать ноги в положении лежа на 45 градусов. Колени при этом сгибать нельзя. Во время проведения процедуры отмечается скорость появления бледности на подошвах стоп и общего утомления ног.
Лечение этой тяжелой и опасной болезни зависит от тяжести и сложности ее симптомов. Оно может быть и народным, и традиционным. Обговорим все детали каждого из них.
Если вы хотите добиться положительных перемен в борьбе с атеросклерозом сосудов ног, приготовьтесь к строгому выполнению рекомендаций специалистов:
- Соблюдайте диету с низким содержанием холестерина. Вам категорически нельзя есть сало, паштеты, маргарин, сливочное масло, мясо жирных сортов, колбасные изделия, молочные продукты с большим процентом жирности, субпродукты, картофель-фри, алкоголь, мучную сдобу, майонез;
- Скорректируйте свой вес;
- Откажитесь от курения и алкоголя;
- Перейдите на удобную и просторную обувь;
- Будьте очень аккуратны при обрезании ногтей;
- Не забывайте тщательно обрабатывать все мелкие травмы голеней и стоп;
- Избегайте переохлаждения ног;
- Используйте дозированные физические нагрузки – ходите в умеренном темпе не меньше получаса в день, плавайте, занимайтесь на велотренажере;
- Вылечите сопутствующие заболевания – гипертонию, сахарный диабет и т. д.
Лечение атеросклероза нижних конечностей включает в себя спектр лекарственных препаратов и процедур. Назначать их может только квалифицированный врач, поэтому в обязательном порядке посетите больницу.
Чем же можно вылечить эту болезнь?
- Антитромбоцитарные лекарственные средства (к примеру, Аспирин и Реополиглюкин) – они препятствуют появлению тромбов и служат лучшей профилактикой инфарктов и инсультов;
- Препараты, увеличивающие физическую активность пациента. Благодаря Пентоксифиллину и Цилостазолу ходьба становится практически безболезненной, а общий кровоток в нижних конечностях – значительно лучше;
- Лекарства с антитромбоцитарным эффектом – они положительно влияют на кровеносную систему и снижают уровень холестерина в крови;
- Антикоагулянты (Варфарин, Гепарин) – не дают сворачиваться крови в сосудах, предупреждают развитие тромбов;
- Спазмолитики (Дротаверин) – снимают спазмы и уменьшают болевой синдром;
- Мази с антибиотиками (Офлокаин, Деласкин, Левомеколь, Димексид) – применяются при наличии трофических язв;
- Препараты, улучшающие питание тканей (Цинктерал);
- Сосудорасширяющие средства (Вазонит, Агапурин, Вазапростан, Пентоксифиллин, Пентиллин, Тренал);
- Витамины;
- Физиотерапевтические процедуры – дарсонвализация, электрофорез с новокаином, гипербарическая оксигенация.
Оперативное вмешательство – последняя мера при лечении атеросклероза нижних конечностей. Как правило, операцию назначают при ярко выраженной ишемии и возникновении очень сильных осложнений.
В данном случае речь пойдет о таких процедурах:
- Шунтирование – создание дополнительного пути для кровотока вокруг места сужения артерии;
- Баллонная ангиопластика – введение в полость сосуда баллона, расширяющего артериальный просвет;
- Стентирование артерий – в пострадавший сосуд помещают трубчатую распорку, которая поддерживает диаметр артерии на нужном уровне;
- Эндартерэктомия – удаление пораженного участка сосуда вместе с атеросклеротической бляшкой;
- Аутодермопластика – применяется для лечения трофических язв, которые плохо поддаются местной терапии;
- Протезирование – замена аутовеной или синтетическим сосудом пострадавшего участка артерии;
- Ампутация некротизированного отдела ноги с последующей установкой протеза.
Нетрадиционный подход к лечению атеросклероза сосудов нижних конечностей имеет место быть, но и в этом случае вам понадобится консультация опытного специалиста. Что касается рецептов, перед вами самые эффективные и популярные варианты.
- Конский каштан (плоды) – 20 г;
- Хмель обыкновенный – 45 г;
- Сафлоровидный большеголовник – 35 г;
- Вода – из расчета 200 г жидкости на 2 г смеси.
- Соединяем травяную смесь.
- Заливаем ее только вскипевшей водой.
- Настаиваем в течение трех часов.
- Принимаем в день по ½ стакана.
- Ромашка (цветки) – 1 ч. ложка;
- Резеда – 1 ч. ложка;
- Подорожник – 1 ч. ложка;
- Зверобой – 1 ч. ложка;
- Вода – 200 мл;
- Шалфей – 1 ч. ложка.
При желании состав можно несколько изменить:
- Шалфей – 1 ч. ложка;
- Подорожник – 1 ч. ложка;
- Зверобой – 1 ч. ложка;
- Череда – 1 ч. ложка;
- Ромашка (цветки) – 1 ч. ложка;
- Вода – 200 мл.
- Соединяем все компоненты.
- Заливаем состав (1 ст. ложку) крутым кипятком.
- Настаиваем около суток в затемненном шкафу.
- Используем для аппликаций для ног утром и перед сном. Ноги перед процедурой нужно тщательно вымыть.
- Масло оливковое – 1 ст. ложка;
- Масло облепиховое – 1 ст. ложка.
- Смешиваем оба масла.
- Втираем смесь в пораженную кожу как крем.
- Пользуемся в течение трех недель.
- Семена укропа (измельченные) – 1 ст. ложка;
- Кипяток – 200 мл.
- Заливаем укроп только вскипевшей водой.
- Даем средству время настояться.
- Пьем четыре раза в день по 5 чайных ложек.
- Корень девясила (сухой) – 20 г;
- Настойка прополиса (20%) – 100 мл;
- Спирт – 100 мл.
- Измельчаем корень девясила и ссыпаем его в бутылку из темного стекла.
- Настаиваем 20 дней в затемненном шкафу.
- Добавляем настойку прополиса.
- Принимаем 3 раза в день по 25-30 капель.
- Кора рябины – 400 г;
- Вода – 1 л.
- Заливаем кору рябины 1 литром вскипевшей воды.
- Варим 2 часа на тихом огне.
- Даем остыть и фильтруем через марлю, сложенную в несколько слоев.
- Пьем перед едой.
Атеросклероз сосудов ног — серьезная и очень опасная болезнь, которая нуждается в срочных и квалифицированных мерах. Только в этом случае можно надеяться если не на абсолютное выздоровление, то хотя бы на значительное улучшение здоровья.
источник
Атеросклероз может поражать все крупные сосуды человеческого организма, включая расположенные в нижних конечностях. При этой разновидности патологи поражают сначала сосуды брюшной полости, а затем холестериновые отложения распространяются на большеберцовую, бедренную и подколенную артерии. Развитие атеросклероза нижних конечностей происходит медленно: от начала изменений до появления первичных симптомов уходит не менее 10—15 лет. Специфика поражения атеросклерозом артерий ног не позволяет диагностировать это заболевание только на основании жалоб пациента. Более того, обращение к врачу в большинстве случаев происходит при необратимых изменениях, которые практически не поддаются консервативному лечению.

Если это происходит на фоне повышенного уровня ЛПНП в организме, формирование бляшки не останавливается. Она разрастается и перекрывает большую часть просвета артерии. Весь процесс занимает несколько лет, поэтому в большинстве случаев происходит диагностирование атеросклероза нижних конечностей в старческом возрасте.
Среди основных причин атеросклероза нижних конечностей флебологи и кардиологи называют не менее десяти факторов, влияющих на состояние сосудистой стенки и уровень липопротеидов в крови. К ним относятся:
- системные эндокринные и метаболические нарушения, которые влияют на тонус сосудов, их устойчивость к разрушению — сахарный диабет, дисфункции половых желез и щитовидки, гипертензия;
- вредные привычки, которые приводят к частым колебаниям тонуса сосудистых стенок, — курение, алкоголизм;
- поступление с пищей твердых животных жиров в количествах, превышающих потребности организма;
- дисфункции печени, при которых она синтезирует повышенное количество холестерина;
- ожирение, которое приводит к ослаблению тонуса сосудов и нарушению гормонального фона, что также может приводить к повышению уровня холестерина.
Специалисты отмечают, что проявления у женщин атеросклероза артерий на нижних конечностях встречается намного реже, чем у мужчин. Это объясняется спецификой женского организма, так как эстрогены подавляют активность липопротеидов низкой плотности.
Врачи не исключают влияние на развитие атеросклероза ног не зависящих от человека факторов: генетических особенностей, врожденных патологий и других особенностей организма. Однако наибольшее влияние оказывают возрастные изменения: период появления симптомов атеросклероза сосудов нижних конечностей и лечения болезни всегда приходятся на преклонный возраст.
В классическом варианте симптоматика при атеросклерозе нижних конечностей имеет нарастающий характер: она усиливается при переходе болезни с одной стадии на другую. Если в начале патологического процесса пациент практически не чувствует изменений, то к завершающей стадии его беспокоит целый набор мучительных симптомов.
Какие симптомы атеросклероз имеет при различной степени поражения артерий ног атеросклеротическими осложнениями:
- Доклиническая стадия. Каких-либо тревожных признаков при атеросклерозе нижних конечностей на этом этапе развития болезни нет. Патологические изменения можно обнаружить только в ходе инструментального исследования сосудов этой части тела и при лабораторном исследовании крови, который указывает на нарушение липидного обмена.
- Вторая стадия, которую в медицине именуют нестенозирующим атеросклерозом артерий нижних конечностей. Просвет сосудов сужен, но не критично. Дискомфорт в виде острой или ломящей боли в ногах возникает после длительной ходьбы на расстояние около километра. После непродолжительного отдыха боли уходят. Также могут наблюдаться побледнение и онемение стоп при повышенной нагрузке на ноги, ночные судороги.
- Ишемическая или третья стадия характеризуется выраженной симптоматикой, когда боли появляются после прохождения небольших дистанций (50-100 м). Нередко заболевание приобретает более угрожающие черты, если артерии ног стенозируются, то есть сильно сужаются на небольшом участке. Такая форма болезни сопровождается побледнением ног при нагрузке, повышенной чувствительностью к холоду, изменением кожного покрова: он становится сухим, шелушащимся, бледным.
- Четвертая стадия атеросклероза артерий нижних конечностей сопровождается наиболее выраженными тревожными признаками. Боли сохраняются постоянно, усиливаются при малейшей физической нагрузке. Походка больного становится шаркающей. Имеют место и внешние изменения: кожа и ногти истончаются, становятся ломкими и шелушатся, на голеностопе и стопе появляются трофические язвы, участки некроза (почерневшей кожи). Причина таких ухудшений — стеноз артерий ног с полной закупоркой кровеносных сосудов атеросклеротическими бляшками.
Если не применять лечение стенозирующего атеросклероза артерий нижних конечностей на 3 и 4 стадии, существует высокая вероятность развития гангрены с последующей ампутацией ног.
Так как заболевание имеет тенденцию к постепенному усилению симптоматики, пациенты до того момента, пока им не станет сложно передвигаться даже в пределах собственного жилья, откладывают визит к врачу. Так происходит потому, что большинство больных уверены, что боли в ногах — следствие естественного износа опорно-двигательного аппарата, а не признак серьезной проблемы с сосудами.
Чтобы самостоятельно дифференцировать заболевание, достаточно обратить внимание на следующую особенность: при атеросклерозе боль исходит от мышц, испытывающих нехватку кислорода и питательных веществ. Сосудистую недостаточность можно определить и по ослаблению пульса под коленом. Он либо совсем не прощупывается, либо ощущается слишком слабо.

- МРТ диагностику артерий с использованием контрастного раствора — МР-ангиография;
- обследование артерий ног на мультиспиральном томографе (МСКТ) с контрастным раствором;
- УЗГД или дуплексное сканирование артерий;
- измерение давления и пульса в периферических артериях с использованием специального оборудования.
Для уточнения диагноза нижних конечностей диагностика может включать и физические тесты, во время которых врач сможет оценить работу артерий во время нагрузки. При этом врач может фиксировать изменение силы пульсации выше и ниже коленного сустава, степень изменения цвета кожи на стопах, а также длительность нагрузок, после которых появляется усталость и боль в нижних частях ног. Эти данные помогают объективно оценить состояние больного и уточнить степень изменения сосудов.

Если пациент не знает, какой врач лечит атеросклероз, он может обратиться с жалобами к терапевту. После обследования и постановки диагноза история болезни будет передана сосудистому хирургу или неврологу.
Наиболее распространенное лечение атеросклероза нижних конечностей — консервативное. Именно с него начинают борьбу с холестериновыми отложениями. Консервативные методы используют на всех стадиях:
- на начальных — для замедления прогрессирования патологии;
- на ишемической стадии — для устранения симптомов и замедления прогресса, а также для подготовки к хирургическому вмешательству;
- на завершающей стадии — для облегчения симптомов и восстановления трофики тканей.
Для лечения атеросклероза сосудов лекарства подбираются в соответствии с имеющимися изменениями и клинической картиной:
- при выраженных болях и снижении физической выносливости при ходьбе назначают препараты производные пурина, которые обладают антиагрегантным, сосудорасширяющим и ангиопротективным свойством — «Пентоксифиллин», «Трентал», «Цилостазол» и их аналоги;
- при частом появлении спазмов в мышцах, ночных судорог назначают спазмолитики — «Но-Шпа», «Дротаверин» в таблетках или инъекциях;
- при выраженных трофических изменениях, в том числе язвах, врачи рекомендуют воспользоваться препаратами местного действия для улучшения питания тканей («Цинктерал» и его аналоги), а также мази, содержащие антибиотики и анальгетики — «Левомеколь», «Димексид», «Офлокаин» и другие.

Для регуляции липидного обмена и нормализации уровня холестерина в крови назначают препараты с гиполипидемическим действием:
- секвестранты желчных кислот — лекарства, регулирующие активность пищеварительных ферментов, способствующие замедлению синтеза холестерина клетками печени («Холистерамин», «Колестипол» и другие);
- статины для уменьшения всасывания холестерина из пищи и растворения бляшек на стенках сосудов («Аторвастатин», «Флувастатин» и другие);
- фибраты — препараты, регулирующие липидный обмен («Клофибрат» и его аналоги).
Практически все перечисленные препараты несовместимы с алкоголем! Поэтому во время их приема не рекомендуется использовать спиртовые настойки, особенно если они предназначены для приема внутрь.
Так как лечить атеросклероз артерий нижних конечностей на поздних стадиях консервативными методами удается не всегда, к пациентам с прогрессирующим заболеванием применяют хирургические и малоинвазивные способы. Наиболее часто используются малотравматичные эндоскопические операции:
- баллонная ангиопластика, в ходе которой в просвет сосуда вводят устройство в форме баллона и раздувают его;
- установка в просвет артерии стента — трубчатой пружинки, которая удерживает сосуд в расширенном состоянии;
- микропротезирование пораженных артерий искусственно созданными частями сосудов;
- эндартерэктомия, которая представляет собой удаление пораженной части сосуда с последующим сшиванием его краев.

Не менее популярно и шунтирование сосудов нижних конечностей. Метод применяется при стенозе сосуда при запущенном атеросклерозе. Он представляет собой создание искусственного русла в обход максимально суженной части сосуда. При вмешательстве с шунтом операция проводится под общим наркозом с использованием специального оборудования.
Такие инновационные методы, как лечение лазером, при атеросклерозе нижних конечностей используют в нескольких вариантах:
- на начальной стадии выполняется лазерная коагуляция вен нижних конечностей, в которых образуются карманы и тромбы, осложняющие течение атеросклероза;
- при образовании трофических язв лазер используют для удаления некротических тканей, а также для стимуляции регенерации;
- при появлении участка некроза на стопах и пальцах ног лазеротерапия используется для восстановления кровообращения, иссечения отмерших тканей.
В особо тяжелых случаях, когда некроз тканей при атеросклерозе нижних конечностей осложняется гангреной, проводят ампутацию ноги. Такой метод применяется только на заключительных стадиях заболевания, когда другие методы не эффективны.
Роль профилактики при атеросклерозе сосудов нижних конечностей не менее значима, чем своевременное комплексное лечение медикаментами. С ее помощью удается сдержать прогрессирование заболевания и не допустить осложнений. В число обязательных профилактических мероприятий входят следующие моменты:
- Изменение рациона. Так как атеросклероз в большинстве случаев развивается на фоне нарушения липидного обмена и избытка липопротеидов высокой плотности, из меню рекомендуется исключить продукты с высоким содержанием твердых жиров. К ним относятся жирные сорта мяса, сало, сливочное масло и маргарин, различные соусы на основе майонеза. Сократить следует и потребление колбас, субпродуктов, паштетов. В меню должны преобладать диетические сорта мяса и рыбы, свежие и отварные овощи, фрукты и ягоды, цельнозерновой хлеб и крупы. Полезными будут и кисломолочные продукты с низким содержанием жира.
- Отказ от вредных привычек. Курение и алкоголизм закладывают основу для формирования холестериновых отложений, негативно влияют на состояние сосудов и обменные процессы. Поэтому от них стоит отказаться в первую очередь.
- Умеренная активность. Несмотря на дискомфорт в ногах, движение должно стать обязательной частью жизни больного. Чтобы не провоцировать острую гипоксию тканей, заниматься нужно дозированно, а при появлении усталости отдыхать. Особенно полезны при атеросклерозе занятия в бассейне.
- Лечение сопутствующих заболеваний, часто встречающихся у пожилых людей — диабет, гипертония и другие. Эти патологии крайне негативно влияют на сосуды нижних конечностей, и могут еще больше осложнить течение атеросклероза. Не допустить опасные для жизни осложнения поможет комплексная терапия и соблюдение всех рекомендаций лечащего врача.

- тщательно мыть стопы не менее 2 раз в день;
- обрабатывать пространства между пальцами антисептиками;
- стричь ногти на ногах стерильным инструментом;
- обрабатывать стопы после педикюра антисептическими растворами.
Помимо этого следует подбирать легкую и свободную обувь, чтобы во время ходьбы она не натирала стопы, а также избегать даже незначительных травм нижних конечностей.
- интенсивная боль в ноге на фоне ее нетипичной бледности (нога будто сделана из воска);
- отсутствие пульса в ноге;
- паралич, неспособность управлять нижней конечностью, опираться на нее;
- утрата чувствительности ноги в месте ниже расположения тромба.
При появлении таких симптомов необходимо срочно доставить больного в ближайшую клинику, обеспечив нижней конечности покой. Устранить окклюзию можно двумя методами: консервативным (путем введения внутривенно дезагрегантов, фибринолитиков и тромболитиков), или хирургическим (эндартерэктомия, тромбэктомия и другие методы).
В случае если вследствие острой окклюзии или вялотекущего стенозирующего атеросклероза развилась гангрена, врач в большинстве случаев принимает решение ампутировать пораженную конечность, чтобы не допустить сепсиса (так называемого заражения крови некротическими ядами).
n
Практически все перечисленные осложнения — последствия нелечения атеросклероза нижних конечностей или игнорирование рекомендаций лечащего врача. Чтобы не допускать их возникновения, достаточно соблюдать диету и принимать назначенные специалистом препараты, а также периодически проходить обследование, которое поможет выявить предрасполагающие к осложнениям процессы и вовремя их устранить.
источник
Холестериновые бляшки, поражающие стенки сосудов, способны вызвать опасное заболевание — атеросклероз. Он может возникнуть в артериях брюшной полости и сердца, в верхних и нижних конечностях. Сокращение кровообращения приводит к возникновению патологий, сбоев работы внутренних органов и систем, болевым ощущениям. При несвоевременном обращении к врачу возможен летальный исход из-за инсульта или инфаркта, обильного внутреннего кровотечения.
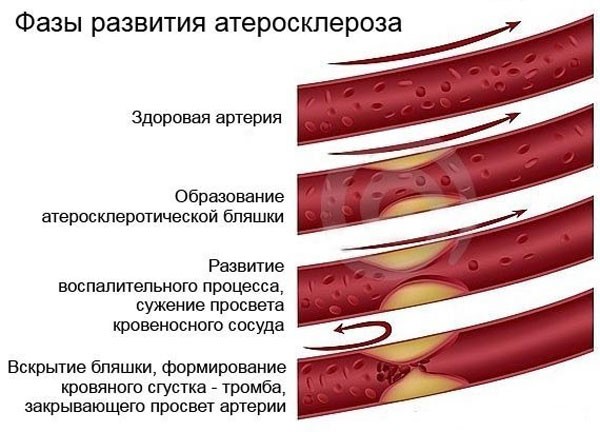
Повышенное содержание в крови липидов и холестерина приводит к формированию бляшек, которые снижают или даже полностью перекрывают просвет внутри сосуда. Если происходит частичное перекрытие просвета — это стеноз, если полное — окклюзия. В результате поражения сосудов сокращается объем доставляемой к тканям крови, кислорода и питательных веществ.
Обычно холестерин скапливается в однослойном пласте плоских мезенхимальных клеток, который расположен во внутренней части кровеносных сосудов. При полном или же частичном разрушении слоя бляшка отрывается или происходит образование тромба.
Медики выделяют 4 стадии атеросклероза рук. Первая — компенсация. Она проявляется в постоянном чувстве холода в пальцах, в частичной потере чувствительности и боли при соприкосновении с холодной поверхностью. За ней следует относительная компенсация. От постоянной нехватки кислорода болят кисти рук, а наиболее сильные ощущения возникают во время работы или движения. Иногда в руках возникает онемение.
Третий этап — недостаточный кровоток в артериях. Аномальное изменение сосудов приводит к постоянной боли даже без нагрузок. Онемение распространяется не только на кисти рук, но и на предплечья. Пальцы перестают слушаться и ухудшается мелкая моторика. Последняя стадия — это язвенно-некротическая патология. Кисти рук меняют цвет на серовато-голубой или синевато-голубой. Случайные порезы приводят к сильной боли и не проходящей отечности. Возможно также появление очагов некроза.
Облитерирующим атеросклерозом предплечья и кистей называют болезнь, которая возникает при отложении на стенках сосудов липидов и холестерина.
- Заболевание делят на два типа:
- Поражение аорта или центральный;
- Поражение всех артериальных сосудов или периферический.
Обычно болезнь носит системный характер и является последствием общих нарушений в работе организма.
К появлению заболевания приводят:
- Нарушение баланса липопротеинов атерогенного и антиатерогенного вещества в плазме;
- Повышенное содержание холестерина;
- Повышенный объем атерогенной фракции;
- Неправильное питание и вредные привычки;
- Патологии эндотелия;
- Генетическая предрасположенность.
Патогенез или механизм возникновения и развития заболевания проходит в 5 этапов:
- Латентный период — деформирование слоя артерий;
- Атероматоз — появление мелкозернистого детрита;
- Липосклеротический этап — отложение холестериновых бляшек;
- Атеросклероз — прорастание соединительной ткани;
- Атерокальциноз — отложение солей кальция поверх холестериновых уплотнений.
Если на бляшках появляются раны, то это может привести к образованию тромботической массы и снижению кровотока, а также к застою крови.
Проявление атеросклеротических признаков верхних конечностей начинается с момента закупорки кровеносного сосуда более, чем наполовину. В группе риска развития болезни те, кто злоупотребляет алкоголем и курением, имеет наследственную предрасположенность и частые стрессы. Также повышенный риск у женщин в период климакса и у всех людей, старше 45 лет.
Недостаток физической активности приводит к застою крови. Если в рационе человека много жирной пищи, то будет нарушена работа печени. Это сказывается на выработке ферментов, перерабатывающих холестерин. В результате его уровень будет повышаться, и начнется процесс накапливания вещества на стенках сосудов.
Сосудистый атеросклероз может развиваться и на фоне таких патологий, как:
- Артериальная гипертензия;
- Метаболические нарушения;
- Диабет;
- Нарушенный обмен веществ;
- Ожирение;
- Нарушенная работа щитовидной железы;
- Хронические болезни инфекционного характера;
- Аутоиммунные процессы.
Фоновым заболеванием называют болезнь, которая играет наибольшую роль в развитии основного недуга, а также его неблагоприятного течения и риска смертельной патологии. В диагнозе выявляют основную болезнь с осложнениями и сопутствующее заболевание.
Распознать болезнь можно по следующим симптомам:
- Болезненные ощущения в области сосудов;
- Слабость в мышцах рук;
- Частые судороги;
- Бледная, серая или синеватая кожа рук;
- Разница в показателях АД правой и левой руки;
- Повышенная чувствительность кожного покрова к перепадам температуры;
- Внезапное ощущение жжения и покалывания;
- Постоянное чувство холода в кистях и пальцах.
Для постановки диагноза обычно достаточно трех из перечисленных симптомов, проявляющихся одновременно.
Развивающуюся на фоне болезни ишемию распознают по:
- Бледной и синюшной коже рук;
- Появлению атрофии подкожных тканей;
- Утолщению ногтей и повышенному ороговению.
Симптомы болезни не проявляются одновременно и внезапно. Обычно они возникают постепенно и усиливаются со временем.
При первом обращении к врачу записываются жалобы на болевые ощущения, время их начала и интенсивность, наличие у родственников аналогичных заболеваний. В ходе физикального осмотра проводится предварительная диагностика по возникновению болей при нажатии на кожу рук.
При осмотре врач проводит ряд тестов на выяснение природы заболевания и ее степени:
- Тест на появление слабости при сжатии мышц предплечья и кистей;
- Тест на появление боли и потери чувствительности при нажатии в области плечевого сплетения;
- Тест на возникновение боли при пальпировании ямки под ключицей, трапецевидной и парацерквикальной мышцы;
- Тест на выявление пониженной чувствительности кожных покровов рук.
- Тест Эдсона при наличии болезни покажет снижение пульса на запястье. Проводят его во время вдоха, когда пациент запрокидывает назад или склоняет набок голову. Еще один важный тест для лучевой артерии. Ее пережимают пальцем, а больной в течение 2 минут сжимает и энергично разжимает кулак. В нормальном состоянии кожный покров руки принимает нормальный цвет быстро. Во время диагностики обязательно делается рентгеновский снимок для выявления аномалии рук.
- Рентгеноконтрастная ангиография позволяет выявить суженные или закупоренные участки сосудов, расширения патологического характера, тромбы и их месторасположение.
Назначают и ультразвуковое исследование сосудов. Оно позволяет выявить:
- Признаки начинающегося тромбоза;
- Венозную недостаточность в хронической стадии;
- Аневризму периферических сосудов.
УЗИ используют и для контроля над появлением участков расширенных вен, при ишемии, сопровождающейся патологическим состоянием сосудов. Заболевание артерий часто диагностируют уже после выявления ишемии и тромбоэмболии.
При атеросклерозе сосудов верхних конечностей метод, продолжительность и комплексность лечения зависит от стадии болезни. На начальном этапе, если оно не спровоцировано фоновыми заболеваниями, можно обойтись без лекарственных препаратов. Необходимо лишь:
- Исключить жирную пищу и продукты с большим количеством консервантов;
- Заниматься спортом и нести регулярные посильные физические нагрузки;
- Следить за уровнем артериального давления;
- Отказаться от вредных привычек;
- Снизить вес.
При развитии заболевания больному назначают лекарственные препараты. Для устранения сильных болевых ощущений прописывают обезболивающие уколы. Чтобы снизить давление выписывают препараты гипотензивной группы, которые также могут назначаться для улучшения кровотечения. Если имеется сахарный диабет, то необходимы препараты, регулирующие уровень глюкозы.
Средства народной медицины и физиотерапия применяются только по назначению врача и в комплексе с лекарственной терапией.
Изменение образа жизни и выполнение рекомендаций врача — главное средство предотвращения развития заболевания.
Показание к операции — полная облитерация сосуда. Существует несколько хирургических методов лечения заболевания.
Популярный способ — ангиопластика. Она заключается в надрезе сосуда и помещения баллончика на закупоренный участок. Баллончик надувается, расширяя стенки сосуда. Это приводит к нормализации движения крови. Еще один вид операции — симптаэктомия. Метод удаления всего узла используется, если болезнь находится в стадии развития и не запущена.
Шунтирование проводят при полностью закрытых сосудах и в случаях, когда не рекомендованы иные хирургические вмешательства. Его проводят методом вживления искусственных сосудов на месте пораженных участков. Если нужно удалить саму бляшку, то проводят эндартерэктомию. Это процесс открытия сосуда для вырезания атеросклерозного отложения.
При стентировании в артерию помещают тонкий материал, который расширяет диаметр сосуда и восстанавливает нормальное движение крови. В сложных ситуациях при гангренозном заражении проводят ампутацию. Операцию не относят к средствам лечения — это необходимая мера для сохранения жизни пациента.
Нарушение кровообращения приводит к атеросклерозу сосудов верхних конечностей. Симптомы и лечение зависят от степени поражения сосудов и фоновых заболеваний. Обычно на начальный стадиях пациенты ощущают онемение пальцем и чувство холода, непроизвольные судороги и болезненные ощущения во время работы и движения. Приводит к болезни не только патологические нарушения работы органов, но и неправильный образ жизни, несбалансированное питание и наследственность.
Гиподинамия ведет к ухудшению движения, а также застою крови. В результате происходит деформация сосудов.
Слишком жирная пища, обилие консервантов и химических добавок провоцируют сокращение выработки печенью ферментов, расщепляющих холестерин. Это сказывается на повышении его уровня и начале процесса отложения излишков на стенках сосудов. Если пропустить первичные симптомы, то болезнь может вызвать такие осложнения, как ишемия и гангрена. Привести это может к ампутации конечности и летальному исходу. Лечение заболевания лучше начинать на начальных стадиях, когда для улучшения здоровья достаточно придерживаться диеты и повысить физическую активность.
источник