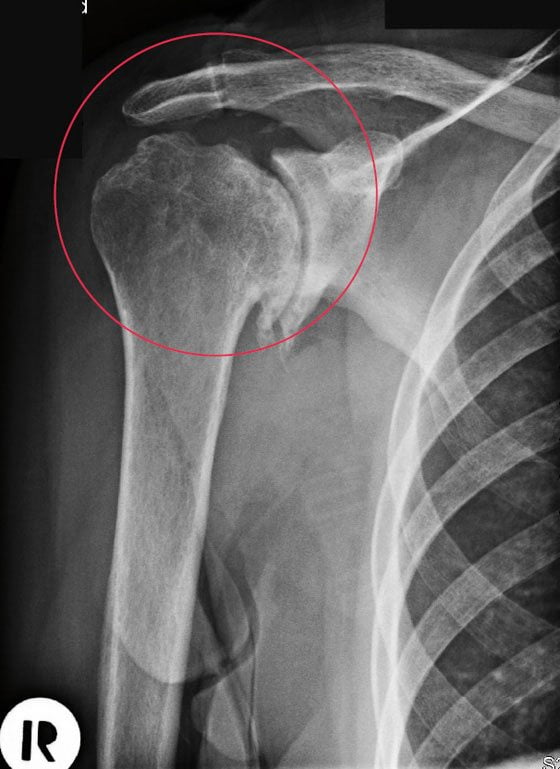
Регулярные или периодические щелчки в плече могут возникать как по естественным (физиологическим), так и патологическим причинам. В последнем случае они являются информативным симптомом воспалительных или дегенеративно-дистрофических заболеваний опорно-двигательного аппарата. Если у пациента щёлкает плечевой сустав, то врачи подозревают развитие плечелопаточного периартрита, тендинита, остеоартроза, артрита.
Для выявления патологии проводится инструментальная и лабораторная диагностика. Результаты исследований позволяют установить стадию течения заболевания, степень повреждения тканей. Ортопеды, ревматологи, вертебрологи сразу же приступают к терапии.
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
Некоторые причины относят к относительно естественным. Например, гипермобильность, которая обнаруживается у каждого десятого жителя планеты. Их суставы хорошо гнутся из-за особого строения связочно-сухожильного аппарата. В организме человека с суставной гипермобильностью синтезируется особый, сверхэластичный коллаген. Он обеспечивает высокую растяжимость связок, но в то же время провоцирует появление щелчков, хруста, потрескивания даже при банальном изменении положения тела. Гипермобильность считается относительно естественной причиной, потому что чрезмерное растяжение связок приводит к частым вывихам и подвывихам, предрасполагает к развитию в будущем остеоартроза. Поэтому врач может рекомендовать ежегодный медицинский осмотр, курсовой примем хондропротекторов. Когда лечение не требуется совсем:
- крепитация. В полости сустава постоянно присутствует определённое количество углекислого газа. Когда человек приподнимает или опускает плечо, синовиальная сумка уменьшается в размере, что приводит к повышению в ней давления. Образуется один крупный пузырь, наполненный углекислым газом. Именно его схлопывание становится причиной щелчка;
- длительное нахождение в неудобном положении, например, во время сна. После пробуждения суставные элементы сдвигаются относительно друг друга, издавая при этом резкий звук.
Щелчками часто сопровождается вращение плечевого сустава у ребёнка или подростка. Во-первых, в их связочно-сухожильном аппарате пока много сверхрастяжимого коллагена, что приводит к резкому смещению костных головок. Во-вторых, формирование связок несколько запаздывает по сравнению с усиленным ростом трубчатых костей, поэтому не происходит полноценной стабилизации сочленения. Родителям следует насторожиться, если одновременно болит и щёлкает плечевой сустав. Совокупность этих симптомов характерна для многих заболеваний опорно-двигательного аппарата.
Доктор Епифанов объясняет способы самодиагностики:
Если щелчки в верхнем отделе руки сопровождаются болезненными ощущениями вариабельной интенсивности, то откладывать визит к врачу нельзя. Практически со 100% вероятностью сочетание этих признаков указывает на развивающуюся неврологическую, артрологическую или травматологическую патологии. Звуковое сопровождение вращения, подъема или опускания плеча, отведения руки в сторону возникает по разным причинам:
- острые, хронические инфекционные или асептические воспалительные процессы;
- кристаллизация в суставных полостях солей мочевой кислоты;
- отложение кальциевых солей в хрящевых тканях, связках, сухожилиях;
- нарушение метаболических процессов;
- ухудшение кровообращения в плечевом сочленении;
- изменение биохимического состава крови;
- эндокринные расстройства.
К развитию заболеваний, характерным симптомом которых является пощёлкивание в плече, приводит малоподвижный образ жизни. Провоцирующими факторами служат чрезмерная двигательная активность, физические нагрузки, подъём тяжестей. Потрескивание в верхнем отделе руки нередко слышится у пожилых людей и стариков. С возрастом снижается выработка в организме коллагена, эластина, уменьшается продуцирование синовиальной жидкости, изнашиваются гиалиновые хрящи. При смещении костных поверхностей происходит их микротравмирование, запуская патологические процессы.
Если болит и щёлкает плечевой сустав при поднятии руки, то при первичном осмотре травматолог сразу начинает подозревать плечелопаточный периартрит. Эта патология поражает связки, мышцы, сухожилия, синовиальные сумки. В соединительнотканных структурах происходят дегенеративно-дистрофические изменения, провоцирующие реактивный воспалительный процесс. Периартрит может возникать при микротравмировании, например, из-за разовых или регулярных чрезмерных физических нагрузок. Патологию нередко рассматривают, как осложнение шейного остеохондроза, спондилёза, выпячивания межпозвонкового сустава. Для острой формы плечелопаточного периартрита характерны следующие симптомы:
- хруст, щелчки, потрескивание при отведении, подъёме руки;
- боли, усиливающиеся в ночное время и при движении;
- увеличение размеров больного плеча по сравнению со здоровым из-за формирования воспалительного отёка;
- покраснение кожи над суставом;
- иррадиирущий характер боли.
На начальных стадиях, пока деструкцией не затронута большая часть тканей, патология хорошо поддается лечению, а прогноз на полное выздоровление — благоприятный. В терапии используются препараты из различных клинико-фармакологических групп. Это НПВС (Кетопрофен, Диклофенак, Нимесулид), миорелаксанты (Сирдалуд, Мидокалм, Баклосан), средства для улучшения кровообращения в плече (Пентоксифиллин, Никотиновая кислота, Эуфиллин). Для устранения острых болей проводятся блокады с новокаином и (или) глюкокортикостероидами. Практически всегда применяются компрессы с димексидом, способствующие рассасыванию отёков.
Щелчки в суставах — специфическое клиническое проявление тендинита, или воспаления сухожилия. При хроническом течении заболевания начинают изменяться ткани, расположенные в области прикрепления сухожилия к костному основанию. При отсутствии врачебного вмешательства поражается вся соединительнотканная структура. Развитие плечевого тендинита провоцирует чрезмерная физическая активность, частое выполнение монотонных движений рукой в сочетании с какой-либо нагрузкой. Патология нередко диагностируется у гольфистов, теннисистов, лыжников. Во время тренировок разрываются отдельные волокна сухожилия, запуская воспалительный процесс. Редко причиной тендинита становится ревматическое или эндокринное заболевание. Помимо щелчков, пациент жалуется на такие симптомы:
- боли в состоянии покоя, интенсивность которых нарастает при вращении плеча или отведении руки;
- распространение болезненных ощущений на заднюю поверхность шеи, в предплечье и даже кисть;
- отёчность, покраснение кожи над суставом.
При хроническом течении воспалительного процесса боли возникают только интенсивных физических нагрузках. Но тендинит — прогрессирующая патология, поэтому длительность ремиссии постепенно сокращается.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Это заболевание также хорошо поддается лечению, а при его своевременном начале не оставляет никаких негативных последствий. Пациентам назначается прием НПВС (Кеторол, Найз, Нимесил), анальгетиков (Парацетамол, Баралгин), при необходимости миорелаксантов. Введение глюкокортикостероидов (Дексаметазон, Триамцинолон) в воспаленное сухожилие практикуется редко из-за его повреждающего воздействия на соединительные ткани. Больным показано ношение фиксирующих ортопедических приспособлений, физиотерапевтические процедуры (фонофорез, электрофорез, магнитотерапия), массаж, лечебная гимнастика или физкультура.
Доктор Епифанов рассказывает о лечении заболевания:
Плечевой сустав щёлкает при остеоартрозе — дегенеративно-дистрофической патологии. Её развитие провоцируют эндокринные и метаболические нарушения, предшествующие травмы, интенсивные физические нагрузки и низкая двигательная активность. В сочленении начинают разрушаться хрящи, выстилающие поверхности костных головок. Это приводит к разрастанию краёв костных пластинок и формированию остеофитов (наростов). Они давят на нервные окончания, расположенные поблизости мягкие ткани. Постепенно гиалиновые хрящи истончаются, утрачивают свои амортизационные свойства. Суставная щель частично ил полностью сращивается, плечо обездвиживается. Клиническая картина остеоартроза состоит из таких характерных признаков:
- боли, усиливающиеся при вращении плеча и практически исчезающие на конечной стадии патологии;
- утренняя припухлость сустава и скованность движений;
- щелчки, возникающие при смещении костных головок на фоне истончения хрящевых тканей.
Если звуки появляются нечасто и пока не сопровождаются болью, то вполне возможно повернуть патологический процесс вспять. В терапевтические схемы врачи включают НПВС (Нурофен, Фастум, Вольтарен) в виде мазей, гелей. Обязательно назначается курсовой прием хондропротекторов (Терафлекс, Структум, Артра) в течение нескольких месяцев, физиопроцедуры (лазеротерапия, бальнеолечение, УВЧ-терапия), регулярные ежедневные занятия лечебной физкультурой.
Боль, возникающая одновременно со щелчками, является информативным симптомом прогрессирования остеоартроза и повреждения значительной части гиалинового хряща. На этой стадии уже невозможно полностью восстановить разрушенные ткани, поэтому основной задачей терапии становится предотвращение распространения патологии. Для устранения болей применяются таблетки с НПВС (Нимесулид, Вольтарен, Ибупрофен), а при их неэффективности — глюкокортикостероиды (Кеналог, Гидрокортизон, Преднизолон). После достижения устойчивой ремиссии пациенту рекомендуется избегать нагрузок на плечевой сустав и заниматься лечебной физкультурой.
Щелчки и боль при вращении плеча — один из симптомов шейного остеохондроза 2 или 3 степени тяжести. Для патологии характерно постепенное разрушение вначале хрящевых межпозвонковых дисков, а затем костных позвонков. Причинами развития патологии становятся серьезные физические статические и динамические нагрузки, эндокринные заболевания (тиреотоксикоз, сахарный диабет), травмы, естественное старение организма. От остеохондроза часто страдают люди, проводящие много времени за компьютером, печатной машинкой, микроскопом. Для патологии характерна выраженная и разнообразная симптоматика:
- боли, усиливающиеся при повороте, наклоне шеи, отведении головы назад;
- скованность движений;
- головокружения, головные боли;
- резкие скачки артериального давления.
Появление щелчков в плече связано с деструкцией позвонков. Они уплощаются, разрастаются. Организм пытается стабилизировать позвонки, предупредить их смещение с помощью формирования остеофитов. Они, в свою очередь, сдавливают чувствительные окончания, провоцируя спазмы скелетной мускулатуры. Это снижает функциональную активность плечевого сустава, приводит к нарушению кровообращения и уменьшению выработки синовиальной жидкости.
Александра Бонина объясняет взаимосвязь боли в плече и остеохондрозе:
В терапии остеохондроза используются местные и системные НПВС, препараты, улучшающие кровообращение, анальгетики, миорелаксанты, а при острых болях — глюкокортикостероиды. Вертебрологи рекомендуют пациентам массажные процедуры, ЛФК, лазеротерапию, диадинамические токи.
На естественную причину хруста нередко указывает отсутствие болей и других дискомфортных ощущений. Но такое состояние возможно и на начальной стадии некоторых патологий, поэтому к врачу требуется обратиться обязательно. После ряда дифференциальных диагностических исследований он установит фактор, провоцирующий пощёлкивание плечевого сустава при вращении, сгибании или разгибании. Чем раньше начато лечение, тем больше у пациента шансов на полное выздоровление.
источник
У большинства людей скрежет и хруст в суставах вызывает опасения и заставляет обратиться за помощью к врачу.
Данный подход к проблеме является абсолютно правильным, хотя нередки случаи (особенно если эти звуки издает опорно-двигательный аппарат молодого человека), когда эти проявления вполне естественны и физиологичны.
Они не представляют угрозу для здоровья и не требуют вмешательства медиков. Но, что бы убедиться в этом, нужно выяснить истинные причины хруста.
Хруст или крепитация суставов – явление вполне физиологическое. Чтобы понять причины происходящего и знать, что с эти делать, нужно понимать, как устроен и как работает сустав. Практически все сочленения человеческого организма имеют схожую структуру.
Они состоят из концевых поверхностей двух или более костей. Эти концевые участки покрыты ровным и гладким гиалиновым хрящом, выполняющим в суставе немаловажную функцию. Гиалиновый хрящ обеспечивает плавное скольжение костей друг о друга и снижение силы трения.
Сустав заключен в оболочку – синовиальную капсулу, в которой содержится небольшое количество суставного синовиального экссудата. Эта жидкость снижает трение, обеспечивает гиалиновый хрящ дополнительным питанием и смазкой, которая необходима для скольжения костей без боли.

Почти все суставы снабжены дополнительными оболочками-складками, носящими название суставные сумки или бурсы. Они служат для обеспечения дополнительной пружинистости при движениях с высокой амплитудой. Между собой эти элементы соединены внесуставными и внутрисуставными связками.
Любое движение влечет за собой колебание, растяжение перемещения всех компонентов сустава. Поэтому от сочленения, как и от любого другого механизма, может исходить своеобразный звук.
Это может быть треск, хруст, скрежет, клацанье, щелканье. Интенсивность производимого суставами шума тоже может быть разной. Некоторые звуки неуловимы для человеческого уха, тогда как другие отчетливо слышны даже окружающим.
Наиболее частым звуком, который способны производить суставы, является именно хруст. В медицине это явление называется крепитацией. Чаще всего крепитация отмечается в коленных сочленениях и мелких суставах кистей рук. Хрустеть может и позвоночник, особенно его шейный отдел, есть также хруст в голеностопном суставе.
Крепитация диартрозов (если она без боли) не является свидетельством патологического процесса, происходящего в организме. В большинстве случаев она присутствует у абсолютно здоровых людей.
- Возраст.
- Лишний вес.
- Нерациональное питание.
- Плоскостопие.
- Неправильная обувь и ношение высоких каблуков.
- Гиподинамия.
- Прием некоторых лекарственных препаратов (оральных контрацептивов, глюкокортикоидов).
- Обменные заболевания и гормональные нарушения.
- Профессиональный спорт.
- Тяжелые физические нагрузки.
Пожалуй, самой главной причиной крепитации является лишний вес, причем такое состояние со временем может трансформироваться в остеоартроз.
Когда параллельно с крепитацией наблюдаются приведенные ниже признаки, это свидетельствует о присутствии в организме заболевания. Здесь уже необходимо что-то делать.
- Суставы не только хрустят, но и болят.
- Крепитация сопровождается отечностью, покраснением, увеличением сустава в объеме.
- В сочленении отмечается ограничение подвижности.
- Периодически в ногах отмечается подкашивание и неустойчивость.
- Онемение ног.
- Хруст настолько сильный, что не замечать его уже нельзя, причем состояние носит прогрессирующий характер.
Если крепитация отмечается при физических нагрузках, волноваться не стоит. У подростков хруст в суставах встречается довольно часто и делать с этим ничего не нужно. Объясняется этот факт тем, что в подростковом возрасте некоторые части тела растут быстрее других.
Вследствие этого в строении сустава развивается временная и функциональная диспропорция, которая способствует повышенной мобильности сустава. Это и является причиной крепитации при активных движениях. Но существуют и другие естественные причины хруста.
Подобное явление обычно можно наблюдать у молодых женщин. Вследствие развития дегенеративных процессов, которые приходят с возрастом, такая гипермобильность исчезает, а вместе с ней пропадает и хруст.
В этом случае делать ничего не нужно, потому как высокая растяжимость связочного аппарата не отражается на здоровье человека и функциональности его суставов.
Скопление пузырьков газа. В синовиальной жидкости находятся все необходимые элементы, питающие сустав, в том числе и газообразные вещества (азот, кислород, углекислый газ).
Во время движений суставная капсула растягивается, что приводит к снижению внутри нее давления. По законам физики растворимые газы в этот момент преобразовываются в пузырьки, которые потом лопаются, что сопровождается характерным звуком.
Причиной крепитации может оказаться высокое содержание белка в синовиальной жидкости. При таком условии экссудат приобретает повышенную вязкость и теряет способность беспрепятственно обеспечивать скольжение элементов сустава во время движений. Внешне данное состояние проявляется хрустом суставов.
Вызвать повышенное содержание белка в синовиальной жидкости может диета, богатая белковой пищей или воспаление самого сустава.
При постоянных активных движениях сочленения синовия быстро расходуется. Для восполнения требуется время, вот почему при длительной физической работе в суставах появляется хруст, который исчезает после расслабления.
Если между тренировками не делать перерывы для отдыха, постепенно эта физиологическая причина крепитации превратится в патологическое явление, в суставе появится боль.
В то время, когда сустав испытывает дефицит смазки, концевые поверхности костей трутся друг о друга и разрушают гиалиновый хрящ. Это приводит к развитию остеоартроза.
Чтобы быть абсолютно убежденным, что хруст в суставе не является патологическим, то есть не требует лечения, врач должен исключить все болезни, которые тоже имеют этот симптом.
Причиной номер один, которая может вызвать крепитацию при движениях, являются дегенеративно-дистрофические изменения. Такие патологии, как остеохондроз или остеоартроз известны всем. Именно они способны вызывать постепенное разрушение хрящевой ткани в суставах. В процессе этого происходит:
- исчезновение смазки;
- оголение поверхности кости;
- появление хруста и боли.
Подобные дегенеративно-дистрофические изменения наблюдаются практически у всех пациентов после 50-ти лет. Однако такая патология может настигнуть человека гораздо раньше, даже в подростковом возрасте.
Основной причиной недуга является неправильный образ жизни:
- гиподинамия;
- нерациональное питание;
- лишний вес;
- ходьба на каблуках;
- перенесенные травмы;
- непомерный физический труд;
- патология опорно-двигательного аппарата;
- обменные и эндокринные заболевания.
Артриты, артрозы и другие воспалительные заболевания опорно-двигательного аппарата, независимо от природы могут сопровождаться потрескиванием и хрустом. Однако для этих патологий крепитация не является основным симптомом.
Для таких заболеваний характерна интенсивная боль, отечность, утренняя скованность суставов, покраснение, деформация и нарушение двигательной функции. Поскольку артрит существует в разных вариациях, его лечение – задача довольно трудная.
Иногда провоцирующим фактором хруста суставов выступают эндокринные нарушения и заболевания обмена веществ. К таким патологиям относится подагра, гиперпаратиреоз, хондрокальциноз и другие остеохондропатии.
Вполне естественно, если суставы и кости хрустят и болят по причине одной из вышеназванных патологий, пациент в первую очередь должен начать лечить основное заболевание. Избавление от причины хруста позволит устранить не только крепитацию, но и боль в сочленении.
Если же обследование показало, что суставные заболевания отсутствуют, но крепитация все равно имеет место, в этом случае пригодятся следующие рекомендации:
- Если у человека присутствуют на теле лишние килограммы, от них нужно избавиться и чем скорее, тем лучше.
- Регулярная физическая активность должна быть умеренной и не причинять боли. Использовать упражнения, чрезмерно нагружающие сустав, нельзя. В идеале пациент может посещать бассейн и заниматься плаванием.
- От жестких монодиет следует отказаться. Питание должно быть регулярным, рациональным, обогащенным микроэлементами и витаминами.
- Обувь должна быть удобной, а при необходимости ортопедической. Высота каблука не должна превышать четырех сантиметров.
- Следует всегда поддерживать правильную осанку и делать профилактику сколиоза.
- При занятиях спортом требуется соблюдение мер безопасности.
- В целях профилактики рекомендуется принимать препараты группы хондопротекторов и различные суставные биодобавки.
- В рацион необходимо включать продукты на основе желатина (крепкие мясные бульоны, зефир, мармелад).
В заключении нужно сказать, что крепитация в сочленениях чаще всего является нормой и не должна вызывать особого беспокойства. Однако если у человека присутствуют факторы риска патологий суставов, при движениях появилась боль и другие признаки суставных заболеваний, это должно насторожить и вынудить пациента пройти медицинское обследование. Ведь любое заболевание, выявленное на ранней стадии, лечить намного легче.
источник
Плечевой сустав – один из самых подвижных суставов человеческого тела, который постоянно испытывает нагрузку. В результате возникают различные заболевания и травмы, характеризующиеся болью и хрустом.
Это может быть ноющая, тянущая, острая боль, боль, сопряжённая с вынужденным положением и ограничением движения сустава.
Хруст может различаться по интенсивности (громкости), а так же быть постоянным и спорадическим.
Боль и хруст в суставах возникает вследствие одной из следующих причин:
- Суставная нестабильность – нарушение, которое появляется при слишком интенсивных нагрузках , например , при тяжелой физической работе или занятиях спортом. При этом состав подвергается давлению, превышающему допустимые нормы.
- Механические травмы плеча и окружающих тканей. Боли могут проявлять не сразу, а только через несколько дней, и может быть как временным, так и постоянным давлением.
- Артрит. Это воспаление суставов, которое сопровождается ограничением подвижности сустава.
- Остеохонроз. Характеризуется похрустыванием, болью, ограничением движений. Интенсивность боли и хруста зависит от стадии заболевания и давления, которое оказывается на нервы.
- Бурсит– воспаление суставной сумки. Характеризуется особенно сильной болью в суставе.
- Артроз – разрастание остеофитов (специфических выростов костной ткани).
- Отложение солей в плечевом суставе. Наблюдается при нарушениях обмена веществ, нерациональном питании, малоподвижном образе жизни. Возникает при почечной недостаточности и возрастных изменениях в организме, нередко такое явление и у пьющих людей.
К провоцирующим факторам относятся инфекционные заболевания, неудачные операции на плечевом суставе, механические травмы и вывихи, переохлаждение, чрезмерные нагрузки и нарушения обмена веществ, ведущие к дефициту кальция, фосфора, витамина D и ослаблению костной ткани, старение организма и наследственные заболевания.
К сопутствующим симптомам относятся:
- Боли в мышцах и сухожилиях (как тупая, так и острая, резкая).
- «Прострелы» плеча.
- Ощущение жжения.
- Невралгии.
- Опухание сустава.
- Ограничение движений и вынужденное положение.
- Онемение руки и плеча.
- Отсутствие суставной жидкости.
- Хрупкость и дряблость сухожилий.
- Местное повышение температуры, в отдельных случаях – и общее повышение (особенно при воспалениях и тяжёлых травмах).
- Покраснение.

Такая локализация отложений приводит к тому, что именно при поднятии конечности солевые наросты оказывают давление, которое приводит к острой боли.
Реже причинами могут выступать, перечисленные выше, как переохлаждение, перенапряжение при занятиях спортом, изменение концентрации гормонов и нарушения обмена веществ.
Не последнюю роль играет и нарушение баланса воды и электролитов, которое может провоцировать как вымывание солей из костей, так и накопление их в суставах.
Наиболее эффективными методами лечения являются:
- Массаж (при накоплении солей и простудных заболеваниях).
- Растирки (при простуде).
- Нормализация питания, обмена веществ и водно-солевого баланса.
- При острой боли – приём обезболивающих препаратов.
Народная медицина советует применять:
- Спиртовые растирки и компрессы.
- Бальзам «звёздочка».
- Горчичники.
- Употреблять больше желатина (для этого он заливается водой с мёдом на ночь, а утром употребляется в пищу).
- В качестве профилактических средств рекомендуются холодец, мармелад, желе, заливное и т.п.
К причинам боли при вращении плеча относятся:
- Изношенность суставной сумки. Обычно наблюдается у пациентов в возрасте. У молодых людей возникают при активных занятиях тяжёлой атлетикой, гиревым спортом, работе грузчика и т.д. Может стать причиной изношенности и генетическое заболевание, делающее ткани более уязвимыми к механическим нагрузкам, неправильно питание и т.п.
- Растяжение связок. Сопровождает амплитудные движения с большой нагрузкой, встречается у борцов и легкоатлетов.
- Инфекционные заболевания. Могут возникнуть при осложнении механической травмы, неудачной хирургической операции.
- Малоподвижный образ жизни. Приводит к частично атрофии связок и мышц, способствует отложению минеральных веществ.
- Травмы в прошлом, «привычный вывих» и т.п.
Для лечения суставов применяются следующие препараты и методы:
- Нестероидные (негормональные) противовоспалительные препараты. Это «Напроксен», «Аспирин», «Ибупрофен», «Этодолак». Нестероидные препараты более безопасны, чем гормональные, поэтому их могут применять практически все категории пациентов. Встречаются как в виде мазей, так и в форме таблеток, капсул и т.д.
- Стероидные противовоспалительные лекарства. Отличаются высокой эффективностью, но обладают множеством побочных действий, которые не позволяют использовать эту группу препаратов при беременности, лактации, в детском возрасте, при болезнях сердца и многих других заболеваниях.
- Обезболивающие. Эти препараты применяют при острой, непереносимой боли. Сюда относятся «Парацетамол», «Лидокаин», «Артикаин», опиоиды и прочие.

- Массаж со льдом. Для этого нужно взять 2 пластиковых стакана, налить в них воды и заморозить. Затем стаканы вынимаются из морозилки, и ими делают круговые движения по больному плечу в течении 15 минут. Потом стаканы с водой возвращаются в морозилку.
- Компресс из куриных яиц. Два белка смешиваются со столовой ложкой водки и взбивается. Смесь выкладывают сплошным слоем и закрывают «дышащей» повязкой. После высыхания снимают.
- Повязка с солью. Для этого готовят солевой раствор, который состоит из столовой ложки поваренной соли и стакана воды. В растворе вымачивается ткань, которая затем помещается в морозилку. Холодный компресс накладывается на плечо.
- Настой из черёмухи. Ложку сухих ягод этого растения заливают стаканом кипящей воды на 60 минут. Весь стакан настоя выпивают сразу. Пить можно каждый день по разу.
- Настойка из полыни делается следующим образом: 2 ложки высушенной травы заливают стаканом кипятка. Принимают по чайной ложке трижды в день.
Хруст в плече бывает безопасным следующих случаях:
- При повреждении манжетки плечевого сустава. Это случается при длительной работе с поднятыми вверх руками (работа маляра, штукатура и т.д.) Боль появляется после сна на следующий день и проходит через пару дней без следа.
- Переохлаждение. При этом застужаются мышцы плеча. Боль может продолжаться несколько дней, но при лечении уходит сразу.
- При различных врождённых заболеваниях и деформациях.

Костная и хрящевая ткань поражается инфекционными заболеваниями и недугами, связанными с нарушением солевого обмена.
Может стать причиной неприятных ощущений и наследственная болезнь, связанная с деформацией костей.
Исходя из этого, нельзя дать пациенту один универсальный рецепт, который избавит его от боли хруста, но для каждой патологии требуется свой комплекс мер и лекарственных препаратов.
источник
Попалась боксерская груша на глаза, я не спортсмен и боксом не занимаюсь, просто из интереса нанес один удар кулаком в грушу после чего стало болеть запястье. Причем сперва не особо болело но на следующий день стало ощутимо сильнее болеть и главное щелкать громко. Сходил в травмпункт, там сделали снимок рентгеновский запястья в двух проекциях, очевидно подозрительного ничего не увидели. Диагноз написали как «ушиб запястья», посоветовали втирать мази обезболивающие, лечебные ванны с теплой водой, дали направление на УВЧ (7 сеансов) Мазь втирал на ночь, от «вольтарена» толка не было и даже казалось что боль только усиливаеться, от «долобене» вроде получше было. Сделал все 7 УВЧ. Отмачивал руку в тепло-горячей воде с морской солью раз 5. Эффект от лечения как будто и есть и нет: На сегодняшний день прошло две с половиной недели после травмы, запястье продолжает болеть. Но есть одна странность, боль не постоянная и временами может совсем уходить. То есть в покое рука почти не болит либо совсем не болит, что-то делаешь ею -начинает болеть сильнее, и раздаются щелчки при движении кисти в различных положениях, например если кисть повернуть к внутренней части предплечья. Первые дней десять боль стабильно к вечеру увеличивалась, потом такая закономерность вроде пропала. Еще один момент, сразу после процедуры УВЧ минут от 10 до часа щелчки прекращались, то есть вращал кистью как угодно и щелчков не издавалось, но потом снова начиналось щелканье. Еще пару раз было так что без всяких УВЧ щелканье устранялось, но не на долго. Вот такие вот загадки. На сегодня имею запястье в состоянии то болит то не болит, то сильно болит.То щелкает громко, то редко и не надолго перестает щелкать. Нагрузок старался в эти дни не давать на больную руку, но не всегда получалось, то пакет с продуктами небольшой придется отнести то еще чего, но в основном нагрузок почти не давал тем более больших, даже чайник двухлитровый поднимать больновато потому такие вещи тоже исключал, хоть и тяжело отвыкать, ведь рука которая болит так сказать «рабочая». Уважаемые врачи просветите пожалуйста что может у меня быть с запястьем, как это лечить и как долго. Повторный визит к врачу не дал мне никаких ответов, уж больно отношение у врачей травмпункта «никакое» (в прошлом году сломал палец на другой руке дак даже рентген не сделали и не определили перелом а написали ушиб, только после того как срослось уже все сказали что это все-таки перелом был, такая вот медицина а теперь «шишка» на пальце на всю жизнь ) Все что врач мне сказала дак это удивилась тому что запястье все еще болит и выписала 10 процедур «магнито-лазер». А я пока не решаюсь идти их делать потому что есть стойкое ощущение что быть может не от того лечат, да и слышал что физиотерапия частая и много портит сердце. Подскажите как мне поступить, стоит ли делать 10 процедур лазеро-магнит учитывая что недавно делал 7 УВЧ, может можно провести какое-то исследование для уточнения диагноза? В общем как мне правильнее всего поступить. Заранее благодарю за ответы!
Боль в кисти и запястье руки может быть вызвана множеством причин, от защемленного нерва до хронического заболевания суставов, например, артрита.
Если боль не прошла даже после того, как вы дали кисти отдохнуть и приняли обезболивающее, или если у вас есть другие симптомы, причина которых вам не ясна, обратитесь к врачу. В данной статье речь пойдет о наиболее распространенных причинах боли в кисти, однако эта информация не должна использоваться для самостоятельной диагностики — для этого необходимо обратиться к врачу.
Распространенные причины боли в кистях и пальцах рук включают:
- остеоартроз;
- ревматоидный артрит;
- запястный синдром (синдром запястного канала);
- гигрома;
- болезнь де Кервена
- тендовагинит;
- синдром щелкающего пальца;
- перелом.
Наиболее частая причина боли в кисти — остеоартроз (остеоартрит). Как правило, при этом заболевании поражаются три сустава кистей рук:
- основание большого пальца;
- суставы, ближайшие к кончикам пальцев;
- средние суставы пальцев.
Пальцы теряют гибкость, болят и припухают, а на суставах могут появиться шишки — узелки Гебердена и Бушара. Пальцы кисти деформируются (искривляются) в пораженных суставах. В некоторых случаях у основания большого пальца, в месте его соединения с кистью, также может образоваться шишка. Она может причинять боль, и вам может быть сложно делать что-то руками, например, писать, открывать банки или поворачивать ключ в замке. Со временем боль может уменьшиться или полностью пройти, но узелки и деформация пальцев, как правило, сохраняются. Помимо боли в кисти вас могут беспокоить неприятные ощущения в коленных и тазобедренных суставах, а также другие симптомы остеоартроза.
Кисти рук и запястья могут болеть из-за ревматоидного артрита. Это аутоиммунное заболевание. То есть иммунная система по ошибке атакует клетки собственных суставов, что приводит к их повреждению, опуханию, болям и нарушает подвижность. Обычно при ревматоидном артрите боль в кистях рук ноющая и пульсирующая. Она усиливается утром или после периода бездействия, а после разминки — уменьшается. Есть и другие признаки, по которым можно заподозрить ревматоидный артрит.
Синдром запястного канала — довольно распространенное заболевание, вызывающее боль, онемение и покалывание в кисти и пальцах рук. Обычно эти ощущения проявляются постепенно и усиливаются в ночное время. При синдроме запястного канала сильнее страдают большой, указательный, средний и половина безымянного пальца.
Причиной болезни является давление на нерв, проходящий в узком канале на запястье. Это возможно при отеке сухожилий, приводящих в движение кисть или самого нерва, контролирующего чувствительность и движение пальцев.
Иногда запястный синдром проходит без лечения. В остальных случаях рекомендуется временная иммобилизация (использование шины, фиксатора, отреза) запястья и инъекции кортикостероидов. Облегчить боль и снять воспаление помогают нестероидные противовоспалительные средства, однако эти препараты не лечат, а только снимают симптомы. Также в лечении запястного синдрома успешно используют физиопроцедуры, массаж, акупунктуру. В тяжелых случаях, когда лечение не помогает, и признаки запястного синдрома сохраняются более полугода, прибегают к хирургической операции.
Гигрома кисти (ганглий) — это наполненная жидкостью припухлость, образующаяся около сустава или сухожилия. Размеры её могут колебаться от горошины до сливы. По виду и на ощупь гигрома похожа на гладкую шишку под кожей. Она состоит из густой желеобразной жидкости, т. н. синовиальной жидкости, окружающей суставы и сухожилия и смазывающей и защищающей их во время движения.
Чаще всего ганглии образуются на запястье (особенно с внешней стороны), на кистях рук и на пальцах. Обычно они неопасны, но могут причинять боль, достигая больших размеров или сдавливая нерв. Узнайте, как избавиться от гигромы.
Болезнь де Кервена — заболевание, при котором движения большого пальца затруднены и вызывают сильную боль. Это связано с поражением сухожилия, которое проходит в канале на запястье, со стороны большого пальца. Окружающие сухожилие оболочки опухают и утолщаются. Причина этого до конца не ясна, но известно, что в развитии болезни де Кервена играет роль постоянная нагрузка на запястье: монотонные движения в кисти руки и суставе большого пальца, что характерно для многих видов ручного труда.
Нетяжелые случаи болезни де Кервена проходят без лечения в течение нескольких недель при условии, что вы дадите руке отдохнуть и будете избегать деятельности, вызвавшей болезнь. Может помочь фиксация запястья с помощью шины, ортеза или инъекции кортикостероидов. В тяжелых случаях для устранения боли в большом пальце кисти и восстановления работоспособности рекомендуется операция, заключающаяся в расширении канала, по которому проходит сухожилие.
Тендовагинит — воспаление сухожильного влагалища (оболочки сухожилия) тоже может вызывать боль в запястье и кистях рук. Заболевание может быть вызвано рядом небольших повреждений сухожилия, травмой или растяжением в прошлом, инфекционным заражением или ревматоидным артритом.
Чтобы избавиться от боли в кисти при тендовагините, необходимо держать руку в покое. Это обеспечит неподвижность сухожилиям. Боль в запястье можно облегчить с помощью горячих или холодных компрессов, или нестероидных противовоспалительных препаратов (НПВП), таких как ибупрофен. Иногда назначают инъекции кортикостероидов (гормонов коры надпочечников). Инфекционный тендовагинит необходимо лечить антибиотиками.
В ходе реабилитации после тендовагинита кисти необходимо заниматься лечебной физкультурой, разрабатывая пальцы и кисть в целом по специальной программе, чтобы боль не возникла снова.
Синдром щелкающего пальца — заболевание, поражающее сухожилия в кисти руки. При сгибании больного пальца к ладони сухожилие «застревает», и палец щелкает. Точная причина заболевания неизвестна. Симптомы включают в себя боль в пальце, скованность, щелчки и появление небольшой шишки на ладони руки у основания больного пальца.
Если вам кажется, что у вас синдром щелкающего пальца, обратитесь к врачу, чтобы он мог осмотреть руку и порекомендовать лечение. У некоторых людей синдром щелкающего пальца проходит без лечения.
Перелом кисти вызывает интенсивную боль, выраженный отек, кровоподтек (гематому) и нарушает движение. Вы можете заметить видимую на глаз деформацию пальцев или костей кисти. В этом случае необходимо принять обезболивающее, зафиксировать кисть с помощью медицинской или импровизированной шины и обратиться в ближайший травмпункт. Если нет возможности самостоятельно добраться до врача, вызовите скорую помощь, позвонив с мобильного телефона 911 или 112 или со стационарного 03. Читайте подробнее о переломе руки или переломе пальца.
Если вас беспокоит боль в кисти или других суставах рук, которая не проходит в течение нескольких дней или недель, обратитесь к врачу. Как правило, если болит только одна рука, то это связано с микроповреждениями сухожилий, связок и других частей суставов, поэтому целесообразно искать врача хирургического профиля. Если вы отмечаете боль сразу в нескольких суставах, а также симптомы общего недомогания, вероятно, болезнь связана с системным поражением организма. В этом случае желательно обратиться к ревматологу.
С помощью сервиса НаПоправку вы можете найти врачей:
- ревматолога;
- общего хирурга или травматолога-ортопеда.
Если разобраться в симптомах сложно, и вы до конца не уверены, какую медицинскую специальность выбрать, обратитесь к терапевту или воспользуйтесь нашим справочным разделом «Кто это лечит?»
Руки – важная часть тела человека. Именно они позволяют нам обслуживать себя, заниматься любимым хобби, работать.
Поэтому болезни, поражающие верхние конечности, становятся причиной большого дискомфорта.
Чаще всего заболеваниям подвергаются запястья рук, потому как на них обычно приходится большая часть нагрузок.
Участок руки, соединяющий кисть с костями предплечья, называется запястьем. Состоит оно из восьми коротких, многогранных губчатых костей, уложенных в два ряда:
- Проксимальный – представлен ладьевидной, полулунной, трехгранной и гороховидной костями.
- Дистальный – формируется из трапеции, трапециевидной, головчатой и крючковидной кости.
Эта часть кисти выполняет множество движений, а за счет своего расположения в самом подвижном отделе руки еще и постоянно подвергается силовым нагрузкам.
В связи с этим болит рука чаще всего в запястье.
Ортопед Дикуль: «Копеечный продукт №1 для восстановления нормального кровоснабжения суставов. Спина и суставы будут как в 18 лет, достаточно раз в день мазать…» »
Факторов, которые вызывают боли в запястьях множество:
- Переломы запястья и вывихи. Возникают, если человек при падении упирался на руку, а также вследствие удара по запястью. Довольно часто симптомы таких переломов могут проявляться без ощущения сильного дискомфорта, в результате чего врачи ставят неправильный диагноз. Это приводит к неверному лечению и, как следствие – к потере способности запястья к движению.
- Растяжения запястья. Связки вокруг запястья растягиваются или разрываются вследствие резкого и сильного сгибания кисти назад.
- Тендинит – процесс, сопровождающийся воспалением и дистрофией сухожилий. Причина его появления заключается в повторяющихся напряжениях в запястье, его изгибах, частых и резких захватывающих движениях. Особенно часто болезни подвергаются спортсмены.
- Туннельный карпальный синдром проявляется болью, местом локализации которой является зачастую кисть правой руки. Болезнь обычно поражает тех, чья работа связана с мелкой моторикой: художников, нейрохирургов, музыкантов, скульпторов или сборщиков механизмов, людей, работающих за компьютером. Туннельный синдром возникает, когда ущемляется нерв запястного канала, причиной чего может быть опухание сухожилий, соседствующих с нервом, а также отек самого нерва.
- Гигрома – киста, которая образуется вследствие ударов, вывихов, переломов лучевой кости за счет межклеточной жидкости, образованной плазмой крови. Располагается обычно на запястье в виде шишки.
- Тендовагинит – процесс воспаления внутренней оболочки фиброзного влагалища сухожилия. Возникает только у взрослых, чаще всего у женщин. Заболевание сопровождается болью и приводит к нетрудоспособности. Особенно часто тендовагинит встречается у людей, которым по роду деятельности приходится необычайно много движений совершать большим пальцем: телефонисток, пианистов, портных, а также при частом выкручивании мокрого белья.
- Перитендинит – воспаление синовиального влагалища сухожилия, которое характеризуется появлением боли в запястье, припухлости сухожилия в нижней части предплечья, а также скрипа (крепитации) во время движений. Как правило, возникает ограничение подвижности большого и указательного пальцев. Причиной появления заболевания может быть как бактериальная инфекция, так и ревматизм.
- Ревматоидный артрит – системное заболевание соединительной ткани, которое проявляется в поражении мелких суставов, кожи, мышц, сердца, скелета. Возникает у людей в промежутке между 25 и 55 годами и имеет хронический характер. Артрит встречается и в детском возрасте, при этом начало болезни зачастую бывает острым. При запоздалом лечении в пораженных суставах могут возникать вывихи и подвывихи. В организме начинаются воспалительные процессы, поражаются жизненно важные органы, иногда даже отмечается летальный исход.
- Остеоартроз лучезапястного сустава – заболевание сустава дегенеративно-дистрофического характера, возникающее после поражения хрящевой ткани суставов. Среди причин, вызывающих остеоартроз, отмечаются переломы ладьевидной кости, износ хряща , систематическая перегрузка сустава, воспаления и травмы. В группу риска по данному заболеванию входят люди таких профессий: операторы ПК, музыканты, художники, маляры.
- Аваскулярный некроз костей запястья – характеризуется размягчением костной ткани и ведет к развитию деформации. Поражает, как правило, ладьевидную и полулунную кости. Чаще всего поражает у молодых людей, в особенности мужчин. Причиной для его возникновения может быть множество факторов, как механического, так и биологического характера.
К иным факторам, которые могут вызвать боль такого характера относят:
- опухоль верхней конечности;
- прием противоэпилептических средств;
- алкоголизм;
- генетическая предрасположенность к поражению связок;
- работа в неудобном положении;
- перенапряжение запястья.
Если болит рука при сгибании, то причины чаще всего кроются в следующем:
- болезнь суставов;
- травма;
- инфекция;
- усталость рук.
При наличии такого симптома для уточнения диагноза и выбора методов лечения необходимо обратиться к врачу.
Если у женщины болят запястья рук после родов, то это так называемая болезнь Де Кервена.
Причиной заболевания являются чрезмерные нагрузки на сухожилие, которое проходит от большого пальца к мышцам предплечья. В результате окружающие сухожилие ткани воспаляются. Боль обычно локализуется со стороны большого пальца, немного захватывая предплечье.
Характерным для болезни Де Кервена симптомом является невозможность быстрого выпрямления приведенного к ладони большого пальца.
Данная болезнь, как правило, требует немедленного обращения к врачу,. Он назначит прием противовоспалительных средств и препаратов для внутреннего приема, которые являются безопасными при грудном вскармливании.
Для того, чтобы уменьшить боль, молодой маме нужно брать ребенка на руки каждый раз по-разному, чтобы не перегружать одни и те же сухожилия. По возможности ограничьте время пребывания ребенка в руках, используя слинги и подушку для кормления.
Следует отказаться от рукоделия, а если члены семьи не против – также и от большей части домашней работы. Если боль интенсивная, то врач может наложить на руку специальную шину. Уже через пару дней болевые ощущения должны уменьшиться.
Подробней о болезни Де Кервена смотрите видео:
Для установления причины боли необходимо пройти рентгеновское исследование.
Также врач должен провести осмотр, установить место локализации и характер боли, наличие крепитации.
Определенные симптомы помогут диагностировать конкретное заболевание:
- Растяжение сухожилий. Проявляются в виде припухлости и острой боли в запястье, ограничения движений рукой, нестабильности одного или нескольких суставов. Место поражения со временем отекает.
- Перелом, вывих запястья. При серьезной травме в запястье возникает острая боль, кровоподтек, припухлость, в суставе возникает неестественная подвижность. При осмотре также можно наблюдать деформацию сустава. Перелом легкой степени характеризуется отеком и незначительным дискомфортом в запястье. Такая травма опасна тем, что может быть неправильно диагностирована, в результате чего не будет оказано должного лечения. Впоследствии сустав может потерять подвижность.
- Туннельный синдром. Характерной чертой заболевания является постоянная боль в запястье, а также ослабление и онемение рук, в особенности ладоней. В кисти возникает покалывание и жжение, после сна проявляется ее отечность. Симптомы возникают ночью или утром. Со временем пальцы и ладонь в значительной мере теряют чувствительность.
- Тендинит. Начинается постепенно, во время активности боль в запястье усиливается, в сухожилиях во время движения раздается хруст. Больному становится сложно брать какие-либо предметы больной рукой.
- Перитендинит. Болезнь сопровождается болью в запястье, припухлостью тыльной его стороны, а также крепитацией во время движения пальцами. Подобные симптомы могут свидетельствовать о многих заболеваниях, поэтому для уточнения диагноза врачу необходимо будет сделать рентгеновский снимок.
- Боль в запястье при беременности. В области запястья, кроме боли, ощущается зуд, покалывание или жжение, дрожь в пальцах. Симптомы усиливаются в ночное время, но могут возникать и днем. Женщина ощущает дискомфорт в ладонях. При захвате предметов в пальцах возникает слабость. Кисть может становиться холодной, в результате сужения сосудов бледнеет кожа, повышается чувствительность к холоду. На руках и ногах могут возникать отеки, а общее состояние пациентки ухудшается.
- Тендовагинит. Поражает мышцы, управляющие движениями большого пальца. Проявляется болью в запястье со стороны первого пальца, воспалением и болезненностью кожи в месте поражения. Со временем в этом месте возникает рубец, прощупывающийся сквозь кожу.
- Аваскулярный некроз. Возникает после травмы запястья, если надавить на пораженную кость, то появляется болезненная чувствительность. Некроз носит неравномерный характер: он может проявляться на протяжении 1 – 2 недель, после чего исчезает на несколько месяцев. В общем же заболевание может длиться несколько лет, сопровождаясь болью в лучезапястном суставе, которая не исчезает в любое время суток, а при работе руками усиливается.
- Остеоартроз лучезапястного сустава. Проявляется нарастающей в дневное время болью в суставе, ограничением подвижности, а также возникновением болезненной чувствительности при надавливании. В больном суставе слышны щелчки и хруст. При отсутствии должного лечения боль усиливается, не исчезая даже после отдыха, а кисть все больше теряет подвижность. Порой обострение болезни может продолжаться в течение нескольких месяцев, а в некоторых случаях приступ проходит за несколько дней.
- Артрит острый – ярко выражен болевой синдром, отек и покраснение кожи в области поражения, а также наблюдается повышение температуры.
- Артрит хронический – протекает медленно, без явных проявлений, с редкими болевыми ощущениями. В результате этой невыраженности заболевания пациент может не обратить на него внимания, доведя больной сустав до полной деформации и даже разрушения. Боль возникает независимо от того, подвергался ли сустав физической нагрузке. По утрам в пораженной области возникает ощущение скованности.
Существует несколько подходов к лечению:
- воспаление и болевой синдром устраняют с помощью стероидных и нестероидных противовоспалительных средств;
- при необходимости используют препараты для укрепления хрящей;
- на больной сустав накладывают шину или лонгету для обеспечения его покоя;
- назначаются физиотерапевтические процедуры;
- регулярно необходимо выполнять упражнения лечебной физкультуры;
- если болезнь вызвана общим заболеванием организма (гонорея, ревматизм, бруцеллез), то проводится соответствующее лечение;
- в случае необходимости выполняется операция на суставе.
При переломах запястья накладывается гипс на срок от 1 месяца до полугода, после его снятия делается контрольный рентгеновский снимок.
Если болят руки при беременностито следует:
- при возникновении ночной боли рекомендуется сменить положение тела для сна;
- во сне нельзя подкладывать руку под голову;
- чтобы вернуть рукам чувствительность при онемении, нужно потрясти ними;
- полезно выполнять упражнения: сжимать и разжимать пальцы (если это не сопровождается усилением боли);
- стоит отказаться от работы, которая предполагает постоянное движение пальцев.
При выявлении неэффективности данных мер необходимо проконсультироваться с врачом.
Он может назначить прием витаминов, ношение в ночное время шины на запястье, которая уменьшит мышечное напряжение и давление на нерв.
В крайнем случае, проводится операция.
Как самостоятельно можно выявить спазм мышц или
подробно описано в нашем материале.Если вас интересует насколько полезен бальзам Дикуля для суставов,- отзывы врачей и пациентов
Для профилактики болезненного состояния запястий необходимо соблюдать такие меры:
- При работе за компьютером нужно выбирать удобную позу. Нужно также обеспечить достаточное освещение, делать перерывы в работе, выполняя разминку мышц.
- Если в запястье возникла устойчивая боль, то необходимо обездвижить руку с помощью шины на две недели.
- Различные предметы постарайтесь захватывать всей кистью, а не пальцами.
- Избегайте падений, носите устойчивую и удобную обувь.
- Нужно воздержаться от ношения тяжестей.
- Хобби и домашние дела, которые требуют повторения одних и тех же движений, создавая нагрузку на запястья, лучше отложить в сторону или заниматься ними изредка, давая рукам отдых.
- Немаловажную роль играет и то, что человек употребляет в пищу. Так, рекомендуются продукты, содержащие витамин D и кальций (молоко и кисломолочные продукты, брокколи), а также источники омега-3 жирных кислот (жирные сорта рыбы, орехи).
- Нужно контролировать свой вес, при беременности не допускать возникновения отеков.
- Ежедневно выполняйте какие-либо физические упражнения. Это способствует вентиляции легких и улучшает кровообращение.
- Прием алкоголя нужно сократить до минимума, так как он способствует нарушению функций опорно-двигательного аппарата. Допустимая норма для мужчин – две порции алкоголя в сутки, а для женщин – одна.
- Курить также не рекомендуется, поскольку это нарушает процесс кровоснабжения тканей и способствует развитию остеопороза.
- Ни в коем случае не занимайтесь самолечением, поскольку некоторые народные средства могут стать причиной обострения заболевания, а также потери подвижности в руке.
Как мы выяснили, боль и неприятные ощущения в руках это довольно серьезный симптом, который может говорить о наличии риска заболевания мышц и сухожилий запястья. Поэтому ни в коем случае нельзя игнорировать такую боль.
Заболевания запястья намного легче предупредить, чем заниматься их лечением, поэтому при наличии проблем в этом участке тела нужно соблюдать профилактические меры, помогающие избежать поражения суставов и костей.
Лучезапястный сустав соединяет предплечье и кисть, дает возможность совершать движения в трех плоскостях (разгибание, сгибание и вращение). Он является одним из самых гибких сочленений в человеческом теле. Движения пальцами происходят тоже благодаря ему. Состоит сустав из множества мелких костей, поэтому легко поддается различным травмам.
Лучезапястный сустав часто поддается повреждениям, так как именно на него приходятся максимальные нагрузки. К заболеваниям, вызываемым боль в суставе, относятся:
- Травмы: растяжения, ушибы, переломы и вывихи. Появляются вследствие удара или падения с упором на лучезапястный сустав.
- Артроз. В основном развивается в пожилом возрасте, но нередки и посттравматические артрозы.
- Артрит – воспаление суставной капсулы и суставных поверхностей.
- Тендовагинит или Болезнь де Кервена. Чаще возникает при постоянных нагрузках на кисти и гормональных изменениях в организме.
- Туннельный синдром. Причиной возникновения служит сдавление срединного нерва в карпальном канале.
Клиническая картина зависит от заболевания, которое является причиной боли в лучезапястном суставе. Поставить точный диагноз и назначить соответствующее лечение может только врач с помощью дополнительных исследований.
К травмам лучезапястного сустава относят: ушибы, растяжения, вывихи и переломы.
Травмы возникают при воздействии на сустав тяжелого твердого предмета вследствие удара или падения. Симптомы у них схожи:
- при сильном ударе может появиться резкая боль в запястье с иррадиацией в пальцы;
- отечность;
- умеренное или полное ограничение движений в суставе;
- может появиться гематома или гемартроз;
- болезненность при пальпации;
- деформация сустава.
При возникновении травмы нужно незамедлительно оказать первую помощь и обратиться к врачу.
Первая помощь:
- Иммобилизация кисти бинтами или подручными средствами.
- При открытой ране остановить кровотечение.
- Положить холод на поврежденное место (каждые полчаса по 10 минут, чтобы предотвратить переохлаждение) для обезболивания и снятия отека.
- Доставить больного в медицинское учреждение.
После проведения диагностики врач назначит соответствующее лечение запястья. При вывихах и переломах накладывается гипс и назначаются лекарственные препараты. Период восстановления сопровождается физиотерапией и ЛФК.
Артроз часто встречается у пожилых людей вследствие дегенерации хрящевой ткани. А также может являться последствием травм. Симптомы артроза:
- болит запястье при сгибании и разгибании кисти с характерным хрустом (затем возникает и в покое);
- болезненность при пальпации.
При лечении артроза назначаются препараты – хондропротекторы, которые способствуют замедлению процессов дегенерации хрящевой ткани. Положительное влияние на выздоровление оказывает кинезотерапия, физиотерапия и массаж.
Воспаление суставной капсулы может быть вызвано различными факторами: инфекционными, метаболическими, аутоиммунными. При артрите появляется сильная боль, отек и чувство скованности сустава.
Лечение заболевания зависит от причины возникновения. После проведения диагностики, дополнительных исследований и анализов врач назначает соответствующие лечебные мероприятия.
Болезнь де Кервена (Тендовагинит)
Тендовагинит Де Кервена – воспаление сухожильного влагалища 1-го костно-фиброзного канала разгибателей. Развивается при частых однотипных движениях кисти (например, у грузчиков, лыжников, пианистов). Характерные симптомы тендовагинита:
- боль возникает при движении кисти и большого пальца, иногда отдается в локоть;
- болезненность при пальпации в области шиловидного отростка.
При тендовагинитах назначаются нестероидные противовоспалительные средства. Их применяют как внутрь, так и местно. Также рекомендуются физиотерапевтические процедуры. При хроничеком течении заболевания назначается операция.
Туннельный синдром
Синдром запястного канала появляется вследствие сдавления нерва при однотипной работе (например, у людей, работающих за компьютером или машинистов), при гормональных нарушениях. Симптомы туннельного синдрома:
- боль, распространяющаяся по ладонной поверхности кисти и запястья;
- ощущение покалывания и онемения;
- иногда болят пальцы руки.
При туннельном синдроме рекомендуется обратиться к неврологу или травматологу-ортопеду. Лечение проходит с применением противовоспалительных средств (внутрь и местно), витаминов группы В и никотиновой кислоты (инъекции). В тяжелых случаях показано оперативное вмешательство, при котором рассекается карпальная связка, сдавливающая нерв.
Для постановления точного диагноза и назначения лечения необходимо пройти обследование. Иногда достаточно одного метода диагностики, а в некоторых случаях нужно использовать комплекс исследований. Методы диагностики:
- анализ крови;
- рентгенография;
- пункция сустава;
- МРТ;
- УЗИ сустава;
- КТ.
При возникновении боли любого характера в запястье, первым делом нужно обратиться к врачу. Главный принцип лечения – устранить причину возникновения боли. Заниматься лечением самостоятельно нельзя, так как можно ошибиться в диагнозе и усугубить течение заболевания.
источник