Родители нередко слышат, как ребенок жалуется на боли в ногах. Особенно часто с такой симптоматикой сталкиваются дети в возрасте от 3 до 10 лет. Днем, как правило, малыша ничего не беспокоит. Но к вечеру либо ночью появляется неприятный дискомфорт. Многие родители относят такие симптомы к обычному переутомлению и не придают им должного значения. Подобное отношение недопустимо, а иногда чревато развитием серьезных патологий. Рассмотрим, почему может возникать боль в ногах, и в каких случаях следует обращаться к врачу.
Это самая распространенная причина. Неприятные ощущения спровоцированы высоким темпом роста и активным обменом веществ. Дискомфорт может продолжаться до полового созревания. Ведь рост крохи в это время увеличивается в результате удлинения ног. При этом наиболее интенсивно растут стопы и голени. Именно эти области нуждаются в усиленной циркуляции крови.
Сосуды, отвечающие за кровоснабжение, в этом возрасте еще недостаточно эластичны. Поэтому лучше всего они функционируют под нагрузками. Таким образом, пока ребенок двигается, он не испытывает дискомфорта. Но во время отдыха происходит снижение тонуса артерий и вен. Циркуляция крови ухудшается. В результате именно этой причины чаще всего болят ноги у ребенка по ночам.
Заботливые родители должны обязательно прислушаться к жалобам крохи. Ведь боли роста можно несколько снизить. Для этого необходимо просто помассировать голени и стопы малыша. В результате усилится кровообращение, и дискомфорт значительно снизится либо полностью исчезнет.
Различные патологии, связанные с опорно-двигательным аппаратом, относят к достаточно частым явлениям у малышей. Это могут быть:
- неправильная осанка;
- плоскостопие;
- сколиозы;
- врожденный недуг тазобедренных суставов.
Нередко в результате именно таких нарушений болят ноги у ребенка. Причины заключаются в смещении центра тяжести. Нагрузка неравномерно распределяется на нижние конечности. Чаще всего страдает один определенный участок детской ножки: стопа, бедро, голень либо сустав.
Постоянное давление приводит к тому, что у ребенка болят ноги.
Для энергичного и активного малыша такие явления, скорее, норма. В большинстве случаев ушибы, растяжения совершенно незначительны. Как правило, ребенок жалуется на боли в ногах пару дней. Затем все проходит самостоятельно.
Однако в некоторых ситуациях дело обстоит сложнее. И если серьезную травму видно с первых минут, то существуют еще микротравмы, незаметные человеческому глазу. Подобные состояния зачастую провоцируют чрезмерные физические нагрузки, ведь современные малыши посещают множество секций и кружков.
Опасность состоит в том, что микротравма незаметна для окружающих, и о ней может не подозревать даже сам ребенок. А именно она способна впоследствии привести к серьезным осложнениям.
Резкие боли в суставах либо мышцах сигнализируют о повреждениях тканей. Если к дискомфорту присоединяется отечность или покраснение, а также местное повышение температуры, обязательно обратитесь к специалисту. Такое состояние нуждается в тщательной диагностике. Ведь могла попасть и инфекция. В этом случае у ребенка может развиться септический артрит. Неадекватное лечение способно привести к необратимым повреждениям сустава.
Иногда причины, почему у ребенка болят ноги, могут скрываться в носоглотке. К подобному состоянию приводят:
- тонзиллит;
- аденоидит;
- множественный кариес.
Крайне важно своевременно выполнять необходимые меры профилактики:
- посещать стоматолога, отоларинголога;
- лечить проблемные зубы;
- следить за гигиеной ротовой полости.
В некоторых случаях боль в ногах является первым симптомом развивающегося ревматизма либо ревматоидного артрита.
Подобная клиника может возникнуть на фоне патологий эндокринной системы:
- болезней надпочечников;
- диабета;
- заболеваний паращитовидной железы.
Эти недуги сопровождаются нарушением минерализации костей. Иногда дискомфорт в ногах является первым признаком некоторых патологий крови. Поэтому, если боли носят постоянный характер, родители обязательно должны показать малыша врачу.
Это заболевание, которое проявляется расстройствами сердечно-сосудистой, дыхательной систем. Малыш, у которого наблюдается данная патология, крайне плохо переносит любые физические нагрузки.
Чаще всего при таком диагнозе родители замечают, что болят ноги у ребенка по ночам. Симптоматика довольно часто сопровождается следующей клиникой:
- головная боль;
- нарушенный сон;
- дискомфорт в животе;
- боль в сердце;
- чувство нехватки воздуха.
Дискомфорт в ногах — это клинический симптом подобных недугов. Врожденный порок артериального клапана либо коарктация аорты приводит к недостаточному кровоснабжению в конечностях. В результате ребенок испытывает боль.
Таким малышам трудно ходить, они часто падают, спотыкаются, очень быстро утомляются. При данных состояниях пульс на руках можно прощупать, а вот на ногах он практически отсутствует.
Такая патология также является врожденной. Она характеризуется недостаточностью тканей, которые входят в состав сердца, вен, связок.
Кроме болезненных ощущений в конечностях, подобное состояние может привести к:
- плоскостопию;
- нефроптозу;
- нарушению осанки;
- заболеваниям суставов;
- варикозу.
Иногда на фоне простудных недугов ребенок жалуется на боли в ногах. Грипп, ОРЗ часто характеризуются ломотой в суставах, упадком сил. Дискомфорт ноющего характера может охватывать все тело.
Такое состояние не считается аномальным. Поэтому в особом внимании не нуждается. Как правило, ребенку при суставном дискомфорте назначают препарат «Парацетамол». Он снимает неприятные ощущения.
После выздоровления такая симптоматика полностью исчезает.
Нередко родители, дети которых достигли 3-летнего возраста, замечают, что у ребенка болят икры ног. Подобную симптоматику может спровоцировать недостаток в организме таких веществ, как кальций, фосфор, калий. Костные ткани начинают интенсивно расти, а полноценного питания они не получают.
Данное состояние может быть спровоцировано неправильной пищей. Но иногда дефицит веществ вызван плохим усвоением данных элементов. Такая картина может сигнализировать о вторичном рахите.
Недуг чаще всего диагностируется у ребят старшего возраста либо подростков. При данном заболевании у ребенка болят ноги ниже колена. При этом дискомфорт носит острый характер. Обратите внимание, какой именно участок беспокоит вашего ребенка.
Болезнь Шляттера вызывает болезненный дискомфорт в передней области коленного сочленения, в месте, где берцовая кость соединена с сухожилием коленной чашечки. Характерной особенностью патологии является постоянство ощущений. Независимо от того, чем занят ребенок, боль не утихает. Дискомфорт беспокоит днем, ночью, во время движения, в состоянии отдыха.
В результате чего появляется такой недуг, врачи не готовы сказать. Но медики отмечают, что чаще всего болезнь диагностируется у ребят, занимающихся спортом.
Если у ребенка болят ноги, обязательно уделите необходимое внимание возникающей симптоматике. Иногда подобный дискомфорт может свидетельствовать о развитии системного, достаточно тяжелого недуга – болезни Стилла.
Как правило, патология сопровождается:
- периодическими прострелами;
- болезненным синдромом в ногах;
- общим недомоганием.
Если вы заметили у ребенка такие клинические проявления, то обратитесь к медикам. Иногда такие признаки указывают на начальную стадию заболевания Стилла либо лейкемию.
При ненадлежащем лечении у ребенка могут возникнуть серьезные последствия. Болезнь Стилла способна привести к значительному ухудшению зрения.
Итак, если ребенок жалуется на боли в ногах, следует четко понимать, когда дискомфорт спровоцирован серьезными причинами, и в каких случаях поводов для беспокойства нет.
Боли роста легко устраняются массажем и принятием теплой ванны. Если малыш после таких процедур полностью избавился от дискомфорта, то причин для паники нет. Однако не забывайте, частый болевой синдром в ногах – это повод для посещения педиатра, ортопеда, хирурга. Такое мероприятие, в большинстве случаев поможет родителям убедиться, что у малыша патологий не выявлено. Просто кроха интенсивно растет.
Дискомфорт в ногах может являться «звоночком» развивающихся недугов, если он сопровождается симптоматикой:
- высокой температурой;
- припухлостью конечностей;
- начинающейся хромотой;
- болью, возникающей утром, а также в течение дня;
- утратой аппетита и веса;
- хронической усталостью.
Если вы заметили хоть один симптом из перечисленных выше, обязательно посетите врача. Не дайте шанса развиться в организме ребенка неприятному недугу.
источник
Боль в костях – диагностика, к какому врачу обращаться, какие анализы и обследования могут быть назначены, какие таблетки можно принимать
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Так как боли в костях обусловлены различными заболеваниями, то и обращаться при их появлении необходимо к врачам разных специальностей, в сферу компетенции которых входит диагностика и лечение подозреваемой патологии. В каждом конкретном случае необходимо оценить сопутствующие болям в костях симптомы, поскольку именно они позволяют заподозрить определенное заболевание и, соответственно, понять, к врачу какой специальности обращаться. Ниже мы рассмотрим, к каким врачам обращаться при болях в костях в зависимости от сопутствующей симптоматики.
Итак, если боль в костях различных частей тела появилась в результате какой-либо травмы (удара, падения, ушиба, резкого неосторожного движения и т.д.), даже произошедшей некоторое время назад, или длительного нахождения в обездвиженном положении, или высоких физических нагрузок, или на фоне плоскостопия, или ощущается в пятке во время ходьбы, или боли возникли в костях стопы, и при этом они не сочетаются с симптомами со стороны других органов, то следует обращаться к врачу-травматологу (записаться).
Если боль в любых костях (в том числе, костях черепа) сначала появляется по ночам или во время физического напряжения, но постепенно становится постоянной, сочетается с деформацией болящей части тела, слабостью, недомоганием, потерей веса и повышением температуры тела не выше 37 o С, то подозревается опухоль или метастазы в кости, и в таком случае необходимо обращаться к врачу-онкологу (записаться).
Когда у человека имеются боли в костях таза, грудине, позвонках, ребрах, руках и ногах, сочетающиеся с ломкостью и переломами костей, вялостью, слабостью, увеличением лимфатических узлов, потливостью, увеличением размеров живота, то подозревается злокачественное заболевание крови (рак крови). В таком случае необходимо обращаться к врачу-гематологу (записаться).
Если человека беспокоят боли в любых костях на фоне несбалансированного питания, голодания, строгого вегетарианства, редкого пребывания на солнце, которые сочетаются с ощущением жжения в костях, мышцах и коже, то подозревается дефицит витаминов (D, В1, В12) или микроэлементов (кальция, магния и т.д.). В таком случае необходимо обращаться к врачу-терапевту.
Если боль в костях очень сильная, сочетается с высокой температурой тела, резким нарушением функции пораженной части тела (например, невозможно двинуть больной рукой, ногой и т.д.), припухлостью и покраснением в области болевой чувствительности, плохим самочувствием, возможно вытеканием гноя из свища, то подозревается остеомиелит. В таком случае необходимо обращаться к врачу-травматологу или хирургу (записаться).
Если боль в любых костях сочетается с симптомами гипертиреоза (высокий уровень сахара в крови, тремор конечностей, нарушения сна, выпученные глаза, повышенная потливость, непереносимость жары, высокое артериальное давление или скачки давления, возбудимость, частое сердцебиение, худоба), гиперпаратиреоза (мышечная слабость, головная боль, переваливающаяся походка, трудности при подъеме и ходьбе на длинные расстояния, ухудшение памяти, землисто-серый оттенок кожи, деформация костей, частые переломы, повышенное артериальное давление, стенокардия, синдром красного глаза и т.д.) или гиперкортицизма (ожирение с отложением жира на лице, шее, груди, животе и худыми ногами, пурпурный румянец, «лягушачий» живот, угри, депрессия, расстройство половой функции), то следует обращаться к врачу-эндокринологу (записаться).
Если человека беспокоят боли в костях ног, грудного и поясничного отдела позвоночника, сочетающиеся с нарушением осанки, ухудшением подвижности позвоночника или частыми переломами, то подозревается остеопороз. В таком случае необходимо обращаться к травматологу-ортопеду (записаться).
Если человека беспокоят боли в ногах с характерными симптомами облитерирующего атеросклероза (перемежающаяся хромота – боль возникает во время ходьбы и заставляет человека останавливаться, чтобы ее переждать, судороги, бело-синюшная кожа ног, покалывание, онемение, ощущение ползания «мурашек»), или эндартериита (постоянные боли в ногах, уменьшающиеся при свешивании ног вниз или перемежающаяся хромота, трещины и сухость кожи и ногтей, язвы на ногах и т.д.), или варикозного расширения вен (видимые через кожу расширенные вены, узлы из вен, распирающая боль, усталость и тяжесть в ногах), то необходимо обращаться к врачу-ангиологу (записаться), флебологу (записаться) или сосудистому хирургу (записаться). Однако если к данным специалистам попасть невозможно, то следует обращаться к общему хирургу.
Если человека беспокоят боли в кости бедра или плеча, сочетающиеся с сильными болями и ограничением движений в тазобедренном или плечевом суставе соответственно, хромотой, слабостью мышц бедра или нарушением движений в плечевом суставе, то подозревается заболевание сустава (артроз плечевого, тазобедренного сустава, асептический некроз головки бедренной кости, воспаление суставной сумки, связок, сухожилий). В таком случае необходимо обращаться к врачу травматологу-ортопеду.
Если боли в ногах или костях черепа беспокоят человека в основном по ночам, то заподазривается сифилис. В таком случае необходимо обращаться к врачу-дерматовенерологу (записаться).
Если человека беспокоит очень сильная боль под коленом, которая не сочетается с другими симптомами, то подозревается болезнь Осгуда-Шлаттера, и в таком случае необходимо обращаться к врачу травматологу-ортопеду.

Если имеются острые, сильные, клюющие боли в ребрах или за грудиной (напоминают боли в сердце), усиливающиеся с течением времени и при нажатии на грудину, распространяющиеся на руку, шею и под лопатку, сочетающиеся с веретенообразной припухлостью в области прикрепления ребер к грудине, то подозревается синдром Титце (воспаление реберных хрящей). В таком случае следует обращаться к врачу-травматологу или хирургу.
Когда в ребрах возникают колющие, стреляющие сильные боли, усиливающиеся при изменении позы, глубоком дыхании, чихании, кашле, возникающие и исчезающие внезапно, продолжающиеся в течение короткого промежутка времени или длительно не утихающие, не усиливающиеся со временем, то подозревается межреберная невралгия. В таком случае необходимо обращаться к врачу-неврологу (записаться).
Если человека беспокоит боль в костях черепа, сочетающаяся с головными болями (прежде всего в затылке, висках) и болями в шее, усиливающимися при наклонах и движениях головой, которые сопровождаются тошнотой, головокружениями, шумом в ушах, двоением и потемнением в глазах, ухудшением слуха, расстройством пространственной ориентации, то заподазривается шейный остеохондроз. В таком случае оптимально обращаться к врачу-вертебрологу (записаться) или неврологу. Также при подозрении на данную патологию можно обращаться к остеопату (записаться), мануальному терапевту (записаться) или ортопеду.
При возникновении болей в костях кисти, которые часто сочетаются с ограничением движений, припухлостью и болями в суставах кисти, а со временем – и с деформацией суставов, подозревается воспалительное (артрит) или дегенеративное (остеоартроз) заболевание суставов кисти. В таком случае необходимо обращаться к врачу-ревматологу (записаться).
1. Рентгенография (записаться). На рентгеновских снимках, особенно если они сделаны при помощи качественного аппарата, очень хорошо видна форма, структура костей и патологические изменения, которые в них имеются.
2. Компьютерная томография. Этот метод помогает создавать трехмерные изображения костных структур.
3. Магнитно-резонансная томография помогает изучить кости и все мягкие ткани, которые их окружают.
В подразделе выше приведены только основные и общие методы диагностики, применяющиеся при возникновении боли в костях. Ниже мы рассмотрим, какие анализы и обследования может назначить врач в каждом конкретном случае, когда подозревается то или определенное заболевание в качестве причинного фактора болей в костях.
Итак, когда боли в костях любой части тела появились в результате травмы (удара, падения, ушиба, резкого неосторожного движения и т.д.), длительного нахождения в обездвиженном состоянии, высоких физических нагрузок, на фоне плоскостопия, или же боли присутствуют в костях стопы, а также возникают в пятке во время ходьбы, то врач подозревает травму костного, суставного или связочного аппарата болящей области (ушиб, вывих, перелом, трещина, костный нарост, воспаление связок, сухожилий и т.д.) и назначает следующие анализы и обследования:
- Рентген поврежденной области;
- УЗИ сустава (записаться) или околосуставной пораженной области;
- Выслушивание хруста и потрескивания в области болей (ухом или при помощи фонендоскопа);
- Компьютерная томография поврежденной области;
- Магнитно-резонансная томография (записаться) поврежденной области.
Если у человека имеется плоскостопие, то назначаются рентгенография, подометрия и плантография (записаться) – методы, позволяющие оценить степень уплощения стопы и деформации костей. Других исследований не назначается, так как диагноз очевиден на основании характерного внешнего вида стопы.
Когда боли в костях любой локализации сначала появляются по ночам или при физической нагрузке, а затем становятся постоянными и усиливаются со временем, сочетаются с деформацией, отеком и увеличением болящей части тела, то подозревается опухоль или метастазы в кости. В таком случае врач назначает следующие анализы и обследования:
- Общий анализ крови;
- Общий анализ мочи;
- Количество тромбоцитов в крови;
- Ионограмма (кальций, калий, натрий, хлор, магний);
- Биохимический анализ крови (записаться) (мочевина, креатинин, общий белок, белковые фракции, холестерин, триглицериды, липопротеины высокой и низкой плотности, билирубин (записаться), АсАТ, АлАТ, ЛДГ, амилаза, щелочная фосфатаза, липаза и т.д.);
- Коагулограмма (АЧТВ, ПТИ, МНО, ТВ, фибриноген и др.) (записаться);
- Рентген;
- УЗИ мягких тканей (записаться) в области поражения и других органов;
- Магнитно-резонансная томография в области поражения;
- Сцинтиграфия в области поражения;
- Трепанобиопсия (забор кусочка кости с костным мозгом для гистологического исследования под микроскопом) (записаться).
При наличии у медицинского учреждения технической возможности назначаются все вышеперечисленные анализы и обследования, но если проведение ряда исследований невозможно, то обязательно производятся анализы крови и мочи, коагулограмма, ионограмма, рентген, УЗИ и трепанобиопсия, так как именно эти методы позволяют поставить диагноз, выявить вид и локализацию опухоли, а также оценить наличие метастазов в отдаленных органах.
- Общий анализ крови;
- Количество тромбоцитов в крови (записаться);
- Общий анализ мочи;
- Анализ крови и мочи на наличие парапротеинов методом электрофореза;
- Ионограмма (кальций, калий, натрий, хлор, магний);
- Биохимический анализ крови (мочевина, креатинин, общий белок, белковые фракции, холестерин, триглицериды, липопротеины высокой и низкой плотности, билирубин, мочевая кислота, С-реактивный белок, бета2-микроглобулин, АсАТ, АлАТ, ЛДГ, амилаза, щелочная фосфатаза, липаза и т.д.);
- Коагулограмма (АЧТВ, ПТИ, МНО, ТВ, фибриноген и др.);
- Содержание иммуноглобулинов в крови (записаться) методом Манчини;
- Определение индекса пролиферации плазмоцитов;
- Иммунофенотипирование (записаться) мононуклеарных клеток крови;
- Забор костного мозга (пункция) (записаться) с последующим приготовлением мазков и подсчетом различных клеток, имеющихся в костном мозге;
- Трепанобиопсия (забор кусочка кости для его гистологического изучения под микроскопом);
- Рентген костей скелета (записаться) и черепа (записаться);
- УЗИ лимфатических узлов (записаться) и органов брюшной полости (записаться);
- Спинномозговая пункция с общим и биохимическим исследованием спинномозговой жидкости;
- Мультиспиральная компьютерная или магнитно-резонансная томография лимфатических узлов, органов брюшной и грудной полости.
В первую очередь при подозрении на рак крови врач назначает и производит общий и биохимический анализ крови, общий анализ мочи, коагулограмму, ионограмму, определение количества тромбоцитов в крови и пункцию костного мозга, так как именно эти лабораторные тесты позволяют понять, какой именно вид рака имеет место в конкретном случае. Далее, если по результатам лабораторных тестов заподозрен острый лейкоз, то дополнительно назначается иммунофенотипирование бластных клеток, рентген костей скелета и черепа, спинномозговая пункция, УЗИ лимфатических узлов и органов брюшной полости, трепанобиопсия, а также, при наличии технической возможности, томография. Если же по результатам лабораторных тестов заподозрен хронический лейкоз, то дополнительно назначается рентген, биопсия (записаться) лимфатических узлов, трепанобиопсия, УЗИ и томография. А если результаты лабораторных тестов свидетельствуют в пользу миеломы, то дополнительно назначается анализ крови и мочи на наличие парапротеинов, индекс пролиферации плазмоцитов, количество иммуноглобулинов в крови методом Манчини, иммунофенотипирование мононуклеаров крови, трепанобиопсия, рентген, УЗИ и томография.
Когда боль в костях появляется вместе с симптомами респираторного заболевания, врач, как правило, назначает только общие анализы крови и мочи для оценки общего состояния организма, так как других исследований не нужно, ведь диагноз и так очевиден, а после выздоровления болевые ощущения в костях пройдут бесследно.
Когда боли в костях беспокоят человека на фоне несбалансированного, неполноценного питания, голодания, редкого пребывания на солнце – врач подозревает дефицит витаминов и микроэлементов, и в такой ситуации назначает анализы крови на содержание витаминов D, В1, В12 и микроэлементов кальция, магния, калия, железа.
Когда боли в костях очень сильные, сочетаются с высокой температурой тела, нарушением функции болящей части тела (например, невозможно двинуть больной рукой, ногой и т.д.), припухлостью и покраснением в области болевой чувствительности, иногда и вытеканием гноя из свища – врач подозревает остеомиелит, и в таком случае, в зависимости от технических возможностей медицинского учреждения, назначает либо рентген, либо томографию (компьютерную или магнитно-резонансную). Других исследований, как правило, не назначается, так как диагноз очевиден и вполне подтверждается данными рентгена или томографии. Только для определения микроба-возбудителя инфекционно-воспалительного процесса в кости врач может назначить бактериологический посев отделяемого свища, посев крови на стерильность.
- Общий анализ крови;
- Биохимический анализ крови (помимо других показателей, обязательно включается определение концентрации холестерина, триглицеридов, липопротеинов низкой и высокой плотности);
- Определение в крови уровня трийодтиронина (Т3), тироксина (Т4), тиреотропного гормона (ТТГ) (записаться);
- Определение наличия антител к тиреоглобулину (АТ-ТГ) и тиреопероксидазе (АТ-ТПО);
- УЗИ щитовидной железы (записаться);
- Сцинтиграфия щитовидной железы (записаться);
- Тонкоигольная биопсия щитовидной железы (записаться).
Всегда обязательно назначаются биохимический и общий анализы крови, анализы крови на гормоны щитовидной железы (Т3, Т4) (записаться), ТТГ, АТ-ТПО и УЗИ щитовидной железы, так как этот минимальный набор исследований позволяет в подавляющем большинстве случаев поставить диагноз и понять причину повышенной активности щитовидной железы. Сцинтиграфия назначается, если имеется техническая возможность и врач желает получить дополнительные данные о состоянии органа. Тонкоигольная биопсия назначается только в случаях подозрения опухоли щитовидной железы.
Когда боли в костях сочетаются с мышечной слабостью, головными болями, переваливающейся походкой, трудностями при подъеме и ходьбе на большие расстояния, плохой памятью, землисто-серым цветом кожи, деформацией костей, частыми переломами, высоким артериальным давлением, стенокардией и синдромом красного глаза, то врач подозревает гиперпаратиреоз (повышенная выработка гормонов паратиреоидными железами), и в таком случае назначает следующие анализы и обследования:
- Общий анализ мочи;
- Содержание кальция и фосфора в моче;
- Биохимический анализ крови (мочевина, креатинин, холестерин, общий белок, альбумин, билирубин, АсАТ, АлАТ, щелочная фосфатаза, амилаза и т.д.);
- Ионограмма (кальций, фосфор, калий, натрий, хлор);
- Анализ крови на концентрацию паратгормона;
- УЗИ паращитовидных желез;
- Рентген костей скелета;
- Томография (компьютерная или магнитно-резонансная) костей скелета и паращитовидных желез;
- Денситометрия костей скелета;
- Сцинтиграфия паращитовидных желез.
При подозрении на гиперпаратиреоз обязательно назначаются все перечисленные анализы крови и мочи, а также УЗИ паращитовидных желез и рентген костей скелета, так как именно этот минимальный набор обследований позволяет и поставить диагноз, и оценить состояние костной ткани в организме. Однако, при наличии технической возможности, УЗИ дополняется магнитно-резонансной томографией или сцинтиграфией паращитовидных желез, данные рентгена – компьютерной томографией и денситометрией.
- Определение концентрации кортизола в суточной моче;
- Дексаметазоновая проба;
- Общий анализ крови;
- Биохимический анализ крови (обязательно определение уровня холестерина, калия, кальция, натрия и хлора);
- Анализ мочи на концентрацию 11-оксикетостероидов и 17-кетостероидов;
- Томография (компьютерная или магнитно-резонансная) надпочечников и гипофиза;
- Сцинтиграфия надпочечников;
- Рентген (или компьютерная томография) позвоночника и грудной клетки.
Сначала выполняется дексаметазоновая проба и определение кортизола в суточной моче, и если эти тесты подтверждают гиперкортицизм, то далее врач назначает все остальные вышеприведенные анализы и обследования с целью оценки общего состояния организма и определения причин повышенной активности коры надпочечников.
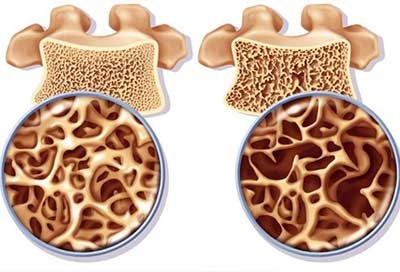
Когда отмечаются боли в костях ног, грудного и поясничного отдела позвоночника, которые сочетаются с нарушением осанки и подвижности позвоночника, частыми переломами, то врач подозревает остеопороз и назначает следующие анализы и обследования:
- Общий анализ крови;
- Биохимический анализ крови;
- Общий анализ мочи;
- Ионограмма (кальций, калий, натрий, хлор, фосфор);
- Анализ крови на Beta-Cross laps (С-концевые телопептиды коллагена I типа);
- Анализ крови на остеокальцин;
- Анализ крови на тиреотропный гормон (ТТГ), трийодтиронин (Т3), тироксин (Т4);
- Анализ мочи на концентрацию кортизола;
- Денситометрия (однофотонная, двухфотонная, ультразвуковая);
- Компьютерная томография позвоночника;
- Рентген грудной клетки (записаться).
В первую очередь обязательно назначаются общий и биохимический анализы крови, общий анализ мочи, ионограмма, денситометрия и компьютерная томография позвоночника, поскольку этот набор исследований позволяет диагностировать заболевание в подавляющем большинстве случаев. Если по результатам первоочередных анализов заподазривается патология щитовидной железы, то назначаются анализы крови на концентрацию ТТГ, Т3 и Т4. Если же, помимо симптомов остеопороза, описанных выше, человек страдает характерным ожирением с отложением жира на лице, груди и животе, то подозревается синдром Иценко-Кушинга в качестве причины остеопороза. Для его подтверждения назначается анализ мочи на кортизол. Если же первоочередные анализы и обследования не подтвердили остеопороз, так как заболевание на ранней стадии, или по причине невозможности проведения денситометрии и томографии позвоночника, то назначается анализ крови на Beta-Cross laps и остеокальцин, позволяющий все же подтвердить наличие остеопороза.

- Выслушивание тонов сердца стетофонендоскопом (записаться);
- Определение пульсации артерий на ногах;
- Измерение артериального давления;
- Биохимический анализ крови (холестерин, триглицериды, липопротеины высокой и низкой плотности);
- Коагулограмма (АЧТВ, ПТИ, МНО, ТВ, фибриноген);
- Артериография сосудов ног;
- Ангиография (магнитно-резонансной или мультиспиральной томографией) сосудов ног (записаться);
- УЗИ сосудов ног (записаться);
- Допплерография сосудов (записаться) ног;
- Реовазография (записаться) сосудов ног (для оценки скорости кровотока);
- Термография;
- Капилляроскопия (записаться);
- Функциональные пробы (термометрическая, Гольдфлама, Шамовой, паранефральная или паравертебральная блокада поясничных ганглиев) (записаться).
При подозрении на все три заболевания в первоочередном порядке врач для оценки состояния кровотока и степени выраженности патологических изменений со стороны сердечно-сосудистой системы производит измерение давления, определение пульсации артерий, высушивание тонов сердца, а также назначает УЗИ и допплерографию сосудов, артериографию и реовазографию. Если полученные результаты оказались сомнительными, то дополнительно назначается рентгеновская ангиография, позволяющая подтвердить атеросклероз и выявить степень патологических изменений при варикозной болезни. Если же ангиография не подтвердила атеросклероз, для окончательной диагностики облитерирующего эндартериита назначаются функциональные пробы, термография и капилляроскопия. Кроме того, при всех заболеваниях обязательно для оценки риска тромбозов назначается коагулограмма.
- Общий анализ крови;
- Анализ крови на С-реактивный белок;
- Анализ крови на ревмофактор (записаться);
- Рентген пораженного сустава (записаться);
- УЗИ пораженного сустава;
- Компьютерная томография пораженного сустава (записаться);
- Магнитно-резонансная томография пораженного сустава (записаться).
В первую очередь назначаются общий анализ крови, анализ на С-реактивный белок и ревмофактор, так как они необходимы для исключения воспалительной природы патологии сустава (артрита). После этого назначается рентген + УЗИ сустава, позволяющие поставить диагноз в подавляющем большинстве случаев. Если медицинское учреждение имеет техническую возможность, то рентген заменяется компьютерной томографией, дающей больше сведений о поражении тканей. В принципе, на этом, как правило, диагностика заканчивается, так как использованные методы позволяют поставить диагноз. Но если речь идет о воспалении суставной сумки, связок или сухожилий, или же человеку необходима операция на суставе, то для получения дополнительных сведений о состоянии мягких тканей и степени патологических изменений в них назначается магнитно-резонансная томография.
Когда боль в костях ног или черепа чаще беспокоит человека в ночные часы – подозревается сифилис. Для его выявления врач назначает какие-либо из следующих лабораторных анализов:
- Если на коже имеются высыпания с отделяемым, то производится микроскопия этих выделений;
- Микрореакция преципитации (МРП) с кровью (она же называется PRP-тест);
- Реакция иммунофлуоресценции (РИФ) с кровью;
- Реакция пассивной гемагглютинации (РПГА) с кровью;
- Реакция иммобилизации бледных трепонем (РИБТ) с кровью;
- Определение антител к возбудителю сифилиса в крови методом ИФА;
- Определение возбудителя сифилиса методом ПЦР (записаться) в крови, сперме, секрете простаты (записаться), мазке из уретры (записаться), влагалища, ротоглотки, спинномозговой жидкости;
- Кровь на реакцию Вассермана (RW) (записаться).
В настоящее время чаще всего назначается комбинация анализов, в которую обязательно входит МРП в сочетании с либо РИФ, либо РПГА, либо ИФА, либо ПЦР в зависимости от возможностей лаборатории медицинского учреждения. Оптимально производить анализ на сифилис (записаться) МРП + ПЦР, поскольку такая комбинация наиболее точная, но и комбинации МРП + ИФА, МРП + РИФ и МРП + РИБТ также достаточно точны и по-прежнему применяются в диагностике данного венерического заболевания. Анализ крови на реакцию Вассермана для диагностики сифилиса в настоящее время не используется, но зато именно этот тест и МРП применяют для контроля эффективности терапии, так как после излечения заболевания МРП и RW становятся отрицательными, а все другие тесты после перенесенной однажды инфекции остаются положительными на всю жизнь.
- Общий анализ крови;
- Анализ крови на С-реактивный белок;
- Анализ крови на ревматоидный фактор;
- Рентген коленного сустава (записаться);
- УЗИ коленного сустава (записаться);
- Томография коленного сустава;
- Денситометрия костной ткани.
В первоочередном порядке врач назначает анализы крови с целью исключения воспалительного характера заболевания (артрита), после чего производит рентген уже непосредственно для подтверждения диагноза болезни Осгуда-Шлаттера. Как правило, в подавляющем большинстве случаев этих исследований достаточно, и другие диагностические манипуляции не назначаются. Но если необходимо оценить состояние костной ткани (например, имеется деформация конечности и т.д.), то назначается денситометрия. Если же врач подозревает также патологические изменения в коленном суставе, то дополнительно назначаются томография и УЗИ (записаться).
Когда боль в костях голени сочетается с повышенной температурой тела, потливостью, ознобом, и при этом в недавнем прошлом был контакт с платяными вшами – врач подозревает волынскую лихорадку, и назначает анализ крови на наличие риккетсий методами РСК (реакция связывания комплемента), РА (реакция агглютинации), РИГА (непрямая гемагглютинация), РИФ (реакция иммунофлуоресценции) или ИФА (иммуноферментный анализ). Могут назначаться все методы или только некоторые, в зависимости от возможностей лаборатории учреждения.
Когда человека беспокоят клюющие интенсивные боли в ребрах и за грудиной, усиливающиеся при движениях грудной клетки (кашле, чихании, дыхании и т.д.), отдающие в руку, шею и лопатку, сочетающиеся с веретенообразной припухлостью в зоне соединения ребер с грудиной, то подозревается синдром Титце, и врач назначает следующие анализы и обследования:
- Общий анализ крови;
- Биохимический анализ крови;
- УЗИ грудной клетки (записаться);
- Рентген грудной клетки;
- Магнитно-резонансная томография грудной клетки (записаться);
- Компьютерная томография грудной клетки;
- Сцинтиграфия грудной клетки;
- Биопсия веретенообразного выпячивания.
В первую очередь назначаются общий и биохимический анализы крови, а также УЗИ, которых в подавляющем большинстве случаев вполне достаточно для диагностики заболевания. Однако, при наличии технической возможности, дополнительно может назначаться компьютерная или магнитно-резонансная томография, позволяющие исключить опухолевое образование в области грудной клетки и еще раз подтвердить синдром Титце. Если же результат УЗИ оказался сомнительным, то в обязательном порядке для исключения или выявления опухоли в костях назначается либо рентген, либо томография, либо сцинтиграфия. Если результаты томографии, рентгена или сцинтиграфии позволяют заподозрить опухоль, то назначается биопсия.
Если в ребрах периодически возникает или постоянно присутствует стреляющая, колющая боль, усиливающаяся при перемене позы, чихании, кашле, дыхании, не усиливающаяся со временем, врач ставит диагноз межреберной невралгии, который не требует подтверждения при помощи диагностических тестов. Однако для выяснения причины раздражения нервов, выяснения того, какие органы сдавливают нервные волокна, а также для подбора оптимальной тактики терапии врач может назначить рентген или томографию (компьютерную или магнитно-резонансную) грудной клетки. Для изучения скорости передвижения импульса по нерву врач может назначить электронейрографию.
Когда человек страдает от болей в костях черепа, которые сочетаются с тошнотой, головокружениями, шумом в ушах, двоением и потемнением в глазах, ухудшением слуха, расстройством пространственной ориентации, а также болям в затылке, висках, шее, усиливающимися при наклонах – врач подозревает шейный остеохондроз и назначает следующие анализы и обследования:
- Рентгенография позвоночника (записаться);
- Компьютерная томография головного мозга (записаться) и позвоночника;
- Электроэнцефалография (ЭЭГ) (записаться);
- Реоэнцефалография (РЭГ) (записаться).
Обычно сначала врач назначает рентген, но если имеется техническая возможность, то его заменяют томографией. И рентген, и томография позволяют поставить диагноз остеохондроза, и на этом в большинстве случаев обследование заканчивается. Но если человека сильно беспокоят головокружения, тошнота, потеря пространственной ориентации, то дополнительно для оценки кровотока и активности тканей мозга назначаются электроэнцефалография и реоэнцефалография.
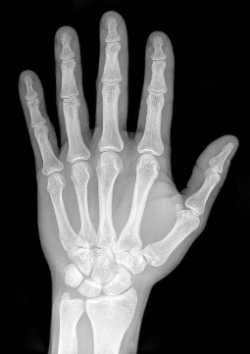
- Общий анализ крови;
- Анализ крови на С-реактивный белок и ревмофактор;
- Биохимический анализ крови (общий белок, белковые фракции, серомукоид, сиаловые кислоты);
- Анализ крови на концентрацию иммуноглобулинов IgG, IgA;
- Анализ крови на циркулирующие иммунные комплексы (ЦИК);
- Увеличивающий рентген кисти (записаться);
- УЗИ кисти (записаться);
- Томография (компьютерная и магнитно-резонансная) кисти;
- Пункция суставов (записаться) кисти с анализом внутрисуставной жидкости.
В первую очередь врач назначает все перечисленные анализы крови. Если они оказываются в норме, то речь идет об остеоартрозе, и в таком случае для его подтверждения и оценки состояния тканей суставов кисти врач назначает рентген и УЗИ, а при наличии технической возможности – и томографию. Если же в крови повышен уровень иммуноглобулинов и ЦИК, но отсутствует ревмофактор, то речь идет об артрите неревматоидного характера, и тогда врач для оценки состояния тканей сустава назначает рентген и пункцию для получения внутрисуставной жидкости для анализа. Когда же в крови имеется ревматоидный фактор и С-реактивный белок – речь идет о ревматоидном артрите, и в таком случае врач назначает рентген и пункцию. Если нужно оценить тонкие изменения в мягких тканях сустава при ревматоидном артрите, то дополнительно назначается магнитно-резонансная томография.
В принципе, боли в костях, как и любой другой болевой синдром, можно снять при помощи обычных обезболивающих таблеток и уколов. При травмах используют разогревающие мази и гели, при воспалительных процессах – противовоспалительные средства.
Но все это не решает основную проблему. Для того, чтобы устранить первопричину боли в костях, нужно посетить врача, пройти обследование, после чего будет поставлен диагноз и назначено лечение.
Обычно при болях в костях и суставах в первую очередь стоит посетить хирурга, ортопеда, ревматолога или травматолога.
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник
Боль в руке (брахиалгия) — это распространённая жалоба, которая является симптомом самых разных заболеваний.
Для постановки диагноза важно знать характер боли: ноющий, тупой, стреляющий, пульсирующий, пронизывающий, постоянный, периодический, со жжением, с онемением.
Брахиалгия может быть правосторонней, левосторонней или смешанной. Иногда боль пронизывает верхнюю конечность целиком, иногда только отдельную часть ( плечевой сустав, предплечье, кисть, запястье или пальцы).
Боли в руках часто сопровождаются сосудистыми, вегетативными или трофическими патологиями. Это объясняется особенностями строения плечевого пояса и верхних конечностей.
Любой симптом – сигнал организма о том, что нарушен какой-либо орган, отдел или целая система. Чтобы узнать, почему возникает боль в руке у ребёнка, нужно исключить некоторые заболевания. Пройдите своевременную диагностику, уточните, отчего появилась брахиалгия и как быстро и эффективно улучшить состояние вашего чада.
Перечень заболеваний при котором встречается боль в руке у детей:
- травмы (вывихи, растяжения, ушибе, переломы);
- артрозы;
- артриты;
- плечевой плексит;
- воспалительные заболевания костно-мышечной ткани;
- невралгическая амиотрофия;
- туннельный синдром;
- заболевания сердечно-сосудистой системы;
- протрузии и грыжи межпозвоночных дисков.
Если боль сильная, постоянная или часто повторяющаяся, то не стоит заниматься самолечением или ждать, когда боль пройдёт. Лучше обратиться к врачу. Хотя в некоторых случаях боль в руке- признак нормального развития опорно-двигательного аппарата.
Лечением брахиалгии у детей должен заниматься только квалифицированный специалист. Только врач может сказать вам, чем лечить боль в руке у ребёнка, как избавиться от осложнений боли в суставах и предотвратить её появление в дальнейшем. На вопрос о том, что делать, если у ребёнка любого возраста возникла боль в верхних конечностях, могут ответить следующие врачи:
Для точных данных необходимо будет сдать анализы крови и мочи, пройти УЗИ и рентген-исследование.
Если обследования и посещение всех специалистов не выявят заболевания, значит у ребёнка идёт естественный процесс развития опорно-двигательного аппарата.
Если же помимо суставной боли обнаружены другие симптомы то скорее всего будет поставлен диагноз. Лечение будет зависеть от диагноза, степени тяжести, возраста ребёнка и иных индивидуальных особенностей.
Вооружайтесь знаниями и читайте полезную информативную статью о заболевании боль в руке у детей. Ведь быть родителями – значит, изучать всё то, что поможет сохранять градус здоровья в семье на отметке «36,6».
Узнайте, что может вызвать недуг , как его своевременно распознать. Найдите информацию о том, каковы признаки, по которым можно определить недомогание. И какие анализы помогут выявить болезнь и поставить верный диагноз.
В статье вы прочтёте всё о методах лечения такого заболевания, как боль в руке у детей. Уточните, какой должна быть эффективная первая помощь. Чем лечить: выбрать лекарственные препараты или народные методы?
Также вы узнаете, чем может быть опасно несвоевременное лечение недуга боль в руке у детей, и почему так важно избежать последствий. Всё о том, как предупредить боль в руке у детей и не допустить осложнений.
А заботливые родители найдут на страницах сервиса полную информацию о симптомах заболевания боль в руке у детей. Чем отличаются признаки болезни у детей в 1,2 и 3 года от проявлений недуга у деток в 4, 5, 6 и 7 лет? Как лучше лечить заболевание боль в руке у детей?
Берегите здоровье близких и будьте в тонусе!
источник

Содержание статьи:
В диагностике причины боли в запястье имеет большое значение не только её наличие, но и характер боли, значительное усиление, например, по ночам или при нагрузке на запястье, чувство онемения в кисти или предплечье, наличие хруста при движении, отека, кровоподтеков, имевшие место травматичные ситуации – падения, удары и т.д.
Как правило, человек точно знает, что послужило причиной боли – это удар по запястью, резкое перерастяжение или падение с опорой на него.
- Отек тканей запястья.
- Синяки.
- Похрустывание.
- Деформация руки в области запястья.
- Ограничение подвижности.

Наиболее часто при травмах повреждаются ладьевидная или полулунная кости.
Диагностика и лечение травмы запястья необходимы даже в случае не очень выраженных симптомов (например, незначительного отека и некоторого ограничения движений). Застарелые переломы костей могут привести к ограничению или полной неподвижности руки в запястье.
При растяжении и вывихе в запястье у человека также наблюдается отек тканей и невозможность совершать определенные движения рукой
- Боль в запястье по причине чрезмерных нагрузок на руку.
Такие боли возникают после силовых занятий спортом или тяжелой физической работы.
Виды спорта, в которых наиболее часто травмируются запястные суставы и связки – теннис, гребля, метание копья\ядра, бокс, гольф.
В результате многократно повторяющихся поворотов в запястье, рывков, в сочетании с сильной нагрузкой, возникает тендинит – воспалительный процесс в сухожилиях.
Из-за анатомической особенности запястья сухожилия в нем проходят через узкий канал, и достаточно даже небольшого воспаления или отека для появления боли.
- Невозможность захватывать или удерживать пальцами какой-либо предмет.
- Ощущение потрескивания в области запястья, которое сопровождает движения пальцами.
- Боль возникает в области сухожилий, на тыльной стороне запястья, и распространяется по ходу сухожилий.
Отеков при тендините может и не быть.
Диагностика тендинита основывается на констатации характерных для него симптомов – потрескивании сухожилия, характере боли, слабости в конечности. Для уточнения диагноза и для исключения травматических повреждений иногда требуется рентгендиагностика.
Так называемый синдром запястного канала чаще всего возникает при склонности человека к отекам, при быстром наборе массы тела, а также при сдавлении этой области возникшими гематомами или опухолями.
Как известно, беременных, особенно во второй половине периода ожидания малыша, часто беспокоят отеки – это и является причиной возникновения синдрома запястного канала у будущих мам.
Отечные ткани сдавливают срединный нерв, возникают неприятные ощущения и боль в области запястья. Боль может сопровождаться подергиваниями отдельных мышц кисти (или пальцев), ощущений пульсирования, мурашек, холода, зуда, жжения, онемения в руках, неспособностью удерживать предметы кистью. Неприятные ощущения затрагивают поверхность ладони под большим, указательным и средним пальцами. Симптомы усиливаются в ночное время.
Данные симптомы могут быть выражены очень слабо и возникать время от времени, а могут принести серьезный дискомфорт. У большинства будущих мам синдром проходит бесследно при рождении малыша.
Диагностика синдрома запястного канала основывается на осмотре пациента, для этого врач простукивает конечность по направлению нерва, выполняет тест на возможность движений, сгибания\разгибания руки в запястье. Иногда для постановки точного диагноза есть необходимость выполнить электромиографию.
- Боль в запястье вследствие профессиональных заболеваний или определенных систематических занятий
1. Туннельный синдром у людей, много работающих на компьютере, а также у пианистов, телеграфистов, портных.

При этом отмечается ослабление захвата предметов кистью, невозможность долго удерживать в руке предметы или переносить, например, сумку в руке.
Сдавливанию нерва запястного канала способствуют также межпозвонковые грыжи и остеохондроз.
Можно избежать возникновения вышеописанных симптомов, если регулярно выполнять гимнастику при работе за компьютером.
2. Стенозирующий теносиновит или тендовагинит у пианистов, при работе на компьютере или мобильном телефоне, при выкручивании мокрого белья или мытья полов вручную тряпкой.
Для развития теносиновита достаточно регулярно заниматься вышеуказанными видами деятельности.
- Очень сильная боль в запястье и области кисти, особенно большого пальца.
- Отек ладонной подушечки под большим пальцем, её покраснение и болезненность.
- Невозможность совершать движения большим пальцем, обхватывать предметы кистью и удерживать их.
- Со временем под кожей можно прощупать рубцовую ткань, которая образуется в результате воспаления и уплотняется.
Диагностика тендовагинита основана на специфических для него симптомах – при отведении большого пальца боли нет, но при сжимании кулака боль ощущается в шиловидном отростке и по направлению к локтю.
Существует также болезненность при надавливании на область шиловидного отростка.
3. Болезнь Кинбека, или аваскулярный некроз костей запястья, как профессиональное заболевание у работающих с отбойным молотком, топором, молотом, столярным инструментом, а также крановщиков.
Причиной болезни Кинбека может служить перенесенная травма запястья, или же много микроповреждений с течением времени, которые мешают нормальному кровоснабжению костных тканей запястья и, как следствие, являются причиной их разрушения.
Заболевание может развиваться в течение нескольких лет, то обостряясь болью, то затухая полностью. В активной фазе болезни боль не прекращается ни днем, не ночью, усиливается при любой работе рукой или движениях.
- Рентгенографияя.
- МРТ.
- Боль в запястье, как следствие заболеваний или состояний организма.
- Воспалительные процессы в костной ткани и суставах – артрит, остеоартрит, туберкулез, псориаз.
- Отложение «солей» — подагра или псевдоподагра.
- Заболевания и травмы позвоночника, спинного мозга – переломы, межпозвонковые грыжи, опухоли и т.д.
- Инфекционные заболевания – бруцеллез, гонорея.
- Анатомические особенности.
- Болезнь Пейрони.
- Гигромы или кисты сухожильного влагалища.
- Заболевания сердечнососудистой системы, отдающие болью в руку.
- Контрактура Фолькмана, нарушающая кровообращения в руке.
- Сильный или долго не проходящий отек запястья и кисти.
- Деформация руки в запястье.
- Боль длится больше двух дней.
- Слабость в руке, невозможно выполнять движения и удерживать предметы.
- Боль сопровождается болью за грудиной, одышкой, нарушением дыхания, болью в позвоночнике, сильной головной болью.
- Боль усиливается в ночное время, после нагрузки на руку, любой работы или занятий спортом.
- Движения в суставе ограничены, руку в запястье невозможно разогнуть, повернуть и т.д.
- Если вы уверены, что запястье болит в результате травм и повреждений, то идти необходимо к хирургу.
- При хронической длительной боли в запястье разбираться в её причинах должен терапевт.
- По показаниям терапевт может направить на консультацию к ревматологу или артрологу.
После всех диагностических процедур и при постановке диагноза терапевт, возможно, направит вас также к остеопату.
источник

