Добрый день! Подскажите пожалуйста!
Мне сделали укол в плечо (расшибла коленку, обычный укол от заражения крови) – при уколе свело руку, и уже две недели как я не могу ее поднимать – острая боль. Что-то задели? нерв? как долго это будет проходить и чем можно ускорить процесс?
Не знаю, что с вами, и что за укол вам делали (возможно, прививку от столбняка?), но попробуйте диклофенак/вольтарен/НАЙЗ в виде мази/геля на больное место, несколько дней, два раза в день. Скорее всего, поможет.
Специальная вакцина эффективно используется для иммунизации людей всех возрастных категорий: от младенцев до стариков. Особенно важна вакцинация беременных женщин, это дает гарантию того, что малыш не заразится еще в утробе матери. Ведь будущая мама в период беременности особенно подвержена риску заражения различными инфекциями и наиболее уязвима. Поэтому не удивляйтесь, если после прививки от столбняка болит место укола — это вполне естественная реакция.
Обычно вакцина от столбняка вводится с помощью инъекции в дельтовидную мышцу (плечо). Если вам в детстве не сделали прививку от столбняка, вы должны начать с трех доз первичной серии – первая доза быть сочетанием три-в-одном, она защищает от столбняка, дифтерии и коклюша. Комбинированная прививка от столбняка, коклюша и дифтерии называется АКДС. За рубежом она называется Tdap.
Кстати, только что подумал, что возможно Вам будет интересно прочитать про побочные эффекты после вакцинации от бешенства. Это так, на всякий случай…
Важно также понимать, что побочные эффекты прививки от дифтерии могут возникнуть при некомпетентном проведении процедуры врачом. Это случается редко ,но, все же, иногда случается.
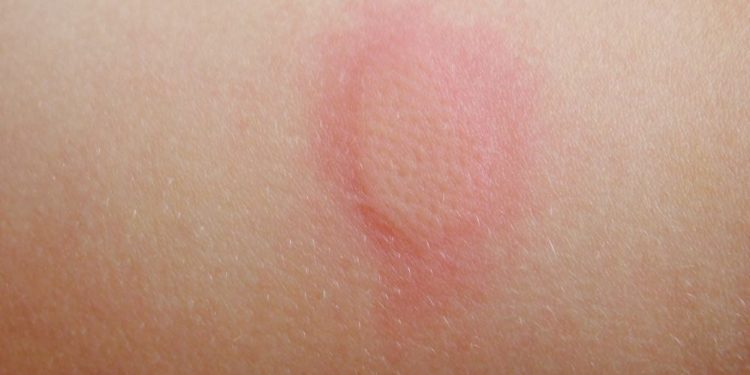
Нередко наблюдается уплотнение и покраснение в месте укола. Нормой является уплотнение диаметром 2 см, в редких случаях оно достигает 8 см. Может повыситься температура тела до 38-39 градусов. Чтобы шишка рассосалась нужно прикладывать к ней стерильный бинт с Левомеколем. В легких случаях достаточно на месте укола закрепить гипоаллергенный лейкопластырь. Во избежание аллергических реакций после вакцинации назначают прием антигистаминных средств, например, Супрастин.
Возможные реакции организма человека в ближайший период после прививки:
- место укола опухло, покраснело и заметно уплотнилось, при касании присутствуют болезненные ощущения;
- общее состояние либо гиперактивное, либо сонное и пассивное;
- головная боль, возможно повышение температуры тела.
Иммунопрофилактика-2000,
под ред. Таточенко В.К., Озерецковский Н.А. 2000
Бактерийные,
сывороточные и вирусные лечебно-профилактические
препараты. Справочник под ред.
Озерецковского Н.А. 2000
Прививки делаются по календарю или тогда когда врачам это удобно? …
Поставили ребёнку првивку АКДС, после чего появилась опухоль, а после прививка загноилсь. Что это может быть? Может быть просто сами врачи занесли заразу?…
Моему ребенку 2,5, у нас порок сердца. Можно ли нам делать прививку АКДС? …
Моему сыну 2 года, АКДС не делали потому, что рано начал зарастать родничок, невропатолог не разрешил. Сейчас со стороны невропатолога противопоказаний нет, но ребенок начал часто простужаться,…
показать следующие вопросы
У ребенка ППЦНС. Сделали прививку АДС. Повышения температуры не было. Была странная реакция, которую невролог назвал судорожной готовностью организма, но сказал продолжать, так как противопоказаний…
У меня были тяжелые роды, у ребенка сильная асфиксия и отек мозга, три дня жил под аппаратом искусственного дыхания. Мейчас нам 4,5 мес. Из всех прививок нам успели сделать только одну вакцины…
мне сказали принимать после АКДС парацетамол и супрастин. как лучше перемешивать или по отдельности? …
Когда нам делали привики АКДС+ полиомиелит всегда была температура повышенная выше 38,когда раздельно то проходило всё хорошо.Почему?Ревокцинация-это что?Если на прививки АКДС+Полиомиелит…
подскажите пожалуйста в возрасте 33 лет, могут ли быть осложнения на прививку АКДС. и какие есть меры защиты? мне была поставлена прививка, но кажется, что появились побочные эффекты….
После ревакцинации АКДС (ребенку1,7) через шесть часов стал пукать с пеной и прозрачной жидкостью. Это не опасно?…
Малышу 3 мес и 1 неделя. Легкий насморк. можно ли делать прививку АКДС? …
На момент проведения прививок нам с педиатром очень повезло. Она не допускала деток даже с очень легким начинающимся насморком, сразу медотвод. За что ей огромнейшее спасибо!! Сейчас у нас другой…
Скажите пожалуйста, может ли быть рвота и понос на 3 прививку АКДС через несколько часов, температура 36,9…
было ли у кого, что после прививки АКДС ребенок не мог встать на ножку? …
источник
Современные вакцины, в отличие от препаратов предыдущих поколений, вызывают гораздо меньше осложнений. Прививки в руку ставят в основном аппаратом, иногда обычным уколом.
Однако иногда возникает ряд побочных эффектов, которые не особо опасны, но доставляют немало неприятных минут.
К ним относится и боль в руке вакцинации.
Чаще всего, неприятныу симптомы появляются не сразу, а через некоторое время.
- Сперва пациента начинает беспокоить боль: слабая вначале, постепенно она нарастает и из точки укола распространяется по всей руке.
- Зона укола краснеет и воспаляется, кожа становится горячей на ощупь.
- Иногда на месте инъекции появляется припухлость, реже – абсцесс. Если отек не превышает 4-5 см в диаметре и спадает через 2-3 дня – беспокоиться повода нет.
- Чувствительность конечности нарушается, рукой больно шевелить.
Все вышеописанные симптомы называются поствакцинальными реакциями и не требуют особого лечения, но только в том случае, если через 2-3 суток после процедуры пациент приходит в норму.
Причин может быть несколько:
- Если у пациента есть аллергия на вводимый препарат. Помимо боли могут отмечаться и другие симптомы: крапивница, зуд, повышение температуры, отек гортани, в тяжелых случаях – анафилактический шок. Прививку от гриппа нельзя делать людям, страдающим от аллергии на куриный белок.
- Образование синяка. Если укол был сделан неумело и иголка попала в мягкие ткани, задев крупный сосуд и полость вены, на коже появляется гематома.
- При использовании тупой иглы есть риск образования тромба с последующим воспалением – тромбофлебитом. Помимо режущей боли в месте укола, пациент жалуется на высокую температуру и нарушение подвижности конечности.
- Повреждение нерва во время процедуры может привести к невриту.
- Рука может ныть, если медработник использовал для укола старую иглу, которая сломалась во время процедуры и повредила мягкие ткани.
- Образование абсцесса. Этот острый воспалительный процесс сопровождается не только повышением температуры, но головокружением, слабостью, образованием полости с гнойным содержимым. Причина развития гнойника – проникновение в ранку вирусов и бактерий (чаще всего стафилококков и стрептококков) из-за нарушения целостности асептических повязок или некачественной стерилизации используемых инструментов.
ВНИМАНИЕ! Вакцинирование, конечно же, не сравнить с операцией, но поберечь все же стоит. Избегайте ситуаций, при которых место укола может травмироваться или запачкаться. Особо проследите за детьми. Не носите тесную одежду из синтетических тканей, царапающую кожу или тесную. Не мочите конечность и не расчесывайте место укола – так можно занести инфекцию. Откажитесь на некоторое время от спиртного и не посещайте места массового скопления людей.
Если рука болит более 3-х дней, гноится и плохо функционирует – обратитесь за консультацией к доктору. Назначенная им медикаментозная терапия может включать в себя:
- Раствор «Димексид» (смешивают со спиртом и делают компрессы на больное место).
- Гепариновая мазь (быстро снимает боль и воспалительный процесс).
- Мазь Вишневского (наносят толстым слоем на зону поражения под стерильную повязку).
В особо тяжелых случаях назначают заживляющие мази («Траумель»), противоотечные мази («Меновазин», «Троксерутин»), обезболивающие препараты («Анальгин», «Нурофен»), антибиотики и антигистаминные средства.
Нарыв на пальцах рук – распространенная проблема, возникающая вне зависимости от возрастной и половой принадлежности человека. Нарыв чаще всего располагается в области…
Народная мудрость хранит немало рецептов, способных помочь, но важно помнить, когда и каким можно воспользоваться.
- Воспаление и отек помогает снять йодная сетка. Обмакните ватную палочку в жидкость и нарисуйте сетку на месте укола. Делайте так 2-3 раза в сутки.
- Возьмите несколько свежих листьев капусты, разомните как следует, чтобы обильно выступил сок, приложите массу к зоне укола и прикройте марлевой повязкой на 15-20 минут.
- Одну ложку растопленного сливочного масла смешайте с таким же количеством меда, добавьте куриный желток и размешайте как следует. Сформируйте из смеси лепешки и прикладывайте к больному участку, предварительно разогрев каждую. Сверху обязательно утеплите марлей или целлофановым пакетом. Делайте такой компресс каждый день на 2-3 часа (7-10 дней).
- Хорошо помогает алоэ. Можно выдавить сок или же приложить к воспаленному месту свежий листок.
- Приложите к зоне поражения половинку свежего картофеля или компресс из разжеванного ржаного хлеба с сахарным песком.
ВНИМАНИЕ! Медовые компрессы можно использовать даже детям и беременным женщинам. Небольшое количество меда растапливают на водяной бане, смешивают с горстью муки и получившуюся массу накладывают на кожу. Она должна быть очень теплой, но не горячей. Время компресса – 20-30 минут. Можно подложить между кожей и массой тонкий слой марли, чтобы не обжечься. Прогревать место укола можно только в том случае, если есть болезненность, но отсутствует воспаление.
Прививка – распространенная медицинская манипуляция, через которую хоть раз да проходил каждый человек. Большинство пациентов забывают об этом сразу, у других возникают некоторые осложнения. Но не стоит впадать в панику – с ними легко можно справиться.
источник
Иногда у людей болит рука от прививки от гриппа. В норме конечность, в которую вводилась инъекция, не должна сильно болеть. Возможен небольшой дискомфорт, локализующийся в месте укола. При возникновении такой симптоматики необходимо незамедлительно обратиться к врачу.
Существует несколько различных средств, применяющихся для предотвращения заражения. Принцип их действия различен.
Живые варианты содержат в своем составе ослабленные микроорганизмы, вызывающие заболевание. Организм легко справляется с ними, вырабатывая антитела, уничтожающие возбудителя. При этом формируется иммунитет к простудным заболеваниям. Инактивированные вакцины содержат умерщвленный вирус. Они производятся с помощью выращивания вируса, позже обезвреженного формальдегидом или другими химикатами, на эмбрионах курицы.
Когда специальные антитела будут выработаны, организм быстрее уничтожит возбудителя гриппа.
Человек или избежит инфекции, или переболеет в более легкой форме без тяжелых осложнений.
Скорость возникновения иммунной защиты зависит от вакцины. Рекомендуется ознакомиться с инструкцией. Срок действия вакцинации также будет различным при использовании разных средств.
Имеются противопоказания для проведения. Нельзя прививаться при беременности в первом триместре, ребенку до 6 месяцев, при инфекционном заболевании, обострении хронических патологий.
Причины болей в месте введения инъекции могут быть различными.
Возможна аллергическая реакция на компоненты препарата. Часто сопровождается повышением температуры тела, крапивницей, зудом, отеком гортани. Изредка наблюдают анафилактический шок. Возможны как легкие побочные эффекты, так и опасные осложнения.
Если техника проведения укола была нарушена, игла задела крупный кровеносный сосуд, тоже появятся неприятные ощущения. При этом возникнет синяк в месте укола.
В случаях когда для введения вакцины применялась тупая игла, может образоваться тромб. После этого возникает воспалительный процесс, сопровождающийся сильной режущей болью, снижением подвижности руки, гипертермией.
Если был поврежден нерв, разовьется неврит.
При использовании старой иглы возможны поломки. Из-за этого могут быть повреждены мягкие ткани. При этом возникает ноющая боль.
Если в ранку проникнут патогенные микроорганизмы, может начаться острый воспалительный процесс, абсцесс, при котором болит плечо после прививки от гриппа. Температура сильно повышается, возникает слабость. У больного кружится голова, образуется полость, наполненная гноем.
Если после прививки от гриппа опухла рука, болевые ощущения не проходят в течение 3 суток и более, образовался сильный отек, наблюдается нагноение и снижение подвижности, необходимо обратиться к доктору. Врач определит причину возникновения осложнения, назначит медикаментозную терапию.
Нередко прописывают Димексид. Раствор смешивают со спиртом и делают компресс, который нужно приложить к пораженной области. Прописать могут гепариновую мазь, устраняющую воспаление и избавляющую от болезненности. Мазь Вишневского наносят толстым слоем на место укола, после чего покрывают плотной повязкой.
В тяжелых случаях применяется другая терапия. Используются более мощные препараты. Из заживляющих мазей применяют Траумель. Если конечность распухла, нужны противоотечные препараты: Меновазин, Троксерутин. Анальгин и Нурофен помогают уменьшить интенсивность боли. Кроме того, могут быть назначены антибактериальные препараты, при аллергии — антигистаминные лекарства.
Дополнить медикаментозное лечение можно применением рецептов народной медицины. Необходимо предварительно проконсультироваться у врача. Поможет алоэ: следует выдавить сок на сложенную в несколько раз марлевую повязку или приложить к месту поражения свежий лист.
Рекомендуется использовать и компрессы из свежих листьев белокочанной капусты, прикладывать которые к месту введения инъекции нужно на 15-20 минут. Эффективна йодная сетка: нужно рисовать ее 2-3 раза в сутки для устранения отечности.
источник
В последнее время мы все чаще сталкиваемся с теми детскими инфекциями, о которых не вспоминали уже более двадцати лет. Такое стало возможным по причине нежелания многих родителей прививать своих малышей. Зачастую это нежелание связано с мифами о многочисленных осложнениях после проведения вакцинации. Однако в подавляющем большинстве случаев такая информация совершенно не соответствует действительности. Многие поствакцинальные реакции являются допустимыми и не требуют специального лечения.
Я мама трехлетнего малыша. Все прививки, положенные по возрасту, мы делаем в обязательном порядке. Не всегда все проходит гладко, и реакции на вакцинацию каждый раз бывают разные. Поэтому я хочу рассказать о своем опыте постановки прививки в руку. Надеюсь, что мой случай подскажет молодым мамам, что делать, если у ребенка после прививки болит рука.
Если после прививки, проведенной в лечебном учреждении с соблюдением всех условий, ощущается незначительная боль, а также отмечается покраснение, припухлость или уплотнение в месте укола, то это считается допустимым. Перечисленные симптомы являются следствием специфической реакции тканей на вводимые вакцины. Более подробно, возможные последствия вакцинации разберем после того, как вспомним, какие прививки ставят в руку.
В родильном отделении на 3-5 день делают прививку от туберкулеза вакциной БЦЖ. Место укола – левое плечо на границе верхней и средней трети.
Прививки АКДС, для профилактики полиомиелита, гемофильной инфекции, гепатита типа В, кори, краснухи, паротита в последнее время рекомендуют делать в бедро. Считается, что у маленьких детей это оптимальное место для таких манипуляций.
Последующие прививки в руку будут ставиться уже после двухлетнего возраста.
Тактика родителей в случае появления болей должна определяться степенью выраженности болевых ощущений. С этим часто бывают сложности, особенно, если ребенок еще не разговаривает. Болевой порог у всех детей разный, и каждый реагирует на боль по-своему, и здесь главное – не паниковать. Если в месте укола нет значительной припухлости, красноты, а боль появляется или усиливается при надавливании, то ничего страшного нет.
Постарайтесь избегать определенных положений и игр, способных привести к травматизации места инъекции. Ни в коем случае не следует согревать место укола и прикладывать какие-либо компрессы. Также не рекомендуется использовать тесную одежду или вещи из синтетических тканей, плохо пропускающих воздух. Если боль не усиливается, а ребенок отвлекается на игры и спокойно спит, то просто наблюдайте. В большинстве случаев болевые ощущения самостоятельно проходят в течение нескольких дней.
Когда на месте инъекции вы обнаружили кровоподтек, в этом также стоит прибегнуть к выжидательной тактике. Подобные проявления являются следствием повреждения мелких сосудов при постановке прививки. Если размеры кровоподтека не увеличиваются, нет значительного отека и резких болей, то в таких случаях помощь не требуется. Это место не следует растирать, согревать или прикладывать к нему холод. В первые сутки желательно обеспечить руке покой и не вовлекать ребенка в слишком подвижные игры. Синяк самостоятельно рассосется без вашей помощи.
Появление покраснения в месте укола после постановки прививки возможно и допустимо. В официальных инструкциях к вакцинам покраснение отнесено к часто встречающимся поствакцинальным реакциям. Указанный признак развивается обычно в первые двое суток и не требует специфического лечения. В первые 1-2 дня постарайтесь не мочить руку. Также не следует ничего прикладывать на область покраснения. Как и в случае гематомы, старайтесь оградить руку от механических повреждений. Одежда, соприкасающаяся с местом постановки укола, должна быть из натуральных тканей.
Припухлость относится к частым поствакцинальным симптомам. Обычно отек не превышает 5 см в диаметре и появляется в первые 24-48 часов. Рекомендации в этом случае стандартные: избегать механического воздействия, не греть, не растирать, ничего не прикладывать, не мочить первые сутки. Припухлость должна самостоятельно исчезнуть за 4-5 дней.
Если после постановки прививки в руку у вашего малыша на месте укола появилось небольшое уплотнение, то волноваться не следует. Уплотнение в пределах 2-х см считается допустимой реакцией на введение вакцины. Как и в случае с покраснением и отеком, это необязательная, но вполне закономерная реакция тканей организма на чужеродный белок. Все перечисленные выше ограничения актуальны и для этого вида побочного действия прививок. Основные правила поведения для родителей в этом случае – спокойствие и наблюдение.
Одной из распространенных жалоб, возникающих после похода в детскую поликлинику для проведения прививки, является гипертермия. Повышение температуры тела до 38-38,5 градусов также причисляют к частым нежелательным симптомам, появляющимся после вакцинации. Мама должна быть готова к такой ситуации. Если превышена отметка в 38 градусов, то ребенку необходимо дать парацетамол или ибупрофен. Какая форма лекарства будет использована – свечи, сироп или таблетки, зависит от возраста малыша. Чтобы нормализовать температуру тела ребенка, обычно бывает достаточно одного или двух приемов жаропонижающих средств.
Лихорадка возникает, как правило, в первые 48 часов. Если она проходит самостоятельно или после приема перечисленных препаратов, осмотр ребенка специалистом не требуется. Если же показания на градуснике превышают 39-градусную отметку, не снижаются после приема жаропонижающих средств или сопровождаются другим симптомами (рвота, судороги), необходимо обращение к врачу.
Прочитав статью, некоторые мамы могут подумать, что тактика выжидания слишком опасна. И, если у ребенка после прививки болит рука, появился отек или лихорадка, то сидеть, сложа руки, недопустимо. Но прививки делаются для того, чтобы выработать иммунитет к опасным болезням, а этот процесс для организма ответственный и напряженный.
Перерыв горы информации, я пришла к выводу, что бежать в больницу нужно при чрезмерных реакциях: выраженном отеке и покраснении в месте инъекции, высокой температуре, не снижающейся от действия медикаментозных средств, рвоте, судорогах.
источник
Именно благодаря вакцинации, которую ввели как обязательную для всех детей с 60-х годов XX века прошли изменения в структуре заболеваемости на планете. С лица Земли стерлись такое страшные заболевания, как натуральная оспа и чума, детей перестали «косить» полиомиелит и дифтерия. Вместо них возникли новые проблемы, связанные с качеством и транспортировкой самих вакцин, а также – с изменением иммунных реакций современных детей. Тем не менее, из 14 миллионов смертей от инфекций около 25% можно было бы избежать при проведении своевременной вакцинации.
Особенно распространена проблема отказа от прививок из-за постоянных публикаций в СМИ об осложнениях поствакцинального периода. Но она значительно преувеличена: часто за осложнения после прививок принимают простудное заболевание, кишечную инфекцию или другую болезнь, которая совпала с выполнением вакцины. Это снижает доверие, дискредитирует прививки как средство иммунизации.
Конечно, плохо, если ребенок перенесет то заболевание, от которого сделали прививку. С другой стороны, это является гарантией того, что оно будет перенесено в более легкой форме, чем если бы он встретился с тем возбудителем, который специально ослабили или убили для подготовки иммунитета, вживую. Вывод ученых, изучающих прививки и их влияние на организм, следующий: не отказывайтесь от выполнения прививок, но:
- тщательно обследуйте ребенка перед ее выполнением;
- поинтересуйтесь, какой вакциной, чьего производства будет выполняться иммунопрофилактика, и ознакомьтесь с ее составом. В некоторых случаях существуют альтернативы вакцинам, прошедшие лучшую очистку или имеющие другие консерванты.
О причинах возникновения реакций и осложнений после прививки, о том, что после прививки можно, а что запрещено, что является нормой, а что требует срочного вмешательства, мы и поговорим.
Приведем официальные данные Американского министерства здравоохранения о влиянии вакцинации на здоровье населения
| Заболевание | Сколько человек болело в год до вакцинации | На сколько % снизилась заболеваемость | Сколько зарегистрировано поствакцинальных осложнений |
| Дифтерия | 175 885 | 99,99 | 2 |
| Корь | 503 282 | 99,98 | 108 |
| Свинка (эпидпаротит) | 152 209 | 99,80 | 226 |
| Коклюш | 147 271 | 96,30 | 5 420 |
| Полиомиелит | 16 316 | 100,0 | |
| Краснуха | 47 745 | 99,95 | 20 |
| Врожденная краснуха | 823 | 99,8 | 2 |
| Гемофильная инфекция типа B у малышей до 5 лет | 20 000 | 98,6 | 290 |
| Столбняк | 1 314 | 97,9 | 27 |
| Всего случаев инфекционной патологии | 1 064 854 | 99,43 | 6 095 |
| Побочные эффекты от вакцин | 6 095 |
Вакцина – это убитый или специально ослабленный микроб, вызывающий опасное заболевание, вводимый в организм. Суть этого введения – выработка защитных антител против этого микроба в целом или против его составляющих, которые имеются только у него (в случае убитой вакцины). В результате, когда организм повстречается с этим микроорганизмом, максимум, что возникнет, это легкое заболевание. Ни паралича (как при полиомиелите), ни менингоэнцефалита (как при гемофильной инфекции), ни остановки дыхания (этим «знаменит» коклюш) уже не должно быть.
Антитела, то есть маленькие белковые молекулы-иммуноглобулины класса Джи (G), которые, в случае попадания на слизистые или непосредственно в кровь нужной инфекции, «пробуждают» весь иммунитет. Теперь последнему не надо будет тратить время на формирование антител: только инфекция попадает – сразу же происходит массовая мобилизация лейкоцитов. Таким образом, ребенок после прививки «занят»: его организм «подготавливает» эту «армию». Соответственно, в поствакцинальный период, который занимает от 2 недель до 40 суток, он достаточно уязвим для:
- любых других инфекций,
- аллергенов из:
- новой пищи;
- бытовой химии;
- отваров трав для местного и общего применения;
- слюны животных;
- корма для животных;
- пыльцы растений;
- парфюмерии родителей;
- материалов, из которых изготовлены игрушки.
А поскольку на первом году жизни постоянно выполняются то одна, то вторая прививка, то практически весь год, начиная с третьего месяца, проходит один длительный поствакцинальный период. Поэтому многие родители «списывают» на прививку любое заболевание или состояние, а все далеко не так.
Одни микробы, например, туберкулезная палочка, способны формировать иммунитет после первого же введения. У других, например, вируса гепатита B, дифтерийной или коклюшной бактерии, количество (титр) антител довольно быстро снижается, что требует повторного введения – ревакцинации.
Поствакцинальная реакция – это местные изменения кожных покровов (например, шишка после прививки) или общего состояния (повышение температуры, беспокойство, крик), которые развиваются вскоре после вакцинации, проходят самостоятельно и не приводят к стойкому нарушению здоровья.
Поствакцинальные реакции делятся на общие и местные.
| Местные | Общие | |
| Характеристика | Появляются в месте введения препарата в те же сутки | Развиваются в те же сутки, могут держаться до 3 суток, но не усиливаются и не сопровождаются другими симптомами, кроме перечисленных |
| Как может выглядеть |
|
С 5-6 по 8-15 сутки, если была проведена вакцинация живыми вакцинами (пи полиомиелитной – до 40 суток) может проявиться заболевание, подобное тому, от которого проводилась вакцинация, только в более легкой форме. |
- болит после прививки локализация укола;
- или вокруг места прокола кожи отмечается покраснение до 8 см в диаметре;
- или отмечается слабость, сонливость, ухудшение аппетита или сна;
- или повышена температура тела до 38°C,
но при этом нет ни косоглазия, ни красных пятен по всему телу, нет «тяжелого дыхания» и оно не учащено, не беспокойтесь. Сообщите о реакции участковому педиатру или медсестре, дайте на ночь «Нурофен» или «Парацетамол» в сиропе. Место инъекции можно смазать мазью (гелем) «Троксевазин» или «Троксерутин».
Также не стоит паниковать, если вы вакцинировались коревой, краснушной, паротитной вакциной, и с 5 до 15 суток появилась сыпь, недомогание или увеличение слюнных желез. Если же ребенок перестал становиться на ножки в пределах 40 суток после вакцинации живой полиомиелитной вакциной, это требует госпитализации в инфекционный стационар.
Если температура от 38 до 40°C, покраснение захватило более 8 см в диаметре, есть слабость, сонливость и снижение аппетита, не поднимайте панику. Это сильная реакция, но не осложнение. Проинфомируйте о нем участкового педиатра, дайте малышу «Панадол» или «Нурофен», местно обрабатывать ничем не надо. Если предложат госпитализацию, лучше согласиться: так будут исключены серьезные патологии – поствакцинальные осложнения (энцефалит, менингит). Эту прививку вашему ребенку больше делать не будут.
Осложнения после прививок – это когда в результате выполнения вакцины развилось заболевание или состояние, приведшее к изменениям в человеческом организме. Осложнения – это не повышение температуры, пусть даже и до высоких цифр. Это патологии, разделяемые на три категории:
| Токсические состояния | Состояния, связанные с выработкой большого количества веществ, ответственных за аллергию | Нарушения деятельности нервной системы |
| Появление сыпи | Анафилактический шок: снижение давления, обморочное состояние, побледнение кожи. Развивается в первые 2 часа после инъекции. Угрожает жизни | Судороги на фоне температуры (чаще на АКДС и КПК) или без температуры. Приступы на фоне нормальной температуры означают, что у ребенка есть патология нервной системы, но она не была выявлена |
| Келоидный рубец в месте укола | Анафилактоидная реакция. Может протекать как анафилактический шок, который развился в первые 12 ч после прививки. Может проявляться крапивницей, отеком Квинке, рвотой или диареей | Галлюцинации на фоне высокой температуры |
| Боль в костях с повышением температуры или без этого | Местные аллергические реакции: покраснение и отек, которые больше 8 см в диаметре; занимают или более половины плеча или бедра, или держатся более 3 дней | Судороги на фоне нормальной или незначительно повышенной температуры с нарушением сознания и поведения |
| Воспаление или нагноение лимфоузлов | Пронзительный крик в течение до 5 часов | |
| Язвы в месте прививки | Крупные пузыри, склонные к соединению между собой и «отклеиванию» от кожи | Вакциноассоциированные полиомиелит, энцефалит или менингиты |
| Боль в суставах, болезненность движений в них с их покраснением или без него | Синдром Гийен-Барре, когда ребенок не может стать на ножку (ножки), они у него болят, плохо чувствуют прикосновение. Чаще всего это состояние связано с перенесенной перед самой прививкой ОРВИ, а вакцина только запускает патологические реакции | |
| Флегмона или абсцесс в месте инъекции | Гипотензивно-гипореспонсивный синдром с резким снижением давления, мышечного тонуса, потерей сознания | |
Так называются случаи, когда ребенок заболел после прививки: у него появились симптомы ОРВИ или отравления. Таких детей госпитализируют и тщательно выясняют следственную связь с прививкой.
Почему после прививки развиваются осложнения. Виной всему могут быть несколько факторов, и только на один из них родители могут повлиять. Это – подготовка иммунитета и выявление возможных противопоказаний к вакцинации (для этого надо будет обследоваться).
Факторами, влияющими на развитие поствакцинальных осложнений и реакций, являются:
- реактогенность вакцины, которая зависит от:
- токсического эффекта компонентов вакцины;
- иммунологической активности компонентов;
- «любовь» к размножению вирусов живых вакцин в определенных тканях;
- превращения вакцинного штамма микробов в патогенные, дикие;
- качество препарата, которым проводится прививка;
- соблюдение необходимых условий для транспортировки и введения препарата;
- введение вакцины при наличии противопоказаний;
- индивидуальные особенности иммунитета ребенка.
Для того, чтобы микроб оказал нужное действие, в вакцину добавляются консерванты. В некоторых случаях это соли ртути, в других – животные или птичьи белки, которые могут вызывать аллергические реакции. Кроме того, и сам микроорганизм содержит в своем составе участки, которые будут работать не на благо человеческого организма, тем не менее, от них пока еще не научились избавляться.
Вакцина должна транспортироваться с соблюдением холодовой цепи, то есть не быть нагретой на пути от производителя до прививочного кабинета. Выполнять вакцинацию должен специально обученный персонал, так как для ряда вакцин важно ввести препарат в строго предписанную локализацию (так, при попадании БЦЖ-вакцины не внутрикожно, а подкожно или внутримышечно развивается «холодный» абсцесс).
К сожалению, и этот пункт, и предыдущий рядовому родителю проконтролировать невозможно. На страже соблюдения стоит государство, которое предусматривает штрафы работников и выплаты компенсаций людям, пострадавшим от вакцинации.
Глубоко изучая проблему вакцинации, ученые обнаружили, что имеется связь с генами основной тканевой совместимости, которые располагаются наверху лимфоцитов (они называются HLA):
- обладатели HLA-В12 предрасположены к возникновению судорожных реакций;
- у кого имеется НLА-В7, тот более склонен к развитию аллергических реакций;
- обладатели НLА-В18 имеют склонность к развитию болезней дыхательных путей.
Вакцинация у этих носителей дефектных генов может послужить толчком к появлению той реакции, к которой они склонны.
Благодатной почвой для возникновения поствакцинальных осложнений являются иммунодефицитные состояния. Так, для БЦЖ опасно невыявленное заболевание «хронический гранулематоз», для вакцинации живой полиомиелитной вакциной – наличие малого количества гамма-глобулинов в крови.
Также состоянием, на фоне которого более вероятно разовьется выраженная реакция или осложнение прививки, является хроническая фоновая (особенно эндокринная) патология.
| Противопоказаниями не являются | 100% нельзя делать прививку |
| Перинатальная энцефалопатия | Вакцину против гепатита B нельзя выполнять при аллергии на пекарские дрожжи |
| Легкая и среднетяжелая форма анемии | БЦЖ не делается, если ребенок родился с весом менее 2000 гр |
| Стабильное состояние при заболеваниях нервной системы | БЦЖ противопоказано при келоидных рубцах |
| Увеличение тимуса по данным рентгена | Живые вакцины (коревая, краснушная, паротитная, их двойные и тройные комбинации) нельзя проводить при аллергии на антибиотики-аминогликозиды или куриный белок |
| Гемолитическая болезнь новорожденных | Все живые вакцины (КПК, БЦЖ, ОПВ) противопоказаны при иммуносупрессивных состояниях, онкологических болезнях, беременности |
| Осложненная вакцинация у членов семьи | Ни одну вакцину нельзя делать, если на предыдущую вакцинацию отмечалась поствакцинальная реакция из разряда сильных или поствакцинальное осложнение |
| Аллергия на продукты питания | |
| Бронхиальная астма (нужна подготовка) | |
| Недоношенность | |
| Дисбактериоз | |
| Врожденные пороки в стадии компенсации | |
| Эпилепсия у родственников | |
| Внезапная смерть ребенка в семье | |
| Использование кортикостероидных мазей, спреев |
Временно противопоказана вакцинация при остром или обострении хронического процесса. В этих случаях нужно подождать месяц после выздоровления. Если же возникла эпидемическая ситуация (например, эпидемия гриппа или произошел непосредственный контакт с инфицированным больным), то данное временное противопоказание нивелируется.
Если в организм вводится вакцина из живого, но ослабленного микроба (или такой находят в природе, или «настоящий» микроорганизм многократно должен пройти через определенную ткань животного), через время может развиться заболевание, подобное тому, от которого его делали. Произойти это может в разные сроки. Так, корь после прививки от кори может развиваться на 5-15 сутки. Это же относится и к краснухе, и к эпидемическому паротиту.
Вакциноассоциированный полиомиелит может манифестировать до 40-х суток после прививки, а генерализация туберкулезной инфекции – после 6 недель, даже если проводилась прививка не БЦЖ, а БЦЖ-М.
На 40-50% родители могут снизить риск осложненного течения поствакцинального периода. Для этого нужно заблаговременно:
- больше гулять;
- не перекармливать ребенка;
- в рационе должны преобладать овощи и фрукты, в идеале, выращенные родственниками ребенка;
- поддерживать в комнате, где проживает ребенок, температуру не выше +23 градусов;
- проветривать комнату;
- вне заболевания сдать кровь из вены на предмет общего уровня IgE: это покажет уровень аллергенности;
- проверить наличие в венозной крови антитела HLA-В12, HLA-В18, HLA-В7;
- посетить невролога, в идеале – сделать УЗИ головного мозга через родничок (пока он не закрылся).
Непосредственно перед прививкой:
- Сдайте кровь из пальца. В ней не должно быть больше 9*10 9 /л лейкоцитов (у детей до года – до 14*10 9 /л, но норму надо уточнять у педиатра), эозинофилов (клеток, выказывающих аллергию) – до 1, СОЭ – не более 12 мм/час;
- Сдайте анализ мочи. В ней не должно быть белка, глюкозы, эритроцитов, цилиндров. Лейкоцитов и плоского эпителия допускается до 3 в поле зрения;
- Если отмечался повышенный уровень IgE, посетите врача аллерголога-иммунолога, который назначит обследование и терапию;
- Не вводите прикормы за 5-7 дней до и на неделю после прививок;
- Только если у малыша отмечались какие-то аллергические проявления в жизни, за 2-3 дня до прививки и до 4-14 суток ему надо пить антигистаминные препараты («Эриус», «Фенистил», «Лоратадин»);
- Поговорите с педиатром или иммунологом насчет возможности вакцинации от нескольких в один день (или привейтесь покупными импортными вакцинами типа «Инфанрикс», «Приорикс»). Такое сочетанное применение вакцин сокращает по времени количество вводимых вместе с прививкой дополнительных веществ, могущих спровоцировать аллергию.
Если ребенок страдает аллергией, непосредственно перед прививкой (за полчаса) ему нужно сделать инъекцию антигистаминного средства: «Димедрола», «Супрастина» в возрастной дозировке. Если у него был анафилактический шок в анамнезе, вакцинация проводится в присутствии врача и с заготовленным набором для неотложной помощи.
Детям у родителей-аллергиков не стоит проводить вакцинацию в момент цветения основных растений, а если сам ребенок страдает аллергией, то интервал между ревакцинациями можно продлевать до 2-3 месяцев.
Не стоит бояться и экстренной профилактики вакцинами, если малыш-аллергик контактировал с больными гемофильной, меннгококковой инфекцией, краснухой, корью или свинкой. На фоне адекватной терапии даже у больных бронхиальной астмой сразу по окончании приступа вакцина будет лучше, чем введение белкового препарата – иммуноглобулина.
Родителям детей-аллергиков под наблюдением врача стоит дополнительно обезопасить малышей, привив их не только по Календарю прививок, но и сделав дополнительную вакцинацию против гемофильной палочки типа B, менингококка и пневмококка. Дело в том, что при аллергических патологиях отмечается повышенная чувствительность к бактериальным аллергенам, и попадание в организм недостаточного для развития заболевания количества микробов, может вызвать приступ бронхиальной астмы.
Если ребенок страдает астмой или диатезом, через сколько делается плановая прививка? Не ранее, чем через месяц после затихания проявлений заболевания. Перед вакцинацией аллергикам рекомендовано провести кожную пробу на чувствительность к вакцине.
Можно ли после прививки ходить с ребенком в людные места, заходить в супермаркеты или на детские площадки? Гулять после прививки можно и нужно, но:
- на следующий день;
- только если нет температуры;
- обходя людные места и супермаркеты.
Давайте малышу больше питья. Это могут быть чаи, компот из сухофруктов, бутилированная вода, свежевыжатые соки типа яблочного. Главное в первые 3 дня – не давать те виды напитков, которые ребенок еще не пробовал.
Заставлять кушать не надо, пусть в первые трое суток ребенок съест, сколько хочет. Упорствовать в отношении «правильных» продуктов также не стоит. Пусть он лучше съест больше галетного печенья, чем нелюбимой каши. Это не относится к шоколаду, морепродуктам, газированным напиткам.
Когда можно купать ребенка? Желательно не делать это в день прививки, особенно если поднялась температура. Если же прививка выполнялась в жаркое время, его можно выкупать вечером в день прививки, но место прививки тереть ладонью или мочалкой нельзя. Если у грудного ребенка после вакцинации поднялась температура, ее мало сбивать одними только препаратами в виде сиропов или свечей. Малыша обязательно обтирать мягкой салфеткой, смоченной в прохладной воде. Попадание воды на место укола не страшно, но тереть его нельзя.
Купать после прививки можно и нужно, так как это обеспечит чистоту места инъекции, профилактирует его загрязнение и такое местное осложнение, как нагноение. Некоторые особенности купания:
- После прививки от гепатита или полиомиелита купаться можно в тот же вечер.
- БЦЖ, которую сделали в роддоме, накладывает ограничения на купательный режим: в день вакцинации купать нельзя, а когда (обычно через месяц-полтора) в этом месте появится гнойничок, его нельзя тереть мочалкой или выдавливать.
- После вакцинации от кори, краснухи или паротита реакции могут появиться с 5 до 15 дня после прививки, поэтому купаться (но не тереть место укола) можно сразу же.
- После Манту не стоит тереть место инъекции. Попадание воды на него не желательно, но и не страшно.
- Долго полоскаться в ванне после прививки не стоит. Постарайтесь быстро искупать малыша, чтобы он не простыл. А чтобы прогреть ванную комнату, включите в ней обогреватель, а не создавайте в ней условия повышенной влажности, когда греет воздух горячая вода.
«Лидером» по частоте развития поствакцинальных осложнений являются прививки АКДС и АКДС-М: болеют 2-6 детей на 1 млн привитых. Вакцины против полиомиелита, паротита, кори и краснухи могут вызывать нежелательные последствия в 1 случае и меньше на 1 миллион вакцинированных грудничков.
Рассмотрим симптомы наиболее частых или пугающих осложнений после основных прививок.
Это прививка от столбняка, коклюша и от дифтерии.
более характерны для вакцин с названием АКДС, АКДС-М, Тетракок. Наиболее ареактогенной считается вакцина Инфанрикс, которую повторяют в 3, 4 и 5 месяцев, а потом – через год после последней. Далее вакцинация проводится вакцинами, не содержащими коклюшного компонента
Если после первой прививки реакции не было, вероятность, что ревакцинация приведет к осложнениям, крайне мала.
Норма. После прививки АКДС может отмечаться боль и небольшая отечность в месте инъекции. Температура может повышаться до 38,5°C 1-3 дня, реже – более 3 дней. Если на этом фоне малыш капризничает, то в первые 24-48 часов это можно расценить как вариант нормы, но сообщить участковому педиатру, который осмотрит ребенка.
Осложнения возникают в 1 случае на 15-50 тысяч привитых (при вакцинации Инфанрикс – в 1 случае на 100 тысяч-2,5 миллиона). Они могут быть следующими:
| Симптомы | Когда | Что это может быть | Что делать |
| Резкое побледнение, потеря сознания | От минуты до 2 часов после укола | Анафилактический шок | |
| 2-12 часов после укола | Анафилактоидная реакция | ||
| Красные пятна, пузыри по телу | В первые сутки | Аллергическая реакция | Дать антигистаминный препарат «Фенистил», «Эриус» и созвониться с участковым педиатром |
| Отек места инъекции, который увеличивается. Отек лица | В первые сутки | Отек Квинке | Дать антигистаминный препарат «Фенистил», «Эриус» и, созвонившись с участковым педиатром, вызвать «Скорую» для госпитализации в инфекционный стационар |
| При прививке от столбняка появилась шишка. Что делать? | В первые 2 суток | Одно из нормальных реакций на вакцину | Мазать гелем «Троксевазин» |
| Температура после прививки | Общая реакция на прививку | До 37,5°C – поить водой, соками, обтирать, на ночь дать «Нурофен» или «Панадол» в возрастной дозировке | |
| 37,5- 38°C – действия как выше + сообщить участковому педиатру | |||
| Выше 38°C – сразу дать «Нурофен», обтереть тело прохладной водой, сообщить врачу | |||
| Температура выше 38,5°C и судороги | В первые трое суток | Фебрильные судороги | Вызвать «Скорую». Обеспечить проходимость дыхательных путей, выведя нижнюю челюсть вперед. При необходимости – искусственное дыхание. После купирования, если сознание не восстановлено, обтирать холодной водой, вставить жаропонижающую свечку. Если сознание восстановилось, обтирать и дать жаропонижающий сироп (если не давали ранее) |
| Судороги на фоне температуры ниже 38,5°C | В первые 3 суток | Афебрильные судороги |
|
| Температура до 39-40°C, головная боль, выбухание родничка, рвота, судороги, потеря сознания | До 12 дня. Чаще – при первом введении прививки | Энцефалит после прививки | Как и в предыдущем пункте |
| После прививки ребенок спит | В первые 3 дня | Энцефалопатия | Госпитализация в инфекционный стационар |
| Ребенок хромает или не может стать на ножки | 5-30-е сутки | Синдром Гийена-Барре | Госпитализация в инфекционный стационар |
| Ребенок плачет или монотонно кричит, что длится 3-5 часов | В первые сутки, через несколько часов после прививки | Осложнение цельноклеточной коклюшной вакцины | Госпитализация в инфекционный стационар |
| Ребенку плохо после вакцинации, тяжело дышать. Температура может быть нормальной | Первые сутки | Круп, астма | Вызов «Скорой», госпитализация в инфекционный стационар. Перед этим, пока бригада едет, усадить ребенка, открыть окно, освободить от стягивающей одежды |
Она может выполняться в виде укола – тогда это инактивированная вакцина. Если это «капельки», то это – живая вакцина.
В первом случае покраснение в первые трое суток в месте укола – это норма, тогда как оральная вакцина общей реакции организма вызывать не должна.
Осложнениями после этой вакцины могут быть:
- головная боль, расстройство сна, раздражительность – до 3 суток;
- температура у ребенка 38 – только при введении вакцины в виде укола, может сохраняться до 2 суток;
- нарушение аппетита, тошнота – до 3 суток, после введения ОПВ.
Проявления анафилактического шока, анафилактоидной реакции или отека Квинке могут случиться только при введении вакцины в виде укола.
После вакцинации от полиомиелита может развиваться полиомиелит (он называется вакциноассоциированным). Сроки его возникновения разные:
- через сколько дней после прививки он может развивиться у привитого здорового ребенка: с 5 по 30 сутки после прививки;
- у ребенка с иммунодефицитом (врожденным, в результате лечения онкологических или аутоиммунных заболеваний гормонами-глюкокортикоидами или цитостатиками): с 5 дня по 6 месяц;
- у контактировавшего с привитым от полиомиелита подобное заболевание после прививки может развиться до 60 дней.
Проявляется вакциноассоциированный полиомиелит следующим образом. Ребенок не может встать на ножку (обычно страдает одна конечность). В этой ноге снижается мышечный тонус, кожа становится более бледной и сухой. Чувствительность ножки сохранена. Очень похоже на вакциноассоциированный полиомиелит заболевание «острый вялый паралич», возникающий в те же сроки после введения ОПВ. Диагностику проводят совместно врач-инфекционист и детский невролог в условиях инфекционного стационара.
В эти же сроки может развиться и такое состояние, как синдром Гийена-Барре. При этом поражаются обе нижние конечности, на которых отмечается нарушение чувствительности, болезненность, затруднение движений вплоть до паралича. Такое состояние требует госпитализации в инфекционную больницу, так как парализация мышц может распространяться вверх до диафрагмы и межреберной дыхательной мускулатуры. Последнее опасно остановкой дыхания.
Это прививки, содержащие хоть и ослабленные, но живые вирусы, которые способны вызвать то заболевание (в легкой форме), от которого их выполнили.
Уплотнение после вакцинации, болезненность в этом месте. Иногда может регистрироваться повышенная не выше 38 градусов температура тела.
- Если после прививки появилось покраснение или отек в месте инъекции – это местная поствакцинальная реакция, требующая консультации участкового или дежурного педиатра.
- Анафилактический шок и анафилактоидная реакция (описаны в разделе «АКДС»).
- Аллергические реакции типа отека Квинке или синдрома Лайелла. Они могут развиваться до 5 суток после вакцинации.
- С 5 по 12 день могут развиваться судороги на фоне нормальной или повышенной температуры. В этом случае требуется госпитализация в инфекционную больницу по «Скорой помощи». Судороги без температуры могут выглядеть как «кивки», «замирания», подергивания отдельных групп мышц.
- Тромбоцитопеническая пурпура, которая возникает при введении коревой вакцины. Связана с уменьшением количества тромбоцитов в крови. Сыпь цвета на коже и слизистых, повышение кровоточивости. Вначале сыпные элементы багровые, затем (как и синяки) становятся сине-зеленоватыми, затем – желтыми. На одном участке тела могут существовать элементы разного цвета.
- Паротит после прививки может развиться с 5 по 15 сутки после вакцинации. Поражаются обычно только слюнные околоушные железы, реже отмечается отек яичек. Поджелудочная железа обычно не страдает.
- Воспаления суставов или боли в них без воспаления, продолжающиеся менее 10 суток (реже – больше), могут возникать на 5-30-е сутки после вакцинации только краснушной или комбинированной вакциной, которая содержит краснушный компонент. Затрагивается 1 или больше суставов.
- Для краснушной и коревой вакцины также характерно развитие кореподобной или краснухоподобной сыпи с 5 по 15 сутки после вакцинации. В этом случае нужен осмотр педиатра на дому.
- Коревой энцефалит может развиться с 5 по 30 сутки после прививки. Для него характерно повышение температуры, головная боль, могут быть судороги, асимметрия лица или мышечного тонуса. Специфичных симптомов для этого осложнения нет. Лечится оно в стационаре. Если одновременно с коревой вакциной была сделана прививка от паротита, то подобные симптомы на 10-36 день могут означать и полиомиелитный серозный менингит. Диагноз ставят в инфекционном стационаре по результатам лабораторных вирусологических исследований.
- Одни ученые считают, но доказать пока не смогли, что подострый склерозирующий панэнцефалит может развиваться от 3 недель до 5 лет после прививки. Другие говорят, что это тяжелое поражение нервной системы развивается не как осложнение вакцинации, а как показатель ее неэффективности, когда привитые от кори дети впоследствии заболевали корью.
После прививки БЦЖ в месте укола в норме может быть повышена температура в течение 1-2 дней. Через 1-1,5 месяца в месте укола обнаруживается небольшой прыщик с гноем внутри: так иммунитет, через борьбу с туберкулезной палочкой, получает средство для защиты с ней. Теперь, повстречавшись с микобактерией вживую (это происходит в нашей стране в любом случае), организм не даст туберкулезу развиться. То есть гнойничок – это нормальная реакция.
Осложнения от БЦЖ следующие:
- язвы на коже: появляются через 3-4 недели после прививки;
- холодный абсцесс – болезненное уплотнение, возникающее в результате нарушения техники выполнения инъекции. Развивается через 1-8 месяцев, могут существовать длительно, до полугода;
- келоидные рубцы. Выглядят как сильно выступающие, уродливые шрамы, появляются как после формирования холодных абсцессов, так и без них. Формируются через год после прививки;
- воспаление регионарных лимфоузлов (подмышечных, шейных, над- и подключичных). Под кожей обнаруживаются «шарики» плотной консистенции, составляющие в диаметре до 1,5 см или более, могут нагнаиваться и сами вскрываться;
- остеомиелит – воспаление костного мозга – патология с болью в кости, усиливающейся при ходьбе, повышением температуры до небольших цифр. Она развивается через 2-18 месяцев;
- остеит – воспаление костной ткани, имеет сходные с остеомиелитом симптомы, проявляется через 2-18 месяцев;
- при врожденном иммунодефиците (комбинированном, хронической гранулематозной болезни)возникает диссеминированная БЦЖ-инфекция – туберкулез, заканчивающийся летально. Поэтому до выполнения вакцинации требуется обследование, а не бездумное согласие на прививку в роддоме;
- пост-БЦЖ-синдром развивается вследствие аллергизации организма циркулирующим в нем ослабленным вирусом. Проявляется большими (более 10 мм) келоидными рубцами, узловатой эритемой (бледно-розвая кольцеобразная сыпь), кольцевидной гранулемой.
Очень важно отличить поствакцинальное осложнение от заболевания, которое присоединилось в поствакцинальном периоде. Никто из врачей не испытывает радости от развития осложнения, и никого не обязывают скрывать факт осложнения. Поэтому они проводят расследование по существующим для этого протоколам:
- при судорогах – исключают эпилепсию, гнойный менингит, сахарный диабет, спазмофилию: измеряют сахар крови, кальций крови, проводят люмбальную пункцию;
- при пронзительном крике осматривают уши на предмет отита, живот – на предмет кишечной колики; измеряют уровень внутричерепного давления;
- при подозрении на вакциноассоциированный полиомиелит нужен осмотр инфекциониста и невролога, иммунограмма – для определения иммунного дефицита, выделение из ликвора или крови вакцинного штамма вируса;
- при подозрении на энцефалит или менингит нужны: осмотр невролога, люмбальная пункция с бактерио-и вирусологическим исследованиями, определение антител к вирусам серологическими методами, исключение герпетического менингита или энцефалита, клещевого энцефалита при исследовании ликвора методом ПЦР.
Ответ: Эти 2 прививки часто выполняются в один день, для снижения количества побочных эффектов. Есть даже европейская вакцина «Пентаксим», которая содержит в себе все эти компоненты. Совмещение вакцинации от дифтерии, коклюша, столбняка и полиомиелита не приводит к увеличению побочных эффектов.
Ответ: Реакция Манту – это своеобразный кожный тест, а не прививка. Диаметр покраснения измеряется через 3 дня после постановки, и сразу после измерения можно вакцинироваться. Перерыв нужен, чтобы вакцинация не влияла на результаты реакции Манту.
Ответ: Если имеется в виду донорство, то по Приказу, донор отстраняется на время (смотря о какой прививке идет речь) от сдачи крови:
- если производилась вакцинация убитыми вакцинами (от гепатита B, столбняка, коклюша, дифтерии, холеры, гриппы, паратифа), то отстранение – на 10 дней;
- когда донор прививался живыми вакцинами (от чумы, туляремии, оспы, краснухи, БЦЖ, принимал оральные капли от полиомиелита), то, при отсутствии воспаления в месте инъекции должен пройти 1 месяц, прежде чем можно будет снова сдавать кровь.
Ответ: Можно, иммунитет ослаблен борьбой с ослабленным или убитым микробом, его легче победить. Риск, что ребенок заболеет повышается после прогулок в людных местах в первые дни после прививки, а также при перемерзании/перегревании ребенка.
- от температуры: растереть его прохладной водой и дат «Нурофен» или «Панадол», но ни в коем случае не «Аспирин»;
- от сыпи: проверенный на ребенке антигистаминный препарат: «Фенистил», «Зодак» или другой. Нужно вызвать врача;
- от уплотнения в месте инъекции: помазать «Троксевазином»;
- от судорог вы ничего не сможете дать, кроме как обеспечить, чтобы ротоглотка была проходима для воздуха. Тут нужна госпитализация;
- от менингита или энцефалита: только госпитализироваться;
- от боли в суставах: «Нурофен», «Панадол», после чего прийти на осмотр педиатра.
Ответ: Оптимальным решением будет перерыв в 10-14 дней после прививки убитыми вакцинами, в месяц – после вакцинации живыми вакцинами.
Ответ: Прививки после болезни недопустимы, только в случае экстренной ситуации (когда человек проконтактировал с заразным больным). После ОРВИ должно пройти минимум 2 недели до прививки, неосложненный перелом противопоказанием не является. Но вот после гепатита, ветряной оспы, инфекционного мононуклеоза, менингита (особенно герпетического или ветряночного) медотвод дается на 6 месяцев после выздоровления.
источник
Добрый день! Подскажите пожалуйста!
Мне сделали укол в плечо (расшибла коленку, обычный укол от заражения крови) – при уколе свело руку, и уже две недели как я не могу ее поднимать – острая боль. Что-то задели? нерв? как долго это будет проходить и чем можно ускорить процесс?
Не знаю, что с вами, и что за укол вам делали (возможно, прививку от столбняка?), но попробуйте диклофенак/вольтарен/НАЙЗ в виде мази/геля на больное место, несколько дней, два раза в день. Скорее всего, поможет.
Специальная вакцина эффективно используется для иммунизации людей всех возрастных категорий: от младенцев до стариков. Особенно важна вакцинация беременных женщин, это дает гарантию того, что малыш не заразится еще в утробе матери. Ведь будущая мама в период беременности особенно подвержена риску заражения различными инфекциями и наиболее уязвима. Поэтому не удивляйтесь, если после прививки от столбняка болит место укола — это вполне естественная реакция.
Обычно вакцина от столбняка вводится с помощью инъекции в дельтовидную мышцу (плечо). Если вам в детстве не сделали прививку от столбняка, вы должны начать с трех доз первичной серии – первая доза быть сочетанием три-в-одном, она защищает от столбняка, дифтерии и коклюша. Комбинированная прививка от столбняка, коклюша и дифтерии называется АКДС. За рубежом она называется Tdap.
Кстати, только что подумал, что возможно Вам будет интересно прочитать про побочные эффекты после вакцинации от бешенства. Это так, на всякий случай…
Важно также понимать, что побочные эффекты прививки от дифтерии могут возникнуть при некомпетентном проведении процедуры врачом. Это случается редко ,но, все же, иногда случается.
Нередко наблюдается уплотнение и покраснение в месте укола. Нормой является уплотнение диаметром 2 см, в редких случаях оно достигает 8 см. Может повыситься температура тела до 38-39 градусов. Чтобы шишка рассосалась нужно прикладывать к ней стерильный бинт с Левомеколем. В легких случаях достаточно на месте укола закрепить гипоаллергенный лейкопластырь. Во избежание аллергических реакций после вакцинации назначают прием антигистаминных средств, например, Супрастин.
Возможные реакции организма человека в ближайший период после прививки:
- место укола опухло, покраснело и заметно уплотнилось, при касании присутствуют болезненные ощущения;
- общее состояние либо гиперактивное, либо сонное и пассивное;
- головная боль, возможно повышение температуры тела.
Иммунопрофилактика-2000,
под ред. Таточенко В.К., Озерецковский Н.А. 2000
Бактерийные,
сывороточные и вирусные лечебно-профилактические
препараты. Справочник под ред.
Озерецковского Н.А. 2000
Прививки делаются по календарю или тогда когда врачам это удобно? …
Поставили ребёнку првивку АКДС, после чего появилась опухоль, а после прививка загноилсь. Что это может быть? Может быть просто сами врачи занесли заразу?…
Моему ребенку 2,5, у нас порок сердца. Можно ли нам делать прививку АКДС? …
Моему сыну 2 года, АКДС не делали потому, что рано начал зарастать родничок, невропатолог не разрешил. Сейчас со стороны невропатолога противопоказаний нет, но ребенок начал часто простужаться,…
показать следующие вопросы
У ребенка ППЦНС. Сделали прививку АДС. Повышения температуры не было. Была странная реакция, которую невролог назвал судорожной готовностью организма, но сказал продолжать, так как противопоказаний…
У меня были тяжелые роды, у ребенка сильная асфиксия и отек мозга, три дня жил под аппаратом искусственного дыхания. Мейчас нам 4,5 мес. Из всех прививок нам успели сделать только одну вакцины…
мне сказали принимать после АКДС парацетамол и супрастин. как лучше перемешивать или по отдельности? …
Когда нам делали привики АКДС+ полиомиелит всегда была температура повышенная выше 38,когда раздельно то проходило всё хорошо.Почему?Ревокцинация-это что?Если на прививки АКДС+Полиомиелит…
подскажите пожалуйста в возрасте 33 лет, могут ли быть осложнения на прививку АКДС. и какие есть меры защиты? мне была поставлена прививка, но кажется, что появились побочные эффекты….
После ревакцинации АКДС (ребенку1,7) через шесть часов стал пукать с пеной и прозрачной жидкостью. Это не опасно?…
Малышу 3 мес и 1 неделя. Легкий насморк. можно ли делать прививку АКДС? …
На момент проведения прививок нам с педиатром очень повезло. Она не допускала деток даже с очень легким начинающимся насморком, сразу медотвод. За что ей огромнейшее спасибо!! Сейчас у нас другой…
Скажите пожалуйста, может ли быть рвота и понос на 3 прививку АКДС через несколько часов, температура 36,9…
было ли у кого, что после прививки АКДС ребенок не мог встать на ножку? …
источник