Признаки, по которым можно распознать ушиб сустава пальца руки ярко выражены. Повреждение провоцирует образование отека и гематомы, кроме того, палец сильно болит, его невозможно согнуть в фаланге. При сильном ушибе необходима первая помощь, но основное лечение должен проводить врач после подтверждения диагноза. Если симптомы игнорировать и не приступать к терапии, могут возникнуть опасные осложнения.
Удары суставами пальцев о тупой предмет или падение с концентрацией нагрузки на руки приводит к тому, что человек получает сильный ушиб пальца руки. Такой диагноз встречается часто, и необязательно человеку выполнять какую-либо тяжелую работу или заниматься травмоопасными видами спорта. Повредить палец на руке можно, ударившись о дверной косяк или стену при неосторожном передвижении. Часто с такой проблемой сталкиваются люди, работающие со станками, переносными ударными инструментами, спортсмены. Получить ушиб фаланги большого, указательного или среднего пальца может активный и подвижный ребенок. Родителям стоит наблюдать за пальчиком, потому что если опухоль от ушиба долго не проходит, медлить с визитом к врачу опасно.
Травма пальца и повреждение структур фалангового сочленения вызывает у человека острую боль. Сразу образуется отек после ушиба, из-за которого фаланга не сгибается. Появляется синяк или гематома, вызванная повреждением внутренних кровеносных сосудов и капилляров. Если на руку упал тяжелый предмет, повреждаются структуры ногтевой пластины.
Сильный ушиб мизинца либо другого пальца можно спутать с переломом, но есть ряд отличий, которые помогут распознать вид повреждения. Если фаланговый сустав разрушен, никакие обезболивающие средства не помогают устранить болевой симптом. Любые движения пальцем невозможны, они совсем не сгибаются, наблюдается деформация и неестественное положение суставов. Отек не сходит после холодного компресса, синяки становятся сине-багровыми. После ушибов признаки менее выражены, и состояние пострадавшего не такое тяжелое.
Адекватная доврачебная помощь при ушибе пальца руки поможет избежать осложнений в период лечения и восстановления. Алгоритм действий выглядит таким образом:
- Вызвать скорую помощь или организовать самостоятельную доставку человека в больницу.
- Пострадавшего нужно разместить в удобном положении и успокоить.
- При сильном болевом симптоме и подозрении на перелом можно дать анальгетик. Немного обезболить состояние удастся с помощью «Нурофена», «Нимесила», «Ибупрофена».
- Если палец сильно опух, запрещено надавливать или прощупывать его.
- Иммобилизовать сустав, наложив эластичную повязку.
- При разрушении ногтевой пластины нужно продезинфицировать рану и остановить кровотечение, используя тугой способ бинтования.
Если скорая помощь не может приехать, и доставлять пострадавшего в больницу нужно самостоятельно, перевозить человека рекомендуется в сидячем положении.
Тяжелые травмы суставов пальцев рук должны лечиться под наблюдением врача, чтобы схема терапии была подобрана правильно, важно установить точный диагноз. Пациента в первую очередь отправляют на рентгенологическое исследование, с помощью которого врач оценит состояние костных структур и суставной капсулы. Для определения степени разрушения мягких тканей, хрящей и связок большого пальца руки, назначается УЗИ, МРТ или КТ-исследование.
Чтобы после травмы палец быстрее восстановился, в первую очередь назначают препараты местного влияния — мази или гели, которыми регулярно нужно мазать пораженный участок. Снять отек и уменьшить болевой симптом помогут такие средства:
Если образовалась больная гематома на пальце, назначают препараты, обладающие кроворассасывающим свойством. Лечить проблему можно, применяя:
- мазь «Троксевазин»,
- гель «Бадяга»,
- бальзам «Спасатель».
Воспаление и опухоль после ушиба помогает снять мазь Вишневского. Средство позволяет быстрее заживить раны, ускорить регенерацию тканей, уничтожить инфекцию. Препаратом рекомендуется помазать поврежденный участок, затем наложить бинтовую повязку, а сверху надеть напальчник. Похожими свойствами обладает ихтиоловая мазь, способ применения которой не отличается от предыдущего.
Когда симптомы травмы перестанут беспокоить, можно посетить курс мануального массажа и физиотерапевтических процедур. Механизм их влияния на поврежденный сустав заключается в стимулировании кровообращения и питания пораженных тканей. В результате такого воздействия мягкие структуры быстро регенерируют и восстанавливаются. А также в период реабилитации врач порекомендует ежедневно делать лечебные упражнения.
Самостоятельно, в домашних условиях полностью вылечить проблему не удастся, поэтому сначала нужно посетить врача и согласовать с ним схему медикаментозной терапии. Если боль невыраженная, а опухоль при ушибе отсутствует, лечить нарушение можно с помощью вспомогательных процедур. Дома можно сделать эффективное лекарство от опухоли, боли и синяков. Можно применить одно из предложенных средств:
- Компресс из листка подорожника. Выбрать по размеру лист, чтобы им можно было обмотать весь палец. Помыть и хорошо размять, чтобы растение пустило сок. Затем обмотать пораженный палец, зафиксировав бинтовой повязкой.
- Компресс из сырого картофеля. Клубень очистить, натереть на терке, добавить яичный белок. Выложить готовое средство на пищевую пленку и аккуратно обмотать ею ушибленное место. Через 40 мин. снять компресс, помыть руки теплой водой и нанести на палец аптечную мазь.
- Медовая мазь. В равных пропорциях соединить мед, сливочное масло и яблочный уксус. Пропитать полученным составом марлю и наложить его на больное место, забинтовав сверху бинтом.
- Водочный компресс. Водку подогреть до комнатной температуры, затем смочить в ней марлю и приложить на 35—40 мин. к пальцу.
- Примочки из бадяги. Развести в стакане теплой воды 1 ч. л. порошка. Когда он полностью растворится, опустить палец в жидкость. Принимать такую ванночку нужно не менее 15— 20 минут.
Если использовать народные средства регулярно, то последствия ушибов исчезнут через 1,5—2 недели. Но не стоит забывать, что такие рецепты помогут только при легких повреждениях, в более тяжелых случаях визит к врачу откладывать опасно.
Если после ушиба образовалась гематома или отек, но они не исчезают самостоятельно, несвоевременное лечение приводит к инфицированию и развитию воспаления. А также при травме может нарушиться целостность сустава и его структур. В этом случае нарушается функциональность пальца, человек не сможет сгибать и разгибать его, иногда не удается удержать мелкий предмет в руке. Но такие последствия возможны в редких случаях и зачастую происходят по вине самого пострадавшего.
источник
Верхние конечности подвержены травматизации. Одним из наиболее типичных повреждений является ушиб руки в зоне между локтевым суставом и кистью. Анатомически эта область называется предплечьем. Несмотря на кажущуюся простоту травмы и легкость течения ушиба, болезненное состояние может на несколько недель ограничить качество жизни человека. Более того, последствия некоторых травм способны сохраняться на долгий период, приводя к серьезным нарушениям функции конечности.
Болезненное состояние представляет собой травматическое повреждение всех тканей предплечья без разрушения костных структур. Обычно страдают мышцы, подкожная клетчатка, а также расположенные в этой области сосуды и нервы. Основная причина ушибов руки – травма вследствие непосредственного сильного контакта этой части тела с твердой поверхностью.
Наиболее часто проблема возникает в следующих ситуациях:
- при падении на руку;
- при травме костяшки кулака во время спарринга спортсменов или в условиях уличной драки;
- при ударе о твердую поверхность;
- во время неосторожного обращения с инвентарем в дачных условиях;
- в результате сдавления двумя твердыми предметами.
Так как руки являются неотъемлемой частью активной жизни человека, то в процессе бытовой или спортивной деятельности подвергаются травматизации особенно часто. Регулярно встречаются ушибы руки в следующих группах населения:
- дети;
- дачники и садоводы;
- слесари и столяры;
- спортсмены;
- пожилые люди;
- автолюбители.
Механизм травмы всегда одинаковый – в результате сильного контакта с твердой поверхностью повреждаются мягкие ткани предплечья. Это ведет к разрыву мелких капилляров, разрушению нервных волокон, а также к поражению мышц. В результате нарушения целостности сосудистой стенки формируются местные гематомы, а в зоне травмы образуется и нарастает отек.
Проблема всегда является следствием острой травмы, поэтому все симптомы развиваются непосредственно сразу после ее получения, а затем прогрессируют. Предплечье анатомически характеризуется небольшим слоем подкожного жира, поэтому при ушибах велика вероятность повреждения нервных стволов и сосудистых магистралей. В этой же области находятся костные структуры лучезапястного сустава и мелких сочленений кисти.
Клинические проявления ушиба следующие:
- сильная боль в зоне повреждения, которая иррадиирует в плечо, кисть или даже в подмышечную область;
- отечность тканей предплечья;
- гиперемия кожи, которая затем переходит в долго проходящую синюшность;
- нарушение функции конечности;
- невозможность работы кистью;
- онемение и парестезии дистальных отделов верхней конечности.
Ушиб может захватывать кости запястья, локоть, а также соседние отделы конечности – плечо или фаланги пальцев. В этом случае наблюдается резкое ограничение функции руки, она немеет, так как болезненное состояние сопровождается повреждением нервных структур на большой площади.
Главным симптомом, который заставляет пациента обращаться за медицинской помощью, является боль. Ее сила изначально обусловлена непосредственно сильным ударом, а затем сохраняется вследствие образования гематомы.
Любые повреждения лучевой кости усиливают болевые ощущения, но видимых переломов при ушибах не бывает. Опухоль руки за счет массивного отека, вызванного нарушением кровообращения и лимфооттока, остается на протяжении нескольких дней.
По мере восстановления функции руки вначале исчезает боль, а затем отек, а лишь после этого появляется нормальный цвет кожи. Однако синяки могут сохраняться очень долго, так как их рассасывание сильно зависит от индивидуальных характеристик показателей крови и силы травмирующего воздействия.
Различают три степени тяжести ушиба руки. Ниже рассмотрены их основные отличия.
- Легкий ушиб . Травма ограничена небольшим участком. Костные структуры и магистральные сосуды не повреждаются. Все клинические проявления проходят в течение 2 недель.
- Ушиб средней степени тяжести . Резко выражен отек и болевой синдром. Имеется гематома, которая характеризуется стойким течением. Отдельные участки размозжения мягких тканей. Костные структуры интактны. Реконвалесценция наступает в течение месяца.
- Тяжелый ушиб . Признаки размозжения мягких тканей и повреждения надкостничных структур. Резкие боли, длительный отек, поражения нервных стволов и магистральных сосудов. Часто возникают осложнения, требующие оперативного лечения. Реконвалесценция длительная, симптомы общей интоксикации длятся до недели, а восстановление занимает до 3 месяцев.
Тяжелый ушиб быстро вылечить не получится, так как часто впоследствии длительно сохраняются неврологические нарушения (немеет рука) и снижается функция конечности.
Долго сохраняющаяся гематома имеет высокий риск инфицирования, что опасно развитием флегмонозного воспаления. В итоге иногда возникает оссификация, что делает мышцы твердыми, малофункциональными и требует операции.
Одной из разновидностей патологии дистальных отделов руки является ушиб кулака. Он возникает вследствие прямого соприкосновения конечности в сжатом состоянии с твердым предметом. В результате на тыльной поверхности ладони руки ниже запястного сустава образуется резко болезненное уплотнение. Эта шишка после удара держится длительное время, так как является следствие размозжения мягких тканей и возникшим локальным отеком. В итоге на этом месте формируются оссификаты, которые устраняются хирургическим путем.
Первым вопросом, встающим перед человеком, получившим травму, является исключение перелома. Ниже в таблице рассмотрены главные отличительные особенности этих патологических процессов.
| Симптом/характер травмы | Ушиб руки | Перелом |
| Боль | Умеренная, усиливается при движениях | Очень сильная, практически непереносимая, возможен травматический шок |
| Внешний вид конечности | Обычный, никаких изменений формы не наблюдается | Четкая деформация руки в зоне перелома, неестественное положение конечности |
| Функция руки | Сохранена, но снижена из-за боли | Движения в конечности невозможны |
| Костные отломки | Внешне не видны | Четко определяются пальпаторно и визуально |
| Рентгенография | Изменений не выявляется | Четко видны фрагменты костных отломков |
Точно определить, имеется ли перелом, на основании только клинических данных, зачастую невозможно. Из-за индивидуальной чувствительности организма боль может переноситься очень тяжело, а уплотнение тканей после ушиба способно имитировать перелом. Поэтому обязательно в кратчайшие сроки обратиться в травмпункт для полноценной диагностики проблемы.
В большинстве случаев ушиб не опасен для жизни больного. Однако в процессе диагностики важно отличить его от других серьезных травм – переломов, растяжений или разрывов мышц и сухожилий. Поэтому помимо клинического осмотра и изучения деталей получения повреждения, показано инструментальное обследование. Ниже рассмотрены основные этапы диагностического поиска.
- Рентгенография предплечья . Помогает понять врачу, имеет место ушиб или перелом конечности, так как при обследовании четко видны костные структуры.
- УЗИ . Метод обеспечивает диагностику состояния мягких тканей – наличие гематом, разрывов мышц или сухожилий.
- Компьютерная томография . Если при рентгеновском исследовании остаются вопросы относительно проблем с костными структурами, то следует послойно изучить их. Это обеспечивается посредством КТ предплечья.
- МРТ . Этот точный метод применяется редко, но он незаменим при диагностике процессов, происходящих в мягких тканях. МРТ помогает понять, есть ли ушиб или растяжение мышц, небольшие разрывы сухожилий и скрытые гематомы.
Дополнительно применяются исследования крови, для оценки уровня гемоглобина и острофазовых показателей. Весь диагностический поиск проводится в течение короткого времени, так как необходимо оценить серьезность травмы.
Так как реакция организма на полученную травму особенно сильно развивается в считанные минуты, то необходимо быстро оказать квалифицированную первую помощь. Она включает следующие моменты:
- освободить руку от одежды;
- приложить холод – если это лед, то не на кожу, а через полотенце или повязку;
- обеспечить иммобилизацию, так как визуально отличить признаки ушиба от перелома весьма проблематично;
- дать обезболивающее средство – диагностика в медицинском учреждении не основывается на субъективных ощущениях больного, поэтому прием анальгетиков обоснован;
- транспортировать в стационар для осмотра врача и рентгенографии.
Для обеспечения холода лучше использовать компрессы с водой, периодически меняя повязку.
Обычно ушиб руки требует лечения в домашних условиях, так как госпитализируются только больные с подозрением на серьезную травму или при невозможности исключить поражение магистральных сосудов. Общие принципы лечения включают:
- прием анальгетиков, чаще из группы НПВС (диклофенак, напроксен, нимесулид);
- эластичный бинт для улучшения рассасывания гематомы;
- наружную терапию, чтобы снять опухоль – антикоагулянты и репаранты (гепарин, декспантенол);
- при наличии повреждения нервной системы – витамины и антиспастические средства;
- при наличии выраженной эмоциональной реакции больного – успокаивающие препараты.
Если рука опухла у ребенка и болит, то необходимо в самые короткие сроки восстановить ее активность. Помогут компрессы с холодным физиологическим раствором, наружные гели для рассасывания гематом и анальгетики из группы парацетамола. Если они не слишком эффективны, то можно из нестероидных противовоспалительных средств применять только ибупрофен.
Принципы терапии ушибов руки при падении или после сильного удара практически не отличаются. Важнейшим условием скорейшего выздоровления является использование холода в первые минуты после травмы. Это позволит ограничить размер гематомы, что позволит быстро вылечить и восстановить активность верхней конечности.
Проблема не относится к тяжелым травмам, поэтому реконвалесценция наступает в течение 10-14 дней. Синяки рассасываются, по мере реабилитации они становятся желтоватыми, а затем остается лишь гиперпигментированный участок на коже.
Однако в результате ушиба могут сохраняться отдаленные последствия. К ним относятся:
- нагноение гематомы;
- сдавление срединных структур руки, что приводит к нарушению кровообращения и иннервации конечности;
- оссификация мышц – болезненное уплотнение в мягких тканях, затрудняющее активные движения;
- повреждения нервов и сосудов.
Последствия ушиба руки чаще возникают после падения, так как механизм травмы связан с воздействием массы тела на верхнюю конечность. Все осложнения излечимы, но реабилитация увеличивается иногда до 6 месяцев. Процесс терапии включает препараты, увеличивающие приток крови к конечности, а также улучшающие трофику нервной ткани (периферические вазодилататоры, миорелаксанты и витамины). Иногда необходимо хирургическое лечение для устранения оссифицированных участков.
Таким образом, ушиб руки является болезненной травмой, способной на длительное время лишить человека трудоспособности. Последствия повреждения предплечья могут оставаться на долгие года, нарушая функцию конечности. Особенно опасна оссификация мышц, приводящая к появлению грубых болезненных уплотнений в месте травмы. При отсутствии осложнений ушиб руки проходит в течение 2 недель, а тяжелые случаи длятся до 3 месяцев. Чем раньше пациенту оказана квалифицированная помощь, тем быстрее наступит благоприятный исход травмы. В большинстве случаев консервативное лечение дает положительный результат и обеспечивает хороший прогноз для скорейшего выздоровления.
источник
Жаропонижающие средства для детей назначаются педиатром. Но бывают ситуации неотложной помощи при лихорадке, когда ребенку нужно дать лекарство немедленно. Тогда родители берут на себя ответственность и применяют жаропонижающие препараты. Что разрешено давать детям грудного возраста? Чем можно сбить температуру у детей постарше? Какие лекарства самые безопасные?
Травма сухожилий и суставов пальцев рук приводят к возникновению опасного синдрома «костяшка боксера». Чтобы заболевание появилось нужно повредить суставную капсулу пястно-фалангового сустава, сухожилия мышц-разгибателей и порвать сагиттальные пучки. Пучков всего два (лучевой и локтевой), если рвется один, то сухожилия разгибателей сдвигаются к противоположному.
Ударной поверхностью кисти в большинстве единоборств являются «костяшки» кулака или, научно, пястно-фаланговые суставы (ПФС) в согнутом положении. Сжатая в кулак кисть уязвима при ударе для таких травм, как синовит, разрыв связок и сухожилий. Чаще всего у боксеров встречается ушиб кулака. «Костяшка боксера» является наиболее опасной травмой для профессионала и любителя. Название появилось в 1957 году, когда этот синдром обнаружили у четырех боксеров. Причем, травма не связана с боксом сама по себе. Ее можно получить даже при неудачном падении на землю.
В боксе и других единоборствах синдром можно считать профессиональным заболеванием. Его провоцируют в спарринге или по боксерской груше (а также по деревянным дощечкам или стенам). Ткань вокруг костяшек травмируются, и появляются болевые ощущения. Хуже всего приходится среднему и указательному пальцу, так как они выступают вперед.
Ушиб кулака после удара у боксера чаще всего вознакает при неправильном положении кулака в момент удара. Другая причина — неправильный выбор места удара, например, удар в лоб или локоть.
Правильная бинтовка рук спасет от травмы
- боль и чувствительность в травмированной костяшке;
- слабость пальцев или неспособность полностью выпрямить пальцы рук самостоятельно;
- палец самостоятельно не разгибается (полный разрыв сухожилия);
- опухоль и отек.
Опасность синдрома «костяшка боксера» в сложности диагностики. Из-за отека смещения сухожилия или разрыв капсулу практически невозможно обнаружить сразу после травмы. Соответственно лечение синдрома начинается с запозданием. Когда опухоль спадает, исчезает и боль. Пациент считает, что все прошло и возвращается к занятиям. Однако после тренировки с боксерской грушей или боль и отек возвращаются. Лечение после рецидива усложняется рубцеванием поврежденной ткани.
Для отработки ударов на груше или мешке нужно использовать снарядные перчатки
Важным элементом занятий боксом, кикбосингом и другими боевыми видами спорта является профилактика травм. Синдром «костяшка боксера» легче предотвратить, чем вылечить. Во-первых, боец должен учиться наносить точные аккуратные удары. Неправильные удары кистью увеличивают риск повреждения. Руки должны быть защищены соответствующей экипировкой (перчатки, бинты).
Наносить удары нужно только защищенными руками
Бинтовка — очень эффективный способ избежать разрыва связок и сухожилий рук. Использовать нужно хлопчатобумажные бинты шириной до 5 см. Бинтовать нужно плотно, но не перетягивать. Когда рука разжата бинт не жмет, а при сжатии в кулак полностью охватывает кисть. Неэластичные бинты предпочтительнее эластичных, так как последние пережимают сосуды и приводят к застою крови.
На тренировках лучше использовать перчатки с силиконовыми вставками или одевать силиконовые прокладки с обеих сторон кисти. При появлении болей после боя или тренировки нужно сразу же обследоваться у травматолога.
«Костяшка боксера» для профессионального бойца может означать конец карьеры. Что касается стероидных препаратов, то они помогут продержаться на ринге еще какое-то время, но только лишь усилят деградацию поврежденной кисти (артроз ПФС).
Не игнорируйте лечение ушиба кулака, это может привести к развитию осложнений и более серьезных травм. Если у вас болит кулак после удара, то как можно скорее приложите к нему холодный компресс. Можно использовать лед, снег, бутылку с холодной водой или любой холодный предмет. Лечение ушиба кулака после удара у боксеров можно проводить также следующими мазями: Ибупрофеновая мазь, Гепариновый гель, Вольтарен эмульгель.
«Костяшка боксера» — известный в спортивной медицине термин, используемый в литературе для описания одного из самых серьезных и частых травм кисти
Главной, а порой и единственной, ударной поверхностью кисти во многих единоборствах (бокс, кикбоксинг, карате и др.) являются пястно-фаланговые суставы в согнутом положении. Проще говоря, это так называемые «костяшки» кулака. Когда кисть сжата в кулак, пястно-фаланговые суставы находятся в очень уязвимом положении для целого спектра травм — ушиб, синовит, травма связок и сухожилий, разрыв капсулы сустава (Drapé, 1994).
«Костяшка боксера» — известный в спортивной медицине термин, используемый в литературе для описания одного из самых серьезных и частых травм кисти: повреждение суставной капсулы пястно-фалангового сустава, сухожилия мышцы-разгибателя пальцев и сагитальных пучков (лучевого и локтевого), которые удерживают сухожилие в центральном положении (Hame, 2000). При разрыве одного из сагитальных пучков сухожилие мышцы-разгибателя пальцев смещается в противоположную сторону (Lopez-Ben, 2003; Posner, 1989). Также может присутствовать частичный разрыв суставной капсулы и продольное расслоение сухожилия. Впервые Gladenn в 1957 году описал эту травму у четырех боксеров и предложил термин «костяшка боксера» (Gladden, 1957). С тех пор эта травма так и именуется, вне зависимости от того, где и как она была получена — на занятиях боксом или другим единоборством или же при падении на землю человека, никогда единоборствами не занимавшегося (Drapé, 1994)
Анатомия пястно-фаланговых суставов
Пястно-фаланговый сустав образован головкой пястной кости и основанием проксимальной фаланги. Укреплен сустав коллатеральными связками, расположенными по бокам от него. С ладонной стороны сустав стабилизирован ладонной связкой. Ее волокна переплетаются с волокнами глубоких поперечных пястных связок, которые препятствуют расхождению головок пястных костей в стороны. (см. Анатомия кисти).
С тыльной стороны суставную капсулу покрывает сухожилие мышцы-разгибателя пальцев и сухожилия межкостных и червеобразных мышц, волокна которых покрывают и удерживают сухожилие мышцы-разгибателя пальцев и образуют так называемый «удерживатель» разгибателя (рис. 1, 2:(2)). Волокна, образующие «удерживатель» разгибателя называются сагитальными пучками, которые в свою очередь делятся на латеральный (локтевой) и медиальный (лучевой).
Волокна каждого пучка образуют тонкий поверхностный слой, который перекидывается поверх сухожилия мышцы-разгибателя пальцев и объединяется с волокнами противоположного сагитального пучка пучка; и более толстый глубокий слой, который залегает под сухожилием и формирует углубление, своего рода канал, который стабилизирует и удерживает сухожилие на своем месте. Межсухожильные соединения (рис. 1 (3)), соединяющие сухожильные пучки указательного-среднего пальцев, среднего-безымянного пальцев и безымянного пальца-мизинца и находящиеся рядом с пястнофаланговыми суставами также помогают в стабилизации сухожилий мышцы-разгибателя пальцев. Общее сухожилие мышцы-разгибателя пальцев на уровне пястно-фалангового сустава состоит из поверхностного сухожилия разгибающей мышцы расположенного по центру и глубоких сухожилий разгибающей мышцы залегающих по бокам.
Мышцы, разгибающие пальцы, находятся на тыльной поверхности предплечья, а их сухожилия тянутся через всю кисть, проходят через вершины пястно-фаланговых суставов и крепятся к середине и кончику пальцев. Для указательного пальца и мизинца существуют дополнительные мышцы-разгибатели соответственно указательного пальца и мизинца (рис. 1 (10 и 11)). Их сухожилия так же проходят через вершины соответствующих пястно-фаланговых суставов, рядом с общим разгибателем пальцев и стабилизированы теми же структурами.
Механизм травмы и симптомы «костяшки боксера»

Клинические признаки «костяшки боксера» включают боль в области сустава, опухоль, слабость пальца при разгибании, смещение сухожилия мышцы-разгибателя пальцев в локтевую и лучевую сторону. В особо тяжелых случаях может произойти полный разрыв сухожилия. В таком случае соответствующий палец полностью теряет способность разгибаться самостоятельно.
В острой фазе из-за отека и опухоли разрыв суставной капсулы и смещение сухожилия практически невозможно диагностировать. Также трудно определить разрыв суставной капсулы при нетипичных клинических проявлениях — полный диапазон движения в суставе и нет никакого смещения сухожилия, обнаруженного при пальпации сустава. Поэтому часто травма не лечится должным образом и спустя время, когда боль проходит, возможны повторные смещения и возобновление воспаления. Поснер и Эмброуз (1989) описали 5 боксерских случаев, в каждом из которых болевые ощущения проходили через несколько дней, однако после каждого спарринга боль и отечность появлялись снова (Posner, 1989).
Так же невылеченная травма в последствии может привести к постоянным щелчкам в области сустава. После схода опухоли определение нестабильности и дислокации сухожилия обычно не составляет труда (за исключением нетипичных случаев), но лечение осложняется из-за рубцового стягивания. Drapé J. L. и соавторы утверждают, что физический осмотр недостаточен для точного диагноза. Для примера можно привести исследование Поснера и Эмброуза, в котором точный диагноз разрыва «удерживателя» сухожилия ставился только во время хирургической операции (Posner, 1989). Drapé J. L. и соавторы показали, что диагностика с помощью МРТ помогает определить разрыв сагитальных пучков. Постановка раннего диагноза оправдана, так как раннее лечение приводит к хорошим результатам (Drapé, 1994).
Патологическая анатомия «костяшки боксера»
Разрыв сагитальных пучков может привести к смещению сухожилия мышцы-разгибателя пальцев в сторону от центра головки пястной кости. Во время сгибательного движения в пястно-фаланговом суставе межкостные и червеобразные мышцы сокрящаются и напрягают медиальные и латеральные сагитальные пучки, растягивая их в противоположных направлениях. Если медиальный пучок будет разрушен, то не встретивший сопротивления латеральный пучок будет тянуть на себя сухожилие мышцы-разгибателя пальцев, что приведет к его локтевой дислокации (рис. 3). Таким образом, обнаружение на МРТ смещения сухожилия в локтевую сторону дает косвенное свидетельство порванного медиального сагитального пучка.
Пястно-фаланговый сустав среднего пальца чаще всего подвергается травме «костяшка боксера». Дислокация сухожилия общей разгибающей мышцы среднего пальца обычно происходит в локтевом направлении. В обзоре травм у 55 человек, во всех случаях, кроме 2-х происходило смещение в локтевую сторону (Araki, 1989). В норме пястно-фаланговые суставы указательного и среднего пальцев на 10°-15° повернуты в локтевую сторону, что и предраспологает медиальные сагитальные пучки повышенному риску травмирования. Экспериментально на трупном материале было определено, что смещение сухожилия разгибателя в локтевую сторону происходит при рассечении медиального сагитального пучка на две трети, тогда так лишь при полном рассечении латерального сагитального пучка происходит незначительное смещение в лучевую сторону (Lopez-Ben, 2003).
При травме в области 2-го и 5-го пястно-фаланговых суставов возможна и другая ситуация. Разрыв происходит между сухожилием общего разгибателя пальцев и дополнительным сухожилием мышцы-разгибателя указательного пальца или мизинца (рис. 1 (10 и 11 соответственно). Разрыв приводит к расхождению двух сухожилий по обеим сторонам головки пястной кости (рис. 4). Подобная ситуация может стать причиной другого заболевания — контрактура Вайнштейна (Drapé, 1994). При согнутом положении пястно-фалангового сустава смещение сухожилия разгибающей мышцы увеличивается (Рис. 5). Поэтому диагностику (МРТ или простой физический осмотр) разрыва суставной сумки проводят при сжатом кулаке.
Некоторое противоречие окружает вопрос о лучшем методе лечения разрыва суставной капсулы пястно-фалангового сустава. В работе Drapé J. L. за 1994 год говорится о 5 работах, в которых сообщается об удачном консервативном лечении. В ранней фазе травма лечилась путем наложения шины на полностью выпрямленный сустав в течении 47 недель. Сообщается, что такое лечение привело к полному восстановлению функций пальца без повторных дислокаций. Однако все описанные случаи были достаточно легкими (Hame, 2000). Доктор Sharon Hame считает, что консервативное лечение возможно только при условии, что человек не будет в будущем заниматься спортом.
При сильном разрыве и желании человека продолжить спортивную карьеру большинством авторов рекомендовано хирургическое лечение. При повреждении суставной капсулы специалисты рекомендуют лишь ее обработать, но не защивать, так как это вызовет ее натяжение, что в дальнейшем приведет к ограничению диапазона движений в суставе. В работе Posner M. A. и Ambrose L. за 1989 год сообщается о 5 случаях, когда после неудачного консервативного лечения во всех случаях была проведена хирургическая операция с периодом восстановления 24 и более недель. Доктор Hame сообщает о хирургическом лечении 7 разрывов, которые все окончились удачно с полным восстановлением диапазона движений в суставе и возвращению к занятиям боксом в среднем после 5 месяцев реабилитации (Hame, 2000).
В хронических случаях может потребоваться хирургическая операция, заключающаяся в ослаблении противоположного сагитального пучка и аутопластике поврежденного сухожилия. (Drapé, 1994)
Профилактика повреждений «костяшки боксера»
Профилактика повреждений пястно-фаланговых суставов включает такие меры, как внимательный подход к тренировке и технике удара, правильное бинтование кистей и использование хороших боксерских перчаток, дополнительные специальные средства защиты и постоянный врачебный контроль.
Боксер должен научиться наносить эффективные точные аккуратные удары. Следует избегать большого количества неточных, «расхлябаных» ударов, при которых возрастает вероятность возниктовения уязвимых положений кисти. Удары можно выполнять только в случае отсутствия каких бы то ни было болей в руке, и только защищенным кулаком.
Во время занятия ударными единоборствами кулаки спортсмена обязательно должны быть защищены. В первую очередь кисть должна быть хорошо забинтована специальными бинтами. Бинтовать руки следует хлопчатобумажным бинтом, самая удобная ширина бинта 40-50 мм, длина — от 3,0 до 4 м. Сейчас все бинты, имеющиеся в продаже, уже снабжены петелькой для большого пальца на одном конце бинта и липучкой для закрепления на другом. Руку следует бинтовать плотно, но не перетягивать, чтобы не пережимать сосуды. В разжатом состоянии бинт не должен жать, а при сжатом кулаке плотно обхватывать кисть. Многие спортсмены советуют использовать неэластичные бинты, которые не тянуться, так как эластичный бинт может чрезмерно стягивать кисть и приводить к застою крови.
Также на тренировке для дополнительной защиты «костяшек» можно использовать специальные силиконовые прокладки или перчатки, с такими вставками. Специалисты рекомендуют использовать такие прокладки, как с тыльной, так и с ладонной стороны кисти. Тыльные силиконовые вставки защитят кисть от прямого удара, а с ладонной стороны предотвратят чрезмерное сгибание пальцев при ударе.
Также никогда не будет лишним постоянно проходить диспансеризацию и образать внимание врачей на любые воспаления и болезненные ощущения в области кисти и пястно-фаланговых суставов.
sportmedicine.ru

Главной, а порой и единственной, ударной поверхностью кисти во многих единоборствах (бокс, кикбоксинг, карате и др.) являются пястно-фаланговые суставы в согнутом положении. Проще говоря, это так называемые «костяшки» кулака. Когда кисть сжата в кулак, пястно-фаланговые суставы находятся в очень уязвимом положении для целого спектра травм — ушиб, синовит
, травма связок и сухожилий, разрыв капсулы сустава (Drapé, 1994). » — известный в спортивной медицине термин, используемый в литературе для описания одного из самых серьезных и частых травм кисти: повреждение суставной капсулы пястно-фалангового сустава, сухожилия мышцы-разгибателя пальцев и сагитальных пучков (лучевого и локтевого), которые удерживают сухожилие в центральном положении (Hame, 2000). При разрыве одного из сагитальных пучков сухожилие мышцы-разгибателя пальцев смещается в противоположную сторону (Lopez-Ben, 2003; Posner, 1989). Также может присутствовать частичный разрыв суставной капсулы и продольное расслоение сухожилия. Впервые Gladenn в 1957 году описал эту травму у четырех боксеров и предложил термин «костяшка боксера » (Gladden, 1957). С тех пор эта травма так и именуется, вне зависимости от того, где и как она была получена — на занятиях боксом или другим единоборством или же при падении на землю человека, никогда единоборствами не занимавшегося (Drapé, 1994)
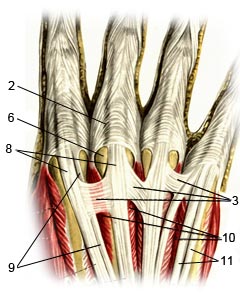 |
| |
| Рис. 1 — Тыльная сторона правой кисти, область пястно-фаланговых суставов | Рис. 2 — Тыльная сторона 3-го пястно-фалангового сустава правой кисти |
Пястно-фаланговый сустав образован головкой пястной кости и основанием проксимальной
фаланги. Укреплен сустав коллатеральными связками, расположенными по бокам от него. С ладонной стороны сустав стабилизирован ладонной связкой. Ее волокна переплетаются с волокнами глубоких поперечных пястных связок, которые препятствуют расхождению головок пястных костей в стороны. (см. Анатомия кисти).
С тыльной стороны суставную капсулу покрывает сухожилие мышцы-разгибателя пальцев и сухожилия межкостных и червеобразных мышц, волокна которых покрывают и удерживают сухожилие мышцы-разгибателя пальцев и образуют так называемый «удерживатель» разгибателя (рис. 1, 2: (2)). Волокна, образующие «удерживатель» разгибателя называются сагитальными пучками, которые в свою очередь делятся на латеральный
(локтевой) и медиальный (лучевой). Волокна каждого пучка образуют тонкий поверхностный слой, который перекидывается поверх сухожилия мышцы-разгибателя пальцев и объединяется с волокнами противоположного сагитального пучка пучка; и более толстый глубокий слой, который залегает под сухожилием и формирует углубление, своего рода канал, который стабилизирует и удерживает сухожилие на своем месте. Межсухожильные соединения (рис. 1 (3)), соединяющие сухожильные пучки указательного-среднего пальцев, среднего-безымянного пальцев и безымянного пальца-мизинца и находящиеся рядом с пястнофаланговыми суставами также помогают в стабилизации сухожилий мышцы-разгибателя пальцев. Общее сухожилие мышцы-разгибателя пальцев на уровне пястно-фалангового сустава состоит из поверхностного сухожилия разгибающей мышцы расположенного по центру и глубоких сухожилий разгибающей мышцы залегающих по бокам.
Мышцы, разгибающие пальцы, находятся на тыльной поверхности предплечья, а их сухожилия тянутся через всю кисть, проходят через вершины пястно-фаланговых суставов и крепятся к середине и кончику пальцев. Для указательного пальца и мизинца существуют дополнительные мышцы-разгибатели соответственно указательного пальца и мизинца (рис. 1 (10 и 11)). Их сухожилия так же проходят через вершины соответствующих пястно-фаланговых суставов, рядом с общим разгибателем пальцев и стабилизированы теми же структурами.
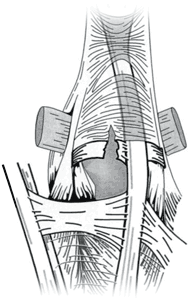 |
| Рис. 3 — Поврежденная суставная сумка 3-го пястного-фалангового сустава правой руки, тыльная сторона. Разрыв медиального сагитального пучка и ближайших волокон «удерживателя» разгибателя приводит к смещению сухожилия в локтевую сторону |
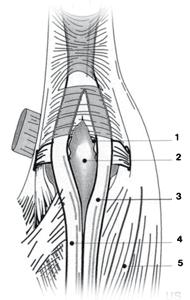 |
| Рис. 4 — Повреждение «костяшка боксера » в области 5-го пястно-фалангового сустава правой кисти, тыльная сторона. Эти два сухожилия отделены. Головка пястной кости находится между сухожилиями. Сагитальные пучки не порваны. 1 — разрыв «удерживателя» разгибателя, 2 — головка пятой пястной кости, 3 — сухожилие мышцы-разгибателя мизинца, 4 — сухожилие мышцы-общего разгибателя пальцев, 5 — мышца, отводящая мизинец |
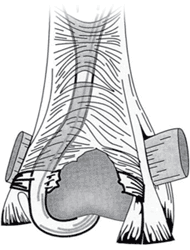 |
| Рис. 5 — Поврежденый «удерживатель» разгибателя в согнутом положении сустава. Головка пястной кости располагается под областью разрыва и сокращение в суставе еще больше увеличивает смещение сухожилия |
Основным механизмом повреждения капсулы пястно-фалангового сустава является удар сжатым кулаком. Наиболее часто страдают суставы указательного и среднего пальцев, так как они больше всего выступают вперед и являются основной ударной поверхностью в боксе или других единоборствах. Повреждение наиболее вероятно при ударе о твердую поверхность, например о деревянную дощечку или бетонную стену (см. сообщение на форуме). Также дислокация сухожилия может произойти вследствии воспалительных процессов в области сустава (например ревматоидный артрит
), которые ослабляют и разрушают волокна сагитальных пучков, а так же у людей с врожденно несовершенными или отсутствующими стреловидными пучками. сустава. Поэтому часто травма не лечится должным образом и спустя время, когда боль проходит, возможны повторные смещения и возобновление воспаления. Поснер и Эмброуз (1989) описали 5 боксерских случаев, в каждом из которых болевые ощущения проходили через несколько дней, однако после каждого спарринга боль и отечность появлялись снова (Posner, 1989). Так же невылеченная травма в последствии может привести к постоянным щелчкам в области сустава. После спадения опухоли определение нестабильности и дислокации сухожилия обычно не составляет труда (за исключением нетипичных случаев), но лечение осложняется из-за рубцового стягивания. Drapé J.L. и соавторы утверждают, что физический осмотр недостаточен для точного диагноза. Для примера можно привести исследование Поснера и Эмброуза, в котором точный диагноз разрыва «удерживателя» сухожилия ставился только во время хирургической операции (Posner, 1989). Drapé J.L. и соавторы показали, что диагностика с помощью МРТ помогает определить разрыв сагитальных пучков. Постановка раннего диагноза оправдана, так как раннее лечение приводит к хорошим результатам (Drapé, 1994).
Разрыв сагитальных пучков может привести к смещению сухожилия мышцы-разгибателя пальцев в сторону от центра головки пястной кости. Во время сгибательного движения в пястно-фаланговом суставе межкостные и червеобразные мышцы сокрящаются и напрягают медиальные и латеральные сагитальные пучки, растягивая их в противоположных направлениях. Если медиальный пучок будет разрушен, то не встретивший сопротивления латеральный пучок будет тянуть на себя сухожилие мышцы-разгибателя пальцев, что приведет к его локтевой дислокации (рис. 3). Таким образом, обнаружение на МРТ смещения сухожилия в локтевую сторону дает косвенное свидетельство порванного медиального сагитального пучка.
Пястно-фаланговый сустав среднего пальца чаще всего подвергается травме «костяшка боксера «. Дислокация сухожилия общей разгибающей мышцы среднего пальца обычно происходит в локтевом направлении. В обзоре травм у 55 человек, во всех случаях, кроме 2-х происходило смещение в локтевую сторону (Araki, 1989). В норме пястно-фаланговые суставы указательного и среднего пальцев на 10°-15° повернуты в локтевую сторону, что и предраспологает медиальные сагитальные пучки повышенному риску травмирования. Экспериментально на трупном материале было определено, что смещение сухожилия разгибателя в локтевую сторону происходит при рассечении медиального сагитального пучка на две трети, тогда так лишь при полном рассечении латерального сагитального пучка происходит незначительное смещение в лучевую сторону (Lopez-Ben, 2003).
При травме в области 2-го и 5-го пястно-фаланговых суставов возможна и другая ситуация. Разрыв происходит между сухожилием общего разгибателя пальцев и дополнительным сухожилием мышцы-разгибателя указательного пальца или мизинца (рис. 1 (10 и 11 соответственно). Разрыв приводит к расхождению двух сухожилий по обеим сторонам головки пястной кости (рис. 4). Подобная ситуация может стать причиной другого заболевания — контрактура
Вайнштейна (Drapé, 1994). При согнутом положении пястно-фалангового сустава смещение сухожилия разгибающей мышцы увеличивается (Рис. 5). Поэтому диагностику (МРТ или простой физический осмотр) разрыва суставной сумки проводят при сжатом кулаке.
Некоторое противоречие окружает вопрос о лучшем методе лечения разрыва суставной капсулы пястно-фалангового сустава. В работе Drapé J.L. за 1994 год говорится о 5 работах, в которых сообщается об удачном консервативном
лечении. В ранней фазе травма лечилась путем наложения шины на полностью выпрямленный сустав в течении 47 недель. Сообщается, что такое лечение привело к полному восстановлению функций пальца без повторных дислокаций. Однако все описанные случаи были достаточно легкими (Hame, 2000). Доктор Sharon Hame считает, что консервативное лечение возможно только при условии, что человек не будет в будущем заниматься спортом. При сильном разрыве и желании человека продолжить спортивную карьеру большинством авторов рекомендовано хирургическое лечение. При повреждении суставной капсулы специалисты рекомендуют лишь ее обработать, но не защивать, так как это вызовет ее натяжение, что в дальнейшем приведет к ограничению диапазона движений в суставе. В работе Posner M.A. и Ambrose L. за 1989 год сообщается о 5 случаях, когда после неудачного консервативного лечения во всех случаях была проведена хирургическая операция с периодом восстановления 24 и более недель. Доктор Hame сообщает о хирургическом лечении 7 разрывов, которые все окончились удачно с полным восстановлением диапазона движений в суставе и возвращению к занятиям боксом в среднем после 5 месяцев реабилитации (Hame, 2000).
В хронических случаях может потребоваться хирургическая операция, заключающаяся в ослаблении противоположного сагитального пучка и аутопластике
поврежденного сухожилия. (Drapé, 1994)
Профилактика повреждений пястно-фаланговых суставов включает такие меры, как внимательный подход к тренировке и технике удара, правильное бинтование кистей и использование хороших боксерских перчаток, дополнительные специальные средства защиты и постоянный врачебный контроль.
Боксер должен научиться наносить эффективные точные аккуратные удары. Следует избегать большого количества неточных, «расхлябаных» ударов, при которых возрастает вероятность возниктовения уязвимых положений кисти. Удары можно выполнять только в случае отсутствия каких бы то ни было болей в руке, и только защищенным кулаком.
Во время занятия ударными единоборствами кулаки спортсмена обязательно должны быть защищены. В первую очередь кисть должна быть хорошо забинтована специальными бинтами. Бинтовать руки следует хлопчатобумажным бинтом, самая удобная ширина бинта 40-50 мм, длина — от 3,0 до 4 м. Сейчас все бинты, имеющиеся в продаже, уже снабжены петелькой для большого пальца на одном конце бинта и липучкой для закрепления на другом. Руку следует бинтовать плотно, но не перетягивать, чтобы не пережимать сосуды. В разжатом состоянии бинт не должен жать, а при сжатом кулаке плотно обхватывать кисть. Многие спортсмены советуют использовать неэластичные бинты, которые не тянуться, так как эластичный бинт может чрезмерно стягивать кисть и приводить к застою крови.
Также на тренировке для дополнительной защиты «костяшек» можно использовать специальные силиконовые прокладки или перчатки, с такими вставками. Специалисты рекомендуют использовать такие прокладки, как с тыльной, так и с ладонной стороны кисти. Тыльные силиконовые вставки защитят кисть от прямого удара, а с ладонной стороны предотвратят чрезмерное сгибание пальцев при ударе.
Также никогда не будет лишним постоянно проходить диспансеризацию и обращать внимание врачей на любые воспаления и болезненные ощущения в области кисти и пястно-фаланговых суставов.
источник
Когда после удара болит рука, это очень ограничивает нашу жизненную деятельность. Руки – очень важная часть нашего тела, которая необходима нам для работы и для всего, на чём держится наша жизнь. Именно руки, прежде всего, подвергаются ударам и травмам.
В спорте, на производстве и в быту, на улице при плохой освещённости, на скользкой дороге удары нас подстерегают на каждом шагу. Многие люди легкомысленно относятся к соблюдению техники безопасности для рук, и плохо защищают их от различных травм.
Бывает, что боль в руке после удара долго не проходит, что даёт повод для беспокойства. Болезненные ощущения могут сопровождаться гематомами, отёчностью, онемением рук, скованностью движений. Иногда незначительная травма приводит к тяжелым воспалительным процессам и осложнениям. Людям трудно понять, почему в одних случаях после удара болит рука несколько дней, а в других — боль в руке сохраняется годами. Существуют разумные объяснения причин различных болезненных явлений, происходящих в руке после удара, с которыми вы сможете познакомиться в данной статье.
Часто при ударе руки происходит ушиб, при котором ощущается боль в поврежденном месте. Целостность верхних слоев кожи при ушибе может не нарушиться, но происходит разрыв сосудов тканей. Он приводит к кровоизлиянию и образованию гематомы и отека. Когда отёк и гематома нарастают, боль усиливается. Если боль от удара руки становится сильной и мучительной, не прекращается, это может означать, что повреждены кости.
При ушибе сустава руки движения в суставах вначале сохранены, но они затем становятся ограниченными по мере нарастания кровоизлияния и отека, особенно при гемартрозе, а также при дистрофических изменениях в суставе. Ушибы отличаются от переломов и вывихов тем, что при ушибах движения сохраняются, хотя они болезненные. При переломах движения становятся невозможными сразу после травмы. При ушибе нужно сразу приложить холодный компресс во избежание гематом и отёков. Затем, если отсутствуют признаки перелома, сделайте сдавливающую повязку на область ушиба и обеспечьте конечности полный покой.
Небольшие ушибы могут пройти сами по себе. Сильные ушибы необходимо лечить специальными мазями и противовоспалительными средствами для рассасывания гематом, так как гематомы очень опасны. Продолжающееся в глубине тканей кровотечение часто приводит к дополнительной травме соседних тканей в результате их сдавливания, что сопровождается постепенным нарастанием боли и нарушением функции руки. Через несколько дней после травмы на ушибленную руку накладывают согревающий компресс.
После удара рука может также болеть из-за растяжения и разрыва связок, сухожилий, суставов. Возникает боль при надавливании на область растянутых связок или суставов и места их прикрепления к костям. Иногда в области травмы появляется покраснение и повышение температуры кожи. При сильном растяжении и разрыве связок и сухожилий болевые симптомы сильно выражены и похожи на боль при переломе или вывихе. Окончательный диагноз можно поставить только после рентгена.
Перелом кости от сильного удара почти всегда сопровождаются растяжением связок. Перелом появляется фактически в том случае, когда уже растянутая до предела связка не разрывается сама до конца, а вместо этого отламывает кость, к которой она прикреплена. Но существуют характерные признаки, позволяющие отличить перелом от растяжения.
Если после удара болит рука при надавливании на кость, боль не прекращается в состоянии покоя, и невозможно пошевелить пальцами руки, это явно указывает на перелом кости. Во время перелома многие люди слышат хруст кости, а не хлопки, как при растяжении. На некоторых участках кожи ниже травмы часто наблюдается нарушение чувствительности. Можно также заметить неестественное изменение формы руки конечности при переломе с большим смещением.
Деформация руки и боль при движении руки происходит также при вывихах. При трещинах кости и скрытых переломах всегда появляется сильная боль при физической нагрузке, она может также неожиданно появиться в состоянии покоя без всяких причин. При таких симптомах надо обязательно пройти рентгенологическое исследование. Если человек не обращается вовремя за медицинской помощью, у него могут возникнуть другие патологии опорно-двигательного аппарата.
Растяжение в суставе обычно возникает при резких движениях, превышающих нормальную амплитуду сустава. При растяжении после удара болит рука в суставе, значительно усиливающаяся при попытке повернуть сустав при движении руки в ту сторону, в которую он был растянут при травме. При сильной травме сустава возникает значительное ограничение его подвижности. Если изменяется форма руки, появляется отечность и ограничение движения в суставе, нужно срочно начать комплексный курс лечения под наблюдением врачей. В противном случае суставе может появиться воспалительный процесс, или начаться деформация.
После удара может сильно болеть рука из-за ушиба нерва, нервных стволов и окончаний. При повреждении локтевого нерва может случиться болевой шок. Если нарушен или защемлён какой-либо нерв от удара, может долго сохраняться ноющая боль в руке. Кажется, как будто руку «крутит», сковывает. Рука часто немеет. Если не начать сразу лечение, могут появиться такие же симптомы в плече, шее, а затем в спине. Защемление нерва в области запястья распространено среди людей, долго работающих за компьютером.
Если после незначительного удара болит рука, это свидетельствует о слабости мышц и тканей. Чтобы этого избежать, надо постоянно укреплять руки. Существует специальный комплекс упражнений для рук. Он включает в себя сжимание и разжимание пальцев, встряхивание и вращение кистей рук, напряжение и расслабление мышц, и другие упражнения. Хорошо укрепляет и расслабляет руки массаж и рефлексотерапия. Необходимо также избегать травм и ударов, быть осторожным на работе и в быту, не применять физической силы и уклоняться от грубого физического воздействия. В этом случае вы будете чувствовать себя защищёнными от боли в руках и других частях тела в результате ударов.
источник
Травмы подстерегают нас везде: дома, на работе, в спортзале. Одним из самых распространенных повреждений является ушиб пальца. Причем одинаково подвержены опасности как верхние конечности, так и нижние. С уверенностью можно утверждать только одно: любая травма не должна остаться без внимания. Каждый человек должен знать, как оказывать первую помощь при получении повреждения. Конечно, по возможности лучше сразу обратиться к травматологу во избежание осложнений. Но если травма незначительная, ее можно вылечить и в домашних условиях при помощи народных средств.
Ежедневно каждый человек совершает огромное количество действий, и большинство из них может привести к ушибу пальца. Довольно часто травма возникает по причине удара о тупой предмет или его падения на фаланги даже с небольшой высоты. Характерным признаком несильного повреждения является сохранение целостности кожи, отсутствие на ней ранок.
В быту может произойти буквально все, что угодно:
- На пальцы свалился тяжелый предмет. Такая ситуация (в зависимости от обстоятельств) может привести к перелому.
- Удар о дверной косяк. Такие травмы характерны для маленьких детей, которые часто бегают, сломя голову, не замечая препятствий.
- Падение предмета на руку.
Ушиб пальца на руке можно определить по внешним признакам. Но если вы не уверены, лучше обратиться к травматологу для постановки точного диагноза. Серьезность повреждения зависит от места, по которому пришелся удар.
Как уже было отмечено, для ушиба характерно повреждение мягких тканей без нарушения целостности кожи. Однако если травма сильная, то сухожилия и мышцы могут разорваться. Ранки суставов рук имеют определенные признаки, которые мы сейчас рассмотрим:
- место травмы вспыхивает резкой болью;
- характерно появление опухоли на пальце, а также замечается трудность в сгибании;
- возникает покраснение очага, иногда можно наблюдать небольшие ссадины;
- ноготь зачастую чернеет от ушиба и отслаивается, немеет вся поврежденная область, уровень двигательной активности снижается.
Если же удар о палец получился очень сильным, то возможно кровотечение, трещина, закрытый или открытый перелом. Не нужно списывать ушиб со счетов. При обнаружении сильной продолжающейся боли необходимо сразу обратиться к специалисту, ведь это первый признак перелома.
В принципе, разительных отличий нет. Стоит отметить, что наиболее распространены ушибы большого пальца и мизинца. Среди основных признаков можно выделить резкую боль, покраснение и припухлость, повышение температуры области ранки из-за прилива крови. Гематома под ногтем – обычное дело. Ее появление характеризует прилив крови с последующим потемнением. При сильных ударах ноготь может трескаться и слетать.
Как отличить ушиб пальца на ноге от вывиха? Есть несколько простых способов. Во-первых, при незначительной травме боль будет постепенно стихать, максимально неприятное ощущение держится двадцать минут. Функциональность пальца не нарушается, практически нет дискомфорта во время ходьбы, чего не скажешь о переломе. Тогда, скорее всего, вы не сможете шевелить пальцем. Что касается гематомы и отечности, то они появляются в обоих случаях. Разница лишь в том, что при переломе отек возникает сразу и не сходит длительное время. Если это ушиб, то гематома будет обнаружена спустя некоторое время. Можно попробовать пощупать травму, непрерывность кости прямо указывает на незначительное повреждение.
Большой палец из-за строения кости является наиболее уязвимым к разнообразным растяжениям и потрясениям. Большая часть пострадавших – мужчины, это происходит в основном из-за профессиональной деятельности. Ушиб пальца на руке считается болезненной травмой. Его довольно быстро можно вылечить, если действовать правильно.
Повреждение большого пальца, в отличие от остальных четырех, является наиболее болезненным. Но методы лечения остаются теми же. Неприятные ощущения в области ушиба останутся ориентировочно на несколько недель, зато потом можно будет забыть это, как страшный сон.
Существует четыре вида ушибов пальца в зависимости от серьезности последствий:
- Незначительная травма. Характерно появление покраснений, маленьких царапин. Боль стихает в течение нескольких минут, обращение к врачу не требуется.
- Резкая боль, которая быстро проходит. При ударе повреждаются капилляры, в результате чего возникает гематома и припухлость.
- Сильный удар о тупой предмет. Наблюдается значительное повреждение мышечной ткани и сосудов, обнаруживается большая гематома синего цвета. В течение некоторого времени место травмы опухает. Сильный ушиб пальца может сопровождаться вывихом.
- Нарушение двигательной активности. Сильная опухоль, трещины в костях, повреждение суставов. Также наблюдается разрыв сухожилий и ногтевой пластины.
Часто мы можем слышать вопрос: «Ушибла палец, что делать?» Первым делом нужно оказать первую медицинскую помощь. Если боль очень сильная, лучше отправить пациента к врачу, а до этого следует совершить ряд действий:
- Первым делом нужно охладить травму. Сделать это можно двумя способами: наложить холодный компресс или подставить палец под ледяную воду.
- Если идет кровь, нужно сделать кровеостанавливающую повязку и наложить на ранку.
- Когда не видно места повреждения, не помешает нанести йодную сетку. Таким образом можно защитить ранку от инфекции.
- В тяжелых ситуациях следует дать обезболивающее средство.
- В завершение необходимо наложить тугую повязку на палец и отправить пострадавшего к травматологу.
Первая помощь очень важна, так как можно избежать серьезных последствий и ускорить процесс выздоровления. Обратите внимание. Если мужчина ушиб или женщина ушибла сильно палец, ни в коем случае нельзя его полностью обездвиживать, так как это приведет к застою и появлению опухоли.
Травматолог на основании рентгеновских снимков может сделать вывод о серьезности травмы. Если нет сильных повреждений, то накладывать гипс не нужно. Ушиб пальца в большинстве случаев лечится в домашних условиях. Необходимо:
- принимать обезболивающие средства, если есть необходимость;
- совершать физиологические процедуры;
- применять кремы, мази с восстанавливающим эффектом.
Если повреждение серьезное, в результате которого оторвалась ногтевая пластина, врач назначит еще и антибактериальные препараты. Разрыв связок означает хирургическое вмешательство, ведь нужно их сшить.
После посещения лечащего врача, вам следует начать лечение. У травматолога лучше уточнить, при помощи каких способов народной медицины следует проводить терапию. Быстро вылечить ушиб пальца можно мазью Вишневского. Это средство отлично снимает отек, и, если нанести мазь на поврежденный участок и накрыть повязкой, то через несколько часов можно увидеть первый результат.
Также очень эффективными в лечении являются следующие средства:
- Капуста. Лист приложить к травме и закрепить бинтом. Повязку рекомендуется менять каждые полчаса, отлично снимает воспаление и отек.
- Бодяга. В аптеках продается готовая мазь нужной консистенции. Чтобы упростить себе задачу, можно просто нанести средство на место травмы и накрыть повязкой, менять примерно два раза в день.
- Картофель. Следует сварить в мундире, размять и эту кашицу приложить на травмированную область. Этот компресс можно менять неограниченное количество раз, он отлично снимает болевые ощущения и уменьшает синяки.
- Лук репчатый. Лучшее средство от инфекций. Его необходимо измельчить с помощью блендера, в получившейся кашице смочить бинт и наложить на ушиб пальца. Повязку менять два раза в день: утром и вечером.
- Мед, уксус и масло. Все ингредиенты смешать, смочить марлю и обмотать палец. Хорошее средство для снятия отека и устранения кровоизлияния.
Информация о лечении ушиба поможет не только вам в похожей ситуации, но и вашим близким. Умение оказать первую помощь бесценно, ведь таким образом можно даже спасти человеку жизнь.
Повреждения фаланг пальцев, особенно у детей, не проходят бесследно. Конечно, это зависит от характера и тяжести травмы. Небольшой ушиб вряд ли будет напоминать о себе спустя несколько лет, чего не скажешь о более серьезных травмах.
Мягкие ткани человека довольно капризны. При получении травмы в них могут происходить изменения, которые приведут к осложнениям. Зачастую они проявляются не сразу, а через какое-то время после ушиба. Запомните, что если не лечить повреждение, то и выздоровление будет проходить очень долго. Лучше воспользоваться всеми советами и избавиться от болезненных ощущений в пальце при помощи медикаментозных и народных способов.
Чтобы умудриться получить травму, совсем не обязательно заниматься тяжелым физическим трудом. Если женщина ушибла палец на руке, будет очень много крика. Мужчины предпочитают скрывать эмоции и стараются забыть о травме. Этого делать не нужно, ведь как мы говорили выше, возможны осложнения.
Ударить палец можно где угодно и когда угодно, практически невозможно предугадать это событие. Следует внимательнее следить за собой, вести себя аккуратнее при занятиях спортом. Отдельно стоит сказать о гололедице. Очень осторожно нужно ходить по льду, ведь в результате падения ушиб пальца будет самой безобидной травмой. Лучше уж незначительное повреждение, нежели перелом ноги или руки.
Как бы мы ни старались обезопасить себя от травмы, они случаются. Главное, не медлить при оказании первой помощи, а затем принять все возможные меры по восстановлению функциональности поврежденной конечности. Только внимательное отношение к своему здоровью способно свести к минимуму получение травм и ушибов.
источник
