Знаменитый термин «глазные зубы» слышал каждый, но немногие точно готовы ответить, где именно в ротовой полости они находятся, почему так называются, и вообще, может такие зубы есть не у всех людей? Непосредственного отношения к глазам данные зубы не имеют, но существенная взаимосвязь все же существует. Стоит подробнее рассмотреть алгоритмы появления глазных зубов, уточнить основные симптомы развития и перспективы благополучного устранения патологического состояния.
Глазные зубы – это клыки на верхней и нижней челюсти. Такое название данные органы ротовой полости получили по причине приближенности лицевого нерва вблизи зубов. В случае повреждения или раздражения зубов возникает дискомфорт, и боль немного распространяется в области глаз. Именно поэтому удаление у взрослых и прорезывание глазных зубов у грудничков вызывают болевые ощущения. Глазные зубы размещаются парами на верхней и нижней челюсти и занимают промежуточную позицию между соседними с резцами зубами.
Закладка первых глазных зубов начинается еще в период внутриутробного развития эмбриона. По аналогии с остальными зубами, клыки начинаются с зубной пластинки эпителия, но достаточно глубоко проникают в костную ткань. Закладка постоянных клыков также начинается в момент внутриутробного формирования, но осуществляется по принципу молочных зубов. Клыки кардинально отличаются от остальных зубов расположением и строением:
Коренная структура имеет удлиненную форму, сдавленную сбоку;
Крупная корона с режущими краями, которые соединяются под острым углом;
Верхние зубы всегда крупнее нижних за счет увеличения поверхности контакта;
Коронка клыка отличается плоской формой, которая позволяет поверхности языка и губ не контактировать с режущим краем.
Глазные зубы у младенцев прорезаются только после появления резцов и моляров, но верхние клыки всегда появляются раньше нижних. Данная ситуация объясняется более глубоким расположением коренных структур, в результате чего возникают дискомфорт и болевые ощущения. За счет приближенности лицевых нервов и глубокой закладки корней в костной ткани младенцы сталкиваются с повышением температуры, насморком, отеками, ухудшением настроения, нарушениями сна и отсутствием аппетита.
Длительное повышение температуры более 39 ⁰С, сильный кашель, нарушения в работе желудочно-кишечного тракта, а также чрезмерная интоксикация являются поводом для обращения к врачу. Если же общее состояние является удовлетворительным, родители всегда могут помочь своему малышу простыми способами:
Массаж десен: родители могут чистым указательным пальцем помассировать поверхность десны в течение нескольких минут.
Использование прорезывателей: в аптеке представлен большой выбор специальных устройств с водным наполнителем и охлаждающим эффектом. После хранения в холодильнике покусывание поверхности снижает боль.
Использование обезболивающих гелей для смазывания поверхности десен.
Сосудосуживающие препараты будут полезными, если прорезывание зубов сопровождается заложенностью носа и насморком.
Жаропонижающие средства в форме сладкого сиропа стоит использовать при постоянном повышении температуры выше отметки в 38 ⁰С.
Традиционно клыки доставляют сильный дискомфорт детям, но у взрослых также могут возникать физиологические проблемы с ростом и уходом за такими органами ротовой полости. Постоянные глазные зубы появляются у подростков в период с 9 до 12 лет, пятыми по очереди роста всех зубов. В норме рост зубов не должен вызывать боли или дискомфорта, в обратном случае возможен риск появления следующих нарушений:
Очаговые инфекции органов ротовой полости;
Кариозные поражения зубов.
У некоторых людей возможно развитие аномалии роста клыков в виде прорезывания на расстоянии или искривление. Устранить ситуацию поможет ортодонтическое лечение или удаление глазного зуба в сложной ситуации. Сразу после удаления таких зубов стоит выполнять протезирование, так как пустоты в ротовой полости негативно скажутся на внешнем облике и жевательных способностях.
Физиологические особенности глазных зубов исключать нельзя, но не стоит концентрироваться на клыках в ущерб остальным органам ротовой полости. Важно регулярно следить за чистотой ротовой полости, периодически посещать стоматолога и вести здоровый образ жизни. Даже при возникновении проблем с глазными зубами в таком случае болевая симптоматика и лечение будут быстрыми и эффективными.
источник
С таким понятием, как глазной зуб связано много различных мифов и предположений. Связано это с тем, что большинство молодых родителей не знают, где находятся данные единицы, и почему они получили такое название. На практике дело обстоит гораздо проще – глазными зубами в стоматологии принято называть клыки нижней и верхней челюсти.
Глазные зубы (далее – ГЗ) локализуются вблизи одноименного нерва, именно поэтому получили сходное с ним название. Симптомы прорезывания данных единиц у малыша крайне болезненны (в связи с раздражением глазного нерва). Так, ребенок, у которого режется клык верхней челюсти, может жаловаться на нестерпимую боль, обильное слезотечение, общую слабость, повышение температуры тела и сталкиваться с другими малоприятными проявлениями.
Глазные зубы у детей закладываются еще в период внутриутробного развития, растут из зубной пластины. Правда, такие единицы гораздо глубже врезаются в костную ткань, чем другие «представители» зубного ряда. Зубы клыки у человека имеют свои характерные отличия:
- кривые сплюснутые по бокам длинные корни;
- массивные коронки, режущие грани которых сходятся между собой, образуя острый угол;
- клык нижней челюсти меньше верхнего «соседа», имеет удлиненную режущую стенку и большую контактную площадь.
Указанные анатомические особенности ГЗ обуславливают их основные функции – удержание и разрывание на части кусочков пищи. Когда и сколько дней лезут ГЗ: как правило, клыки верхнего ряда «появляются на свет» в период с 16 по 22 месяц, «представители» нижнего зубного ряда прорезываются с 17 по 23 месяц от рождения.
Нарушение схемы прорезывания постоянных единиц (как на картинке) может привести к беззубости (адентии). Бывает, что ГЗ (как на фото ниже) растет неправильно. При этом без специального обследования выявить то, что у клыка кривой корень практически невозможно. Если ГЗ локализуются сверху или снизу «не на своих местах», малышу показано ортодонтическое лечение (установка брекетов).
ГЗ у ребенка режутся довольно болезненно. Первые признаки данного явления:
- повышение температуры тела (гипертермия может сохраняться до тех пор, пока все 4 клыка не «появятся на свет»);
- заложенность носа;
- неспокойное, капризное, плаксивое поведение, ухудшение аппетита;
- бессонница;
- покраснение, отечность, болезненность (симптомы воспалительного процесса) десен там, где режутся верхние или нижние ГЗ;
- диарея (повышенное газообразование в кишечнике);
- иммунный сбой;
- конъюнктивит (воспаление век), обильное слезотечение.
Важно понимать, что выраженная постоянная боль в ГЗ может свидетельствовать о широком спектре стоматологических проблем (например, указывать на флюс, пародонтит и т. д.). Именно поэтому при тяжелом прорезывании постоянных клыков рекомендуется не заниматься самолечением, а обращаться за помощью к врачу.
Какие меры предпринять, чтобы унять зубную боль и снять другие симптомы, сопутствующие «появлению на свет» верхних и нижних клыков? Щадящий массаж десны, окружающей прорезывающийся зуб. Процедуру проводят 1–2 раза в день, продолжительность манипуляций должна составлять не более 2–3 минут. Вспомогательные средства: гвоздичное или ромашковое масло, кусочек льда, специальные стоматологические гели с обезболивающими и противовоспалительными свойствами.
В аптеках и специализированных магазинах можно приобрести удобные прорезыватели для зубов. Это современные конструкции, заполненные дистиллированной водой. Если поместить их на некоторое время в холодильник, помимо своих основных функций, они будут охлаждать и успокаивать воспаленную десну.
Специальные анестезирующие гели помогают облегчить прорезывание передних зубов. Среди таких средств необходимо обратить внимание на Калгель, Дентинокс, Холисал. Составы наносят непосредственно на воспаленные десны 1–2 раза в день, анестезирующий эффект проявляется спустя несколько минут после процедуры.
Применение гомеопатических свечей Вибуркол (продаются в аптеках) позволяет сбить невысокую температуру, успокоить и обезболить мягкие ткани. Свечи начинают действовать не ранее, чем через 20 минут после введения. Если температура тела превысила отметку в 38 градусов, малышу дают жаропонижающие препараты (сиропы, таблетки) либо используют свечи с парацетамолом (по совету врача).
Справиться с неприятными ощущениями, связанными с прорезыванием зубиков у малышей, помогают и проверенные народные средства. В частности, снять боль, купировать воспаление, справиться с отечностью и гиперемией десен можно с помощью лечебных полосканий. Лучший выбор – отвары дубовой коры и ромашки аптечной (1 ст. л. сухого растительного сырья на стакан воды).
Чтобы облегчить общее состояние ребенка при насморке (симптом, сопутствующий прорезыванию ГЗ), можно (по рекомендации педиатра) воспользоваться сосудосуживающими каплями – Називин, Отривин, Назол бэби. Стоит помнить, что общая продолжительность применения таких составов не должна превышать 7 дней.
В аптеках можно найти миниатюрные конструкции эргономичной формы, изготовленные из силикона, латекса, резины и пластика. Примечательно, что существуют универсальные модели, а также те, что предназначены исключительно для ГЗ.
Требования к таким изделиям:
- безопасность (лучше приобретать прорезыватели известных марок);
- от слишком маленьких или, наоборот, чрезмерно больших изделий лучше отказаться – они крайне неудобны в использовании.
Удаление постоянных клыков осуществляется в таких случаях:
- при наличии такой патологии роста зубных единиц, которая впоследствии может сказаться на прикусе;
- зуб неверно расположен в ряду, мешает прорезыванию «соседей»;
- прорезывающаяся единица имеет неправильную форму или большие размеры.
Важно понимать, что после экстракции жевательная нагрузка будет перераспределяться иначе, соответственно впоследствии это может сказаться на здоровье остальных зубов. Именно поэтому стоматологи редко рекомендуют удалять подобные единицы без веских на то оснований. Альтернатива – стачивание неровной части зуба, установка брекет-систем.
Итак, ГЗ в стоматологической практике принято называть клыки верхней и нижней челюсти. В силу своих анатомических особенностей такие зубы прорезываются крайне болезненно и доставляют и детям, и взрослым массу неудобств.
Чтобы облегчить процесс «появления на свет» данных единиц зубного ряда, пациентам назначают симптоматическое лечение (местные и системные обезболивающие средства, жаропонижающие препараты). Малышам в аптеках можно приобрести специальные приспособления – прорезыватели для зубов. Удаляются постоянные ГЗ крайне редко при наличии серьезных показаний.
источник
С началом прорезывания первых молочных зубов начинается непростое время как для самого малыша, так и для его встревоженных мамы и папы. Чтобы убедиться, что этот процесс протекает правильно, лучше показать ребенка стоматологу еще до момента появления передних резцов, то есть где-то в 5-6 месяцев. Также родителям полезно будет запомнить приблизительные сроки прорезывания зубов, их порядок и названия. Из-за незнания принятой терминологии многие удивляются при упоминании глазных зубов у детей, думают, что это какая-то стоматологическая патология. Пугаться этого термина не стоит, потому как глазные зубы – это хорошо всем знакомые клыки. Для них характерно довольно сложное и болезненное прорезывание, а потому родителям стоит узнать побольше об особенностях этого непростого периода.
Для начала следует ответить на вопрос: глазные зубы – это какие по счету и где они находятся. Так называют клыки, которые есть как на верхних, так и на нижних альвеолярных острастках челюсти. Известны они также как «тройки», а глазными их назвали в силу особенностей строения челюстно-лицевого скелета, из-за непосредственной близости корневой системы клыков к глазному и лицевому нервам. Иногда во время прорезывания корни касаются их, тем самым вызывая острую боль в области глаз, а именно внутри глазного яблока. Изображение клыков у ребенка на фото ниже.
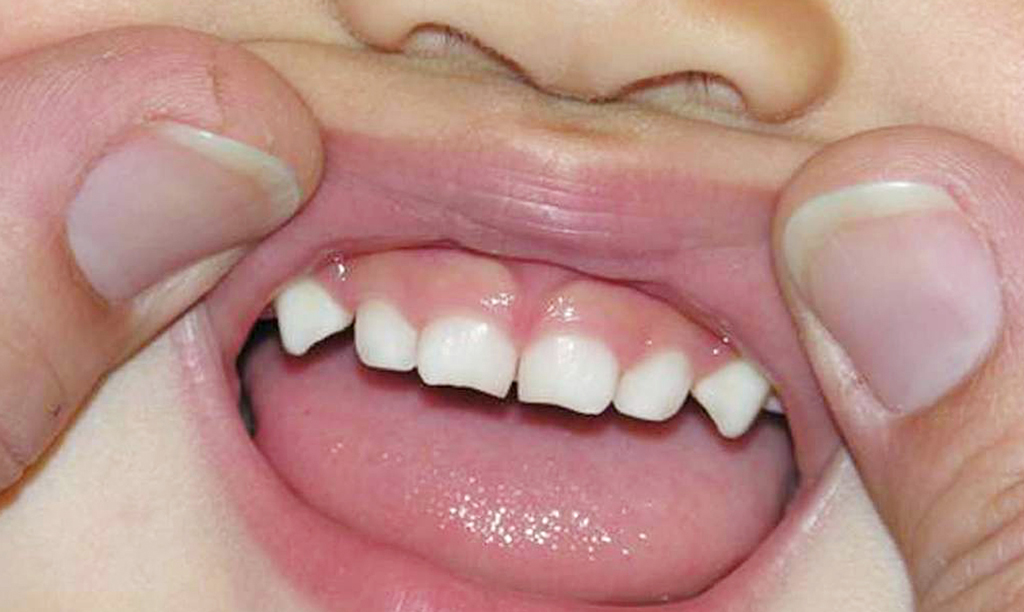
Поэтому о глазных зубах обычно говорят в тех случаях, когда имеет место вот такой сложный и болезненный рост клыков. И именно из-за этого сам термин начали принимать за диагноз. Всего должно появиться 4 клыка – по 2 на верхней и нижней челюстях. Они находятся по левую и правую стороны от боковых резцов. По форме напоминают утолщенный конус с режущими краями и слегка заостренной коронкой. У таких зубов только один корень.
Когда начинают резаться глазные зубы, обычно они доставляют уйму хлопот. Данному процессу обычно предшествуют определенные симптомы, которые говорят о скором появлении первых клыков. Как уже было сказано выше, их порядковый номер – 3, но из-за большей длины корня появляются они позже первых моляров. Глазные зубы должны вырасти до 24 месяцев – это считается нормой. Стоит также заметить, что зубки на верхней челюсти обычно появляются немного раньше, чем на нижней.
«Я тоже как вспомню это время, когда пошли первые клыки, так в дрожь бросает. У нас они начали просматриваться в полтора года, все как полагается. Но ребенок так настрадался еще до их появления. Все началось с того, что разболелся глаз. Когда приехали к терапевту, тот сразу сказал, что это лезут клыки, направил к стоматологу. Доктор посоветовал обезболивающие и мазь, чтобы успокоить воспаление. Через несколько дней стало легче, но это было что-то с чем-то…»
Кристина Д.Р., г. Нижний Новгород, из переписки на форуме woman.ru
Итак, главным сигналом о том, что начинают расти клыки, является острый болевой синдром. Нередки случаи, когда воспаляется глазной нерв, из-за чего болеть начинает не только десна, но и глаз. Потому как ребенок испытывает постоянный дискомфорт и боль, у него может быть беспокойный сон и повышенная восприимчивость к яркому свету. По этой причине специалисты не рекомендуют в этот период длительные прогулки в дневное время. Прочие симптомы схожи с признаками роста остальных зубов, разве что в данном случае интенсивность их проявления будет в разы выше. Среди таких проявлений выделяют следующие:
- высокая температура – то, сколько дней она может держаться, зависит от индивидуальных особенностей организма и иммунной системы малыша, обычно 3-4 дня,
- избыточное слюноотделение,
- гингивит и другие воспалительные заболевания мягких тканей полости рта,
- сильная отечность слизистой в месте, где должен появиться зуб,
- выделения из ноздрей, появление которых вызывает повышенная активность слюнных желез.
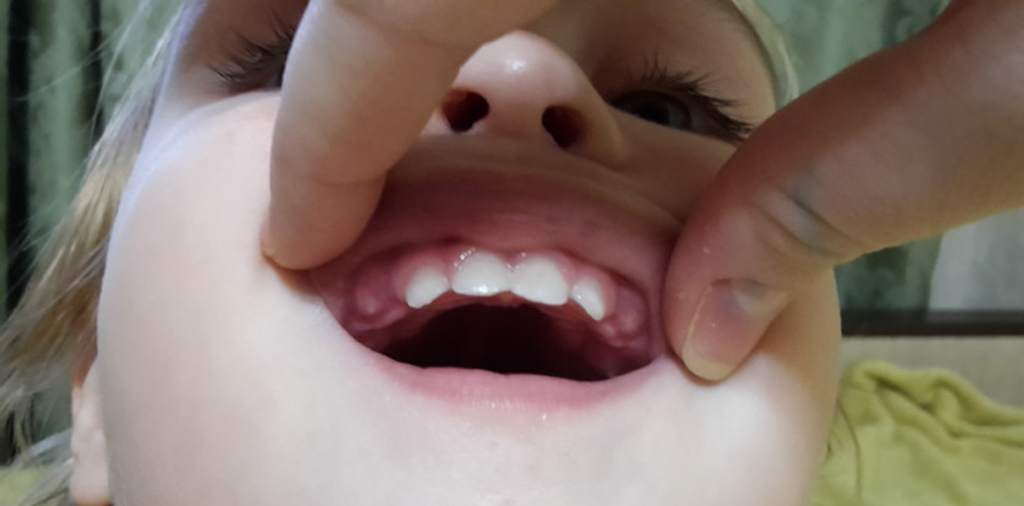
Если при этом корень растущего зуба задевает глазной нерв, у ребенка могут беспричинно течь слезы. Если же имеют место воспалительные процессы, может развиться конъюнктивит 1 .
Постоянные клыки у ребенка лезут обычно в 8-10 лет, однако нормой считается их появление до 12 лет. Конечно, болезненность здесь уже будет в разы ниже, чем в случае роста молочных зубов, но и тут без неприятных ощущений не обходится. Иногда отмечается повышение температуры тела, а также развитие инфекционных простудных заболеваний. Особенно часто в этот период болеют дети с изначально ослабленным иммунитетом.
Чтобы помочь ребенку легче перенести этот непростой период, специалисты допускают применение аптечных обезболивающих, но только после консультации с лечащим врачом. Также помочь снять воспаление и отек могут средства для наружного применения. Согласно отзывам, среди наиболее популярных гелей с обезболивающим и противовоспалительным действием стоит выделить «Калгель», «Метрогил Дента» и «Камистад».
В силу особенностей своего строения, эти зубы довольно устойчивы в отношении кариеса и гниения. Поэтому для их удаления требуется действительно веская причина. Еще некоторое время назад показанием к данной процедуре считалось наличие определенных нарушений в формировании зубного ряда, которые возникли по вине неправильно расположенного зуба или его корня. Но сегодня больше нет нужды в таких радикальных мерах, ведь большинство аномалий зубочелюстного аппарата успешно исправляют современные брекет-системы.
Процедура удаления клыков – это довольно сложная операция, для которой характерно множество потенциальных рисков. К нежелательным, но возможным последствиям подобного рода хирургического вмешательства относятся следующие явления:
- сбои в развитии речевой функции и дикции,
- появление отеков в области глаз, развитие воспаления и ухудшение зрения,
- неправильное распределение жевательной нагрузки и, соответственно, быстрое истирание соседних зубов, истончение эмали.
Если у ребенка все же нашлись показания к удалению клыков, родителям лучше сначала пообщаться со стоматологом-ортодонтом – большинство дефектов зубочелюстного аппарата сегодня успешно исправляются и без хирургического вмешательства, в частности без необходимости удаления здоровых зубов. В том же случае, если у ребенка во время роста глазных зубов появилась выраженная боль в области глазниц, лучше как можно скорее показаться специалисту, чтобы не допустить развития нежелательных и даже опасных последствий.
- Гемонов В.В., Лаврова Э.Н., Фалин Л.И. Развитие и строение органов ротовой полости и зубов, 2002.
Этот сайт использует Akismet для борьбы со спамом. Узнайте как обрабатываются ваши данные комментариев.
источник
Глазные зубы, несмотря на свое название, не имеют непосредственного отношения к органу зрения. Прочитав нашу статью, вы узнаете, какие зубы называют глазными, где они находятся, какие имеют отличительные признаки и какие проблемы могут быть с ними у взрослых. Также вы сможете получить информацию об особенностях их прорезывания у детей: в каком возрасте глазные зубы появляются, какие симптомы могут при этом наблюдаются и что делать в случае возникновения проблем.
Глазные зубы — это термин народный, а не медицинский. В простонародье обычно так называются верхние клыки, а по аналогии с ними — и нижние.
Вероятно, свое особенное название клыки получили из-за того, что рядом с ними располагаются ветви лицевого нерва, при раздражении которых возникают сильные болевые ощущения, распространяющиеся на верхнюю половину лица и отдающие в глаза. Именно поэтому, когда у ребенка появляются молочные глазные зубы, это сопровождается мучительными болями и другими неприятными симптомами. И из-за этого удаление клыков у взрослых — очень болезненная процедура, требующая серьезной анестезии.
Несмотря на свое название, глазные зубы никак не влияют на зрение. Хотя достаточно часто пациенты стоматолога высказывают мнение о том, что если удалить клык, то легко можно ослепнуть, такое предубеждение не имеет никаких медицинских доказательств и является ошибочным.
Глазные зубы или клыки располагаются парами на верхней и нижней челюстях. Они занимают среднее положение между передними и задними зубами, соседствуют с боковыми резцами и молярами (в молочном прикусе) или с малыми молярами (в постоянном зубном комплекте).
Расположение глазных зубов
Закладка молочных глазных зубов начинается со второго месяца эмбриогенеза. Как и другие зубы, они берут свое начало из зубной пластинки эпителия полости рта, но проникают в развивающуюся костную ткань несколько глубже остальных. Развитие постоянных клыков и всего коренного комплекта начинается немного позже (примерно в 4 месяца внутриутробного развития), но происходит идентично закладке молочных зубов.
Для клыков характерны следующие особенности, отличающие их от других зубов:
- Наличие единственного достаточно длинного корня, который несколько сдавлен по бокам.
- Массивная коронка, имеющая по 2 режущих края, сходящихся под острым углом.
- Коронка имеет несколько уплощенную форму, при которой губная и язычная поверхность соединяются у режущего края.
- Верхний клык немного больше нижнего, у него длиннее режущий край и более широкие поверхности соприкосновения.
Такие особенности в расположении и строении глазных зубов позволяют хорошо выполнять их основную функцию: удержание пищи и разрывание ее на куски.
Молочные зубы во рту у малыша прорезываются в определенном порядке, согласно которому глазные зубы появляются только после всех резцов и первых моляров. При этом верхние клыки лезут несколько раньше (в 16-18 месяцев) чем нижние (в 18-20 месяцев). Такое достаточно позднее появление глазных зубов объясняется более глубоким их расположением в челюсти. И по этой же причине их прорезывание является самым неприятным для ребенка.
Когда прорезываются клыки у младенцев
Большинство мам знают, что глазные зубы — самые «тяжелые» у детей. Сколько времени режутся клыки у грудничка, столько может быть умеренно повышенной температура тела, возможно появление насморка из-за отека слизистой полости рта и носа. В этот период ребенок бывает очень капризным, плаксивым, у него нарушается сон и аппетит. Все это нормальная реакция детского организма на воспаление десны над прорезающимся зубиком.
Верхний глазной зуб Нижний глазной зуб
Но если у ребенка высокая температура до 39 градусов и выше сопровождается кашлем, рвотой, поносом и общей интоксикацией, важно помнить, что это, скорее всего, не признаки прорезывания зубов, а симптомы серьезной болезни.
На фото: прорезывание глазных зубов у ребенка
Для того, чтобы появление клыком доставляло ребенку меньше беспокойства, можно использовать ряд методов:
- Легкий массаж десен. Чистым указательным пальцем аккуратно помассировать десну над глазным зубом в течение 1-2 минуты. Желательно повторять такую процедуру 2-3 раза в день.
- Можно дать малышу погрызть специальные прорезыватели с охлаждающим эффектом, которые перед использованием нужно положить на некоторое время в холодильник. Они обычно заполнены стерильной дистиллированной водой, поэтому, даже если ребенок случайно прокусит оболочку, это не принесет вреда его здоровью.
- Для облегчения боли несколько раз в день можно смазывать воспаленные десны обезболивающими гелями (Дентинокс, Калгель, Камистад). Они начинают действовать в течение нескольких минут и хорошо снимают болезненность над прорезывающимся зубиком.
- Если появление глазных зубов сопровождается заложенностью носа, то для снятия этого неприятного симптома можно воспользоваться детскими сосудосуживающими каплями (Отривин, Називин, Квикс).
- При повышении температуры выше 38 градусов необходим прием жаропонижающих средств (Парацетамол или Ибупрофен), которые выпускаются в удобных для детей формах: сиропе или свечах.
Сколько дней необходимо проводить такие мероприятия для каждого малыша решается индивидуально. В любом случае необходимо проконсультироваться с педиатром.
Несмотря на то, что глазные зубы обычно доставляют больше беспокойства маленьким детям, у взрослых также часто возникают вопросы, связанные с теми или иными проблемами с клыками.
- Во сколько лет происходит смена молочных клыков на постоянные? Обычно глазные зубы на верхней челюсти появляются немного позже, чем на нижней. Ориентировочный возраст, когда растут нижние клыки — 9-10 лет, а верхние — 11-12 лет.
- Какими по счету появляются постоянные глазные зубы и могут ли они прорезываться раньше передних? Клыки в постоянном прикусе появляются пятыми по счету — вслед за первыми молярами (5-6 лет), центральными и боковыми резцами (6-9 лет), первыми премолярами (10-12 лет). Нарушение такой схемы прорезывания постоянных зубов может быть как индивидуальной особенностью человека, так и признаком серьезной стоматологической патологии (например, адентии вследствие гибели зачатков постоянных зубов).
- Почему может болеть глазной зуб? В норме у здорового человека не должно быть никакой болезненности в области зубов. Если все же глазной зуб болит, то это может быть признаком грозной патологии: периостита (флюса), пульпита, пародонтита и других. В любом случае заниматься самостоятельным лечением не стоит — лучше обратиться к стоматологу за квалифицированной помощью. Единственное, что можно сделать до визита к врачу — принять обезболивающее средство.
- Что делать, если глазной зуб вырос неправильно? Аномалии зубного ряда в виде кривых зубов встречаются достаточно часто. У некоторых этот дефект практически не заметен, но иногда клыки прорезываются на значительном расстоянии от положенного места. Такую ситуацию может исправить ортодонтическое лечение (брекеты, каппы), но иногда, в особо тяжелых случаях для выравнивания зубного ряда кривой зуб врач предлагает вырвать.
- Можно ли удалять глазные зубы? Удаление любого зуба — крайняя мера, на которую стоматолог идет только в крайнем случае. И клыки не являются исключением из правил. Преждевременная потеря молочного глазного зуба может привести к формированию неправильного прикуса, а удаление его у взрослого в значительной мере ухудшает жевательную функцию зубов, а также негативно сказывается на внешности человека. Но если все же пришлось вырвать клык, то следует провести его протезирование как можно раньше.
Хотя глазные зубы и являются особенными, нельзя недооценивать важность и остальных. Необходимо тщательно следить за состоянием полости рта — только это поможет сохранить здоровую и красивую улыбку до глубокой старости.
источник
Глаза и зубы — абсолютно автономные органы, анатомически не связанные друг с другом. Патологии глаз и ротовой полости совершенно разные, как и способы их лечения. Однако недавние результаты исследований доказали прямую взаимосвязь между зрительной системой человека и его ротовой полостью. Рассмотрим, как связаны болезни зубов и зрение.
Организм — сложная многофункциональная система, в которой ключевую роль играют все органы, в том числе парные. На общее состояние здоровья влияют любые факторы и процессы, связанные с человеком.
В ходе исследований ученым удалось установить, что некоторые проблемы с ротовой полостью, в том числе зубами, серьезно связаны со зрением. В итоге научным путем удалось установить много интересных фактов, подробнее о которых поговорим далее.
Многочисленные исследования доказали: согласно статистике, мужчины, которые рано начали терять зубы, часто страдают от возрастной слепоты. Также установлено: плохая гигиена ротовой полости может привести к болезни Альцгеймера.
Помимо этого, если человек недостаточно хорошо следит за зубами, он автоматически повышает риски заболеть сахарным диабетом и сердечными заболеваниями. Кроме того, некоторые ученые утверждают, что некачественная гигиена рта может стать причиной развития инсульта, однако эта информация не является достоверно подтвержденной.
Исследователи считают, что у мужчин между зубами и глазами прослеживается более явная связь, чем у женской половины населения — у женщин соответствующая статистика подтверждается в меньшей степени.
Поэтому мужчинам рекомендовано уделять особенное внимание состоянию зубов и десен. Некачественная гигиена ротовой полости не только чревата проблемами с зубами, но и вызывает общее недомогание организма в целом, в том числе патологии органов зрения.
Эту связь доказывает еще и тот факт, что после удаления больных зубов и устранения других негативных процессов в ротовой полости у некоторых людей частично нормализуются зрительные функции. Такие изменения ощутимы на физическом уровне, поэтому пациенты вполне могут прочувствовать их самостоятельно. Как вывод, своевременное лечение зубов и регулярная профилактика инфекций полости рта помогут избежать возрастной слепоты и других глазных болезней.
Человек, у которого продолжительное время имеются серьезные проблемы с ротовой полостью, может жаловаться на появление перед глазами вспышек, мельканий, звездочек и светлых пятен. Возможна периодическая затуманенность зрения. При этом появляются нарушения рефракции. Специалисты объясняют, что зубные гранулемы могут раздражать нервные окончания (в частности тройничного и симпатического нервов). Поэтому происходит рефлекторное воздействие на зрительный центр.
Зубные боли могут вызывать глазные невралгии, гиперемию конъюнктивальной оболочки. Стоматологические расстройства часто провоцируют расширение сосудов глазного яблока, моторные нарушения. Воспаления в ротовой полости негативно сказываются на роговице, склере, сетчатке, оболочке сосудов, глазнице, зрительном нерве. Своевременное лечение и недопущение хронического воспалительного процесса помогут избежать слепоты.
Особенно опасными для глаз считаются следующие стоматологические заболевания: абсцесс, свищ, периодонтит и даже кариес.
Всем известно, что посещать стоматолога необходимо хотя бы раз в год, как и врача-офтальмолога. Но многие не понимают, зачем это делать без явных признаков беспокойства. Ссылаясь на нехватку времени и отсутствие желания, люди часто игнорируют простую профилактику, которая, в перспективе может помочь не только сохранить здоровье, но и сэкономить средства, а также избежать неприятных ощущений, характерных для зубной терапии. Важно понимать, что целью посещения врача должна быть прежде всего профилактика.
Чтобы избежать рисков, связанных с болезнями глаз, специалисты рекомендуют выполнять профилактические гигиенические мероприятия. Во многих клиниках предлагается услуга по чистке налета на зубах, а также другие комплексные процедуры, позволяющие поддерживать полость рта в надлежащем состоянии.
Особенно важно подходить к вопросу профилактики следует родителям несовершеннолетних детей. Уход требуется как за постоянными, так и за молочными зубами ребенка. Чем чаще малыша показывают врачу, тем выше шансы избежать заболеваний полости рта и зубов в будущем.
Если проблемы с рефракцией связаны с гигиеной рта, то изначально для устранения патологического процесса требуется купировать основную причину его возникновения. В таких ситуациях требуется тандемная работа двух профессионалов — стоматолога и офтальмолога.
Устранив стоматологические заболевания, необходимо повторно проконсультироваться с окулистом, который в случае необходимости назначит требуемые для поддержания функций зрительной системы медикаментозные препараты, корректирующие очки или линзы. Вполне возможно, что после стабилизации состояния ротовой полости проблемы с глазами пройдут.
На сайте Очков.Нет Вы сможете выгодно приобрести различные средства контактной коррекции, обеспечивающие высокую четкость зрения и комфорт ношения. Советуем обратить внимание на продукцию мировых брендов, таких как Acuvue, Air Optix, Soflens и пр.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Известно значительное количество сочетанной патологии глаза и органов зубочелюстной системы: невралгии с болями, иррадиирующими в глаз, вазомоторные расстройства, сопровождающиеся гиперемией конъюнктивы, явления гипо- и гиперсекреции, слезной жидкости и слюны, моторные расстройства, захватывающие двигательный аппарат глаза, нейротрофические поражения зубочелюстной системы, роговицы, склеры, увеального тракта, сетчатки, зрительного нерва, орбиты.
Изменения в глазу чаще возникают при таких стоматологических заболеваниях, как кариес, периодонтиты, периоститы, абсцессы, гангрена, пародонтоз, гранулемы. При зубных фанулемах и хроническом воспалении периодонта раздражаются концевые окончания не только тройничного, но и симпатического нерва, что вызывает патологическое рефлекторное воздействие на глаз и другие органы. Очаги патологического раздражения могут возникнуть после лечения депульпированных, запломбированных или покрытых металлическими коронками зубов. Известны случаи развития паралича аккомодации одонтогенного происхождения.
Появление мельканий, темных и светлых пятен, звездочек, полосок или тумана перед глазами, снижение зрения различной продолжительности в некоторых случаях можно объяснить рефлекторными сосудистыми реакциями, исходящими из зубных очагов.
Одонтогенная инфекция может обусловить развитие тромбофлебита и воспаления лицевых вен, часто на стороне пораженных кариесом верхних зубов. Кариес, периодонтиты, абсцессы, периоститы, остеомиелиты, пародонтоз, фанулемы вызывают различные изменения в глазу. Иногда инфекция переходит в соседние околоносовые полости, а затем поражает глаз.
Причиной таких воспалительных заболеваний, как целлюлит орбиты, остеопериоститы и субпериостальные абсцессы орбиты, могут послужить также рожистое воспаление, фурункулы и абсцессы кожи лица и головы, различные воспалительные заболевания зубочелюстной системы — острые и хронические перицементиты, околокорневые фанулемы челюстей, целлюлиты и абсцессы челюстно-лицевой области и шеи.
У детей раннего грудного возраста наиболее частой причиной целлюли-та орбиты является воспаление верхней челюсти. После гематогенного остеомиелита верхней челюсти, как правило, образуются дефекты нижнеглазничного края орбиты с рубцовым выворотом век.
Острое воспаление глазницы следует дифференцировать от гематогенного остеомиелита верхней челюсти, хронический остеомиелит верхней челюсти — от дакриоцистита, абсцессы подглазничного края — от целлюлита слезного мешка.
Злокачественные опухоли околоносовых пазух, как первичные, так и вторичные (прорастающие из носоглотки), опухоли верхней челюсти твердого и мягкого неба проникают в орбиту. При этом офтальмолог может обнаружить первые симптомы: на глазном дне в результате сдавления зрительного нерва и сосудов отмечаются застойные явления, возникают экзофтальм и диплопия, а самым ранним симптомом является отек век. особенно по утрам. При опухолях, происходящих из основной пазухи, отмечаются упорная головная боль, осевой экзофтальм, снижение остроты зрения, на глазном дне — застойный диск зрительного нерва.
Возможно развитие сочетанных глазничных и челюстно-лицевых опухолей. Наиболее часто выявляют гемангиомы, лимфангиомы, дермоиды. Эти опухоли могут располагаться под мышцами дна полости рта, под языком, в языке и области корня носа.
Врожденная расщелина верхней губы и неба, гипоплазия эмали могут сочетаться с врожденными катарактами. На фоне тетании нередко возникает слоистая катаракта и слоистое распределение эмали в зубах.
Двусторонний, часто значительно выраженный экзофтальм может быть вызван недоразвитием верхней челюсти и глазницы. При черепно-ли-цевых экзостозах могут наблюдаться монголоидный тип лица, астигматизм, нистагм, подвывих хрусталика, деформация черепа, открытый прикус, параличи черепных нервов и т.д.
Болезнь Бехчета. Турецкий дерматолог Н. Behcet (1937) объединил в один синдром рецидивирующий гипопион-иридоциклит, афгозный стоматит, изъязвление половых органов и поражение кожи.
Мужчины заболевают чаще и главным образом в возрасте 20-30 лет. Очень редко болезнь может начаться в детском возрасте.
Заболевание возникает внезапно, протекает в виде приступов, которые продолжаются от нескольких недель до нескольких месяцев и затем рецидивируют в течение длительного периода времени — до 25 лет. В течение года, как правило, бывает 4-5 обострений, поражаются оба глаза, иногда одновременно, чаще в разные сроки.
Наличие всех симптомов отмечается приблизительно у ‘/3 больных, чаще отдельные симптомы проявляются с промежутками в несколько месяцев или даже лет. Это затрудняет своевременную диагностику.
Продолжительность инкубационного периода не установлена. Заболевание редко начинается с глазных симптомов, чаше — с недомогания и лихорадки, появления афт на слизистой оболочке полости рта и языка, затем возникает изъязвление половых органов.
Афты болезненны и имеют вид беловато-желтоватых пятен, окруженных красным ободком разной величины. Чаще образуется несколько афт и очень редко — единичные. Афты исчезают, не оставляя следов.
Афтозный стоматит чаще других симптомов совпадает с обострением гипопион-иридоциклита. Изъязвления половых органов проявляются небольшими поверхностными язвами, образованием папул или везикул, которые затем изъязвляются. После их исчезновения остается пигментация или рубцы. В разные сроки от начала заболевания развивается гипопион-иридоциклит, который при каждом рецидиве протекает тяжелее. Больные отмечают снижение зрения, мутнеет влага передней камеры, затем — гипопион, радужка становится гиперемирован-ной, в стекловидном теле образуются помутнения различной интенсивности. Гипопион сначала рассасывается довольно быстро, как и помутнения стекловидного тела. В результате повторных приступов образуются задние синехии, организуется экссудат в области зрачка, повышается внутриглазное давление, развиваются осложненная катаракта и стойкое помутнение стекловидного тела. Процесс, как правило, заканчивается слепотой.
Заболевание иногда начинается с экссудативного хориоретинита, нейроретинита, периартериита с кровоизлияниями в сетчатку и стекловидное тело, ретробульбарного неврита, папиллита, атрофии зрительных нервов, дегенеративных изменений сетчатки. Результаты флюоресцентно-ангиографического исследования свидетельствуют, что при болезни Бехчета имеется генерализованное поражение сосудистой системы глаза.
Патологические изменения на глазном дне являются фактором, определяющим плохой прогноз для зрения при болезни Бехчета.
В редких случаях болезнь сопровождается конъюнктивитом и поверхностным кератитом с рецидивирующими изъязвлениями роговицы или наличием стромальных инфильтратов.
Поражения кожи проявляются в виде фолликулитов, фурункулов, узловатой эритемы, эрозивной эктодермии, пиодермии.
Описаны и другие симптомы: тра-хеобронхиты, тромбофлебит и тромбозы вен нижних конечностей, заболевания суставов по типу ревматоидного полиартрита, тонзиллит, орхит, поражение нервной системы в виде менингоэнцефалита.
Необходимо отметить, что боли и отек в пораженных суставах, т. е. артропатии, могут быть первым симптомом болезни Бехчета.
Диагностика основывается на комплексе клинических признаков.
Болезнь Бехчета дифференцируют от саркоидоза, энцефалита, болезни Крона, синдромов Рейтера и Стиве нса-Джонсона и других сходных по клинической картине заболеваний.
Эффективного лечения нет, как и общепринятой системы лечения.
Применяемое лечение — антибиотики широкого спектра действия, сульфаниламидные препараты, кальция хлорид, переливание одногруппной крови, плазмы дробными дозами, глобулин, кортикостероиды под конъюнктиву ретробульбарно и внутрь, закапывание атропина, аутогемотерапия, ультразвуковая и дегидратирующая терапия и др. — дает лишь временное улучшение.
В настоящее время лечение дополняют иммунодепрессантами, имму-номодуляторами.
Синдром Съегрена. Клиническими симптомами заболевания являются поражения слезных и слюнных желез, верхних отделов дыхательных путей и желудочно-кишечного тракта, возникающие на фоне деформирующего полиартрита. Болезнь развивается медленно, течение хроническое с обострениями и ремиссиями.
Жалобы больных сводятся к ощущению рези, сухости, жжения в глазах, затруднению при открывании глаз по утрам, светобоязни, затуманиванию, отсутствию слез при плаче, ухудшению зрения и болям в глазу. При объективном исследовании могут отмечаться незначительная гиперемия и разрыхленность конъюнктивы век, тягучее отделяемое из конъюнктивальной полости в виде тонких сероватых эластичных нитей (слизь и слущенные клетки эпителия).
Роговица теряет блеск, истончена. На ее поверхности имеются сероватые нити, после удаления которых могут оставаться эрозии, а в последующем развивается ее помутнение с врастанием сосудов, процесс заканчивается ксерозом. Чувствительность роговицы не изменяется. С помощью пробы Ширмера № 1 выявляют снижение функции слезных желез (от 3-5 мм до 0).
Через некоторое время, после появления глазной патологии отмечаются изменения слизистой оболочки полости рта и языка. Слюна становится вязкой, в результате чего затрудняются речь, акт жевания и глотания. Пищу приходится запивать водой. Спустя некоторое время развивается сухость из-за недостатка слюны (сиалопения), а в более позднем периоде из отверстия стенонова протока (проток околоушной железы) с большим трудом можно выдавить каплю густой желтоватой слюны. Позднее увеличиваются околоушные слюнные железы, что иногда ошибочно расцениваются как признак эпидемического паротита. Слизистая оболочка полости рта и красная кайма губ становятся сухими, на языке возникают эрозии и трещины. Сухость распространяется на слизистую оболочку глотки, пищевода, желудка, гортани, трахеи и т. д., так как в процесс вовлекаются носоглоточные, щечные, желудочные, трахеобронхиальные и другие железы. Развиваются гастрит и колит, появляются осиплость, иногда сухой кашель. Реже поражается слизистая оболочка уретры, прямой кишки и заднепроходного отверстия.
В результате понижения секреции потовых и сальных желез появляется сухость кожи, могут отмечаться гиперкератоз, гиперпигментация, выпадение волос.
У большинства больных наблюдаются артропатии в виде хронического деформирующего полиартрита, субфебрильная температура, ускорение СОЭ, нормо- и гипохромная анемия, сначала лейкоцитоз, затем лейкопения, альбуминоглобулиновый сдвиг, дисфункция печени, нарушения в деятельности сердечнососудистой и мочеполовой систем, неврологические расстройства.
Не все симптомы возникают одновременно, но сухость конъюнктивы и роговицы, слизистой оболочки полости рта и носа являются постоянными признаками этого синдрома. Течение заболевания хроническое. Всегда поражаются оба глаза.
Согласно современным представлениям, заболевание относится к коллагенозам, группе аутоиммунных заболеваний. Для диагностики предложен следующий порядок проведения исследований функции слюнных желез: цитологическое исследование мазков секрета, радиосиалография, радиометрическое исследование слюны, сканирование, контрастное рентгенологическое исследование желез и полное офтальмологическое исследование с изучением функционального состояния слезных желез.
Лечение симптоматическое: применяют витаминотерапию, иммуно-депрессанты, внутрь капли 5 % раствора пилокарпина, подкожные инъекции 0,5 % раствора галантамина, местно — инстилляции искусственной слезы, кортикостероидов, лизо-цима, персикового и облепихового масла, лазерная стимуляция околоушной слюнной и слезной желез.
Синдром Стивенса-Джонсона. Характерными признаками заболевания являются эрозивное воспаление слизистых оболочек большинства естественных отверстий, полиморфные высыпания на коже, лихорадочное состояние. Доминирующий симптом — поражение слизистых оболочек полости рта, носоглотки, глаз и половых органов.
Заболевание чаще наблюдается у детей и подростков, но может возникнуть в любом возрасте. Рецидивы бывают весной и осенью. Заболевание связывают с фокальной инфекцией, лекарственной аллергией, аутоиммунными процессами. Оно чаще всего начинается с появления головной боли, недомогания и озноба, повышения температуры тела до 38-39 °С, депрессии или раздражительности, болей в суставах. В последующем появляется полиморфная сыпь на коже лица, туловища, конечностей. Этому предшествуют тяжелые поражения слизистых оболочек полости рта, носоглотки, глаз и половых органов. На слизистых оболочках шек, десен, миндалин, зева, неба, языка и губ отмечаются резко выраженная гиперемия и отек с образованием быстро лопающихся пузырей. Пузыри, сливаясь, превращаются в сплошные кровоточащие эрозии. Язык увеличивается и покрывается слизисто-гнойным налетом, что вызывает выраженную болезненность, саливацию, затруднения при разговоре и приеме пищи. Лимфатические узлы увеличены, особенно значительно шейные.
Заболевания глаз наблюдаются у всех больных. Поражение конъюнктивы проявляется в форме катарального, гнойного или мембранозного конъюнктивита. Веки отечны, гиперемированы, склеены обильным гнойно-кровянистым экссудатом. Катаральный конъюнктивит заканчивается благополучно, не оставляя последствий. При гнойном конъюнктивите вследствие присоединения вторичной инфекции в процесс вовлекается роговица, происходит поверхностное или глубокое изъязвление с последующим рубцеванием, а иногда перфорацией, в результате чего наступает частичная или полная слепота. Мембранозный конъюнктивит сопровождается некрозом конъюнктивы и заканчивается рубцеванием. Последствиями являются трихиаз, заворот век, ксероз, симблефарон и даже анкилоблефарон. Глазные проявления этого синдрома не ограничиваются конъюнктивитами. Описаны также случаи ирита, эписклерита, дакриоцистита и даже панофтальмита.
Больным ошибочно устанавливают диагноз «корь», «ящур», «трахома», «дифтерия глаза», «пемфигус», «натуральная оспа».
Лечение — антибиотики широкого спектра действия в сочетании с сульфаниламидными препаратами, витамины, кортикостероиды, десенсибилизирующие средства, переливание крови, иммунной сыворотки. Местно применяют кортикостероиды в виде капель и субконъюнктивальных инъекций, витаминные капли, при сухости — искусственную слезу. При трихиазе, завороте век, ксерозе показано хирургическое лечение.
Синдром носоресничного (назоцилиарного) нерва (синдром Шарлена) — комплекс симптомов, вызванных невралгией носоресничного (назоцилиарного) нерва — наиболее крупной ветки первой ветви тройничного нерва. От него отходят длинные цилиарные нервы, идущие к глазному яблоку.
При раздражении носоресничного нерва в зоне его иннервации отмечаются изменение чувствительности (болевые ощущения), нарушение секреции (слезотечение, усиление секреторной функции слизистой оболочки носовой полости) и трофические расстройства (в коже и роговице).
Заболевание связывают с гипертрофией средней носовой раковины, искривлением носовой перегородки, аденоидами в носоглотке, полипами, синуситами, травмами лица.
Синдром проявляется внезапно возникающими приступами острых болей в глазу, вокруг него, соответствующей половине головы, блефароспазмом, слезотечением, болями и обильным выделением секрета из ноздри на стороне поражения. Приступ болей может длиться от 10- 60 мин до нескольких дней и даже недель. Если причина невралгии не устранена, то развиваются поверхностный, язвенный или нейротрофический кератит, ирит либо иридоциклит.
Лечение заключается в устранении основной причины заболевания. Субъективные ощущения временно снимают смазыванием слизистой оболочки носа 5 % раствором кокаина с адреналином. Применяют антибиотики, транквилизаторы, болеутоляющие препараты, снотворные средства, ганглиоблокаторы.
Синдром следует дифференцировать от поражения крылонебного узла и других лицевых невралгий.
Синдром крылонебного узла (синдром Слюдера) — комплекс симптомов, вызванных невралгией крылонебного узла.
Крылонебный узел — это образование парасимпатической нервной системы. Он содержит мультиполярные клетки и имеет три корня: чувствительный, парасимпатический и симпатический. Ветви крылонебного узла иннервируют слезную железу, слизистую оболочку неба, слизистую носа, задних ячеек решетчатой кости и пазух верхнечелюстной и основной костей.
В начале заболевания у больного появляются острые стреляющие боли у основания носа, вокруг и позади глаза, в глазу, в верхней и нижней челюсти, в зубах. Боли иррадиируют в висок, ухо, в область шеи, плеча, предплечья и кисти. Наиболее интенсивная боль в области орбиты, корня носа и сосцевидного отростка. Продолжительность болей от нескольких часов и дней до нескольких недель.
В момент приступа больной также жалуется на чувство жжения в носу, приступы чиханья, насморк, слезотечение, слюнотечение, головокружение, тошноту, могут быть астмопо-добные приступы и извращение вкуса.
Со стороны глаз отмечаются резкая светобоязнь, блефароспазм, слезотечение, бывает отек верхнего века, гиперемия конъюнктивы, мидри-аз или миоз, иногда кратковременное повышение внутриглазного давления (ВГД). Заболевание может протекать длительно, иногда месяцами и даже годами. В межприступном периоде довольно часто остается тупая боль в области верхней челюсти, корня носа, глазницы, может оставаться отек пораженной половины лица.
Невралгия крылонебного узла связывается с перифокальной инфекцией околоносовых пазух и полости рта, инфекцией в различных участках головы (гнойный отит, церебральный арахноидит), с травмами носа, гипертрофией раковин и искривлением носовой перегородки, перитонзиллярными абсцессами, аллергией.
Причиной могут быть также заче-люстные опухоли.
В отличие от синдрома назоцили-арного нерва при поражении крылонебного узла не бывает анатомических изменений в переднем сегменте глазного яблока. Повышение чувствительности слизистой оболочки носа сосредоточивается в заднем отделе носовой полости. Дифференцировать надо и с другими лицевыми невралгиями.
Во время приступа рекомендуется кокаиновая блокада в области крылонебного узла. Лечение должно быть направлено в первую очередь на устранение основной причины заболевания.
Назначают болеутоляющие и про-тивоотечные средства, кортикостероиды, противоинфекционную терапию, ганглиоблокаторы, холиноли-тические средства и физиотерапевтические процедуры, биогенные стимуляторы.
Синдром цилиарного узла (синдром Хагемана — Почтмана) возникает при воспалении цилиарного узла, расположенного за глазным яблоком (12-20 мм) между началом наружной прямой мышцы и зрительным нервом. От цилиарного узла к глазу отходят 4-6 коротких цилпарных нервов.
Заболевание появляется внезапно возникающими болями в голове и глубине орбиты, отдающими в челюсти и зубы. Боли могут усиливаться при движении глазного яблока и давлении на него. Они могут иррадии-ровать в соответствующую половину головы. Продолжительность болей от нескольких дней до нескольких недель.
У больных отмечаются односторонний мидриаз с сохранением правильной круглой формы зрачка, отсутствие зрачковых реакций на свет и конвергенцию, слабость или паралич аккомодации, гипестезия роговицы, возможны отек эпителия и преходящее повышение офтальмотонуса. Редко развивается неврит зрительного нерва. Синдром, как правило, односторонний. Обычно он проходит через 2-3 дня, иногда через неделю и позже. Дольше всего сохраняется паралич или парез аккомодации, что иногда является единственным свидетельством перенесенного процесса. Возможны рецидивы.
Причинами развития заболевания являются воспалительные процессы в околоносовых пазухах, зубах, инфекционные заболевания, травма или контузия орбиты.
Лечение: санация околоносовых пазух, полости рта, ганглионарные блокады, кортикостероиды, витамино- и пиротерапия, димедрол, новокаин ретробульбарно, местно — хинин с морфином, витаминные капли.
Синдром Маркуса — Гунна. Парадоксальные движения век — односторонний птоз, исчезающий при открывании рта и движении челюсти в противоположную сторону. Если рот открывается больше, то глазная щель может стать шире. При жевании птоз уменьшается. Синдром может быть врожденным и приобретеным, чаще наблюдается у мужчин. С возрастом может стать менее выраженным.
При приобретенном заболевании парадоксальные движения век появляются после травмы, удаления зубов, ранения лицевого нерва, сотрясения мозга, энцефалита, психической травмы. Предполагают наличие аномальной связи между тройничным и глазодвигательным нервами или ядрами этих нервов. Иногда этот синдром рассматривают как результат нарушения кортикобульбарных связей.
Наблюдаются сопутствующие изменения в органе зрения и организме в целом (паралитическое косоглазие на стороне птоза, эпилепсия с редкими судорожными припадками и др.). Лечение в основном хирургическое — устранение птоза.
Синдром Мартина Ама — синдром. обратный синдрому Маркуса — Гунна, — опущение верхнего века при открывании рта. Птоз появляется также во время жевания. Развитию парадоксальных синкинетических движений предшествует периферический паралич лицевого нерва.
Болезнь Микулича — симптомокомплекс, который характеризуется медленно прогрессирующим симметричным, часто значительным увеличением слезных и слюнных желез, смещением глазных яблок книзу и внутри и выпячиванием их вперед. Движения глаз ограничены, иногда имеется диплопия. Кожа век растянута, может быть цианотичной, в ней видны расширенные вены, а в толще век отмечаются кровоизлияния. Конъюнктива век гиперемирована. На глазном дне иногда обнаруживают периваскулиты, кровоизлияния, явления застойного диска или неврита. Болезнь развивается медленно, в течение нескольких лет. Начинается чаще в возрасте 20-30 лет с постепенно увеличивающегося припухания слюнных, а затем слезных желез, иногда процесс распространяется даже на мелкие железы полости рта и гортани. Припухшие крупные железы подвижны, эластичны, безболезненны, с гладкой поверхностью. Нагноения желез никогда не происходит. В процесс вовлекаются лимфатические узлы. Патологоанатомические изменения проявляются в виде лимфоматоза, реже гранулематоза слезных и слюнных желез. Лечение зависит от предполагаемой этиологии заболевания. Во всех случаях показано применение препарата мышьяка и раствора йодида калия внутрь.
Болезнь дифференцируют от хронического продуктивного паренхиматозного воспаления слюнной железы, слюннокаменной болезни, опухолей слюнной и слезной желез, синдрома Съегрена.
Синдром Стерджа — Бебера — Краббе — энцефалотригеминальныи синдром, характеризующийся сочетанием кожного и мозгового ангиоматоза с глазными проявлениями. Этиология — врожденная нейроэктодермальная дисплазия. Кожный ангиоматоз может быть врожденным или развивается в раннем детстве в виде ангиом лица, чаще располагающихся на одной половине лица вдоль первой и второй ветвей тройничного нерва. Окраска очагов в грудном возрасте розовая, затем становится синюшно-красной. Ангиоматоз кожи лица часто распространяется на кожу век, конъюнктиву и склеру. Ангиома может развиться в сосудистой оболочке, иногда возникает отслойка сетчатки соответственно локализации ангиомы. Как правило, синдром сопровождается глаукомой, которая протекает с незначительным гидрофтальмом. Симптомы поражения мозга проявляются в виде умственной отсталости, клонических судорог, эпилептиформных припадков, рецидивирующих гемипарезов или гемиплегий. Возможны гемангиомы во внутренних органах. Также отмечаются эндокринные расстройства: акромегалия, ожирение.
Лечение — рентгенотерапия, склерозирующая терапия, хирургическое лечение кожных ангиом, лечение глаукомы.
Прогноз для жизни обычно неблагоприятный из-за тяжелых неврологических осложнений.
Черепно-лицевой дизостоз (болезнь Крузона). Основной симптом — двусторонний, часто значительный экзофтальм, обусловленный недоразвитием верхней челюсти и орбиты.
Также наблюдаются расходящееся косоглазие, расширение области корня носа, гипертелоризм. На глазном дне — застойные диски зрительных нервов с последующей вторичной атрофией в результате сужения оптического канала или повышения внутричерепного давления вследствие синостоза большинства черепных швов. Наблюдают монголоидный тип глазных шелей, астигматизм, нистагм, могут отмечаться врожденные подвывихи хрусталика, гидрофтальм, катаракта. Из других симптомов встречаются деформация черепа типа башенного, клювовидный нос, короткая верхняя губа, эпилептические припадки, нарушения обоняния и слуха, умеренно выраженная умственная отсталость. Болезнь Крузона иногда сочетается с открытым прикусом, синдактилией кистей и стоп.
Заболевание расценивают как семейно-наследственную аномалию черепа. Лечение — хирургическая костная пластика.
Мандибулофациальный дизостоз (болезнь Франческетти) — семейно-наследственный синдром, характеризуется разнообразием челюстно-лицевых аномалий в различных комбинациях. Со стороны глаз отмечаются косые «антимонголоидные» глазные щели (двустороннее опущение наружного угла глазной щели), колобомы век, эпибульбарные дермоиды, парез глазодвигательных мышц, редко микрофтальм, врожденные катаракты, колобомы сосудистого тракта, зрительного нерва.
Со стороны челюстно-лицевой системы имеется гипоплазия костей лица, что приводит к значительной асимметрии лица, резкое недоразвитие зубов.
Часто бывает аплазия ушей, гиперплазия лобных пазух, расщепление костей лица и деформация скелета. Иногда отмечается увеличение языка, отсутствие околоушной железы, гидроцефалия, поражение сердца и др. Наряду с типичными формами синдрома встречаются и атипичные, при которых имеется лишь часть симптомов.
Синдром Мейер-Швиккерата — Грютериха — Вейерса (околоденто-дигитальная дисплазия) — сочетаные поражения глаз, лица, зубов, пальцев, кистей, стоп. Глазные симптомы — эпикантус, узкие глазные щели, птоз, двусторонняя микрофтальмия, аномалия радужки в виде гипоплазии переднего листка, врожденная глаукома. Со стороны зубов — генерализованная дисплазия эмали с коричневым окрашиванием микродентия и олигодентия. Лицо с маленьким носом, гипоплазией крыльев носа и широкой переносицей. Из аномалий конечностей следует отметить изменение кожного покрова между пальцами, квадратный вид средней фаланги мизинца, гипоплазия или полное отсутствие средних фаланг нескольких пальцев, дистрофия ногтей или их отсутствие. Также могут быть микроцефалия, изменения носа, гипотрихоз и недостаточность пигментации кожи.
Синдром Ригера — это наследстве-ная эктомезодермальная дисгенезия радужки и роговицы, сочетающаяся с зубочелюстными изменениями. Со стороны глаза может быть мегалокор-неа или микрокорнеа, плоская роговица, остатки мезенхимальной ткани в углу передней камеры, краевые сращения задней поверхности роговицы с передней поверхностью радужки, деформация зрачка, атрофия радужки с образованием сквозных дефектов, глаукома. Возможна врожденная катаракта, колобома радужки и сосудистой оболочки, косоглазие, дермоидные кисты у лимба, аномалии рефракции высокой степени.
Из общих проявлений имеются широкая переносица, гипоплазия верхней челюсти, расщелина неба, олигодентия, коническая форма передних зубов, дисплазия зубной эмали, гидроцефалия, пороки развития сердца, почек, позвоночника. У некоторых больных имеется низкорослость вследствие дефицита гормона роста.
Тип наследования аутосомно-доминантный.

источник