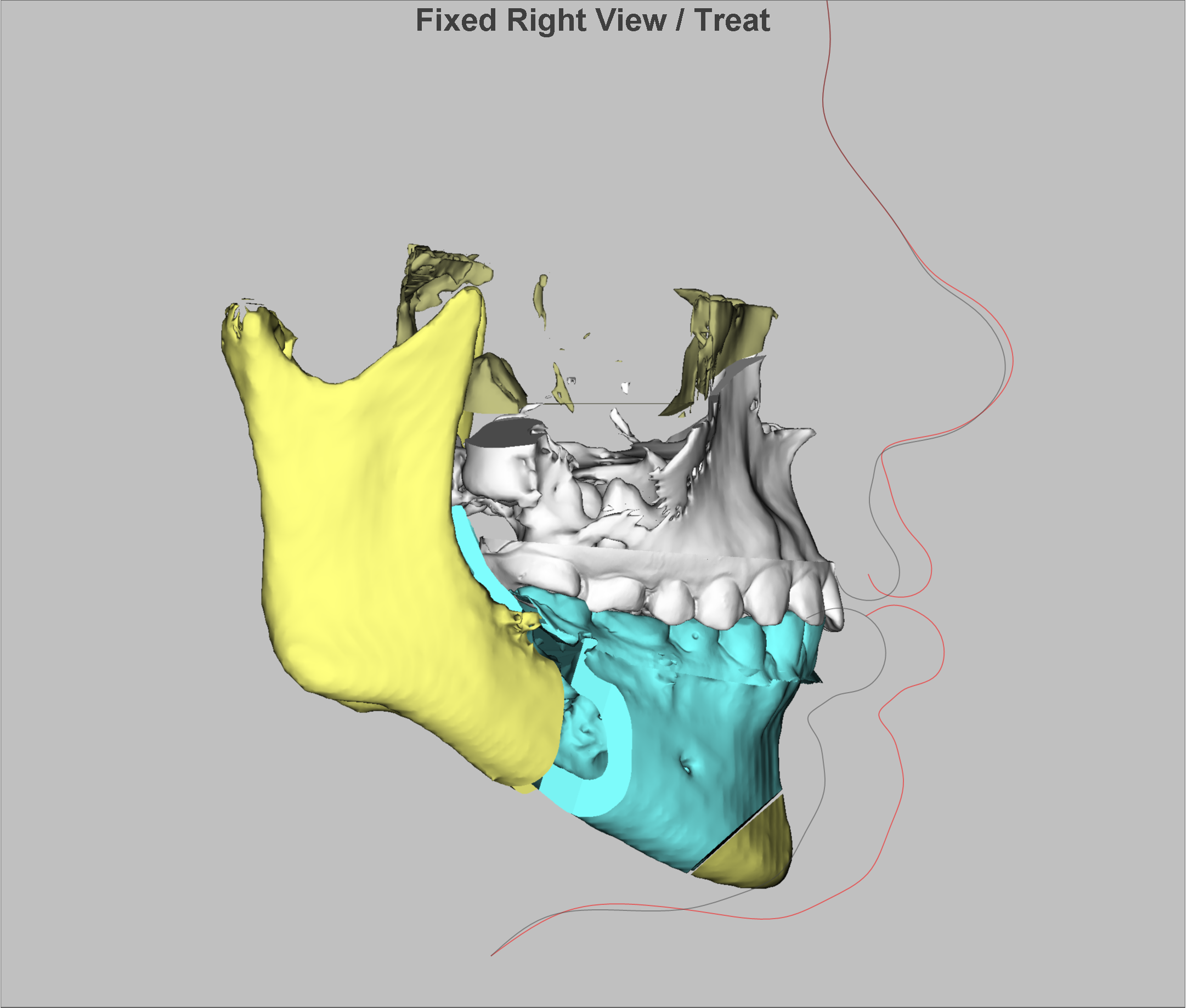
У любого нормального человека новость о том, что ему предстоит процедура хирургического вмешательства, вызывает не самые приятные эмоции. Многие расценивают это чуть ли не как приговор.
Стоматологическая сфера здесь не исключение. Любые ортопедические процедуры ввергают пациента в необоснованный шок. В действительности, не все опасно, как порой кажется пациенту.
В данной статье будут даны ответы на вопросы, насколько оправдано оперативное вмешательство в ортодонтической практике, существует ли альтернатива и какие могут быть осложнения после хирургии.
Содержание статьи:
Ортогнатическая операция – хирургическое воздействие на челюсть, которое ставит цель коррекции размеров, формы, расположения, а также положения одной челюсти относительно другой.
Такая манипуляция успешно устраняет дефекты прикуса, приводит в состояние нормы лицевые пропорции и улучшает внешнюю эстетику человека.
У пациента нормализуется дыхательная функция, жевательные рефлексы, устанавливается дикция, устраняются храп и одышка.
Основные преимущества операции, как метода коррекции отклонений прикуса:
- Улучшение качества жизни, уверенности в собственной привлекательности.
У пациента после проведения данного способа коррекции повышается самооценка, устраняются психологические комплексы, связанные с личной несостоятельностью и заниженной самооценкой от не слишком презентабельного внешнего облика, в частности, ротовой полости.
Напротив, они сохраняют изначальное положение. Кроме того, зубы всеми силами стараются вернуться обратно. Такой эффект достигается лишь путем длительного ношения капп.
Что представляет собой гипоплазия зубной эмали и каким методом можно устранить патологию?
Поговорим здесь о методах исправления открытого прикуса.
Согласно отзывам пациентов, которым была проведена данная операция, у метода исправления прикуса подобным образом имеются следующие недостатки:
- сам процесс операции переносится достаточно сложно, как с физической точки зрения, так и с психологической;
- реабилитационный период длительный и болезненный;
- хронические диагнозы и наличие противопоказаний;
- возрастные и клинические ограничения;
- большой риск возникновения осложнений.
Основными показаниями к проведению операции являются:
- выраженные челюстные диспропорции анатомического характера в комплексе с патологиями строения зубного ряда;
- значительное нарушение соотношений фрагментов челюсти друг относительно друга, чрезмерное развитие, либо, напротив, физическое недоразвитие одной из них, невозможность полноценного смыкания органов или губ (в народе это явление называют «птичьим лицом»). Отличается большой нижней челюстью;
- последствие некорректно проведенного хирургического лечения врожденных лицевых отклонений.
Операция показана далеко не каждому. От такого метода лечения патологий прикуса следует отказаться в таких случаях:
- возрастной порог менее 18 лет;
- стоматологически неготовые фрагменты органов;
- противопоказания общего характера – дисфункция системы кровообращения, сердечная и сосудистая недостаточность;
- сахарный диабет;
- наличие инфекций и воспалительных заболеваний полости рта вплоть до их полного устранения;
- онкологические диагнозы.
Сама по себе ортогнатическая операция направлена на решение конкретной задачи, при этом выделяют несколько вариантов лечения.
Какой из них будет приоритетным, решает доктор исходя их клинической картины заболевания.
В процессе проведения манипуляции, хирург делает надрезы костных внутриротовых тканей, расположенных в зоне глазниц и верхней частью зубного ряда.
Такой шаг позволяет доктору беспрепятственно двигать верхнюю челюсть с зубными фрагментами и небным участком. Челюсть устанавливают в заданное положение и крепят посредством специальной каппы.
Существенное отличие от процедуры, описанной выше, состоит в том, что доктор надрезает костную ткань в месте, расположенном позади коренных органов. Таким образом, становится возможным целостное ее перемещение.
Фрагменту задают нужное положение, крепят прочными пластинами из титанового сплава и оставляют в таком состоянии до того момента, когда вырастет новая твердая ткань.
Признаки мезиального прикуса и лечение, предлагаемое современными клиниками.
Обсудим в этой публикации принцип действия аппарата Дерихсвайлера.
Считается корректирующим пластику мероприятием косметической направленности. Ее задача — качественно уменьшить или увеличить размеры подбородка, а также слегка исправить его форму.
Продолжительность процедуры определяется степенью развития аномалии. При изменении органа хирург применяет специальные протезные конструкции, которые он вводит во внутреннее отверстие, подготовленное заранее.
Чтобы после этого не появился рубец, проводится ручное распределение мягких подкожных фрагментов тканей.
Перед проведением хирургического вмешательства показан комплекс подготовительных мероприятий общего характера:
- Приведение в состояние нормы полости рта – устранение зубного налета и каменистых отложений, устранение кариесных проявлений. Ампутация корневой части органов и удаление разрушенных зубов.
- Выравнивающие манипуляции – период длительный, подразумевает использование брекет-конструкций. После курса лечения, специалист, исходя из полученного результата, планирует коррекцию прикуса путем хирургических действий.
-
Компьютерная подготовка – с помощью современных программ планируют схему лечения, направленную на исправление дефекта и просчитывают предполагаемый результат.
Это возможно с применением 3D технологий, проецирующих панорамное изображение. По результатам такого прогнозирования составляется шаблонный макет будущего лица.
Перед самой процедурой следует придерживаться определенных требований:
- за 7—8 часов до предполагаемого начала манипуляции не есть и не пить воду;
- за сутки отказаться от алкоголя и курения;
- при наличии любых вирусных или воспалительных заболеваниях или при общем недомогании, незамедлительно сообщить врачу и перенести процедуру.
В клинике обязательно понадобится:
- паспорт, направление на операцию и амбулаторная карта;
- личная одежда и обувь;
- средства личной гигиены, по желанию, полотенце и постельное белье;
- специальный поильник с носиком, поскольку в период реабилитации, особенно в первые дни, процесс питья традиционным способам вызовет физические затруднения и боль.
Что подразумевает под собой ортогнатическая операция, вы узнаете из видеоматериала.
При корректно проведенной операции, осложнения, это скорее исключение, чем правило. Но, тем не менее, они иногда случаются. Самые распространенные:
- Разрыв нерва нижней челюсти – случается во время остеотомии. Поскольку нерв в период операции полностью обнажен, присутствует риск его повреждения или полного разрыва. Внешне дефект никак не проявляется.
- Повреждение подглазничного нерва – влияет на рефлексы торможения нервных импульсов. Провоцирует расширение подглазничного канала, который в норме несколько сужен. Проходит постепенно и самопроизвольно.
- Повреждение лицевого нерва – чревато фрагментарным онемением губного отдела. На мимике не сказывается.
- Кровопотеря во время проведения манипуляции – зависит от индивидуальных особенностей организма, и качества функционирования системы кровообращения, в частности, свертываемости крови. Осложнение не несет серьезной опасности здоровью пациента.
- Образование рубцов – зависит от чувствительности и структурного содержания кожных покровов. Устраняется специальными кремами с ранозаживляющим эффектом. Не опасно.
- Повреждение зубов – случается при некачественно проведенной манипуляции и непрофессионализме доктора. Единственное решение в такой ситуации – искусственная реставрация органов.
- Непредвиденная остеотомия костей – для устранения патологии, скорее всего, потребуется еще одна операция. Осложнение возникает в силу анатомических особенностей строения челюстного аппарата пациента и подвижностью костной ткани.
- Деформация и асимметрия – явление временное, по мере заживления очага воспаления проходит самопроизвольно в тяжелых случаях – корректируется хирургически.
- Воспаление – случается при непреднамеренном инфицировании ротовой полости.
- Перелом челюсти — результат крайнего непрофессионализма хирурга. Требует срочной коррекции операционным путем.
Процедура не предполагает послеоперационной госпитализации, при этом повязку запрещено снимать в течение несколько дней.
Кроме того, следует ограничить физические нагрузки и обеспечить щадящее питание, блюда доводить до состояния пюре, исключить слишком горячие и холодные напитки.
Дискомфорт, болезненность и внешние проявления проходят, спустя неделю.
В видео смотрите о тактике лечения дефектов челюстей хирургическим путем.
Конкретную стоимость таких процедур однозначно назвать сложно, поскольку она определяется разновидностью отклонения и выбранным методом коррекции.
При этом важно понимать, что в любом случае, стоить это будет достаточно дорого.
Стартовая стоимость при самых простых показаниях – от 250 тысяч рублей, при более сложной клинической картине – от 370 000 рублей.
Операция по исправлению прикуса принадлежит к категории средней сложности. Проводятся такие процедуры довольно успешно, да и результат оправдывает ожидания и средства.
Если вас заинтересовал, описанный в статье, метод исправления дефектов прикуса, поделитесь, пожалуйста, собственным мнением в разделе «комментарии».
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
источник
Неправильный прикус разной степени тяжести имеет более 70% людей. Причинами служат генетические отклонения, травмы неправильное формирование в утробе. Однако чаще к запущенному состоянию приводит недосмотр родителей за детьми с малого возраста. Это вредные привычки – сосание пальца и посторонних предметов, слишком долгое использование пустышки и пр. Такой толчок к развитию патологии дает раннее отлучение от груди и несвоевременный перевод на твердую пищу.
Неправильный прикус легкой формы в состоянии скорректировать ортодонты. Запущенные патологии и аномалии челюстных и черепных костей нельзя устранить без операции. В подобных ситуациях требуется исправление прикуса хирургическим путем. Поэтому современная стоматология идет вместе с лицевой хирургией и ортодонтией. Неправильный рост челюстей – не просто дефект, касающийся эстетики и нарушающий симметрию лица. Неправильный прикус дает проблемы с дикцией и дыханием, трудности в пережевывании. Некоторые из деформаций провоцируют постоянные боли и быстрое разрушение зубов. Вот почему требуются не просто косметические процедуры, а серьёзное лечение. Хирургическое исправление прикуса называется ортогнатической операцией.
Ортогнатическая хирургия – операция по исправлению прикуса. Термин образовался от симбиоза двух слов «прямой» и «челюсть» в переводе с латыни.
Это часть хирургии, которая изучает и устраняет неправильный прикус. Операция отличается от консервативных методов более широкими возможностями. Новые технологии позволяют корректировать самые сложные патологии. Например, перемещать одну или обе челюсти вверх, вниз, вперед или назад, исходя из степени сложности неправильного смещения. В результате врачи успешно совмещают функциональность и эстетику. Возвращая четкую дикцию или восстанавливая дыхание, они одновременно устраняют косметические дефекты лица. Ортогнатические хирурги успешно работают со скелетной формой зубно-челюстных отклонений, с которыми не справляются ортодонты.
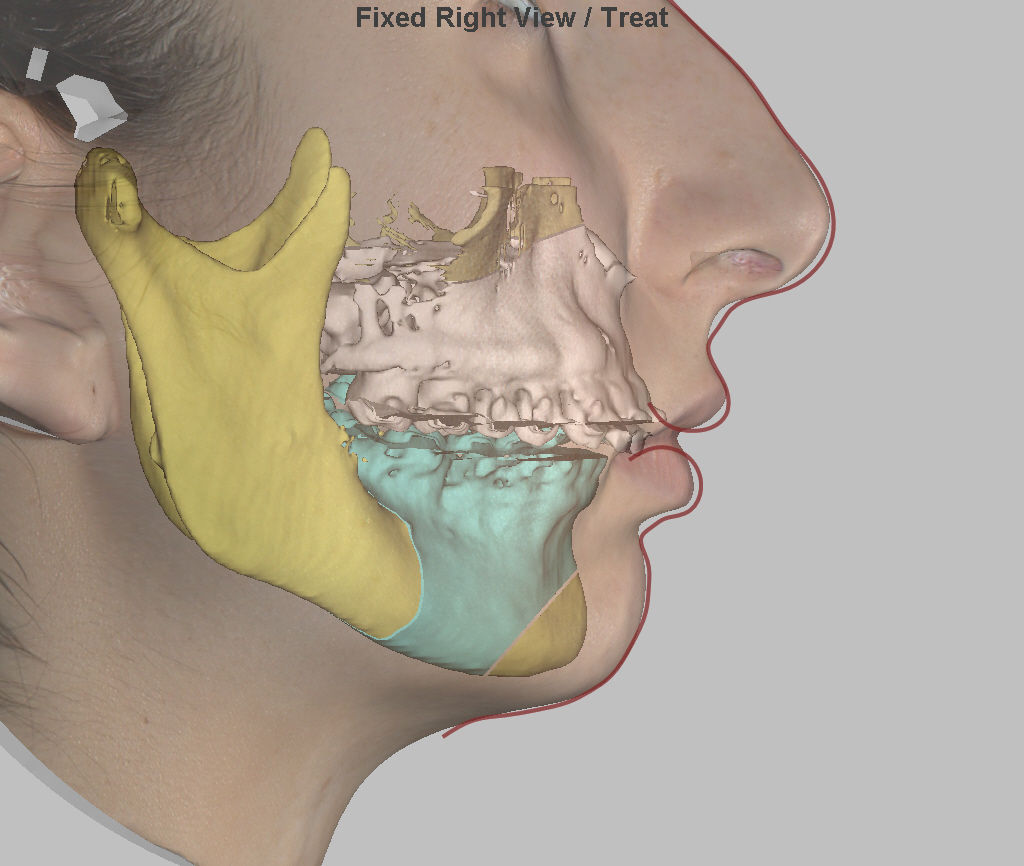
Фото 1. К хирургическому методу лечения прикуса прибегают в особо тяжелых случаях.
- Верхнечелюстная остеотомия. Хирург делает надрез за глазницами и сдвигает верхнюю челюсть вместе с зубами и небом. Затем фиксирует ее в нужном положении специальной шиной.
- Нижнечелюстная остеотомия. Делается разрез костных тканей за коренными зубами, сдвигается и устанавливается в нужном положении челюсть. В этом случае фиксация происходит титановыми пластинами. Когда нарастет необходимый объем кости в новом положении, пластину снимают.
- Эстетическая гениопластика. Коррекция симметрии лица. Отделяется и строго по срединной линии правильно устанавливается подбородочная часть.
Показания к проведению операции неизменно связаны с серьезными отклонениями.
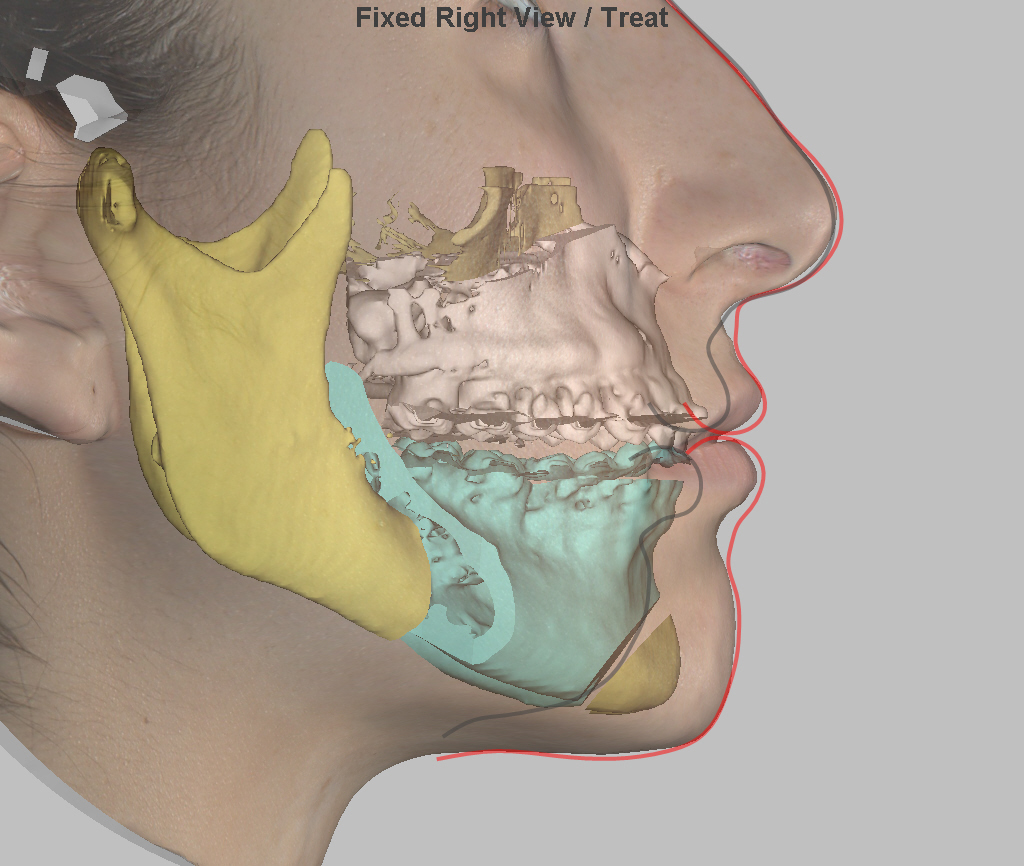
Фото 2. Ортодонтические операции эффективны в борьбе с разными видами неправильного прикуса.
- явное нарушение соотношения челюстей (одна из них развита больше, чем вторая);
- неправильное смыкание зубов. Это деформированный фронтальный прикус — «птичье лицо», десневая улыбка и пр.;
- диспропорциональность челюстей при одновременных аномалиях в развитии зубов;
- прежние неправильные операции врожденных патологий («заячья губа», «волчье небо»).
Помимо показаний есть и противопоказания, когда операция по исправлению прикуса не может проводиться.
- возраст, младше 18 лет;
- общие противопоказания к любым операциям. Патологии сердца, сосудов, крови, диабет, острые инфекции и пр.;
- неподготовленные зубные ряды.
Наиболее благоприятное время для проведения ортогнатической операции является период после завершения скелетного роста и до преклонного возраста, когда снижаются репаративные процессы организма. По статистике, подавляющее большинство пациентов входит в возрастную группу от 20 до 30 лет. Именно в этот период у человека полностью сформировано самосознание, пациенты, как правило полностью осознают свою проблему и готовы адекватно подойти к лечению.
Операция по исправлению прикуса – крайний метод. Она проводится только у взрослых людей после предварительной подготовки. Пациента опрашивают для выявления симптомов и производят полное его обследование. За неделю до операции врачи собирают все анализы, исследуют все имеющиеся болезни и аллергические реакции на препараты. Это важно, поскольку прием аспирина увеличивает кровопотери, а лекарства от остеопороза снижают заживление костей.
Фото 3. Проведение предварительных анализов поможет избежать возможных осложнений после операции.
Далее корректируют соотношение зубных рядов пациента. Пациенту устанавливаются элайнеры или брекетные системы для исправления прикуса. Ношение брекетов в ходе предварительной подготовки может занимать до полутора лет.
В ряде случаев может потребоваться метод компактостеотомии. Это операция перед другой операцией, которая снижает сопротивление кости альвеолярного отростка. Подобные манипуляции делают кость более податливой, что облегчает исправление деформаций высокой степени тяжести.
Фото 4. Подготовка зубного ряда к операции с помощью брекетов может быть продолжительной.
Перед операцией также проводится предварительное компьютерное моделирование. Просчитываются все параметры, детали и прогнозируются результаты. Иногда изготавливаются гипсовые трехмерные модели.
Операция считается средней степени сложности, но требует большой ответственности.
Пациент перестает пить и есть за 8 часов до операции, в это время нельзя пить даже простую воду. Также запрещается курить в течение последних 12 часов. Необходимо снять линзы, зубные протезы, украшения и смыть макияж.
Хирург-ортодонт еще раз обследует пациента на выявление любого недомогания. При малейшем повышении температуры, появлении тошноты, болевых ощущений в горле, зубах, пищеварении, все отменяется.
| Компактостеотомия верхней челюсти | Компактостеотомия нижней челюсти |
| Проводится местное обезболивание. Слизистая оболочка разрезается до кости, обнажая переднюю часть верхней челюсти и альвеолярного отростка. Бором в шахматном порядке формируются отверстия в компактном слое кости. Разрезом слизистой оболочки на плотном небе соединяются отверстия. Отслаивают слизисто-надкостничную часть к средней линии. Рана промывается антисептиками, отслоенную часть возвращают на место и подшивают. Прооперированную зону прижимают тампоном с йодоформом и пластиной. На 8 день пластина удаляется. | После местной анестезии на 1-3 см ниже края челюсти делается подчелюстной разрез. При этом обнажается ее наружная и внутренняя часть от бокового резца до челюстного угла. На всю толщину компактной части кости бором просверливают сквозные насечки. Затем рану зашивают и накладывают давящую повязку. |
В таблице представлены виды хирургического лечения неправильного прикуса и отличия их проведения.
Если с пациентом все в порядке, операция проходит под общим наркозом. В зависимости от степени сложности, длится она от 1 до 6 часов. При этом параллельно тщательно отслеживается реакция человека на наркоз. Все надрезы делаются изнутри через ротовую полость. На лице ткани не затрагиваются, швов и шрамов не будет. Если недостаточно типового отделения челюсти, ее делят на несколько сегментов. Перемещенную челюсть или ее части фиксируют титановыми пластинами, а раны ушивают.
Длительность операции зависит от объёма хирургического вмешательства. Ортогнатическая операция понятие собирательное — здесь речь может идти о перемещении только одной нижней челюсти, а может о сегментарной остетомии верхней челюсти (её отделение и разделение на несколько фрагментов), перемещении нижней челюсти, подбородочного отдела и скуловых костей.
Фото 5. Ортогнатическая операция пройдет успешно под руководством опытного хирурга.
Пациента переводят в отделение интенсивной терапии, затем в общую палату. При отсутствии осложнений его выписывают через 2-4 дня. Раны заживают за 7-10 дней, челюсть срастается за 2-4 месяца, но результат виден сразу после операции.
Операция по исправлению прикуса – радикальное решение. А потому при реабилитации не избежать некоторых типовых последствий.
- отеки и посинения щек и губ;
- боль в горле;
- ощущение онемения;
- заложенность носа;
- некоторые проблемы с речью в первое время;
- трудности с гигиеной рта;
- некоторая потеря веса.
После операции нужно в установленные врачом сроки посещать стационар и проходить осмотр. В течение этого времени пациенту назначаются лекарственные препараты. Это обезболивающие, противовоспалительные средства и антибиотики, поскольку первое время бывает температура. Если она держится больше 5 дней, необходимо срочно обратиться к врачу.
Фото 6. Посещение врача после ортогнатической операции поможет избежать возможных осложнений.
В первое время отеки могут казаться обширными и перейти на шею и в зону декольте. Чтобы избежать их увеличения, надо прикладывать на щеки и шею холод. Коже может менять цвет от темно-бордового до желтого. В качестве фиксатора может быть наложена повязка, ее не стоит пытаться снимать, пока не разрешит доктор. Иногда между челюстями устанавливается сплинт. Посредством резиновых тяг он позволяет удерживать их в нужном положении. Не надо пытаться его доставать, даже если он причиняет дискомфорт.
Фото 7. Боль в горле — частое явление после подобной операции, но не стоит умалчивать о ней на приеме врача после операции.
Может наблюдаться полная потеря чувствительности челюсти, губ, шеи и подбородка. Не надо пугаться, все восстановится, иногда на это требуется около года. Для ускоренного восстановления назначается комплекс специальных упражнений.
Важна гигиена. Пациенту выдается антибактериальная жидкость для полоскания рта. Это предотвращает воспаление. Чистить зубы надо щеткой с самой мягкой щетиной, избегая травмирования ран. Мыть голову можно на 2 день после операции, если нет осложнений и запретов от лечащего врача. Лучше если при этом рядом будет кто-то находиться, так как может наблюдаться головокружение. Первые 7 дней мытье головы проводить строго в сидячем положении.
Фото 8. Строгое выполнение всех рекомендаций врача — залог успешного лечения.
Также меняется питание – примерно 4 недели основными блюдами будут бульоны и пюре. Пищу надо принимать в теплом виде, холодная и горячая еда противопоказана. Далее постепенно будут вводиться привычные продукты. Следует исключить алкоголь и курение.
Первое время рекомендуется снизить до минимума физическую активность и спать с приподнятой головой. Нельзя пользоваться косметикой. Нормальное течение сна может быть нарушено первые 2 недели, также в этот период не стоит садиться за руль.
Фото 9. Реабилитационный период часто требует смены привычек в еде.
Если у вас неправильный прикус, операция – часто единственный действенный метод при запущенных отклонениях или серьезных травмах. При правильном ее проведении практически не бывает осложнений. Может показаться удивительным, но при ортогнатической хирургии интраоперационная кровопотеря не составляет более 100 мл. Это обеспечивает опыт врача, современная техника и правильный подбор инструментов. Остается соблюдать указания специалистов и терпеливо ждать полного восстановления здоровья организма.
Фото 10. Хирургическое лечение прикуса благотворно отразится на внешности пациента.
источник
Исправление прикуса с помощью ортогнатической хирургии: особенности операции, показания, фото до и после
Существует множество способов исправить неправильный прикус, начиная с брекетов и заканчивая винирами. Наиболее радикальной мерой является ортогнатическая операция. Ее проводят тогда, когда никакие другие методы уже не помогают, преимущественно у взрослых пациентов. К сожалению, с возрастом костная ткань становится все менее податливой, поэтому исправить прикус без операции невозможно.

Данный вид хирургии предполагает манипуляции на костях лица и мягких тканях (мышцы, нервы) челюстно-лицевой области. Она отличается от других методов исправления прикуса тем, что может исправить более серьезные дефекты.
С помощью ортогнатической хирургии исправляются патологии дыхания, жевания, артикуляции, которые появились вследствие неправильного прикуса. Возможно перемещение челюстей в разных направлениях, их удлинение или укорочение. Изменяя размеры костей, врач фактически формирует новое лицо человека.
Ортогнатическая хирургия показана пациентам, для которых невозможно исправление прикуса с помощью ортодонтических конструкций. Например, при выраженной диспропорции челюстей, носа или подбородка, которая сопровождается искривлением зубного ряда.
Также показанием является нарушение соотношения челюстей относительно друг друга. Одна из них может быть значительно больше. Чрезмерно развитая нижняя челюсть вызывает прогенический прикус, который в быту называют «бульдожьим». Если она недоразвита, формируется прогнатический прикус – «птичье» лицо, когда подбородок очень маленький, а нижняя часть лица скошена. Эти патологии не позволяют зубам и губам правильно смыкаться и могут вызвать осложнения дыхания, речи.
При попытке корректировать их без изменения размеров челюстей можно вызвать вывих или дисфункцию нижнечелюстного сустава. Возможно появления гипертонуса мимических мышц, их спазма. В конце концов, все может завершиться невралгией тройничного нерва.
Первое, что нужно знать пациенту, который решил прибегнуть к ортогнатической хирургии, – это то, что подготовка к операции займет длительное время. К тому же она довольна сложна — требует совместной работы нескольких врачей разных специализаций. Часто необходимо вмешательство не только ортодонта, но и пластического хирурга.
Подготовка непосредственно к операции заключается в следующем:
-
Санация ротовой полости. До операции должны быть полностью излечены заболевания зубов и десен – состояние полости рта должно быть безупречным.
- Планирование операции. Врачи разрабатывают план лечения ортодонтическими конструкциями, если их применение возможно. В зависимости от степени сложности патологии лечение продолжается от месяца до нескольких лет.
- Хирургическая диагностика.
- Последний этап подготовки. Создаются слепки обеих челюстей, чтобы потом с помощью компьютера сформировать 3D-модель. Измеряются параметры лица, проводится рентген-диагностика.
Возможно добавление каких-либо обследований по усмотрению хирурга. Перед операцией нельзя пить и есть 8-12 часов. Необходимо сообщить врачу о всех принимаемых лекарствах.
Проведение ортогнатической операции считается непростым и ответственным для хирурга, процедура может продолжаться 1-6 часов в зависимости от случая. После операции не остается заметных шрамов, так как все манипуляции проводятся внутри полости рта.
Как будет проходить операция, зависит от вида вмешательства:
-
Остеотомия нижней челюсти. Разрез делают за коренными зубами, через него челюсть ставят в нужное положение, после чего фиксируют ее титановой пластиной. Постепенно костная ткань нарастает, по мере ее увеличения удлиняется пластина.
- Ортогнатическая хирургия верхней челюсти. Хирург проводит манипуляции через отверстия за глазницами. Таким образом он ставит небо, зубы и челюсти в правильное положение, а затем фиксирует специальной шиной (рекомендуем прочитать: как ставится шина на челюсть при ее переломе?).
- Косметическая ортогнатическая операция. С ее помощью исправляют внешние недостатки. Хирург устанавливает подбородок в естественное положение, тем самым делая лицо более симметричным.
- Сегментарная остеотомия (рекомендуем прочитать: техника проведения остеотомии верхней челюсти). Суть заключается в перемещении одного или нескольких зубов, в результате чего исправляется прикус.

На фото показана ротовая полость до и после данной процедуры.
Данная операция мало чем отличается от других хирургических вмешательств. Пациент так же может испытывать дискомфорт, терять вес и т.д. Все эти симптомы индивидуальны и в большинстве случаев проходят за месяц.
Запрещается широко открывать рот, усиленно жевать. Швы снимаются через две недели.
Дома пациент должен самостоятельно следить за собой. Врач дает множество указаний по поводу питания, чистки зубов и т.д. Придется воздержаться от физических нагрузок и согласовать прием витаминов и лекарств с врачом.
Операция разрешена не всем. Хирургическое вмешательство такого плана не рекомендуется:
-
людям младше 18 лет;
- пациентом со стоматологически несформировавшимися органами;
- при заболеваниях сердечно-сосудистой системы и крови;
- при сахарном диабете;
- при инфекциях и болезнях ротовой полости (временное противопоказание);
- при онкологических заболеваниях;
- при непереносимости наркоза.
Как правило, процедура хорошо переносится. Однако низкая квалификация врача, внешние обстоятельства и индивидуальные особенности организма могут спровоцировать осложнения. К таковым относится:
- Развитие инфекционных заболеваний или воспалительные процессы. В таких ситуациях реабилитационный период изменяется – назначаются антибиотики, промывания и т.д.
- Отек лица.
- Повреждение лицевого нерва. В результате возникает парестезия – онемение лица. Случай очень редкий – вероятность равна 0,1%.
- Частая проблема – травмирование нижнечелюстного нерва. Как следствие – онемение подбородка, мягких тканей ротовой полости и губ. Чувствительность полностью возвращается через полгода-год.
- Повреждение титановых пластинок. Если пациент не соблюдает предписаний врача, они могут переломиться.
Ортогнатическая хирургия представляет собой комплекс из стоматологической, челюстно-лицевой, пластической хирургии и ортодонтии.
Назначение этого раздела хирургии в , исправлении аномальных диспропорций лица, улучшении его эстетического вида и улыбки.
Еще десятилетие назад отпугивала сама мысль о необходимости проведения операции на лице. Современная ортогнатическая хирургия является востребованной услугой, к которой прибегают все большее количество пациентов. Это обусловлено ее эффективностью в борьбе с челюстно-лицевыми и эстетическими дефектами. Она, в отличие от , работает не только с зубами и прикусом, но и со скелетом.
Ортогнатические операции дают возможность смещать челюсти, вращать их. Здесь нужна абсолютная точность расчетов, т.к. сдвиг на 1-2 мм уже будет виден невооруженным глазом. К примеру, если челюсть вывести недостаточно вперед — это приведет к западанию зубов и визуально состарит пациента лет на пять.
Если же немного больше положенного вывести вперед нижнюю челюсть — возникнут проблемы с правильным смыканием губ. Кроме того, посредством смещения челюстей, возможна корректировка губ, подбородка, кончика носа.
Ортогнатическая операция способна улучшить и функциональные показатели: уменьшить или полностью избавить от храпа и одышки, наладить дикцию, дыхание и процесс пережевывания пищи.
Операция может быть назначена, если у пациента имеются следующие проблемы:
- неудачно прошла первая операция по исправлению врожденных аномалий лица, — это могут быть расщелины неба – «заячья губа», «волчья пасть», родовые травмы;
- диспропорции челюсти, а точнее отклонения в челюстных соотношениях («птичье лицо», «десневая улыбка»);
- , аномалии зубных рядов;
- генетические особенности развития;
- смещение челюсти или зубов, как результат долгого использования соски в детском возрасте;
- деформация овала лица в результате потери или удаления большей части зубов.
Ортогнатические операции имеют ряд противопоказаний. Эти ограничения могут быть временными или постоянными. Итак, операцию проводить нельзя, если:
- пациент еще достиг 18 лет, соответственно, рост челюстей еще не завершен, но исключением могут стать вмешательства, рекомендуемые исходя из жизненно важных показателей;
- общий запрет к проведению любых операций, тому могут послужить: онкология, патологии крови, сердца, непереносимость наркоза и т.д;
- незавершенный этап подготовки зубных рядов, иногда перед операцией может быть назначено , которое по длительности занимает до полутора лет.
- недомогание накануне операции.
Тяжесть состояния больного и характер патологии определяют вид необходимой операции. Целью всех вмешательств является решение одной и той же задачи, но методы различаются:
Перед операцией пациент проходит необходимую ортодонтическую подготовку, проводится полная диагностика состояния. Врач должен быть уведомлен обо всех лекарственных препаратах, принимаемых пациентом и обо всех негативных реакциях на медикаменты:
- рекомендуется не принимать пищу за 8-10 часов до вмешательства, чтобы избежать возможности попадания пищи в дыхательные пути;
- непосредственно перед операцией запрещено пить жидкость;
- за 12 часов до операции нельзя принимать алкоголь и курить;
- если пациент болел респираторными заболеваниями, то операция может быть проведена не ранее, чем через две недели после выздоровления.
В период реабилитации пациент должен строго следовать рекомендациям лечащего врача.
Состояния, которые часто сопровождают реабилитационный период:
- болевые ощущения в горле;
- первую неделю трудно дается речевая функция;
- заложенность носа, отек;
- тошнота;
- болевые ощущения при обычных гигиенических процедурах полости рта;
- возможно небольшое онеменение областей, где было проведено вмешательство.
Притупленная лицевая чувствительность является нормой в период реабилитации.
Первый месяц пациенту необходимо употреблять измельченную пищу, а первую неделю — только жидкую.
В большинстве случаев операция переносится хорошо. Но недостаточная квалификация специалиста, внешние факторы и индивидуальные реакции могут привести к осложнениям. Сюда можно отнести:
Видео результаты, отзывы и фото пациентов, которым была проведена ортогнатическая операция, до и после вмешательства, можно изучить ниже:
У меня с детства была искривлена носовая перегородка и ощутимо выпирала вперед нижняя челюсть. Это развило во мне кучу комплексов. В 26 лет мама настояла на операции. Сделали быстро, ношение брекетов не потребовалось. Дискомфорт прошел полностью через месяц — два. Теперь жалею только о том, что не сделал этого раньше.
Полтора года назад ортодонт поставил диагноз — макрогнатия нижней челюсти. Около года ходила с брекетами, так меня готовили к дальнейшей операции. Само вмешательство тяжелое, длилось около четырех часов.
После операции месяц стояли шины для скрепления челюстей. Психологически тяжело — отеки, питание через трубочку. Все это пережила, смотрю на свой новый внешний вид и никак не нарадуюсь.
Есть вопросы, которые наиболее часто волнуют пациентов перед вмешательством. Вот ответы на основные из них:
- операция не оставляет никаких внешних следов, т.к. хирург выполняет все манипуляции через разрезы в полости рта;
- нахождение в стационаре занимает не более трех суток;
- длительность операции зависит от ее вида и занимает от 1,5 (одна челюсть) до 6 часов (при вмешательствах на подбородке);
- манипуляции производятся исключительно под общим наркозом;
- период полного восстановления — 2-4 месяца;
- если целью операции является устранение эстетических недостатков, то разумно будет планировать комплекс из пластической и ортогнатической операции;
- кровопотеря при манипуляциях не превышает 100 мл.
Ортогнатическая операция требует от хирурга высокой квалификации и профессионализма, и цена такой процедуры не может быть низкой.
Цена на хирургическое вмешательство варьируется от 90 до 300 тыс. рублей. Все зависит от сложности и характера патологии.
Точную стоимость вам назовут непосредственно в центре челюстно-лицевой хирургии, после обследований и определения степени тяжести проблемы.
Специалист в области хирургических заболеваний и повреждения зубов, органов полости рта, лица и шеи, костей лицевого скелета, при которых будет назначено комплексное лечение. Челюстно-лицевая область, лицо, шея — области, очень богато кровоснабжаемые и иннервируемые, поэтому любые воспалительные процессы и травмы протекают бурно и зачастую мучительно для пациента, оставляя после себя (особенно при некачественном лечении) грубые деформации и дефекты. Стоит отметить близость перечисленных областей к головному мозгу и органам средостения, что также говорит о безусловной необходимости своевременного лечения воспалений на лице.
Челюстно-лицевой хирург изучающий хирургические заболевания зубов, костей лицевого скелета, органов полости рта, лица и шеи.
Заболевания могут быть разделены на четыре группы, в зависимости от причин возникновения и клинической картины.
1) Воспалительные заболевания зубов, челюстей, тканей лица и шеи, органов полости рта (периодонтит, периостит, остеомиелит челюсти, абсцессы, флегмоны, лимфадениты, затрудненное прорезывание зубов, одонтогенное воспаление верхне-челюстной пазухи, воспалительные заболевания слюнных желёз, височно-нижнечелюстного сустава).
2) Травмы мягких тканей лица и шеи, костей лицевого скелета.
3) Опухоли и опухолеподобные образования лица, челюстей, органов полости рта.
4) Врожденные и приобретенные дефекты и деформации лица, челюстей и пластические операции челюстно-лицевой области (блефаропластика, отопластика, ринопластика, круговая подтяжка лица, контурная пластика).
Симптомы периодонтита. Ведущим симптомом острого периодонтита является резкая, постоянно нарастающая боль. Прикосновение к зубу резко усиливает боль. Зуб кажется «выше» других. Эти болевые ощущения обусловлены давлением скопившегося экссудата на ткани и нервные рецепторы периодонтальной щели.
Пораженный зуб изменен в цвете, подвижен. Он может иметь кариозную полость, а может быть интактным.
Зондирование безболезненно, а реакция на перкуссию резко болезненна. Слизистая оболочка в области переходной складки отечна, гиперемирована, болезненна при пальпации.
При прогрессировании процесса может возникнуть припухлость мягких тканей, приводящая к асимметрии лица, нарушается общее состояние (головная боль, слабость, недомогание, температура тела повышается до 38 — 39 °С). Отмечаются увеличение и оолезненность регионарных лимфатических узлов.
Симптомы периостита — воспаления надкостницы челюсти — хорошо известны многим детям и взрослым: на десне около зуба с погибшей пульпой или оставшегося корня появляется резко болезненное твердое уплотнение, быстро увеличивающееся.
Припухлость, становясь более выраженной, переходит на мягкие ткани лица. В зависимости от расположения больного зуба отекают губа и крыло носа, щека и нижнее веко, повышается температура, человек испытывает недомогание. Это заболевание известно в народе под названием флюс.
Симптомы остеомиелита челюстей
Самопроизвольная пульсирующая боль в челюсти, головная боль, озноб, температура до 40 «С. Обнаруживается пораженный зуб с некротизированной пульпой (возможно с пломбой); он и примыкающие к нему зубы резко болезненны, подвижны. Отечное асимметричное лицо. Переходная складка гиперемирована и сглажена. Лимфатические узлы увеличены, болезненны.
Остеомиелит нередко осложняется абсцессом, флегмоной. В крови нейтрофипьный лейкоцитоз; СОЭ увеличена. Общее состояние различной степени тяжести.
Абсцесс — отграниченное скопление гноя в различных тканях и органах. Абсцесс следует отличать от флегмоны (разлитого гнойного воспаления тканей) и эмпиемы (скопления гноя в полостях тела и полых органах).
Общие клинические проявления абсцессов типичны для гнойно-воспалительных процессов любой локализации: повышение температуры тела от субфебрильной до 41° (в тяжелых случаях), общее недомогание, слабость, потеря аппетита, головная боль.
В крови отмечается лейкоцитоз с нейтрофилезом и сдвигом лейкоцитарной формулы влево. Степень этих изменений зависит от тяжести патологического процесса.
В клинической картине абсцессы различных органов имеются специфические признаки, обусловленные локализацией процесса. Исходом абсцесса может быть спонтанное вскрытие с прорывом наружу (абсцесс подкожной клетчатки, мастит, парапроктит и др.); прорыв и опорожнение в закрытые полости (брюшную, плевральную, в полость сустава и др.); прорыв в просвет органов, сообщающихся с внешней средой (кишка, желудок, мочевой пузырь, бронхи и др.). Опорожнившаяся полость абсцесса при благоприятных условиях уменьшается в размерах, подвергается рубцеванию.
При неполном опорожнении полости абсцесса и плохом ее дренировании процесс может перейти в хронический с образованием свища. Прорыв гноя в закрытые полости приводит к развитию в них гнойных процессов (перитонита, плеврита, перикардита, менингита, артрита и др.).
Лимфаденит — воспаление лимфатических узлов.
Острый лимфаденит почти всегда возникает как осложнение местного очага инфекции — фурункула, инфицированной раны или ссадины и др. Возбудители инфекции (чаще стафилококки) проникают в лимфатические узлы с током лимфы по лимфатическим сосудам, причем часто без воспаления последних, т. е. без лимфагиита.
Гнойные очаги на нижней конечности осложняются поражением паховых, реже подколенных лимфатических узлов; на верхней конечности — подмышечных, реже локтевых, на голове, в полости рта и глотки — шейных.
Гистологическое исследование биоптата;
— общий анализ крови;
— общий анализ мочи;
— анализы на гормоны;
Рентген;
— Внутриротовая рентгенография;
— Радиовизиографическое исследование зубов и костной ткани челюстей;
— Панорамная рентгенография;
— Томография;
— Цефалометрическая рентгенография лица
— Рентгеновская компьютерная томография;
— Магнитно-резонансная томография;
— Трехмерная визуализация лицевого черепа и мягких тканей лица.
Имплантация означает внедрение в организм материалов небиологического происхождения с целью замещения утраченного органа.
При имплантации зубов применяют специальные импланты, устанавливаемые в области отсутствующих зубов.
В кость ввинчивается титановый «винт» на который и фиксируется коронка. Материалами для имплантатов служат титан и его сплавы, тантал, различные виды керамики, лейкосапфир, цирконий и другие вещества. Все эти материалы отличаются высокой биоинертностью, то есть не вызывают раздражения окружающих тканей.
Не обтачиваются соседние зубы;
— можно восстановить дефект любой протяженности;
— прочность и надежность (срок службы имплантов больше, чем при других видах протезирования, так самые первые имплантаты, установленные более 40 лет назад, продолжают служить своим владельцам);
— высокая эстетичность (имплант практически неотличим от здорового естественного зуба).
Вас что-то беспокоит? У Вас есть вопросы или же Вам необходим осмотр? Вы можете записаться на прием к Хирургу челюстно-лицевому , выбрав наиболее подходящую для Вас клинику в разделе «Вся медицина» . По любым другим вопросам — клиника Euro lab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, проконсультируют, окажут необходимую помощь и поставят диагноз. Клиника Euro lab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны . Посмотрите детальнее о всех услугах клиники на ее .
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к Хирургу челюстно-лицевому. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Для этого просто необходимо по несколько раз в год проходить обследование у врача Хирурга челюстно-лицевого , чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации , возможно Вы найдете там ответы на свои вопросы и прочитаете советы Хирурга челюстно-лицевого по уходу за собой . Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию на – возможно после этого Вас больше не будет беспокоить вопрос «посоветуйте хорошего врача Хирурга челюстно-лицевого напишите нам , мы обязательно постараемся Вам помочь.
Большинство людей приходит в ужас от одного слова «операция». Если пациент стоматолога вдруг узнает, что ему предстоит ортогнатическая операция, эта новость вряд ли его обрадует. Мы предлагаем отыскать ответы на вопросы, действительно ли необходимы оперативные вмешательства такого вида, нельзя ли без них обойтись и каковы их возможные осложнения.
За последние 15 лет ортогнатические операции стали очень популярными. Они позволяют быстро и эффективно устранять многие запущенные случаи аномалий лица (скелета или зубов). Раньше хирургические вмешательства такого рода применяли при серьезных расстройствах функции органов, расположенных в области лица (нарушение жевания или глотания, узость воздухоносных путей, врожденные челюстно-лицевые аномалии). Теперь же подобные операции все чаще используются для устранения эстетических дефектов, связанных с диспропорциями лица или некрасивой улыбкой. Увеличились также требования пациентов к результатам подобных манипуляций: многие согласны даже на экстремальные меры ради быстрого приведения в порядок собственной внешности.
Современная стоматология в последнее время тесно сотрудничает с челюстно-лицевой хирургией и ортодонтией, что позволило сделать результаты оперативных вмешательств точно прогнозированными. Нередко в крупных центрах при ортогнатических операциях применяются такие сверхсовременные технологии, как виртуальное моделирование лицевого профиля, конусная КТ, использование CAD-CAM технологий при изготовлении сплинта.
Для успешного результата подобного вмешательства особенно важно детальное планирование и точный расчет всех его этапов. Внедрение виртуальных техник позволяет предупредить неточности в момент выполнения операционных этапов.
К хирургическим вмешательствам на лице предъявляются высочайшие требования, так как отклонение от параметров даже на 1-2 мм приводит к выраженным эстетическим дефектам внешности.
Если, например, вывести вперед нижнюю челюсть всего лишь на миллиметр, это приведет к сложности при смыкании губ такого пациента. Если же челюсти вывести вперед недостаточно, это дополнительно состарит пациента и приведет к западанию губ.
При чрезмерном опущении верхней челюсти пациент приобретает отталкивающую «десневую» улыбку, а при ее избыточном поднятии улыбка становится «беззубой». Понятно теперь, насколько «миллиметражно» точно должна быть выполнены все операции в зоне лица и челюсти любого пациента.
Термин «ортогнатическая» происходит от латинских слов «прямой» и «челюсть».
Эта область хирургии относится к разновидности пластической и требует высочайшей квалификации хирурга-ортодонта.
Обычно такие вмешательства нужны для восстановления эстетичной улыбки и достижения гармоничных пропорций лица. Не секрет, что ортодонтические манипуляции на челюстях и зубах пациента нередко занимают месяцы, а то и годы. При этом использование различных аппаратов требует терпения пациента и значительных финансовых вложений. Кроме того, не все дефекты лица могут быть устранены консервативно.
Разнообразие нехирургических видов лечения часто бессильно и бессмысленно при тяжелых патологиях зубочелюстной системы.
Однако вовремя не излеченные являются не только неприятным внешним дефектом. Такие нарушения (чаще врожденные) приводят не только к нарушениям дикции или пережевывания пищи, но и к нарушениям дыхательных функций, быстрому разрушению зубов и постоянным болям в области челюстей.
Но подобные неприятные и даже опасные явления проходят после проведения оперативного вмешательства и связанным с ним перемещением костей челюсти (одной или обеих) в нужном направлении (вперед, назад, вниз или вверх).
В данном виде хирургии используется несколько видов хирургических вмешательств, используемых в зависимости от вида и тяжести нарушения смыкания челюстей и патологии прикуса. Ортогнатический раздел хирургии считается особо сложным и ответственным.
Погрешности при операции сказываются на внешности пациентов и серьезно нарушают важнейшие функции нормальной жизни (дыхание, жевание, произнесение звуков).
Чаще всего пациенту выполняют такие виды вмешательств:
- Остеотомия в области верхней челюсти . При этом производятся внутриротовые манипуляции на данной кости. Хирург производит надрезы за глазницами пациента и сдвигает верхнюю челюсть (включая небо и зубы) в необходимом направлении. Затем челюсть фиксируется специальной шиной в выбранном положении.
- Нижнечелюстная остеотомия . При этом кость надрезается за коренными зубами. Затем челюсть передвигается и устанавливается в намеченном положении. Непривычное положение нижнечелюстной кости фиксируется с помощью титановых пластин. После нарастания нужного объема костной ткани пластины снимаются.
- Эстетическая гениопластика . При этом корректируется симметрия лица. Сложность ее состоит в отделении и правильной установке подбородочной части идеально по срединной линии.
Такие оперативные вмешательства выполняются в плановом порядке. Пациент обычно ознакомлен с этапами предстоящей операции и ее результатами. Важной информацией перед ортогнатическим хирургическим вмешательством является то, что:
- К оперативному вмешательству не допускается пациенты, перенесшие вирусные инфекции позднее, чем за 2 недели до него. Иначе операцию приходится отложить.
- Любое недомогание пациента (тошнота, рвота, температура, высокое давление, боль в горле и т.д.) требует переноса операции.
- Накануне вечером запрещается принимать пищу позднее 20 часов и жидкость позже 22 часов (за 8 часов до вмешательства).
- Необходимо воздержание от курения в день перед операцией (промежуток не менее 12 часов).
- Прием жидкости или пищи перед вмешательством категорически запрещен. Такое ограничение важно для предупреждения попадания пищи в органы дыхания и риска смертельного исхода.
- Необходимо снять контактные линзы, зубные протезы и ювелирные украшения, смыть макияж.
- Важно сообщить доктору обо всех используемых пациентом лекарствах. Некоторые из них могут оказаться несовместимыми с наркозом или привести к послеоперационным осложнениям.
Попробуем ответить на вопросы, которые могут возникнуть у пациентов перед ортогнатической операцией:
- она производится только в стационаре при использовании общего наркоза;
- ее длительность зависит от сложности и объема (около 4 часов на обеих челюстях, около полутора часов на одной челюсти, около 6 часов при манипуляциях на подбородке);
- благодаря внутренним разрезам пациент не получает видимых шрамов на лице;
- заживление ран обычно происходит за 10 дней, а для срастания челюстей необходимо от 2 (нижняя челюсть) до 4 месяцев (верхняя челюсть);
- послеоперационное нахождение в клинике обычно составляет 2-3 дня.
Еще до оперативного вмешательства пациент должен быть осведомлен о таких послеоперационных изменениях своего самочувствия:
- болезненности в горле;
- заложенности и отеку носа;
- отеку и цианозу в районе щек и губ;
- тошноте;
- трудностям при произнесении слов и коммуникации (обычно проходит через неделю);
- неудобству и болезненности при гигиене рта в первые дни;
- тошноте:
- чувству онемения в области операционного поля в течение 1-5 месяцев;
- небольшой потере веса (до 10%).
Обычно для восстановления самочувствия многим достаточно 20 дней. После операции пациенту накладываются эластичные укрепления на внутреннюю поверхность оперируемой челюсти. Это необходимо для правильной окклюзии и достаточному открыванию рта.
Первую послеоперационную неделю можно питаться лишь жидкой пищей, а затем 4 недели пища должна оставаться мягкой и достаточно измельченной.
Особенно важно выполнять все врачебные назначения в послеоперационном этапе.
Подобные операции считаются безопасными и крайне редко сопровождаются какими-либо осложнениями. Возможность осложнений при анестезии при этом такая же, как и при любых других операциях.
Однако, как и любое вмешательство в организм, ортогнатическая операция может сопровождаться такими осложнениями:
- отек лица;
- развитие инфекции (риск высок из-за максимальной скорости притока крови);
- нарушение прикуса из-за резорбции хряща нижней челюсти (бывает при хронических воспалительных процессах в челюстных суставах);
- перелом челюсти из-за не выявленных ранее дефектов кости:
- не проходящее онемение лица (последствие повреждений лицевого нерва);
- плохое срастание челюстных фрагментов или разлом титановых пластинок (после нарушения режима и преждевременной нагрузки на кости челюсти типа раннего начала жевания или зубного скрежета).
Необходимо знать, что расстройство лицевой чувствительности (подбородка или губ) является нормой после операционных манипуляций.
Оно может длиться от двух месяцев до полутора лет. Затем человек может начать чувствовать «беганье мурашек», что будет сигнализировать о восстановлении чувствительности и нервной проводимости. К сожалению, около 5% пациентов жалуются на то, что у них отсутствует нормальная чувствительность лица даже после большого промежутка времени после ортогнатии.
Мимика и моторика губ после операции нарушаться не должны. Такие явления говорят о серьезных осложнениях и неграмотно проведенном вмешательстве.
Чаще всего показаниями для проведения подобных оперативных вмешательств являются:
- значительные анатомические диспропорции челюсти в сочетании с аномалиями зубных рядов;
- грубое нарушение челюстных соотношений, избыточный или недостаточный рост одной из них, нарушения смыкания губ или зубов («птичье лицо», значительная нижнечелюстная массивность, «десневая улыбка» и др.);
- результаты неграмотных операций по лечению различных врожденных лицевых аномалий («волчья пасть», «заячья губа»).
Но не всем пациентам такая манипуляция может быть показана. Она противопоказана людям:
- возраста до 18 лет;
- с неподготовленными зубными рядами;
- общими противопоказаниями к любым оперативным вмешательствам (серьезные патологии крови, сердца или сосудов, диабет тяжелой степени, острые состояния или инфекции, онкология и т.д.)
Подобные вмешательства предназначены, в первую очередь, для исправления скелетных деформаций.
Откорректированное соотношение зубных рядов является важным условием успеха таких операций.
Поэтому предварительно необходимо произвести ортодонтическое лечение пациента с помощью одной из выбранных методик (протезирование или установка брекетов). Иногда продолжается до полутора лет. Система снимается лишь после операции, что увеличивает шансы пациента на 100% успех лечения.
источник
В пособии содержатся рекомендации и данные обобщения 12 – ти летнего опыта работы специалиста в области лечения пациентов с зубочелюстными аномалиями и деформациями.
Представлена информация для лучшего понимания всех аспектов длительного комплексного лечения.
В результате урбанизации увеличивается количество людей с аномалиями развития и деформациями челюстей, возникшими в результате неправильного роста костей лицевого скелета или травмы. Также параллельно улучшается качество диагностики и комплексного лечения данной патологии.
Врачи – стоматологи ортодонты, терапевты, ортопеды, лор-врачи направляют пациентов к челюстно-лицевым хирургам по причине:
- Невозможности устранения деформации зубных рядов с помощью имеющихся в их арсенале методик лечения.
- Возможных осложнений ортодонтического лечения без ортогнатической операции, которое потребует удаления зубов (ортодонтический камуфляж) и как следствие приведет к ухудшению лицевой эстетики, нарушениям здоровья десен и парадонта (подвижность зубов и множественные рецессии десен), либо спровоцирует патологию височно-нижнечелюстного сустава.
- Синдрома обструктивного апноэ сна (СОАС) — комплекса болезней, возникающих по причине остановок дыхания во сне, главная из которых злокачественная гипертония, ожирение и другие болезни сердца.
Причиной возникновения аномалий развития и деформаций чаще всего является нарушение роста и развития верхней и нижней челюстей, травмы и общие заболевания (ревматоидный артрит).
Это может приводит к нарушениям жевания и речи, лицевой эстетики, дыхания, а также патологической дисфункции височно-нижнечелюстного сустава.
Противопоказания к ортогнатической операции делятся на местные и общие.
- острые и хронические вялотекущие воспалительные процессы в области планируемого вмешательства
- пародонтит средней и тяжелой степени
- заболевания височно-нижнечелюстных суставов в остром периоде
- предраковые заболевания
- тяжелое соматическое состояние больного, наличие хронических заболеваний внутренних органов в стадии обострения.
- остеопороз и остеодистрофия
- эндокринные заболевания
- заболевания системы кроветворения
- системные заболевания соединительной ткани
- невроз в стадии декомпенсации, социальная дезадаптация
Ортогнатическая операция — это хирургическое вмешательство на челюстях с целью:
- коррекции прикуса с улучшением функции жевания и речи
- устранения деформации и эстетических диспропорций лица
- предупреждения дисфункции и деформации височно-нижнечелюстных суставов
- улучшения дыхания с уменьшением храпа и остановок дыхания во сне (синдрома обструктивного апноэ сна).
Хирург, выполняющий данную операцию, называются ортогнатическим. Использует наработки и методы, основываясь на опыте и научно-практических исследованиях. Является квалифицированным специалистом в данном разделе челюстно-лицевой хирургии.
Основу комплексного ортодонтическо – хирургического лечения обеспечивает командная работа специалистов:
- cтоматолог-ортодонт. Возможно первый специалист, к которому обращаются с целью “выравнивания зубов”. Ортодонт устанавливает брекет-систему, ортодонтические имплантаты, выполняя необходимые передвижения зубов согласно плану предстоящей операции. После завершения ортодонтической подготовки через 12-18 месяцев направляет к ортогнатическому хирургу. Ортодонт и хирург системно взаимодействуют для координации совместной работы и контроля клинической ситуации на всех этапах лечения.
- стоматолог-гигиенист – проводит профессиональную гигиену, обучает основам индивидуальной гигиены (проводимой ежедневно в домашних условиях), подбирает необходимые средства для ухода за полостью рта и дает рекомендации.
Высокий уровень гигиены полости рта напрямую влияет на сохранность эмали зубов, а также быстрое и успешное заживление ран после операции.
- лор-врач – оценивает состояние здоровья околоносовых пазух, проходимость дыхательных путей, искривление носовой перегородки, что важно во время проведения интубации при общем наркозе.
- пластический хирург – помогает прогнозировать эстетические изменения мягких тканей лица, происходящие после ортогнатической операции в результате перемещений костей лицевого скелета. В предоперационном и послеоперационном периодах выполняет инъекционные методики для сокращения сроков реабилитации и повышения эстетического эффекта ортогнатической операции (плазмотерапия, контурная пластика, мезотерапия, ботулинотерапия).
- врач-анестезиолог обеспечивает комфортное предоперационное состояние и безопасность здоровья во время операции. В предоперационном периоде корректирует терапию при хронических заболеваниях и любых отклонений в организме от нормы для адекватного выполнения премедикации и наркоза.
- стоматолог – ортопед завершает комплексное лечение.
Устанавливает керамические или композитные виниры и коронки на зубы при наличии выраженной стираемости и сколов эмали, которые возникают в результате неправильного прикуса и жевания. Данный этап лечения является заключительным и имеет особую важность для адекватной функции жевания, стабильности прикуса и достигнутого результата вцелом
Консультация – начало и важный этап лечения
Как правило начинается у стоматолога-ортодонта или по направлению Вашего лечащего врача у ортогнатическому хирурга.
Первичная консультация необходима для знакомства с хирургом и понимания сути предстоящего лечения в общих чертах. На данном этапе важно четко сформулировать главную причину обращения и установить доверительный контакт.
Далее следует повторная консультация для которой необходимо выполнить следующие назначения:
- внимательно заполнить в спокойной обстановке проблемный лист – анкету
- принести или выполнить на повторной консультации слепки для изготовления гипсовых моделей зубных рядов
- компьютерную томографию лицевого скелета (КЛКТ) по направлению в рентген – лаборатории. Далее снимок будет направлен лабораторией врачу-хирургу по электронной почте.
- фотографии лица в различных проекциях будут выполнены хирургом самостоятельно
При обследовании осторожно закрыть рот до первого легкого контакта между зубами в удобном для суставов положении. Исследование выполняется при расслабленных губах и подбородке в естественном положении головы, так как это важно для оценки и планировании изменения мягких тканей.
Полученные данные необходимы для решения вопроса о целесообразности проведения хирургического вмешательства и предварительного планирования комплексного ортодонтическо-хирургического лечения.
Планирование комплексного ортодонтическо-хирургического лечения – это виртуальная ортогнатическая операция проводимая врачом на компьютере в специальной 3D программе. Проводится расчет ортодонтического лечения и хирургического передвижения челюстей с учетом данных обследования, прогнозируются изменения мягких тканей лица и дыхательных обьемов глотки.
Результатом планирования является составление плана лечения и направление к врачу – ортодонту для последующей предоперационной ортодонтической подготовки. Данный этап занимает 12 – 18 месяцев. В течение ортодонтической подготовки Вы наблюдаетесь у хирурга 1 раз в 4 – 5 месяцев с гипсовыми моделями для оценки перемещений зубов.
Ортогнатическая операция выполняется после завершения ортодонтической подготовки в стационаре под наркозом бригадой хирургов в составе трех человек. Длительность операции определяется выраженностью деформации челюстей и составляет в среднем от 2.5 до 4 часов. Главный оперирующий хирург консультирует, планирует операцию и совместно с пациентом несет ответственность за результат операции. В дальнейшем контролирует выполнение рекомендаций в послеоперационном периоде и наблюдает Вас 1 раз в 1 – 2 недели в течение 2 месяцев после операции, а затем каждые 2 месяца до окончания комплексного лечения.
Хирурги – ассистенты на операции помогают основному хирургу выполнять ответственные этапы и также являются специалистами в этой области.
Иногда одновременно с ортогнатической операцией выполняются дополнительные: ринопластика, липофилинг лица, липосакция подбородка, установка силиконовых имплантатов, устранение рубцов, блефаропластика. В таком случае длительность операции продлевается, привлекаются пластические хирурги, специализирующиеся на мягких тканях.
Во время операции проводится общая анестезия – наркоз, выполняются разрезы со стороны полости рта. Далее при помощи костных пил проводятся распилы зубосодержащих фрагментов челюстей, для осуществления их передвижения. Перемещение челюстей осуществляется строго в соответствии с планом операции благодаря интраоперационным шаблонам, изготовленным хирургом и ортодонтом индивидуально на этапе планирования Вашей операции. Распиленные фрагменты челюстных костей фиксируют тонкими титановыми пластинами и винтами. Устанавливается в среднем 4 пластины на верхнюю челюсть и по 2 на нижнюю челюсть с каждой стороны. В дальнейшем их можно снять, но не раньше чем через 6 месяцев после операции и завершения образования костной мозоли в области остеотомированных фрагментов.
Окончание операции – ушивание разрезов в полости рта. Через 2 недели хирург или его помощник снимет швы на амбулаторном приеме при плановом осмотре после выписки из стационара.
Анестезиолог выводит Вас из наркоза и направляет в палату интенсивной терапии под свое наблюдение, медицинской сестры и лечащего врача.
Через 4 – 6 часов уходом за Вами занимаются медицинские сестры выполняя назначения лечащего врача. Ежедневно проводятся перевязки, осмотры и мониторинг общего состояния здоровья.
Послеоперационный период описан пациенткой, прошедшей комплексное ортодонтическо –хирургическое лечение.
Выход из наркоза легкий, ощущение, как будто только что засыпал и уже проснулся, ощущения прошедшего времени нет, хотя, на самом деле прошел практически целый рабочий день. Неприятных ощущений тоже нет, ничего не болит, только легкая слабость. Постепенно начинаешь понимать, где находишься и сразу интересно, что в итоге получилось. Можно попросить зеркало или провести языком по зубам и убедиться, что операция прошла, и челюсти уже в новом прикусе – положение правильное – верхние зубы впереди нижних, саггитальная щель в норме. В палате интенсивной терапии находишься некоторое время под наблюдением персонала, предлагают воду, периодически заходят врачи, задают вопросы о самочувствии, сообщают, что всё прошло по плану. Через некоторое время переводят в обычную палату, для этого из отделения приходят сестры с каталкой, необходимо переместиться на нее и с комфортом добраться на свой этаж. Из неприятных ощущений после наркоза можно отметить немного «тяжёлую голову», но если не делать резких движений, то все достаточно хорошо в целом. Во время операции будут установлены катетеры – внутривенный и мочевой, неудобств они не доставляют, их снимут (либо при необходимости поменяют) уже в палате. Сложности появляются позже, когда начинает нарастать отек в области операции. Дни, которые необходимо перетерпеть, это первые 3-4 дня после операции (первый день не считается).
Самым тяжелым из них может быть первая ночь после операции, когда организм только начинает привыкать к новой жизни и находится в стрессе. Дежурная медсестра круглосуточно наблюдает состояние и все его изменения, исполняет все поручения врача и выполняет просьбы пациента (налить воды, поменять лед, помочь встать или переодеться). Заранее необходимо подготовить себе подходящую одежду на первые сутки, идеальный верх после операции – темные майки или футболки с широким воротом, чтобы можно было надевать не наклоняя голову, либо кофты с застежками на молнии/кнопках/пуговицах, чтобы голова свободно проходила. Не надо брать обычные футболки, т.к. в них обычно узкая горловина, одеваться будет неудобно (девушкам – халаты на молнии идеально для первых дней). Перед уходом в операционную уложить эту одежду на кровати, чтобы по прибытии в палату не искать по пакетам сменную одежду, а сразу одеться в нее. Кровати регулируются таким образом, чтобы спать можно было в положении полусидя, голова должна быть выше тела. Чтобы шея не затекала, можно использовать подушку «самолетную» или подкладывать под шею большое полотенце (им будет удобно заодно подтирать все, что вытекает из носа или рта). Прическу сделать таким образом, чтобы волосы не мешали, т.к. помыть голову не будет возможности несколько дней, если волосы длинные, то заплести две косички (одна будет давить на затылок).
В первые сутки начнет подтекать из носа и рта: сукровица, слюна, сопли, слезы, вода, еда. С собой должны быть салфетки сухие и влажные, ватные палочки, все должно лежать под рукой. Маленькими салфетками удобно пользоваться, если что-то подтекает из носа или рта. Большие удобно использовать во время еды или манипуляций, подстилать на постель в районе подушки, за горловину, чтобы во время сна не вытекало на белье.
Итак, после вмешательства нарастает послеоперационный отек, длится это 3-4 дня, необходимо сразу настроиться, что это еще не результат, и в эти дни будут неприятные ощущения, болью это не назвать, а именно неприятные ощущения: открытие рта ограничено – широко рот не открывается; глотать и разговаривать сложно – губы как ватные и не слушаются; область шеи, губы и щеки раздуваются от отека и не чувствительны к прикосновениям – не ощущаешь, если что-то вытекает; неудобно принимать пищу. Все это постепенно проходит.
Медсестра в отделении, начиная с первого дня, ставит капельницы, делает уколы, все в соответствии с назначениями врача, обезболивающее – по желанию пациента. Задачи пациента после операции: прикладывать лед в область челюстей, самостоятельно наносить мазь/гель от отека. Соблюдать гигиену и режим: есть, спать, вставать, ходить, не курить. Не делать резких движений, не наклоняться, не поднимать тяжести. Не нервничать, если требуется помощь – сказать об этом. Абсолютно все, кто находится в стационаре, всегда готовы помочь при первой просьбе, и даже сами предлагают помощь, если ее не просить. Прикроватные кнопки вызова медсестры всегда работают.
Ежедневно в стационаре сразу после пробуждения выполняют измерение температуры тела (градусник приносит медсестра). Утром, вечером и после каждого приема пищи обязателен туалет – полоскание и чистка зубов, необходимо использовать мягкую зубную щетку и неагрессивную зубную пасту. Ежедневно Вас будут вызывать на осмотр и перевязку лечащим врачом. Какие процедуры потребуются – скажет врач, вечером ежедневно проходит обход дежурного врача, раз в неделю профессорский обход. Завтрак, обед и ужин – в столовой или в палате.
Питание – это второй по популярности вопрос (после вопроса о самочувствии), хотя, на самом деле еда не такая большая проблема. Минусы только в том, что на прием пищи уходит много времени. Так как губы не слушаются, и рот полностью не открывается, то первое время лучше принимать пищу перед зеркалом. Салфетки тут тоже понадобятся по максимум. С помощью трубочки есть проблематично, удобнее всего маленькой ложкой или из большого шприца, если сложно.
В стационаре все уже предусмотрено для таких пациентов, лечащим врачом предварительно назначается «щадящая диета», состоящая из протертых блюд, и еду выдадут в соответствующем состоянии. Меню практически совпадает с меню обычных пациентов, но вся пища подается в жидком виде, салаты заменены на протертые овощи, вместо яблока дадут детское яблочное пюре и т.д. Приятного аппетита. Дома после выписки уже будет проще, меню можно будет составлять самостоятельно в зависимости от пищевых привычек. Сначала, кажется, что выбрать нечего, но на самом деле можно есть все, что можно сделать в мягком виде или в виде пюре, мелко нарезать или натереть. Каши, омлеты, овощные пюре, супы-пюре, тертый сыр, творожки и йогурты, смузи из чего угодно, протертое мясо, рыба, субпродукты, в крайнем случае, когда нет времени, то спасет протеин, нутридринк, детское питание. В дороге и общепите могут возникать сложности с гигиеной, но не с меню, в кафе и ресторанах также могут быть супы-пюре, картофельное пюре, омлеты, паровые котлеты, жидкие десерты и т.д. На работе желательно питаться тем, что приготовлено дома. Не забыть о витаминах и пищеварении, при необходимости проконсультироваться с гастроэнтерологом.
В стационар взять: Документы для госпитализации. Темные майки или футболки с широким воротом – по одной на каждый день. Мягкая противовоспалительная зубная паста и мягкая зубная щетка с маленькой головкой, идеально – Curaprox Surgical Megasoft. Ватные палочки, салфетки влажные, салфетки сухие – много, большие и маленькие (отличные большие салфетки продаются в IKEA). Большое полотенце, гигиенические средства. Небьющийся стаканчик, маленькая ложка, протеин или детское питание (на случай, если не подойдет еда из столовой или проспали обед). Зеркало на ножке (пригодится во время еды, надевать резинки и наносить мази). Книжка/журнал по желанию (но читать особо будет некогда и неудобно).
Дома после выписки: Блендеры / комбайны / измельчители. Салфетки /трубочки / палочки. Занятие — телевизор / книги / хобби. Если маленькие дети – то беречь свои челюсти от детей (где нога прилетела, где рука, будет неприятно).
В дороге (если предстоит перелет): обязательно сделать копию выписки с описанием вмешательства и носить всегда с собой первые несколько месяцев. Пригодится, чтобы меньше объяснять на паспортном контроле. Заранее до вылета нужно узнать/согласовать с авиакомпанией перевозку в ручной клади металлического зажима для резинок и воды – иначе на досмотре могут изъять как опасные предметы. Использовать медицинскую маску от окружающих (в самолете легко заболеть, т.к. пространство замкнутое, люди разные). Не забыть прибавить ко времени перелета время в пути до и из аэропортов + досмотры, нельзя быть голодным (можно взять готовое детское питание или нутридринк), нельзя также пропустить приемы препаратов (если они вам назначены). Рекомендую взять с собой воду запечатанную – на предполетном досмотре при наличии выписки можно сказать, что вода необходима во время полета и ее не заберут. Во время полета обязательно разминаться, вставать и ходить, чтобы спастись от отеков.
На работе: если уже вышли, а состояние еще неполноценное, принести большие салфетки подстилать под еду (в общественных местах с гигиеной не так хорошо, как дома). Подготовить качественные контейнеры для еды из дома (т.к. носить будете в-основном жидкое). Удобно также на работе иметь отдельную зубную щетку, которую можно хранить в футляре, дорожный ирригатор.
Понадобится везде: зеркало для снятия/надевания резинок, салфетки, питьевая вода.
Залог успеха всего мероприятия: прежде всего абсолютная уверенность в том, что вам это надо. Во-вторых, полностью доверять врачу. В-третьих, некоторый запас времени и ресурсов. И еще, не самое главное, но очень-очень важное – общаться в этот период только с теми людьми, которые вас поддерживают!
«Рекомендую ли я эту операцию другим? – нет, у каждого должно быть свое мнение на этот счет. Что я рекомендую – собрать все мнения специалистов именно по Вашему случаю и принять решение после этого самостоятельно, взвесив все за и против. Пошла бы я еще раз на эту операцию, если бы у меня была возможность вернуться к началу – да.»
источник