Боль и дискомфорт иногда являются побочными эффектами ортодонтического лечения с помощью брекет-систем. Люди, которые испытывают боль, часто пытаются самостоятельно снять симптомы с помощью обезболивающих средств, прежде чем прийти на прием к врачу. Крайне важно, чтобы ортодонт занимался решением вопросов, которые могут возникнуть в клинических условиях у его пациентов. Так как же себя вести, если болят зубы от брекетов?
Боль является субъективным ощущением, которое принимает очень индивидуальные вариации. Это одна из основных причин отказа от лечения среди пациентов ортодонта.
Известно, что количество подростков, которым поставили брекеты и сообщивших о боли при прохождении ортодонтического лечения, составляет 91%, а у 39% этих людей болезненные ощущения были испытаны на каждом этапе лечения.
Могут ли болеть зубы в ходе установки брекетов? Возникновение этого чувства в ходе лечения зависит от таких факторов, как возраст, пол, индивидуальный болевой порог, величина применяемой ортодонтической силы, настоящее эмоциональное состояние и наличие стресса, культурные различия и предыдущий опыт перенесения боли. Силы, которые применяются на зубах для их выравнивания, вызывают воспалительную реакцию, которая определяет боль и резорбцию кости, но они в свою очередь составляют основу движения зуба.
Исследование, проведенное в Индии, показало, что 8% населения прекратили ортодонтическое лечение из-за болевых ощущений. Болят ли зубы после установки обычных брекетов? Что делать и почему это происходит?
Схематично перемещение зубов показано на фото:

Итак, сколько могут болеть зубы после установки ортодонтических систем? Точные сроки назвать не представляется возможным. Все слишком индивидуально. Дискомфорт может закончиться через неделю после установки, а может сопровождать пациента весь курс лечения.
Методы, которые могут использоваться для борьбы с болью при ортодонтическом лечении, разнообразны. Для этого применяются анестетики, анальгетики, низкоуровневая лазерная терапия для тканей периодонта, чрескожная электронейростимуляция (TENS) и вибрационная стимуляция периодонтальной связки. Все эти методы являются частично успешными в достижении обезболивания.
Однако использование нестероидных противовоспалительных препаратов является предпочтительным методом контроля боли, которая вызвана ортодонтическими конструкциями.

Иногда ноющая боль может возникать в мягких тканях полости рта (десна, губы, язык) из-за воздействия при контакте с крыльями брекета либо с выступающей дугой. В таком случае нужно попросить у ортодонта специальный воск, с помощью которого можно закрыть некоторые мешающие элементы.
Короткие видео, которые показывают процесс перемещения зубов и то, каким образом можно устанавливать воск, если заболела десна:
Анальгетики в значительной степени показаны для облегчения симптомов, которые ощущаются пациентами, проходящими ортодонтическое лечение. Препараты, доступные для устранения боли, относятся к двум основным группам: ненаркотические анальгетики (например, НПВП) и опиоиды (или наркотические). Чаще всего в стоматологии применяется первый тип обезболивающих препаратов, например, аспирин, ибупрофен и парацетамол.
Каким же образом эти препараты избавляют от боли? Простагландины являются типичными воспалительными и болевыми медиаторами, которые являются производным превращения арахидоновой кислоты.
Их синтез опосредуется двумя различными изоферментами ЦОГ (циклооксигеназа). ЦОГ-1 не обладает динамическим регулированием (конститутивные), а ЦОГ-2 регулируется некоторыми условиями окружающей среды (индуцибельные). ЦОГ-1 участвует в общем гомеостазе, выполняет физиологически важные функции и обнаруживается в большинстве органов и тканей. ЦОГ-2 напротив, не обнаруживается в тканях и появляется он только в ответ на определенные раздражители.
Исходя из гипотезы, что селективное ингибирование ЦОГ-2 дает желаемые противовоспалительные эффекты без нежелательных побочных эффектов (особенно сказывающиеся на желудке), которые связаны с ингибированием ЦОГ-1, лекарственными средствами, были разработаны селективные ингибиторы ЦОГ-2.
Эти препараты проявляют противовоспалительные свойства, тем самым сохраняя активность ЦОГ-1 и, следовательно, позволяя им продолжать естественную выработку некоторых простагландинов, которые нужны для выполнения важнейших процессов, в том числе и защиты желудочно-кишечного тракта.
Исследования показали: в том случае, если обезболивающие препараты принять до процедуры, организм поглощает их до повреждения тканей и не успевает воспроизвести простагландины, другими словами, блокирует болевые ощущения заранее.
Когда проводили клинические исследования анальгетиков, первым делом была поставлена цель продемонстрировать, насколько они облегчают боль. Для этого при их сравнении использовались препараты плацебо (пустышки). Было выяснено, что многие противовоспалительные препараты, такие как ибупрофен и аспирин, приводят к значительному уменьшению зубной боли.
В ходе исследования было обнаружено, что ибупрофен и аспирин обеспечивают хорошее устранение ортодонтической боли, в отличие от плацебо. Для этого пациентов разделили на две группы – одна группа получала действующий препарат, вторая получила пустышки. Препараты были даны пациентам сразу после болезненных ортодонтических манипуляций.
Итоги исследования показали, что обезболивающие препараты является отличными средствами для борьбы с ортодонтической болью.
Парацетамол открыт в конце XIX века и был доступен в Великобритании по рецепту в 1956 году и без рецепта в 1963 году. С тех пор он стал одним из самых популярных жаропонижающих и анальгетических препаратов во всем мире, его часто используют в сочетании с другими лекарственными средствами.
Отсутствие значительной противовоспалительной активности парацетамола подразумевает способ действия, отличный от действия нестероидных противовоспалительных препаратов. Тем не менее после нескольких проведенных исследований пришли к выводу, что парацетамол эффективен против послеоперационной боли у взрослых пациентов.
Если после снятия брекетов ужасно сильно болят зубы, вам требуется назначение обезболивающих препаратов. Определиться в выборе поможет лечащий врач-стоматолог ортодонт.
Обезболивающие гели являются более безопасными альтернативами анальгетикам для борьбы с болью, возникающей в результате ортодонтических процедур. Гели могут быть полезны при проведении множества ортодонтических манипуляций, которые могут вызывать у пациента дискомфорт.

Преимуществом этой формы обезболивающих является ее способ применения, который позволяет просто наносить гель на десну и сделать лечение максимально безболезненным.
Существуют даже специальные жевательные резинки и пластинки, которые применяются в течение первых нескольких часов после активации устройства, чтобы уменьшить боль. Было установлено, что слабые обезболивающие жевательные резинки оказывают помощь в облегчении боли после начала лечения у ортодонта.
Следует помнить, что дискомфорт, вызванный лечением, в конечном итоге пройдет, так как зубы приспосабливаются к брекетам. Неприятные ощущения, которые испытывают пациенты, появляются из-за того, что зубы перемещаются к их окончательному и оптимальному положению. После этого они не болят. Вы можете испытывать легкую боль в течение нескольких дней, но конечный результат будет того стоить: вы будете обладать красивой, идеально ровной улыбкой.
Родители должны также поощрять своего ребенка за хорошую гигиену полости рта, поскольку особенно важно сохранить зубы и десны в чистоте при ношении брекетов.
источник
Современный уровень и качество стоматологической помощи населению дает вероятность результативно беречь зубы в самых трудных клинических условиях. Данным фактом стоматология обязана клинической эндодонтии. Качественное пломбирование корневого канала необходимо для препятствия распространения инфекции в окружающие периапикальные ткани. Обязательным элементом оценки ближайших результатов лечения, как указывает А.Ж. Петрикас (2006), должно быть выявление послеоперационной боли. Постпломбировочные боли это болевые ощущения в области пломбированного зуба, возникающие после пломбирования корневых каналов. Постпломбировочные боли могут быть как нормальным явлением, так и признаком осложнения после проведенного лечения.
При этом важно отличать боли после пломбирования и боли, вызванные некачественным пломбированием и иными осложнениями. Боли являются чрезвычайно распространенным признаком заболеваний челюстно-лицевой области, и при оказании стоматологической помощи, что обусловливается богатой смешанной иннервацией данной зоны.
Постпломбировочные боли сразу после проведении процедуры лечения зуба и его пломбирования будут неизбежны, так как в процессе лечения проводилось серьезное вмешательство в структуру тканей зуба. Такие боли нормальное явление после пломбирования зуба. Для профилактики и эффективной борьбы с постпломбировочными болями доктора применяют различные доступные в каждом индивидуальном случае методы. Несмотря на высокие достижения в стоматологии, вопрос болей после пломбирования корневых каналов остается актуальной. Болевая реакция у пациентов после эндодонтического лечения является частым осложнением лечения. Болевой синдром на этапе выполнения стоматологических манипуляций блокируется применением местных анестетиков [1,2].
Ведущими факторами, обусловливающими появление постэндодонтической боли являются уровень пломбирования корневых каналов зуба и их число. Через несколько часов или дней после эндодонтического лечения могут появиться боли и припухлость, о чем должен непременно быть предупрежден пациент [3,4].
Многие исследователи считают, что причиной осложнений в процессе эндодонтического лечения являются оставшиеся в каналах бактерии. Появлению боли после пломбирования способствует выведение опилок дентина в заапикальную область при медико-инструментальном препарировании корневого канала, а также влияет наличие боли до лечения, беспокойство пациента перед лечением и медикаментозные препараты, используемые в процессе лечения [5,6]. Микрофлора проникает глубоко в дентинные трубочки так, что они практически недоступны для инструментальной и медикаментозной обработки, не считая дополнительных каналов, апикальную дельту и дентинные трубочки.
На появление постоперационных болей могут оказывать влияние тип инструмента и методика инструментальной обработки корневых каналов. При препарировании корневых каналов по методике «Step Back» и «Crown Dawn» боли наблюдаются чаще при первуй методике.
При исследовании гистологических срезов в корневых каналах со сложной анатомией были выявлены остатки распада пульпы и не пройденные участки канала, преимущественно в средней и апикальной трети канала.
По расположению постпломбировочные боли чаще наблюдаются на верхней челюсти. Что возможно связано с различной иннервацией обеих челюстей. В однокорневых зубах боли наблюдаются в 1,2 раза реже, чем в мнокорневых.
По частоте выявления постпломбировочной боли в зубах, леченных по поводу пульпита и периодонтита значительных различий не наблюдается.
Боль после пломбирования в зубах вылеченных в один сеанс встречается чаще, чем при многосеансном лечении [7,8].
При эндодонтическом лечении, особенно в многокорневых зубах, пломбирование проводится четко до верхушечного отверстия при периодонтите и до физиологического при пульпите. В зависимости от уровня пломбирования канала боли чаще наблюдаются при недопломбированном канале и выведении большого количества пломбировочного материала за верхушку корня. Это дает возможность минимизировать риск возникновения постпломбировочных болей. Выведенный за верхушку пломбировочный материал приводит к развитию как компрессионной травмы, так токсичного влияния за счет химических веществ. Развитие воспалительного и дистрофического процессов при Попадание пломбировочного материала в нижнечелюстной канал может приводить к внутриканальному отеку, усиливающий давление на нервные волокна и приводящий к временному выключению их функции. Пораженная зона будет нуждается в дополнительной васкуляризации для интенсивного отведения продуктов распада, а потом для увеличенного подведения пластического материала для реваскуляризации и реиннервации. Возникновение боли сопровождающих эндодонтические вмешательства это сенсорная реакция с включением эмоционально-мотивационных вегетативных и иных факторов в случае нарушения единства организма.
Если постпломбировочные боли длительно не проходят, значимо убедиться в отсутствии у пациента аллергической реакции на пломбировочный материал.
Информативным методом изучения частоты и характеристики постпломбировочных болей является анкетирование пациентов. Боли при накусывании после пломбирования отмечались у половины пациентов.
Для предотвращения постпломбировочных болей после пломбирования корневых каналов используют превентивные инъекции антибиотиков широкого спектра действия, применяемые индивидуально для каждого пациента. [9,10]. Методом выбора есть однократная инъекция раствора антибиотика в переходную складку в проекции леченого зуба. Инъекции предупреждают боли после пломбирования корневых каналов зубов, однако пациентам, которым вследствие прогнозирования поставлен низкий уровень риска развития постпломбировочных болей, использование антибиотика в профилактических целях не требуется.
Также при постпломбировачных болях допустимо назначение физиолечения. Результативно назначение лазера, лазеромагнита, назначение УВЧ, электрофореза с новокаином и гидрокортизоном. При возникновении постпломбировочной боли в первые сутки после лечения целесообразно применение светодиодного лазера, магнито-лазерного излучения, флюктуоризации [11].
Постпломбировочные боли после лечения и прекращения действия анестезии можно контролировать с помощью нестероидных противовоспалительных средств. Точный выбор НПВС с учетом особенностей фармакодинамики и фармакокинетики препарата повышает эффективность и безопасность проводимого эндодонтического лечения. Основным элементом механизма действия нестероидных противовоспалительных средств является угнетение синтеза простагландинов из арахидоновой кислоты путем ингибирования фермента циклооксигеназы. НПВС уменьшают гиперемию, отек, боль, уровень деструкции тканей, так как обладают болеутоляющим, противовоспалительным, жаропонижающим и антиагрегантным действиями. Для купирования постпломбировочных болей после эндодонтического лечения частым препаратом выбора является кеторол. Кеторол имеет мощное обезболивающее действие, сравнительно низкими жаропонижающим и противовоспалительным эффектами действием. Кеторол эффективен в качестве обезболивающего препарата при лечении постпломбировочной боли, для превентивной анальгезии, для снятия острой послеоперационной боли.
При выборе корневых пломбировочных материалов постпломбировочные боли чаще выявлялись при пломбировании эвгедентом, реже при пломбировании эндометазоном, Гуттасилером Плюс. Наименьшее количество случаев боли после пломбирования отмечалось после применения Seal-apex. При пломбировании корневых каналов с выходом за апикальное отверстие постпломбировочные боли чаще наболюдались при пломбировании Seal-apex, реже – при пломбировании эндометазоном и эвгедентом.
В связи с этим по силе влияния на развитие постпломбировочной боли на первом месте находится уровень пломбирования корневых каналов, затем количество корневых каналов и диагноз заболевания. Однако влияние количество корневых каналов на развитие постпломбировочных болей более выражена при взаимодействии с нескольких факторов.
Поэтому врач должен прогнозировать наличие постэндодонтической боли у пациента. Для этого необходимо определить число корневых каналов в зубе с помощью рентгенологического исследования.
На основе изученной литературы наибольшее влияние на появление постпломбировочной боли оказывает уровень пломбирования корневых каналов. При этом одинаково не благоприятны перепломбировка и недопломбировка корневого канала. На втором месте — число корневых каналов в зубе. Для купирования постпломбировочной боли после эндодонтического лечения эффективно использование препарата Кеторол, имеющего высокий болеутоляющий эффект.
источник
Периодонтит в зависимости от степени тяжести заболевания сопровождается болью при жевании и употреблении пищи. В случаях запущенной стадии болезни может наблюдаться повышение температуры тела, сильная головная боль, лихорадка, лицо приобретает асимметричность и появляется ощущение увеличения зуба из-за гнойных процессов в месте поражения, а также происходит общая интоксикации организма.
Одной из наиболее частых причин развития заболевания является запущенный пульпит и кариес. Когда обильно скапливается жидкость, наблюдается отечность и характерно выражена гиперемия слизистых оболочек полости рта – такой вид периодонтита называют серозный. В некоторых случаях причинами боли и отека после лечения периодонтита может быть врачебная ошибка. Лечение должно происходить в несколько этапов, пациенту выписывают противовоспалительные препараты, после терапии производят временное пломбирование каналов и после 60-90 дней устанавливают постоянное пломбирование если не было выявлено никаких осложнений.
Самопроизвольная болезненность — одно из характерных проявлений периодонтита. Боль при периодонтите обычно острая и «стучащая». В момент обострения она нарастает и как бы пульсирует. Место, где болит, зависит от локализации инфекции. Наиболее часто зубная боль при периодонтите ограничена пределом 1-2 зубов. Болевые ощущения усиливаются при пальпации и от воздействия теплоты. Холод обычно снижает болезненность. Часто пациенты описывают свои ощущения, как увеличение зуба. Это связано с гнойными процессами в месте поражения. Зуб может шататься, часто он кариозный. Лицо часто приобретает асимметричность, температура сильно повышается. Иногда доходит до лихорадки и бреда. Почти всегда бывает головная боль. В хронической форме она появляется и исчезает. В острой стадии боль в голове становится практически нестерпимой.
У этого заболевания есть симптоматика, характерная для любой формы периодонтита.
- Десны раздражены, постоянно кровоточат (без травмы).
- Больно кушать и, иногда, чистить зубы.
- Запах изо рта.
- Зуб или даже несколько шатаются.
- От теплой или горячей пищи болезненность усиливается.
Имеются также симптомы, характерные только при определенной форме заболевания.
- Сильная болезненность в определенном месте.
- Надавливание в воспаленной точке увеличивают болезненность.
- Обычно бывает флюс.
- Резкое повышение температуры до 38°C и выше.
- Отсутствие аппетита.
- Сильно выражена асимметрия лица.
- Если пища попадает на зуб — острая боль при периодонтите.
- При пальпации болезненность слабая.
- На десне могут присутствовать свищи.
- Может выделяться гной из свища.
- Может присутствовать киста на корне.
- При обострении этой хронической стадии — болезненность периодически усиливается. Появляется реакция на горячее. Свищи и гной усиливаются. Температура тела слегка повышена. Вытекания гноя успокаивает болезненность. Старый свищ может зарубцеваться, но образуется новый.
Не заметит заболевание совершенно невозможно. Все благодаря болевому синдрому. Иногда пациент не в состоянии дотронуться до лица — так больно. Прием пищи принимает мучительный характер. Шатание зуба дополняет страдания. Присутствуют признаки интоксикации организма. В поисках как снять боль при периодонтите прибегают к холоду. Это обезболивает, но злоупотреблять холодом нельзя. Сильно болит голова, распухшие лимфоузлы — это признаки воспаления.
Иногда в начале процесса болезненность может быть малозаметной и периодической. Если в это время не заняться лечением, наступает острая фаза. Болевые муки становятся невыносимыми. Могут быть и другие неприятные последствия. Самое страшное из них — сепсис. По статистике он бывает примерно в 6% случаев. Врачи рекомендуют не затягивать с лечением — финал может быть летальным.
При обильном скоплении жидкости наблюдается особый вид периодонтита. Он характерен гиперемией слизистых оболочек ротовой полости. Может наблюдаться отечность. Причина развития заболевания — невылеченный пульпит. Характер боли при остром серозном периодонтите постоянный, ноющий. Цвет зуба меняется, любое прикасание становится нестерпимым. Пациент может четко сказать, какой зуб больной. Есть в наличии кариес, исследование полости не вызывает дискомфорта. Прощупывание десны болезненно. Увеличения лимфоузлов нет. Рентген не регистрируют патологии верхушки корня.
Иногда возникают проблемы и боли при лечении периодонтита. Человек приходит домой от стоматолога и обнаруживает через время отек. В чем причина такого явления? Иногда это происходит закономерно. Бывает, что есть вина врача, который допустил ошибки в работе. Это заболевание требует строгого соблюдения стандартов при лечении. При малейшем отклонении от нормы, возникают разнообразные осложнения.
То, что пациент чувствует во время лечения — нормально. Но какие стандарты нарушает стоматолог, раз зуб продолжает болеть?
- Лечение должно проводиться в несколько приемов.
- Нужно назначить терапевтическое лечение. Выписываются противовоспалительные медикаменты.
- Временное пломбирование каналов проводится с лечебной целью. Временные пломбы должны стоять 60-90 дней. Если инфекция подавлена, то можно ставить постоянную пломбу. Также за это время должна восстановиться костная ткань в области корней.
- Постоянное пломбирование проводится до самой верхушки зуба. При несоблюдении этого условия инфекция проникает в зуб.
Если врач нарушил хотя бы одно правило — возникают боли и припухлости. Это видно на контрольной рентгенографии.
- Стоматолог недопломбировал или слишком запломбировал каналы.
- В канале корня зуба остался обломок стоматологического инструмента.
- Доктор допустил перфорацию зуба. В стенке зуба при механической обработке образовалась дырочка. В нее проникают микроорганизмы, инфицируя зуб.
Если контрольный рентген показывает недоработку врача, требуется новое лечение. Оно проводится за счет клиники, врач которой ошибся. С припухлостями борются путем назначения антибиотиков. При недостаточном пломбировании пломбу вынимают и делают все заново. Если была избыточная пломбировка — делается резекция материала. При перфорации дырочка заделывается дорогостоящим материалом. Лечение периодонтита требует высокой квалификации стоматолога.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Один маленький больной зуб способен причинить человеку весьма выраженные страдания, и вызвать много проблем. Сильная зубная боль снижает работоспособность, заставляет отказываться от пищи, не дает ни на чем сконцентрироваться. Да и общее качество жизни снижается, человек оказывается «выбитым из колеи». А если при этом еще и повышается температура, отмечается нарушение общего состояния…
Все причины зубной боли можно разделить на две большие группы:
1. Связанные непосредственно с зубами.
2. Те, которые вызывают поражение соседних образований: костей, нервов и пр.
Ниже мы рассмотрим основные заболевания, относящиеся к обеим группам. Но прежде ответим на некоторые распространенные вопросы.
И в самом деле: часто зубная боль очень сильна, и не совсем согласуется с масштабами патологического процесса. Ведь, например, если человек порежет палец, то он не болит так сильно и так долго.
Дело в том, что наиболее распространенная причина сильной зубной боли – воспалительный процесс, проявляющийся в первую очередь отеком. Лунка, в которой находится зуб – это тесная ямочка, образованная костью. Когда в ней развивается отек, то ему некуда прорваться: он нарастает в этой ограниченной полости — в итоге внутри сильно повышается давление и сдавливается подходящий к зубу нерв.
Обычно зубная боль начинается одним из двух типичных путей:
1. Под вечер начинает «ныть зуб», затем эти ощущения нарастают к ночи.
2. Человек просыпается ночью от сильной зубной боли.
Зачастую все попытки избавиться от зубной боли в ночное время оказываются безуспешными. А под утро она проходит сама. С чем это связано?
Все дело снова в том, что причина зубных болей в большинстве случаев – воспалительный процесс.
А любое воспаление в организме регулируется надпочечниками – железами, расположенными возле верхних краев правой и левой почки. Они выделяют гормоны-кортикостероиды, которые подавляют воспалительные процессы. Вечером надпочечники неактивны. Поэтому воспалительный процесс и боль проявляют себя очень ярко. Утром их активность — напротив, максимальна.
Именно этим и обусловлен тот факт, что зубная боль чаще всего беспокоит человека по ночам.
Воспалительный процесс, с которым связаны зубные боли, в большинстве случаев вызывают патогенные микроорганизмы. Даже если вам удастся самостоятельно справиться с болью, причина патологического процесса не будет устранена. Размножение микробов в больном зубе продолжится. А это со временем обязательно приведет к его потере.
Поэтому, если вечером вас беспокоила зубная боль, то желательно посетить стоматолога на следующий день.
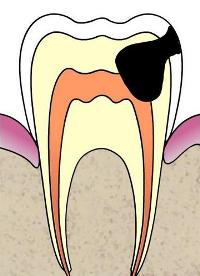
Зубная боль при кариесе сопровождается другими симптомами, которые зависят от стадии и степени выраженности заболевания:
1. Стадия пятна – поверхностное поражение эмали. При этом возникает пока еще не воспалительный процесс, а просто вымывание из эмали важных солей. Пациент предъявляет жалобы на боль и неприятные ощущения в зубе при приеме кислой и холодной пищи. При осмотре стоматолог обнаруживает на зубе пятно белого цвета.
2. Поверхностный кариес характеризуется поражением эмали. Кариозная полость не распространяется на дентин зуба. Отмечается реакция в виде зубной боли на прием соленого, кислого, сладкого.
3. Средний кариес встречается чаще всего. При этом зубная боль очень сильна, но она обычно не продолжается более двух минут.
4. Глубокий кариес – поражение, при котором кариозная полость почти достигает пульпы зуба. При приеме холодной, кислой и сладкой пищи возникает сильная зубная боль, которая продолжается до 5 минут. У пациентов с глубокой формой кариеса чаще всего имеется неприятный запах изо рта, а сама кариозная полость на зубе хорошо заметна. При глубоком кариесе может возникать интенсивная зубная боль пульсирующего характера по вечерам и ночам.
Подробнее о кариесе
Повышенная чувствительность зубов проявляется в виде зубных болей во время действия на них высоких и низких температур, химических (кислая, сладкая) и механических (пережевывание грубой пищи) раздражителей.
Несмотря на то, что повышенная чувствительность зубов не всегда бывает связана с заболеваниями, возникновение зубной боли и неприятных ощущений в зубах может быть первым сигналом начала больших проблем. Она бывает вызвана следующими причинами:
- Обнажение чувствительного дентина у шейки зуба — состояние, которое возникает при различных негативных воздействиях на ткани зуба.
- Эрозии и клиновидные дефекты зубов – поражения, которые не связаны с кариесом и воспалительными процессами, но имеют примерно аналогичный механизм возникновения.
- Нарушение обмена минеральных веществ в организме.
- Заболевания нервной системы, в результате которых отмечается повышенная чувствительность нервных окончаний.
- Эндокринные заболевания.
Зубная боль при подобных нарушениях может иметь различный характер. Установить ее причину сможет только стоматолог после внимательного осмотра ротовой полости.
Острая сильная зубная боль может развиваться и после того, как было выполнено лечение зубных каналов, и установлена пломба.
Причинами такого состояния могут быть:
- Упущения стоматолога во время лечения зуба. Врач мог просто не до конца пройти бор-машиной пораженный корневой канал.
- Низкое качество пломбировочных материалов, которые применялись в стоматологической клинике.
- Иногда полностью запломбировать корневой канал не удается по объективным причинам: если он имеет резкие изгибы или разветвления.
- После лечения корневых каналов может сохраняться воспалительный процесс в области верхушки зуба. Инфекция снова попадает в канал и вызывает рецидив заболевания.
Часто единственным способом устранить зубную боль после пломбирования зуба является сложная и длительная процедура перелечивания каналов. Ее может выполнять только высококвалифицированный стоматолог с использованием современного качественного оборудования.
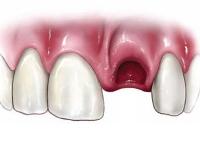
В случае, когда зубная боль после удаления очень сильна и никак не проходит, она бывает связана со следующими патологиями:
1. Сухая лунка. В норме на месте вырванного зуба образуется дефект, который заполняется кровью, и это ускоряет заживление. У некоторых людей (особенно предрасположены лица старшего возраста, курильщики, женщины, принимающие контрацептивы) этого не происходит. На месте зуба остается оголенная кость челюсти. Появляются боли ноющего характера. В данном случае нужно посетить стоматолога, который наложит на место дефекта повязку с лекарственными веществами.
2. Альвеолит – воспаление зубных альвеол, которое является прямым следствием сухой лунки. Когда развивается данное заболевание, зубная боль усиливается, нарушается общее состояние пациента, повышается температура тела. При осмотре виден отек и яркая красная окраска десны.
3. Больной зуб был удален не до конца. При некоторых заболеваниях стоматолог вынужден производить сложные хирургические вмешательства. Для того чтобы удалить зуб, его приходится расколоть на множество мелких частей. Если один из таких осколков остается в лунке, то он приводит к развитию воспалительного процесса.
4. Удаление зуба выполнено при наличии у пациента таких заболеваний, как гингивит, пародонтит, пародонтоз. В этом случае десны обладают повышенной чувствительностью, поэтому длительное время беспокоят боли.
5. Аллергия на анестетики и другие лекарственные препараты, которые вводит врач во время операции. Пациента прямо в кресле стоматолога начинает беспокоить зубная боль, возникает отек десен и лица, зуд, другие симптомы.
6. Иногда боль после операции вообще не связана с самим зубом, а имеет психогенное происхождение. Просто пациент оказывается слишком мнительным, впечатлительным, эмоциональным.
Возникновение сильной зубной боли после удаления зубов – повод для того, чтобы обратиться к стоматологу повторно. Нужно разобраться в причинах симптома, и устранить их.
Зубная боль под коронкой чаще всего бывает связана с некачественной обработкой корневого канала:
1. В ходе лечения, перед тем, как устанавливать коронку на зуб, стоматолог должен полностью запломбировать корневой канал. Но иногда это сложно сделать технически, а иногда просто опыта врача не хватает. В итоге часть канала в области верхушки корня остается незапломбированной, что дает возможность для развития воспаления.
2. Неплотное пломбирование корневого канала, когда в пломбе остаются дефекты и пустоты.
3. Повреждение стенки корневого канала во время его обработки и установки штифта. В итоге в стенке корневого канала образуется отверстие, через которое в него проникает инфекция.
4. Иногда бывает так, что кусочки инструментов обламываются и остаются в корневом канале, а стоматолог этого не замечает. Спустя некоторое время пациента начинают беспокоить боли.
Зубная боль под коронкой бывает выражена по-разному. Иногда она очень сильная, а иногда вообще отсутствует, и проявляется только при нажатии на больной зуб при смыкании челюстей. Параллельно могут присутствовать следующие симптомы:
- Нарушение общего состояния, повышение температуры тела.
- Опухоль десны под коронкой, флюс – свидетельство того, что воспалительный процесс распространился на костную ткань десны.
- Если гнойное воспаление прогрессирует дальше, то на десне образуется шишка с гноем или свищ.
- Конечный этап гнойно-воспалительного процесса в зубе – образование кисты. Она представляет собой заполненную гноем полость в кости, и выявляется во время проведения рентгенографии.
Возникновение зубной боли под коронкой должно стать причиной для немедленного визита к стоматологу.
Острая зубная боль, которая имеет место при трещинах эмали и при кариесе — практически не имеет отличий. Установить точный диагноз сможет только врач после осмотра.
Различные травмы зубов проявляются острой зубной болью. Выделяют следующие виды травматических повреждений:
1. Ушиб зуба – наиболее легкая травма, которая способна пройти самостоятельно, без лечения.
2. Вывих зуба может быть полным, когда он вообще выпадает из альвеолярной лунки, или неполным, когда он частично смещается.
3. Перелом может затрагивать коронку или корень зуба.
Статистика показывает, что шансы сохранить зуб всегда возрастают, если пострадавший как можно раньше обращается к врачу.
Беременность часто называют «провокатором всевозможных заболеваний». Организм женщины, готовящейся стать матерью, испытывает двойную нагрузку. Он должен обеспечивать питательными веществами и себя, и плод. В итоге, особенно если рацион женщины неполноценен, легко возникает нехватка витаминов, минералов, микроэлементов.
Если женщина получает недостаточное количество кальция, то ее зубы становятся менее прочными, они больше подвержены кариесу и другим заболеваниями.
Поэтому, лучшее лечение зубной боли при беременности – это ее профилактика при помощи правильного питания и тщательной гигиены ротовой волости. Если боль все же начала беспокоить, то лучше обойтись без самодеятельности. Многие обезболивающие лекарства могут представлять опасность для здоровья плода. Поэтому, в тот же или на следующий день, нужно обязательно посетить врача.
Причины зубной боли у детей практически те же, что и у взрослых. Но в детском возрасте этот симптом встречается намного реже. У ребенка могут развиваться начальные проявления кариеса, которые никак себя не проявляют, но в дальнейшем приводят к массе проблем.
Поэтому всех детей очень важно регулярно водить на осмотры к стоматологу, и учить правильной гигиене полости рта. А если уж у ребенка возникла зубная боль, то скорейший визит к врачу просто необходим.
Распространенная причина беспокойства у грудных детей – прорезывание зубов. Оно сопровождается болями, небольшим воспалительным процессом, повышением температуры тела. При этом маленький ребенок не может рассказать о том, что его беспокоит, и родители могут только догадываться о причине. Зубную боль у младенцев можно облегчить при помощи специальных прорезывателей и гелей с анестетиками.

- Анальгин и аналоги (Пенталгин, Тетралгин, Темпалгин и пр.);
- Аспирин и аналоги (в таблетках, сиропах и «шипучках»);
- парацетамол и его аналоги;
- ибупрофен и его аналоги (один из наиболее предпочтительных препаратов у детей).
Конечно же, все медикаментозные препараты можно применять строго в установленных дозировках. Перед этим лучше посоветоваться с врачом.
Не рекомендуется использовать при зубной боли Кетанов (Кеторол) и его аналоги. Этот препарат обладает сильным эффектом, но имеет множество побочных действий, и поэтому может использоваться только по назначению врача.
Часто более эффективным является применение обезболивающих средств при зубной боли не внутрь, а местно, одним из следующих образов:
- раскрошить таблетку, насыпать получившийся порошок в дефект на зубе;
- смочить раствором лекарства (в ампулах для инъекций) небольшой кусочек ваты, и приложить к зубу;
- использовать местно специальные зубные капли.
Подробнее об обезболивающих таблетках
Многие заболевания, приводящие к возникновению зубной боли, вызываются болезнетворными микроорганизмами. Поэтому применение антибактериальных препаратов в большинстве случаев вполне оправдано. Стоит помнить о некоторых важных моментах:
1. Антибиотики сами по себе не устраняют зубную боль. Однократное применение антибактериального препарата само по себе не приведет ни к какому эффекту.
2. Разные антибиотики обладают различной эффективностью в отношении болезнетворных микроорганизмов. Поэтому их самостоятельное применение без рекомендации врача недопустимо.
3. Без стоматологического лечения антибиотики часто не имеют никакого эффекта.
Так что самостоятельное применение антибиотиков при зубной боли бессмысленно и, кроме того, не совсем безопасно.
Подробнее об антибиотиках
Тройничный нерв обеспечивает чувствительную иннервацию лица и ротовой полости. При его невралгии отмечаются очень сильные боли, которые пациент часто воспринимает, как зубные. Они не снимаются никакими лекарствами, и заставляют человека в скором времени отправиться на прием к стоматологу.
Но и врач не всегда может понять, что источником болевых ощущений являются совсем не зубы. Нередко проводится лечение, даже депульпация якобы «больных» зубов. Естественно, эти процедуры тоже не приносят никакого эффекта. Боль продолжает беспокоить.
Лечение зубной боли, которая является симптомом невралгии тройничного нерва, занимается врач-невролог.
Мигрень и кластерные головные боли – два очень похожих заболевания. Они даже имеют сходный механизм развития. Чаще всего они проявляются в виде сильных головных болей, светобоязни, повышенной чувствительности к громким звукам.
Но иногда мигренозные и кластерные боли возникают не в голове, а в верхней челюсти, позади нее, в глазнице. Таким образом, может создаваться имитация зубной боли. Она всегда беспокоят с одной стороны. Обезболивающие средства приносят некоторое облегчение.
Средний отит – это воспалительное заболевание среднего уха, которое в большинстве случаев развивается у детей, и является осложнением инфекционных заболеваний (грипп, простуда, ангина).
Характерные для среднего отита симптомы – это боль в ухе и снижение слуха. Однако нередко болевые ощущения распространяются в задние отделы нижней и верхней челюсти, таким образом имитируя зубную боль.
Выявить острый средний отит помогают такие признаки, как снижение слуха, повышение температуры тела, возникновение симптома на фоне инфекционного заболевания.
Кстати, не только боль при отите распространяется в задние отделы челюстей. Имеет место и противоположный эффект. При патологиях зубов болевые ощущения часто отдают в ухо.
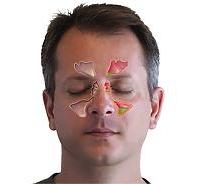
1. Болевой синдром обычно развивается на фоне простудного заболевания.
2. Пациента беспокоит насморк, выделения из носа, которые не проходят в течение длительного времени.
3. Имеют место другие признаки ОРЗ: значительное повышение температуры тела, кашель, боль в горле и пр.
Иногда зубная боль становится «экзотически» проявлением болезней сердечнососудистой системы. При стенокардии и инфаркте миокарда характерной является сильная жгучая боль за грудиной, отдающая в левую руку и под левую лопатку.
Но известны случаи, когда приступы проявлялись только в виде зубной боли слева в нижней челюсти. Обычно в этих случаях пациент даже не подозревает, что с его сердцем что-то не в порядке. Он отправляется на прием к стоматологу. Врач тоже может быть введен в заблуждение такими симптомами. Постановка правильного диагноза при такой «зубной боли» очень сложна.
источник
Ортодонтическое перемещение зубов требует не только реконструкции прилегающей к зубам кости, но и реорганизации самой ПДС. Волокна отсоединяются от кости и цемента, а позже присоединяются снова. На рентгеновских снимках можно наблюдать расширение периодонтальной щели в ходе ортодонтического перемещения зуба. Расширение периодонтальной щели и дезорганизация связки обеспечивают увеличение подвижности зуба.
Умеренное увеличение подвижности является обычной реакцией на ортодонтическое лечение. Однако чем сильнее ортодонтические силы, тем больше степень подрывающей резорбции и тем больше подвижность. Избыточная подвижность является признаком приложения чрезмерных сил. Если зуб в ходе ортодонтического лечения становится крайне подвижным, всякая нагрузка на него должна быть прекращена до снижения подвижности до умеренного уровня. В отличие от корневой резорбции (см. далее) избыточная подвижность обычно исправляется сама по себе без необратимых повреждений.
Если зуб подвергается тяжелой нагрузке, то почти сразу возникает боль при фактическом разрыве ПДС. Не существует оправданий использованию для ортодонтического перемещения зубов таких чрезмерных сил, которые приводят к возникновению немедленной болевой реакции. Если используются оптимальные орто-донтические силы, то пациент сразу почти ничего не чувствует. Однако несколько часов спустя обычно появляются некоторые болевые ощущения. Пациент ощущает слабую боль и чувствительность зубов при нажатии, так что ему больно откусывать твердую пищу. Боль обычно длится 2—4 дня, а затем пропадает до повторной активации аппарата.
Затем повторяется тот же цикл. Широко известно, что любая боль индивидуальна для каждого пациента, и это также верно и в ортодонтии. Некоторые пациенты почти не жалуются на боль даже при относительно высоких нагрузках на зубы, тогда как остальные ощущают значительный дискомфорт при небольших нагрузках.
Боль связана с развитием ишемических участков в ПДС. Обостренная чувствительность к нажатию предполагает воспаление у верхушки и небольшой пульпит, обычно появляющийся вскоре после приложения ортодонтической силы. Считается, что между степенью используемой силы и силой болевых ощущений действительно существует соотношение: при равенстве всех остальных факторов чем больше сила, тем сильнее боль. Это совпадает с ишемическими участками в ПДС, возможно, с участками, которые будут подвержены стерильному некрозу (гиалинизации), и это соотносится с источником боли, поскольку большие усилия создают большие участки ишемии.
Если источником боли является развитие ишемических участков, то в данном случае может помочь временное ослабление давления и восстановление кровоснабжения сжатых областей. На самом деле при использовании легких сил болевые ощущения, испытываемые пациентом, могут быть уменьшены при помощи постоянного жевания (резинки или пластиковой губки, помещенных между зубами) в течение первых 8 ч после активации ортодонтического аппарата. Вероятно, это помогает обеспечить кровоснабжение сжатых областей посредством временного смещения зубов и предотвращает образование продуктов обмена веществ, стимулирующих болевые рецепторы. Однако легкие силы являются ключом к уменьшению болей как побочных эффектов ортодонтического лечения.
Как уже отмечалось выше, для снятия негативных эффектов перемещения зубов могут применяться различные лекарственные препараты, оказывающие действие на простагландины. Ацетаминофен (Tylenol) считается более эффективным анальгетиком для ортодонтических пациентов, чем аспирин или ибупрофен, поскольку он действует центрально, а не как ингибитор простогландина 24 . Ни один из этих анальгетиков не тормозит перемещение зубов. Нефармакологические методы контроля боли включают ма-гнитотерапию, которая может быть эффективной для некоторых (но не для всех) пациентов с ортодонтической болью, так же, впрочем, как и против боли любого другого характера.
Иногда причиной боли и воспаления мягких тканей у ортодонтических пациентов является не действие ортодонтических сил, а аллергические реакции. Аллергические реакции обычно развиваются на латекс в перчатках и эластиках и на никель в ортодонтических кольцах, брекетах и дугах. Аллергия на латекс иногда может быть настолько серьезной, что угрожает жизни. Поэтому использование латексных продуктов у пациентов с аллергией на латекс должно быть исключено. Аллергия на никель той или иной степени наблюдается у 20% населения США в виде кожных реакций на ни-кельсодержащие продукты (дешевая бижутерия, серьги) 25 . К счастью, у большинства детей с кожной аллергией на никель нет реакции слизистой оболочки полости рта на ортодонтическую аппаратуру и они нормально переносят лечение. У других же развиваются аллергические реакции. Типичные симптомы аллергии на никель у ортодонтических пациентов — это распространенная эритема и припухлость тканей полости рта, развивающиеся через 1 —2 дня после установки аппаратуры. У таких пациентов стальная аппаратура может быть заменена на титановую (см. главу 12).
Влияние на пульпу
Теоретически, легкие поддерживаемые силы, прилагаемые к коронке зуба, должны вызывать периодонтальную реакцию, но не оказывать практически никакого эффекта на пульпу. В действительности хотя реакция пульпы на ортодонтическое лечение и является минимальной, внутри пульпы может наблюдаться умеренная воспалительная реакция, но крайней мере в начале лечения 26 . Это может вызывать ощущение дискомфорта у пациента в течение нескольких дней после активации аппарата, но легкий пульпит быстро проходит.
Иногда наблюдаются случаи потери жизнеспособности зуба в ходе ортодонтического лечения. Обычно в этом случае имела место предварительная травма зуба, однако причиной может также быть неправильный контроль величины ортодонтических сил. Если зуб подвергается постоянной нагрузке большой силы, происходит последовательность резких перемещений, поскольку подрывающая резорбция способна обеспечить большие изменения. Большое резкое перемещение апекса корня может привести к разрыву кровеносных сосудов в месте их присоединения. Потеря жизнеспособности также наблюдалась при дистальном наклоне резца до такой степени, что апекс корня, перемещаясь в противоположном направлении, был фактически выдвинут за пределы альвеолярной кости. Опять же, такие перемещения приводят к разрыву кровеносных сосудов, входящих в канал пульпы (см. рис. 9-20).
Поскольку реакция ПДС, а не пульпы, является ключевым элементом в ортодонтическом зубном перемещении, перемещение эндодонтически леченных зубов абсолютно оправдано. Особенно взрослым пациентам, получающим смежное ортодонтическое лечение (см. главу 20), может быть необходимо эндодонтическое лечение некоторых зубов, а затем их ортодонтическое перемещение. Противопоказаний к такому методу не существует. Некоторые факты подтверждают, что зубы, подвергшиеся эндодонтическому лечению, более склонны к корневой резорбции, чем зубы с нормальной жизнеспособностью 27 . Оценивая данное наблюдение, нужно помнить, что в основном зубы, подвергшиеся эндодонтическому лечению, более склонны к корневой резорбции. Однако после хорошего эндодонтического лечения перемещение депульпированного зуба не должно привести к выраженной резорбции его корней 28 .
Дата добавления: 2016-03-27 ; просмотров: 719 | Нарушение авторских прав
источник
Новикова (ранее Баша) Ольга Вячеславовна
Список часто задаваемых вопросов об ортодонтическом лечении
1) Можно ли взрослым ставить брекеты?/исправлять прикус?/выравнивать зубы? Т.е есть возрастные ограничения для ортодонтического лечения?
Нет, возрастных ограничений никаких нет. Зубы перемещаются в любом возрасте. Очень много взрослых пациентов, которые проходят ортодонтическое лечение.
2) Брекеты портят зубы? Под ними образуется кариес? Если брекеты металлические, то под ними ржавеют зубы?
Нет, брекеты ни в коем случае зубы не портят. Такой миф появился, потому что чистка зубов с брекетами более трудоемкая процедура по сравнению с обычной чисткой зубов. И в течение дня брекеты больше аккумулируют налет — какие-то микроостаточки пищи цепляются за них. Если не вычищать зубы тщательно утром и вечером, если ,как минимум, не прополаскивать полость рта после еды при лечении на брекет-системе, то могут появиться белые и темные пятна вокруг брекетов, то есть начнут развиваться первые признаки кариеса. Под брекетами в любом случае кариес развиваться не будет, так как брекет герметично прилегает к зубу и фиксируется на клей, содержащий фтор, то есть, наоборот, укрепляющий эмаль и способствующий остановке кариеса. Сейчас ортодонты не берут пациента на лечение, пока у него не появится мотивация и не разовьются навыки самостоятельной домашней чистки зубов и тщательно следят за уровнем гигиенического состояния полости рта в процессе лечения. Если пациент соблюдает гигиену полости рта, то никакого кариеса и других признаков повреждения эмали быть не может! Если же не соблюдает, то не важно, установлены у него брекеты или не установлены — он в группе риска развития кариеса.
3) Надо ли ждать, пока у ребенка сменятся все зубы, чтобы поставить брекеты и исправить прикус и выровнять зубы?
Очень распространенный и опасный миф. Рекомендуемое время первого осмотра ребенка у ортодонта — 3 года. Формирование прикуса и положения зубов должно происходить под контролем ортодонта, это позволяет во многих случаях избежать необходимости лечения на брекет-системе, создать гармоничное строение лица за счет нормализации роста лицевого скелета, упростить и укоротить вмешательство на брекет-системе в более старшем возрасте (после полной смены зубов), если проблема очень выражена и лечение на брекет-системе все равно предстоит.
4) Взрослому человеку как-то неудобно ходить с брекет-системой.
Сейчас отношение к брекет-системам очень изменилось. Сейчас наличие брекет-системы в полости рта — скорее, признак, что человек ценит свое здоровье, что человек самодостаточен и уверен в себе, что человек «может себе это позволить». Взрослые люди, ставящие брекет-системы, встречают крайне положительные оценки у своих знакомых. Внешний вид брекет-систем за последние годы претерпел значительные изменения и продолжает совершенствоваться. Пример: если раньше металлические брекеты ассоциировались у пациентов с «железом», то сейчас они ассоциируются с белым золотом! Такая ассоциация часто проскальзывает на консультациях: украшения из белого золота.
Спектр применяющихся брекет-систем очень широк. Есть прозрачные брекеты, то есть их видимость на зубах сведена к минимуму.
Кроме прозрачных брекет-систем есть также брекеты, которые прикрепляются к зубам с обратной — внутренней поверхности, то есть окружающие будут просто видеть, часто зубы становятся ровными, но никто, кроме ортодонта о брекет-системе знать не будет.
Кроме брекетов есть также прозрачные пластинки (каппы) для выравнивания зубов — врач смотрит нет ли к ним противопоказаний и при необходимости расскажет про них более подробно.
5) А пластинки очень неакуратно и некрасиво на зубах смотрятся? Они очень громоздкие? Ребенок не будет стесняться ходить с ними? Он вообще сможет к ним привыкнуть? Пластинки не испортят постоянные зубы?
Сейчас есть разные ортодонтические аппараты для детского лечения. Есть и мягкие аппараты, очень комфортные в ношении. Есть очень аккуратные пластинки. Они также удобны в ношении. В любом случае, ортодонт даст все рекомендации по привыканию к ним, по режиму ношения. Привыкание к аппарату происходит обычно в течение нескольких дней, после этого времени ребенок уже не обращает внимание на аппарат. Многие дети с радостью начинают ортодонтическое лечение на пластинке или аппарате, так как для ребенка это новый опыт, новое неизведанное приключение, возможность обсудить это с друзьями.
6) Сколько длится лечение на брекет-системе?
Средний срок около 1,5 лет. Но все индивидуально: бывает и меньше, бывает и больше. Важно посетить консультацию, чтобы доктор посмотрел вашу ситуацию в индивидуальном порядке.
7) Зубы не разъезжаются обратно после лечения на брекет-системе? Результат будет стабильным?
Если соблюдать все рекомендации врача, то результат будет стабильным.
8) Я хочу поставить брекеты. Что мне следует сделать для этого?
Посетить консультацию ортодонта. На консультации ортодонт определит последовательность действий. Нужна ли профессиональная чистка зубов, лечение зубов или какая-либо другая подготовка — определит врач-ортодонт.
9) Больно ли лечиться на брекет-системе? На детской пластинке?
У всех людей, конечно, болевая чувствительность разная, поэтому ощущения индивидуальные. Обычно после установки брекет-системы в течение 2-3 дней и в течение 2-3 дней после активации брекет-системы (проводится примерно раз в месяц) ощущается некоторое непривычное давление на зубы, могут быть необычные ощущения — ощущения почесывания в деснах, зубах, ощущение какого-то дискомфорта. Более редко бывает некоторая легкая кратковременная болезненность, которая в течение 2-3 дней проходит. Бывает, что пациенты не испытывают вообще никаких ощущений.
Пли лечении на пластинке или детском ортодонтическом аппарате обычно ребенок испытывает некоторое умеренное давление на зубы. Это ощущение непостоянное — оно возникает после начала лечения на пластинке и затем проходит, а также после активации пластинки врачом-ортодонтом.
10) Ношение детской ортодонтической пластинки, детского ортодонтического аппарата позволит не ставить брекет-систему в дальнейшем?
Брекет-системы, которые могут устанавливаться после завершения смены всех молочных зубов на постоянные, то есть примерно лет в 11-13 и детские пластинки и аппараты, которые ставятся в более раннем возрасте, преследуют разные цели. Задача детских пластинок и аппаратов — это правильное формирование прикуса, правильный, гармоничный рост лицевого скелета (внешний вид лица зависит от того как в длину и ширину формируются челюсти, насколько верхняя и нижняя челюсть подходят друг другу по строению и форме), правильное смыкание зубов. Выравнивание зубов не является основной целью детского ортодонтического лечения. Положение зубов улучшается, неровные зубы занимают более ровные позиции, но надо помнить, что именно брекет-система нацелена на идеальное выравнивание зубов. Брекет-система не сможет сделать все то, что делает пластинка или детский аппарат, так как она работает не в период активного роста челюстей. Если пластинка поможет правильно сформировать челюсти, то брекет-система на челюсти никак не повлияет, потому что изменения в строении челюстей возможны в период их активного роста, а брекет-система ставится, когда этот рост уже прошел. Таким образом, у каждого аппарата и каждого этапа лечения свои задачи.
11) Есть ли другие способы выравнивания зубов для взрослых, кроме лечения на брекет-системе? Или ставить брекеты — единственный возможный вариант?
Кроме установки брекет-системы возможен также вариант лечения серией прозрачных пластинок, изготовленных по форме зубов (капп). Такие пластинки полностью съемные, то есть их возможно снять, почистить зубы, потом обратно одеть. На консультации врач-ортодонт определит возможность применения таких прозрачных пластинок в вашем конкретном случае.
12) Если я поставлю брекеты и у меня заболит или испортится зуб, мне его уже будет не полечить до окончания ортодонтического лечения?
Перед началом ортодонтического лечения ортодонт направит вас при необходимости на лечение зубов, то есть при начале ношения брекет-системы у вас все зубы будут в порядке. Если в процессе лечения на каком-то зубе все-таки начнет образовываться кариес, то лечение этого зуба все равно будет возможно провести, просто ортодонт снимет или брекет с этого зуба или снимет дугу — то есть отдельные элементы брекет-системы. Снимать брекет-систему полностью и заканчивать ортодонтическое лечение или не лечить этот зуб, ожидая окончания лечения на брекетах, не потребуется.
13) Могу ли я уезжать в командировки/ отпуск во время ортодонтического лечения или я должен постоянно быть в городе?
Конечно, отъезды возможны. Вам просто необходимо предупредить ортодонта, чтобы он смог спланировать лечение с учетом вашего отсутствия.
14) Как спланировать необходимость лечения на брекетах и беременность?
Если беременность наступает во время лечения на брекет-системе, то врач-ортодонт смотрит по разным факторам, возможно ли продолжение лечения или стоит его временно приостановить до родов. Часто ортодонт стабилизирует брекет-систему в полости рта и после родов возвращается к активному перемещению зубов.
Начинать ортодонтическое лечение во время беременности нельзя, так как вначале проводится диагностика, в том числе необходимо сделать рентгенологические снимки.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Один маленький больной зуб способен причинить человеку весьма выраженные страдания, и вызвать много проблем. Сильная зубная боль снижает работоспособность, заставляет отказываться от пищи, не дает ни на чем сконцентрироваться. Да и общее качество жизни снижается, человек оказывается «выбитым из колеи». А если при этом еще и повышается температура, отмечается нарушение общего состояния…
Все причины зубной боли можно разделить на две большие группы:
1. Связанные непосредственно с зубами.
2. Те, которые вызывают поражение соседних образований: костей, нервов и пр.
Ниже мы рассмотрим основные заболевания, относящиеся к обеим группам. Но прежде ответим на некоторые распространенные вопросы.
И в самом деле: часто зубная боль очень сильна, и не совсем согласуется с масштабами патологического процесса. Ведь, например, если человек порежет палец, то он не болит так сильно и так долго.
Дело в том, что наиболее распространенная причина сильной зубной боли – воспалительный процесс, проявляющийся в первую очередь отеком. Лунка, в которой находится зуб – это тесная ямочка, образованная костью. Когда в ней развивается отек, то ему некуда прорваться: он нарастает в этой ограниченной полости — в итоге внутри сильно повышается давление и сдавливается подходящий к зубу нерв.
Обычно зубная боль начинается одним из двух типичных путей:
1. Под вечер начинает «ныть зуб», затем эти ощущения нарастают к ночи.
2. Человек просыпается ночью от сильной зубной боли.
Зачастую все попытки избавиться от зубной боли в ночное время оказываются безуспешными. А под утро она проходит сама. С чем это связано?
Все дело снова в том, что причина зубных болей в большинстве случаев – воспалительный процесс.
А любое воспаление в организме регулируется надпочечниками – железами, расположенными возле верхних краев правой и левой почки. Они выделяют гормоны-кортикостероиды, которые подавляют воспалительные процессы. Вечером надпочечники неактивны. Поэтому воспалительный процесс и боль проявляют себя очень ярко. Утром их активность — напротив, максимальна.
Именно этим и обусловлен тот факт, что зубная боль чаще всего беспокоит человека по ночам.
Воспалительный процесс, с которым связаны зубные боли, в большинстве случаев вызывают патогенные микроорганизмы. Даже если вам удастся самостоятельно справиться с болью, причина патологического процесса не будет устранена. Размножение микробов в больном зубе продолжится. А это со временем обязательно приведет к его потере.
Поэтому, если вечером вас беспокоила зубная боль, то желательно посетить стоматолога на следующий день.

Зубная боль при кариесе сопровождается другими симптомами, которые зависят от стадии и степени выраженности заболевания:
1. Стадия пятна – поверхностное поражение эмали. При этом возникает пока еще не воспалительный процесс, а просто вымывание из эмали важных солей. Пациент предъявляет жалобы на боль и неприятные ощущения в зубе при приеме кислой и холодной пищи. При осмотре стоматолог обнаруживает на зубе пятно белого цвета.
2. Поверхностный кариес характеризуется поражением эмали. Кариозная полость не распространяется на дентин зуба. Отмечается реакция в виде зубной боли на прием соленого, кислого, сладкого.
3. Средний кариес встречается чаще всего. При этом зубная боль очень сильна, но она обычно не продолжается более двух минут.
4. Глубокий кариес – поражение, при котором кариозная полость почти достигает пульпы зуба. При приеме холодной, кислой и сладкой пищи возникает сильная зубная боль, которая продолжается до 5 минут. У пациентов с глубокой формой кариеса чаще всего имеется неприятный запах изо рта, а сама кариозная полость на зубе хорошо заметна. При глубоком кариесе может возникать интенсивная зубная боль пульсирующего характера по вечерам и ночам.
Подробнее о кариесе
Повышенная чувствительность зубов проявляется в виде зубных болей во время действия на них высоких и низких температур, химических (кислая, сладкая) и механических (пережевывание грубой пищи) раздражителей.
Несмотря на то, что повышенная чувствительность зубов не всегда бывает связана с заболеваниями, возникновение зубной боли и неприятных ощущений в зубах может быть первым сигналом начала больших проблем. Она бывает вызвана следующими причинами:
- Обнажение чувствительного дентина у шейки зуба — состояние, которое возникает при различных негативных воздействиях на ткани зуба.
- Эрозии и клиновидные дефекты зубов – поражения, которые не связаны с кариесом и воспалительными процессами, но имеют примерно аналогичный механизм возникновения.
- Нарушение обмена минеральных веществ в организме.
- Заболевания нервной системы, в результате которых отмечается повышенная чувствительность нервных окончаний.
- Эндокринные заболевания.
Зубная боль при подобных нарушениях может иметь различный характер. Установить ее причину сможет только стоматолог после внимательного осмотра ротовой полости.
Острая сильная зубная боль может развиваться и после того, как было выполнено лечение зубных каналов, и установлена пломба.
Причинами такого состояния могут быть:
- Упущения стоматолога во время лечения зуба. Врач мог просто не до конца пройти бор-машиной пораженный корневой канал.
- Низкое качество пломбировочных материалов, которые применялись в стоматологической клинике.
- Иногда полностью запломбировать корневой канал не удается по объективным причинам: если он имеет резкие изгибы или разветвления.
- После лечения корневых каналов может сохраняться воспалительный процесс в области верхушки зуба. Инфекция снова попадает в канал и вызывает рецидив заболевания.
Часто единственным способом устранить зубную боль после пломбирования зуба является сложная и длительная процедура перелечивания каналов. Ее может выполнять только высококвалифицированный стоматолог с использованием современного качественного оборудования.

В случае, когда зубная боль после удаления очень сильна и никак не проходит, она бывает связана со следующими патологиями:
1. Сухая лунка. В норме на месте вырванного зуба образуется дефект, который заполняется кровью, и это ускоряет заживление. У некоторых людей (особенно предрасположены лица старшего возраста, курильщики, женщины, принимающие контрацептивы) этого не происходит. На месте зуба остается оголенная кость челюсти. Появляются боли ноющего характера. В данном случае нужно посетить стоматолога, который наложит на место дефекта повязку с лекарственными веществами.
2. Альвеолит – воспаление зубных альвеол, которое является прямым следствием сухой лунки. Когда развивается данное заболевание, зубная боль усиливается, нарушается общее состояние пациента, повышается температура тела. При осмотре виден отек и яркая красная окраска десны.
3. Больной зуб был удален не до конца. При некоторых заболеваниях стоматолог вынужден производить сложные хирургические вмешательства. Для того чтобы удалить зуб, его приходится расколоть на множество мелких частей. Если один из таких осколков остается в лунке, то он приводит к развитию воспалительного процесса.
4. Удаление зуба выполнено при наличии у пациента таких заболеваний, как гингивит, пародонтит, пародонтоз. В этом случае десны обладают повышенной чувствительностью, поэтому длительное время беспокоят боли.
5. Аллергия на анестетики и другие лекарственные препараты, которые вводит врач во время операции. Пациента прямо в кресле стоматолога начинает беспокоить зубная боль, возникает отек десен и лица, зуд, другие симптомы.
6. Иногда боль после операции вообще не связана с самим зубом, а имеет психогенное происхождение. Просто пациент оказывается слишком мнительным, впечатлительным, эмоциональным.
Возникновение сильной зубной боли после удаления зубов – повод для того, чтобы обратиться к стоматологу повторно. Нужно разобраться в причинах симптома, и устранить их.
Зубная боль под коронкой чаще всего бывает связана с некачественной обработкой корневого канала:
1. В ходе лечения, перед тем, как устанавливать коронку на зуб, стоматолог должен полностью запломбировать корневой канал. Но иногда это сложно сделать технически, а иногда просто опыта врача не хватает. В итоге часть канала в области верхушки корня остается незапломбированной, что дает возможность для развития воспаления.
2. Неплотное пломбирование корневого канала, когда в пломбе остаются дефекты и пустоты.
3. Повреждение стенки корневого канала во время его обработки и установки штифта. В итоге в стенке корневого канала образуется отверстие, через которое в него проникает инфекция.
4. Иногда бывает так, что кусочки инструментов обламываются и остаются в корневом канале, а стоматолог этого не замечает. Спустя некоторое время пациента начинают беспокоить боли.
Зубная боль под коронкой бывает выражена по-разному. Иногда она очень сильная, а иногда вообще отсутствует, и проявляется только при нажатии на больной зуб при смыкании челюстей. Параллельно могут присутствовать следующие симптомы:
- Нарушение общего состояния, повышение температуры тела.
- Опухоль десны под коронкой, флюс – свидетельство того, что воспалительный процесс распространился на костную ткань десны.
- Если гнойное воспаление прогрессирует дальше, то на десне образуется шишка с гноем или свищ.
- Конечный этап гнойно-воспалительного процесса в зубе – образование кисты. Она представляет собой заполненную гноем полость в кости, и выявляется во время проведения рентгенографии.
Возникновение зубной боли под коронкой должно стать причиной для немедленного визита к стоматологу.

Острая зубная боль, которая имеет место при трещинах эмали и при кариесе — практически не имеет отличий. Установить точный диагноз сможет только врач после осмотра.
Различные травмы зубов проявляются острой зубной болью. Выделяют следующие виды травматических повреждений:
1. Ушиб зуба – наиболее легкая травма, которая способна пройти самостоятельно, без лечения.
2. Вывих зуба может быть полным, когда он вообще выпадает из альвеолярной лунки, или неполным, когда он частично смещается.
3. Перелом может затрагивать коронку или корень зуба.
Статистика показывает, что шансы сохранить зуб всегда возрастают, если пострадавший как можно раньше обращается к врачу.
Беременность часто называют «провокатором всевозможных заболеваний». Организм женщины, готовящейся стать матерью, испытывает двойную нагрузку. Он должен обеспечивать питательными веществами и себя, и плод. В итоге, особенно если рацион женщины неполноценен, легко возникает нехватка витаминов, минералов, микроэлементов.
Если женщина получает недостаточное количество кальция, то ее зубы становятся менее прочными, они больше подвержены кариесу и другим заболеваниями.
Поэтому, лучшее лечение зубной боли при беременности – это ее профилактика при помощи правильного питания и тщательной гигиены ротовой волости. Если боль все же начала беспокоить, то лучше обойтись без самодеятельности. Многие обезболивающие лекарства могут представлять опасность для здоровья плода. Поэтому, в тот же или на следующий день, нужно обязательно посетить врача.
Причины зубной боли у детей практически те же, что и у взрослых. Но в детском возрасте этот симптом встречается намного реже. У ребенка могут развиваться начальные проявления кариеса, которые никак себя не проявляют, но в дальнейшем приводят к массе проблем.
Поэтому всех детей очень важно регулярно водить на осмотры к стоматологу, и учить правильной гигиене полости рта. А если уж у ребенка возникла зубная боль, то скорейший визит к врачу просто необходим.
Распространенная причина беспокойства у грудных детей – прорезывание зубов. Оно сопровождается болями, небольшим воспалительным процессом, повышением температуры тела. При этом маленький ребенок не может рассказать о том, что его беспокоит, и родители могут только догадываться о причине. Зубную боль у младенцев можно облегчить при помощи специальных прорезывателей и гелей с анестетиками.

- Анальгин и аналоги (Пенталгин, Тетралгин, Темпалгин и пр.);
- Аспирин и аналоги (в таблетках, сиропах и «шипучках»);
- парацетамол и его аналоги;
- ибупрофен и его аналоги (один из наиболее предпочтительных препаратов у детей).
Конечно же, все медикаментозные препараты можно применять строго в установленных дозировках. Перед этим лучше посоветоваться с врачом.
Не рекомендуется использовать при зубной боли Кетанов (Кеторол) и его аналоги. Этот препарат обладает сильным эффектом, но имеет множество побочных действий, и поэтому может использоваться только по назначению врача.
Часто более эффективным является применение обезболивающих средств при зубной боли не внутрь, а местно, одним из следующих образов:
- раскрошить таблетку, насыпать получившийся порошок в дефект на зубе;
- смочить раствором лекарства (в ампулах для инъекций) небольшой кусочек ваты, и приложить к зубу;
- использовать местно специальные зубные капли.
Подробнее об обезболивающих таблетках
Многие заболевания, приводящие к возникновению зубной боли, вызываются болезнетворными микроорганизмами. Поэтому применение антибактериальных препаратов в большинстве случаев вполне оправдано. Стоит помнить о некоторых важных моментах:
1. Антибиотики сами по себе не устраняют зубную боль. Однократное применение антибактериального препарата само по себе не приведет ни к какому эффекту.
2. Разные антибиотики обладают различной эффективностью в отношении болезнетворных микроорганизмов. Поэтому их самостоятельное применение без рекомендации врача недопустимо.
3. Без стоматологического лечения антибиотики часто не имеют никакого эффекта.
Так что самостоятельное применение антибиотиков при зубной боли бессмысленно и, кроме того, не совсем безопасно.
Подробнее об антибиотиках
Тройничный нерв обеспечивает чувствительную иннервацию лица и ротовой полости. При его невралгии отмечаются очень сильные боли, которые пациент часто воспринимает, как зубные. Они не снимаются никакими лекарствами, и заставляют человека в скором времени отправиться на прием к стоматологу.
Но и врач не всегда может понять, что источником болевых ощущений являются совсем не зубы. Нередко проводится лечение, даже депульпация якобы «больных» зубов. Естественно, эти процедуры тоже не приносят никакого эффекта. Боль продолжает беспокоить.
Лечение зубной боли, которая является симптомом невралгии тройничного нерва, занимается врач-невролог.
Мигрень и кластерные головные боли – два очень похожих заболевания. Они даже имеют сходный механизм развития. Чаще всего они проявляются в виде сильных головных болей, светобоязни, повышенной чувствительности к громким звукам.
Но иногда мигренозные и кластерные боли возникают не в голове, а в верхней челюсти, позади нее, в глазнице. Таким образом, может создаваться имитация зубной боли. Она всегда беспокоят с одной стороны. Обезболивающие средства приносят некоторое облегчение.
Средний отит – это воспалительное заболевание среднего уха, которое в большинстве случаев развивается у детей, и является осложнением инфекционных заболеваний (грипп, простуда, ангина).
Характерные для среднего отита симптомы – это боль в ухе и снижение слуха. Однако нередко болевые ощущения распространяются в задние отделы нижней и верхней челюсти, таким образом имитируя зубную боль.
Выявить острый средний отит помогают такие признаки, как снижение слуха, повышение температуры тела, возникновение симптома на фоне инфекционного заболевания.
Кстати, не только боль при отите распространяется в задние отделы челюстей. Имеет место и противоположный эффект. При патологиях зубов болевые ощущения часто отдают в ухо.

1. Болевой синдром обычно развивается на фоне простудного заболевания.
2. Пациента беспокоит насморк, выделения из носа, которые не проходят в течение длительного времени.
3. Имеют место другие признаки ОРЗ: значительное повышение температуры тела, кашель, боль в горле и пр.
Иногда зубная боль становится «экзотически» проявлением болезней сердечнососудистой системы. При стенокардии и инфаркте миокарда характерной является сильная жгучая боль за грудиной, отдающая в левую руку и под левую лопатку.
Но известны случаи, когда приступы проявлялись только в виде зубной боли слева в нижней челюсти. Обычно в этих случаях пациент даже не подозревает, что с его сердцем что-то не в порядке. Он отправляется на прием к стоматологу. Врач тоже может быть введен в заблуждение такими симптомами. Постановка правильного диагноза при такой «зубной боли» очень сложна.
источник