Вопросы о причинах, интенсивности и длительности болей во время и после лечения кариеса занимают, пожалуй, одни из первых мест среди популярных вопросов к стоматологу-терапевту. Лечение же глубокого кариеса – это вообще самая сложная манипуляция среди терапии других кариозных поражений, поэтому без боли здесь, к сожалению, не всегда обходится.
По классификации глубины кариозного процесса выделяют следующие виды кариеса:
Последняя стадия развития кариозного процесса предполагает близость разрушенных и инфицированных тканей зуба к здоровой пульпе («нерву»). Вследствие этого при диагностике всегда есть риск перепутать глубокий кариес и начавшиеся осложнения в пульпе зуба при проникновении в нее кариозной инфекции. Поэтому в таких случаях лечение следует проводить только после подробной диагностики стадии процесса.
Причины возникновения кариеса вообще, в том числе и глубокого, напрямую связаны с деятельностью кариесогенных микроорганизмов в полости рта. В процессе брожения углеводов бактерии вида Streptococcus mutans (и некоторые другие) производят органические кислоты, вызывающие возникновение начальных форм разрушения эмали (кариес пятна) с постепенным переходом патологического процесса на ткани дентина.
При этом происходит размягчение дентина за счет выхода из него минеральных компонентов (соединений кальция, фосфора, фтора) с последующим растворением органического вещества (коллагена) под действием ферментов бактерий. Формирование полости по типу среднего кариеса с размягченным инфицированным дентином, оставаясь без лечения, неминуемо приводит к углублению патологического процесса и увеличению площади разрушения. Если на этом этапе не провести лечение глубокого кариеса, то можно потерять время, и возникнет осложнение с переходом инфекции в незащищенные ткани пульпы («нерва») внутри зуба.
К сожалению, не все зависит от самого человека. Есть еще один важный фактор, с которым сталкивается часть людей, когда обращается с проблемным зубом: вторичное возникновение кариеса под пломбой при различных в ней или под ней нарушениях. Если какие-то этапы лечения глубокого кариеса по разным причинам были выполнены с погрешностью, то под пломбой возникает глубокий кариес. Особенно это характерно при дефектах и сколах плохо поставленной пломбы.
Недобросовестное лечение глубокого кариеса врачом-стоматологом, обычно связано со следующими факторами:
- С плохо очищенной кариозной полостью от инфицированного и размягченного дентина, когда пломба не может элементарно держаться на мягких тканях зуба.
- С плохой изоляцией рабочей зоны от слюны, десневой жидкости и крови. Часто при работе не используются необходимые средства изоляции и подготовки к пломбированию, а большая часть материалов для пломб, как известно, недостаточно прочно фиксируются во влажной среде. Это приводит при отдаленных результатах к выпадению всей или части пломбы, отколу, трещинам, нарушениям краевого прилегания и т.д. В любом случае – процесс разрушения зуба часто продолжается после такого лечения.
- С нарушением инструкции к выбранному пломбировочному материалу или с неправильным выбором материала в той или иной клинической ситуации. В связи с многообразием современных пломб возможны ошибки на этапе постановки материала, часто связанные с ограничением врача во времени. Любая мелочь для современных «световых» пломб особенно важна и определяет их гарантию и долговечность.
На сегодняшний день для удобства лечения глубокого кариеса врачи применяют классификацию кариозных полостей по Блеку, в зависимости от их расположения на жевательных и передних зубах.
Класс I. Локализация кариозного процесса в местах естественных ямок и фиссур малых, больших коренных зубов и резцов.
Класс II. Локализация поражений на контактных (боковых) поверхностях моляров и премоляров (больших и малых коренных зубах).
Класс III. Расположение кариозной полости на контактных (боковых) поверхностях клыков и резцов при сохранении режущего края и углов коронок.
Класс IV. Расположение кариозного процесса на контактных (боковых) поверхностях клыков и резцов с нарушением режущего края и углов коронок.
Класс V. Локализация кариозного поражения в области шеек всех групп зубов.
Классификация полостей была введена Блеком еще в 1896 году для стандартизации методов препарирования и пломбирования полостей и существуют до настоящего времени. Однако современные «светоотверждаемые» материалы, в основе удержания которых имеется принцип «химических связей» с тканями зуба, позволяют не придерживаться правил и техники препарирования по Блеку. Несмотря на это, стоматологи активно применяют ее в тех или иных клинических ситуациях с целью правильного проведения лечения глубокого кариеса.
Примечательно также, что после смерти автора был добавлен еще 6 класс, который стали официально называть «по Блеку». К нему относятся полости на режущих краях резцов и клыков и буграх коренных зубов. Большинство стоматологов придерживаются мнения, что этот класс ошибочно присоединили к основной классификации, так как автор не давал согласия на это.
Перед тем как провести лечение глубокого кариеса, врач-стоматолог тщательно изучает жалобы пациента, так как именно на этом этапе уже можно подтвердить или опровергнуть диагноз.
Если собрать статистику из историй болезней при глубоком кариесе, то среди наиболее часто встречающихся жалоб и их особенностей можно будет выделить следующие:
- Эстетическое несовершенство или деформация зуба.
- Боли от температурных раздражителей (горячего и холодного), химических (преимущественно сладкого) и механических (при проникновении в полость твердой пищи).
- Кратковременный характер боли. Боль быстро проходит после устранения раздражителя.
- Нарушение пломбы (откол, смещение, выпадение) и связанный с этим кариес, протекающий или бессимптомно, либо – с вышеуказанным кратковременным болевым синдромом, когда зуб периодически ноет.
После постановки диагноза лечение глубокого кариеса проводится согласно принятому протоколу. Перед препарированием (обработкой) кариозной полости врач-стоматолог заранее определяет примерный набор пломбировочных материалов, необходимый в данной клинической ситуации.
Теперь давайте поговорим о том, какие основные материалы, и в каком случае предпочтительны.
Устаревший тип пломбировочных материалов – это амальгамы (серебряные и медные). Их нельзя применять в передних зубах, так как они не эстетичны, поэтому область их использования – это классы 1, 2 и 5 по Блеку, а также для зубов, покрываемых коронками.
Для лечения глубокого кариеса в XX веке амальгамы были незаменимым пломбировочным материалом, который встречается до сих пор. Практически нет ни одной пломбы, кроме амальгамы, которая может похвастаться 20-30-летним благополучным существованием в зубе. Серебряная амальгама – это металлическая пломба с активным антибактериальным действием серебра (и ртути). Возможности ее удержания практически безграничны.
К сожалению, в России ее поспешно отменили из-за вероятности заражения организма ртутью, так как порошок серебра замешивался именно на ней. Американские стоматологи успешно доказали обратное: провели ряд исследований и не выявили возможности отравления ртутью даже для персонала при соблюдении охраняющих норм. По последним данным с 2000 года американскими стоматологами проводится ежегодная постановка амальгамы на несколько миллионов зубов. В России амальгаму почти не используют, хотя лечение глубокого кариеса с их применением вполне эффективно.
Более современный вид пломбировочных материалов – так называемые стеклоиономерные цементы (СИЦ). Чаще всего СИЦ применяют при лечении глубокого кариеса в качестве подкладочного материала для пломб или реставраций из композитов, практически всех классов по Блеку (все зависит от марки материала), для пломбирования всех классов молочных зубов, герметизации фиссур, фиксации коронок и т. д.
Предпочтение этому материалу врач может отдать в следующих случаях:
- ужасная гигиена полости рта;
- множественный кариес на зубах;
- расположение кариозной полости ниже уровня десны (под десной);
- невозможность изоляции рабочей зоны от влаги.
Еще один тип материалов для пломб – композиты. Не будем подробно останавливаться на их видах, отметим лишь, что есть композиты химического и светового отверждения.
Современные клиники отдают предпочтение функциональным и эстетичным светоотверждаемым материалам, хорошо зарекомендовавшим себя при лечении глубокого кариеса. Они ставятся на кариозные полости любых классов, удобны в применении, легко и прочно связываются с тканями зуба, достаточно долговечны при точном исполнении технических деталей постановки.
К сожалению, каждая фирма выпускает композиты с набором свойств, которые могут иметь как положительные, так и отрицательные моменты. Различается и цена на такие материалы. В любом случае, их нежелательно применять при поддесневых глубоких полостях, когда нет возможности их изоляции от влаги. Такое лечение глубокого кариеса может быть не эффективным.
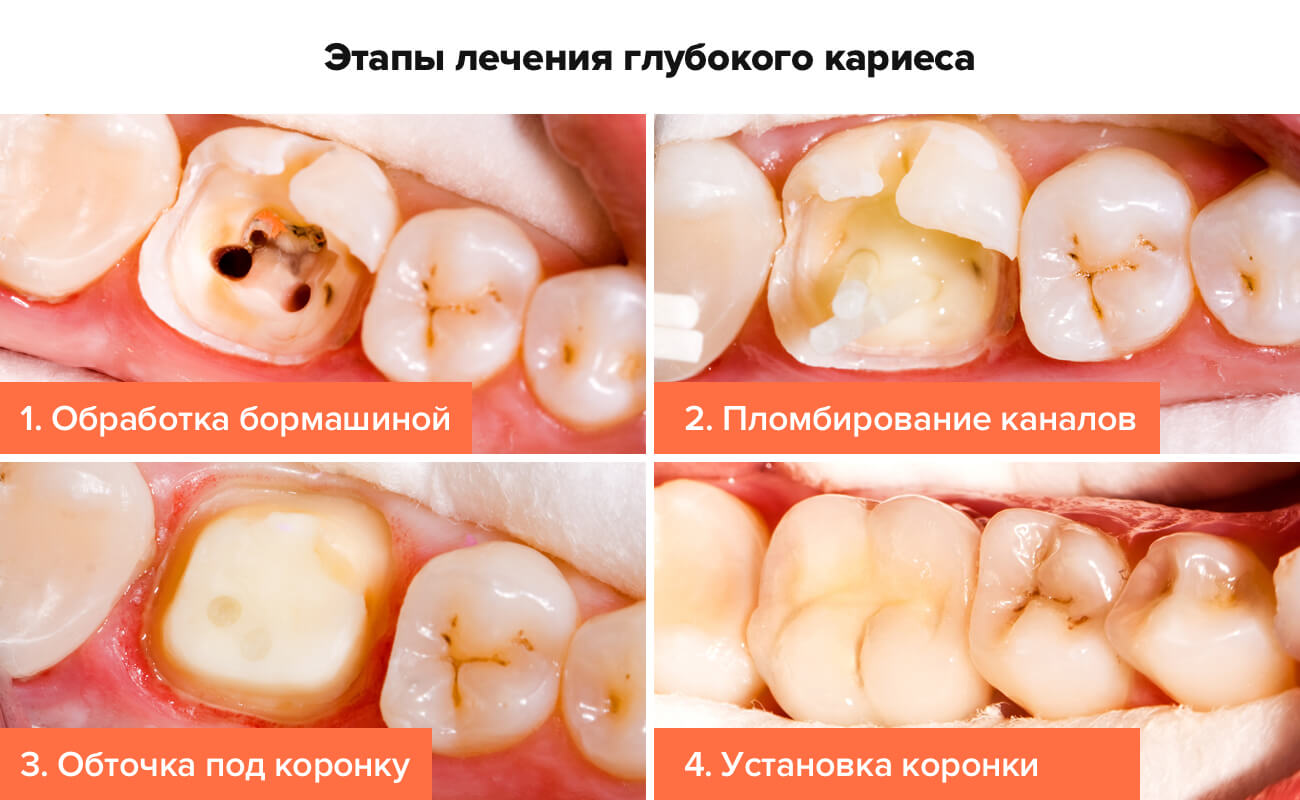
Лечение глубокого кариеса состоит из ряда этапов, проводимых стоматологом в требуемом для данной клинической ситуации порядке.
- Проведение анестезии. Это важный этап обезболивания для потери чувствительности зуба на этапе лечения. Он позволяет пациенту комфортно чувствовать себя и не испытывать страх.
- Механическая обработка полости от кариозных тканей (препарирование), медикаментозное орошение антисептиками.
- Лечебная прокладка на основе гидроокиси кальция – иногда используется при лечении глубокого кариеса и ставится на дно кариозной полости для предотвращения рисков развития пульпита (воспаления мягких тканей). Ее антибактериальная активность известна достаточно давно.
- Наложение изолирующей прокладки. При пломбировании амальгамой или композитом (кроме стеклоиономерных цементов) требуется изоляция материала от дентина с целью предупреждения токсического действия компонентов, входящих в пломбировочный состав. Для прокладок при лечении глубокого кариеса применяют: цинк-фосфатные цементы, стеклоиономерные цементы, компомеры (совмещают в себе свойства СИЦ и композитов) и т. д.
- И, наконец, постановка пломбы, выбранной согласно особенностям пломбируемой полости.
Ниже на видео показан пример лечения глубокого кариеса:
Большинство специалистов пришло к выводу, что использование лечебной прокладки при глубоком кариесе с последующим закрытием полости пломбой в одно посещение – это необоснованный риск на отдаленную перспективу. Дело в том, что было доказано исчезновение прокладки на основе гидроокиси кальция в течение непродолжительного времени. Дентин активно поглощает прокладку с образованием пространства под пломбой. Это, в свою очередь, дает усадку и повреждение пломбы, ведущее к инфицированию тканей зуба через микротрещины.
Исследователи сошлись на мнении, что лучше либо использовать лечебную прокладку под временную пломбу, и только через некоторое время (5-14 дней) установить без нее изолирующую прокладку и постоянную пломбу, либо вообще не пользоваться даже при глубоком кариесе лечебной прокладкой. В большинстве случаев это не влияет на качество лечения при соблюдении современных технологий.
Иногда у человека возникает довольно ощутимая боль после лечения глубокого кариеса, или ноет зуб. Почти всегда – это результат тех или иных ошибок со стороны лечащего врача. В норме болей не должно быть.
В ряде случаев боль проходит уже в течение 1-2 недель. Ее называют постоперационной (постпломбировочной) чувствительностью, которая характеризуется:
- болями при давлении на пломбу;
- чувствительностью от температурных раздражителей (больше от холодного);
- чувством дискомфорта.
Если после лечения глубокого кариеса у вас ноет зуб, то обязательно следует обратиться к врачу. Особенно важно немедленно появиться на приеме после постановки пломбы в следующих случаях:
- Острые боли (приступообразные и самопроизвольные).
- Ярко выраженные ноющие боли, не убираемые даже обезболивающими таблетками.
- Реакции со стороны десны возле пролеченного зуба (отек).
- Явные признаки завышения пломбы и реакции на травмирующий фактор. Если по каким-то причинам стоматолог не до конца пришлифовал по прикусу пломбу, которая мешает смыкать зубы и жевать, то вскоре возникает болезненность и развивается реакция на травмирующий фактор с последующим возникновением травматического пульпита или периодонтита. Ждать, что пломба «притрется», как считают некоторые пациенты, нет смысла – это не произойдет само по себе. Требуется посещение лечащего врача.
Такая боль после лечения глубокого кариеса часто говорит о возникших его осложнениях: пульпите, периодонтите, периостите или даже острой или хронической травме зуба на фоне завышения пломбы.
Своевременно оказанная помощь позволяет не только предотвратить серьезные последствия для зуба, но и сохранить его после адекватного лечения на всю жизнь. Помощь, которую стоматолог может оказать на приеме при осложнениях глубокого кариеса:
- Замена прокладок и пломб на другие варианты (при постпломбировочных болях).
- Лечение зуба в каналах с последующей постановкой пломбы во второе посещение.
- Коррекция пломбы при ее завышении, если нет серьезных последствий от такой травмы.
- Лечение каналов зуба и дополнительные хирургические манипуляции (разрез, резекция корня, гемисекция и т. д.) для сохранения всего или части зуба в лунке комбинированным методом.
Подведем итог: если вы испытываете боль в зубе после лечения глубокого кариеса – не нужно терпеть и ждать последствий, всегда лучше обратиться за консультацией к лечащему врачу.
Здравствуйте! Три дня назад был у стоматолога, и он мне сверлил зуб так глубоко, что попал в нерв, хотя зуб не болел. Я ничего не почувствовал, так как был поставлен укол в десну. Прошу вас ответить на два вопроса: почему врач решил убрать нерв из живого зуба, но он не был больным, а также объясните причину непродолжительных болей, возникших после лечения, при жевании на зубе, особенно мяса и фруктов?
Стоматолог-терапевт: Здравствуйте, Александр! К сожалению, пациенты часто обращаются с проблемами так поздно, что пролечить зуб по диагнозу «глубокий кариес» не представляется возможным. Это связано с сильным разрушением зуба с вовлечением в инфекционный процесс «нерва». Поэтому, чтобы зуб не заболел под пломбой врач депульпирует его (убирает «нерв»), а затем через определенное время (реже – сразу) устанавливает пломбу. В ряде случаев в первые дни после лечения могут возникать постоперационные (постпломбировочные) боли или чувствительность за счет обработки и пломбирования каналов.
Это связано с самими манипуляциями в каналах и реже – с погрешностями в их выполнении. Обычно боли проходят в течение 2-5 дней. Если боль длится дольше – вам следует обратиться к врачу за консультацией раньше намеченного визита на постоянную пломбу. Также следует немедленно обратиться к стоматологу после появления:
- Высокой температуры;
- Отека в области леченного в каналах зуба;
- Сильных и нестерпимых пульсирующих болей в пломбированном зубе;
- Чувство онемения в челюсти после проведенного лечения.
Цена на лечение глубокого кариеса зависит от множества факторов:
- количество визитов, которые вы совершите в клинику;
- применяемые материалы;
- статус клиники;
- уровень подготовки врача;
- и даже затраты клиники на маркетинг.
Лечение глубокого кариеса – это комплекс сложных манипуляций, поэтому цена будет определяться еще и локализацией кариозной полости по Блеку: так, например, пломбы на передние зубы чаще всего оценивают дороже, нежели чем на коренные. Это связано с требованием формы и эстетики. Приходится применять дорогостоящие материалы для создания точной копии зуба.
источник
После устранения глубокого кариеса большинство пациентов жалуется на болезненные ощущения. Однозначной причины такого явления не существует, так как любой случай по-своему уникален.
Возникновение проблемы связано с массой факторов, которые влияют на появление боли. Случается, что неприятные ощущения провоцируются халатностью стоматолога.
Для выявления причины дискомфорта, необходимо проанализировать все стадии лечения и сделать диагностику на присутствие воспаления.
После удаления глубокого кариеса болевой синдром проходит за несколько суток. В другом случае, следует немедленно посетить стоматологическую клинику.
Слабые болевые ощущения считаются нормой. Это объясняется близким расположением пломбы к пульпе, которая при надавливании подвергается сильной нагрузке, что вызывает неприятные симптомы.
Потом образуется защитный слой, который формируется около двух месяцев, после чего дискомфорт исчезает.
Основные причины, которые вызывают боль после проведённого лечения:
Здоровая пища и грамотная гигиена не в состоянии обеспечить абсолютной защиты от возобновления кариеса. После устранения, он может снова развиться под пломбой. Нередко, это случается из-за невнимательности врача: плохо очистил каналы зуба. Потребуется провести дополнительный осмотр или рентген.
Если стоматолог не увидел прогрессирующее разрушение зуба, то может развиться пульпит или периодонтит. При этих заболеваниях наблюдается острая боль.
Внимание! Если образовалась киста, то оперативное вмешательство неизбежно.
Иногда пациент после устранения глубокого кариеса чувствует слабую боль, но старается не обращать на это внимания.
Фото 1. Острый пульпит зуба. Может образоваться в результате осложнений после неправильного лечения кариеса.
Игнорирование болевых ощущений приводит к ряду серьёзных осложнений. Если зуб беспокоит дольше недели, нужно нанести визит к стоматологу, который установит причину такого явления.
Зуб — сложная и разветвлённая система нервов. Случается, что у некоторых пациентов, строение зубов аномальное. Врачи не замечают часть корня, что приводит к появлению болевого синдрома.
Бывают и более серьёзные оплошности. Например, может сломаться игла. Это не считается опасной проблемой, но при условии, если специалист её заметил. Если часть инструмента не извлечь из канала, то неизбежно возникнет воспалительный процесс.
После удаления повреждённых кариесом тканей, полостные стенки протравляют кислотой, которую потом смывают. Затем стенки обязательно обрабатывают адгезивом, чтобы пломба лучше прилипала к зубным тканям.
На эффективность терапии немалое влияние оказывает уровень увлажнения перед процедурой обработки адгезивом. Зубные ткани с глубоким кариесом высушиваются до момента, когда поверхность только влажная, без капель воды. В случае пересушивания образуется раздражение нервных окончаний, находящихся в верхнем дентиновом слое.
В конечном результате, нервы могут даже погибнуть. Это вызывает неинфекционное воспаление. Зуб придётся перелечивать, удаляя нерв и пломбируя корневые каналы.
Чревато проблемами и недосушивание тканей зуба. Оставшаяся влага на стенках зубной полости не позволит адгезиву глубоко впитаться и проникнуть в канальцы дентина полностью.
Чтобы этого не произошло, клей сначала засвечивают лампой, а затем полость заполняют пломбировочным материалом. Он имеет свойство светового затвердения. Но существует большой недостаток: воздействие полимеризационной лампы вызывает усадку материала.
Если присутствует влага, а клей в дентин не проник глубоко, композит из-за усадки оторвётся от зуба вместе с адгезивом. На участке отрыва возникает вакуум, что и вызывает боль, так как раздражаются нервные окончания. Когда болевой синдром не исчезает за 2 недели, то придётся пломбу менять.
источник
Диагноз «глубокий кариес» почти всегда означает, что лечение будет длительным и дорогостоящим. Данный вид кариеса проникает в глубокие ткани зуба и при отсутствии своевременной стоматологической помощи вызывает целый ряд осложнений. О видах, причинах возникновения и методиках лечения глубокого кариеса читайте в материале Startsmile.
Главная отличительная особенность глубокого кариеса (по МКБ-10 соответствует категории K02.1) в том, что область поражения выходит за пределы зубной эмали и может простираться вплоть до корня. Разумеется, чем более запущена болезнь, тем сложнее и дольше будет лечение. Именно поэтому важно не допустить проникновения заражения в пульповую камеру и предупредить развитие самых распространенных осложнений – пульпита и периодонтита. Почему возникает кариес зубов глубокий? Причины могут быть самыми разными: от банального несоблюдения гигиены до генетической предрасположенности.
- плохая гигиена;
- употребление вредных для зубов продуктов;
- аномалии прикуса;
- ослабление и врожденные аномалии эмали (в частности, дефицит кальция и фтора);
- нарушение состава микрофлоры полости рта;
- заболевания ЖКТ;
- нарушения работы эндокринной и иммунной систем;
- наследственный фактор.
- При глубоком кариесе зуб ноет, когда в щели попадают остатки пищи.
- Есть реакция на механическое, температурное и химическое воздействие.
- При поражении пульпы болевые ощущения становятся особенно сильными.
- Неприятный запах изо рта (в отдельных случаях).
Заболевание делится в зависимости от формы течения на острый и хронический глубокий кариес. По скорости распространения кариозного процесса выделяют компенсированный (медленный), субкомпенсированный (средний глубокий кариес по скорости развития) и декомпенсированный. Последний считается самой опасной формой, так как за короткое время может поразить сразу несколько зубов. Некоторые специалисты выделяют виды заболевания по месту образования: пришеечный кариес, фиссурный и глубокий кариес передних зубов.
Очень быстро развивается и поражает глубокие ткани зуба. Часто имеет небольшую наружную полость, но при этом внутри зуб уже сильно разрушен. Данная форма наиболее часто приводит к возникновению пульпита и периодонтита.
Болезнь протекает достаточно медленно. Снаружи поражен довольно обширный участок тканей, однако внутри площадь поражения гораздо меньше.
Развивается на здоровом зубе, не имеющем ранее кариозных поражений.
Образуется непосредственно после лечения кариеса из-за неправильно установленной пломбы, несоблюдения правил гигиены и по другим причинам.
Методики лечения глубокого кариеса зависят от того, насколько сильно болезнь повредила ткани зуба и затронула ли пульпу.
Лечение глубокого кариеса зубов без поражения пульпы (глубокий кариес дентина)
- Первичная консультация, рентгеновский снимок, электроодонтодиагностика (ЭОД при глубоком кариесе) для оценки состояния пульпы.
- Анестезия и препарирование пораженных тканей.
- При глубоком кариесе лечебная прокладка накладывается на дно обработанной полости. Она содержит кальций и имеет выраженные противомикробные свойства.
- Установка изолирующей прокладки при глубоком кариесе для лучшей фиксации лечебной и изоляции пломбировочного материала.
Прокладки при лечении глубокого кариеса необходимы перед установкой временной или постоянной пломбы. При положительных показаниях (нужная толщина дентина и отсутствие риска проникновения инфекции в пульповую камеру) врач может поставить постоянную пломбу, и тогда все лечение займет одно посещение. Если ставится временная пломба, то пациент приходит на прием еще один раз.
При проникновении инфекции в пульповую камеру в подавляющем большинстве случаев проводится депульпация зуба и чистка корневых каналов. Существуют способы полного или частичного сохранения пульпы (биологическая и витальная методики лечения пульпита), однако консервативное лечение возможно лишь на самых ранних этапах развития болезни и не всегда гарантирует стопроцентный результат. После депульпации каналов в зависимости от масштабов повреждения врач выбирает способ лечения.
- Классическое пломбирование глубокого кариеса.
- Установка пломбы и культевой вкладки.
- Установка коронки (ортопедическое лечение).
Учитывая серьезное терапевтическое вмешательство, вполне нормально, когда после лечения глубокого кариеса зуб болит 1–2 дня (разумеется, речь не идет о нестерпимой боли). Если болевые ощущения продолжаются длительное время, то речь идет об осложнениях, особенно когда изначально пульпа была сохранена. В наиболее сложных случаях терапевтическое лечение не представляется возможным, поэтому единственным выходом остается удаление больного зуба. Во избежание подобного конца рекомендуем не откладывать визиты к врачу: чем раньше вы придете в кабинет к стоматологу, тем больше шансов сохранить свое здоровье и денежные средства.
Обычно стоимость лечения кариеса в Москве целиком зависит от масштабов болезни. Если глубокий кариес не затронул пульпу и не сильно разрушил зуб, вполне можно уложиться в 3 000 рублей. При обширных поражениях с необходимостью пломбировки каналов, установки пломбы и культевой вкладки цена может доходить до 10 000 – 12 000 рублей (в зависимости от количества каналов и методики лечения). Если же зуб нельзя сохранить, его искусственный аналог может стоить несколько десятков тысяч рублей (речь идет об имплантации).
источник
Боль под пломбой – это норма или патология? Что делать, если возникли неприятные ощущения после лечения
Бывает, что после лечения кариеса у пациента начинает болеть зуб под пломбой. Дискомфорт может случаться после контакта коронки с горячим или холодным, а может переходить в интенсивную, пульсирующую боль. Многие связывают такое состояние с некачественным оказанием медицинской услуги, но всегда ли ноющий после лечения зуб свидетельствует о непрофессионализме врача и можно ли избавиться от дискомфорта без повторного вскрытия пломбы?
Факторов, влияющих на развитие болевых ощущений несколько, бывает даже, что дискомфорт вызывает их совокупность. Например, дефект в пломбе может спровоцировать рецидив кариеса или воспаление нерва. Выделяют несколько основных причин постпломбировочной боли:
- некачественно проведенное лечение (недосушивание или пересушивание дентина),
- осложнения кариозного поражения (воспаление пульпы),
- рецидив кариеса,
- дефект пломбы (выход ее за границы зуба, пустоты внутри и т.д.), то есть она буквально давит на нерв из-за того, что не соответствует прикусу,
- инородное тело в канале,
- аллергическая реакция на компоненты пломбировочного материала,
- образование десневого кармана из-за плохой гигиены полости рта. В этой ситуации лечение было проведено, вероятнее всего, корректно, а причина кроется в воспалении слизистой.
Установить причину дискомфорта может только врач, тем не менее, пациенту тоже полезно знать, какие процессы происходят в зубе и почему он болит под пломбой.
Технология лечения кариеса отдаленно напоминает ремонт помещения. Сначала нужно удалить инфицированные и разрушенные ткани, потом обработать эту область кислотой, чтобы избавиться от мелкого «мусора». Далее поверхность следует обработать специальным адгезивным составом, чтобы пломбировочный материал прочно с ней сцепился. Однако перед тем как использовать стоматологическую «грунтовку», поверхность нужно подсушить. Если этого не сделать, то влага, которая содержится в слюне, станет промежуточным слоем между дентином и адгезивом и даст среду для размножения микробам.
Недосушивание поверхности приводит к тому, что «грунтовка» не впитывается в стенки полости, а, следовательно, и пломбировочный материал устанавливается неплотно: между ним и стенкой зуба появляются пустоты, которые при механической или термической нагрузке будут вызывать дискомфорт.
Еще одна ошибка в лечении, которая может обернуться неприятными ощущениями для пациента. Если доктор перестарается и пересушит поверхность, то нервные окончания, лишенные влаги, могут быть травмированы впитавшимся в дентин адгезивным препаратом или лучами лампы, отверждающей материал.
Как правило, дискомфорт у пациента возникает во время приема пищи. Пролеченный зуб реагирует на горячую или холодную еду, возникает боль при надкусывании или при постукивании по пломбе. Изредка болевые ощущения могут возникать при контакте с холодным воздухом (например, на улице) или после переохлаждения организма.
Внимание! Посттерапевтический дискомфорт – нормальное состояние. Болевые ощущения разной степени интенсивности и характера могут сохраняться в течение нескольких дней: костная ткань адаптируется к пломбировочному материалу, который дает усадку и сцепляется с поверхностью коронки. Если боли несильные и кратковременные и с каждым днем возникают все реже или становятся все слабее, то обращаться к врачу не нужно.
Если боли под пломбой носят спонтанный, пульсирующий характер, если они возникают преимущественно ночью, если они не проходят через одну-две минуты после прекращения действия раздражителя, то можно говорить об осложнении после терапии глубокого кариеса – об остром или хроническом пульпите.
Воспаление нервных окончаний возникает при попадании болезнетворных бактерий в пульповую камеру. Развитие патогенной флоры провоцирует воспаление нерва. То же самое происходит, если при прочищении каналов стоматолог неправильно удалит нерв. Тогда поврежденная ткань тоже начинает воспаляться под воздействием микрофлоры. Пульпит может развиться спустя месяц или даже больше с момента лечения зуба, и он всегда характеризуется сильной болью.
Как правило, это комплексная причина, в основе которой лежит неполное извлечение пораженной ткани. Ее мелкие частицы остаются под пломбой, где продолжают развиваться микробы, разрушающие дентин.
Кроме того, бывают случаи, когда рецидив кариеса начинается из-за некачественного или неправильно подобранного пломбировочного материала. Под механическими нагрузками во время жевания пломба трескается, в эти трещины проникают бактерии, которые вызывают повторное кариозное поражение.
Современные материалы, используемые при лечении и пломбировании каналов, требуют послойного нанесения. При этом каждый слой нужно особым образом подготавливать к нанесению последующего – поводить подсушку или обработку кислотой, адгезивным препаратом и так далее. После затвердевания пломба должна дать небольшую усадку, но при неправильном нанесении одного из слоев во время усадки в пломбе образуются пустоты. При жевании, когда на пломбу оказывается давление, из-за этих пустот нагрузка неравномерно распределяется по ее поверхности, и получается, что какая-то часть пломбы сильнее давит на поверхность зуба.
То же самое происходит, если часть пломбировочного материала выходит за границы зуба в прикорневой области или над коронкой. Неправильное распределение жевательной нагрузки приводит к возникновению болевых ощущений или к образованию трещин в пломбе.
Очень редко, но случается так, что кончик инструмента обламывается во время лечения и застревает в канале зуба. Если врач заметил это, он может принять меры – извлечь инородный пример или использовать депофорез, чтобы обеззаразить эту область. Но врач может не заметить поломки, и тогда частичка инструмента вызывает защитную реакцию организма. Зуб будет всеми силами отторгать инородный элемент, и это может привести к воспалению.
У каждого организма есть свой болевой порог и своя восприимчивость к медицинским препаратам. Современные материалы и инструменты, используемые в стоматологии для лечения, гипоаллергенны, но индивидуальная реакция на какие-то компоненты может вызвать аллергию. Как правило, такая реакция проявляется через некоторое время после лечения – от пары недель до нескольких месяцев.
Если пациент плохо ухаживает за полостью рта, то боль может возникать по причине, никак не связанной с зубом (хотя будет казаться обратное). Вполне возможно, что просто воспалилась десна или между зубами скопилось достаточно большое количество пищи, которая вызывает давление и воспалительный процесс. Достаточно просто провести качественное очищение (в том числе у стоматолога), а также полоскания антисептиками – ситуация исправится буквально через пару дней.
Считается, что адаптация тканей коронки к новым реалиям может вызывать сильный дискомфорт. Как правило, это реакция на термические или механические воздействия, которая быстро проходит, как только раздражитель перестает воздействовать на зуб. Нормой считается сохранение незначительной болевой реакции в течение 7-10 дней.
Однако если по истечении этого времени дискомфорт сохраняется или даже усиливается, если меняется характер боли: она становится внезапной и сильной, носит пульсирующий или режущий характер; если она сопровождается повышением температуры тела, общим недомоганием, отеком десен, головной болью – нужно немедленно обращаться к врачу. Только врач может диагностировать истинную причину такой реакции и назначить адекватное лечение.
Способы диагностики при этом будут следующими:
- осмотр пломбы на предмет внешних дефектов,
- рентгенография,
- тесты для выявления аллергии на компоненты пломбировочного материала.
Обратиться нужно в первую очередь в туже самую клинику, где вам проводили лечение. Если боль острая, вы можете не дожидаться того же самого врача, который проводил вам лечение (если запись к нему плотная) или настаивать на том, чтобы для вас выделили время для обследования в рамках гарантии. Обязательно уточните, сколько именно длится гарантия – если она еще действует, то все процедуры вам должны быть проведены бесплатно (возможно, придется доплатить только за снимок и анестезию). Если же у вас есть сомнения в компетенции врача, который проводил лечение, обратитесь в другую клинику – хотя бы для получения альтернативного мнения по проблеме.
Тактику лечения определяет врач исходя из диагностики. Если причина была в нарушении технологии подсушивания дентина, то пломбу придется заменить.
Важно! Для облегчения боли в первые дни после лечения можно использовать медикаментозные средства – «Найз», «Кетанав», «Ибупрофен». Иногда помогает полоскание теплой водой, в которой растворена пищевая сода (1 чайная ложка на стакан воды) или морская соль (четверть чайной ложки на стакан воды).
Если рентген-снимок показывает воспалительный процесс в каналах зуба, то пломбу также придется вскрыть, удалить воспалившийся нерв, прочистить и запломбировать канал, а потом заново наложить пломбировочный материал. Молодым пациентам, не достигшим 25-летего возраста, часто проводят смешанное лечение: удаляют только те нервы, которые располагаются в коронке, а корневую часть сохраняют, чтобы зуб прослужил дольше. Одновременно с этим метолом используется физио- и медикаментозная противовоспалительная терапия.
Если дело в аллергической реакции, то вариантов нет: нужно заменить пломбу на аналог, не содержащий аллергены.
Чтобы свести к минимуму болевой синдром после лечения кариесу, необходимо следовать указаниям врача. Впрочем, стоит также выбирать профессионального специалиста, который проведет работу качественно. Советы по профилактике постпломбировочной боли будут следующими:
- в первые дни после лечения стоит воздержаться от употребления слишком горячей/холодной пищи, острых и сладких блюд, механически твердой пищи (семечки, чипсы, орехи),
- особое внимание нужно уделять гигиене полости рта, использовать щетку с щетиной средней жесткости, зубные нити, ирригатор, ершики и ополаскиватели для рта,
- в первую неделю после пломбирования зуба лучше воздержаться от курения и употребления алкоголя,
- одеваться по погоде, не допускать переохлаждения или перегрева организма, особенно если речь шла о лечении пульпита или периодонтита,
- раз в 6 месяцев посещать стоматолога, чтобы вовремя выявить повторные кариозные поражения или дефекты пломбы.
При этом врачи настоятельно рекомендуют не заниматься самолечением, не греть, не прикладывать лед к больному зубу. Если зуб под пломбой болит больше 10 дней, то с визитом к стоматологу лучше не затягивать.
Видео по теме
источник
Из этой статьи Вы узнаете:
- в каких случаях боль после лечения кариеса – это нормальное явление, а в каких – нужно срочно бежать к стоматологу.
Если у вас болит зуб после лечения кариеса, то в большинстве случаев это является следствием ошибок стоматолога, допущенных им в процессе постановки пломбы. Исключением тут может быть только одна ситуация, например, если боль возникла после лечения глубокого кариеса. Кариес называют глубоким, если дно кариозной полости отделяется от полости зуба, в которой находится нерв – лишь тонкой прослойкой здоровых тканей.

Боль после лечения кариеса может быть различной интенсивности – от небольшого повышения чувствительности и до острых приступообразных болей. В связи с этим мы рассмотрим два варианта негативных симптомов, которые могут появится после лечения кариеса.
После лечения у вас появилась повышенная чувствительность в этом зубе, которая может проявляться болезненностью разной степени выраженности. Болезненность появляется прежде всего при воздействии термических раздражителей, а также при накусывании/ постукивании по зубу (причем боль появляется, если стучать именно по пломбе, а не здоровой части зуба). Иногда боли могут носить и самопроизвольный характер, т.е. возникать без действия раздражителей.
Причинами таких болей могут быть два фактора…
- Пересушивание полости зуба перед пломбированием –
после того, как из кариозной полости удалили все пораженные кариесом ткани – необходимо сначала протравить стенки кариозной полости кислотой, а потом ее тщательно смыть. Уже после этого стенки полости обрабатываются адгезивом (это такой специальный клей, который позволяет улучшить прилипаемость пломбы к тканям зуба).
Так вот, очень большое влияние на качество лечения кариеса оказывает степень увлажнения тканей зуба перед тем, как полость зуба будет обработан таким адгезивом. Перед нанесением адгезива ткани зуба в кариозной полости должны быть «высушены» до состояния мокрого песка – это когда поверхность вроде бы влажная, но капель воды на поверхности нет. Но! Если происходит пересушивание – это приводит к повреждению и раздражению нервных окончаний, расположенных в поверхностном слое дентина.
Схема (а) – граница высверливания твердых тканей зуба.
Схема (б) – пломбирование дефекта зуба: (1) – пломба, (2) – слой адгезива на границе пломба/ткани зуба.
В результате (в зависимости от степени пересушивания) может возникнуть не только раздражение нервных окончаний и связанные с этим боли, а даже гибель нервных окончаний. Гибель последних может даже привести к асептическому, т.е. неинфекционному воспалению нерва в зубе, что вызовет необходимость перелечивания зуба уже с удалением нерва и пломбированием корневых каналов.
Что нужно делать –
если боли невыраженные, то имеет смысл подождать. Обычно небольшая болезненность может полностью пройти за 1-2 недели. Две недели – это крайний срок, если за это время боль не прошла и нет положительной тенденции к ее уменьшению – обращайтесь к стоматологу.
Если же боли сильные, и тем более, если они увеличиваются – нет смысла ждать 2 недели, а нужно сразу же идти к стоматологу. Но в большинстве случаев за 1-2 недели такие боли стихают. Это связано с тем, что у живого зуба пересушенные ткани могут получить определенный объем влаги изнутри зуба, то есть из сосудисто-нервного пучка.
Недосушивание полости перед пломбированием –
как мы выяснили – нельзя пересушивать ткани зуба перед пломбированием, однако не досушивать их также чревато. Это связано с тем, что если на стенках полости останутся капли влаги, то в этих местах адгезив не сможет глубоко впитаться в поверхностный слой тканей зуба. В результате он проникает в дентинные канальца лишь поверхностно.
Далее адгезив засвечивают специальной лампой, чтобы он «встал», после чего приступают непосредственно к внесению в полость пломбировочного материала. Современные пломбировочные материалы имеют световое отверждение. Такие материалы имеют одно отрицательное свойство – при засвечивании их свето-полимеризационной лампой происходит их усадка, т.е. они уменьшаются в размерах.
Не в даваясь в сложные технические подробности – в месте, где был избыток влаги и адгезив не смог глубоко проникнуть в дентин – композит под воздействием полимеризационной усадки будет оторван от дна полости зуба вместе с слоем адгезива. В таком участке отрыва создается разряженное пространство (что-то вроде вакуума). Именно это и является причиной болей, т.к. это ведет к раздражению нервных окончаний в области такого участка. В профессиональной литературе такой процесс называется «дебондинг».
Что нужно делать –
выход здесь только один – замена пломбы. Чтобы быть точно в этом уверенным – необходимо подождать 1-2 недели. Если боли через две недели не прошли (и особенно если есть тенденция к их увеличению), то пломбу гарантированно нужно менять. И настаивать на этом, если стоматолог отказывается это делать.
Этот вариант свидетельствует о развитии воспаления в пульпе зуба (сосудисто-нервном пучке). В зависимости от характера воспаления (острого или хронического) – симптомы будут немного отличаться…
- Если после лечения кариеса появились острые самопроизвольные, приступообразные нарастающие боли. Боль может носить пульсирующий характер. Боли имеют тенденцию увеличиваться в ночное время. Такие симптомы говорят о развитии ОСТРОГО ПУЛЬПИТА.
- Если после лечения кариеса появились слабые или умеренные боли (в первую очередь от термических раздражителей). Причем боль может возникать не сразу после воздействия раздражителя, а спустя некоторое время, и также не сразу проходит после окончания действия раздражителя. Такие симптомы говорят о развитии ХРОНИЧЕСКОГО ПУЛЬПИТА.
Что нужно делать в обоих случаях –
необходимо как можно быстрее обратиться к стоматологу. При остром пульпите пломбу необходимо убрать, провести удаление воспаленного нерва, провести пломбирование каналов зуба. Только после этого снова пломбируется коронка зуба. При хроническом пульпите у взрослых пациентов лечение будет также проводиться с удалением нерва.
А вот у пациентов до 25-30 лет существует билогический метод лечения, при котором удаляется только коронковая часть пульпы зуба, а пульпа в корневых каналах сохраняется. Это очень важно, т.к. депульпирование зуба значительно уменьшает срок его службы и делает его более хрупким. Применение такого метода лечения возможно только в самом начале воспаления. Надеемся, что наша статья на тему: Что делать, если болит зуб после лечения кариеса – оказалась Вам полезной!
Автор: стоматолог Каменских К.В., стаж 19 лет.
источник
Зубная боль. Почему болит зуб? Боли при кариесе, пульпите, пародонтите, болит десна, флюс. Что делать при этих патологиях?

Интересные факты
- Процесс формирования зубов начинается еще в эмбриональном периоде (на 6 неделе беременности) и может продолжаться до двадцатилетнего возраста и дольше.
- Первые зубные щетки появились в Китае в XV веке нашей эры. До тех пор зубы не чистили вообще. Вместо этого люди полоскали рот чаем и жевали после еды чайные листья.
- 100 лет назад зубы чистили гораздо реже, чем сегодня, однако кариес (являющийся одной из частых причин возникновения зубной боли) встречался значительно реже.
- Зубная эмаль является самым твердым материалом, который образуется в человеческом организме.
- Самой распространенной болезнью полости рта является пародонтит (воспаление тканей, окружающих зуб), которым хотя бы раз в жизни страдает практически каждый человек.
Зуб представляет собой твердое образование, основной функцией которого является механическая обработка пищи (откусывание и пережевывание).
В структуре каждого зуба выделяют:
- Корень. Эта часть зуба располагается внутри альвеолярного отростка челюсти и не видна при осмотре. Зубы могу иметь один корень (резцы, клыки) или несколько (коренные зубы). Корень прочно зафиксирован в альвеолярном отростке челюсти. В нижнем отделе корня имеется отверстие. Через него проходят кровеносные сосуды и нервы, которые через корневой канал достигают полости зуба.
- Шейку. Шейкой называется участок зуба, в котором корень переходит в коронку.
- Коронку. Видимая часть зуба, которая возвышается над десной и выступает в ротовую полость.
- Полость зуба. Внутреннее полое пространство, в котором располагаются кровеносные и лимфатические сосуды и нервные окончания. За счет пульпы осуществляются процессы роста и восстановления зубной ткани, а ее повреждение проявляется зубной болью.
Стоит отметить, что зуб не может рассматриваться исключительно с анатомической точки зрения, так как каждый его отдел имеет различное гистологическое (тканевое) строение.
С гистологической точки зрения в строении зуба различают:
- Зубную эмаль. Это наиболее твердая часть зуба, которая покрывает его коронку. Химически она содержит много кальция и фосфора и практически не содержит органических веществ (белков, жиров, углеводов). Самый широкий слой эмали (до 1,5 мм) находится на жевательной поверхности зубов. По мере приближения к шейке зуба толщина эмалевого покрытия уменьшается и затем оно вовсе исчезает. Структурно эмаль представляет собой множество мельчайших кристаллов, которые чрезвычайно плотно соединены друг с другом, что и придает ей известную прочность. Важно отметить, что прочность эмали сохраняется только на поверхности зуба, то есть если эмаль отколоть (например, в результате травмы), она очень легко распадается и крошится.
- Дентин. Дентином называется плотная ткань, которая окружает полость зуба со всех сторон (как в области коронки, так и в области корня), обеспечивая ее защиту. Дентин может достигать 5 – 6 мм в толщину, однако он менее прочен, чем зубная эмаль. Кроме того, дентин содержит до 30% органических компонентов, что обеспечивает обмен веществ в нем. Весь дентин пронизан многочисленными дентинными канальцами, в которых располагается дентинная жидкость, обеспечивающая процессы обмена веществ. Во внутренней области дентина (прилежащей к полости зуба) также обнаруживаются единичные нервные волокна, которые отсутствуют в его внешних слоях и в эмали.
- Пульпу. Пульпой называется рыхлая соединительная ткань, которая заполняет полость зуба и содержит мелкие кровеносные сосуды и нервные окончания. Основной ее функцией является питание тканей зуба.
Хотя структура всех зубов схожа, они отличаются между собой по выполняемой ими функции.
У взрослого человека различают:
- Резцы. 4 зуба, которые занимают центральное положение на верхней и нижней челюсти. Основной их функцией является разрезание (откусывание) пищи.
- Клыки. Располагаются по бокам от резцов, имеют заостренную форму и также служат для прокалывания и разрезания пищи. Резцы и клыки имеют по 1 корню.
- Малые коренные зубы (премоляры). Имеют более широкую поверхность и располагаются по бокам от клыков, по 2 с каждой стороны на верхней и на нижней челюсти. Основной их функцией является измельчение (пережевывание) пищи. Каждый премоляр имеет по 2 корня.
- Большие коренные зубы (моляры). Данные зубы имеют наиболее широкую поверхность, располагаются кзади от моляров (по 3 с каждой стороны) и также предназначены для пережевывания пищи. Каждый моляр имеет по 3 корня.
Пародонтом называется комплекс тканей и органов, которые окружают корень зуба и участвуют в его механической фиксации, в защите от повреждений, а также обеспечивают восстановление разрушенных и поврежденных тканей. Кроме того, за счет богатой чувствительной иннервации пародонт обеспечивает регуляцию процесса жевания, регулируя давление при смыкании челюсти.
Пародонт включает:
- Альвеолярные отростки челюстей. У человека выделяют верхнюю и нижнюю челюсти. На верхнем крае каждой из них имеются костные выступы (альвеолярные отростки, альвеолярные части), в которых и располагаются зубы. Верхняя челюсть является продолжением черепа и в ней проходят верхние альвеолярные нервы, которые иннервируют зубы верхней челюсти. Нижняя челюсть представляет собой отдельное костное образование, прикрепленное к черепу посредством височно-нижнечелюстного сустава. В ней проходят нижние альвеолярные нервы, которые иннервируют соответствующие зубы.
- Десны. Десной называется плотный участок слизистой оболочки, который покрывает снаружи альвеолярные отростки обеих челюстей и заканчивается в области шейки зуба. В десне различают свободный край (виден при обычном осмотре), альвеолярный край (прикреплен к альвеолярным отросткам) и межзубные сосочки, которые слегка выступают между зубами. Основной функцией десен является фиксация зубов и защита их от различных повреждающих факторов.
- Цемент. Тонкая прослойка костной ткани, которая покрывает дентин в области корня зуба.
- Периодонт. Тонкая прослойка плотного соединительнотканного вещества, которое располагается между цементом и альвеолярным отростком челюсти. За счет хорошо развитой сосудистой сети периодонт обеспечивает питание цемента и альвеолярных отростков челюсти, также участвуя в фиксации корня зуба и защите его от повреждений.
Важно отметить, что упомянутые ранее верхние и нижние альвеолярные нервы являются ветвями тройничного нерва, который выходит из полости черепа и иннервирует множество других тканей и органов лица и головы, что может существенно повлиять на механизмы возникновения и проявления зубной боли.
Тройничный нерв иннервирует:
- зубы;
- твердое небо;
- губы;
- щеки;
- десны;
- передние две трети слизистой оболочки языка;
- кожу лица и лба;
- жевательные мышцы.
Следовательно, при патологии любой из вышеуказанных областей человек может ощущать зубную боль, так как болевые нервные импульсы будут распространяться по волокнам тройничного нерва.
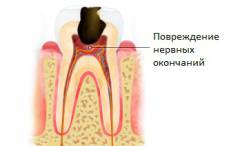
Зубная боль может быть вызвана множеством причинных факторов, однако механизм ее возникновения в основном одинаков.
Непосредственно зубная боль может быть обусловлена:
- Прямым повреждением нервов зуба. При распространении патологического процесса в глубокие слои дентина или в пульпу происходит повреждение чувствительных нервных окончаний, в результате чего в них начинают образовываться болевые нервные импульсы. Данные импульсы по волокнам альвеолярных и тройничного нерва достигают центральных структур головного мозга, где и формируется ощущение боли. Такой же механизм возникновения болей наблюдается при повреждении тканей пародонта.
- Прогрессированием воспалительного процесса. Помимо прямого механического раздражения нервных окончаний причиной болей могут стать различные химические и биологические процессы. Так, например, прогрессирование воспалительного процесса в области пульпы или пародонта приводит к расширению кровеносных сосудов, в окружающие ткани просачивается жидкая часть крови и развивается отек, что вызывает сдавливание нервных окончаний и боль. Также при воспалительном процессе наблюдается миграция лейкоцитов (защитных клеток крови) в очаг воспаления, где они разрушаются и выделяют в окружающие ткани множество биологически активных веществ (гистамина, серотонина, брадикининов и других). Данные вещества способны непосредственно раздражать нервные окончания и вызывать боль, а также повышают чувствительность нервов к другим стимулам (этим объясняется повышенная болезненность тканей в области воспаления).
- Повреждением проводящих нервных волокон. Ощущение боли может возникать не только при раздражении нервных окончаний, но и при повреждении нервных волокон, которые проводят болевые импульсы к головному мозгу. Таким образом, патологические процессы в области альвеолярных или тройничного нервов также могут проявляться зубной болью, хотя на самом деле ткани зуба не будут повреждены.
| Название патологии | Механизм и причины воспаления |
| Кариес | Кариозный процесс подразумевает размягчение и разрушение твердых тканей зуба. Кариес может повреждать как поверхностные, так и более глубокие участки, причем появление болей характерно лишь для поздних стадий заболевания. |
В процессе развития кариеса различают:
- Кариозное пятно. Кариозный процесс поражает исключительно эмаль зуба.
- Поверхностный кариес. Наблюдается распространение патологического процесса и повреждение дентина. На этом и последующих этапах могут повреждаться нервные окончания, что приведет к возникновению болей.
- Средний кариес. Отмечается более глубокое повреждение дентина, однако кариозный процесс не достигает пульпы зуба.
- Глубокий кариес. Патологический процесс распространяется на всю глубину дентина и может достигать пульпы, что приведет к возникновению пульпита.
Причинами развития кариеса являются:
- Неправильное питание. Чрезмерное употребление углеводов (особенно сладостей) приводит к изменению кислотности в полости рта, повышенной проницаемости и повреждению зубной эмали. Другой причиной возникновения кариеса может быть неполноценное питание, сопровождающееся недостатком ряда белков, витаминов (А, С, D) и микроэлементов (кальция, фтора), необходимых для нормальной регенерации (восстановления) тканей зуба.
- Инфекция полости рта. Научно доказано, что микрофлора полости рта играет важную роль в повреждении зубной эмали и развитии кариозного процесса. Чистка зубов дважды в день (утром и вечером перед сном) позволяет снизить риск развития кариеса.
Причиной пульпита может быть:
- Кариес. Если при глубоком кариесе нарушается целостность полости зуба, в пульпу могут проникать патогенные микроорганизмы, преимущественно стрептококки (являющиеся постоянными обитателями кариозного очага) и их токсины, что и приведет к возникновению пульпита. Стоит отметить, что инфекционный пульпит может развиться и при среднем и поверхностном кариесе. В данном случае инфекция проникает к пульпе по дентинным канальцам вместе с циркулирующей в них жидкостью.
- Воздействие химических веществ. При пломбировании кариозной полости может быть нарушена целостность дентина, в результате чего вещество пломбы может проникнуть в пульпу и вызвать асептическое (неинфекционное) воспаление.
- Высокие или низкие температуры. При нарушении целостности дентина прием слишком горячей или холодной пищи также может привести неинфекционному пульпиту.
Причиной воспаления периодонта могут быть:
- Инфекции. Инфекционные агенты (преимущественно стрептококки) проникают в периодонт со стороны канала корня зуба (при инфекционном пульпите). Инфицирование периодонта вызывает развитие характерного воспалительного процесса с отеком тканей, выделением большого количества медиаторов воспаления и другими проявлениями.
- Травмы. Повреждение периодонта может вызвать как одномоментная травма (при ударе, при попадании на зуб косточки или другого твердого предмета), так и хроническая травма. В первом случае воспалительный процесс развивается быстро (в течение нескольких часов), в то время как при часто повторяющихся микротравмах он может длиться неделями. В результате прогрессирования воспалительных явлений нарушается проницаемость кровеносных сосудов, питание и обмен веществ в периодонте, что может приводить к его разрушению.
- Химические вещества. В данном случае имеются в виду различные медикаменты, которые могут проникнуть в периодонт через канал корня зуба при неправильном лечении кариеса или пульпита (например, мышьяк или компоненты пломбы).
В клинической практике принято различать:
- Поверхностный пародонтит (гингивит) – воспаление десны, которое протекает без вовлечения плотных образований зуба или его фиксирующего аппарата.
- Глубокий пародонтит – подразумевает более глубокое поражение пародонта, сопровождающееся переходом воспалительного процесса на цемент и корень зуба.
Основной причиной пародонтита является инфекция, постоянно присутствующая на поверхности зубов (особенно в зубном налете). При ослаблении местных барьерных реакций бактериальные агенты начинают усиленно размножаться и выделять токсические вещества (липополисахариды и другие), что приводит к воспалению тканей. Прогрессирование воспалительного процесса, а также выделяющиеся в очаг воспаления биологически активные вещества стимулируют активность остеокластов – особых клеток, разрушающих костную ткань, что приводит к деформации пародонта.
Способствовать развитию инфекции может механическая травма десны, снижение общих защитных сил организма и атрофия (истончение) пародонта, что часто встречается у пожилых людей.
К другим причинам возникновения пародонтита можно отнести:
- интоксикации солями тяжелых металлов;
- механическую травму пародонта;
- снижение общих защитных сил организма.
Если защитные системы организма работают нормально, гнойный очаг ограничивается, в результате чего формируется абсцесс (гнойная полость, окруженная плотной капсулой). Если же иммунитет человека ослаблен (что отмечается у пожилых людей или у зараженных вирусом иммунодефицита человека), инфекция может распространяться и поражать большие участки кости, а также с током крови разноситься по всему организму.
Чаще всего встречается идиопатическая форма заболевания, то есть установить причину возникновения болей не удается. Гораздо реже болезнь может развиваться под действием различных провоцирующих факторов.
Причиной неврита тройничного нерва может быть:
- Инфекция. Некоторые патогенные агенты (например, вирус герпеса) обладают тропностью к нервным волокнам, то есть при попадании в организм они проникают в нервную ткань и остаются там, вызывая повреждение нервов. В результате активации защитных сил организма процесс размножения вирусов может быть подавлен и клинические проявления заболевания исчезнут, однако определенное количество вирусных частиц навсегда останется в нервных волокнах и при ослаблении иммунитета патологический процесс возобновится.
- Неинфекционные агенты.Отравление токсическими веществами, переохлаждение или травма области лица или головы также может привести к неинфекционному воспалению ветвей тройничного нерва.
- Механическое сдавливание нерва. После выхода из головного мозга волокна тройничного нерва располагаются в довольно узких костных каналах, по соседству с различными тканями (мышцами, связками, кровеносными сосудами). Аномалии развития и опухоли костей черепа, сосудов и мягких тканей, располагающиеся вблизи места прохождения тройничного нерва могут привести к его сдавливанию. Это приведет к воспалению нерва и появлению патологической импульсации, сопровождающейся ощущением боли в различных областях лица и головы.
Прогрессирование патологического процесса на уровне нервного волокна приводит к изменению его структуры и частичному замещению нервных волокон соединительной тканью. По мере развития заболевания разрушаются все большие участки нервной ткани, что приводит к нарушению чувствительности в зоне иннервации пораженного нерва.
Помимо кариеса гиперестезия зубов может быть обусловлена:
- гипоплазией (истончением) дентина и/или эмали;
- гиперплазией (утолщением) дентина и/или эмали;
- аномалиями развития зубов;
- снижением прочности зубной эмали;
- эрозией зуба;
- травмой.
| Стадия кариеса | Характер болей | Другие симптомы заболевания |
| Кариозное пятно | Боли отсутствуют. Может наблюдаться гиперестезия зубов. | На поверхности зуба (чаще в области шейки) появляется пятно неправильной формы, коричневого или белого цвета. Изменение цвета зубной эмали происходит в результате ее деминерализации, то есть вымывания неорганических веществ и размягчения. Другие проявления кариеса на данном этапе отсутствуют. |
| Поверхностный кариес |
|
|
| Средний кариес | ||
| Глубокий кариес | Если воспалительный процесс не перешел на пульпу зуба, характер болей такой же, как при среднем кариесе. При повреждении пульпы могут появляться спонтанные боли, однако они непродолжительны и возникают редко. |
С функциональной точки зрения пульпа зуба является последней преградой на пути зубной инфекции перед переходом ее в ткани челюсти и дальше в системный кровоток. Вот почему каждый врач должен уметь распознавать признаки пульпита и как можно скорее начать лечение.
На развитие воспалительного процесса в пульпе зуба может указывать:
- Спонтанное или спровоцированное (горячей или холодной пищей) возникновение болей. Боли носят режущий, стреляющий характер.
- Прерывистый, приступообразный характер спонтанных болей. Боли могут продолжаться от нескольких минут до нескольких часов. Характерным является наличие так называемых «светлых промежутков», когда спонтанно возникшие боли также внезапно исчезают на несколько минут, после чего возобновляются с прежней силой.
- Появление спонтанных болей преимущественно в ночное время. Они могут иметь различную интенсивность, обычно продолжительные (не менее 5 – 10 минут), усиливаются при попытке надавить или пошатать пораженный зуб.
- Иррадиация (распространение) боли в другие зубы, в височную область, в ухо. Это объясняется общей иннервацией данных структур (они все иннервируются ветвями тройничного нерва), в результате чего болевые импульсы могут распространяться на соседние нервные волокна.
- Появление ноющих болей после приема холодной или горячей пищи, которые продолжаются в течение некоторого времени даже после устранения раздражителя.
- Выявление глубокой кариозной полости при осмотре зубов. При попытке исследовать ее зондом (тонким иглоподобным инструментом) пациент жалуется на усиление болей. Это объясняется тем, что зонд соприкасается со свободными нервными окончаниями пульпы и вызывает появление интенсивной болевой импульсации.
- Неприятный запах изо рта пациента.
- Затруднение процесса приема пищи из-за выраженных и продолжительных болей.
- Выбухание соединительной ткани через дефект в плотных тканях зуба при гипертрофической форме заболевания (для которой характерно чрезмерное разрастание пульпы).
В зависимости от клинического течения и выраженности воспалительного процесса периодонтит может быть острым и хроническим. Хронически периодонтит протекает бессимптомно и не приводит к возникновению болей, поэтому в данном разделе будет описана только острая форма заболевания.
В остром периодонтите условно выделяют два периода:
- Первый период. Характеризуется началом развития воспалительного процесса в периодонте. Для него свойственно спонтанное появление умеренно выраженной боли ноющего характера, которую пациент может четко локализовать (определяется в области пораженного зуба). Боль постоянная, усиливается при попытке пережевывать пищу или надавливать на зуб.
- Второй период. Характеризуется выраженным развитием воспалительного процесса, выходом жидкой части крови через расширенные кровеносные сосуды и отеком окружающих тканей. На данном этапе интенсивность болевых ощущений значительно возрастает, боль становится пульсирующей, дергающей. Любое, даже самое незначительное прикосновение к пораженному зубу вызывает сильнейшую боль. При обследовании может выявляться отечность и гиперемия (покраснение) десны, что является неблагоприятным прогностическим признаком. Важным при периодонтите является тот факт, что употребление холодных или горячих напитков не приводит к усилению болей. Объясняется это тем, что на данном этапе развития заболевания пульпа зуба практически полностью разрушена и не содержит чувствительных нервных волокон.
Клинические проявления пародонтита зависят от глубины распространения патологического процесса, а также от формы заболевания. При поверхностном пародонтите (гингивите) болевые ощущения локализуются главным образом в области десен и сопровождаются отеком и покраснением ткани десны. Глубокий пародонтит всегда является следствием недолеченного гингивита.
Глубокий пародонтит характеризуется:
- Разрушением костных и фиксирующих структур зуба, что приводит к его патологической подвижности.
- Спонтанным возникновением болевых ощущений различной степени выраженности (преимущественно в ночное время). Боль при этом ноющая, пульсирующая, дергающая, длительная.
- Усилением болей при надавливании на поврежденный зуб, а также при надавливании на десну в области поражения.
- Повышенной чувствительностью кожи щек и соседних зубов, что объясняется распространением воспалительного процесса на нервные волокна, участвующие в иннервации данных областей.
- Повышенной кровоточивостью десен в области поражения.
- Неприятным запахом изо рта.
- Выделением гнойных масс из очага воспаления (наблюдается в случае поражения пародонта гноеродными микроорганизмами).
Как говорилось ранее, периостит развивается на фоне уже имеющихся поражений зуба или пародонта, часто сопровождающихся болевыми ощущениями.
Для перехода воспалительного процесса на надкостницу характерно:
- Изменение характера болей. Боль при флюсе постоянная, непрерывная. Интенсивность боли возрастает, она может быть ноющей, пульсирующей или дергающей, может отдавать в ухо, кожу лица или головы.
- Повышение чувствительности тканей в очаге воспаления. При прогрессировании воспалительного процесса патологические изменения (расширение кровеносных сосудов и отек тканей, накопление биологически активных веществ в очаге воспаления) переходят с тканей зуба и пародонта на надкостницу челюсти. В результате этого повышенная чувствительность (усиление болей при механическом раздражении) наблюдается не только в области пораженного зуба, но и на пораженном участке кости.
- Нарушение процесса жевания и речи. Данные изменения объясняются болевым синдромом, который усиливается при любых движениях или нагрузках на зубы и челюсть в области поражения.
- Асимметрия лица больного. Прогрессирование заболевания может привести к распространению воспалительного процесса на мягкие ткани вокруг непосредственного очага инфекции (на десны, щеки, ткани подбородка), что будет проявляться их отеком и выраженной болезненностью при прикосновении.
- Появление системных признаков инфекции. Встречаются практически в каждом случае флюса и заключаются в повышении температуры тела до 38 – 39ºС (повышение температуры является естественной защитной реакцией, направленной на уничтожение чужеродных бактерий и их токсинов), головных и мышечных болях, усиленном потоотделении, увеличении частоты дыхания (более 20 в минуту) и частоты сердечных сокращений (более 100 в минуту).
Основным симптомом обострения заболевания является сильнейшая боль, которая не купируется (не устраняется) простыми обезболивающими препаратами.
Боль при неврите тройничного нерва характеризуется:
- Спонтанностью. Для данного заболевания характерно начало болевого приступа без воздействия каких-либо причинных факторов (хотя их роль также не исключается), преимущественно в дневное время.
- Приступообразным характером. Приступ боли может длиться в течение 1 – 2 минут, после чего боль обычно стихает, а затем возобновляется с прежней или даже с больше интенсивностью. Боли при этом резкие, жгучие, пульсирующие.
- Определенной локализацией. Боль локализуется исключительно в зоне иннервации тройничного нерва (то есть в области лица, полости рта, зубов). Стоит отметить, что изолированные зубные боли при данном заболевании встречаются крайне редко. Обычно больные жалуются на болезненность сразу в нескольких областях.
- Повышенной чувствительностью кожи. Любое, даже самое незначительное раздражение кожи лица может спровоцировать усиление болей.
- Характерным поведением пациента. Лицо у пациентов во время обострения заболевания испуганное, мимика практически отсутствует, при разговоре они отвечают на вопросы простыми фразами, боясь спровоцировать возникновение очередного болевого приступа. При возникновении болей пациент «замирает», стараясь свести к минимуму любые движения и прикосновения к области лица.
Как следует из вышесказанного, гиперестезия (повышенная чувствительность) тканей возникает практически при любом поражении данной области, однако характер болей в данном случае отличается от обычных воспалительных заболеваний.
Гиперестезия тканей зуба характеризуется:
- Появлением острой или ноющей боли после воздействия провоцирующих факторов (после приема горячей или холодной пищи, кислых или сладких продуктов, при вдыхании холодного воздуха через рот). Важно отметить, что механическое раздражение (легкое надавливание на зуб) обычно не вызывает никаких болевых ощущений, что позволяет отличить гиперестезию от других воспалительных заболеваний зуба и пародонта.
- Различной интенсивностью болей, которые могут быть едва ощутимыми или, наоборот, резкими и сильно выраженными.
- Распространением болей на соседние зубы.
- Исчезновением болей в течение 10 – 30 секунд после устранения провоцирующего фактора.
- Отсутствием спонтанных болей (вне действия провоцирующих факторов).
Принципы лечения данного состояния заключаются в устранении основного заболевания. Пациентам также рекомендуется избегать воздействия провоцирующих факторов на протяжении всего периода лечения.
| Что рекомендуется делать? | Что не рекомендуется делать? |
|
|
При возникновении зубной боли любой интенсивности и локализации рекомендуется как можно скорее обратиться к врачу.
Первым этапом при посещении любого врача является опрос пациента. Во время первичного обследования врачу необходимо не только выставить диагноз и назначить лечение, но также выявить другие патологии зубов и пародонта, которые клинически пока не проявляются. Вот почему крайне важно расспросить больного не только о его имеющемся заболевании, но и обо всех факторах риска, которые могли бы стать причиной поражения зубов.
Во время опроса стоматолог может спросить:
- Когда впервые появились боли?
- Каков характер болей (ноющий, стреляющий, жгучий, давящий)?
- Какова продолжительность болей (боли постоянные или периодические, приступообразные)?
- Где локализуются боли?
- В какие участки лица или головы отдает боль?
- Что провоцирует возникновение или усиление болей?
- Если боли возникают спонтанно – в какое время (днем или ночью)?
- Если боли спровоцированы воздействием какого-либо фактора, как долго они длятся после устранения раздражителя?
- Принимал ли пациент болеутоляющий препараты (если да – то какие) и было ли это эффективным?
- Не замечал ли пациент кровоточивости десен (спонтанной либо во время чистки зубов)?
- Имелись ли раньше проблемы с зубами? Если да, — какие, как давно и какое лечение проводилось?
- Имеются ли у пациента какие-либо системные патологии (болезни крови, печени, желудка или кишечника, инфекционные заболевания)?
- Не отмечается ли нарушение вкусовых ощущений?
- Каков род деятельности пациента? В частности, уточняется, не контактирует ли он с опасными химическими соединениями (например, с солями тяжелых металлов) или с другими вредными факторами.
Во время опроса врач не только выслушивает ответы пациента, но и оценивает ряд других симптомов (наличие неприятного запаха изо рта, трудности при произношении слов, усиленное слюноотделение или сухость во рту и так далее), которые могут помочь в постановке диагноза.
| Диагностический метод | Описание метода |
| Осмотр | Вначале врач оценивает симметрию лица пациента, наличие или отсутствие припухлости мягких тканей в области зубов и челюстей. После этого проводится осмотр полости рта, во время которого оценивается цвет зубов, целостность зубной эмали и дентина. Также обращается внимание на цвет слизистых оболочек и десен (с целью выявления их покраснения, отечности, кровоточивости). Особое внимание уделяется зубному налету или язвочкам на слизистых оболочках полости рта или языка, которые могут являться постоянными источниками инфекции. |
| Перкуссия (постукивание) | Целью перкуссии является оценка состояния фиксирующего аппарата зуба. В нормальных условиях легкое постукивание по краю зуба не вызывает никаких ощущений или изменений. При заболеваниях пародонта или периодонта постукивание может сопровождаться появлением или усилением болей и патологической подвижностью пораженного зуба. Важно помнить, что методом перкуссии исследуют не только пораженный, но и другие зубы (причем «больной» зуб перкутируется в последнюю очередь). Это делается для того чтобы пациент мог сравнить возникающие ощущения, а также для выявления скрытого поражения в других зубах. |
| Пальпация (ощупывание) | Пальпация проводится с целью определения консистенции мягких тканей и для выявления патологической подвижности зубов. В нормальных условиях все зубы могут «шататься» в незначительной степени, однако невооруженным глазом это незаметно. При поражении фиксирующего аппарата подвижность зуба при пальпации (расшатывании) может увеличиваться на несколько миллиметров, а при наличии воспалительного процесса в пародонте процедура будет сопровождаться появлением или усилением болевых ощущений. |
| Зондирование | Проводится с целью определения состояния пародонта или исследования патологических полостей (дефектов) в структуре зуба. С этой целью используется пуговичный зонд, представляющий собой тонкую иглу, на конце которой расположен металлический шарик (для предотвращения травматизации и прокола исследуемых тканей). При исследовании состояния слизистых оболочек карем зонда слегка надавливают на исследуемый участок и оценивают результат (появление или усиление болей, кровоточивость). При исследовании дефектов в структуре зуба зонд следует ввести в полость дефекта и легкими движениями исследовать стенки полости. При этом также оценивается характер ощущений пациента и степень прочности тканей в исследуемой полости (прочный дентин или рыхлые образования). |
| Рентгенологические методы исследования | Суть рентгенологического метода заключается в просвечивании зубов и челюстной области рентгеновскими лучами. Ткани организма обладают способностью поглощать рентгеновские лучи, причем максимальной степенью поглощения обладают костная ткань и зубы, что позволяет довольно детально исследовать данные органы. Простая рентгенография позволяет выявить дефекты тканей зуба, расширение зубной полости, повреждение пародонта и челюсти. При необходимости может быть назначена компьютерная томография – современный метод исследования, который позволяет получить более детальное изображение исследуемых структур. |
| Температурные тесты | Возникновение болей в ответ на воздействие высоких или никаких температур происходит при повреждении пульпы зуба, поэтому температурные тесты применяются для диагностики пульпита или кариеса (для определения глубины распространения кариозного процесса и вовлеченности пульпы). Исследование проводится довольно просто — исследуемая область орошается холодной или теплой водой, после чего оценивается реакция пациента. В нормальных условиях болевые ощущения возникают лишь при применении жидкости с температурой выше 50 или ниже 20ºС (это лишь теоретические данные и ни один стоматолог не использует жидкости такой температуры для исследования). Если же повреждена пульпа зуба, даже незначительное температурное воздействие (более 40 и менее 35ºС) может вызвать боль. |
| Электроодонтодиагностика (ЭОД) | Суть данного метода заключается в исследовании реакции нервного аппарата зуба (то есть пульпы) на электрический стимул. В нормальных условиях пульпа зуба чувствительна к минимальным электрическим раздражителям, однако при развитии различных патологических процессов ее чувствительность может значительно снижаться, а при разрушении (некрозе) и вовсе исчезать. |
Исследование проводится прямо в кабинете стоматологии и является абсолютно безопасным и практически безболезненным. Для его проведения один электрод накладывается на руку пациента, а другой врач прикладывает к верхушке исследуемого зуба (предварительно обработанного сухим тампоном), после чего подает ток различной силы. Как только пациент ощутит легкое покалывание в области зуба, он должен подать знак, что будет свидетельствовать о положительном результате теста.
К методам функциональной диагностики относятся:
- Жевательная проба. Данный метод позволяет оценить эффективность процесса жевания, который возможен только при нормальном функциональном и анатомическом состоянии зубов. Суть пробы заключается в следующем — пациенту дают 5 грамм миндаля, который он должен интенсивно пережевывать (не глотая) в течение 50 секунд. Множеством исследований было установлено, что в нормальных условиях здоровый человек за отведенный промежуток времени способен измельчить миндаль настолько, что после его высушивания и пропускании через сито с диаметром ячеек 2,4 мм все частицы будут свободно просеиваться.
- Реодентография. С помощью данного метода возможно исследовать состояние кровеносных сосудов пульпы зуба, что позволяет оценить характер и выраженность воспалительного процесса (при воспалении наблюдается расширение кровеносных сосудов и выход жидкости в окружающие ткани, что и приводит к их отеку).
- Реопародонтография. Позволяет оценить состояние сосудов пародонта.
- Фотоплетизмография. С помощью специальной регистрирующей аппаратура производится оценка характера тканевого кровотока в исследуемой области. Это позволяет выявить наличие воспалительного процесса и определить его границы (в очаге воспаления происходит расширение кровеносных сосудов, в результате чего приток крови к тканям увеличивается).
Для установления причины зубной боли может понадобиться:
- Бактериоскопическое исследование. С помощью стерильных ватных тампонов берется мазок со слизистой оболочки рта, который исследуется под микроскопом. Исследование позволяет визуализировать патогенные микроорганизмы, которые могли бы стать причиной инфекционного поражения зуба и пародонта.
- Бактериологическое исследование. Суть данного метода заключается в том, что полученные патогенные микроорганизмы высеваются на специальные питательные среды, где они активно делятся. Метод позволяет получить достаточно большое количество биоматериала, для того чтобы исследовать свойства бактерий и их чувствительность к антибиотикам (что необходимо для правильного назначения лечения). Стоит отметить, что ценность бактериологических методов относительно невелика, так как в ротовой полости постоянно присутствует огромное число бактерий, что считается абсолютно нормальным.
- Общий анализ крови. Основная ценность данного исследования при зубной боли заключается в том, что оно позволяет выявить наличие воспалительного процесса в организме. Характерным является тот факт, что пока воспалительный процесс ограничен твердыми тканями зуба, системных изменений не наблюдается. Однако как только инфекция проникает вглубь (при поражении пародонта, костной ткани челюсти и так далее), иммунная система организма тут же реагирует на это, о чем будет свидетельствовать увеличение общего количества лейкоцитов более 9 х 10 9 /л и скорости оседания эритроцитов более 15 мм в час.
- Биопсия. Суть биопсии заключается в прижизненном удалении кусочка тканей зуба или пародонта и исследовании их в лаборатории с применением специальных методов. Данное исследование назначается в тех случаях. Когда установить диагноз другими способами не удалось.
В большинстве случаев стоматолог может самостоятельно установить причину заболевания и назначить адекватное лечение. Однако иногда (например, в тяжелых, запущенных случаях) патологический процесс может распространяться за пределы зуба и поражать другие органы и ткани. В таком случае стоматолог может направить пациента на консультацию к специалистам из другой области или даже рекомендовать госпитализацию для более полного обследования и лечения.
В процессе диагностики и лечения зубной боли может понадобиться консультация:
- Невролога – при неврите тройничного нерва.
- Инфекциониста – при подозрении на системное распространение инфекции.
- Челюстно-лицевого хирурга – если прогрессирующий патологический процесс привел к деформации челюсти.
- Хирурга – если осложнения основного заболевания требуют хирургического лечения (например, при абсцессе в результате нелеченного флюса).
В лечении кариеса используется:
- реминерализирующая терапия;
- пломбирование;
- диетотерапия;
- гигиенические мероприятия.
Как говорилось ранее, суть кариозного процесса заключается в деминерализации зубной ткани (то есть в вымывании минеральных солей из зуба). Многочисленными исследованиями было установлено, что в начальном периоде заболевания (на стадии кариозного пятна и иногда при поверхностном кариесе) восстановить целостность зубной эмали можно с помощью так называемых реминерализирующих растворов (глюконата кальция, ремодента и других), которые содержать кальций, фосфор, фтор и другие микроэлементы.
Процедура реминерализации включает:
- Подготовку зуба. Пораженный зуб тщательно очищают от зубного налета (щеткой или марлевым тампоном), после чего обрабатывают перекисью водорода и высушивают струей воздуха.
- Воздействие реминерализирующего раствора. На высушенную поверхность зуба накладывается тампон, пропитанный одним из указанных растворов. Каждые 2 – 4 минуты тампон следует менять, при этом периодически высушивая зуб струей воздуха. Вся процедура длится 15 – 20 минут, в течение которых необходимо сменить 5 – 6 тампонов.
Курс лечения включает 15 – 20 процедур, которые выполняются ежедневно или через день. Об эффективности лечения будет свидетельствовать исчезновение или уменьшение в размерах кариозного пятна и восстановление нормального цвета и блеска зубной эмали.
Суть пломбирования заключается в очищении кариозной полости от измененных тканей и замещении их специальным прочным веществом (пломбой). Данный метод лечения показан при среднем и глубоком кариесе. Иногда пломбирование может применяться как второй этап лечения поверхностного кариеса.
Процедура пломбирования включает:
- Обезболивание. Обычно для этого используются растворы местных анестетиков (препаратов, временно угнетающих чувствительность тканей), например, новокаина. Данные препараты могут применяться в виде инъекций (уколов в десну) или спреев, которые распыляются на слизистую оболочку в области проблемного зуба. Обезболивание является обязательным условием при пломбировании глубокого кариеса, так как в данном случае высок риск повреждения пульпы и возникновения сильных болей. При поверхностном и среднем кариесе пломбирование может выполняться без обезболивания (по желанию пациента).
- Очищение кариозной полости. Для этого используется специальная бормашина, представляющая собой иголку с закругленным наконечником, которой вращается с большой скоростью. С помощью данного устройства производится удаление всех поврежденных тканей, при этом врач старается не зацепить здоровый дентин.
- Собственно пломбирование. После очистки кариозной полости она обрабатывается дезинфицирующими растворами (например, хлоргексидином) и высушивается струей воздуха. На ее стенки наносится особый клей, после чего полость заполняется пломбирующим веществом. После пломбирования пациент должен сидеть неподвижно с открытым ртом в течение нескольких минут, пока пломба не затвердеет.
- Шлифовка пломбы. Если пломба устанавливается в области жевательной поверхности зубов, необходимо позаботиться о том, чтобы она не создавала затруднений при смыкании челюсти и не нарушала прикус. Для этого врач тщательно отшлифовывает ее, пока не добьется идеального соответствия.
После пломбирования пациент может сразу же отправляться домой, однако ему рекомендуется воздержаться от приема пищи в течение последующих двух часов, так как это может привести к возникновению болей.
Соблюдение диеты является обязательным условием на протяжении всего периода реминерализации при кариозном пятне, а также входит в состав профилактических мероприятий при кариесе.
Для предотвращения развития кариеса рекомендуется:
- Ограничить употребление сахара. Употребление содержащих сахар продуктов приводит к повышению проницаемости зубной эмали, что способствует развитию кариеса. Также сахар (глюкоза) является идеальной пищей для многих микроорганизмов ротовой полости. Именно поэтому сладости и сахарсодержащие продукту не следует употреблять на ночь и в перерывах между едой.
- Полноценно питаться. Для нормального восстановления тканей зуба требуется множество минералов (особенно кальция, фтора и фосфора). Полноценное и рациональное питание полностью восполняет потребности организма в данных веществах, однако при необходимости их дефицит может восполняться с помощью медикаментов.
- Чаще употреблять грубую, жесткую пищу. Пережевывание таких продуктов как хлебная корка, капуста, жесткое мясо способствует механической очистке зубов от налета, а также стимулирует обменные процессы в тканях зуба и периодонта.
Даже если кариозный процесс был полностью удален и зуб был запломбирован, несоблюдение гигиены полости рта может привести к возникновению кариеса на других зубах. Вот почему уход за полостью рта является важным условием для эффективного лечения заболеваний зубов.
Пациентам с кариесом рекомендуется:
- Чистить зубы в течение не менее 3 минут дважды в день (утром и вечером). Наиболее важной является чистка зубов перед сном. Это объясняется тем, что в дневное время происходит естественная очистка ротовой полости за счет вентиляции во время разговора, при приеме пищи и так далее. Во сне же рот человека закрыт в течение 7 – 9 часов подряд. Приток свежего воздуха при этом минимален, что создает благоприятные условия для развития бактерий.
- Пользоваться жевательной резинкой в течение дня. Механизм действия жвачки заключается в механическом удалении налета с поверхности зубов. Кроме того, наличие инородного предмета во рту стимулирует выработку слюны, которая содержит антибактериальные вещества (лизоцим).
- Своевременно лечить инфекции ротовой полости. Наиболее простым и действенным мероприятием в данном случае является полоскание рта солевым раствором или раствором соды, которые обладают антибактериальным действием. Это позволяет снизить риск развития кариеса, а также способствует скорейшему излечению основного заболевания.
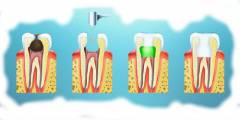
Для лечения пульпита можно использовать:
- биологический метод;
- витальную ампутацию пульпы;
- витальную экстирпацию пульпы;
- девитальную экстирпацию пульпы.
| Группа препаратов | Представители | Механизм лечебного действия |
| Антибиотики | Цефалоспорины | Уничтожают патогенную микрофлору в кариозной полости и в полости зуба. |
| Пенициллины | ||
| Макролиды | ||
| Иммуностимулирующие препараты | Нуклеинат натрия | Способствуют нормализации нарушенного местного иммунитета. |
| Гормональные противовоспалительные препараты (глюкокортикостероиды) | Преднизолон | Угнетают активность воспалительного процесса и предупреждают дальнейшее разрушение тканей. |
| Одонтотропные препараты | Гидроксид кальция | Активируют восстановление дентина и способствуют его минерализации. |
| Цинкоксид-эвгеноловая паста | ||
| Препараты, нормализующие обмен веществ | Витамины С и Р | Нормализуют углеводный обмен. |
| Мефенаминат натрия | Нормализует белковый обмен. |
Суть данного метода заключается в полном удалении пульпы зуба и пломбировании образовавшейся полости. Показано такое лечение при выраженном поражении пульпы и тканей зуба, когда их сохранение невозможно или нецелесообразно.
Процедура витальной экстирпации включает:
- Обезболивание. Используются растворы лидокаина или новокаина.
- Подготовка зубной полости. После обезболивания производится удаление кариозных масс, удаление коронковой и коренной пульпы. Стенки образовавшейся полости отшлифовываются и высушиваются (спиртом, эфиром или струей воздуха).
- Пломбирование. Является крайне важным этапом лечения, так как неполное пломбирование канала корня зуба может привести к развитию инфекционных и других осложнений. Сегодня довольно широко применяются специальные пломбирующий пасты, которые вводятся в труднодоступные места с помощью тонкой корневой иглы. После полного заполнения пломбируемой полости производится отшлифовка пломбы. Обязательным является последующее рентгенологическое исследование запломбированного зуба, которое позволяет выявить неполное заполнение канала корня зуба (в данном случае может потребоваться повторное пломбирование).
| Группа препаратов | Представители | Механизм лечебного действия | Способ применения |
| Антибиотики | Левомицетин | При местном или системном применении повреждают жизненно важные структуры бактерий, что приостанавливает процесс их деления (размножения) или приводит к их гибели. |
|
| Эритромицин | |||
| Неомицин | |||
| Пенициллины | |||
| Ферментные препараты | Трипсин | Приостанавливают процесс развития бактериальной инфекции, а также способствуют нейтрализации бактериальных токсинов и восстановлению поврежденных тканей. | Вводятся в полость зуба. |
| Химотрипсин | |||
| Нестероидные противовоспалительные препараты (НПВП) | Нимесил | Угнетают процесс образования биологически активных веществ в очаге воспаления, что снижает активность воспалительного процесса, уменьшает отек тканей и устраняет боль. | Внутрь, после еды, по 100 мг 1 – 2 раза в сутки (содержимое 1 пакетика растворять в 100 мг теплой кипяченой воды). |
| Диклофенак |
| ||
| Антигистаминные препараты | Димедрол | Блокируют рецепторы к гистамину (биологически активному веществу, выделяющемуся в больших количествах в очаге воспаления). Уменьшает степень проницаемости кровеносных сосудов, устраняет отек тканей, зуд и другие явления, вызываемые гистамином. | Внутрь по 25 – 50 мг 2 – 3 раза в сутки. Курс лечения 10 дней. |
| Супрастин |
Помимо медикаментозного лечения широко применяются и физиотерапевтические методы. Положительный эффект при воздействии на ткани физической энергией заключается в улучшении микроциркуляции, угнетении выраженности воспалительных явлений, стимуляции местных защитных реакции и регенераторных (восстановительных) процессов.
Из физиотерапевтических методов при лечении периодонтита применяется:
- Ультравысокочастотная терапия (УВЧ) – воздействие на ткани зуба высокочастотным электромагнитным полем.
- Электрофорез – воздействие на очаг воспаления электрическим током.
- Ультразвуковая терапия – воздействие на периодонт ультразвуковыми волнами.
- Фонофорез – введение лекарственных препаратов в труднодоступные участки зуба при помощи ультразвука.
Физиопроцедуры противопоказаны при острых гнойных заболеваниях зуба или пародонта (так как могут способствовать распространению инфекции по организму), а также при подозрении на злокачественную опухоль в данной области (так как могут ускорить процесс ее роста).
Как говорилось ранее, основной причиной данной формы заболевания является удаление пульпы зуба при помощи мышьяка. Если в течение суток после введения мышьяковой пасты у пациента появляются симптомы периодонтита (усиление болевых ощущений, отек и болезненность тканей в области зуба), необходимо как можно скорее вскрыть полость зуба и произвести удаление всей пульпы. После этого корневой канал промывается растворами антисептиков (фурацилином, перекисью водорода) и в него устанавливается марлевый тампон, пропитанный унитиолом или йодинолом (антидотами, нейтрализующими мышьяк).
В течение 1 – 2 дней пациент должен принимать противовоспалительные препараты и тщательно следить за соблюдением гигиены ротовой полости. При полном стихании воспалительного процесса производиться повторная очистка полости зуба и ее пломбирование.
Если причинной периодонтита стала интоксикация другими медикаментами, лечение проводится по такой же схеме (с использованием антидотов и противовоспалительных препаратов и последующим пломбированием зуба).
Принципами лечения данной формы заболевания являются устранение причины травматизации (если речь идет о хронической травме, например, после неправильно установленной пломбы) и симптоматическая терапия болеутоляющими и противовоспалительными препаратами. Также с первых дней лечения можно применять физиопроцедуры (УВЧ, электрофорез).
При подозрении на повреждение более глубоких тканей пародонта или челюсти рекомендуется отложить какие-либо лечебные мероприятия до точного установления диагноза. При появлении признаков инфицирования или нагноения назначаются антибактериальные препараты.
При пародонтите проводится:
- местное лечение;
- системное лечение;
- хирургическое лечение.
Целью местного лечения является устранение всех потенциальных источников хронической инфекции.
Местное лечение пародонтита включает:
- Удаление зубного налета и зубных камней.
- Лечение кариозного процесса.
- Соблюдение пациентом правил личной гигиены. Рекомендуется чистка зубов дважды в день, использование зубочисток и зубных нитей и так далее. Соблюдать данные правила необходимо не только во время лечения, но и после его завершения.
- Полоскание полости рта. Можно использовать солевые растворы (2 чайные ложки соли на стакан теплой воды) или 0,5% водный раствор хлоргексидина (антисептического препарата, уничтожающего большинство форм бактериальной инфекции).
- Использование противовоспалительных препаратов. Хорошей эффективностью обладает гель мундизал (НПВП), 1 см которого нужно наносить на воспаленный участок 2 – 4 раза в сутки. Оказывает противовоспалительное, болеутоляющее и противоотечное действие.
- Антибактериальная терапия. Местное применение антибиотиков (в виде паст) должно назначаться после стихания воспалительного процесса.
| Группа препаратов | Представители | Механизм лечебного действия | Способ применения и дозы |
| Витамины | Витамин С | Участвует в обменных процессах во всех тканях организма, а также укрепляет стенки кровеносных сосудов и уменьшает их проницаемость. | Внутрь по 50 – 100 мг 2 – 4 раза в сутки. Курс лечения 10 – 15 дней. |
| Витамин Р (рутин) | Уменьшает проницаемость мелких кровеносных сосудов для жидкой части крови, тем самым, снижая выраженность отеков в очаге воспаления. | Внутрь по 200 – 300 мг 2 – 3 раза в сутки. | |
| Иммуностимуляторы | Тималин | Повышают активность клеток иммунной системы, усиливая защиту организма от инфекции. | Дозу и режим применения устанавливает лечащий врач. |
| Тимоген | Капли в нос следует использовать ежедневно (1 раз в сутки) в течение 5 – 10 дней. |
Рекомендуемые дозы:
- Детям до 1 года – по 10 мкг (2 – 3 капли).
- От 1 до 3 лет – по 3 – 5 капель.
- От 4 до 6 лет – по 5 – 7 капель.
- От 7 до 14 лет – по 8 – 10 капель.
- Взрослым – по 10 – 20 капель.
- Взрослым – по 1,5 – 3 миллиона Международных Единиц (МЕ) 2 – 3 раза в сутки.
- Детям – доза высчитывается в зависимости от возраста и массы тела.
- Взрослым – по 500 мг 3 раза в сутки.
- Детям – по 5 – 10 мг на килограмм массы тела 2 раза в сутки.
Хирургическое удаление очага инфекции при пародонтите является одним из наиболее радикальных методов лечения. Однако стоит отметить, что хирургическое лечение проводится только в комплексе с местными и общими лечебными мероприятиями.
Хирургическое лечение пародонтита включает:
- Кюретаж (выскабливание). В ходе операции производится удаление очага инфекции в пределах здоровых тканей. Образовавшаяся полость обычно замещается соединительной (рубцовой) тканью и полностью затягивается в течение нескольких недель. После выполнения операции пациенту следует строго соблюдать правила личной гигиены, а также принимать антибиотики в течение последующих 3 – 5 дней.
- Гингивэктомию (удаление края десны). Может назначаться в тех случаях, когда распространение инфекции представляет опасность для жизни пациента. Во время операции производится удаление пораженного края десны, а также очагов инфекции в других тканях пародонта. После операции пациенту также следует соблюдать правила личной гигиены и принимать профилактические дозы антибиотиков.
- Гингивотомию. Суть данной операции заключается в разрезе десны и удалении гнойных образований в глубоких тканях пародонта (то есть в кости). Операция довольно травматичная и поэтому выполняется лишь по строгим показаниям (например, при гнойном абсцессе челюсти).
- Удаление зуба. Производится в случае высокого риска развития системных инфекционных осложнений, а также при невозможности устранения очага инфекции с сохранением тканей зуба. После удаления зуба пациенту может быть установлен зубной протез.
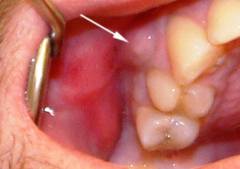
Операция проводится под местным или общим обезболиванием. После обработки полости рта растворами антисептиков производится разрез десны в области воспаления. Зуб, являющийся источником инфицирования, удаляется, после чего вскрывается абсцесс в области челюсти. Производится удаление гнойных масс и омертвевших тканей, после чего полость абсцесса промывается растворами антисептиков (например, фурацилином).
В послеоперационном периоде пациенту назначаются:
- Антибактериальные препараты (цефтриаксон, цефуроксим) – с целью профилактики системного распространения инфекции.
- Наркотические болеутоляющие препараты (морфин, омнопон) – назначаются при сильных болях, так как блокируют передачу и восприятие боли на уровне центральной нервной системы.
- НПВП (диклофенак, нимесил) – с целью уменьшения выраженности воспалительного процесса в области послеоперационной раны.
- Антигистаминные препараты (супрастин, димедрол) – с целью предотвращения развития аллергических реакций в ответ на введение множества медикаментов.
- Местное охлаждение – мешочек со льдом прикладывается на кожу в области поражения на 10 – 15 минут каждый час (холод оказывает определенное обезболивающее действие, а также при охлаждении тканей происходит сужение кровеносных сосудов и уменьшается выраженность воспалительного процесса).
- Физиопроцедуры (УВЧ, электрофорез) – назначаются не ранее, чем через 3 дня после операции.
- Гигиенические мероприятия – полоскание полости рта раствором хлоргексидина 4 – 6 раз в сутки.

При неврите тройничного нерва используется:
- медикаментозное лечение;
- физиотерапия;
- иглорефлексотерапия;
- хирургическое лечение.
| Группа препаратов | Представители | Механизм лечебного действия | Способ применения и дозы |
| Противосудорожные средства | Карбамазепин | Данный препарат изменяет функциональное состояние нейронов таким образом, что их способность к проведению нервных импульсов снижается. Таким образом, уменьшается выраженность и частота возникновения болевых приступов. | Внутрь в начальной дозе 100 – 200 мг 2 раза в день. При необходимости разовую дозу можно постепенно повышать до 400 мг. |
При достижении оптимального обезболивающего эффекта (что обычно наблюдается через 4 – 6 недель лечения) дозу постепенно снижают вплоть до полной отмены препарата.
У некоторых пациентов физиотерапевтические методы позволяют добиться снижения частоты приступов и уменьшения выраженности болей.
Для лечения неврита тройничного нерва применяются:
- Диадинамические токи. Воздействие электрического тока на нервные волокна приводит к угнетению формирования болевых импульсов. Также под действием тока происходит угнетение восприятия болевой чувствительности на уровне головного мозга.
- Электрофорез. Суть метода заключается в воздействии на ткани постоянным электрическим током. Если при этом на зону воздействия нанести лекарственный препарат (например, болеутоляющие средства), электрический ток будет способствовать более глубокому его проникновению в ткани, что повысит эффективность проводимого лечения.
- Магнитотерапия. Воздействие на ткани магнитным полем приводит к улучшению микроциркуляции, уменьшению выраженности отека тканей и устранению болей.
- Флюктуоризация. Суть метода заключается в воздействии на ткани переменными токами различной амплитуды, что обуславливает болеутоляющий, противовоспалительный и трофический эффект (то есть улучшается доставка и использование питательных веществ на уровне нервных волокон и других тканей).

Прогноз при заболеваниях зубов определяется:
- Глубиной и объемом поражения. Чем больше тканей зуба и пародонта вовлечено в патологический процесс, тем сложнее и длительнее будет лечение.
- Временем начала лечения. Чем раньше оно начато, тем более эффективными будут лечебные мероприятия.
- Качеством проводимого лечения. Для максимальной эффективности лечения пациент должен выполнять все предписания врача, а также следить за гигиеническим состоянием полости рта и зубов.
- Общим состоянием организма. Дети, пожилые люди и ослабленные больные хуже поддаются лечению и предрасположены к развитию инфекционных осложнений.
| Заболевание | Примерные сроки излечения и прогноз |
| Кариес на стадии кариозного пятна | После 1 курса реминерализации (15 – 20 дней) признаки заболевания полностью исчезают. Рецидив (возобновление заболевания) может наблюдаться при несоблюдении правил личной гигиены. |
| Поверхностный кариес | Очистка кариозной полости и ее пломбирование может быть произведено уже при первом посещении стоматолога, что приведет к полному излечению. |
| Средний кариес | |
| Глубокий кариес | Если кариозный процесс не затрагивает пульпу зуба, пломбирование также можно выполнить в тот же день, после чего пациент может отправляться домой. При поражении пульпы может понадобиться более длительное лечение. |
| Пульпит | При использовании биологических методов лечение может проводиться в течение 2 – 4 недель. Удаление пульпы зуба и пломбирование образовавшейся полости обычно выполняется в течение 1 дня и не требует дополнительных посещений стоматолога. |
| Периодонтит | Регенерация (восстановление) периодонта происходит довольно медленно, ввиду чего при тяжелом периодонтите, сопровождающемся выраженным повреждением ткани периодонта, полное выздоровление может наступить лишь через 6 – 10 месяцев. В более легких случаях устранение причинного фактора и курс противовоспалительной и антибактериальной терапии может привести к полному излечению в течение 1 – 2 месяцев. |
| Пародонтит | При своевременно начатом и адекватно проводимом лечении полное выздоровление может наступить в течение нескольких недель (при поверхностном пародонтите) или месяцев (при глубоком пародонтите). После хирургического лечения комплексная медикаментозная терапия (местная и системная) продолжается в течение не менее 1 месяца (для профилактики развития инфекционных и других осложнений). |
| Флюс | Если пациенту поставлен диагноз флюса, удаление зуба, ставшего причиной инфекции, производиться обычно в тот же день. В послеоперационном периоде медикаментозное лечение проводиться в течение 2 – 4 недель или дольше (до полного исчезновения признаков воспаления и инфекции и нормализации общего состояния пациента). |
При отсутствии своевременного и квалифицированного лечения прогноз неблагоприятен — могут развиваться различные инфекционные осложнения, вплоть до развития сепсиса (состояния, характеризующегося проникновением гноеродных микроорганизмов в кровь и поражением многих органов и тканей).
Если причина неврита установлена, ее устранение (уничтожение инфекции, удаление опухоли или коррекция костного дефекта) может привести к полному выздоровлению.

Рецептами народной медицины, использующимися при зубной боли, являются:
- Отвар шалфея. Заварить шалфей, процедить и полученным теплым отваром полоскать ротовую полость, при этом стараясь немного держать отвар на стороне больного зуба. Полоскания повторять 3 – 4 раза в час. Интенсивность боли обычно уменьшается через 30 – 40 минут.
- Раствор пищевой соды. В стакане теплой воды необходимо растворить одну чайную ложку пищевой соды и добавить несколько капель йода. Получившимся раствором нужно полоскать ротовую полость 4 – 6 раз в день, что позволяет снизить отек тканей и уменьшить выраженность боли.
- Настой тысячелистника. Для приготовления настоя 100 грамм измельченной травы нужно залить 1 литром горячей воды и охладить при комнатной температуре. Процедить и использовать для полоскания ротовой полости три – четыре раза в день.
- Водка. Для дезинфекции и обезболивания необходимо набрать в рот немного водки и удерживать ее на стороне больного зуба несколько секунд, после чего выплюнуть.
- Прополис. Кусочек прополиса необходимо приложить к болящему зубу. Прополис обладает противовоспалительным действием, в результате чего уже через несколько минут интенсивность боли в области зуба начнет уменьшаться.
- Компресс из лука или чеснока. Мелко измельчить лук или чеснок и перемешать его с солью. Полученную смесь необходимо завернуть в несколько слоев марли и приложить к больному зубу. Благодаря смеси с солью лук с чесноком более эффективно выделяют свои соки, которые воздействую на воспаленный зуб, снижая выраженность болей.
- Эфирные масла. Многие масла обладают противовоспалительным или обезболивающим действием. Наилучшим эффектом обладает масло мяты, кориандра, гвоздики, лаванды, пихты и особенно масло зверобоя. Марлевый тампон необходимо слегка смочить одним из указанных масел и зажать его между зубами на 2 – 4 минуты. Процедуру следует повторять 2 – 3 раза в день.
- Мякоть алоэ. От листа алоэ отрезать кусочек и приложить мякотью к больному зубу. Противовоспалительного действия алоэ часто бывает достаточно для снижения или полного устранения боли.

Зубная боль при беременности может быть обусловлена:
- Кариесом. Кариес характеризуется размягчением и разрушением твердых оболочек зуба (зубной эмали и дентина). Риск развития системных осложнений в данном случае практически отсутствует, однако нелеченный кариес моет осложниться пульпитом, пародонтитом и флюсом.
- Пульпитом. Характеризуется воспалением содержимого полости зуба, богатой кровеносными и лимфатическими сосудами и нервами. Пульпа считается последней преградой между зубной инфекцией и организмом, поэтому ее поражение требует срочного лечения.
- Периодонтитом. Характеризуется воспалением периодонта, окружающего корень зуба. Риск перехода инфекции на кость челюсти и дальнейшего ее распространения по организму при данном заболевании крайне велик.
- Пародонтитом. Характеризуется воспалением окружающих зуб тканей (десны, альвеолярных отростков челюстей и так далее). Поверхностные формы обычно неопасны, в то время как глубокое поражение пародонта может стать причиной удаления зуба.
- Флюсом. Данным термином обозначается гнойное воспаление надкостницы челюсти. Это заболевание всегда сопровождается проникновением бактерий и их токсинов в системный кровоток, поэтому лечение должно проводиться только в условиях стационара.
- Невритом тройничного нерва. Характеризуется болями в области лица, головы и зубов, часто возникающими без какой-либо органической причины.
Большинство антибактериальных и других медикаментов, использующихся для лечения заболеваний зубов противопоказаны беременным женщинам из-за своего пагубного действия на развивающийся плод. Подобрать адекватное и безопасное лечение может только врач после тщательного обследования.
Острый приступ зубной боли при беременности можно временно устранить:
- Индометацином. Противовоспалительный препарат, который можно принимать в течение короткого периода времени в первом и втором триместрах беременности. Благодаря угнетению активности воспалительного процесса позволяет снизить выраженность болей уже через 20 – 30 минут после приема внутрь в дозе 25 мг. Не рекомендуется принимать индометацин в течение более 1 – 2 дней без консультации врача.
- Парацетамолом. Блокирует восприятие боли на уровне центральной нервной системы. Принимать следует по 500 мг 1 – 2 раза в сутки, но не более 1 – 2 дней.
- Калгелем. Данный препарат обладает местным болеутоляющим действием. Обычно он назначается детям во время прорезывания зубов, однако также может использоваться беременными женщинами для уменьшения выраженности зубной боли. Несколько миллиметров геля нужно выдавить на стерильный ватный тампон и нанести на десну в области больного зуба.
- Холодом. Охлаждение тканей приводит к уменьшению чувствительности нервных окончаний, что значительно снижает интенсивность болей. Также болеутоляющее действие холода обусловлено рефлекторным сужением кровеносных сосудов и угнетением воспалительного процесса. При зубной боли мешочек со льдом нужно прикладывать к коже над очагом поражения на 10 – 15 минут.
- Народными средствами. Хорошим болеутоляющим действием обладает прополис, который нужно прикладывать к области больного зуба. Также можно полоскать рот настоем тысячелистника, отваром шалфея или раствором пищевой соды (1 чайная ложка на стакан теплой кипяченой воды).
Особое внимание следует уделить профилактики зубной боли. Беременным женщинам рекомендуется регулярно чистить зубы дважды в сутки, а при наличии кариеса полоскать рот раствором соды или соли после каждого приема пищи.
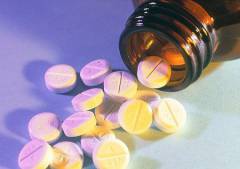
При выборе препарата следует учитывать тот факт, что вызывать заболевания зубов и полости рта могут различные виды микроорганизмов (стафилококки, стрептококки, микоплазмы и другие). Вот почему при каждом конкретном заболевании необходимо исследовать чувствительность патогенных бактерий к действию тех или иных антибактериальных препаратов.
| Группа препаратов | Представители | Механизм лечебного действия | Способ применения и дозы |
| Пенициллины | Бензилпенициллин | Нарушают синтез клеточной стенки бактерий, тем самым, обуславливая их гибель. | Внутримышечно или внутривенно в дозе 2 – 10 миллионов Единиц Действия (ЕД) в сутки (дозу следует разделить на 4 – 6 введений). |
| Амоксиклав | Внутрь по 250 – 500 мг 2 – 3 раза в сутки в течение 10 – 14 дней. | ||
| Цефалоспорины | Цефтриаксон | Внутримышечно по 1 грамму 2 раза в сутки. | |
| Цефуроксим | Внутривенно или внутримышечно по 750 мг каждые 8 часов. | ||
| Линкозамиды | Клиндамицин | Угнетает синтез белковых компонентов бактерий, тем самым, делая невозможным процесс их дальнейшего размножения (то есть оказывает бактериостатическое действие). | Внутрь 3 раза в день после еды:
|
| Макролиды | Эритромицин | В низких дозах блокируют синтез белков бактерий, оказывая бактериостатическое действие. В больших дозах способны вызывать гибель бактерий (то есть оказывать бактерицидное действие). | Внутрь по 250 – 500 мг 3 – 4 раза в день после еды. Курс лечения составляет 1 – 2 недели. |
| Кларитромицин | |||
| Аминогликозиды | Неомицин | Также нарушают процесс синтеза белков в бактериях посредством угнетения активности их внутриклеточных структур (30S – субъединицы рибосом). | Принимать внутрь:
Курс лечения не более 7 дней. |
| Стрептомицин | Внутримышечно в дозе 500 мг 2 – 4 раза в сутки. |
Важно помнить, что применение антибиотиков до обращения к врачу уменьшает выраженность клинических проявлений заболевания и затрудняет процесс диагностики, что может стать причиной неправильно назначенного лечения.

При зубной боли полость рта можно полоскать:
- Раствором соды. Сода оказывает противовоспалительное действие и снижает отек пульпы. В результате уменьшается раздражение нервных окончаний и, тем самым, снижается болевое ощущение. Кроме этого, раствор соды оказывает бактериостатическое (замедляет рост бактерий) и бактерицидное (убивает бактерий) действие, что также приводит к снижению воспаления пульпы. Для приготовления раствора в стакан теплой кипяченой воды нужно добавить чайную ложечку пищевой соды и хорошо перемешать до полного ее растворения. Готовым раствором нужно полоскать рот в течение 10 – 20 секунд, после чего раствор выплюнуть и повторить процедуру 2 – 3 раза. Полоскания необходимо проводить 3 – 4 раза в день, обязательно после еды и перед сном. После полоскания ничего не кушать в течение минимум 1 часа.
- Солевым раствором. Для приготовления раствора 1 чайную ложку соли нужно растворить в стакане теплой воды. Полоскание проводится так же, как и при использовании раствора соды. Соль убивает бактерии в полости рта и уменьшает их разрушающее действие на больной зуб.
- Раствором хлоргексидина. Оказывает хорошее бактериостатическое и бактерицидное действие. Для полоскания полости рта можно применять только водный 0,05% раствор. Полоскание необходимо проводить в течение не менее 1 минуты. После полоскания на поверхности зубов сохраняется тоненькая пленка, которая препятствует размножению бактерий в течение нескольких часов после полоскания (вот почему крайне важно полоскать ротовую полость не ранее, чем через 30 – 60 минут после еды, а также ничего не кушать в течение часа после полоскания).
- Травяными отварами. Готовятся отвары из лекарственных трав, которые обладают противомикробным действием (трава тысячелистника, ромашки, шалфея, календулы или мяты). Для приготовления отвара необходимо в 200 мл воды добавить 20 г лекарственной травы, довести до кипения и охладить при комнатной температуре. Процедить и использовать в теплом виде 3 – 4 раза в день. После полоскания рта также не рекомендуется принимать пищу или жидкости в течение 1 – 2 часов.
источник