Что покажет УЗИ коленного сустава? Сейчас разберемся в этом вопросе. Но сначала расскажем вкратце про саму процедуру.
УЗИ является общеизвестным методом исследования. Оно позволяет провести диагностику каких-либо органов человеческого организма. Это абсолютно безболезненный способ обнаружения различных заболеваний. Данный метод широко используется в медицине, так как он очень простой и не требует сложной подготовки перед проведением. Однако для постановки диагноза УЗИ считается очень информативным способом.
Суть исследования состоит в том, что ультразвуковые волны распространяются по организму и, отображаясь, дают возможность увидеть картинку происходящего внутри процесса.
Что покажет УЗИ коленного сустава человека? Структура коленного сустава является довольно сложной. Помимо этого, на него возложены существенные нагрузки, которым он подвергается ежедневно.
К ним относятся ходьба, бег, поднятие по ступенькам, спускание с лестницы, приседание и прочие. В связи с каждодневной нагрузкой данный орган подвергается изнашиванию и может выйти из строя. Если нарушения в работе коленного сустава будут выявлены на ранней стадии, то лечение будет более простым и быстрым.
Что покажет УЗИ коленного сустава?
- Кости сустава.
- Хрящи.
- Связки.
- Мышцы сустава.
- Сосуды.
- Синовиальную жидкость сустава.
В зависимости от того, что покажет УЗИ, врач может диагностировать такие заболевания, как:
- Остеоартроз.
- Артроз колена.
- Артрит, синовит, тендинит.
- Заболевание, связанное с мениском.
- Различные повреждения связок, например, растяжение.
- Перелом, как открытый, так и закрытый.
- Врожденные нарушения работы коленного сустава.
- Различные новообразования.
С помощью допплерографии можно увидеть нарушения, связанные с кровотоком и сосудами сустава.
Кому можно назначать УЗИ коленного сустава? Что показывает у ребенка данное исследование? УЗИ коленного сустава не имеет возрастных ограничений по каким-либо противопоказаниям. Поэтому данное обследование может быть назначено как пожилым людям, так и маленьким деткам.
Существует несколько основных направлений назначения УЗИ коленного сустава. Во-первых, данную процедуру проходят люди, с целью диагностирования каких-либо болезней коленного сустава. Во-вторых, такой метод исследования часто используют для обследования состояния организма спортсменов. Это необходимо делать для того, чтобы выяснить профессиональную пригодность человека перед соревнованиями либо посмотреть состояние его организма при тяжёлых физических нагрузках.
Существует категория спортсменов, которые попадают в зону риска повреждений коленного сустава, а именно: горнолыжники, гимнасты, фигуристы, конькобежцы и прочие. Особенно рекомендуется проводить ультразвуковое исследование коленного сустава детям, которые занимаются этими видами спорта. УЗИ покажет, нужно ли продолжать заниматься спортом профессионально, или нет.
Что покажет УЗИ коленного сустава и какие нарушения в его функционировании можно выделить посредством данного исследования? Когда человек приходит на данное обследование, он имеет направление от своего лечащего врача. В нем уже написан предположительный диагноз пациента.
Также рекомендуется взять на УЗИ результаты других обследований, если их проходил пациент. В зависимости от того, какое направление выписано человеку, такое обследование будет сделано посредством УЗИ. Здесь речь идёт о полном ультразвуковом исследовании коленной чашечки, либо ее части.
Какие патологии могут быть выявлены посредством УЗИ коленного сустава? Что показывает данное исследование?
- Какие контуры имеет сустав: ровные или нет.
- Какой внешний вид имеет кость. А именно: однородный, равномерный, утолщенный или источенный.
- В норме ли синовиальная жидкость. Она может иметь разные состояния, такие как снижение ее количества или повышение. Также данная жидкость у исследуемого может находиться в норме.
- Исследуется состояние синовиальной суставной жидкости посредством УЗИ коленного сустава. Что показывает? Она может быть с нитями или хлопьями, однородная или неоднородная. Также данная жидкость может быть без каких-либо включений.
- Исследуется, в каком состоянии находится хрящевая ткань. А именно: ее контуры, истонченность и толщина.
- Посредством УЗИ можно определить состояние суставной щели. Она может быть сужена, расширена или находиться в нормальном состоянии.
- Присутствуют или нет в коленном суставе свободные тела.
- Проводится исследование мениска.
Также посредством УЗИ можно увидеть:
- В каком состоянии находится надколенник.
- Присутствует ли бурсит или выпад.
- В каком состоянии находятся связки и сухожилия коленного сустава, а также мышцы.
- Есть ли киста Беккера.
- Присутствие каких-либо нарастаний или других изменений, связанных с бедренной и большеберцовой костями.
Преимуществом ультразвукового исследования является то, что результат обследования пациент может получить спустя пять минут после процедуры. На основании результатов УЗИ врач, который дал направление на данную процедуру, может подтвердить предварительный диагноз либо опровергнуть.
При обращении пациента в районную поликлинику ультразвуковое исследование делается бесплатно по направлению врача. Но не исключаются случаи, когда человек обращается в частное медицинское учреждение для обследования. Об этой теме стоит поговорить отдельно.
В частной клинике все услуги предоставляются платно. Но стоит сказать, что УЗИ не относится к дорогому обследованию. Стоимость его проведения является вполне доступной. Перед проведением процедуры пациенту не нужно готовиться, нет никаких специальных рекомендаций.
Преимущества проведения УЗИ коленного сустава в платном пункте заключается в том, что он оснащён всем необходимым. А именно: тапочками или бахилами, салфетками и другими предметами, которые могут понадобиться в ходе проведения УЗИ.
Существуют специальные центры УЗИ. Они укомплектованы современным оборудованием, поэтому в них созданы все условия для комфорта пациентов и проведения УЗИ коленного сустава.
Зачем выбирать центр с современным оборудованием? Ценовая политика медицинских учреждений колеблется, в зависимости от региона страны. На стоимость одной процедуры УЗИ влияют такие факторы, как качество оборудования, на котором проводится исследование, уровень мастерства специалистов.
Врачи высокого уровня работают на новейших аппаратах, которые позволяют более детально рассмотреть внутренние органы человека. В среднем цена на УЗИ коленного сустава составляет от 600 до 1500 рублей.
Разница оборудования играет существенную роль в диагностике патологий коленного сустава. Современная аппаратура позволяет видеть трехмерное цветное изображение и диагностировать патологические процессы на ранней стадии. Данный факт считается очень важным, потому что, чем раньше поставлен диагноз, тем лучше.
Теперь вы знаете, что такое УЗИ коленного сустава, показания к проведению мы назвали. Надеемся, что информация в статье была вам полезна.
источник
При обращении пациента к врачу с жалобами на проблемы функционирования или на боли в коленях его обычно направляют на УЗИ коленного сустава. Что показывает это исследование, больной представляет себе слабо, вынужденный полностью доверять медперсоналу. Поэтому доктора преодолевают некоторое сопротивление со стороны пациента, уверенного, что подобное изучение является лишним, а то и вредным для организма.
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
УЗИ коленного сустава – метод визуализации неинвазивного характера. Это означает, что проникновения внутрь плоти обследуемого не требуется ни в малейшей степени, и нарушения целостности телесных покровов организма не понадобится.
Для изучения причин возникшего у больного дискомфорта особенно ценно то, что показывает УЗИ коленного сустава практически все его составляющие. А это дает врачу возможность составить исчерпывающую клиническую картину, оценить качество функционирования разных структур, входящих в коленный сустав, и обнаружить ряд патологических изменений. УЗИ коленных суставов дает возможность исследовать:
- целостность сухожилий, наличие/отсутствие в них воспалений;
- качественное состояние связок;
- присутствие в суставных хрящах дегенеративных изменений;
- мышечные патологии;
- мягкие ткани, находящиеся в непосредственной близости от сустава.
Методом УЗИ может быть обнаружено патологическое сосудистое разрастание (неоваскуляризация), с легкостью определяется тендинит (он же «колено прыгуна»), причем на самых ранних стадиях.
Методик изучения коленного сустава на текущий момент известно много. Однако чаще предпочтение отдается УЗИ суставов, что показывает его универсальность и надежность выдаваемых исследованиями результатов. УЗИ, с точки зрения врачей и пациентов, имеет несколько преимуществ перед другими аппаратными методами:
- абсолютная безболезненность, что во время острого периода заболевания особенно актуально: пациент и так испытывает интенсивные неприятные ощущения и старается избегать дополнительных болей;
- безопасность: у методики нет никаких противопоказаний. УЗИ можно делать при наличии серьезных хронических заболеваний, включая и онкологические. Оно не повредит вынашиваемому плоду, так что используется для обследования беременных; не имеет возрастных ограничений и может применяться как в отношении новорожденных, так и в отношении пожилых пациентов;
- на проведение обследования требуется минимум времени, а результат получается (и изучается) сразу же. При развитии ряда заболеваний такая мобильность становится бесценной;
- для проведения УЗИ не нужна никакая подготовка, так что его можно провести в любой момент;
- в сравнении со многими другими методиками УЗИ стоит относительно недорого – от 600 до 2000 рублей, в зависимости от зоны проведения обследования.
Недостаток методики — трактовать увиденное должен опытный врач. Но такое замечание касается всех направлений медицины — от диагностики до терапии и даже «примитивного» массажа.
Чтобы УЗИ коленного сустава было наиболее информативно, обследование проводится в нескольких проекциях. Обычно – в двух; какие из четырех имеющихся позиций потребуются, решает специалист:
- позиция спереди. Пациент лежит на кушетке, вытянув пострадавшую конечность. Такой доступ дает возможность оценить состояние всех элементов четырехглавой мышцы, надколенных связок, суставных сумок, переднего заворота, жировой клетчатки;
- медиальный, то есть боковой доступ. В такой позиции исследуют мениск и суставную капсулу, внутренние боковые связки, что важно при развитии многих патологий коленного сустава. Данные снимаются в положении лежа на спине, ноги тоже должны быть выпрямлены, но датчик проходит по внутренним поверхностям в продольном направлении. Эта проекция снимается, когда требуется исследовать гиалиновый хрящ и крупные кости; она позволяет оценить уровень жидкости в суставах;
- следующая позиция обеспечивает латеральный доступ. Для этого исследования пациент должен согнуть ногу в колене под острым углом. В таком положении изучаются связка, проходящая снаружи, бедренная фасция снизу, мениск с наружной стороны, сухожилия и капсула сустава, на этот раз сбоку. Как раз с таким доступом возникают проблемы, если пациенту вследствие острых болей или ограниченной подвижности трудно сгибать колено. Иногда для получения информации врачу приходится назначать повторное обследование, когда острые проявления заболевания будут сняты;
- последняя позиция направлена на изучение сосудисто-нервного пучка. Он располагается в подколенной ямке, так что пациент укладывается на кушетку на живот. Доступ сзади обеспечивает также возможность обследовать обе головки икроножных мышц, мениски с заднего ракурса, прилегающую мускулатуру и крестообразные связки.
При отсутствии патологий УЗИ коленных суставов показывает ровные поверхности всех компонентов сочленения, с четкими границами, без выступов, разрывов и новообразований, к которым относятся и отечные области. Хрящ имеет однородную структуру, а синовиальная оболочка – завороты в виде гармоничных структур складчатого характера.
При патологиях визуализируются изменения, что показывает УЗИ коленного сустава со 100-процентной гарантией:
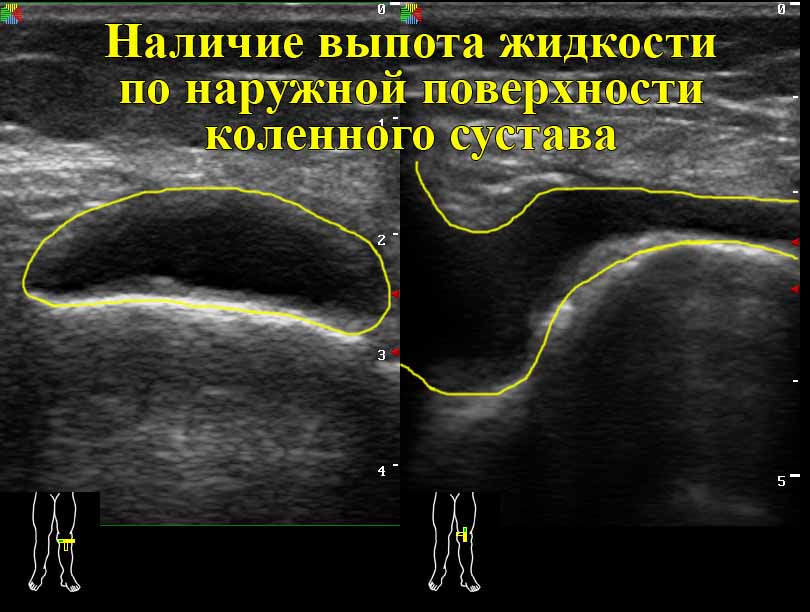
- наличие жидкости в суставных карманах и полости сочленения свидетельствует о развитии бурсита, артрита, гемартроза либо синовита. В этом случае потребуется забор жидкости на предмет обнаружения гнойных образований;
- инородные тела в суставе позволяют предположить наличие костного нароста, чьими обломками они могут быть, либо внутрисуставный перелом;
- поражение связок проявляется изменением их структуры, размера, толщины, нарушением целостности.
О многом специалисту скажут гипертрофия жировых тканей, патология их структуры, нестандартные контуры хряща, аномальное состояние всех прочих составляющих сустава. Любые новообразования на экране также прекрасно просматриваются.
В список преимуществ УЗИ можно внести и выдаваемый сразу после обследования подробный вывод. Конечно, сам пациент многое в нем может не понять: медицинская терминология трудна для восприятия не специалистом. Зато лечащий врач сразу же разберется в особенностях заболевания и сможет назначить наиболее эффективный курс терапии. Возможно – после консультации с другими узкими специалистами, если у пациента имеются системные хронические патологии.
Очень часто пациенты сомневаются в показательности и достоверности ультразвукового исследования, спорят с врачом, настаивая на других методиках аппаратных обследований. Чаще всего дискуссия касается вопроса, что лучше: УЗИ или рентген коленного сустава. Рассмотрим достоинства и недостатки обоих способов исследования.
Считается во многом устаревшей методикой, но полностью сбрасывать рентген со счетов рановато. Еще не так давно он считался самой надежной методикой подтверждения диагноза «артроз». Рентгенография базируется на регистрации энергии рентген-лучей, оставшейся после прохождения через объект исследования. В максимальной степени они поглощаются как раз костной тканью, так что на снимке станут отчетливо видны все изменения в ней.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Однако выбирать, рентген или УЗИ коленного сустава больше всего подходит, должен все-таки медик. Ведь заболевание может затронуть вовсе не кость, а более «нежные» ткани, которые при рентгенографии просматриваются куда хуже, а то и вовсе в ней не отражаются. Если колено повреждено в результате ушиба, вывиха или другой физической травмы, во многих случаях бывает достаточно и рентгеновского снимка. Но если произошло повреждение связки, мышцы, сухожилия или суставной сумки, то рентгенография этого не покажет. Конечно, можно сначала сделать снимок, а при его не информативности обратиться к УЗИ. Но к чему тратить время и деньги зря? Лучше уж довериться мнению специалиста и сразу пройти обследование, которое позволит поставить диагноз с первого раза.
Кроме того, рентгеновское излучение остается довольно опасным для организма. Исследование с его помощью противопоказано детям до 12 лет, беременным, онкобольным, пожилым людям, пациентам с диагнозом «остеопороз». Да и здоровому человеку рентген-лучи совсем не полезны. Так что к такому обследованию стоит прибегать только в случае, если повреждения кости однозначны, и нужно лишь уточнить их локализацию, степень поражения и направление смещения.
Еще один камень преткновения – что лучше, МРТ или УЗИ коленного сустава. Разберемся с МРТ на понятийном уровне.
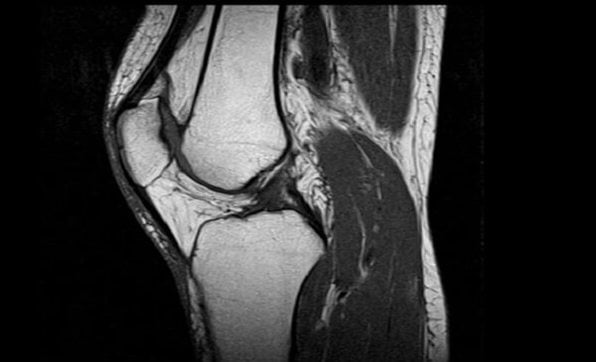
Магнитно-резонансная томография основана на использовании волн магнитной и радио-природы (из короткого диапазона). Томограф создает магнитное поле, которое формирует из протонов водородных атомов пучок радиоволн. Под его воздействием протоны молекул тканей нашего организма генерируют «ответный» сигнал. Он принимается другим узлом томографа, передается на подсоединенный компьютер и переводится им в графическое изображение исследуемых структур.
Само изучение считается безвредным. Однако безопасность, если говорить беспристрастно, относительна. Что лучше, УЗИ или МРТ коленного сустава, должно озаботить тех, у кого в теле имеются имплантаты из металла: они сбивают сигнал и делают картину недостоверной. Если проводится МРТ-исследование мозга, например, могут помешать даже металлические зубные коронки.
Второй нюанс: капсула, куда помещается исследуемый пациент, довольна тесна. Те, кто страдает клаустрофобией, не в состоянии выдержать время, требующееся для снятия информации. А тут на подходе и третий пункт: в отличие от УЗИ на МРТ-исследование требуется около получаса, а в некоторых случаях времени уходит больше.
Отнюдь не всем пациентам показана МРТ. От нее нужно воздерживаться беременным на всех сроках вынашивания, людям с психическими расстройствами, причем даже с такими, которые не относятся к серьезным (достаточно вспомнить клаустрофобов, диагноз которых – скорее личная особенность, чем отклонение, на которое стоит обращать внимание).
А самое главное – целесообразность. Перед направлением на УЗИ или МРТ коленного сустава решать, что лучше, должен врач. Однако не все медики достаточно совестливы для того, чтобы не попытаться послать на дорогое обследование. А МРТ стоит в разы больше, чем УЗИ. Но послойная визуализация тканей при диагностировании артроза, бурсита, всех артритов и прочего абсолютно излишня. Ту же информацию предоставит УЗИ, только за гораздо более скромные деньги.
С другой стороны, на проведении МРТ нередко настаивают сами пациенты, уверенные в том, что более точной методики диагностики не существует. Сами врачи точно знают, что магнитно-резонансная томография нужна лишь в предоперационном периоде, когда требуется уточнение локализации ранее установленной патологии. Обычно в ней есть нужда после травм или при обнаружении новообразований.
Если обнаружено заболевание коленного сустава, но не установлена ни протяженность патологии, ни его конкретная локализация, ни степень васкуляризации (появления новых, «не запланированных» природой сосудов), никакого диагностического преимущества МРТ не обеспечивает. Тот же гонартроз, осложненный вторичным синовитом, диагностируется обычным УЗИ, причем со всеми подробностями. А обходится исследование значительно дешевле – за проведение МРТ меньше 3,5 тысяч рублей с вас не возьмут даже в самой бюджетной клинике.
Если ориентироваться на европейскую практику, можно с удивлением констатировать: так просто на МРТ не попадешь. Для такого обследования нужно врачебное заключение. И его дают только в действительно требующих такого исследования случаях. Да и тратить 600 евро просто так французы или немцы особо не торопятся: их вполне устраивает УЗИ.
По отзывам медиков, новейшие (и набравшие неожиданную популярность) диагностические методики преимущественно призваны облегчить работу хирургов. То же послойное сканирование (магнитно-резонансная либо компьютерная томографии) дает возможность максимально точно оценить операбельность пациента и спрогнозировать результаты хирургического вмешательства при артроскопии или эндопротезировании.
Если же говорить о консервативном лечении, то лучше все же довериться уже знакомому, информативному, безопасному и универсальному УЗИ. По этому показателю можно оценить профессионализм сотрудников клиники, в которую вы обратились. Если вас направляют на рентгенографию без обследования предшествовавших травм, этого слишком мало. Так что вы имеете дело либо с медиками-консерваторами, либо с равнодушием, либо с низким профессиональным уровнем. Если вас отправляют на МРТ, даже не установив причину возникших в колене болей (или ограниченности в функционале), вас пытаются «развести» на лишние деньги.
Однако и сильно полагаться на подобный критерий не стоит. Назначение и МРТ, и рентгена могут быть вполне обоснованы. Возможно, травматолог подозревает трещину в коленной чашечке и должен удостовериться в предположениях. А может быть, ваши суставные проблемы дошли до момента, когда без оперативного вмешательства не обойтись – и врач пытается определить подготовленность пациента к встрече с хирургом.
Задача любого, у кого начало хрустеть, болеть или опухать колено – найти клинику, которой можно полностью доверять. И тогда не придется самому мучительно решать, что лучше, УЗИ или МРТ коленного сустава – врач даст грамотные и нужные рекомендации.
источник
При возникновении проблем в коленном суставе требуется провести инструментальное обследование. Невольно люди задаются вопросом, что сделать, УЗИ коленного сустава, или лучше рентген. При болезнях опорно-двигательного аппарата обычно прибегают к УЗИ, КТ, МРТ или рентгену. Выбор метода определяет врач в зависимости от результатов физикального обследования. По частоте назначения лидирует рентген колена. При необходимости делают УЗИ.
Всегда ли однозначны эти два метода диагностики? Какие преимущества у каждого из них? Чем отличаются результаты УЗИ от рентгена? Разберём эти вопросы.
Аппараты УЗИ регистрируют отражённые от органа ультразвуковые волны. Современная аппаратура нового поколения с трёхмерной визуализацией расширила возможности УЗИ при выявлении патологии связок, суставной сумки, сухожилий и окружающих периартикулярных тканей. К этому методу исследования прибегают при таких симптомах, как боль, отёчность, хруст и утомление в колене. Ультразвуковое исследование безболезненно и не требует специальной подготовки пациента к сеансу. Методика проведения процедуры:
- пациента располагают на кушетке;
- область колена смазывают гелем, который проводит ультразвуковые волны;
- датчиком проводят исследование в различных ракурсах области обоих колен.
Используя датчики высокого разрешения, получают информативное изображение мягких тканей, суставной сумки и поверхностей. Изображение переносят на монитор компьютера. При необходимости снимок сохраняют на компакт-дисках или флеш-картах. Расшифровку снимка делает врач функциональной диагностики.
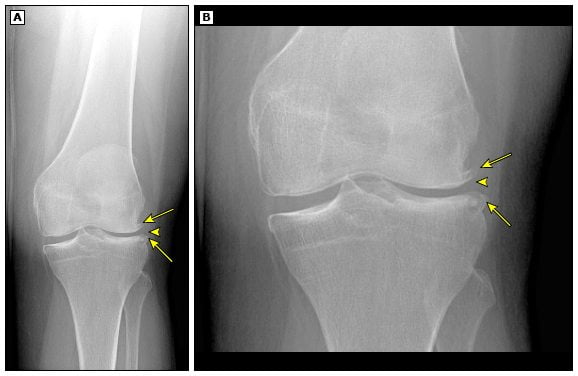
Рентгеновские лучи обнаруживают патологию костей и внутрисуставного хряща. Для достоверности исследования делают снимок в 4 проекциях: боковой, прямой, тангенциальной и чрезмыщелковой.
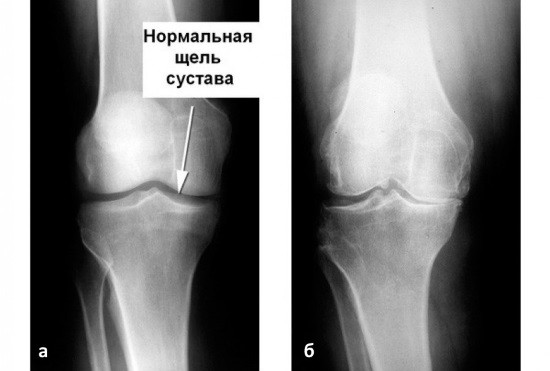
На снимке здорового колена видны суставные поверхности бедренной и большеберцовой кости, а также мениск на боковом снимке. Если на прямой рентгенограмме суставная щель смотрится так, как будто между поверхностями ничего нет, то это нормальное состояние, потому что хрящи плохо задерживают рентгеновские лучи.
При патологии рентген выявляет:
- остеопороз;
- поражение суставного хряща диагностируетсяпо истончению или утолщению суставных замыкательных пластинок;
- остеоартроз;
- бурсит;
- артрит;
- смещение костей после травмы;
- вывих;
- опухоль.
Рентген колена делают при таких симптомах:
- покраснение сустава;
- боль в колене с повышением температуры;
- отёчность;
- деформация.
Рентген нельзя проводить часто. При значительном ожирении рентгеновские лучи иногда не в силах выявить костную и хрящевую патологию. Наличие внутрисуставных болтов и стержней является противопоказанием для рентгена.
При выборе метода инструментальной диагностики врач ориентируется на характер подозреваемой патологии после физикального обследования и анамнеза. В недавнем прошлом рентген являлся стандартом диагностики для артроза и перелома костей, формирующих коленный сустав. Несмотря на новейшие технологии, рентгенография не теряет своих позиций в области исследования костной патологии опорно-двигательного аппарата.
Применение цифровой диагностики уменьшает лучевую нагрузку и улучшает качество рентгенограммы, что положительно сказывается на диагностике заболеваний. Однако часто проводить такое исследование нельзя.
На рентгенограмме можно увидеть только кости и суставные поверхности.
Но визуализировать мышцы, суставную сумку, хрящи и сухожилия нельзя. Применение ультразвукового исследования более информативно.
УЗИ показывает следующие заболевания и изменения структуры сустава:
- повреждение связок;
- истончение хрящевой ткани;
- артрит;
- отёки мягких тканей;
- ушибы сустава;
- деформацию полости сумки;
- повреждение коллатеральных связок коленного сустава;
- артроз;
- деформации и травмы мениска;
- жидкость в полости сустава;
- инородное тело в суставе.
В отличие от рентгеновского исследования, ультразвуковое исследование позволяет измерить суставную щель и толщину хряща. При исследовании колена оценивается количество синовиальной жидкости и локализация наибольшего скопления в заворотах сумки. Эта информация важна для оперирующего хирурга. Методом УЗИ можно обнаружить патологические очаги малых размеров, что позволяет выявить заболевание в раннем периоде. Преимуществом УЗИ перед рентгеном является то, что проводить его можно часто, что позволяет контролировать результаты лечения.
Простота, доступность и безвредность УЗИ – преимущества для широкого применения метода в диагностике заболеваний суставов. Поэтому ультразвуковое исследование применяется в детской практике. Кроме того, этот метод вполне доступен по цене. Ультразвуковое оборудование имеется во всех медицинских учреждениях.
Поражение костной и хрящевой ткани требует рентгенологического обследования, потому что даёт более точный результат. Если в процесс вовлечены связки, суставная сумка, сухожилия и мышцы, врач предпочитает назначать УЗИ.
В итоге мы пришли к выводу, что в диагностике заболеваний коленного сустава применяются оба метода. Каждый из них имеет свои преимущества в зависимости от характера патологии. Для выявления костных изменений применяют рентген. В случае поражения мягких тканей и полости суставной сумки предпочтительнее делать УЗИ.
источник
Одно из самых крупных сочленений скелета, коленный сустав, обладает сложным строением и выполняет множество функций. Ежедневно он выдерживает большие нагрузки, следствием которых нередко становится боль в коленном суставе, интенсивность и характер которой зависят от вызвавшей ее патологии.
Болезненные ощущения в той или иной мере испытывал каждый человек, и, столкнувшись с ними, задумывался, почему болят колени.
Боль может быть результатом незначительного ушиба и пройти сама по себе или же сигнализировать о начале деструктивно-дегенеративных процессов в сочленении.
Если колено опухло и болит, сустав при движении щелкает, а неприятные ощущения не проходят, нужно обратиться к врачу. Чтобы разобраться в проблеме, врач назначит анализы и диагностические исследования: рентген коленного сустава, УЗИ, МРТ коленного сустава, денситометрию, КТ коленного сустава. Получив результаты обследования, специалист поставит диагноз и расскажет, что делать когда болят колени.
Своевременно начатое лечение позволит облегчить состояние пациента, избавить его от боли, замедлить развитие деструктивных процессов и сохранить подвижность сочленения.
Патологии коленного сочленения нуждаются в тщательном дифференцировании, поскольку обладают схожей симптоматикой. Многие пациенты жалуются, что сустав отекает, при движении слышны щелчки и хруст, болит колено при сгибании. Дискомфорт может появиться в любом возрасте, даже ребенок может пожаловаться, что у него болит колено при разгибании. Нельзя заниматься самолечением — это может привести к смазыванию симптомов и усугубить развитие патологии.
Колено может заболеть в любом возрасте и в любой момент. При этом боль может быть постоянной или периодической, иметь различный характер и локализацию. У многих людей болит колено при приседании на корточки. В этом случае причиной дискомфорта может выступать растяжение связок или дегенеративно-дистрофические заболевания.
Если при приседании слышен хруст, который не сопровождается болью, можно говорить о физиологической причине: гипермобильность сочленения, трение сухожилий и связок внутри него. Если приседания сопровождаются болями в коленках, лучше снизить нагрузки, особенно это относится к людям с избыточным весом.
Если у молодой мамочки болят колени после родов и у нее до беременности не диагностировались болезни суставов, причина, скорее всего, носит физиологический характер. Причиной боли может стать вызванное беременность изменение осанки, недостаток кальция, размягчение связок под действием гормона релаксина, большие нагрузки. Чаще всего боль в коленках после родов является естественным процессом и проходит в течение ближайшего месяца.
Если у спортсменов болят колени после тренировки, необходимо уделить больше внимания разминке, тщательнее проработать технику выполнения упражнений, а также на некоторое время уменьшить силовые нагрузки.
Нередко люди отмечают, что болят колени после бега. В этом случае нужно увеличивать нагрузку постепенно, а тучным людям желательно вообще отказаться от бега, который в их случае вреден для коленных суставов.
Довольно часто ноющая боль в коленном суставе чувствуется после тяжелого рабочего дня, физических нагрузок и бега, иногда болит под коленом спереди. Но постепенно пациенты жалуются на постоянный характер болевого синдрома, что свидетельствует об усилении патологических процессов и служит основанием для обращения к врачу.
Если колени хрустят и болят, то нужно обращаться к врачу. В случае, когда вы не знаете, к какому врачу идти, лучше всего пойти к терапевту. Он проведет первичное обследование, возможно, назначит МРТ коленного сустава и направит к узкому специалисту: травматологу, хирургу, ревматологу, ортопеду, невропатологу.
Основанием для обращения к врачу могут служить следующие признаки:
- ноющая боль в коленках на протяжении месяца;
- периодически возникающие резкие боли;
- боли после физических нагрузок;
- сустав при движении щелкает и хрустит;
- болит колено при разгибании и сгибании;
- отечность или изменение формы сочленения;
- ограничение подвижности сустава.
Заболевания, охватывающие патологии коленного сочленения имеют схожую симптоматику, наиболее ярким и характерным проявлением которой является болевой синдром. При этом этиология, механизм развития патологии и лечение в каждом случае кардинально отличаются.
Только тщательное обследование поможет понять, почему болят суставы и распухло колено, и выяснить причину болевого синдрома. Чтобы установить точный диагноз и назначить лечение, врач осматривает пациента, собирает детальный анамнез, назначает анализы, в том числе ревмопробы и биохимию крови, и диагностические исследования:
- рентген коленного сустава;
- артроскопию;
- УЗИ;
- МРТ коленного сустава;
- денситометрию;
- КТ коленного сустава.
Когда болит колено при ходьбе по лестнице и при других патологиях сочленения чаще всего проводится рентген. Но это устаревший и неинформативный метод диагностики. Рентгенография не дает возможности выявить начальную стадию заболеваний – она диагностирует патологии на этапах, приведших к выраженным поражениям костных элементов. Помимо этого, на рентгеновском снимке не видны хрящи, поэтому невозможно судить о патологиях менисков и степени поражения гиалиновых хрящей.
Наиболее современным и информативным методом диагностики служит томография: магниторезонансная и компьютерная. Она позволяет получить наглядное изображение всех элементов сочленения, оценить их целостность, степень развития патологических процессов и понять, почему болит колено при разгибании.
Еще одним безболезненным и безопасным методом исследования служит ультразвуковая диагностика. Итак, что показывает УЗИ коленного сустава: состояние сухожилий, связок, мышц, менисков, гиалиновых хрящей, количество синовиальной жидкости, контуры сочленения и его деформацию.
Денситометрия (ультразвуковая и рентгеновская) позволяет получить точные данные о минеральной плотности костной ткани и является очень полезным методом для диагностики и лечения остеопороза.
Артроскопия является малоинвазивным хирургическим вмешательством. Она выполняется с помощью артроскопа, который вводится в полость сочленения через разрез и позволяет визуально оценить его состояние.
По статистике, именно коленное сочленение является лидером по количеству заболеваний среди суставов человека, и все пациенты хотят узнать, почему болят колени. У большинства людей они болят в результате травм и возрастных изменений.
Гораздо реже диагностируются воспалительные и врожденные заболевания. Иногда причиной болевых ощущений служит защемление нервных окончаний.
Итак, если у вас болят колени, причина может быть следующая:
- воспаление структур сустава;
- дегенеративно-дистрофические заболевания;
- травмы.
Это может быть воспаление элементов сочленения и околосуставных тканей. Природа воспаления может быть инфекционной или аутоиммунной. В этом случае главенствующую роль играет правильная диагностика, поскольку, исходя из причины воспаления, будет выбираться тактика лечения, которая кардинально отличается.
Признаки воспалительного процесса:
- Пульсирующая боль, сопровождающаяся чувством распирания, высокой и средней интенсивности. Боль возникает остро, не связана с физической нагрузкой, усиливается по ночам.
- Отек сочленения, из-за которого болит колено при сгибании.
- Покраснение кожи в области сустава и местная гиперемия.
- Общее недомогание, слабость, повышение температуры.
Воспалительные заболевания коленного сочленения:
- инфекционный артрит;
- ревматоидный артрит;
- реактивный артрит;
- синовит — воспаление суставной капсулы;
- бурсит — воспаление сумок и заворотов суставной капсулы;
- тендинит — воспаление связок;
- менископатия — воспаление менисков;
- киста мениска, при которой болит под коленом сзади.
Травмы коленного сочленения отличаются тяжестью, характером и локализацией. Для всех видов повреждений характерен болевой синдром разной степени интенсивности, максимальное значение которой фиксируется в момент травмирования. В дальнейшем боль уменьшается, но при движениях возобновляется.
Довольно часто именно вследствие травм болят колени у подростков, поскольку они ведут активный образ жизни и много двигаются. Как правило, врач сразу же диагностирует травматическое повреждение. Но для того чтобы установить его вид и характер, потребуется проведение функциональных диагностических тестов и исследований: КТ коленного сустава, УЗИ, рентгенографии, МРТ коленного сустава.
- ушиб мягких тканей;
- растяжение или разрыв связок;
- вывих коленного сочленения;
- разрыв капсулы сустава;
- перелом костей сочленения;
- повреждение менисков.
Они является наиболее распространенными при жалобах на хронический болевой синдром в коленях. Деформирующий артроз коленного сочленения (гонартроз) выступает самой частой причиной болей и диагностируется более чем в 50% случаев, особенно у пожилых пациентов. Это происходит из-за возрастных особенностей организма: замедляются обменные процессы, изнашиваются гиалиновые хрящи, присоединяются дополнительные патологии.
Характерным отличием гонартроза служит длительное и постепенное развитие. Изначально в состоянии покоя колено не болит, однако человек испытывает дискомфорт после долгой ходьбы, сидения на корточках, подъема по лестнице. Потом пациенты жалуются, что болит коленный сустав после физических нагрузок, ноет в конце рабочего дня, после приседаний болят колени, но в покое боль проходит.
По мере развития заболевания суставные хрящи сильнее разрушаются, болевой синдром усиливается, становится постоянным, часто беспокоит ночью, при движении появляется хруст.
Без лечения гонартроз будет неуклонно прогрессировать: со временем сочленение потеряет подвижность, деформируется, утратит свои функции, а сильная боль будет сопровождать любое движение. Эти симптомы служат показанием для хирургического лечения и эндопротезирования коленного сустава.
Другие дегенеративные заболевания, сопровождающиеся болью:
| Болезнь | Течение |
| Хондроматоз | Это поражение оболочки суставной сумки, сопровождающееся болью и ограничением подвижности. |
| Киста Бейкера | Диагностируется у детей и подростков. Представляет собой расположенную в сочленении маленькую грыжу, не причиняющую дискомфорта. Если она разрастается, то появляются боли при сгибании и выпрямлении коленки. В таком случае грыжу удаляют хирургическим путем. |
| Хондропатия и остеохондрит коленной чашечки | Дегенеративные изменения хряща. Характерны боли и дискомфорт при движении. |
| Болезнь Кенига | Она характеризуется отслоением и выпадением частей хряща мыщелков в полость сочленения. У пациентов отекает и болит колено при сгибании. |
| Патология Осгуда-Шлаттера | Чаще диагностируется у мальчиков и спортсменов. В области сочленения образуется шишка, из-за которой болит колено при сгибании и выпрямлении ноги. |
| Болезнь Гоффа | При этой патологии происходит поражение жировой ткани и постепенное замещение жировых клеток фиброзной тканью, сопровождающееся болевым синдромом. |
Дети и подростки нередко жалуются на боль в коленках, однако, чаще всего это обусловлено повышенной двигательной активностью. Большие нагрузки перенапрягают связки, мышцы и проявляются болевым синдромом. В этом случае после отдыха и при снижении нагрузок боль проходит.
У подростка болят колени из-за слишком быстрого роста костей, при котором нарушается питание элементов сочленения. Для такого болевого синдрома характерна локализация в одной точке и постепенное снижение интенсивности.
Помимо этого, существует немало заболеваний и патологических состояний, при которых у ребенка болят колени. Наиболее распространенной причиной служат травмы, получить которые можно при ударе или падении. Каждое повреждений (перелом, вывих, растяжение и разрывы связок, повреждение мениска и пр.) сопровождается болью, ограничением подвижности и другими симптомами. При получении травмы нужно обязательно обратиться в медицинское учреждение, чтобы избежать в дальнейшем серьезных патологий.
Воспалительные и аутоиммунные заболевания (ревматизм, артрит, остеомиелит, бурсит и пр.) также могут стать причиной болевого синдрома. Если болит колено с внутренней стороны, то возможно, речь идет о кисте Бейкера или патологии Осгуда-Шлаттера.
Также не исключено наличие врожденной патологии: вальгусной или варусной деформации коленных суставов, аномалии развития менисков и тазобедренных суставов, плоскостопия. Они сопутствуют ребенку с рождения, но проявляются в процессе роста и взросления.
Многие дети жалуются на то, что у них болят коленки по ночам — в данном случае нередко ставится диагноз «боль роста».
В возрасте примерно от 3-х до 12-и лет бывают периоды, когда мышечная система не успевает за быстрым ростом костей, что вызывает напряжение связок и мышц и, как следствие, дискомфорт и болевой синдром.
Причины, вызывающие боль в колене у детей:
- высокие нагрузки;
- «боль роста»;
- травмы;
- заболевания;
- врожденные патологии.
Если ребенок жалуется на боль, не нужно самостоятельно ставить диагноз и пытаться определить, почему болят колени. Тем более не следует назначать лечение. Нужно отвести ребенка к врачу для постановки диагноза.
Врач назначит ему всестороннее обследование, направит на МРТ коленного сустава, рентгенографию, КТ коленного сустава. Лечение назначается индивидуально в каждом случае и зависит от результатов обследования.
Сложное анатомическое строение, множество функций и большой объем нагрузок сделали коленное сочленение очень уязвимым. Дискомфорт и боли разной интенсивности возникают в коленках у взрослых и детей вследствие множества причин.
Повреждение любого элемента сопровождается болевым синдромом и ведет к нарушению двигательной функции колена. Очень важно на ранних этапах появления болевого синдрома обратиться к врачу и провести тщательную диагностику. От правильно установленного диагноза зависит тактика лечения и, в дальнейшем, сохранение подвижности сочленения и возможность вести привычный образ жизни.
источник
УЗИ коленного сустава – это эффективный и безопасный метод диагностики. Многие не имеют представления, что показывает УЗИ колена. Однако данное обследование может помочь большому количеству людей, поскольку ультразвуковое исследование позволяет определить не только травмы, но и болезни сустава на самых ранних стадиях. Данная диагностика хороша еще и тем, что не имеет каких-либо особых требований или ограничений. УЗИ можно делать без каких-либо подготовительных процедур.
Некоторые нужные для диагностики структуры лучше просматривать в различных состояниях, к примеру, в согнутом или разогнутом состоянии, а также в динамике. И для того, чтобы обследование было максимально информативным, специалист, проводящий процедуру, может попросить пациента изменить положение тела. Вот основные позиции, которые возможны при данном обследовании:
- Пациент располагается на спине, колени разогнуты: данная позиция позволяет провести детальный осмотр передних и боковых отделов сустава.
- Обследуемый на спине, колено в согнутом состоянии: в данном положении максимально визуализируются внутренние хрящи колена (мениски).
- Врач просит сгибать-разгибать сустав: данное действие позволяет увидеть то, как происходит движение внутрисуставной жидкости.
- Лежит на животе: данная позиция является оптимальной для осмотра задних участков колена.
Для детального представления о том, как устроено колено конкретного пациента, одного изменения положения недостаточно. Врач производит эхографию в различных проекциях.
Ультразвуковой датчик располагают параллельно плоскости бедра, немного выше надколенника. Так производят осмотр надколенника, который отличается повышенной эхогенностью. При перемещении датчика ниже уровня надколенника становится возможным изучить состояние таких структур:
- инфрапателлярная сумка;
- жировое тело;
- связки надколенника.
Между бедренной костью и надколенником отлично виден треугольник, который являет собой супрапателлярную сумку.
Об отложении солей в суставе читайте в другой статье.
Датчик располагают сверху края надколенника. При этом становится заметна равномерная гиперэхогенная полоса – это гиалиновый хрящ. При перемещении ультразвукового датчика вниз становятся доступны к осмотру передние мыщелки большой берцовой кости.
Осматривается хрящ, состоящий из гиалина, и задние мыщелки бедренной кости.
Просматриваются мыщелки большой берцовой и бедренной кости, а также межмыщелковая щель и задняя рогообразная часть бокового мениска.
Осматривают задний рог медиального хряща, суставную щель и срединный участок подколенной ямки.
В случае, если результаты стандартного УЗИ вызывают у лечащего врача подозрения, он может дать направления на другие обследования, например, ультрасонографию. Данный диагностический метод основан на том же принципе что и УЗИ, но работает на большей частоте, что позволяет, детализировано осмотреть и изучить глубинные структуры.
Колено – это самый крупный, и при этом сложный сустав человека. Оно обеспечивает возможность человека не стоять на месте, а ходить, бегать, выполнять различные физические упражнения. Страшно представить, какую нагрузку ежедневно выдерживают эти суставы. Совершенно естественно, что колено подвержено различным заболеваниям, травмам и износу. Чем раньше будут выявлены патологические изменения в нем, тем результативнее будет лечение. И в данном случае лучшим методом диагностики считается УЗИ. Что показывает УЗИ коленного сустава?
Важно! Перед проведением процедуры исследования ультразвуком нежелательно получать внутрисуставные уколы. Это может значительно исказить результаты.
Чтобы заключения были достоверными, с момента последнего укола должно пройти не менее 4-х дней.
Проводить УЗИ можно на всех этапах лечения:
- постановка диагноза;
- уточнение и подтверждение диагноза;
- для отслеживания динамики заболевания в течение всего курса лечения.
Достоверность УЗИ составляет почти 100%, он абсолютно безвреден для человеческого здоровья. А значит, предельно допустимое количество данной процедуры неограниченно.
Многие пациенты боятся проходить УЗИ сустава, ведь это не самая привычная диагностика. А ведь данное обследование позволяет диагностировать кроме травм, еще и различные заболевания:
- воспалительные процессы;
- внутренние переломы;
- артрозы, остеоартрозы;
- травмы связок;
- врожденные патологии;
- новообразования.
Также, если к стандартной процедуре УЗИ добавить допплерографию, станет возможным изучить состояние внутрисуставных кровеносных сосудов и диагностировать нарушения кровотока.
Для справки! Допплерография – это диагностика, основанная на эффекте Допплера. Эффект основывается на том, что от движущихся объектов ультразвуковые колебания отражаются с изменяющейся частотой. Это делает возможным исследовать динамические структуры.
В целом можно выделить несколько основных групп патологий коленного сустава.
Места разрывов и микроразрывов просматриваются гиперэхогенными участками, с нарушением целостной структуры, могут определяться гематомы.
Проявляются в том, что сама структура хряща становится неоднородной. А при травмах мениска появляются такие изменения:
- отечность;
- выпот в полости сустава;
- участки и полосы с повышенной эхогенностью;
- нарушается контурная линия поврежденного хряща.
Кроме того, УЗИ позволяет обследовать ряд нарушений:
- Дегенеративные и диспластические изменения.
- Различные кисты, выглядят, как ограниченные, наполненные жидкостью полости.
- Патологии синовиальной оболочки, такие как синовит различного генеза и гиперплазия, определяются по значительному выпоту в суставной полости.
Сниженная эхоплотность сухожилий может говорить о тендините.
В норме ультразвуковое обследование детально покажет все структурные составляющие колена. При этом они визуализируются отчетливо:
- Поверхности сустава должны выглядеть ровными, отчетливыми и без каких-либо деформаций.
- Присутствие выпота в суставной сумке недопустимо.
- Синовинальная оболочка не заметна.
- Хрящ, состоящий из гиалина, выглядит однородным, а сама суставная сумка выглядит как структура, отличающаяся гиперэхогенностью, состоящей из разветвлений и складок.
В течение проведения диагностики врач заносит пометки в бланк, с помощью которого делают полноценный протокол УЗИ коленного сустава. Обычно этот процесс составления протокола занимает не более часа.
УЗИ коленного сустава – это совершенно безболезненная и при этом безвредная процедура. Проходить ее могут как взрослые и школьники, так и новорожденные, если есть подозрения на некие врожденные патологии. Данная диагностика используется не только для постановки диагноза и наблюдения за состоянием пациента, но и для определения пригодности, спортивной или профессиональной.
Например, для военных или спасателей своевременно проведенная диагностика дает возможность обнаружить патологию вовремя, и тем самым избежать увольнения «по состоянию здоровья». Большое значение ультразвуковой метод обследования имеет при проверке физического состояния у детей, занимающихся спортом. Ведь большая часть спортсменов, танцоров входят в группу риска.
Говоря об исследовании коленного сустава, нельзя говорить только об УЗИ как об универсальном диагностическом инструменте. Естественно, рентген на данном уровне развития медицины является несколько примитивным и слабо информативным методом. Он дает ограниченное представление о состоянии такой сложной структуры, как коленный сустав. Однако в большинстве провинциальных клиник это единственный возможный способ провести первичную диагностику. Еще одним недостатком рентгеновского изучения состояния организма является его вред для живых организмов.
С высокой информативностью диагностировать колено позволяет МРТ. Это хороший, зарекомендовавший себя метод, способный наглядно показать каждый отдел колена. Многие специалисты не могут с точностью сказать, что лучше – УЗИ или МРТ коленного сустава. При назначении методики следует учитывать индивидуальные особенности пациента. Отличные примеры – это невозможность проведения МРТ младенцу или затруднительное положение, в котором окажется кормящая грудью мать, ведь в течение 2-х суток нельзя будет давать ребенку молоко.
О том, почему возникает боль в колене, читайте тут.
Многие пациенты задаются вопросами: сколько стоит УЗИ коленного сустава и где сделать УЗИ коленного сустава?. Пройти обследование можно в обычной поликлинике, ортопедическом или диагностическом центре. А ценовой разбег по России в среднем составляет 600-2000 рублей. Цена зависит от уровня специалиста, проводящего исследование, и класса аппаратуры. Главное не пожалеть этих денег. Это не просто лишние расходы, это вклад в здоровое комфортное существование.
источник
Болезненные ощущения в коленях – симптом, с которым чаще всего обращаются люди к врачу. Для выявления патологий применяется ультразвуковой метод исследования. УЗИ коленного сустава позволяет на начальных этапах обнаружить разнообразные заболевания, травмы.
Соединение коленной чашечки, бедренной и большеберцовой костей называется коленным суставом. Малоберцовая кость в его формировании не участвует. Суставообразующие поверхности покрывает хрящ, представляющий собой гладкую, скользящую поверхность.
Между большеберцовой и бедренной костями располагаются мениски. Они стабилизируют колено, играют роль амортизатора. При движении основная нагрузка приходится на мениски. Они защищают от повреждений хрящи.
Весь сустав располагается в суставной сумке. Она имеет несколько выпячиваний. Основная функция суставной сумки – защита колена от механического воздействия. Огромную роль играют связки. При нарушении их целостности ограничивается подвижность.
Колено является одним из самых больших суставов человеческого тела. Соответственно, оно нередко травмируется. Для выявления патологий применяется УЗИ коленного сустава. Однако есть и другие методы диагностики – рентген, МРТ.
Часто при патологиях коленного сустава проводится рентген, но у него есть существенный недостаток. Рентген не позволяет диагностировать заболевания на ранних этапах. В большинстве случаев рентген выявляет лишь те патологии, которые уже привели к поражению костных элементов.
Если сравнить ультразвуковое исследование коленного сустава и рентген, то первый метод имеет больше преимуществ. Во-первых, отсутствует лучевая нагрузка на пациента. Во-вторых, УЗИ, в отличие от рентгена, позволяет визуализировать мягкотканные компоненты сустава, выявить патологические изменения на начальных этапах.
МРТ расшифровывается как магнитно-резонансная томография. Этот метод диагностики базируется на использовании радиочастотного излучения и магнитного поля. Стоит учитывать, что у МРТ имеются противопоказания. УЗИ – более безопасный способ диагностирования патологий и травм, нежели МРТ.
Что применять для исследования сустава: МРТ или УЗИ – вопрос, на который невозможно однозначно ответить. Целесообразность проведения того или иного исследования устанавливает врач. Если специалисту нужно изучить костные ткани, то может быть сделан выбор в пользу МРТ (УЗИ чаще всего используется для исследования мягких тканей).
Ультразвуковое исследование назначается при наличии подозрительных симптомов, жалоб пациента. Показанием служат подозрения на какие-либо травмы и патологии:
- доброкачественные, злокачественные новообразования в костях, формирующих колено;
- воспалительные, дегенеративно-дистрофические заболевания сустава;
- нарушение целостности хрящевых прокладок (менисков);
- повреждения коленной чашечки;
- разрыв связок и сухожилий.
Готовиться к ультразвуковой диагностике колена не нужно. Это абсолютно простая процедура. Есть лишь одно правило: исследование не следует проводить, если больному человеку делают внутрисуставные инъекции. Лишь спустя 5 дней после лечения можно пройти УЗИ.
При сканировании задних отделов суставов больного просят лечь на живот. Исследование других отделов осуществляется в положении лежа на спине. Во время УЗИ колени разгибают. Сгибают ноги лишь в тех случаях, когда нужно лучше визуализировать мениски.
Для того чтобы исследовать все элементы сустава, врачи выполняют сканирование в нескольких проекциях:
- Передняя поперечная проекция: ультразвуковой датчик во время исследования устанавливают у верхнего края надколенника.
- Передняя продольная проекция: ультразвуковой датчик располагают над коленной чашечкой параллельно оси бедра.
- Латеральная и медиальная проекции: визуализация элементов, формирующих колено, достигается при установке датчика на боковой или медиальной поверхности сустава в продольном положении.
- Задняя поперечная проекция. Ультразвуковой датчик располагают поперечно в области подколенной ямки.
- Задняя латеральная и задняя продольная медиальная проекции. Датчик устанавливают в подколенной ямке в ее латеральной или медиальной части в косопродольном положении.
Во время УЗИ коленного сустава исследуются суставная полость и оболочка, выстилающая ее, гиалиновый хрящ, суставные поверхности костей, суставные сумки, завороты. Также оцениваются мягкие ткани, и определяется отсутствие или наличие краевых костных остеофитов.
В норме при ультразвуковом исследовании состояние структур колена должно быть следующим:
- ровность и четкость контуров у суставных поверхностей костей, отсутствие деформаций;
- равномерность и однородность гиалинового хряща;
- отсутствие краевых костных остеофитов;
- отсутствие выпота в полости сустава;
- гипоэхогенность суставных сумок и заворотов, отсутствие выпота;
- отсутствие синовиальной оболочки на снимках УЗИ;
- отсутствие отека мягких тканей.
После процедуры специалист распечатывает снимки, подтверждающие наличие каких-либо патологий, и заполняет протокол УЗИ, включающий в себя описательную часть и заключение. Первая часть содержит полное описание всех осмотренных элементов коленного сустава. Завершается протокол заключением. В нем врач оценивает обнаруженные ультразвуковые признаки и ставит диагноз.
УЗИ коленного сустава позволяет специалистам выявить у своих пациентов различные болезни. Очень часто диагностируется остеоартроз. Это самая распространенная форма поражения суставов. Не менее часто у людей диагностируются артриты, воспаления суставных сумок и связок.
О лечении суставов рассказал китайский врач – профессор Ляо Чан. Как вылечить даже запущенную стадию болезни и избежать ужасных последствий заболевания – читайте здесь.
Дегенеративно-дистрофическое заболевание коленных суставов, возникающее из-за поражения хрящевой ткани суставных поверхностей, врачи называют остеоартрозом. Основной симптом – это боль. На начальных этапах заболевания она возникает после нагрузки и быстро проходит во время отдыха. По мере прогрессирования остеоартроза боль начинает мучить даже в состоянии покоя.
О наличии заболевания у больного свидетельствуют следующие ультразвуковые признаки:
- неровные контуры большеберцовой и бедренной костей;
- истончение хряща;
- присутствие краевых остеофитов;
- неоднородная структура хрящевых прокладок (менисков), наличие гиперэхогенных включений.
Что показывает УЗИ коленного сустава – вопрос, ответом на который служат названия различных заболеваний. Например, в ходе исследования может быть выявлен артрит. Этот термин объединяет заболевания колена, проявляющиеся воспалением элементов сустава. Причинами могут быть инфекции, травмы, обменные нарушения.
Все артриты сопровождаются болью. Также наблюдаются следующие симптомы: покраснение кожного покрова, ограничение подвижности, хруст костей при нагрузке.
Ревматический артрит – наиболее часто встречающаяся форма заболевания. Увеличение размеров надколенниковой сумки, утолщение синовиальной оболочки, присутствие выпота в подколенниковой сумке, задних и боковых заворотах – основные ультразвуковые признаки воспалительного процесса, протекающего при этом недуге.
Острая и хроническая боль в колене может быть вызвана воспалением суставных сумок и связок. Эти элементы сустава поражаются при различных заболеваниях. Одно из них – супрапателлярный бурсит. Заключение, завершающее протокол УЗИ, может содержать этот диагноз.
Супрапателлярный бурсит: локализация патологии
Причиной развития недуга служит травма колена. Из-за патологического процесса, протекающего в суставе, воспаляется надколенная сумка. В ней появляется выпот.
Во время УЗИ при заболевании специалисты обнаруживают участок треугольной формы пониженной эхогенности. Этот признак свидетельствует о наличии супрапателлярного бурсита. Могут наблюдаться и фиброзные спайки в полости. Они образуются при длительно существующих выпотах.
Этот термин включает в себя заболевания, при которых наблюдается воспаление ткани сухожилия и дальнейшая ее дистрофия. В колене поражается собственная связка коленной чашечки Основные клинические проявления недуга – припухлость и боль в той области, в которой протекает воспаление.
Из-за тендинита связка утолщается. Ее эхогенность снижается. При воспалении хронического характера могут выявляться участки кальцификации и фиброзные включения в волокнах связки.
Нагрузка, оказываемая на коленный сустав, часто приводит к возникновению травм. Повреждаются мениски, разрываются связки и происходят переломы. Любые травмы могут быть выявлены в ходе ультразвукового исследования и занесены в протокол.
О наличии повреждений свидетельствуют ультразвуковые признаки:
- при разрыве четырехглавой мышцы бедра заметно нарушение целостности волокон;
- при переломе надколенника нарушается целостность контуров коленной чашечки (на снимках видны отломки);
- при разрывах связок наблюдается нарушение целостности их волокон, выявляется гипоэхогенный участок (гематома), снижается эхогенность из-за отека тканей;
- при повреждениях менисков нарушается целостность их контуров, выявляются гипоэхогенные участки, образуется выпот, отекают мягкие ткани.
УЗИ коленного сустава – наиболее доступный и достоверный метод диагностики. К его преимуществам относится также возможность многократного проведения без вреда для пациента. Повторные УЗИ коленного сустава позволяют следить за динамикой заболевания.
источник