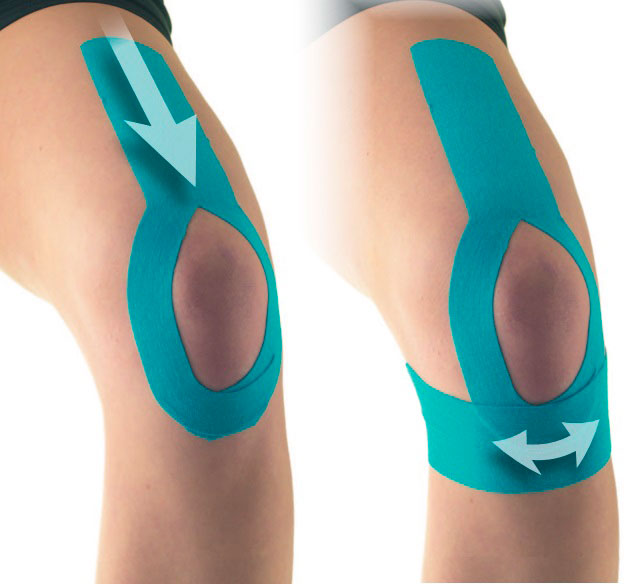
К одной из наиболее распространённых травм у спортсменов и людей, занимающихся любительским спортом, относится повреждение коленного сустава, а также мышечных тканей вокруг него, что обусловлено постоянными нагрузками, возникающими при тренировочном процессе. Это приводит к возникновению боли в колене, постоянно напоминающей о себе во время тренировок и физической активности.
Для профилактики и реабилитации такого рода травм используются специальные ортопедические средства и приспособления, уже завоевавшие доверие врачей и спортсменов. Но наибольшей популярностью на сегодняшний день пользуется методика тейпирования, которая подразумевает наложение кинезио тейпов (подробнее, что такое кинезио тейп в этой статье), доказавшая свою эффективность и безопасность при борьбе с патологиями коленного сустава.
Однако необходимо помнить, что только правильно наложенный тейп позволит достичь желаемого результата. Поэтому в данной статье мы рассмотрим основные техники тейпирования коленного сустава и связок в зависимости от характера и области повреждения колена.
Методика тейпирования коленного сустава и связок применяется при следующих случаях:
- при постоянных или периодических болях в колене;
- при артрозе коленного сустава;
- для снятия отёчности в случае ушиба коленной чашечки;
- при растяжении мышечной ткани или связок;
- с целью стабилизации коленного сустава во время тренировочного или соревновательного процесса;
- во время реабилитационного периода после оперативного вмешательства.
Именно от характера проблемы и патологии врач выбирает технику накладывания тейпов.
Различают техники следующих видов:
- 1. Мышечная техника тейпирования коленного сустава и связок, когда лента наклеивается непосредственно на повреждённую мышцу. При этом мышца должна находиться в растянутом состоянии, а показатель натяжения тейпа может варьироваться в пределах от сорока до шестидесят и процентов. Также необходимо отметить, что данная техника тейпирования, направленная на снятие боли в колене, может применяться как для увеличения мышечного тонуса, так и для его снижения, что зависит от направления закрепления ленты.
- 2. Связочная, подразумевающая накладывание тейпа на связки с показателем растяжения до 40 процентов. При этом база фиксируется без растягивания концов «пластыря».
- 3. Коррекционная техника тейпирования коленного сустава и связок, выполняемая при помощи тейпа растянутого на 80-90 процентов. Сама лента разрезается посредине, но её края остаются целыми (примерно по 5 сантиметров с каждой стороны). Накладывается тейп поверх повязки, а его концы закругляются.
- 4. Лимфатическая, которая, как и в предыдущем случае, подразумевает разрезание ленты посредине. Однако, в отличие от коррекционной техники, основа здесь одна. Длина её также должна составлять порядка 5 сантиметров, и клеится она без натяжения. Полоски же, распределяются и закрепляются веером по ходу лимфотока.
- 5. Сетка, применяемая при отёках, гематомах или недавно полученных травмах. В данном случае рекомендуется придерживаться предыдущей техники наложения тейпов, с той лишь разницей, что полоски должны пересекаться с целью усиления процесса лимфотока.
Обязательные требования и рекомендации
Несмотря на кажущуюся лёгкость всех вышеперечисленных манипуляций, существуют некоторые требования, обязательные для выполнения при тейпировании коленного сустава и связок. В случае несоблюдения этих рекомендаций, вы будете не только чувствовать дискомфорт при движении, но и рискуете спровоцировать дальнейшее развитие патологии. К данным правилам относятся:
- с целью преждевременного отклеивания краёв ленты, перед нанесением тейпа их следует закруглять при помощи ножниц;
- перед процедурой тейпирования коленного сустава и связок необходимо тщательно очистить кожный покров от возможных загрязнений, а также рекомендуется удалить волосяной покров в месте нанесения ленты;
- якоря тейпа (первые и последние несколько см) всегда фиксируется без натяжения;
- во время наложения избегайте прикосновений руками к стороне с клеевым составом;
- после накладывания ленты необходимо тщательно растереть её поверхность с целью обеспечения лучшей фиксации;
- осуществив накладывание кинезио тейпа, не стоит проявлять двигательной активности на протяжении получаса. Что же касается водных процедур, то принимать их можно уже через час после процедуры тейпирования
Ниже Вы найдете несколько обучающих видео уроков по тейпированию коленного сустава и связок, которые помогут Вам решить проблему боли в коленях:
В заключении хотелось бы отметить, что применять методику кинезиотейпирования или тейпирования коленного сустава и связок в случае осложненных травм или патологий рекомендуется после предварительной консультации с врачом для достижения максимального эффекта при применения кинезио тейпов.
Материал данной статьи является собственностью ООО «Юниспорт», копирование запрещено.
Рейтинг: 5 /5 ( 11 голосов)
источник
Никто не знает, когда человек начал лечить себе подобных и в чем заключалось это лечение. Но с тех пор медицина сделала колоссальный шаг вперед в лечении различных заболеваний. В то же время нельзя сказать, что в связи с этим прогрессом сильно поубавились болезни на Земле. Но дань человеческой изобретательности нужно отдать: все время появляются новые методы лечения старых болезней. Одним из таких методов стало тейпирование. В частности, оно активно применяется при лечении различных патологий колена, которые нередки и вызываются множеством причин.

Тейпирование представляет собой наклеивание специальной ленты (тейпа) из хлопка с акриловым термоактивным покрытием на больное место. По сути, тейп – это всем известный пластырь.
Также можно встретить термины «кинезиотейпирование» и «кинезиологическое тейпирование». Все это названия одной и той же процедуры. Первая часть этих сложных слов (кинезио) означает движение. По мнению разработчика метода, такие ленты не ограничивают подвижность сустава, а даже увеличивают амплитуду движений.
Терапевтические тейпы предназначены для обеспечения нормальной работы мышц, уменьшения боли, улучшения крово- и лимфотока, снятия отеков, активизации защитно-приспособительных механизмов организма при различных травмах и патологиях.
Впервые их применили в спорте (волейбол, бег на Олимпиаде 1988 года). Тейпами стали пользоваться футболисты, бегуны, штангисты и т. д.
Потом метод шагнул за пределы спорта, тейпированием начали лечить болезни, никоим образом не связанные со спортивной деятельностью. Его используют в травматологии, ортопедии, неврологии и т. д.
Популярности метода способствовали два фактора:
- Он прост и практичен в быту. Прикрепил ленты, и ходи, не снимая, пять суток, можно даже купаться. Людям всегда нравятся простые решения.
- Производители тейпов окрашивают их в яркие насыщенные цвета, которые нравятся женщинам. Все то, что нравится им, обречено на популярность.
Сложнее обстоит дело с лечебным эффектом от ношения лент.
Их сторонники утверждают, что тейпы приносят однозначную пользу. В качестве доказательства используется растущая из года в год популярность метода.
Со стороны доказательной медицины говорят о том, что проведенные клинические испытания так и не доказали эффективность тейпирования. Некоторые позитивные результаты в ряде исследований объясняются некорректно поставленными экспериментами и эффектом плацебо. Популярность метода, по убеждению скептиков, – результат не лечебных свойств лент, а маркетинговых усилий производителей.
Таковы разные точки зрения на тейпирование. Читателю, перед тем как прибегнуть к кинезиотейпированию, будет полезным знать обе.
Далее в статье материал излагается в соответствии с позицией сторонников тейпирования.
Существует много методов кинезиотейпирования, например крестовое.
К основным техникам относятся:
- мышечная;
- связочная;
- коррекционная;
- лимфатическая;
- невральная.
Выпускаются разные виды лент. Если они предназначены для суставов, ленты имеют три основные формы: I, X, Y. Могут быть тейпы специальной формы для наложения на конкретное место (локоть, голеностоп, колено, запястье и т. д.).
Чтобы сделать эффективное тейпирование, нужен абсолютно правильный диагноз болезни. Кинезиотейпирование не проводится по принципу: нужно поставить ленту, потому что болит колено. Боль вызывается разными причинами (гонартрозом, бурситом, артритом, разрывом мениска и т. д.). Ленты, соответственно и способы их применения, также будут разными.
Перед процедурой необходимо убедиться в отсутствии кожных повреждений на участке, который подлежит тейпированию. Нет смысла делать процедуру при обвисшей или дряблой коже.

Чтобы ограничить движения мышц, тейпирование коленного сустава при артрозе производится с субмаксимальным растяжением ленты (от 50% до 100%). Полоска ленты прикрепляется от места крепления связки до начала мышцы.
Если стоит задача обеспечить лимфодренаж, приподняв кожу, тейп накладывают, не растягивая. При артрозе в этом случае ленту разрезают на несколько веерообразных продольных полос.
Когда целью является усиление мышечного чувства (проприорецепция), растяжение тейпа делается на 15% от начальной его длины. Наложение производится на колено без натяжения кожи.
Функциональная механическая коррекция делается растянутой на 15% лентой при максимально разогнутом или согнутом суставном сочленении.
И это далеко не полный перечень техник, применяемых при поражении коленного сустава.
Из приведенных примеров становится понятным, что обычному человеку при повреждениях колена самостоятельно кинезиотейпированием лучше не заниматься. Поэтому ответ на вопросы, как правильно тейпировать колено или как нужно наложить ленту, чтобы прошла боль в коленной чашечке от удара, как наклеивать ленту (сзади, с передней стороны или внешней), будет один: делать это должен специалист. Самая подробная инструкция не поможет, потому что между знанием, как это сделать, и умением это сделать дистанция большая.
Людей с разными болезнями колена интересует, что лучше: лечебный наколенник или столь популярный тейп. Наколенники имеет то же самое функциональное назначение, что и эластичные бинты или ленты.
Наколенники разгружают сустав, что способствует замедлению патологического процесса в колене.
Существуют различные виды наколенников:
- неопреновый;
- эластичный;
- циркулирующий;
- разъемный;
- с гибкими ребрами.
У каждого вида свои характеристики. Право выбора между лентой или наколенником или его разновидностями следует предоставить врачу.
Наколенники, в среднем, стоят дешевле, к тому же обычному человеку не доставит труда надеть его на колено.
Кинезиотейпирование – модное средство, но это не означает эффективность. Об этом важно помнить. В любом случае такая терапия является вспомогательным средством. Не исключено, что кинезиотейпирование хорошо помогает, например, при растяжении связок, сухожилий, мышц. При серьезных патологиях (травме головки бедренной кости или тяжелом артрозе) рассчитывать на ленту не стоит.
Дополнительную информацию по теме статьи можно получить из видео:
источник
Тейпирование коленного сустава получило широкое распространение среди спортсменов и людей, страдающих от болей в суставах. Оно незаменимо при повреждениях мышц, их прикреплениях к суставу, при нарушениях в околосуставных связках.
Тейпирование конечностей практикуется в медицине достаточно давно, но использовалось преимущественно спортсменами. Оно снижало вероятность получения травм. Недавно этот метод получил распространение при лечении артроза. Так наложение тейпа бывает:
- в лечебных целях. Эластичная лента закрепляется на больном колене. Она снижает нагрузку, выполняет легкую фиксацию с целью стабилизации, не допускает ухудшения состояния при артрозе, ускоряя тем самым выздоровление;
- в целях реабилитации. Способствует корректировке сустава, используется несколько методик наложения тейпа;
- функциональное. Предупреждает травмы за счет разгрузки мышечного аппарата. Применяется спортсменами на время тренировки, когда сустав подвергается большим нагрузкам.
Основной целью наклеивания ленты является легкая фиксация сустава. Эта техника способствует раздражению кожного покрова на участке и активизации нервных окончаний.
На нашем сайте с доставкой по СПб можно купить кинезиотейп на колено для каждого случая травмы или заболевания сустава. За счет расслабления мышц создается эффект легкого массажа. К участку усиливается поступление лимфы и крови, ускоряются обменные процессы, в результате снижается боль и снимается воспаление.
Тейпы для коленного сустава чаще всего рекомендуется купить при боли в суставе, даже если их причина пока не установлена. Часто она не связана с повреждением связок или мышц. Целесообразно при этом воспользоваться схемой наложения тейпа стандартным методом, пока истинная причина не будет установлена.
Наложение тейпа при артрозе направлено, прежде всего, на обезболивание коленного сустава и возвращение человеку способности двигаться. Причиной болевых ощущений является напряжение околосуставных мышц.
При артрозе предполагает наклеивание пластыря именно на эти мышцы. Для снятия боли нужно взять широкий тейп и наложить его, растянув на 30-40%. Чтобы снять отек, применяется лимф-теп. Лучи ленты нужно направить к лимфоузлам, расположенным вблизи колена.
Методика тейпирования при травме мениска зависит от степени его повреждения. Это может быть разрыв или легкое повреждение, вызванное ушибом. Тейп рекомендуется в обоих случаях: в период реабилитации после оперативного вмешательства и во время применения консервативного лечения.
Как наложить тейп на колено правильно в таких случаях? Для этого используется Y-тейп. Его концы располагаются вокруг чашечки, охватывая ее снизу вверх. Связки вокруг фиксируем лентами, направленными вдоль их роста.
Как показывает практика, при травмах связок у спортсменов повреждаются не все одновременно, а внешние либо внутренние. Но фиксировать при любой ситуации важно всё. Не следует натягивать ленту во время наклеивания, чтобы не вызвать ишемию тканей.
Использовать необходимо однополосные широкие тейпы. Сначала они наклеиваются ниже и выше сустава горизонтально. Затем приклеивая накрест справа и слева колена ленты, укрепляются крестовидные связки. Горизонтальные, дополнительно наклеенные пластыри выше и ниже сустава закрепляют все конструкцию. Она позволяет восстановить ткани, не ограничивая функцию движения.
Тейп – это эластичная, изготовленная из натуральной ткани, лента, на которую нанесен гипоаллергенный слой для приклеивания. Изделие не вызывает аллергию, может использоваться практически каждым, однако есть и противопоказания.
Не следует использовать пластырь:
- при наличии сильной отечности на ногах;
- если имеются кожные повреждения, такие как царапины, фурункулы и раны;
- при осложнениях, проявляющихся наличием в сосудах тромбов;
- если наблюдается аллергия на ленты или клеевые составы (очень редкие случаи).
Максимальное время ношения тейп-повязки – не больше 5-ти дней. Оптимальный срок не превышает 2-3 дней. Следует сменить ленту при наличии загрязнений, при изнашивании.
Независимо от того, что разные причины боли требуют определенного метода наложения тейпа, все же существуют общие правила, которых следует придерживаться при наклеивании пластыря.
Рассмотрим пошагово, как правильно клеить тейп на колено. Основной способ предусматривает наложение трех полосок на сустав, положение человека – сидя, нога изогнута под углом 90 градусов.
1-й шаг: отрезать от рулона две ленты по 10-15 см длиной.
2-й шаг: длину третьей ленты отмерим, приложив ее таким, образом, чтобы она проходила горизонтально под чашечкой сустава.
3-й шаг: срезаем углы на приготовленных отрезках, чтобы не цеплялись за одежду.
4-й шаг: наклеиваем пластырь сверху вниз, обогнув при этом чашечку с одной стороны;
5-й шаг: выполнить те же действия, обогнув коленную чашку с иной стороны.
6-й шаг: начать клеить третий отрезок необходимо горизонтально под чашечкой от центра пластыря, оставив пока концы свободными.
7-й шаг: закрепить концы третьей ленты, направив их вверх по диагонали.
8-й шаг: аккуратно растереть полученную поверхность из эластичных пластырей так, чтобы обеспечить максимальное прилегание к кожному покрову.
Важно, вне зависимости от метода наложения тейпа, чтобы лента плотно пристать к поверхности ноги, не образовывались складки. При этом необходимо не допускать ощущения дискомфорта при сгибании/разгибании.
Наложение тейпов на колено не требует специальных медицинских знаний, однако лучше, если первое тейпирование проведет врач, особенно при восстановлении после травмы.
источник
Тейпирование коленей — один из самых популярных видов тейпирования. У 70% спортсменов есть повреждение коленного сустава различной степени. У некоторых страдают связки, располагающиеся около сустава, у некоторых повреждаются мышцы и их прикрепления к суставной поверхности.
Тейпирование для коленного сустава применяется в двух случаях:
- Профилактика повторного травматизма. Обычно такая тактика используется при хронических или усталостных травмах. Перед соревнованиями, которые спровоцируют повышенную нагрузку на хроническую травму.
- Для оказания лечебного эффекта в период реконвалесценции при острых травмах (вывих, растяжение и т.д.), а также при терапевтических заболеваниях, которые сопровождаются повреждением колена (ревматоидный артрит, артроз, поражение коленного сустава подагрой и т.д.).
Тейп на коленный сустав накладывается с учетом нескольких правил:
- Тейпирование коленного сустава выполняется только при сгибании сустава под углом 160-170 градусов.
- Направление волокон самоклеящейся ленты должно соответствовать расположению волокон в поврежденной части связок или мышц.
- Середина тейпа должна быть непосредственно на уровне коленного сустава. Концы ленты должны быть одинаково отдалены от сустава.
- При выраженном нарушении функции сустава можно наложить дополнительные ленты на уровне бедра и голени в месте окончания основных лент.
Боль в колене очень распространена среди спортсменов и простых людей. Её причины очень разнообразны и зачастую не связаны с повреждением мышечно-связочного аппарата. До выяснения истинной причины состояния можно воспользоваться стандартной схемой кинезиотейпирования при болях в колене.
Использование кинезио тейпа при болях в колене:
- Выше и ниже колена наклеиваем пару однополосных тейпов перпендикулярно оси ноги.
- Далее крест-накрест наклеиваем несколько тейпов выше и ниже надколенника для укрепления внутренних и наружных связок.
Такая повязка будет максимально ограничивать нагрузку на мышцы и связки сустава, что снизит болевые ощущения в колене и поможет ускорить процесс заживления травмы.
Тейпирование при хронических воспалительных процессах коленного сустава должно в первую очередь оказывать обезболивающий эффект. Так как боль при артрозе вызвана напряжением мышц, которые окружают сустав, нужно тейп наклеивать непосредственно на них.
Особенности тейпирования при артрозе коленного сустава:
- При выраженной боли используется широкий тейп. Его нужно наклеивать с натяжением 30-40%.
- При отёке нужно использовать Лимф-тейп, причём лучи должны быть направлены в сторону близлежащих лимфатических узлов.
Пошаговая инструкция по тейпированию коленного сустава при артрозе:
- Отмерять необходимый размер тейпа и отрезать его от общего рулона. Используем тейп типа Y с раздвоенным концом.
- Удалить волосяной покров и удалить остатки пыли и жира с помощью спиртовых растворов.
- Первые пару сантиметров тейпа наклеиваем на 10-15 см выше коленного сустава на уровне коленной чашечки.
- Далее приклеиваем лучи тейпа по обеим сторонам от надколенника и концы заворачиваем под него. Теперь связки надколенника зафиксированы.
- При необходимости можно добавить еще один горизонтально расположенный тейп под коленным суставом. Можно также добавить широкие однополостные тейпы в месте расположения сухожилий мышц, которые прикрепляются к коленному суставу. Это облегчит ходьбу и уменьшит боль.
Повреждения мениска коленного сустава бывают различной степени тяжести от лёгкого воспаления вследствие ушиба до полного разрыва. Зачастую травматологи рекомендуют оперативное лечение. В этот период реабилитации после операции и при консервативном лечении применяют повязки из кинезио –тейпа, которые ускоряют процесс восстановления функции коленного сустава.
Схема наклеивание кинезио тейпа при патологии менисков:
- Наклеиваем якорь Y- тейпа под коленной чашечкой. Лучи направляем вверх и концы выкладываем вокруг коленной чашечки.
- Далее фиксируем около лежащие связки, выкладывая тейпы по направлению их роста.
В спортивной практике редко получается травмировать сразу все связки сустава. Зачастую повреждаются внутренние или наружные связки. Несмотря на это иммобилизовать нужно всё колено.
Пошаговая инструкция тейпирования коленного сустава при его растяжении:
- Наклеиваем широкие однополосные тейпы перпендикулярно оси ноги выше и ниже сустава на 10-15 см.
- Далее укрепляем крестовидные связки. Для этого с наружного верхнего края коленного сустава наклеиваем тейп по диагонали к нижнему внутреннему углу. Тейп располагается над надколенником. Вторая часть тейпа располагается также только ниже надколенника.
- Повторяем процедуру в зеркальном положении. С внутреннего верхнего угла к наружному внешнему.
- Поверх всей конструкции наклеиваем закрепительные тейпы выше и ниже колена.
Такая конструкция должна быть без натяжения, так как это может спровоцировать ишемию тканей. Эластичные свойства тейпов и так обеспечат иммобилизацию повреждённых связок.
Такая повязка позволяет, сохраняя движение в суставе, восстановить повреждённые ткани. Если нужна максимальная стабилизация сустава тейпом нужно при его наклеивании создавать небольшое натяжение (25-30% от исходной длины). В этом случае главное не переборщить с давлением, чтобы не вызвать эффект жгута. Для профилактики осложнений нужно рассмотреть другие варианты иммобилизации.
Фиксация колена тейпом оказывает много положительных эффектов на сустав и окружающие его ткани:
- Тейп перераспределяет нагрузку на мышцы, обеспечивающие движение сустава, что снимает болевые ощущения при движении.
- Тейп приподнимает поверхность кожи над очагом воспаления, что не только улучшает кровообращение, но и стимулирует лимфоток.
- Тейповая повязка ограничивает движение в конкретном участке повреждения, что не мешает движению здоровых участков мышцы и не препятствует двигательной активности конечности.
- Кинезиотейпирование конечного сустава позволяет нормализовать тонус мышц и связок.
Последовательность наложения тейповых повязок определяет только врач, потому что каждая травма индивидуальна и выраженность клинических симптомов и характеристик гистологического состояния травмы очень индивидуальна.
У тейпа и наколенника есть свои преимущества, что позволяет использовать их в различных ситуациях.
| Свойство | Тейп | Наколенник |
|---|---|---|
| Длительность использования | Одноразовый материал. До 5 суток. | Многократность применения. От 7 дней до 1 месяца при постоянном использовании. Длительность применения зависит от качества материалов наколенника. |
| Направленность действия | Локальное действие, возможность иммобилизации конкретного повреждённого участка. | Создание одинакового давления на все структуры, располагающиеся под наколенником. |
| Цена | От 600 рублей и выше за 5 метров ленты. | От 500 рублей. |
| Надёжность | Не отклеиваются при движении. | При движении может сползти вниз по ноге и вызвать неловкую ситуацию. |
Наколенник и тейп по своей сути обладают практически одинаковыми свойствами. Если иммобилизация необходима для тренировочного процесса лучше использовать наколенник. В соревновательный период, когда нужна надёжность, лучше применить тейп.
Тейпирование колена бегуна должно оказывать тонизирующую и защитную функцию. Для этого используют техники наложения тейпа без натяжения. Лучше использовать лимфа тейп.
Для профилактики травматизма в период высоких нагрузок, например при беге на дистанцию марафон или полумарафон нужно применить широкие однополосные тейпы, так как они максимально охватят связки и мышцы и окажут своё действие.
При тейпировании колена прыгуна нужно создавать небольшое давление, что поспособствует лучшей прыгучести спортсмена. Для этого нужно наклеивать тейп с натяжением середины ленты до 10-15 %.
В баскетболе и волейболе важна координация движений и прыгучесть. С целью профилактики повторного травматизма нужно тейпировать сразу коленный и голеностопный сустав. Нельзя создавать давление, так как при беге и прыжках это может вызвать ишемию тканей. Достаточно наклеивания кинезио тейпов на растянутую мышцу.
Тейпирование не является основным и единственным средством лечения. Оно эффективно в комплексе с местными противовоспалительными лекарственными средствами. В спорте кинезио тейп чаще используют в качестве профилактики повторного травматизма и в период реконвалесценции после травмы.
источник
Тейпирование колена — метод стабилизации сустава специальной клеящей лентой. Тейпинг имеет ряд преимуществ перед другими видами фиксации, в частности: не стесняет движения, не чувствуется на теле, может использоваться как для лечения существующих проблем, так и в качестве профилактики.
Кинезио тейп — это плотная лента из хлопка на клейкой основе, напоминающая по внешнему виду и методу использования пластырь. Лента повторяет все изгибы тела, поэтому при ее ношении человек не испытывает дискомфорта и не ощущает на коже посторонний предмет.
Цель использования тейпов — фиксация коленного сустава, возвращение ему стабильности. Тейпы оказывают на сустав следующие эффекты:
- Улучшают процесс кровообращения и оттока лимфы, что способствует поступлению в суставные ткани питательных веществ и кислорода.
- Оказывают на кожу легкое раздражающее действие, благодаря чему активизируются клетки нервных окончаний.
- Ускоряют обменные процессы.
- Купируют воспаления, предупреждают их повторное развитие при наличии провоцирующих факторов.
- Оказывают эффект массажа, за счет чего расслабляются и одновременно приходят в нужный тонус мышечные волокна.
Наклейка тейпа помогает правильно распределить нагрузку на сустав, уменьшая вероятность его травмирования. Лента снимает боль, предупреждает растяжение связок, сухожилий и другие виды травм колена, часто возникающие у спортсменов.
Тейп, в сравнении с другими методиками фиксации, имеет ряд преимуществ:
- Лента, наклеенная на сустав, оказывает локальное действие на проблемную зону.
- Тейп любят использовать спортсмены во время тренировок, потому что он обеспечивает надежную фиксацию и не сползает с колена при движении.
К недостаткам метода относится то, что тейп накладывается только 1 раз, повторно использовать его нельзя. Но вместе с этим носить 1 ленту можно до 5 дней, не снимая даже во время приема водных процедур. Еще 1 недостаток — это цена: лента стоит 600 руб. и выше, а стандартный наколенник — около 500 руб.
Тейпирование проводится лентами разной ширины в зависимости от показаний. Для колена изготавливают следующие виды тейпов:
- Эластичные — используются в большинстве случаев с профилактической целью. Они поддерживают сустав, способствуют правильному распределению нагрузки на колено.
- Прочные — применяются для надежной фиксации сустава, обеспечивая его иммобилизацию. Используются при травмах, сопровождающихся вывихом и повреждением связок, мышц.
- Водостойкие — рекомендованы для длительного ношения. Они не боятся влаги, с ними можно принимать водные процедуры, их используют пловцы для фиксации колена.
Чтобы определить нужную ширину ленты и подобрать технику ее нанесения, потребуется консультация врача или тренера.
Тейпировать сустав рекомендуется в лечебных и профилактических целях. Клеить ленту необходимо в следующих случаях:
- Период реабилитации: при разрыве мениска, растяжении связок и сухожилий, наличии обширных гематом, после вывихов, сильных ударов.
- Повреждение крестообразных связок колена — частая травма у спортсменов, возникающая при резком скручивании сустава.
- Бурсит — воспалительный процесс, являющийся осложнением травм и различных повреждений.
- Наличие в сухожилиях воспалительных процессов.
- Гонартроз — снижение подвижности сустава и возникновение частых болей из-за разрушения хрящевых тканей.

Но накладывать тейп разрешается не всегда, этот метод имеет ряд противопоказаний. Фиксация колена с помощью клеящей ленты запрещена в таких случаях:
- Наличие на поверхности повреждений, при которых запрещено сдавливать и закрывать кожу. К ним относятся: фурункулы и гнойники, глубокие раны и царапины.
- Обширные отеки нижних конечностей, особенно в области сустава.
- Варикозное расширение вен, протекающее с осложнениями.
- Наличие аллергической реакции на клеящий состав тейпа.
- После проведенной лучевой терапии (в течение 1,5 месяцев).
Аллергическая реакция на тейп наблюдается в крайне редких случаях. Но не исключается появление сыпи и зуда на коже при длительном ношении ленты (более 5 дней) или если фиксатор быстро загрязнился, но не был своевременно заменен.
Выбирать тейп нужно в зависимости от того, какие есть к этому показания и какую часть сустава нужно укрепить и защитить от повреждений. Ленты делятся на 3 основных вида:
- I–образная: используются при отеках после удара или повреждения сустава и наличии воспалений. Это самые простые тейпы, которые могут быть использованы в профилактических целях.
- Х–образная: используются для того, чтобы надежно зафиксировать колено, если оно было повреждено либо в нем протекают патологические процессы.
- Y–образная: фиксирующее средство рекомендовано при повреждении связок, мышц и сухожилий.
Оптимальная ширина пластыря для колена — от 5 до 20 см.
Фиксация сустава тейпом проводится поэтапно:
- Перед применением ленты требуется проконсультироваться с врачом, который проводит осмотр сустава, ставит точный диагноз и определяет безопасность и эффективность использования тейпа.
- Если на коже есть незначительные царапины, их нужно закрыть асептическими повязками.
- На коже, где требуется приклеить тейп, требуется сбрить волосы.
- Тейп наклеить в натянутом состоянии, но он не должен оказывать сильное давление на сустав.
- Чтобы края полос не отклеивались, их рекомендуется закруглить ножницами.
- Накладывать полосы непосредственно на коленную чашку нельзя.
- Если сустав сильно поврежден, нужно дополнительно наклеивать тейпы на голень и бедренную часть.
- Нельзя сильно натягивать полосы в местах прохождения кровеносных сосудов и нервных окончаний.
- Работая с лентой, нельзя трогать пальцами его клеящую часть.
- В течение 30 минут после наложения фиксатора необходимо ограничить интенсивность движений конечностью.
После того как тейп будет снят, использовать его повторно нельзя. Даже если лента сохранит часть клея и зафиксируется на коже, она потеряет свои свойства, перестанет обеспечивать надежную фиксацию.
Носить тейп можно не дольше 5 дней (это общие рекомендации). Но на практике менять ленту нужно чаще: каждые 2–3 дня или по мере ее загрязнения. Носить грязный фиксатор категорически запрещено, это может вызвать аллергическую реакцию на коже.
В тейпах можно принимать водные процедуры, но злоупотреблять продолжительностью стояния под душем не рекомендуется. При продолжительном и частом воздействии влаги клеящая основа может промокнуть и потерять свои фиксирующие способности.
Если тейп отклеился на концах, его нужно аккуратно подрезать, не давая скатываться. Запрещено наносить сверху на ленту какие-либо мази и кремы.
Чтобы снять тейп, рекомендуется воспользоваться специальным спреем. В домашних условиях запрещено использовать спирт или воду для отмачивания клеящего состава. Чтобы снять ленту без боли, на ее поверхность можно нанести небольшое количество детского крема, подождать, пока средство полностью впитается.
Перед снятием полосу нужно немного разогреть (феном или растерев руками). Пальцем поддеть уголок тейпа и медленным движением снять с кожи, строго по направлению роста волос. Ленту нужно держать под небольшим углом.Не стоит переживать, если после фиксатора кожа покраснеет. Это нормальная реакция. Устранить симптом можно путем нанесения увлажняющего бальзама или крема.
Техника наложения фиксирующего устройства зависит от показаний к применению. Первый раз крепить ленту рекомендуется под присмотром врача, в дальнейшем проводить процедуру можно самостоятельно.
Приклеивая тейп с целью купирования болезненных ощущений в колене, его нельзя сильно натягивать. Степень натяжения ленты не должна превышать 10%. Колено нужно согнуть под прямым углом.
Наклеиваем тейп с 2 сторон колена таким образом, чтобы чашечка находилась между полосами. Как дополнительная мера при сильной боли — ленту рекомендуется наклеить с задней части под коленной чашечкой. Для купирования боли подойдет тейп в рулоне средней ширины. Разрезать ленту на узкие полосы не нужно.
Ушиб и формирование гематомы после травм колена всегда сопровождается сильными болями и мышечной слабостью. Для фиксации сустава в данном случае подойдет тейп шириной до 10 см. Накладывая ленту, ее нужно предварительно разрезать на 5 равных частей, оставить только целым якорь (примерно 5 см).
Якорь тейпа фиксируется чуть выше того места, где сформировался отек или гематома. Разрезанные концы ленты смотрят в сторону повреждения, они накладываются свободно (без натяжения). Таким же образом на 5 частей разрезается еще 1 полоса. Она накладывается сверху первого фиксатора накрест.
Накладыванием тейпа при ушибах и гематомах можно купировать болезненные ощущения. Такая фиксация способствует выведению побочных продуктов полураспада с лимфатической жидкостью. Создается эффект дренажа.
При тейпировании усиливается лимфодренаж, тем самым рассасываются гематомы
Чтобы уменьшить болезненные ощущения, вызванные развитием артроза, нужно снять напряжение с мышц, окружающих сустав. Для этого понадобится лента Y-образного типа.
Фиксатор крепят на одной линии с коленной чашечкой на расстоянии 10 см от сустава. Ленты проводятся с 2 сторон надколенника, их концы заворачиваются под ним. Такой метод наложения обеспечивает максимально надежную фиксацию мышц и правильное распределение нагрузки.
Дополнительно рекомендуется наклеить ленту в горизонтальном направлении под коленом. По полосе фиксируется на сухожилиях, проходящих у коленного сустава, с целью купирования боли. Использовать такой метод наклеивания можно и при артрите.
Использовать тейпирование при повреждении мениска нужно не только во время лечения травмы, но и в период реабилитации, чтобы предупредить процесс распада хрящевой ткани. Среди всех видов фиксирующих лент выбирать нужно Y–образную. Края тейпа наклеиваются под коленом. Концы располагаются вокруг чашечки с направлением лучей вверх. Фиксируется лента на связках сустава и накладывается строго по направлению волокон.
Вторая лента накладывается в обратном порядке: верхний угол с внешней стороны и нижний — внутри. Для дополнительного укрепления накладываются полосы с обеих сторон колена, сверху и снизу, но в перпендикулярном направлении. Аналогичная схема фиксации используется при разрыве связок.
Цель тейпирования — снять нагрузку со связки. Для фиксации понадобятся ленты шириной 5 см и длиной 20 см и более. Колено сгибается под прямым углом. Якорь повязки фиксируется выше средней части голени. Концы заводятся над надколенником, как можно ближе к внешней стороне бедра. Вторая лента фиксируется под чашечкой, основа клеится к внутренней коленной связке. Конец крепится у середины внешней стороны бедра.
Методика наклеивания тейпа в данном случае используется во время реабилитационного периода. Цель фиксации — восстановить двигательную активность колена и силу мышц. Концы фиксатора закругляются. Колено сгибается до угла 70°. Якорь клеится под суставом, концы ленты направляются к внешней части чашечки, чтобы повторить анатомию поврежденной связки.
- Полосы клеятся горизонтально между суставом, отступая от него примерно на 15 см. Якоря заводятся назад.
- Конец ленты заводится на наружную сторону в верхнем углу колена, второй конец фиксируется внизу в углу, линия будет проходить по диагонали.
- Аналогично фиксируется полоса со сменой углов.
- Дополнительно проклеиваются полосы перпендикулярно с 2 сторон сустава.
Натяжение должно быть минимальное, не более 30%.
Особенности наложения клеящих полос зависят от того, какая нагрузка будет оказываться на колено:
- Для бегунов важно защитить сустав и повысить его тонус. Тейпы накладываются в данном случае без натяжения. Бегунам стоит подбирать лимфа–тейпы. В качестве профилактики (для предупреждения травм при марафонах или спринте) выбирать нужно широкие полосы. При наложении следует фиксировать связки и мышечные волокна. Длинную ленту необходимо зафиксировать у внешней стороны бедра, чуть ниже от колена и до таза. Вторую ленту накладывать перпендикулярно от сустава до ямки под коленом.
- Прыгуны должны накладывать полосы с небольшим натяжением (до 15%). Создание незначительного давления поможет улучшить работу сустава и защитить его во время прыжков. Чтобы поддерживать колено, потребуется фиксация 3 полосами. Первый тейп наклеить под надколенником и протянуть до нижней части бедра при согнутом (90°) колене. 2 полосы — с 2 сторон колена, их концы клеить накрест и фиксировать на коже, а не на других полосах. Чтобы проверить правильность тейпирования, нужно разогнуть конечность, на ней должны появиться многочисленные складки.
- Игровые виды спорта (волейбол и баскетбол) требуют хорошей прыгучести и четкой координации. Тейпирование проводится с целью предупреждения травматизма. Ленты нужно фиксировать одновременно на 2 сустава — колено и голеностоп. Тейп нельзя накладывать в натяжении, т. к. при прыжках и интенсивных движениях сдавливание тканей и мышц может спровоцировать развитие ишемии. Полосы должны фиксировать только растянутые мышцы. Для защиты сустава могут быть использованы схемы фиксации как у бегунов и прыгунов.
Олег, 31 год, Сочи
Много лет занимаюсь волейболом, поэтому регулярные травмы колена для меня — дело привычное. Уже 5 лет пользуюсь тейпом: наклеиваю его, когда обостряется боль или растягиваются мышцы. Простые на вид полосы (как пластырь) эффективны. Как бы сильно не болел сустав, я могу спокойно с тейпом играть, совершать высокие прыжки, и колено меня не беспокоит.
Евгения, 26 лет, Москва
Получила как-то сильный ушиб колена, возникла гематома, нога ужасно болела. Я уже думала, что без гипса не обойтись. Хорошо, что врач посоветовал тейп. Сначала отношение к клейкой ленте было скептическое, но она помогает, причем, как я сама убедилась, быстро и эффективно. За пару дней прошла боль, уменьшился отек, кожа стала приобретать нормальный цвет. Накладывать его совсем несложно. Первый раз тейпирование делали в больнице, а дальше я уже сама могла клеить полосы.
Арсен, 29 лет, Астрахань
Я — бегун на длинные дистанции, поэтому тейп для меня — это самый верный защитник суставов. Когда занимался без этого фиксатора, долго восстанавливался после забегов. Хотя у меня и отличная физическая подготовка, но колено и мышцы ныли. С тейпом я перестал испытывать такие проблемы. Сократились случаи растяжения мышц и связок. Полосы не создают дискомфорта, на теле они совсем не ощущаются.
источник
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Тейпирование коленного сустава при артрозе — это метод купирования симптомов функционального нарушения в работе опорно-двигательного аппарата. Такой способ оказывается результативным при мышечно-фасциальных болях, туннельном синдроме и в постинсультный период. Эта процедура имеет противопоказания, поэтому выполняться должна после консультации с врачом.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
В медицинской практике для того, чтобы свести к минимуму негативное воздействие повышенной нагрузки на сустав, используют разные способы его обездвиживания. Разработано множество различных фиксаторов, но все они являются громоздкими изделиями. В качестве альтернативы применяют тейпы. Часто их используют при артрозе коленного сустава.
Тейпы представляют собой эластичные бинты, имеющие ширину 3–4 см. С одной стороны они покрыты натуральным или искусственным волокном, а с другой — клейким составом, при помощи которого их закрепляют на кожном покрове. Кинезио тейп накладывают по всей длине мышц. Благодаря этому большая часть нагрузки приходится на ленту, и на сустав не оказывается чрезмерное напряжение.
Показания к использованию тейпов:
- плохая двигательная активность в суставе из-за артроза;
- ушибы и травмы сустава;
- растяжение мышц;
- судороги, сопровождаемые болевым синдромом, которые возникают после нагрузки;
- болевые ощущения, которые появляются в суставе;
- в целях профилактики дальнейших повреждений при растяжении сухожилий, связок;
- в восстановительном периоде для убыстрения восстановления тканей.
Методика тейпирования обеспечивает:
- фиксацию мышц и суставов;
- устранение проявлений воспалительных процессов;
- улучшение кровотока и стимулирование лимфотока;
- избавление от болевых ощущений;
- ограничение подвижности конечности, которая была травмирована;
- возвращение тонуса ослабленных мышц ноги.
С помощью эластичных лент можно избежать сдавливания сосудисто-нервных пучков и возникновения микротравм.
Накладывая тейп, учитывают индивидуальные особенности конституции человека и конфигурацию сустава. При появлении дискомфорта процедуру выполняют заново. Тейпирование колена при артрозе осуществляют после того, как будут уточнены все симптомы заболевания, выяснены причины его развития и произведен осмотр больного.
Тейпы для лечения артроза должны изготавливаться из качественного материала. Перед тем как наложить повязку, кожный покров обсушивают и обезжиривают с помощью спирта. Желательно удалить волосы с поверхности кожи, при этом не допускается наличия на ней царапин или ран. Если неправильно провести процедуру, то это может сильно усугубить заболевание.
Схема наложения эластичного бинта при артрозе:
- Ленту накладывают вдоль оси мышцы.
- Степень натяжения бинта оценивает врач.
- Наклеивают тейп на 15 см выше колена.
- Коленную чашечку не трогают, чтобы она могла свободно двигаться.
- Под коленным суставом ленту накладывают горизонтально.
- Накладывая тейп–бинт, необходимо его немного растирать, т.к. повышение температуры усиливает клеящий состав.
- Эластичный бинт натягивают таким образом, чтобы это не вызывало дискомфорта, не пережимались лимфатические и кровеносные сосуды.
- Если процедура предназначена для профилактики заболевания, то ленту приклеивают таким образом, чтобы коленный сустав не был ограничен в движении.
Накладывая ленту, нельзя допускать, чтобы она образовывала складки. После приклеивания пластыря в течение 15 минут нужно стараться не двигаться. Если появилось покраснение, покалывание, отечность, усилилась боль, следует немедленно снять тейп.
Кроме того, тейпирование коленного сустава выполняют, если имеются следующие проблемы:
- При нарушении оттока лимфы, чтобы его улучшить. С этой целью ногу выпрямляют и приклеивают эластичную ленту, слегка приподнимая кожу над коленом. Применяют 10 веерообразных полосок.
- Если травмирована нога, то над коленом накладывают тейпы, не приподнимая кожи.
- При деформирующем остеоартрозе бинт наклеивают для того, чтобы ограничить движения мышц и сустава.
- Восстановление сухожилий или суставной капсулы проводится с помощью I- или Y-образного тейпа. Чтобы добиться лечебного эффекта, кожный покров смещают над травмированными структурами сустава.
Хотя при тейпировании можно добиться положительного эффекта, но иногда наблюдаются нежелательные реакции организма. Если неправильно наложить пластырь или проигнорировать противопоказания, могут развиться неблагоприятные последствия, т.к. нарушается поступление крови к тканям и снабжение их питательными веществами.
Методика тейпирования имеет противопоказания:
- аллергия на латекс, из которого изготавливают некоторые виды тейпов, проявляющаяся зудом и сыпью;
- сердечно-сосудистые заболевания;
- травмы кожного покрова, которые сопровождаются кровотечением;
- кожные болезни;
- патологии, которые сопровождаются развитием отеков (тромбоз глубоких вен нижних конечностей, нефротический синдром).
Основные преимущества тейпирования при артрозе:
- Носят тейпы намного дольше, чем прочие фиксаторы. Обыкновенные ленты разрешено носить около 10 часов, в противном случае могут нарушиться обменные процессы и нормальный кровоток в суставе. Это может усугубить состояние суставной патологии. Тейп носят, не снимая, до недели.
- Во время процедуры сустав хорошо фиксируется, при этом подвижность его полностью не ограничивается. Пациент способен нормально передвигаться, не испытывая никаких неприятных ощущений.
- Эффективность такой методики наблюдается уже через 15 минут после наложения бинта, при этом проходит болевой синдром и прочий дискомфорт.
- Тейп обеспечивает дополнительную поддержку мышечному каркасу. В результате усиливается кровоток, ткани нижней конечности начинают лучше снабжаться полезными веществами.
- Бинт практически незаметен на кожном покрове. Тейп имеет своеобразную структуру, благодаря которой он крепко держится на кожном покрове и поддерживает его. Материал, из которого изготовлена лента, имеет небольшие отверстия, в результате чего воздух беспрепятственно поступает к поверхности кожи.
К преимуществам тейпов относят их стоимость. Они доступнее, чем многие лекарственные средства. Можно приобрести как дешевые, так и более дорогие фиксаторы, на стоимость которых влияет длина, качество и производитель бинта. Продается тейп–лента в аптеках и интернет–магазинах. Цена за 5 м бинта — 600 руб. и выше.
Если использовать метод наложения эластичных тейпов как основной способ лечения артроза, то он не окажет никакого результата. Терапия обязательно сопровождается употреблением витаминных комплексов, соблюдением диеты, регулярной двигательной активностью.
Тейпы для коленного сустава при артрозе могут причинить вред, если будут наложены неправильно. Из-за этого на сустав ложится дополнительная нагрузка, и нарушается его снабжение многими полезными веществами.
Перед применением ленты обязательна консультация специалиста.
- Карта сайта
- Диагностика
- Кости и суставы
- Невралгия
- Позвоночник
- Препараты
- Связки и мышцы
- Травмы
Врачи выделяют несколько патологических причин, почему болит нога позади колена. Каждое из провоцирующих этот симптом заболеваний имеет как общий комплекс признаков, так и отличительные черты. У всех патологий, вызывающих боль сзади коленного сустава, также есть особенности лечения. Поэтому только комплексным обследованием устанавливают точную причину данного симптома, а благодаря квалифицированной медицинской помощи – получится от него избавиться.
Содержание статьи:
Причины
Симптомы заболеваний
Методы диагностики
Как лечить
Болевой синдром в области колена чаще возникает у подростков, людей после 50 лет, спортсменов и лиц, которые травмировали сочленение, перенесли операцию на суставе либо занимаются тяжёлыми физическими работами. Артралгия в одном или нескольких сочленениях бывает также последствием инфекционных либо системных патологий.
Частой причиной боли за коленом становятся:
- Суставные заболевания – киста Бейкера, гонартроз (артроз коленного сустава), кистозное образование на мениске, остеомиелит, артрит.
- Околосуставные патологии – синовит, периартрит, бурсит, воспаление жировой клетчатки, тендинит, нестабильность коленного сустава. Боль позади колена бывает и при синдроме подвздошно-большеберцовой связки.
- Болезни опорно-двигательного аппарата – остеохондроз, дисплазия и артроз тазобедренных суставов.
- Патологии других систем – неврит, невринома вблизи колена, а также перемежающая хромота, варикоз, закупорка просвета сосуда, тромбофлебит, аневризма или эмболия подколенной артерии либо лимфаденит.
Боль сзади колена часто возникает при травмировании ноги. Последствием падений, ударов или ущемлений конечности бывает вывих, перелом, смещение наколенника, ушиб мягкой ткани, растяжение либо разрыв связок, сухожилий, иные повреждения суставных и околосуставных структур.
Поскольку боль позади колена – это не заболевание, а симптом конкретной патологии, то и общего механизма развития не существует. Но она всегда возникает после начала раздражения нервов, поскольку нервная система «отвечает» за чувствительность организма. Травмы, воспаление суставных и/или околосуставных структур колена либо нарушения кровообращения, дегенеративно-дистрофические процессы становятся причиной деформации костей, гиперемии тканей, отёчности.
Нередко поражённые структуры начинают прижимать либо повреждать нерв, вследствие чего появляется боль. Точный патогенез легче изучить, если установлена причина её возникновения.
При развитии патологий болевой синдром сопровождается другими признаками. В связи с близким расположением сустава к околосуставным тканям – трудно субъективно определить локализацию боли.
При развитии кисты Беккера в подколенной ямке формируется мягкое округлое образование величиной до 5 см. Его размер уменьшается во время сгибания ноги, но выпуклость нередко ограничивает амплитудность сочленения. Пациент может ощущать несильную тянуще-ноющую боль за коленом сзади. Других симптомов нет. Нередко киста Беккера образуется на обеих ногах.
При артрите проявляется триада признаков: ухудшение подвижности сустава, сильная острая боль в колене и отёчность, покраснение кожи. Скованность сочленения чаще наблюдается по утрам. Прогрессирующая патология вызывает деформацию поражённого сустава.
Гонартроз медленно развивается. Вначале человек замечает ноющую боль в конце дня, хруст, пощёлкивание внутри колена при ходьбе. Прогрессирующий артроз вызывает скованность и деформацию сочленения, острую боль, разрушение хряща. На суставной поверхности формируются остеофиты.
При кисте или травмах мениска у пациента в процессе сгибания-разгибания ноги возникает острая боль внутри колена, сбоку или позади сочленения. Бывает заметно воспаление тканей – припухлость, покраснение кожи, а также местно повышается температура.
К околосуставным патологиям относят воспаление синовиальной оболочки (синовит), бурсы (бурсит), сухожилий или связок (тендинит, лигаментит), мышц (миозит), жировой клетчатки. Если обнаружилось множественное поражение тканей – речь идёт о периартрите.
При воспалениях околосуставных структур сочленение сохраняет подвижность, но во время движения в ноге сзади или спереди появляется боль разной интенсивности. В области колена также возникает отёк либо небольшая припухлость. При инфекционных поражениях человек ощущает острую, тянущую боль позади сочленения, недомогание, мигрень и прочие признаки ОРВИ.
Если в клетчатке, мышцах или лимфоузлах в районе подколенной ямки есть гнойный процесс, то кожа сзади ноги краснеет, делается горячей и нередко это распространяется на весь сустав. При флегмонах или гнойном лимфадените под кожей выпирают бугорком либо прощупываются болезненные уплотнения.
Синдром подвздошно-большеберцовой связки проявляется болью сбоку и сзади сустава после начала тренировки, бега, интенсивных движений. Если не начинать лечение, то дискомфорт будет даже в состоянии покоя. Этот симптом также есть при развитии гонартроза, коксартроза, растяжении сухожилия или связки, разрыве мениска и подколенной тенопатии.
При нестабильности в колене связочно-сухожильного аппарата человек ощущает боль, как при растяжении либо воспалении волокон связки, сухожилия. Чем выше степень нестабильности – тем сильнее дискомфорт и вероятность появления отёчности, красноты, смещения структур сустава. Наличие этих признаков ухудшает функциональность колена.
При остеохондрозе и воспалении или опухоли нерва боль только иррадирует в зону сзади колена, а очаг патологии находится в позвоночнике либо в месте поражения нерва. На ноге может снизиться чувствительность кожи, возникает онемение, ползанье мурашек. Боль обычно острая, реже она носит тянуще-ноющий характер. Развитие невриномы (опухоль нерва) сопровождается ещё и округлым уплотнением по ходу нерва. При остеохондрозе болит позвоночник и рядом с ним расположенные мышцы.
Развитие варикоза обычно затрагивает обе ноги. Эта патология сопровождается ноющей болью сзади колен, распространяющейся также на голень. Дискомфорт проявляется по вечерам или после длительного пребывания на ногах. Прогрессирующий варикоз вызывает отёчность конечностей ниже колена и расширение вен. Позже образуются венозные узлы или сетка сосудов в зоне подколенной ямки, по голени.
Отличительной чертой тромбофлебита от варикоза является повышение температуры тела, болезненность вен, изменение окраски кожи на красный цвет с синюшным оттенком над поражёнными сосудами.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Тромбозу (закупорка вены тромбом) характерно быстрое развитие патологии. Сразу человек ощущает острую боль в подколенной ямке или другом месте по ходу вены. Затем нога начинает сильно отекать, кожа становится горячей, приобретает бордово-синюшный цвет. В отличие от тромбоза, при эмболии подколенной артерии (закупорке артерии жировым эмболом или кровяным сгустком) конечность бледнеет, становится холодной. Ниже по сосуду прекращает прощупываться пульс.
Отсутствие квалифицированной помощи при тромбозе вены или эмболии подколенной артерии приводит к развитию гангрены и возможной ампутации конечности.
Небольшая аневризма (выпячивание стенки сосуда) подколенной артерии не вызывает боль. В подколенной ямке можно прощупать пульсирующий бугорок. Болевой синдром проявляется во время пальпации при большом размере аневризмы, когда её дном сжимается нерв.
Если болит колено сзади больше трёх дней или возникли другие симптомы – надо обследоваться и начать лечение. Семейный врач даст направление к ортопеду-травматологу, хирургу, артрологу, флебологу либо другому узкоспециализированному доктору.
После сбора анамнеза для уточнения диагноза пациента направляют на рентген, УЗИ, исследуют его кровь и мочу для общего клинического, биохимического анализа. При необходимости область колена дообследуют с помощью доплерометрии, компьютерной томографии, сцинтиографии, термографии и артроскопии. Высокоинформативным диагностическим методом является МРТ, биопсия и исследование синовиальной жидкости.
План терапии составляют после установления диагноза. Кисту Беккера, патологии мениска, флегмону, гнойный лимфаденит, новообразования, аневризму, тромбоз и эмболию устраняют хирургическим путём. Остальные заболевания, вызывающие боль за коленом, лечат комплексными методами, в том числе проводят операции.
При травмах принимают анальгетик, обездвиживают нижнюю конечность, прикладывают на 15 минут холодный компресс. Затем вызывают бригаду скорой помощи либо сразу обращаются к врачам травмпункта.
В стационарных или домашних условиях максимально снижают нагрузку на больное колено: прекращают тренировки, берут больничный, соблюдают постельный режим, носят наколенники. Для купирования боли принимают анальгетик или нестероидный противовоспалительный препарат (НПВП) и прочие прописанные доктором лекарства.
По назначению врача больной участок ноги обрабатывают мазями, лечебной глиной, делают аппликации озокерита. В фазе затухания болезни начинают разрабатывать колено с помощью упражнений ЛФК.
Какие лекарства снимают боль около колена:
- Нимесулид;
- Аспирин;
- Мелоксикам;
- Диклофенак;
- Теноксикам;
- Вольтарен-гель;
- Напроксен;
- Индометацин.
Важно! Лечить надо не боль, а вызвавшую её патологию. После устранения основной причины этот симптом перестанет проявляться.
Физиопроцедуры назначают после снятия острых симптомов болезни. Они улучшают микроциркуляцию, ускоряют доставку веществ в зону поражения, снимают воспаление, улучшают клеточный метаболизм и обезболивают. Эффективными физиопроцедурами являются травяные и грязевые ванны, обёртывания ноги глиной, прогревание сухим теплом (УВЧ, парафиновые аппликации, СУФ-облучение). Быстро снимает боль и воспаление лазеротерапия, электрофорез с новокаином или другими лекарствами.
Массаж разрешено делать, если нет незаживших травм, кисты, опухоли и аневризмы. Его назначают при артритах, артрозах, патологиях позвоночника, развитии околосуставных заболеваний. Во время массажа нельзя совершать манипуляции, приносящие острую боль колена сзади, по бокам или внутри сустава.
ЛФК назначается на втором этапе лечения. При каждом виде болезни врач подбирает упражнения в индивидуальном порядке. Гимнастику выполняют после предварительного разогрева тканей колена мазью, массажем или разминкой.
Врач подбирает лекарства согласно протоколу лечения выявленного заболевания. Практически всегда пациенту прописывают анальгетики. Реже для купирования боли используют Дипроспан или другие глюкокортикостероиды.
Гонартроз лечат следующими группами медпрепаратов:
- НПВП. Кетопрофен, Диклофенак, Аспирин и прочие нестероидные противовоспалительные препараты применяют внутрь либо наружно в зависимости от формы выпуска лекарства.
- Внутрисуставные инъекции. В полость сочленения вводят хондропротекторы, препараты гиалуроновой кислоты и кортикостероиды. Первые две группы лекарств улучшают регенерацию хряща. Уколы с гормональным средством применяют в случае малой эффективности анальгетиков, НПВП.
- Хондропротекторы комплексного действия. Ферматрон, Дона, Терафлекс и прочие ХП, что принимают внутрь, способствуют образованию хрящевой ткани.
- Витаминно-минеральные комплексы. Их назначают для восполнения дефицита полезных веществ, поскольку недостаток витаминов и минералов ухудшает скорость регенерации клеток, снижает иммунитет.
При артритах, полиартритах, прочих воспалениях околосуставных тканей внутрь и наружно назначают НПВП, анальгетики, поливитамины и минеральные комплексы. Если нога болит сзади колена по причине инфекции, пациенту назначают антибиотики, антимикробные средства.
Варикоз и тромбофлебит лечат с помощью:
- Мази: Гепариновой, Троксевазин, Целестодерм и подобных их действию средств. Они обладают противовоспалительным, противоотёчным, обезболивающим, рассасывающим и укрепляющим свойством.
- Лекарств со стимулирующим кровоток и повышающим эластичность сосудов эффектом. Это Детралекс и препараты с аналогичным действием.
- Антикоагулянтов: Аспирин, Венолайф, иные разжижающие кровь и предотвращающие тромбообразование средства.
- НПВП: Индометацин, Диклофенак, других противовоспалительных препаратов с обезболивающим свойством.
- Физиопроцедур: методы бальнеотерапии, гирудотерапии (лечение пиявками), лазеротерапии.
- Ношение компрессионных чулок или колгот. Они уменьшают величину узлов, не позволяя крови скапливаться в расширениях.
При тромбофлебите дополнительно назначают Пентоксифиллин либо другие тромболитики. Если в сосудах появилась инфекция – применяют и антибиотики.
Лечение остеохондроза пояснично-крестцового отдела включает:
- Массаж.
- ЛФК.
- Приём внутрь и применение наружно хондропротекторов, НПВП, миорелаксантов, препаратов для улучшения кровообращения (Тизанидин, Вольтарен, Эскузан).
- Физиотерапию (фонофорез с лекарством, лазеротерапию, ударноволновую терапию).
В разделе указана стандартная тактика лечения основных патологий, провоцирующих боль позади колена. У каждого человека возможно наличие сопутствующих заболеваний, а также осложненное развитие процессов, поэтому методы терапии врачи подбирают в индивидуальном порядке.
Операции проводят при нецелесообразности применения консервативных методов. Их чаще проводят при осложнениях патологий, требующих хирургического вмешательства: гнойных процессах, опухолях и прочих показаниях, а также при разрывах связок, сухожилий, мениска, сложных переломах, прочих серьёзных травмах, нестабильности коленного сустава.
Различают следующие виды операций:
- Удаление флегмоны, абсцесса или кисты.
- При сосудистых патологиях: флебэктомия, эндартерэктомия, удаление эмболов и тромбов, протезирование вены, артерии, шунтирование или стентирование их просвета.
- При суставных заболеваниях: суставная остеотомия, эндопротезирование, артроскопический дебридмент.
- При патологиях позвоночника: дискэктомия, лазерная нуклеотомия, опорный спондилодез, стабилизация позвоночного столба, освобождение ущемленных нервов.
При своевременном обращении за квалифицированной помощью врачи дают благоприятный прогноз терапии.
В домашних условиях чаще накладывают компрессы на ногу сзади колена с лопухом, капустным листом, пропитанной тканью в настойке сирени, одуванчика и каштана, делают обёртывания с целебной глиной, принимают грязевые ванны. Следует учесть, что при опухолях, гнойных процессах и травмах нельзя использовать согревающие компрессы, растирки, мази. Их целесообразно применять при воспалениях тканей. Поэтому применяют народные способы с разрешения врача, после того как установлены причины и характер болевого синдрома.
Важно! В виду многообразия патологий, вызывающих боль в области колена, не рекомендуется заниматься самолечением. Каждое лекарство, физиопроцедура, метод ЛФК и массажа имеют противопоказания. Особенно опасно для жизни неграмотное сочетание медпрепаратов или дополнительных средств народной медицины.
Вылечить артроз без лекарств? Это возможно!
Получите бесплатно книгу «Пошаговый план восстановления подвижности коленных и тазобедренных суставов при артрозе» и начинайте выздоравливать без дорогого лечения и операций!
Техника тейпирования нашла широкое применение в спортивной медицине и реабилитационных методиках. Этот метод назначается в комбинации с реабилитационными мероприятиями или самостоятельно.
Прежде, чем приступить к работе с тейпами, нужно ознакомиться с основными приемами и особенностями наложения повязок. При наложении тейпа руководствуются физиологическими принципами и анатомо-морфологическими особенностями для достижения максимального эффекта.
Этот метод предложил Кензо Касе (Япония) в 1973 году. Известно о нем стало после олимпиады 1988 года. Оттуда способ тейпирования проник в травматологию, ортопедию, неврологию.
Тейпирование — одна из техник наложения повязок. Отличие состоит в использовании в качестве основного материала липкой ленты (тейпа) с предварительной обработкой рабочей поверхности (кожи в зоне повреждения) специальным гелем. Она внешне напоминает лейкопластырь. Но ее отличие заключается в свойствах материала, из которого она изготовлена. Такой пластырь может растягиваться и принимать обратно свою изначальную форму, он не подвергается воздействию влаги и быстро высыхает. Поэтому его очень удобно использовать во время тренировок.
Применение тейпов показано при повреждении поддерживающего аппарата (суставов, связок, мышц). Основная цель методики — придание фиксации травмированному отделу. Наложение таких повязок оправдано в спортивной медицине, для повышения функциональности слабых мест (например, если ранее были повреждены связки), при переходе заболевания в стадию компенсации, в качестве профилактики травм опорно-двигательного аппарата. О том, какие бывают тейпы и как наложить их на стопу можно почитать здесь.
Действие тейпирования сводится к:
- снижению болевых ощущений;
- нормализации интерстициального давления (давление внутри тканей);
- поддержанию гидростатического давления (повышение такового приводит к задержке жидкости в организме и развитию отеков);
- увеличению периода активной работы мышц;
- восстановлению нормальной сократимости мышечной массы (периоды возбуждения чередуются с периодами расслабления);
- расширению амплитуды движений;
- улучшению гемодинамики (что повышает трофику поврежденных мышц и препятствует накоплению продуктов окисления);
- повышению проходимости кровеносных и лимфатических сосудов;
- повышению чувствительности механорецепторов.
Тейпы накладывают физиотерапевты и их ассистенты, некоторые спортивные тренеры, реабилитологи и их ассистенты, а также другие обученные специалисты со знанием анатомии, физиологии и биомеханики.
Тейпирование применяют совместно с мануальной терапией, физиотерапией (УВЧ-терапия, криотерапией, бальнеотерапия) и лечебной физкультурой.
Различают лечебное, функциональное и реабилитационное тейпирование. При выборе способа наложения тейпа учитываются этиологические (причинные) факторы.
- Лечебный тейпинг. Применяется при вывихах, разрывах, ушибах и прочих травмах. Важна диагностика основной причины заболевания и вызываемого ей симптомокомплекса. Используется жесткий тейп. Это уменьшает амплитуду движений, корректирует постуральные и биомеханические дефекты, ограничивает болезненные движения. Применение таких повязок препятствует появлению дополнительного риска повреждения. Перед наложением накладывают эластичный тейп, что предупреждает повреждение кожи из-за высокой клейкости жесткого пластыря. Допустимо применение и кинезиотейпа, который накладывают непосредственно на кожу. Во время наложения повязки лента удлиняется на треть первоначальной длины.
- Мультитейпинг – функциональное тейпирование, или кинезиотейпирование. В качестве рабочего материала используют кинезиотейп – эластичную ленту, наподобие пластыря, на клеящейся основе. Последний можно носить от четырех до семи суток, но в отличие от обычного спортивного, он не подходит для многократного применения. Применяют функциональное тейпирование для улучшения микроциркуляции, повышения сосудистого и мышечного тонуса, релаксации напряженных мышц, укрепления опорно-двигательного аппарата, стимуляции рецепторов вспомогательного аппарата (связки, сухожилия, суставы), уменьшения болевого синдрома (правильно наложенный тейп не сковывает движений, не требует подключения дополнительной мускулатуры, что уменьшает раздражающее воздействие на нервные окончания). Например, при тендините давление оказывается на спазмированный участок мышцы или пяточное сухожилие. Аппликация уменьшает симптомы заболевания. Положительные стороны этого метода заключаются в возможности длительного ношения повязки, отсутствии необходимости постоянно накладывать тейп, хорошем лечебно-оздоровительном эффекте на тейпируемую область, местности воздействия, влагоустойчивости, отсутствии привыкания, тонизировании работы связочно-суставного аппарата, увеличении объема как пассивных, так и активных движений, высокой способности тейпа к растяжению (в 1,5 раза при тейпировании коленного сустава).
- Реабилитационное тейпирование назначают врачи в послеоперационном периоде с целью снижения напряжения травмированного участка, улучшения кровообращения, оттока лимфы, постепенного восстановления объема движений, ускорения репаративных процессов сближение краев ран, заживление рубцов). Необходимо избегать длительного ношения и чрезмерной фиксации, чтобы предотвратить атрофию мышц. Сроки ношения тейпа при реабилитации в каждом конкретном случае определяются индивидуально.
Тейпинг выполняют в следующих ситуациях:
- фиксация бандажа и повязок;
- профилактика более сильных повреждений при травме (растяжении, разрыве) связок, сухожилий, для ускорения репарационных процессов ткани в реабилитационном периоде;
- в случае неполноценности костно- мышечной системы (дисфункция голеностопного сустава) для иммобилизации;
- чтобы избежать чрезмерного напряжения, появления микротравм, сдавления сосудисто-нервных пучков.
- Перед наложением повязки следует обсушить и обезжирить кожу.
- Рабочая поверхность должна быть гладкая, поэтому волосяной покров лучше удалить.
- Поверхность обрабатывается клеем не менее чем за 40 минут до выполнения физических нагрузок или водных процедур, так как необходимо время для связки клея с эпидермисом.
- Следует слегка растирать тейп по мере наложения на поверхность тела (повышение температуры активирует клеящий слой).
- Сила натяжения не меняется при формировании основных туров (рабочих). Точки их начала и окончания совпадают.
- Наклеивание ленты к якорным турам осуществляется в натянутом состоянии.
- Степень натяжения эластичного тейпа (крепежно- эластическая повязка, функция которой – укрепление конструкции) не должна вызывать дискомфорта.
При наложении тейпа руководствуются индивидуальными морфофункциональными (конституциональными) особенностями, а также конфигурацией сустава. При появлении неудобств, неприятных ощущений, чувства сдавления в тейпированном участке, повышенной жесткости конструкции, скованности движений, накладывание тейпа выполняют заново.
При первом применении данной методики следует заранее осведомиться у врача, тренера, массажиста, владеющего этой методикой об ощущениях, сопровождающих процедуру. В этом случае точно разобраться в правильности наложенной повязки помогут физические упражнения (используемые при разминке). Если при их выполнении скованность не появляется, тейп наложен верно.
Как клеить тейп на плечо можно посмотреть на видео.
Схема тейпирования коленного сустава выглядит следующим образом. Человек присаживается на стул, сгибает ногу на 92-93 градуса. В этом положении на нижнюю треть бедра и верхнюю треть голени наносится клей. Поролоновым бинтом оборачивают подготовленную область. На участок последнего тура бинта расклеивают два базовых якорных тура, которые выполняют роль фиксирующих. То же делают и на противоположном участке.
Важно описанные туры накладывать от внутреннего края бедра (и соответственно голени) к наружному. При этом задняя поверхность бедра или голени остается свободной. Она не прикрыта тейпом.
Это препятствует дополнительному стягиванию, что ведет к компрессии тканей, сосудов и нервов, проходящих в этой области. Для укрепления коллатеральных связок и передней крестообразной связки ленту приклеивают нижним концом на якорные туры сзади наперед так, чтобы тейп проходил под надколенником, не перекрывая его, и прикреплялся на внешней стороне бедра между ранее наложенными верхними турами: справа, если осуществляется тейпирование правого колена, слева при наложении конструкции на левое.
Следующий рабочий тур проходит над надколенником (коленной чашечкой), причем точки его начала и прикрепления расположены в тех же точках, что и у предыдущего. С наружной стороны бедра туры укладывают в противоположном направлении. Начинают на внешней стороне бедра, заканчивают на внутренней. Снова накладывают по 2 ленты наверх и вниз в качестве укрепляющих. Последний шаг — круговое расклеивание крепежно-косметической повязки, которая представляет из себя эластичную ленту.
На видео можно наглядно посмотреть, как происходит кинезиотейпирование коленного сустава.
Использование этого метода имеет ряд противопоказаний:
- Аллергическая реакция на изделия из латекса, так как некоторые разновидности жестких тейпов содержат латекс (признаки повышенной чувствительности — сыпь, зуд, жжение в области тейпа).
- Кожные заболевания, повышенная хрупкость кожи (дети, лица пожилого возраста).
- Травматические повреждения кожи, сопровождающиеся кровотечением.
- Патология со стороны сердечно-сосудистой системы.
- Заболевания, сопровождающиеся отечным синдромом (нефротический синдром, тромбы глубоких вен нижних конечностей).
источник