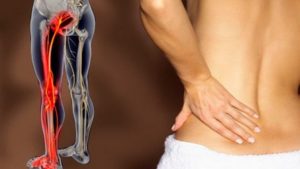
Сокращение пространства ведет к воспалительным процессам, вызывающим боли. Воспаленные нервные волокна влияют на кровеносные сосуды, в результате происходит их спазм. Раздраженные артерии сокращают просвет в сосудах, нарушается питание участков тела.
При болях в пояснице появляется слабость в ногах. Жалобы на онемение ног, заедание колен — это первые звоночки, с которыми надо немедленно идти к врачу. К сожалению, остеохондроз помолодел . Если раньше этими болезнями страдали после сорока лет, сейчас от этого заболевания страдают многие молодые люди.
Причиной появления остеохондроза могут быть:
- нарушение обменных процессов,
- приобретение лишних килограммов,
- неравномерное распределение тяжестей во время хождения и др.
При развитии остеохондроза в поясничном отделе происходит выпячивание дисков, что приводит к протрузии и грыжам из-за разрывов фиброзного кольца (роль кольца удерживать содержимое дисков на местах).
Люмбоишиалгия бывает двух видов люмбаго или ишиас. Для лечения болезни необходим комплекс лечебных воздействий, позволяющий восстановить ткань дисков.
Основными причинами появления остеохондроза могут быть старые травмы, сидячий образ жизни или, наоборот, сильные физические нагрузки, излишняя полнота, неправильное распределение груза при ношении тяжестей, перенесенные заболевания, изменения с возрастом.
При остеохондрозе могут неметь ноги, походка становится тяжелой, возникает острая боль. Это первые признаки остеохондроза. С возрастом у человека уменьшается количество воды, находящейся в теле, из-за этого диски позвоночника не справляются с нагрузками. Возрастные изменения касаются также белкового вещества, наполняющего диски.
Хрящевая пластина дает подпитку для межпозвоночных дисков. Ощущение болей и слабости в ногах появляются чаще всего из-за эрозии в краях хрящевой пластины. Идет развитие воспалительного процесса, появляется поясничный остеохондроз, при этом болят ноги, трудно ходить, лечение обязательно должен назначить врач.
При начальной стадии остеохондроза ноющая боль возникает в области поясницы. Со временем боль может становиться больше, появляется корешковый синдром, из области поражения позвоночника боль отдает в ягодицы, появляется в ногах.
Для проведения более обширного обследования при остеохондрозе очень часто рекомендуют пройти ультразвуковое доплеровское исследование сосудов ног, благодаря чему выявляются спазмы и нарушения кровообращения.
При болях в ноге при остеохондрозе не наблюдаются отеки, иногда может быть слабость в нижних конечностях. Если мерзнет нога в области стоп или голени, следует сделать рентгеновский снимок. Скорее всего, заболевание затронуло корешки L III.
При заболевании остеохондроза боль чаще всего ощущается на одной ноге. При этом заболевании наблюдается развитие атрофии мышц. Остеохондроз ног обозначает нарушение в движении и строении суставов. Само это слово обозначает истонченность, разрушение хряща ткани, которая покрывает суставную поверхность костей.
Гладкость и эластичность хрящей обеспечивает легкость при движениях. При разрушении и отслаивании хрящевых тканей происходит уплотнение места, нарушающего равномерность покрытия. Идет стирание частей позвоночника. Прогрессируя, это заболевание затрагивает другие части тела. Это влечет за собой появление других болезней.
При ходьбе костная ткань, находящая под хрящом, травмируется, появляется заболевание остеоартрит. При этом заболевании края истонченных хрящей разрастаются по суставной сумке и окостеневают. Эти наросты называют остеофиты, они не позволяют нормально двигаться, защемляют нервы, сосуды. Вот почему нога может отечь и онеметь.
При ранней диагностике не так просто определить степень болезни из-за слабо выраженных и непостоянных симптомов. Чаще всего симптомы на ранних стадиях видны слабо. Ни в коем случае не следует заниматься самолечением, только врач сможет правильно подобрать лечение.
Звуки хруста в суставе, ноющая боль в нижних конечностях, прострелы, разрастания суставов — все это должно насторожить.
Лечением остеохондроза должен заниматься только опытный врач. Обычно при острых болях назначается постельный режим. Это позволяет снять нагрузки с позвонков. Лежать необходимо на жесткой поверхности. Под коленки кладется валик, он помогает убрать сдавливание нервных окончаний корешков.
Подключается медикаментозная терапия. Лекарства позволяют снять боль в спинном отделе позвоночника и в ногах. Убирают воспалительные процессы, снимают спазм, восстанавливают нарушенное кровообращение, облегчают боли. Массаж, физиотерапия позволяют улучшить кровообращение, снимают мышечные спазмы.
Занятие лечебной физкультурой предупреждает появление заболевания. Восстанавливается механика движений тела, убираются застойные явления в организме. Здоровый образ жизни позволяет укрепить свой организм и забыть о болезнях.
- Вы внезапно можете почувствовать приступы боли.
- Вам надоело носить специальный корсет.
- У Вас зависимость от обезболивающих.
- Возможно, Вы перепробовали кучу лекарств, но ничего не помогает.
- И Вы готовы воспользоваться любой возможностью, которая поможет Вам избавиться.
Эффективное средство от остеохондроза существует. Перейдите по ссылке и узнайте, что об этом говорит Елена Малышева.
Алексей Бабаскин Гуру (3496) 6 лет назад
Делать МРТ того отдела, который болит и идти к неврологу.
Екатерина Живилова Знаток (341) 6 лет назад
сначала обезболивающее — лучше всего помогают кетонал- уколы. и срочно обратитесь к нервопатологу!
Stas Isovskiy Гуру (3296) 6 лет назад
Добавь в рацион! «Уксус яблочный селеносодержащий». Состав: Яблочный уксус натуральный, микроэлементы: железо, магний, медь, никель, селен (10 мг)
Действие: Яблочный уксус селенизированный входит в состав важнейшего фермента глутатаонперексидазы, который активизирует работу антиоксидантной системы, противоопухолевого иммунитета, обмен веществ в тканях, печени, предупреждает развитие катаракты хрусталика глаза. Достаточное количество селена и селеносодержащих ферментов в тканях обеспечивает здоровье сердечной мышцы, почек, способствует росту и развитию тканей и омоложению организма в целом.
Рекомендуется:
— При анемии и лейкозах.
— При беременности и вскармливании.
— При бронхиальной астме и заболевании легких.
— При восстановлении после инсульта, нарушении мозгового кровообращения.
-При ишемической болезни сердца, инфаркте миокарда и гипертонии.
— При лучевой болезни.
— При остеохондрозе и артрозах, при полиартрите и ревматизме.
— Для ускорения восстановления при травмах и переломах костей.
— При заболеваниях почек, почечно-каменной болезни, полиневрите.
-При болезнях печени и желчного пузыря.
— Для предупреждения преждевременного старения.
— При заболеваниях щитовидной железы, эндемическом зобе.
Способ применения: вышлю!
Детям до 1 года -0 25 капель, до – 2 лет – половину чайной ложки, до 5 лет – 1 чайную ложку, до 12 лет – десертную ложку, после 12 лет – 1 столовую ложку 2-3 раза в день во время еды.
При заболеваниях дозировки могут быть существенно увеличены (до 6-12 столовых ложек в день).
Для лечебных целей необходимо придерживаться схемы приема, рекомендованной при конкретных заболеваниях:
Побочные явления: не выявлены
Особые условия: при язве желудка и 12-персной кишки и при повышенной кислотности рекомендуется принимать нейтрализованный раствор «Неоселена».
При приеме ограничить или исключить употребление сладостей, т. к. это ухудшает усвоение селена.
Сергей Семиёшкин Мыслитель (8359) 6 лет назад
Остеохондроз, прострел. Лечение: точечный массаж позвоночника, мануальная терапия, лечебная физкультура, гирудотерапия, вытяжение. 8 916 719 03 97.
Источник: Опыт лечения пациентов с межпозвонковыми грыжами.
Консультация невролога. Он назначит правильное лечение. Если просто потянули спину, то БЫСТРУМ ГЕЛЬ+тепло на поясницу. Можно сделать обезболивающий укол в/м диклофенак+укол в/м мильгамма (витамины группы В)
макс Мастер (1564) 6 лет назад
сделайте укол диклофенак, если не отпустит то баралгин. лучше лежать на полу. из мазей сабельник и пихтовое масло. когда боль пройдёт делайте ежедневно гимнастику. попробуйте смочить холодной водой хлопковую ткань и приложить к больному месту. листья капусты смазать мёдом, приложить к больному месту накрыть пленкой и шерстяным платком. будет полегче сходите к неврологу. успехов и здоровья!
Сергей Оракул (86045) 6 лет назад
По неволе, начинаю психовать, когда такой вопрос звучит в НЕТе. Бля, ну сколько можно лениться и слушать советы всех и вся. К доктору, курица, к доктору немедленно. )) ) к Бубновскому..)))
Если болит поясница, первое, что нужно сделать, — это понять причины боли. Спина и поясница болят у многих, это едва ли не самая распространённая жалоба. Но это не значит, что главная задача – выбрать надёжное обезболивающее средство, даже если знакомые уверяют вас, что оно помогает. Поясница может болеть по разным причинам. Причины боли в пояснице исчисляются десятками, включая и повреждения позвоночника. Поэтому, прежде чем начать лечение, правильно было бы получить данные диагностики, чтобы понять, почему болит поясница, и заключение врача.
В большинстве случаев поясница болит из-за остеохондроза — поражения межпозвоночных дисков в поясничном отделе позвоночника. Позвонки поясницы теряют стабильное положение, сдавливают межпозвоночные диски, разрушая их структуру, нередко, вплоть до появления грыжи. Подробно об этой причине боли в пояснице можно посмотреть в статье о возникновении и развитии остеохондроза. Остеохондроз поясничного отдела позвоночника возникает особенно часто, едва ли не у большинства наших современников-горожан. Наша анатомия такова, что из-за прямохождения именно поясничные позвонки испытывают наибольшую нагрузку. А, значит, эту нагрузку нельзя бесконтрольно увеличивать, часто отключая мышцу, поддерживающую позвоночник. Эта мощная мышца берёт на себя половину нагрузки на позвоночный столб, но только в случае, когда есть опора тела на стопы. Это значит и то, что мышцы спины и таза, удерживающие позвонки в нормальном положении, должны оставаться сильными и работоспособными. Причинами боли в спине, пояснице, таким образом, становятся малая физическая активность, редкие неконтролируемые нагрузки, хронические напряжения мышц спины, таза, а также ягодичной мышцы, недостаточное умение сидеть и ходить без риска повреждения позвоночника и возникновения остеохондроза поясничного отдела.
Одной из причин боли в спине, пояснице может быть радикулит поясничного отдела позвоночника или ишиас, но это заболевание, обусловленное поражением корешков спинномозговых нервов, опять-таки, главным образом, возникает при остеохондрозе поясничного отдела. Уменьшение высоты межпозвоночных дисков при остеохондрозе приводит к нарушениям баланса между структурами позвоночного столба – отсюда и постоянная, вполне терпимая, но периодически усиливающаяся боль в пояснице, спине, соседних областях.
При выполнении непривычной для вас физической работы или просто при резком изменении положения позвоночника, наклоне или повороте, может возникнуть острая боль в пояснице. Это — мышечный спазм, когда источником боли становятся зажатые мышцы. Врачи поставят диагноз люмбаго (прострел) — защемление нервных окончаний, однако поясница болит по той же исходной причине – остеохондроз поясничного отдела, который стал причиной защемления.
Остеохондроз поясничного отдела позвоночника является основной первопричиной, из-за которой болит поясница. В свою очередь, деформация межпозвоночных дисков происходит из-за сдавливания позвонков хронически напряжёнными мышцами позвоночника при участии близлежащих мышц спины и таза. Длительная статическая нагрузка, особенно при сидячей работе, усугубляет эти напряжения. И, чтобы поясница не болела, нужно устранить причины боли в пояснице, спине, позвоночнике в целом — научиться снимать хронические мышечные напряжения, тренировать мышцы спины и области таза, научиться сидеть с минимальной нагрузкой на поясницу, научиться более плавному, мягкому движению.
При неожиданных острых болях в пояснице боль нужно снять и обратиться к врачу на предмет обследования. Так как причины боли в пояснице могут быть связаны не с проблемами позвоночника, а заболеваниями органов брюшной полости, нервами или сосудами и т.д.
Снимать боль лучше уметь без применения фармацевтики. Так, чтобы в этом процессе была задействована ваша нервная система, и она настраивалась на лечение возникших неполадок.
Остеохондроз, в том числе остеохондроз поясничного отдела позвоночника, относится к тем заболеваниям, условия, для развития которых мы, во многом, создаём себе сами. Поэтому, если болит поясница, и вы хотите избавиться от этой напасти, для лечения болезни, в первую очередь, нужен не врач, а ваша решимость с ней справиться. И, прежде всего, необходимо выполнять специальные упражнения для улучшения работы мышц в области поясницы. Необходимо использовать и приёмы для устранения причин боли в пояснице, чтобы остановить развитие остеохондроза поясничного отдела из-за некоторых наших вредных привычек. Такой подход позволяет существенно улучшить работу восстановительных и защитных систем организма, настраивая нервную систему на самолечение организмом возникших проблем.
источник
Боль в спине, пояснице, иррадиирующая в ногу — одна из самых частых жалоб населения, особенно старше 35 лет. Это заставляет задуматься о том, что современный городской житель уже с детства, молодости ведет весьма не гармоничный с природой образ жизни, производя неравномерные нагрузки на позвоночник в течении всего дня — при длительном положение сидя, стоя, состояние мышц спины всегда находится в напряжении, а расслабления не происходит.
Более того, после долгого нахождения в сидячем положении, человек может совершать резкие чрезмерные физические нагрузки в тренажерном зале, бассейне и пр. Причин возникновения боли в пояснице, отдающей в ногу очень много, и чтобы разобраться в этиологии ее появления, порой приходится обращаться сразу к нескольким специалистам — неврологу, ортопеду, остеопату, гинекологу, урологу, гастроэнтерологу.
Этот болевой синдром чаще всего бывает на фоне протрузии или пролапса межпозвоночной грыжи поясничного отдела позвоночника. Также корешковые пояснично-крестцовые боли возникают и при опухолевых процессах в крестцовом сплетении, опухолях спинного мозга, бурсите сухожилий ягодичных мышц, если к тому же возникает нарушение потоотделения, это также может быть вызвано васкулитом- нейропатии седалищного нерва (ишемического характера).
- Тупые боли в спине, пояснице и задней поверхности ноги
Это может быть синдром грушевидной мышцы — нейропатия, защемление, воспаление седалищного нерва. При этом чаще всего боль возникает в месте выхода седалищного нерва в области грушевидной мышцы и распространяется по задней поверхности бедра, вплоть до стопы. При грубой компрессии, защемлении седалищного нерва, возможно развитие атрофии ягодичной области.
- Боль в спине, отдающей в боковую область ноги
Эта локализация — лампасоподобная боль может быть обусловлена межпозвоночной грыжей, когда поражаются верхние поясничные корешки, проявляясь острым люмбаго, слабостью мышцы бедра, при патологии бедренного сустава она может сопровождаться псевдокорешковой иррадиацией. Если в боковой области бедра возникают жгучие боли — это может быть туннельный синдром наружного кожного нерва бедра — парестетическая мералгии Рота-Бернарда.
Мералгия — это боли на наружной поверхности кожи бедра из-за того, что нерв сдавлен паховой связкой или фасцией. Например, при беременности, у тучных людей, страдающих избыточным весом. Кроме болей при движении возникают парестезии (ползание мурашек, покалывание) или снижение чувствительности (онемение). В покое все симптомы, как правило, проходят.
- Боль, отдает в переднюю поверхность ноги, бедра
Такой синдром обусловлен поражением бедренного нерва, в основном возникающий после операции в нижней части живота, или грыжесечения. Эти повреждения дополнительно сопровождаются выпадением коленного рефлекса, чувствительными нарушениями, слабостью мышцы бедра. при этом двигательные нарушения будут выраженнее, чем боль. Очень сильная боль в спине, иррадиирующая в конечность может возникать одновременно с атрофией мышц бедра, которая наблюдается при лечении антикоагулянтами и развитием ретроперитонеальной гематомы (скопления крови в забрюшинном пространстве), а также при сахарном диабете если развивается асимметричная проксимальная нейропатия.
Боль на передней поверхности бедра в сочетании с нарушением работы 4-главой мышцы бедра (затруднено разгибание голени и сгибание бедра) сильно выраженная – поражения 3-4 поясничных корешков.
- Одновременная боль в области колена и поясницы
В коленном суставе боль может сочетаться с болью в пояснице при ортопедических нарушениях бедренного сустава. А также при онкологических заболеваниях женских половых органов, у мужчин при раке простаты. При переломах костей таза возникают онемение кожи, ползание мурашек и боли в области запирательного нерва, иногда иррадиируют на медиальную область сустава колена.
- Боли в верхней, средней части спины
Эти боли обусловлены чрезмерной мышечной активностью, перенапряжением, межреберной травматической нейропатией, а также болезнью Шейермана или Бехтерева, спондилита, поперечного миелита, спондилезом грудного отдела, опухолями позвоночника.
- Боли в поясничной области
Большинство таких болей вызваны заболеваниями ортопедического характера — спондилез, остеохондроз, спондилолистез, повреждения дисков поясничной области или их дегенерация. А также арахноидальной кистой в крестцовой области, локальными мышечными уплотнениями в ягодичных мышцах, при воспалении седалищного нерва. Ночные боли у молодых мужчин могут быть по причине болезни Бехтерева.
Однако, следует знать, что не во всех случаях, когда боли в пояснице, отдают в ногу, причинами служат нарушения в позвоночном столбе, существует масса других патологических процессов, вызывающих данный синдром.
Мы перечислим возможные патологические, воспалительные, дегенеративные процессы в позвоночнике, которые могут способствовать развитию компрессионных поражений сосудов, оболочек, корешков, вещества спинного мозга.
- Остеопороз
- Поясничный спондилез, спондилолистез, стеноз, анкилозирующий спондилит
- Пролапс, протрузия диска
- Перелом позвонка, миеломная болезнь, опухоли позвонков
- Болезнь Реклингаузена, болезнь Педжета, врождённые деформации
- Сакрализация, люмбализация
- Остеофиты, остеомиелит позвонка
- Фасеточный синдром
Кроме того, следующие заболевания, не связанны с нарушениями опорно-двигательного аппарата:
- Туннельные синдромы — это нейропатии различного происхождения: седалищного нерва, латерального нерва бедра, болыпеберцового, запирательного, бедренного, общего малоберцового нерва
- Постгерпетическая невралгия, герпетический ганлионит
- Метаболические полинейропатии и мононейропатии
- Невринома спинального корешка
- Опухоли спинного мозга
- Спинальный сифилис
- Эпидуральная гематома или абсцесс
- Хронический менингит или карциноматоз мозговых оболочек
- Рефлекторная симпатическая дистрофия- регионарный комплексный болевой синдром
- Плексопатии, сирингомиелия
- Клаудикация конского хвоста или перемежающаяся хромота
- Острые нарушение спинального кровообращения
Прочими причинами болей в спине, отдающей в ногу могут быть различные заболевания, такие как: гинекологические воспалительные и онкологические процессы, миеломная болезнь, туберкулез костно-суставный, туберкулез почек, женских половых органов (тубсальпингит), заболевания почек, мочевыводящих путей, сифилис, саркоидоз, окклюзия бедренной артерии, бруцеллёз, полимиозит, язва двенадцатиперстной кишки, расстраивающая аневризма аорты, панкреатит, внематочная беременность (симптомы), постинъекционные осложнения, гормональная спондилопатия, коксартроз.
На основании вышесказанно, становиться понятным, что причин таких болевых ощущений в спине, иррадиирующей в ногу может быть очень много. Если пациента беспокоит такая боль, лечение следует начинать только после тщательной диагностики. При обращении к врачу, пациенту для установления истинного диагноза, может быть предложен целый ряд различных диагностических процедур и анализов, по результату которых специалист установит заболевание и назначит соответствующее лечение:
- УЗИ органов брюшной полости
- Нейроортопедическое исследование
- Рентген, МРТ, КТ кресцового и поясничного отделов позвоночника, позитронная эмиссионная томография
- ЭМГ — электромиография
- Общий, биохимический анализ крови, общий анализ мочи
- Посев и исследование ликвора
- Иногда могут потребоваться и прочие обследования: определение толерантности к глюкозе, рентген конечности, сканирование костей, биопсия мышцы, нерва, лимфатического узла, УЗИ кровотока, ректороманоскопия, проверка артериального давления в конечностях.
Понятно, что лечение одной патологии может быть совершенно противопоказано при каком-либо другом нарушении. Только после установления точного диагноза, возможно проведение соответствующей терапии. При очень сильных болях, врач до выяснения окончательного диагноза, может назначить различные обезболивающие, противовоспалительные препараты — мази от боли в спине, уколы от боли в спине.
Боль в пояснице – распространённое явление. Люди зрелого, среднего возраста обращаются к медикам с жалобами на поясничные боли.
Поясничная болезненность – симптом многих заболеваний. Для установления причины возникновения, придется посетить врачей. Сильная или ноющая боль в области поясницы — причина заболевания не только опорно-двигательного аппарата, но и внутренних органов. Самостоятельное лечение, без правильно поставленного диагноза, опасно.
При обследовании обнаруживаются опухоли спинного мозга или крестцового сплетения. В таких случаях болят поясница, ягодицы, конечности, нарушается потоотделение.
Иногда болевые ощущения в пояснице отсутствуют, пациент испытывает боли в ногах, если причины заболевания не выявлены, соответствующее лечение назначить невозможно.
Проявления болей в пояснице, отдающих в ногу, различны. По характеру болей, местам локализации, определяют причину возникновения.
Какого характера бывают боли
- Вызываются спазмами поясничных мышц, ограничивают двигательную активность;
- Сосудистые нарушения провоцируют сильную боль, онемение ноги в области стопы. При сосудистых нарушениях появляется чувство ползания мурашек, чувствительность больной конечности снижается, стопа холодеет;
- Тупая боль в пояснице, переходящая на заднюю поверхность ноги, доходящая до стопы;
Основания для возникновения поясничных болей
Интенсивность и протекание болезненных симптомов, отдающих в правую или левую ногу, зависит от стадии развития патологических изменений, от переносимости, терпимости болей пациентом (болевой порог).
Боль в отделе поясничного столба — следствие нарушения обменных процессов в позвоночнике, хрящевая ткань межпозвонковых дисков утрачивает эластичность, уплотняется. Происходит постепенная деформация дисков, что приводит к сдавливанию нервных окончаний, сосудов рядом с деформированным диском, ткани и мышцы лишаются достаточного кровоснабжения. Позвоночник питается за счёт окружающих мышц, недостаток питания приводит к патологическим необратимым изменениям структуры позвоночника.
Причина поясничных болей – инфекционные и воспалительные неинфекционные заболевания.
Проявления корешкового синдрома
Чаще пациенты обращаются с жалобами на боли в пояснице, иррадиирущие (отдающие) в заднюю поверхность левой или правой ноги. Возникают ощущения вследствие воспаления сдавленных корешков седалищного нерва (пояснично – крестцовый радикулит). Это крупнейший нерв человеческого организма, самый длинный. Проходит от позвоночника через ягодицу, по длине ноги до пальцев ступни. Строение нерва объясняет его уязвимость. Причины болей:
- Чрезмерные физические нагрузки;
- Наличие поясничных грыж, протрузий;
- Переохлаждение;
- Наличие остеофитов (костных нарастаний).
Нервные корешки, ущемляясь, вызывают боль, отдающую в левую или правую ягодицу и ногу. После поднятия тяжестей, резкого поворота в наклонном положении, возникает резкая, пронизывающая боль слева или справа. Усиливается при движениях, кашле, чихании, во время разговора.
Со временем боль притупляется. Через 5-7 дней начинается распространение боли на конечности. Желая уберечь конечность от нагрузок, причиняющих страдания, человек старается не наступать на ногу, держит в полусогнутом положении.
Симптомы корешкового синдрома: тянущая боль, конечность немеет, ощущение «бегающих мурашек», нарушается чувствительность. Иногда болят желудок и сердце, эти ощущения исчезают после устранения корешкового синдрома.
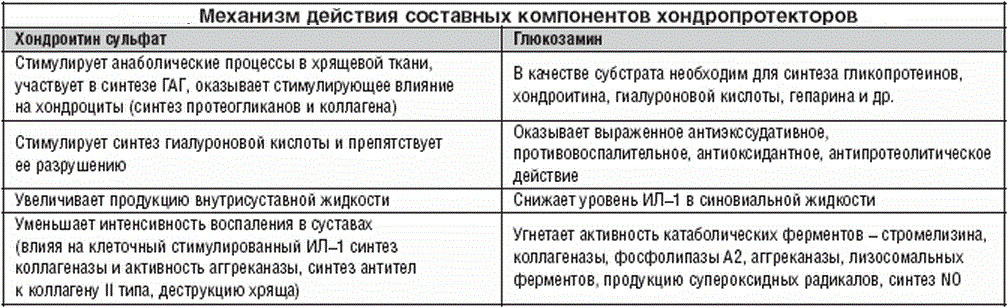
Требуется назначать сложное лечение, включающее анальгезирующие блокады, приём нестероидных противовоспалительных препаратов, мазей, хондропротекторов. При отсутствии противопоказаний, врач назначит массаж, электрофорез, другие физиопроцедуры.
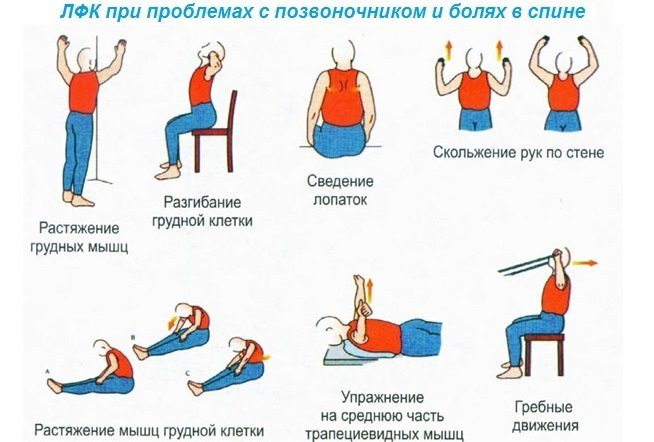
С наступлением облегчения, начните делать комплекс упражнений для растяжения позвоночника, чтобы высвободить зажатые нервные корешки. Если лечение не начать вовремя, процесс дегенеративного разрушения будет продолжаться, зажатие корешков возрастет, нарушенный кровоток приведёт к атрофии мышц.
Болезненные состояния, вызываемые остеохондрозом
Это заболевание диагностируется все чаще. Причин его развития много:
- Наследственная предрасположенность;
- Неравномерно распределяемые физические нагрузки (сидячее положение в офисе сменяется интенсивными нагрузками в фитнес клубах);
- С раннего детства развивается нарушение осанки. В последние годы остеохондроз «помолодел», причина – малоподвижный образ жизни;
- Травма позвоночника;
- Нарушенный обмен веществ.
- Остеохондроз в поясничном отделе проявляется симптомами: раздражение нервных окончаний провоцирует тянущие боли, отдающие в ноги, подвижность спины ограничивается, пребывание в неудобных позах усиливает неприятные ощущения
В комплексное лечение включают гимнастические упражнения, укрепляющие мышечный корсет позвоночника. Начинать упражнения можно после того, как стихнут острые болевые проявления.
Болезненные состояния, вызываемые поясничными грыжами
Постоянно ноет поясница, тянет по правой или левой задней, боковой поверхности бедра, онемение пальцев ног, покалывание в ногах. Причина – поясничные грыжи. Пока грыжи небольших размеров (протрузии), заболевание проявляет себя болями в поясничном отделе. По мере увеличения грыж, компрессия на нервные окончания увеличивается, боль усиливается, появляется в ногах (справа или слева), от бедра и ниже, до стопы.
Боли бывают периодическими, затихая в состоянии покоя и обостряясь после нагрузок. В зависимости от зажатых нервных окончаний, болят бедро, голень, пятка, стопа. К этим симптомам присоединяется скованность поясницы, слабость в конечностях.
Неприятные ощущения размытые, локализуются в одном месте, тянет в разных частях ноги. Обширная симптоматика объясняется выпячиванием грыж на нескольких дисках, или на одном диске выступает несколько грыж. Тогда симптомы наслаиваются, болевые сигналы появляются справа и слева. Боль отдаёт с обеих сторон и при запущенном заболевании.
После установления диагноза, врач – невролог или вертебролог, назначает медикаментозное лечение. Прописываются противовоспалительные и обезболивающие средства, курс принятия хондропротекторов. Требуется наблюдение у врача. Назначается курс упражнений по рекомендации врача.
Профилактические меры для предохранения от возвратных болей
Чтобы меньше болела поясница при осложнениях, соблюдайте предостерегающие действия:
- не поднимайте тяжёлые предметы в наклонном положении, лучше это делать, присев, а спину держать прямо;
- для переноски, тяжести распределить равномерно на обе стороны;
- отказаться от обуви на каблуках, вследствие смещения центра тяжести усиливается нагрузка на позвоночник;
- спать на ортопедическом матрасе, он снижает нагрузку на поясницу;
- если беспокоит правая нога, спите на левом боку, положив между ног подушку, и наоборот;
- при длительном сидении или вынужденной неудобной позе, появляется лёгкая тянущая боль, отдающая в ногу. Смените позу или устройте короткую разминку;
- здоровый образ жизни, физические упражнения, выполняемые регулярно, устраняют причины, вызывающие заболевания позвоночника.
Лечение одних заболеваний противопоказано при наличии других патологий и провоцирует их развитие. Пройдите комплексную диагностику для ясности, почему возникают боли, только тогда проводите необходимую терапию.
Многим людям знакомы боли в пояснице или в спине слева, справа и сбоку. Для того чтобы вылечить ноющую спину, необходимо установить правильный диагноз, что осложняется наличием множества болезней со схожим симптомом: дегенеративные заболевания в нижнем отделе позвоночника, защемление нервов, осложнение после травм и даже киста яичника. После нагрузок ситуация ухудшается, и тогда боль в спине отдает в ногу, порой так сильно, что это мешает ходить.
Помимо болей с правой, или с левой стороны спины может беспокоить общая слабость в ногах, частое появление «мурашек», лёгкое онемение и судороги ночью. Сильнее страдает та нога, куда боль иррадирует больше.
Елена Малышева и ее помощники рассказывают о причинах возникновения боли в спине, отдающей в ногу:
Обратите внимание на то, что иногда болезненность низа спины и ног имеют разные происхождения и ничем не связаны. Внимательно осмотрите сосуды на ногах: боль может появиться из-за плохого кровоснабжения.
Согласно статистике, наиболее подвержены появлению боли внизу спины пожилые люди и те, кто ведут малоподвижный образ жизни: работники офисов, водители, активные пользователи компьютеров.
Чтобы определить, что именно требуется лечить, необходима консультация квалифицированного специалиста. Есть множество заболеваний, характеризующихся болью в спине, отдающей в ногу, и вот некоторые из них:
Корешковые синдромы
Проявляется в компрессии спинномозговых корешков (нервов). Наиболее распространённой причиной возникновения данного синдрома является остеохондроз, то есть разрушение позвоночника, от межпозвонковых суставов и дисков, до самих тел позвонков. По мере развития патологии и увеличению участков воспаления возле корешков спинного мозга снижается чувствительность некоторых участков кожи и увеличивается болевой синдром.
Как считают неврологи, в большинстве случаев именно дегенеративные заболевания позвоночника являются источником боли внизу спины.
Развитие симптомов и их проявление зависит от размещения патологии. Если у вас болит спина и отдает в ногу, то воспаление протекает в пояснично-крестцовом отделе вашего позвоночника, отвечающего за функционирование и чувствительность мышц ног.
Образуется своеобразная цикличность процесса: возникающий при боли мышечный спазм ведет к увеличению компрессии нерва, которая усиливает боль.
Выделяют несколько причин появления корешкового синдрома помимо остеохондроза:
- Травмы позвоночника.
- Грыжи межпозвоночных дисков и их протрузии. Проявляются в выбухании или выпадении некоторых участков межпозвоночных дисков за край позвонков.
- Наследственность.
- Специфические инфекции, приводящие к воспалению. Примером подобных инфекций является туберкулез позвоночника и сифилис.
Ишиас (ишиалгия)
Не является самостоятельным заболеванием. Скорее это комплекс симптомов, вызванных дегенеративными изменениями в позвоночнике. Из-за сдавливания корешков седалищного нерва пациент может испытывать болезненные ощущения по всей длине нерва: в боку, в бедрах, под коленом, в голеностопе.
Несмотря на то что патология развивается в пояснично-крестцовом отделе, боль концентрируется в месте выхода седалищного нерва – ягодице.
При ишиасе больной испытывает затруднение в выполнении физических упражнений, не способен сделать упор на поражённую ногу, а простые наклоны и приседания становятся невозможными. Также возможно лёгкое онемение больной ноги, способное распространиться до кончиков пальцев.
Прострел (люмбаго)
Острая боль в спине, отдающая в ногу, появляется из-за чрезмерных физических нагрузок с последующим резким охлаждением организма. Даже незначительные физические усилия только ухудшают состояние, часто пациент не способен даже самостоятельно передвигаться.
Пара дней отдыха снимут прострел, хотя и не смогут полностью излечить от него.
В популярной телепрограмме о здоровье «Жить здорово» освятили проблему люмбаго. Подробнее смотрите в этом видео:
Сопровождается болями в нижней части спины, отёками мягких тканей около позвоночника и снижением чувствительности ног. Появляется из-за стирания межпозвоночных дисков после тяжёлых травм или продолжительных нагрузок на позвоночник.
Сильная и резкая боль ограничивает человека в движениях и не даёт встать на ногу. Изменяется осанка: тело наклоняется вперёд, спина сгибается в грудном отделе. Патология сопровождается появлением онемения в правой или левой ноге и чувством тяжести в конечности.
Люмболизация и сакрализация
Обе патологии являются врождённым дефектом:
- При люмболизации число позвонков уменьшено из-за того, что они срастаются в районе поясницы и крестца.
- При сакрализации количество позвонков увеличивается.
Ноющие ощущения в спине проявляются к 20 годам и усиливаются при физических нагрузках на дефектные области позвоночника.
Защемление седалищного нерва
Седалищный нерв самый крупный в нашем организме, поскольку он формируется из нервных корешков крестцового и поясничного отделов позвоночника.
Причиной возникновения защемления являются следующие факторы:
- травмы и некорректное их лечение;
- переохлаждение;
- физические нагрузки;
- прогрессирование спинной грыжи и остеохондроза.
При лечении защемления прежде всего устраняются спазмы мышц и боль. Медикаментозное лечение назначается врачом и включает в себя различные препараты, снимающие боль: противовоспалительные средства, миорелаксанты и другие. Для дальнейшего восстановления назначается физиотерапия и дозированные физические упражнения.
Другие причины
Боли в спине, отдающие в ногу, не всегда связаны с поражениями позвоночника. Причинами появления данного симптома могут стать:
- Почечные патологии.
- Гинекологические заболевания у женщин (воспаление придатков, киста яичника).
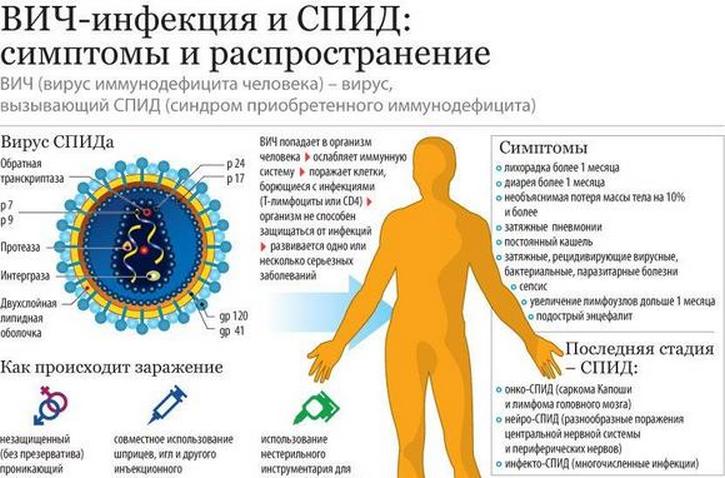
- Тяжёлые инфекционные заболевания (ВИЧ-инфекции).
- Долговременные контакты с ядохимикатами, радиацией.
- Определённые хирургические заболевания.
- Злоупотребление алкоголем и наркотическими средствами.
Пагубное воздействие алкоголя на организм человека отражается во многих нарушениях ,что наглядно демонстрирует данная схема
Также данный симптом встречается у беременных женщин, причем достаточно часто.
Боль в спине, отдающая в ногу появляются на ранних сроках беременности и зачастую проходит только после родов.
Прежде всего, в данном случае болезненность спины справа или слева обусловлена повышенной нагрузкой на позвоночник из-за возросшей массы и смещения центра тяжести живота из-за развития плода. Однако если боль долгое время не проходит даже после родов, то следует обратиться к врачу.
К сожалению, иногда обратиться за помощью к специалисту не представляется возможным. В таком случае есть несколько способов, которые могут облегчить состояние больного:
- Пассивный отдых. Один из самых важных пунктов. Если вас донимают боли в спине, отдающие в правую или левую ногу, необходимо отказаться от любых нагрузок на позвоночник.
- Коррекция питания. Сбалансированная диета предоставит вашему организму необходимые ему питательные вещества. Благодаря устранению клеточного голодания у вас появятся силы для борьбы с болезнью.
Чтобы скорректировать образ жизни правильно, нужно знать основы сбалансированного питания
- Массажи. Главной задачей массажа становится снятие воспаления и напряжения мышц спины и ног. Массаж улучшит кровоснабжение тканей, что положительно скажется на состоянии здоровья.
- Разогревающие процедуры. Грелки, мази и тёплые ванны помогут снизить боль.
- Дозированная нагрузка. Лечебная физкультура, плавание и растяжка разработают проблемные зоны и улучшат их кровообращение. Внимательно следите за своими ощущениями во время выполнения упражнений: вы не должны чувствовать боли, а при её появлении нужно немедленно снизить степень нагрузки.
Профессиональная консультация
Несмотря на эффективность «домашних» методов, если у вас болит спина и отдаёт в ногу, то наилучшим выходом остаётся обращение к специалисту. По результатам полной диагностики врач выявит причину появления заболевания. Самым эффективным методом борьбы с болезнью будет комплексный подход: сочетание медикаментов, правильного питания, гимнастики и мазей даст наилучший результат.
В дополнение к рекомендациям врача избегайте переохлаждения, подъёма тяжестей и лишних нагрузок на позвоночник. Это позволит не дать болезни перейти в фазу её обострения и снизит боль.
Предупредить развитие болезни всегда легче, чем лечить её. Профилактические меры помогут вам избежать заболевания позвоночника и закрепить полученный от лечения результат.
Чтобы не испытывать ноющих болей внизу спины, достаточно выполнять всего два условия:
- Регулярные занятия физкультурой. Займитесь йогой, плаванием, пилатесом, больше ходите пешком или просто делайте каждое утро разминку. Бег, степ и другие активные виды спорта лучше отложить, поскольку резкое движение может принести боль.
- Приём хондропротекторов. Данный вид препаратов содержит те же вещества, которые есть в хряще. Хондропротекторы защищают межпозвоночные диски и замедляют разрушение хрящевой ткани.
Помните, здоровье человека исключительно в его руках! Простые упражнения, частые осмотры у врачей и купирование болезни на ранних стадиях помогут вам никогда больше не вспоминать о болях внизу спины. Но, к сожалению, если у вас нет желания вылечиться, то вам не поможет и самый лучший врач.
О методах лечения болей в спине и седалищном нерве в данном видео рассказывает Валерий Владимирович Крамар, врач невролог-вертебролог, врач мануальный терапевт, гомеопат, ведущий специалист многопрофильной клиники «Союз»:
источник
Неожиданная, резкая боль в пояснице называется прострелом. Как правило, неприятные ощущения сконцентрированы только с одной стороны – справа или слева. Вызванный раздражением нервного корешка спинного мозга, прострел в пояснице (люмбаго ) сопровождается ограничением подвижности в позвоночнике. От любого движения, даже чихания или кашля, возникает стреляющая боль.
В основном прострелы являются проявлением пояснично-крестцового радикулита, но у резкой боли в пояснице могут быть и другие причины. Поэтому на вопрос, что делать, если прострелило поясницу, ответ однозначен – срочно к врачу!
Ущемление нервных корешков вследствие смещения позвонков;
К факторам, располагающим к возникновению резкой боли справа или слева от позвоночника, относятся:
- значительные физические нагрузки, либо недостаток активности;
- искривление позвоночника;
- избыточный вес;
- обострившиеся хронические заболевания позвоночника;
- относительно недавнее (от нескольких дней до нескольких месяцев) падение или ушиб.
Стреляющие боли в пояснице справа или слева будут ощущаться в первую очередь во время движений. Мучительное состояние может длиться несколько секунд и исчезнуть очень надолго, а может не отпускать в течение нескольких недель. Болевые ощущения в пояснице нередко отдают в ногу (люмбоишиалгия). Возможно онемение ног или покалывание в пальцах.
Со стороны больной выглядит так: на лице искаженная гримаса, спина согнута, рука прижата к пояснице, при этом человек неподвижен. Если пациент при этом согнулся в пояснице и не может разогнуться, поскольку распрямляющее движение доставляет страдание, то это говорит о включении защитных сил организма. “Противоболевая поза” только на первый взгляд неудобна. В действительности спазм мышц позволяет полностью исключить зону поражения из движений.
Заболевание не имеет возрастных ограничений. Конечно, у детей прострел встречается редко, но юность уже довольно часто соприкасается с резкой болезненностью в пояснице.
Если прострелило поясницу, то обращение к врачу неизбежно. При этом все-таки нужно знать, что делать, дабы облегчить состояние больного:
- Для того, чтобы снять боль, когда стреляет в поясницу, нужно расслабить мышцы спины. Оптимальной будет поза, когда пациент лежит на ровной, упругой поверхности, согнув ноги в коленях (под колени пациенту нужно положить свернутое одеяло или подушку).
Что делать, если боль не отпускает и по-прежнему справа или слева стреляет в поясницу? В таком случае допускается прием обезболивающих средств, даже до приезда врача. Впрочем, лечение синдрома будет включать в себя обезболивающие еще несколько дней. Иные средства зависят от диагноза, который поставит приехавший доктор.
- Прежде чем начать лечение следует установить чем вызван прострел. Даже если дело действительно в ущемлении нервных корешков, происходить это может вследствие разных заболеваний. Приехавшая скорая помощь не сможет поставить диагноз и назначить лечение. Для этого потребуется рентгенологическое исследование или магнитно-резонансная томография.
Но давно известно, что лечение заболеваний, связанных с нервными волокнами, требует покоя, а болезни позвоночника обязывают к постельному режиму. Причем покой и режим – это именно лечение, а не просто способы облегчить мучительное состояние. Чем строже пациент будет соблюдать эти требования, тем быстрее вернется хорошее самочувствие.
Важно помнить: прием обезболивающих средств не отменяет строгого постельного режима.
По разным причинам лечение в условиях стационара нередко невозможно. Даже если пациент, у которого прострел, просто не хочет находиться в больнице, допустимо бороться с болезнью дома. Первым делом нужно быть готовым провести не менее недели в постели.
Если спазм мышц был настолько сильным, что больной не мог разогнуть спины, то период, когда прострел мучает болью, продлится более недели.
Соблюдение режима означает покой. При этом совсем не обязательно находиться в некой правильной, предписанной позе. Если положение, лежа на спине с подложенным под колени валиком, вызывает дискомфорт, то можно попробовать лечь на спину, согнув ноги в коленях и зажав между ними подушку. Также может облегчить прострел поза: лечь на живот, положив под него подушку и свернутое одеяло под голеностопные суставы. Если облегчения нет, то следует попробовать осторожно поискать наиболее удобную позу – универсальных рецептов здесь не существует.
Непременное правило лишь одно: нужно избегать любых положений тела, которые доставляют боль. Для полноценного отдыха, на ночь можно принять не только обезболивающее, но и снотворное.
После первых нескольких дней, когда боль ослабеет, важно продолжить соблюдать режим. Ходить следует осторожно и только в случае необходимости. Так же осторожно нужно вставать. Никаких резких движений не допускается. Если прострел все еще не дает разогнуться, нужно неспешно сползти со спального места: опираясь на живот, спустить ноги.
Также можно рекомендовать перед сном туго пеленать прилегающую к больному месту зону. Это позволит свести к минимуму нагрузку на мышцы поясницы во время сна.
Разумеется, что лечение посредством массажа или гимнастики непозволительно, даже если боль отступила. Недопустимы и разогревающие процедуры: компресссы, пластыри, мази, растирки, баня.
Смена режима должна происходить плавно, по мере увеличения диапазона безболезненных движений. Ни в коем случае нельзя вставать, ходить и сгибаться, превозмогая боль.
Боль, длящаяся более недели, говорит о необходимости новой врачебной консультации.
Да, часто постельный режим помогает справиться с болезнью, но вопрос, что делать, если прострел не дает возможности разогнуться, все-таки имеет только один правильный ответ – вызвать врача.
21. Гость | 31.03., 18:29:52 [2177295355]
Как раз подташнивание и головокружение, и боль, отдающая в ноги может быть при проблемах с позвоночником. Не обязательно это грыжа, может быть просто смещение позвонков и сдавливание нерва. МРТ все покажет. Конечно, дорого, но здоровье дороже. Если сильно защемит, то света не взвидите. И обезболивающие не помогают. Я пролежала почти два года.
Если у вас в детстве был сколиоз, если у вас большой вес, если вы подняли одного, двух детей, если у вас работа на ногах. все это риск такого смещения.
Я прошла много разных лечений, остеопатов, мануальщиков, ударно-волновую терапию. но помогло мне только подводное вытяжение.
22. Гость | 31.03., 18:31:07 [2177295355]
МРТ, кстати, по ночам за полцены делают, и бывают акции с большими скидками
23. Гость | 31.03., 19:14:42 [4137974298]
Очень похоже на родной остеохондроз. МРТ позвоночника Вам в помощь.
24. Валерия | 31.03., 21:36:26 [688077570]
Сдайте анализ крови на АСЛО, это антитела к стрептококу, если вы переболели ангиной(даже давно). Именно стрептокок в организме вызывает слабость и боль в суставах. Анализ стоит 500р, зато сразу исключите или подтвердите одну возможную причину.
25. Гость | 01.04., 16:28:51 [3839344318]
почки проверить.биохимия анализ из вены.
26. Анастасия | 22.11., 12:30:20 [4075264235]
Все это прекрасно лечится. При чем без особых проблем. И занимает это не особо много времени, даже организм всякими аптечными препаратами убивать не придется. Главное не замедлительно показаться врачу. Посмотрите методику Фитолазерофорез . Она включает в себя курс процедур и упражнений. для борьбы с подобным недугом. После 1-2 десятидневных курсов будете чувствовать себя гораздо лучше. Но и почаще разбавляйте свой сидячий образ жизни прогулками на свежем воздухе и упражнениями. не сильно нагружающими спину.
Пользователь сайта Woman.ru понимает и принимает, что он несет полную ответственность за все материалы частично или полностью опубликованные им с помощью сервиса Woman.ru.
Пользователь сайта Woman.ru гарантирует, что размещение представленных им материалов не нарушает права третьих лиц (включая, но не ограничиваясь авторскими правами), не наносит ущерба их чести и достоинству.
Пользователь сайта Woman.ru, отправляя материалы, тем самым заинтересован в их публикации на сайте и выражает свое согласие на их дальнейшее использование редакцией сайта Woman.ru.
Все материалы сайта Woman.ru, независимо от формы и даты размещения на сайте, могут быть использованы только с согласия редакции сайта. Перепечатка материалов с сайта Woman.ru невозможна без письменного разрешения редакции.
Редакция не несет ответственности за содержание рекламных объявлений и статей. Мнение авторов может не совпадать с точкой зрения редакции.
Материалы, размещенные в разделе Секс не рекомендованы для просмотра лицам, не достигшим 18 лет (18+)
При посещении сайта woman.ru вы принимаете Правила пользования сайтом Woman.ru. в т.ч. и в части касающейся куки-файлов.
Сетевое издание Woman.ru (Свидетельство СМИ ЭЛ № ФС 77 — 65950, выдано Роскомнадзором 10 июня года).
Знакомо ли вам ощущение боли в пояснице, которое распространяется по бедру и смещается в ногу? Это состояние называют люмбоишиалгией. Большинство людей при этом стремятся добраться до ближайшего места, где можно присесть, полежать, расслабить спину, а потом, когда боль пройдет, спокойно заняться своими делами. Но если вовремя не обратиться к врачу и не предпринять меры, патология будет прогрессировать, неприятные ощущения станут появляться снова и снова с нарастающей интенсивностью. Поэтому если болит поясница, и отдает в ногу, нужно пройти обследование, выяснить причины состояния и заняться лечением.
Люмбоишиалгия наблюдается при переохлаждении, резких и неловких движениях, поднятии тяжести. Недуг нередко сопровождает негармоничное распределение нагрузки, например, если вы весь день просидели за компьютером в одной позе, а вечером отправились делать недельный норматив на беговой дорожке. Патология, как правило, встречается у людей старше 35 лет, ведущих малоподвижный образ жизни.
Боль обычно возникает неожиданно с одной стороны поясницы или с обоих (что бывает гораздо реже). Дискомфортные ощущения при этом могут быть слабыми, жгучими, ноющими. Через некоторое время симптом проходит, особенно если выпить обезболивающие и принять позу эмбриона, но без должного лечения ситуация осложняется. Со временем на больную конечность становится тяжело вставать. Острые периоды наблюдаются все чаще, особенно если заболевание, которое ее вызвало, прогрессирует. Обезболивающие препараты и позы, пребывание в покое – лишь временные меры.
Грамотное лечение боли в пояснице, отдающей в ногу, должно быть направлено на исключение причины состояния. И в зависимости от того, что именно спровоцировало боль, специалисты классифицируют люмбоишиалгию четырех типов: мышечно-скелетная, невропатическая, ангиопатическая, нейродистрофическая. Каждый из них стоит разобрать отдельно.
Наиболее распространенная причина, почему болит поясница с отдачей в ногу, связана с проблемами в различных отделах опорно-двигательного аппарата.
Чаще всего под ударом оказывается позвоночник. В этом случае причиной могут быть заболевания межпозвоночных дисков (остеохондроз, протрузия, грыжа), поражение капсулы межпозвонковых суставов (смещение, спондилоартроз) и т.д. Болевые импульсы приводят к мышечным спазмам, а те, в свою очередь снова, приводят к боли. Неприятные ощущения могут распространиться на все мышцы спины и ног. Если попытаться их прощупать, то можно заметить наиболее болезненные места уплотнений. Если размять мышцу, то ощущения как бы уходят внутрь. Характерно, что боль имеет ноющий характер и не доходит до стопы.
Другой вариант развития событий – патологии суставов таза и ног. Пациента также беспокоят боли и спазмы, но по результатам обследования врач может диагностировать сакроилеит, кокартроз, гонартроз, бурсит и другие заболевания.
Еще одна причина – миофасциальный синдром. Он то как раз и диагностируется при перегрузке нетренированных мышц, долгом пребывании в статичной позе. Но кроме того, его причиной могут быть болезни органов малого таза, желудочно-кишечного тракта, суставные патологии и аномалии развития. При осмотре обычно выявляются спазмированные мышцы, болезненные мышечные уплотнения, отраженные боли.
Наконец, боли в пояснице, идущие от опорно-двигательного аппарата, возникают из-за синдрома грушевидной мышцы. Они усиливаются, если вращать бедром в тазобедренном суставе, полуприсесть на корточки, походить, постоять. В положении лежа и сидя с разведенными ногами неприятные ощущения стихают.
Состояние по-другому называют радикулопатией или поражением корешков спинномозговых нервов. Для корешкового синдрома характерны стреляющие боли, которые могут отдавать в ягодицу, бедро, икру, стопу, кроме того, при движении, наклоне, ходьбе они усиливаются в области поясницы.
Непосредственной причиной боли служит механическое давление межпозвоночного диска на нервные окончания, что вызывает нарушение кровообращения, отек, развитие воспаления в пораженной зоне. Боль в спине бывает тупой, режущей, ноющей, рвущей, стреляющей, сверлящей. Приступ может возникнуть после резкого подъема тяжести, неловкого движения, поворота или наклона, ушиба поясницы, долгой работы с согнутой спиной, переохлаждения, простуды.
В этом случае боль возникает при поражении вен или артерий, которые питают нижние конечности, поясницу, либо в результате нарушения кровообращения в тканях ног. Это состояние развивается в результате переохлаждения, переутомления ног, если приходилось долго пребывать в вынужденном положении. В зависимости от формы поражения больной может ощущать зябкость или жар, онемение конечностей или чувство распирания, меняется окраска кожи и ногтей, появляются отеки в области голени и голеностопа. Но боль будет присутствовать в любом случае.
Для этой формы характерно изменение мышечного тонуса. Боль вначале может локализоваться только в пояснице (что наблюдается на протяжении нескольких лет), затем перемещается в коленный сустав и подколенную ямку. Все это сопровождается повышенной утомляемостью в ногах, с каждым годом ходить, подниматься по ступеням, бегать становится все сложнее. Боль обычно средняя, жгучая, усиливается по ночам.
Боль в пояснице, отдающая в ногу, не всегда связана с опорно-двигательным аппаратом, поражением сосудов или нервных окончаний. Иногда причиной могут быть патологии внутренних органов – воспаления органов женской репродуктивной системы, онкологические заболевания, миеломная болезнь, туберкулез костей и суставов, заболевания почек и мочевыводящих путей, сифилис, бруцеллез, язва двенадцатиперстной кишки, панкреатит, внематочная беременность и многие другие недуги. Поэтому не всегда можно поставить диагноз, опираясь только на ощущения пациента. Чтобы установить точную причину боли, понадобится ряд обследований, который может включать следующие процедуры:
- МРТ, КТ, рентген;
- УЗИ;
- электромиография;
- общий анализ крови и мочи;
- посев и исследование ликвора.
Кроме того, в зависимости от предполагаемого диагноза может быть назначена биопсия, проверка артериального давления в конечностях, определение толерантности к глюкозе и другие специфические анализы.
Не существует универсального метода лечения боли в пояснице: меры, которые необходимо предпринять при одном диагнозе могут быть противопоказаны при другом. Поэтому вначале врач назначает комплексное обследование, и до выяснения причин прописывает обезболивающие и противовоспалительные препараты. В дальнейшем все будет зависеть от результатов обследования и того, насколько тщательно вы будете соблюдать рекомендации специалиста.
источник
Многим людям знакомы боли в пояснице или в спине слева, справа и сбоку. Для того чтобы вылечить ноющую спину, необходимо установить правильный диагноз, что осложняется наличием множества болезней со схожим симптомом: дегенеративные заболевания в нижнем отделе позвоночника, защемление нервов, осложнение после травм и даже киста яичника. После нагрузок ситуация ухудшается, и тогда боль в спине отдает в ногу, порой так сильно, что это мешает ходить.
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
Помимо болей с правой, или с левой стороны спины может беспокоить общая слабость в ногах, частое появление «мурашек», лёгкое онемение и судороги ночью. Сильнее страдает та нога, куда боль иррадирует больше.
Елена Малышева и ее помощники рассказывают о причинах возникновения боли в спине, отдающей в ногу:
Обратите внимание на то, что иногда болезненность низа спины и ног имеют разные происхождения и ничем не связаны. Внимательно осмотрите сосуды на ногах: боль может появиться из-за плохого кровоснабжения.
Согласно статистике, наиболее подвержены появлению боли внизу спины пожилые люди и те, кто ведут малоподвижный образ жизни: работники офисов, водители, активные пользователи компьютеров.
Чтобы определить, что именно требуется лечить, необходима консультация квалифицированного специалиста. Есть множество заболеваний, характеризующихся болью в спине, отдающей в ногу, и вот некоторые из них:
Корешковые синдромы
Проявляется в компрессии спинномозговых корешков (нервов). Наиболее распространённой причиной возникновения данного синдрома является остеохондроз, то есть разрушение позвоночника, от межпозвонковых суставов и дисков, до самих тел позвонков. По мере развития патологии и увеличению участков воспаления возле корешков спинного мозга снижается чувствительность некоторых участков кожи и увеличивается болевой синдром.
Как считают неврологи, в большинстве случаев именно дегенеративные заболевания позвоночника являются источником боли внизу спины.
Развитие симптомов и их проявление зависит от размещения патологии. Если у вас болит спина и отдает в ногу, то воспаление протекает в пояснично-крестцовом отделе вашего позвоночника, отвечающего за функционирование и чувствительность мышц ног.
Образуется своеобразная цикличность процесса: возникающий при боли мышечный спазм ведет к увеличению компрессии нерва, которая усиливает боль.
- Травмы позвоночника.
- Грыжи межпозвоночных дисков и их протрузии. Проявляются в выбухании или выпадении некоторых участков межпозвоночных дисков за край позвонков.
- Наследственность.
- Специфические инфекции, приводящие к воспалению. Примером подобных инфекций является туберкулез позвоночника и сифилис.
Ишиас (ишиалгия)
Не является самостоятельным заболеванием. Скорее это комплекс симптомов, вызванных дегенеративными изменениями в позвоночнике. Из-за сдавливания корешков седалищного нерва пациент может испытывать болезненные ощущения по всей длине нерва: в боку, в бедрах, под коленом, в голеностопе.
Несмотря на то что патология развивается в пояснично-крестцовом отделе, боль концентрируется в месте выхода седалищного нерва – ягодице.
При ишиасе больной испытывает затруднение в выполнении физических упражнений, не способен сделать упор на поражённую ногу, а простые наклоны и приседания становятся невозможными. Также возможно лёгкое онемение больной ноги, способное распространиться до кончиков пальцев.
Прострел (люмбаго)
Острая боль в спине, отдающая в ногу, появляется из-за чрезмерных физических нагрузок с последующим резким охлаждением организма. Даже незначительные физические усилия только ухудшают состояние, часто пациент не способен даже самостоятельно передвигаться.
Пара дней отдыха снимут прострел, хотя и не смогут полностью излечить от него.
В популярной телепрограмме о здоровье «Жить здорово» освятили проблему люмбаго. Подробнее смотрите в этом видео:
Сопровождается болями в нижней части спины, отёками мягких тканей около позвоночника и снижением чувствительности ног. Появляется из-за стирания межпозвоночных дисков после тяжёлых травм или продолжительных нагрузок на позвоночник.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Люмбоишиалгия
Сильная и резкая боль ограничивает человека в движениях и не даёт встать на ногу. Изменяется осанка: тело наклоняется вперёд, спина сгибается в грудном отделе. Патология сопровождается появлением онемения в правой или левой ноге и чувством тяжести в конечности.
Люмболизация и сакрализация
Обе патологии являются врождённым дефектом:
- При люмболизации число позвонков уменьшено из-за того, что они срастаются в районе поясницы и крестца.
- При сакрализации количество позвонков увеличивается.
Ноющие ощущения в спине проявляются к 20 годам и усиливаются при физических нагрузках на дефектные области позвоночника.
Защемление седалищного нерва
Седалищный нерв самый крупный в нашем организме, поскольку он формируется из нервных корешков крестцового и поясничного отделов позвоночника.
Причиной возникновения защемления являются следующие факторы:
- травмы и некорректное их лечение;
- переохлаждение;
- физические нагрузки;
- прогрессирование спинной грыжи и остеохондроза.
При лечении защемления седалищного нерва прежде всего устраняются спазмы мышц и боль. Медикаментозное лечение назначается врачом и включает в себя различные препараты, снимающие боль: противовоспалительные средства, миорелаксанты и другие. Для дальнейшего восстановления назначается физиотерапия и дозированные физические упражнения.
Другие причины
Боли в спине, отдающие в ногу, не всегда связаны с поражениями позвоночника. Причинами появления данного симптома могут стать:
- Почечные патологии.
- Гинекологические заболевания у женщин (воспаление придатков, киста яичника).
- Тяжёлые инфекционные заболевания (ВИЧ-инфекции).
- Долговременные контакты с ядохимикатами, радиацией.
- Определённые хирургические заболевания.
- Злоупотребление алкоголем и наркотическими средствами.
Также данный симптом встречается у беременных женщин, причем достаточно часто. Боль в спине, отдающая в ногу появляются на ранних сроках беременности и зачастую проходит только после родов.
Прежде всего, в данном случае болезненность спины справа или слева обусловлена повышенной нагрузкой на позвоночник из-за возросшей массы и смещения центра тяжести живота из-за развития плода. Однако если боль долгое время не проходит даже после родов, то следует обратиться к врачу.
К сожалению, иногда обратиться за помощью к специалисту не представляется возможным. В таком случае есть несколько способов, которые могут облегчить состояние больного:
- Пассивный отдых. Один из самых важных пунктов. Если вас донимают боли в спине, отдающие в правую или левую ногу, необходимо отказаться от любых нагрузок на позвоночник.
- Коррекция питания. Сбалансированная диета предоставит вашему организму необходимые ему питательные вещества. Благодаря устранению клеточного голодания у вас появятся силы для борьбы с болезнью.
- Массажи. Главной задачей массажа становится снятие воспаления и напряжения мышц спины и ног. Массаж улучшит кровоснабжение тканей, что положительно скажется на состоянии здоровья.
- Разогревающие процедуры. Грелки, мази и тёплые ванны помогут снизить боль.
- Дозированная нагрузка. Лечебная физкультура, плавание и растяжка разработают проблемные зоны и улучшат их кровообращение. Внимательно следите за своими ощущениями во время выполнения упражнений: вы не должны чувствовать боли, а при её появлении нужно немедленно снизить степень нагрузки.
Профессиональная консультация
Несмотря на эффективность «домашних» методов, если у вас болит спина и отдаёт в ногу, то наилучшим выходом остаётся обращение к специалисту. По результатам полной диагностики врач выявит причину появления заболевания. Самым эффективным методом борьбы с болезнью будет комплексный подход: сочетание медикаментов, правильного питания, гимнастики и мазей даст наилучший результат.
В дополнение к рекомендациям врача избегайте переохлаждения, подъёма тяжестей и лишних нагрузок на позвоночник. Это позволит не дать болезни перейти в фазу её обострения и снизит боль.
Предупредить развитие болезни всегда легче, чем лечить её. Профилактические меры помогут вам избежать заболевания позвоночника и закрепить полученный от лечения результат.
Чтобы не испытывать ноющих болей внизу спины, достаточно выполнять всего два условия:
- Регулярные занятия физкультурой. Займитесь йогой, плаванием, пилатесом, больше ходите пешком или просто делайте каждое утро разминку. Бег, степ и другие активные виды спорта лучше отложить, поскольку резкое движение может принести боль.
- Приём хондропротекторов. Данный вид препаратов содержит те же вещества, которые есть в хряще. Хондропротекторы защищают межпозвоночные диски и замедляют разрушение хрящевой ткани.
Помните, здоровье человека исключительно в его руках! Простые упражнения, частые осмотры у врачей и купирование болезни на ранних стадиях помогут вам никогда больше не вспоминать о болях внизу спины. Но, к сожалению, если у вас нет желания вылечиться, то вам не поможет и самый лучший врач.
О методах лечения болей в спине и седалищном нерве в данном видео рассказывает Валерий Владимирович Крамар, врач невролог-вертебролог, врач мануальный терапевт, гомеопат, ведущий специалист многопрофильной клиники «Союз»:
источник