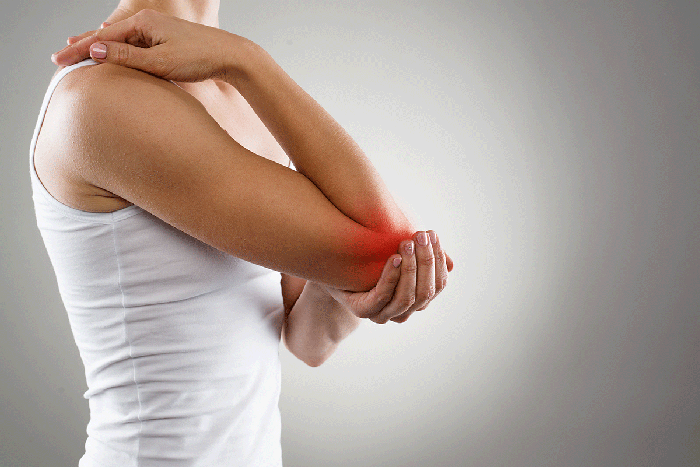
Во время беременности и после родов организм женщины подвергается ряду изменений. Природой предусмотрено, что все они пройдут безболезненно для здоровья молодой мамы. Но на деле многие женщины сталкиваются с рядом проблем, возникших во время беременности или после родов. Боли в спине и нарушения осанки – наиболее распространенная из них.
Осанка меняется на протяжении всей беременности #8212; это обусловлено ростом плода и смещением центра тяжести тела будущей мамы. Поясница несколько прогибается, остальные отделы позвоночника, наоборот, выпрямляются. Это нужно для того, чтобы беременная женщина без проблем ходила прямо, а также для амортизации подвесок внутренних органов, прикрепленных к нему.
Если во время беременности эти изменения происходили постепенно, то после родов центр тяжести тела молодой мамы смещается буквально в течение нескольких часов. Это приводит к перераспределению нагрузки на отделы позвоночника, изменению взаимодействия его суставов. Отныне у женщины появляется осанка кормящей мамы.
Все бы хорошо, да вот только беременность и роды могут стать неким спусковым рычагом для многих болезней, в том числе и возникновению проблем со спиной. Имеющиеся до беременности и родов незначительные нарушения позвоночника могут привести к серьезным нарушениям суставной подвижности и приводят к тому, что после родов болит спина.
Со временем ситуация усугубляется: к имеющимся у женщины до беременности сколиозу, сутулости и другим нарушениям осанки добавляется длительное ношение ребенка на руках, отсутствие полноценного сна, напряжение и усталость. Причем боли в спине после родов провоцируют возникновение проблем со многими внутренними органами . сердцем, легкими, желудком, желчным пузырем, маткой и яичниками.
Нарушения осанки после родов могут привести к накоплению жидкости в организме – это, в свою очередь, чревато появлением лишнего веса. А известная многим кормящим мамам проблема – лактостаз – также часто возникает из-за нарушения осанки. Доказана также непосредственная связь болей в спине и послеродовой депрессии – ведь при нарушениях осанки происходит защемление нервных окончаний в позвонках.
Женщины, которых беспокоят боли в спине после родов, должны незамедлительно обратиться к врачу-неврологу. Возможно, все не так уж и страшно, и молодая мама ограничится ношением послеродового бандажа или корсета для поддержания осанки, выполнением комплекса послеродовых гимнастических упражнений (это вообще для любой мамы будет нелишним).
Если после родов болит спина, хорошо помогут массаж и самомассаж спины и, в особенности, мануальная терапия. Минус последней только в том, что во время курса и в течение 3-4 недель по его окончанию мама не должна носить нагрузку весом более 3 килограмм – что кажется совсем нереальным, особенно, если женщина занимается воспитанием ребенка сама.
Если же боли носят более острый и регулярный характер, в спине «стреляет», понадобится более серьезное лечение. Скорее всего, это проблемы с межпозвонковыми дисками. В первую очередь, нужно сделать МРТ (магнитно-резонансная томография) – она не противопоказана при лактации и поможет исключить (или доказать) наличие межпозвонковой грыжи. Врач назначит комплексное лечение. Курс мануальной терапии (придется все-таки решить вопрос с тем, кто будет вместо мамы таскать на руках ребенка в течение нескольких недель – такие проблемы со спиной не терпят отлагательств!), медикаментозное лечение, физиотерапевтические процедуры облегчат состояние мамы.
Боли в спине после родов могут быть и сигналом о проблемах с внутренними органами. Если МРТ оказалась «чистой», список исследований пополнится УЗИ внутренних органов и биохимическим анализом крови – они-то и помогут определить источник проблемы.
Если боль в спине возникла резко и терпеть ее нет сил, можно прибегнуть к помощи медикаментов. Кормящим мамам при сильных болях в спине можно использовать парацетамол, нимесил, диклофенак – естественно, в разумных пределах. Ограничьте физическую активность, лягте в удобную вам позу, отдохните.
В ближайшее время Активная мама расскажет, какие средства профилактики болей в спине существуют и как сохранить правильную осанку после родов. Следите за обновлениями блога!
Чаще всего заболевание возникает из-за неравномерной нагрузки на позвоночник и его отделы. Причины, отчего могут произойти изменения в хрящевых тканях у кормящей мамы, различны:
- Излишняя нагрузка на спину в момент грудного кормления или при укачивании младенца.
- Получение травмы позвонков.
- Искривление позвоночника.
- Ослабление мышц спины.
- Длительное нахождение мамы в неудобной позе.
- Наследственная предрасположенность к остеохондрозу и врождённые дефекты позвонков.
- Излишняя нагрузка во время выполнения физических упражнений.
- Длительное нахождение в сидячем положении.
- Инфекционные заболевания и переохлаждение организма.
- Нарушение гормонального фона, связанного с беременностью, родами и грудным вскармливанием.
- Распознать заболевание у мамы, кормящей малыша грудным молоком, можно по появлению ноющей или простреливающей боли в спине или шее.
- Болевые ощущения также могут возникать у кормящей мамы в плече, руке и грудной клетке. Иногда пациентки думают, что у них проблемы с сердцем, но оказывается остеохондроз.
- Помимо боли, мама может ощущать онемение мышц или перенапряжение.
- При сдавленных кровеносных сосудах возникает головная боль, шум в ушах, головокружение, слабость.
- Возможна тошнота и приступы рвоты.
- При возникновении у кормящей мамы вышеперечисленных признаков, ей следует обратиться к врачу и пройти необходимое обследование:
- Рентгенография крайне не рекомендуется в период грудного вскармливания. Но этот способ помогает определить диагноз. После процедуры маме следует несколько раз сцедить молоко, после чего можно возобновлять кормление. С помощью рентгена можно заметить изменения в строении позвонков, исключить или определить наличие костных наростов. Также этот способ помогает изучить изменения отверстий — межпозвоночных отверстий.
- Магнитно-резонансная и компьютерная томографии также негативно влияют на качество и безопасность грудного молока. После их проведения необходимо неоднократное сцеживание. С помощью этих методов можно определить наличие грыж. Используются эти способы исследований после проведения рентгенографии для определения точного диагноза.
- С помощью лабораторной диагностики можно заметить изменения в показателях биологических материалов. Кормящая мама сдаёт общий и биохимический анализы крови. Специалист обращает внимание на эритроциты и уровень кальция в крови пациентки.
Возможно исследование всего организма различными методиками. Это необходимо для исключения возникновения остеохондроза у кормящей мамы по причине наличия заболеваний нервной и пищеварительной системы. Иногда симптомы остеохондроза могут свидетельствовать о наличии заболевании других органов.
Чем опасен остеохондроз для мамы, которая кормит малыша грудью?
- В зависимости от места нарушения хрящевой ткани, последствия могут быть различными. Постоянные боли в спине, шее, плечах и руках присущи любому виду остеохондроза.
- При шейном остеохондрозе возможны боли в голове, которые усиливаются при движениях. Боль не проходит после приёма анальгетиков. Происходит развитие вегето-сосудистой дистонии.
- Грудной остеохондроз опасен развитием сколиоза, возникновением болей в груди и в области сердца. Возможно развитие межрёберной невралгии.
- При поясничном остеохондрозе возникают боли в области спины во время длительного сидячего или стоячего положения. Возможны ортопедические нарушения.
Лечить остеохондроз кормящей маме можно только после консультации врача и необходимых обследований. Но девушка может самостоятельно облегчить неприятные симптомы:
- Во время грудного кормления мама может использовать специальный слинг. Это позволит снизить нагрузку на спину.
- Кормить младенца можно с использованием специальных валиков или подушек.
- Место для отдыха должно быть оборудовано удобными подушками и матрасом. Лучшим решением будет использование ортопедических принадлежностей, разработанных для людей с проблемами позвоночника.
- Небольшая физическая нагрузка каждый день помогает расслабить мышцы и облегчить состояние. Каждое утро желательно делать простую зарядку, чтобы мышцы были в тонусе. С физиотерапевтом необходимо подобрать специальный комплекс безопасных и эффективных упражнений.
Лечить остеохондроз кормящей маме сложно медикаментозным способом из-за ограничения приёма многих лекарственных препаратов.:
- Врач назначает разрешённые препараты, а также согревающие мази, помогающие в уменьшении болевых ощущений. Большинство настоек и мазей, разрешённых в период грудного вскармливания, состоят из трав. Но они могут иметь специфический запах. Непосредственно перед кормлением не рекомендуется использовать эти средства, чтобы предотвратить отказ малыша от груди.
- Массаж – эффективный метод по избавлению болей в области позвоночника. Но во время лактации массаж может вызывать её снижение. Поэтому чаще всего этот способ лечения остеохондроза назначается в период завершения грудного кормления.
- Физиотерапия – безопасный метод лечения остеохондроза для кормящей мамы. Но этот способ оказывается эффективным в течение длительного периода.
- Расслабить мышцы спины помогает плавание. Поэтому кормящая мама может периодически посещать бассейн. Но после посещения бассейна следует остерегаться сквозняков, чтобы не простудиться.
Предотвратить заболевание можно, если кормящая мама будет соблюдать некоторые меры профилактики:
- Ей необходимо следить за правильной осанкой. Во время грудного кормления следует занимать удобное положение.
- Держать младенца на руках долгое время нельзя. Маме следует не приучать ребёнка к длительному укачиванию, чтобы снизить риск развития остеохондроза.
- Постоянно находиться в сидячем положении нельзя. Следует делать перерывы и совершать простые физические упражнения.
- Спать рекомендуется на ровной и твёрдой поверхности. Подушка должна быть небольшой, чтобы поддерживала шею.
- Нельзя обращаться к массажистам, у которых нет медицинского образования и соответствующих документов.
- Ежедневная зарядка помогает держать мышцы в тонусе и предотвратить развитие остеохондроза.
- Плавание – отличный профилактический метод.
- При появлении неприятных симптомов, кормящая мама должна обратиться к врачу.
О как я вас понимаю. Мы весим 16 кило. 065:
Спина просто отваливается! Не помогает ни — че — го. Проделала курст массажа, пропила всяких волшебных пилюль, у невролога из кабинета вообще не вылажу:010:
Всё без толку. Единственное что более или менее спасает, это мидокалм,но надо курсом пить, тогда на какое-то время плегче. Но вы сходите к врачу, у меня позвонки сильно сместились, делали ренген. Может у вас невролог золотой окажется)) и найдёт нужное лечение, а вы его потом мне расскажете!:091:
005: Сочувствую.
Мы весим 14 кг, а нам всего 1 и 2!
Постоянно на руках был малыш, радикулит дважды нагрядывал до годика, врача вызывала, прописывал долобене и меновазин ( раствор ) — не все вместе, а по очереди через 2-3 часа. Тоже на ГВ. Никаких сквозняков и сухое тепло.
В идеале же — надо вызвать врача!
Удачи! Берегите поясницу. flower:
У меня такое часто бывает. Мне помогает перцовый пластырь! Когда поднимаете малыша на руки, старайтесь втягивать живот — напрягать мышцы живота. Это снимает нагрузку с поясницы. Выздоравливайте.
почки выше. А болит именно в области поясницы, даже в ногу отдает.
Долгит, хондроитин как то так. да мазей уйма..придите в аптеку и спросите и сами решите для себя, но вообще мазь так сразу не спасет и нужно знать что у Вас, при грыже например нельзя ггреть. Точно так же в прошлом году у меян прострелило поясницу. отдавало в ногу. потом в другую. потом начало пульсировать в костях бедренных и так чтио я ходила скрючившись. случилось это все наканцуне дочкиного годика. где то пару недель была на обезболивающих, а потом не выдержала и погла сдлелала МРТ(магнитно0резонансную томографию), оказалось межпозвонковая грыжа в самом нижнем отделе позвоночника с компрессией корешков*т.е. они то в ноги боли и давали). Побежала к нервопатологу знакомому, 10 капельниц, гимнастика, хорошо иглоукадывание, потом нашла гомеопата. там тоже курс, ии напоследок массаж. вообщем сняли обострение и за 2.5 месяца я стала человеком снова. Сейчас периодически чувствую поясницу. особенно при перемене погоды.
У меня тоже спина периодически дает о себе знать,а я дома шарф из собачьей шерсти подвязываю,а еще мне ооооооочень хорошо помогает иппликатор Кузнецова,в аптеках продается и не очень дорого-супер вещь. Всем советую,я даже на нем сплю,муж удивляется и говорит,что я йог!Стоит-то всего около 100 руб,просто когда-то моя мама со спиной легла в больницу,ей врач и рекомендовал! Они бывают разные,вы в аптеке спросите,есть профилактические,а есть лечебные,у лечебных зубчики поострее,они интенсивнее.
ой, девчонки, та же самая проблема! Сынуле 1,6 года весит 14кг с годика! Мучаюсь со спиной, практически с его рождения. Начался грудной остеохондроз, практически все позвонки не на месте. Делаю профессиональный массаж, хватает месяца на 3, потом всё по новой: Боли, боли, боли. Устала страшно! Подскажите что-нибудь.
источник
Материнство — радость в жизни женщины, и все состояния тела, с ним сопряженные — естественны и должны переноситься легко, если бы не одно но: условия современной жизни — высокие темпы, большие нагрузки, малоподвижность — все это приводит к нарушениям в работе организма женщины, и даже самые приятные моменты жизни становятся не такими уж безболезненными.
Основная причина болей в спине при грудном вскармливании — дегенеративно-дистрофические изменения позвоночника , возникшие до беременности и усугубившиеся в процессе ее протекания.
Наименее защищенные отделы позвоночника — шейный и поясничный (грудной отдел имеет «укрепление» в виде ребер), именно в пояснице и шее пациент рискует ощутить боль чаще всего.
Кормящие матери в течение нескольких месяцев испытывали нагрузки на спину, к которым организм не был достаточно подготовлен.
К этим нагрузкам добавляются вынужденные позы при кормлении, зачастую неправильные, нарушение режима — женщины спят недостаточно долго и качественно, неудобные позы во время сна и т.д.
Главный вопрос — чем лечить спину при грудном вскармливании? Ответ зависит от того, какой диагноз будет поставлен пациенту — шутки с позвоночником могут плохо закончиться, вплоть до потери подвижности конечностей в будущем, поэтому своевременная и точная диагностика — залог здоровья и успешного лечения.
Диагностика болезней позвоночника состоит из нескольких этапов:
- Клиническая картина: врач на основе беседы с пациентом и осмотра ставит предварительный диагноз, который может быть в последствии подтвержден или опровергнут.
- Рентгенография . С помощью этого метода врач выявляет возможную патологию в костных тканях позвоночника: переломы, неправильное расположение дисков и т. д.
- Магнитно-резонансная томография. Один из наиболее безопасных методов исследования, поскольку МРТ — не лучевая диагностика. При этом результаты исследования дают представление не только о костной ткани, но и о мягких тканях тоже: хрящи, опухоли, грыжи — все это видно на МРТ.
- Компьютерная томография — метод схожий с рентгенографией, но более точный при выявлении патологий костной структуры конкретного позвонка.
- УЗИ. Абсолютно не рискованный метод, часто применяется для исследования сосудов при выявлении патологии в шейном отделе позвоночника.
- Электромиография позволяет оценить состояние двигательных нервов и является единственным инвазивным методом из перечисленных в списке.
Итак, у пациентки болит спина в период лактации, необходима диагностика. Многих беспокоит безопасность методов исследования.
Лучевые методы (рентгенография и КТ) — наиболее опасные, и врачи предпочитают отказываться от них при диагностике и лечении болей в спине в период грудного вскармливания в отсутствии необходимости, то есть если риск для ребенка превышает пользу для матери.
МРТ в период лактации не имеет негативного влияния на здоровье матери или ребенка.
В любом случае, решение об использовании того или иного метода диагностики принимает лечащий врач, руководствуясь соображениями безопасности и здоровья пациента — порой боли в спине больший повод для беспокойства, чем минимальная доза облучения.
От боли в спине можно избавиться, при этом кормление грудью налагает определенные ограничения.
Способы избавления от боли в спине:
- Лечебная физкультура
- Массаж
- Обезболивающие препараты.
- Народная медицина: растирания, ванны из трав и т.д.
ЛФК — это всегда хорошо, особенно если речь идет о щадящих упражнениях, в основном рассчитанных на расслабление мышц в области возникновения болевого синдрома.
И это именно тот способ лечения, который можно применять во время кормления грудью, соблюдая при этом здоровую меру — без лишнего усердия.
Грудное вскармливание не является противопоказанием к массажу спины, а вот боли не выясненной этиологии — являются: есть риск значительно ухудшить состояние пациента. Массаж стоит использовать как метод избавления от боли или лечения только по рекомендации врача.
Обезболивающее действие оказывают, в основном, препараты двух групп — нестероидные противовоспалительные препараты (НПВП) и спазмолитики.
НПВП в любой форме выпуска должны применяться с осторожностью в период лактации и только после консультации с врачом.
Спазмолитики малоэффективны при лечении болей в спине, и их применение также возможно строго по назначению специалиста.
Народные средства в своем арсенале имеют растирания различными разогревающими веществами — спиртосодержащими, например, или травяными настоями, вызывающими рефлекторное раздражение.
Растирать спину спиртом при грудном вскармливании можно в том случае, если врач сочтет это безопасным.
Травяные настои могут вызвать аллергию у ребенка, кроме того они могут неприятно пахнуть и вызывать у ребенка чувство отвращения перед кормлением.
Очень важно избегать любого нагревания болезненной области: никаких грелок и горячих ванн не должно присутствовать до постановки точного диагноза. Боли в пояснице могут быть не только неврологического характера.
Они могут быть вызваны воспалительными процессами в почках и малом тазу. Высокая температура усиливает воспаление, поэтому до прохождения дифференциальной диагностики следует избегать любой провокации процесса.
При наличии болей в позвоночнике надо смотреть шире и принимать во внимание все особенности организма, актуальные для диагностики на текущий момент. И сделать это полноценно может только специалист.
Приглашаю на мои бесплатные онлайн мастер-классы:
Дополнительная полезная информация:
Больше полезных материалов смотрите в моих социальных сетях:
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями 🙂
источник
Такое неприятное явление, как боль в спине при грудном вскармливании, становится известно со временем практически каждой женщине. В большинстве случаев это первые признаки остеохондроза позвоночника, но иногда за такими, казалось бы, незначительными симптомами могут скрываться серьезные заболевания. Важно вовремя посетить врача и выяснить причину. И, конечно, каждой женщине следует знать, что делать при остром приступе боли.
Причины болей в спине в период грудного вскармливания могут быть различными. Важен их характер, интенсивность, периодичность и некоторые другие признаки. Окончательно установить истинную причину боли может только специалист, с походом к которому не следует медлить, если что-то постоянно беспокоит.
У каждого современного человека есть проявления остеохондроза позвоночника. Легкое похрустывание в области шеи при ее повороте – один из симптомов. Остеохондроз — дистрофическо-атрофические изменения в позвоночнике и его структурах (дисках, и т.п.). Прогрессирование заболевания ведет к постоянной боли в спине, радикулиту, грыжам и их протрузии, развитию остеофитов, сколиозу и т.п.
К развитию заболевания приводит современный малоподвижный образ жизни, питание на бегу или в фаст-фудах и множество других причин. И часто первые сигналы остеохондроза проявляются у женщины именно в период грудного вскармливания болями в спине. Обусловлено это рядом причин:
- Повышенная нагрузка на поясничный отдел позвоночника во время беременности. Чем больше килограммов набрано за период вынашивания, тем более явные проявления. Также при многоплодной беременности нагрузка пропорционально увеличивается. Иногда женщины пробуют носить поддерживающие пояса, но не всегда они спасают, особенно если уже была сформирована грыжа, которая долгое время может протекать бессимптомно.
- Плоскостопие у женщины, которое было до беременности. Также оно может сформироваться в процессе вынашивания вследствие повышения массы тела и изменения центра тяжести. В этом случае оно функциональное и проходит постепенно после родов, иногда процесс может затянуться на несколько лет.
- Неудобные позы во время кормления малыша, а также постоянные повышенные нагрузки на поясницу при пеленании (если неправильно выбрана высота до площадки), при поднятии крохи и т.п. Поэтому очень важно рационально организовать свой режим дня и места для отдыха, в том числе с ребенком.
- Малоподвижный образ жизни, с которым сталкивается большинство женщин после родов, особенно в зимние месяцы и первое время после родов. Важно как можно быстрее перейти к прежнему образу жизни, включить зарядку, разминку, йогу, упражнения для спины и т.п.
Необходимо учитывать, если проявления остеохондроза (а это грыжи, острые радикулитные боли, после травм и т.п.) у женщины были до беременности, то необходимо очень тщательно следить за своим самочувствием во время вынашивания, проводить все необходимые профилактические мероприятия по предотвращению усугубления ситуации.
Клиническая картина остеохондроза многообразна, все зависит от степени запущенности патологического процесса. Чаще всего боль локализуется в пояснице, но может и в шейном, и грудном отделе. Она возникает внезапно, при резких движениях, поворотах.
В неподвижном состоянии боль уменьшается, а также при фиксации (например, эластичным поясом). Но длительно находиться в таком вынужденном положении сложно. Боль может иррадиировать по бедру по ходу седалищного нерва, и даже отдавать в пятку. Иногда возникает онемение и снижение чувствительности в определенных местах.
Может возникнуть ущемление седалищного нерва. При этом начинается боль в поясничной области и резко «простреливает» в бедро.
Боли в спине могут возникать и по причине других заболеваний. Часть из них развивается на фоне переутомления, психоэмоционального перенапряжения и иммунодефицита, а другая – вследствие несоблюдения всех рекомендаций врачей.
После родов часто обостряются различные хронические заболевания, особенно инфекционная патология мочевыделительной системы. Клиническая картина и боль могут носить не совсем классический характер.
Если женщина имела когда-либо проявления пиелонефрита, то вероятность рецидива патологии в период беременности и сразу после родов очень высока. Появляются боли в спине, высокая температура (иногда до 39 — 40 градусов), общие симптомы интоксикации (слабость, вялость, сонливость, апатия). Также в анализах мочи явные изменения воспалительного характера.
Иногда общее самочувствие и боли в пояснице так мало выражены, что женщины могут мало обращать на это внимание. Поэтому все группы риска подлежат детальному обследованию накануне выписки из роддома и через некоторое время.
Боли в спине также локализуются на уровне расположения почек, они настолько интенсивные, что женщина не может ни сидеть, ни стоять. Сразу после спазмолитиков и анальгетиков все симптомы купируются.
Боли в спине при этом возникают в области локализации воспаленной мышцы. Любые движения, которые задействуют эту область, приводят к неприятным ощущениям. Чаще всего данное состояние наблюдается в области шеи и плеч или поясницы. Общее состояние при этом не страдает. Боль проходит после прогревания и применения противовоспалительных средств.
Миозит может возникнуть у мамы при неудобных позах при кормлении. Особенно если женщина засыпает в таких положениях. Поэтому важно правильно и комфортно организовать места отдыха, чтобы не провоцировать боль.
Часто различные заболевания внутренних органов могут проявляться повышенной чувствительностью в местах проекции. Так, при жесткой диете у кормящей мамы может возникнуть приступ холецистита или панкреатита. При этом боли будут локализоваться в правом или левом подреберье, на этом уровне в спине, часто описывается «опоясывающий» ее характер.
При проблемах с пищеводом, желудком или двенадцатиперстной кишкой неприятные ощущения различной интенсивности возникают в области грудного и в начале поясничного отделов позвоночника.
Боли в области крестца или поясницы также могут свидетельствовать об эндометрите, воспалении придатков и т.п. Подобное может произойти как через неделю-две после родов, так и спустя несколько месяцев.
На фоне тянущих, как правило, болей возникают выделения патологического характера – с неприятным запахом, бурым, мутным или зеленоватым оттенком.
Также в случае, если у женщины до беременности была выявлена миома матки, после родов может происходит нарушение питания узла с клинической картиной, похожей на воспалительный процесс.
Иногда боли в спине могут свидетельствовать о развивающейся онкологической патологии. Так, тянущий дискомфорт в костях и рядом расположенных мышцах может свидетельствовать о миеломной болезни, метастазах других опухолей, различных формах лейкозов.
Смотрите на видео о болях в спине после родов:
Ждать, что все симптомы исчезнут самостоятельно, не следует. Даже слабо беспокоящий остеохондроз может в конечном счете оказаться протрузией грыжи, что часто требует уже оперативного лечения.
Только квалифицированный специалист после обследования и уточнения заболевания может дать советы по профилактике прогрессирования заболевания. Также он назначит наиболее действенное и безопасное для мамы и малыша лечение боли в спине при грудном вскармливании.
Но женщины в первую очередь следят за здоровьем и самочувствием малыша, оставляя все до тех пор, пока «терпеть уже невозможно». В следующих ситуациях с визитом к врачу откладывать не стоит:
- При постоянной боли в спине, которая только на некоторое время купируется приемом анальгетиков. Часто приходится принимать вынужденное положение.
- При возникающих приступообразных, нестерпимых болях, когда даже встать с постели невозможно.
- Если температура тела поднимается выше 37,5 градусов при измерении ее в локтевом сгибе. А также в случае, когда сохраняется длительный субфебрилитет.
- Если боль «простреливает» в ногу, носит опоясывающий или другой нетипичный характер.
- В случае, когда параллельно возникают патологические выделения из половых путей.
- Если боли сопутствуют нарушения пищеварения — горький привкус во рту, метеоризм, отрыжка, жидкий стул, тошнота, рвота и т.п.
При подозрении на какое-то заболевание можно обратиться непосредственно к узкому специалисту. Но если предположений нет, следует направиться к терапевту или участковому/семейному врачу, который при необходимости направит на дополнительное обследование. Чаще всего при появлении боли в спине в перечень входят следующие исследования:
- Общий анализ крови и мочи, биохимическое исследование крови (при необходимости расширенное).
- Осмотр гинеколога, взятие мазков из влагалища и шейки матки. Ультразвуковое исследование органов малого таза по показаниям.
- Осмотр невролога. КТ или МРТ соответствующего участкам позвоночника при подозрении на осложненный остеохондроз.
- Ультразвуковое исследование органов брюшной полости.
- Флюорография/рентгенография органов грудной клетки.
- Пункция костного мозга при подозрении на онкологическое заболевание крови или миеломную болезнь.
В 90% случаев при возникновении боли в спине приходится иметь дело либо с остеохондрозом разной степени выраженности или с миозитом. При первом варианте приступ может длиться от нескольких секунд до суток и более. При миозите боль беспокоит от 2 — 4 часов до 1 — 3 дней. При возникновении острого приступа следует сделать следующее:
- Принять удобное положение. Часто это горизонтальное на жесткой поверхности (ортопедический матраса кровати или просто пол). В неподвижном состоянии мышечная и позвоночная боль утихают или совсем исчезают.
- Выпить анальгетики. Это могут быть спазмолитические препараты, а также из группы НПВС или что-нибудь, что оказалось под рукой подобного действия.
- Если приступ боли не купируется, следует вызвать скорую помощь или направиться в больницу при помощи близких людей. Если любое движение приносит нестерпимые ощущения, лучше дождаться бригады СМП.
- В случае, когда боль стихает, можно немного отсрочить прием врача, зависит от общего самочувствия и сопутствующих симптомов.
- Можно попробовать аккуратно размять мышцы в месте их спазма, если это не приводит к усугублению состояния.
Если самочувствие не улучшается после приема обезболивающего, это может свидетельствовать о запущенной форме заболевания или о другой, более серьезной патологии. Поэтому в таких ситуациях необходимо в максимально короткие сроки обратиться к врачу, даже если боль уменьшилась и с ее присутствием уже женщина свыклась.
Если у женщины периодически болит спина при грудном вскармливании, она прошла обследование и установлена причина, следует проводить профилактику прогрессирования патологии.
В первую очередь необходимо взглянуть на свой образ жизни. Конечно, лишние килограммы, гиподинамия, чрезмерное питание, постоянные стрессы – все это рано или поздно приведет к серьезным осложнениям и боли в спине.
Для того, чтобы поддерживать здоровье позвоночника на надлежащем уровне, необязательно быть суперспортсменом или ежедневно и длительно заниматься. Для этого достаточно небольшого комплекса упражнений, который вполне можно вписать в утреннюю зарядку. Одна из популярных методик — «Крокодил». Также полезны различные асаны из йоги, растяжки и т.п.
Любая активность также приветствуется, но следует избегать повышенных нагрузок на позвоночник, например, лучше отдать предпочтение скандинавской ходьбе, нежели пробежкам.
Важно понимать, что, укрепляя мышцы спины, можно создать дополнительный каркас для позвоночника. И даже при деструктивных изменениях, которые порою сложно предотвратить, этот «остов» будет препятствовать сдавливанию нервных окончаний, что и провоцирует боль.
Как бы банально это ни звучало, но лишние килограммы — прямой путь к болям в спине. Дело в том, что каждый дополнительный грамм веса создает в разы большую нагрузку и давление на позвонки под действием силы тяжести. В итоге разрушение кости и дисков происходит намного быстрее, а периоды обострения боли возникают чаще.
То, насколько удобно женщина располагается во время сна, также имеет большое значение для профилактики недуга. Вот основные рекомендации по этому поводу:
- Выбирать следует максимально удобное положение.
- Если сон на спине, под поясницу можно подложить небольшой валик и маленькую подушку под икры. Комфортной должна быть и подушка.
- Если сон на боку, лучше положить что-то между коленями для комфорта. Подушка под головой должна заполнять пространство между плечом и шеей, а не быть чрезмерно большой и мягкой или твердой.
- Лучше спать под большим и тяжелым одеялом, которое, согласно исследованиям, позволяет ощущать себя в большей безопасности и помогает бороться со стрессом.
Во время своей активности следует следить за осанкой: ровные, выпрямленные плечи, никакой сутулости. Иначе боль в спине будет повторяться.
Как для профилактики, так и в процессе лечения боли в спине используются множественные методы физиотерапии. Основной – массаж. Его цель – расслабить мышцы, которые находятся в сильном напряжении для того, чтобы удерживать позвоночный столб и не давать возникать боли по мере возможности. Иногда даже при визуальном осмотре или пальпации отчетливо виден этот спазм — «симптом вожжей». При этом вдоль позвоночного столба определяется утолщенная и напряженная борозда мышц.
Также полезны сеансы мануальной терапии, но для этого необходимо найти хорошего специалиста. Особенно полезна данная методика в период обострения заболевания, когда есть на фоне боли в спине явные нарушения или смещение межпозвоночных дисков.
Есть несколько групп средств, о которых необходимо знать, если периодически есть беспокоящие боли в спине или предрасполагающие к этому факторы. Конечно, кормящей маме можно принимать не все виды, а некоторые таблетки и только в экстренных состояниях. Основные лекарственные препараты:
| Группа препаратов | Как действуют |
| Анальгетики, спазмолитики и другие обезболивающие препараты | Они понадобятся в моменты обострения для снятия дискомфортных ощущений. Данные лекарственные средства могут быть как в виде инъекций (наиболее эффективно и используются при серьезных приступах), так и как таблетки или мази. Последние без опасений можно применять во время грудного вскармливания при боли в спине, так как процент системной абсорбции крайне мал. Из таблеток при лактации можно ибупрофен, кетаноф и другие. |
| Препараты кальция, например, кальцемин, кальций Д3-никомед, а также различные поливитаминные комплексы, содержащие этот микроэлемент | Всем известно, что потребности в этом веществе во время беременности и лактации увеличены, так как часть поступает крохе вместе с молоком для построения его тканей. Кальций – основа кости, в том числе и позвоночника. Но также следует отметить, что его полное усвоение в организме происходит вместе с витамином Д, который именно с этой целью добавляют в многие комплексы. Итак, кальций будет профилактикой развития остеопороза, который также вызывает нарушение строения позвонков и дисков, и, соответственно, и боли в спине. |
| Различные препараты, направленные на улучшение функционирования хрящевой ткани — хондропротекторы | В норме она не имеет собственного кровоснабжения, поэтому быстро изнашивается. Каждый позвонок соединен с соседним с помощью полусустава, выстилка которого — хрящ. Подобные препараты эффективны только в качестве профилактики прогрессирования заболевания. Наиболее популярные — алфлутоп, хондромикс и другие. Кормящей маме лучше отложить их прием до завершения лактации или проводить лечение еще до беременности. |
| Миорелаксанты | Оказывают лечебный эффект, расслабляя спазмированные мышцы, в результате изменяется положение позвонков и уходит ущемление нервных окончаний вместе с болью. Эффект подобен в чем-то массажу. Во время лактации можно использовать мидокалм и другие. |
| Витамины, в частности, необходимы группы В, С | Эффективен в этом отношении препарат мильгамма, а также можно применять инъекционные формы. |
| При хронической боли в спине могут назначаться антидепрессанты, наркотические обезболивающие | Однако показания к этому определяет только врач после комплексного обследования. Чаще всего грудное вскармливание приходится прекратить сразу по нескольким причинам. |
Данные способы тоже имеют право на существование. Во-первых, они одни из самых безопасных при боли в спине при лактации, во-вторых, оказывают значимый эффект.
Чаще всего используются различные компрессы, цель которых – расслабить спазмированные мышцы и оказать противовоспалительный эффект.
Рецепт 1. Приготовить горячий раствор из ромашки, чебреца и зверобоя. Сделать компресс на больную область спины.
Рецепт 2. Можно готовить различного рода смеси с горчичным порошком, но проще воспользоваться обычными горчичниками. Накладывают их на 15 — 20 минут вдоль позвоночника. По аналогии с этим можно воспользоваться различными согревающими наклейками.
Рецепт 3. Для проведения растираний можно воспользоваться следующим: на 2 стандартные баночки валерьяны взять 50 капель спиртового раствора йода и один-два красных острых перца. Смешать и дать настояться двое суток, после чего наносить на места боли в спине, интенсивно втирая. Курс 5 — 7 дней.
Боль в спине – чаще всего признак уже далеко не начальной стадии остеохондроза. Но так себя могут проявлять и другие, более опасные и серьезные заболевания. Поэтому при появлении неприятных ощущений, а особенно дополнительных симптомов, следует обратиться за медицинской помощью. Только врач сможет установить окончательный диагноз и назначить наиболее действенную терапию. Самостоятельное лечение во время лактации может принести вред не только маме, но и малышу.
источник
Не менее 50% всех женщин в послеродовом периоде сталкиваются с проблемой дискомфорта и болезненных ощущений в области суставов. Особенно, это касается молодых мам, которые практикуют естественное вскармливание ребёнка. Подобное состояние не только оказывает негативное влияние на качество жизни, но и препятствует нормальному уходу за новорожденным малышом.
Не каждая кормящая женщина может позволить себе регулярно посещать больницу с целью комплексного обследования организма, однако суставная боль в послеродовом периоде требует своевременной диагностики и комплексного лечения. Кроме того, при грудном вскармливании существует ряд ограничений по приему лекарственных медикаментов, поэтому использование тех или иных препаратов следует согласовывать с медицинским специалистом.
Процесс вынашивания ребенка сопровождается целым рядом изменений в организме женщины. Глобальная перестройка гормонального фона влияет на обмен кальция, фосфора и витамина D3, в результате чего у молодых мам и беременных женщин очень часто развивается остеопороз. В период грудного вскармливания женский организм использует собственные резервы для насыщения молока витаминами и минералами, поэтому лактация очень часто приводит к усугублению дефицита тех или иных биологически активных элементов.
Кроме того, в процессе вынашивания ребенка у женщины возрастает нагрузка на костно-суставной аппарат, что чревато появлением суставных болей в послеродовом периоде. Кормящие женщины очень часто предъявляют жалобы на боль в пояснице, коленных и локтевых суставах, а также в области таза.
Специфика ухода за новорожденным малышом играет не последнюю роль в вопросе формирования суставной боли. Еще одной распространенной причиной боли в суставах при грудном вскармливании является лишний вес, который достался молодой маме от периода вынашивания ребенка. Но, несмотря на это, есть методы, которые помогают похудеть кормящей маме без вреда для малыша. О них мы рассказываем в статье по ссылке https://vskormi.ru/mama/kak-pohudet-kormyashhej-mame/.
До момента наступления беременности или в процессе вынашивания ребенка в женском организме могла сформироваться та или иная патология опорно-двигательного аппарата, которая дала о себе знать в процессе лактации. Выделяют такие патологические состояния, способные вызывать суставную боль у кормящих женщин:
- Ревматоидный артрит. В течение беременности клиническая симптоматика ревматоидного артрита остаётся незаметной, а в процессе грудного вскармливания раскрывается в полной мере;
- Анкилозирующий спондилит. Данное заболевание нередко развивается у женщин в процессе беременности. Клинические симптомы анкилозирующего спондилита, как правило, расценивают как проявление общей усталости организма. При данном заболевании болевые ощущения беспокоят женщину в области поясницы, в суставах кистей, тазобедренных сочленениях и в области нижней челюсти;
- Реактивный артрит. Данное заболевание является следствием ранее перенесенных инфекционных патологий. Если во время беременности женщина перенесла инфекционно-воспалительное заболевание, то в период лактации она может столкнуться с симптоматикой реактивного артрита.
- Повышение температуры тела и признаки общей интоксикации организма (включая озноб);
- Деформирующие изменения в области суставов, локальное покраснение кожных покровов и наличие отеков;
- Головная боль, головокружение, повышенная утомляемость и общая слабость.
Перечисленные симптомы указывают на развитие генерализованного воспалительного процесса инфекционной или аутоиммунной природы. Эти клинические проявления служат поводом для незамедлительного обращения к медицинскому специалисту.
При возникновении болей в области суставов кормящей женщине необходимо незамедлительно обратиться к медицинскому специалисту. С целью постановки достоверного диагноза женщине назначат следующие виды обследования:
- Общий клинический анализ крови и мочи;
- Биохимическое исследование крови;
- Рентгенологическое исследование того или иного сустава (при необходимости);
- Лабораторный анализ на предмет инфекционных возбудителей.
Далеко не все лекарственные препараты могут быть использованы с терапевтической целью у женщин в период грудного вскармливания. Если, по мнению врача, риск для здоровья матери находится в приоритете, то кормящей женщине рекомендуют прервать естественное вскармливание на весь период терапии. В зависимости от причины, которая спровоцировала суставную боль у кормящей женщины, медицинский специалист назначает такие варианты лечения:
- Примочки и компрессы из лекарственных препаратов;
- Медикаментозная терапия, которая включает нестероидные противовоспалительные средства, глюкокортикостероиды, хондропротекторы, миорелаксанты и поливитаминные комплексы;
- Методики аппаратной физиотерапии (УВЧ, электрофорез, магнитотерапия, парафиновые аппликации);
- Комплекс лечебных гимнастических упражнений;
- Травяные сборы, которые не влияют на процесс лактации;
- Сеансы лечебного массажа.
Кроме того, кормящим женщинам, которые страдают болью в суставах, важно пересмотреть рацион питания. Обсуждать состав рациона необходимо с лечащим врачом, так как пищевые ограничения не должны влиять на качественный и количественный состав грудного молока. В процессе лактации не стоит практиковать самолечение, так как использование тех или иных аптечных и народных средств может привести к ухудшению общего состояния и отрицательно воздействовать на организм новорожденного ребенка.
источник
О нарушении в работе какого-либо органа и состоянии организма в целом оповещают симптомы. То есть прежде чем рекомендовать мазь для суставов при грудном вскармливании, необходимо выяснить, по какой причине у кормящей грудью мамы появилась боль. А также важно определить, это физиологический фактор или заболевание. Для этого необходимо обратиться в больницу, пройти диагностику, узнать причину и получить соответствующее лечение.
У женщины после родов снижен иммунитет, она находится в стрессовом состоянии, а определенные факторы физиологического или нефизиологического характера способствуют развитию заболеваний.
Чаще всего поражаются такие суставы и части тела:
- Ноги. В период вынашивания ребенка большая нагрузка приходится на нижние конечности. Родив, женщина проводит все дни на ногах в заботе о малыше, именно по этим причинам болят колени первые несколько недель после родов.
- Суставы рук. При ношении ребенка, кормлении, домашних обязанностях возникает огромная нагрузка на суставы пальцев и кисти конечностей.
- Шея. Причинами болей становятся: неверное ношение слинга, неправильный наклон при ГВ, неудобная поза для сна.
- Спина. Спинные мышцы очень ослаблены после родов и берут на себя всю нагрузку до тех пор, пока не восстановятся кости таза и пресс.
Вернуться к оглавлению
Беременность — это самый счастливый момент в жизни женщины, но он омрачен значительной нагрузкой на внутренние органы, что оказывает отрицательное влияние на здоровье матери. При беременности и родах происходит смещение центра тяжести, возникает боль в суставах. В течение первых 2-х месяцев после рождения малыша происходит восстановление организма матери, до момента, пока подвижные сочленения не вернутся в прежнее состояние. А также в послеродовой период изменяется походка, растянутые мышцы пресса и слабые суставные связки возвращаются в первоначальное состояние. В результате этого колени и тазобедренные соединения подвергаются чрезмерной нагрузке.
Восстановление гормонального фона — это длительный процесс, на который влияет большое количество факторов:
- распорядок дня;
- повседневный рацион;
- психоэмоциональное состояние;
- экологическая обстановка;
- перенесенные вирусные инфекции.

После родов в организме наступает гормональная перестройка. Под действием повышенного уровня гормона релаксина, который к моменту родов увеличился в десятки раз, связки делаются мягкими, эластичными, позволяют костям таза быть подвижными и раздвигаться. Но так как действие гормона распространяется не на одни только тазовые связки, то происходит ослабление и остальных. Женщина во время лактации находится в зоне риска по получению растяжения или травмы, потому что релаксин после рождения ребенка понижается в течение длительного времени.
Это реакция организма, которая возникает чаще всего под воздействием бактерий. Воспалительный процесс в основном поражает щиколотки, запястья, бедра и суставы пальцев. Развиваются болезни, при которых суставная щель уменьшается, болят суставы рук, кистей и другие сочленения. К патологиям относятся: бурсит, синовит, периартрит, остеоартрит, подагра, ревматизм. Общие симптомы:
- острая боль;
- покраснение кожи, отек.
- хруст;
- деформация сустава;
- местное повышение температуры.
Вернуться к оглавлению
Ребенок через грудное молоко получает от мамы все необходимые для него витамины. Чтобы избежать истощение организма матери, необходимо следить о достаточном потреблении важных микроэлементов, в том числе кальция. За день необходимо получить из продуктов не менее 1,5 г Са. Нехватку микроэлемента в организме можно восполнить из сбалансированного и полноценного питания. В рацион кормящей мамы нужно добавить: творог, йогурт, горох, фасоль, кунжутные семечки, яблоки, бананы и тыкву. Следующие симптомы говорят о недостатке кальция:
- боли в мышцах конечностей;
- судороги в икроножных мышцах;
- спазм конечностей;
- ломкость ногтей и волос;
- крошение зубов.
Вернуться к оглавлению
Это патологии, при которых лейкоциты уничтожают собственные клетки организма, принимая их за чужие. Ревматоидный артрит — болезнь, характеризующаяся разрушением суставов. Это приводит к изнуряющей боли, деформации и потере двигательной способности. При обнаружении аутоиммунного заболевания женщина должна сохранять спокойствие, так как при лактации ее общее состояние и настроение могут усугубить болезнь. Выделяют такие причины развития недугов:
- генетическая предрасположенность;
- гормональный дисбаланс;
- физическая непосильная нагрузка на суставы;
- вирусные инфекции.
Вернуться к оглавлению
В процессе определения возможного заболевания и постановки диагноза врач изучает сведения об истории болезни, определяет, есть ли отечность сустава посредством пальпации, выясняет степень болевых ощущений и ограниченность движений сочленения. А также назначает ряд лабораторных исследований, таких как:
- забор крови и мочи на анализ;
- рентген-снимок сустава;
- МРТ и КТ больного сустава;
- денситометрия;
- УЗИ;
- артроскопия;
- пункция.
Вернуться к оглавлению
Врач может назначить такие комплексные меры:
- физиотерапию;
- гимнастику;
- прием различных препаратов;
- соблюдение диеты;
- применение народных средств терапии;
- ношение бандажа и использование ортопедического матраца для сна.
Грудное вскармливание — это период, когда желательно избегать медикаментозного лечения. А также необходимо следить за своей осанкой, не поднимать тяжелого, заниматься укреплением и растяжкой мышц. Лечебная физкультура зависит от того, какой сустав, и как сильно воспален. Возможно применение народных средств: отваров, настоев и компрессов. Распространены противовоспалительные травы, витаминные комплексы, мази и гели для облегчения болезненных симптомов, являющиеся безопасными при кормлении грудью.
источник
Одной из самых распространенных ошибок во время самостоятельного лечения остеохондроза при кормлении грудью, является использование медикаментозных средств, которые принимались раньше еще до начала беременности. Препараты, которые принесли облегчение пациенту, до рождения ребенка могут оказать негативное влияние на малыша, вызвать аллергическую реакцию и стать причиной отравления.
Конечно, чем лечить при лактации остеохондроз решает сама мама. Но ей необходимо учитывать, как именно отразится лечение на здоровье ребенка, а также сроки вскармливания и необходимость продолжать его кормление грудью. Было бы также правильно посоветоваться с лечащим врачом о целесообразности того или иного метода терапии.
Многие женщины, которые кормят своего ребенка грудью, сталкиваются с вопросом приема лекарственных средств. Какое обезболивающее можно кормящим мамам. Может ли современная медицина предложить подходящие обезболивающие препараты для кормящей женщины? Эти вопросы вполне правомерны: ведь многие лекарства противопоказаны в период лактации.
Безусловно, грудное молоко – наилучшее питание для формирования и роста родившегося ребенка. Период кормления грудью становится особенным и для ребенка и для его мамы. Как бы хотелось, чтобы он не был омрачен никакими неприятностями! Однако на деле эти радужные желания молодой мамы зачастую не сбываются. Как правило, уже вскоре после родов она сталкивается с разными проблемами, в том числе и с болезнью. Вот тут-то и встает вопрос: как бороться с болью? Какое обезболивающее можно кормящим мамам принимать, не опасаясь за благосостояние своего малыша? Как свести риски от приема препаратов к минимуму?
Известный факт: всё, что мама принимает в пищу, через грудное молоко проникает в организм малыша. Медицинские препараты #8212; не исключение. Последствия от их приема могут быть весьма и весьма плачевными. Например, уменьшение количества молока и изменение его вкусовых качеств. Но, пожалуй, самое опасное – это возможные нарушения в неокрепшем организме малыша (начиная с беспокойства и срыгивания и заканчивая сбоем в работе кровяных клеток и нервной системы). По этой причине в инструкции большинства аптечных препаратов среди прочих противопоказаний значится и период лактации. Зная это, многие кормящие женщины вообще отказываются принимать обезболивающее. Однако правы ли они? Врачи считают, что маме не просто можно, а в некоторых ситуациях крайне необходимо облегчить свое болезненное состояние при помощи лекарств. Единственное, что при этом необходимо сделать – грамотно подойти к выбору препарата.
Не все лекарства подходят для женщины в период лактации. Обезболивающее при кормлении грудью должно соответствовать определенным параметрам:
- максимальная безвредность для малыша и эффективность для мамы,
- скорое начало действия,
- невысокая дозировка
- быстрое выведение препарата из организма,
- отсутствие индивидуальных противопоказаний.
Этим условиям соответствуют далеко не все анальгетические препараты. Каким же из них отдать предпочтение?
Выбор обезболивающих средств у молодой мамы не велик, к тому же ни одно из них невозможно назвать абсолютно безопасным для ребенка. Однако есть лекарства с минимальным и незначительным воздействием на организм малыша, поэтому они допустимы к применению при кормлении грудью. К таковым относятся:
- парацетамол (препарат с болеутоляющим и жаропонижающим действием, наиболее эффективный при головной боли во время простудных заболеваний и гриппа),
- ибупрофен (препарат, прекрасно зарекомендовавший себя в борьбе с болью: он снимает поясничную, зубную, головную и мышечную боли; облегчает неприятные ощущения в дни менструации),
- кетопрофен (показан при зубной боли, боли в позвоночнике, мышцах и суставах).
Следует помнить некоторые правила приема этих препаратов:
- принимать лекарства в течение трех, максимум пяти дней. Если за этот срок симптомы не исчезнут, то необходимо обязательно обратиться к врачу;
- не следует одновременно принимать несколько препаратов;
- ни в коем случае нельзя увеличивать дозировку лекарства и его суточную норму, приведенную в инструкции (к примеру, ибупрофен и парацетамол следует применять не больше четырех раз в сутки, к тому же интервал приема таблеток должен составлять не более четырех часов).
Итак, в период лактации при боли любого характера можно принимать указанные выше анальгетики. Более того, даже в кабинете стоматологии кормящей маме могут подобрать эффективный и безопасный анастезийный препарат (например, ультракаин). Благодаря современной медицине молодая мама может не бояться встретиться с болью, а вооружившись необходимыми знаниями, достойно и, самое главное, безопасно для своего малыша ей противостать. А если возникнут вопросы относительно применения препарата можно всегда обратиться за квалифицированной консультацией к терапевту.
Смотрите популярное видео на YouTube!
И подписывайтесь на видеоканал ПрикормРебенка!
В настоящее время обезболивающие препараты очень популярны. Если вы принимаете их в обычное время, то подвергаете опасности только своё здоровье, но если Вы кормите ребёнка грудью, то стоит задуматься над тем, какие препараты принимать и насколько они безопасно скажутся на состоянии малыша.
Наверное, нет в мире человека, который ни разу в жизни не сталкивался с ужасной и невыносимой зубной болью, болью в пояснице или шейном отделе. Но, что делать, если в период лактации или беременности всё-таки заболел зуб, спина и шея? Стараться не обращать на это внимания и дальше мучиться? Нет, это не выход, да и вряд ли у кого получится смириться с подобным недугом. Несмотря на то, что кормящим мамам крайне нежелательно лечить зубы, а тем более принимать сильнодействующие анальгетики, можно найти компромиссное решение, которое будет заключаться в приёме безопасных обезболивающих. Препараты, имеющие в своем составе парацетамол либо ибупрофен совершенно безопасны для ребёнка.
В аптеках средства на основе данных веществ можно приобрести даже без рецепта и по вполне приемлемой цене. Но если требуется быстрый результат, то наилучшим выходом будет укол. Врачи часто назначают Нош-пу, которая отлично справляется с болью различного происхождения.
Врачи разрешают использование данного препарата при периодических и головных болей во время беременности, но строго под их контролем.
Многие не задумывается над вероятным риском применения для снятия боли анальгина и аспирина. Данные вещества крайне отрицательно влияют на здоровье, как матери, так и её ребёнка. Кетанов можно употреблять только после консультации с врачом, а вот кеторол полностью противопоказан.
При болях в спине мазь Кетанов отлично помогает, но во время беременности и лактации, препарат запрещен.
В случаях, когда таблетки не снимают зубной боли, лучше всё-таки обратиться к стоматологу. Сейчас имеется огромный ассортимент обезболивающих средств, полностью безопасных при лактации. К таким препаратам можно отнести Ультракоин и Убитезин, которые почти не проникают в материнское молоко.
Если всё же нет выхода, и вы приняли вредный анальгетик, то есть некоторые меры, которые стоит предпринять для того, чтобы обезопасить своего ребёнка.
- Во-первых, кормящая мама должна сцеживаться после приёма таких препаратов,
- Во-вторых, стоит узнать у врача период, в течение которого препарат ведется из организма полностью, и на этот срок перейти на кормление малыша из бутылочки.
В любом случае – это наилучший и самый безопасный выход из сложившейся ситуации. Такой алгоритм действий будет действенным при приёме не только обезболивающих, но и любых других лекарств.
источник
Наиболее безвредными обезболивающими мазями для кормящих женщин являются такие проверенные средства как «Нурофен-гель», «Меновазин» или «ФинАйс». Их рекомендуется применять при продолжительных болезненных ощущениях в качестве первой помощи. Отлично для данной цели подходит и гель «Ибупрофен», однако в период грудного вскармливания его нужно использовать с осторожностью и в малых количествах. Из мазей с травяным составом можно отдать предпочтение «Артролайту» и «Малавиту»
Массажные мази, которые можно приобрести в косметических магазинах, должны состоять из натуральных ингредиентов и иметь все необходимые сертификаты.
Хорошо зарекомендовали себя для обезболивания и такие мази как «Траумель-С», «Хондроксид» и «Биопин». Для тех, кто все же не доверяет лекарственным средствам, существует более сложный, но стопроцентно безопасный способ облегчить боль. Для его выполнения нужно нарезать небольшими кусочками перцовый пластырь и наклеить их с обеих сторон вдоль позвоночника, оставляя между ними расстояние в 2 сантиметра. Пластырь нужно оставить на несколько дней, в течение которых он прогреет больные места и не оставит ожога на коже. Дополнить лечение можно обычным бандажным поясом или теплым шерстяным шарфом.
Перед использованием обезболивающей мази, кормящая женщина должна проверить ее на возможные аллергические реакции, намазав средство на сгиб локтя. Если через двадцать четыре часа на обработанном участке кожи не появились покраснение, раздражение или зуд, мазь можно спокойно использовать. Однако перед применением любой обезболивающей мази желательно все же проконсультироваться со своим лечащим врачом.
Усилить действие мази можно с помощью аппликатора Кузнецова или амплипульс-терапии, которые являются физиотерапевтическими процедурами.
Наносить обезболивающую мазь необходимо только после ее согревания в ладонях, после чего она накладывается вдоль позвоночника и поперек поясницы осторожными массажными движениями. Затем мазь нужно оставить так на некоторое время, чтобы она впиталась и оказала максимальный обезболивающий и лечебный эффект. После нанесения лекарственного геля нужно час-полтора полежать в полном покое. Лучше всего пользоваться обезболивающими мазями перед сном, чтобы организм отдохнул и восстановился.
Нервное напряжение, связанное с беременностью и родами, а затем и с заботами о новорожденном, может накопиться и проявиться в виде стрессов, волнения и нервозности, особенно в первые недели. Если вы кормите ребенка грудью, лекарственные препараты и средства, имеющие успокаивающее действие, принимать категорически запрещено, поскольку в их составе есть опасные вещества, противопоказанные во время кормления грудью.
Попробуйте улучшить свое настроение, прогуливаясь на свежем воздухе, общением с теми людьми, которые вызывают у вас приятные эмоции, вселяют в вас оптимизм. Но если вы решили для стабилизации своего эмоционального состояния пить травяные чаи и настои, не рекомендуется выбирать их самостоятельно, вам все равно необходимо посоветоваться с врачом. Успокаивающие травы и травяные сборы также помогут вам, но употреблять их следует дозировано и в строгом соответствии с рекомендациями врача.
Успокоить нервы и поднять настроение можно с помощью массажа и ароматерапии. Снимают нервное напряжение эфирные масла хвои, сандала и мяты.
Успокоительное действие оказывают лекарственные растения и травы, в составе которых имеются алкалоиды и эфирные масла. К ним относятся: мята, пустырник, валериана, пассифлора, мелисса, вербена лекарственная.
Самыми безопасными из перечисленных, являются валериана и пустырник. Но лучше не покупать в аптеке валерьянку в каплях или таблетках, а готовить настойку самостоятельно. Настой из валерианы и пустырника готовится одинаково: залейте 15 г сухого корня валерианы или сушеных листьев пустырника стаканом кипятка и настаивайте в течение 15-20 минут, затем охладите, процедите и пейте по 1 столовой ложке 3 раза в день перед едой. Успокаивающее действие оказывает даже вдыхание паров валерианы – поочередно дышите ими над флаконом с настойкой с течение 15 минут.
Покупая фиточаи, обязательно обращайте внимание на их состав и проверяйте свойства все трав, которые в них содержатся.
Мята также может снять эмоциональное напряжение, но при грудном вскармливании ее пить не рекомендуется, поскольку она может уменьшить количество молока, а вот вербена, наоборот, его увеличивает, действуя при этом как снотворное и успокоительное. Повысит лактацию и успокоит расшатавшиеся нервы травяной чай с ромашкой, крапивой и мелиссой, смешанных в одинаковых пропорциях. Заваривайте его в термосе по 1 чайной ложке на 1 литр воды и пейте, заедая медом.
источник