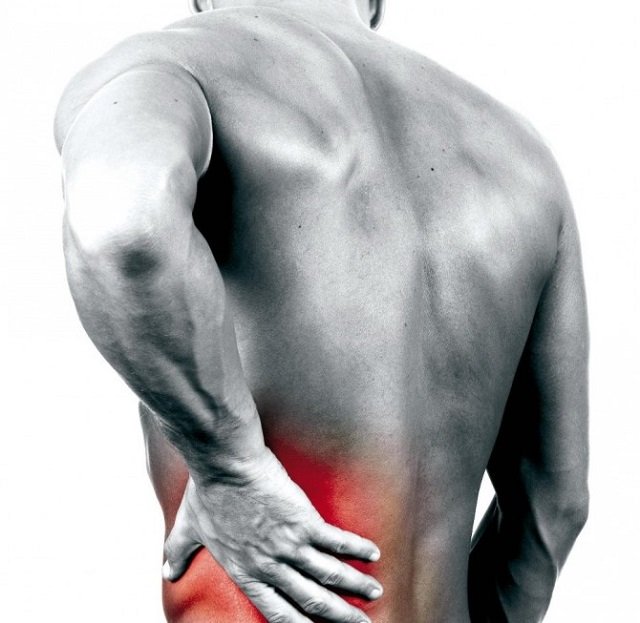
Этот вид боли мешает не просто жить, но даже ходить. Как получается, что болевое раздражение, возникшее в спине, способно проникнуть в конечность и привести к хромоте? Хотя источник расположен гораздо выше, мы чувствуем его влияние на таком большом расстоянии: болит спина, но немеют и тянут ноги. Каким образом боль в спине отдает в ногу?
Причинами отдающих болей в ногах могут быть сквозняк, остеохондроз, грыжа, опухоли и стрессы
Это происходит благодаря нервной рефлекторной природе болевого синдрома, его способности распространяться по всей длине нерва, выходящего из спинного мозга. Если этот нерв где-то раздражается, то возникает отдаленная ответная реакция.
Одной из возможных причин отдающей боли в ногах может быть воспаление седалищного нерва
В пояснично-крестцовом отделе находится сплетение нервных волокон, выходящих из позвонков l4, L5 и S1 — S3. Это сплетение называется седалищным нервом. Выходя из грушевидной мышцы, он буквально разветвляется по ягодичным, бедренным и голеностопным мышцам и суставам, являясь самым мощным и длинным нервом человеческого тела.
Воспаление седалищного нерва отзывается таким образом в нижних конечностях. Боль, появившаяся в пояснице и откликнувшаяся в ногах, называется люмбоишиалгией. Обычно страдает (болит или тянет) одна нога, на стороне воспалившегося нерва, но бывает и двухсторонняя реакция, при которой обе ноги болят.
Болью все не ограничивается, и больного преследуют прочие неприятные ощущения:
- Ноги покалывают, теряют чувствительность, тянут или немеют
Если нерв поражается на уровне крестца, с задействованием мышц ягодицы и бедра, то болевой синдром от крестца и до стопы называется ишиалгией.
Очень часто люди разделяют боли в спине и ноге на две разные категории и не видят первопричину. «У меня болит в правом колене, немеют стопы. Я не могу наступить на ногу и подняться по лестнице», — подробно описывают они состояние своих конечностей, забыв о боли в спине, которая всему этому предшествовала. Удивляются также «некомпетентности» врачей, которые вместо того, чтобы лечить артроз коленного сустава, вдруг начинают заниматься позвоночником.
Но именно позвоночник со своей сложной нервной, мышечно-связочной и сосудистой системой является первопричиной люмбоишиалгии.
Почему болят, тянут и немеют ноги
- Обычный сквозняк может быть причиной прострела в пояснице, отдающего в ногу. К таким же последствиям может привести сидение на холодной поверхности, купание в холодной воде и подобные причины. Их всех можно объединить под термином «переохлаждение»
- Остеохондроз — дистрофический дегенеративный процесс в пояснично-крестцовом отделе также периодически приводит к острым болям, отдающим в конечности.
Причина их — деформации диска, задевающие нервные волокна и вызывающие их воспаление - Образование протрузии и межпозвоночной грыжи способно вызвать болевой синдром очень повышенной интенсивности, если при этом происходит сдавливание нерва. Болевой импульс распространяется по зоне иннервации со скоростью тока. Интересно, что ощущения на пораженной стороне тоже напоминают симптомы поражения слабым током:
Покалывание, жжение, ползающие мурашки, чувство холода.
Такие симптомы называются парестезией.
Если ноги больше не болят, а лишь немеют, то это может означать, что из-за длительной компрессии нервных волокон, в них начались атрофические процессы - Другие заболевания (спондилит, спондилоартроз, спондилолистез) приводят к ограничению подвижности и застойным явлениям в костных тканях, мышцах, нервах и сосудов, что стимулирует воспалительные процессы
- Опухоли позвоночника и туберкулез также могут вызывать воспаление седалищного нерва и ощущение того, что тянет и немеет в конечностях
- Стресс — вовсе не такое безобидное явление и никогда не проходит бесследно, особенно там, где задействованы нервы
Классификация болевого синдрома спины и ног
По своему происхождению все виды боли в спине, отдающие в конечности, можно условно определить в три основные группы:
- Первая группа связана с нейрорефлекторной природой болевого синдрома и патологическими процессами в позвоночнике.
Сюда можно поместить все ДДП (дегенеративно-дистрофические процессы), по причине которых нарушаются все обменные процессы в тканях и их питание, а также инфекционные, воспалительные заболевания и врожденные дисплазии позвоночника. Угроза для нервных волокон здесь двойная:
- Они подвергаются прямому механическому воздействию со стороны деформирующихся звеньев позвоночника
- Дистрофические изменения начинают происходить в самих нервных волокнах
Причины ее в свою очередь разные. Это:
- Сколиоз позвоночника, при котором формируется стойкая асимметрия мышечных групп, расположенных по обе стороны искривляющей дуги
- Повышенная нагрузка на определенные мышцы в результате неудобной позы или физического перенапряжения
- Мышечные миозиты, вызванные переохлаждением, инфекционными процессами или врожденными патологиями
- Боль в ногах часто возникает по вполне банальной причине — ходьбе на высоких каблуках
Причиной боли в ногах может стать неудобная обувь на высоком каблуке
Вегетативно-висцеральные нарушения — это огромный симптомокомплекс, который включает в себя все нарушения в работе внутренних органов и систем организма, связанных с разрегулировкой вегетативной нервной системой (ВНС)
Вегетативная система тесно связана с центральной по принципу прямой и обратной связи:
- Сбои в ЦНС, локальные повреждения спинномозговых нервов и волокон порождают нарушения в работе ВНС
- Вегетативные нарушения включают ответ того нерва ЦНС, в зоне иннервации которого они находятся
Особенно часто проблемы с ногами могут возникнуть при вегетативно-сосудистых нарушениях в области пояснично-крестцового отдела спины.
Плохое кровоснабжение способно привести к болевым ощущениям в спине и конечностях, к дистрофии мышц ног и их онемению.
Суммируя выше сказанное, можно сделать вывод:
Узнать, почему болят, тянут и немеют ноги из-за боли, зародившейся в спине, можно только после тщательной диагностики:
- Данных анамнеза
- Рентгенологического, компьютерного и магнитно-резонансного исследования позвоночника
- Ангиографии сосудов
- Лабораторных исследований и т. д.
Лечение боли в спине и ногах
Лечение должно быть полностью адекватным причинам болезни.
- Если болевой синдром порожден ДДП, то это:
- Обезболивающие и противовоспалительные средства (НПВС)
- Тракционные методы (растяжение позвоночника при помощи вытяжных устройств)
- Мануальная терапия и иглоукалывание
- Применение малочастотных токов, магнитной терапии и другие физиотерапевтические аппаратные методы
- Упражнения лечебной физкультуры
- При мышечной дисфункции, вызванной сколиозом, дополнительно применяют:
- Специальные корригирующие упражнения
- Ношение корсетов
- Лечение миозитов успешно ведется:
- Согревающими и раздражающими мазями (если миозит не вызван инфекцией)
- Массажем, физиотерапией
- В отдельных случаях может понадобиться антибактериальная терапия
- При вегетососудистой дистонии назначают комплексное лечение:
- Сосудорасширяющие средства
- Ангиопротекторы
- Витамины и стимуляторы обменных процессов
- Седативные успокаивающие средства
Лечение отражающих болей — это всегда длительный процесс, так как они обычно возникают при хронических застарелых заболеваниях, отражающихся на нервной системе человека
Поэтому, если заболела спина, старайтесь сразу определить причину боли и начать лечение, не дожидаясь того момента, когда начнут болеть, неметь или тянуть ваши ноги.
Видео:Если боль в спине отдает в ногу помогут упражнения
Если боль в пояснице отдает в ногу, в первую очередь думают о люмбаго (ишиасе) или радикулите. Особенно, если пальцы немеют, и нога «подволакивается» и ноет. Чаще всего так и бывает. И мало кто помнит, что подобная симптоматика может быть и при других заболеваниях, например, при остром аппендиците.
- Самая частая причина — это патология позвоночника (остеохондроз, сколиоз, радикулит, ишиас, межпозвоночная грыжа, спондилит, спондилолистез и другие заболевания дегенеративного характера, а также посттравматические осложнения, опухоли и инфекционный процесс);
- Патология органов нижних отделов живота (мочекаменная болезнь, цистит, сальпингоофорит, спаечный процесс, паховая грыжа, аппендицит и другие).
Важно: О редких заболеваниях, приводящих к появлению описываемого нами синдрома, забывать не следует.
Болевой синдром в пояснице, связанный с заболеванием позвоночника и распространяющийся на нижнюю конечность, называется люмбоишиалгией.
При дегенеративном процессе в поясничном отделе позвоночного столба боль чаще всего развивается из-за сдавления нервных корешков и отдает в нижнюю конечность по основному нерву пояснично-крестцового сплетения — седалищному, который делится на малоберцовый и большеберцовый. Последний дает в подколенной ямке начало нервам голени.
Сдавление нервных корешков происходит при разрушении межпозвоночного хряща на фоне дегенеративно-дистрофических реакций. При этом уменьшается расстояние между соседними позвонками, и, соответственно, становятся меньше отверстия для спинномозговых корешков. При межпозвоночной грыже они раздражаются непосредственно грыжевым выпячиванием, при опухоли — патологическими тканями новообразования, при спондилезе — костными разрастаниями, которые называются остеофитами.
На фоне патологического процесса всегда развивается воспалительная реакция в виде отека и нарушения функции окружающих тканей, ухудшается кровообращение пораженной области, угнетаются нормальные обменные процессы. Следствием чего является повышение мышечного тонуса в зоне иннервации ущемленных корешков, что ведет к усилению болевого синдрома.
Развитие изменений в позвоночнике обычно отмечается с окончанием процессов окостенения примерно с 25 лет и считается нормальным физиологическим явлением. Такое раннее старение костно-хрящевых структур можно приостановить, если соблюдать принципы правильного питания и укреплять мышцы спины специальными упражнениями.
Болезни позвоночника проявляются следующим типами люмбоишиалгии:
- Мышечно-тоническая — проявляется сильным резким спазмом, при этом развивается компенсаторное искривление позвоночника, движения в пояснице ограничены;
- Вегетативно-сосудистая — болевой синдром жгучего характера сопровождается чувством онемения в области стопы, может появляться чувство зябкости или жара в конечности особенно при попытке изменить положение тела. Так реагирует сосудистая система на патологический процесс;
- Нейродистрофическая — развивается жгучий спазм преимущественно ночью, иногда кожа над патологическим очагом истончается.
Важно: Чаще всего болевой синдром носит смешанный характер. Какая-то одна форма люмбоишиалгии в чистом виде наблюдается редко.
- При остеохондрозе болевой синдром может быть острым и хроническим. Острая боль возникает после резкого движения или поднятия тяжести. Часто при этом немеют обе ноги, ломит область тазобедренных суставов, а движения в пояснице резко ограничены.
Хроническая боль является почти постоянным спутником жизни, к которому почти привыкаешь, так как светлый промежуток очень мал. При этом тянет в поясничной области и по ходу ветвей седалищного нерва.
- При межпозвоночной грыже, локализованной в поясничном отделе, болей может не быть совсем, но нарушается функция тазовых органов: чаще тянет «по-маленькому в туалет», может развиться недержание мочи, в ногах отмечается покалывание и «ползание мурашек».
При развитии болевого синдрома может развиться паралич нижних конечностей, обусловленный полным сдавлением двигательных корешков. Но чаще до таких тяжелых последствий патологический процесс все-таки не доходит.
- При радикулите прострел в пояснице отдает в ногу, при этом появляется хромота, мышцы ломит и тянет. Может снизиться чувствительность по заднебоковой поверхности голени и на тыльной стороне стопы. Облегчение наступает в положении лежа, спина при этом должна быть расслаблена. Иногда болевой синдром ослабляется в «позе эмбриона».
Часто боли в пояснице, отдающие в ногу, являются проявлением патологии внутренних органов. Конечность при этом немеет, по ходу нерва тянет, а боль может также отдавать в пах.
- Мочекаменная болезнь может проявляться описанным симптомокомплексом, когда камень идет по мочеточнику;
- При спаечной болезни нервы могут сдавливаться спайками;
- Сальпингоофорит, миома матки, эндометриоз также проявляются дискомфортом в пояснично-крестцовом сегменте и ноге на стороне поражения;
- Острый аппендицит при нетипичном расположении червеобразного отростка (забрюшинное по задней поверхности слепой кишки) проявляется тянущей болью в поясничной области справа, отдающей в правую ногу. Если в положении лежа на спине попробовать поднять прямую правую ногу, то она непроизвольно согнется и развернется кнаружи.
Подобные явления объясняются особенностями иннервации органов малого таза и ног.
Купирование боли — это основной момент в лечении многих заболеваний. Но не всегда облегчение состояния приведет к излечению! Поэтому заниматься самоврачеванием не стоит.
Важно не принимать обезболивающих препаратов при остром аппендиците, так как это затруднит диагностику и оттянет время необходимого хирургического вмешательства. Чем больше времени от начала заболевания, тем больше вероятность развития перитонита — воспаления всей брюшины.
- В лечении патологии позвоночника применяют консервативные и хирургические методы. К консервативным способам относят применение противовоспалительных препаратов, обладающих анальгезирующим действием (Диклофенак, Ибупрофен, Вольтарен), миорелаксантов (Мидокалм), физиотерапевтических средств (электрофорез с лекарственными препаратами, магнитотерапия, лазеролечение и тому подобных), мягких мануальных и остеопатических техник. В случае необходимости (межпозвоночная грыжа больших размеров, опухоли, остеомиелит) показано хирургическое вмешательство.
- При мочекаменной болезни применяют спазмолитики, анальгетики и литолитические препараты (препараты, разрушающие конкременты). В экстренных случаях показана операциия — пиелолитотомия или цистолитотомия.
- При воспалительных процессах в половых органах у женщин назначается противовоспалительные препараты.
При остром аппендиците вариантов нет — только аппендэктомия (операциия, при которой удаляют воспаленный отросток).
источник
В российской неврологии боль в спине часто объясняют протрузией или грыжей. Но весь мир думает по-другому, а я стараюсь донести до вас современные мировые взгляды простым языком.
В нашем теле с годами происходят изменения. Кожа малыша нежная, упругая. В 30 лет, как бы мы ни прибегали к косметическим процедурам, она уже не такая. А представьте моряка, который всю жизнь провел в плаваниях: его кожа грубая и морщинистая.
То же самое происходит с нашим позвоночником. В большинстве случаев протрузии и грыжи — естественные возрастные изменения. Если в вашей жизни много провоцирующих факторов, например, ношение тяжелых грузов, то вероятность заполучить большую грыжу увеличивается.
Многочисленными исследованиями установлено, что протрузии дисков встречаются у здоровых людей: в 20 лет — до 40% обследованных (напомню, это пациенты без боли в спине), в 70 лет — до 90%. Кроме того, выраженность изменений на МРТ не связана со степенью болевого синдрома: при большой грыже боли может не быть совсем, а при маленьких протрузиях у пациента может быть сильная боль (потому что причина не в протрузиях, а в другом).
Конечно, вызывает! Примерно в 1-4% от всех случаев боли в спине.
Грыжа приводит не только к боли, но и к другим расстройствам: нарушению чувствительности, изменению рефлексов, иногда снижению мышечной силы. Все это грамотный врач определяет в ходе неврологического осмотра. Если сила мышц достаточная, рефлексы при постукивании молоточком симметричные, не ослабленные, чувствительных нарушений нет, то крайне маловероятно, что боль в спине обусловлена грыжей.
Кроме того, сдавливая спинномозговой корешок на определенном уровне (если Вы почитаете результаты МРТ, увидите, что описаны протрузии и грыжи на уровне, например C3-C5 или L5-S1), грыжа вызывает не просто снижение чувствительности где попало, а в определенных сегментах, и строго определенные изменения рефлексов. Невролог соотносит уровень поражения с данными МРТ.
Все причины боли в спине можно разделить на 3 группы: неспецифические, специфические и корешковые.
Неспецифические — до 85%, обусловлены мышцами, связками, сухожилиями, мелкими суставами.
При неврологическом осмотре нет никаких настораживающих симптомов и признаков поражения нервных корешков, боль усиливаются при движении, уменьшаются в покое, чаще всего связана с неправильным двигательным стереотипом.
Острая боль возникает после неудачного поворота, наклона, вынужденной позы, например, сон в неудобном положении — и наутро невозможно повернуть шею. Хроническая боль часто обусловлена тем, что человек дает слишком большую нагрузку на одни группы мышц и совсем не нагружает другие.
Длительная работа в сидячем положении, ношение ребенка на одном боку — это неверные двигательные стереотипы. Можно бесконечно пить таблетки, но пока вы не поменяете свою двигательную активность, высока вероятность, что боль вернётся. Конечно, активность должна быть с умом.
ни рентген, ни МРТ не нужны, только осмотр врача. Почему? Там либо ничего не обнаружат, либо найдут протрузии/грыжи, не имеющие отношения к делу.
Специфические — до 10%: перелом позвоночника, туберкулез, остеомиелит, абсцесс, стеноз позвоночного канала, новообразование, анкилозирующий спондилит и другие.
Кроме боли в спине могут быть другие симптомы (повышение температуры, похудение) да и сама боль имеет необычные характеристики, например, не зависит от движения или усиливается в покое, ночью.
Анализ крови, рентген, МРТ, ПЭТ-КТ — все зависит от предполагаемой причины.
Корешковые — до 4% (по некоторым данным до 10%), вызваны сдавлением нервного корешка вследствие грыжи.
Может понадобиться МРТ позвоночника, но необходимость в каждом случае определяет врач.
Задача врача — определить, к какой из 3 групп причин относится боль, от этого будет зависеть дальнейшая тактика.
Существует система «красных флагов» ? — симптомов, которые должны вызвать у врача диагностическую настороженность:
- возникновение боли с новыми, необычными характеристиками в возрасте менее 20 или более 55 лет;
- боль, не зависящая от движения, боль в покое;
- усиление боли в ночное время;
- нарастающий со временем характер боли;
- отсутствие облегчения боли или ее усиление после пребывания в лежачем положении;
- локализация боли в грудном отделе позвоночника или в грудной клетке;
- длительное недомогание, лихорадка, необъяснимая потеря массы тела.
- перенесенная в недавнем прошлом травма спины;
- наличие в анамнезе онкологических (злокачественных) заболеваний;
- персистирующая инфекция;
- остеопороз;
- длительный прием кортикостероидов (в том числе в виде ингаляций);
- применение антикоагулянтов;
- внутривенное употребление наркотических препаратов;
- иммунодефицит (в том числе ВИЧ-инфекция), прием иммуносупрессивных препаратов.
- наличие у пациента очаговой неврологической симптоматики (слабость конечностей, онемение, нарушение мочеиспускания и дефекации);
- болезненность при пальпации и перкуссии позвоночника, усиление боли при натуживании;
- выраженная деформация позвоночника;
- пульсирующее образование в брюшной полости.
Наличие этих симптомов (особенно совокупности) у пациента с болью в спине должно заставить врача получше подумать о причине боли и исключить серьезную патологию.
С проведением МРТ при боли в спине есть 2 крайности: делать ее всем подряд «на всякий случай» и не делать исследование тогда, когда оно действительно нужно. Разбираемся вместе с вами.
Если боль в нижней части спины возникла у пациента младше 50 лет, она не иррадиирует в ноги, не сопровождается лихорадкой и неврологический симптоматикой (слабость мышц, нарушение рефлексов и чувствительности, нарушение мочеиспускания и дефекации), в прошлом не было опухолей, то с вероятностью 99% боль носит неспецифический характер и связана с вовлечением мышц, связок, сухожилий, мелких суставов.
Чтобы приблизить эту вероятность к 100% мы оцениваем пациента в динамике и смотрим, уменьшается ли боль после лечения или нет. Если сделать такому пациенту МРТ позвоночника, никакой важной информации мы не получим.
Даже если будут найдены грыжи или протрузии, это ни на что не повлияет.
Во-первых, у пациента без неврологический симптоматики грыжи и протрузии являются случайной находкой и не связаны с болью в спине. Эта мысль так трудно приживается в умах пациентов и коллег, но тем не менее это так.
Во-вторых, находки на МРТ в виде немых, молчащих грыж и протрузий никак не повлияют на лечебную тактику.
Но как же не пропустить другую серьезную патологию? Для этого есть красные флаги ?, которые мы уже обсудили. Врач анализирует все эти настораживающие симптомы (в совокупности, а не по отдельности), после чего принимает решение о необходимости МРТ.
источник
К сожалению, сложно связать повторное образование грыжи и иррадиирующие в нижние конечности боли, не зная общей картины заболевания. Также, непонятно, когда именно Вас начинают беспокоить боли. Если болезненные ощущения появляются после физического труда и успокаиваются после полноценного отдыха, то это боли физиологические. Чтобы их избежать, достаточно равномерно распределять нагрузку на позвоночник и мышечную мускулатуру. Если же боль возникает не зависимо от физического напряжения, усиливается при этом, не проходит после полноценного отдыха и местных препаратов, то можно предположить развитие патологии пояснично-крестцового отдела позвоночника различного генеза.
Боли в спине очень часто иррадиируют в нижние конечности из-за особенностей расположения нервных корешков в позвоночном столбе, седалищном нерве. Официальная медицина называет такое явление люмбоишиалгией, когда боль локализуется сначала в пояснице, после чего немного стихает и отмечается в нижних конечностях (одной или обеих ног сразу). При сакроишиалгии (защемление поясничного нерва) приступ боли возникает спонтанно, отдает в ногу со стороны особенной интенсивности болевого синдрома. Патология связана за нахождение в этой области множественных нервных сплетений, которые отвечают за иннервацию нижних конечностей.
Причинами боли в пояснице, отдающими в ногу (левую или правую), могут являться межпозвонковые грыжи, патологии почек и мочевыводящих путей, гинекологические заболевания у женщин, протрузии, остеохондроз, изменения тканей по ревматоидному типу и многие другие. Основными причинами являются следующие факторы:
Люмбоишиалгия. Механизм развития основан на сдавлении и воспалении нервных корешков седалищного нерва в области выхода из позвоночника. Передавливание корешков приводит к распространению боли по всей длине нерва, поэтому боль отдает в верхнюю часть бедренного сустава, в область колена. Реже патологическая иннервация достигает голеностопного сустава. При ишиалгии выделяют мышечно-тонические боли (результат протрузии, межпозвоночной грыжи, остеохондроз поясничный) и вегетативно-сосудистые изменения (длительное пережимание нервных корешков) с процессами нейродистрофии нервной ткани.
Ишиалгия. Отличие от люмбоишиалгии заключается в локализации патологического очага воспаления. Здесь нервные окончания поражаются, преимущественно, в крестцовой зоне. Пациенты испытывают тянущие боли в ягодичной области, на задней поверхности бедер. Боль отдает в правую ногу.
Радикулопатии, радикулит. Заболевание характеризуется воспалением спинномозговых корешков пояснично-крестцового отдела позвоночника. Патологический синдром нередко становится следствием предыдущих двух состояний. Защемление нерва провоцирует сильнейшие боли в пояснице с иррадиацией в обе конечности, при этом сильно отдает в бедренную часть ноги. В области сдавления нарушается кровообращение, появляется отечность, покраснение кожи. Боли усиливаются при попытках сменить положение тела.
Соматические заболевания. Урогинекологические заболевания воспалительной природы могут отдавать в поясницу и нижние конечности (бедро, ягодицы). Приступообразные боли проявляются достаточной интенсивностью, потом стихают. Причиной иррадиирующих болей в ноги могут стать аномалии развития мочеполовой системы, почек, инфекционными заболеваниями органов малого таза.
Другими причинами могут вступать различные ортопедические нарушения тазобедренного сустава (дисплазии, переломы, вывихи, травмы), «лампасные боли» при сдавлении бедренного нервного корешка. Межпозвоночная грыжа поясничного отдела — частая причина сильных болей с отдачей в ноги. Клиницисты не исключают поясничный спондилез, стенозирование позвоночного канала (вторичный процесс на фоне других патологий позвоночника), фибромиалгия мышечной мускулатуры. Боли могут возникать при метастазирующем раке внутренних органов и систем. Опухоли толстой кишки, застарелый геморрой, аневризма аорты, колиты и дивертикулиты могут способствовать сильным болям в области крестца и поясницы с дальнейшей отдачей в нижние конечности.
В отдельную группу причин относят нейропсихогенные факторы, когда пусковым механизмов боли в пояснице является душевное неблагополучие, эмоциональная нестабильность. Боль в таких случаях носит локальный характер, не усиливается при физической нагрузке, корригируется восстановлением психоэмоционального фона.
Иррадиирующие боли обычно не спускаются ниже коленного сустава. При болезненности всей ноги и снижении ее чувствительности имеет место длительное сдавление нервных корешков с тенденцией к генерализации патологического процесса. Осложнениями такого состояния могут стать парезы, вплоть до паралича.
Тактика лечения выстраивается, исходя из основной причины патологических болей. Медикаментозное лечение подразумевает назначение препаратов следующих групп:
новокаиновые блокады при интенсивных болях;
нестероидные противовоспалительные средства;
Одновременно назначаются массажи, лечебная гимнастика, физиотерапевтические процедуры. В редких случаях, при невозможности или неэффективности медикаментозной коррекции проводят операцию.
Пациенты могут помочь себе самостоятельно, чтобы обеспечить облегчение симптомов и профилактику приступов. Для этого необходимо сделать следующие манипуляции:
обеспечить положение на спине на ровной поверхности;
регулярно носить бандаж или компрессионный трикотаж;
нанесение разогревающих и болеутоляющих мазей.
При сильных болях и ограничении подвижности следует обратиться за помощью к специалистам. Нельзя заниматься самолечением, так как на фоне неадекватной терапии заболевание прогрессирует.
источник
Современные люди все чаще жалуются на боль в спине. Причем если раньше такая патология встречалась чаще всего в пожилом возрасте, то сейчас даже молодые люди страдают от радикулита. Связано это с малоподвижным образом жизни, когда большую часть времени человек проводит или за компьютером, или за рулем автомобиля. А в сидячем положении на пояснично-крестцовый отдел приходится очень большая нагрузка. Поэтому различные патологии, приводящие к болезненным ощущениям в низу спины, встречаются здесь чаще всего. Во многих случаях такие боли отдают в ягодицу, бедро или всю ногу с одной или обеих сторон. При этом нарушается походка человека и сильно снижается его работоспособность. Поэтому при малейшем дискомфорте в спине необходимо как можно раньше начинать лечение.
Не все люди сразу обращаются к врачу, если у них заболела спина. Тем более что многие патологии на начальных этапах проявляются несильными болевыми ощущениями. Существует множество заболеваний позвоночника. Но если боли локализуются в области поясницы и ниже, подобное состояние характеризуется как люмбоишиалгия .
Без лечения патология прогрессирует, боль начинает отдавать в ногу, из-за чего становится невозможно ходить. Причем болит нога со стороны, противоположной тому, где поражен позвоночник. Ведь в спинном мозге на уровне поясницы нервные корешки перекрещиваются. Поэтому если ущемление произошло слева, боль распространится в правую ногу.
Обострения случаются после физической нагрузки, длительного пребывания в одном положении, после переохлаждения. Часто им предшествует резкое движение, подъем тяжести, удар. При этом боль возникает резко, обычно сначала только в области поясницы. Постепенно через несколько дней она распространяется по ноге. Причиной болей также могут быть инфекции, травмы, патологии почек или сердечно-сосудистые заболевания. Обычно они при этом имеют хронический характер. Пациенты говорят, что спину ломит, крутит, тянет, иногда – жжет.
Кроме болезненных ощущений при люмбоишиалгии часто появляются «мурашки», покалывание, нога немеет, ощущается слабость мышц, часто бывают ночные судороги. У человека меняется походка, так как не только наступать на ногу ему больно, даже двигать ею тяжело. Поэтому при ходьбе человек тянет ногу, часто при этом сохраняя полусогнутое положение, при котором боль ощущается меньше.
Больше всего подвержены этой патологии люди, ведущие малоподвижный образ жизни. Это офисные работники, диспетчеры, водители, студенты. Таких профессий сейчас большинство, поэтому ишиас и радикулит, которые раньше считались болезнями пожилых людей, встречаются даже у молодежи.
Причинами этого можно считать особенности строения позвоночника. Его гибкость объясняется подвижным соединением позвонковых суставов, межпозвоночные диски обеспечивают амортизацию, а мышцы поддерживают осанку. Здоровье позвоночника возможно только при правильном функционировании всех его частей.
При длительном сидении наибольшей нагрузке подвергается поясничная область. Позвоночник при этом находится в неестественном положении. Если такое происходит часто, мышцы спины ослабляются, а межпозвоночные диски из-за недостаточного кровоснабжения постепенно начинают разрушаться. При этом страдают нервные корешки, которые могут ущемляться. А в пояснично-крестцовом отделе проходят нервные волокна, которые отвечают за нижние конечности. Именно корешковый синдром чаще всего и является причиной подобной проблемы.
Часто при этом возникает замкнутый круг: боль приводит к спазму мышц. А он в свою очередь, еще сильнее сближает позвонки, что вызывает еще большую компрессию нерва. Чтобы избавиться от этого, необходимо комплексное лечение, назначенное врачом.
Боль в спине в области поясницы может быть разной. Она бывает сильной или слабой, приступообразной или хронической. Болезненные ощущения могут сильнее ощущаться в пояснице или же ноге, справа или слева. В зависимости от локализации проблемы различают люмбаго и ишиас. Эти патологии отличаются только местом, в котором поражены нервные окончания.
Люмбаго характеризуется ущемлением нервных корешков в области поясницы. Именно там начинается седалищный нерв, и если он оказывается затронут, боль в пояснице отдает в ногу. Дискомфорт распространяется по всей длине седалищного нерва: через крестец, ягодицу, заднюю поверхность ноги до самого колена.
Если же ущемление произошло на уровне крестцового отдела позвоночника, это ишиас. Боль при этом распространяется ниже поясницы и по ноге, часто до самых пальцев. Наибольшая интенсивность ее ощущается в области ягодицы. В самых сложных случаях развивается люмбоишиалгия.
Чаще всего эта патология характеризуется острым приступом боли. При этом пациенты описывают свои ощущения как сильные, жгучие или колющие. Они отмечают, что при каждом движении стреляет в ногу, печет или ломит. Но подобная проблема может также характеризоваться хроническим течением. При этом боль ноющая, несильная.
Различаться болезненные ощущения могут также по форме и происхождению. Выделяют три разновидности подобных болей:
- Мышечно-тонические характеризуются наличием спазма мышц. Он возникает из-за повышенных нагрузок, длительного пребывания в одном положении, искривления позвоночника. При этом может ощущаться ломота, ноющие неприятные ощущения. Особенно сильно они чувствуются в ноге. А если спазм приводит к ущемлению нервных корешков, боль становится острой и сильной.
- Вегетативно-сосудистая форма патологии возникает при ущемлении сосудов. Это приводит к нарушению кровоснабжения этой области позвоночника и конечностей. При этом сильная жгучая боль возникает в пояснице, а нога немеет, нарушается чувствительность кожи, может возникнуть ощущение жара или холода. Нога с пораженной стороны холодеет, кожа становится бледной. Болезненность усиливается не только при движениях, но и при перемене положения с вертикального на горизонтальное или при вставании.
- Нейродистрофическая боль связана с поражением нервных корешков. При этом нога болит только с одной стороны. Возникает ощущение жжения, особенно усиливающееся по ночам. Кроме этого могут развиваться трофические нарушения в коже и мышцах.
Боль в пояснице и в ноге может появиться по разным причинам. Чаще всего это патологии позвоночника. Но иногда возникает так называемая «отраженная боль». Она появляется при заболеваниях почек, половых органов, желудочно-кишечного тракта. При этом могут возникать разные симптомы. Лечение тоже разное, зависящее от причины болей.
Пояснично-крестцовый радикулит характеризуется воспалением нервных корешков. Оно возникает из-за переохлаждения, повышенной физической нагрузки, после инфекционных заболеваний. Воспаление и отек, развивающиеся при этом, часто приводят к ущемлению нервов. Возникает острая боль, жжение по ходу нерва, прострел. Ощущения усиливаются при любом движении.
Причиной люмбоишиалгии может стать остеохондроз, протрузия или грыжа межпозвоночного диска, травма позвоночника или патологии межпозвонковых суставов. К ним относятся спондилоартроз, спондилит, спондилолистез.
Сильная боль в области поясницы, отдающая в ногу, иногда возникает при нейропатии. Причиной этого может быть сахарный диабет, прием антикоагулянтов, операции на брюшной полости.
Частой причиной патологии становится туннельный синдром. Кроме седалищного нерва, могут ущемляться другие нервные корешки бедренного сплетения. При этом возникают острые жгучие боли, которые называются «лампасными», так как они распространяются по боковой поверхности бедра.
Патологии тазобедренного сустава тоже могут привести к тому, что боли будут распространяться на поясницу и опускаться вниз до колена. Они особенно сильно ощущаются при движении.
Болезненные ощущения в пояснице, которые отдают в ногу, часто возникают из-за патологий почек или мочевыводящих путей. Реже, но все же бывают приступы подобных болей при прободении язвы, остром панкреатите, опухолях в области малого таза. Если болит спина с правой стороны, это может быть печеночная или желчная колика.
Гинекологические заболевания у женщин тоже иногда приводят к появлению таких болей. Это может быть внематочная беременность, эндометриоз, киста или опухоль. Во время вынашивания ребенка многие женщины также сталкиваются с такой проблемой. При этом в зависимости от положения плода боль может сильнее ощущаться справа или слева.
Есть и более редкие причины подобной патологии: постгерпетическая невралгия, невринома, злокачественная опухоль, эпидуральный абсцесс, хронический менингит, сирингомиелия, костно-суставный туберкулез.
Люмбоишиалгия способна сильно снизить работоспособность больного, а без лечения может вызвать серьезные осложнения. Поэтому, как только заболела спина, нужно сразу обратиться к врачу. Если сложно понять, что вызвало подобные ощущения, нужно идти к терапевту. Он назначит необходимые диагностические процедуры и даст направление к специалисту. Кроме того, врач порекомендует, что делать, чтобы облегчить боли. Только после установления причины патологии и постановки диагноза можно выбрать адекватное лечение.
Избавиться от люмбоишиалгии можно только с помощью комплекса процедур и лекарственных препаратов. Их выбор должен быть индивидуальным, в зависимости от того, признаком какой болезни является это состояние, в зависимости от индивидуальных особенностей больного, его возраста.
Но есть общие методы, которые применяются всегда. Комплексное лечение люмбоишиалгии чаще всего такое:
- обезболивание с помощью таблеток, внутримышечных инъекций или блокад;
- снятие воспаления и отека с помощью противовоспалительных препаратов;
- восстановление хрящевой ткани путем приема хондропротекторов;
- наружные средства в виде мазей, растирок и компрессов;
- физиотерапевтические процедуры;
- особая диета, обеспечивающая организм всеми необходимыми микроэлементами;
- увеличение подвижности позвоночника и суставов с помощью лечебной физкультуры;
- при необходимости делается хирургическая операция.
Обычно лечение люмбоишиалгии проводится в домашних условиях. Главное, обеспечить больному покой. Желательно несколько дней полежать, но если это невозможно, хотя бы снизить физическую активность, избегать поднятия тяжестей и длительного сидения. Для сна нужно использовать ортопедический матрас или лежать на ровной твердой поверхности.
Рекомендуется также постоянно держать поясницу в тепле. Противопоказано это только при острых воспалительных процессах и сразу после травмы, во всех остальных случаях тепло облегчает состояние больного. Причем если боль отдает в левую ногу, нужно больше всего утеплять правую сторону спины и наоборот. Поэтому многие пожилые люди почти всегда носят на пояснице теплый платок или пояс из собачьей шерсти. Часто требуется также обездвижить спину. Для этого используются поддерживающие корсеты, бандажи или ортезы. Они помогают уменьшить ущемление нервных корешков и снять мышечные спазмы.
Самым эффективным при люмбоишиалгии считается медикаментозное лечение. Правильно выбранные препараты способны быстро снять отек и воспаление, уменьшить компрессию нервных корешков, улучшить кровообращение. Все это приводит к исчезновению болевых ощущений. Но часто также применяются обезболивающие препараты, анальгетики и НПВП. Это Нимесулид, Кетанов, Диклофенак, Мелоксикам, Ибупрофен.
Если состояние больного сопровождается мышечным спазмом, нужно дополнительно принимать миорелаксанты, например, Мидокалм. При патологиях, возникших из-за остеохондроза, спондилеза или грыжи диска, необходимы хондропротекторы. Они содержат вещества, близкие к структурным компонентам хрящевой ткани, их дополнительное поступление обеспечивает замедление дегенеративных процессов. Также назначаются общеукрепляющие и витаминные препараты. Особенно эффективны при подобных проблемах витамины группы В: Нейромультивит, Мильгамма.
Иногда боли сзади в пояснице и ноге возникают из-за внутренних болезней. При этом лечение должно проводиться гастроэнтерологом, гинекологом или урологом. Без устранения основного заболевания болезненные ощущения не исчезнут.
Дополнительно к медикаментозной терапии обязательно используют физиопроцедуры. Они помогают улучшить кровообращение, нормализовать тонус мышц, снять отек. Причем, когда боль только отдает в ногу, а источник ее находится в области поясницы, воздействие должно проводиться именно на нее. Применяется электрофорез, иглорефлексотерапия, магнит, УВЧ, грязевые аппликации, минеральные ванны, массаж. Для восстановления подвижности конечности после прекращения приступа назначается лечебная физкультура.
Лечить люмбоишиалгию можно также народными методами. Главное, чтобы они не применялись самостоятельно, только комплексная терапия может быть эффективной. Поэтому использовать их можно в качестве вспомогательной терапии. Применяются компрессы из глины, горчицы, меда, соли, настроек лекарственных трав. Эффективны листья лопуха, капусты, хрен, сабельник. При отсутствии индивидуальной непереносимости можно народными методами остановить прогрессирование патологии и предотвратить повторные приступы.
Боль в пояснице, которая распространяется на ногу, – это довольно неприятное и мучительное состояние. Только правильный подход, заключающийся в совместном применении различных процедур, лекарств и в изменении образа жизни, способен избавить больного от страданий.
источник
Появились острые боли в спине отдающие в ногу – это может говорить о нарушениях кровообращения, пережатии нерва и иных серьёзных проблемах не только с позвоночным столбом, но и с внутренними органами.
При обращении к врачу может потребоваться комплексное обследование организма, что занимает некоторое время.
По этой причине, чем раньше человек обеспокоится данной проблемой, тем больше вероятность, что он сможет избежать неприятных последствий для организма после завершения лечения.

- при воспалении хрящевой ткани,
- проседании позвонков,
- пережатии нервов.
Отдача в ногу происходит из-за пережатия сосудов уольными позвонками, поэтому даже, если сильные боли локализованы в районе лопатки, болевой симптом в ноге может являться не самостоятельной проблемой, а следствием остеохондроза грудного отдела позвоночника.
Протрузия представляет собой состоянии, когда в позвоночном диске справа, слева или внизу сдавливается фиброзное кольцо. Это состояние предшествует образованию грыжи, поэтому своевременная диагностика позволит не запустить проблему. Протрузия в позвоночнике чаще всего бывает только одна.
Из-за сдавливания и выпячивания фиброзного кольца зажимаются как нервы, так и сосуды, поэтому сильная боль может отдавать в руки или ноги. При боли, переходящей в ногу, скорее всего, будет установлен диагноз – протрузия поясничного отдела позвоночника.
Это поражение нервных тканей, которое не носит воспалительный характер. Оно может возникнуть вследствие большого ряда причин, поэтому часто является лишь одним из симптомов более серьёзного заболевания.
Отдача боли в ногу может говорить о сахарном диабете, о нарушении эндокринной системы и патологиях крови.
Как следствие переохлаждения боль в спине с отдачей в ногу может говорить только о том, что какие-то ткани в мышцах или нервах воспалились из-за воздействия низкой температуры. Это же может касаться ситуаций, когда человеку продуло спину: отдача в ногу чаще всего случается при воздействии на поясницу.
Обычно болевой симптом уходит вслед за воспалением: чаще всего требуется покой и тепло, но при желании можно пропить курс противовоспалительного препарата. Если отсутствуют иные симптомы и проблема решилась в течение недели, то никаких последствий для организма быть не должно.
Это заболевание представляет собой нарушения в хрящевой и костной ткани разного характера. Чаще всего он наблюдается у пожилых людей и происходит от плохого усвоения кальция в связи с возрастной спецификой.
Но в последние время эта болезнь заметно помолодела: она охватила молодёжь, которая часто работает за компьютером. Локализация заболевания чаще всего одна. Отдача в ногу встречается при нарушениях в позвоночном столбе, обычно в пояснице, реже – в грудном отделе. Если остеохондроз не диагностировать вовремя, могут появиться серьёзные осложнения.

Это не только приводит к болевому симптому, но также может деформировать соседние ткани, поэтому боль может не только чувствоваться самостоятельно, но и усиливаться при пальпации больного места.
Избавиться от грыжи самостоятельно не получится, поэтому отдача боли в ногу может преследовать больного всю жизнь.
В отдельных случаях назначается хирургическое вмешательство, но большинству предусматривают особые рекомендации по образу жизни и медикаментозная блокада в период обострений.
Постоянная ноющая боль с отдачей в ногу может стать результатом онкологии. Чаще всего это опухоль спинного мозга. Она возникает внутри ствола, сдавливая нервы и сосуды. В результате ухудшается кровоток ниже по стволу, что может привести к отдаче боли в ноги.
Кроме того, раковые клетки в спинном мозге могут появиться при онкологии в другом органе как метастазы. Это говорит о тяжёлой стадии заболевания, которая не поддаётся лечению. Именно по этой причине боль в спине запускать не следует – у большинства людей это результат лишь нарушений самого позвоночника, но вовремя диагностированная онкология даёт высокий прогноз на избавление от болезни.
Заболевания седалищного нерва носят острый характер. При такой боли человек может полностью потерять активность, пока не снимет боль. Чаще всего встречается радикулит, который особенно обостряется во время резких движений или интенсивных физических нагрузок.
Люмбоишалгия – одно из заболеваний седалищного нерва. Как правило, она является следствием какого-либо более серьёзного заболевания позвоночника.
Например, из-за недостаточного кровообращения вследствие позвоночной грыжи, как результат травмы или патологии строения тазобедренного сустава, при непроходимости сосудов из-за нарушений в кровеносной системе.
Так как любмоишиалгия является следствием других заболеваний, чаще всего лечат в первую очередь их, а от боли в спине и ногах назначают обезболивающие препараты.
Это усиление хрупкости костей и позвоночника.
Чаще всего им страдают пожилые люди, при этом проседает позвоночник, больному тяжело выпрямиться и ходить с ровной спиной.
Из-за этого положение человека только усугубляется, и болезнь прогрессирует сильнее.
При этом происходит нарушение в кровообращении и в работе нервных окончаний.
Остеопороз может проявляться самостоятельно, а может быть следствием других проблем.
Если признаки остеопороза появляются у человека молодого или среднего возраста, не следует затягивать с обращением к врачу.
Локализация может говорить о том, какие именно проблемы могли послужить причиной симптома ещё до обращения к врачу. Локализация боли имеет важное значение при диагностике заболевания.
При болевом симптоме в правой ноге велика вероятность проблем именно с позвоночником. Это может быть сколиоз или позвоночная грыжа.
Боль в ноге чаще всего носит острый характер, но появляется эпизодически и может не давать о себе знать в течение нескольких часов. Если боль в ноге ноющая, это чаще всего говорит о том, что имеет место ещё какое-то нарушение, а не только проблема со спиной.
Отдача боли в левую ногу говорит о тех же проблемах, что и отдача в правую. Единственное, что отличается – с большей вероятность нарушения в позвоночнике идут слева. То есть при наличии позвоночной грыжи выпячивание происходит в левой части позвонка, при боли в правой ноге – справе. Это не самый достоверный способ диагностики, но чаще всего бывает именно так.
Боли внизу спины чаще всего говорят о переохлаждении или заболевании седалищного нерва. При этом отдача в ноги происходит почти всегда.
Характер боли может говорить как о конкретном заболевании, так и о стадии его развития.
Острая боль обычно возникает при поражении нервных тканей. Чаще всего она встречается в пояснице, в крестцовой зоне позвоночника. При этом боль в ноге тоже носит острый характер, но не такой продолжительный.
Для снятия острой боли можно использовать тепло и обезболивающие препараты, но потом следует незамедлительно обратиться к врачу.
Корешковая боль носит тупой ноющий характер. Обычно происходит также в пояснично-крестцовом отделе. Она может говорить о начальной стадии воспаления нервных окончаний.
Сильная боль, которая не является острой, является очень тревожным симптомом. Это говорит о запущенной патологии, вплоть до онкологических процессов. Если накануне у человека не было падений на спину, это может быть следствием как-то осложнения. В данном случае рекомендуется вызывать скорую помощь.

При этом нервы и сосуды не прижимаются полностью, поэтому боль не носит острый характер.
Она может возникать в конце рабочего дня или когда человек долго находится на ногах.
Часто симптом уходит, если полежать и расслабиться.
В любом случае, тянущая периодическая боль – тоже серьёзный симптом, который говорит о начальной стадии многих заболеваний.
В данном случае своевременное лечение будет эффективным.
Лечение болей в спине, отдающих в ногу, часто носит одновременно медикаментозный и физический характер.
В первом случае врач выписывает препараты, которые могут обезболивать, снимать воспаления, лечить сосуды.
Во втором – назначаются ЛФК и физиопроцедуры, которые укрепляют мышечный корсет и возвращают позвоночнику подвижность. Даже если причиной боли стало какое-то воспаление, не являющееся результатом сидячего образа жизни, лечебная физкультура позволит быстрее прийти в форму.
Профилактика болей в спине носит двойной характер: с одной стороны, она направлена на общую заботу об организме, с другой – локализовано на позвоночник. Чтобы избежать возможных проблем в будущем, особенно если он уже вылечил заболевание и не хочет возвращаться к нему, человеку следует следовать следующим рекомендациям:
- вести активный образ жизни, ежедневно проходить не менее 10 км;
- в течение дня делать перерывы на пару упражнений для позвоночника (можно потягиваться, вращать тазом, выполнять вращения плечами и т. д. – желательно по 1 минуте в конце каждого часа);
- носить удобную одежду, которая не сковывает движения и соответствует погоде;
- зимой в сильные морозы дополнительно утеплять поясницу;
- избегать сквозняков (очень часто проблемы с болевым симптомом начинаются после поездки в поезде);
- соблюдать умеренность в питании, не злоупотреблять жирным и сладким;
- не поднимать тяжести, не имея для этого соответствующей физической подготовки;
- регулярно делать зарядку по 10-15 минут, направленную на пробуждение мышц и позвоночника после сна (можно включать несложные упражнения из ЛФК для позвоночника);
- рекомендуется не реже 1 раза в месяц посещать бассейн, чтобы дать позвоночнику расслабиться и укрепить мышцы спины.
Данные рекомендации могут показаться неэффективными, но в этом случае действительно очень важно соблюдать регулярность и не бросать начатое. Проблемы со спиной редко начинаются внезапно, для этого требуется время. Если ежедневно выполнять простые упражнения, много ходить и соблюдать диету, то и риск возвращения болезни сведётся на нет.
Если боль в спине отдаёт в ногу – это очень тревожный сигнал. Скорее всего, поражены сосуды или имеются нарушения в нервной системе, поэтому тянуть с обращением к врачу нельзя. Чаще всего это результат сидячей работы, переохлаждения, активных физических нагрузок – лечение в таком случае непременно будет комплексным и включит как приём медикаментов, так и упражнения на укрепления мышечного корсета.
Посмотрите видеоролик, в котором рассказывают, как быстро избавиться от боли в спине, отдающей в ногу.
источник
Люди часто жалуются на боли в пояснице, и это естественно: на эту область приходится большая часть нагрузки. По сравнению с другими отделами, поясничный чаще подвержен заболеваниям.
В статье мы разберемся, какой бывает боль в спине в области поясницы, чем она вызвана и как от нее избавиться.
Боль в пояснице известна как люмбаго, или «прострел». Иногда она бывает настолько сильной, что человеку приходится принимать неестественное положение, движения его скованы. Всякое движение причиняет больному сильнейший дискомфорт.
Болевые ощущения могут длиться как пару минут, так и несколько дней. Затем они внезапно прекращаются, но спустя время повторяются с новой силой. Человеку приходится привыкать к таким волнам боли, которые не пройдут полностью, если он не лечится.
Причиной могут стать следующие факторы:
- длительное пребывание за рулем или работа за компьютером в положении сидя;
- физическая нагрузка, эмоциональный или нервный стресс на работе;
- усиленные тренировки в тренажёрном зале (при выполнении упражнений в положении стоя или сидя);
- период беременности и тяжёлые роды;
- проблемы с лишним весом.
Бывает такое, что боль уходит сама по себе. Это даёт понять следующее: если поясница беспокоит регулярно — не исключено развитие серьёзного заболевания. И при несвоевременном лечении оно способно привести к тяжёлым последствиям, избавляться от которых придется при помощи хирургического вмешательства.
Существует два вида боли в пояснице: первичная и вторичная.
Первичный болевой синдром возникает непосредственно при развитии болезней позвоночника. Это могут быть:
- остеохондроз поясничного отдела;
- образование протрузии межпозвонкового диска;
- межпозвонковые грыжи;
- спондилёз или спондилоартроз;
- болезни позвоночника, такие как кифоз, сколиоз, кифосколиоз;
- артрит;
- дисцит, остеомиелит и туберкулёз позвоночника.
Вторичный болевой синдром возникает из-за заболеваний в других областях организма. Его вызывают следующие причины:
- переломы;
- опухоль внутри позвоночного канала;
- постоянные спазмы мышц;
- болезни внутренних органов;
- мочекаменные болезни;
- осложнённая беременность;
- проблемы с яичником.
Если вы хотите более подробно узнать, что делать, если болит спина в пояснице, а также рассмотреть альтернативные методы лечения, вы можете прочитать статью об этом на нашем портале.
Боли в пояснице могут быть:
Сильные боли появляются при остеохондрозе. Боль преследует человека постоянно: когда он ходит, сидит, поднимает тяжести, даже кашляет или чихает. Иногда она отдает в нижние конечности. Это сопровождается онемением и чувством «мурашек».
При пояснично-крестцовом радикулите человек чувствует сильную боль в пояснице и других частях тела: в ягодицах, бедрах, тазе и голенях. Болевые ощущения становятся сильнее в процессе ходьбы, кашля, смены положения тела.
При первых подобных признаках нужно обратиться к неврологу. Спать рекомендуется на жестком матрасе для поддержания поясницы в правильном анатомическом положении.
Острые боли у человека проявляются в следующих случаях:
- растяжение мышц;
- долгое нахождение в неудобном положении;
- работа с тяжестями;
- травмы;
- резкие движения;
- переохлаждение организма;
- сквозняк.
Для устранения таких болей нужно использовать гели и мази, обладающие противовоспалительными и обезболивающими свойствами. Они помогут наладить кровообращение и избавиться от отёков. Если через два-три дня после первого проявления боль в пояснице не пройдёт, то пора обратиться к врачу.
В первые дни, когда боли в пояснице проявляются особенно сильно, лучше придерживаться постельного режима.
Ноющие боли в пояснице могут возникнуть из-за миозита или воспаления мышц поясницы. Человек скован в движениях, потому что он испытывает болевые ощущения при совершении даже самых простых движений.
Для избавления от боли нужно сначала принять тёплый душ, а затем надеть тёплую одежду. Физические нагрузки исключаются. Для облегчения состояния рекомендуется втирать мази, обладающие разогревающим эффектом. Если боль спустя три дня не проходит, то лучше обратиться к врачу.
Часто причиной таких болей становится деформирующий спондилез. Человека с такой болезнью сильно беспокоит поясница, может развиться потеря чувствительности и слабость в области ног.
Хронические боли могут появиться также из-за анкилозирующего спондилита, проблем с обменом веществ или раковых опухолей. Справиться с этими заболеваниями в домашних условиях не выйдет. Выявить причину на ранних стадиях тоже затруднительно. Поэтому при появлении болей, которые не проходят более трех дней и даже усиливаются, стоит обратиться к врачу.
Данный тип отличается своей «запутанностью». Человек чувствует боли в пояснице и считает, что причина их — в проблемах с позвоночником. Но на деле перемещённые боли обычно проявляются из-за болезней органов, находящихся в тазовой области, опухолей и заболеваний желудочно-кишечного тракта и почек.
При наличии любого признака из списка ниже нужно немедленно записаться на консультацию к терапевту.
- сильная боль в области поясницы не уходит спустя три дня и более;
- причина боли в травме позвоночника, о которой вы знаете (например, за пару дней до этого произошла авария или падение на спину);
- у вас болят одновременно поясница, бёдра, голени и стопы;
- из-за боли теряется чувствительность в ягодицах, бёдрах, ногах, стопах и в области паха.
Обычно пациенту оказывается комплексное лечения, где внимание уделяется и поясничной области, и позвоночнику, и близлежащим органам.
Лечение делится на два типа: консервативное и оперативное.
Если вы хотите более подробно узнать о том, какие виды операций для поясничного отдела позвоночника существуют, то можете ознакомиться с этой статьей нашего сайта.
Консервативное лечение – это вид лечебных мероприятий, при которых выздоровление пациента достигается как за счёт применения лекарственных средств (медикаментозное лечение), так и за счёт использования альтернативных методик (немедикаментозное лечение).
Консервативное лечение бывает нескольких типов:
- прием специальных препаратов;
- физиотерапевтическое;
- лечебная физкультура;
- массаж.
Мазь — лекарство в мягкой форме, которое предназначено для внешнего нанесения на поражённые области тела. Мазь состоит из двух компонентов: основы и лекарственных активных веществ.
Мази как лекарственные средства является эффективными в случае, если нужно как можно быстрее улучшить состояние здоровья в домашних условиях. Они помогают человеку снять болевой синдром, воспаления, мышечные спазмы. Некоторые обладают разогревающим эффектом для поясницы, что полезно, если она простужена.
Какие препараты работают, а какие нет?
В качестве разогревающих препаратов отличными показателями, обладают китайские пластыри для спины.
Существует следующая классификация мазей:
- Противовоспалительные мази с эффектом анальгетика. Они обладают охлаждающим эффектом за счёт того, что в них содержатся ментол и лаванда. К таким относятся «Ибупрофен», «Нурофен» и «Диклофенак».
- Комбинированные мази. Они применяются при травмах и растяжениях. Помимо противовоспалительного и обезболивающего эффектов, обладают заживляющим эффектом, который достигается за счет гепарина и деметилсульфоксида в составе мази. Например, «Долобене».
- Препараты с эффектом расширения сосудов. Они увеличивают приток крови к поражённому месту. Например, папавериновая мазь;
- Хондропротекторы. Используются при патологиях хрящевой ткани. Благодаря хондроитину сульфату данные лекарства восстанавливают суставы. Это «Хондроксид» и «Драстоп».
Инъекция предполагает введение лекарства в мышцу или вену для ускорения «доставки» лекарственных средств к воспаленному месту. Важно, чтобы игла была острой – так ни кожа, ни мышцы не травмируются.
Отличительными особенностями инъекции являются:
- Скорость лечения.
- Эффективность лечения. Активное вещество не подвергается никаким дегенеративным процессам в желудочно-кишечном тракте.
- Необходимость профессионального подхода к введению инъекций. Самостоятельно лучше не делать себе уколы — нужно либо каждый день посещать врача, либо вызывать медработника на дом.
- Требуется назначение специалиста. Подходящее лекарство может вам прописать только доктор. А многие препараты без рецепта и вовсе приобрести невозможно.
Лечебная физкультура — метод лечения болезней и уменьшения боли в пояснице. Задачи ЛФК — это восстановление скелетно-мышечного аппарата, улучшение состояния пациента и исправление осанки.
При болях в пояснице рекомендуется выполнять следующие упражнения:
- Исходное положение — лежа. Нужно поочередно поднимать левую и правую ногу. Максимальная высота подъема – десять-пятнадцать сантиметров. Поднятую ногу нужно удерживать на весу в течение 10-15 секунд. Упражнение выполняется по 10-15 раз на каждую ногу.
- В положении лёжа на спине нужно сгибать ноги в коленях. Угол сгибания — 90-100 градусов. По окончании упражнения согнутые ноги необходимо наклонять в правую и в левую стороны до упора. Упражнение выполняется 15 раз.
- Нужно медленно и плавно наклоняться в разные стороны. При выполнении упражнения спина должна быть максимально прямой. Достаточно по 20 наклонов в каждую сторону.
- Исходное положение — стоя на четвереньках. Нужно делать махи противоположными друг другу руками и ногами (например, задействуются правая рука и левая нога) одновременно. Выполняется 10-15 раз
- «Мостик». Встав на четвереньки животом наружу, нужно выгибать спину вверх и зафиксироваться в таком положении на столько, на сколько у вас хватит сил. Выполнять упражнение нужно не менее 5 раз.
Массаж – это методика лечения, направленная на воздействие на активные точки человека с помощью рук или специальных приспособлений. Этот способ отлично себя зарекомендовал в борьбе с болью в области поясницы. Однако массаж должен делать лишь специалист, поскольку непрофессионал может принести вред здоровью позвоночника.
- улучшает кровоток в поражённой части тела;
- делает мышцы и связки гибче и эластичнее;
- избавляет от острой формы боли;
- выводит токсины из организма;
- создаёт приятные ощущения за счёт массирования чувствительных зон тела;
- благотворно влияет на настроение.
Массаж лучше сочетать с принятием бани или сауны. Особенно полезно париться вениками из березы или дуба: они повышают тонус организма.
Данный метод лечения относится к народной медицине. Прогревания помогают при болях, которые не связаны с воспалением. Например, это растяжение, грыжа, искривление позвоночника или остеохондроз. Криотерапия же, наоборот, эффективна при острых формах воспалений.
Запомните! При наличии инфекции в организме прогревание лишается своих положительных эффектов. Усиленный приток крови зарождает в теле человека неуёмную боль, а область воспаления может увеличиваться.
Чтобы избежать повторного возникновения болевых ощущений в области поясницы, мы рекомендуем обязательно соблюдать три главных правила:
- Регулярно заниматься физическими упражнениями.
Упражнения должны быть общеукрепляющего характера. Они равномерно воздействуют на все группы мышц, в том числе в области спины и живота. Ими рекомендуется заниматься ежедневно хотя бы по двадцать-тридцать минут. Подойдут утренняя гимнастика, пробежка, плавание в бассейне или прогулка быстрым шагом.
- Поддерживать водно-солевой баланс.
В день человеку рекомендуется пить до трех литров жидкости. Для этого подойдёт чистая минеральная вода. Газированные напитки, кофе и чай плохо влияют на почки и не насыщают организм.
Больше воды надо пить в первой половине дня. После 20.00 лучше сократить количество потребляемой воды, потому что это чревато возникновением отеков и болей в почках.
- Правильно питаться и посещать врача.
Пересмотрите ежедневный рацион. Следует снизить количество жирной, жареной и копченой пищи или же вовсе исключить ее – лучше добавить полезных блюд и продуктов. Самая полезная та, которая приготовлена на пару или сварена. В ежедневном рационе должно быть как можно больше продуктов, насыщенных необходимыми организму витаминами, микроэлементами и минералами.
Рекомендуется ежегодно проходить врачебные осмотры, включающие в себя полное обследование организма. Женщинам следует регулярно посещать гинеколога, мужчинам — уролога. Здоровье детей должно контролируется на уровне учебных заведений — налаженная диспансеризация поможет вовремя выявить болезнь и как можно раньше приступить к лечению.
Главное условие сохранения здорового позвоночника – это правильный образ жизни!
Помимо этих трёх правил есть ещё несколько, которые также рекомендуется соблюдать:
- Следить за своей осанкой.
- Избегать неудобных поз при работе сидя. Колени должны быть выше уровня таза. Садиться надо на низкий стул или же подложить подставку под ноги. Лучше если ставится между поясницей и спинкой кресла (стула) маленькая подушка.
- При офисной работе стоит регулярно двигаться. Раз в час делать перерывы на небольшую пятиминутную зарядку.
- Спать нужно на жёстком ортопедическом матрасе.
- Правильно поднимать тяжести. Это делается за счет сгибания коленных суставов. Нужно присаживаться к предмету, сгибая колени, при этом держа спину прямой.
- При переносе груза стоит распределить нагрузку между обеими руками.
Боль в пояснице – это опасный симптом, который характеризуется своей непостоянностью и изменчивостью.
Заботьтесь о своем здоровье, не откладывайте походы к врачу и ведите активный образ жизни – тогда проблем с позвоночником у вас не возникнет.
Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём
- Консультация от 1500
- Диагностика от 0
- Рефлексотерапия от 1000
источник


 Какие препараты работают, а какие нет?
Какие препараты работают, а какие нет?