Икроножная мышца – двуглавая мышца, располагаемая в задней части голени человека. Икра отвечает за устойчивость тела в процессе движения, за двигательную функцию стопы. Боль в икроножной мышце частое явление у взрослого населения. Нередко вместе с болью икра опухает (отекает). Часто боль и опухоль поражает обе икры ног одновременно.
Большинство страдающих людей не придает значения опуханию и отеканию ног, сваливая процесс на усталость либо временный избыток воды в организме. Икра может заболеть внезапно, в результате малейшего дискомфорта, потом быстро пройти. Но явление бывает последствием серьезного недуга. Если опухла икра ноги, появилась боль, необходимо воспользоваться помощью доктора, для выявления причины появления симптомов и назначения последующих мер для выздоровления.
Причины возникновения болезненных ощущений и опухания икры ног:
- Опасные сердечные либо поражающие кровеносные сосуды болезни;
- Серьезные болезни печени, почек;
- Болезни венозных сосудов;
- Патология артериальных сосудов;
- Заболевания икроножных мышц;
- Поражение нервных стволов, подступающих к нижним конечностям;
- Болезни окружающих тканей;
- Патология позвоночника.
Известны прочие факторы, влияющие на появление отеков икры ноги:
- злоупотребление лекарственными, мочегонными и слабительными средствами;
- прием противозачаточных либо гормональных препаратов;
- беременность, предменструальный синдром;
- неправильное, неуравновешенное питание с чрезмерным содержанием углеводов и солей;
- замедленный вывод организмом солей;
- аллергические реакции;
- травма ноги.
Описано немало заболеваний, сопровождающихся болью и опуханием икроножной мышцы:
- Острая окклюзия артерии ног;
- Воспаление скелетных мышц – миозит;
- Невриты (остеохондроз) и полиневриты (диабет, алкогольное отравление хронической формы, дистрофические патологии, инфекционные заболевания);
- Остеомиелит;
- Патология суставов ног;
- Повреждения, связанные с разрывами либо надрывами ахиллова сухожилия;
- Воспалительные процессы на кожных покровах, в подкожной клетчатке голени;
- Воспаления седалищного нерва с правой, левой стороны, прочие болезни позвоночника.
Назовём распространённые случаи опухания икр с болями.
Заболеванием страдает преимущественно женская половина населения (бывает и у мужчин) после 20 лет, носит чаще наследственный характер. Причины возникновения бывают иными: длительные нагрузки на ноги, ношение туфель на каблуках выше 5 см, беременность, травмы, курение и прочие. При течении заболевания поражаются поверхностные вены, что заметно визуально.
В усугубленной стадии появляется чувство тяжести в ногах, частая усталость, судороги (как правило, в ночное время), боль. Временами происходит опухание места поражения икры, способен развиться дерматит, возникают долго затягивающиеся трофические язвы. Не всегда варикозное расширение вен поражает одинаково обе ноги, временами болезнь выражена в большей степени на правой либо на левой ноге. Если предпосылки варикоза появились на одной конечности, стоит направить усиленные меры на предупреждение появления расширения вен на второй ноге.
Помимо указанных общих рекомендаций, при варикозе необходимо соблюдать простые правила, выполнение которых поспособствует замедлению развития патологии, либо поможет избежать ее появления:
- Не увлекаться принятием горячих ванн;
- Снизить вес (при условии лишних килограммов);
- Не носить чрезмерно обтягивающую одежду, либо одежду, сдавливающую сосуды (к примеру, слишком узкие джинсы);
- Чередовать нагрузки;
- Ввести в рацион продукты, обогащенные клетчаткой;
- Обливать ноги прохладной водой в конце дня;
- Чаще стараться ходить по росе либо по кромке воды;
- Делать специальную гимнастику для ног.
Распространённое сосудистое заболевание, при котором пульсирующе болит икроножная мышца, ощущения постепенно переходят в жжение. Боль носит постоянный характер. При тромбозе опухают икры ног, появляется тяжесть, кожа в месте поражения приобретает гладкий блестящий вид, становятся видны вены. Боль распространена по задней стороне голени от стопы до бедра, при сгибании увеличивается. Аналогично варикозу, тромбоз может развиться в правой, в левой ноге, либо в обеих.
Тромбофлебит опасен. Образующиеся в сосудах тромбы либо их частички способны перемещаться вместе с кровью, из-за чего происходит закупорка сосуда и возможен летальный исход. При обнаружении признаков, по симптоматике похожих на тромбоз, полагается незамедлительно обратиться к доктору.
- Пить воду в требующемся организму количестве, вода — результативно предотвращает появление тромбовых сгустков.
- Ввести в питание продукты, обладающие свойствами, содействующими разжижению крови:
- имбирь;
- семена подсолнечника;
- свекла;
- рыбий жир;
- льняное, оливковое масло;
- помидоры и томатный сок;
Указанные продукты рекомендуется есть постоянно, минимум 2-3 единицы из перечисленных.
- Снизить потребление в пищу еды, влияющей на сгущение крови:
- бульоны, приготовленные на мясе;
- колбасные изделия, копчености, студень;
- изделия из пшеничной муки;
- жирные сливки;
- чечевицу, горох;
- шиповник, черноплодную рябину;
- манго, бананы;
- отвары из трав, снижающие кровотечения и жидкость крови.
- Отказаться от употребления алкоголя и курения.
- Уменьшить количество соли;
- Стараться избежать употребления мочегонных, противозачаточных, гормональных препаратов, добавок, направленных на повышение либидо.
- Вести подвижный образ жизни, почаще выезжать на природу, дышать чистым воздухом, заниматься спортом.
Снижение отечности икр – наиглавнейшая цель при опухании. Поможет приподнятое положение ног. Стопы рекомендуется расположить на возвышении, на уровне, превышающем уровень сердца, чтобы нагрузка и давление на нижнюю часть тела оказалось минимизировано. Допустимо использовать специальные приспособления.
Во время сна класть ноги на подушки для обеспечения приподнятого состояния.
Для профилактики отеков используют специальные колготки, носки, чулки, легко приобрести в аптеке или специализированных ортопедических магазинах.
Важно носить правильную, подходящую по размеру обувь: она не должна жать либо давить на пятку, носок. Чтобы подобрать комфортный размер рекомендуется приобретать обувь во второй половине дня, когда ноги уже уставшие и чуть припухшие.
Чтобы уменьшить опухлость икры (икр) ног, рекомендуют следовать советам:
- увеличить нагрузку на мышцы ног, посредством ходьбы;
- избегать статичного состояния, меньше стоять;
- не сидеть в позе «нога на ногу», не пережимая вены задней части голени;
- снизить потребление соли, препятствует выходу воды из организма;
- не употреблять в чрезмерной степени лекарственные, мочегонные, слабительные, гормональные и противозачаточные препараты;
- пить больше простой чистой воды (средняя норма человека по потреблению воды составляет 2 литра в день).
Тревожным знаком послужит то, что при применении профилактических мер опухлость ног не исчезает. Тогда полагается обратиться к доктору.
Указанные меры носят рекомендательный характер.
Большинство заболеваний икроножной мышцы можно легко устранить при лечении дома и в условиях стационара. Однако есть болезни, например, острые сосудистые патологии, миозит, осложненная хроническая сосудистая недостаточность, отдельные патологии позвоночника, при которых требуется вмешательство хирурга или постоянное наблюдения врача.
Бывает, что полное избавление от боли и отечности ног невозможно. Тогда применяются традиционные способы лечения (уколы, таблетки, прогревания) для поддержания и ослабления симптомов основного заболевания. К примеру, при диабете – инсулин, при варикозе – специальные эластичные колготки или чулки.
Безусловно, необходимо уяснить важную вещь – ни в коем случае не пытайтесь самостоятельно решить проблему с ногами. Грамотно установить причины боли и опухания ног способен только врач путем обследования и проведения анализов. Следовать рекомендациям по профилактике, с целью снижения риска возникновения заболевания – ценно и правильно. Выполнять определенные мероприятия по снижению боли — делать зарядку и массажи, использовать специальные приспособления — тоже нужно, но только при установлении конкретного диагноза и консультации с врачом.
источник
Икроножная мышца – это так называемая двуглавая мышца, располагаемая в задней части голени человека. Икра отвечает за устойчивость тела в процессе движения и за двигательную функцию стопы. Боль в икроножной мышце достаточно частое явление у взрослого населения. Не редко вместе с болью, икра опухает (отекает). Совсем необязательно их проявление только на правой либо на левой ноге, зачастую боль и опухоль поражает обе икры ног.
Большинство, страдающих этим недугом, людей не придает значения тому, что их ноги опухают и болят. сваливая это на усталость или временный избыток воды в организме. Икра может заболеть внезапно, в результате малейшего дискомфорта и быстро пройти, а может быть и последствием какого-нибудь серьезного недуга. И если у вас опухла икра ноги и болит, необходимо воспользоваться помощью доктора, для выявления причины появления этих симптомов и назначения последующих мер для выздоровления.
Причины возникновения болезненных ощущений и опухания икры ног:
- Опасные сердечные или поражающие кровеносные сосуды болезни;
- Серьезные болезни печени или почек;
- Болезни венозных сосудов;
- Патология артериальных сосудов;
- Заболевания икроножных мышц;
- Поражение нервных стволов, подступающих к нижним конечностям;
- Болезни окружающих тканей;
- Патология позвоночника.
Есть и иные факторы, влияющие на появление отеков икры ноги :
- злоупотребление лекарственными, мочегонными и слабительными средствами;
- прием противозачаточных или гормональных препаратов;
- беременность или предменструальный синдром;
- неправильное и неуравновешенное питание с чрезмерным содержанием углеводов и солей;
- замедленный вывод организмом солей;
- аллергические реакции;
- травма ноги.
Существует немало заболеваний, сопровождающихся болью и опуханием икроножной мышцы, среди них, такие как:
- Острая окклюзия артерии ног;
- Воспаление скелетных мышц – миозит;
- Невриты (остеохондроз) и полиневриты (диабет, алкогольное отравление хронической формы, дистрофические патологии, инфекционные заболевания);
- Остеомиелит;
- Патология суставов ног;
- Проблемы, связанные с разрывами либо надрывами ахиллова сухожилия;
- Воспалительные процессы на кожных покровах или в подкожной клетчатке голени;
- Воспаления седалищного нерва с правой или левой стороны и другие болезни позвоночника.
Но особенно распространены случаи, когда икра ноги болит и опухает из-за следующих недугов…
Им страдает, большей степени, женская половина населения (бывает и у мужчин) после 20 лет и носит чаще наследственный характер, но причины его возникновения бывают и иными (например, длительные нагрузки на ноги, ношение туфель на каблуках, выше 5 см, беременность, травмы, курение и прочие). При течении этого заболевания поражаются поверхностные вены, что очень заметно.
В более усугубленной стадии появляется чувство тяжести в ногах, частая усталость, судороги (как правило, в ночное время), боль и, временами, опухание места поражения икры, после может развиться дерматит и появиться долго затягивающиеся трофические язвы. Не всегда варикозное расширение вен поражает одинаково обе ноги, временами оно выражено в большей степени на правой либо на левой ноге, и если предпосылки варикоза появились на одной из них, стоит направить усиленные меры на предупреждение появления расширения вен на второй ноге.
Помимо указанных выше общих рекомендаций, при варикозе необходимо соблюдать простые правила, выполнение которых поспособствует замедлению развития этой патологии, либо избежать ее появления вообще:
- Не увлекаться принятием горячих ванн;
- Снизить вес (при условии, что он лишний);
- Не носить чрезмерно обтягивающую одежду или одежду, которая может сдавливать сосуды (например, слишком узкие джинсы);
- Чередовать нагрузки;
- Ввести в рацион продукты, обогащенные клетчаткой;
- Обливать ноги прохладной водой в конце дня;
- Чаще стараться ходить по росе или по кромке воды;
- Делать специальную гимнастику для ног.
Это распространённое сосудистое заболевание, при котором пульсирующе болит икроножная мышца, и эти ощущения со временем переходят в жжение. Боль носит постоянный характер. При тромбозе опухают икры ног, появляется тяжесть, кожа в месте поражения приобретает гладкий блестящий вид, становятся видны вены, боль распространена по задней стороне голени от стопы до бедра, при сгибании она увеличивается. Так же как и варикоз, тромбоз может развиться, как в правой, так и в левой ноге, либо в обеих.
Тромбофлебит опасен тем, что образующиеся в сосудах тромбы или их частички способны перемещаться вместе с кровью, из-за чего может произойти закупорка сосуда и наступить летальный исход. Поэтому при обнаружении признаков, по симптоматике похожих на тромбоз, необходимо незамедлительно обратиться к доктору.
- Пить воду в требующемся организму количестве, т.к. она — один из самых действенных веществ, предотвращающих появление тромбовых сгустков.
- Ввести в питание продукты, обладающие свойствами, содействующими разжижению крови:
- имбирь;
- семена подсолнечника;
- свекла;
- рыбий жир;
- льняное, оливковое масло;
- помидоры и томатный сок;
- каша из геркулеса;
- лимон;
- чеснок и лук;
- вишня, черешня, клюква, малина, земляника, клубника.
Эти продукты рекомендуется есть постоянно, хотя бы 2-3 единицы из перечисленных.
- Снизить потребление в пищу еды, которая влияет на сгущение крови:
- бульоны, приготовленные на мясе;
- колбасные изделия, копчености, студень;
- изделия из пшеничной муки;
- жирные сливки;
- чечевицу, горох;
- шиповник, черноплодную рябину;
- манго, бананы;
- отвары из трав, которые снижают кровотечения и жидкость крови.
- Отказаться от употребления алкоголя и курения.
- Уменьшить количество соли;
- Стараться избежать употребления мочегонных, противозачаточных, гормональных, а также добавок, направленных на повышение либидо.
- Вести подвижный образ жизни, почаще выезжать на природу, дышать чистым воздухом, заниматься спортом.
Снижение отечности икр – это наиглавнейшая цель при их опухании. В этом поможет приподнятое положение ног. Их необходимо расположить на возвышение, на уровень, превышающий уровень сердца, чтобы нагрузка и давление на нижнюю часть тела было минимизировано. Также можно использовать специальные приспособления.
Во время сна класть ноги на подушки для обеспечения им приподнятого состояния.
Для профилактики отеков также используют специальные колготки, носки, чулки, которые можно приобрести в аптеке или специализированных ортопедических магазинах.
Очень важно носить правильную, подходящую по размеру обувь: он не должна жать или давить на пятку или носок. Для того чтобы подобрать комфортный размер рекомендуется приобретать обувь во второй половине дня, когда ноги уже уставшие и более припухшие.
Для того чтобы уменьшить опухлость икры (икр) ног рекомендуют следовать этим советам:
- увеличить нагрузку на мышцы ног, посредством ходьбы;
- избегать статичное состояние, т.е. меньше стоять;
- не сидеть в позе «нога на ногу», чтобы не переживать вены задней части голени;
- снизить потребление соли, т.к. она, как уже говорилось выше, препятствует выходу воды из организма;
- не употреблять в чрезмерной степени лекарственные, мочегонные, слабительные, гормональные и противозачаточные препараты;
- пить больше простой чистой воды (средняя норма человека по потреблению воды составляет примерно 2 литра в день).
Тревожным знаком должно послужить то, что при применении этих профилактических мер опухлость ног не исчезает. В этом случае необходимо обратиться к специалисту.
Также важно помнить, что указанные меры носят рекомендательный характер.
Большинство заболеваний икроножной мышцы можно достаточно легко устранить, как при лечении дома, так и в условиях стационара. Однако есть такие болезни, например, как острые сосудистые патологии. миозит, осложненная хроническая сосудистая недостаточность, некоторые патологии позвоночника и др. при которых требуется вмешательство хирурга или постоянное наблюдения врача.
Бывает, что полное избавление от боли и отечности ног невозможно. Тогда применяется традиционные способы лечения (уколы, таблетки, прогревания и т.п.) для поддержания и ослабления симптомов основного заболевания, как например, при диабете – инсулин, при варикозе – специальные эластичные колготки или чулки.
Безусловно, необходимо уяснить для себя важную вещь – ни в коем случае не пытайтесь самостоятельно решить проблему с ногами, т.к. грамотно установить причины боли и опухания ног способен только специалист путем обследования и проведения анализов. Следовать рекомендациям по профилактике, с целью снижения риска возникновения того или иного заболевания – это ценно и правильно. Выполнять определенные мероприятия по снижению боли, например, делать зарядку и массажи, использовать специальные приспособления тоже нужно, но только при установлении конкретного диагноза и консультации с врачом.
Отек является сопутствующим симптомом некоторых заболеваний, а также постоянным спутником травм и очень часто – беременности. Его образование происходит вследствие чрезмерного скопления жидкости в межклеточном пространстве тканей и органов.
Особенно сильный дискомфорт причиняют отеки ног. Они могут возникать по разным причинам: от сердечной недостаточности до тромбоза конечности.
Отек правой ноги может свидетельствовать о наличии некоторых заболеваний, в числе которых:
Нарушение оттока крови при варикозном расширении вен и венозной недостаточности провоцирует повышение давления в сосудах разной величины. Когда давление в сосудах становится слишком высоким, жидкость из них выходит в окружающие ткани и у человека появляется отек.
Механизм возникновения отека в этом случае примерно такой же, как и в предыдущем. Вследствие появления в вене тромба кровоток нарушается и увеличивается давление в сосуде, вследствие чего возрастает объем жидкости в окружающих тканях, то есть нога отекает.
При этом отечность может наблюдаться как на всей конечности, так и на ее части, например, ниже колена и/или в области щиколотки.
Местный отек в данном случае возникает в щиколотке, в коленной области по причине скопления в суставной полости синовиальной жидкости, способствующей в нормальном состоянии безболезненному движению сустава.
При данном заболевании нарушается всасывание лимфы лимфатическими капиллярами. В результате скопления жидкости в ткани нога отекает сильно и полностью.
При слабой сократительной способности миокарда кровь перекачивается недостаточно хорошо, и в нижних конечностях возникает застой крови. Далее механизм образования отека ноги тот же, что и предыдущих случаях – жидкость из сосуда частично выходит в соединительную ткань.
В данном случае обычно отекает правая нога. В связи с недостаточной способностью почек пропускать жидкость она скапливается в соединительной ткани ноги.
Согласно наблюдениям врачей, правая нога в связи с дисфункцией почек отекает больше чем левая.
Этот синдром, возникает из-за снижения уровня гормонов щитовидной железы. В числе симптомов заболевания высокое содержание в тканях мукополисахаридов, что провоцирует задержку жидкости и возникновение отека.
Кроме заболеваний, отек правой ноги могут вызывать непатологические причины:
Пристрастие к соленой пище и алкоголю приводит к нарушению распределения жидкости в организме и сбоям в выделительной системе, в связи с чем ноги, где много крупных сосудов, отекают.
Ношение тесной одежды и неудобной обуви грозит сдавливанием сосудов и нарушением кровотока — а это обычные причины отека ног.
Излюбленное женщинами положение «нога на ногу», как и поза со скрещенными ногами, чревато появлением отека нижних конечностей. В таком положении вены пережимаются, нарушается отток крови, жидкость попадает в соединительную ткань, и после рабочего дня в офисе к вечеру нога, конечно же, опухает.
Беременность редко обходится без отеков ног. В последнем триместре их появление считается нормой: растущая матка давит на вены малого таза, в связи с чем кровообращение нарушается, и ноги отекают.
Важно: причины варикоза могут быть и патологическими – у женщины развивается варикоз, наблюдается нефропатия, эклампсия или другие заболевания. Поэтому во время беременности не следует пренебрегать посещением врачей.
Прием гормональных лекарств, контрацептивов и некоторых медикаментов также может обернуться отеками нижних конечностей. Как правило, в число побочных эффектов приема таких препаратов входит возможное варикозное расширение вен.
С осторожностью эти лекарственные средства стоит использовать при склонности к тромбозам. Гормональные таблетки (как для женщин, так и для мужчин) обычно дают «эффект» в виде отечности на правую ногу.
Если отекает одна нога или обе, часто и сильно, неприятные ощущения наблюдаются в течение долгого времени – ждать пока «пройдет само» не стоит.
Обратитесь прежде всего к терапевту. Выяснив сопутствующие отеку обстоятельства, врач направит вас к кардиологу, нефрологу, ревматологу или другому узкому специалисту.
Посещение врача обязательно, ведь с отеками шутки плохи. Они могут обернуться серьезными последствиями, вплоть до гангрены и ампутации конечности.
Отечность – это сигнал о скоплении жидкости в тканях. Чаще всего такие проблемы тревожат женщин, особенно в период вынашивания ребенка. Но почему появляется отек икры ноги? Рассмотрим подробнее, что может спровоцировать образование таких отеков и как на это реагировать.
Существует множество причин, из-за которых отекают икры ног. Одни из них неопасны, другие же требуют особого внимания, а также медицинского вмешательства.
К неопасным можно отнести:
- употребление большого количества жидкости в жаркую погоду, после переедания соленой пищи;
- длительное пребывание на ногах в течение дня;
- большие физические нагрузки;
- ношение тесной и неудобной обуви.
Эти факторы могут спровоцировать отечность у каждого человека. Но такие отеки легко победить самостоятельно, если устранить их причину.
Но иногда их причиной становятся заболевания:
- Сердечная недостаточность. Отечность появляется не только на икрах, она может доходить до самого бедра.
- Нарушения в работе почек. Почки плохо функционируют, не справляются со своей работой, в организме задерживается лишняя жидкость. Отечность появляется не только на ногах, но и на других частях тела.
- Проблемы с лимфатическим оттоком. При лимфедеме жидкость скапливается в лимфатических сосудах. Отеки появляются ближе к вечеру, а наутро исчезают (это повторяется ежедневно).
- Проблемы с венозным оттоком. Речь идет о таких заболеваниях, как варикозное расширение вен, тромбофлебит.
- Нарушения в работе нервной системы.
- Проблемы с эндокринной системой.
Все вышеперечисленные патологии требуют медицинского вмешательства. Поэтому, если отеки икры ног – это постоянное явление, то нужно срочно обратиться к доктору.
Особого внимания заслуживают беременные. Их отеки могут быть как физиологическими, так и патологическими.
Если отечность появляется систематически, то нужно обратиться к врачу. Он назначит соответствующее обследование, которое покажет, почему отекают икры ног. Если причина кроется в патологии, то единственным выходом будет лечение основного заболевания.
В тех случаях, когда отеки появляются изредка, проходят в течение непродолжительного времени, причин для беспокойства нет. Скорее всего, это природная реакция организма на определенные неопасные факторы. Чтобы облегчить состояние, можно сделать самомассаж икр, лечь на спину, приподнять ноги вверх на 10−15 минут. В дальнейшем лучше отказаться от ношения неудобной обуви, нужно следить за питьевым режимом (не употреблять большого количества жидкости), давать ногам отдыхать в течение дня.
Ноги могут отекать как по физиологическим, так и по патологическим причинам. Главное, обратиться вовремя за медицинской помощью, если это повторяется систематически.
источник
Вздутие вен нижних конечностей – это один из клинических признаков варикозной болезни, которую большинство людей не воспринимают достаточно серьезно, откладывая поход к врачу. Опасно не само заболевание, а развивающиеся на его фоне осложнения в виде тромбофлебита, характеризующееся формированием тромбов, которые перекрывая венозный просвет, нарушают кровообращение.
Наибольшая опасность заключается в возможном отрыве тромба от сосудистой стенки и его дальнейшее проникновение в легкие. Это приводит к тромбоэмболии легочной артерии и летальному исходу.
Согласно статистике, практически треть населения планеты на сегодняшний день страдает от варикозной болезни и ее симптомов. Данное состояние требует консультации флеболога и сдачу анализов крови на ее свертываемость. После обследования назначается комплексное лечение патологии.
Вздутие вены на ноге
Вздутие вен на ногах чаще встречается у женщин и людей пожилого возраста, что обусловлено процессами старения организма, в частности изнашивания ССС. Но существует множество других факторов, пагубно влияющих на венозную систему:
- Высокие физические нагрузки – постоянное ношение тяжестей, работа «на ногах» без достаточного отдыха приводят. Чаще встречается среди профессиональных спортсменов.
- Наследственный фактор – при наличии патологии вен у близких родственников, повышается риск развития болезни. В данном случае вздутие вен может возникать в детском возрасте. Причиной становится повышенная слабость сосудистых стенок, обусловленная недостаточностью соединительной ткани.
- Недостаточность двигательной активности (сидячая работа).
- Обувь на высоких каблуках, тесная и стягивающая одежда.
- Период беременности у женщины.
- Преобладание жирной пищи, с высоким содержанием холестерина, недостаточность витаминов приводит к ослаблению венозных стенок, ухудшению оттока крови.
- Наличие пагубных привычек – употребление спиртных напитков, наркотических веществ, курение, все эти факторы оказывают пагубное влияние на вены, приводят к нарушению работы сердца.
- В группу риска входят люди, у которых сформировалась стойкая привычка забрасывать одну ногу на другую и проводить в данном положении длительное время. Это приводит к нарушению циркуляции крови и снижению эластичности сосудистых стенок.
Вздувшаяся вена не единственный признак начавшихся патологических изменений, как правило возникают и другие симптоматические проявления варикоза:
- постоянное ощущение усталости в нижних конечностях;
- повышается мышечный тонус;
- развивается периодическое чувство болезненности и жара;
- отечность ног;
- мышечные судороги.
Вздувшаяся вена приносит значительный дискомфорт, портит эстетический вид, очень часто сопровождается болями. Прежде, чем начать лечение проводится комплексное обследование, включающее:
- исследование на определение свертываемости крови;
- ангиография;
- УЗИ с доплером;
- функциональные пробы.
Как правило, при вздутии вены человек ощущает постоянную болезненность, дискомфорт и усталость, что препятствует привычному образу жизни. Следовательно, первоначальные мероприятия направлены на устранение боли, отека и снижение воспалительных явлений.
Для устранения болезненности, отеков и снижения воспалительных явлений назначается местное лечение с использованием различных мазей и гелей. Среди наиболее популярных — препараты на основе Гепарина (Лиотон-гель, Троксевазин, Гепариновая мазь).
Лечение вздувшейся вены: троксевазин и гепариновая мазь
Высокий эффект наблюдается при использовании компрессионного лечения. Его действие направленно на уменьшения диаметра вен, улучшение кровообращения и лимфатического дренажа. Для нижних конечностей применяются эластичные бинты либо специальное компрессионное белье.
Также рекомендуется людям, чья профессиональная деятельность связана с повышенными физическими нагрузками, ежедневно вечером занимать положение тела таким образом, чтобы ноги на 10-15 см возвышались над туловищем. Для этого можно подложить под стопы и голень несколько подушек или использовать валик. Такая процедура оказывает положительный эффект на сосуды, улучшая отток крови и снижая застойные явления. Также можно применять различные компрессы и растирки из меда, глины, яблочного уксуса, спиртовой настойке на плодах конского каштана.
В комплексной терапии применяются антигистаминные средства, устраняющие раздражение и отек: Лоратадин, Кларитин, Супрастин. При отсутствии данных препаратов можно использовать холодные компрессы. Для этого необходимо лед завернуть в полотенце и приложить к больному участку.
Очень важно скорректировать режим питания, в особенности пациентам, страдающим лишним весом. В ежедневный рацион включают овощи, фрукты и ягоды, достаточное количество воды.
Все блюда должны готовиться в отварном виде либо на пару, исключаются жирные блюда, копчености, солености, мучные изделия.
Лечение венозной болезни – достаточно длительный процесс, требующий постоянного соблюдения всех врачебных назначений. Терапия варикозной болезни проводится с помощью консервативного лечения, компрессионной склеротерапии, хирургического вмешательства и применения народной медицины.
Большую роль играет медикаментозное лечение, которое необходимо для снижения воспалительных процессов, отека, боли, а также с целью укрепления стенок сосудов, повышения их эластичности, нормализации циркуляции крови. Для лечения вздувшихся вен назначают венотоники – Флебодиа, Детралекс, Венурутон.
Поддерживающее лечение состоит из:
- постоянного или периодического ношения компрессионного трикотажа (чулки, гольфы, колготки);
- здорового питания с достаточным количеством витаминов и исключением жирной, жареной, копченой пищи;
- выполнения лечебной гимнастики;
- занятий плавания, которые улучшают кровообращение и обменные процессы в организме, повышают иммунитет, укрепляют мускулатуру.
Склеротерапия предполагает введение специального раствора в просвет патологически расширенной вены. Препарат вводится с помощью шприца, далее заполняет сосуд и вызывает его склерозирование (сращение венозных стенок).
После проведения процедуры на ногу одевают компрессионный трикотаж для ускорения процесса склеивания. В течение 2-3 суток венозные стенки сращиваются. Для закрепления результата ношение компрессионного трикотажа продолжается в течение 5-6 недель, до момента формирования плотных спаек.
При выраженных патологических изменениях вен, сопровождающихся отечностью и болезненностью, назначается хирургическое вмешательство. Суть методики заключается в извлечении или запаивании пораженного сосуда. Существуют различные методы проведения операции. На сегодняшний день наибольшей популярности достигли наименее травматичные способы:
- стриппинг – операция, в ходе которой извлекают патологически измененную вену; для этого выполняются несколько небольших надрезов, через которые вводят зонд и проводят манипуляцию;
- эндовазальная лазерная коагуляция (ЭВЛК) – в коже выполняется микроскопический разрез, в который врач вводит специальный прибор – световод; с помощью лазерного облучения запаивают патологически измененные участки и кровь начинает циркулировать по здоровым венам.
В восстановительном периоде назначаются препараты, нормализующие кровообращение, диетическое питание и снижение любых физических нагрузок.
Рецепты на основе растительных растений применяются для выполнения компрессов и примочек, а также для перорального употребления. Данная терапия направлена на снижение проявлений варикоза – воспалительных процессов, дискомфорта, усталости, боли, отечности, укрепление венозных стенок и нормализацию оттока венозной крови.
Перед использованием народных рецептов рекомендуется проконсультироваться с лечащим врачом.
Запрещается применение препаратов на основе растительных компонентов пациентам, страдающим гиперчувствительностью к веществам растительного происхождения.
Наиболее популярными считаются следующие методы:
- настойка на основе соцветий белой акации на спирту – для приготовления цветки помещают в бутыль и заливают спиртом (водкой), после чего настаивают в затемненном месте в течение двух недель; раствором растирают ноги перед сном, уделяя особое внимание пораженным местам, курс лечения – 3-4 недели;
- лекарство на основе конского каштана для употребления внутрь – соцветия заливают спиртом и оставляют на две недели в прохладном, скрытом от солнечных лучей месте, ежедневно взбалтывая; настойку процеживают через марлю, сложенную в четыре слоя; принимают по 1 ст. л. 3 раза в течение дня до еды;
- прикладывание медовых компрессов – жидким медом растирают пораженные участки, поверх обматывают пищевой пленкой и теплым шарфом (полотенцем); проводится лечение по схеме – первая процедура длится не более 2-х часов, вторая и третья – по четыре часа, пятую выполняют на ночь.
Профилактика варикозного расширения вен поможет избежать их вздутия и других тяжелых последствий, также полезны рекомендации станут на начальной стадии патологических изменений:
- исключить очень высокие каблуки и неудобную обувь;
- рекомендуется по утрам принимать контрастный душ – теплую струю сменять на прохладную; процедура приведет в тонус мышцы и сосуды, будет способствовать нормализации кровообращения;
- умеренные физические нагрузки, занятия плаванием;
- отказ от табачных изделий и алкогольных напитков;
- выполнение самомассажа нижних конечностей;
- включить в свой рацион питания овощи, свежие ягоды и фрукты, морскую рыбу, говяжью печень;
- соблюдать питьевой режим – необходимое количество воды в сутки не менее 1,5 – 2 л;
- исключить высокие нагрузки на нижние конечности.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Причины, наиболее часто вызывающие боли в икрах ног, весьма разнообразны:
1. Болезни венозных сосудов:- острый тромбоз вен;
- посттромботический синдром;
- варикозное расширение вен.
2. Патология артериальных сосудов:
- атеросклероз;
- облитерирующий эндартериит.
3. Поражение нервных стволов, иннервирующих нижние конечности.
4. Заболевания икроножных мышц:- острые миозиты;
- хронические миозиты (профессиональные, паразитарные, а также хронические миозиты, вызванные другими причинами).
5. Болезни окружающих тканей:
- артриты голеностопного и коленного суставов;
- остеомиелит большеберцовой или/и малоберцовой кости;
- воспаление кожи или/и подкожной клетчатки голени;
- надрыв или разрыв ахиллова сухожилия.
6. Патология позвоночника:
- остеохондроз;
- травмы позвоночного столба;
- хронические заболевания позвоночника;
- опухоли, туберкулез позвоночного столба и др.
7. Сахарный диабет.
Таким образом, боль в икрах ног – один из самых распространенных симптомов. Иногда она вызвана невинными причинами, например, переутомлением мышц после непривычной физической нагрузки. Но нередко данный симптом свидетельствует о тяжелой патологии, такой как атеросклероз, сахарный диабет, опухоль позвоночника.
В одних случаях боль в икрах ног не требует немедленного врачебного вмешательства (варикозное расширение вен), а в других – несвоевременное обращение за специализированной помощью может привести к преждевременной смерти (острый тромбоз вен голени).
Основные правила дифференциальной диагностики боли в икрах ног желательно знать не только врачам-специалистам, но и всем пациентам, чтобы иметь общее представление о том, как срочно, и к каким специалистам следует обратиться за помощью.
Боль в икрах ног наиболее часто возникает при заболеваниях венозных сосудов, таких как:
1. Тромбоз глубоких вен голени, посттромботическая болезнь.
2. Варикозное расширение поверхностных вен.При остром нарушении кровотока в венах голени развивается отек конечности, нервные окончания сдавливаются, что приводит к возникновению болевого синдрома. При хроническом нарушении кровообращения механизм возникновения болевого синдрома более сложен, поскольку возникают хронические нарушения питания тканей в пораженной области, накапливаются токсические вещества, нередко присоединяется воспалительный процесс.
При подозрении на заболевания сосудов венозного русла обращаются к хирургу. На ранних стадиях, как правило, назначают консервативное лечение.
Такой симптом, как боль в икрах, имеет большую ценность в случае острого тромбоза вен голени – патологии, требующей немедленного медицинского вмешательства.
Дело в том, что тромбы, образовавшиеся в глубоких венах голени, могут отрываться, и с током крови попадать в сердце, а оттуда – в артериальные сосуды легочного круга кровообращения. Достаточно крупные фрагменты тромба способны закупоривать артерии и артериолы, вызывая тяжелое осложнение – тромбоэмболию легочной артерии, во многих случаях приводящую к гибели больного. Таким образом, тромбоз глубоких вен голени является потенциально опасным для жизни состоянием.
Поэтому при малейшем подозрении, что боль в икрах вызвана образованием тромбов в глубоких венах голени, следует обратиться к врачу и пройти дополнительное обследование. Показан строгий постельный режим, поскольку малейшая физическая нагрузка способна вызвать отрыв фрагментов тромба. Особенно опасны первые дни возникновения патологии, когда тромботические массы еще не организовались.
Дополнительными симптомами тромбоза глубоких вен голени являются:
- стойкий отек голени, сопровождающийся постоянным чувством тяжести в ногах;
- кожа на пораженной конечности кажется глянцевой, четко проступает рисунок поверхностных вен;
- боль в пораженной икре распространяется по внутренней поверхности голени вниз к стопе, и вверх к бедру;
- тыльное сгибание стопы вызывает или усиливает боль.
В некоторых случаях в диагностике могут помочь данные анамнеза – часто тромбоз глубоких вен голени возникает после длительной вынужденной иммобилизации, наступившей в результате травм, тяжелых заболеваний или хирургических вмешательств. Возникновению патологии способствуют онкологические заболевания (особенно раклегких, желудка и поджелудочной железы), длительный прием оральных контрацептивов. Нередко тромбоз глубоких вен голени возникает в послеродовой период.
Пусковыми механизмами развития тромбоза внутренних вен голени чаще всего становятся бактериальная инфекция, травма голени, физическое или нервное перенапряжение.При подтверждении диагноза пациента помещают в хирургический стационар, назначают строгий постельный режим с приподнятым положением голени и вводят препараты, способствующие рассасыванию тромба.
Приблизительно в 90% случаев исхода острого тромбоза глубоких вен голени развивается хроническая патология – посттромботическая болезнь.
В результате вторичных изменений в стенках вен наблюдается повышенная склонность к повторному тромбообразованию. Хроническое нарушение местного кровообращение приводит к быстрой утомляемости, отекам пораженной конечности – сначала нестойким, а затем устойчивым, с развитием болезненных уплотнений в подкожно-жировой клетчатке, и гиперпигментацией внутренней поверхности голени. На поздней стадии развития заболевания возникают трофические язвы, плохо поддающиеся лечению. В таких случаях рекомендована хирургическая коррекция, восстанавливающая кровоток в пораженной голени.
Другим распространенным заболеванием, вызывающим боль в ногах (в основном в икрах), является варикозное расширение вен. Диагностика в данном случае не вызывает особых затруднений, поскольку пораженные поверхностные вены можно заметить визуально.
Варикозное расширение вен относится к категории болезней с наследственной предрасположенностью. Развивается данная патология, как правило, после 20 лет, и чаще встречается у женщин.
На ранних стадиях пациентов беспокоит исключительно косметический дефект, а в стадии декомпенсации болезнь проявляется тяжестью в ногах, быстрой утомляемостью, упорной распирающей болью в икрах ног и ночными судорогами. В дальнейшем, вследствие хронического нарушения кровообращения, развивается дерматит внутренней поверхности голени в нижней и средней трети, образуются плохо заживающие трофические язвы.
Боль в икрах ног при патологии артерий и артериол — острая, сильная, иногда невыносимая. Болевой синдром связан с острой или хронической ишемией (недостатком поступления крови). Ткани при поражении приводящих сосудов страдают от дефицита питательных веществ и кислорода — в результате развиваются деструктивные процессы, вплоть до гангрены.
При подозрении на артериальную недостаточность обращаются к врачам хирургического профиля, лучше всего к специалистам по сосудистой хирургии.
Острая окклюзия артерий нижних конечностей характеризуется внезапным прекращением кровотока в пораженном сосуде. Причинами острой окклюзии артерии нижних конечностей чаще всего бывает ее тромбоз.
Образование тромба может быть вызвано:
1. Повреждением артериальной стенки вследствие хронического заболевания (атеросклероз, облитерирующий эндартериит) или травмы сосуда (механическая, электротравма, обморожение, повреждение сосуда при медицинских манипуляциях).
2. Изменения состава крови при лейкозах, тяжелых хронических заболеваниях, вследствие введения медицинских препаратов.
3. Нарушением кровообращения при спазме сосуда, шоковых реакциях, после операций на артериальных стволах.Реже встречаются эмболии артерий нижних конечностей – закупорка сосуда фрагментом тромба, атеросклеротической бляшки, опухолевой ткани при онкологических заболеваниях и т.п.
Боль в икрах ног при окклюзии артериальных сосудов — острая, жгучая, сопровождается выраженным отеком конечности, ее похолоданием. В дальнейшем, вследствие кислородного голодания тканей, развиваются расстройства чувствительности и паралич пораженной конечности. Затем возникает мышечная контрактура (отсутствие пассивных движений) и начинается гангрена. Таким образом, вне зависимости от причины возникновения, окклюзия артериальных сосудов нижней конечности относится к острым патологиям, требующим немедленной медицинской помощи (реканализация пораженного сосуда, или ампутация).
Наиболее частыми причинами хронической артериальной недостаточности нижних конечностей являются атеросклероз и облитерирующий эндартериит. Чтобы определить причину болей в икрах в таких случаях, необходимо знать данные анамнеза.
Атеросклероз – хроническое системное поражение артериальных сосудов, развивающееся, как правило, после 40 лет у лиц с наследственной предрасположенностью к нарушениям липидного обмена (близкие родственники страдали от инфарктов, инсультов, перемежающейся хромоты). Чаще болеют мужчины в возрасте 50-60 лет. Способствуют развитию атеросклероза такие заболевания, как гипертония и сахарный диабет. Часто у больных с хронической артериальной недостаточностью нижних конечностей, вызванной атеросклерозом, встречаются и другие проявления этого заболевания (ишемическая болезнь сердца, нарушения мозгового кровообращения).
Облитерирующий эндартериит – заболевание невыясненной этиологии. Предполагается, что большую роль в его возникновении играет наследственная предрасположенность, профессиональные вредности (частое переохлаждение конечностей), курение и вирусные заболевания. Чаще болеют женщины. Развивается патология в молодом возрасте (до 40 лет).
Кроме того, при атеросклерозе поражаются, как правило, крупные сосуды, а при облитерирующем эндартериите – артериолы.
Поэтому при атеросклерозе у большинства больных пульс в подколенной ямке не прощупывается, а у каждого пятого пациента возникают трудности при определении пульса на бедренной артерии.
Вследствие поражения мелких артериальных сосудов, где быстрее наступает полное закрытие просвета, для облитерирующего эндартериита более характерно раннее появление ночных болей в икрах.
Боль в икрах ног при атеросклеротическом поражении сосудов нижних конечностей и облитерирующем эндартериите бывает двух типов: болевые приступы при острой ишемии (перемежающаяся хромота) и постоянные боли вследствие проявления хронической недостаточности кровообращения. В обоих случаях мучительная боль часто сопровождается судорогами.
Перемежающаяся хромота характеризуется появлением сильной, иногда нестерпимой боли при ходьбе. Характерная особенность болевого синдрома – боль заставляет пациента замирать на месте, и проходит через 2-3 минуты пребывания в покое. По величине физической нагрузки, способной вызвать приступ, судят о степени поражения сосудов. В тяжелых случаях приступ вызывают 50 метров спокойной ходьбы по ровной поверхности. При атеросклеротическом поражении артерий конечностей длительное время боль в икрах ног в покое отсутствует, что свидетельствует о достаточной компенсации кровообращения.
Боли в покое возникают при выраженной декомпенсации кровообращения, и беспокоят чаще ночью (пациенты жалуются, что не могут уснуть). Характерный признак – боль стихает при опускании конечности с постели (в таком положении улучшается кровоток).
Как правило, возникновение ночных болей и болей в покое сопровождается проявлением других признаков хронической артериальной недостаточности на пораженной конечности:
- выпадение волос;
- дегенеративные изменения ногтевых пластинок;
- атрофия мышечной ткани;
- побледнение конечности при поднятии вверх, и появление застойной гиперемии при опускании;
- некробиотические проявления, от образования плохо заживающих язв до гангрены.
Боль в икрах ног также встречается при непосредственном поражении мышц – миозитах. Боли в таких случаях имеют ноющий или тянущий характер, многократно усиливаются при движениях, что нередко приводит к фактическому обездвиживанию пораженной конечности. Для миозитов характерна болезненность пораженной мышцы при пальпации, а при хроническом течении – образование в мышечной ткани воспалительных узелков и тяжей.
Наиболее часто миозит икроножных мышц возникает в результате травмы или сильного перенапряжения. Другие распространенные причины острого воспаления мышц – инфекционные, преимущественно вирусные заболевания и переохлаждение. Диагностика в таких случаях не вызывает затруднений, поскольку данные анамнеза однозначно указывают на причину. Болевой синдром в таких случаях — достаточно интенсивный, и приводит к временной нетрудоспособности.
Хронический миозит нередко возникает как следствие его острой формы. Отдельно следует выделить профессиональные миозиты, связанные с хронической повышенной нагрузкой на икроножные мышцы. Особенно опасно в этом отношении постоянное статистическое напряжение мышц, вызванное неудобной позой ноги (водители, стоматологи).
При миозитах болевой синдром может носить различный характер – боли могут быть постоянными или эпизодическими, ноющими или стреляющими, тупыми или мучительно острыми. Как правило, боль возникает в так называемых пусковых триггерных точках, и усиливается при их раздражении. Провоцируют болевой синдром переохлаждение, резкие движения, пальпация триггерных зон. Снимает или ослабляет боль покой, горячий компресс на триггерную зону.
Боль в икрах ног возникает также при трихинеллезе – паразитарном поражении мышц. Чаще всего трихинеллы попадают в организм при употреблении зараженного свиного мяса, не подвергнутого достаточной кулинарной обработке.
Первые симптомы в виде нарушений деятельности желудочно-кишечного тракта (тошнота, рвота, диарея) появляются уже через несколько дней после заражения. Затем присоединяется лихорадка и миалгии. Характерно поражение нескольких групп мышц (особенно часто поражаются глазодвигательные, челюстные, межреберные и мышцы конечностей).
При групповых вспышках заболевания диагностика трихинеллеза не вызывает затруднений. Но нередко встречаются и единичные случаи заражения, когда первый приступ заболевания воспринимается как обычное пищевое отравление. Тогда через некоторое время болезнь возвращается новым, как правило, более слабым приступом болей в мышцах. Помощь в диагностике могут оказать такие признаки? как поражение характерных для трихинеллеза групп мышц и наличие лихорадки.
При подозрении на воспалительный процесс в мышцах обращаются к невропатологу. Если есть основания заподозрить, что причиной боли в икрах ног является трихинеллез, то лечащим врачом следует выбрать инфекциониста.
Нередко причиной боли в икрах ног становятся невриты и полиневриты. Болевой синдром неврогенного происхождения характеризуется приступами сильных тянущих или рвущих болей по ходу пораженного нерва.
Так, зажатие седалищного нерва при спазматических сокращениях грушевидной мышцы (нередкое осложнение остеохондроза позвоночника) приводит к развитию синдрома грушевидной мышцы. Данная патология характеризуется жгучими болями и парестезиями на переднебоковой поверхности голени. В дальнейшем может развиться слабость икроножных мышц и нарушение чувствительности.
Более часто боль в икрах ног встречается при сочетанном поражении нескольких нервов – полиневритах. Кроме болевого синдрома для полиневритов характерно снижение чувствительности, парестезии, а также двигательные и трофические нарушения в иннервируемой области. В тяжелых случаях полиневриты могут приводить к нарастающей слабости и дистрофии иннервируемых мышц, вялым параличам, появлению грубых дистрофических изменений, вызванных нарушением трофики тканей (дерматиты, незаживающие язвы и др.)Полиневриты, приводящие к болевому синдрому в икрах ног, могут иметь разное происхождение:
1. Сахарный диабет.
2. Хроническая алкогольная интоксикация.
3. Инфекционные заболевания:- дифтерия;
- дизентерия;
- тиф;
- малярия;
- лептоспирозы;
- вирусный мононуклеоз;
- вирусные гепатиты.
4. Дистрофические изменения, связанные с недостатком питания тканей (онкологическая патология, цирроз печени, алиментарное голодание, состояние после удаления желудка).
Сахарный диабет и алкоголизм являются наиболее распространенными причинами полиневритов, вызывающих боль в икрах ног. Данные заболевания имеют специфичный признак – появление резкой боли при надавливании на икру.
Основной лечащий врач при полиневритах – невропатолог. При сахарном диабете необходима консультация эндокринолога, при алкогольных полиневритах – психиатра. Если полиневрит возник в результате инфекционного заболевания, то консультантом будет инфекционист, а в случае онкологической патологии – онколог. При состоянии после удаления желудка необходима консультация хирурга.
Боль в икрах ног при поражении окружающих тканей имеет сложный механизм развития. Это, прежде всего, отраженная боль, возникающая в соседней области и отдающая в икру. Однако определенное значение в возникновении боли имеют нарушения кровообращения, вызванные патологическим процессом в смежных тканях. Кроме того, нередко имеет место развитие реактивного воспаления в прилегающих к пораженной ткани областях.
Наиболее часто причинами боли в икрах ног становятся такие заболевания соседних тканей, как:
- остеомиелит большеберцовой или/и малоберцовой кости;
- патология коленного сустава или/и голеностопного сустава;
- надрыв или разрыв ахиллова сухожилия;
- воспалительные поражения кожи или/и подкожной клетчатки голени.
Диагностика патологий окружающих тканей, вызывающих боль в икрах ног, как правило, не вызывает затруднений, поскольку имеет место болевой синдром и соответствующие видимые патологические изменения в пораженных тканях.
При остеомиелите, воспалительных заболеваниях кожи и/или подкожной клетчатки, разрыве ахиллова сухожилия, лечащий врач – хирург. Артриты конечностей лечит терапевт.
Боль в икрах ног при патологии позвоночника носит отраженный характер. Она вызвана зажатием нервов на выходе из спинномозгового канала (так называемый корешковый синдром).
Довольно часто болевой синдром непосредственно в районе поражения позвоночного столба отсутствует, или выражен незначительно, а боли в конечностях являются ведущим симптомом. Однако диагностику сильно облегчает тот факт, что боль непосредственно в икрах ног редко бывает изолированной, и можно определить ее характерное распространение по ходу седалищного нерва (боковая и задняя поверхность бедра, латеральная поверхность голени, иногда тыльная поверхность стопы и большого пальца).
Кроме того, боль при корешковом синдроме имеет следующие особенности:
- усиление при кашле и чихании;
- усиление в ночной период;
- связь болевого синдрома с движениями в позвоночнике, при этом определенные движения могут ослаблять или усиливать боль.
Наиболее частая причина корешкового синдрома – остеохондроз поясничного отдела позвоночника. Особенно сильные боли возникают при выпадении межпозвоночного диска. Такое осложнение остеохондроза нередко возникает при резком чрезмерном физическом усилии, особенно при поднятии тяжестей. Статистически наиболее часто подобный диагноз врачи ставят в летний отпускной период, когда горожане начинают заниматься непривычным для них физическим трудом (весьма характерно, что такие же статистические данные регистрируются и за рубежом, так что корешковый синдром при выпадении диска некоторые западные исследователи окрестили болезнью каникулярного времени).
Кроме того, боль в икрах ног при корешковом синдроме нередко возникает после травм поясничного отдела позвоночника. Особенно характерны в этом случае мучительные ночные боли, иногда сопровождающиеся судорогами икроножных мышц.
Более редкие причины отраженной боли в икрах ног – опухолевое или туберкулезное поражение позвоночного столба и различные хронические заболевания позвоночника, приводящие к развитию корешкового синдрома (деформирующий спондилоз и спондилоартроз, болезнь Бехтерева).
Лучший лечащий врач при поражениях позвоночника – вертебролог (доктор, специализирующийся исключительно на заболеваниях позвоночного столба). Если нет возможности обратиться к узкому специалисту, то придется задействовать нескольких врачей: при остеохондрозе — невропатолога и хирурга, при болезни Бехтерева – невропатолога и ревматолога, при опухолях позвоночника – невропатолога и онколога.
Частое осложнение сахарного диабета – синдром диабетической стопы. В основе механизма возникновения данной патологии лежат сразу несколько факторов, вызванных длительным повышением уровня глюкозы в крови:
1. Поражение артериальных сосудов среднего и мелкого калибра, и возникающая в результате хроническая артериальная недостаточность.
2. Полиневрит.
3. Развитие инфекционно-воспалительных процессов на фоне нарушенной трофики (хронические язвы и т.п.).Таким образом, боль в икрах ног при сахарном диабете может быть вызвана артериальной недостаточностью, в таких случаях она усиливается при ходьбе. Кроме того, болевой синдром в икрах ног может иметь приступообразный характер неврогенного происхождения. И наконец, боли в икрах могут быть вызваны инфекционно-воспалительными процессами на коже и подкожной клетчатке голени.
Сахарный диабет лечит эндокринолог. При выраженном полиневрите необходима консультация невропатолога. При тяжелом синдроме диабетической стопы – невропатолога и хирурга.
Боль в икрах ног может быть спровоцирована различными причинами, и поэтому при возникновении данного симптома необходимо обращаться к врачам разных специальностей. Понять, к какому врачу обращаться в каждом конкретном случае, помогают сопутствующие симптомы, так как именно по их характеру можно предположить причину болей в икрах и, соответственно, диагноз. А уже в зависимости от предполагаемого диагноза нужно обращаться к врачу, в компетенцию которого входит диагностика и лечение данной патологии.
В ситуации с болью в икрах имеется еще один аспект – это неотложные состояние, требующие немедленного медицинского вмешательства для спасения жизни, признаком которых может быть боль в икрах. Если имеются признаки такого неотложного состояния, то следует вызывать «Скорую помощь» или на собственном транспорте в срочном порядке добираться до ближайшей больницы.
Ниже мы рассмотрим, в каких случаях боль в икрах должна рассматриваться как признак неотложного состояния, когда следует вызывать «Скорую помощь», а когда является симптомом длительно текущего заболевания, требующего визита к доктору в плановом порядке. Именно для таких неопасных для жизни состояний, протекающих с болью в икрах, мы приведем рекомендации, к какому врачу обращаться в поликлинику.
Итак, неотложными состояниями, при возникновении которых следует вызывать «Скорую помощь», являются тромбоз глубоких вен и закупорка (окклюзия, непроходимость) артерий голени. Эти состояния проявляются какими-либо из следующих симптомов: стойкий отек голени, тяжесть в ногах, четко видимый рисунок вен на глянцевой поверхности кожи икры, холодная наощупь кожа, сильная боль в голени. С течением времени может развиться врачу-флебологу (записаться), ангиологу (записаться), сосудистому хирургу (записаться) или общему хирургу (записаться).
Если у человека имеется видимая сеточка вен на ногах и выпирающие венозные узлы с возможным сочетанием с распирающей болью в икрах, усталостью, тяжестью в ногах и судорогами по ночам, то это свидетельствует о варикозном расширении вен, и в таком случае следует обращаться к врачу-флебологу или ангиологу. Если же попасть к этим специалистам по каким-либо причинам невозможно, то следует обратиться к хирургу.
Если человека беспокоят периодические очень сильные боли в икрах, возникающие при ходьбе, заставляющие останавливаться на несколько минут (перемежающаяся хромота) и сопровождающиеся судорогами, или постоянные боли в ногах, уменьшающиеся при свешивании голеней с кровати, то это может свидетельствовать об атеросклерозе или облитерирующем эндартериите, и в таком случае следует обращаться к врачу-ангиологу или сосудистому хирургу. Если попасть к этим специалистам невозможно, то следует обращаться к флебологу или общему хирургу.
Если боль в икрах возникает периодически или присутствует постоянно, носит характер стреляющих, ноющих или мучительно острых, возникает в определенных точках, усиливается при давлении на эти точки, ослабляется в покое или при наложении теплого компресса на болевую точку, сочетается с наличием прощупываемых уплотнений (тяжей и узелков), то следует обращаться к врачу-неврологу (записаться). Миозиты провоцируются перенесенными инфекционными заболеваниями (например, грипп, ОРВИ, тонзиллит и др.), длительным нахождением в неудобной позе или переохлаждением.
Если боль в мышцах появляется внезапно на фоне повышения температуры тела, тошноты, рвоты, поноса и возникает после употребления свинины, кабанятины, медвежатины, оленины, подвергшейся недостаточной кулинарной обработке (сырое мясо, вяленое мясо, бифштексы с кровью и т.д.), то заподазривается трихинеллез, и в таком случае следует обращаться к врачу-инфекционисту (записаться). Наиболее часто при трихинеллезе боль возникает в мышцах ног, челюстных, глазодвигательных и межреберных мышцах.
Если боль в икрах возникает периодическими приступами, носит характер мучительной, сильной, тянущей, рвущей или жгучей, сочетается с парестезиями (ощущение бегания «мурашек» по коже, онемение и т.д.), слабостью мышц и, возможно, дерматитами и трофическими язвами, то подозревается неврогенный характер боли (неврит или полиневрит), и в таком случае следует обращаться к врачу-неврологу. Если невриты и полиневриты обусловлены различными заболеваниями (сахарный диабет, алкоголизм и т.д.), то врач-невролог дополнительно направляет человека на консультацию к соответствующему специалисту, и дальнейшее лечение проводится совместно.
Если боль в икрах ног сочетается с болями и нарушением подвижности голеностопного или коленного сустава, то речь идет о заболевании этих суставов, поэтому в таком случае следует обращаться к врачу-ревматологу (записаться) или, в его отсутствие, к терапевту (записаться). В зависимости от выраженности патологического процесса в суставе ревматолог может направить на консультацию к ортопеду (записаться), мануальному терапевту (записаться), специалисту по лечебной физкультуре и т.д.
Если боль в икрах обусловлена наличием воспалительного очага на коже или в подкожной клетчатке (например, фурункул, гидраденит, гнойник, покрасневшая, болезненная и припухлая кожа на некотором участке голени и т.д.) и возможно сочетается с повышенной температурой тела и общим недомоганием, то следует обращаться к врачу-хирургу.
Когда боль в голени сочетается с сильной и острой болью, а также наличием прощупываемого руками провала в области ахиллова сухожилия (по задней поверхности икры от пятки и до границы нижней трети голени), невозможностью натянуть стопу на себя и встать на носочки, то речь идет о повреждении ахиллова сухожилия, и в таком случае следует обращаться к врачу-травматологу (записаться) или хирургу.
Если появляется боль в голени резкого, сверлящего, рвущего, распирающего характера, усиливающаяся при движениях, возникающая после травмы, ранения или инфекционного процесса в организме, сочетающаяся с отеком, краснотой и напряженностью кожи над зоной болезненности, а также существенным ухудшением общего самочувствия с появлением температуры, слабости, головной боли и т.д., то это свидетельствует об остеомиелите, и в таком случае следует в кратчайшие сроки обратиться к врачу-травматологу или хирургу, причем желательно сразу прийти в приемный покой больницы и госпитализироваться для последующего лечения.
Если боль локализуется не только в икрах, но также ощущается по боковой и задней поверхности бедра, тыльной стороне стопы и большого пальца, усиливается при кашле, чихании, совершении движения в позвоночнике (наклон, поворот и т.д.) и по ночам, иногда сочетается с судорогами, то это свидетельствует о корешковом синдроме и требует обращения к врачу-вертебрологу (записаться) или неврологу. Кроме того, можно обращаться к остеопату (записаться) или мануальному терапевту. Если у докторов этих специальностей возникнет подозрение, что корешковый синдром спровоцирован не обычной причиной, а редким заболеванием (например, болезнью Бехтерева, туберкулезом, опухолью и т.д.), то они направят человека на консультацию к врачам других специализаций, например, к ревматологу, онкологу (записаться) и т.д.
Поскольку боль в икрах ног может появляться на фоне различных заболеваний и состояний, то врач назначает разные анализы и обследования в каждом конкретном случае в зависимости от того, какая именно патология подозревается. Понять, какие обследования и анализы нужны в том или ином случае боли в икрах ног – просто. Для этого нужно оценить сопутствующую симптоматику, так как это позволит предположить диагноз.
Когда у человека развивается посттромботическая болезнь после эпизода тромбоза глубоких вен голени, проявляющаяся быстрой утомляемостью ног, склонностью к отекам, чувством распирания, судорогами по ночам, кольцевидной пигментацией, появлением уплотнений в подкожной клетчатке, врач назначает в первую очередь в обязательном порядке допплерографию сосудов (записаться). После этого для определения степени нарушений кровотока в конечности производят либо радионуклидную флебографию, либо ангиосканирование, либо реовазографию (записаться). Выбор метода для определение степени нарушений кровотока в сосудах конечности определяется техническими возможностями учреждения, и обычно производят только какое-либо одно исследование, а не два или три.
Когда у человека возникают постоянные или периодические очень сильные боли в икрах, провоцирующиеся ходьбой даже по ровной поверхности и заставляющиеся останавливаться на несколько минут, чтобы болевое ощущение успокоилось (перемежающаяся хромота), уменьшающиеся в покое и при свешивании голеней с кровати или стула вниз, сочетающиеся с похолоданием кожи конечности, побледнением кожи при подъеме ног и покраснением при их опускании – врач заподазривает атеросклероз, облитерирующий эндартериит или синдром Рейно, и назначает следующие анализы и обследования:
- Выслушивание тонов сердца стетофонендоскопом;
- Измерение артериального давления;
- Определение пульсации артерий ног;
- Биохимический анализ крови (холестерин, триглицериды, липопротеины высокой и низкой плотности);
- Артериография сосудов;
- Ангиография (магнитно-резонансным или мультиспиральным томографическим методом) (записаться);
- УЗИ сосудов (записаться) соответствующего участка тела;
- Допплерография сосудов соответствующего участка тела;
- Реовазография соответствующего участка тела (позволяет оценить скорость кровотока);
- Термография;
- Капилляроскопия;
- Лазерная допплеровская флоуметрия:
- Функциональные пробы (записаться) (холодовая, термометрическая, Гольдфлама, Шамовой, паранефральная или паравертебральная блокада поясничных ганглиев).
Сначала врач осматривает ноги для выявления характерных изменений на икрах, измеряет артериальное давление, определяет пульсацию артерий на нижних конечностях, выслушивает тоны сердца, после чего, в первую очередь, назначает УЗИ сосудов, допплерографию, артериографию и реовазографию, поскольку эти исследования позволяют в большинстве случаев поставить диагноз. Если после проведенных первоочередных исследований остаются сомнения, то при подозрении на атеросклероз назначается ангиография, при подозрении на синдром Рейно – лазерная допплеровская флоуметрия и холодовая проба, при подозрении на облитерирующий эндартериит – функциональные пробы (кроме холодовой), термография и капилляроскопия.
Когда у человека присутствует боль в икрах на фоне варикозного расширения вен, которое легко диагностируется по характерным видимым глазом сосудистым звездочкам, сеточкам вен и выбухающим венозным узлам под кожей голени, сочетающимся с усталостью, тяжестью в ногах и судорогами по ночам, то врач для оценки степени тяжести нарушений кровотока назначает ангиосканирование и допплерографию сосудов. Если полученных данных недостаточно, то дополнительно производится рентгенологическая ангиография и реовазография. Кроме того, врач обязательно назначает анализ крови на свертываемость, чтобы определить риск тромбозов.
Когда боль в икрах постоянно ощущается, либо возникает эпизодами при физической нагрузке, имеет стреляющий, ноющий, мучительно острый характер, возникает в определенных точках, усиливается при надавливании на данные точки, ослабляется в покое или на фоне теплого компресса, сочетается с уплотнениями под кожей (тяжами и узелками), провоцируется перенесенными инфекционными заболеваниями (например, грипп, ОРВИ, тонзиллит и др.), длительным нахождением в неудобной позе или переохлаждением – врач заподазривает миозит и назначает следующие анализы и обследования:
- Осмотр и ощупывание болезненного участка мышц шеи;
- Анализ крови на ревматоидный фактор (записаться);
- Общий анализ крови.
Чаще всего врач назначает только общий анализ крови и производит ощупывание больного участка с целью выявить уплотнения, так как именно это и позволяет поставить диагноз в сочетании с характерными клиническими симптомами и историей развития заболевания. Анализ крови на ревматоидный фактор назначается только при подозрении на ревматическую природу заболевания, когда миозит на фоне проводимого лечения на проходит.
Когда боли в мышцах (икроножных, челюстных, глазодвигательных и межреберных) появляются после употребления свинины, кабанятины, медвежатины, оленины, подвергшейся недостаточной кулинарной обработке (сырое мясо, вяленое мясо, бифштексы с кровью и т.д.), вместе с повышением температуры тела, тошнотой, рвотой и поносом, врач заподазривает трихинеллез и назначает следующие анализы и обследования:
- Микроскопия остатков употребленного людьми в пищу мяса (если это возможно);
- Биопсия (записаться) икроножной или дельтовидной мышцы с последующим изучением полученного материала под микроскопом с целью обнаружения личинок трихинелл;
- Анализ крови на наличие антител (записаться) к трихинеллам методами ИФА или РНГА;
- Кожная аллергическая проба (записаться) на трихинелл;
- Общий анализ крови;
- Общий анализ мочи.
Врач всегда в обязательном порядке назначает общий анализ крови и мочи, а также микроскопию остатков мяса (если, конечно, это возможно). Кроме того, если заболевание продолжается менее двух недель, то назначается биопсия икроножной и дельтовидной мышцы с изучением их под микроскопом, в ходе которого между мышечными волокнами пытаются обнаружить личинок трихинелл. Если таковые обнаружены, то другие анализы не назначаются, так как в этом нет необходимости, поскольку диагноз трихинеллеза полностью подтверждается. Если же заболевание продолжается более двух недель, то вместо биопсии назначают анализ крови на наличие антител к трихинеллам и кожную аллергическую пробу. Если эти анализы положительны, то диагноз также считается подтвержденным.
Когда боль в икрах приступообразная, причем имеет мучительный, сильный, тянущий, рвущий или жгучий характер, сочетается с парестезией (ощущение бегания «мурашек» по коже, онемение и т.д.), слабостью мышц, возможно с дерматитами и трофическими язвами, то врач заподазривает неврит или полиневрит, и в таком случае назначает следующие анализы и обследования:
- Функциональные неврологические пробы;
- Электронейрография;
- Электромиография (записаться);
- Метод вызванных потенциалов.
Для определения того, какой именно нерв воспален, проводятся функциональные неврологические пробы, которые заключаются в том, что врач предлагает совершить различные простые движения ногой, пальцами стопы и т.д. В зависимости от того, какие движения может совершить человек, а какие не может, определяется пораженный нерв. Далее для определения степени повреждения нервной передачи назначаются какие-либо из следующих методов – электронейрография, электромиография, метод вызванных потенциалов. Причем врач может использовать какой-либо один метод, либо комбинацию из двух, либо все три.
Если боль в икрах ног сочетается с болезненными ощущениями и нарушением подвижности голеностопного или коленного сустава, то врач подозревает заболевание этих суставов (артрит, артроз) и назначает следующие анализы и обследования:
- Общий анализ крови;
- Анализ крови на ревматический фактор и С-реактивный белок;
- Анализ крови на уровень мочевой кислоты;
- Цитологический и микробиологический анализ синовиальной жидкости;
- Рентген или компьютерная томография пораженного сустава;
- Магнитно-резонансная томография пораженного сустава (записаться);
- Артрография пораженного сустава;
- Артроскопия пораженного сустава (записаться);
- УЗИ сустава (записаться);
- Термография сустава.
Обычно сначала назначают общий анализ крови, анализы крови на ревматический фактор, С-реактивный белок, мочевую кислоту, а также УЗИ и рентген пораженного сустава (записаться). При наличии технической возможности рентген заменяют компьютерной томографией. Данные этих обследований позволяют выяснить, идет ли речь об артрите или артрозе и, в зависимости от этого, назначить дополнительные анализы. Так, если выявлен артроз, то для оценки состояния некостных структур (связок, сухожилий, хрящей) сустава, назначается магнитно-резонансная томография. А если выявлен артрит, то производится анализ синовиальной жидкости, артрография и артроскопия. При технической возможности в качестве дополнительных методов обследования при артрите, позволяющих оценить состояние и степень функциональной активности тканей, назначается термография и магнитно-резонансная томография.
Когда боли в ногах связаны с видимым глазом воспалительным очагом на коже или подкожной клетчатки голени (например, фурункул, гидраденит, гнойник, покрасневшая, болезненная и припухлая кожа на некотором участке голени и т.д.), возможно сочетающемся с общим недомоганием и повышенной температурой тела, то врач назначает следующие анализы и обследования:
- Осмотр и ощупывание воспаленного участка;
- Общий анализ крови;
- Общий анализ мочи;
- Анализ крови на титр АСЛ-О (записаться);
- Бактериологический посев отделяемого воспалительного очага;
- Иммунограмма (записаться).
В обязательном порядке производится осмотр и ощупывание воспалительного очага, назначается общий анализ крови и мочи, а также бактериологической посев отделяемого для определения возбудителя, провоцирующего инфекционный процесс, и его чувствительности к антибиотикам. Анализ крови на титр АСЛ-О назначается только при рожистом воспалении, и он заменяет посев отделяемого. То есть при роже не делают бактериологический посев отделяемого, а производят анализ крови на титр АСЛ-О. Иммунограмма назначается только в случае длительного, затяжного течения процесса, который не заканчивается выздоровлением, несмотря на проводимое лечение.
Если имеют место множественные или постоянно возникающие фурункулы, то для выяснения причины этого назначают анализ крови на сахар, бактериологический посев мочи, риноскопию (записаться) и фарингоскопию (записаться), рентген пазух носа (записаться), флюорографию (записаться), УЗИ органов брюшной полости (записаться) и почек (записаться). Все эти исследования необходимы для выявления источника инфекции, провоцирующего постоянное возникновение фурункулов.
Если боль в голени сочетается с сильной болью и провалом в области ахиллова сухожилия (по задней поверхности икры от пятки и до границы нижней трети голени), прощупываемого руками, а также с невозможностью натянуть стопу на себя или встать на носочки, врач ставит диагноз разрыва сухожилия. Обычно в таком случае какие-либо обследования и анализы не назначаются, так как диагноз очевиден по результатам осмотра и ощупывания. В некоторых случаях, если у врача имеются сомнения, для подтверждения диагноза разрыва ахиллова сухожилия назначается УЗИ или магнитно-резонансная томография.
Когда боль в голени носит резкий, сверлящий, рвущий или распирающий характер, усиливается при движениях, возникает после травмы, ранения или инфекционного процесса в организме, сочетается с отеком, краснотой и напряженностью кожи над зоной болезненности, а также существенным ухудшением общего самочувствия с появлением температуры, слабости, головной боли и т.д., врач заподазривает остеомиелит, и для подтверждения своей клинической гипотезы назначает либо рентген, либо компьютерную томографию, либо магнитно-резонансную томографию. Другие исследования, как правило, не проводятся, так как диагноз остеомиелита обычно вполне очевиден и на основании клинических симптомов.
Когда боли ощущаются человеком не только в икрах, но также по боковой и задней поверхности бедра, тыльной стороне стопы и большого пальца, причем они усиливаются при кашле, чихании, в ночное время, при движениях в позвоночнике (наклоны, поворот и т.д.), иногда сопровождаются судорогами – врач заподазривает корешковый синдром и назначает следующие анализы и обследования:
- Неврологическое обследование (врач просит пациента принять различные позы, совершить определенные движения, по которым судит о том, какой корешок защемлен, как сильно и т.д.);
- Выявление точек в области позвоночника, при нажатии на которые возникает сильная боль (триггерные точки);
- Выявление зон сниженной чувствительности, парезов мышц;
- Электронейромиография (записаться);
- Рентген позвоночника (записаться) в двух проекциях;
- Компьютерная томография позвоночника;
- Магнитно-резонансная томография позвоночника (записаться).
В первую очередь для диагностики корешкового синдрома врач производит неврологическое обследование, выявляет наличие триггерных точек в области позвоночника, а также выясняет, на каких участках имеется ослабление чувствительности, парез или уменьшение тонуса мышц. Данные неврологического обследования, знание триггерных точек, зон сниженной чувствительности, низкого тонуса и парезов мышц позволяют поставить диагноз корешкового синдрома. Для окончательного подтверждения диагноза производят электронейромиографию. Далее, для выявления причины корешкового синдрома сначала назначают либо рентген, либо компьютерную томографию позвоночника, которые позволяют диагностировать искривления позвоночника, остеохондроз, спондилоартроз, спондилолистез, болезнь Бехтерева. Если данные рентгена или компьютерной томографии не позволили выяснить причину корешкового синдрома, то назначается магнитно-резонансная томография, позволяющая диагностировать также межпозвоночную грыжу, опухоли, гематому спинного мозга, менингорадикулит. Если имеется техническая возможность, то можно сразу сделать магнитно-резонансную томографию (записаться) вместо рентгена (записаться) или компьютерной томографии.
Чтобы успешно проводить лечение боли в икрах ног — следует, прежде всего, выявить причину возникновения боли и, по возможности, устранить ее.
При острых сосудистых нарушениях необходимо экстренное хирургическое (острая артериальная недостаточность) или консервативное (острый тромбоз глубоких вен голени) лечение в стационаре.
При хронической сосудистой недостаточности, в случае безуспешности консервативного лечения и наличия серьезных осложнений, таких как образование плохо заживающих язв и т.п., показана хирургическая коррекция сосудистого дефекта.
Хирургическое вмешательство необходимо также при некоторых патологиях позвоночника (опухоли, выпадение межпозвоночных дисков, сопровождающееся тяжелыми неврологическими нарушениями).
Нередко радикально устранить причину, вызвавшую боль в икрах ног, не удается, но поддерживающее консервативное лечение основного заболевания (инсулиновая терапия при диабете, эластические чулки и щадящий режим при варикозном расширении вен) помогают ослабить, а в отдельных случаях полностью устранить болевой синдром.
Несмотря на разнородность причин, вызывающих боль в икрах ног, есть общие для всех заболеваний рекомендации, позволяющие значительно улучшить общее состояние больного:
1. Борьба с избыточным весом (снижение веса улучшает кровоток в конечностях, уменьшает нагрузку на позвоночник, смягчает симптомы сахарного диабета второго типа, благотворно действует на нервную систему).
2. Отказ от курения и алкоголя.
3. Щадящий режим для конечностей (следует избегать длительного статического напряжения мышц голени).
4. Полноценное питание. Следует ограничить употребление соли, поскольку соль способствует задержке жидкости в организме и возникновению отеков на ногах.
5. Правильный режим труда и отдыха. Неспешные прогулки на свежем воздухе. Здоровый сон.источник
 Особенно сильный дискомфорт причиняют отеки ног. Они могут возникать по разным причинам: от сердечной недостаточности до тромбоза конечности.
Особенно сильный дискомфорт причиняют отеки ног. Они могут возникать по разным причинам: от сердечной недостаточности до тромбоза конечности. Вздутие вены на ноге
Вздутие вены на ноге Лечение вздувшейся вены: троксевазин и гепариновая мазь
Лечение вздувшейся вены: троксевазин и гепариновая мазь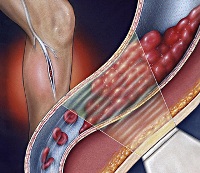 Такой симптом, как боль в икрах, имеет большую ценность в случае острого тромбоза вен голени – патологии, требующей немедленного медицинского вмешательства.
Такой симптом, как боль в икрах, имеет большую ценность в случае острого тромбоза вен голени – патологии, требующей немедленного медицинского вмешательства.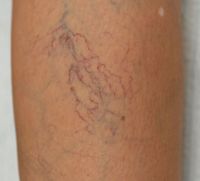 Другим распространенным заболеванием, вызывающим боль в ногах (в основном в икрах), является варикозное расширение вен. Диагностика в данном случае не вызывает особых затруднений, поскольку пораженные поверхностные вены можно заметить визуально.
Другим распространенным заболеванием, вызывающим боль в ногах (в основном в икрах), является варикозное расширение вен. Диагностика в данном случае не вызывает особых затруднений, поскольку пораженные поверхностные вены можно заметить визуально.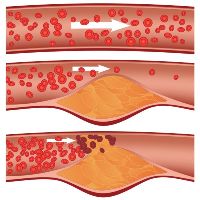 Наиболее частыми причинами хронической артериальной недостаточности нижних конечностей являются атеросклероз и облитерирующий эндартериит. Чтобы определить причину болей в икрах в таких случаях, необходимо знать данные анамнеза.
Наиболее частыми причинами хронической артериальной недостаточности нижних конечностей являются атеросклероз и облитерирующий эндартериит. Чтобы определить причину болей в икрах в таких случаях, необходимо знать данные анамнеза.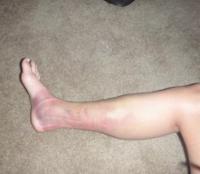 Боль в икрах ног также встречается при непосредственном поражении мышц – миозитах. Боли в таких случаях имеют ноющий или тянущий характер, многократно усиливаются при движениях, что нередко приводит к фактическому обездвиживанию пораженной конечности. Для миозитов характерна болезненность пораженной мышцы при пальпации, а при хроническом течении – образование в мышечной ткани воспалительных узелков и тяжей.
Боль в икрах ног также встречается при непосредственном поражении мышц – миозитах. Боли в таких случаях имеют ноющий или тянущий характер, многократно усиливаются при движениях, что нередко приводит к фактическому обездвиживанию пораженной конечности. Для миозитов характерна болезненность пораженной мышцы при пальпации, а при хроническом течении – образование в мышечной ткани воспалительных узелков и тяжей. Нередко причиной боли в икрах ног становятся невриты и полиневриты. Болевой синдром неврогенного происхождения характеризуется приступами сильных тянущих или рвущих болей по ходу пораженного нерва.
Нередко причиной боли в икрах ног становятся невриты и полиневриты. Болевой синдром неврогенного происхождения характеризуется приступами сильных тянущих или рвущих болей по ходу пораженного нерва. Боль в икрах ног при патологии позвоночника носит отраженный характер. Она вызвана зажатием нервов на выходе из спинномозгового канала (так называемый корешковый синдром).
Боль в икрах ног при патологии позвоночника носит отраженный характер. Она вызвана зажатием нервов на выходе из спинномозгового канала (так называемый корешковый синдром). Боль в икрах ног может быть спровоцирована различными причинами, и поэтому при возникновении данного симптома необходимо обращаться к врачам разных специальностей. Понять, к какому врачу обращаться в каждом конкретном случае, помогают сопутствующие симптомы, так как именно по их характеру можно предположить причину болей в икрах и, соответственно, диагноз. А уже в зависимости от предполагаемого диагноза нужно обращаться к врачу, в компетенцию которого входит диагностика и лечение данной патологии.
Боль в икрах ног может быть спровоцирована различными причинами, и поэтому при возникновении данного симптома необходимо обращаться к врачам разных специальностей. Понять, к какому врачу обращаться в каждом конкретном случае, помогают сопутствующие симптомы, так как именно по их характеру можно предположить причину болей в икрах и, соответственно, диагноз. А уже в зависимости от предполагаемого диагноза нужно обращаться к врачу, в компетенцию которого входит диагностика и лечение данной патологии. Если боль в икрах возникает периодически или присутствует постоянно, носит характер стреляющих, ноющих или мучительно острых, возникает в определенных точках, усиливается при давлении на эти точки, ослабляется в покое или при наложении теплого компресса на болевую точку, сочетается с наличием прощупываемых уплотнений (тяжей и узелков), то следует обращаться к врачу-неврологу (записаться). Миозиты провоцируются перенесенными инфекционными заболеваниями (например, грипп, ОРВИ, тонзиллит и др.), длительным нахождением в неудобной позе или переохлаждением.
Если боль в икрах возникает периодически или присутствует постоянно, носит характер стреляющих, ноющих или мучительно острых, возникает в определенных точках, усиливается при давлении на эти точки, ослабляется в покое или при наложении теплого компресса на болевую точку, сочетается с наличием прощупываемых уплотнений (тяжей и узелков), то следует обращаться к врачу-неврологу (записаться). Миозиты провоцируются перенесенными инфекционными заболеваниями (например, грипп, ОРВИ, тонзиллит и др.), длительным нахождением в неудобной позе или переохлаждением. Когда у человека развивается посттромботическая болезнь после эпизода тромбоза глубоких вен голени, проявляющаяся быстрой утомляемостью ног, склонностью к отекам, чувством распирания, судорогами по ночам, кольцевидной пигментацией, появлением уплотнений в подкожной клетчатке, врач назначает в первую очередь в обязательном порядке допплерографию сосудов (записаться). После этого для определения степени нарушений кровотока в конечности производят либо радионуклидную флебографию, либо ангиосканирование, либо реовазографию (записаться). Выбор метода для определение степени нарушений кровотока в сосудах конечности определяется техническими возможностями учреждения, и обычно производят только какое-либо одно исследование, а не два или три.
Когда у человека развивается посттромботическая болезнь после эпизода тромбоза глубоких вен голени, проявляющаяся быстрой утомляемостью ног, склонностью к отекам, чувством распирания, судорогами по ночам, кольцевидной пигментацией, появлением уплотнений в подкожной клетчатке, врач назначает в первую очередь в обязательном порядке допплерографию сосудов (записаться). После этого для определения степени нарушений кровотока в конечности производят либо радионуклидную флебографию, либо ангиосканирование, либо реовазографию (записаться). Выбор метода для определение степени нарушений кровотока в сосудах конечности определяется техническими возможностями учреждения, и обычно производят только какое-либо одно исследование, а не два или три.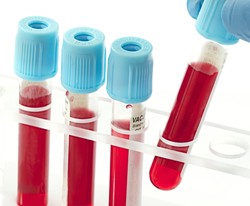 Когда боль в икрах постоянно ощущается, либо возникает эпизодами при физической нагрузке, имеет стреляющий, ноющий, мучительно острый характер, возникает в определенных точках, усиливается при надавливании на данные точки, ослабляется в покое или на фоне теплого компресса, сочетается с уплотнениями под кожей (тяжами и узелками), провоцируется перенесенными инфекционными заболеваниями (например, грипп, ОРВИ, тонзиллит и др.), длительным нахождением в неудобной позе или переохлаждением – врач заподазривает миозит и назначает следующие анализы и обследования:
Когда боль в икрах постоянно ощущается, либо возникает эпизодами при физической нагрузке, имеет стреляющий, ноющий, мучительно острый характер, возникает в определенных точках, усиливается при надавливании на данные точки, ослабляется в покое или на фоне теплого компресса, сочетается с уплотнениями под кожей (тяжами и узелками), провоцируется перенесенными инфекционными заболеваниями (например, грипп, ОРВИ, тонзиллит и др.), длительным нахождением в неудобной позе или переохлаждением – врач заподазривает миозит и назначает следующие анализы и обследования:  Если боль в икрах ног сочетается с болезненными ощущениями и нарушением подвижности голеностопного или коленного сустава, то врач подозревает заболевание этих суставов (артрит, артроз) и назначает следующие анализы и обследования:
Если боль в икрах ног сочетается с болезненными ощущениями и нарушением подвижности голеностопного или коленного сустава, то врач подозревает заболевание этих суставов (артрит, артроз) и назначает следующие анализы и обследования:  Если имеют место множественные или постоянно возникающие фурункулы, то для выяснения причины этого назначают анализ крови на сахар, бактериологический посев мочи, риноскопию (записаться) и фарингоскопию (записаться), рентген пазух носа (записаться), флюорографию (записаться), УЗИ органов брюшной полости (записаться) и почек (записаться). Все эти исследования необходимы для выявления источника инфекции, провоцирующего постоянное возникновение фурункулов.
Если имеют место множественные или постоянно возникающие фурункулы, то для выяснения причины этого назначают анализ крови на сахар, бактериологический посев мочи, риноскопию (записаться) и фарингоскопию (записаться), рентген пазух носа (записаться), флюорографию (записаться), УЗИ органов брюшной полости (записаться) и почек (записаться). Все эти исследования необходимы для выявления источника инфекции, провоцирующего постоянное возникновение фурункулов.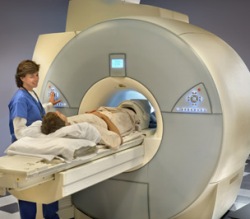 В первую очередь для диагностики корешкового синдрома врач производит неврологическое обследование, выявляет наличие триггерных точек в области позвоночника, а также выясняет, на каких участках имеется ослабление чувствительности, парез или уменьшение тонуса мышц. Данные неврологического обследования, знание триггерных точек, зон сниженной чувствительности, низкого тонуса и парезов мышц позволяют поставить диагноз корешкового синдрома. Для окончательного подтверждения диагноза производят электронейромиографию. Далее, для выявления причины корешкового синдрома сначала назначают либо рентген, либо компьютерную томографию позвоночника, которые позволяют диагностировать искривления позвоночника, остеохондроз, спондилоартроз, спондилолистез, болезнь Бехтерева. Если данные рентгена или компьютерной томографии не позволили выяснить причину корешкового синдрома, то назначается магнитно-резонансная томография, позволяющая диагностировать также межпозвоночную грыжу, опухоли, гематому спинного мозга, менингорадикулит. Если имеется техническая возможность, то можно сразу сделать магнитно-резонансную томографию (записаться) вместо рентгена (записаться) или компьютерной томографии.
В первую очередь для диагностики корешкового синдрома врач производит неврологическое обследование, выявляет наличие триггерных точек в области позвоночника, а также выясняет, на каких участках имеется ослабление чувствительности, парез или уменьшение тонуса мышц. Данные неврологического обследования, знание триггерных точек, зон сниженной чувствительности, низкого тонуса и парезов мышц позволяют поставить диагноз корешкового синдрома. Для окончательного подтверждения диагноза производят электронейромиографию. Далее, для выявления причины корешкового синдрома сначала назначают либо рентген, либо компьютерную томографию позвоночника, которые позволяют диагностировать искривления позвоночника, остеохондроз, спондилоартроз, спондилолистез, болезнь Бехтерева. Если данные рентгена или компьютерной томографии не позволили выяснить причину корешкового синдрома, то назначается магнитно-резонансная томография, позволяющая диагностировать также межпозвоночную грыжу, опухоли, гематому спинного мозга, менингорадикулит. Если имеется техническая возможность, то можно сразу сделать магнитно-резонансную томографию (записаться) вместо рентгена (записаться) или компьютерной томографии.