Если вы ощущаете дискомфорт в ногах при ношении узкой обуви, если в конце рабочего дня ноги сильно болят, устали, необходимо задуматься о том, что же вызвало такие явления. Быть может, у вас началась вальгусная деформация стопы – анатомическая деформация скелета стопы.
Как развивается деформация косточки 
В нормальном состоянии сустав на месте крепления большого пальца окружен эластичной суставной сумкой, которая выполняет функции питания костей, обеспечивает свободу их движения, защищает от деформации и трения. При физиологических изменениях определенного вида полноценность суставной сумки нарушается. Синовиальная жидкость уходит, а соединение косточек претерпевает изменение. Вот так выглядит механизм развития вальгусной деформации стопы. Это состояние, при котором большой палец отходит от общесуставной оси больше, чем на 10 градусов. В таком состоянии сустав превращается в шишку, которая выпирает наружу. Большой палец начинает сближаться со вторым пальцем, а в некоторых случаях «наползает» на него. Прежде всего, это мешает ходьбе, а потом и постановке всего туловища. Косточка болит на ноге возле большого пальца. Изначально боль не сильная и не долгая. После отдыха кость восстанавливается.
Большинство женщин знает о том, что такое боль большого пальца. Но это никак не связано с половой предрасположенностью. Главная причина проблемы с пальцами прозаичная: неудобная обувь, которая способствует перераспределению центра тяжести со всей стопы на суставы. По молодости компенсаторные процессы дают возможность нагружать большой палец ноги с распределенной нагрузкой. Позднее при ослаблении опорно-двигательного аппарата проблема возникает с большим пальцем, деформируя его.
Кроме того, такому артрозу способствуют следующие факторы: наследственность, заболевания аутоиммунного характера, подагра, недостаток в организме витаминов Е и Д, прочее. Если же косточка болит на ноге с боку, то причиной тому может быть нарушенный обмен веществ, а также неполноценная работа мочевыделительной системы.
Очень часто несколько факторов действуют одновременно. Так, женщина, не зная о болезни внутренних органов, долгое время одевает туфли на высоком каблуке. В данной ситуации косточка начинает выпирать еще сильнее, причем быстрее, чем при простом протекании заболевания.
Итак, отвечая на вопрос «почему болит на ноге косточка», можно назвать 2 составляющие: по внешним и внутренним причинам.
Если вы недавно обнаружили, что косточка на ноге болит, то можно помочь. Профессиональные ортопеды рекомендуют сделать следующее:
— снизить боль в косточке посредством профилактических и лечебных ванночек. Уже после первых процедур состояние будет улучшаться. Самый лучший вариант – принять 8-10 ванночек. Кроме того, понадобится курс массажа на стопах. Так удастся улучшить кровообращение в тканях, разгладить образовавшиеся неровности и дефекты кожи. Можно использовать устройства, которые нормализуют положение деформированных суставов.
Бывает так, что косточка на ноге разрастается очень сильно. Простые мероприятия могут быть бессильны. На ногу можно и не стать со временем от сильной боли. В таком случае не обойтись без операции, в ходе которой пальцы возвращаются на нормальное анатомическое положение. Но после хирургического вмешательства пациенту требуется длительный покой. На ногу не стоит становиться. Физические нагрузки после операции противопоказаны, как и ношение тесной обуви. Мало того, после хирургического вмешательства конечность может болеть, появляются отеки. Это говорит о том, что восстанавливается кровоснабжение.
Важно заметить, что оперативное лечение приносит большую пользу, но это не единственно существующий вариант. На сегодняшний день можно обойтись и без операции. Наносятся несколько проколов на коже. Такие операции менее травматичны, но применяются при несущественных смещениях пальца. К современным методам лечения можно отнести лазерную, рентгеновскую терапию.
 Эффективные народные методы лечения
Эффективные народные методы лечения
Если нога болит возле косточки, то мало кто идет сразу к врачу и начинает лечение. Обычно человек не задумывается о том, почему болят ноги. Тут на помощь приходит сама природа со своими полезными рецептами.
Самый лучший вариант – организовать ванночку с соленой морской водой. Минералы, которые содержатся в каменной соли, с йодом с самого начала устраняют болевые ощущения. Йодная сетка также хорошо себя зарекомендовала. Для того чтобы в кости пальца произошли полезные изменения, на нее можно накладывать кашицу из чеснока или лука. Подобного рода аппликации снижают воспалительный процесс, восстанавливают дыхание ткани. Анатомически никаких изменений не произойдет, но боль будет устранена.
Для лечения можно также приготовить компрессы из скипидара, а также нашатырного спирта. Подойдут также продукты медоводства (кашица из сот, прополис, сам мед). Если сильно болят косточки на ногах, то можно на водке настоять одуванчики, добавить немного эфирного масла, смешать со сваренным желтком. Также натертую свеклу смешивают с лимонным соком, распаренными ржаными отрубями.
Нет сомнения в том, что местное лечение принесет положительный результат. Но оно не устранит саму причину заболевания, а значит, не позволит окончательно побороть недуг.
Для того чтобы ноги выглядели стройно, нужно соблюдать максимально простые правила. Например, где бы не находилась девушка, ее ноги должны находиться в комфортной обуви. Чтобы не было проблем с выделительной системой, необходимо контролировать прием пищи. Важно принимать поменьше жирных продуктов, кислых и копченых блюд. Принимайте больше фруктов и зелени. Само собой, нужно отказаться от алкоголя и курения.
С возрастом уместно проводить медосмотры, с использованием современного лабораторного оборудования на предмет подагры, артрозов. Не помешают укрепляющие процедуры, свежий воздух, а также активный образ жизни.
Отметим, что вальгусная деформация стопы – это проблема не редкая, но преодолимая. Если сразу обратить на нее внимание, то нечего опасаться. Следите за Здоровьем ног и они прослужат вам очень и очень долго!
источник
Постоянные дискомфортные ощущения, возникающие в костях ног, требуют срочного обращения к врачу. Симптом может являться проявлением недугов опорно-двигательного аппарата, поражения сосудов, нарушения процессов обмена в организме. Болевой синдром не рекомендуется лечить самостоятельно. Терапию должен назначать врач, в соответствии с причинами, выявленными посредством диагностических исследований.
Ломота, ноющая или острая боль в костях нижних конечностей – распространенное явление у пациентов любой возрастной категории. Дискомфортные ощущения могут свидетельствовать о неправильном образе жизни, наличии травм или быть симптомом опасных заболеваний, среди которых специалисты отмечают сахарный диабет, остеохондроз, артриты, артрозы и другие. При отсутствии лечения эти недуги сопровождаются серьезными осложнениями.
Вызывать боль в костях ног могут патологические процессы или второстепенные причины. Распространенными факторами, влияющими на появление дискомфорта в области нижних конечностей, являются:
- перетренированность при интенсивных занятиях фитнесом, спортом, усиленном физическом труде;
- недостаточное содержание внутри организма необходимых минералов (магния, кальция), витаминов (группы B, D);
- нарушения обмена веществ;
- избыточный вес, ожирение;
- патологии кровеносной системы;
- прием некоторых видов лекарств;
- сидячий образ жизни, постоянное отсутствие подвижности;
- частое нахождение в статичных позах;
- переохлаждение организма;
- часто возникающее переутомление, стрессы;
- пристрастие к спиртным напиткам, курению, наркотикам.
Среди причин, вызывающих дискомфорт, специалисты отмечают наличие у пациента некоторых заболеваний. Спровоцировать боли костей нижних конечностей могут следующие недуги:
- травмы (трещины, вывихи, разрывы и растяжения связок, ушибы, переломы);
- заболевание костей ног воспалительного характера (остеомиелит, артрит, ревматизм, остит);
- остеопороз;
- патологии сосудов (тромбофлебит, варикозное расширение вен, атеросклероз, облитерирующий эндартериит, васкулит);
- сахарный диабет;
- развитие опухолей, которые развиваются из тканей костей или метастазируют в нее;
- заболевания генетической природы (синдром Марфана, остеопетроз, гиперостоз);
- плоскостопие;
- патологии паращитовидных желез, вызывающие нарушение обмена кальция;
- инфекционные заболевания костей;
- отравление свинцом и другими токсическими веществами;
- патологии психики и нервной системы;
- проявление недугов, возникших в других органах (отравления продуктами питания, простудные заболевания).
Верхние и нижние конечности часто болят при физических перегрузках. Ноги, как и позвоночник, испытываю на себе всю тяжесть человеческого тела. Нагрузка увеличивается при наличии лишних килограммов и беременности. Руки страдают от чрезмерного физического труда, ношения слишком тяжелых грузов, переутомления. Одной из причин, почему болят кости ног, становится нарушение процесса кровообращения, развитие варикозного расширения вен, атеросклероза, эндартериита.
Болезненность нижних конечностей обуславливается плоскостопием, бурситом, подагрой, пяточными шпорами. Поражения области бедра возникают при артрозе, остеопорозе. Руки часто болят при патологиях связок, нервных окончаний, мышц. Нарушение кровообращения области верхних конечностей отмечается редко, поэтому при диагностике рекомендуется искать иные причины развития неприятных ощущений.
Некоторые пациенты жалуются на боли костей нижних конечностей, которые не проявляются в состоянии покоя, а образуются при нажатии. Резкие дискомфортные ощущения часто возникают при наличии ушибов, переломов, растяжений, разрывов связок или повреждений кожных покровов. Кости болят, поскольку все ткани организма тесно связаны между собой. Дискомфорт при нажатии может проявляться и при инфекционных процессах, дефиците минералов, витаминов. Причиной часто становятся недуги костного аппарата, заболевание Титце.
Такое состояние характеризуется отсутствием определенного места локализации болевых ощущений. Специалисты называют это явление блуждающим артритом. Обнаруживается недуг преимущественно в пожилом возрасте. Диагноз относят к заболеваниям опорно-двигательного аппарата, поражающим суставы. Боль при артрите сопровождается признаками воспалительных процессов: покраснением кожи и отечностью.
Патология способна как к стремительному, так и к медленному развитию, трансформируясь при этом в полиартрит. Возникновение недуга могут спровоцировать несколько причин: возрастные изменения, инфекции (грибковые, вирусные, бактериальные), переохлаждение, наследственная предрасположенность, дисбаланс гормонов, травмы, заболевания центральной нервной системы. Для купирования блуждающей боли требуется проводить терапию патологии, которая ее вызывает.
Во время вынашивания плода женский организм претерпевает существенные изменения. Период характеризуется расширением таза, набором лишних килограммов, увеличением нагрузки на ноги и скелет. В связи с этими процессами у будущей матери часто болят кости нижних конечностей. Специалисты относят это явление к норме, но женщине надлежит обращаться к врачу. Необходимость консультации доктора заключается в том, что боли могут свидетельствовать о возникновении патологических процессов.
Если ломит кость в ноге преимущественно по ночам, это может свидетельствовать о начальном этапе развития деформирующего остита. При этом дискомфорт ощущается не только в нижних конечностях, но и по всему телу. Заболевание поражает скелет целиком, вызывает сбои в способности его тканей к ремоделированию. Основными симптомами недуга являются боли множественной локализации, деформация костей, неврологические нарушения. Возникновение заболевания обусловлено малоподвижной жизнью, сбоями водно-солевого баланса, истощением стенок органов желудочно-кишечного тракта.
С развитием патологии происходит утрата упругости оболочек кишечника, желудка, нарушается их защитная функция. Разрушение костной ткани происходит при всасывании большого количества солевых компонентов, которые накапливаются и удерживаются внутри организма. При этом недуге кости ноги болят из-за затрагивания нервных окончаний и волокон. Если дискомфорт в нижних конечностях ощущается по ночам, необходимо обязательно обратиться к врачу, поскольку явление может сигнализировать об остите или опухоли злокачественного характера.
Если у пациента болит кость на ноге, врачу необходимо провести дифференциальную диагностику, чтобы исключить патологии, связанные с мышцами. В процессе осмотра ортопед или хирург могут определить следующие заболевания и состояния:
- Травмы костей – сопровождаются повреждениями кожных покровов, образованием гематом, опухолями, хрустом, обнаруживающимся при надавливании пальцем. При переломах образуется кровотечение, конечность приобретает патологическую подвижность. Боль при нарушении целостности кости имеет четкую локализацию, тенденцию к постепенному затиханию.
- Инфекции – проявляются отеками на месте воспаления, ознобом, увеличением температуры тела. Кости ног у пациента болят сильно, ощущения способны нарушать сон и аппетит, ухудшать общее состояние человека.
- Болезни сосудов – вызывают чувство покалывания и онемения нижних конечностей, увеличение выраженности сосудистого рисунка на коже, сухость эпидермиса, отеки, образование язв. Боль резкая или ноющая, появляется при ходьбе.
- Остеохондроз – возникновение болезненности связано со сдавливанием нервных окончаний, которые регулируют работу ног. Недуг может сопровождаться онемением, хромотой, снижением или потерей чувствительности нижних конечностей, уменьшением тонуса мышц. Боль может иметь тупой, ноющий характер, отдавать в стопу. Неприятные ощущения развиваются на фоне физической нагрузки.
- Сахарный диабет – недуг характеризуется изменениями нервных окончаний и мелких сосудов, которые способствуют развитию резкой, острой боли. У пациента наблюдается бледность и сухость кожных покровов, медленное заживление небольших ран, трофические язвы.
- Лейкоз острой формы – представляет собой злокачественную болезнь крови. Для недуга характерна постоянная болезненность в суставах ног, бедренных костях, озноб, увеличение селезенки и лимфоузлов, нарушение аппетита, бледность кожи, возникновение сыпи. Боль тупая, имеет тенденцию к усилению при постукивании по грудине и костям нижних конечностей.
После постановки предположительного диагноза специалисту могут понадобиться дополнительные исследования. С этой целью применяются следующие методы:
- рентгеновские исследования – назначаются при травмах, воспалениях суставов или костей;
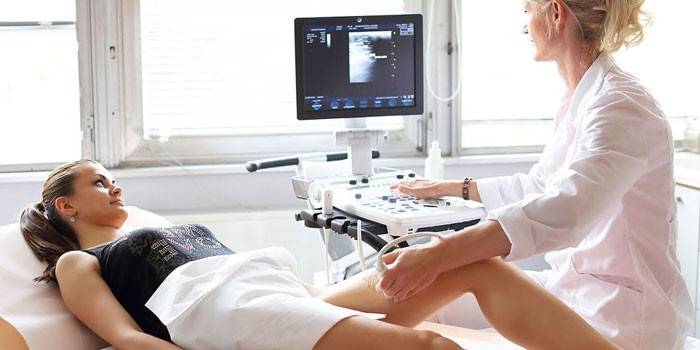
- ультразвуковая диагностика (УЗИ) – обследование состояния сосудов ног с допплерографией;
- магнитно-резонансная и компьютерная томография – при травмах, подозрении на новообразования и сосудистые болезни;
- пункция, биопсия костей ноги, гистологическое исследование;
- анализ крови на определение содержания глюкозы (при сахарном диабете), кальция (патологии паращитовидных желез), С-реактивного белка (при ревматических заболеваниях).
Основу терапии составляют методы, направленные на борьбу с причинами возникновения болезненности в костях ног. Выбор стратегии лечения осуществляется врачом по результатам обследования. Основными являются следующие терапевтические методы:
- Лечение медикаментами – назначение препаратов, устраняющих причину болезненности костей ног. Используются обезболивающие, противовоспалительные средства, хондропротекторы и другие лекарственные группы.
- Диетическое питание, обогащенное минералами и витаминами. Пациенту надлежит употреблять разнообразную, сбалансированную пищу. Алкоголь из рациона следует исключить.
- Массаж – процедуру необходимо проводить только по рекомендации врача, у специалиста, имеющего медицинское образование, в хорошо оборудованном кабинете.
- Наколенники, ортезы, корсеты – специальные приспособления облегчают состояние больного, снижая нагрузки на суставы и кости.
- Лечебная физкультура – назначается комплекс упражнений, который поможет избавиться от болевых ощущений в костях ног. Программа гимнастики зависит от основного недуга.
- Физиотерапия включает:
- электрофорез – введение подкожно лекарств, воздействие электрических импульсов, имеющих определенную частоту;
- криотерапию – применение холодного азота;
- хлоридные и натриевые ванны – помогают справиться с болевым синдромом;
- воздействие лазером – направление лучей на суставы и кости, подвергшиеся поражению.
После определения причины болей в костях нижних конечностей врач назначает медикаментозную терапию. В зависимости от диагноза используются препараты следующих групп:
- Хондропротекторы – лекарства помогают остановить дегенеративные процессы, ускорить обмен веществ, восстановить ткани костей, подвергшиеся повреждениям. Терапия длится не менее 3-х месяцев. Использование медикаментов дает медленный, но стойкий результат.
- Нестероидные противовоспалительные препараты – обезболивают, снимают воспаления, способны усилить действие других средств. Применяются при остеохондрозе, артрозе, травмах.
- Антибиотики и антимикробные лекарства – предназначены для ликвидации очагов инфекции. Используются при сифилитическом поражении, травмах открытого типа, туберкулезе костей, артрите.
- Инсулин, средства, снижающие содержание в крови глюкозы – назначаются при болях, вызванных сахарным диабетом.
- Препараты фосфора, кальция, витамин D – показаны при рахите, остеопорозе, снижении уровня плотности костей.
- Венотоники – предназначены для укрепления сосудистых стенок.
- Цитостатики, препараты химиотерапии – необходимы при обнаружении новообразований злокачественного характера.
- Комплексы из витаминов и минералов – применяются в качестве поддерживающей терапии для восполнения запасов питательных веществ в организме.
Если у пациента болят кости нижних конечностей, подбирать необходимые препараты должен только специалист. Часто назначаются следующие лекарственные средства:
- Хондроксид – обладает противовоспалительным эффектом, способствует регенерации хрящевой ткани, улучшает обменные процессы в ней. Активным веществом таблеток, геля и мази является сульфат хондроитина. Благодаря своему составу Хондроксид тормозит прогрессирование остеоартроза, остеохондроза, снижает болезненность пораженных этими недугами суставов. Таблетки рекомендуется принимать по 2 шт. дважды за день, запивая водой. Курс терапии составляет полгода. Мазь и гель можно наносить на очаг боли на ноге до 3 раз/день. Хондроксид запрещено принимать внутрь детям, при беременности, лактации, гиперчувствительности к веществам состава. Наружное использование препарата не назначается при повреждениях кожи на месте нанесения, непереносимости компонентов. Гель и мазь запрещено применять для терапии детей. Среди побочных действий Хондроксида отмечается диарея, тошнота, аллергия.
- Терафлекс – восстанавливает хрящевую ткань. Лекарство обеспечивает ее защиту от разрушения, вызванного приемом противовоспалительных средств. Медикамент способствует синтезу соединительной ткани, коллагена, гиалуроновой кислоты, протеогликанов. Терафлекс угнетает ферменты, свойства которых разрушают хрящ, обеспечивает необходимый уровень вязкости синовиальной жидкости. Активными веществами лекарства являются гидрохлорид глюкозамина, хондроитин сульфат натрия. Взрослым и детям старше 15 лет рекомендуется первые 3 недели терапии пить по 1 капсуле трижды за день. Затем надлежит уменьшить периодичность до 2 раз/сутки. Употреблять капсулы можно независимо от приемов пищи, необходимо запивать пилюли водой. Запрещено назначать Терафлекс при беременности, тяжелой форме почечной недостаточности, детям до 15 лет, при гиперчувствительности к компонентам состава. Препарат может спровоцировать головные и желудочные боли, запор, диарею, метеоризмы, вызывать сонливость, головокружения.
- Диклофенак – болеутоляющее, противовоспалительное и жаропонижающее средство. Его лекарственные формы предназначены для внутреннего, наружного применения, инъекционного введения. При болях в ногах, вызванных остеохондрозом, остеоартрозом, ревматизмом, артритом, применяются гель или мазь. Если неприятные ощущения имеют высокую интенсивность, врачи могут назначить дополнительно таблетки или раствор для инъекций. Гель необходимо нанести на участок локализации боли, растереть. Для одной процедуры понадобится 2-4 г крема. Наносить гель можно 3-4 раза/день. Мазь следует накладывать на участки воспаления по 2-3 раза/сутки, втирая. Максимальная ежедневная доза – 8 г. Диклофенак запрещено использовать при индивидуальной чувствительности, беременности, кормлении грудью, наличии открытых повреждений кожи, детям до 6 лет. Побочные эффекты при местном наружном применении регистрируются редко. Проявляются они зудом, жжением, покраснениями, высыпаниями на коже.
- Мидокалм – относится к миорелаксантам центрального действия. Препарат способствует уменьшению тонуса мускулатуры скелета. Средство обладает местным обезболивающим эффектом, снижает проводимость импульсов в афферентных нервных волокнах, двигательных нейронах. Мидокалм применяется при остеохондрозе, мышечных спазмах, поражениях сосудов. Каждая таблетка содержит гидрохлорид толперизона по 50 или 150 мг. Медикамент принимают внутрь, желательно после еды. Пилюли рекомендуется употреблять целиком, запивая водой. Взрослым при болях в ногах назначают по 100-150 мг ежесуточно. Указанную дозу необходимо делить на 2-3 приема. Используя Мидокалм при боли в костях, следует учесть, что препарат противопоказан при болезни Паркинсона, повышенной судорожной активности, эпилепсии, острых психозах, печеночной и почечной недостаточности хронической формы, миастении, аллергии на компоненты состава, детям до 1 года. Среди побочных действий в инструкции указаны: головокружения, головная, мышечная боль, нарушения сна, тошнота, повышенная утомляемость и другие симптомы.
Согласно отзывам пациентов, при боли в костях, сосредоточенных в области ног, народные средства помогают уменьшить дискомфортные ощущения. Специалисты советуют использовать домашние препараты в качестве дополнения к физиотерапии, лечению медикаментами. Рекомендуется применять следующие средства:
- При артрите необходимо измельчить яичную скорлупу. Полученный порошок смешайте с натуральным молоком до получения консистенции густой сметаны. Субстанцию используйте, как компресс, нанося на ночь на место локализации боли. Курс лечения составляет 7 дней.
- Облегчить симптомы артроза поможет растирка на основе меда и яблочного уксуса. Ингредиенты нужно смешать в равной пропорции. Настаивайте средство около 3 часов. Полученным препаратом растирайте болезненный участок. Продолжительность лечения составляет 3 недели.
- Для снятия болевого синдрома смешайте соду, кефир и ржаной хлеб в равных пропорциях. Массу накладывайте на пораженные участки тела, как компресс. Держите до исчезновения дискомфорта.
Чтобы не допустить развития боли в костях, необходимо соблюдать определенные правила профилактики. Специалисты рекомендуют следовать нескольким советам:
- Старайтесь не перегревать и не переохлаждать ноги, организм в целом.
- Контролируйте свои физические нагрузки, при занятиях спортом их увеличение нужно осуществлять постепенно.
- Обогащайте рацион питания кальцием, другими минералами и витамином D, старайтесь употреблять здоровую пищу, избегайте алкоголя.
- При наличии излишней массы тела, принимайте меры для ее нормализации.
- Если в костях ног возникает даже незначительный дискомфорт, обращайтесь к врачу для обследования.
источник
Боли в ступне, пятке, своде стопы, пальцах ног могут возникать после длительной ходьбы или бега в неудобной обуви. Если потом в состоянии покоя боли быстро проходят, то повода для беспокойства нет. А вот постоянные болевые ощущения несомненно являются признаком патологии. Только врач – ортопед, хирург, невролог или флеболог – после проведенного обследования сможет выявить причину, определить заболевание и дать ответ на вопросы: что делать, когда болят ступни ног, и как лечить.
Причин возникновения боли в ступнях много. Стопа выполняет ряд важнейших функций, обеспечивающих вертикальное положение тела человека при стоянии и ходьбе: балансировочную, рессорную, толчковую, рефлексогенную. При диагностике заболевания большую роль играет характер боли и ее локализация. Болевой синдром может охватывать всю стопу или какую-то отдельную ее часть.
Дискомфорт в ступнях ног может быть диффузного характера, когда чувствуется разлитая боль по всей стопе. А могут быть локальные болевые ощущения, когда человек конкретно указывает места, где возникает болезненность.
Боли в стопе при ходьбе могут быть связаны с патологиями опорно-двигательного аппарата, заболеваниями нервной или сосудистой систем.
Чаще всего причинами боли в ногах являются:
- особенности строения стопы (наследственные или приобретенные);
- подошвенный фасциит;
- артроз суставов стопы;
- артриты различной этилогии (инфекционный, подагрический, ревматоидный);
- заболевания сосудов;
- неврома Мортона;
- травматические повреждения.
Следует немедленно звонить в скорую, если:
- острая боль не позволяет наступить на ногу;
- присутствуют явные признаки травмы ступни – глубокая рана, сильное кротечение, торчащие отломки костей.
Как можно быстрее обратитесь к хирургу-травматологу, если:
- Развиваются признаки воспаления. Кроме боли в ступне появляется отёк и покраснение, местное, а затем и общее повышение температуры.
- Стопа распухла, кожные покровы бледные и холодные на ощупь.
- Отёчны обе нижние конечности, при этом присутствуют проблемами с дыханием.
- Ощущаются сильные боли в икроножных мышцах и стопах после продолжительного сидения – во время авиаперелёта или переезда в автотранспорте.
- Острая болезненная симптоматика, развивающаяся в спупнях ног без каких-либо причин.
Не откладывайте надолго посещение врача, если:
- ступни болят часто во время или после ходьбы;
- беспокоят постоянные отёки нижних конечностей;
- болевые ощущения в ступнях ног, которые изначально были малозаметны, усиливаются в течение нескольких дней подряд;
- на ногах появились гематомы, вздувшиеся вены, прикосновение к которым вызывает боль.
Индивидуальные особенности анатомического строения стопы являются частой причиной метатарзалгии – болезненности под головками центральных плюсневых костей на подошвенной поверхности стопы. Неприятные ощущения усиливаются при ходьбе, особенно в фазу отталкивания ступни от поверхности.
Это аномальное увеличение высоты арочного свода стопы. Возникает после травм, при некоторых заболеваниях нервно-мышечной системы, может иметь наследственный характер.
Стопа с высоким сводом истытывает усиленное давление на переднюю часть в связи с уменьшенной площадью опоры. Это приводит к увеличению угла наклона плюсневых костей и переразгибанию фаланг пальцев, болям в ступне и быстрой утомляемостью при ходьбе.
При отсутствии лечения развиваются крючкообразные деформации пальцев, артроз межфаланговых суставов, незаживающие подошвенные мозоли-натоптыши.
Несоответствие длины первой и второй плюсневых костей.
Нередко у людей, испытывающих боли в передней части ступни, вторая плюсневая кость имеет большую длину, чем первая. В связи с этим, на более длинный и выступающий вперед второй палец стопы, а также на область под соответствующим плюснефаланговым суставом приходится увеличенная нагрузка по сравнению с другими сегментами стопы.
От постоянного повышенного давления на этом участке ступни образуется жестский роговой слой – гиперкератоз, характеризующийся огрубением, сухостью кожи, омозоленностью, болезненных и кровоточащих трещин.
Так, например, среди артистов балета случаи гиперкератоза и боли в передней части ступни чаще наблюдаются у тех, у кого вторая плюсневая кость длиннее первой, чем у тех, у кого она равна или короче первой плюсневой кости.
Гиперподвижность первого луча стопы.
Является одним из факторов, вызывающих во время бега или ходьбы избыточный прогиб стопы вовнутрь (пронацию) в фазу её отталкивания от опоры. Это приводит к перераспределению нагрузки, увеличению давления на суставы среднего отдела стопы и, как следствие, появлению в этой области мозолей .
Гиперподвижность первого луча является одной из основных причин болезненных ощущений на поверхности ступни под головками центральных плюсневых костей.
Это одна из самых распространенных причин появления боли в ступнях ног. Возникает вследствие слабости мышц голени и стопы, связочного аппарата, костей. Среди факторов, вызывающих плоскостопие, можно назвать:
- наследственную предрасположенность;
- перегрузку стоп, связанную с характером работы;
- уменьшение силы мышц по причине отсуствия регулярных физичеких нагрузок или физиологического старения;
- рост массы тела;
- хождение в узкой, неудобной обуви.
При плоскостопии происходит опущение свода стопы, что приводит к её уплощению и потере амортизирующей функции. Это становится причиной ноющей боли в ступнях, которая ощущается не только при ходьбе или физических нагрузках, но и в состоянии покоя.
Здоровая стопа помогает человеку удерживать равновесие и смягчает движение тела при ходьбе.
Из-за плоскостопия происходят дегенеративные изменения в суставах стопы, что способствует развитию в них остеоартроза.
Нередко возникает вальгусная деформация стопы – формируется выступающая косточка плюснефалангового сустава большого пальца, средние пальцы стопы приобретают молоткообразную форму.
Патологически измененная стопа, не способная правильно функционировать, увеличивает весовые и ударные нагрузки на коленный, голеностопный, тазобедренный суставы, позвоночник. Это способствует скорейшему их износу и, как следствие, развитию артроза суставов, искривления позвоночника, остеохондроза, появлению позвоночных грыж, спондилоартроза.
Плантарный (подошвенный) фасциит сопровождается ощущением боли в пятке или внутренней части ступни. Развивается на фоне воспалительно-дегенеративных изменений плантарной (подошвенной) фасции.
Острые боли возникают по утрам в момент первой нагрузки на ступню, когда человек пытается встать с кровати. В течение дня боль ослабевает.
Подошвенный фасциит развивается в результате частых микронадрывов (растяжения) подошвенной фасции стопы, крепящейся к головкам плюсневых костей и пяточной кости.
Подошвенная фасция поддерживает продольный свод стопы, принимая на себя при вертикальном положении человека давление почти в половину веса его тела. Усиливают риск микротравматизации и хронического воспаления ношение неудобной обуви, быстрый набор веса, физические нагрузки (длительная ходьба, бег).
Если не лечить подошвенный фасциит, боль в ступне может в среднем сохраняться от 6 до 18 месяцев. Затем болевые ощущения ослабевают или совсем прекращаются, но вскоре вновь возвращаются, увеличивая риск серьезных осложнений.
Наибольшая нагрузка на ткани подошвенной фасции приходится в месте прикрепления её к пяточному бугру. В связи с чем, как компенсаторная реакция организма, на поверхности пяточной кости образуются остеофиты. Эти острые костные разрастания называют «пяточной шпорой». Остеофиты травмируюют мягкие ткани и вызывающие сильные боли в задней части ступни и пятке.
Неврома Мортона – доброкачественное локальное утолщение подошвенного межпальцевого нерва ступни, вызванное разрастанием фиброзной ткани на уровне головок плюсневых костей.
Формируется неврома в области третьего межплюсневого промежутка между оснований 3 и 4 пальцев стопы.
Чаще встречается одностороннее поражение нерва, но крайне редко наблюдается и двухстороннее.
Диагностируется неврома Мортона в основном у женщин. Среди основных причин называется чрезмерная нагрузка на передний отдел стопы в следствие использования слишком тесной, сдавливающей пальцы обуви, длительной ходьбы, бега или работы в положении стоя.
Пациенты также описывают чувствительность поверхности ступни, как при ходьбе по гальке, ощущение покалывания, жжения, онемения по обе стороны от межплюсневого промежутка.
Болевые ощущения могут исчезать. Затем, провоцируемые ношением тесной, на тонкой подошве или высоком каблуке обуви, вызывающей компрессию нерва, они появляются снова.
Воспалительный процесс (артрит) в суставах стопы может носить самостоятельный характер или развиваться на фоне сопутствующих инфекционных, метаболических, аутоиммунных заболеваний.
Заболевание с достоверно неустановленной этиологией. Тем не менее, известно, что в этом случае воспалительно-деструктивные изменения развиваются вследствие повреждения синовиальных оболочек периферических суставов образующимися в организме иммунными комплексами.
К специфическим симптомам ревматоидного артрита относятся:
- симметричное воспаление мелких суставов кистей и стоп;
- усиление болевого синдрома в суставах при движении или во время ходьбы;
- возможна миалгия, лихорадка;
- утренняя скованность, боли в ступнях, пальцах ног и рук, постепенно убывающие к вечеру;
- характерная прихрамывающая походка;
- образование ревматоидных узлов.
Больные ревматоидным артритом склонны к образованию больших растянутых полостей во внутренних тканях подошвенной части стопы, покрывающих плюснефаланговые суставы, и выпирающих твердых фибриноидных узлов над костными выступами.
Полости (бурсы) формируются в ступнях обеих ног. Эти образования с мягкотканной оболочкой склонны к накапливанию жидкости, отечности, вызывающей боль и жжение при наступании. Больные при этом описывают свои ощущения как ходьбу по горящим углям. Поверхность ступни над бурсами может быть покрыта тонкими мозолями.
Узлы представляют собой плотные округлые соединительнотканные образования диаметром от нескольких миллиметров до 1,5-2 см, безболезненные. Возникают в местах постоянной травматизации, например на задней части пятки или на суставами пальцев.
Ревматоидные узлы и полости могут быть повреждены при физическом воздействии. Их разрушению, вызванному истончением кожи, способствуют лекарственные препараты, принимаемые при лечении ревматоидного артрита. Присоединение вторичной инфекции на фоне ослабленного иммунитета способствует возникновению очагов воспаления и боли в ступнях ног.
При подагрическом артрите воспалительный процесс инициируется отложением кристаллов уратов в полости сустава. Факторами, провоцирующими патологические изменения суставов стопы, служат пожилой возраст, избыточный вес, тяжелые нагрузки, общее и местное переохлаждение, курение, иммунодефицитные состояния, сахарный диабет, злоупотребление алкоголем.
Когда уровень мочевой кислоты в крови повышается, соли мочевой кислоты откладываются в периферических мягких тканях, формируя подагрические узлы. Чаще всего подагра склонна поражать синовиальную оболочку первого сустава большого пальца. Впрочем, узлы могут образовываться в любых местах, например в ногтевом ложе или других суставах.
Обычно человек просыпается в середине ночи от сильной боли в ступне – отложения кристаллов вызывают острое воспаление. Мягкие ткани выражено отечны и блестят, очень красные и горячие, чувствительны к прикосновению. Постепенно в течение нескольких дней симптомы уменьшаются. Кожа может шелушиться.
Кожа над узлом может перфорироваться, открывая локальные скопления ярких белых кристаллов уратов.
Данное состояние также может провоцировать появление боли в области стопы. Чаще всего повреждение нервов происходит на фоне артрита, нарушенного кровообращения и изменения формы плюсневых костей. Такое состояние могут также провоцировать бурсит и возрастные изменения в организме, для которых характерно уменьшение амортизирующей функции жировой прослойки в области головок плюсневых костей.
Остеопороз – изменение плотности костей, которое возникает из-за метаболических нарушений. Как правило, человек испытывает диффузные боли – то есть, они могут появляться в разных костях скелета, в том числе и нижних конечностях.
Болевые ощущения при остеопорозе постоянные, усиливаются даже при легком надавливании на стопу и минимальных физических нагрузках.
Варикозное расширение вен нижних конечностей – заболевание, причинами которого являются:
- слабость сосудистых оболочек, когда мышечный слой сосудистой стенки не может заставить кровь двигаться вверх;
- несостоятельность венозных клапанов, выражающаяся в неспособности препятствовать движению венозной крови вниз.
Эти факторы приводят к нарушению кровотока в сосудах нижних конечностей, дальнейшему истончению сосудистых стенок и ослаблению венозных клапанов. Под усиливающимся давлением крови постепенно поверхностные вены удлиняются, расширяются, приобретают извилистость и болезненность.
На начальных стадиях сосудистая недостаточность проявляется:
- быстрой усталостью ног;
- чувством тяжести, распирания в ступнях и области голеностопных суставов;
- небольшой отечностью мягких тканей, обычно в области стоп, лодыжек и нижней части голеней;
- появлением сосудистых сеточек и звездочек;
- вздутием подкожных вен, образованием венозных узлов;
- ночными судорогами.
В дальнейшем к перечисленным симптомам присоединяются регулярно возникающие к вечеру и исчезающие к утру отеки. Сначала отеки наблюдаются в области лодыжек и тыла стопы, а затем распространяются на голень. Их повление говорит об уже развившейся хронической венозной недостаточности.
С прогрессированием заболевания появляются боли при ходьбе и в состоянии покоя, судороги в икроножных мышцах, трофические язвы, тромбофлебит. Усиливается болевой синдром, появляется ощущение «ползающих мурашек» и онемения в ступнях. Кожные покровы приобретают бледность, синюшность либо мраморный рисунок, возникают подкожные кровоизлияния.
Болью в ступнях ног проявляются такие сосудистые заболевания, как атеросклероз, облитерирующий эндартериит, болезнь Рейно и прочие, связанные с расстройством кровообращения. Поражаются сосуды нижних отделов конечностей при васкулите и сахарном диабете. Все перечисленные заболевания требуют комплексной терапии под руководством опытного специалиста.
Эритромелалгия или болезнь Митчелла относится к редким вегето-сосудистым
неврозам, сопровождающимся выраженным болевым синдромом.
- у детей и подростков – наследственная форма;
- у людей среднего возраста – вторичная форма, развивающаяся при миопатии, рассеянном склерозе, некоторых болезнях позвоночника, на фоне гипертонии, нарушения обмена веществ, хронических интоксикаций или травм.
Заболевание имеет выраженные синдромы нарушения кровообращения и дистрофических явлений.
Синдром Митчелла характеризуется приступообразным расширением мелких сосудов конечностей, сопровождающимся резкой болью, гиперемией и отеком кожных покровов ступней ног.
Нередко при осмотре больного выявляются также и трофические нарушения – язвы, гиперкератоз, трещины.
Продолжительность приступов – от нескольких минут до нескольких дней. Причиной может послужить стресс, физическое напряжение, бессонница, употребление алкогольных или кофеинсодержащих напитков, перегрев или сдавление ступней тесной обувью.
Интенсивность боли снижается при слегка приподнятом положении конечности и при ее охлаждении. Для больных эритромелалгией типично купирование боли путем опускания пораженных ступней ног в холодную воду.
Течение болезни Митчелла хроническое, рецидивирующее, с прогрессированием. Однако, прогноз для жизни при вторичной форме благоприятный, но во многом зависит от лечения основного заболевания.
Врачу для постановки диагноза и лечения при боли в ступне необходимо собрать анамнез и провести ряд исследований.
В первую очередь специалист осмотрит и пропальпирует болезненую область, отмечая наличие припухлостей, воспаления, гематом, локальных изменений цвета или чувствительности кожи.
С помощью рентгеновских снимков выявляется деформация плюснефаланговых и межфаланговых суставов пальцев стопы, структура костей, углы между сочленяющимися сегментами, степень дегенеративно-дистрофических изменений.
При МРТ можно установить соотношение костей с сухожилиями мышц, определить состояние связок стопы и подошвенной фасции, толщину подкожно-жировой клетчатки ступни.
С помощью УЗИ артерий и вен нижних конечностей определяют заболевания сосудов, а также состояние подошвенной фасции.
При педографии можно определить картину распределения нагрузки по стопе, выявить наиболее нагружаемые участки и определить степень их перегрузки.
При лабораторных исследованиях крови для диагности ревматоидного артрита определяются: СОЭ, концентрация С-реактивного белка, ревматический фактор; для диагностики подагры – уровень содержания мочевой кислоты.
При хронической боли в ступне недостаточно купировать болевой синдром – необходимо устранить его истинные причины. В противном случае основное заболевание будет прогрессировать, что приведет к необратимым структурным изменениям в стопе, нарушениям биомеханики ходьбы, хромоте.
Основная концепция при лечении и реабилитации – коррекция биомеханических нарушений, которые ведут к функциональной перегрузке стоп, восстановление анатомически правильной формы стопы и повышение ее устойчивости к нагрузкам в движении и стоя.
В домашних условиях для устранения боли можно воспользоваться народными методами, чтобы унять боль в ступне. Лечение настоями и отварами не избавит от причины патологии, но облегчит неприятные симптомы.
- Расслабляющие ванночки для ног .
Приготовить их можно на основе отвара листьев липового цвета, мяты, крапивы и подорожника, взятых в равных пропорциях. После приготовления отвар выливают в таз с водой, где держат ступни ног около 15 минут. - Компрессы из картофеля .
Сырые клубни картофеля натирают на мелкой терке, наносят на марлю, обматывают больное место, сверху укутывают теплым шарфом. Делают такие компрессы через день. Отварную в кожуре картошку толкут и прикладывают, укутав сверху целлофаном и теплой тканью.
Приобретите в аптеке пихтовое масло и используйте его при массаже стоп. Разминайте ступни и пальцы ног, втирая пихтовое масло в кожу. Затем наденьте теплые носки. Такой способ облегчения боли в ступнях ног подойдет для детей и взрослых, а также для беременных женщин.
Кроме того, в периоды обострения боли рекомендуется снизить физическую активность и побольше находиться в горизонтальном положении, чтобы ноги и мышцы «отдыхали». Также следует отказаться от ношения обуви на высоком каблуке.
При болях в стопах немаловажным является питание больного. В его рационе должны преобладать сырые овощи и фрукты, а также продукты питания, богатые микроэлементами и витаминами. Можно начать прием витаминных комплексов, но это следует делать только после консультации с врачом.
В первую очередь лечение начинают с замены обуви на более удобную, мягкую, свободную и не вызывающую перегрузки передних отделов стопы. Пациенту рекомендуется избегать длительного нахождения в положении стоя и продолжительной ходьбы.
- Прием препаратов.
Нестероидные противоспалительные средства (Ибупрофен, Нимесулид, Мелоксикам), используемые перорально и местно (в виде мазей и гелей), облегчают боль, снимают воспаление и отеки. Однако применять их нужно строго по назначению врача, не использовать длительное время из-за большого количества побочных эффектов.
При показаниях производятся инъекции анестетиков, кортикостероидов (лечебные блокады) в места воспаления – межпальцевые промежутки стопы или области пораженных суставов.
При артрите и артрозе суставов стопы инфекционной природы проводится курс лечения антибиотиками, после купирования острого периода назначаются хондропротекторы.
Лечение ревматоидного артрита требует комплексного подхода, когда доктор, подбирая наиболее эффективные лекарственные средства, составляет индивидуальную лечебную программу.
При сосудистых патологиях необходим прием флеботропных препаратов, тонизирующих и укрепляющих венозную стенку. Рекомендуется также ношение компрессионного трикотажа.
Применяются различные методики физиолечениея – магнитотерапия, фонофорез, электрофорез, амплипульстерапия, парафин, озокерит.
Обязательной является лечебная гимнастика, направленная на улучшение кровоснабжения, увеличение амплитуды разгибания в плюснефаланговых суставах, укрепление мышц-сгибателей стопы для увеличения ее опороспособности.
Прорабатываются также икроножные мышцы, потому что их гипертонус вызывает перераспределение нагрузки в структурах стопы, перегружая ее передний отдел. При регулярных занятиях – это эффективный способ уменьшить болевые ощущения в ступнях.
Ношение индивидуальных ортопедических стелек (ортезов).
При плоскостопии и опускании плюсневых костей делают стельку с выкладкой под дистальными отделами плюсневых костей. При избыточной пронации – стелечный ортез, который ограничивает пронацию. При полой стопе – полноконтактный стелечный ортез с выкладкой продольного свода. Их изготавливают по слепку специально для каждого пациента.
Важно, чтобы стельки были полноконтактными, то есть прилегали при наступании по всей подошвенной площади. Только в этом случае они будут восстанавливать нормальную высоту продольного свода стопы, благодаря чему натяжение подошвенной фасции уменьшится, а значит – уйдет боль. Ее выраженность снижается уже в первые недели постоянного ношения стелек.
При невроме Мортона использование специальных антипронаторных стелек помогает снизить боль в 50% случаев.
В случае безуспешности консервативного лечения имеются показания к хирургическому вмешательству.
Если заболевания приводят к выраженным структурным изменениям стопы, проводится эндопротезирование плюснефаланговых суставов или артропластика. Делают хирургическую коррекцию деформированных пальцев, синовэктомию, релиз сухожилий и нервов.
При плантарном фасциите при неэффективности консервативной терапии часть подошвенной фасции иссекают. Её натяжение ослабляется, и это уменьшает боль в ступне.
Неврома Мортона может быть иссечена через межпальцевый разрез, что дает хороший косметический эффект.
В качестве альтернативы для освобождения невромы от компрессии и травматизации может быть рассечена межплюсневая связка через дорсальный или плантарный разрез. В некоторых случаях осуществляют микрохирургическое снижение компрессии нерва путем рассечения фиброзных тканей вокруг нерва, освобождая его от сдавления периневральным фиброзом.
При варикозной болезни нижних кончностей, если вены расширены незначительно, параллельно с медикаментозным лечением проводится склерозирование или лазерная коагуляция. Большие сосуды с узлами, возможно, придется удалить – провести «флебоэктомию».
Для профилактики появления болей в ступнях ног врачи рекомендуют:
- заниматься плаванием, кататься на велосипеде, больше ходить пешком;
- перед нагрузкой на стопу делать разминку;
- использовать ортопедические стельки при занятиях спортом для постановки стопы в правильное положение и смягчения ударных нагрузок;
- ходить босиком по песку, траве;
- следить, чтобы обувь была удобной и по размеру.
источник
Многие люди задаются вопросом, когда болят кости стопы ног: почему возникает данный симптом? Болеть ступня, особенно, ее кости, может по разным причинам: начиная от травмы кости, заканчивая патологиями костной ткани. Разберем подробнее каждую из причин.
К основным причинам, которые вызывают боль в костях конечности, можно отнести: перелом и вывих плюсневой кости, вальгус головки плюсневой кости, пяточная шпора на кости, артрит костей стопы.
Если имела место травма, боль в верхней части стопы может указывать на перелом или вывих плюсневых костей (кости). Не редко перелом плюсневых костей охватывает и клиновидный отдел.
Получить перелом кости плюсны можно при ДТП, падении с высоты, падении тяжелого предмета на конечность, а также при остеопорозе, когда кость значительно ослаблена и очень хрупкая. Кроме травматического вида травмы существует и усталостный перелом, который происходит в результате интенсивных и продолжительных нагрузок на конечность.
Симптомы травмы плюсневой кости довольно выражены. Так, сразу после травмирования начинает болеть кость стопы, при чем боль распространяется полностью на всю поверхность ступни. Усиление боли наблюдается при нагрузке. Совместно с таким симптомом можно наблюдать отечность, а также гематому, которая при несвоевременной попытке устранения может распространиться на большую область стопы. Боль и отек вызывают ограничение подвижности конечности.
И перелом, и вывих плюсневой кости можно диагностировать лишь на основании полученного снимка рентгена. Облучение проводят в боковой и прямой проекциях. Если врач сомневается в точности поставленного диагноза, рентген проводят повторно через 2 недели. Особенно это необходимо при усталостном переломе, когда еще не произошло срастание кости. Также врач может назначить КТ и МРТ.
Если имеет место перелом кости, первая помощь заключается в ограничении любых нагрузок и подвижности поврежденной конечности. Чтобы устранить боль и отек, а также гематому, необходимо приложить холод к поврежденному месту. Целесообразно проводить данную процедуру лишь на протяжении первых двух суток после получения перелома. Также для уменьшения отека и ограничения подвижности стопы ее необходимо забинтовать эластичным бинтом, но не сильно туго.
По прибытии в лечебное учреждение врач осматривает поврежденную стопу и, если имеется смещение отломков, производит их сопоставление, после чего накладывает гипс. Травма без смещения не требует наложения гипса. В этом случае будет достаточно избегать наступания на стопу, применяя костыли для ходьбы.
Если говорить о вывихе плюсневых костей стопы, данная травма происходит очень редко. Различают полный и неполный вывих. В первом случае происходит смещение всех костей плюсны, а во втором – отдельной кости данного отдела стопы. Кроме боли в плюсневых костях наблюдается их деформация, укорочение стопы и ее расширение в носовой части.
При вывихе плюсневых костей стопы лечение состоит в их вправлении, а также в наложении гипсовой повязки вплоть до коленного отдела. Гипс снимают через 8 недель, после чего лечащий врач назначает проведение физиотерапии и лечебной физкультуры.
Вальгусная постановка стопы – болезнь, при которой происходит деформация первого пальца в области плюснефалангового сустава и его отклонение в сторону соседних пальцев. Основная причина данного явления – недостаточность соединительной ткани. Также вальгус может возникать при систематическом хождении в неудобной обуви, включая модели на каблуках, а также при имеющихся врожденных деформациях ступни.
При таком заболевании возникает боль в зоне первого пальца и в плюсневых костях стопы, которая может усиливаться во время нагрузки и ходьбы. В состоянии покоя, как правило, боль исчезает. В результате сдвига первого пальца на соседние пальцы, выступает косточка у его основания. Нога при этом выглядит распластанной. Может даже образоваться отечность в области плюснефалангового сустава.
Диагностировать воспаление в данной области можно на основании результатов рентгена. Также учитывают выраженность артрозных изменений. Артроз в том случае выражается в сужении щели сустава, деформации площадки и краевых разрастаниях. Некоторые случаи требуют проведения МРТ и КТ.
К сожалению, устранить воспаление безоперационным методом невозможно. Но, если обнаружить заболевание на ранней стадии, можно попробовать консервативное лечение. Лечебный комплекс в этом случае состоит в приеме средств, устраняющих боль и влияющих на прогрессию болезни. Так, чтобы уменьшить боль, рекомендован прием противовоспалительных и согревающих мазей.
Немедикаментозными методами лечения считаются:
Если консервативное лечение неэффективно, назначают операцию, которая может проводиться на мягких тканях или на самой кости. Не редко проводят и комбинированную операцию, затрагивая и кости, и мягкие ткани.
Операция на мягких тканях эффективна лишь в том случае, если болезнь протекает на начальном этапе. Основной целью такого вмешательства считается восстановление равномерности тяги отводящей и приводящей мышц.
Пяточная шпора – болезнь, которая сопровождается болями в нижней области пятки, вызванными дегенеративным изменением в подошвенной фасции. Боль возникает вследствие травматизации мягких тканей, которые окружают кость пятки, и костного разрастания на ней. Причинами возникновения заболевания считаются постоянные нагрузки на стопу, лишний вес, артрит, подагра и плоскостопие.
Самый первый симптом, который возникает на начальном этапе развития заболевания – боль в нижнем отделе пятки (на подошве), которая усиливается при попытке ходьбы, а также по утрам, когда человек встает с кровати. Иными словами, — стартовая боль, которая с расхождением человека исчезает, но вечером возникает с новой силой.
Боль является причиной изменения походки, ведь происходит перенос центра тяжести с пятки на переднюю часть стопы. Довольно часто это приводит к поперечному плоскостопию. Визуальные изменения при заболевании отсутствуют.
Чтобы поставить окончательный диагноз, врач проводит следующую диагностику:
- личный опрос, в ходе которого изучают все жалобы больного;
- рентген предполагаемого места образования шпоры;
- проведение мер, направленных на выяснение либо опровержение присутствия иного заболевания, которое может сопровождаться болью в пятке.
Лечиться от пяточной шпоры необходимо комплексно, применяя как физиотерапию, так и специальные приспособления для разгрузки пятки. Физиотерапия необходима для того, чтобы избавиться от воспалительного процесса и размягчить шпору. Также необходимо лечение кортикостероидами, которые вводят местно. Если же все вышеперечисленные методы не приносят желаемого выздоровления, необходима операция, в ходе которой удаляют костный нарост.
Данное заболевание – следствие потери массы кости, что сопровождается ее истончением. При поражении остеопорозом стопы, она теряет свою плотную структуру, что может привести к перелому костей. Причины следующие:
- развитие остеопороза вследствие возрастных изменений в организме;
- при недостаточном содержании кальция в организме;
- при злоупотреблении алкоголем и курением;
- после травмы конечности;
- как следствие лишнего веса;
- если человек ведет сидячий образ жизни.
Заболевание в области стопы начинает развиваться без явных симптомов. При этом заподозрить недуг удается уже на второй или даже на третьей стадии. Первым симптомом выступает пронизывающая боль, которая усиливается с каждым днем. Ее усиление происходит в момент движения стопы, а на последних стадиях – и в состоянии покоя.
Постановка диагноза основана на результатах анализов, рентгенограммы, денситометрии. Только после проведения данной диагностики врач назначает лечение. Так, при запущенной стадии недуга и нестерпимой боли необходимо лечение с применением анальгетиков. Чтобы уменьшить риск получения травмы, включая перелом, не рекомендовано нагружать ступни во время процесса лечения. Также рекомендован прием препаратов с содержанием кальция и витамина D и потребление продуктов, в которых данные витамины содержатся в достаточном объеме.
Кроме медикаментов показана восстановительная гимнастика, физиотерапия (применение прогреваний и электростимуляции). Данные процедуры разрешены лишь в стадию ремиссии и назначаются строго лечащим врачом по его усмотрению.
Для этого необходо ограничивать ношение неудобной обуви (и обуви на каблуках), а перед выполнением упражнением стопы необходимо размять. Занятия спортом должны проводиться в специальной обуви, которую менять рекомендовано каждые 6 месяцев. Необходимо давать стопам отдых, особенно, если профессия человека связана с длительным стоянием или ходьбой. Нужно заниматься активный спорт: бег, плаванье, велоспорт, лыжи, а также ходьбой по неровной поверхности.
И, конечно же, чтобы предотвратить травмирование костей стопы, необходимо быть аккуратным в любой жизненной ситуации.
Самолечение может быть не только неэффективным, но и опасным.
Для лечения артрита используются обезболивающие и антисептические препараты.
Сначала можно посетить своего лечащего врача-терапевта, чтобы он дал направление к специалисту.
- Если боль локализуется в области пальцев, то она может быть связана с врастанием ногтя.
- Примочки, приготовленные из поваренной соли, уксуса и оливкового масла.
- При воспалительных изменениях суставов и тканей, когда сильно болят ступни ног, лечение осуществляется с помощью противовоспалительных препаратов. При остеопорозе врачи назначают гормональные средства, витамины, препараты кальция.
– прямое следствие хронического или запущенного подошвенного фасциита. Это одно из самых распространенных заболеваний. В подавляющем большинстве случаев пациент испытывает боль в ступне около пятки.
- Лечение при заболеваниях крови, например, при лейкозе, чаще основано на экспериментальной медицине. Для примера, Интерферон альфа – инновация в лечение рака крови, позволяет продлить жизнь. Ранние стадии заболеваний крови имеют положительный прогноз при лечении химиотерапией.
- поражении соседних анатомических структур;
- Состояние, когда ломит кости и все тело от этого ноет, знакомо практически каждому. В большинстве случае люди считают, что это происходит из-за физических перенапряжений. Но причины болей могут иметь и более серьезный характер. Давайте узнаем, почему болят кости.
Лечение подагры предполагает снижение уровня мочевой кислоты в организме, определённую диету и физические нагрузки.
В каждом конкретном случае показано определённое лечение. Перечислим несколько случаев.
Остеомиелит – это гнойное воспаление костей из-за попадания туда инфекции. Данное заболевание характеризуется резкими болями в ноге, повышением температуры тела и общим ухудшением состояния человека.
Каковы бы не были причины, если болит ступня, лучше всего пройти комплексное обследование. А чтобы избежать этой проблемы, достаточно вести здоровый образ жизни и не перетруждать ноги. Ежедневно употребляйте продукты, богатые кальцием, ешьте больше свежих фруктов и овощей, носите удобную обувь, делайте зарядку, отдыхайте после физической работы – и боль в ступне вас никогда не побеспокоит.
Однако вне зависимости от причины боли, первоочередная мера – обеспечение щадящего режима для пораженной конечности. Пациенту предписывается покой с минимальной физической активностью.В некоторых случаях снять боли в ступнях ног могут народные средства. Однако прежде чем браться за их применение, лучше проконсультироваться со специалистами.
– доброкачественное разрастание нервной ткани. Чаще всего бывает только на одной конечности, а боль локализуется в области между 3-м и 4-м пальцем. Если носить обувь с узким носком, могут возникать покалывания и жжение. Не сомневайтесь – когда беспокоит боль в ступне возле пальцев, это неврома.
От боли в ступнях ног страдает большое количество людей разных возрастов. Однако не все относятся к этой проблеме достаточно серьезно. А нужно, спросите вы? Конечно. Ведь причиной боли могут быть не только ортопедические, но и сложные неврологические патологии. Рассмотрим более подробно, почему она возникает, и как избавиться от неприятных ощущений.
Инфекционные заболевания нуждаются в комбинированной терапии. Обязательно назначаются противовоспалительные препараты, антибиотики. Эффективны физиопроцедуры и умеренная нагрузка. На время лечения пораженная конечность должна быть в полном покое, иногда для этого используют фиксатор.
возникновении пяточной шпоры;
Вы много ходили или стояли целый день? Тогда вечером не задавайте себе вопрос, почему болят кости на ногах. Во время стояния и ходьбы на них действует вся масса человека. С такими повышенными нагрузками справиться нелегко и под вечер кости могут немного побаливать.
- Чтобы стопа никогда не болела и не опухала, просто следуйте некоторым рекомендациям:
- Травмы требуют медицинского вмешательства, ведь если положение не исправит специалист, то стопа может функционировать неправильно или вовсе потерять свою подвижность.
- Лигаментит или лигаментоз – это воспаление связок, связанное с травмами или инфекциями.
- Боль – это всегда неприятно, неважно в каком место она локализуется. И это сигнал организма о том, что что-то не в порядке. А из-за чего может болеть нога в области стопы? Что делать в таком случае?
- Растирание пихтовым маслом;
– изменение плотности костей, которое возникает из-за метаболических нарушений. Как правило, человек испытывает диффузные боли – то есть, они могут появляться в разных местах нижней конечности. Болевые ощущения усиливаются, если надавить на стопу пальцем.
Ступня – одна из самых важных подсистем скелета человека, так как благодаря ей, мы можем ходить, опираясь на обе ноги. Поэтому она ежедневно подвергается сильным нагрузкам, в результате которых часто страдает. Структура ступни состоит из более чем 10 суставов и включает в себя более 15 костей. Стоит хоть одному элементу в этой сложной системе дать сбой, начинаются проблемы.
Домашняя помощь и лечение народными средствами эффективно и целесообразно только при неопасных состояниях, например, когда кости рук и ног болят от усталости или ушиба. Здесь полезно делать ванночки на основе отваров ромашки и коры дуба. Усталость в конечностях хорошо снимает массаж стоп и рук, прохладная ванна для ног. При наличии отечности нижних конечностей на фоне болезненности надо создать условия для оттока крови от стоп: сделать возвышенность и положить ноги. Ломота и боль в ногах пройдут быстро.
появлении сосудистых нарушений.
- Скелет нижних конечностей может болеть при:Следите за тем, чтобы нагрузка на стопы была умеренной. Избегайте перенапряжений.
- Лечение фасциита может быть консервативным или хирургическом. В первом случае больному назначаются определённые упражнения, направленные на растяжение пяточного сухожилия. Кроме того, её нередко фиксируют в определённом положении. Выздоровление может занять целый год. А если никакие меры не помогают, то показано хирургическое вмешательство.Подагра – болезнь, при которой из-за нарушений обмена веществ в суставах откладывается мочевая кислота. Боль резкая и сильная, она усиливается даже от прикосновения. Также наблюдается отёк и повышение температуры тела в области поражённого сустава.
- Если болят стопы ног, то это обусловлено какой-то причиной. Перечислим самые распространённые:Мазь из свиного жира, конского каштана и камфорного масла;
- – воспаление суставов, которое имеет множество разновидностей и форм.Плоскостопие
- По мнению врачей, чаще всего боль в ступне возникает из-за ношения неудобной обуви. Платформы, высокие каблуки, узкие носы, плоская подошва – все это может привести к деформации скелета ноги и вызвать неприятные ощущения. Если сюда еще прибавить повышенную нагрузку на нижние конечности и лишний вес, боль появится стопроцентно. Продолжительный постельный режим тоже может стать причиной истощения мышечной ткани и костей.Эффективно действует для снятия болей такое средство как Лошадиный гель на основе камфоры и ментола. Его охлаждающий эффект снимает боль, а последующее разогревание уменьшает воспаление. Важное условие: применять гель длительно, не менее месяца при значительных болях.
- Боли в костях таза часто возникают в результате слишком интенсивных физических тренировок, инфекций и болезней системы крови. Вы беременны и не знаете, почему болят тазовые кости? Все очень просто. Это связано с тем, что матка с плодом значительно увеличивается в весе и размерах. Из-за этого, кости таза испытывают повышенные нагрузки. Иногда неприятные ощущения в больших тазовых костях связаны с нехваткой кальция в организме женщины.остеопорозе;
- Будьте аккуратнее, избегайте травм и повреждений.Пяточную шпору устраняют с помощью массажа и ношения специальных стелек, которые равномерно распределяют нагрузку на ногу. Кроме того, врач может назначить медикаментозные препараты. Показаны нестероидные противовоспалительные средства (например, «Мовалис» или «Диклофенак»). Иногда помогают гормоны-кортикостероиды («Дипроспан»). Ещё один метод лечения – это ударно-волновая терапия. В особо тяжёлых случаях требуется операция.
- Артрит – болезнь аутоиммунного характера, поражающая мелкие суставы. Боли усиливаются при отсутствии движения суставов, кроме того, отмечается скованность, движения становятся ограниченными.Подошвенный фасциит. Это заболевание возникает вследствие воспаления подошвенной фасции, которая представляет собой часть соединительной ткани стопы, идущую от пяточной части до самых пальцев. Если связки подошвенной фасции чрезмерно растягиваются и повреждаются (из-за больших нагрузок или лишнего веса), то возникают болевые ощущения. Особенно болят стопы ног после сна, когда они ещё не разработаны. Человеку трудно ходить и даже стоять. При отсутствии необходимых мер фасциит может перерасти в пяточную шпору.
- Растирание спиртовой настойкой на основе кедровых орешков, сабельника болотного и сирени;Облитерирующий атеросклероз
– является следствием ношения неудобной обуви, которая приводит к деформации стопы. Чаще всего эта патология возникает у людей, склонных к полноте. Как правило, ступни ног болят при ходьбе, так как на них действует колоссальная нагрузка.
Все вышеперечисленные проблемы относят к ортопедическим патологиям. Гораздо сложнее и коварнее действуют ревматологические или неврологические заболевания. Некоторые из них связаны с другими системами организма, например, сердечно-сосудистой. В таком случае, методы лечения будут совершенно другими.Но как определить, почему болят ступни ног? Для этого необходимо установить характер и локализацию болевых ощущений.
Осуществление профилактики возникновения болей в костях рук и ног сводится к соблюдению несложных правил:
В основном боли в запястье появляются только на тренировках и если человек сломал кисть. У вас нет травмы? Тогда почему болят кости рук? Неприятные ощущения могут быть связаны с ревматоидным или подагрическим артритом, различными воспалительными процессами в суставах и остеоартрозом.
- Берегите себя от инфекций.
- Лечение бурсита подразумевает обеспечение стопе покоя. Накладываются бандажные повязки, иногда помогает массаж. Также врач может назначать противовоспалительные и обезболивающие средства.
- Подошвенные бородавки тоже могут вызывать неприятные ощущения при ходьбе.
- Пяточная шпора – это вырост из костной ткани в области прикрепления сухожилий. Этот нарост сильно мешает ходить и причиняет человеку боль при нагрузке на пятку. Причинами пяточной шпоры могут быть: растяжение сухожилий, трава пяточной кости, избыточная масса тела, нагрузки или плоскостопие. Такое состояние является одной из форм подошвенного фасциита и требует лечения.
- Ванночки с настойкой полыни;
- – заболевание сосудов нижних конечностей. Чаще всего с ним сталкиваются курильщики, потому что никотин провоцирует и усугубляет процесс. К примеру, сначала у человека появляются боли в ступне левой ноги. Пальцы и стопа немеют, и больной перестает их ощущать. Если ничего не предпринять, симптомы появляются на другой ноге. Это коварное заболевание, которое в запущенном виде может стать причиной ампутации конечностей.
- Недостаточность связочно-мышечного аппарата
- Болевой синдром в области стопы нередко испытывают спортсмены, вынужденные подвергать ноги большим нагрузкам. Кроме этого, когда болят ступни ног, причина может быть в следующих заболеваниях:
Ношение удобной и качественной обуви.
Кости предплечья в большинстве случаев болят из-за остеомиелита. А вот в плечевой кости возникают неприятные ощущения при поражении сухожилий в области плеча, а также связок или сумки плечевого сустава.
болезни паращитовидных желез.
- Любые раны на стопах обрабатывайте антисептиками. Носите только удобную обувь.
- Неврома лечится консервативными методами: ношение свободной обуви, применение противовоспалительных средств. Если меры бесполезны, то опухоль иссекают хирургическим путём.
- Если же у ребёнка болят стопы ног, то это может быть связано с интенсивным ростом. Такое явление нормально и не требует лечения.
- Если болит нога на сгибе стопы, то причиной этого могут быть некоторые травматические повреждения. Наиболее распространённые из них: подтаранный вывих, вывих сустава Шопара или сустава Лисфранка или же вывих голеностопа. Больной будет жаловаться на то, что нога опухла и болит, она может увеличиться в размерах, при ходьбе возникают неприятные ощущения, которые притупляются, но остаются и при спокойном состоянии. Если возникает резкая боль, то, вероятно, имеет место быть перелом, разрыв связок или трещина кости.
- Солевые ванночки (100 г соли на литр воды);
- Как правило, болевые ощущения в нижних конечностях возникают после длительной физической активности, и стоит отдохнуть пару часов, как все проходит.
- . Об этой патологии свидетельствует разлитая боль в ступне в середине или во всей конечности. Случается при беременности, длительном отсутствии движений в конечности, слишком быстром наборе веса.
- Подошвенный фасциит
- Слежение за собственным весом.
- Визуальный осмотр не позволяет установить диагноз в таких случаях. Требуется тщательное обследование, в частности, рентгенография. Она позволит определить структуру кости и выявить патологии. Дополнительно может быть назначена МРТ, если ситуация сложная или неоднозначная, назначается томография. Обязательно сдавать кровь на общий анализ и биохимию, особенно при подозрении на инфекционное поражение.
- У больного могут отмечаться не только неприятные ощущения в ногах, но и бледностью кожных покровов, перемежающейся хромотой и чувством «ползания мурашек».
- Питайтесь правильно и разнообразно.
- Мозоли заживают сами, иногда требуется обработка антисептиками (если на месте мозоли образовалась рана).
- Причиной неприятных ощущений может быть доброкачественная опухоль нервной ткани в области подошвы стопы – неврома. Если она начинает разрастаться, то возникают покалывания, которые усиливаются и перерастают в боль.
- Мозоль. Да, он может быть настолько большим и болезненным, что боль будет распространяться на всю стопу.
Холодные компрессы;Но если долго и сильно болят ноги ступни, что делать в таком случае? Однозначно стоит обратиться в специалисту, который проведет наружный осмотр и сделает рентгенографию. Если травматолог не в силах решить проблему, стоит обратиться к ревматологу или невропатологу.
- – воспалительное заболевание плантарной фасции – соединительной ткани, которая тянется от пятки до плюсневой кости. Характерным симптомом этой патологии является то, что чаще всего ступни ног болят по утрам. Болевые ощущения локализуются в области пятки.
- Употребление кальция, исключение солей по максимуму.
- В качестве временной помощи используются согревающие мази: Диклофенак, Фастум, Финалгон. Купировать болевые состояния помогают препараты группы НВПС или обезболивающие: Кетонал, Кеторол. На основе этих же лекарств существуют крема и гели, способные облегчить состояние и устранять незначительные воспаления.
- Вы не занимаетесь спортом и в основном ведете сидячий образ жизни? Тогда почему у вас болят кости ног ниже колена? Ночные боли такого характера весьма характерны для венерического заболевания сифилис, болезни Осгуд-Шлаттера, сосудистых и различных нервных расстройств.
- Следите за своим здоровьем.
- При плоскостопии требуется ношение специальной ортопедической обуви, а также определённая гимнастика.
- Бурсит – это воспаление околосуставной сумки, сопровождающееся болезненностью и отёком.
- Плоскостопие. При таком заболевании свод стопы опускается, и она утрачивает свою амортизационную функцию. Поэтому нагрузка на сухожилия, связки и прочие ткани сильно возрастает, из-за чего возникают неприятные болезненные ощущения. Наиболее распространённые причины плоскостопия – это лишний вес, рахит, нагрузки или неправильная обувь.
- Компресс с натертым хреном и сырым картофелем;
- После выявления причины боли в ступне ноги, назначается лечение. Оно зависит от характера и стадии заболевания. В случае плоскостопия врачи назначают ортопедическую обувь или специальные стельки, которые подкладываются в обычную. Защемление нервов лечится физкультурой или мануальной терапией. При вросшем ногте, нарушении кровоснабжения, прогрессирующих невриномах проводится хирургическое вмешательство.
– возрастное биохимическое изменение костного состава и связок. Эта патология может привести к ревматоидному артриту или бурситу. Характеризуется нарушением функционирования стопы и сильными болевыми ощущениями.
- Пяточная шпора
- Умеренная нагрузка при физических занятиях.
- Но для полномасштабного лечения при болях костей рук и ног необходима консультация врача и установление точного диагноза. Так, при обнаружении опухоли, если это не карцинома, лечение только симптоматическое, направленное на снижение болей. При злокачественности обычно назначается операция, особенно если уже поражена значительная область.
- Очень часто у женщин болит пяточная кость – что это и почему такую проблему зачастую не устранить обычными обезболивающими препаратами? Одной из самых распространенных причин сильных болей в костях стопы является плоскостопие. Также они появляются при:
- Можно лишь добавить, что обращение к врачу обязательно.
- Лечение остеомиелита должно быть комплексным. В частности, оно проводится по нескольким направлением: укрепление иммунитета, устранение причины инфекции и купирование симптомов. Иногда показана операция.
Что же делать? Прежде всего, нужно выяснить, почему болят ноги в этом месте. Ведь симптомы можно устранять и вполне успешно, но важно выявить и устранить причину, только тогда боли уйдут навсегда. Выяснить, из-за чего возникают боли, может врач. Он, скорее всего, назначит рентген. Иногда требуются другие анализы, позволяющие выявить все вероятные нарушения, которые могли повлиять на состояние стопы. Так что первое, что вы должны сделать – это обратиться к специалисту. Это может быть хирург, невролог, ортопед, ревматолог или ангиохирург.Эритромелалгия – это заболевание, характеризующееся расширением сосудов, в результате чего возникают болевые ощущения, повышение температуры тела на данном участке и жжение. Связано это может быть с травмами, перегревами или обморожениями, сердечно-сосудистыми или неврологическими заболеваниями.
Боль в ступне при ходьбе является частой жалобой среди населения. Причин возникновения данной патологии много. Многие специалисты считают, что причиной может служить неудобная обувь, лишний вес, длительное положение без движения, мышечные патологии.
Разберем подробнее причины болей в кости ступней ног.
Описание. Заболевание, при котором происходит расширение артерий ступней и кистей рук. Причину патологии до сих пор не выявили. Она может развиваться самостоятельно или быть признаком различных патологий (полицитемия, подагра, сахарный диабет, артериальная гипертензия, сосудистые недуги).
Вид боли. Острая, жгучая, которая усиливается при воздействии тепла.
Локализация боли. Локализуется сначала в районе большого пальца или пятки, затем переходит на всю поверхность ступни.
Дополнительные симптомы. Повышение температуры тела, покраснение кожных покровов, кожа горячая и влажная, отечность конечности и пальцев, начинают ломаться ногти.
Какой врач лечит. Необходимо обратиться к терапевту или сосудистому хирургу.
Диагностика. Для диагностики используют метод УЗИ голеностопного сустава.
Лечение. Лечение начинают с консервативных методов, при их неэффективности прибегают к оперативному вмешательству. Лекарственные средства:
- препараты, содержащие кальций;
- сосудосуживающие;
- аспирин;
- витамины (аскорбиновая кислота, рутин, витамины группы В);
- тонизирующие препараты;
- внутривенное введение новокаина.
Препараты назначаются только лечащим врачом, учитывая индивидуальные особенности организма.
Описание. Такое состояние может возникнуть при сильном механическом повреждении, неудачном прыжке с высоты, падении предмета на ногу. Может возникнуть перелом, вывих, сильный ушиб.
Вид боли. Перелом характеризуется острой болью. При ушибе — менее интенсивная, растяжение отличается острой, усиливающейся при движении болью.
Локализация боли. Болит вся подошва.
Дополнительные симптомы. Отек, покраснение, синюшность, повышение температуры тела, онемение, скованность конечности.
Какой врач лечит. Травматолог.
Диагностика. Для диагностики используют рентген.
Лечение. В зависимости от травмы лечение может ограничиваться наложением давящей повязки, вправлением вывиха.
При повреждении стопы режущими предметами проводят обработку раны антисептическими средствами и делают прививку от столбняка (тем, кто не привит).
Описание. Патология, при которой возникает деформация продольного и поперечного сводов стопы. Причинами могут быть неудобная обувь, лишний вес, мышечная слабость.
Вид боли. Умеренная, острая, ноющая в зависимости от степени деформации.
Локализация. Охватывает всю стопу. В запущенных случаях страдает область от стопы до колена.
Дополнительные симптомы. Отек, затрудненное движение, мигрень (последняя стадия).
Какой врач лечит. Ортопед.
Диагностика. Рентген, плантография, метод Фридлянда (производятся измерения конечностей)
Лечение. Для купирования болевого синдрома применяют препараты из группы НПВС (Найз, Мовалис, Диклофенак) ,Дипроспан в сустав.
Дополнительно назначают манипуляции, улучшающие мышечный тонус (массаж, ЛФК).
Описание. Представляет собой патологию, при которой происходит повреждение фасции. При этом образуется остроконечный шип, который сдавливает близлежащие ткани.
Вид боли. Нестерпимая ноющая, усиливается при ходьбе. Так как заболевание носит хронический характер, боль может возникнуть в стадии обострения.
Локализация боли. Локализуется в области пятки.
Дополнительные симптомы. Изменение походки.
Какой врач лечит. Ортопед, хирург.
Диагностика. Рентген, МРТ, анализ крови и мочи
Лечение. Комплекс мероприятий по устранению проблемы состоит из: применения обезболивающих препаратов, физ.процедур, ультразвука, лазера, хирургического вмешательства (в запущенных случаях).
Описание. Представляет собой растяжение фасции (соединительной ткани стопы).
Вид боли. Ноющая, усиливается при ходьбе.
Локализация. Локализуется в области пятки, может распространяться на всю стопу.
Какой врач лечит. Ортопед, хирург.
Диагностика. Рентген, МРТ голеностопного сустава.
Лечение. Медикаментозное в комплексе с физ.процедурами.
Описание. Возникает при нарушении кровоснабжения кости стопы (остеохондропатия).
Вид боли. Ноющая, при ходьбе усиливается.
Локализация боли. Локализуется в области ладьевидной кости.
Дополнительные симптомы. Припухлость конечностей
Какой врач лечит. Ортопед, хирург.
Диагностика. Диагностируют при помощи рентгена.
Лечение. Полностью исключают нагрузку на ногу (накладывают гипс, лангетку), проводят физ. процедуры (ультразвук, электрофорез).
Применяют сосудорасширяющие препараты.
Описание. Таранная кость соединяется с ладьевидной и пяточной, покрыта суставным хрящом. Часто происходит ее травмирование (ушиб или перелом).
Вид боли. Острая.
Локализация боли. Локализуется в передней и задней части стопы.
Дополнительные симптомы. Сильный отек, ограничение движения конечностей, возможна деформация суставов.
Какой врач лечит. Хирург, травматолог.
Диагностика. Осмотр врача, рентген.
Лечение. Иммобилизация конечности в течении месяца, применяют противовоспалительные препараты, рекомендуют физиотерапевтические процедуры.
Описание. Заболевание возникает при недостатке кальция и фосфора в костной ткани. Причинами могут быть возрастные изменения, излишняя масса тела, повышенные физические нагрузки, беременность, патологии щитовидной железы.
Вид боли. Ноющая, сохраняется в состоянии покоя, усиливается в районе косточек при ходьбе.
Локализация. Неприятные ощущения распространяются по всей стопе.
Какой врач лечит. Ортопед, хирург.
Диагностика. Диагностируют с помощью рентгена и компьютерной томографии.
Лечение. Почему возникают неприятные ощущения и болят кости стоп, может установить только специалист. При таком недуге назначают препараты, содержащие кальций (Кальцемин, Кальций ДЗ Никомед, Кальция глюконат), гормональные средства при отклонениях щитовидной железы.
Описание. Причиной может быть вальгусная деформация сустава, при котором он выпирает, образуется выступ, мешающий носить обувь.
Возникает искривление стопы.
Вид боли. Ноющая, усиливается при одевании обуви.
Локализация боли. В области первой плюсневой кости.
Дополнительные симптомы. Покраснение кожных покровов, отек, образование жидкости, мозолей и натоптышей.
Какой врач лечит. Хирург, ортопед.
Диагностика. Патологию диагностируют при осмотре специалиста, проведении рентгена стопы.
Лечение. Для смягчения болевых ощущений рекомендуют носить удобную, ортопедическую обувь, делать массаж и расслабляющие ванночки, физиотерапевтические процедуры.
Описание. Возникает после перенесенной травмы, растяжения, перенапряжения.
Вид боли. Острая.
Локализация боли. Болеть может снаружи, доходить до пальцев ног, усиливаться при нагрузке.
Дополнительные симптомы. Возникает сильная отечность.
Какой врач лечит. Травматолог, Ортопед.
Диагностика. Недуг определяют после проведения рентгена, компьютерной томографии.
Лечение. Обязательно наложение гипсовой повязки.
При сильных болях применяют лекарственные препараты (Дексалгин, Кеторол).
Возникает в результате механических повреждений. Из характерных симптомов проявляется только боль. Диагностируют при помощи рентгена. Лечение аналогичное, как при повреждении других костей.
Если боль незначительная можно применять противовоспалительные препараты 7-10 дней, массажировать ступни, принимать расслабляющие ванны, делать гимнастику, использовать средства народной медицины. При ушибах и растяжениях рекомендовано наложение холода на поврежденную поверхность.
Посмотрите видео на эту тему
Если у вас болит и ноет кость на стопе не нужно откладывать визит к специалисту. Запущенные случаи могут наносить серьёзный вред организму человека и значительно снижать качество его жизни. Грамотную диагностику и лечение может провести только врач, учитывая особенности организма.
Как забыть о болях в суставах и позвоночнике?
- Боли ограничивают Ваши движения и полноценную жизнь?
- Вас беспокоит дискомфорт, хруст и систематические боли?
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей?
- Люди, наученные горьким опытом для лечения суставов пользуются… >>
Мнение врачей по этому вопросу читайте
Стопа — конечный отдел нижней конечности. В отдел входят плюсна, предплюсна, пальцы. Также пятка, подошва, свод стопы, подъем, тыльная часть. Под сводом стопы подразумевается часть подошвы, не соприкасающаяся с поверхностью при ходьбе.
Люди, не зависимо от возраста, ощущают боли в стопах и нижних конечностях. Причины боли связаны с патологиями.
Рези в стопе бывают острыми и хроническими. Первый вид характеризуется кратковременными проявлениями. Хроническая боль беспокоит на протяжении длительного промежутка времени. При заболеваниях ступни возникают онемение, отеки, жжение, зуд, изменения кожного покрытия стопы. Симптомы проявляются на различных участках ступни. Боли – следствие заболевания стопы, всего организма. Лечение и диагностирование происходят, исходя из особенностей болевых ощущений и основной патологии.
Если появилось жжение, зуд, боли в стопах, нужно обратиться к врачу, для постановки диагноза. Врач назначит необходимое лечение.
Каждый медицинский работник знает структуру костей человеческого тела. Обычный человек должен поверхностно знать устройство тела. От знаний зависит состояние здоровья, возможность убрать причины развития заболеваний. Самостоятельно ставить диагноз нельзя. При боли в плюсневой кости, пациент со знаниями разберется, где болит, расскажет доктору. Врачу легче поставить диагноз и назначить необходимые лекарственные препараты.
Плюсневая кость образуется из составляющих:
- тело;
- головка;
- основание клиновидной формы.
Самая длинная часть плюсны – тело, основание кости массивное, короткое. Чаще повреждается основание плюсны вследствие необычной формы. Лечение проходит долго.
Первая плюсна имеет две площадки, с прилегающими сесамовидными костями. У тела плюсневой кости три плоские стороны. Между ними свободное пространство. Составная поверхность костей необходима для соединения предплюсной.
Пятая кость предплюсны имеет отличие – бугристость. Присоединяются сухожилия малой берцовой мышцы. Латеральная и клиновидная кости предназначены для соединения с основанием плюсневой кости второго и третьего класса.
Поперечные и продольные своды образуются при соединении плюсны с предплюсневыми костями. Своды, при ходьбе и физической нагрузке, выполняют функции амортизации, защищают от разрушения и травм. Регулируют фон правильного кровообращения. Эти части кости меньше подвержены травмам, при уменьшении просвета, обращайтесь к врачу. Если вовремя не начать лечение, последствия будут не утешительными. Болезнь приводит к нарушению двигательного аппарата.
У больных возникают проблемы со стопами вследствие следующих болезней и проблем со здоровьем:
- Заболевание ног, возникающее при длительных нагрузках на апоневроз подошвы, поддерживающий свод стопы. Деформация и нагрузка – причины воспаления плантарной фасции, размещённой в промежутке от пятки до плюсны, образующей свод стопы. Заболевание развивается у пациентов, занимающихся спортом, страдающих лишним весом, плоскостопием. Для фасцита подошвы характерны боли после ночного сна. Болит свод и пятка.
Понять и определить природу появления болевых ощущений в стопах самостоятельно нелегко. Устранять боль без консультации с врачом нельзя. Обратитесь к профессионалам, которые объяснят причины болей. Для постановки диагноза врачи отправляют больных на рентгенографию, на полное обследование. Если болит плюсневая кость стопы, какой врач поможет?
Если боль появилась после травмы стопы, посетите травматолога. Можно обратиться к терапевту, который подскажет, что делать, кого посетить – ортопеда, невролога, хирурга, ревматолога.
Врач, после определения причины боли, назначает необходимое лечение. В первую очередь нужно больной стопе обеспечить щадящий режим движения. При воспалении на тканях и суставах, врач назначит противовоспалительное лечение, снижающее болевые ощущения. При переломах костей врачи наложат гипс, при вывихах – эластичную повязку. Гормональные препараты, кальций, витамины врачи назначают при заболеваниях костной ткани.
Если у больного плоскостопие, врачи советуют покупать ортопедическую обувь, пользоваться специальными стельками. Пациентов отправляют на ЛФК, массаж, физиотерапию. Лечение с хирургическим вмешательством проводится при нарушениях кровообращения в нижних конечностях, хроническом или прогрессирующем невриноме, вросшем ногте.
Существуют народные средства, используемые как дополнительное лечение для уменьшения болей в стопах. Перед лечением посоветуйтесь с врачом.
Снять боль в стопах помогут:
- ванночки с добавлением английской либо морской соли. На литр тёплой воды — 100 г соли;
- масло пихтовое, растирание стопы;
- компрессы со льдом;
- мази, в составе которых — конский каштан, свиной жир, камфорное масло;
- компрессы из сырого картофеля и хрена. Ингредиенты предварительно натираются на тёрке;
- спиртовые настойки для натирания стопы. Настойка кедровых орешков, сирени, сабельника болотного;
- ванночки с добавлением отвара полыни;
- примочки из оливкового масла, уксуса, поваренной соли.
источник

 Эффективные народные методы лечения
Эффективные народные методы лечения