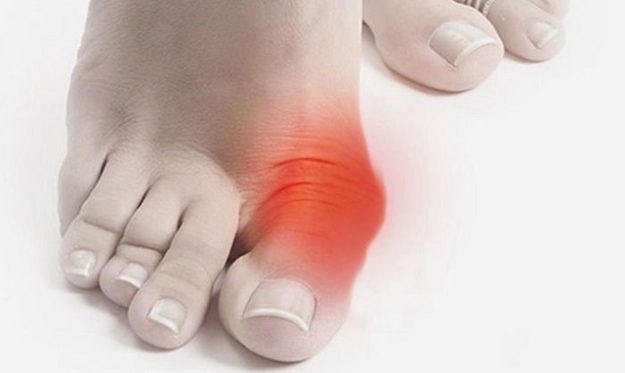
Одним из отклонений опорно-двигательного аппарата считается косточка на ноге. Это заболевание часто развивается на фоне артрита или подагры. Поэтому, когда болят суставы и наблюдаются отклонения в формировании стопы, то повышается риск выпячивания косточки. На начальных стадиях болезнь удается нейтрализовать с помощью ортопедических приспособлений, фиксаторов, а в запущенной форме патология нуждается в хирургическом вмешательстве.
Чаще увеличение косточки на ноге наблюдается у женщин, которые предпочитают носить высокие каблуки, поэтому мужчины менее подвержены этому заболеванию.
Изменения в строении стопы только на ранних стадиях дают о себе знать незначительным дискомфортом при ходьбе. В запущенной форме сустав болит так, что приходится прибегать к медикаментозному обезболиванию. Поэтому, чтобы не допустить этого, следует обратиться за консультацией к врачу, как только появилось покраснение и незначительное выпячивание косточки. В этот момент пациент задумывается о том, какой врач лечит подобное отклонение.
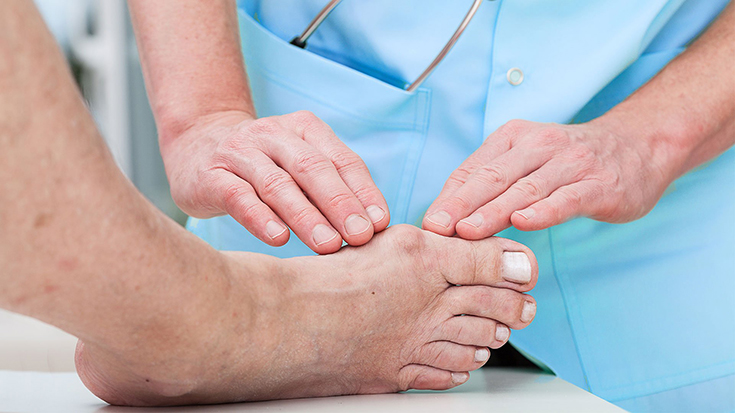
При выявлении патологических отклонений на ноге, необходимо обратиться за консультацией к врачу. В первую очередь нужно посетить кабинет терапевта. После детального осмотра пациента и сдачи общих анализов крови и мочи доктор выписывает направление к профильному специалисту. Это может быть ортопед, травматолог или хирург. Состояние пораженного сустава определяет дальнейшую терапию и врача, который этим будет заниматься.
На ранней стадии заболевания наблюдается небольшая шишечка и незначительное отклонение пальца. В этот период болезни достаточно осмотра ортопеда. Частой причиной новообразования на ноге становится плоскостопие. В этом случае рекомендуется носить ортопедическую обувь или использовать специальные стельки и супинаторы. Эти средства в комплексе со специальными валиками для пальцев способствуют равномерному распределению нагрузки на стопу и восстановлению пораженной кости. Кроме этого, при образовании шишки на ноге, рекомендуется лечебный массаж и гимнастика для стоп.
Если шишка на ноге увеличилась до среднего размера, а палец отклонился настолько, что упирается в соседний, это значит нужны более серьезные терапевтические мероприятия. В этом случае необходима консультация травматолога. Характерным признаком такого развития болезни является сильная боль и дискомфорт при ношении узкой и тесной обуви. Для терапии косточки на ноге травматолог порекомендует использовать такие приспособления:
- фиксатор для поддержания пальца в правильном положении;
- использование стяжки при сидячем образе жизни;
- шины для фиксации и удерживания большого пальца.
Вернуться к оглавлению
В запущенной форме болезни наблюдается образование большой шишки и явная деформация пальцев. Для третей степени заболевания характерны такие симптомы:
- боли в пораженном участке даже в состоянии покоя;
- покраснение косточки;
- отек в области шишки;
- локальное повышение температуры;
- воспалительный процесс в области пораженного пальца.
При таком поражении стопы не обойтись без помощи хирурга. Врач назначает дополнительные анализы и рентген стопы. После исследования клинической картины болезни проводится операция по нейтрализации косточки. Во время хирургического вмешательства проводится реконструирование и стабилизация сустава. Для закрепления пальца в правильном положении используют специальные спицы или винты. Процесс реабилитации занимает до 3-х недель. В этот период пациент наблюдается у ортопеда.
Диагностирование патологии врачом на ранней стадии помогает вовремя начать лечение и избежать нежелательных осложнений.
Любую болезнь легче предупредить, чем лечить. Выпячивание косточки возле большого пальца также поддается профилактике. Врачи настоятельно рекомендуют носить обувь с каблуком высотой от 1 до 4 см. Так как этот фактор влияет на формирование не только стопы, но и всего позвоночника. Плоскостопие является частой причиной образования косточки, поэтому своевременное лечение этого недуга предотвратит дальнейшую деформацию стопы. Для этого используют специальные ортопедические стельки, супинаторы. Если в семье есть родственники с подобными отклонениями, то следует быть бдительнее к факторам, мешающим правильному формированию стопы и осанки. О здоровье опорно-двигательного аппарата нужно думать с юного возраста. Правильное питание и ежедневная гимнастика способствуют укреплению костной и хрящевой ткани.
источник
В среднем и пожилом возрасте людей нередко беспокоит косточка на большом пальце ноги. Она может располагаться на одной или двух стопах, расти ближе к суставу или сбоку ступни, но, в любом случае, сильно снижает качество жизни и мешает ношению обуви. Диагностикой и лечением патологии, которая в медицине носит название Hallux Valgus (Халлюс Вальгус), занимаются ортопеды, но на поздней стадии приходится решать проблему хирургическим путем.
В переводе вальгусная деформация ноги Hallux Valgus означает «искривленный первый палец стопы ». При таком заболевании происходит деформирование костной ткани на уровне плюснефалангового сустава с отклонением его кнаружи. Согласно классификации МКБ-10, приобретенная в течение жизни вальгусная деформация обозначается кодом М 20.1, а врожденная — кодами Q 66.5 и Q 66.6. Заболевание, имеющееся у ребенка с рождения, называется иным образом – плосковальгусное деформирование стопы.
Косточка возле большого пальца – широко распространенное явление, оно диагностируется у 20-70 % людей старшего возраста и чаще бывает двухсторонним. Обычно замечают, что болят косточки на стопах, дамы старше 35 лет, у мужчин патология встречается реже. Шишка на ноге воспринимается как новообразование, опухоль, но это не так. Вырост формируется за счет изменения положения сустава, связок и мышц.
У здорового человека свод стопы выполняет амортизационную функцию, удерживая вес всего тела.
Важно знать! «Эффективное и доступное средство от боли в суставах реально помогает. » Читать далее.
Механизм развития патологии таков:
- появление признаков плоскостопия – уплощения свода стопы в поперечном, продольном, поперечно-продольном направлении;
- перераспределение нагрузки на ногу;
- разворот плюсневой кости вовнутрь;
- растяжение и ослабление мышц большого пальца;
- усиление отводящих мышц;
- укорочение сгибателей и разгибателей;
- выдвижение основания первого пальца;
- формирование шишки изнутри ступни.
Без своевременного лечения вальгусной деформации ноги может произойти сильное смещение сустава, сухожилий, мелких косточек, подвывих и вывих головки фаланги. В будущем есть риск дистрофических изменений в хряще, его разрушения и развития артроза.
Разрастание кости на пальце ноги может быть генетической проблемой – если костная мозоль имеется у одного или обоих родителей, вероятность ее появления у детей высока. Особенно велик риск, если есть врожденные аномалии строения ноги. Также причиной выроста является постоянное ношение обуви на высоком каблуке, узкой, неудобной обуви, которая ставит ногу в неправильное положение и не дает пальцам достаточно пространства.
Косточки на больших пальцах ног нередко появляются у работников, чей труд связан с долгой ходьбой, стоянием, физическими нагрузками. У спортсменов патологию может спровоцировать неверная осадка при выполнении упражнений, во время бега.
Прочие возможные причины шишек на стопе таковы:
- болезни суставов и костной ткани – бурсит, артроз, артриты, слабость связок, остеопороз, все формы плоскостопия;
- обменные заболевания – диабет, подагра;
- единичная или множественные травмы ноги;
- паралич стопы, перенесенный полиомиелит;
- гормональные нарушения;
- аутоиммунные заболевания.
Фактором риска по появлению нароста считается даже неправильное питание, ведь нехватка витаминов, белка вызывает нарушение здоровья хрящей и костей. Также усиливают опасность развития косточки на большом пальце ноги ожирение и пожилой возраст, когда связки и мышцы начинают ослабляться.
Обычно на ранней стадии на деформацию стопы не обращают внимания: косточка имеет минимальный размер и лишь немного натирается при длительной ходьбе. Большинство считают проблему незначительным косметическим дефектом или отложением солей, либо вовсе возрастной особенностью. Позже косточка на ноге растет и болит при ходьбе, хотя во время отдыха неприятные симптомы быстро проходят.
Далее шишка становится более плотной, твердой, напоминает кость.
По мере прогрессирования патологии возникают такие признаки:
- отек тканей стопы;
- отклонение большого пальца кнаружи;
- наложение первого пальца на средние;
- онемение пальцев;
- судороги в ногах по ночам;
- постоянное покраснение ступни или синюшность;
- появление болезненных натоптышей (мозолей), бородавчатых разрастаний по всей поверхности стопы из-за ее неправильного положения;
- боли в плюснефаланговом суставе.
После длительной ходьбы косточка на ноге болит сильно, есть жжение, дергающие ощущения, а основание пальца распухает, становится горячим. Отек может разойтись на весь палец. Вследствие выворачивания пальца ношение обычной обуви становится невозможным. Без лечения развиваются осложнения – бурсит сустава (воспаление бурсы), артрит (воспалительный процесс в хряще).
Если болит косточка на ноге, нужно обратиться для диагностирования патологии и установления ее стадии к ортопеду. Основным методом обследования является рентгенография, также болезнь можно выявить по внешним признакам. Деформация сустава определяется по величине вальгусного угла.
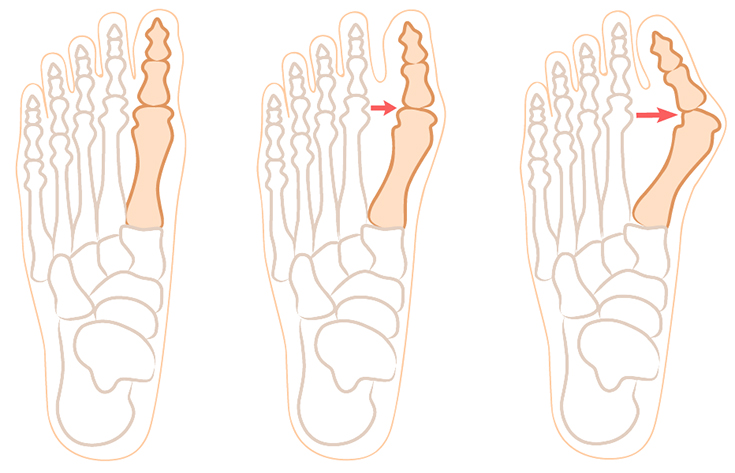
Она развивается согласно таким стадиям:
- Первая (начальная). Плоскостопие умеренно выражено, угол достигает 15 градусов. Визуально косточка на большом пальце ноги почти не заметна, но участок может краснеть, на нем появляются натоптыши.
- Вторая. Угол составляет до 20 градусов, имеются боли, утолщение кожи, периодически появляется отек.
- Третья. Угол отклонения оси первого пальца – до 30 градусов, изменения положения сустава заметны невооруженным глазом. Кроме постоянных болей имеются утолщения на коже ступни, мозоли по всей стопе.
- Четвертая. Вальгусный угол равен более 40 градусов. Деформация пальца резко выражена, его контуры изменены, наблюдаются сильные боли во всей передней части ступни. По ночам человека беспокоят судороги в ногах. Нередко появляются нагноения в области ногтей, большой палец воспален, увеличен в размерах.
Примерно со второй стадии развития косточки возле большого пальца на рентгеновских снимках заметны симптомы подвывиха сустава, сужения суставной щели, остеосклероза.
Как лечить данную патологию, зависит от стадии. Косточка на стопе не терпит промедления с терапией, в противном случае изменения в суставах станут необратимыми. На 1-2 стадиях обычно проводится консервативная терапия, которая обязательно включает правильное питание с обилием растительной пищи, потреблением белка, бульонов и желе. Также важно снижать вес, если имеется ожирение, и носить правильную обувь на малом каблуке.
При наличии косточки на большом пальце ноги основным методом лечения становится использование ортопедических приспособлений:
- Ортопедическая обувь. Используют изделия с удобной колодкой, широким носом, толстой подошвой, супинатором и каблуком 3-4 см. На самых ранних стадиях патологии достаточно применения специальных стелек, поставленных в широкую обувь.
- Вкладки. Приклеив такое приспособление в свободную обувь, можно сместить упор стопы за заднюю часть, разгрузив переднюю.
- Бандажи, шины, стяжки. Они фиксируют большой палец в верном положении. На вид напоминают ремешки или пластинки, в зависимости от толщины применяются днем или только ночью.
- Валики. Фиксируют фаланги пальцев, не дают им накладываться друг на друга, тренируют мышцы и связки.
Когда болят косточки, расположенные на больших пальцах ног, не нужно терпеть неприятные ощущения. Для избавления от боли применяются противовоспалительные мази, которые также убирают отек, купируют воспалительный процесс. Нужно подобрать любое местное средство на основе НПВС и втирать его 2-3 раза/сутки курсом до 14 дней. Лучше всего от шишек на стопах помогают Кетопрофен, Диклофенак, Ортофен, Вольтарен.
При сильном воспалении косточки на пальце ноги медикаментозное лечение должно включать гормональные мази – Дипроспан, Гидрокортизон. Также кортикостероиды вводят в сустав в форме уколов: обычно одна инъекция полностью устраняет боль, воспаление на несколько месяцев. Для снятия отека также делают компрессы с Димексидом, медицинской желчью, ихтиоловой мазью. Для общего укрепления хрящей нужно курсами принимать хондропротекторы (Артра, Дона, Структум). Если болит косточка на ступне сбоку из-за натоптышей, делают распаривание с содой и удаляют мозоли при помощи пемзы, затем наносят любой питательный крем, мазь.
Из физиотерапевтических мер наиболее популярна ударно-волновая терапия. Она помогает улучшить кровообращение в тканях стопы, восстановить хрящ и костную ткань, разрушить солевые наслоения. Обычно проводят 4-6 сеансов такого лечения, параллельно применяя ортопедические приспособления.
При слишком больших косточках на ногах широко применяется физическое воздействие – массаж. Этот метод помогает укрепить мышцы, поддержать ослабленные связки, благодаря чему палец способен изменить положение. Лучше всего проводить массаж в вечернее время, помыв ноги или сделав ванночку. Начинают разминать ступню снизу круговыми движениями, выпрямляя пальцы, нажимая на косточку (осторожно). Также практикуют катание скалки по полу ногами, ходят по специальным коврикам, камешкам босиком – это тоже помогает в лечении косточки на большом пальце ноги. При наличии гнойников или кровоточащих наростов с массажем придется повременить!
ЛФК усиливает эффект от консервативного лечения деформаций, а также обязательно назначается после операции для укрепления мышц ног.
Достаточно выполнять простейшие упражнения каждый день по 10-15 минут:
- ходить на пятках, носочках;
- собирать пальчиками ног мелкие предметы;
- делать круговые движения ступнями;
- катать ногами шарики.
Нетрадиционные методы способствуют улучшению состояния стопы, помогают снять неприятные ощущения, отек, покраснение.
Если болят косточки на ногах, можно применять такие рецепты:
- Взять мед, нанести столовую ложку продукта на плотную тряпочку. Привязать к ноге, оставить на ночь в виде компресса.
- Отбить молоточком лист капусты. Примотать к ноге на несколько часов. Повторять регулярно, чтобы убрать отечность. Для усиления эффекта можно посыпать капусту мелкой солью.
- Нанести на проблемное место сырой тертый картофель, прикрыть тряпочкой, оставить примочку на полчаса – боль исчезнет.
- Размять в руке кусочек прополиса, приложить к ноге, завязать бинтом. Повторять по мере появления боли.
- Растолочь 3 таблетки Анальгина, добавить чайную ложку йода, перемешать. Мазать палец до 3 раз в сутки для устранения болевого синдрома.
Когда болит косточка на ноге постоянно, и консервативные методы бессильны, приходится прибегать к операции на суставе. Обычно показаниями считаются отклонение вальгуса на 35 градусов и больше, деформирование не только первого, но и остальных пальцев, а также формирование костных шипов.
Есть разные операции для избавления от больших косточек на ногах:
- Остеотомия по Аустину. Кость в зоне сустава ломают, ставят в правильное расположение, фиксируют. Ходить можно уже на вторые сутки, но операция помогает только на 2-3 стадии заболевания.
- Плюсневая остеотомия. Косточка иссекается открытым или малоинвазивным методом, в сложных случаях ставятся имплантаты, иначе восстановить форму стопы не получается.
- Остеотомия по Шарфу. Обычно используется в самых запущенных ситуациях. Сбоку плюсневой кости вырезается клин, головка смещается в нужную сторону, сустав фиксируется металлическими винтами.
В ряде ситуаций приходится отсекать сухожилие, удалять суставную сумку, убирать часть пораженных мягких тканей. Наиболее сложные случаи требуют установки суставного протеза, который поможет сохранить подвижность ноги.
Чтобы косточка на большом пальце ноги не появилась, нужно корректировать образ жизни и следить за состоянием ступней, ведь болезнь не развивается внезапно.
Вот основные меры профилактики деформаций стопы:
- ношение правильно подобранной обуви – свободной, на небольшом каблуке, комфортной;
- избавление от лишнего веса, здоровое питание, борьба с метаболическими нарушениями, их строгий контроль;
- отдых для ног, практика разгрузок и разминок при вынужденном длительном стоянии;
- качественный уход за ступнями – мытье, ванночки, удаление мозолей;
- правильное лечение любых травм, ношение ортопедических шин для верного срастания костей;
- занятия спортом, ЛФК, массаж ног.
Если на стопах все-таки появились наросты, нужно сразу обратиться к ортопеду – на ранней стадии устранить проблему можно консервативными мерами без операции!
источник
Несмотря на то, что косточка на ноге — довольно распространённая проблема, далеко не все понимают сути патологии. Поэтому не всегда бывает ясно, к какому специалисту нужно обратиться за помощью. Усложняет ситуацию еще и то, что первые несколько лет болезнь протекает практически бессимптомно, отчего многие люди воспринимают ее скорее как косметический дефект. К тому моменту, когда пациент решается обратиться за помощью, он, скорее всего, уже испытывает сильнейшие боли.
Основные факторы, способствующие возникновению патологии:

- генетическая предрасположенность;
- поперечное плоскостопие;
- повышенная масса тела;
- естественные процессы, которыми сопровождается старение;
- гормональные изменения (например, во время беременности или климакса);
- значительные длительные нагрузки на ноги (занятия спортом, пребывание в стоячем положении, ходьба пешком на большие расстояния, и тому подобное);
- травмы;
- дефицит кальция;
- неудобная обувь.
В подавляющем большинстве случаев от патологии страдают женщины – доля болеющих мужчин составляет всего-навсего 2%. Это можно объяснить тем, что узкая женская обувь либо тонкий и высокий каблук способствуют увеличению нагрузки на и без того слабые мышцы стоп.
Исходя из того, по какой причине косточка на ноге подверглась деформации, следует решать, к какому врачу обратиться для лечения.
Чтобы определиться, какой врач лечит вальгусные косточки на ногах, необходимо определить причину заболевания. Для этого нужно обратиться к участковому доктору, лечащий врач проведет диагностику, назначит необходимые исследования, а затем отправит к узким специалистам для уточнения и дальнейшего лечения.
Многие больные затягивают с обращением в больницу только потому, что не знают, какой врач лечит деформированные косточки на ногах. На самом деле, в большинстве случаев заболевание требует комплексного лечения, поэтому пациенту в любом случае придется посещать нескольких врачей. Но сначала, как и при других болезнях, необходимо будет посетить своего терапевта. Он соберет анамнез, направит больного на необходимые анализы. И, уже отталкиваясь от этих данных, выпишет направление к узкому специалисту для лечения или дальнейших обследований.

Медики в большинстве своем придерживаются мнения, что лечение данной патологии должно быть комплексным – каждый врач должен сделать свои назначения, только так можно эффективно вылечить шишки на ногах.
Посещение физиотерапевта целесообразно на начальных стадиях, в послеоперационный период либо во время ремиссии для предупреждения обострения. Специалист назначит массаж и некоторые фитотерапевтические процедуры, если в том есть необходимость.
Лечение вальгусной деформации сустава пальца – одна из задач этого врача. Помощь ортопеда может понадобиться на ранних стадиях, если заболевание еще не в запущенной форме. Врач подберет для пациента корригирующее оборудование – стельки, супинаторы, а также разнообразные шины, бандажи или специальные стяжки, которые следует подкладывать под пальцы.
Также на поздних стадиях болезни специалистом может быть подобрана ортопедическая обувь, которая снизит боль при передвижении. Само по себе ортопедическое лечение лишь препятствует дальнейшей деформации и не имеет действенного влияния на патологию.

Задача травматолога – помочь деформированному суставу встать на место. Обычно его помощь требуется на более поздних стадиях, когда большой палец отклонен настолько, что соседний накладывается поверх него. Травматолог, так же как и ортопед, может назначить специальные корректоры, которые зафиксируют сустав в правильном положении.
Он занимается заболеванием, начиная со второй стадии, когда происходит заметное смещение костей.
Визит к хирургу необходим в особо тяжелых стадиях болезни, когда она причиняет пациенту значительные неудобства, а консервативное лечение больше не дает должного эффекта. В таких случаях все пальцы подверглись деформации из-за давления на них большого. На подошве начинают формироваться натоптыши, в результате того, что ступня принимает вынужденное, неестественное положение при ходьбе.
Существует несколько разных операций, показанных для лечения деформации сустава большого пальца:

- удаление лазером;
- фиксация первого пальца ноги самонарезающимися титановыми винтами или штифтами;
- иссечение шишки.
Средний период реабилитации составляет 1-3 месяца. Иногда оперативное вмешательство – это единственный способ вылечить больного. Как показывает статистика, вне зависимости от выбранной тактики лечения большинство пациентов, в конечном итоге, дают согласие на хирургическую операцию.
На данный момент только операция способна полностью избавить больного от шишки, но, к сожалению, в ряде случаев через какое-то время после операции наблюдается рецидив заболевания. Чтобы такого не произошло, пациенту следует соблюдать профилактические меры.
Меры предупреждения заболевания обязательно следует выполнять людям, в семье которых наблюдались случаи вальгусной деформации, а также больным в период ремиссии. В комплекс профилактических мер следует включить занятия лечебной физической культурой и массаж. Упражнения лечебной гимнастики простые, их можно выполнять дома даже без каких-либо специальных приспособлений:
- Поднимите ногой с пола лист бумаги. Потом можно использовать ручку или карандаш, спички и так далее.
- Также можно положить лист на пол и попытаться как можно сильнее скомкать его.
- Сгибайте пальцы ног до тех пор, пока не почувствуете напряжение. Держите их так не меньше 1 минуты.
- Разводите пальцы в стороны до тех пор, пока они не перестанут соприкасаться.
- Катайте небольшую стеклянную бутылку по полу в течение 2-3 минут.
- Попытайтесь напрячь свод стопы, не сгибая при этом пальцев. Продержите ногу в таком состоянии 30 секунд, расслабьте, а затем напрягите снова.
Этот комплекс подойдет как для профилактики, так и для лечения. Для достижения результата важно делать упражнения регулярно.
Самое главное при деформации сустава большого пальца – своевременное обращение к врачу. Заболевание гораздо легче поддается лечению на ранних стадиях. Если на ступне образуются уплотнения в виде мозолей, шишка на ноге постепенно увеличивается – не тяните. Теперь вы знаете, к какому врачу обращаться – сделайте это немедленно.
источник
источник
Специалистов, занимающихся заболеваниями ног, насчитывается более 10. Патология зависит не только от состояния костей и суставов. Пациенты жалуются на боли в стопе, икроножных мышцах при нарушении прохождения крови по сосудам, выраженном рожистом воспалении, подагре, гормональных нарушениях. Поэтому, чтобы выяснить, какой врач лечит косточку на ногах, нужно разобраться в причине.
Кроме того, приходится учитывать, что обращаться к узкому специалисту в условиях поликлиники можно только после осмотра терапевта. Это врач наиболее широкого профиля. Именно он решает, куда направить больного, какое стандартное обследование необходимо пройти до приема.
Детские проблемы чаще выявляются профилактическим осмотром педиатра. Родителям сразу рекомендуют необходимого по профилю доктора (невролога, ревматолога, ортопеда). Взрослому человеку сложнее найти нужного специалиста. Поражение способно вовлекать разные ткани.
В рекламе предлагается столько коммерческих структур, где можно лечиться, что люди путаются в малознакомых названиях врачей (остеопат, вертебролог, подолог), не понимают, нужно ли идти к ним и за что платить деньги. Мы постараемся помочь разобраться, какой «врач по ногам» помогает, если на большом пальце стопы появилась выпирающая косточка.
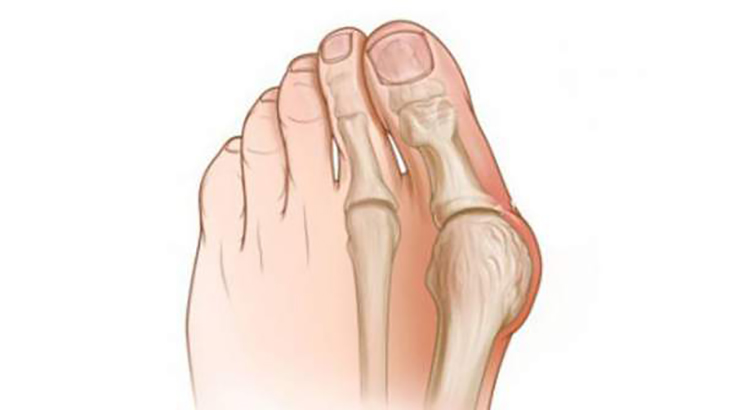
Вальгусным деформированием в ортопедии называют изменения в своде стопы с последующим искривлением первого пальца.
Чаще наблюдается у женщин. Патологию вызывают:
- лишняя масса тела;
- регулярная перегрузка ног, связанная со спортом или профессией;
- некомпенсированное плоскостопие;
- артриты любого происхождения;
- возрастной остеопороз за счет вымывания кальция, ослабления костной ткани;
- гормональные и метаболические нарушения при сахарном диабете;
- перенесенные травмы конечности;
- ношение узкой обуви на высоком каблуке;
- гиповитаминозы при неправильном питании, длительных хронических заболеваниях органов пищеварения.
Поражение в костном скелете ступни происходит постепенно. Первоначально уплощается продольный и поперечный свод стопы. Суставы плюсневой части изменяются в связи с перераспределением нагрузки. Сначала процесс носит компенсаторный характер, затем подключаются необратимые структурные изменения.
I плюсневая кость уходит кнаружи. Приводящая мышца большого пальца ослабевает и растягивается, апоневроз передней части подошвы превращается в дряблую ткань. Усиливается действие противоположно направленной группы. Палец смещается вовнутрь, а суставная часть выпирает наружу и образует растущую шишку.
Костная ткань и хрящ на головке плюсневой кости теряют покрытие из-за дистрофических изменений. Образуется деформирующий остеоартроз. Неспособность ступни к стабильному выполнению функции приводит к нарушениям в голеностопном, коленном и бедренном суставе ноги.
В клинической картине заболевания основное внимание пациентов обращают:
- боли в основании первого пальца при ходьбе;
- отечность ступни;
- невозможность подобрать обувь;
- судороги икроножных мышц при нагрузке и ночью.
Сформировавшаяся стопа получила название «плосковальгусная». Она имеет характерные визуальные признаки деформации:
- конец большого пальца смещается в сторону мизинца, при запущенной форме наслаивается на ближайшие пальцы;
- плотная болезненная шишечка определяется у основания фаланги первого пальца;
- припухлость в зоне искривления, на щиколотках;
- покраснение, мозоли на верхней поверхности пальцев;
- натоптыши в области подошвы, на пятке, с внутренней стороны пальца.
После выяснения причины вальгусных изменений основная помощь заключается в приостановке разрушений хрящевой поверхности суставов, поддержке свода стопы, снятии болевого синдрома. Каждый врач вносит свою долю в лечение. Мы разберем, с какими специалистами, возможно, придется встретиться пациенту при обращении в медицинское учреждение.
Терапевт — наиболее доступный врач при обращении по поводу болей в ногах. Болезненный выступ косточки на стопе обычно появляется к 40 годам. А в этом возрасте у человека могут быть серьезные проблемы с варикозными венами, суставами. Задача терапевта разобраться в симптоматике, назначить необходимые анализы.
Участковый доктор — не просто медик-диспетчер, он должен провести первичную дифференциальную диагностику разных заболеваний. Искривление пальцев на ногах может вызывать ревматоидный полиартрит, ревматическая атака, подагра. При наличии покраснения и припухлости в суставах следует думать о различных причинах артрита.
Если натоптыши или мозоли гноятся, раны не заживают, расширяются за счет омертвевших тканей, то у пациента одновременно подозревается сахарный диабет (диабетическая стопа). Он нуждается в проверке крови и мочи на концентрацию глюкозы и направлении к эндокринологу. А терапевту предстоит выяснить, не связан ли диабет с воспалением поджелудочной железы.
В молодом возрасте, если суставы опухают после перенесенной ангины, приходится исключать ревматизм. Потребуется дополнительная консультация ревматолога. Тяжело протекают системные заболевания соединительной ткани.
Особого внимания требуют жалобы пожилых людей. На фоне деформированных ног у них возможны неврологические нарушения (онемение, патологические подошвенные рефлексы), возникшие после транзиторной ишемической атаки головного мозга, перенесенного инсульта.
Сильные спастические боли при ходьбе заставляют думать об атеросклерозе сосудов нижних конечностей, эндартериите. Этой патологией занимаются сосудистые хирурги.
О появлении новой специальности — подолог (подиатр) — поспешили заявить некоторые частные клиники. Теоретически, этот специалист должен заниматься заболеваниями подошвы. Какими именно, остается неясным. В медицине существует утвержденный «Перечень врачебных должностей» с указанием обязательного высшего медицинского образования, специализации.
Последним пересмотром в 2015 году удалось узаконить профессию мануального терапевта. Специалисты должны готовиться из неврологов и травматологов-ортопедов. О подологах ничего в официальной медицине неизвестно.
По отзывам на форумах, они должны заниматься проблемами ухода за кожей стопы, ногтями, реабилитацией и подготовкой к оперативному вмешательству по поводу костных образований.
Люди, которые называют себя подологами, прошли тематические курсы по направлению «мастер аппаратного или подологического ухода за стопой». В проекте они будут заниматься:
- плоскостопием;
- вросшими ногтями и мозолями;
- пяточными шпорами;
- вальгусной деформацией;
- артрозами;
- диабетической стопой.
Специализация представляется слишком узкой. Нужно ли совмещать услуги мастера педикюра и лечить серьезные заболевания нижних конечностей, вместо других специалистов, законодательно считается нецелесообразным. Подологи пока встречаются в салонах красоты, косметологических клиниках, как частнопрактикующие врачи. При обращении советуем проверить документы об образовании.
Аналогично складывается проблема с остеопатией. Это целая наука, претендующая на способность вылечивать пациентов силой воздействия на энергетические каналы. Относится к альтернативной медицине. Остеопатические приемы заключаются в признании за некоторыми людьми особых свойств исцелять с помощью прикосновения рукой к больному месту. При косточке на ноге необходимо убрать уплотнение. Достоверных данных по результатам воздействия остеопата при вальгусной деформации не существует.
Общеизвестно, что вера в специалиста помогает некоторым больным. Большинство людей, называющих себя остеопатами, не имеет медицинского образования, лицензируются в лучшем случае, как мануальные терапевты, оканчивают курсы массажистов и заявляют о своих необыкновенных способностях.
Специальность врача по трудовой книжке — «травматология и ортопедия». Но на практике часто необходимо разделение. За травматологами закреплены экстренные случаи повреждения костей и связок. Они дежурят в неотложной помощи, существуют профильные бригады на станциях «Скорой помощи». Обращаются пострадавшие с:
- простыми и сложными переломами опорно-двигательного аппарата;
- растяжением и разрывом связок;
- вывихами.
Производится накладывание гипса, вправление вывиха, по показаниям сложные операции на суставах и костях, включая замену на искусственный протез.
При запущенных случаях деформации стопы и косточке, мешающей передвижению, пациента кладут в отделение травматологии и ортопедии и оперируют в плановом порядке.
Ортопедия — часть общей с травматологами специальности. Когда врач работает в детском учреждении или поликлинике, значительная доля приема уделяется пациентам с плоскостопием, косолапостью, вальгусной стопой. Хотя обязательно рассматривается связь с перенесенной травмой.
Если у ребенка выявляется вальгусная деформация стопы, ортопед назначает массаж, ЛФК, физиопроцедуры, ношение специальной ортопедической обуви для восстановления тонуса мышц внутренней поверхности ноги. Взрослому человеку при нетяжелых изменениях рекомендуются специальные стельки или вкладыши, устройства для закрепления большого пальца в правильном положении.
В «Центрах травматологии и ортопедии» организованы отделения, в которых специалисты имеют высокую квалификацию и опыт работы именно в сфере ортопедии, не касаются травматических повреждений.
Врач, имеющий подготовку по физиотерапии, в качестве консультанта участвует в выборе лечения пациентов с патологией стопы. В зависимости от стадии заболевания он рекомендует курсовое применение:
- массажа;
- лечебной физкультуры;
- способов аппаратного воздействия (магнитотерапия, импульсные токи, электрофорез, фонофорез);
- грязевых и парафиновых аппликаций;
- ножных ванн.
Физиотерапевт помогает ортопеду подобрать наиболее действенные лечебные методы в зависимости от возраста пациента, сопутствующих заболеваний.
Все травматологи-ортопеды считаются хирургами по образованию. При необходимости хирургического вмешательства пациент с косточкой на стопе попадает в стационарное отделение, где производится дообследование и оперативное лечение.
Взрослому пациенту полностью обойтись в лечении консервативными методами невозможно. Удается приостановить скорость развития патологии, осложнения, снять боли.
При деформации стопы II–III степени восстановить правильное расположение костей свода и плюснефаланговых сочленений позволяет только операция. Речь идет не просто об устранении косметического дефекта, но о перенагрузке суставных поверхностей, развороте головок и закреплении сочленений, сухожилий.
Конкретный вид операции выбирают врачи после проведения МРТ и КТ с представлением схемы патологических изменений. В начальной стадии допускается использование техники лазерной шлифовки и малоинвазивного вмешательства.
Основным доктором, занимающимся лечением косточки на ноге, считается травматолог-ортопед. Но болезнь может потребовать дополнительной консультации специалистов других профилей.
источник