Изображение с сайта lori.ru
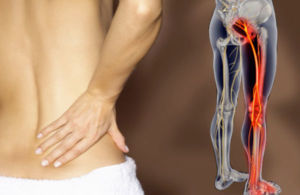
Как известно практически каждому человеку, боль в ногах может появляться от чрезмерных физических нагрузок. Это естественное состояние, не нуждающееся в лечении – усталость и боль в мышцах нижних конечностей в случае «перегрузки» некритического характера чаще всего проходят сами собой. Но есть довольно много серьезных заболеваний, при которых болят мышцы ног; как правило, они поражают мышцы, суставы, сосуды самих ног либо позвоночник.
а мне врач ниче не назначила. (( я вообще не пойму, она так сказала как будто у всех так. в инете написано что ближе к родам решают уже КС или нет. типа по размерам плода и таза.
ну да после Б он проходит, просто не хотелось бы кесарева((у меня чем больше срок тем хуже становиться. а еще работаю, сижу в основном, ваще труба(
а для меня ночью перевернуться с бока на бок это пытка(( я даже в машину уже ногу закинуть не могу чтоб сесть(( в общем у меня все сложнее видимо(чуть чуть может так и должно быть.
Была на приеме у врача в роддоме на прошлой неделе. Консультировалась по той же проблеме. Сейчас срок 39, тогда был 38 недель. Мне непременно назначили узи, чтобы посмотреть расхождение. Фактически у нас размягчение (или полное исчезание) хрящика в лобковой кости (в лонном сочленении). У меня расхождение в кости 5 мм, врач сказала, что пока это ок, даже ЕР возможны. Но если будет расхождение от 1 см, то строго КС без вариантов. Месяц назад лежала в роддоме на обследовании, наблюдала девушку, у которой не только лобковая кость болела, а бедренные кости, весь таз, она с трудом ходила (кстати, уточкой — первый признак симфизита). Ее оч быстро прокесарили, даже пикнуть не дали на счет ЕР. Доктор в ЖК мне прописала кальций, но я им увлекаться тоже боюсь, чтобы подвижные кости на голове у ребеночка не срослись раньше времени. Делайте узи, смотрите размеры расхождения и консультируйтесь к докторами, не оставляйте это на авось.
Как минимум, если болят ноги при беременности, нужно объяснить своему лечащему врачу все ощущения, от самых мелких, до регулярно мучающих. Диагностировать любые проблемы – это прерогатива медиков. Если патологий выявлено не было, и характер болей – исключительно естественный, то есть, ноги страдают из-за гормональных изменений и повышения веса, можно воспользоваться следующими советами.
Обязательно пользоваться противоварикозными мазями, разрешенными беременным. Например, кремами, основанными на экстракте конского каштана. Их применение никак не сказывается на здоровье мамы и ребенка.
Если болит между ног при беременности, то стоит походить на ЛФК, получив соответствующее направление. А если есть возможность посещать бассейн – вовсе прекрасно.
Если ноют ноги при беременности, то ванны для ног лучше не делать вовсе, а вот контрастные обливания не помешают.
И, наконец, можно использовать компрессионные чулки или колготки (если позволяет сезон), чтобы нормализовать кровообращение в ногах и уменьшить болевые ощущения.
Вашему малышу уже 35 неделек. Он не только сформировался и вырос, но и стал абсолютно уникальным: имеет неповторимый рисунок кожи и индивидуальные черты лица.
Бояться боли в мышцах ног во время тренировки не стоит. Чтобы снизить кислотность крови и жжение, профессиональные спортсмены рекомендуют выпивать перед тренировкой стакан воды со щепоткой соли в нем.
Несколько правил о том, как снизить боль при беременности в ногах. При употреблении белковых продуктов необходимо повысить количество питья. А вот сладостями по возможности лучше не увлекаться.
Следует дольше гулять на свежем воздухе, больше двигаться и правильно питаться, постоянно пополнять свой организм кальцием. Если же судороги ярко проявляются, то надо прикладывать тёплое к ногам, сделать массаж.
Ребенок давит на мышцы и нервы, что вы ощущаете как чувство тяжести и боли в тазу. Если малыш сильно передавит вены, возможно развитие варикозного расширения вен половых органов, их отеком, при этом у беременной болит между ног или же есть ощущение дискомфорта.
В целом, если у вас болят ноги перед родами и на поздних сроках беременности, не надо сильно переживать. Конечно, боль это не нормально, в организме боль это свидетельство заболевания или травмы, но увы, во время беременности самые разные боли фактически являются нормой, и с ними чаще всего приходится смириться.
Появление малыша на свет не сразу положит конец болям. К сожалению, нередко болят ноги после родов ещё довольно долго, потому что всем процессам в вашем организме нужно вернуться в норму.
Боли прекратятся, когда вы избавитесь от лишнего веса, восполните дефицит минеральных веществ и витаминов и хорошо отдохнете. Вам будет нужно время, что бы вернуться в нормальное состояние.
Чтобы минимизировать риски развития варикоза, вам следует вести более активный образ жизни. Особенно эффективным «противоядием» для варикоза являются:
После рождения ребенка вы можете пройти процедуру по удалению варикозных вен с помощью лазера или хирургии.
Поскольку во время беременности в женском организме активно вырабатывается гормон релаксин, воздействующий на связки, суставы и кости, это может привести к расхождению лобковой кости. В таких случаях женщина может испытывать боль в бедрах, между ног, внизу живота, в лобковой кости и т.д. Еще одной причиной возникновения боли между ног может быть невралгия седалищного нерва, вызванная защемлением седалищного нерва, который тянется от нижней части спины вниз по ногам. Этот нерв – самый длинный в теле человека; он отвечает за чувствительность нижних конечностей. Во время беременности растущая матка может давить на этот нерв, и оттого у беременной женщины возникают болезненные ощущения на внутренней стороне бедер, ягодицах или в нижней части спины.
Остеохондроз позвоночника подразделяется на несколько видов в зависимости от локализации недуга: различают остеохондроз шейного отдела, грудного отдела позвоночника, поясничного отдела и может быть двойной локализацией — шейно-грудной остеохондроз. Симптомы заболевания зависят от локализации и отличаются друг от друга. Например, при шейном остеохондрозе головокружение – очень частый признак, а также головные боли при остеохондрозе шейного отдела позвоночника, а при других локализациях они, как правило, отсутствуют.
Существуют определенные факторы, которые повышают риск развития остеохондроза. Это относится к врожденным аномальным позвонкам, длительному физическому напряжению, ожирение, малоподвижный образ жизни и др.. Все это повышает вероятность появления болевого синдрома в позвоночнике, лечение которого требует комплексного подхода.
Каждый страдающий этим недугом беспокоится: как лечить остеохондроз позвоночника, чтобы эффект был максимальным минимальной потере времени. Кто-то пытается выяснить, возможно ли лечение остеохондроза народными средствами, кто-то исправно делает ЛФК при остеохондрозе и принимает назначенные врачом лекарственные препараты. Очень важен при остеохондрозе массаж.
В целом эффективное лечение остеохондроза позвоночника обязательно должно включать лечебную физкультуру, прием медикаментов, массаж, физиотерапию, а лучше всего начинать лечение с остеопатии. Остеопатическое лечение – комплекс остеопатических методик по лечению остеохондроза, позволяющий избавиться от болей уже после проведения первых процедур. Главный плюс остеопатии – в том, что это лечение не только помогает облегчить симптоматику заболевания, но и устранить его причину, что надолго позволяет забыть о боли.
Каждая из составных частей ноги, в свою очередь, включает суставы, костную и мышечные ткани, связки и сухожилия. Повреждение или какие-либо нарушения любого из этих элементов может стать причиной боли в правой или левой ноге. Так, на резкую боль в ноге жалуются в случае ушиба тканей при падении, часто в медицинской практике встречается растяжение связок, особого внимания требуют вывихи и переломы. В каждом конкретном случае, если болят ноги, лечение требует индивидуального подхода и комбинированной схемы терапии, нередко при участии нескольких специалистов.
Болят ноги при беременности
Во время беременности на организм женщины ложится двойная нагрузка, из-за чего время от времени отдельные системы и органы дают сбой и требуют к себе повышенного внимания. Нередко будущие мамы жалуются на боли в ногах при беременности, но не придают этому особого значения.
Часто причиной дискомфорта становится обычная усталость – если длительное время приходится стоять или сидеть. Неприятные ощущения появляются и при нехватке необходимых химических элементов. Состояние здоровья матери самым непосредственным образом влияет на состояние плода, поэтому очень важно заботиться о сбалансированном питании и правильном режиме дня.
Во время беременности могут обостриться и существующие болезни опорно-двигательного аппарата: так, болью в ногах даст о себе знать и искривленный позвоночник, и плоскостопие.
Нередко причиной боли в ногах при беременности являются сердечнососудистые нарушения, в частности, венозный застой и варикозное расширение вен. Физиологические изменения в организме женщины усложняют работу сердца, в результате чего оно не справляется в полной мере со своевременным и полноценным обеспечением все органов и систем питательными веществами и кислородом.
Если отекают и болят ноги при беременности, не стоит терпеть, нужно выяснить причину и устранить её. Сделать это с особой деликатностью могут остеопаты, которым для постановки диагноза зачастую не нужны показания весьма нежелательных для будущих мам рентгенограмм и УЗИ.
Температура и болят ноги
Нередко боли в ногах сопровождаются повышением температуры, в этом случае не нужно дожидаться, пока она сама упадёт до нормы или, наоборот, подскочит до 400С, особенно если речь идёт о ребёнке.
Именно так в некоторых случаях начинается ревматоидный артрит – хроническое воспаление суставов, которое чаще всего имеет инфекционную или наследственную природу.
Если беспокоит температура и болят ноги, то получить квалифицированную консультацию и практическую помощь Вы можете в остеопатическом центре, где опытный специалист сможет выявить причину заболевания.
4 Терапия болезненных ощущений в ногах зависит от характера боли. При язвах, гематомах, варикозе или нарывах, ни в коем случае нельзя растирать и согревать ноги. При болях в нижних конечностях из-за таких болезней стоит воспользоваться обеззараживающими средствами, прохладными компрессами и делать специальные примочки. В обязательном порядке нужно следить за пораженным местом, проверять появилась отечность или нет, а также не увеличились ли пораженные участки кожного покрова.
Если боли в ногах сопутствуют гнойные выделения из раны, нужно сразу её обработать перекисью водорода, или хлоргексидином. И нужно проводить антисептическую процедуру не менее трёх раз в день. Ни в коем случае нельзя на открытые раны наносить мочу, навоз или керосин, это может усугубить ситуацию и вызвать сильное воспаление. Как ни странно некоторые народные методы лечения советуют именно такие способы. Поэтому важно понимать, что без помощи специалиста в данной области принимать самостоятельные шаги по избавлению от существующей проблемы не рекомендуется.
При растяжении тканей мышц, наоборот, отлично помогут согревающие компрессы, и противовоспалительные мази. Усталость в ногах помогает снять самомассаж, который улучшает кровообращение. Можно принять теплую ванну, которая не хуже массажа способствует релаксации.
Подводя итог, очень важно вовремя выяснить источник возникновения болей в ногах в ночное время и после этого начать лечение. А если ситуация ухудшается, вы заметили сильное онемение ноги, если нога помимо появления боли стала холодной или наоборот, чрезмерно горячей, если воспалительный процесс сильно усиливается или появляется температура тела, следует вызывать скорую помощь.
Срочная помощь человеку необходима и в том случае, если сильно воспалилась нога, если нарушилась подвижность или если нарушилась чувствительность пальцев. Помощь врача необходима при появлении язвы, фурункула или в случае воспаления вен. Самое главное помнить, что любое самолечение может быть опасным для вашего здоровья, поэтому в случае ухудшения ситуации, появления явных травм и повреждений, если появилась очень сильная боль в ноге необходимо обращаться за помощью к врачу.
источник
Боль в промежности – довольно распространённый признак, который может возникать как у представительниц женского пола, так и у мужчин, в независимости от возрастной категории. В подавляющем большинстве случаев подобный симптом указывает на протекание какого-либо заболевания органов мочеполовой системы. Из этого следует, что источники для лиц обоих полов могут быть как общими, так и индивидуальными.
Наиболее часто, помимо болевых ощущений клиническую картину составляют такие проявления, как дискомфорт во время ходьбы или при длительном сидении, зуд и жжение в проблемной области, а также нарушение процесса мочеиспускания.
Поставить правильный диагноз и выяснить причину клиницист сможет только после изучения результатов лабораторно-инструментальных обследований. Лечение диктуется предрасполагающим фактором, но зачастую основывается на консервативных методиках.
Наиболее часто причины боли в промежности заключаются в протекании того или иного заболевания, поражающего мочеполовую систему, которая у мужчин и женщин имеет разное строение, поэтому и источники такого симптома будут разделяться на несколько групп.
Первая категория включает в себя патологические состояния, для которых разделение по половому признаку не имеет смысла. К ним стоит отнести:
- продолжительное влияние на организм низких температур;
- травмирование или ранение промежности;
- заболевания, поражающие кожный покров, при которых образуются фурункулы, кондиломы иди папилломы;
- патологии ЖКТ, в частности, образование геморроидальных узлов внешней и внутренней локализации, проктит и парапроктит, а также анальные трещины;
- синдром тазовой боли хронического характера;
- нерациональное питание;
- травматический половой контакт;
- некоторые ЗППП, например, гонорея или трихомониаз;
- мочекаменная болезнь;
- перенесённые ранее хирургические вмешательства на органах мочеполовой системы;
- злокачественные новообразования или метастазирование рака;
- нерациональное питание;
- остеохондроз;
- глистная инвазия;
- непроходимость кишечника;
- паховая грыжа;
- воспаление паховых лимфатических узлов.
Боль в промежности у мужчин также может быть вызвана такими предрасполагающими факторами:
- острая или хроническая форма простатита;
- протекание воспалительного процесса в уретре, яичках или семенном бугорке;
- абсцесс или онкология предстательной железы;
- ущемление полового нерва;
- аденома и кисты простаты;
- кистозные новообразования в яичке, придатке яичка или в семенном канатике;
- наличие эпидидимита или орхоэпидидимита;
- везикулит;
- травмирование мошонки или пениса;
- перекрут яичка;
- расширение вен яичка, что также носит название варикоцеле.
Боль в промежности у женщин обусловлена такими причинами:
- внематочной беременностью;
- воспаление маточных труб или влагалища;
- разрыв кисты яичника – при этом болевые ощущения будут отмечаться не только при ходьбе, но также во время или после секса, или же в случаях длительного сидения. Боли могут локализоваться как слева, так и справа, что указывает на поражённый яичник;
- эндометриоз;
- цистит;
- онкологическое поражение матки;
- гинекологические заболевания, нарушающие нормальную микрофлору влагалища;
- варикозное расширение вен промежности.
Помимо этого, подобный симптом у представительниц женского пола может возникать при месячных или во время вынашивания ребёнка.
Отдельно стоит отметить про боли в промежности при беременности. По времени возникновения такой симптом появляется:
- перед родами – болезненность свидетельствует о том, что женщина в ближайшие несколько суток станет матерью, а малыш вплотную приблизился к родовым путям. Несмотря на то что боль в промежности перед родами нельзя назвать нормальной, она не является поводом для беспокойства;
- непосредственно во время беременности – зачастую возникает примерно на 35 неделе внутриутробного развития плода, поскольку начиная с этого периода женский организм готовится к родовой деятельности, а именно раздвигаются тазобедренные кости. Кроме этого, подобный признак выражается, если сдавливает седалищный нерв. Однако не во всех ситуациях такой признак считается нормальным явлением — боль в промежности на ранних сроках выступает в качестве тревожного сигнала, указывающего на вероятность выкидыша;
- после появления ребёнка на свет – также считается нормальным, но неприятным следствием родовой деятельности. Очень часто роды приводят к различным травмам, разрывам и иным явлениям. Зачастую боль в промежности после родов проходит самостоятельно через несколько суток после рождения малыша.
В зависимости от предрасполагающего фактора боль в области промежности у мужчин и женщин делится на:
- первичную – формируется на фоне различных неврологических нарушений или прямого травмирования этой зоны;
- вторичную – является таковой, если иррадиирует при поражении других внутренних органов, например, простаты, матки или мочевого пузыря.
По происхождению подобный симптом бывает:
- висцеральным – основной причиной выступает раздражение нервных окончаний, локализующихся непосредственно в органах мочеполовой системы;
- психогенным – зачастую возникает при отсутствии протекания того или иного недуга, у лиц с определёнными особенностями характера или как ответ организма на стрессовую ситуацию;
- нейрогенным – развивается при поражении нервных тканей в данной области.
В зависимости от характера проявления существуют следующие виды болевого синдрома:
- тянущая боль в промежности – может указывать на протекание онкологического процесса;
- распирающая боль – очень часто испытывают женщины во время протекания вагинита. Болезненность распирающего типа также присутствует незадолго до родов;
- резкая боль в промежности – обуславливается мочекаменной болезнью и циститом, ушибами и гематомами;
- стреляющая боль;
- тупая боль в промежности – зачастую развивается из-за воспаления органов, находящихся в этой области;
- ноющая боль – наиболее часто возникает на фоне урологических проблем, а это означает, что характерна для мужчин. У женщин боль ноющего типа связана с растяжением или отёком родовых путей.
По длительности выражения различают:
- острую боль в промежности – беспокоит человека на протяжении нескольких минут или часов, но не более суток;
- хроническую боль в промежности – является таковой, если она слабо выражена и присутствует от трёх и более месяцев.
Клиническая картина, дополняющая боль в промежности у мужчин и женщин, будет отличаться в зависимости от того, какое заболевание вызвало возникновение основного признака. Из этого следует, что симптоматика будет носить индивидуальный характер.
Тем не менее стоит выделить наиболее часто встречающиеся симптомы:
- распространение болевых ощущений в зону поясницы, низ живота и тазовую область;
- учащённые и болезненные позывы к испусканию урины, в том числе и в ночное время суток;
- ощущение резей и жжение во время опорожнения мочевого пузыря;
- зуд в промежности;
- периодические или постоянные патологические выделения из влагалища или уретры, которые могут иметь специфический окрас и запах;
- присутствие примесей гноя или крови в урине или сперме;
- ложные позывы к дефекации;
- чувство постороннего предмета в прямой кишке;
- возрастание температуры тела;
- увеличение поражённого яичка;
- усиление интенсивности болей во время секса или при физических нагрузках;
- значительное покраснение пениса или половых губ;
- ощущение неполного опорожнения мочевого пузыря.
Выяснить причину вызвавшую боль в промежности может только клиницист. За первичной консультацией следует отправиться к терапевту, который после проведения первичной диагностики может направить пациента на дополнительное обследование к таким специалистам:
- уролог;
- гинеколог;
- онколог;
- хирург;
- проктолог;
- акушер-гинеколог – если возникла боль в промежности при беременности;
- педиатр – в редких случаях появления подобного симптома у детей.
Такие врачи назначат специфические лабораторно-инструментальные обследования, но основу первичного диагностирования будут составлять:
- изучение истории болезни и жизненного анамнеза пациента – для обнаружения болезни, которая могла привести к болям различного характера в области промежности;
- тщательный физикальный осмотр, а именно гинекологический и урологический, пальцевое исследование прямой кишки и пальпация нижней части живота. Зачастую это укажет на то, с какой стороны находится поражённый яичник или яичко;
- детальный опрос больного – для выяснения характера болевых ощущений, присутствия и степени выраженности дополнительной симптоматики;
- общеклинический анализ крови и мочи;
- забор мазка на флору из уретры и влагалища;
- биохимия крови;
- анализ крови на гормоны и онкомаркеры;
- микроскопические изучения каловых масс;
- рентгенография и УЗИ брюшины или органов малого таза;
- колоноскопия и ректороманоскопия;
- ирригоскопия и гастроскопия;
- цистография и ФГДС;
- КТ и МРТ.
Необходимо помнить, что список диагностических процедур может быть расширен в зависимости от того, к какому специалисту будет направлен пациент.
Для купирования режущих, колющих, распирающих и иных видов боли в области промежности применяются консервативные методы, среди которых:
- приём антибактериальных и противовоспалительных средств, использование ректальных суппозиториев и местных мазей;
- применение рецептов народной медицины;
- физиотерапевтические процедуры, в частности СВЧ, лазеротерапия и магнитотерапия;
- диетотерапия — для избегания развития осложнений от некоторых заболеваний.
Практически все терапевтические методы назначаются лечащим врачом в индивидуальном порядке для каждого пациента. Единственное исключение составляют народные средства, которые предполагают осуществление сидячих ванночек с добавлением:
- ромашки и календулы;
- марганцовки и соды;
- коры дуба и тысячелистника;
- семян льна и конского каштана;
- зверобоя и бузины;
- листьев брусники и хмеля.
Основными показаниями к хирургическому вмешательству выступают – обнаружение онкологических образований или кистозных опухолей, мочекаменная болезнь и неэффективность консервативной терапии.
Боль в промежности во время беременности требует тщательного контроля лечащего врача при использовании лекарств и народных рецептов. Операция, при необходимости, проводится только после того, как ребёнок появится на свет.
Для того чтобы у людей не возникло проблем с болью в промежности рекомендуется:
- вести активный и здоровый образ жизни;
- избегать переохлаждения организма;
- заниматься защищённым сексом – для профилактики ЗППП;
- правильно и сбалансированно питаться;
- по возможности избегать травм промежности и стрессовых ситуаций;
- обеспечивать раннюю диагностику, своевременное и комплексное лечение всех болезней, которые могут привести к появлению такого симптома – для этого следует несколько раз в год проходить полное медицинское обследование.
Что касается прогноза болей в промежности, то он полностью будет зависеть от того заболевания органов мочеполовой системы, которое выступило в качестве этиологического фактора. Обращение за квалифицированной помощью при первом же проявлении такого признака в значительной степени увеличивает шансы на благоприятный исход.
источник
Боль в мышцах ног выше и ниже колена может быть вызвана не только усталостью, но и различными заболеваниями. Иногда проблема имеет непосредственное отношение к мышцам и сосудам нижних конечностей, но такие реакции могут возникать и из-за болезней позвоночника или суставов. Установить точный диагноз может только врач. Он же назначит необходимые препараты и порекомендует пациенту курс специальных упражнений.
Очень часто мышечные боли в ногах вызваны сосудистыми заболеваниями. Это происходит из-за того, что нарушается отток венозной крови, одновременно повышается давление в сосудах. Ухудшается питание мышц, из-за венозного застоя происходит раздражение нервных окончаний, в итоге развивается болевой синдром. Чаще заболевания сосудов вызывают тупые боли и ощущение тяжести в ногах.
Зачастую причины сосудистых заболеваний связаны с венозным застоем, который происходит из-за сидячей или стоячей работы. В таких случаях нарушается нормальное венозное и артериальное кровообращение, возникает кислородное голодание. Иногда боли носят ноющий или колющий характер, возникают судороги.
Лечение варикоза предполагает как консервативные, так и хирургические методы. Последние применяются только при сильном прогрессировании заболевания. На начальном этапе достаточно использования препаратов-венотоников. Их выпускают как для местного применения в виде мазей и гелей, так и для внутреннего — в виде капсул и таблеток. Из местных препаратов хорошо зарекомендовала себя гепариновая мазь и различные ее производные. Применяются и домашние средства, например, настаивают цветы конского каштана (1 ст. л. на стакан спирта). На основе этой настойки делаются компрессы.
Рекомендуется носить компрессионные колготки с поддерживающей функцией, которые равномерно распределяют давление по ноге. Благодаря им кровь свободно поднимается вверх, вены не испытывают дополнительной нагрузки. Степень компрессии подбирается на основе индивидуальных показателей. При лечении заболевания важны правильные физические нагрузки. На начальной стадии можно заниматься практически всеми видами спорта, кроме аэробных тренировок на беговой дорожке. Рекомендуется уделить больше времени растяжке и разминке, чтобы разогреть мышцы и снизить нагрузки на вены. Если варикоз прогрессирует, придется отказаться от велотренажеров, беговой дорожки и силовых видов спорта. А вот плавание и водная аэробика остаются лучшими видами нагрузок. Очень полезна йога, поскольку большинство упражнений в ней рассчитано на работу внутренних мышц и выполняется медленно, что снижает нагрузку на сосуды.
Мышечные боли вызывает и эндартериит. Это воспаление внутренних оболочек артерий. Кроме боли при ходьбе, которая возникает буквально после первых 50-100 шагов, есть и другие симптомы – онемение. За короткий отдых эти ощущения могут пройти, но через какое-то время они возвращаются. Иногда боль беспокоит, когда человек просто лежит, а если опустить ногу вниз, интенсивность ощущений уменьшается.
Это заболевание диагностирует сосудистый хирург по результату целого комплекса исследований, включая МРТ, УЗИ сосудов и ангиографию. Проводятся различные анализы крови. Но при внезапной сильной боли нужно вызывать «неотложку», поскольку проблема заключается в закупорке крупной артерии. Лечение эндартериита может быть как хирургическим (пластика сосудов), так и консервативным.
Атеросклероз сосудов нижних конечностей – еще одна причина мышечных болей в ногах. Эти ощущения носят сжимающий характер. Часто возникают судороги. Боли беспокоят при ходьбе, при беге, при подъеме вверх. Для этой болезни характерны холодные стопы, причем как зимой, так и летом. В этом случае тоже необходимо обратиться к сосудистому хирургу. Лечение будет таким же, как при атеросклерозе других сосудов, включая прием препаратов для снижения уровня холестерина. Хирургическое лечение проводят только в крайних случаях.
Еще одно сосудистое заболевание – тромбофлебит. При нем наблюдается боль пульсирующего характера. Часто возникает чувство жжения под кожей. Болевые ощущения становятся постоянными. От них страдают икроножные мышцы.
Патологии межпозвонковых дисков никак не связаны с появлением мышечных болей в нижних конечностях. Но это распространенная причина болевых ощущений. При сдвиге межпозвонковых дисков появляются иррадиирующие боли. То есть они отдают в нижние конечности, а сама зона поражения может и не болеть.
Боли в ногах характерны для ишиаса, то есть воспаления седалищного нерва. Последний зажимается в районе позвоночника, но боли по ходу самого нерва передаются в ноги. Чаще такие ощущения возникают выше колена. Они могут сопровождаться онемением или покалыванием.
Такое воспаление может быть вызвано остеохондрозом поясничного отдела, грыжей или протрузией межпозвонкового диска. При подобных симптомах нужно обратиться к неврологу. Диагноз ставят обычно на основании данных МРТ. Боль в таких случаях снимают с помощью нестероидных противовоспалительных препаратов (Ибупрофена или Диклофенака). Применяются миорелаксанты, чтобы снять напряжение мышц. В период обострения других мер не принимают. После того как приступ пройдет, нужно делать специальную гимнастику.
Боли в ногах могут быть вызваны заболеваниями суставов. Возникает ощущение, что ноги «выкручивает». В основании стопы около десятка суставов. Под воздействием инфекций или других причин начинается их разрушение и воспаление. Это заболевание называется артритом. Постепенно боли при нем становятся постоянными. Они возникают при ходьбе, а их характер меняется. При движении – это сильные, острые боли. При длительном стоянии – стопы словно выкручивает. Сам сустав опухает, кожа в этом месте краснеет, становится горячей. У женщин артрит возникает чаще, чем у мужчин.
В таких случаях нужно обратиться к ревматологу. Он направит на дополнительные обследования – нужно сделать рентген и сдать общий анализ крови. Информативным диагностическим методом является артроскопия. Лечение артрита может быть только комплексным. Помимо приема нестероидных противовоспалительных препаратов, а также Хондроитина и Глюкозамина используются методы физиотерапии и ЛФК. Нужно соблюдать определенную диету и какое-то время рекомендуется носить специальные ортопедические приспособления. Хирургическое вмешательство требуется только при существенной деформации стопы.
Подагра – еще одно заболевание суставов, при котором боли в ногах могут быть сильными. В таком случае, помимо уже перечисленных средств, важно исключить из рациона продукты, богатые пуринами. В основном это касается жирных сортов мяса. Но есть и другие продукты, которые содержат пурины или способствуют накоплению этих веществ в организме. Составить примерную схему диеты поможет лечащий врач на основе конкретной клинической картины заболевания.
Часто мышцы ног болят при плоскостопии. Боль дополняется такими симптомами, как быстрая утомляемость при ходьбе (поскольку мускулы напряжены) и ощущение сильной тяжести в ногах. При плоскостопии нужно делать специальную гимнастику. Этот комплекс упражнений разрабатывается врачом, и выполнять его можно только под контролем медработника. А вот некоторые другие виды физической нагрузки запрещены (различные прыжки полностью противопоказаны). Облегчить боли при плоскостопии помогут специальные ортопедические стельки.
У людей с лишним весом мышечные боли могут быть вызваны повышенными нагрузками. Этот симптом характерен и для сахарного диабета. В таком случае боли в ногах часто сопровождаются судорогами. Снижение веса, соблюдение специальной диеты будут важным шагом в решении проблемы и в том и в другом случае.
Еще одна причина – это миозит, воспалительное заболевание скелетных мышц. Оно часто возникает как осложнение после вирусных инфекций (при гриппе). Но иногда миозит развивается после перенапряжения мышц из-за слишком большой физической нагрузки или в результате травмы. При заболевании у пациента болят мышцы ног, ощущение усиливается при движении. В самих мышцах могут прощупываться плотные узелки. Если травма сопровождается открытой раной, то туда может попасть инфекция. В таком случае заболевание характеризуется и другими симптомами – температурой, ознобом, признаками интоксикации организма. Это называется гнойным миозитом, при нем область поражения припухает, кожа краснеет. Бывает и паразитарный миозит, который возникает при поражении мышц некоторыми видами паразитов (цистицерками). В таком случае, помимо уже описанных симптомов, возникает лихорадка, боли в жевательных мышцах. Иногда болит язык.
Стратегия лечения миозита зависит от его формы. Применяют:
- нестероидные противовоспалительные препараты (обычно мази на основе Ибупрофена и Диклофенака);
- лекарства для снятия мышечного спазма, содержащие змеиный яд (Випросал и его аналоги).
Иногда прописывают электростимуляцию мышц и иглоукалывание.
Еще одна причина боли – миоэнтезит, результат хронического перенапряжения мышц, которое часто сочетается с какими-либо хроническими заболеваниями и другими неблагоприятными факторами. Его лечение проводится в условиях стационара. Применяются такие методы, как новокаиновые блокады, наложение масляно-бальзамических повязок. Широкое распространение получили методы физиотерапии. УВЧ помогает снять воспаление тканей. Важна витаминотерапия.
источник
Мышцы бедра представляют собой пучки волокон, состоящих из миоцитов с высокой сократительной способностью. Они подразделяются на три группы: передняя, задняя и боковая (латеральная или медиальная). Болят мышцы ноги от бедра до колена обычно при наличии предрасполагающих для этого патогенных факторов. Если развивается заболевание, то постепенно болезненные ощущения будут усиливаться и дополняться другими клиническими признаками.
Предлагаем узнать о том, что делать, если болят мышцы бедра, как правильно проводить диагностику и дифференцировать различные болезни. Также рассказано подробно про то, как можно эффективно лечить некоторые специфические патологии. Помните всегда о том, что требуется тщательная диагностика.
Причины того, почему болят мышцы бедра, подразделяются на несколько больших групп этиотропного негативного влияния. Они могут включать в себя следующие изменения в организме человека:
- бытовые и спортивные перегрузки, связанные с интенсивными занятиями физической культурой и выполнением тяжелой работы;
- нарушение процесса иннервации на фоне компрессии седалищного нерва и корешковых нервов на выходе от позвоночного столба;
- синдром грушевидной мышцы и миофасциальный болевой синдром;
- воспалительные процессы, такие как миозит, тендинит, фасциит и т.д.;
- травматические поражения мягких тканей, самих мышц, их фасций и сухожилий, растяжение связок;
- нарушение работы сосудистого лимфатического и кровеносного русла (варикозное расширение вен нижних конечностей, атеросклероз, облитерирующий эндартериит и т.д.);
- эндокринные патологии, приводящие к нарушению процесса иннервации и кровоснабжения нижних конечностей (например, диабетическая ангиопатия и полинейропатия);
- туннельные синдромы, при которых повреждается нервное волокно чувствительных или двигательных аксонов.
Это все общие причины боли в мышцах бедра, существуют также предрасполагающие факторы, которые с большой долей вероятности могут спровоцировать появление этого симптома.
К ним можно отнести следующие патогенетические аспекты:
- избыточная масса тела, создающая повышенную физическую нагрузку на весь опорно-двигательный аппарат человеческого тела;
- неправильная постановка стопы во время ходьбы и бега, приводящая к неправильному распределению физических нагрузок на разные группы мышц бедра;
- неправильный подбор специальной экипировки для занятий спортом, отказ от использования фиксаторов и спортивных ортезов;
- травмы мышц, связок и сухожилий, после которых не проводилась полноценная реабилитация;
- отсутствие регулярных тренировкой и физической активности;
- малоподвижный образ жизни и преимущественно сидячая работа;
- наличие серьезных патологий костной и хрящевой ткани крупных суставов нижних конечностей (тазобедренный, коленный и голеностопный).
Если болит мышца на ноге в области бедра, то у этого симптома есть конкретная причина. Это может быть состояние после интенсивной тренировки, перед которой не было проведено разминки и разогрева связок. В этом случае болезненность может свидетельствовать о растяжении или микроскопическом разрыве мышечных волокон. Для того, чтобы не допустить образования грубой рубцовой ткани в месте травмы, нужно оказать пострадавшему первую медицинскую помощь. Как это сделать грамотно и безопасно – рассказано далее в этой статье.
Если болят мышцы от бедра до колена без предварительной тяжелой физической нагрузки, нужно исключать патологию крупных суставов, пояснично-крестцового отдела позвоночника, тендинит, тендовагинит, фасциит и миозит. Распространенные причины и заболевания продолжим рассматривать далее в статье.
О способах дифференциальной диагностики поговорим чуть позже, а пока предполагаем совершить небольшой экскурс в анатомию мышц бедра.
Начнем анатомический ликбез с такого простого факта: все мышцы бедра сгруппированы на сгибатели (передние), разгибатели (задние) и отводяще-приводящие (боковые латеральные и медиальные).
В каждую из групп входят определённые мышцы бедра:
- передняя представлена тремя широкими мышцами (латеральная, медиальная и промежуточная), прямой, четырехглавой и портняжной;
- задняя – это двуглавая, полуперепончатая и полусухожильная мышцы;
- боковая – три приводящих, тонкая и гребенчатая мышцы.
Каждая из перечисленных мышц бедра покрыта плотной фасцией и имеет собственную кровеносную сеть, состоящую из артериол, капилляров и отводящего венозного русла. Крепление осуществляется с помощью сухожилий. Стабильность положения, фиксация и обеспечения эластичности при работе обеспечивается связочным аппаратом. Часть мышц плотно фиксирована к головкам костей, входящих в полость тазобедренного и коленного сустава. Именно они повреждаются чаще всего в ходе спортивных тренировок. А при высоких бытовых физических нагрузках страдают в большей степени те мышцы, которые несут на себе самую большую функциональную нагрузку. Таким образом, если человек поскользнулся на льду и растянул ногу при отведении её в сторону, то пострадают отводящие или приводящие боковые мышцы.
Сразу стоит отметить, что, если болят мышцы бедра спереди, то у человека возникают трудности со сгибанием ноги в тазобедренном и коленном суставе. Это создает трудности при подъеме по лестнице, ходьбе по пресечённой местности. При каких заболеваниях опорно-двигательной системы могут проявляться подобные симптомы? В первую очередь это различные травмы и сосудистые патологии, связанные с недостаточностью кровообращения в нижних конечностях.
У тяжелоатлетов болит прямая мышца бедра после многократных приседаний с утяжелением. Это состояние связано со следующими метаболическими процессами:
- во время чрезмерного напряжения происходит внутреннее кровоизлияние в миоцитах за счет разрыва капилляров;
- в этих микроскопических очагах начинается процесс воспалительной реакции с отеком и гематомами;
- сдавливание корешков нервных окончаний дает болевой синдром различной интенсивности.
Избавиться от подобного синдрома довольно легко. нужно в первую очередь очень тщательно дозировать физические нагрузки по их интенсивности и продолжительности. Также важно перед началом тренировки проводить специальную разминку, ускоряющую процессы кровоснабжения и отведения лимфатической жидкости из мышц бедра. После тренировки необходимо наносить специальные спортивные мази. Они сокращают процесс воспаления и ускоряют регенерацию поврежденных мышечных волокон.
В тех случаях, когда болит четырехглавая мышца бедра, нужно проводить дифференциальную диагностику с целью исключения следующих заболеваний:
- деформирующий остеоартроз тазобедренного сустава (коксартроз);
- вальгусная или варусная деформация берцовых костей;
- деформирующий остеоартроз коленного сустава (гонартроз);
- искривление позвоночника с преимущественной локализацией в поясничном отделе позвоночника;
- расхождение костей лонного симфиза (часто бывает у женщин в период вынашивания беременности и после родов).
Важно понимать, почему болит широкая мышца бедра и портняжная, поскольку эти два вида могут поражаться при подагре и болезни Бехтерева. Поэтому при проведении диагностики важно сделать анализы крови на ревмопробы и присутствие мочевой кислоты. А вот в том случае, если болят медиальная и латеральная широкие мышцы бедра, то в первую очередь стоит исключать патологии, связанные с иннервационными процессами (остеохондроз пояснично-крестцового отдела позвоночника, грыжа или протрузия межпозвоночного диска) или кровоснабжением (таким симптомом часто проявляется первичные или начинающийся атеросклероз сосудов у мужчин в возрасте 40-ка лет).
Появляющийся неприятный симптом при ходьбе, который уменьшается или совсем проходит после кратковременного отдыха, называется перемежающейся хромотой. Он связан с развитием ишемии (недостаточного кровоснабжения) определённых участков мышц. Перемежающаяся хромота – выраженный симптом облитерирующего эндартериита у мужчин и диабетической ангиопатии у женщин.
В том случае, если болят задние мышцы бедра, стоит исключать дефицит некоторых минеральных элементов, обладающих электролитной способностью. Это в первую очередь калий и магний. При их дефиците в рационе питания или ускоренном вымывании из организма (например, при приеме петлевых диуретиков) возникает нарушение проведения электрического импульса. При этом начинается хаотичное сокращение и расслабление мышечных волокон.
В норме все миоциты при поступлении сигнала по двигательному аксону начинают сокращаться одновременно. Если калия и магния недостаточно, что импульс до всех миоцитов доходит с разной скоростью. В результате часть клеток сокращается, а другая часть уже расслабляется. Это провоцирует возникновение эктопических очагов в толще мышечного волокна. В этих очагах происходит несогласованная работа миоцитов, что вызывает сильнейшие боли и мышечные судороги. Подобное заболевание называется миофасциальном синдромом.
Вот еще при каких патологиях болят задние мышцы бедра:
- компрессия седалищного нерва;
- люмбоишиалгия с распространением на область бедра;
- туннельные синдромы;
- воспаление грушевидной мышцы;
- развитие коксартроза.
Если у вас болит мышца в области бедра и при этом не было травм в недавнем прошлом, настоятельно рекомендуем обратиться к врачу ортопеду. Специалист назначит ряд специфических обследований, таких как УЗИ, ангиография, рентгенография, МРТ. По результатам проведенных обследований будет поставлен точный диагноз. Это даст шанс на успешное выздоровление.
Ну и осталось разобраться в вопросе о том, почему болят приводящие мышцы бедра и с чем связано их чрезмерное напряжение.
Сразу же стоит сказать, что они связаны с работоспособностью тазобедренных суставов. Если он деформирован, произошло смещение головки бедренной кости в суставной полости вертлужной впадины, то приводящие и отводящие мышцы бедра будут болеть и любые движения будут затруднительными.
А вот если болит внутренняя мышца бедра и неприятные ощущения носят своеобразный лампасный тип, т.е. распространяются от паховой области к колену, то тут причину стоит искать в межпозвоночном диске L5-S1. Он часто разрушается, подвергается тотальной протрузии и сдавливает корешковые нервы, отвечающие за иннервацию нижних конечностей. Еще подобное состояние может развиваться при тромбозе глубоких вен бедра и полости малого таза. В этом случае в области болезненности появляется выраженная отечность и темно-синяя окраска кожных покровов.
Во время спортивных тренировок часто повреждается полусухожильная мышца, которая подвержена растяжениям и микроскопическим разрывам связок при выполнении упражнений на растяжку и при попытке сесть на шпагат. А вот тонкая мышца подвержена больше травмам, связанным с выполнением профессиональных обязанностей. Она болит по ночам, когда снижается нагрузка и начинается процесс отведения накопленной мочевой кислоты и продуктов метаболитов.
Если болят мышцы бедра, то первое, что стоит сделать, это оказать меры первой помощи. Если была травма, то следует на область предполагаемого повреждения приложить лед, зафиксировать конечность, исключив её подвижность и как можно скорее обратиться в травмпункт. Если проявляются боли воспалительного генеза, то необходимо обеспечить покой больной конечности и нанести тонким слоем противовоспалительную нестероидную мазь («Ортофен», «Диклофенак», «Найс», «Кеторолак» и т.д.).
Комплексное лечение болей в мышцах бедра всегда тесным образом связано с теми заболеваниями, которые проявляются подобным симптомом. если это деформирующий остеоартроз коленного или тазобедренного сустава, то необходимо предпринимать меры для восстановления хрящевой ткани. При подагре важно нормализовать баланс мочевой кислоты и обеспечить её вывод с мочой. Болезнь Бехтерева, ревматизм и другие аутоиммунные воспалительные реакции требуют комплексного подхода к лечению. Здесь уместны иммуномодуляторы, антибиотики, противовоспалительные, десенсибилизирующие средства и ряд других процедур.
Лечение боли в мышцах бедра всегда следует проводить под постоянным контролем со стороны опытного врача. Отличные результаты дает мануальная терапия, лечебная физкультура и рефлексотерапия.
Посмотрите на видео комплекс простых упражнений для гимнастики, устраняющей боли в мышцах бедра:
источник
Любой взрослый или ребенок способен ощущать дискомфорт в нижних конечностях. У каждого он проявляется по своему: жжением, онемением, судорогой или даже болью. Все перечисленные симптомы не являются нормой, а значит нуждаются в лечении.
Причины болей в мышцах ног могут носить разнообразный характер, поэтому стоит начать с анатомических особенностей «проблемы».
Предназначение опорно-двигательного аппарата – движение. Что касаемо нижних конечностей, то в них развита мощная мышечная система, способная выдержать физические нагрузки, держать тело человека в вертикальном положении и совершать движение.
Мышечная система нижних конечностей делится по следующим группам:
- тазовый пояс (ягодичные);
- бедра (четырехглавая и двуглавая);
- голени (икроножная и трехглавая);
- стопы (разгибатели пальцев).
За боль можно принимать любое ощущение, доставляющее дискомфорт в состоянии покоя или движения, может появляться в любой момент.
Делится на два вида:
- Острая. Ее возникновение имеет внезапное начало, она кратковременна и имеет четкую локализацию, чаще всего ее можно наблюдать после резких движений, интенсивных физических нагрузок, под воздействием химических или термических факторов. Длительность составляет от нескольких минут до нескольких дней. Может быть тянущей, ноющей и стреляющей.
- Хроническая. Механизм ее развития заключен в повреждении или воспалении нервных волокон и ткани. Способна сохраняться в течение длительного промежутка времени, может возникать независимо от провоцирующих факторов.
Неприятные ощущения могут скрываться не только в мышцах, но и носить суставной, неврогенный, костный и сосудистый характер.
Первоисточники – артрозы, артриты, подагра и остеопороз (причиной их развития служит разрушение хрящевой ткани). Эти заболевания способны вызывать появление разных видов болей.
Основные отличия:
- расположена в пораженном суставе, сопровождается хрустом и ограничением подвижности;
- способна «мигрировать» в близкорасположенные ткани, усиливаться при движении.
Может развиваться в результате полученных травм, лейкоза, доброкачественных опухолей, остеомиелитах.
Основные отличия:
- ощущается в месте получения травмы, способна распространяться в соседние ткани;
- визуально могут быть видны гематомы, припухлость;
- невозможность или ограничение движения в пораженной конечности.
В позвоночном столбе расположен спинной мозг, который окружен «щитом» — позвонками, соединенными между собой хрящевыми прокладками. В результате деформирования костных или хрящевых структур позвоночника (грыжи, остеохондроз, опухоли) возникает приступ, распространяющийся на нижние конечности.
Основные отличия:
- боль не оставляет и в течения покоя, часто нестерпима, сопровождается судорогами и онемением, мышцы ног сводит;
- по интенсивности может ощущаться прострелами, ударами кинжала, может быть колющей;
- способна распространяться на крестец и поясничный отдел.
Нарушение работы сосудистой системы может сопровождаться болевым синдромом. Частые заболевания – тромбозы, тромбофлебит, эмболия артерий. Причиной их развития является сужение просвета сосудов, и в результате уменьшается приток крови в мышцы.
Основные отличия:
- передвижение, статические нагрузки – провокатор неприятных ощущений;
- приступы чаще в вечерние время, сопровождаются отеками, расширением вен;
- если приподнять конечности, то снижение дискомфорта;
- симптом «холодной стопы»;
- гипотрофия голени.
Основная категория людей, страдающих сосудистой болью – гипертоники, курильщики, люди с сахарным диабетом, а также пациенты, перенесшие инсульт, инфаркт.
У взрослых основные «источники» миалгии – травмы и заболевания.
Дети тоже могут болеть или травмироваться, но к их списку причин стоит добавить следующие:
- неправильную осанку и сколиозы;
- нейроциркуляторная дистония;
- неполноценность соединительной ткани;
- нехватка полезных веществ, лейкемия.
Механизм развития миалгии заключается в сдавлении кровеносных сосудов, которые снабжают мышечную систему необходимыми веществами и кислородом. Функционирование волокон нарушается, что характеризуется онемением, покалыванием, жжением. По мере восстановления процесса кровообращения эти симптомы уходят.
Физиологические причины боли тесно связаны с повседневной жизнью. Недуг часто испытывают спортсмены после тренировки, люди, чья работа связана с постоянными физическими нагрузками.
Характеристика физиологических болей:
- умеренно интенсивны, могут сопровождаться судорогой;
- поверхностные, локализуются над пораженной мышцей;
- усиливается при нагрузках и затихает при их ограничениях.
Помимо вышеперечисленного, миалгии провоцируют лишний вес, неудобная обувь, беременность (особенно поздние сроки). Все это дает дополнительную нагрузку на опорно-двигательный аппарат, ступни и мышцы, и как следствие, боль.
Но не всегда причина болей кроется в физиологии. Возможные причины боли – заболевания, для которых миалгии являются симптомом, требующим лечения. Процесс развития болезни может быть очень быстрым, но способен затянуться на долгие годы. По группам можно патологии разделить на костные, суставные, сосудистые и неврогенные.
Опорно-двигательный аппарат ежедневно подвергается воздействию различных нагрузок, вирусов и бактерий. Не последнюю роль занимает и генетическая предрасположенность.
Болевой синдром могут давать следующие заболевания:
- Остеоартроз — деформация суставов путем разрушения хрящевой ткани. Приступ миалгии может вызвать подъем по лестнице, ходьба на длительные расстояния. Облегчение отмечается при ограничении нагрузок.
- Остеомиелит – воспалительный процесс в костной ткани гнойно-некротического характера. Его сопровождение- постоянная боль в пораженной конечности.
- Остеопороз – полифакторная патология костей, которая характеризуется снижением их плотности, и как правило, приводит к частым переломам. Отмечается ощущение дискомфорта на плохие погодные условия, при передвижении. Становятся ломкими волосы и ногти.
- Остеохондроз – нарушение целостности позвоночного столба путем сдавления, смещения или повреждения его костных структур. Миалгии отмечаются в поясничной и крестцовой области, в нижние конечности. Приступ может провоцировать неудачный подъем по лестнице, падение, неудобное положение тела. Боль может носить приступообразный или постоянный характер.
Существует также Болезнь Пертеса – недуг, которому подвержены дети от 3 до 15 лет. Подразумевает он под собой разрушение головки бедренной кости с ее последующим полным восстановлением за 3-4 года. Сопровождается хромотой во время движения, миалгией.
Если вовремя обездвижить конечность, то процесс восстановления пройдет быстрее, что в будущем даст возможность избежать развития артроза.
Появиться болевые ощущения могут благодаря и нарушениям в работе нервной и сердечно-сосудистой системы.
Неврогенные причины:
- Ущемление или повреждение нервных корешков спинного мозга (радикулопатия). Для нее характерно распространение миалгии от поврежденного участка в близлежащие ткани и нижние конечности.
- Ишиас-синдром, распространяющийся по седалищному нерву при повреждении нервных окончаний спинного мозга (инфекции, переохлаждения, травмы). Человека мучают хронические миалгии кинжального характера, распространяющиеся по ягодицам и задней поверхности нижних конечностей, снижение чувствительности в пораженной области.
- Люмбаго—симптом, в основе лежит патология позвонков и хрящевых дисков. Их смещение и сдавление приводит к тому, что в фиброзном кольце позвонка возникает возбуждение нервного окончания. Симптоматика люмбаго включает в себя рвущую, пульсирующую или простреливающую боль в мышцах поясницы, которая может отдавать в рядом лежащие ткани.
- Диабетическая полинейропатия – последствие прогрессирующего сахарного диабета. Ее причины – нарушение питания нервной ткани, и как следствие, снижение чувствительности в нижних конечностях, онемение, покалывание, жгучая боль. Усиление неприятных ощущений происходит в ночное время.
Сердечно-сосудистые болезни:
- Посттромбофлебитический синдром, которому подвержены люди, перенесшие тромбоз вен. Клапанный аппарат глубоких вен прекращает функционировать, поэтому происходит нарушение тока крови по венам. Миалгии провоцируют длительные нагрузки, к которым можно отнести и долгое пребывание тела в одном положении.
- Варикозное расширение вен – потеря эластичности стенки сосуда с его последующей деформацией. На нижних конечностях просматриваются сосудистые звездочки, в запущенных стадиях видны уплотнения, покраснения, отеки. Боль носит тупой приступообразный характер, чаще вечером. Мышцы начинают ныть.
- Тромбофлебит – образование тромба в воспаленной вене, который провоцируют приступы сильной боли в сочетании с отеками в голени;
- Облитерирующий эндартериит – поражение мелких артерий ног, характеризующееся постепенным сужением и в последствии прекращением работы сосуда. Основная жалоба – хромота, носящая приступообразный характер.
- Атеросклероз – заращение сосудов холестериновыми бляшками, что провоцирует нарушение кровотока. Болевой синдром носит волнообразный характер, увеличивается при физических нагрузках. Вместе с миалгией отмечается слабость в ногах, тяжесть.
Беременные женщины могут отмечать боль в икрах, возникающей чаще по мере увеличения срока беременности. Это связано с увеличением веса, а значит возрастают и нагрузки на мышечную систему.
Также могут быть причинами болевого синдрома:
Основные принципы лечения включают в себя медикаменты, лекарства, лечебную физкультуру, массаж, рецепты народной медицины. Они могут быть направлены как на устранение причины миалгии, так и на снижение болевого синдрома.
Полноценную медицинскую помощь должен оказывать только специалист. В домашних условиях возможно облегчение состояния.
Направлено на устранение неприятных симптомов, включает в себя обезболивание и снятие воспаления.
Чтобы лечить симптомы в виде мышечных болей, применяют следующие группы препаратов:
- миорелаксанты – Сирдалуд, Баклофен, Мидокалм;
- нестероидные препараты противовоспалительного характера в виде таблеток и уколов – Диклофенак, Ибупрофен, Нурофен, Кеторол;
- мази способны обезболить – Вольтарен, Финалгон, Меновазин.
Еще одно эффективное средство лечения – массаж. Расслабляющий лечебный массаж поможет снять боль в ногах. Это может быть как точечный массаж, так и мануальный.
Перед проведением процедуры следует выполнить рекомендаций:
- принять душ;
- приглушить свет, обеспечить комфортную температуру и приятную музыку;
- во время массажа одну из конечностей укрыть, так как ноги быстро замерзают;
- использовать крема или масла, снимающие болевой синдром и усталость в мышцах;
- избегать активных приемом массажа в области подколенной ямки и внутренней поверхности бедра, чтобы не оставались синяки;
- обеспечить покой, отдохнуть после процедуры.
Основные этапы массажа:
- Стопа: нажатие, разминание и расслабление. Необходимо проработать стопу нажимающими движениями, а затем размять, уделяя внимание каждому пальцу. Завершить процедуру следует поглаживающими движениями;
- Голень: растирание и поглаживание. Первый прием можно выполнить при помощи полотенца, растирая снизу вверх икроножную мышцу. Также массажем будет попеременное сгибание и разгибание стопы, что заставит икроножную мышцу растягиваться. Последний этап завершить поглаживанием;
- Бедро: поглаживание, разминание, затем растирание и вибрация. Необходимо щадить внутреннею область бедра, все прием выполняются энергично, направление движения – от колена к тазу.
Снятие болевого синдрома возможно путем выполнения простых упражнений:
- Упражнение № 1. Займите положение у стены, повернувшись к ней боком. Придерживаясь за нее, максимально встаньте на кончики пальцев, затем задержитесь в этом положении на 30 секунд, а после плавно опуститесь на пятку, приподняв носки вверх. Повторить 5 раз.
- Упражнение № 2. Сядьте на пол, ноги выпрямите и обхватите ладонями стопы, плавно потяните их на себя., а затем расслабьте. Нужно почувствовать, что мышцы растягиваются. Возможно выполнение упражнение поочередно с каждой конечностью. Повторить 5-7 раз.
Хотя причин болей в ногах множество, существуют общие травы, масла и настои, способные помочь обезболивать и помочь избавиться от болевого синдрома.
Популярные рецепты для снятия болей:
- В равных частях смешиваем следующие составляющие: масло ментола, зимолюбки, эвкалипта, камфары, гвоздики и сок алоэ. Втирать полученное средство нужно в болезненные места с последующим закреплением льняной повязки. Делать это 2-3 раза в день.
- Настой пижмы принимается по 1 ст. ложке за сутки 2-3 раза, а для его приготовления нужно залить стаканом кипятка 1 ст. л. измельченной пижмы.
Для предупреждения или снижения болевого синдрома в ногах следует избегать:
- переохлаждения;
- неудобной обуви;
- длительных статических нагрузок;
- травмоопасных ситуаций.
Своевременное обращение за консультацией к специалисту и выявление причины миалгии позволит избежать осложнений.
Врач-ревматолог с многолетним стажем и автор сайта nehrusti.com. Более 20 лет помогает людям эффективно бороться с различными заболеваниями суставов.
Что говорят врачи о лечении суставов и позвоночника? Дикуль В.И., доктор медицинский наук, профессор: Работаю ортопедом уже много лет. За это время мне пришлось столкнуться с разными болезнями спины и суставов. Рекомендовал своим пациентам только лучшие препараты, но все же результат одного из них меня поразил! Он абсолютно безопасен, прост в применении, а главное – действует на причину. В результате регулярного использования средства боль проходит за сутки, а за 21 день болезнь и вовсе отступает на все 100%. Его однозначно можно назвать ЛУЧШИМ средством 21-ого века. .
источник