Заболевания опорно-двигательной системы – очень распространенное явление в современном обществе. Недостаток физической активности, неправильное питание и сопутствующие заболевания увеличивают риск возникновения такой патологии у пациентов. Особенно часто наблюдается поражение нижних конечностей, поскольку именно на них ложится основная нагрузка в повседневной жизни.
При обращении к врачу многие люди жалуются на боли в ногах выше колена. Прежде всего пациентов интересует, почему возникают эти ощущения и как их можно устранить.
Иногда такой симптом может беспокоить длительное время, нарушая привычный ритм жизни и создавая ощутимый физический и психологический дискомфорт. Поэтому важной задачей на первичном этапе медицинского обслуживания становится выяснение причин патологии и ее точная диагностика, чтобы в дальнейшем можно было грамотно планировать лечебные мероприятия.
Если болят ноги выше колен – это результат воздействия различных факторов. В первую очередь такой симптом может быть связан с изменениями в мышцах бедра и таза. Однако, боли в ногах являются признаком не только локальных нарушений, но и общей патологии. Поэтому необходимо детально исследовать риск развития у пациента других заболеваний, которые на первый взгляд не связаны со скелетным аппаратом.
Появление болевых ощущений в мышцах ног провоцируют такие причины:
- Травмы (ушибы, растяжения и разрывы сухожилий).
- Воспаление в мышцах (миозит), сухожилиях (тендинит) и фасциях (фасциит).
- Сосудистые заболевания (тромбозы, тромбофлебит).
- Водно-электролитные нарушения (недостаток кальция, калия, избыток натрия).
- Остеоартроз тазобедренного и коленного суставов.
- Системные заболевания соединительной ткани (склеродермия, дерматомиозит).
- Остеохондроз поясничного отдела позвоночника.
- Фибромиалгия.
- Физическое перенапряжение.
Устранение наиболее распространенных факторов риска – основа первичной профилактики болевого синдрома в нижних конечностях. Кроме того, предупредить его развитие помогает своевременное лечение сопутствующих заболеваний.
Поскольку боли в области бедра и ягодицы становятся результатом различных заболеваний, то для выяснения причины ее возникновения необходимо провести грамотную дифференциальную диагностику. Оценка симптоматики при врачебном осмотре позволяет сделать предположительное заключение о тех нарушениях, которые беспокоят пациента.
Болевые ощущения являются не последним проявлением патологии, но зачастую могут выступать единственным схожим признаком при многих состояниях. Поэтому стоит уделить больше внимания рассмотрению особенностей наиболее распространенных заболеваний.
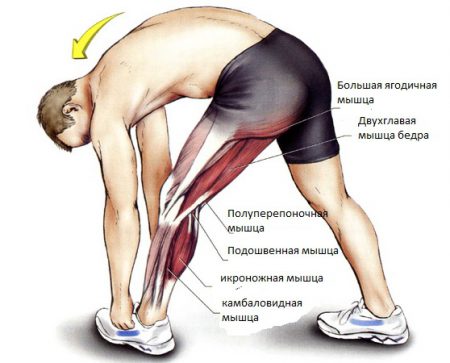
Причинами боли выше колена зачастую выступают травмы мягких тканей бедра. Такая ситуация встречается при занятиях спортом, в быту или становится результатом несчастных случаев. Механизм травмы определяет вид поражения, а от того, какие мышцы повреждены, зависит локализация симптомов: в области ягодицы, передне-наружной, задней или внутренней части бедра.
При ушибах можно наблюдать появление отека в области травмы, ссадин и подкожной гематомы. Сгибание или разгибание в колене может ограничиваться из-за боли соответственно сзади или спереди бедра. Растяжения или разрывы сухожилий проявляются локальным болезненным уплотнением, невозможностью совершить движения конечностью, в которых участвуют поврежденные мышцы.
После получения травмы нужно скорее обратиться к врачу – от своевременности оказания помощи будет зависеть успех лечения.
Воспаление мышечной или соединительной ткани приводит к формированию миозитов, тендинитов и фасциитов. Причинами указанных изменений могут стать как локальные повреждения при травмах или перенапряжении, так и общие инфекции (например, грипп).
Миозит характеризуется выраженной болью в ноге, которая усиливается не только при сокращении пораженной мышцы, но и в покое или ночью. Характерно появление таких признаков:
- Уплотнение тканей в виде тяжа или валика.
- Покраснение кожи.
- Повышение локальной температуры.
- Болезненность при пальпации.
- Мышечная слабость.
Тендиниты сопровождаются схожими проявлениями, при этом характерен хруст во время движений с участием пораженного сухожилия. Воспаление фасций протекает с изменениями кожи – она становится более грубой, приобретает вид «апельсиновой корки». Фасциит может протекать по типу локального инфекционного процесса, причиной которого становится занесение микробов извне. Такая ситуация часто наблюдается в области ягодицы.
Если болят ноги выше колен – это может быть проявлением сосудистых заболеваний. Особенно характерен такой симптом при венозных тромбозах и тромбофлебитах, когда нарушается отток крови из-за скопления фибриновых сгустков. При этом характерны следующие признаки:
- Постоянные пульсирующие и жгучие боли в мышцах.
- Выраженный отек ноги.
- Кожа плотная, розово-синюшного цвета, теплая на ощупь.
- При пальпации можно определить болезненные уплотнения в виде тяжей.
Если тромбофлебит переходит в хроническую форму, существует риск отрыва кровяного сгустка, что может стать причиной инфаркта миокарда, инсульта, тромбоэмболии легочной артерии. Это те состояния, которые требуют неотложной помощи, поскольку могут иметь летальный исход.
Сосудистые заболевания ног являются опасной патологией, поэтому при подозрении на подобное состояние необходимо сразу обращаться к врачу. Своевременное и адекватное лечение убережет от нежелательных явлений.
Когда болят тазобедренные суставы при остеоартрозе, может наблюдаться распространение ощущений в область ягодицы, паховую зону, а при поражении колена – и на переднюю поверхность бедра. При тяжелом течении заболевания также наблюдаются патологические изменения и в околосуставных мышцах, которые носят воспалительно-дистрофический характер.
В основном остеоартроз характеризуется такими проявлениями:
- «Стартовые» боли (появляются в начале нагрузки), которые в дальнейшем становятся постоянными.
- Хруст и трение в суставах.
- Деформации в области колен.
- Нарушение ходьбы (особенно при поражении тазобедренного сустава).
- Болезненность при пальпации околосуставной зоны.
Артроз тазобедренных суставов для многих пациентов становится настоящей проблемой, поскольку значительно ограничивает их двигательную активность, вплоть до получения инвалидности.
Окончательно решить вопрос, почему у пациента болят ноги в области бедра, можно только на основании дополнительных методов обследования. Обычного клинического осмотра в ряде случаев бывает недостаточно. Поэтому для постановки заключительного диагноза используют различные лабораторные и инструментальные средства:
- Биохимический анализ крови (электролиты, коагулограмма, ревмопробы).
- Магнитно-резонансная томография.
- УЗИ с допплерографией.
- Рентгенография.
- Ангиография.
Для исследования мягких тканей наиболее подходят магнитно-резонансная томография и УЗИ. Сосудистая патология требует проведения допплерографии и ангиографии. При подозрении на переломы или болезни суставов рекомендуют пройти рентгенографию.
При болях в ногах от колен до ягодицы необходимо проводить лечение основного заболевания, которое послужило их причиной, применяя этиотропные и патогенетические средства. Однако, нельзя забывать и о симптоматической терапии, которая позволит уменьшить проявления болезни. Таким образом, лечить подобное состояние нужно комплексно, проводя коррекцию в соответствии с индивидуальными особенностями пациентов.
В основном применяют такие методики:
- Медикаментозное лечение.
- Физиотерапию.
- ЛФК и массаж.
- Операцию.
Формирование лечебной тактики определяется видом патологии и соответствующими стандартами оказания медицинской помощи.
Использование медикаментов сопровождает лечение любого заболевания. Можно применять инъекционные, таблетированные формы или средства местного использования (мазь, гель, крем). При мышечных болях в области бедра используют такие средства:
- Обезболивающие.
- Противовоспалительные.
- Миорелаксанты.
- Противоотечные.
- Витамины и минералы.
Развитие инфекционного процесса требует применения антибиотиков, при сосудистой патологии – антикоагулянтов и антиагрегантов (для снижения свертывания крови), в случае системных заболеваний соединительной ткани – цитостатиков и гормонов, а при остеоартрозе – хондропротекторов.
Физиотерапевтические методики позволяют расширить возможности лечения травм, остеоартроза, остеохондроза и другой патологии костно-мышечной системы. При этом процедуры можно проходить даже при обострении заболевания, однако нельзя забывать о противопоказаниях к их применению. Наиболее часто в комплекс терапии включают:
- Электро- и фонофорез лекарств.
- Магнитотерапию.
- УВЧ- и лазеротерапию.
- Парафино- и грязелечение.
При поражениях опорно-двигательного аппарата важное место в лечебных и реабилитационных мероприятиях отводится лечебной физкультуре и массажу. Без гимнастических упражнений не обходится лечение травм, остеоартроза и остеохондроза. Их необходимо выполнять как можно раньше, чтобы остановить прогрессирование патологии и предупредить осложнения. Выполнение массажа полезно при воспалительных заболеваниях мягких тканей, остеохондрозе, фибромиалгии и других заболеваниях.
При сосудистой патологии нужно обеспечить покой пораженной конечности – излишние движения или грубый массаж могут спровоцировать отрыв тромба.
Операция показана при тяжелых травмах, сосудистых заболеваниях, выраженном остеоартрозе или остеохондрозе. В основном используют малоинвазивные методики – внутрисосудистые и артроскопические – они позволяют быстро и эффективно выполнить вмешательство с минимальной травматизацией тканей. При необходимости сшивания поврежденных структур, репозиции переломов или протезировании тазобедренного сустава пользуются открытым доступом.
Если болят мышцы нижних конечностей, необходимо своевременно обращаться к врачу, поскольку от этого зависит возможность эффективного лечения и предупреждения опасных осложнений.
источник
Когда болят ягодицы и мышцы ног выше колен, многие не придают этому особого значения, списывая все на усталость. Однако это может свидетельствовать о довольно серьезных патологиях.
Ягодицами называют мягкую ткань задней поверхности таза, в которую входят ягодичные мышцы, подкожная клетчатка и кожа. Мышцы разделены на малые, средние и большие, на каждую из которых возложены свои определенные функции.
Самая крупная — большая ягодичная, состоящая из четырехглавых толстых мышц. Задняя верхняя часть, соединяется с позвоночником и тазом большими ягодичными мышцами, которые помогают сгибать и разгибать бедра, отводить бедро в сторону и возвращать в центр, а также разворачивать во внешнюю и внутреннюю сторону.
Меньшую по размерам среднюю ягодичную мышцу, представляет трехглавая мышца, которая большей своей часть располагается под большой ягодичной. Ее функция состоит в стабилизации тела и ног при ходьбе; отводе ног в разные стороны; повороте бедер наружу.
Малые мышцы ягодиц представлены в виде плоских трехглавых, расположенных ниже средних ягодичных. Они помогают отводить ноги в стороны, поворачивать бедро в стороны и удерживать тело в вертикальном положении.
Если болят ягодицы и мышцы ног выше колен, то это может быть проявлением различных заболеваний. Через ягодичные мышцы проходит самое крупное нервное волокно — седалищный нерв, который через бедро выходит на заднюю поверхность ноги. Ягодичную область иннервируют короткие ветви крестцового сплетения. В кровоснабжении принимают участие верхние и нижние ягодичные артерии. Ток лимфы происходит благодаря лимфатическим сосудам в поверхностных паховых узлах и лимфатическим узлам в малом тазу. Ягодицы имеют толстый кожный покров с большим количеством сальных желез. Под мышечным слоем располагается тазобедренный сустав, кость таза и связочный аппарат бедренной кости.
Характеризуется нарушением хрящевой ткани межпозвоночных дисков. Из-за патологических изменений ткани дисков твердеют, расходятся в стороны и давят на нервные окончания. На поясничный отдел больше всего приходится нагрузок и давления массы тела. Остеохондроз истончает межпозвоночные диски в результате чего позвоночник сжимается. Защемление спинномозговых нервов сопровождается болевыми ощущениями в пояснице, отдающими в ягодичные мышцы и ноги. Боль носит острый, ноющий характер, присутствует повышенный тонус ягодичных мышц. Пояснично-крестцовый остеохондроз диагностируется и лечится неврологом. Для подтверждения диагноза проводят рентгенографию, магнитно-резонансную и компьютерную томографию.
Лечение направляется на купирование болевого синдрома, восстановление функций нервных корешков. Для этих целей применяют медикаментозную и мануальную терапию, физиотерапевтические процедуры, лечебную гимнастику. При необходимости проводится хирургическое лечение. Чтобы избежать развития остеохондроза, необходимо сбалансировано питаться, регулировать физические нагрузки, с помощью специальных упражнений сформировать крепкий мышечный корсет спины.
Среди своих симптомов имеет болевой синдром в ягодичных мышцах и в задней поверхности бедра. Образованию межпозвоночной грыжи способствует разрыв фиброзного кольца позвоночного диска. Полужидкое ядро, находящееся внутри кольца, вытекает в позвоночный канал, образуя грыжу. В результате происходит защемление нервных окончаний.
Симптомы поясничной грыжи:
- острая боль в пояснице, в ягодицах;
- боль при наклонах и поворотах;
- покалывание и онемение в ногах.
В запущенных случаях нарушается функция мочевого пузыря и кишечника, могут атрофироваться мышцы ног. Межпозвоночная грыжа пояснично-крестцового отдела может вызывать у женщин развитие гинекологических отклонений из-за нарушенного кровообращения мочеполовых органов. Зачастую на фоне межпозвоночной грыжи возникает сколиоз. Развитию патологии благоприятствуют: избыточный вес, недостаточная физическая активность, чрезмерные нагрузки на позвоночник, сидячая работа, неправильное питание.
При болевом синдроме средней тяжести пациенту прописывается постельный режим с приемом обезболивающих препаратов. В некоторых случаях боль купируют методом вытяжения позвоночника. При острых болях в запущенной стадии назначается оперативное лечение. Для предотвращения межпозвоночной грыжи необходимо регулярно выполнять упражнения для укрепления мышц спины и поясничного отдела.
Ишиас — защемление, воспаление седалищного нерва. Основным симптомом заболевания является острая боль, начинающаяся в поясничном отделе и распространяющаяся на ягодичную область. Болевые ощущения охватывают заднюю поверхность бедра, голень. Пациенту больно вставать, наклоняться и ходить. В ногах ощущается жжение, покалывание и онемение. Обычно болевой синдром проявляется на левой или правой стороне, в редких случаях присутствует двухстороннее поражение седалищного нерва. Ишиас развивается постепенно, начальная стадия заболевания может длиться несколько лет. Обострение может спровоцировать прыжок или резкий поворот туловища, переохлаждение или поднятие тяжелого веса.
Причины, вызывающие развитие ишиаса: болезни позвоночника, межпозвоночная грыжа, стеноз поясничного спинномозгового канала. Лечение патологии сводится к устранению болевых ощущений, корректированию позвоночника. Лекарственная терапия включает нестероидные противовоспалительные средства. Массаж и лечебную гимнастику можно делать после стихания обострения. Физиотерапевтические процедуры тоже облегчат состояние больного.
Артрит тазобедренного сустава (коксит) — заболевание, характеризующее дегенеративное изменение сустав, возникшее по различным причинам. Патология классифицируется в виде:
- 1. Неспецифического или гнойного артрита, возбудителями которого являются бактерии, боль локализуется в области ягодиц, усиливается при движении, присутствует повышенная температура тела, гиперемированный кожный покров в области тазобедренного сустава и ягодицы.
- 2. Специфического артрита, вызванного гонореей, сифилисом или туберкулезом.
- 3. Реактивного артрита, развивающегося вследствие перенесенных детских инфекций либо желудочно-кишечных патологий, или заболеваний мочеполовых органов.
- 4. Ревматоидного артрита, представляющего симметричное поражение суставов.
- 5. Транзиторного коксита, возникающего после полученной травмы или воспалительного процесса
- 6. Болезни Бехтерева, являющейся системной патологией позвоночника, в некоторых случаях начинается с воспаления тазобедренного или коленного сустава.
Заболевание сопровождается болями в паху, бедре, ягодичных мышцах, по передней поверхности бедра. Чаще всего боль возникает при длительной фиксации сустава, если долго сидеть или стоять в одной позе. Лечебные мероприятия направлены на устранение боли, лечение основного заболевания, вызвавшего развитие артрита, а также восстановление функции воспаленного сустава. Назначается лекарственная терапия, массаж, лечебная гимнастика.
Прогрессирующая патология, разрушающая хрящевую и костную ткань тазобедренного сустава. Кости тазобедренного сустава покрываются упругим и прочным суставным хрящом, благодаря ему кости мягко скользят относительно друг друга. Суставная жидкость, покрывающая сам хрящ, питает и защищает его. Под воздействием неблагоприятных факторов хрящевая ткань стирается и трескается, что вызывает воспаление костной ткани. Заболевание провоцируют: нарушенный обмен веществ, гормональные изменения, нагрузки на тазобедренный сустав, неправильное кровообращение.
Основной симптом коксартроза — боль в суставе, которая отдает в ягодичную мышцу, бедро и паховую область. Отмечается болевое ощущение при ходьбе. Заболевание разделяется на первичную и вторичную форму. Первичная форма патологии возникает в пожилом возрасте, сопровождается симметричным поражением суставов. Вторичный артроз возникает на фоне различных патологий, перенесенных травм, затрагивает один тазобедренный сустав. Раннюю стадию заболевания можно лечить консервативным методом с применением различных лекарственных препаратов, физиотерапевтических процедур. Эффективное действие оказывают массаж и лечебная гимнастика. При запущенной форме заболевания необходима хирургическая операция по замене поврежденного сустава.
Самая крупная артерия человеческого тела — аорта, достигая уровня пупка, делится на подвздошные артерии, которые, в свою очередь, проходя через малый таз в нижние конечности, разветвляются на множество артерий. Чаще всего аорто-подвздошные окклюзивные заболевания развиваются из-за атеросклероза. Атеросклеротические бляшки перекрывают просвет артерии, уменьшая кровоток в нижних конечностях. Симптомы заболевания выражаются в перемежающейся хромоте, в судорогах, болях и онемении ягодичной области. Болевой синдром усиливается при сидении, сгибании конечностей и в положении стоя. Облитерирующий атеросклероз может диагностироваться как слева, так и на правой стороне бедра. Кроме медикаментозной терапии, необходимым условием для выздоровления является полный отказ от курения, больные с сахарным диабетом должны следить за уровнем сахара в крови, пациенты с высоким давлением должны поддерживать его на уровне 140/90 мм.рт. При большом распространении атеросклеротического процесса применяют хирургическое лечение.
В период вынашивания ребенка женщины часто жалуются на боль в ягодичных мышцах. Это обусловлено перенапряжением поясничной и ягодичной области из-за увеличения веса матки. Болевой синдром может быть вызван защемлением седалищного нерва. Как правило, боль имеет приступообразный характер и возникает только с одной стороны. При беременности женщинам противопоказаны обезболивающие препараты. Снять болевой синдром можно, прибегнув к специальной гимнастике для беременных. Не рекомендуется ношение высоких каблуков — это увеличивает нагрузку на поясничный отдел и смещает центр тяжести в позвоночном столбе. Необходимо принимать препараты кальция, комплексные поливитамины и носить бандаж для снятия лишней нагрузки на поясничную зону.
Боль в ягодице, отдающая в ногу может быть вызвана гнойным воспалением кожного покрова. Флегмону и абсцесс ягодичной мышцы необходимо лечить антибактериальными препаратами, при необходимости прибегая к хирургическому вмешательству.
Болевые ощущения могут возникать после инъекций. Особенно больными считаются витамины и антибактериальные препараты. При несоблюдении стерильности может образоваться гнойник или развиться абсцесс. В этом случае кроме болей будут отмечаться отек и покраснение пораженного участка, высокая температура тела. Во время укола в ягодичную мышцу можно попасть в нерв, тогда боль будет иррадировать в нижнюю конечность.
Синдром грушевидной мышцы характеризуется тянущейся тупой болью в ягодицах, в крестцовой зоне и тазобедренной области. Боль усиливается при ходьбе и ослабевает в положение лежа.
Диагностируя боль в ягодице, лечащему врачу необходимо провести визуальный осмотр: определить тонус ягодиц, мышц поясницы и ног, уточнить зону поражения, интенсивность болей, сделать рентгенографию с целью исключения травмы позвоночника, копчика, а также для определения возможного анатомического отклонения, опухоли, остеохондроза. Необходимо будет исследовать кровь и мочу на предмет воспалительных процессов. С помощью электронейромиографии изучается тонус мышц и изменение иннервации при подозрении компрессионного синдрома.
источник
Ноги человека подвергаются постоянным нагрузкам, именно поэтому они так часто травмируются.
Частое проявление дискомфорта в них — это боль выше колена.
Многие полагают, что все дело в усталости, однако боль может сигнализировать о наличии или развитии серьезного заболевания.
Многие люди сталкивались с такой ситуацией, когда у них болит нога выше колена. Большинство связывают это с изменением погоды, а кто-то со стрессами или физическими нагрузками. Но каковы истинные причины подобного состояния?
1. Артроз. Главное проявление заболевания — это сильная боль, от бедра до колена. Подвижность суставов ограничивается (так, например, нельзя прижать свое колено к груди). Любое движение влечет за собой хруст в суставах.
2. Некроз головки бедренной кости. Главные симптомы — болит нога выше колена, причем чаще всего боль возникает с наружной стороны ноги. В ночное время суток происходит обострение боли.
3. Патологии позвоночника. Позвоночная грыжа или остеохондроз, проявляются в виде периодической боли тянущего характера. Возможно также ощущение боли в плечевом суставе.
4. Ревматическая полимиалгия. Это своего рода осложнение, которое возникает после перенесенных вирусных заболеваний. Происходит повышение температуры тела, возникает боль выше колена.
Для того чтобы выяснить истинную причину боли, недостаточно знать одни лишь симптомы. Определить какое именно заболевание вас беспокоит, может только опытный врач, после того, как проведет полную диагностику. Практически всегда боль это всего лишь сопутствующий симптом. Для того чтобы полностью избавиться от боли, нужно выявить ее точную причину и устранить ее.
После возникновения даже незначительной боли выше колена, посетите лечащего врача.
Другие причины
Причина боли может крыться в нарушенном гормональном балансе, при хроническом заболевании, нехватке витаминов в организме.
Миозит — происходит воспаление мышц, возникает не только боль выше колена, но и отек.
Можно разделить боль на несколько видов, каждый из них говорит о каком-то конкретном заболевании или патологии:
1. Внезапная боль выше колена — первый признак травмы.
2. Ноющая боль — указывает на развитие воспалительного процесса, возможно при артрозе.
3. Стреляющая боль — образуется в тот момент, когда происходит затрагивание нервных окончаний.
4. Сильная боль — свидетельствует о защемлении нерва, переломе.
5. Постоянна боль — практически всегда возникает при спазмирования мышц находящихся рядом.
6. Пульсирующая боль — возникает при сосудистых нарушениях.
7. Тянущая боль — наблюдается при развитии многих патологий.
Какие последствия могут быть в результате развития заболеваний:
1. При артрозе может произойти полное обездвиживание сустава, так как в результате воспалительного процесса будет нарушена микроциркуляция. Именно поэтому главная задача врача, снять отек. Если консервативные методы не помогают, врачи исправляют проблему путем хирургического воздействия.
2. Последствия некроза. Если провести своевременную диагностику, пока заболевание находится на ранней стадии развития, то возможно удастся избежать серьезных осложнений. Причем большое значение играет возраст больного, чем он моложе, тем больше шансов, что все будет хорошо.
Если заболевание начнет прогрессировать, качество жизни пациента станет ухудшаться, в итоге он может оказаться в инвалидном кресле. Именно поэтому игнорировать боль выше колена ни в коем случае нельзя, ведь она может быть следствием серьезного нарушения.
3. Патологии позвоночника ни когда не проходят для организма без осложнений. Из-за постоянной боли, приходится часто пить обезболивающие средства, а это в свою очередь влияет на желудок. Ходить больно, в большинстве случаев необходимо хирургическое вмешательство.
Сильную боль выше колена, лечат, прежде всего, консервативными методами — лечебной физкультурой, мануальной терапией, физическими процедурами, а также другими манипуляциями. Проводить самолечение различными мазями не рекомендуется, так как не при каждом заболевании можно греть кожу. А в некоторых ситуация это может стать настоящей угрозой для здоровья. Прежде чем отправиться на консультацию к неврологу, ни в коем случае нельзя идти в баню или растирать ноги.
Применять любые средства без консультации с врачом, конечно не стоит. Так как лечение должен назначать исключительно врач, после того проведет полную диагностику и установит диагноз. Для того чтобы хоть как-то облегчить боль в домашних условиях до момента посещения больницы, можно воспользоваться следующими болеутоляющими средствами:
1. Диклофенак — мазь снимает воспалительный процесс.
2. Кетанол — мазь с болеутоляющим эффектом, способна блокировать нервные рецепторы.
3. Финалгон — мазь способна снять воспалительный процесс в суставах.
4. Долобене — гель хорошо помогает при травмах.
Каждое из этих средств обладает прекрасным обезболивающим эффектом, однако это лишь временные меры, и для того чтобы полностью избавиться от боли, а точнее от заболевания, вам нужно посетить медицинское учреждение.
Заниматься лечением боли в ногах выше колена должен только врач – остеопат, травматолог или ревматолог. Для того чтобы поставить точный диагноз, необходимо провести ряд исследований.
Специалисты назначают своим пациентам следующее обследование:
2. Диагностическая лапароскопия.
После того как будут получены результаты исследования, врач назначит соответствующее лечение, которое прежде всего заключается в приеме противовоспалительных и обезболивающих средств. Такая терапия обязательно должна дополняться ЛФК, а также физиотерапией.
Если заболевание находится в запущенной стадии, врачи могут назначить хирургическое вмешательство.
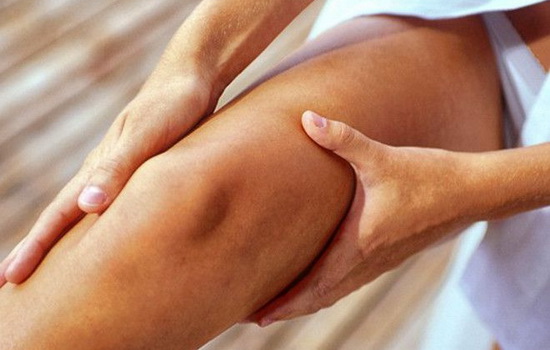
Лечебный массаж
Для того чтобы улучшить кровообращение и восстановить поврежденные мышцы, необходимо проводить специальный лечебный массаж. Но в случае если наблюдается гнойное заболевание, делать его нельзя. Самостоятельно проводить массаж, конечно же, не стоит, так как нужно надавливать именно на определенные точки, поэтому доверьтесь специалистам.
Боль выше колена возникает из-за частых судорог в ночное время? Обязательно пересмотрите свое питание. В рационе питания должно быть как можно больше белковой пищи. А вот от соленых продуктов желательно отказаться. Также старайтесь засыпать исключительно на левом боку, так вы сможете избежать нарушения кровообращения в ногах.
Для того чтобы избавиться от боли, можно использовать народные средства, они достаточно эффективны.
Пакет со льдом
Самое распространенное средство, с помощью которого можно снять боль и уменьшить воспаление в области сустава — это прикладывание холода. Возьмите несколько кубиков льда и оберните их тканью, затем приложите к больному месту на 15 минут. Ни в коем случае не оставляйте лед больше чем на 15 минут, так как в результате этого кожа может повредиться. Рекомендуется повторять подобную процедуру несколько раз в день.
Лечебный массаж
Массажирование поможет успокоить больное место. Возьмите три ложки оливкового масла и нанесите на кожу в то месте, где ощущается боль. Слегка помассируйте ногу. Для того чтобы избавиться от боли, повторяйте процедуру до 4 раз в день.
Тепловая терапия
На протяжении 15 минут принимайте теплую ванну, при этом желательно держать под струей теплой воды только ноги. Болезненность значительно снизится. Вторым вариантом может быть прикладывание к больному месту грелки. Но оба варианта желательно использовать только после выяснения точного диагноза.
Держите ноги в поднятом положении
Многие специалисты рекомендуют несколько раз в день поднимать ноги чуть выше уровня головы. Займите удобное положении на диване и поднимите ноги в высоту.
Используйте смесь на основе молока
Для того чтобы укрепить суставы и иммунитет, рекомендуется добавить в свой рацион питания молоко:
• мелко измельчите миндаль, грецкий орех, немного куркумы, смешайте все с двумя стаканами молока;
• тщательно перемешайте все и поставьте на огонь. Кипятите до тех пор, пока не заметите, что смесь уменьшается в объеме;
• готовое средство пейте три раза в день. Общий курс лечения должен составлять не менее одного месяца.
Чай с семенами папайи
Возьмите семена папайи и варите их на медленном огне ровно 8 минут. После этого добавьте в кипяток один пакетик чая и продолжайте варить еще две минуты. Получившуюся жидкость перелейте в кружку, добавьте одну щепотку молотого перца (черного) и ложку меда, все хорошо перемешайте. Полученный напиток нужно пить два раза в день, на протяжении одной недели.
Масляная смесь
Возьмите по две ложки следующих масел — гвоздичное, оливковое, немного семян тыквы, две ложки порошка имбиря. Все перемешайте и поставьте вариться до тех пор, пока имбирный порошок не приобретет черный цвет. Полученную смесь нанесите на больное место и аккуратно массируйте в течение 10 минут. Повторяйте до двух раз в день.
Боль выше колена редко возникает просто так, конечно у многих это и может быть результатом нагрузки, но все-таки для выяснения точной причины нужно пройти обследование. Заниматься самолечением можно только после посещения медицинского учреждения. Следите за своим здоровьем и не пускайте все на самотек.
источник
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Причин, в результате которых болят икры ног, множество. Это могут быть чрезмерные физические нагрузки, ношение неудобной обуви или даже развитие тяжелой патологии. Установить, что вызвало появление неприятных симптомов, может только врач после обследования.
Неприятные ощущения вызывают различные причины, и в каждом отдельном случае боль будет выражаться по-разному, сопровождаясь дополнительными проявлениями.
Женщины и девушки в период полового созревания, во время менструаций или при климаксе могут ощущать тянущую боль в мышцах ног. Это связано с гормональными изменениями в организме. Дети в период роста и развития могут чувствовать боли, сопровождающиеся судорогами. Чаще всего они возникают в ночные часы.
Кроме того, болезненные ощущения бывают результатом ушибов и травм после физической нагрузки. Неправильное выполнение упражнений приводит к растяжке мышц и сухожилий, что провоцирует появление болей. Часто болезненность может ощущаться только в одной, правой или левой мышце. Подобная ситуация нередко возникает в том случае, когда перед спортивной тренировкой не была проведена разминка, или же во время занятий человек неудачно наступил на ногу и растянул икру.
Проблемы с одной конечностью наблюдаются и при нервном защемлении, поскольку повреждение нервных волокон чаще всего затрагивает небольшой участок. Кроме того, нарушение кровотока нередко сказывается на состоянии только одной ноги. В результате на ней появляются вздувшиеся вены.
После длительного пребывания в неудобной позе или мышечного напряжения может появиться колющая боль. Кроме того, покалывание может стать результатом нехватки в организме витаминов и минералов, обезвоживания, приема некоторых видов лекарственных препаратов.
Длительная ходьба, долгое стояние или резкие движения могут вызвать внезапную боль и судороги в области икры.
Причиной болей часто становится нездоровый образ жизни. Лишние килограммы увеличивают нагрузку на ноги при ходьбе. В период покоя жировые отложения ухудшают отток крови. В результате появляются отеки, судороги. Нарушения в системе кровообращения и, как следствие, проблемы с ногами, вызывают также вредные привычки и малоподвижный образ жизни.
Осложнения после инфекционных болезней, сопровождающихся воспалительным процессом, становятся причиной появления в ногах чувства тяжести и жжения. С развитием патологии боль усиливается и может напоминать о себе даже в состоянии покоя.
Часто проблемы с ногами возникают у женщин в период беременности. Растущий плод увеличивает вес, создавая дополнительное давление на икроножные мышцы. В результате ухудшается отток крови, возникают судороги и ноющая боль в задней части голени.
Вызывать боли в икроножных мышцах могут заболевания, сопровождающиеся:
- нарушениями кровообращения;
- застойными явлениями;
- уплотнением сосудистых стенок.
Варикозное расширение вен — частая причина внезапной острой боли в нижних конечностях. Нарушение оттока крови вызывает переполнение вен, что проявляется тяжестью и дискомфортом, судорогами и отеками.
Болезненность и дискомфорт в ногах вызывают осложнения варикозной болезни, например тромбофлебит. Острая форма патологии начинается внезапно и сопровождается сильной режущей болью в ногах, которая со временем приобретает постоянный характер.
Воспалительные процессы в мышцах, или миозиты, сначала вызывают неприятные ощущения только при ходьбе. Со временем дискомфорт усиливается, появляются отеки, наблюдается покраснение кожных покровов над пораженными мышцами. Перенесенная травма может спровоцировать одностороннее развитие миозита.
Заражение гельминтами способно вызвать миозит паразитарный, сопровождающийся лихорадкой и болью в мышцах, в том числе икроножных.
Миопатии или дистрофические изменения мышечной ткани, вызванные наследственными нарушениями обмена веществ, приводят к появлению тянущей боли при ходьбе, слабости и быстрой утомляемости.
Развитие невралгии сопровождается приступами острой боли вдоль волокон нерва. Приступы длятся недолго, и между ними нет неприятных ощущений.
Дефицит кальция в организме вызывает истончение костной ткани или остеопороз. Болезнь сопровождается постоянными судорогами и болезненными ощущениями.
Нередко проблемы с нижними конечностями возникают на фоне системных заболеваний:
- остеохондроза;
- атеросклероза сосудов;
- ожирения;
- сахарного диабета и других болезней.
Проблемы с позвоночником, например защемление межпозвоночной грыжи, могут вызывать постоянные болезненные ощущения, которые не утихают даже ночью. Резкое движение способно вызвать появление резкой стреляющей боли.
Независимо от того, что послужило причиной появления болевых ощущений, необходимо обратиться за помощью к врачу. Схема лечения может быть составлена только после комплексного обследования, поскольку боль в ногах — это лишь симптом. Его появление не позволяет сделать вывод о наличии той или иной патологии.
Только своевременная диагностика дает возможность правильно определить проблему и быстро справиться с ней. Например, заболевания, вызванные нарушениями циркуляции крови, хорошо поддаются лечению на ранних стадиях развития. Однако если длительное время игнорировать симптомы болезни, то изменения приобретают необратимый характер, и патология переходит в хроническую форму. В этой ситуации все терапевтические мероприятия будут бесполезны, и решать проблему придется хирургическим методом.
Для лечения болезненных ощущений врач может назначить использование мазей и прием препаратов, которые:
- уменьшают воспаление;
- обезболивают;
- разогревают и усиливают кровоток в венах.
Снять неприятные симптомы помогают рецепты народной медицины. Уменьшить отечность, остановить воспаление и снять боль помогают компрессы из отваров лекарственных трав. Для приготовления такого средства необходимо взять по 1 ст. л. череды, зверобоя, толокнянки и плодоножек вишни. Добавить к этой смеси по 1 ч.л. березовых листьев, семян моркови и травы бессмертника. Перемешать компоненты. Залить 2 ст.л. растительного сырья 1 л кипятка. Настаивать в течение 12 часов. Чистую салфетку намочить в отваре и приложить к пораженному участку. Проводить процедуру 3 раза в день.
При травме, вызвавшей появление опухоли, используют лечебную повязку, которая способна обеспечить покой мышцам. Необходимо взбить белок яйца, добавить по 1 ст.л. водки и муки. Все тщательно перемешать. Нанести смесь на эластичный бинт и перевязать ногу в области травмы. Процедуру проводить ежедневно.
Для лечения ушибов можно приготовить целебную мазь из травы полыни и медицинского вазелина. Компоненты, взятые в пропорции 1:1, перемешать и поставить томиться в духовку на 40–50 минут. Полученную мазь остудить и наносить на проблемные участки несколько раз в день.
Для того чтобы предотвратить появление болей и улучшить состояние пациента, необходимо придерживаться некоторых рекомендаций.
- Прежде всего следует уменьшить нагрузку на икроножные мышцы, чаще менять положение тела.
- Необходимо следить за питанием, контролировать вес. Больше внимания следует уделять пище, богатой витаминами и минералами. Это позволит улучшить состояние сосудов и избежать дефицита в организме важных элементов.
- Нужно придерживаться правильного режима дня, высыпаться, чередовать физическую активность с отдыхом. При сидячей работе чаще устраивать перерывы для разминки. Следует отказаться от вредных привычек.
Уберечь сосуды ног от повышенной нагрузки поможет ношение удобной, анатомически правильной обуви и компрессионного белья.
Каждый день ноги получают большую нагрузку. Мы ходим, бегаем, стоим, в связи с этим мало кого удивляет усталость в ногах в конце рабочего дня. Если у вас болят ноги ниже колен и это происходит довольно часто, необходимо задуматься над причиной возникновения болей, они могут свидетельствовать о развитии заболевания.
Задаваясь вопросом, почему болят ноги ниже колен, сложно дать однозначный ответ, поскольку причин для этого много. Все возможные причины, по которым болит нога ниже колена, можно разделить на три условные группы: болезни, связанные с позвоночником, а именно с поясничным отделом; травмы, которые перенес человек ранее; заболевания, связанные с сердечно-сосудистой системой.
Если же говорить о конкретных причинах, то ими могут стать:
- Повреждение коленной чашечки ноги, где ощущается боль.
- Отрыв мениска или другое его повреждение.
- Воспаление мышц голеностопа.
- Воспаления, которые поразили связки ноги, сухожилия, сухожильные влагалища, конкретно касается голени и колена.
- Разрыв связок голеностопного сустава, что будет проявляться не только неприятными болезненными ощущениями, но и отеком, а также возникнут проблемы с передвижением. Эту причину проще определить, чем другие, поскольку боли обычно возникают после того, как пациент упадет. Болезненные ощущения в таком случае будут усиливаться при нагрузке на ногу или при пальпации поврежденного места.
- Слишком большая нагрузка на сустав и ногу в целом. Обычно появляется у спортсменов, которые сильно нагружают ноги. Нет серьезных повреждений, но микронадрывы мышц дают о себе знать, поэтому боль в ноге ниже колена.
- Накопление молочной кислоты. Если нет причин для возникновения болей, нагрузка на сустав была незначительной, а боли всё равно появились, то причиной может стать молочная кислота. Она имеет особое свойство раздражать нервные окончания мышц человека, из-за этого и появляется боль в ноге ниже колена.
- Микротравмы разного происхождения.
- Избыточный вес может стать причиной дополнительной нагрузки не только на ноги, но и на весь организм, поэтому может спровоцировать заболевания разного типа.
- Проблемы с костной тканью, это касается тех, кто ранее перенес переломы, имеет трещины кости. Проблемы с костями могут также возникнуть в пожилом возрасте и у женщин, когда у них начинается климакс. В большинстве этих случаев отчетливо ощущается боль в кости ниже колена.
- Болезни, которые поражают межпозвоночные диски позвоночника, пациент ощущает боль из-за того, что защемляются нервы, которые идут до кончиков пальцев на ногах. В основном при таких заболеваниях ощущается боль в ногах ниже колен, а также в области бедра и ягодиц.
- Гипоксия мышц, вызванная тромбозом мелких артерий, провоцирует возникновение болей в ноге.
- Плоскостопие, при таком заболевании возникают не только проблемы со сводом стопы, но и со всей конечностью. Причиной тому становится дополнительное напряжение ноги. У ребенка болят ноги при вальгусной деформации стопы. Обычно таким заболеванием страдают очень маленькие дети. Деформации стопы подобным образом становится первопричиной возникновения плоскостопия в старшем возрасте.
- Рожистое воспаление. Кроме того, что голень начинает болеть, она краснеет, поднимается температура в пораженном месте и возникает жжение в ногах ниже колена. При этом болезненные ощущения появляются преимущественно спереди. Признаками этого недуга может стать общее недомогание пациента, что сопровождается головной болью, повышением температуры тела, которая может достигать 40 градусов.
- Пульсирующая боль обычно появляется в пальцах ног и является предвестником подагры.
- Если страдает от боли сустав, то обычно причиной становится ревматоидный артрит, что же касается пожилых людей, то среди них более распространенное заболевание – остеопороз голеностопа.
- Если болят ноги ниже колен исключительно ночью, то причиной может стать нарушение минерального обмена, как вариант, боль может стать проявлением гиповитаминоза. Кроме обычных болей, могут появляться судороги, которые свидетельствуют о недостатке микроэлементов в организме.
Кроме того, что у пациента возникают привычные симптомы, такие как боль, отечность, припухлость, могут появляться и другие, которые только усугубляют его состояние. К ним относятся:
- общая усталость;
- раздражительность из-за пустяка;
- депрессия, которая может затянуться;
- постоянные скачки настроения;
- головные боли.
Пациенты, обращаясь к врачу, называют во многом схожие симптомы и течение заболевания. Поэтому есть ряд привычных жалоб пациентов, которые могут подтвердить тот факт, что вам пора обратиться к доктору. Обычно лечащий врач слышит подобные истории:
«Просыпаюсь ночью от того, что ощущаю пульсирование в сосудах ниже колена, создается ощущение, что сосуд закупорен, хотя у меня с этим проблем никогда не было».
«Первые симптомы возникли несколько месяцев тому назад. Проявлялись неприятными “мурашками” в голени, периодически возникали, а потом снова пропадали. Затем к таким ощущениям добавилась боль, которая по ощущениям напоминает ожог».
«Ощущение боли в голени идет от холки и до середины икры, возникает после нагрузок и напоминает пульсирование, пока можно терпеть».
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
«Начал бегать по вечерам, после двух недель таких тренировок возникла боль в ноге. Болезненных ощущений в суставе не чувствую. Сделала перерыв, который длится четыре дня, но улучшения нет».
«После нагрузок на ноги появилась резкая боль, ощущение, что ещё немного и она просто сломается. Снижение нагрузок сказалось положительно, но вместо боли появилось онемение».
«Появились боли после тренировок, ранее никаких проблем ни с суставами, ни с костями не было. Травм тоже не было. Боли проявляются по-разному, то болит спереди нога, то сбоку, то вся ее задняя сторона».
Если подобные истории вам чем-то напоминают ваши ощущения, то следует немедленно обратиться к доктору и пройти обследование, чтобы обнаружить причину неприятных ощущений и начать лечить заболевание.
Кроме всех возможных причин недугов в нижней части ног, есть заболевания, которые считаются наиболее распространенными при болях, возникающих ниже колена.
Все привыкли ассоциировать варикозное расширение вен с огромными выпуклыми синими венами на ногах, но на первых стадиях это заболевание проявляется несколько иначе. Пациенты ощущают тяжесть в ногах, особенно ниже колена, отекают ноги, обычно это происходит в конце дня. Боль в ноге наблюдается после длительного пребывания в положении стоя и пропадает после того, как человек отдохнет лежа. В некоторых случаях возникают судороги.
Эта болезнь отличается тем, что её появление очень сложно не заметить. Для тромбоза характерна выраженная клиническая картина, артериальный и венозный тромбоз имеют свои отличия. Если страдают вены, то пациент ощущает наступление боли постепенно, этот процесс длится несколько дней. Затем появляется чувство тяжести и боли, когда человек пытается стать на поврежденную ногу. Нога горячая и меняет цвет от бордового до синего. Если вовремя не оказать медицинской помощи, то может развиться некроз ноги.
Когда проблемы возникают с артерией, болезнь очень быстро развивается. Нога начинает неметь, бледнеть, может появиться резкая боль. На протяжении 2-4 часов нога начинает отмирать, поэтому необходимы срочные меры.
Прежде чем решить, что делать с болями в ноге, необходимо провести обследование, которое поможет определить причину заболевания. Для этого проводят ряд обследований, куда входят:
- анализ крови и мочи;
- кроме общего анализа крови, необходимы и биохимические показатели;
- рентген;
- уЗИ сосудов;
- мРТ;
- кТ;
- ангиография;
- электромиография.
В вашем случае врач может обойтись только несколькими показателями, чтобы подтвердить тот диагноз, который он поставил, ориентируясь на симптомы и болезненные ощущения в ноге. Но есть вероятность, что для определения причины заболевания понадобится несколько методов диагностики.
Процесс лечения напрямую будет зависеть от диагноза, который вам поставит лечащий врач. Лечение заболевания будет осуществляться с помощью нескольких методов. Это может быть медикаментозное лечение, оперативное вмешательство, физиопроцедуры, лечебная физкультура или массаж.
Медикаменты в основном направлены на то, чтобы справиться с болевыми ощущениями, которые не покидают пациента, также устранить воспаление, если таковое имеется. Для восстановления организма необходимо применение ряда витаминов и микроэлементов. Также могут быть назначены лекарственные препараты, которые помогают улучшить циркуляцию крови в нижних конечностях.
Среди физиопроцедур могут быть использованы: электрофорез, волновая терапия, магнитотерапия, лазерное лечение и другие методики лечения.
Что качается лечебной физкультуры, то она назначается только в том случае, если нет противопоказаний, поскольку занятия физкультурой могут усугубить ситуацию. Что касается массажа, то нередко применяется массаж стоп, особенно он будет уместен при плоскостопии.
Операция становится последним этапом в лечении, хирургическое вмешательство назначается в том случае, если другие виды терапии не помогли. Также операция показана, если очевидно, что на этой стадии заболевания эффект будет иметь только такое лечение.
Чтобы ноги дольше оставались здоровыми, необходимо придерживаться несложных правил, которые помогают предотвратить заболевания:
- перейдите на низкий каблук, старайтесь реже носить обувь на высоком каблуке;
- не сдавливайте сосуды при сидении, обычно это возникает, когда человек закидывает ногу на ногу;
- если у вас есть первые признаки плоскостопия, начинайте лечить его уже сейчас, поскольку оно только усугубляется;
- контролируйте свой вес, лишняя нагрузка на ноги ускоряет развитие заболеваний;
- когда отдыхаете лежа на спине, поднимите ноги вверх и подержите их так, это позволит улучшить кровоток в конечностях;
- не носите часто узкие штаны, это может спровоцировать лимфатический застой в ногах;
- пешие прогулки дают умеренную нагрузку на ноги, а также положительно влияют на весь опорно-двигательный аппарат;
- периодически ходите босиком — это очень полезно;
- контролируйте водно-солевой баланс своего организма.
Не забывайте о том, что для здорового вида ног необходимо постоянно за ними следить. Тренировки, вечером массаж или ванночка для ног — и ваши ноги будут красивыми и здоровыми.
2017-02-16
Боль в ягодице не считается редким явлением. Она приносит дискомфорт, ухудшая качество жизни. Поэтому установить причины, вызывающие неприятные ощущения, крайне необходимо. Диагностикой должен заниматься специалист. Для поверхностного ознакомления можно рассмотреть основные причины, симптомы и лечение этого состояния.
Ягодицы представляют собой мягкие ткани таза. Они включают в себя мышцы, кожу и подкожную клетчатку. Ограничение ягодичной зоны проходит сверху по области поясничного ромба, а снизу – по линии ягодичной складки, промежности. По бокам ограничение определяется по области большого бедренного вертела.
Боль порой сосредотачивается в этой области, но бывает иногда ногах, в спине или пояснице. Множество заболеваний вызывают эти неприятные ощущения.
Самой частой причиной, почему ягодичные мышцы болят или дискомфорт отдает в ногу, отмечается в пояснице, являются заболевания позвоночника. Этот недуг определяется в 75% случаев жалоб пациентов. Однако диагностика затрудняется тем, что эти симптомы характерны для множества других заболеваний. Если болят ягодицы или ощущения отдают в правую, левую ногу, определяются внизу спины, при ходьбе, причины могут быть следующие:
- Межпозвоночная грыжа, остеохондроз, радикулит.
- Нарушения в суставе, который расположен в крестцово-подвздошной области.
- Остеопороз тазобедренного сустава.
- Травмы копчика, нижнего отдела позвоночника.
- Люмбаго (мышцы приходят в гипертонус).
- Спазм мышц (компрессия седалищного нерва).
- Недуги, развивающиеся в зоне малого таза.
- Воспаление, инфекция.
- Патологии в области прямой кишки.
- Миозит, полимиозит.
- Артриты.
- Поясничный стеноз.
- Окклюзия аорты.
- Новообразования.
- Синдром постоянного сдавливания ягодичной мышцы.
- Туберкулез костей.
Это самые частые патологии, которые приводят к болезненным ощущениям. Диагностика довольно сложна. Ей занимается исключительно опытный специалист.
Чтобы было проще изучать причины, вызывающие боль в ягодичной области, концентрирующиеся в левой или правовой ноге, внизу спины, следует группировать возможные патологии. Самыми частыми из них являются заболевания позвоночника. В этой группе распространенными являются:
- Пояснично-крестцовый остеохондроз. При проявлениях остеохондроза болят ягодицы ноюще. Диагностику проводит невролог. Для этого пациент проходит исследование при помощи компьютерной томографии.
- Грыжа между позвонками. Межпозвоночную грыжу диагностируют ортопед, невролог. Симптомы, лечение зависят от тяжести и стадии протекания заболевания.
- Радикулит. Радикулит вызывается защемлением или раздражением корешков нервов. В таком случае болят ягодицы, наблюдается ограничение двигательной активности. Радикулит является следствием, а не причиной. Его вызывают другие заболевания.
Такие процессы объясняют, почему в ягодичной области, пояснице, ногах возникают боли, воспалительные заболевания. Некоторые из них крайне опасны. Поэтому при появлении боли, следует обратиться в больницу безотлагательно. К воспалительным процессам относятся:
- Абсцесс. Это порой очень тяжелые заболевания. При абсцессе появляются полости с гноем. Всегда требуется хирургическое вмешательство.
- Флегмоны определяются как разлитое под кожей воспаление. Оно затрагивает жировую ткань. При этом болят ягодицы больше при сидении.
- Остеомиелит поражает кости. Лечение происходит исключительно стационарно.
- Фурункулы похожи на волдыри с гнойным стержнем. Боль в ягодице будет тем сильнее, чем больше воспаление.
Случается, причины, по которым болят ягодицы, спина, появляются ощущения, отдающие в ноги, связаны с патологией мышц. К этой группе относятся такие состояния:
- Мышечное перенапряжение возникает, если нетренированный человек выполнял тяжелые физические упражнения.
- Стресс приводит в гипертонус мышцы, в том числе и ягодичные. Поэтому может проявиться со временем дискомфорт именно на этом участке тела.
- Миозит является воспалением мышц. При этом иногда болят ягодицы.
Если болит ягодица только в левой части или же справа, врачи могут заподозрить развитие злокачественной опухоли. Диагноз ставится только после углубленного обследования. К группе этих заболеваний относят лимфосаркому, остеому, миеломную болезнь. Если долго болят ягодицы, ощущения не проходят, следует обратиться к врачу немедленно.
В отдельную группу входят вызванные инъекциями ощущения. Их причины самые разные. Боли в области ягодичной мышцы, в ноге и спине после процедуры, которые долго не проходят, могут быть вызваны заболеваниями.
Дольше может болеть внутри мышц после инъекций витаминов, противовоспалительных препаратов. Однако даже это состояние не длится очень долго. Причины, по которым не проходит дискомфорт, могут быть следующие:
- Абсцесс.
- Попадание иглы в небольшой сосуд.
- Инъекция, при которой произошло попадание в нервный ствол.
- Ввод лекарства в жировую ткань.
Укол должен делать специалист. Он знает, как и куда вводить инъекцию. Если это действие выполнить неправильно, боль в ягодице может стать символом серьезных отклонений. В некоторых случаях может потребоваться полноценное лечение.
Болят ягодицы при разных недугах не одинаково. Даже при одном и том же заболевании у разных пациентов бывают различные жалобы. Поэтому по ощущениям тяжело сразу понять, какая причина их спровоцировала. Возможные симптомы и их соответствие различным заболеваниям следует рассмотреть ознакомительно.
Болезненность ягодичной области проявляется не одинаково. Иногда по симптоматике можно предположить, какие факторы ее провоцируют. Но диагноз ставится исключительно на основании всестороннего обследования. Типичные проявления дискомфорта могут быть следующие:
- Боль в ягодице появляется неожиданно, имеет свойство отдавать в поясницу, ногу. При ходьбе она усиливается.
- Нельзя наступать на ногу, наблюдается онемение ног.
- Самые сильные неприятные ощущения наблюдаются в центре ягодичной зоны. Они распространяются по ноге вниз. В пояснице будто стреляет.
- Боль не проходит несколько дней, при увеличении нагрузок она усиливается.
- Спазматический характер болевых приступов, не стихающий в лежачем положении.
Бывает, дискомфорт определяется в левой части тела или только справа, в тазобедренном суставе, пояснице. Следует ознакомиться с симптоматикой распространенных недугов.
Одним из самых распространенных недугов, объясняющих боли в ягодичной зоне, суставе, ногах, позвоночнике, является остеохондроз. Чаще всего болят ягодицы, передавая дискомфорт на заднюю поверхность бедра. В покое или после прогревающих процедур он пропадает.
Закупорка сосудов и стеноз характеризуется пиком в первые полчаса и имеет приступообразный характер. Этому состоянию сопутствует слабость, дискомфорт в ногах, онемение стоп. Приступы проходят самостоятельно, но рецидивируют чаще ночью.
Следующая причина, по которой болит ягодица, это синдром грушевидной мышцы. При этом распространение боли может доходить даже до коленного сустава. Ощущения в этом случае описывают как жжение. В лежачем положении симптомы проходят. При движении и длительной ходьбе боль возрастает.
Люмбалгия проявляется пульсирующей болью, которая распространяется в поясницу, ноги.
Остеомиелит представляет собой воспаление костной ткани, которое может наблюдаться в ягодичной зоне. Боль острая, сильная, не проходит в состоянии покоя. Сопровождается недуг повышенной температурой, слабостью. В некоторых случаях человек может даже впасть в кому.
Диагностикой и назначением лечения в любом случае занимается врач. Можно предпринимать профилактические меры, если факт наличия заболевания не был установлен.
Чтобы исключить вероятность возникновения рассмотренных симптомов, следует проводить профилактические действия. Они схожи с предупреждением развития заболеваний позвоночника. Чтобы боли в зоне мышц ягодиц не потревожили человека в дальнейшем, необходимо придерживаться следующих рекомендаций:
- Упражнения и занятия фитнесом позволяют укрепить мышечную массу.
- Если работа вынуждает долгое время находиться в статических позах, необходимо каждые полчаса делать зарядку, менять положение тела, ходить.
- Если присутствуют заболевания позвоночника, необходимо направить все силы на борьбу с недугом, снизить нагрузку на позвоночный столб.
- Исключить возможное переохлаждение.
- Не предпринимать самостоятельно лечебных процедур.
Неправильное поведение ухудшит ситуацию. В этом случае потребуется дополнительно проводить лечение последствий и осложнений. Ведь при каждом заболевании, следствием которого стала боль в ягодице, необходим свой особый подход к лечению.
Здоровый образ жизни, правильное питание и ответственное поведение помогут сохранить хорошее самочувствие и побороть боль максимально быстро.
источник