Болит низ живота и поясница у женщины при разных обстоятельствах. У этого симптома могут быть как функциональные причины, так и органические. К числу первых относятся болевые ощущения, которые возникают при менструации или овуляции. К последним относятся не только гинекологические заболевания, но и патологии желчного пузыря и мочевыделительной системы. Такие симптомы должны стать поводом для обращения к врачу.
Боли внизу живота и поясницы могут быть вызваны следующими факторами:
| Причины | Характеристика |
| Нарушения работы органов ЖКТ | К ним относятся воспалительные заболевания кишечника (колит, энтерит), выпячивания тонкой кишки (дивертикулит), кишечная непроходимость, аппендицит, запоры и синдром разраженного кишечника (СРК), который может быть как самостоятельным заболеванием, так и признаком более серьезного нарушения. Возникают дополнительные симптомы: При воспалениях тонкого кишечника боль локализуется слева. При аппендиците она сначала возникает в области пупка, потом перемещается в правую часть живота. Для СРК характерен метеоризм, вздутие живота. Аппендицит, кишечная непроходимость и дивертикулит требуют хирургического вмешательства. Запоры и СРК предполагают коррекцию рациона и исключение из него продуктов, содержащих грубую клетчатку и т. д. Воспалительные заболевания требуют комплексного лечения, при котором применяются препараты 5-АСК – месалазин. |
| Заболевания мочевыделительной системы | Это пиелонефрит (воспалительное заболевание почек), с или цистит (воспаление мочевого пузыря). Патологии различаются симптомами. При пиелонефрите болит поясничная область. Возникают боли разной интенсивности. Если развивается калькулезная форма, то есть имеются камни, то боли носят приступообразный характер. Дополнительные симптомы пиелонефрита — высокая температура, снижение аппетита, тошнота, иногда рвота. При цистите редко бывают боли в области поясницы, чаще они локализуются внизу живота. Характерным симптомом являются рези и дискомфорт во время мочеиспускания. Лечение воспалительных заболеваний мочеполовой системы зависит от возбудителя инфекции, которая их спровоцировала. Поскольку чаще всего это бактерии, то назначают антибиотики — из группы пенициллинов и фторхинолонов. Используются различные методы нормализации оттока мочи. При развитии мочекаменной болезни обычно назначается хирургическое лечение |
| Мышечно-скелетные патологии | К ним относятся растяжение мышц живота, возникающее при беременности и родах расхождение лобкового симфиза. Последний представляет собой сращение лобковых костей таза с помощью волокнисто-хрящевого диска. В нем имеется суставная полость, заполненная жидкостью. Это сращение укреплено связками. При некоторых ситуациях развивается такое заболевание, как симфизит, — это общий термин для различных повреждений описанного сочленения. К ним относятся расхождение, растяжение, наличие воспалительного процесса и т. д. Подобные патологии появляются как во время беременности или в процессе родов, так и в послеродовом периоде. Некоторое расхождение сочленения в процессе родов является нормой, позже связки и кости приходят в норму, и болевые ощущения проходят сами
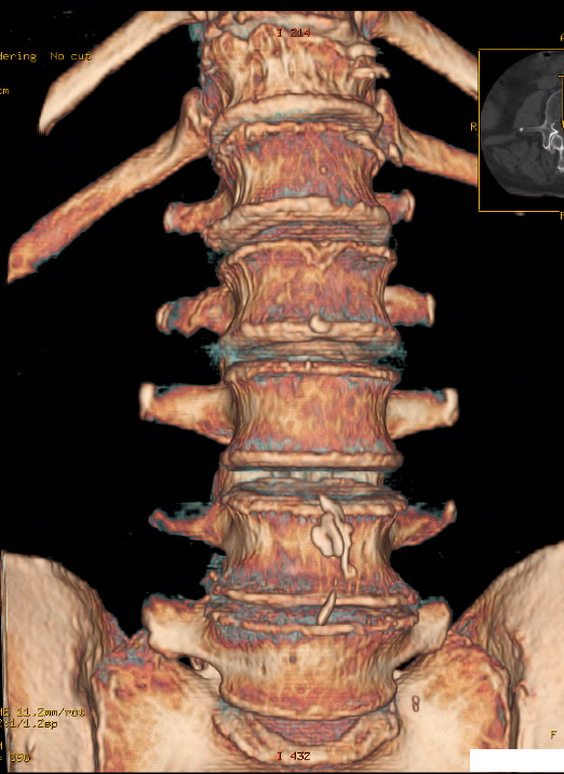
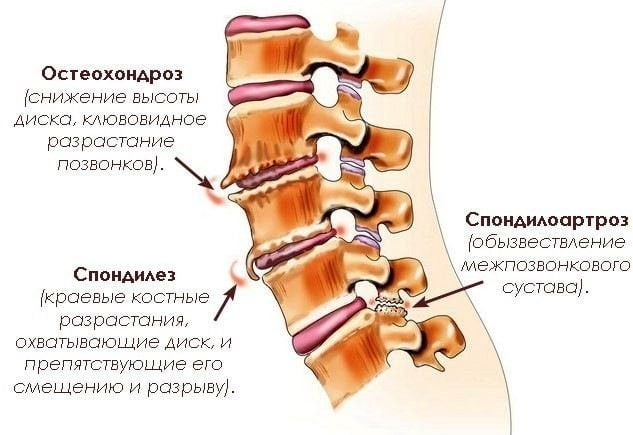
Поясница и спина могут болеть из-за остеохондроза соответствующего отдела. Возникают дополнительные симптомы — боль часто отдает в ногу, чувствуется онемение конечности. В таких случаях болевой синдром снимают с помощью диклофенака или ибупрофена — нестероидных противовоспалительных препаратов. Применять их в виде таблеток в течение длительного времени нельзя, поскольку они негативно влияют на слизистую, вызывая боли в желудке. Но есть мази на основе этих действующих веществ (Фастум гель, Диклофенак гель). Эти средства можно применять в течение длительного времени. Лечение заболеваний позвоночника предполагает различные физиотерапевтические процедуры, включая магнитотерапию и массаж (вне периодов обострения), лечебную гимнастику. источник Крестец – одна из важнейших костей в нижней части позвоночника. Сверху она соединяется с нижним поясничным позвонком, а снизу – с копчиком. Любая боль, возникающая в этой области, сигнализирует о том, что в работе организма произошли нарушения. Важно поддерживать его здоровое состояние и работоспособность. Боль в крестце ограничивает движения человека, ухудшая его трудоспособность и жизнедеятельность. Женщин она беспокоит чаще, чем мужчин. Связано это с тем, что женские позвонки менее прочные и тяжелее справляются с физическими нагрузками.
Крестец треугольной формы, состоит из пяти позвонков, сросшихся между собой. Представлен двумя поверхностями – передней и задней, основанием и вершиной двух краев по бокам. Вместе с парой тазовых костей формирует верхнюю тазовую часть. С одной стороны соединяется с копчиком, а с другой – с последним позвонком поясницы. Переднюю крестовую часть принято называть тазовой. На ней срастаются пять позвонков крестца в виде четырех перекрестных линий. Нервные окончания вместе с артериальными венами, сосудами и капиллярами пронизывают область таза в четырех местах. Болевые ощущения в области крестца доктора диагностируют, как следствие более серьезного заболевания. Симптомы, возникшие в крестце, принято называть сакродинией (от лат. os sacrum – крестец). Они могут активироваться за счет повреждений костных структур либо прогрессирующих болезней внутренних органов. Вызвать боль в области крестца могут различные факторы, но основной — смещение, которое пациенты получают при рождении или травмах. Смещения разделают на две группы:
В случае травмы в левой части возникают нарушения в работе кровотока в левой ноге, возможны отеки и сильные боли, периодические приступы судорог, нестабильная работа сердечной и дыхательной систем, запоры и избыточный вес. В случае травмы в правой части возникают болевые ощущения в правой ноге, кратковременные судороги, нарушения в пищеварительной системе, проносы и значительный убыток в весе. Общее недомогание и острая боль в области копчика и крестца может вызываться пережитыми в прошлом травмами – падением, ударом, ушибом, то есть травмированием позвоночника, в результате которого произошло защемление нервов. Болевые ощущения — достаточно сильные, схваткообразные или ноющие. При отсутствии серьезных повреждений боль проходит самостоятельно через некоторое время при условии соблюдения покоя. Иногда болевые симптомы могут проявиться позже.
Сакродиния может быть спровоцирована:
Как у женщин, так и у мужчин боли в правом боку и одновременно сзади могут свидетельствовать о серьезных заболеваниях, лечение которых требует хирургического вмешательства (гепатит, пиелонефрит, пневмония и другие). Выделяют различные причины, которые не имеют прямой связи с крестцом, но могут проявлять себя болью в этой области. Среди них следующие:
Боль ниже поясницы справа сзади у женщины чаще всего наблюдается в период беременности. Из-за увеличения веса на позвоночный столб и гладкую мускулатуру спины приходится большая нагрузка. Постепенно растущий живот смещает центр тяжести, будущей матери приходится прогибать спину в пояснице. Это негативно влияет на крестцовый отдел позвоночника и провоцирует возникновение сакродинии. Неприятные ощущения при гестации также объясняются гормональным дисбалансом, давлением плода на крестец или с изменением положения ребенка в утробе матери. После родов боли должны пройти самостоятельно. Появление любых тягостных ощущений в крестце — повод для обращения к врачу. Поскольку причины сакродинии достаточно разнообразны, необходимо пройти полное обследование. Нужна консультация узкопрофильных специалистов: травматолога, невролога, ортопеда, уролога и гинеколога. Обязателен физикальный осмотр со сбором анамнеза: уточнение локализации боли, характер, сила и интенсивность болезненных ощущений, куда отдает, когда усиливается и уменьшается, наличие сопутствующих симптомов. Лабораторные и инструментальные испытания при сакродинии следующие:
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим. Что делать, когда болит ниже поясницы у женщин? Лечебная терапия сакродинии должна устранить источник болей. Самолечением заниматься не рекомендуется. Схема курса лечения должна быть составлена лечащим врачом с учетом установленного диагноза, наличия сопутствующих заболеваний и общего состояния больной. Основные элементы терапии включают:
Если травма обошлась без переломов, то уже через 2-3 недели наступает полное выздоровление: боль проходит и человек возвращается к привычной жизни. Использовать без согласования с врачом средства альтернативной медицины строго противопоказано, поскольку можно нанести серьезный урон здоровью. Если противопоказаний нет и определена причина болей в крестце, можно использовать фитотерапию. Настой из фитосбора
Состав «Авиценна» для растирки
Настойка для растирки
Спиртовой настой
Настойка для компрессов
Настой на лавровом листе
Отвар для ванны
Аромаванна с эфирными маслами
Без предварительного осмотра врача не рекомендуется выполнять следующие процедуры в домашних условиях:
Для предотвращения сакродинии рекомендуется соблюдать простые профилактические меры:
Появление изнуряющей боли в нижней части поясницы у женщин обусловливается различными патологиями. Поэтому при возникновении подобных расстройств не стоит затягивать с обращением за медицинской помощью. Крайне важно правильно определить этиологию болевых ощущений и принять меры по лечению болезни. Ведь своевременно выявленное заболевание – это гарантия успешной терапии и благоприятного исхода. источник Болевым синдромом в поясничном отделе спины проявляется свыше 15 различных нарушений женского организма. Учитывая риск каждого из них для здоровья, важно в ближайшее время обратиться за медицинской помощью. Даже имея многолетнюю практику, специалист не сможет выяснить, почему болит поясница у женщин только на основании внешнего осмотра. А потому пациентке следует быть готовой к прохождению диагностики – лабораторной и инструментальной. На приёме у специалиста важно сообщить ему о виде болевых ощущений, их локализации, степени выраженности, частоте приступов. Также следует пояснить, в какое время суток дискомфорт усиливается, а когда – становится менее выраженным. Ставить предварительный диагноз только на основании информации о виде боли – некорректно. Но сведения, полученные от пациентки, позволят врачу прояснить клиническую картину. Дискомфорт этого вида характеризует наличие вялотекущих воспалительных процессов – органов репродуктивной системы, пищеварительного тракта, мышц. Ухудшению самочувствия предшествует чрезмерная физическая нагрузка, переохлаждение, инфицирование вирусными заболеваниями. Этим видом болевых ощущений проявляется разрыв яичника, перекрут ножки его кисты, аппендицит, холецистит, внематочная беременность. Также сильной схваткообразной болью характеризуется воспаление яичника, продвижение конкремента по уретральному каналу. Опасное состояние, при котором возникает резкая боль, – язвенная болезнь желудка, 12-перстной кишки. Важно обратить внимание на сопровождающую симптоматику. Если первопричинами болевого синдрома служат перечисленные патологии, возникает рвота кровью, снижение уровня артериального давления. Дополнительно – повышение температуры тела, вагинальное кровотечение, горечь во рту. Болью этого вида проявляется дискинезия, панкреатит, воспаление почек, заболевания позвоночника (остеохондроз, сколиоз). Сковывающие неприятные ощущения свойственны течению колита. Важно придать значение сопутствующим признакам. В случае актуальности одной из указанных патологий, женщину беспокоит:
Дополнительные симптомы связаны с неврологическими расстройствами как следствием недосыпания из-за боли. К таким признакам относится раздражительность, ощущение усталости, головокружение, потемнение в глазах. Хрящевой дегенерации способствует ослабление мышечного корсета. Это результат многоплодной беременности, тяжёлых родов, резкого снижения веса. Несоблюдение интимной гигиены, переохлаждение – предрасполагающие факторы развития воспалительных процессов. Нарушение питания, соблюдение изнурительных диет – причина не только кишечных проблем, но и отложения солей. В дальнейшем они становятся почечными и желчными камнями. Когда физическая нагрузка несоизмерима с реальными возможностями тела человека – возникают повреждения. Поднятие тяжестей приводит к преждевременному изнашиванию ткани позвонков, становится причиной растяжения мышц. Поясница уязвима к проблемам подобного рода. Также повышает риск их развития ежедневное выполнение однообразных, особенно, рывковых движений. Дегенеративно-воспалительный процесс хрящей межпозвонковых дисков – распространенное состояние поясничного отдела позвоночника. Ткань истончается, что впоследствии становится причиной комплекса неприятных явлений. Патология проявляется следующей симптоматикой:
Заболевание развивается вследствие ненормированной физической нагрузки, длительного и регулярного пребывания в неподвижном положении. 99% патологий гинекологии проявляются болью, лишь некоторые из женских заболеваний протекают бессимптомно. Болью характеризуются следующие нарушения:
Из полости малого таза воспаление может перейти на брюшную полость. В этом случае врачу приходится проводить дифференциальную диагностику с кишечными, урологическими патологиями. Но причиной поясничной боли зачастую является интенсивный патологический процесс, склонный к иррадиации. Почки расположены в поясничном отделе – любая дисфункция парного органа, изменение его состояния, становится первопричиной болевого синдрома. Наиболее ощутимым является жжение при почечной колике, когда камень передвигается по мочеиспускательному тракту. Болезненность доставляет опухолевый процесс, пиелонефрит (их воспаление). Если причина боли в поясничном отделе – нарушение состояния почек, характерны следующие признаки:
При всех почечных заболеваниях нарушается процесс выделения мочи – увеличивается или уменьшается её объём, возрастает частота позывов. По мере развития плода, увеличивается размер и вес матки, становится тяжелее плацента. В сочетании с прибавлением объёма околоплодных вод, нагрузка на позвоночник возрастает. После 12 недели беременности матка покидает полость малого таза, её расположение определяется впереди поясничного отдела позвоночника. Учитывая нагрузку на него, болезненность – объяснимое, но нежелательное ощущение. Чтобы минимизировать его, гинекологи рекомендуют использовать фиксирующие приспособления – бандажи. После родов поясничная боль устраняется самостоятельно (в 90% случаев). Заболевание относится к сфере гинекологии, представляет собой разрастание внутреннего слоя матки за пределы детородного органа. Болевой синдром в пояснично-крестцовом отделе – характерный признак патологии. Он дополняется:
Заболевание возникает вследствие перенесенных повреждений, тяжелых родов, частых абортов. На внутренней слизистой оболочке матки образуются дефекты различной формы. Если не заниматься лечением эндометриоза – возникает бесплодие, велика вероятность формирования опухолевого процесса. Во время первых дней месячных матка становится больше за счёт притока крови. Даже минимальное наполнение мочевого пузыря обеспечивает давление на детородный орган (они расположены в непосредственной близости). Усиливаются боли в пояснично-крестцовой области, повышается объём выделяемой крови. Уменьшить неприятное ощущение помогает своевременное опорожнение мочевого пузыря, приём диуретиков. Размер молочной железы влияет на вероятность поясничных болей. У женщин с астеническим телосложением большая грудь создаёт нагрузку на позвоночник, спину в целом. Особенно появление неприятных ощущений приходится на период после грудного вскармливания и средний возраст. В обоих случаях железистая ткань груди становится более дряблой, что увеличивает нагрузку на поясницу. Чтобы минимизировать неприятные ощущения, нужно пользоваться удобным бюстгальтером. Не сдавливая, он удерживает молочные железы в нормальном положении. Неправильный подбор обуви становится причиной неравномерного распределения веса на стопу. В этом случае нагрузка приходится на позвоночник, и поясница – наиболее уязвимый отдел спины. Использование ортопедической обуви – обязательно, особенно, если имеется генетическая предрасположенность к нарушениям осанки, проблемам с опорно-двигательным аппаратом. Гормональная перестройка в период климакса затрагивает, прежде всего, структуру яичников. Сбои функционирования этого парного органа приводит к болезненности в пояснично-крестцовом отделе. Дополнительно пациентка отмечает вагинальные выделения, чувство прилива жара к лицу, чрезмерное выделение пота. По завершении периода менопаузы, болезненность устраняется самостоятельно. Чрезмерное количество жировых отложений создаёт дополнительную нагрузку не только на функционирующие внутренние органы. Опорно-двигательный аппарат страдает не меньше. Мышцы поясницы испытывают напряжение, поскольку поддерживают имеющуюся массу тела, распределяя её на себе. По мере развития опухолевого процесса, пациентку беспокоит болевой синдром незначительной степени выраженности. На 2 стадии опухоли неприятное ощущение усиливается. Если женщина не проходит операцию, облучение или химиотерапию – нормализовать самочувствие способны только наркотические анальгетики. Поясница болит как при локализации новообразования в непосредственной близости, так и вследствие метастазов, развитых отдалённой опухолью. Пребывание на сквозняке и несоответствие одежды погодным условиям приводит к миозиту – воспалению мышц. Наряду с поясничной болью, женщину беспокоит ограничение подвижности, бессонница, слабость, гипертермия, отечность поражённой зоны. Помогают согревающие мази, бальзамы – после втирания в кожу поясницы, утеплить её шарфом и соблюдать постельный режим. Существует несколько видов поясничной боли:
Прострелы возникают при позвоночных, суставных патологиях. Если болит спина в поясничном отделе, после опроса и осмотра, проводят следующие виды диагностики:
Остальные виды диагностических мероприятий специалист назначает исходя из предполагаемого заболевания. К таким анализам относится посев крови на стерильность и гемокультуру, мазки на определение микрофлоры влагалища, цитологическое исследование. При появлении боли в пояснице, изначально нужно обратиться к терапевту. Врач направит к специалистам узкого профиля только на основании полученных сведений пройденных диагностических процедур. Лечением болей в поясничном отделе спины занимается:
Дополнительно к устранению патологий, проявляющихся болью в пояснице, подключаются физиотерапевты, массажисты. Если поясничный дискомфорт – последствие перенесенного или имеющегося инфекционного заболевания, лечением занимается врач-инфекционист. Терапия включает в себя использование антибиотиков, хондропротекторов, гиалуроновой кислоты. При пищеварительных расстройствах назначают ферменты, спазмолитики. Применяют нестероидные противовоспалительные препараты, анальгетики, уросептики, проводят активную витаминотерапию, расписывают диетическое питание. При кровотечениях дополнительно вводят гемостатики, препараты железа. При суставных заболеваниях, проблемах с состоянием позвоночника предписывают противоотёчные средства, лекарства, улучшающие кровообращение. Беременность – ограничивающий фактор для применения практически 100% медикаментов. А потому с целью облегчения боли рекомендуют приобрести специальную подушку для будущих мам (это изделие присутствует в ассортименте специализированных магазинов). Дополнительно – применять бандаж, отказаться от тесной одежды. Во всех случаях поясничных болей рекомендовано изменить режим двигательной активности. Только в одних – повысить его, в других – ограничить (соблюдать постельный режим). Как и остальные назначения, этот аспект определяет только врач. источник В российской неврологии боль в спине часто объясняют протрузией или грыжей. Но весь мир думает по-другому, а я стараюсь донести до вас современные мировые взгляды простым языком. В нашем теле с годами происходят изменения. Кожа малыша нежная, упругая. В 30 лет, как бы мы ни прибегали к косметическим процедурам, она уже не такая. А представьте моряка, который всю жизнь провел в плаваниях: его кожа грубая и морщинистая. То же самое происходит с нашим позвоночником. В большинстве случаев протрузии и грыжи — естественные возрастные изменения. Если в вашей жизни много провоцирующих факторов, например, ношение тяжелых грузов, то вероятность заполучить большую грыжу увеличивается. Многочисленными исследованиями установлено, что протрузии дисков встречаются у здоровых людей: в 20 лет — до 40% обследованных (напомню, это пациенты без боли в спине), в 70 лет — до 90%. Кроме того, выраженность изменений на МРТ не связана со степенью болевого синдрома: при большой грыже боли может не быть совсем, а при маленьких протрузиях у пациента может быть сильная боль (потому что причина не в протрузиях, а в другом). Конечно, вызывает! Примерно в 1-4% от всех случаев боли в спине. Грыжа приводит не только к боли, но и к другим расстройствам: нарушению чувствительности, изменению рефлексов, иногда снижению мышечной силы. Все это грамотный врач определяет в ходе неврологического осмотра. Если сила мышц достаточная, рефлексы при постукивании молоточком симметричные, не ослабленные, чувствительных нарушений нет, то крайне маловероятно, что боль в спине обусловлена грыжей. Кроме того, сдавливая спинномозговой корешок на определенном уровне (если Вы почитаете результаты МРТ, увидите, что описаны протрузии и грыжи на уровне, например C3-C5 или L5-S1), грыжа вызывает не просто снижение чувствительности где попало, а в определенных сегментах, и строго определенные изменения рефлексов. Невролог соотносит уровень поражения с данными МРТ. Все причины боли в спине можно разделить на 3 группы: неспецифические, специфические и корешковые. Неспецифические — до 85%, обусловлены мышцами, связками, сухожилиями, мелкими суставами. При неврологическом осмотре нет никаких настораживающих симптомов и признаков поражения нервных корешков, боль усиливаются при движении, уменьшаются в покое, чаще всего связана с неправильным двигательным стереотипом. Острая боль возникает после неудачного поворота, наклона, вынужденной позы, например, сон в неудобном положении — и наутро невозможно повернуть шею. Хроническая боль часто обусловлена тем, что человек дает слишком большую нагрузку на одни группы мышц и совсем не нагружает другие. Длительная работа в сидячем положении, ношение ребенка на одном боку — это неверные двигательные стереотипы. Можно бесконечно пить таблетки, но пока вы не поменяете свою двигательную активность, высока вероятность, что боль вернётся. Конечно, активность должна быть с умом. ни рентген, ни МРТ не нужны, только осмотр врача. Почему? Там либо ничего не обнаружат, либо найдут протрузии/грыжи, не имеющие отношения к делу. Специфические — до 10%: перелом позвоночника, туберкулез, остеомиелит, абсцесс, стеноз позвоночного канала, новообразование, анкилозирующий спондилит и другие. Кроме боли в спине могут быть другие симптомы (повышение температуры, похудение) да и сама боль имеет необычные характеристики, например, не зависит от движения или усиливается в покое, ночью. Анализ крови, рентген, МРТ, ПЭТ-КТ — все зависит от предполагаемой причины. Корешковые — до 4% (по некоторым данным до 10%), вызваны сдавлением нервного корешка вследствие грыжи. Может понадобиться МРТ позвоночника, но необходимость в каждом случае определяет врач. Задача врача — определить, к какой из 3 групп причин относится боль, от этого будет зависеть дальнейшая тактика. Существует система «красных флагов» ? — симптомов, которые должны вызвать у врача диагностическую настороженность:
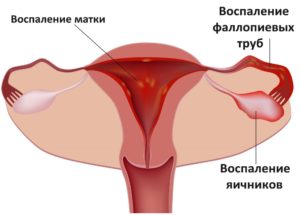
Наличие этих симптомов (особенно совокупности) у пациента с болью в спине должно заставить врача получше подумать о причине боли и исключить серьезную патологию. С проведением МРТ при боли в спине есть 2 крайности: делать ее всем подряд «на всякий случай» и не делать исследование тогда, когда оно действительно нужно. Разбираемся вместе с вами. Если боль в нижней части спины возникла у пациента младше 50 лет, она не иррадиирует в ноги, не сопровождается лихорадкой и неврологический симптоматикой (слабость мышц, нарушение рефлексов и чувствительности, нарушение мочеиспускания и дефекации), в прошлом не было опухолей, то с вероятностью 99% боль носит неспецифический характер и связана с вовлечением мышц, связок, сухожилий, мелких суставов. Чтобы приблизить эту вероятность к 100% мы оцениваем пациента в динамике и смотрим, уменьшается ли боль после лечения или нет. Если сделать такому пациенту МРТ позвоночника, никакой важной информации мы не получим. Даже если будут найдены грыжи или протрузии, это ни на что не повлияет. Во-первых, у пациента без неврологический симптоматики грыжи и протрузии являются случайной находкой и не связаны с болью в спине. Эта мысль так трудно приживается в умах пациентов и коллег, но тем не менее это так. Во-вторых, находки на МРТ в виде немых, молчащих грыж и протрузий никак не повлияют на лечебную тактику. Но как же не пропустить другую серьезную патологию? Для этого есть красные флаги ?, которые мы уже обсудили. Врач анализирует все эти настораживающие симптомы (в совокупности, а не по отдельности), после чего принимает решение о необходимости МРТ. источник Болевые ощущения, периодически возникающие у каждого человека, свидетельствуют о наличии сбоев и патологий в работе организма. Порой это сильные, резкие боли, приковывающие человека к постели, а иногда ноющие неприятные ощущения, доставляющие легкий дискомфорт. В данной статье рассмотрим, почему болит низ живота и поясница у женщин, что делать в подобной ситуации и каковы основные причины недуга в 2019 году. Наиболее распространенной причиной появления неприятных симптомов является изменение гормонального фона и напряжение матки перед месячными. В этом случае появляются тянущие боли, которые затрагивают нижнюю часть живота и спины. Предменструальный синдром сопровождается частой сменой настроения, набуханием молочных желез, увеличением или потерей аппетита. Для улучшения состояния и снятия болевых симптомов рекомендуется отказаться от чрезмерных нагрузок в данный период и снизить физическую активность. Употребление соленых, острых и жирных блюд может ухудшить состояние. Поэтому рекомендуется следить за питанием и не злоупотреблять алкоголем. Для снятия спазма можно использовать всем известный препарат – Но-Шпу. При сильных болях и ухудшении самочувствия рекомендуется обратиться к специалисту для коррекции состояния. Начало месячных также сопровождается болевыми ощущениями, в этот период матка активно сокращается, избавляясь от эндометрия. Различные нарушения гормонального фона напрямую влияют на интенсивность боли. Неправильный баланс гормонов в организме может вызвать подобные болевые ощущения. Лечение может назначить только врач, корректировать гормональный фон самостоятельно категорически запрещается. Болезненные ощущения могут свидетельствовать о наличии заболеваний, передающихся половым путем. Подобные недуги проявляются длительными ноющими болями в нижней части брюшной полости и неприятными ощущениями в пояснице, дополнительно пациентку могут беспокоить жжение, зуд и обильные выделения. Не следует игнорировать подобные симптомы. Они могут свидетельствовать о таких неприятных заболеваниях как гонорея, хламидиоз, трихомониаз и др. Обращение к специалисту будет лучшим решением. Может понадобится терапия антибиотиками и курс препаратов для восстановления микрофлоры. Инфекции могут также поражать мочевыделительную систему. Частой причиной неприятных симптомов является цистит – воспаление мочевого пузыря. Главным отличием данной патологии является частое, болезненное мочеиспускание. Если заражение затрагивает почки, боль приобретает опоясывающий характер и может сопровождаться повышением температуры и резким ухудшением общего состояния. Часто из-за инфекционных заболеваний у женщины болит низ живота и тянет поясницу продолжительное время. Что делать в этом случае? Прекратить распространение инфекции можно только с помощью комплексной терапии, включающей применение антибактериальных и мочегонных средств, поэтому квалифицированная помощь необходима. Болезненность в нижней части брюшной полости и спины может быть вызвана кишечными инфекциями. Отличительными признаками подобного недуга будет тянущий характер боли, а также наличие слизи или крови в каловых массах. Дополнительно может присутствовать нарушение стула, повышение температуры, рвота, тошнота. В этой ситуации требуется незамедлительная медицинская помощь, так как инфицирование может привести к серьезным осложнениям. Воспалительные заболевания половых органов могут возникнуть под влиянием множества негативных факторов. Заражение бактериями и вирусами, прерывание беременности, эрозия, травмы, наследственные патологии – все это может привести к возникновению воспалительного процесса. Терапия в каждом конкретном случае будет зависеть от локализации воспаления и формы течения заболевания. Воспаление может затрагивать следующие области:
Проходить обследование на наличие воспалительных заболеваний необходимо, если долго болит низ живота и поясница у женщины. Что делать и как лечить выявленный недуг подскажет врач, после постановки диагноза. Одной из самых серьезных патологий, сопровождающейся неприятными ощущениями в пояснице и нижней части живота, является воспаление аппендикса. В этом случае больного беспокоит резкая и острая боль, температура тела повышается, появляется рвота. Последствия такого состояния могут быть очень серьезными, поэтому следует незамедлительно вызвать бригаду «скорой помощи». Причин для возникновения неприятных ощущений внизу живота во время беременности очень много. В некоторых случаях спровоцировать подобные симптомы может длительная ходьба, физическая нагрузка или стресс. Небольшой отдых полностью избавит от проблемы и восстановит силы. Однако есть ситуации, требующие пристального внимания и незамедлительного обращения за медицинской помощью, все зависит от характера боли:
Любые неприятные симптомы должны насторожить будущую маму, особенно если болит низ живота и поясница у женщины при беременности. Что делать для сохранения здоровья мамы и малыша подскажет специалист после необходимого обследования. Важно прислушиваться к своему организму и своевременно реагировать на неприятные симптомы и болезненные ощущения. Это поможет своевременно начать лечение возможных заболеваний и избежать серьезных осложнений в будущем. источник Женщины чаще, чем мужчины, предъявляют жалобы на боли в поясничной области. Это обусловлено анатомией и физиологией, а также постоянными перегрузками в данной области.
А если боль не проходит в течение нескольких дней или даже недель и при этом интенсивность болевых ощущений возрастает, то необходимо обратиться за консультацией к грамотному специалисту. Ирина Мартынова. Закончила Воронежский государственный медицинский университет им. Н.Н. Бурденко. Клинический ординатор и невролог БУЗ ВО \»Московская поликлиника\».Задать вопрос>> Боли в поясничной области могут быть не связаны с физической нагрузкой. Так или иначе, они могут проявляться после интенсивных занятий спортом или после трудового дня в офисе. Врач — невролог, городская поликлиника г. Оренбурга. Образование: Оренбургская государственная медицинская академия, Оренбург. Среди причин появления болевых ощущений можно выделить следующие: По характеру и интенсивности болевых ощущений можно определить первопричину этих неприятных ощущений. Можно самому проанализировать сложившуюся ситуацию и определить причинно-следственные факторы возникновения болевого синдрома. В медицине боли в области поясницы разделяют на несколько видов:
Врач — невролог, городская поликлиника г. Оренбурга. Образование: Оренбургская государственная медицинская академия, Оренбург. Следует отметить, что боли чаще всего проявляются у людей, которые ранее получали травмы в этой области. Тупая и ноющая боль в некоторых случаях может говорить о начале развития остеохондроза. После длительной физической активности наблюдается усиление боли. Людям, больным остеохондрозом, рекомендуется дозировать физические нагрузки и ограничивать время пребывания в вынужденном положении. Воспалительные процессы в малом тазу являются одними из самых частых причин болей в спине ниже поясницы у женщин. Болевые ощущения в данной области не являются редкостью в период беременности и менструации. Их появление в первой половине беременности может свидетельствовать об угрозе выкидыша. Если небольшие тянущие боли начинают беспокоить женщину во второй половине беременности, то зачастую это связано с увеличением массы плода и массы тела будущей матери. Кроме того, в этот период значительно увеличивается выработка прогестерона. Этот гормон способствует размягчению костей и связок. После родов практически все женщины предъявляют жалобы на болевые ощущения в области поясницы. Это обусловлено тем, что за время беременности мышцы передней стенки живота очень сильно ослабевают. Также нередки случаи травм во время родоразрешения.
Болезненные ощущения в период менструации – это распространенное явление. Они обусловлены увеличением количества простагландинов. При определенных патологических состояниях возможно неправильное расположение матки. Об изменении ее локализации могут сигнализировать болевые ощущения ниже поясницы. При загибе матке могут наблюдаться спаечные, воспалительные процессы в области тела матки и ее придатков.
При этом патологическом процессе происходит прорастание эндометрия в мышечный слой полости матки. В норме у женщины репродуктивного возраста ежемесячно происходит десквамация (отторжение) эндометрия. При эндометриозе этот процесс происходит не так, как нужно, и из-за этого появляются сильные болевые ощущения. Такие процессы сказываются на репродуктивном здоровье женского организма. Для эндометриоза характерно появление болей перед менструацией. При наличии объемного образования в полости матки выполняют выскабливание полости матки с последующим проведением гистологического исследования.
Боли, которые локализуются ниже поясницы, могут быть клиническими проявлениями патологических процессов со стороны мочевыводящей системы. Они могут сигнализировать о таких заболеваниях, как цистит, пиелонефрит, гломерулонефрит и почечная недостаточность. В зависимости от заболевания интенсивность болевых ощущений может быть разной. Для уточнения причины необходимо провести лабораторные и инструментальные исследования.
Крайне не рекомендовано заниматься самолечением. Для купирования болей можно использовать обычные обезболивающие препараты. Тепло на поясничную область можно прикладывать в том случае, если вы точно знаете, что почечная колика вызвана камнями в почках. Тепло в данном случае уменьшает спазм и способствует снижению интенсивности болевых ощущений. При воспалительных заболеваниях этого делать не нужно. Это заболевание проявляется частыми и болезненными мочеиспусканиями. Для пиелонефрита характерно наличие тупой и ноющей боли в районе поясницы. Кроме того, больного могут беспокоить даже обычные прикосновения к данной области. Лечение пиелонефрита осуществляется под контролем врача.
Эти заболевания являются ведущими этиологическими факторами в развитии болей ниже поясницы у женщин. Развитие остеохондроза происходит вследствие гиподинамии и травм. У больных остеохондрозом характер боли становится тянущим. Для него типично иррадиирование боли в разные участки тела и ее появление в утреннее время. При остеоартрозе болевой синдром проявляется при значительной физической нагрузке и прекращается, когда человек длительно пребывает в вынужденном положении. При этом заболевании очень часто встречается хруст различных суставов. Лечение суставной патологии основывается на принятии противовоспалительных препаратов (Ибупрофен, Нурофен) и хондропротекторов. В период обострения заболевания облегчение приносят физиотерапевтические процедуры.
Это заболевание часто встречается у молодых людей. Оно характеризуется появлением незначительного дискомфорта в поясничном отделе позвоночника. Отличительной чертой спондилоартропатии является появление болей в поясничном отделе, когда человек находится в состоянии покоя. Уменьшению боли способствует увеличение физической активности. Как правило, это состояние не требует медикаментозной коррекции.
Появление болевого синдрома у женщин в климактерический период является очень частой проблемой. Его причиной являются резкие колебания уровней женских гормонов. Когда мочеполовая система перестраивается на новый формат работы, то возможно появление незначительных ноющих болей или дискомфорта в поясничной области и в нижней части живота. После окончания детородного возраста боли могут также появиться в результате остеохондроза, невралгии, межпозвоночной грыжи.
В этом возрасте женщины очень часто болеют фибромиомой матки, эндометриозом, синехиями и новообразованиями. Уменьшить проявления климактерического синдрома помогут регулярные занятия лечебной физкультурой или йогой. Рекомендуется принимать поливитаминные комплексы, которые разработаны специально для людей этого возраста. Снять болевые ощущения помогут противовоспалительные препараты, такие как Ибупрофен или Парацетамол. Если боль не утихает после приема медикаментов, то необходимо обратиться за помощью к специалисту. В некоторых случаях требуется дополнительное обследование для определения причин появления болей.
Если боль ниже поясницы у женщин не проходит длительное время, необходимо обратиться за консультацией к врачу. Может потребоваться провести дополнительную диагностику и немедленно начать лечение. Для начала необходимо обратиться к терапевту или семейному врачу. Он проведет первичный осмотр и направит к узкому специалисту. Если врач заподозрит патологический процесс в позвоночнике, пациента направляют к невропатологу и назначают дополнительные инструментальные методы диагностики (КТ, МРТ поясничного отдела позвоночника). Для исключения воспалительных процессов в органах мочеполовой системы женщинам назначают консультацию нефролога и гинеколога.
Посмотрите видео, которое может быть полезно При появлении ноющей, неинтенсивной боли ниже поясницы у женщин необходимо обвязать болезненный участок теплым платком и прилечь на твердую поверхность. Под поясницу можно подложить небольшой валик. При очень сильном напряжении мышц ноги можно держать в согнутом состоянии. Для купирования болевых приступов, обусловленных нестабильностью позвонков, используют нестероидные противовоспалительные препараты и миорелаксанты. Миорелаксанты необходимо немедленно принимать при появлении болевого приступа и до его исчезновения, поскольку действие данной группы средств направлено на устранение мышечного спазма, который вызывает болевые ощущения. Благоприятно воздействуют на организм человека физиотерапевтические процедуры, массаж и лечебная физкультура.
При появлении резких болезненных ощущений в пояснице и нижней части живота нужно незамедлительно обратиться за помощью к квалифицированному специалисту. Болевой синдром у женщин может наблюдаться при внематочной беременности, аднексите, пиелонефрите, разрыве или перекручивании кисты.
источник |




 Наверное, нет такой женщины, которая хотя бы раз за всю свою жизнь не страдала от болевых ощущений внизу поясничной области. Существует множество причин, которые могут приводить к появлению болезненности в этой области. Боли ниже поясницы у женщин, как правило, свидетельствуют о наличии серьезных патологических процессов, которые следует лечить в неотложном порядке.
Наверное, нет такой женщины, которая хотя бы раз за всю свою жизнь не страдала от болевых ощущений внизу поясничной области. Существует множество причин, которые могут приводить к появлению болезненности в этой области. Боли ниже поясницы у женщин, как правило, свидетельствуют о наличии серьезных патологических процессов, которые следует лечить в неотложном порядке.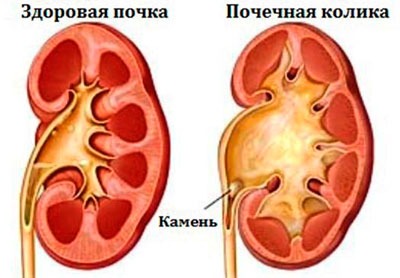 Болезненные ощущения при этом заболевании невозможно спутать с иными патологическими процессами в организме. Почечные колики характеризуются острой и интенсивной болью в поясничном отделе, с одной стороны. В очень редких случаях боль бывает симметричной. Изначально больной предъявляет жалобы на тянущие боли. После этого появляются сильные спазмы в поясничном отделе позвоночника и в области промежности, которые сопровождаются повышением температуры тела и нарушением мочеиспускания.
Болезненные ощущения при этом заболевании невозможно спутать с иными патологическими процессами в организме. Почечные колики характеризуются острой и интенсивной болью в поясничном отделе, с одной стороны. В очень редких случаях боль бывает симметричной. Изначально больной предъявляет жалобы на тянущие боли. После этого появляются сильные спазмы в поясничном отделе позвоночника и в области промежности, которые сопровождаются повышением температуры тела и нарушением мочеиспускания. Онкология способна вызывать сильные болевые ощущения в нижней части спины, которые не купируются обезболивающими лекарственными препаратами на длительный период. Если у человека в течение длительного времени боль не утихает и не проходит при смене положения тела, то можно предположить, что ее причиной является новообразование. Для уточнения причин резких болезненных ощущений необходимо посетить врача. На время проведения исследования пациентке назначают симптоматическую терапию с использованием обезболивающих препаратов. Если у женщины обнаруживают опухолевидное образование, то проводят биопсию и гистологическое исследование, чтобы определить, каким является новообразование — доброкачественным или злокачественным. После получения результатов исследования опухоль удаляют.
Онкология способна вызывать сильные болевые ощущения в нижней части спины, которые не купируются обезболивающими лекарственными препаратами на длительный период. Если у человека в течение длительного времени боль не утихает и не проходит при смене положения тела, то можно предположить, что ее причиной является новообразование. Для уточнения причин резких болезненных ощущений необходимо посетить врача. На время проведения исследования пациентке назначают симптоматическую терапию с использованием обезболивающих препаратов. Если у женщины обнаруживают опухолевидное образование, то проводят биопсию и гистологическое исследование, чтобы определить, каким является новообразование — доброкачественным или злокачественным. После получения результатов исследования опухоль удаляют.