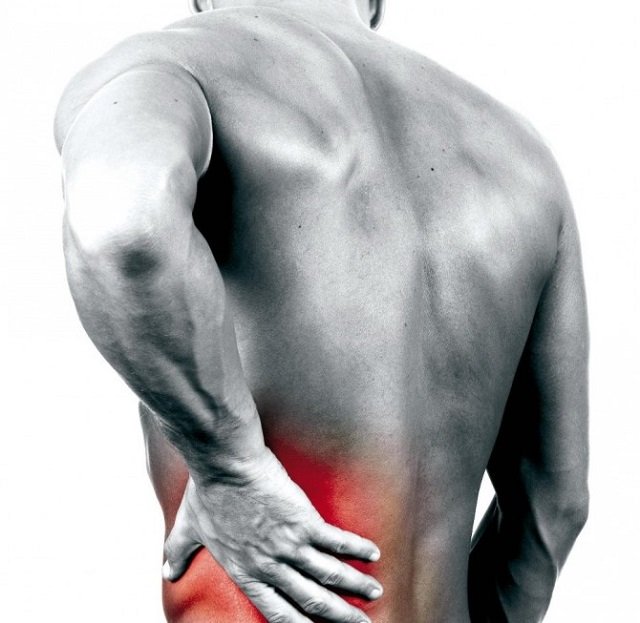
Боль в области поясницы – одна из самых частых причин, заставляющих больного обращаться за помощью к врачу невропатологу или терапевту. Боль в пояснично-крестцовом отделе позвоночника может надолго нарушать трудоспособность, делая невозможным передвижение и самообслуживание. Острая боль в пояснице поражает одинаково часто как мужчин, так и женщин.
Встречаясь с большей частотой в среднем и пожилом возрасте, боль в области поясницы нередко может наблюдаться у подростков и молодых людей. Это обусловлено бурным ростом, слабостью в неокрепших мышцах поясницы, травмами. Таким образом, боль в пояснично-крестцовом отделе спины — актуальнейшая проблема, с которой может столкнуться каждый.
Боли в пояснице при остеохондрозе могут усиливаться при кашле и чихании, при любых движениях, особенно при наклонах туловища вперед. Наряду с болью в пояснице, поясничный остеохондроз может проявляться нарушением чувствительности отдельных участков кожи или мышц нижней половины туловища и ног, ослаблением или исчезновением сухожильных рефлексов ног.
- Как правило, при остеохондрозе наблюдается искривление поясничного отдела позвоночника. В зависимости от плоскости, в которой происходит искривление, различают сколиозы (искривление вправо или влево), лордозы (выгнутость вперед) и кифозы (сглаживание поясничного отдела или даже выгнутость его назад). В том случае, если при остеохондрозе происходит защемление спинного мозга, наблюдается нарушение мочеиспускания или дефекации, а так же нарушение чувствительности мочевого пузыря или половых органов.
- Однако, наиболее часто поясничный остеохондроз проявляется радикулярными болями — т.е. развивающимися в результате защемления нервных корешков, отходящих от спинного мозга на том или ином уровне. Так, один из широко известных поясничных синдромов — люмбаго. Возникает он в момент физического напряжения или в неловком положении тела, а иногда и без видимой причины. Внезапно в течение нескольких минут или часов появляется резкая простреливающая боль («прострел»), часто она жгучая и распирающая («как будто кол воткнули в поясницу»).
Больной застывает в неудобном положении, не может разогнуться, если приступ возник в момент поднятия тяжести. Попытки спуститься с кровати, кашлянуть или согнуть ногу сопровождаются резким усилением боли в пояснице и крестце. Если больного попросить встать на ноги, то выявляется резкая обездвиженность всей поясничной области за счет напряжения мышц.
Эти тесты применяют как способ провести предварительную диагностику, они названы с именами тех врачей, которые их предложили.
| Симптом Дежерина | если напрячь брюшной пресс и прислушаться к пояснице, то боль станет сильнее. В таком случае есть большая вероятность, что у пациента остеохондроз. |
| Симптом Нери | если при резком наклоне вперед головы перед прикосновением груди есть болевые ощущения в пояснице, это также свидетельствует о проблемах с позвоночником. |
| Симптом Ласега | это можно ощутить после следующих действий: лежа на спине, по очереди нужно поднять каждую ногу. Если после этого заломит поясницу, и боль будет отдавать по седалищному нерву в ногу, это свидетельство патологии позвоночника. |
| Симптом Леррея | если болевые ощущения проявляются у человека по ходу седалищного нерва, после того, как он поднимается вперед, не сгибая колени, с лежачего положения, речь идет о проявлениях хондроза. |
Грыжа межпозвонкового диска – не менее редкая причина, клиническим проявлением которой является боль в пояснично-крестцовом отделе спины. Межпозвоночный диск (внутреннее пульпозное ядро) при длительном травмирующем воздействии, а также с возрастом теряет свои упругие свойства и эластическую способность.
При продолжающемся воздействии (избыточный вес, травмы, прогрессирующий остеопороз), фиброзное кольцо диска становится более тонким, в нём формируются дефекты. Через указанные слабые места в фиброзном кольце, пульпозное ядро диска может смещаться и даже выпячиваться.
Боль в спине — это настолько неспецифический симптом, который может быть вызван массой различных причин. От того насколько интенсивно, сильно болит спина в области поясницы, постоянна она или периодическая, первичная или вторичная, могут быть и причины, ее вызывающие:
- Остеомиелит;
- Болезнь Бехтерева;
- Деформирующий спондилез;
- Болезни роста — сколиоз;
- Инфекционные поражения межпозвоночных дисков и позвонков (эпидуральный абсцесс, туберкулез позвоночника, бруцеллез);
- Метаболические заболевания костей — остеомаляция, остеопороз;
- Первичные опухоли и метастатические опухоли спинного мозга, позвонков, ретроперитонеального пространства;
- Неинфекционные воспалительные заболевания — ревматоидный артрит, синдром Рейтера, анкилозирующий спондилит;
- Опухоли почек;
- Атеросклероз брюшной части аорты и ее ветвей.
- Спондилоартрит;
- Патологии тазобедренного сустава;
- Эпидурит спинальный;
- Протрузия межпозвоночных дисков в области поясницы;
- Остеохондроз позвоночника;
- Острая межпозвоночная грыжа;
- Кишечная непроходимость, атипичное течение острого аппендицита;
- Мочекаменная болезнь;
- Острое растяжение, переломы позвонков;
- Люмбаго, ишиас;
- Острые нарушения спинального кровообращения — инсульт;
- Острый пиелонефрит.
Иррадиирующая боль при некоторых заболеваниях внутренних органов:
- Заболевания органов малого таза. У женщин — воспалительные процессы в придатках матки, эндометриоз, рак матки, рак яичников, ЗППП (хламидиоз, уреаплазмоз, гонорея, трихомониаз и пр.) У мужчин — простатит, рак простаты;
- Заболевания желудка, поджелудочной железы, двенадцатиперстной кишки, желчного пузыря;
- Заболевания кишечника — воспаление дивертикула, неспецифический язвенный колит, опухоли кишечника;
- Заболевания почек — почечная колика, камни в почках;
- Расстраивающая аневризма аорты.
Боли в пояснице могут возникнуть, если вы:
- Страдаете избыточным весом;
- Дополнительный риск для женщин;
- Вы беременны или недавно рожали;
- Проводите много времени за рулем автомобиля или компьютером;
- Ведете преимущественно сидячий (офисные работники) или стоячий (продавцы, официанты, служащие уличной рекламы, хирурги) образ жизни;
- Занимаетесь динамическим физическим трудом с резкой сменой положения тела (особенно если ваша специальность связана с тяжелой физической нагрузкой);
- Чрезмерно нагружаете себя в тренажерном зале или фитнес-клубе. Будьте предельно осторожны, если начали тренироваться недавно;
- Увлекаетесь дачными работами;
- Достигли постменопаузы, располагающей к развитию остеопороза.
Беременность обостряет проявления заболеваний, существующих в организме матери. Из-за изменения гормонального фона и повышенных нагрузок патологии особенно часто проявляются во второй половине беременности. Помимо болей, сопровождающих угрозу преждевременных родов, причиной болей в пояснице беременной могут быть:
- грыжа межпозвоночного диска;
- радикулит;
- панкреатит;
- пиелонефрит;
- мочекаменная (почечнокаменная) болезнь.
Когда болит спина ниже поясницы, кроме очевидных заболеваний позвоночника (ишиас, люмбаго, межпозвоночные грыжи, болезнь Бехтерева и пр.), возможными причинами являются периодические боли во время менструаций у женщин, заболевания женских половых органов, такие как воспаления придатков матки — оофорит, сальпингоофорит (аднексит), а также заболевания тазовой брюшины, кишечника, воспаление аппендикса (отростка слепого кишечника, у мужчин — заболевания предстательной железы, мочевого пузыря.
Если болит спина справа выше поясницы — так может иррадиировать печеночная боль, при каких-либо патологических изменениях в печени — гепатите, печеночной недостаточности, приеме токсичных лекарственных средств. Боль при этом чаще всего локализуется в правом подреберье.
Если боль ощущается справа или слева чуть выше поясницы, очень возможно, что причина кроется в острых заболеваниях почек. Многие хронические заболевания почек, такие как поликистоз, злокачественные новообразования почек, хронический пиелонефрит сопровождаются малыми симптомами, поскольку почечная капсула растягивается постепенно.
- Если боль в спине ирригирует в поясницу, а сама расположена чуть выше (в районе грудной клетки). Сопровождается боль потливостью, приступами рвоты и тошноты, одышкой.
- Боль ирригирует в брюшину, грудь, шею, челюсть.
- У пациента кружится голова, возникает спутанность сознания.
- Начинается тахикардия
- Травма позвоночника, сопровождающаяся потерей контроля над дефекацией, мочеиспусканием.
- Слабеют ноги, немеют ягодицы, половые органы.
Для того чтобы определить, какая болезнь спровоцировала боль в пояснице, необходимо пройти комплексное диагностическое обследование.
- Общие и биохимические анализы мочи и крови.
- Анализы на онкомаркеры, присутствующие в крови при образовании опухолей.
Инструментальные способы исследования:
- Рентгенография позвоночника.
- Эндоскопия кишечника, желудка и матки.
- Ультразвуковое обследование брюшной полости.
- Магнитно-резонансная томография.
Как правильно лечить поясницу? Подход к лечению спины полностью зависит от симптомов заболевания, диагноза поставленного врачом, стадии болезни. Обычно используется комплексный подход, включающий в себя несколько методик лечения.
Обезболивающие медикаменты. Мазь помогает снять воспаление, растяжение, оказывает прогревающее действие, если простужена поясница.
Выделяют следующие группы мазей:
- комбинированные медикаменты (применяются при растяжениях и травмах, наряду с противовоспалительным и обезболивающим действием оказывают заживляющий эффект за счет входящих в их состав гепарина, деметилсульфоксида);
- противовоспалительные анальгетики (в их состав входят лекарственные вещества охлаждающего действия, снимающие раздражение — ментол, лаванда, и обезболивающие препараты — нурофен, ибопрофен, диклофенак);
- хондропротекторы (одним из активных компонентов таких препаратов является хондроитин сульфат, применяемый при патологических процессах в хрящевой ткани, способствующий активному восстановлению хрящевых поверхностей суставов);
- препараты раздражающего действия (эффект основан на расширении сосудов и притоку крови к источнику боли).
С помощью лечебной гимнастики пациент сможет уменьшить болевые ощущения, сделать мышцы крепкими, увеличив расстояние между позвонками. Они помогут освободить сдавленные корешки нервов, нормализовать кровоток на поражённом участке, улучшить обменные процессы.
Для того, чтобы такая гимнастика лечила, а не калечила необходимо соблюдать все рекомендации лечащего врача.
- Движения делаются медленно и плавно без резких поворотов;
- Помещение необходимо проветрить перед тренировкой;
- Больному следует надевать одежду не стесняющую движения;
- Упражнения делается когда пациент вдыхает, а на выдохе ему необходимо вернуться к первоначальному положению;
- Нагрузка увеличивается постепенно. Сначала количество подходов около 10, а потом их увеличивают;
- Во время гимнастики следует следить за своим самочувствием. Если началась резкая боль, то необходимо прекратить свои занятия.
Кроме этого, массаж отлично помогает в избавлении от боли поясничном отделе позвоночника. К положительным терапевтическим эффектам массажа относятся следующие:
- улучшение кровоснабжения больной части тела;
- разминание мышц, что делает их и связки более гибкими и эластичными;
- снятие острой боли;
- избавление от накопленных в мышцах и подкожной клетчатке токсинов;
- приятные ощущения за счет стимуляции нервных окончаний кожи;
- положительные эмоции.
Его можно доверить специалисту в клинике или проводить в домашних условиях, в любом случае польза от него будет неоценимой.
При боли в спине, причина которой не известна, в первую очередь необходимо обратиться к терапевту. Он поможет определить заболевание по совокупности симптомов.
Если причина очевидна: боли предшествовала травма, боль возникла на фоне беременности, менструального цикла или хронического заболевания, имеет смысл сразу обратиться к более узкому специалисту.
Самолечение допустимо только в случаях, если причина боли точно известна.
источник
Боль в пояснице в англоязычных источниках называют болью в нижней части спины (low back pain). Боли часто способствует напряжение в поясничном отделе позвоночника, ограничение движения и анталгический сколиоз.
Острая боль в пояснице может длиться от нескольких дней до нескольких недель.
Боль в пояснице встречается почти у каждого человека хотя бы один раз в жизни.
Следует отметить, что боль может быть в любой части Вашей спины, но, однако же, боль в поясничном отделе позвоночника возникает наиболее часто. Это связано с тем, что на поясничные позвонки приходится максимальная нагрузка от веса Вашего тела.
Боль в пояснице стоит на втором месте по количеству обращений к врачу, сразу после вирусных инфекций.
Вы можете почувствовать боль в пояснице после поднятия тяжести, резкого движения, после нахождения в течение долгого времени в одной позе или же после травмы позвоночника.
Острая боль в поясничном отделе позвоночника чаще всего вызвана смещением межпозвонкового диска и травмой позвоночника.
- Остеохондроз поясничного отдела позвоночника
- Межпозвонковая грыжа и протрузия межпозвонкового диска
- Спондилоартроз
- Спондилез
- Спондилолистез
- Компрессионный перелом вследствие остеопороза, миеломной болезни, гемангиомы позвонка
- Опухоль в просвете позвоночного канала
Боль может быть разнообразной: острая, тупая, тянущая , жгучая, может сопровождаться покалыванием и мурашками, онемением.
Интенсивность боли в пояснице может значительно различаться — от слабой до нестерпимой боли, мешающей сделать даже небольшое движение. Боль может сочетаться с болью в бедре, болью в голени, болью в стопе.
Сначала Вам необходимо обратиться к врачу-неврологу. Врач задаст Вам вопросы о характере Вашей боли, ее частоте, повторяемости. Врач попытается определить причину боли и начнет лечение простыми методами (лед, умеренные болеутоляющие средства, физиотерапия и необходимые упражнения).
В большинстве случаев такие методы лечения приводят к уменьшению боли в спине.
Во время осмотра врач определит точное положение боли, ее иррадиацию, неврологические рефлексы.
Большинство людей с болью в поясничном отделе позвоночника выздоравливают в течение 4-6 недель.
Диагностика включает в себя магнитно-резонансную томографию (англ. MRI) поясничного отдела позвоночника, компьютерную томографию пояснично-крестцового отдела позвоночника, рентген позвоночника.
Поскольку наиболее частой причиной боли в пояснице является межпозвонковая грыжа пояснично-крестцового отдела позвоночника, то в первую очередь Вам необходимо сделать МРТ поясничного отдела позвоночника. Это исследование также поможет исключить большинство причин болевого синдрома, таких как опухоль в просвете позвоночного канала, туберкулез позвоночника, перелом позвоночника, миеломную болезнь, анатомически узкий позвоночный канал, спонлилолистез, различные виде искривления позвоночника, спондилез и спондилоартроз. Если Ваш невролог не назначил Вам МРТ, то сделайте ее сами. Мощность аппарата МРТ должна составлять 1 Тесла и более.
Не стоит начинать диагностику с рентгеновского снимка и компьютерной томографии, эти методы небезопасны. Их можно сделать в первую очередь только при подозрении на перелом позвоночника.
- Снизьте физическую активность в первые два дня после начала приступа. Это поможет уменьшить симптомы болезни и отек в зоне боли.
- Не сидите с наклоном вперед пока боль полностью не утихнет.
- Принимайте обезболивающие средства только в случае непереносимой боли. Лучше сделать внутримышечную инъекцию, чем выпить обезболивающий препарат. Это защитит стенку Вашего желудка от прямого контакта с противовоспалительным средством. Старайтесь избегать излишнего приема медикаментозных средств. Не применяйте для лечения гормональные средства, если боль в пояснице не связана с аутоиммунным заболеванием.
- Спите в позе эмбриона, положите подушку между ногами. Если Вы обычно спите на спине, то положите подушку под колени
- Общим заблуждением является представление о том, что Вы должны ограничить физическую активность на долгое время. Постельный режим не рекомендуется. Если у Вас нет повышения температуры, потери веса, непроизвольного мочеиспускания и дефекации, то Вы должны оставаться активным столько, сколько можете выдержать. Вы можете уменьшить свою активность только в первые два дня после возникновения боли. Начните делать легкие аэробные упражнения. Ходьба на тренажере, плавание помогут улучшить кровоток к мышцам Вашей спины. Посоветуйтесь с врачом для подбора упражнений, чтобы не вызвать усиления болевого синдрома.
Большинство людей чувствуют себя значительно лучше уже после первой недели лечения.
Через 4-6 недель у значительной части больных боль исчезает полностью.
- Боль в пояснице сочетается с болью в голени и болью в стопе
- Боль не позволяет Вам себя самостоятельно обслуживать
- Боль сочетается с недержанием мочи и кала
- Сочетание боли в нижней части спины с онемением в ягодице, бедре, ноге, стопе, паховой области
- Если у Вас уже была боль в спине раньше
- Если боль длится более 3 дней
- Если Вы принимаете гормоны
- Если боль в пояснице возникла после травмы
- Ранее был поставлен диагноз онкологического заболевания
- Если Вы похудели в последнее время по невыясненным причинам
Текст добавлен в Яндекс Вебмастер 25.01.2012, 15:38
Права защищены.
- Лечение позвоночника, телефон в Москве: +7(495)777-90-03 (многоканальный), +7(495)225-38-03
- метро Нагатинская, улица Нагатинская, дом 1, корпус 21: +7(495)764-35-12, +7(499)611-62-90,
метро Академика Янгеля, улица Академика Янгеля, дом 3: +7(495)766-51-76.
При копировании материалов с нашего сайта и их размещении на других сайтах мы требуем чтобы каждый материал сопровождался активной гиперссылкой на наш сайт:
- 1) Гиперссылка может вести на домен www.spinabezboli.ru или на ту страницу, с которой Вы скопировали наши материалы (на Ваше усмотрение);
- 2) На каждой странице Вашего сайта, где размещены наши материалы, должна стоять активная гиперссылка на наш сайт www.spinabezboli.ru;
- 3) Гиперссылки не должны быть запрещены к индексации поисковыми системами (с помощью «noindex», «nofollow» или любыми другими способами);
- 4) Если Вы скопировали более 5 материалов (т.е. на Вашем сайте более 5 страниц с нашими материалами, Вам нужно поставить гиперссылки на все авторские статьи). Кроме этого, Вы должны также поставить ссылку на наш сайт www.spinabezboli.ru, на главной странице своего сайта.
Справки по телефону в Москве: +7(495)745-18-03.
источник
Практически нет человека, который хоть раз в жизни не испытывал бы боль в спине в области поясницы. Этим мы расплачиваемся за прямохождение и наши бытовые привычки.
Кроме повреждений, которые могут затрагивать позвоночник, его мышцы, нервы и связки, следует учитывать, что иногда болит спина в области поясницы при внутренних болезнях – заболевании почек, жкт, женских половых органов.
Симптомы боли в нижней части спины могут варьироваться от тупой до острой. Боль может проходить самостоятельно или переходить в хроническую (симптом присутствует дольше трех месяцев).
Опасно!
Следует немедленно обратиться к врачу, если:
- боли в поясничной области возникли резко после очевидной травмы спины;
- резко поднялась температура, есть вегетативные расстройства, потеря сознания, потливость, трудность с дыханием;
- происходит непроизвольное опорожнение кишечника и мочевого пузыря;
- ощущается онемение в области паха;
- возникла слабость нижних конечностей, их парез или паралич, нарушение чувствительности;
- боли отдают в живот и резко усиливаются при кашле или чихании;
- симптомы появились на фоне резкого похудения, длительного использования стероидов, иммунодефицита;
- в семейной истории были случаи рака, воспалительных или дегенеративных заболеваний костно-хрящевой ткани.
Почему болит спина в области поясницы?
Растяжение мышц или спазм могут развиваться постепенно или случиться внезапно. При высокой нагрузке повреждения затрагивают не только мышечные волокна, но и связочный аппарат и фасции.
Мышечные боли в пояснице появляются после:
- поднимания тяжелых весов или чрезмерной нагрузке при работе или занятиях спортом;
- занятий спортом время от времени. Особенно уязвимы мышцы, если в течение рабочей недели вы неактивны, а затем проводите часы в тренажерном зале в выходные дни;
- резкого увеличения веса собственного тела, за которым не успевают расти мышцы;
- длительного сидения или стояния в неудобной позе;
- повседневного ношения сумки в одной из рук или через плечо;
- нарушения осанки. Позвоночник лучше всего выполняет свою поддерживающую и защитную функцию, когда вы не сутулитесь. Мышцы в нижней части спины испытывают наименьшую нагрузку, когда вы сидите с хорошей опорой под поясницей, а в позе стоя равномерно распределяете вес на обе ноги.
Если заболела спина после ушиба, перелома, растяжения, переохлаждения, инфекционного заболевания или установленной глистной инвазии, то можно заподозрить миозит (воспаление) мышц поясницы. Сильная боль присутствует постоянно из-за воспаления мышечных волокон, в мышцах прощупываются «узелки» – места спазма. Воспаление может протекать остро или же принимать хроническую форму. При длительном течении болезни боли непостоянны, усиливаются при продолжительном лежании или сидении, ближе к вечеру или на смену погоды. Дотрагивание к мышцам вызывает ощущение болезненности и дискомфорта, мышцы поясницы находятся в постоянном напряжении, образуется воспалительный отек, поднимается температура локально и на уровне всего организма.
При спазме мышц происходит ущемление корешков спинномозговых нервов, поэтому приступы часто напоминают картину ишиаса или радикулита – отмечаются жгущие сильные боли по задней поверхности бедра и голени, конечности немеют, теряют чувствительность. Выраженный тонус мышц при миозите заставляет пациента принимать вынужденно положение, он ходит и лежит скрючившись, передвигается на полусогнутых ногах.
Чем лечить мышечную боль позвоночника? Для устранения воспаления и боли используются нестероидные противовоспалительные средства и анальгетики. Лекарства можно принимать в виде таблеток, мазей, уколов, трансдермальных пластырей с постепенным высвобождением активных веществ. Противовоспалительным действием обладают Мелоксикам, Пироксикам, Диклофенак, Индометацин, Нимесудил, Кетопрофен. Также применяют раздражающие и согревающие мази (Капсикам, Финалгон), которые рефлекторно увеличивают приток крови к мышцам поясницы. Больший объем притекающей крови способствует вымыванию продуктов воспаления и распада тканей.
Уменьшению воспалительных отеков способствуют инъекции кортикостероидов и сосудотонизирующих препаратов.
В поясничном отделе позвонки разделены упругими хрящевыми дисками, которые уберегают хребет от травм, но сами подвержены износу и старению.
В норме диск представляет собой желеобразное пульпозное ядро, окруженное более плотным слоем фиброзного кольца. Эластичность ядра обусловлена его способностью связывать и удерживать воду: при повышении нагрузки оно накапливает воду, и упругость повышается, при снижении давления ядро отдает воду и становится площе.
Остеохондроз в позвоночном отделе развивается при нарушении питания межпозвоночных дисков (их «усыхания») или при чрезмерной локальной нагрузке. Чаще всего боли в пояснице связаны с тем, что нижние полюса ее межпозвоночных дисков несут наибольшую нагрузку при сидении, при поднимании тяжестей впереди себя. При этом в дисках образуются надрывы, смещения, повреждаются позвоночные связки, возникает постоянная ноющая боль, пульсация.
Боль в позвоночнике имеет несколько механизмов развития:
- нарушение микроциркуляции в тканях, окружающих позвоночник и, в частности, в спинномозговом канале, образование застойных явлений и отеков. Такие состояния развиваются на фоне переохлаждения, перегрева, воспалительных процессов.
- дегенеративные процессы в фиксирующих связках позвоночника. Повышение подвижности позвонков приводит к их легкому смещению и не физиологичной компрессии, что вызывает ущемление нервов, сосудов, образование грыж.
- осевая компрессия позвонков при поднимании тяжестей или их повреждение при чрезмерной ротации (повороте).
- асептическое воспаление. Разрушение ядра приводит к выходу в спинномозговой канал сенсибилизирующих факторов. Происходит раздражение нервных окончаний, что вызывает спазм мышц, которые ущемляют соседние позвонки – выше и ниже грыжи. Постепенно реакция охватывает весь поясничный отдел и приводит к тому, что любые движения вызывают ощущение боли.
Ослабленный диск может разрываться с образованием выпячивания, протрузии или пролапса ядра, а в итоге – грыжи. Появление грыжи оказывает давление на спинной мозг и корешки спинномозговых нервов. В таких условиях резко появляется пульсирующая боль в пояснице, которая расходится по ходу ущемленного нерва. Наиболее известны случаи сдавления седалищного нерва (ишиас), которые проявляются резкой болью по задней поверхности бедра и голени, онемением конечности со стороны грыжи, слабостью мышцы, непроизвольным подворачиванием ног.
Боли в поясничном отделе позвоночника усиливаются в положении сидя и стоя, при поворотах, наклонах. Часто возникает защитная мышечная реакция – болезненное сокращение мышц (образование валиков) по обеим сторонам позвоночника, которое изолирует отдел от лишнего движения. Остеохондроз впоследствии приводит к появлению пояснично-крестцового радикулита (воспалению корешков спинномозговых нервов).
Многие пациенты из-за того что поясница болит очень сильно, принимают анальгезирующие позы – отклоняют корпус влево, если болит правая сторона, лежат на правом боку. Если грыжа находится слева. Также характерно появление сильнейших болей при надавливании на грыжу в межпозвоночном промежутке (симптом звонка).
Чем лечить, если болит спина при остеохондрозе:
- в период приступа боли можно принять обезболивающую позу – лечь на спину, а под колени подложить валик. Спать также рекомендуется на жесткой поверхности;
- из анальгезирующих препаратов можно принимать анальгин, ортофен, диклофенак и другие НПВС внутрь или в виде инъекций по обе стороны позвоночника в поясничном отеле;
- использовать местнораздражающие средства в качестве отвлекающей терапии – горчичники, йодную сетку, перцовый пластырь и мази;
- устранять миотический спазм посредством мануальной терапии, акупунктуры, вакуумного массажа, рефлексотерапии, гимнастики;
- при затухании острого периода можно использовать грязевое лечение, озокерит, прогревания.
Лечение болей при корешковом синдроме включает:
- обеспечение постельного режима, вытяжения поясничного отдела (сухое или подводное);
- применение новокаиновых блокад в месте ущемления, прием НПВС или слабых опиатов;
- физиотерапию – стимуляцию микротоками, электрофорез с анальгетиками.
Показаниями к операции является постоянна острая боль, а также нарушение функции внутренних органов, развитие паралича конечностей, секвестрация грыжи в спинномозговой канал.
Спондилоартроз (воспаление дугоотростчатых суставов позвонков) возникает при дегенерации, уменьшении высоты и объема межпозвоночных дисков. Боли в пояснице появляются от перерастяжения капсулы и повышения давления на поверхности межпозвоночных суставов. Болевые ощущения заставляют больного больше прогибаться в пояснице, увеличивая таким образом перегрузку межпозвонковых суставов. Особенно дискомфорт в пояснице усиливается от ношения обуви на каблуках, длительной ходьбы, спуске со слонов, положения, когда тело откланяется кзади, например, при рассматривании чего-либо выше головы.
У пациентов с таким диагнозом утром отмечается скованность в пояснице, боль нарастает в течение дня или после нагрузки. Она имеет разлитой характер и трудно четко показать границы: дискомфорт определяется в ягодичных мышцах, паховой области, нижней части живота, в мошонке у мужчин. Этим спондилоартроз отличается от корешкового синдрома, когда можно точечно указать источник боли.
Что делать для облегчения боли? Обычно помогает принятие положения лежа на спине, согнув ноги в тазобедренных и коленных суставах.
Их лекарственных препаратов предпочтение отдается нестероидным противовоспалительным средствам и ненаркотическим анальгетикам – Парацетамолу, Диклофенаку, Кетопрофену, Индометацину, Пироксикаму, Напроксену, Ибупрофену, Мелоксикаму, Нимесулиду и Целекоксибу. При острой боли в спине быстрый эффект дает внутримышечное введение Мовалиса, Амлотекса.
Также добавляют миорелаксанты (Сирдалуд, Мидокам), поскольку они снимают мышечное напряжение и улучшают подвижность позвоночника.
Положительное влияние имеет психотерапия, поскольку хроническая боль вводит пациента в состояние депрессии.
Спондилез, в отличие от остеохондроза, больше влияет на фиброзное кольцо межпозвоночного диска и передние продольные связки. При этом заболевании происходит обызвествление соединительнотканных структур с образованием по краю позвонков наростов – остеофитов. Эти образования вызывают нарушение микроциркуляции около корешков нервов и приводят к тому, что болит спина в пояснице, а также ограничивается подвижность этого отдела.
Лечение обычно консервативное, с использованием противовоспалительных препаратов, анальгетиков, витаминов. Хороший эффект дает электрофорез с новокаином, лидазой, мануальная терапия, физиотерапия (амплипульс, лазерная установка, ударно-волновая терапия для разрушения уплотнённых элементов и повышения мобильности позвоночника).
Обратите внимание!
В запущенной стадии остеофиты не рассасываются. Пока их размеры небольшие, то лечение направлено на устранение воспаления, болевого синдрома, улучшение метаболизма. Если спина при этом не очень болит, то с наростами ничего не делают. Если остеофиты вызывают постоянные боли или имеют крупные размеры, то их можно удалить в ходе операции.
Боль в пояснице может происходить от сдавления спинного мозга опухолью снаружи (экстрамедуллярные образования) и изнутри (интрамедуллярные, происходящие из самого спинномозгового вещества).
Патологически разрастаться могут клетки различных тканей:
- жировой – образуется липома;
- нервных корешков – невриома;
- сосудов спинного мозга – гемангиома;
- вспомогательной ткани – глиома;
- костной ткани – остеосаркома;
- хрящевой ткани – хондросаркома.
Опухолевый процесс, особенно злокачественный, характеризуется болевым синдромом, который напоминает радикулит (может иметь односторонний и двусторонний характер), общим ухудшением состояния больного, истощением.
Если патология затрагивает область I–IV поясничных позвонков, то ощущается жгучая боль спереди и по бокам верхней части бедра, неполный паралич этой области.
При поражении в области IV поясничного – II крестцового сегментов отмечается онемение парагенитальной области, нарушение двигательной и чувствительной иннервации ягодичных мышц, задней поверхности бедра, икроножной, недержание кала и мочи.
Выраженное нарушение в работе органов малого таза возникает при новообразовании в районе V–III крестцовых позвонков. Пациент страдает от полового бессилия или нарушения менструации, запоров или недержания кала и мочи.
Лечение опухолей специфическое, обезболивающие, и противоопухолевые препараты относятся к рецептурным.
Как видно, боль в пояснице обычно вызвана костно-мышечными патологиями. Диагностировать их можно по клиническим признакам и данным исследования, главная задача которых – верно определить природу заболевания и не спутать его с онкологическими причинами, заболеваниями внутренних органов или травмой. При появлениях боли в пояснице рекомендуем всегда обращаться за консультацией к невропатологу или ортопеду.
источник
В российской неврологии боль в спине часто объясняют протрузией или грыжей. Но весь мир думает по-другому, а я стараюсь донести до вас современные мировые взгляды простым языком.
В нашем теле с годами происходят изменения. Кожа малыша нежная, упругая. В 30 лет, как бы мы ни прибегали к косметическим процедурам, она уже не такая. А представьте моряка, который всю жизнь провел в плаваниях: его кожа грубая и морщинистая.
То же самое происходит с нашим позвоночником. В большинстве случаев протрузии и грыжи — естественные возрастные изменения. Если в вашей жизни много провоцирующих факторов, например, ношение тяжелых грузов, то вероятность заполучить большую грыжу увеличивается.
Многочисленными исследованиями установлено, что протрузии дисков встречаются у здоровых людей: в 20 лет — до 40% обследованных (напомню, это пациенты без боли в спине), в 70 лет — до 90%. Кроме того, выраженность изменений на МРТ не связана со степенью болевого синдрома: при большой грыже боли может не быть совсем, а при маленьких протрузиях у пациента может быть сильная боль (потому что причина не в протрузиях, а в другом).
Конечно, вызывает! Примерно в 1-4% от всех случаев боли в спине.
Грыжа приводит не только к боли, но и к другим расстройствам: нарушению чувствительности, изменению рефлексов, иногда снижению мышечной силы. Все это грамотный врач определяет в ходе неврологического осмотра. Если сила мышц достаточная, рефлексы при постукивании молоточком симметричные, не ослабленные, чувствительных нарушений нет, то крайне маловероятно, что боль в спине обусловлена грыжей.
Кроме того, сдавливая спинномозговой корешок на определенном уровне (если Вы почитаете результаты МРТ, увидите, что описаны протрузии и грыжи на уровне, например C3-C5 или L5-S1), грыжа вызывает не просто снижение чувствительности где попало, а в определенных сегментах, и строго определенные изменения рефлексов. Невролог соотносит уровень поражения с данными МРТ.
Все причины боли в спине можно разделить на 3 группы: неспецифические, специфические и корешковые.
Неспецифические — до 85%, обусловлены мышцами, связками, сухожилиями, мелкими суставами.
При неврологическом осмотре нет никаких настораживающих симптомов и признаков поражения нервных корешков, боль усиливаются при движении, уменьшаются в покое, чаще всего связана с неправильным двигательным стереотипом.
Острая боль возникает после неудачного поворота, наклона, вынужденной позы, например, сон в неудобном положении — и наутро невозможно повернуть шею. Хроническая боль часто обусловлена тем, что человек дает слишком большую нагрузку на одни группы мышц и совсем не нагружает другие.
Длительная работа в сидячем положении, ношение ребенка на одном боку — это неверные двигательные стереотипы. Можно бесконечно пить таблетки, но пока вы не поменяете свою двигательную активность, высока вероятность, что боль вернётся. Конечно, активность должна быть с умом.
ни рентген, ни МРТ не нужны, только осмотр врача. Почему? Там либо ничего не обнаружат, либо найдут протрузии/грыжи, не имеющие отношения к делу.
Специфические — до 10%: перелом позвоночника, туберкулез, остеомиелит, абсцесс, стеноз позвоночного канала, новообразование, анкилозирующий спондилит и другие.
Кроме боли в спине могут быть другие симптомы (повышение температуры, похудение) да и сама боль имеет необычные характеристики, например, не зависит от движения или усиливается в покое, ночью.
Анализ крови, рентген, МРТ, ПЭТ-КТ — все зависит от предполагаемой причины.
Корешковые — до 4% (по некоторым данным до 10%), вызваны сдавлением нервного корешка вследствие грыжи.
Может понадобиться МРТ позвоночника, но необходимость в каждом случае определяет врач.
Задача врача — определить, к какой из 3 групп причин относится боль, от этого будет зависеть дальнейшая тактика.
Существует система «красных флагов» ? — симптомов, которые должны вызвать у врача диагностическую настороженность:
- возникновение боли с новыми, необычными характеристиками в возрасте менее 20 или более 55 лет;
- боль, не зависящая от движения, боль в покое;
- усиление боли в ночное время;
- нарастающий со временем характер боли;
- отсутствие облегчения боли или ее усиление после пребывания в лежачем положении;
- локализация боли в грудном отделе позвоночника или в грудной клетке;
- длительное недомогание, лихорадка, необъяснимая потеря массы тела.
- перенесенная в недавнем прошлом травма спины;
- наличие в анамнезе онкологических (злокачественных) заболеваний;
- персистирующая инфекция;
- остеопороз;
- длительный прием кортикостероидов (в том числе в виде ингаляций);
- применение антикоагулянтов;
- внутривенное употребление наркотических препаратов;
- иммунодефицит (в том числе ВИЧ-инфекция), прием иммуносупрессивных препаратов.
- наличие у пациента очаговой неврологической симптоматики (слабость конечностей, онемение, нарушение мочеиспускания и дефекации);
- болезненность при пальпации и перкуссии позвоночника, усиление боли при натуживании;
- выраженная деформация позвоночника;
- пульсирующее образование в брюшной полости.
Наличие этих симптомов (особенно совокупности) у пациента с болью в спине должно заставить врача получше подумать о причине боли и исключить серьезную патологию.
С проведением МРТ при боли в спине есть 2 крайности: делать ее всем подряд «на всякий случай» и не делать исследование тогда, когда оно действительно нужно. Разбираемся вместе с вами.
Если боль в нижней части спины возникла у пациента младше 50 лет, она не иррадиирует в ноги, не сопровождается лихорадкой и неврологический симптоматикой (слабость мышц, нарушение рефлексов и чувствительности, нарушение мочеиспускания и дефекации), в прошлом не было опухолей, то с вероятностью 99% боль носит неспецифический характер и связана с вовлечением мышц, связок, сухожилий, мелких суставов.
Чтобы приблизить эту вероятность к 100% мы оцениваем пациента в динамике и смотрим, уменьшается ли боль после лечения или нет. Если сделать такому пациенту МРТ позвоночника, никакой важной информации мы не получим.
Даже если будут найдены грыжи или протрузии, это ни на что не повлияет.
Во-первых, у пациента без неврологический симптоматики грыжи и протрузии являются случайной находкой и не связаны с болью в спине. Эта мысль так трудно приживается в умах пациентов и коллег, но тем не менее это так.
Во-вторых, находки на МРТ в виде немых, молчащих грыж и протрузий никак не повлияют на лечебную тактику.
Но как же не пропустить другую серьезную патологию? Для этого есть красные флаги ?, которые мы уже обсудили. Врач анализирует все эти настораживающие симптомы (в совокупности, а не по отдельности), после чего принимает решение о необходимости МРТ.
источник
Люди часто жалуются на боли в пояснице, и это естественно: на эту область приходится большая часть нагрузки. По сравнению с другими отделами, поясничный чаще подвержен заболеваниям.
В статье мы разберемся, какой бывает боль в спине в области поясницы, чем она вызвана и как от нее избавиться.
Боль в пояснице известна как люмбаго, или «прострел». Иногда она бывает настолько сильной, что человеку приходится принимать неестественное положение, движения его скованы. Всякое движение причиняет больному сильнейший дискомфорт.
Болевые ощущения могут длиться как пару минут, так и несколько дней. Затем они внезапно прекращаются, но спустя время повторяются с новой силой. Человеку приходится привыкать к таким волнам боли, которые не пройдут полностью, если он не лечится.
Причиной могут стать следующие факторы:
- длительное пребывание за рулем или работа за компьютером в положении сидя;
- физическая нагрузка, эмоциональный или нервный стресс на работе;
- усиленные тренировки в тренажёрном зале (при выполнении упражнений в положении стоя или сидя);
- период беременности и тяжёлые роды;
- проблемы с лишним весом.
Бывает такое, что боль уходит сама по себе. Это даёт понять следующее: если поясница беспокоит регулярно — не исключено развитие серьёзного заболевания. И при несвоевременном лечении оно способно привести к тяжёлым последствиям, избавляться от которых придется при помощи хирургического вмешательства.
Существует два вида боли в пояснице: первичная и вторичная.
Первичный болевой синдром возникает непосредственно при развитии болезней позвоночника. Это могут быть:
- остеохондроз поясничного отдела;
- образование протрузии межпозвонкового диска;
- межпозвонковые грыжи;
- спондилёз или спондилоартроз;
- болезни позвоночника, такие как кифоз, сколиоз, кифосколиоз;
- артрит;
- дисцит, остеомиелит и туберкулёз позвоночника.
Вторичный болевой синдром возникает из-за заболеваний в других областях организма. Его вызывают следующие причины:
- переломы;
- опухоль внутри позвоночного канала;
- постоянные спазмы мышц;
- болезни внутренних органов;
- мочекаменные болезни;
- осложнённая беременность;
- проблемы с яичником.
Если вы хотите более подробно узнать, что делать, если болит спина в пояснице, а также рассмотреть альтернативные методы лечения, вы можете прочитать статью об этом на нашем портале.
Боли в пояснице могут быть:
Сильные боли появляются при остеохондрозе. Боль преследует человека постоянно: когда он ходит, сидит, поднимает тяжести, даже кашляет или чихает. Иногда она отдает в нижние конечности. Это сопровождается онемением и чувством «мурашек».
При пояснично-крестцовом радикулите человек чувствует сильную боль в пояснице и других частях тела: в ягодицах, бедрах, тазе и голенях. Болевые ощущения становятся сильнее в процессе ходьбы, кашля, смены положения тела.
При первых подобных признаках нужно обратиться к неврологу. Спать рекомендуется на жестком матрасе для поддержания поясницы в правильном анатомическом положении.
Острые боли у человека проявляются в следующих случаях:
- растяжение мышц;
- долгое нахождение в неудобном положении;
- работа с тяжестями;
- травмы;
- резкие движения;
- переохлаждение организма;
- сквозняк.
Для устранения таких болей нужно использовать гели и мази, обладающие противовоспалительными и обезболивающими свойствами. Они помогут наладить кровообращение и избавиться от отёков. Если через два-три дня после первого проявления боль в пояснице не пройдёт, то пора обратиться к врачу.
В первые дни, когда боли в пояснице проявляются особенно сильно, лучше придерживаться постельного режима.
Ноющие боли в пояснице могут возникнуть из-за миозита или воспаления мышц поясницы. Человек скован в движениях, потому что он испытывает болевые ощущения при совершении даже самых простых движений.
Для избавления от боли нужно сначала принять тёплый душ, а затем надеть тёплую одежду. Физические нагрузки исключаются. Для облегчения состояния рекомендуется втирать мази, обладающие разогревающим эффектом. Если боль спустя три дня не проходит, то лучше обратиться к врачу.
Часто причиной таких болей становится деформирующий спондилез. Человека с такой болезнью сильно беспокоит поясница, может развиться потеря чувствительности и слабость в области ног.
Хронические боли могут появиться также из-за анкилозирующего спондилита, проблем с обменом веществ или раковых опухолей. Справиться с этими заболеваниями в домашних условиях не выйдет. Выявить причину на ранних стадиях тоже затруднительно. Поэтому при появлении болей, которые не проходят более трех дней и даже усиливаются, стоит обратиться к врачу.
Данный тип отличается своей «запутанностью». Человек чувствует боли в пояснице и считает, что причина их — в проблемах с позвоночником. Но на деле перемещённые боли обычно проявляются из-за болезней органов, находящихся в тазовой области, опухолей и заболеваний желудочно-кишечного тракта и почек.
При наличии любого признака из списка ниже нужно немедленно записаться на консультацию к терапевту.
- сильная боль в области поясницы не уходит спустя три дня и более;
- причина боли в травме позвоночника, о которой вы знаете (например, за пару дней до этого произошла авария или падение на спину);
- у вас болят одновременно поясница, бёдра, голени и стопы;
- из-за боли теряется чувствительность в ягодицах, бёдрах, ногах, стопах и в области паха.
Обычно пациенту оказывается комплексное лечения, где внимание уделяется и поясничной области, и позвоночнику, и близлежащим органам.
Лечение делится на два типа: консервативное и оперативное.
Если вы хотите более подробно узнать о том, какие виды операций для поясничного отдела позвоночника существуют, то можете ознакомиться с этой статьей нашего сайта.
Консервативное лечение – это вид лечебных мероприятий, при которых выздоровление пациента достигается как за счёт применения лекарственных средств (медикаментозное лечение), так и за счёт использования альтернативных методик (немедикаментозное лечение).
Консервативное лечение бывает нескольких типов:
- прием специальных препаратов;
- физиотерапевтическое;
- лечебная физкультура;
- массаж.
Мазь — лекарство в мягкой форме, которое предназначено для внешнего нанесения на поражённые области тела. Мазь состоит из двух компонентов: основы и лекарственных активных веществ.
Мази как лекарственные средства является эффективными в случае, если нужно как можно быстрее улучшить состояние здоровья в домашних условиях. Они помогают человеку снять болевой синдром, воспаления, мышечные спазмы. Некоторые обладают разогревающим эффектом для поясницы, что полезно, если она простужена.
Какие препараты работают, а какие нет?
В качестве разогревающих препаратов отличными показателями, обладают китайские пластыри для спины.
Существует следующая классификация мазей:
- Противовоспалительные мази с эффектом анальгетика. Они обладают охлаждающим эффектом за счёт того, что в них содержатся ментол и лаванда. К таким относятся «Ибупрофен», «Нурофен» и «Диклофенак».
- Комбинированные мази. Они применяются при травмах и растяжениях. Помимо противовоспалительного и обезболивающего эффектов, обладают заживляющим эффектом, который достигается за счет гепарина и деметилсульфоксида в составе мази. Например, «Долобене».
- Препараты с эффектом расширения сосудов. Они увеличивают приток крови к поражённому месту. Например, папавериновая мазь;
- Хондропротекторы. Используются при патологиях хрящевой ткани. Благодаря хондроитину сульфату данные лекарства восстанавливают суставы. Это «Хондроксид» и «Драстоп».
Инъекция предполагает введение лекарства в мышцу или вену для ускорения «доставки» лекарственных средств к воспаленному месту. Важно, чтобы игла была острой – так ни кожа, ни мышцы не травмируются.
Отличительными особенностями инъекции являются:
- Скорость лечения.
- Эффективность лечения. Активное вещество не подвергается никаким дегенеративным процессам в желудочно-кишечном тракте.
- Необходимость профессионального подхода к введению инъекций. Самостоятельно лучше не делать себе уколы — нужно либо каждый день посещать врача, либо вызывать медработника на дом.
- Требуется назначение специалиста. Подходящее лекарство может вам прописать только доктор. А многие препараты без рецепта и вовсе приобрести невозможно.
Лечебная физкультура — метод лечения болезней и уменьшения боли в пояснице. Задачи ЛФК — это восстановление скелетно-мышечного аппарата, улучшение состояния пациента и исправление осанки.
При болях в пояснице рекомендуется выполнять следующие упражнения:
- Исходное положение — лежа. Нужно поочередно поднимать левую и правую ногу. Максимальная высота подъема – десять-пятнадцать сантиметров. Поднятую ногу нужно удерживать на весу в течение 10-15 секунд. Упражнение выполняется по 10-15 раз на каждую ногу.
- В положении лёжа на спине нужно сгибать ноги в коленях. Угол сгибания — 90-100 градусов. По окончании упражнения согнутые ноги необходимо наклонять в правую и в левую стороны до упора. Упражнение выполняется 15 раз.
- Нужно медленно и плавно наклоняться в разные стороны. При выполнении упражнения спина должна быть максимально прямой. Достаточно по 20 наклонов в каждую сторону.
- Исходное положение — стоя на четвереньках. Нужно делать махи противоположными друг другу руками и ногами (например, задействуются правая рука и левая нога) одновременно. Выполняется 10-15 раз
- «Мостик». Встав на четвереньки животом наружу, нужно выгибать спину вверх и зафиксироваться в таком положении на столько, на сколько у вас хватит сил. Выполнять упражнение нужно не менее 5 раз.
Массаж – это методика лечения, направленная на воздействие на активные точки человека с помощью рук или специальных приспособлений. Этот способ отлично себя зарекомендовал в борьбе с болью в области поясницы. Однако массаж должен делать лишь специалист, поскольку непрофессионал может принести вред здоровью позвоночника.
- улучшает кровоток в поражённой части тела;
- делает мышцы и связки гибче и эластичнее;
- избавляет от острой формы боли;
- выводит токсины из организма;
- создаёт приятные ощущения за счёт массирования чувствительных зон тела;
- благотворно влияет на настроение.
Массаж лучше сочетать с принятием бани или сауны. Особенно полезно париться вениками из березы или дуба: они повышают тонус организма.
Данный метод лечения относится к народной медицине. Прогревания помогают при болях, которые не связаны с воспалением. Например, это растяжение, грыжа, искривление позвоночника или остеохондроз. Криотерапия же, наоборот, эффективна при острых формах воспалений.
Запомните! При наличии инфекции в организме прогревание лишается своих положительных эффектов. Усиленный приток крови зарождает в теле человека неуёмную боль, а область воспаления может увеличиваться.
Чтобы избежать повторного возникновения болевых ощущений в области поясницы, мы рекомендуем обязательно соблюдать три главных правила:
- Регулярно заниматься физическими упражнениями.
Упражнения должны быть общеукрепляющего характера. Они равномерно воздействуют на все группы мышц, в том числе в области спины и живота. Ими рекомендуется заниматься ежедневно хотя бы по двадцать-тридцать минут. Подойдут утренняя гимнастика, пробежка, плавание в бассейне или прогулка быстрым шагом.
- Поддерживать водно-солевой баланс.
В день человеку рекомендуется пить до трех литров жидкости. Для этого подойдёт чистая минеральная вода. Газированные напитки, кофе и чай плохо влияют на почки и не насыщают организм.
Больше воды надо пить в первой половине дня. После 20.00 лучше сократить количество потребляемой воды, потому что это чревато возникновением отеков и болей в почках.
- Правильно питаться и посещать врача.
Пересмотрите ежедневный рацион. Следует снизить количество жирной, жареной и копченой пищи или же вовсе исключить ее – лучше добавить полезных блюд и продуктов. Самая полезная та, которая приготовлена на пару или сварена. В ежедневном рационе должно быть как можно больше продуктов, насыщенных необходимыми организму витаминами, микроэлементами и минералами.
Рекомендуется ежегодно проходить врачебные осмотры, включающие в себя полное обследование организма. Женщинам следует регулярно посещать гинеколога, мужчинам — уролога. Здоровье детей должно контролируется на уровне учебных заведений — налаженная диспансеризация поможет вовремя выявить болезнь и как можно раньше приступить к лечению.
Главное условие сохранения здорового позвоночника – это правильный образ жизни!
Помимо этих трёх правил есть ещё несколько, которые также рекомендуется соблюдать:
- Следить за своей осанкой.
- Избегать неудобных поз при работе сидя. Колени должны быть выше уровня таза. Садиться надо на низкий стул или же подложить подставку под ноги. Лучше если ставится между поясницей и спинкой кресла (стула) маленькая подушка.
- При офисной работе стоит регулярно двигаться. Раз в час делать перерывы на небольшую пятиминутную зарядку.
- Спать нужно на жёстком ортопедическом матрасе.
- Правильно поднимать тяжести. Это делается за счет сгибания коленных суставов. Нужно присаживаться к предмету, сгибая колени, при этом держа спину прямой.
- При переносе груза стоит распределить нагрузку между обеими руками.
Боль в пояснице – это опасный симптом, который характеризуется своей непостоянностью и изменчивостью.
Заботьтесь о своем здоровье, не откладывайте походы к врачу и ведите активный образ жизни – тогда проблем с позвоночником у вас не возникнет.
Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём
- Консультация от 1500
- Диагностика от 0
- Рефлексотерапия от 1000
источник
Боль в нижней части спины может возникнуть после усиленной тренировки, долгого пребывания в одной позе или неловкого движения. К факторам риска появления боли в пояснице относятся:
- постоянное вождение или работа за компьютером;
- работа, связанная с большой физической нагрузкой, стрессами;
- усиленные тренировки в тренажёрном зале;
- работа в положении сидя или стоя;
- беременность и недавние роды;
- избыточный вес.
Часто боль проходит самостоятельно. Если поясница болит периодически или постоянно, это может быть признаком заболевания. Без правильного лечения боль внизу спины может привести к серьёзным последствиям — в том числе, к операции на позвоночнике.
Боль в пояснице делится на первичную и вторичную.
Первичный болевой синдром вызывают непосредственно заболевания позвоночника:
- остеохондроз поясничного отдела позвоночника (⅓ всех случаев);
- протрузия межпозвонкового диска и межпозвонковая грыжа;
- спондилоартроз, спондилёз, спондилолистёз.
Вторичный болевой синдром возникает не из-за позвоночника, а из-за других проблем в организме. Его вызывают разнообразные причины:
- перелом вследствие остеопороза;
- опухоль в просвете позвоночного канала;
- перелом позвоночника после травмы;
- длительное напряжение мышц;
- анатомически узкий позвоночный канал;
- сколиоз, кифоз, кифосколиоз, болезнь Шейермана-Мау;
- ревматический артрит, псориатический артрит, остеоартрит;
- остеомиелит, дисцит, туберкулёз позвоночника;
- пиелонефрит, мочекаменная болезнь;
- осложнённое течение беременности;
- эндометриоз, киста яичника, рак яичника.
Проходила лечение в клинике, помогло, избавилась от болей в шее. Спасибо врачам за профессионализм, персоналу за внимательность. Особое спасибо Паранько С. Н., Киприяновой О. Ю., Хиславской Е. В. Отзыв оставлен Адуевой Н. В. Благодарна за помощь.
| Сильные | Что делать |
| Остеохондроз поясничного отдела позвоночника. Человек чувствует боль в пояснице при ходьбе, сидении, поднятии тяжестей, кашле, чихании. Боли в пояснице иногда отдают в ногу. | Срочно обратитесь к специалисту-неврологу. |
| Пояснично-крестцовый радикулит. У человека болит спина в области поясницы. Боль острая или тупая, ноющая, обычно односторонняя, отдает в ягодицу, бедро, голень. Усиливается при ходьбе, кашле, перемене положения тела. | Обратитесь к специалисту-неврологу. Спите на жестком матрасе, который хорошо поддерживает поясницу. |
| Острые | Что делать |
| Растяжение мышц, долгая работа в неудобном положении, подъём или ношение тяжестей, падение или удар, резкие движения, переохлаждение, сквозняк. | Используйте мази, гели и кремы против воспаления и боли, чтобы улучшить кровообращение и уменьшить отёк повреждённых тканей. Если боль не пройдёт через 3 дня, обратитесь к врачу. |
| Люмбаго или прострелы. Им страдают люди, занятые тяжёлым физическим трудом. Боли в пояснице обычно прекращаются через несколько дней, хотя могут затянуться и на две-три недели. | Примите обезболивающие препараты. Прилягте и найдите удобное положение, в котором боль меньше всего чувствуется. Первые дни болезни оставайтесь в кровати. Если боль не пройдёт через 3 дня, обратитесь к врачу. |
| Смещение межпозвоночных дисков в поясничном отделе. Его вызывают перелом позвоночника, остеохондроз, поднятие тяжестей и тяжёлый физический труд, операции на позвоночник. У человека сильно болит спина в области поясницы. | Обратитесь к врачу-неврологу. Ни в коем случае не поднимайте тяжести. |
| Ноющие | Что делать |
| Миозит или воспаление поясничных мыщц. Болезнь возникает после переохлаждения или резкого напряжения мышц. Больной чувствует скованность поясничного отдела и резкую боль при движении. | Примите тёплый душ, наденьте тёплую одежду. Исключите физические нагрузки. Используйте мази против боли и воспаления. Если через 3 дня боль не пройдёт, обратитесь к врачу. |
| Хронические | Что делать |
| Деформирующий спондилёз. При болезни сильно болит спина в области поясницы. Ноющие боли в пояснице могут сопровождаться онемением и слабостью в ногах. | Обратитесь к врачу-неврологу. |
| Болезнь Бехтерева, онкологические заболевания, нарушение обмена веществ. | Обратитесь к врачу. |
| Перемещённые | Что делать |
| Человеку кажется, что болит поясница, но на самом деле проблема в других органах. Перемещённые боли возникают из-за болезней тазовых органов, поджелудочной железы, почек, толстой кишки или опухолей. | Обратитесь к врачу. |
Не откладывайте посещение врача, если:
- испытываете сильные боли в пояснице больше 3 дней;
- болевые ощущения возникли после травмы;
- одновременно чувствуете боль в пояснице, в голени и в стопе;
- боли в нижней части спины сочетаются с онемением в ягодице, бедре, ноге, стопе, паховой области.
Причины болей в пояснице разнообразны. Только врач-невролог после комплексного обследования поставит точный диагноз. Специалисты клиники «Мастерская Здоровья» используют следующие методы диагностики болей в пояснице:
Врачи «Мастерской Здоровья» применяют 14 безоперационных методов для лечения болей в области поясницы. Каждому пациенту мы подбираем индивидуальный курс лечения, состоящий из следующих процедур:
Курс лечения боли в пояснице в «Мастерской Здоровья» снимает отёк и воспаление, возвращает свободу движения. У пациента нормализуется обмен веществ в тканях межпозвоночных дисков, улучшается кровоснабжение, появляется прилив бодрости. Врач даст пациенту советы, какой образ жизни вести, чтобы боль в пояснице не вернулась.
Резкое недомогание может застать человека врасплох в любой момент. Что делать, если болит поясница? Врачи «Мастерской Здоровья» рекомендуют:
- Лягте на спину, на жесткую кровать или на пол, расстелив одеяло.
- Ноги приподнимите и согните в коленях. Чтобы вам было удобно лежать, подложите под ноги подушки.
- Примите болеутоляющее или противовоспалительное лекарство.
- Не совершайте резких движений.
- Вызовите на дом врача.
- В течение нескольких дней соблюдайте постельный режим.
- Откажитесь от острой и копчёной пищи.
Правильная осанка
Для предупреждения боли в пояснице наши доктора советуют:
- проводите меньше времени сидя;
- если у вас сидячая работа, каждый час делайте небольшую зарядку — наклоны головой и туловищем, вращения плечами вперёд и назад, глубокие вдохи и выдохи;
- правильно поднимайте тяжести — держите спину прямой, не поднимайте вес резким движением, делите его на части;
- выполняйте упражнения для позвоночника и мышц пресса;
- откажитесь от мягких перин — выбирайте удобный, не слишком мягкий и не самый жёсткий матрас, который хорошо поддерживает поясницу;
- следите за осанкой, не сутультесь, ходите или сидите с книгой на голове;
- несколько раз в день становитесь вплотную к стене, чтобы пятки, ягодицы, лопатки и затылок касались её, стойте так 3-5 минут;
- занимайтесь спортом, который укрепляет мышцы спины: плаванием, спортивной ходьбой, катанием на лыжах, йогой, у-шу, цигуном;
- воздержитесь от бега, бокса, восточных единоборств, тенниса, горных лыж, верховой езды — это опасные для позвоночника виды спорта.
Наши доктора советуют придерживаться нескольких правил в питании, чтобы снизить риск появления болей в пояснице:
- включите в рацион печень и жирную рыбу — например, сардины, лосось или макрель. Они содержат витамин D, ниацин и жирные кислоты;
- приветствуются молоко и молочные продукты, мясо, хлебные злаки, фрукты и овощи, чеснок, лимон;
- рекомендуем есть гуаву, манго, папайю и киви — в них содержится много витамина C;
- ешьте больше капусты, петрушки, шпината и брокколи — они богаты витаминов K;
- получайте витамин A из рыбьего жира, яиц, красных, жёлтых и оранжевых овощей и фруктов, темно-зелёных листовых овощей;
- употребляйте меньше жареной, жирной и острой пищи, сладостей, чая, кофе;
- откажитесь от курения и алкоголя.
При небольших болях в пояснице или для их профилактики специалисты рекомендуют выполнять следующие упражнения:
- Лёжа на спине, вытяните руки вдоль туловища, ноги немного согните в коленях. Наклоните ноги на правую сторону, а туловище и голову немного поверните влево. Задержитесь в этом положении на 5 секунд. Вернитесь в исходное положение. Затем повторите упражнение, наклонив ноги на левую сторону и повернувшись туловищем вправо. Выполните упражнение 10 раз.
- Встаньте на колени. Положите руки на стул перед вами. В этом положении выгибайте спину наверх, затем максимально прогибайтесь. Повторите упражнение 8-10 раз.
- Лягте на спину, выпрямите ноги. Поднимите правую ногу на 15 сантиметров от пола. Держите ее поднятой, пока не почувствуете усталость. Выполните то же упражнение с левой ногой. Повторите упражнение по 5 раз на каждую ногу.
Если лечебная гимнастика вызывает у вас сильную боль и дискомфорт, занятия надо прекратить.
источник




 Какие препараты работают, а какие нет?
Какие препараты работают, а какие нет?